Атопическое экзема – в медицине определяется как хроническое, воспалительное заболевание кожного покрова, является одной из форм экземы. Эта болезнь может встречаться в любом возрасте, но у детей до 3-х лет она может принять хроническую форму без должного лечения. Несколько лет назад в Европейской академии аллергологии ее отделили от монетовидного нейродермита, одного из форма дерматита, выделив в отдельную патологию.
Основной причиной появления болезни является аллергия, из-за нервного напряжения, стрессов, переживаний и депрессий может появиться еще один яркий симптом – астма. Развитие заболевания связано с повышением количества биологически активных веществ, что и приводит к воспалению кожи.
Причины появления всех кожных заболеваний имеют ряд сходств и отличий. До сих пор неизвестны первопричины каждой болезни и что именно ведет к появлению того или иного кожного недуга. У детей развитие патологии может начаться с самого рождения. У атопической экземы есть и других отличительные причины:
- В первую очередь влияет генетическая наследственность. В семьях, где уже есть больные экземой, рождаются детьми с такой же болезнью в три-четыре раза чаще. При этом в большинстве случаев она передается по материнской линии.
- Если нет наследственной предрасположенности, могут влиять другие факторы. Часто главной причиной становится плохая экология, загрязнение окружающей среды и ГМО в продуктах питания. Доказательством этому служит статистика количества заболевших по странам. В индустриализированных городах их число увеличивается с каждым годом. Также этот фактор связан с влиянием домашней пыли, компонентов еды, отсутствие грудного кормления детей.
- Недостаток воды, обезвоживание.
- Плохой иммунитет.
- Низкий обмен веществ.
- Частые переживания, депрессии и стрессы.
- Избыток иммуноглобулина в организме.
- Также в незначительной степени влияют уже присутствующие болезни, такие как нарушение работы желудочно-кишечного тракта, эндокринной системы.
- Аллергия.
Аллергия часто является причиной появления атопической экземы, поэтому она сопровождается другими аллергическими болезнями, такими как бронхиальная астма. На это влияют различные контактные и аэроаллергены:
- Клещей домашней пыли
- Кошачьей и собачьей шерсти
- Рыб и морепродуктов
- Сои
- Орехов
- Пшеницы
- Коровьего молока
- Яиц
- Также становятся первопричинами грязная вода, декоративная косметика, чистящие средства и др.
Яркие признаки проявляются после контакта с аллергенами. Заболевание проявляется на лице, шее, разгибательных поверхностях конечностей (локтях и коленях).
- На начальном этапе кожа краснеет, это время является лучшим для диагностировании и принятия необходимых мер, поэтому при появления первого симптома следует сразу обращаться к врачу. Вскоре кожа начинает шелушиться и сильно чесаться.
- На пораженных участках появляются узелковые высыпания, волдырей с серозной жидкостью. Так как больной часто их расчесывает, это приводит к появлению эрозии и намокания кожи. Когда кожа высохнет, на этом месте образуются корки, которые вскоре пропадут. Краснота кожи остается, все остальные симптомы могут частично пройти.
- Симптомы не монотонны, они могут как стихать, так и обостряться. Период обострения приходится на осеннее время, в это время года пораженные участки чаще всего мокнут, усиливается зуд.
Атопическую экзему отличить от дерматита может только специалист, но это можно сделать самостоятельно, зная главные отличия:
- Атопическая экзема гиперчувствительна к аллергенам, поэтому при их появлении симптомы начинают резко выражаться.
- Экзема может появиться на открытых участках тела.
- Пораженные места могут быть мокрыми.
- При отсутствии аллергенов пораженные места могут сохраняться в течении долгого времени.
В двух из трех случаев атопическая экзема встречается у детей до пяти лет. Главной причиной в этом случается становится пищевая аллергия, но если она сохраняется после семи лет, это может говорить о переходе атопической экземы в респираторную, более тяжелую форму.
Чтобы не перегревать ребенка из избежать его потения, не рекомендуется его усиленно кутать и купать при высоких температурах. Одежда должна полностью из хлопка. Обязательно необходимо вакцинировать ребенка в срок, но при осложнении его состояния вакцину можно отложить.
Болезнь протекает так же, как у детей, но вероятность заболеть ею гораздо ниже. В данном случае причинами становятся заболевания ЖКТ, проблемы с почками, недостаток воды и некоторые аллергены.
Согласно проведенным исследованиям, из-за атопической экземы у взрослых (старше 15 лет) возникают проблемы с получением высшего образования и трудоустройством из-за социальных факторов, вследствие чего больным выдавали больничные листы.
Перед лечением атопической экземы необходимо продиагностироваться у врача-дерматолога и установить болезнь. Для этого:
- Проводят внешний осмотр кожного покрова.
- Опрашивают больного.
- Для достоверной постановки диагноза врач изучает анамнез пациента. Назначается биопсия кожного покрова (анализ основывается на взятии соскоба с пораженного участка и изучением под микроскопом) для определения формы экземы.
- Исследуют влияние аллергенов на пациента, для этого также проводят опрос, или при сомнениях направляют на аллергопробы.
- Назначают необходимые медикаменты, диету.
Диета состоит в том, чтобы не употреблять жареное, соленое, острое, сладкое, копченое, пряное, отказаться от курения и алкоголя, выпечки, так как еда должна полностью исключать из себя любое присутствие аллергенов. Рекомендуется есть еду на пару.
Во время лечения больному следует обратить внимание на гипоаллергенную растительную и белковую пищу, мясо нежирных сортов (например, куриные грудки, крольчатина). Полезными во время курса являются разгрузочные дни с полным отказом от пищи (голод) в течение одного-двух дней.
В это время организм очищается от токсинов и других вредных веществ, но перед этим лучше посоветоваться с лечащим врачом. Также в очистке организма помогут кисломолочные продукты, овощи, соки, чистая вода.
Лечение подразумевает под собой отсутствие контакта с любыми химическими веществами, такие как чистящие и моющие средства, не рекомендуется также контакт с водой, легкую физическую активность, правильный режим сна и закалку организма.
Пользоваться народными средствами и рецептами можно только после консультации со специалистом.
Кроме соблюдения строгой диеты, после беседы с врачом можно прибегнуть к домашней медицине.
Они бывают нескольких типов:
Если есть аллергия на компоненты рецептов, лечение народной медициной может усугубить ситуацию, поэтому будьте осторожны.
Вот рецепты, которые расскажут, чем лечить атопическую экзему на руках, ногах и других частях тела:
- Самым популярным растением в борьбе с атопической экземой является гамамелис. Из его листьев и ветвей делают отвары и крема. Гамамелис ценится за его свойства в снятии воспалений и защиты от бактерий. Его используют, помимо экземы, для лечения ожогов, облегчения последствий после укусов насекомых, заболеваниях полости рта. Для лечения экземы берут его настойку и смачивают в ней бинт, прикладывая после к пораженным участкам кожи. Процедуру повторяют дважды в день по двадцать минут.
- Морская соль известна своими целебными свойствами в решении многих проблем со здоровьем. Если принимать ванны с ней и корой дуба, можно достичь большого эффекта на всей площади кожи. Они снимут воспаления и подсушат его очаги. Для ванны необходимо использовать около 1 кг морской, или даже поваренной, соли на 30-40 литров воды.
- Картофель используют для снятия воспалений с лечения атопической экземы на руках. Для этого его перетирают или пропускают через мясорубку, оборачивают в марлю и прикладывают к рукам и убирают спустя 20 минут. Также можно смачивать бинт в оставшейся жидкости и оставлять на пораженном месте на всю ночь.
- Масло облепихи наносят на воспаленные участки на ночь, оно способно снять воспаление и покраснение.
- Чистотелом лечат много кожных заболеваний, в том числе и атопическую экзему. Для этого им смазывают больные участки, которые переходят в хроническую форму.
- Из сока каланхоэ делают примочки.
- Настойку из базилика пьют в течение пяти дней по 150 миллилитров. Для отвара настаивают одну столовую ложку базилика в стакане воды.
- Отваром из коры ивы (2 чайные ложки на 0,5 л воды) промывают пораженные участки кожи 2-3 раза в день.
- Вместо ивы также используют березовые почки (2 столовые ложки на стакан воды). В течение двух недель протирают больные места 3-4 раза в день.
- Бинты смачивают в соке алоэ и прикладывают на больные участки.
После установки диагноза врач назначает лечение. В современной медицине используют следующие методы лечения атопической экземы:
- Применение иммуномодуляторов, антигистаминных препаратов, иммунодепрессантов, фототерапии. Их дозировку высчитывает врач, так как при принятии иммунодепрессантов, прохождении фототерапии может появиться ряд осложнений.
- Использование кортикостероидов для уменьшения воспаления. Это гормональные гели и мази, валяющие на размножение бактерий. К ним относятся «Гидрокортизон», «Тридерм», «Медроп» и другие. Пользоваться кортикостероидами следует очень осторожно и в минимальных дозах, так как при прекращении лечения ими может наблюдаться резкое ухудшение состояния пациента.
- Сорбенты, как активированный уголь, помогут очистить организм от вредных веществ и улучшить обмен веществ.
- Назначают гормональные и негормональные мази. Первые назначаются при осложнениях и хронической форме, к ним относятся «Кортизона ацетат», «Дексаметазон». Вторые используют на первых стадиях, это могут быть мази с добавлением цинка или салициловой кислоты, например, «Skin-cap».
Чтобы симптомы не усиливались и для общего поддержания состояния необходимо соблюдать условия профилактики:
- Следует отказаться от вредных привычек: алкоголизма и табакокурения.
- Следить за своим рационом и в момент появления реакции на какой-либо продукт пройти обследования у аллерголога.
- Соблюдать правила личной гигиены, стараться не пользоваться декоративной косметикой.
При следовании всем правилам выздороветь можно уже через полгода, хотя атопическую экзему вылечить довольно сложно из-за постоянных рецидивов. Хроническую форму экземы вылечить будет уже невозможно, поэтому лечение нужно начинать уже на первых стадиях.
источник
Многие кожные болезни протекают со схожими симптомами, что затрудняет диагностику и выбор правильного лечения. В частности, такими похожими патологиями являются дерматит и экзема. Оба эти заболевания характеризуются влажными высыпаниями с зудом, пузырьками и корочками, оба развиваются вследствие действия раздражающих факторов. И всё же это две разные нозологии. В чем же отличие экземы от дерматита? Почему эти два состояния выделяют в две разные болезни?
Экзема – это воспалительное заболевание кожи, проявляющееся зудящими влажными высыпаниями. Оно возникает под действием различных раздражающих факторов на фоне предрасположенности, сформировавшейся в результате изменений в иммунной системе. Вследствие этого организм начинает аномально реагировать на действие раздражителей, что клинически проявляется высыпаниями на коже.
Классификация и виды экземы:
- истинная;
- профессиональная;
- микробная;
- грибковая;
- варикозная;
- себорейная.
В начале болезни на коже отмечается локальное покраснение и отечность. Затем появляются пузырьки с серозным содержимым. Они лопаются, жидкость вытекает и формирует мокнущую поверхность с трещинками. Спустя время пораженные очаги подсыхают с образованием корочек, после отшелушивания которых остается здоровая кожа. Но параллельно могут появляться новые высыпания, затягивая течение экземы. А если ее не лечить, болезнь перейдет в хроническую форму с частыми рецидивами в виде новых эпизодов заболевания. Кожа при этом постепенно утолщается, шелушится и даже в периоды ремиссии не выглядит так, как прежде.
Дерматит тоже представляет собой воспалительное заболевание кожи. Чаще всего это острая реакция на воздействие какого-либо раздражающего фактора, наружного (экзогенного) или внутреннего (эндогенного).
К экзогенным раздражителям относят:
- различные химические вещества (косметику, бытовую химию и др.);
- солнце;
- мороз;
- контакт с одеждой, обувью, украшениями;
- пыльцу растений;
- шерсть животных;
- лекарственные препараты;
- вакцины при прививках;
- укусы насекомых;
- продукты питания и др.
- различные заболевания;
- стресс;
- переутомление;
- инфекционные и грибковые болезни;
- очаги хронических инфекций и др.
Дерматит обычно является острой патологией и проходит в результате лечения. В хроническую форму переходит редко, исключение – атопический дерматит.
- аллергический;
- контактный;
- атопический;
- нейродермит;
- инфекционный;
- грибковый;
- себорейный.
Высыпания при этом заболевании могут носить различный характер – быть влажными или сухими, с пузырьками или папулами, с трещинками или корочками и т. д. Практически всегда они сопровождаются зудом.
Как уже было сказано выше, экземе свойственно хроническое течение, в то время как дерматит протекает преимущественно остро. Это главное, чем отличается экзема от дерматита.
Еще одно важное отличие – в механизме развития заболеваний. Дерматит вызывают непосредственно раздражающие факторы. Для возникновения экземы необходимы изменения в иммунной системе, которые провоцируют извращенную реактивность кожи.
Высыпания при этих двух заболеваниях могут быть очень похожи. Но экзему отличает наличие ложного полиморфизма – одновременное присутствие различных элементов сыпи в очагах поражения. При дерматите происходит постепенная эволюция высыпаний и явлений полиморфизма практически никогда не наблюдается.
Атопический дерматит и экзема имеют много сходств в своих проявлениях и механизмах развития. Основные различия кроются в возрасте больных – экземе больше подвержены взрослые люди, атопическому дерматиту – дети. Высыпания тоже различаются – в первом случае процесс носит влажный характер, во втором – сухой без пузырьков. Нередко атопический дерматит в детстве приводит к развитию истинной экземы у взрослых.
В большинстве случаев аллергический дерматит и экзема сильно различаются. Несмотря на то, что одни и те же аллергены могут вызвать оба этих заболевания. В случае дерматита имеется четкая связь между его возникновением и контактом с пыльцой растений, шерстью животных, употреблением определенных продуктов питания и др. Высыпания сопровождаются сильным зудом, обычно сухие, без мокнущего процесса. Параллельно наблюдается слезотечение, чихание и ринит.
При экземе данные о контакте с аллергенами удается выявить не всегда. Высыпания влажные, с пузырьками и трещинками, со временем переходят в сухую сыпь с корочками. Сопутствующих симптомов со стороны глаз и носа нет.
Контактный дерматит спутать с экземой сложно. При этом заболевании высыпания локализуются строго в месте соприкосновения с раздражающим фактором и появляются почти сразу после контакта с ним. Сыпь представляет собой отечные гиперемированные пятна, без пузырьков и мокнутия, с четкими границами.
При экземе наблюдаются пузырьки и мокнутие, переходящие в сухие корочки. Зона высыпаний может локализоваться в любом месте, независимо от контакта с раздражающими веществами и аллергенами.
Наглядно в чем разница кожных проявлений при этих двух патологиях можно увидеть на фото.
При устранении воздействия аллергена при контактном дерматите выздоровление наступает самопроизвольно. Экзема же требует длительного лечения. Это еще одно отличие этих двух заболеваний.
Нейродермит тоже развивается при изменениях в системе реактивности организма. Причиной этому служат аллергенный и неврогенные факторы. Это заболевание часто сопровождается нарушениями в балансе симпатической и парасимпатической систем, что проявляется вегетососудистой дистонией.
Высыпания при нейродермите схожи с таковыми при экземе и также сопровождаются сильным зудом, который усиливается по ночам (при экземе этого нет). Но в сыпи могут отмечаться элементы, несвойственные экземе – узелки, папулы, застойная эритема и др. Параллельно наблюдаются раздражительность, беспокойство, нарушения сна, потеря веса. Поэтому налицо неврогенные причины заболевания.
Клинические проявления, причины и лечение себорейного дерматита и экземы очень схожие. Чаще всего экзематозные высыпания при этом виде болезни появляются после манифестации дерматита как его осложнение. На течение заболевания оказывают заметное влияние характер питания, состояние гормональной и нервной системы.
Сыпь может носить как сухой, так и влажный (жирный) характер. От этого зависит цвет корочек и выраженность шелушения.
Единственная разница этих двух патологий в том, что дерматит провоцирует именно нарушение секреции сальных желез. При развитии экземы есть еще и воспалительная реакция со стороны кожи вследствие ее нарушенной реактивности. Но клинически при этом никаких отличий нет, и лечение этих двух болезней тоже схожее.
Инфекционный дерматит, как правило, является одним из симптомов различных инфекционных заболеваний – кори, краснухи, скарлатины, ветрянки и др. Характер высыпаний зависит от вида инфекции, вызвавшей патологию. Сыпь может проявляться папулами, везикулами, пятнами, геморрагиями и др. Зудом сопровождается не всегда.
Глубокие поражения кожи развиваются при заражении стрептококком и стафилококком. При этом на кожных покровах обнаруживаются болезненные пустулы разных размеров (вплоть до фурункулов или карбункулов). Течение острое, в хроническую форму не переходит.
Микробная экзема чаще всего встречается как осложнение других видов экзем, но может быть и первичным заболеванием. От классического течения экзематозные высыпания в этом случае отличаются своим гнойным характером – содержимое пузырьков мутное, мокнущая поверхность с гнойным отделяемым, корочки желтые, грязно-желтые, серые или с желто-зеленым оттенком. Сопровождаются зудом и болезненностью. Течение микробной экземы может быть острым или хроническим, что, в первую очередь, зависит от своевременности лечения.
Характер сыпи – это главное, чем дерматит отличается от экземы при инфекционном процессе.
Грибковая экзема редко бывает самостоятельным заболеванием, чаще возникает как осложнение другого экзематозного процесса. Грибковый дерматит развивается как первичная патология на любом участке кожи или слизистых, если есть их механические повреждения и ослаблены защитные силы организма. Больше всего заражению грибами подвержены кисти рук и стопы ног, также в процесс могут вовлекаться ногти. Это зоны типичной локализации. Но заболевание может возникнуть на любом участке кожи.
При грибковом дерматите высыпания чаще сухие, с корочками и шелушением. Экзема грибковой этиологии характеризуется мокнущим процессом с мутным отделяемым и корками грязного цвета. Точную природу поражения можно установить только при соскобе и выявлении в нем грибов и их спор.
Дерматит и экзема – очень схожие заболевания с тонкой гранью между ними. Отличить одно от другого и назначить правильное лечение сможет только специалист – дерматовенеролог. Не стоит испытывать судьбу и пытать решить самостоятельно, с какой именно патологией вам пришлось столкнуться. Доверьтесь врачу, с его помощью у вас будет больше шансов сохранить здоровье и красоту вашей кожи на долгие годы.
источник
Экзема – это хроническое заболевание кожи, протекающее с периодами обострений и ремиссий. В основе лежит воспаление, проходящее несколько стадий: гиперемия (покраснение), образование узелков (папулезная), пузырьков (везикулезная), после вскрытия пузырьков наступает мокнутие, образуются корки и завершающая стадия – шелушение. Клиническая картина экземы и атопического дерматита имеет много схожего. Это выраженный зуд, из-за которого человек расчесывает кожу, сыпь, сенсибилизация организма. Попробуем разобраться, в чем отличие экземы от атопического дерматита.
| Атопический дерматит | Экзема | |
|---|---|---|
| Течение | Острое, подострое, хроническое редко | Только хроническое |
| Характер сыпи | Мономорфный, т.е. сыпь состоит из одинаковых элементов | Полиморфный, т.е. встречаются узелки, пузыри,шелушение, корки |
| Мокнутие | Отсутствует | Выражено |
| Очаговость | Покрывает зону поражения целиком | В очаге воспаления есть здоровая кожа |
| Причина | Воздействие внешних факторов, стресса | В основном воздействие внутренних факторов: эндокринные нарушения, расстройства ЖКТ, аллергия и т.д. |
| Возраст больных | Всегда начинается в детском возрасте | Болеют взрослые |
По сравнению с экземой, атопический дерматит (нейродермит) больше связан с перенесенным нервным напряжением. После стресса сначала возникает зуд, затем покраснение и сыпь. Также он может развиться после контакта с химическими веществами, производственными факторами, применением медикаментов, употребления аллергенных продуктов. Выделяют диффузный, ограниченный, линейный, фолликулярный, гипертрофический, псориазоформный нейродермит. Внешне он проявляется сыпью из узелков, пузырьков, сухостью и шелушением. Стадийность в течении воспаления не наблюдается.
- Истинная. В своем развитии проходит все стадии, присущие болезни. Протекает остро, с сильным зудом. Поражает преимущественно лицо и кисти рук, но может распространяться на все тело. Образуется множество пузырьков, которые вскрываются и оставляют эрозированную поверхность. При этом больного беспокоят жжение и болезненность.
- Дисгидротическая. Пузырьки плотные, могут сливаться. При подсыхании образуются корки. Мокнутия не бывает. Возникает на ладонях и подошвах.
- Роговая. Кожа утолщается, на ней формируются мозоли, трещины.
- Микробная. Возникает при инфицировании ран, в том числе послеоперационных, ссадин, трофических язв. Имеет четкую очерченность. Разновидности:
- Монетовидная экзема – надо отличать от атопического дерматита и микоза гладкой кожи. Характерны округлые очаги поражения.
- Интертригинозная – поражаются кожные складки.
- Варикозная – болезнь затрагивает кожные покровы над зонами расширения вен, область трофических язв.
- Сикозиформная – развивается на волосистых участках кожи.
- Микотическая – при сопутствующей грибковой инфекции.
- Себорейная. Поражается кожа, на которой много сальных желез: лицо, верхняя часть спины, грудь.
- Профессиональная. Возникает при длительном воздействии производственных факторов: пыли, химических веществ, высокой или низкой температуры.
Экзема и атопический дерматит: фото
При осмотре выявляется характерная клиническая картина, пациент предъявляет жалобы на зуд, жжение. Проводятся кожные пробы с аллергеном и иммунологический анализ крови. Важным моментом является дифференциальный диагноз экземы, псориаза и атопического дерматита. Псориаз не имеет аллергической природы, основным морфологическим элементом является папула – красное пятно с шелушением. Места локализации – разгибательные поверхности конечностей, поясница, волосистая часть головы. Чем отличается экзема от атопического дерматита рассмотрено выше.
Несмотря на некоторое различие этих заболеваний, лечатся они одинаково.
- Десенсибилизирующая терапия. Антигистаминные препараты: Цетрин, Зиртек, Супрастин. Назначаются внутрь. Внутривенно применяются тиосульфат натрия, хлорид кальция.
- Противовоспалительная терапия. Глюкокортикоидные мази и кремы: Локоид, Адвантан, Элоком, Целестодерм.
- При выраженном мокнутии вяжущие мази: нафталановая, ихтиоловая. При бактериальной инфекции мази с антибиотиками: Тридерм, Бактробан. Поражение грибком требует антимикотических мазей (Экзодерил, Бифоназол). Также улучшить состояние кожи при сильной экссудации можно с помощью Ланолина, который всасывает лишнюю влагу.
Ланолин при атопическом дерматите и экземе отзывы
- Дезинтоксикационная терапия: Энтеросгель, активированный уголь.
- Системное лечение показано только при обширном поражении. Кортикостероиды внутрь в небольших дозах (Преднизолон), при гнойных поражениях – антибиотики.
- Витамины группы А и В.
- Гипоаллергенная диета.
- Главная
- Атопический дерматит
источник
Современная эпоха – это, конечно, не мрачное средневековье с многочисленными болезнями и эпидемиями, а просвещенный двадцать первый век с высокоэффективной медициной. Но и в наше время с кожными болезнями сталкивается практически любой человек. Форм и видов дерматологических недугов существует достаточно большое количество, как и причин, из-за которых эти болезни появляются.
В немалой степени они вызваны тем, что сейчас в быту используется все больше химических препаратов. Имеет место эндогенное воздействие и разнообразие инфекций. Кроме того, у большинства жителей городов сегодня слабая иммунная система из-за плохой экологии и слабой наследственности.
И дерматит, и экзема – это заболевания кожных покровов человека. Кожа покрывается всевозможной сыпью, воспаляется, чешется. Ощущения весьма неприятные. Чем отличается экзема от дерматита? Дерматит провоцирует появление экземы, в его же основе может быть бесчисленное множество факторов.
В период ремиссии островоспалительные приступы дерматита ослабевают, но на коже будут образовываться корочки, вздутия или чешуйки – это и есть экзема. После ее появления рецидивы заболевания могут сопровождать пациента на протяжении всей жизни. Именно этим отличается экзема от дерматита.
Недомоганий, сказывающихся на коже, достаточно много. Дерматит в более обширном понимании — это кожное воспаление. Существует два основных типа данного заболевания:
- Экзематический (экзема), который сложно ликвидировать, если он уже оказался в организме. Экзема и контактный дерматит передаются при тактильном контакте людей друг с другом.
- Неэкзематический дерматит может появится при прямом контакте с заболевшим человеком.
Кроме того, существует классификация по причинам появления заболеваний.
Среди кожных болезней, которые возникают вследствие внутренних причин, можно перечислить следующие:
- Экзема и себорейный дерматит (образуется на участках сосредоточения сальных желез, может поражать даже волосистую часть кожи и половые органы).
- Инфекционный (реакция человеческого тела в виде сыпи на воздействие инфекции).
- Сыпь в участке введения вакцины.
- Воспаление кожи из-за патологий внутренних органов (болезни почек, поджелудочной и так далее).
- Нервно-психическое воздействие (появление зуда на короткий срок, до нескольких часов).
- Пищевой (ответ тела на пищевые аллергены; старые, залежалые продукты; продовольствие с большим количеством красителей и химических добавок, например, синтетические крабовые палочки или сладкие шипучие напитки).
- Медикаментозный (аллергический ответ организма на какой-нибудь препарат; обильную дозу медикамента; неправильно подобранные лекарства).
Дерматит может развиваться и вследствие воздействия внешних факторов:
- Дерматиты из-за воздействия отдельных трав.
- Дерматиты, полученные из-за укусов кровососущих насекомых.
- Химическое воздействие (аллергия на отдельные химикаты и искусственные материалы).
- Внешнее использование медикаментов (аллергическая реакция на йод, отдельные кремы и мази).
- Воздействие электричества (искусственного и естественного характера).
- Воздействие температур (кожные болезни, возникающие из-за длительного воздействия высоких или низких температур).
При любом типе дерматита на коже человека появляются разнообразные высыпания, от синего до красного оттенков. Пациент чувствует неприятный зуд, порой жжение. Может возникнуть опухоль на коже. Болезнь лечится. После принятия соответствующих препаратов четко выявленные признаки пропадают, оставляя на определенное время (несколько часов) сухость кожи, шелушение.
В худшем случае на коже могут навсегда остаться пятна или шрамы. При острой форме заболевания может повыситься температура тела.
При дерматите вполне возможно появление осложнений:
- присоединение вторичной инфекции, рост гнойных очагов;
- онкологические опухоли;
- уродливые последствия из-за появления шрамов на коже.
Лечение экземы и дерматита имеет ряд особенностей. Для определения подлинного диагноза требуется понять причину воспаления кожи. Для этого делают аллергические пробы, лабораторные анализы, изучение крови, комплексный осмотр пациента. В зависимости от причины возникновения болезни, назначается соответствующее лечение экземы. Для каждого пациента врач разрабатывает индивидуальную схему терапии.
Когда дерматит и экзема появляются из-за воздействия аллергенов, необходимо убрать определенный раздражитель, а также пить назначенные врачом лекарства. При патологии, появившейся вследствие нервных переживаний, назначаются седативные лекарства и мази. После переохлаждения или, наоборот, воздействия высоких температур терапия проводится особыми гелями, мазями, противовоспалительными лекарствам.
Одним из самых результативных средств лечения недуга являются мази. На сегодняшний день на рынке существует значительное количество мазей от экземы и дерматита на руках, между пальцами и на других участках кожи. Подобные медикаменты разделяются на гормональные или негормональные. Воздействие лекарственного средства обращено, прежде всего, на то, чтобы снять покраснение кожи. Кроме того, оно снимает симптомы заболевания, которые появляются под воздействием разнообразных факторов и причин. Мази хорошо лечат экземы и дерматиты в области пальцев.
Гормональные мази имеют в своей основе стероидные гормоны. Поэтому их действие при использовании происходит очень быстро и эффективно. Воспалительный процесс на пораженных участках тела мгновенно купируется. Однако главным отрицательным следствием подобных мазей является привыкание. При рецидивах заболевания приходится нередко менять основной медикамент.
Негормональные мази показали очень хорошую результативность при первых стадиях недугов и неярких признаках. Основная часть лекарств в своей основе имеет цинк, деготь, нафталиновую нефть. Большой популярностью пользуются борно-нафталановая мазь, мазь Мещерского и так далее.
Экзема — это осложнение дерматита, появляющееся на фоне нервных срывов, отдельных раздражителей. При ее легкой форме происходит появление сыпи бледного оттенка на коже, появляются шелушащиеся пятна.
При тяжелой форме болезни цвет пятен на коже становится интенсивнее, появляется влажная на ощупь сыпь, возникают пузырьки. При касании к выделениям можно раздавить пузырьки, из-за этого может начаться инфицирование. По этой причине болезнь нередко становится тяжелой. При улучшении образуются корочки, порой шрамы.
Поскольку причины экземы многочисленны, то и формы разнообразны:
- невропатическая экзема (как следствие слабой нервной системы);
- рефлекторная экзема;
- паратравматическая болезнь (после травм);
- микробная (следствие инфекции);
- профессиональная (как результат противопоказаний по трудовой деятельности).
Сложнее всего вылечить атопический дерматит и экзему (разница между ними минимальна — поставить диагноз сможет только врач), причины появления которой вплоть до нашего времени медиками полностью не изучены. Существуют догадки, что причина заболевания состоит в недостаточно эффективной деятельности иммунной системы. Кроме того, болезнь может переходить от родителей к детям.
Между атопическим дерматитом и детской экземой много общего. Тем не менее каждому недугу характерна собственная специфика. Есть между атопическим дерматитом и экземой большая разница. Атопическая форма входит в группу детских дерматитов, объединенных несколькими симптомами. Они зависят от возраста пациента, индивидуальных особенностей здоровья ребенка. При воспалительном процессе (в особенности при соединении с респираторной аллергией) люди показывают большую чувствительность к целому комплексу пищевых, бытовых и пыльцевых веществ.
Экзема же атопического дерматита проявляется в период от рождения до двух лет. Вместе с тем у пациентов также часто диагностируются проявления болезней желудочно-кишечного тракта и других органов и систем.
К факторам, которые оказывают внешнее влияние, относятся:
- красители, бытовые химические препараты;
- одежда из искусственных материалов;
- попадание на кожу раздражителя.
Внутренние факторы, которые провоцируют появление экземы, следующие:
- плохая наследственность;
- плохая работа иммунной системы;
- отклонения в эндокринной системе;
- нервные срывы;
- инфекционные и воспалительные процессы в организме.
Дерматиты, появляющиеся вследствие профессиональной деятельности, нередко ведут к осложнениям в форме экземы. Поэтому для ликвидации болезни кожи нужно прекратить подобную работу совсем, в противном случае болезнь будет повторяться постоянно.
При экземе, появляющейся из-за разнообразных хронических недомоганий, микробов, при аномалиях эндокринной системы, лечение будет направлено, главным образом, на ликвидацию болезни, ставшей причиной экземы. Конечно, если не привести в порядок организм в общем, то экзему не ликвидировать.
Признаки этой болезни практически всегда индивидуальны. В зависимости от индивидуальных особенностей организма на первый план будут выходить:
- шелушение кожной поверхности;
- сырые на ощупь пузырьки;
- трещинки, шрамики на коже;
- места кольцевидных воспалений;
- сыпь на коже;
- покраснение;
- зуд.
Терапия иногда проводится и народными средствами от экземы и дерматита. Можно привести несколько типичных примеров:
- При экземе на конечностях можно ставить на больные участки компрессы: 100-200 г изрезанных на кусочки стеблей соломы овса заварить 1 л горячей воды, продержать два часа, затем настойку использовать для компрессов.
- Экзему и грибок на ногах лечат по подобному рецепту: бездымный порох и сметану смешать в пропорции 1:0,5. Смесь должна быть достаточно густой, этой мазью нужно мазать больные участки. Забинтовать на трое суток.
- Также народная медицина предлагает лечить экзему согревающими компрессами.
- При гнойной экземе прекрасно поддерживают народные средства, если попеременно ставить примочки из урины и на ночь прибинтовывать листья подорожника.
Нейродермит — заболевание, которое очень похоже и на экзему, и на дерматит. Основная причина заболевания заключается в нервных расстройствах, частых стрессах. Особенность болезни — сопутствующая ВСД. Другие отличия нейродермита от экземы:
- цвет высыпаний — красный при нейродермите, белый — при экземе;
- сопутствующее болезни нервное возбуждение;
- узелки на коже, которые могут сливаться в наросты;
- слабость, сонливость, повышенная утомляемость;
- нейродермит чаще проявляется в зимнюю пору;
- болезнь поражает относительно небольшой участок кожи, тогда как экзема распространяется по всему телу.
Так как определение точного диагноза затруднено (болезни похожи между собой), проводится дифференциальная диагностика.
Только пациент замечает дерматит или экзему, как правило, немедленно начинается лечение средствами народной медицины или безрецептурными препаратами. Но действительно эффективный курс терапии разработает лишь врач-дерматолог. Попытка самостоятельного лечения дерматита и экземы может привести к появлению осложнений.
Главным результатом посещения врача станет диагностика точных признаков недуга. Как уже говорилось выше, для любого пациента выявление симптомов и назначение курса лечения происходит строго индивидуально. И только так можно эффективно избавиться от болезни.
источник
Атопическая экзема — это форма экземы, сопровождается рядом особенностей, встречается у детей и взрослых. Возникает в ходе аллергической реакции организма на химические вещества, в результате перенесенного стресса. У малышей до трех лет при отсутствии своевременного лечения приобретает хроническую форму. Рецидивы проявляются на протяжении жизни.
Разновидность экземы. Раньше такая форма относилась к атипичному дерматиту (монетовидному нейродерматиту). После определения различий форму заболевания выделили в особую категорию. Сопровождается астмой, депрессией, стрессовыми состояниями, реакцией на аллергены.
В результате нарушений выделяется простагландин, формирует биологически активные вещества (БАВ). Повышение БАВ приводит к воспалительным процессам кожных покровов, проявляется экзема.
Отличительные черты заболевания: после длительного контакта с аллергеном поражается объемная область эпидермиса. Появляется краснота, зуд, воспаление, шелушение, небольшие пузырьки с серозной жидкостью. При расчесывании образуются трещины, мокнутие. Заносится инфекция, провоцирует дальнейшее развитие патологии. Кожа подсыхает, шелушится, повышается температура тела.
Атопический дерматит от экземы поможет отличить дерматолог. Врач поставит диагноз по характерным отличиям:
- Экзема поражает открытые и закрытые области кожных покровов в тех местах, где происходит контакт с аллергеном. Атопический вид экземы на руках возникает на локтевом участке. Отличается от экзематозного дерматита размещением на закрытой области.
- Экзема образуется повторно после прохождения лечения. У дерматита такой реакции нет.
- Экзема проявляется при длительном контакте с химией, а дерматит – при соприкосновении с раздражающим кожу веществом.
- Атопическая экзема проходит стадию мокнутия, дерматит — нет.
Специалист определит разницу, поставит точный диагноз, назначит лечение, поможет избавиться от неприятных симптомов.
Причины атопического дерматита и экземы не до конца не изучены.
В хронической форме сопровождают пациента долгие годы. Патология может стихать, возобновляться. Аллергики чаще подвержены заболеванию.
Наследственный фактор провоцирует болезнь у грудничков с первых дней жизни. У малыша есть родные, страдающие астмой, аллергическими проявлениями.
Причины атипичной экземы:
- сбои в эндокринной системе;
- нарушение работы ЖКТ;
- недостаток воды в организме;
- некорректная работа иммунной системы;
- депрессивные состояния, стрессы;
- несбалансированный рацион.
- загрязненная вода в бассейнах, водоемах, трубопроводе;
- декоративная косметика;
- моющие, чистящие средства;
- перчатки из латекса;
- косметика по уходу за телом;
Причиной становятся украшения, содержащие аллергены (металлы, пластмассы).
Симптомы патологии:
- Поражение рук, пальцев, шеи, подколенных ямок. Возможно проявление на лице, стопах.
- На коже появляется краснота, шелушение. Участки постоянно чешутся.
- Возникают узелковые высыпания, появляются волдыри, заполненные серозной жидкостью.
- Пациент расчесывает образования, происходит выделение экструдата, возникает мокнутие.
После прохождения мокнущей стадии, появляются чешуйчатые слои на коже, затем проходят. Симптомы могут пропадать, возобновляться. На коже образуются ороговевшие участки.
Лечение атопической экземы определяет врач-дерматолог. Назначает медикаменты, дополняя народными рецептами. Во время лечения важно соблюдать правильное питание: исключить вредные продукты и специи, жареное, острое, соленое. Для получения результата необходимо придерживаться рекомендаций врача.
Врач собирает анамнез, проводит опрос, уточняет факторы, спровоцировавшие появление симптомов. Пациенту потребуется предоставить иммунологические пробы — сдать анализ крови из вены.
Для уточнения диагноза понадобится консультация аллерголога, диетолога, иммунолога. Проводится обследование на определение грибка, инфекции.
Серологическое обследование определяет атопическую экзему. При проведении важно определить аллерген, который повлиял на образование бляшек. После нахождения провокатора болезни требуется исключить влияние вещества на организм.
Перед назначением традиционных лекарств необходимо придерживаться правильного питания.
| Исключить из рациона: | Рекомендуется включать в рацион: |
|
|
Важно в период терапии не пользоваться моющими средствами и бытовой химией, чтобы не раздражать поверхность рук. Стараться не мочить очаги водой. Можно пользоваться ватными тампонами для протирания кожи.
При соблюдении правил медикаментозное лечение станет эффективнее:
- легкие физические нагрузки;
- соблюдать личную гигиену, диету и отдых;
- исключить стрессы;
- закаляться.
Лечить медикаментозными средствами атопическую экзему следует комплексно:
| Группа | Название | Действие |
| Десенсибилизирующие | Хлорид кальция, «Кларитин», «Астемизол» «Супрастин», «Зиртек», «Цетрин». | Снимают зуд, воспаление, покраснение, шелушение, нормализуют содержание иммуноглобулина. |
| Кортикостероиды | «Преднизолон», «Адвантан», «Гидрокортизон», «Тридерм». | Уменьшают воспаление, помогают избавиться от зуда. |
| Сорбенты | «Энтеросгель», «Активированный уголь». | Помогают очистить кишечник от токсинов, шлаков. |
| Негормональные мази | «Скин-кап», «Ауробин», «Цинковая» или Салициловая мазь. | Используются при легкой стадии заболевания. |
| Гормональные препараты | «Триамцинолон», «Кортизона ацетат», «Дексаметазон». | Используются при тяжелых формах болезни. |
| Седативные средства | «Новопассит», «Валериана». | Помогают нормализовать работу нервной системы. |
| Противомикробные мази с антибиотиками | «Оксикорт», «Фузидерм». | Снижение симптоматики в острой стадии. Способствуют заживлению ран, препятствуют занесению инфекции. |
| Антисептики | «Фурацилин», «Борная кислота». | Помогают устранить микробы, затягивают раны. |
| Антибиотики | «Фуцидин». | Используется при инфекционных осложнениях. Можно применять для детей с 2-х лет. |
| БАД | Витамины группы C, B, селен, цинк, рыбий жир. | Помогают повысить иммунитет. |
Используются внутривенные препараты из аптеки: «Глюконат кальция», «Натрий сульфат». Для снятия воспалительного процесса применяют солнечные процедуры.
- поддерживать необходимую влажность в квартире;
- использовать вещи свободного покроя из натуральных тканей;
- отказаться от применения мыла, крема по уходу за телом, руками.
При выявлении у ребенка экземы, следует применять аптечные средства для купания с нейтральным pH.
Лечебные средства помогают снять зуд, покраснение, воспаление.
- Смочить бинт в настойке гамамелиса и приложить к очагу. Подождать 10-15 минут. Повторять 2 раза в сутки.
- Заварить пакетик ромашки, добавить 1 ст.л. шалфея в 200-300 мл воды. Настоять 30 минут, процедить, добавить 2-3 капли эфирного масла. Смочить марлю, держать 15 минут на поверхности кожи. Процедуру повторять 2-3 раза в сутки.
- В период ремиссии можно вылечиться ваннами с морской солью. Налить в ванну теплой воды, растворить 0,5-1 кг морской соли. Лежать до остывания воды.
- Сделать компресс из сырого картофеля, предварительно натерев на терке. Приложить на пораженные места, подождать 15-20 минут, аккуратно снять. Протереть марлей, смоченной в растворе воды с ромашкой. Быстро снимает зуд.
- Отжать сок алоэ из 2-х спелых листьев. Смочить бинт и приложить на раны. Снять компресс через 10 минут.
- Заварить в 200 мл 1 ст.л. базилика, настоять 15-20 минут. Пить отвар по 150 мл на протяжении дня. Курс лечения — 3-5 дней.
- Отвар из огуречника и яснотки готовится из 2 ст.л. каждого из компонентов, заваривают на 200 мл кипятка. Смочить бинт и приложить на очаг. Повторить 2-3 раза в сутки.
- Заварить очанку лекарственную 1 ст. л. на 0,5 литра кипятка. Дать настояться 120 минут, процедить. Прием рассчитан на 3 раза за 24 часа. Не использовать при повышенном давлении.
- Облепиховым маслом обрабатываются пораженные места на ночное время суток.
- Сделать отвар из коры ивы. На 2 ч.л. потребуется 500 мл кипятка, настоять 15-20 минут. Процедить, промыть пораженные очаги. Повторить процедуру 2-3 раза за сутки.
- Смазать ранки соком чистотела. Пользоваться осторожно, средство очень токсично.
- Настой из березовых почек снимает воспаление, покраснение. Залить 2-3 ст.л. почек 200 мл кипятка и прокипятить 20 минут. Процедить, настоять 24 часа. Протирать участки 3-4 раза в день. Продолжительность лечения – 14 дней.
Врачи не рекомендуют применять народные средства при аллергической реакции на компоненты.
Кожа становится пересушенной, появляются трещины, проникает инфекция. При продолжительном расчесывании воспаленных очагов, риск инфицирования увеличивается. Возможен стафилококк. Атопическая форма сопровождается высокой температурой, снижением работоспособности.
Возникает бессонница из-за постоянного зуда. Наблюдаются нервные расстройства.
Выздоровление зависит от выполнения рекомендаций врача, устранения аллергенов, при соблюдении правил личной гигиены.
источник
Экзема ‒ это общий термин для заболеваний кожи, связанных с высыпаниями. Наиболее распространенный тип экземы ‒ атопический дерматит. Экзема часто сопровождается сильным зудом. Когда вы чешете пораженные участки, ваша кожа становится красной и воспаленной (опухшей). Экзема поражает как взрослых, так и детей. Она наиболее часто встречается у младенцев.
Экзема ‒ это общий термин для заболеваний кожи, связанных с высыпаниями. Наиболее распространенный тип экземы ‒ атопический дерматит. Экзема часто сопровождается сильным зудом. Когда вы чешете пораженные участки, ваша кожа становится красной и воспаленной (опухшей). Экзема поражает как взрослых, так и детей. Она наиболее часто встречается у младенцев.
Атопический дерматит является хроническим заболеванием кожи. Он вызван аллергической реакцией. Это самый распространенный вид экземы. Термин «атопический» описывает наследственную тенденцию к развитию дерматита, астмы и сенной лихорадки. «Дерматит» означает, что кожа воспаленная и зудящая.
Атопический дерматит обычно начинается в младенчестве и продолжается в детстве. Бывают периоды, когда состояние ухудшается (так называемые рецидивы). За рецидивами следуют периоды, когда кожа заживет. В это время признаков атопического дерматита может и не быть(так называемая ремиссия). Ремиссия может продолжаться неделями, месяцами или даже годами. Некоторые дети с возрастом излечиваются от атопическим дерматита. У других он продолжается и при взрослой жизни. Рецидивы у взрослых, как правило, менее выражены.
Атопический дерматит и экзема могут начинаться с сухости и очень сильного зуда кожи. Пораженный участок может стать очень красным, опухшим и воспаленным. Обычно, чем больше вы его царапаете, тем более усугубляются симптомы. Из сыпи может вытекать прозрачная жидкость. В конце концов, сыпь начнет расти и покроется коркой. Сыпь обычно бывает на локтях, за коленями, на щеках и ягодицах.
У вас с большей вероятностью может развиться атопический дерматит или экзема, если у члена семьи есть данное заболевание. Эти заболевания не являются заразными. Это означает, что вы не можете заразится ими у других людей. Точная причина экземы и атопического дерматита неизвестна.
Ваш врач сможет диагностировать экзему просто при помощи визуального осмотра. Во время осмотра он также просмотрит вашу историю болезни. При наличии у вас аллергии или астмы, важно сообщить об этом своему врачу. Он может направить вас на анализ крови и соскобов кожи, чтобы исключить другие заболевания.
Вы, возможно, никогда не узнаете, что вызывает экзему или атопический дерматит. Не зная причины, вы не можете их избежать. Эти болезни нельзя вылечить. Но их можно контролировать. Вы также можете научиться избегать того, что их вызывает.
Некоторые вещества, которые могут раздражать вашу кожу, включают:
- бытовые чистящие средства
- моющие средства
- лосьоны после бритья
- мыло
- бензин
- скипидар и другие растворители.
Старайтесь избегать контакта с вещами, которые вызывают у вас вспышки экземы. Мыло и влажность могут вызвать раздражение кожи. Мойте руки только при необходимости. Используйте мягкое не душистое мыло, такое как Dove, Basis или Olay, особенно если у вас экзема на руках. Полностью высушите руки после их мытья.
Носите виниловые или пластиковые перчатки для работы, которая требует, чтобы ваши руки были в воде. Кроме того, носите перчатки, когда ваши руки подвергаются воздействию чего-либо, что может раздражать кожу. Надевайте хлопчатобумажные перчатки под пластиковые перчатки, чтобы впитать пот из рук. Время от времени делайте перерывы и снимайте перчатки. Это предотвратит накопление пота в ваших перчатках.
Носите перчатки, когда выходите на улицу зимой. Холодный воздух и низкая влажность могут высушить вашу кожу. Сухость может ухудшить симптомы экземы. Носите хлопчатобумажную или содержащую хлопок одежду. Шерсть и некоторые синтетические ткани могут раздражать кожу.
Купайтесь только с мягким не душистым мылом, таким как Dove, Basis или Olay. Используйте небольшое количество мыла. Вода должна быть холодной или теплой, но не горячей. Кратковременное принятие ванны может быть полезно для вашей кожи. Это позволяет наружному слою кожи впитать воду и стать менее сухой. Принимайте ванну в течение 15-20 минут. Затем используйте мягкое полотенце и высушивайте кожу похлопывая, а не протирая. Сразу после высушивания нанесите увлажняющий крем на кожу. Это поможет сохранить влагу.
Увлажняющие средства помогают поддерживать кожу мягкой и эластичной. Они предотвращают образование трещин на коже. Лучше всего использовать простой увлажняющий крем. Избегайте увлажняющих кремов с ароматами (отдушкой) и большим количеством дополнительных ингредиентов. Хорошим, дешевым увлажняющим средством является простое нефтяное желе (такой как вазелин). Используйте увлажняющие кремы, которые содержат больше жира, чем крема, поскольку кремы обычно содержат больше консервантов.
Регулярное использование увлажняющего крема может помочь предотвратить сухость кожи, которая обычно бывает зимой.
Слишком большое воздействие тепла и сильное потоотделение могут больше раздражать вашу кожу и усилить зуд. Старайтесь избегать действий, во время которых вам бывает жарко и вы потеете.
Ваш врач может назначить кортикостероидный крем или мазь для смазывания участка сыпи. Это поможет уменьшить зуд и успокоить воспаление. Используйте его сразу после купания. Следуйте указаниям вашего врача для использования данного лекарства или ознакомьтесь с инструкцией для его правильного применения. Позвоните своему врачу, если состояние кожи не улучшится после 3 недель использования лекарства.
Антигистаминные препараты, такие как гидроксизин, уменьшают зуд. Они могут помочь остановить зуд и не царапать кожу. Новый класс препаратов, называемых иммуномодуляторами, хорошо работает, если у вас сильная сыпь. Два препарата из этого класса ‒ это такролимус и пимекролимус. Эти препараты удерживают иммунную систему от чрезмерной реакции при стимуляции аллергеном. Однако они могут влиять на вашу иммунную систему. Поэтому, Администрация по контролю за продуктами и лекарствами рекомендует использовать эти препараты только тогда, когда другие методы лечения не помогают.
Старайтесь не царапать раздраженную область на коже, даже если она чешется. Царапина может повредить кожу. Бактерии могут проникнуть в эти повреждения и вызывать инфицирование. Увлажнение кожи поможет предотвратить зуд.
Вспышки экземы могут возникнуть во время стрессов. Узнайте, как распознать и справиться со стрессом. Методы снижения стресса могут помочь. Изменение вашей деятельности для уменьшения ежедневного стресса может помочь.
На участке кожи, где у вас была экзема, может снова возникнуть раздражение. Поэтому за ним нужен особый уход. Продолжайте следовать приведенными здесь советам, даже после того, как ваша кожа зажила.
источник
В дерматологической практике очень часто встречается такое заболевание, как экзема атопическая. Синонимом этой болезни является атопический дерматит. Это самое частое кожное заболевание. Экзема неопасна для здоровья и жизни. Нередко она развивается в детском возрасте.

Экзема не заразна. Она не передается от больного человека здоровым. Экзема (нейродермит) имеет выраженную сезонность. Обострения возникают преимущественно в зимнее время. Летом же симптомы болезни отсутствуют. Атопическая экзема впервые проявляется у детей грудного возраста в первые полгода жизни. Распространенность этого дерматита среди малышей составляет до 60%.
Практически каждый ребенок дошкольного возраста сталкивается с этим заболеванием. С возрастом экзематозный дерматит протекает все тяжелее. Чем старше человек, тем более выражены симптомы дерматита. У многих больных атопическим дерматитом имеются другие заболевания (аллергический ринит, астма, поллиноз). При этой болезни в крови увеличивается уровень IgE. У больных отмечается повышенная чувствительность к воздействию аллергенов.

- наличие у родителей (пап или мам) аллергического ринита, астмы или атопической экземы;
- плохую экологическую обстановку;
- несбалансированное питание;
- постоянные стрессы;
- воздействие на организм табачного дыма;
- повышенную реактивность кожи.
Большое значение имеет отягощенная наследственность. Минимальный риск развития экземы (атопического дерматита) имеют дети, чьи родители не страдали от данной патологии. В данной ситуации риск составляет всего 10-20%. В том случае, если атопическая экзема имеется у одного из родителей, риск увеличивается до 50%. В наибольшей степени подвержены риску заболеть малыши, у чьих родителей в анамнезе имеется нейродермит.
В современном мире постоянно увеличивается количество аллергенов. Они окружают человека повсюду. Аллергены присутствуют дома, в воздухе, продуктах питания. У маленьких детей в развитии экзематизированного дерматита определенную роль играют такие факторы, как снижение иммунитета, нерациональное питание матери во время беременности, развитие токсикоза, быстрое изменение характера питания.
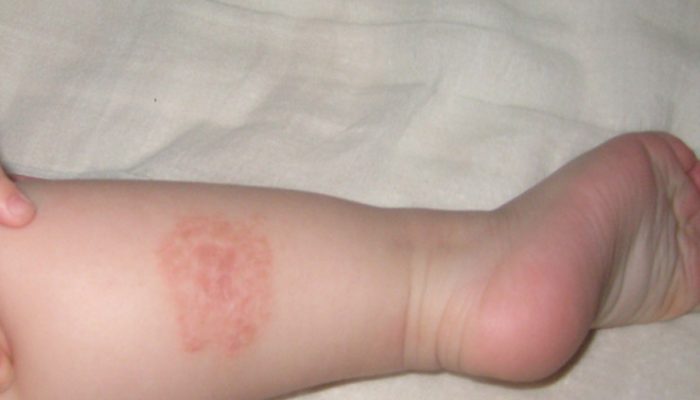
- начальную;
- выраженных симптомов;
- ремиссии;
- реконвалесценции.
Болезнь протекает в среднетяжелой и тяжелой форме. Различают экзематозный дерматит с преобладанием аллергической реакции и со вторичным инфицированием. В первом случае аллергия бывает пищевой, клещевой, грибковой, пыльцевой. Экзема может протекать несколько лет. В фазу обострения основным симптомом является появление на коже красных пятен и папул.
В раннем детском возрасте ярко-розовые пятна появляются преимущественно на лице, ягодицах и конечностях. На фоне покраснения появляется везикулярная сыпь. Ярко выражено мокнутие. Со временем на этих участках образуются корочки и чешуйки. У взрослых лиц болезнь проявляется папулезными высыпаниями. Экзантема локализуется под коленями, в области локтевых сгибов и на лице. Характерно шелушение огрубение кожи.
Очень часто появляются трещины. В области лица чаще всего поражается лоб, кожа вокруг глаз и рта, а также грудь и спина. Фаза обострения сменяется ремиссией. Последующие обострения вызывает контакт с аллергенами (пылью, пыльцой, шерстью животных, растениями, плесенью). К другим проявлениям атопической экземы относится утолщение и изменение очертания кожи, наличие трещин в области подошв и кистей.
Имеются специфические симптомы. К ним относится наличие сточенных, блестящих ногтей (симптом полированных ногтевых пластинок), поредение волос в области затылка (симптом меховой шапки), наличие морщин на нижних веках малышей (симптом Моргана). Зуд и расчесывание кожи могут стать причиной проникновения инфекции и развития гнойных осложнений. При этом может наблюдаться лихорадка, общее недомогание. К осложнениям атопической экземы относится развитие герпеса и микоза.

Терапевтические мероприятия при атопической экземе направлены на устранение кожного зуда, увлажнение кожи, улучшение питания тканей, предупреждение осложнений, снижение частоты обострений. Лечение экземы включает применение местных средств в виде мази или крема, антигистаминных препаратов, соблюдение диеты, прием антибиотиков (при наличии гнойных осложнений), иммуномодуляторов, витаминов, средств, которые стабилизируют клеточные мембраны.
Псориаз, экзема и многие другие заболевания лечатся при помощи наружных средств. Хороший эффект дает мазь (крем) на основе глюкокортикоидов. К таким средствам относится Тридерм, Акридерм, Адвантан, Элоком, Мометазон. Мазь (крем) Тридерм содержит бетаметазон, гентамицин и клотримазол. Широко используется мазь (крем) с ихтиолом, дегтем и серой. В тяжелых случаях проводится инфузионная терапия.
На несколько дней могут назначаться системные глюкокортикостероиды (Метипред).
В схему лечения включают не только мазь (крем), но и антигистаминные лекарства (Кларитин, Зиртек).
Требуется исключить контакт с аллергенами. В хроническую фазу болезни наряду с антигистаминными средствами, наружными глюкокортикоидами и комбинированными мазями назначаются иммуносупрессоры. В схему лечения часто включают средства, в состав которых входят полиненасыщенные жирные кислоты.
источник


