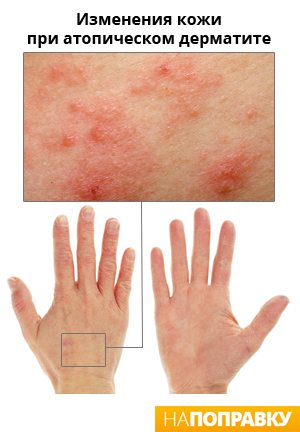
Экзема – это хроническое заболевание кожи, протекающее с периодами обострений и ремиссий. В основе лежит воспаление, проходящее несколько стадий: гиперемия (покраснение), образование узелков (папулезная), пузырьков (везикулезная), после вскрытия пузырьков наступает мокнутие, образуются корки и завершающая стадия – шелушение. Клиническая картина экземы и атопического дерматита имеет много схожего. Это выраженный зуд, из-за которого человек расчесывает кожу, сыпь, сенсибилизация организма. Попробуем разобраться, в чем отличие экземы от атопического дерматита.
| Атопический дерматит | Экзема | |
|---|---|---|
| Течение | Острое, подострое, хроническое редко | Только хроническое |
| Характер сыпи | Мономорфный, т.е. сыпь состоит из одинаковых элементов | Полиморфный, т.е. встречаются узелки, пузыри,шелушение, корки |
| Мокнутие | Отсутствует | Выражено |
| Очаговость | Покрывает зону поражения целиком | В очаге воспаления есть здоровая кожа |
| Причина | Воздействие внешних факторов, стресса | В основном воздействие внутренних факторов: эндокринные нарушения, расстройства ЖКТ, аллергия и т.д. |
| Возраст больных | Всегда начинается в детском возрасте | Болеют взрослые |
По сравнению с экземой, атопический дерматит (нейродермит) больше связан с перенесенным нервным напряжением. После стресса сначала возникает зуд, затем покраснение и сыпь. Также он может развиться после контакта с химическими веществами, производственными факторами, применением медикаментов, употребления аллергенных продуктов. Выделяют диффузный, ограниченный, линейный, фолликулярный, гипертрофический, псориазоформный нейродермит. Внешне он проявляется сыпью из узелков, пузырьков, сухостью и шелушением. Стадийность в течении воспаления не наблюдается.
- Истинная. В своем развитии проходит все стадии, присущие болезни. Протекает остро, с сильным зудом. Поражает преимущественно лицо и кисти рук, но может распространяться на все тело. Образуется множество пузырьков, которые вскрываются и оставляют эрозированную поверхность. При этом больного беспокоят жжение и болезненность.
- Дисгидротическая. Пузырьки плотные, могут сливаться. При подсыхании образуются корки. Мокнутия не бывает. Возникает на ладонях и подошвах.
- Роговая. Кожа утолщается, на ней формируются мозоли, трещины.
- Микробная. Возникает при инфицировании ран, в том числе послеоперационных, ссадин, трофических язв. Имеет четкую очерченность. Разновидности:
- Монетовидная экзема – надо отличать от атопического дерматита и микоза гладкой кожи. Характерны округлые очаги поражения.
- Интертригинозная – поражаются кожные складки.
- Варикозная – болезнь затрагивает кожные покровы над зонами расширения вен, область трофических язв.
- Сикозиформная – развивается на волосистых участках кожи.
- Микотическая – при сопутствующей грибковой инфекции.
- Себорейная. Поражается кожа, на которой много сальных желез: лицо, верхняя часть спины, грудь.
- Профессиональная. Возникает при длительном воздействии производственных факторов: пыли, химических веществ, высокой или низкой температуры.
Экзема и атопический дерматит: фото
При осмотре выявляется характерная клиническая картина, пациент предъявляет жалобы на зуд, жжение. Проводятся кожные пробы с аллергеном и иммунологический анализ крови. Важным моментом является дифференциальный диагноз экземы, псориаза и атопического дерматита. Псориаз не имеет аллергической природы, основным морфологическим элементом является папула – красное пятно с шелушением. Места локализации – разгибательные поверхности конечностей, поясница, волосистая часть головы. Чем отличается экзема от атопического дерматита рассмотрено выше.
Несмотря на некоторое различие этих заболеваний, лечатся они одинаково.
- Десенсибилизирующая терапия. Антигистаминные препараты: Цетрин, Зиртек, Супрастин. Назначаются внутрь. Внутривенно применяются тиосульфат натрия, хлорид кальция.
- Противовоспалительная терапия. Глюкокортикоидные мази и кремы: Локоид, Адвантан, Элоком, Целестодерм.
- При выраженном мокнутии вяжущие мази: нафталановая, ихтиоловая. При бактериальной инфекции мази с антибиотиками: Тридерм, Бактробан. Поражение грибком требует антимикотических мазей (Экзодерил, Бифоназол). Также улучшить состояние кожи при сильной экссудации можно с помощью Ланолина, который всасывает лишнюю влагу.
Ланолин при атопическом дерматите и экземе отзывы
- Дезинтоксикационная терапия: Энтеросгель, активированный уголь.
- Системное лечение показано только при обширном поражении. Кортикостероиды внутрь в небольших дозах (Преднизолон), при гнойных поражениях – антибиотики.
- Витамины группы А и В.
- Гипоаллергенная диета.
- Главная
- Атопический дерматит
источник
Экзематозный дерматит (нейродерматит, диатез) – один из вариантов атопического дерматита, характерный для людей с повышенной чувствительностью к аллергенам. Это дерматологическое заболевание, поражающие руки и другие открытые части тела, которые меньше всего защищены от воздействия внешних раздражителей. Болезнь может развиваться на фоне другого заболевания, носит аллергический характер, развивается после длительного воздействия аллергена, сопровождается характерными местными симптомами, очень похожими на экзему. К провоцирующим факторам относятся инфекции, отравления, заболевания ЖКТ и печени.
Раздражителем при экзематозном дерматите может быть любое вещество, регулярно воздействующее на кожу. Чаще других – это компоненты, входящие в состав косметики, лекарства наружного применения, краска для волос, растительный сок, сплавы, из которых изготавливается бижутерия, бытовая химия, химические соединения для промышленного производства. В некоторых случаях диатез развивается по причине грибковой инфекции. В отличие от контактного дерматита, он диагностируется только у тех, чья иммунная система отвечает на конкретные аллергены активацией Т-лимфоцитов и выработкой антител. В большинстве случаев болезнь не сопровождается общими признаками, проявления наблюдаются только на коже, иногда – на слизистых. При длительном воздействии раздражителей дополнительно может развиться хейлит и конъюнктивит.
Поражённый участок обычно больше зоны влияния аллергена, но сначала может совпадать по контурам с предметами, вызывающим раздражение. Например, это могут быть заклёпки на джинсах или молния на футболке.
- Острый. Преобладают покраснения и небольшая отёчность кожи, появляются мелкие высыпания в виде папул (узелков) и пустул (пузырьков). При отсутствии лечения возможно отмирание кожи (некроз).
- Подострый. Пустулы лопаются, на месте высыпаний образуются корочки. Кожа мокнет, потом пересыхает, меняет цвет, шелушится, зудит.
- Хронический. На этой стадии дерматит постоянно находится в процессе ремиссии или обострения (рецидива).
На фото ниже можно увидеть, как выглядит поражение кожи при экзематозном дерматите на разных этапах.
Признаки болезни очень похожи на классическую экзему и проявляются через полторы-две недели после контакта с раздражителем. Некоторые аллергены провоцируют нейродерматит через несколько дней, болезнь сопровождается характерными признаками.
- Уплотнение и покраснение кожи в местах возможного соприкосновения с аллергеном.
- Зуд и жжение в зонах поражения.
- Формирование папул – пузырьков с прозрачной жидкостью внутри.
- Мокнущие эрозии после вскрытия папул.
- Сухая кожа, корочки, шелушение и трещины при затухании болезни.
- Припухлость и покраснение, полупрозрачные выделения из уголков глаз.
- Слипание век.
- Головная боль.
- Озноб.
- Повышение температуры.
- Общая слабость.
- Зуд, жжение в глазах.
Вероятно развитие хейлита со следующими признаками:
- Отёчность и покраснение кожи вокруг губ.
- Чешуйки и трещины.
- Язвы в уголках рта.
В отличие от экземы атопический дерматит экзематозного типа проявляется только через некоторое время после контакта с раздражителем. Как правило, это 10-14 дней. Если аллерген входит в состав лекарств – 7-8 дней, если это раздражитель, который используется в производственном процессе – 2-3 дня. Внешними причинами болезни могут быть другие вещества. Это компоненты бытовой и промышленной химии, кобальт, хром и некоторые металлические сплавы, из которых изготавливаются зубные имплантаты, украшения, заклёпки и молнии для одежды.
- Наследственность.
- Ослабленный иммунитет.
- Нарушение работы печени и ЖКТ.
- Стрессы.
- Нарушение обмена веществ.
- Хронические инфекции.
Болезнь может возникнуть на фоне аллергических реакций на тополиный пух и пыльцу растений, шерсть животных и укусы насекомых, пыль и плесень. Иногда нейродерматит провоцирует грибковая инфекция.
Экзематозный дерматит у детей чаще всего проявляется на веках, раньше двух месяцев после рождения организм не способен на подобные реакции. Провоцируют заболевание антибактериальные мази, нарушение пищеварения, недавно перенесённая инфекция, диатез (атопический дерматит). Для лечения используются наружные средства, в более сложных случаях – лекарственные препараты для внутреннего применения.
Чтобы назначить правильное лечение, врач должен поставить точный диагноз. Подтвердить болезнь может дерматолог на основании осмотра, опроса, результатов анализов и тестов. Это клинический анализ крови и мочи, исследование соскобов с поражённых участков, иногда – гистология. Для того, чтобы обнаружить первичное заболевание, вывести из организма аллерген или исключить контакт с внешним раздражителем, иногда требуется обследование у стоматолога, гастроэнтеролога, отоларинголога. Без лечения первичного заболевания экзематозный дерматит перейдёт в хроническую форму, а при отсутствии лечения – вызовет серьёзные осложнения.
- Вывод аллергена из организма (исключение контакта с внешним раздражителем).
- Лечение фонового заболевания, спровоцировавшего аллергическую реакцию.
- Изменение рациона, исключение цитрусовых, орехов, шоколада, морских и некоторых других продуктов.
- Полноценный отдых, сон не меньше 8 часов, исключение стрессов.
- Приём антигистаминных средств и десенсибилизирующих препаратов.
- Обработка поражённых участков специальными мазями.
Чем лечить экзематозный дерматит, зависит от клинической картины и индивидуальных особенностей организма. На начальной стадии поможет цинковая мазь, крем «Деситин» или «Скин-кап». Если наблюдается разрушение папул и мокнущая кожа, назначаются болтушки и влажные подсушивающие повязки. Для снятия зуда подойдут гормональные кремы или лосьоны на основе мометазона фуроата, гидрокортизона бутирата, бетаметазона валерата или бетаметазона дипропионата. На этапе просыхания рекомендуются ранозаживляющие средства «Солкосерил», «Актовегин», «Декспантенол», «Бепантен», «Левомеколь». Для лечения хронической формы экзематозного дерматита используются гормональные мази. Дополняют лечение эмитентами – наружными средствами, предотвращающими обезвоживание эпидермиса. Эффективными считаются и народные средства, но их нужно использовать вместе с основным лечением и только после консультации с врачом:
- Картофельный сок. Натрите на мелкой тёрке 1 сырой картофель, отожмите кашицу, соком пропитывайте марлю и прикладывайте к воспалённому участку на 10-15 минут.
- Содовый раствор. 1 ст. ложку соды растворите в стакане тёплой воды, смочите тампон и промывайте поражённые участки кожи.
- Настой алоэ. Листья мелко нарежьте и положите в тёмное прохладное место на 2 недели. Потом добавьте 50 мл красного вина и 150 мл касторового масла, тщательно перемешайте. Пропитывайте смесью марлю, прикладывайте её к больным участкам на 10-15 минут 3-5 раз в день.
Неправильное лечение или его отсутствие могут вызвать ряд серьёзных осложнений, опасных для здоровья. Причиной болезни может быть внутренний фактор – какая-либо скрытая болезнь. Как результат – аллергия, проблемы со здоровьем, в частности, с кожей. Лопающиеся папулы могут превратиться в язвы и открыть доступ в организм опасным инфекциям.
Предупредить болезнь намного легче, чем вылечить. Это касается и экзематозного дерматита.
- Исключите контакт с возможными раздражителями.
- Избегайте стрессов.
- Соблюдайте правила личной гигиены.
- Используйте увлажняющие кремы для ухода за кожей.
- После душа и ванной вытирайтесь насухо.
- При первых же симптомах болезни закрывайте поражённые участки повязками.
При склонности к аллергии пользуйтесь гипоаллергенной бытовой химией и следите за рационом питания, чаще бывайте на воздухе и совершайте пешие прогулки. Помните, экзематозный дерматит – достаточно неприятная, но излечимая болезнь, избавиться от которой позволит только правильное лечение в сочетании с мерами профилактики.
источник
Такое заболевание кожи, как экзематозный дерматит, проявляется после повторного соприкосновения участка с аллергенным веществом. Внешне проявляется как экзема со всеми сопутствующими для нее симптомами, такими как сильный зуд и красные области пораженных зон. Отличить данный вид болезни от других очень сложно. При первых подозрениях следует посетить врача и незамедлительно начать лечение.
Распространенным вариантом такого недуга, как атопическая экзема, является диатез или нейродермит аллергического характера. Экзематозный дерматит – это поражение кожного покрова с характерными признаками воспаления: сухостью и растрескиванием. Патологический процесс имеет признаки экземы и возникает после повторного воздействия раздражителя. Заболевание развивается вследствие реакции гиперчувствительности замедленного выражения, что возникает на фоне сенсибилизации (повышения чувствительности к действию аллергенов).
Проявлению сухой экземы подвержены люди с генетической предрасположенностью к аллергии, очень сухой и чувствительной кожей, атопическим дерматитом. Экзематозный дерматит проявляется на любых участках тела, но больше всего локализуется на местах, которые трудно поддаются защите от раздражающих веществ на производстве или быту. Заболевание поражает руки, область нижних конечностей, шею и другие открытые участки тела.
Классическая экзема проявляется так же, как и анализируемое заболевание. Особенностью экзематозного дерматита является то, что симптоматика экземы проявляется не моментально, а спустя две недели. В случае аллергена медикаментозного характера время развития болезни сокращается: симптомы появляются на 8 сутки. Бывают случаи, когда сенсибилизаторы вызывают недуг на 3 день после взаимодействия с ними, стоит посоветоваться с врачом.
К симптомам экзематозного дерматита относят:
- шелушение;
- появление трещинок;
- сухость;
- лихенификацию (утолщение кожи);
- покраснение кожного покрова;
- отек;
- эрозии с мокнущим эффектом из-за мелких лопающихся везикулов;
- корочки в зонах лопнувших пузырьков;
- папулы.
Опасностью данного типа патологического процесса называют его способность к переходу в хроническую форму и постоянному повторению в течение жизни. Еще больше усугубить ситуацию может различного рода тяжелая инфекция, которая попадает в трещинки, возникающие при заживлении. Процессы, происходящие на разных стадиях заболевания:
- При соприкосновении с аллергеном через время на участках тела образуются красные высыпания.
- Пятна, отображенные на фото, сопровождает зуд.
- Везикулы покрываются корочкой с находящейся внутри жидкостью прозрачного цвета (язвочки).
- По происшествию времени образованные язвы начинают лопаться, мокнуть.
- Последний этап характеризуется появлением гиперпигментации – темных корочек.
Распознать серьезный недуг на верхних конечностях можно по дискомфорту и болевым ощущениям. Начальная стадия аллергического проявления характеризуется возникновением небольших ранок между фалангами пальцев. Если экзематозный дерматит на руках проявился после прибывания на холоде, то кожный покров начинает шелушиться и краснеть. Сухая экзема протекает в хронической форме и развивается в зимний период, когда влажность воздуха понижена.
Экзематозный дерматит на руках возникает из-за тесного контакта с раздражающим веществом органической и неорганической природы, бытовой химией, пересушивающими средствами. Мыльная продукция может повредить ткани, т. к. проникает в самый глубокий слой эпидермиса и при наличии мелких трещин, разъедает кожу. Кожа при таком недуге, как бляшковидная экзема, начнет напоминать стекло. Дальнейшие симптомы характеризуются:
- Появлением жжения, растрескиванием.
- Образуются корочки на коже.
- Если на данном этапе не будет оказано лечение, то пораженные зоны становятся ярко-красными папулами.
- Вскоре соединяются между собой в общую группу и образуют бляшки широкого размера.
- Добавятся интенсивная эритема и мокнущая поверхность ран.
Проявляющийся неприятными симптомами экзематозный дерматит нижних конечностей имеет свои причины развития, выяснив которые можно остановить течение болезни. К таким причинам могут относиться несоблюдение правил гигиены или обувь низкого качества. Для профилактики следует менять носки или колготы каждый день, а стирать одежду без применения порошков с бытовыми отдушками и химическими компонентами. На фоне варикозной болезни вен может возникнуть варикозная экзема. В зависимости от причины, вызвавшей экзему, различают такие проявления недуга, как:
- отечность;
- жжение;
- лопающиеся пузырьки;
- нетерпимый зуд;
- на поздних стадиях высыпания приобретают вид эрозии;
- пересушенные зоны с чешуйками.
Медики не выявили точных предпосылок к образованию недуга, но в большинстве случаев кожная экзема развивается под влиянием определенных факторов благодаря наследственной предрасположенности. Общих признаков, как распознать болезнь, не существует. Так, при поражении кожи вокруг губ может развиться хейлит, а при недуге века – конъюнктивит. Признаки могут меняться в зависимости от стадии заболевания и комбинироваться. Есть заклепочный дерматит, который возникает в зонах прилегания металлических заклепок джинсов к коже.
Другие причины экзематозного дерматита:
- слабая иммунная система;
- аллергия на продукты;
- нарушения функций эндокринной системы;
- нарушение метаболизма;
- стресс и нервное перенапряжение;
- интоксикации;
- хронические болезни желудочно-кишечного тракта;
- сбои в работе печени.
Медикаментозное лечение следует проводить под присмотром врача-дерматолога в комплексе с соблюдением диеты. Из рациона убирается жирное, копченое, жареное. К противопоказаниям относится алкоголь, не подходит и острое блюдо. Питание разделяется на мелкие отдельные порции, его основу составляют овощи, яблоки, кефир. Необходимо не переедать: если организм будет тратить энергию не переваривание, то процесс регенерации клеток кожи замедлится. При лечении экзематозного дерматита врач может назначать физиотерапию в виде таких процедур:
- ультрафиолетовое облучение;
- лазеротерапия;
- парафинолечение;
- магнитотерапия;
- электрофорез;
- криотерапия.
После индивидуального осмотра и тщательной диагностики больного специалистом назначаются препараты, среди которых выделяют:
- Средства наружного применения для увлажнения, мазь от экземы и дерматита с жирной основой или крахмал.
- Гормональная терапия (преднизолоновая мазь 0,5% может использоваться кормящей и беременной женщиной).
- Мази, устраняющие очаги поражения (Афлодерм, Преднизолон, Локоид).
- При присоединении бактериальной инфекции принимают антибиотики.
- Прием витаминов.
Если по состоянию здоровья пациенту нельзя использовать медикаменты, то рекомендуется проводить лечение экзематозного дерматита народными средствами. Пораженным экзематозным недугом участкам проводят обработку примочками, смоченными в отварах и настоях натурального изготовления. Антисептический эффект может оказываться компрессом из дубовой коры: 50 г сырья залить 300 мл воды и проварить 15 минут, накладывать на участки. Можно приготовить похожие средства, используя следующие природные компоненты и растения:
- череда;
- лопух;
- хмель;
- тысячелистник;
- облепиховое масло;
- лимон с яичным белком;
- лист капусты.
источник
Атопическая экзема встречается как у детей, так и у взрослых. Это одна из наиболее распространенных разновидностей экзем. В отличие от других дерматологических патологий она имеет свой индивидуальный ряд особенностей.
Это разновидность дерматита со своими отличительными характеристиками. До недавнего времени атопическую экзему относили к нейродермиту. Потом выделили в отдельную патологию. Страдают от нее даже малыши до трех лет. Образуется она в основном из-за аллергических реакций. Иногда это заболевание сопровождает астму. Часто обостряется после нервного перенапряжения.
У больных наблюдается чрезмерная выработка простагландина, который формирует биологически активные вещества. У заболевшего человека подобных веществ становится слишком много. Наличие простагландина в организме может привести к воспалениям кожи, потому что он провоцирует этот процесс.
Болезнь проявляется после долгого контактирования с раздражителем-аллергеном. Обычно поражает сразу большой участок кожи. Она краснеет, слегка отекает, сильно чешется и становится сухой. Через некоторое время на пораженном участке образуются высыпания, которые похожи на пузырьки небольшого размера. Последние наполнены серозной жидкостью.
Больной расчесывает эти высыпания, потому что они сильно чешутся, вызывая большой дискомфорт. Это приводит к появлению так называемых «серозных колодцев», а также трещин и расчесов. В этот период заболевание характеризуется наличием мокнущих ран, которые способствуют появлению патогенной микрофлоры. Бактерии и грибки сильно мешают заживлению этих ран. После мокнущей стадии экзема развивается дальше. Пораженная кожа сохнет и шелушится. У больного в это время наблюдается повышение температуры.
Чем отличается атопический дерматит от экземы? Это две разных патологии, однако, их часто путают. С первого взгляда их отличить может только дерматолог. Врач должен поставить правильный диагноз, потому что терапия подбирается в зависимости от патологии, которая поразила кожу.
- Экзема образуется на открытых и закрытых участках кожи. К тому же поражение часто наблюдается совсем не в том месте, где кожа контактирует с аллергеном. К примеру, при частом воздействии бытовой химии на руки, поражение может появиться не на кистях, а в районе локтевых суставов. Локализуется экзема обычно на закрытых участках кожи.
- У экземы случаются рецидивы, которые отсутствуют у дерматита.
- Экзема проявляется по причине длительного контакта с каким-либо аллергеном. А дерматит вызывается сразу же после контакта с подобным раздражителем.
- Атопическая экзема в процессе своего развития проходит мокрую стадию. У дерматита последняя отсутствует.
Зная эти характерные особенности двух патологий, нетрудно правильно диагностировать болезнь и назначить нужную терапию.
Современная медицина не может определить точную причину, вызывающую симптомы и проявление этой болезни. Если атопическая экзема перейдет в хроническую стадию, то будет сопровождать человека на протяжении всей его жизни, периодически рецидивируя и затухая. Подмечено, что она часто появляется у тех, кто предрасположен к аллергии.
Также тут играет роль и наследственность. Например, первые признаки недуга иногда появляются у малышей уже в первые месяцы жизни. В анамнезе таких младенцев есть родственники с аллергией или астмой. Экзема и атопический дерматит поражают и взрослых людей. Причиной образования патологии здесь считают целый комплекс проблем со здоровьем:
- неправильная работа иммунной системы;
- системные патологии;
- стрессы и депрессия;
- неправильное функционирование ЖКТ, нервной и эндокринной систем;
- неправильно подобранный рацион питания.
Если экзема появилась на руках, это означает, что кожа контактирует с раздражителем (аллергеном). Последним могут быть:
- латексные перчатки;
- бытовая химия;
- косметика;
- проточная вода;
- различные украшения.
Атопическое заболевание в основном появляется на коже лица, шее, коленных, локтевых суставов. Изначально кожа краснеет и отекает, затем подсыхает и начинает шелушиться. Все это время пораженные области сильно чешутся.
Через несколько дней воспаленные участки покрываются сыпью в виде небольших узелков, волдырей, наполненных серозной жидкостью, эрозий. Кожа сильно чешется, пациент ее расчесывает, что провоцирует выделение серозного экссудата. А это приводит к образованию мокрых поверхностей и эрозии. Если же больной не будет чесать сыпь, то воспалительный процесс может пройти без стадии намокания поверхности. Высыпания высохнут и превратятся в плотную корку.
После того как кожа высыхает, на месте, где были эрозии, появляются чешуйчатые наслоения, через некоторое время они пропадают. Часто воспаление долго не проходит, за это время симптоматика периодически исчезает и снова появляется. При подобном затяжном протекании патологии на коже появляются огрубевшие участки и уплотнения.
Диагноз ставится при первом осмотре пациента. Атопическую экзему характеризуют:
Врач собирает анамнез, опрашивая больного, чтобы уточнить все факторы, которые предшествовали поражению дермы. Также он изучает симптомы и интересуется протеканием патологии. Уточняется диагноз после проведения иммунологических проб, для этого нужно сдать кровь из вены в лабораторию.
В некоторых случаях врач может назначить исследование иммунной системы пациента, привлекая таких специалистов, как аллерголог, иммунолог, диетолог и т. п. Иногда показано микроскопическое исследование на выявление грибков.
Анализы ОАК и ОАМ выявляют инфекцию в организме. Часто у пациента в крови находят эозинофилию. Нарушения в пищевом тракте, которые иногда провоцируют заболевание, показывает копрограмма. Серологические исследования дифференцируют атопическую экзему и прочие патологии.
Если экзема острая, то нарушается процесс ороговения. Отекают шиповатый и сосочковый слои кожи. При хроническом виде патологии ороговение усиливается, шиповатый слой утолщается. Рядом с сосудами скапливаются лимфоциты и гистиоциты.
Чтобы поставить правильный диагноз доктору нужно досконально изучить анамнез патологии, ознакомиться с симптоматикой и характером заболевания. Чтобы дифференцировать истинную экзему, атопическую и гнойное воспаление дермы проводится биопсия.
Для отличения атопической экземы от чесотки и грибковых патологий проводится микроскопическое исследование. Их результаты выявляют причину заболевания. Также дифференциальная диагностика проводится с различными дерматитами, псориазом и прочими патологиями.
Первое, на что обращают внимание врачи при терапии, это течение заболевания и его симптомы. Тут важно определить аллерген, провоцирующий развитие болезни. По этой причине пациента опрашивают, чтобы узнать его мнение по этому поводу. Если точного раздражителя выявить не удается, то доктор направляет больного на аллергопробы.
Данный анализ позволяет определить расположенность организма пациента к определенному аллергену. После чего его нужно исключить из жизни человека. Тогда терапия будет эффективной.
При атопической экземе терапия включает в себя соблюдение диеты. Из ежедневного рациона исключаются маринады, соленья, копченья и полуфабрикаты. Еда должна быть гиппоаллергенной и желательно белково-растительной. Рекомендуется отдать предпочтение растительной пище, а также исключить из рациона аллергенные продукты: фрукты, ягоды и овощи красного цвета, цитрусовые, редис, грибы. Мясо нужно есть нежирных сортов, например, индейку, кролика. А также сократить употребление сладкого и мучного.
Диетологи советуют голодать в период острого протекания атопической экземы (максимум два дня). Это способствует очищению организма от скопившихся шлаков. Однако предварительно нужно проконсультироваться с диетологом и другими врачами, потому что голодание часто провоцирует обострение других хронических патологий.
Если экзема появилась на верхних конечностях, то больному следует воздерживаться от контактов с домашней химией и стараться как можно меньше мочить руки. Чистить их можно ватными тампонами. Следует помнить, что уход за пораженными частями кожи имеет огромное значение!
Данный вид экземы имеет большой спектр различных методов и средств для терапии. Если лечение подобрано правильно и все его ключевые принципы соблюдаются, то можно добиться перехода патологии в стадию с редкими рецидивами.
Терапия основывается на комплексе различных лечебных мероприятий. Врачи тут рекомендуют пациентам в первую очередь изменить свой образ жизни. В комплекс входят:
- соблюдение личной гигиены;
- диета;
- правильный режим сна и бодрствования;
- умеренные физические нагрузки;
- закаливающие тело процедуры.
Атопический дерматит и экзема – патологии разные. При наличии экземы следует стабилизировать психическое состояние пациента. Он должен быть полностью уверенным в положительном эффекте от лечения и прилагать к этому усилия. Основное лечение тут складывается из использования медикаментозных средств и народных методов.
Перейдем к медикаментозной терапии. Так как болезнь вызвана аллергической природой, врачи назначают сенсибилизирующие лекарственные средства. Например, хлорид кальция, Кларитин, Супрастин и т. п. Последующее лечение направляется на купирование симптомов и улучшение общего состояния пациента.
Для этого врачи прописывают:
- стероидные мази;
- седативные средства;
- противомикробные мази с содержанием антибиотиков;
- примочки на основе Фурацилина и Борной кислоты.
Из народных средств обычно используются лекарственные травы, которые легко снимают воспаление и прочие симптомы атопической экземы. Дерматит и экзема – патологии разные, но в обоих случаях одинаково эффективны такие народные средства:
- Отвар из коры ивы – 2 ч/л коры на 500 мл горячей воды. Отвар настаивается и им обмывают пораженные участки 3-4 раза в сутки.
- Сок чистотела – используется для смазывания раночек, которые долго заживают.
- Настой из почек березы – снимает отеки, красноту. Стакан почек заливается стаканом воды и кипятится примерно двадцать минут. После чего он фильтруется и настаивается в течение суток. Им смазывается пораженная кожа 3-4 раза в сутки. Курс – 15 дней.
- Сок каланхоэ – из него делаются ночные примочки.
- Картофель (сырой) – измельчается до состояния кашицы, заворачивается в марлю, после чего прикладывается к пораженным участкам.
- Облепиховое масло – наносится на места воспаления на ночь. Уменьшает зуд, снимает отеки и покраснения.
Чтобы болезнь не рецидивировала и для поддержания здоровья пациент должен придерживаться профилактики. Тут надо соблюдать такие правила:
- исключить любые вредные привычки;
- соблюдать правила гигиены;
- ограничить использование косметики;
- отказаться от посещения общественных бань и саун;
- следить за своим рационом и режимом дня.
Что быстрее лечится дерматит или экзема? Экзема является коварной патологией и может появляться снова и снова. Терапия этого недуга – трудный и длительный процесс. Чем раньше начать лечение, тем быстрее придет период выздоровления. Дерматит же не такой коварный и лучше поддается терапии.
Полное выздоровление от экземы может наступить через полгода после начала развития, если будут исключены все аллергены, которые ее провоцируют. Если же этого не сделать, то атопическая экзема перейдет в хроническую форму и останется с человеком на всю жизнь.
источник
Экзема ‒ это общий термин для заболеваний кожи, связанных с высыпаниями. Наиболее распространенный тип экземы ‒ атопический дерматит. Экзема часто сопровождается сильным зудом. Когда вы чешете пораженные участки, ваша кожа становится красной и воспаленной (опухшей). Экзема поражает как взрослых, так и детей. Она наиболее часто встречается у младенцев.
Экзема ‒ это общий термин для заболеваний кожи, связанных с высыпаниями. Наиболее распространенный тип экземы ‒ атопический дерматит. Экзема часто сопровождается сильным зудом. Когда вы чешете пораженные участки, ваша кожа становится красной и воспаленной (опухшей). Экзема поражает как взрослых, так и детей. Она наиболее часто встречается у младенцев.
Атопический дерматит является хроническим заболеванием кожи. Он вызван аллергической реакцией. Это самый распространенный вид экземы. Термин «атопический» описывает наследственную тенденцию к развитию дерматита, астмы и сенной лихорадки. «Дерматит» означает, что кожа воспаленная и зудящая.
Атопический дерматит обычно начинается в младенчестве и продолжается в детстве. Бывают периоды, когда состояние ухудшается (так называемые рецидивы). За рецидивами следуют периоды, когда кожа заживет. В это время признаков атопического дерматита может и не быть(так называемая ремиссия). Ремиссия может продолжаться неделями, месяцами или даже годами. Некоторые дети с возрастом излечиваются от атопическим дерматита. У других он продолжается и при взрослой жизни. Рецидивы у взрослых, как правило, менее выражены.
Атопический дерматит и экзема могут начинаться с сухости и очень сильного зуда кожи. Пораженный участок может стать очень красным, опухшим и воспаленным. Обычно, чем больше вы его царапаете, тем более усугубляются симптомы. Из сыпи может вытекать прозрачная жидкость. В конце концов, сыпь начнет расти и покроется коркой. Сыпь обычно бывает на локтях, за коленями, на щеках и ягодицах.
У вас с большей вероятностью может развиться атопический дерматит или экзема, если у члена семьи есть данное заболевание. Эти заболевания не являются заразными. Это означает, что вы не можете заразится ими у других людей. Точная причина экземы и атопического дерматита неизвестна.
Ваш врач сможет диагностировать экзему просто при помощи визуального осмотра. Во время осмотра он также просмотрит вашу историю болезни. При наличии у вас аллергии или астмы, важно сообщить об этом своему врачу. Он может направить вас на анализ крови и соскобов кожи, чтобы исключить другие заболевания.
Вы, возможно, никогда не узнаете, что вызывает экзему или атопический дерматит. Не зная причины, вы не можете их избежать. Эти болезни нельзя вылечить. Но их можно контролировать. Вы также можете научиться избегать того, что их вызывает.
Некоторые вещества, которые могут раздражать вашу кожу, включают:
- бытовые чистящие средства
- моющие средства
- лосьоны после бритья
- мыло
- бензин
- скипидар и другие растворители.
Старайтесь избегать контакта с вещами, которые вызывают у вас вспышки экземы. Мыло и влажность могут вызвать раздражение кожи. Мойте руки только при необходимости. Используйте мягкое не душистое мыло, такое как Dove, Basis или Olay, особенно если у вас экзема на руках. Полностью высушите руки после их мытья.
Носите виниловые или пластиковые перчатки для работы, которая требует, чтобы ваши руки были в воде. Кроме того, носите перчатки, когда ваши руки подвергаются воздействию чего-либо, что может раздражать кожу. Надевайте хлопчатобумажные перчатки под пластиковые перчатки, чтобы впитать пот из рук. Время от времени делайте перерывы и снимайте перчатки. Это предотвратит накопление пота в ваших перчатках.
Носите перчатки, когда выходите на улицу зимой. Холодный воздух и низкая влажность могут высушить вашу кожу. Сухость может ухудшить симптомы экземы. Носите хлопчатобумажную или содержащую хлопок одежду. Шерсть и некоторые синтетические ткани могут раздражать кожу.
Купайтесь только с мягким не душистым мылом, таким как Dove, Basis или Olay. Используйте небольшое количество мыла. Вода должна быть холодной или теплой, но не горячей. Кратковременное принятие ванны может быть полезно для вашей кожи. Это позволяет наружному слою кожи впитать воду и стать менее сухой. Принимайте ванну в течение 15-20 минут. Затем используйте мягкое полотенце и высушивайте кожу похлопывая, а не протирая. Сразу после высушивания нанесите увлажняющий крем на кожу. Это поможет сохранить влагу.
Увлажняющие средства помогают поддерживать кожу мягкой и эластичной. Они предотвращают образование трещин на коже. Лучше всего использовать простой увлажняющий крем. Избегайте увлажняющих кремов с ароматами (отдушкой) и большим количеством дополнительных ингредиентов. Хорошим, дешевым увлажняющим средством является простое нефтяное желе (такой как вазелин). Используйте увлажняющие кремы, которые содержат больше жира, чем крема, поскольку кремы обычно содержат больше консервантов.
Регулярное использование увлажняющего крема может помочь предотвратить сухость кожи, которая обычно бывает зимой.
Слишком большое воздействие тепла и сильное потоотделение могут больше раздражать вашу кожу и усилить зуд. Старайтесь избегать действий, во время которых вам бывает жарко и вы потеете.
Ваш врач может назначить кортикостероидный крем или мазь для смазывания участка сыпи. Это поможет уменьшить зуд и успокоить воспаление. Используйте его сразу после купания. Следуйте указаниям вашего врача для использования данного лекарства или ознакомьтесь с инструкцией для его правильного применения. Позвоните своему врачу, если состояние кожи не улучшится после 3 недель использования лекарства.
Антигистаминные препараты, такие как гидроксизин, уменьшают зуд. Они могут помочь остановить зуд и не царапать кожу. Новый класс препаратов, называемых иммуномодуляторами, хорошо работает, если у вас сильная сыпь. Два препарата из этого класса ‒ это такролимус и пимекролимус. Эти препараты удерживают иммунную систему от чрезмерной реакции при стимуляции аллергеном. Однако они могут влиять на вашу иммунную систему. Поэтому, Администрация по контролю за продуктами и лекарствами рекомендует использовать эти препараты только тогда, когда другие методы лечения не помогают.
Старайтесь не царапать раздраженную область на коже, даже если она чешется. Царапина может повредить кожу. Бактерии могут проникнуть в эти повреждения и вызывать инфицирование. Увлажнение кожи поможет предотвратить зуд.
Вспышки экземы могут возникнуть во время стрессов. Узнайте, как распознать и справиться со стрессом. Методы снижения стресса могут помочь. Изменение вашей деятельности для уменьшения ежедневного стресса может помочь.
На участке кожи, где у вас была экзема, может снова возникнуть раздражение. Поэтому за ним нужен особый уход. Продолжайте следовать приведенными здесь советам, даже после того, как ваша кожа зажила.
источник
Дерматит – это хроническое заболевание, при котором кожа краснеет, чешется, становится сухой и трескается. Атопический дерматит (экзема, нейродермит) – это самая распространенная форма дерматита. Им чаще болеют дети, но он может встречаться и у взрослых.
Атопический дерматит обычно возникает в складках кожи, например: под коленями, на сгибе локтей, на боковых поверхностях шеи, вокруг глаз и ушей. Выраженность заболевания бывает различной. В большинстве случаев дерматит протекает в легкой форме. Наиболее тяжелые симптомы: трещины и эрозии кожи, кровоточивость.
Для атопического дерматита (экземы) характерны периоды ремиссии,когда симптомы менее выражены, сменяющиеся периодами обострения, во время которых требуется дополнительное лечение.
Существуют различные виды дерматита:
- монетовидная экзема – вызывает округлые или овальные поражения кожи, обычно встречается у взрослых;
- контактный дерматит – появляется при контакте с тем или иным веществом;
- варикозная (застойная) экзема – поражает ноги, обычно вокруг набухших и расширенных (варикозных) вен;
- себорейный дерматит – вызывает красные высыпания, покрытые чешуйками, на крыльях носа, бровях, ушах и на волосистой части головы.
Точная причина атопического дерматита неизвестна. Однако им часто болеют люди с аллергией («атопический» означает «подверженный аллергии»). Экзема может передаваться по наследству и часто возникает параллельно с другими заболеваниями, такими как бронхиальная астма и сенная лихорадка.
С возрастом у многих детей атопический дерматит проходит полностью или становится значительно легче. Примерно в 53% всех случаев заболевание проходит к 11 годам, а в 65% случаев – к 16 годам. Однако тяжелая форма экземы может в значительной мере мешать в повседневной жизни, и с ней может быть непросто справиться как физически, так и эмоционально. При атопическом дерматите также повышен риск инфекционных заболеваний.
Существуют различные методы контроля и лечения заболевания, в том числе использование лекарственных средств и коррекция образа жизни.
Во всём мире распространённость атопического дерматита около 10-37%. В нашей стране от дерматита страдает около 5,9% детей и подростков. В 8 из 10 случаев заболевание появляется в возрасте до 5 лет. У многих детей атопический дерматит появляется еще до года. Атопическому дерматиту одинаково подвержены люди обоих полов.
В последние годы количество заболевших экземой выросло. Это может быть обусловлено изменениями в образе жизни или экологическими факторами. Кроме того, количество зарегистрированных случаев выросло в связи с улучшением диагностики этого заболевания.
Экзема сопровождается постоянными симптомами, которые периодически обостряются. Во время обострения проявления усиливаются и требуется дополнительное лечение.
Типичные симптомы атопического дерматита включают зуд, сухость и покраснение кожи, которая может лопаться и трескаться. Изменения на коже могут носить очаговый характер или распространяться по всему телу. Излюбленные места экземы:
- у младенцев – на лице и волосистой коже головы, а также на руках и ногах;
- у более старших детей и взрослых – на руках, вокруг крупных суставов (например, на сгибе локтей или на внутренней стороне коленных суставов).
В зависимости от тяжести дерматита, его симптомы могут быть различными. У людей с легкой формой обычно поражаются лишь небольшие участки кожи, которые становятся сухими и иногда чешутся. В более тяжелых случаях экзема может вызывать сухость кожи на больших участках тела, постоянный зуд и выделение межтканевой жидкости.
Постоянный зуд нарушает сон, заставляет расчёсывать поражённые атопическим дерматитом места, иногда, до появления крови. Попытки почесать зудящий участок вызывают только усиление зуда, отчего особенно страдают дети. Зуд мешает им уснуть, а в течение дня отвлекает от занятий в школе и рассеивает внимание.
Во время обострения дерматита симптомы могут становиться более выраженными. Для этого периода характерны:
- крайне сильный зуд, покраснение, сухость, шелушение и повышение температуры кожи в месте поражения;
- очаги мокнутия — участки отекшей кожи, сквозь которую просачивается тканевая жидкость;
- присоединение инфекции, обычно золотистого стафилококка (Staphylococcus aureus).
Какой-то одной причины возникновения атопического дерматита (экземы) нет. Вероятно, он связан с различными генетическими и экологическими факторами, которые в разное время взаимодействуют между собой. Так, склонность к развитию дерматита вы можете унаследовать от своих родителей. У некоторых людей, проявление дерматита провоцируют некоторые факторы окружающей среды, пыль или пыльца. Есть несколько причин, которые могут вызвать обострение.
Результаты исследований свидетельствуют, что экзема во многих случаях передается по наследству. Это означает, что причина её возникновения заключается в генах, которые вы унаследовали от своих родителей.
Если родители ребенка болеют экземой, высока вероятность того, что у него тоже появится это заболевание. Исследования показывают, что 60% детей, у которых один из родителей болел атопическим дерматитом, также заболеют им. Если экземой болели оба родителя, вероятность заболеть у ребенка составляет 80%. До сих пор точно не известно, какие именно гены отвечают за атопический дерматит. Считается, что грудное вскармливание может снизить риск появления экземы у ребенка.
Если из-за генов вы предрасположены к атопическому дерматиту, он появится после контакта с определенными факторами окружающей среды, такими как аллергены. Аллерген – это вещество, которое вызывает чрезмерную защитную реакцию организма — аллергию. Наиболее распространенные аллергены, вызывающие экзему:
- пылевые клещи;
- шерсть домашних животных;
- пыльца.
Экзему иногда вызывают пищевые аллергены. Особенно часто — у детей до одного года. Продукты, которые обычно вызывают аллергическую реакцию:
Некоторые исследования детей и молодых людей с экземой свидетельствуют о том, что у одной-двух третей из них есть пищевая аллергия. Пищевая аллергия повышает вероятность тяжелой формы экземы. Аллергия не всегда играет роль в появлении заболевания. Многие другие факторы также повышают вероятность появления дерматита, в том числе:
- холодная погода;
- сырость;
- некоторые виды мыла;
- слишком частое мытье;
- грубая одежда.
Триггеры (факторы, вызывающие обострение заболевания) могут усугубить атопический дерматит, хотя они не обязательно являются причиной заболевания.
Гормональные изменения у женщин. Гормоны – это биологически-активные химические вещества, которые вырабатываются организмом и по-разному воздействуют на него. У некоторых женщин изменения уровня тех или иных гормонов может повлиять на симптомы экземы. Так, у части женщин дерматит обостряется во время менструального цикла, а у других — за день до начала месячных.
Гормональные изменения во время беременности также могут влиять на атопический дерматит.Более чем половина беременных женщин отмечает ухудшение состояния, у четверти беременных женщин, напротив, состояние кожи улучшается.
Стресс связан с экземой, но до конца не понятно, как он воздействует на неё. У некоторых людей во время стресса симптомы дерматита обостряются. У других симптомы дерматита, наоборот, вызывают стресс.
Физические упражнения. Потоотделение после интенсивных физических упражнений может обострить симптомы дерматита. Постарайтесь не перегреваться во время упражнений: пейте много жидкости и регулярно отдыхайте.
Раздражители могут обострить симптомы. У разных людей раздражители разные, но это может быть:
- мыло и моющие средства, такие как шампунь, средство для мытья посуды или пена для ванн;
- некоторые виды одежды, особенно из шерсти и нейлона;
- перегрев;
- очень холодная, сухая погода;
- пыль;
- незнакомые домашние животные.
Прочие возможные триггеры:
- вещества, вступающие в контакт с кожей, например, парфюмированные продукты или латекс (вид натуральной резины);
- факторы окружающей среды, например, табачный дым, выхлопные газы или вода с большим содержанием солей жесткости (жесткая вода);
- смена времени года – у большинства людей с экземой летом наступает облегчение симптомов, а зимой – обострение.
Для диагностики врачу, прежде всего, потребуется осмотр поврежденной кожи и подробный опрос ваших о симптомах. Важно рассказать врачу:
- зудит ли сыпь и где она появилась;
- когда появились симптомы;
- были ли обострения;
- болел ли кто-то из ваших родственников экземой;
- есть ли у вас другие заболевания, например, аллергия или бронхиальная астма.
Сообщите врачу, если болезнь мешает вам вести привычный образ жизни, например, если из-за зуда вы плохо спите по ночам или не можете заниматься обычными делами.
Значительную долю информации для диагностики экземы могут дать ваши собственные жалобы, которые вы отмечали на протяжении последних месяцев. Поэтому, для учета всех симптомов, был составлен специальный опросник. Наличие длительного кожного зуда, а также 3 или более признаков из приведённых ниже, могут свидетельствовать о наличии заболевания:
- Зуд и раздражение в кожных складках, например, на сгибах локтей, под коленями, на лодыжках, вокруг шеи или глаз.
- Ваша кожа в последние 12 месяцев склонна к сухости и шелушению.
- Вы на протяжении жизни болеете или болели бронхиальной астмой или сенной лихорадкой. Для детей младше 4 лет равнозначным критерием является наличие близкого родственника, например, родитель, брат или сестра с астмой или сенной лихорадкой.
- У детей младше 4 лет: очаги дерматита в складках кожи, на лбу, щеках, руках или ногах.
- У детей старше 4 лет и взрослых: заболевание появилось в 2 года или раньше.
Ваш врач должен определить, какие триггеры вызывают у вас обострение атопического дерматита. Вас могут спросить о том, чем вы питаетесь, и об образе жизни, чтобы определить, не вызывает ли симптомы что-нибудь очевидное. Например, вы могли заметить, что ваш дерматит обострился после использования определенного мыла или шампуня.
Полезно вести дневник, в который записывать новые продукты питания и реакцию на них, чтобы выявить возможные аллергены, вызывающие обострение симптомов. Затем ваш врач изучит записи, чтобы определить, есть ли зависимость между вашими симптомами и тем, что вы едите.
С помощью лечения можно существенно облегчить симптомы атопического дерматита. Хотя излечить это заболевание навсегда пока не удаётся. У детей с экземой, с возрастом, симптомы постепенно проходят естественным путем.
Наиболее распространенные лекарства для лечения экземы:
- средства для смягчения кожи – применяются постоянно для увлажнения сухой кожи;
- кортикостероиды местного действия – используются для снятия отека и покраснения во время обострения заболевания.
Врач может прописать вам средство для смягчения сухой кожи и умеренные по силе кортикостероиды местного действия. На различных частях тела применяются средства различной силы (умеренные, активные и высокоактивные). Если нет признаков инфекции, медицинский работник может наложить вам специальную повязку: это может быть так называемое сухое обертывание, влажное обертывание или окклюзивная повязка. Эти средства облегчают зуд, не позволяют расчесывать кожу и помогают избежать пересыхания кожи.
Для облегчения симптомов экземы применяются и иные средства, в том числе:
- кортикостероиды внутрь при острых симптомах;
- антигистаминные препараты при сильном зуде;
- антибиотики при инфекционном поражении очагов дерматита;
- иммунодепрессанты местного действия, которые подавляют иммунную систему вашего организма, например, средства, содержащие пимекролимус, такролимус.
Врач назначит дополнительное лечение, если это потребуется.
Некоторые люди используют для лечения экземы биологически активные добавки, такие как пищевые добавки и растительные лекарственные средства. Кому-то они помогают, но нет убедительных доказательств того, что они эффективно лечат экзему.
Если вы планируете принимать биологически активные добавки, сначала проконсультируйтесь со своим врачом, чтобы убедиться, что это безопасно. Например, некоторые растительные лекарственные средства оказывают тяжелые побочные эффекты на печень, и нужно делать анализы крови, чтобы следить за состоянием здоровья. Кроме того, нельзя отказываться от традиционного лечения, назначенного вашим врачом.
Помимо приема лекарств, вы можете также выполнять определенные действия дома, чтобы облегчить симптомы.
Зачастую дерматит вызывает зуд. Расчесывание может навредить коже: она утолщается и теряет эластичность. Расчесывание также повышает риск проникновения в кожу инфекции. Иногда зуд настолько силен, что сдерживать его не возможно. Особенно трудно приходится детям. Возможный выход — коротко подстригать ногти, это уменьшит травмирование кожи. Если экземой болеет ваш ребенок, расчесывание можно прекратить с помощью специальных варежек. Помогает также стучать по коже или пощипывать ее, пока зуд не пройдет.
Совместно с врачом постарайтесь выяснить причины, провоцирующие ухудшение состояния, хотя это не всегда возможно. Чтобы снизить вероятность контакта с триггерами, воспользуйтесь следующими советами:
- если та или иная одежда вызывает раздражение кожи, постарайтесь не носить ее; реже вызывают раздражение ткани из естественных материалов, например, хлопка;
- если дерматит обостряется при высокой температуре, поддерживайте в доме прохладу;
- не пользуйтесь мылом и моющими средствами, которые могут вызывать симптомы дерматита.
Хотя многие люди с дерматитом имеют аллергию на пылевых клещей, борьба с ними не имеет значения для лечения экземы. Этот процесс сложен, занимает много времени, и нет убедительных доказательств его эффективности. Аналогично этому, установка смягчителя воды вряд ли изменит течение нейродермита, хотя и считается, что жесткая вода слегка повышает заболеваемость дерматитом среди маленьких детей.
Не вносите принципиальных изменений в свой рацион питания, не посоветовавшись сначала со своим врачом. Известно, что некоторые продукты, такие как молоко, яйца и орехи, провоцируют симптомы дерматита. Однако отказ от этих продуктов без совета врача может быть вреден для здоровья, особенно для маленьких детей, которым нужно много кальция, калорий и белка. Если врач считает, что у вас пищевая аллергия, вас могут направить к диетологу (специалисту по питанию). Если кормите грудью ребенка с экземой, проконсультируйтесь с врачом перед тем, как менять свой привычный рацион питания.
Эти средства смягчают кожу, и она остается увлажненной. Они сокращают потерю влаги с кожи, закрывая ее защитной пленкой. Это самый важный вид ухода за сухой кожей при атопическим дерматите. Важно постоянно увлажнять кожу, чтобы она не пересыхала и не трескалась.
Существуют различные смягчающие средств для кожи. Врач посоветует, какое из них лучше приобрести. Однако, возможно придется пробовать разные средства, прежде чем вы найдете подходящее именно для вас. Врач может прописать сразу несколько средств для различных целей, например:
- мазь для очень сухой кожи;
- крем или лосьон для менее сухой кожи;
- средство для лица и рук;
- средство для тела;
- смягчающее средство, которое надо использовать вместо мыла;
- смягчающее средство, которое надо добавлять в ванну или использовать в душе.
Разница между лосьоном, кремом и мазью заключается в соотношении масел и воды. В мазях самое высокое содержание масел, поэтому они самые жирные, но наилучшим образом увлажняют кожу. В лосьонах содержание масла минимальное, поэтому они имеют лёгкую структуру, но менее эффективны, чем мази. Кремы – это промежуточный вариант.
Если вы использовали определенное средство какое-то время, оно может стать менее эффективным или вызвать раздражение кожи. В таком случае обратитесь к врачу, чтобы он прописал другое средство. При воспалении кожи смягчающие средства должны применяться вместе с противовоспалительными, например, с кортикостероидами местного действия.
Используйте смягчающие средства постоянно, в том числе в период ремиссии — когда нет симптомов. Возможно, стоит держать отдельный запас средств на работе или в школе.
- используйте большое количество средства;
- нанесите его на кожу в направлении роста волос;
- не втирайте средство в кожу;
- при очень сухой коже наносите средство каждые 2-3 часа;
- после ванны или душа осторожно промокните кожу полотенцем и з нанесите средство на влажную кожу;
- не используйте чужие средства для смягчения кожи;
- не берите средство из баночки пальцем – используйте ложку или дозатор, так как это помогает снизить риск распространения инфекции.
Очень важно продолжать использовать смягчающие средства во время периодов обострения, так как в это время коже требуется больше всего влаги. По время обострения регулярно наносите на кожу большое количество средства.
Кортикостероиды местного действия обычно выписываются при воспалении кожи. Выражение «местного действия» означает, что средство наносится непосредственно на кожу. Кортикостероиды быстро снимают воспаление.
Вы можете быть обеспокоены тем, что принимаете средства, содержащие стероиды. Однако кортикостероиды – это не то же самое, что анаболические стероиды, которые иногда используют бодибилдеры и спортсмены. При правильном использовании кортикостероиды – это безопасный и эффективный метод лечения дерматита.
Врач может прописать кортикостероиды различной силы, в зависимости от тяжести вашего дерматита. Это могут быть средства умеренной активности, такие как гидрокортизон, активные (клобетазон) и высокоактивные. При тяжелом атопическом дерматите применяются более сильные кортикостероиды. Вам могут назначить:
- крем для применения на видимых участках кожи, например, на лице и руках;
- мазь для применения по ночам и при тяжелых обострениях.
Если вам требуется часто принимать кортикостероиды, регулярно посещайте врача, чтобы он мог убедиться, что лечение приносит результат, и что вы правильно пользуетесь средством.
Наносите небольшое количество средства на пораженную область кожи. Всегда соблюдайте инструкцию по применению кортикостероида, напечатанную на листке-вкладыше. При обострении экземы не применяйте кортикостероиды чаще двух раз в день. В большинстве случаев достаточно применять их 1 раз в день. Для нанесения кортикостероида местного действия:
- нанесите рекомендуемое количество кортикостероида местного действия на пораженную область;
- наносите средство в течение 48 часов после того, как обострение прошло.
- нанесите сначала средство для смягчения кожи и подождите 30 минут, чтобы средство впиталось;
- если вы или ваш ребенок долгое время принимаете кортикостероиды, возможно, потребуется снизить частоту их применения.
Проконсультируйтесь с вашим врачом.
Стандартная единица кортикостероидов местного действия – это FTU, или длина кончика пальца (англ. fingertip unit):
- один FTU – это полоска кортикостероида, равная длине последней фаланги указательного пальца;
- одного FTU достаточно для лечения участка кожи площадью в две ладони взрослого человека.
При применении местных кортикостероидов они могут вызывать легкое жжение или покалывание. При долгом применении сильных кортикостероидов они могут вызывать:
- истончение кожи, в особенности на сгибе локтя или колена;
- расширение мелких сосудов в форме синюшно-красных пятен, особенно на щеках;
- акне (угревую сыпь);
- повышенный рост волос на теле.
Эти побочные эффекты возникают редко.
Антигистаминные препараты – это вид лекарств, которые блокируют действие вещества, содержащегося в крови, которое называется гистамин. Зачастую ваш организм производит гистамин при контакте с аллергеном. Антигистаминные препараты помогают облегчить зуд, возникающий при атопическом дерматите. Они могут быть седативными, то есть вызывать сонливость, или неседативными.
При сильном зуде или сопутствующей сенной лихорадке вам могут прописать неседативный антигистамин. Если он поможет, вам могут рекомендовать продолжить прием неседативного антигистаминного препарата на протяжении долгого времени. Лечение нужно корректировать с врачом каждый 3 месяца.
Если зуд мешает вам спать, могут помочь седативные антигистамины. Они назначаются для кратковременного приема, обычно курс длится максимум 2 недели, так как они быстро теряют эффективность. Этот тип антигистаминных препаратов может вызывать сонливость на следующий день, поэтому стоит предупредить учителей в школе, что ваш ребенок может реагировать на все медленнее обычного.
Если вы принимаете антигистаминные препараты, не садитесь за руль на следующий день, если все еще чувствуете сонливость. Седативный эффект скорее всего усилится при употреблении алкоголя.
В редких случаях в периоды тяжелых обострений врач может прописать кортикостероиды в форме таблеток. Они также используются при обострении бронхиальной астмы.
Вам могут прописать прием преднизолона раз в день, обычно утром, в течение 1-2 недель.
Если кортикостероиды для приема внутрь принимать часто или долго, это может вызвать побочные эффекты, в том числе:
Поэтому маловероятно, что ваш врач будет назначать вам кортикостероиды в форме таблеток чаще, чем раз в год, предварительно не направив вас к специалисту.
При инфицировании очагов дерматита обычно назначаются антибиотики. Большие участки заражения лечатся антибиотиками в форме таблеток или капсул. Вид антибиотика должен порекомендовать врач, не рекомендуется самостоятельный прием этих препаратов.
Небольшие участки кожи обычно лечатся антибиотиками в виде кремов или мазей, которые наносятся непосредственно на пораженные участки. Антибиотики местного действия не следует принимать дольше двух недель, так как бактерии могут стать невосприимчивыми к их действию. При обострении симптомов обратитесь к вашему врачу.
После того, как инфекция прошла, врач назначит вам новый курс кремов и мазей, которые вы использовали против заражения. От старых средств необходимо избавиться. Во время инфекции и после нее важно держать воспаление под контролем. Если у вас воспаляются очаги дерматита, кремы и лосьоны-антисептики могут помочь убить бактерии. Чаще всего назначаются такие антисептики местного действия как хлоргексидин и триклозан.
В нашей стране атопический дерматит (экзема) обычно лечится под контролем дерматолога — специалиста по лечению кожных заболеваний. К нему можно обратиться самостоятельно или по направлению терапевта или педиатра (для ребёнка). Особенно важно получить консультацию дерматолога, если:
- неясно, каким типом дерматита вы болеете;
- назначенное лечение не помогает;
- дерматит сильно мешает вам в повседневной жизни;
- не известны причины дерматита.
Дерматолог может предложить следующие варианты лечения:
- фототерапия – облучение ультрафиолетовым (УФ) светом;
- обертывания – на кожу накладываются повязки с лекарственными средствами или влажные обертывания;
- иммунодепрессанты для подавления вашей иммунной системы;
- высокоактивные кортикостероиды местного действия;
- дополнительная помощь в том, как правильно применять методы лечения – например, медсестра может показать вам, как нужно правильно выполнять то или иное действие;
- психологическая поддержка;
- алитретиноин (на апрель 2014 года этот препарат пока не имеет регистрации в России).
Алитретиноин (продается под торговой маркой Токтино) – это лекарство, применяемое при тяжелом продолжительном дерматите на руках, которая не реагирует на другие виды лечения. Лечение алитретиноином проводится под надзором дерматолога и назначается людям старше 18 лет.
Алитретиноин – это тип лекарства, которое называется ретиноид. Ретиноиды облегчают раздражение и зуд, возникающий при дерматите (экземе). Запрещается принимать его во время беременности, так как он может вызывать тяжелые врожденные дефекты. Кормящие женщины также не должны принимать алитретиноин, так как он может попасть в грудное молоко и навредить ребенку. Из-за риска возникновения врожденных дефектов это лекарство не показано женщинам детородного возраста.
Типичные побочные эффекты при приеме алитретиноина:
- головные боли;
- сухость во рту и глазах;
- снижение количества красных кровяных телец (анемия);
- повышенный содержание в крови жировых веществ, которые называются холестерин и триглицериды;
- боль в суставах или мышцах.
В настоящее время алитретиноин не имеет регистрации в нашей стране, однако накоплен положительный опыт применения этого средства для лечения экземы зарубежными врачами. Возможно в ближайшее время этот препарат будет доступен и в России. Обсудите это своим лечащим врачом.
Осложнения при атопическом дерматите могут нарушать как физическое, так и психическое здоровье, особенно у детей.
Из-за экземы кожа становится сухой и трескается, что повышает риск кожной инфекции. Если вы расчесываете зудящие участкии неправильно используете лекарственные средства, риск увеличивается. Самый распространенный тип бактерий, который поражает очаги экземы – золотистый стафилококк (Staphylococcus aureus). Бактериальные инфекции могут иметь тяжелые симптомы. Стафилококковая инфекция может вызывать следующие симптомы:
- покраснение;
- выделение жидкости из трещин на коже (мокнутие) и образование корок при высыхании;
- высокая температура и общее недомогание.
Стафилококковую инфекцию лечат антибиотиками.
Может произойти заражение очага дерматита вирусом простого герпеса, возбудителем герпетической лихорадки. Это может перерасти в тяжелое заболевание, которое называется герпетическая экзема. Симптомы герпетической экземы:
- болезненные очаги заболевания, которое быстро прогрессирует;
- группы пузырьков, наполненных жидкостью, которые вскрываются и оставляют незаживающие язвы на коже;
- в некоторых случаях – высокая температура и общее недомогание.
Сразу же обратитесь к врачу, если вы считаете, что у вас или вашего ребенка может быть герпетическая экзема. Если состояние тяжёлое вызовите скорую помощь, позвонив по телефону — 03 со стационарного телефона, 112 или 911 — с мобильного.
Помимо воздействия на ваш организм, экзема влияет и на вашу психику. У детей дошкольного возраста, больных экземой, повышена вероятность появления поведенческих проблем по сравнению с детьми без этого заболевания. Они более зависимы от своих родителей по сравнению с детьми без этого заболевания.
Детей школьного возраста, больных экземой, могут дразнить или запугивать. Для ребенка любая форма запугивания может быть травматична, и с ней может быть сложно справиться. Ваш ребенок может стать тихим и замкнутым. Объясните ситуацию учителю вашего ребенка и попросите ребенка рассказывать вам о своих переживаниях.
Исследования свидетельствуют о том, что дети с дерматитом часто имеют расстройства сна. Из-за недостатка сна у ребёнка меняется настроение, поведение и падает успеваемость в школе. Необходимо сообщить учителю о болезни вашего ребенка, чтобы он принимал ее во внимание. Во время обострения дерматита ваш ребенок может не ходить в школу. Это может тоже отразиться на его успеваемости.
Экзема может отрицательно сказываться на самооценке как у детей, так и у взрослых. Детям может быть особенно сложно справиться с заболеванием, и от этого у них могут развиваться комплексы. Заниженная самооценка нарушает социальную адаптацию ребенка, мешает выработке навыком общения в коллективе. Поддержка и поощрение помогут повысить самооценку ребенка, и он будет относиться к своему внешнему виду менее критично. Обратитесь к своему врачу, если вы беспокоитесь, что дерматит сильно влияет на самооценку вашего ребенка.
С помощью сервиса НаПоправку вы можете найти хорошего дерматолога — специалиста по кожным болезням. Также можно выбрать достойную дерматологическую клинику, где вам проведут всестороннюю диагностику и назначат полноценное лечение. Посетив специалиста, поделитесь с нами впечатлениями от приема, оставив отзыв о враче или клинике.
источник