Обнаружена на теле экзема – исследования не стоит откладывать в долгий ящик. Обследование при экземе может быть нескольких видов. Диагностика заболевания должна быть верной, так как от нее зависит эффективность будущего лечения, и она поможет исключить существенные осложнения, такие как кожные и воспалительные заболевания с гнойными образованиями. Диагностируется экзема хорошо из-за своих характерных признаков. Методы обследования делятся на общие и специальные, среди которых существует обязательные и вспомогательные.
Субъективные методы обследования включают в себя осмотр больного и сбор сведений об истории болезни.
Такой метод требует дополнительного исследования и сдачи анализов, чтобы окончательно подтвердить наличие данного заболевания.
- Сбор сведений об истории болезни. Врач проводит тщательный опрос пациента, выясняет, когда возникла первая и явная симптоматика заболевания, как появилась сыпь и были ли ранее признаки воспалительного процесса. На основании полученной информации специалист делает вывод о характере болезни – острый или хронический. Обязательно необходимо уточнить, есть ли еще больные в семье данным воспалительным процессом кожных покровов. Этот факт помогает уточнить наследственный фактор и упростить диагностику.
- Осмотр больного экземой. Проводится в хорошо освещенном прохладном помещении, чтобы избавить пациента от лишнего потоотделения и расширения кровеносных сосудов. Также стоит помнить, что слишком низкая температура может спровоцировать спазм сосудов. Осмотр лучше проводить при дневном свете. Если не соблюдать температурный режим, то результаты осмотра будут неверными. Осматривать нужно все тело, чтобы не упустить никакой воспаленный и зараженный участок. При возникновении вопросов, касающихся сыпи, рекомендуется воспользоваться увеличительным стеклом.
Также при экземе обязательно проводится пальпация. Помогает провести сравнение эластичности кожных покровов и их структуру.
Можно провести и метод диагностики кожных покровов, который помогает определить истинный цвет сыпи. Врач надавливает на сыпь и определяет ее характер. Элемент сыпи бывает сосудистым или геморрагическим.
Обследование на экзему лабораторным путем считается эффективным и точным. Данная диагностика включает различные анализы, сдаваемые больным для подтверждения предварительно поставленного диагноза. Какие анализы нужно сдать?
- Общий анализ крови. Лейкоциты и лейкоцитарная формула свидетельствуют о воспалительном процессе, который происходит в организме. Эритроциты, гемоглобин указывают на кровотечения, хроническое белокровие. Также сдав общий анализ крови можно сделать вывод, с какой силой происходят аллергические процессы.
- Общий анализ мочи. Может свидетельствовать о развитие воспалительного процесса в выделительной системе мочи, а также о наличии хронического заболевания.
- Биохимия крови. Помогает обнаружить отклонения в метаболизме.
- Анализ экскрементов. Помогает выявлять наличие паразитов, которые способны спровоцировать аллергические реакции и воспалительные процессы кожных покровов.
- Иммунограмма. Помогает окончательно подтвердить диагноз. Для данного анализа требует кровь, которую исследует на иммуноглобулины. Если заболевание прогрессирует в организме, то данный показатель будет повышен. Общая иммунограмма помогает назначить эффективное лечение экземы.
- Микроскопия соскобов. Считается точным и достоверным способом диагностирования. Помогает распознать характерные очертания поражения экземой кожных покровов и определить возбудителя.
Также необходимо учитывать, что эти анализы являются неединственными методами, так как применяются еще и вспомогательные.
Какие существуют вспомогательные методы обследования воспалительного процесса и сыпи на коже, и какие нужно сдать анализы?
- Посев воспаленного участка кожи, который был отделен. Помогает определить наличие благоприятной среды для болезнетворных микроорганизмов и бактерий, которые способствуют интенсивному развитию поражения. Помогает верно подобрать действенное лечение.
- Копрограмма. Относится к вспомогательным анализам экскрементов на дисбиоз. Помогает определять физическую и биологическую структуру каловых масс. Также позволяет узнать о расстройствах в работе желудочного и кишечного тракта, которые способны спровоцировать воспалительный процесс кожных покровов.
- Иные анализы. Также, чтобы определить развитие болезни и сыпи, можно пройти исследование на сывороточные аутоантитела. Если результат будет положительный, то это свидетельствует, что в организме происходит аллергическая реакция. Также помогает выявить аллерген.
Также в качестве дополнения пациенту могут назначить гистологические исследования.
Данные обследования проводятся в спорных ситуациях, чтобы дифференцировать воспалительный процесс с иными заболевания кожных покровов, которые схожи между собой по симптоматике. Параллельно назначаются анализы на антитела к антигенам паразитов и бактериологические исследования на микрофлору кожи. Чтобы подтвердить результаты анализов пациента могут направить на ультразвуковое исследование брюшной полости.
При экземе больному необходимо посетить несколько узкопрофильных специалистов – гастроэнтеролога, психотерапевта. Если есть сомнения по поводу заболевания при возникновении первой симптоматики можно обратиться к терапевту, который даст направление к иному специалисту и на сдачу основных анализов. Дифференциальная диагностика экземы связана с токсикодермитом, пиодермией, дерматитом, пустулезным бактеридом, псориазом, эпидермофитией. Также диагностика заболевания будет зависеть и от вида экземы.
Из всего вышесказанного можно сделать вывод, что для определения экземы необходимо не только уделить внимание субъективным методам исследования, но лабораторным и дополнительным. Если исключить хоть один метод обследования, диагноз может быть поставлен неправильно, отчего будет искажено лечение.
источник
Поскольку дерматоз – поистине полиморфная патология, для которой свойственно разнообразие симптомов, обследование назначается каждому пациенту в индивидуальном порядке, с учетом предполагаемых причин и осложнений. Именно поэтому необходимо иметь развернутое представление о том, какие заболевания могут спровоцировать появление экземы и почему.
Несмотря на то, что точные причины и механизм зарождения болезни пока не известны, ученым уже давно удалось сузить круг предположений и выделить наиболее вероятные факторы, провоцирующие недуг. Придя к выводу о том, что экзема является прямым следствием снижения иммунитета, можно выделить несколько серьезных нарушений в работе организма, существенно ослабляющих его:
- заболевания нервной системы;
- сбои в работе щитовидной железы и других отделов эндокринной системы.
Кстати, врачи уверены, что патологии области эндокринологии оказывают непосредственное воздействие на работу центральной и периферической нервных систем, результатом чего являются различные нарушения нервно-трофической регуляции внутренних и наружных тканей организма. Под действием эндогенных и экзогенных раздражителей, приводящих к проблемам в функционировании желез внутренней секреции, повышается сенсибилизация эпидермиса.
Такие фундаментальные сбои в жизнедеятельности, в свою очередь, ведут за собой ряд других нарушений:
- болезни органов желудочно-кишечного тракта и сбои в пищеварительных процессах;
- недостаточное усвоение полезных микроэлементов, ненасыщенных жирных кислот, приводящее к гиповитаминозу;
- кишечные дисбиозы;
- заболевания выделительной системы и желчевыводящих путей;
- восприимчивость к поражению кожных покровов патогенными микроорганизмами, гельминтами;
- медленный темп метаболических процессов;
- склонность к аллергическим реакциям.
Комплексное обследование при экземе помогает определить истинную причину заболевания. Успешность лечения на 100% зависит от нейтрализации провоцирующего дерматоз фактора. Помимо наружных проявлений экземы недуг сопровождается другими, менее заметными реакциями организма: изменениями в терморегуляции, сосудистых реакциях, потоотделении. Подобные явления можно назвать «фоновыми», ведь благодаря им и формируются кожные симптомы. Следовательно, раздражители, повышающие чувствительность эпителиальной оболочки – это механизмы, которые, в своем роде, активизируют экзематозные процессы.
Поскольку кожа человека имеет прямое соотношение с органами и внутренними системами, любые нарушения в их работе ведут к развитию дерматологических заболеваний. К примеру, некоторые пациенты не видят функциональной связи между недугами ЖКТ и болезнями кожного покрова. Объяснить происхождение экземы в этом ракурсе можно так. У любого человека в желудочно-кишечном тракте происходит образование токсинов. В норме они выводятся из организма через кишечник естественным путем, а остальное – всасывается в кровь. Далее в печени происходит дезинтоксикация веществ, после чего переработанные продукты выводятся через почки. В случае нарушений работы любого из звена «цепочки» токсины покидают организм через эпидермис, чем, естественно, оказывают отрицательное воздействие на его состояние.
При экземе комплексное обследование поможет определить истинную причину заболевания.
С другой стороны, негативное влияние на кожные покровы может происходить экзогенным путем, т.е. со стороны внешних раздражителей:
- при трении, расчесах;
- микробного воздействия;
- чрезмерного загрязнения кожи;
- переохлаждения и перегревания.
Анализы, сданные при экземе, позволят получить максимально развернутый ответ и выбрать корректное направление терапии. Обследование условно разделяют на основное и дополнительное. Ни одна диагностика не может проводиться без врачебного осмотра. В ходе исследования специалист составляет историю болезни, собирает анамнез, получает от больного ответы на важные, имеющие значение с медицинской точки зрения вопросы. Кроме того, во время осмотра лечащий врач обязательно интересуется возникновением симптоматики, характерными особенностями ее сопровождающими. Уточнение помогает специалисту сделать вывод о форме болезни – хронической или острой. Дальнейшие исследовательские назначения во многом зависят от наследственного фактора.
Непосредственный осмотр дерматолог должен проводить по следующим правилам:
- В помещении должно быть качественное освещение, температура воздуха не более 25°C – это поможет избежать расширения или, наоборот, спазмов кровеносных сосудов.
- Специалисты осматривают все тело больного, а не только воспаленные участки.
- Для детального рассмотрения высыпаний врачу желательно прибегнуть к помощи увеличительных оптических приборов (лупы).
- С целью выяснения эластичности и упругости эпидермиса доктор проводит пальпацию.
- Во время осмотра специалисту следует уделить внимание и такой процедуре как поскабливание экзематозных очагов.
- Также важно определить характер элементов сыпи, который может быть геморрагическим или сосудистым.
Лабораторное обследование на экзему – следующий шаг в диагностике. В сравнении с субъективным исследованием, проведенным специалистом, данные клинических процедур считаются более точными и эффективными.
Какие анализы сдают при экземе? Как правило, это лабораторные исследования, которые могут подтвердить или исключить предполагаемый диагноз:
- Общий анализ крови. Необходим для изучения лейкоцитарной формулы больного. Иными словами, по крови можно узнать о любом воспалении в организме. Общий анализ даст достаточно информации о течении аллергических процессов, уровне эритроцитов или гемоглобине.
- Общий анализ мочи. Проводится с целью выявить воспалительный процесс в мочевыводящих путях, наличие инфекции или хронического заболевания.
- Биохимия крови. Данный анализ сдают на экзему, чтобы обнаружить нарушения в обменных процессах.
- Анализ кала. При подозрении на присутствие в организме пациента гельминтов в обязательном порядке назначают данное исследование. Глисты могут не заявлять о себе расстройствами ЖКТ долгие года, при этом внезапно проявиться аллергической реакцией или серьезным воспалением эпидермиса.
- Иммунограмма. Исследование крови на допустимый уровень иммуноглобулинов позволяет точно сказать о прогрессировании заболевания.
- Микроскопическая диагностика соскобов эпителия. Один из самых важных видов обследования при экземе, благодаря которому можно четко распознать границы пораженных участков кожи и назвать возбудителя.
Иммунограмма позволит точно сказать о прогрессировании заболевания.
Назначение терапевтического курса без прохождения вышеуказанного комплекса исследований невозможно. Однако, как показала практика, нередко этих анализов бывает недостаточно. Вспомогательные методы диагностики применяются в случае невозможности постановки диагноза после основного обследования. Что же еще сдают на экзему?
- Бакпосев – определение благоприятной микрофлоры для микроорганизмов (актуально при микробной форме заболевания) и степени чувствительности к тем или иным антибактериальным компонентам.
- Копрограмма – данный анализ проводят намного реже, цель – получить более подробное представление о функционировании ЖКТ. Дисбактериоз кишечника, который может подтвердиться в результате исследования при экземе, действительно способен вызывать воспаление кожи.
Помимо вышеперечисленных исследовательских процедур стоит отметить и другие варианты диагностики. Для определения темпов прогрессирования патологии и распространения сыпи пациенту рекомендуют пройти лабораторный тест на аутоантитела. Положительный ответ анализа станет свидетельством протекающей в организме аллергии. Кстати, с помощью сывороточного исследования врач сможет сделать вывод и о природе самого раздражителя.
Гистологическое исследование – еще один способ дифференцировать воспаление с онкологическими и неинфекционными недугами кожи, обладающими схожестью симптомов:
- пиодермией;
- дерматитом;
- псориазом;
- эпидермофитией;
- токсикодермитом;
- пустулезным бактеридом.
Такой анализ назначают тогда, когда предыдущие исследования не проявили своей эффективности. Параллельно с гистологией больному могут порекомендовать пройти бактериологический анализ на микрофлору эпидермиса. В тех случаях, когда после прохождения комплексного обследования врач сомневается в объективности диагноза, пациента направляют на консультацию к специалистам другого профиля – гастроэнтерологу, терапевту, невропатологу, аллергологу.
Избавиться от экземы можно только при правильном лечении и сдаче всех необходимых анализов.
Обследование на экзему не включает в себя какие-либо сложные инвазивные процедуры. В подготовке к диагностике не возникает никаких трудностей, но если проигнорировать следующие правила, появится риск получения ложных ответов:
- Любые анализы крови сдают перед едой, натощак. Желательно ничего не есть с вечера, а не пить и не курить – за 2-3 часа до процедуры забора.
- Общий анализ мочи подразумевает сбор утренней урины, перед которым обязательно нужно принять душ.
- Как минимум за сутки до прохождения обследования нельзя употреблять алкоголь.
- При приеме лекарственных средств результаты анализа могут быть искажены, важно предупредить доктора об этом перед исследованием.
- Альтернативное лечение экземы не запрещено, тем более, если врач его одобрил. Однако перед лабораторной диагностикой желательно избавить пораженные очаги от попавших в них частиц народных средств.
Анжела, 59 лет:
Для чего нужно проходить обследование при экземе?
Ответ специалиста:
Комплексная диагностика необходима для подтверждения диагноза, выяснения причины кожного заболевания и его связи с другими патологическими процессами в организме. Также в большинстве случаев именно лабораторные анализы позволяют назначить больному грамотное лечение.
Валентина, 41 год:
Такое исследование как бакпосев проводят только при микробной экземе?
Ответ специалиста:
Результаты данного анализа позволяют выявить возбудителя или отрицать его присутствие в очагах экзематозного поражения. При подтверждении патогенности микрофлоры проводят тест на ее чувствительность к антибиотикам, которые необходимы как для лечения микробной экземы, так и другого вида дерматоза с присоединением бактериальной инфекции.
Юрий, 30 лет:
Может ли врач не назначать прохождение лабораторного обследования, ограничившись лишь визуальным осмотром пациента?
Ответ специалиста:
В некоторых случаях, при явно выраженной экзематозной симптоматике опытный дерматолог может взять на себя ответственность и назначить лечение без исследовательских подтверждений диагноза. В данном случае вероятность врачебной ошибки в назначении терапии максимальна.
Если вы нашли ошибку в тексте, обязательно дайте нам знать об этом. Для этого просто выделите текст с ошибкой и нажмите Shift + Enter или просто нажмите здесь. Большое спасибо!
Спасибо что уведомили нас об ошибке. В ближайшее время мы все исправим и сайт станет еще лучше!
источник
Многих людей интересует, какие анализы нужно сдать при экземе? Ведь на их основе будет строиться все лечение. Правильная диагностика помогает врачам подобрать самые действенные препараты. А это способствует более быстрому выздоровлению.
Экзема – довольно неприятное заболевание кожных покровов. Основными причинами возникновения такой болезни, как правило, являются аллергические реакции и нервные потрясения.
Однако спровоцировать заболевание могут и другие факторы, например:
- Наследственный фактор,
- Болезни желудка и кишечника,
- Грибковые инфекции,
- Глистная инвазия,
- Работа на опасном производстве с химическими веществами,
- Нарушения работы эндокринной системы,
- Прием лекарственных препаратов,
- Сниженный иммунитет, нехватка витаминов.
Для каждого человека причина возникновения экземы разная, многое зависит от общего состояния.
Экзема имеет довольно выраженную симптоматику. Самым первым признаком является появление зуда.
Причем он довольно сильный и раздражающий. Кожа начинает воспаляться, краснеет. Поврежденные места могут отекать.
- Постепенно на воспаленных участках начинает появляться сыпь.
- Пузырьки заполнены бесцветной жидкостью. При расчесывании они лопаются, жидкость вытекает. Таким путем экзема может распространяться по телу.
- При отсутствии лечения содержимое пузырьков превращается в гной с неприятным запахом.
- Постепенно на месте ранок появляются корочки и язвочки.
Лечение экземы довольно сложное. Дело в том, что полностью от заболевания трудно избавиться, можно добиться только стойкой ремиссии.
Для этого необходимо соблюдать все назначения врачей и запастись терпением. Применяются наружные препараты, медикаменты для внутреннего употребления, витаминотерапия, народная медицина.
В виду того, что причины возникновения экземы довольно разнообразны, необходимо наиболее точно выяснить их. Это позволит врачу подобрать медикаменты, необходимые в данном случае.
В диагностике экземы можно выделить несколько этапов:
- Визуальный,
- Лабораторный,
- Специальные методы.
Первый и второй применяются практически всегда. Третий этап используется для получения наиболее точного диагноза.
На первом этапе врач проводит осмотр и беседует с пациентом. При этом он уточняет всю необходимую информацию:
- Время возникновения заболевания,
- что могло его спровоцировать,
- есть ли у человека аллергии на что-нибудь,
- в первый это раз или болезнь уже имела место быть,
- возникала ли у кого-нибудь еще в семье экзема.
Это позволяет доктору сделать определенные выводы. На этом же этапе проводится визуальный осмотр. При этом в помещении для осмотра должно быть хорошее освещение и приемлемая температура.
- Дело в том, что при неподходящем температурном режиме на коже происходят изменения, способные помешать постановке точного диагноза.
- При необходимости при осмотре используется лупа, чтобы подробно рассмотреть высыпания и повреждения.
- Некоторые доктора применяют метод пальпации.
На следующем этапе обследование проводится с помощью лабораторных исследований. Пациент сдает определенные анализы при экземе:
- Анализ крови . Это исследование позволяет определить наличие воспалительных процессов и аллергических реакций в организме. Благодаря ему можно выявить аллерген, провоцирующий развитие заболевания.
- Анализ мочи необходим для определения присутствия болезней почек и других органов.
- Биохимический анализ крови при экземе необходим для определения различных показателей, влияющих на состояние человека. Например, повышенный или пониженный сахар, количество присутствующего белка и т.д.
- Для того чтобы исключить глистную инвазию из причин, спровоцировавших развитие экземы, пациенту назначают анализ кала .
- Наиболее действенным методом исследования является биопсия . Для этого с места воспаления берется кусочек кожной ткани. Это исследование позволяет определить наличие вредных микроорганизмов, грибков, способных вызвать экзему.
Эти анализы на экзему назначаются довольно часто. По результатам таких исследований врач ставит диагноз и назначает необходимое лечение.
Они используются в том случае, когда обычных анализов недостаточно либо когда врач хочет получить более точные результаты.
Например, посев на бактерии проводится для определения, какой препарат ослабит микроорганизмы, вызвавшие развитие болезни.
А определение наличия дисбактериоза необходимо, чтобы предложить пациенту правильный рацион.
При необходимости врач может назначать пациенту и другие анализы, если это поможет поставить точный диагноз.
Чтобы результат анализов был наиболее точным, нужно помнить некоторые правила:
- Анализ крови сдают рано утром натощак, нужно постараться не курить хотя бы за пару часов перед сдачей.
- Мочу тоже лучше собрать утреннюю,
- Не стоит за день перед анализами употреблять спиртное,
- Если больной принимает какие-либо лекарственные препараты, то об этом стоит сообщить доктору заранее.
- Если применялось самостоятельное лечение народными способами, то перед посещением врача необходимо очистить ранки.
Все это повлияет на результаты обследования.
Когда поставлен диагноз и назначено лечение, то стоит его строго придерживаться.
Избежать экземы можно, соблюдая некоторые пункты:
- Нужно ограничить контакт с аллергеном,
- Периодически стоит принимать витаминные комплексы для укрепления организма,
- Отказаться от вредных привычек.
- Придерживаться правильного питания, есть больше фруктов и овощей,
- Избегать стрессов и нервных потрясений,
- Проводить больше времени на свежем воздухе.
Эти правила помогут предупредить появление болезни.
Экзема – неприятное заболевание. Однако многие люди не спешат к врачу. Не зная, какие анализы сдают при экземе, они стесняются и боятся.
Это в свою очередь приводит к тому, что болезнь постепенно переходит в хроническую форму. А от нее избавиться сложнее.
Не нужно заниматься самолечением, стоит обратиться к специалистам для постановки точного диагноза и назначения необходимого лечения.источник

Истинная экзема — наиболее распространенная форма заболевания, диагностируется на основании нескольких проведенных мероприятий:
- Лабораторное исследование заключается в изучении анализа крови, мочи. Сыворотка при развитии недуга содержит в себе повышенные показатели аланинаминотрансфераза и аспартатаминотрансфераза.
Аллергическая экзема обязательно дифференцируется на наличие или отсутствие иных сопровождающих инфекционных болезней внутренних органов, вызвавших проявления на коже, которые возможны при:

- клинический анализ на возможные проявления аллергии и степень прогрессирования недуга;
- биохимию крови на возможные нарушения обмена веществ, протекания воспалительных процессов в печени;
- кал на яйца глистов при глистно-инвазивных проявлениях. Детская кожа наиболее уязвима перед данными паразитами;
- бакпосев из пораженных участков кожи на среду при наличии возбудителя, приведшего к воспалению на коже. При экземе ферменты в посеве очень активны.
С учетом полученных данных врач назначит другие диагностические методики:

- дерматофитии для изучения микологической культуры;
- псориазе, бляшечном парапсориазе, при высыпаниях на теле по линиям Блашко;
- монетовидной атопической, контактной экземе;
- контагиозном импетиго при заражении кожи бактериальной инфекцией (стрептококками, стафилококками).
Истинную экзему, протекающую в острой или хронической форме, часто путают с дерматозами, пиодермией, токсикодермией. Участки кожи отекают, покрываются пузырьками, мокнут при вскрытии. Больные жалуются на жжение, зуд. Острая форма недуга может длиться до 6-8 месяцев. При переходе в хроническую форму участки кожи инфильтрируют, становятся эрозивными. Болезнь длится недолго, но через некоторое время рецидивирует вновь.
При аллергической экземе диагностика направлена на выявление аллергена, приведшего к высыпаниям. Для снятия воспаления врач назначит гипоаллергенную диету, витаминотерапию, физиотерапию.
Дифференцильная диагностика экземы бактериальной необходима от дерматитов Дюринга или аллергического, субкорнеального пустулеза, стрептодермии.
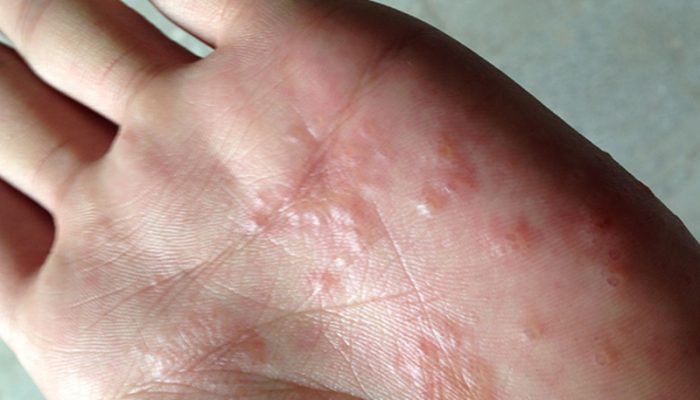
При профессиональной экземе, схожей с истинной, важно устранить вредное воздействие химических раздражителей на кожу.
При микробной и себорейной экземе, вызванной микроорганизмами, важно ликвидировать очаги инфекции, устранить причины, приведшие к инфильтрации покровов кожи. Себорейная экзема встречается у детей грудного возраста. Локализует волосяной покров головы, ушные раковины, грудь. Жирные чешуйки склонны к наслоению, распространению по телу. Наружная терапия направлена на устранение причин недуга, иначе лечение может стать просто неэффективным.
Именно дифференциальная диагностика недуга позволяет выявить болезнь, подобрать эффективный курс лечения.
Экзема требует проведения ряда исследований для изучения. Анализы назначаются врачами: аллергологом, дерматологом, гастроэнтерологом, пульмонологом, педиатром, терапевтом, ревматологом.
источник
Экзема (L30.9) — это воспалительное поражение кожи нервно-аллергической природы, появляющееся в ответ на действие внешних и/или внутренних раздражителей, характеризующееся полиморфной сыпью, зудом кожи и продолжительным рецидивирующим течением.
Распространенность: 35–40% среди всех кожных болезней. Локализация: конечности, лицо, шея.
- Стресс.
- Болезни нервной системы.
- Аллергии.
- Заболевания желудочно-кишечного тракта.
- Эндокринная патология.
- Длительное повреждение кожи.
- Семейная предрасположенность.
- Хронические воспалительные процессы.
Симптомы заболевания появляются остро. Первоначально на покрасневшей и отечной коже появляются мельчайшие пузырьки (до 100%). В местах будущих высыпаний чувствуется постоянный зуд, жжение (90%). Пузырьки вскрываются, образуя мельчайшие ранки, затем подсыхают с образованием корочек в течение 2–3 недель. После отпадения корочек на покрасневшей коже долгое время может сохраняться шелушение (80%). В 50–80% случаев пациенты становятся раздражительными, нарушается сон.
При физикальном исследовании кожи выявляют эритему и отечность тканей в месте поражения, экскориации, мокнущие везикулы, мелкие точечные эрозии, трещины и корочки на коже, шелушение, лихенификацию пораженных участков.
Основные формы экземы: истинная, дисгидротическая, профессиональная, микробная, себорейная, детская.
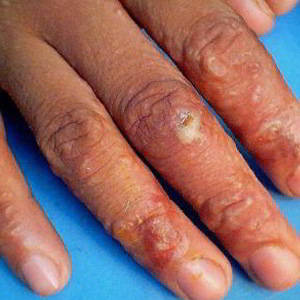 | 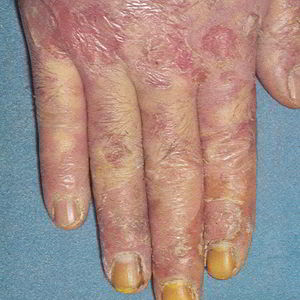 | 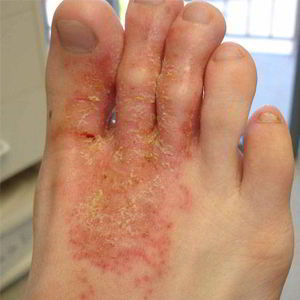 | 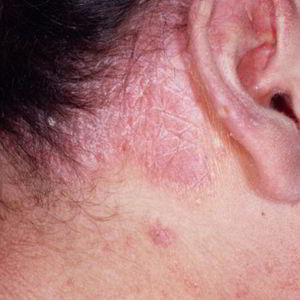 |
| Дисгидротическая экзема | Профессиональная экзема | Микробная экзема | Себорейная экзема |
- Общий анализ крови (лейкоцитоз, повышение скорости оседания эритроцитов).
- Определение общей фракции Ig E.
- Аллергологическое/иммунологическое обследование.
Диагноз ставится на основании дерматологической симптоматики.
- В острой стадии — противовоспалительные препараты, антисептики, кератолитики, антигистаминные средства.
- При уменьшении выраженности обострения — физиолечение: UVA-лечение, фототерапия с лазеролечением, озоно-, магнитотерапия.
- С целью профилактики обострений — гипоаллергенная диета, правильный уход за кожей.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Имеются противопоказания. Необходима консультация специалиста.
- Тридерм (препарат с антибактериальным, противогрибковым и противовоспалительным действием для наружного применения). Дозировка: крем наносится на пораженную поверхность и окружающую ее ткань тонким слоем 2 раза в сутки. Крем нужно использовать регулярно для обеспечения максимального эффекта. Продолжительность лечения зависит от расположения очагов заболевания и их размера, а так же реакции организма пациента на применение препарата. Если по прошествии 3-4 недель не наблюдается улучшений, необходимо обратиться к врачу для уточнения диагноза.
- Клобетазола пропионат (Дермовейт) — ГКС для наружного применения. Дозировка: крем рекомендуется наносить на влажные или мокнущие поверхности тонким слоем, покрывая всю поверхность поражения 1-2 раза в сутки. Курс лечения составляет до 4 недель. При недостижении требуемого эффекта, лечение продолжается, но дозировка препарата снижается. Иногда рекомендуется перейти на менее активный препарат. Если после лечения состояние не улучшается, следует обратиться к врачу для пересмотра диагноза и назначенного курса лечения. Еженедельная дозировка не должна превышать 50 г. При экземе применение клобетазола нужно отменять постепенно, после установления контроля над болезнью. Применение смягчающего средства продолжается в качестве поддерживающего лечения. Резкий отказ от препарата может спровоцировать рецидив дерматоза имевшегося ранее. При острых формах заболевания, эффект достигнутый посредством непрерывного курса лечения можно закрепить (и снизить частоту рецидивов), продолжая принимать препарат 1 раз в сутки 2 раза в неделю. Препарат наносится на места, где находились ранее пораженные участки кожи. Нанесение препарата должно быть продолжено на все ранее пораженные участки кожи или на известные области потенциального обострения. Данная схема должна сопровождаться с нанесением смягчающих средств. Нужно регулярную оценивать общее состояние и пользу от продолжения терапии.
- Эмолиум крем (средство, смягчающее кожу). Дозировка: крем наносится тонким слоем на предварительно очищенную кожу. Для достижения хороших результатов, крем наносится минимум 2 раза в день.
Рекомендуется консультация дерматовенеролога, аллергологическое обследование.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| доктор медицинских наук, профессор, член-корреспондент РАМН, директор Центрального кожно-венерологического института Министерства здравоохранения РФ Кубанова А.А. |
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 284 | 245 | 245 | 297 | 361 | 203 | 221 | 221 | 318 | 327 | ||||
При экземе отмечается эозинофилия (Ео) (больше 0,4×109/л у взрослых).
источник
Здравствуйте.Мне 39 лет.Ответьте пожалуйста.У меня диагноз:АИТ с узлообразованием. Эутиреоз.
Обследования: 10 лет назад,перед первой бер-стью сдала анализы — было сильно повышено АТ к ТГ,остальные-Т3,Т4,ТТГ-норма.
По клинике у меня:боль в суставах,частые головные боли,отёчность лица и н\к,сонливость,сухая кожа(3 года нозад началась экзема),бывают перебои в сердце-приступы тахикардии,запоры-на узи всегда перераздут толстый кишечник,ожирение 3ст.(во время 2-ой бер-сти прибавила 30 кг)
Три года назад,при узи выявлен узел в щ.ж:в правой доле,изоэхогенный 14х13мм.
В этом году узел стал 20х13мм,по гормонам ТТГ-3,82(0.34-5.60)
Т31.91(1.34-2.73)
Т4-116(58.38-157)
СТ4-9.98(7.90-14.40)
АТ-ТГ неназначили.
Пункция узла-большое количество лимфоидных элементов,единичные клетки тиреоидного эпителия.
Я понимаю что у меня эутиреоз и лечения не требуется,но меня беспокоит клиника гипотиреоза.
Подскажите что можно сделать7
Здравствуйте! Я бы хотел задать вопрос Консультанту Лаборатории Синево если можно! Я бы хотел начать с того дня (05.09.2012) как я впервые обратился к врачу, с жалобами на экзему на кожи по обеим бокам живота, начиная с подмышковой части и до низ бока живота. Экзема носила периодический характер, примерно 2 раза в год вот уже лет 7 наверно.Раньше в первые года 4 экзема появлялась в паху в промежностях, а потом вот перешла верх по бокам живота. Появляется ввиде маленькой точки, данная точка чешется и увеличивается в размерах до 10 см в диаметре, а потом после смазывания кремами проходит примерно через недели две, правда не знаю от крема проходит или же сама по себе, оставляя за собой серое пятно.
Когда вот 05.09.2012 обратился врачу гастроэтнтерелогу, она решила проверить на гепатит Б тоже. После проверки выявилось, что я переболел им когда-то (Результат анализов указан ниже).
Анемнез болезни таков: Прошло ровно 5 лет как я переболел гепатитом Б, но я тогда не понял, что это был гепатит Б, и обратился инфекционисту, после острой формы и желтушности (был сильный насморк, кожа и слизистые во рту стали бледными и в бане от меня отошел желтый цвет при мытье кожи), то есть через 1.5 месяца после острой формы, и результат HBsAg уже показывал- отрицательно. Поэтому в голову не пришло тогда, что это был гепатит Б. И только сейчас когда начал проверяться спустя 5 лет, мне сказали что была встреча с гепатитом Б.
1) Маркеры гепатита Б:
HBS Ag — отрицательно
HBS Ab — отрицательно
HBc IgM — отрицательно
HBc IgG — положительно (10,36/2,4)
HBe Ag — отрицательно
HBe IgG — отрицательно
2) Результаты исследования крови методом ПЦР:
Вирус гепатита B (качественный) — HBV — отрицательно
(сдавал анализы в двух разных клиниках, и результаты одинаковые)
3) Биохимический анализ крови:
Глюкоза
5,4
(3,3 – 5,5) мкмоль/л
Амилаза общая
12,9 (высокая)
(3,3 – 8,9)мгмл/сек
ГТТП
244
(250-1767)нмоль/л
Щелочная фосфатаза
619
(278-830) нмоль/л
Билирубин общий
24,17 (высокий)
(8,5-20,5) мкмоль/л
Билирубин прямой
1,81
(0-5)мкмоль/л
Билирубин непрямой
22,36 (высокий)
(0-15)мкмоль/л
Тимоловая проба
6,54 (высокая)
(0-4)ед.
Алат (АЛТ)
0,53
(0,06-0,69)мкмоль
Асат (АСТ)
0,18
(0,01-0,42) мкмоль/л
Показатели завышенных показателей после курса лечения на поджелудочну железу и желудок, нормализовались.
Результаты УЗИ:
Застой желчи в Желчном пузыре (сейчас лечусь).
Диффузные изменения в паренхиме печени (но после внутримышечного раствора Гептрал, проверился на УЗИ и уже не были обнаружены проблемы с печенью).
Я Вас очень прошу проконсультировать, гепатит Б ушел от меня совсем или же произошло скрытое носительство то есть хронизация? Почему HBs Ab остался отрицательным? Со времени болезни гепатитом Б прошло 5 лет.
С уважением!
Мурат
источник
Комплексное исследование, которое позволяет выявить сенсибилизацию к основным бытовым (клещи D. farinae и D. pteronyssinus), эпидермальным (эпителий кошки и собаки) и пищевым (яичный белок, молоко, треска, пшеница, соя) аллергенам при экземе и других кожных высыпаниях предположительно аллергического генеза.
Синонимы русские
Панель аллергенов при экземе (дерматите)
Синонимы английские
Allergological testing in eczema (dermatitis)
Для чего используется этот анализ?
Диагностика возможных причин экземы (дерматита).
Когда назначается анализ?
При кожных высыпаниях, сопровождающихся покраснением, зудом, жжением, мокнутием, а также сухостью и шелушением кожных покровов.
Общая информация об исследовании
Экзема – острая или хроническая неинфекционная воспалительная реакция поверхностных слоев кожи, обусловленная непереносимостью различных экзогенных и эндогенных факторов. Такая кожная сыпь характеризуется полиморфизмом элементов, упорным течением с появлением мокнутий и часто сопровождается зудом, жжением и рецидивирующим течением. В литературе термину «экзема» также соответствует «дерматит».
В основе формирования морфологических элементов сыпи могут лежать как аллергические, так и неаллергические механизмы. При этом высыпания в одном и другом случае могут иметь большое сходство. Очень важно экзему (дерматит) аллергического характера дифференцировать с инфекционными и дерматологическими болезнями, заболеваниями внутренних органов с кожными проявлениями (болезнями печени, пищеварительного тракта, почек, эндокринной и нервной систем), паразитозами, чесоткой и другими.
Экзематозные высыпания являются характерными признаками хронического аллергического воспалительного заболевания кожи – атопического дерматита. Заболевание обычно начинается в раннем детском возрасте и может продолжатся или рецидивировать в зрелом возрасте. У 50% пациентов атопический дерматит проходит к 15-летнему возрасту, у остальных – может продолжатся на протяжении всей жизни. К развитию атопической экземы приводит сочетанное действие нескольких фактов, в числе которых генетическая предрасположенность, климатические особенности, наличие сенсибилизации к пищевым и ингаляционным аллергенам. Предполагается, что в патогенезе атопического дерматита важную роль играют IgE-антитела к аллергенам, а лечение экземы неэффективно без элиминации причинно-значимых аллергенов, провоцирующих её возникновение и/или обострение.
В соответствии с рекомендациями EAACI (EuropeanAcademyofAllergyandClinicalImmunology– Европейской академии аллергологии и клинической иммунологии) для европейских стран при экземе у детей рекомендовано проводить обследование на наличие сенсибилизации к антигенам клещей домашней пыли, кошек и собак, рыбе и морепродуктам, сое, орехам, пшенице, яичному белку и коровьему молоку.
Куриный яйца, а особенно яичный белок, могут вызывать аллергические реакции в виде крапивницы, ангиоотека, желудочно-кишечных расстройств, эозинофильного эзофагита, обострений атопического дерматита, риноконъюнктивита и астмы. В яичном белке содержатся основные аллергены куриного яйца – овомукоид, овоальбумин и овотрансферрин. Овомукоид устойчив к термической обработке. Специфические антитела IgEк куриному яйцу выявляются у 66% детей с атопическим дерматитом и поражением органов дыхания. У пациентов с атопическим дерматитом сенсибилизированных к куриному яйцу ухудшение течение заболевания может возникнуть практически сразу после поступления аллергена или через 1-2 дня.
Основными аллергенами коровьего молока являются казеин, альфа- и бета-лактоглобулины, сывороточные альбумины. У детей, сенсибилизированных к коровьему молоку, аллергия может проявляться не только кожными симптомами, но и поражением пищеварительного тракта, ринитом, обострением астмы. Гиперчувствительность к коровьему молоку не всегда исчезает в детстве и может сохраняться на многие годы во взрослом возрасте или на всю жизнь.
Одно время соя рассматривалась как безопасный компонент смеси для детей, имеющих аллергию на молоко, однако было выявлено обратное. Приблизительно у четверти больных с сенсибилизацией к коровьему молоку выявляется аллергия на белок сои. Сою добавляют в различные мясные полуфабрикаты, сыр, соусы, сладости. С составе сои более 20 аллергенных белков, которые могут обуславливать кожные, респираторные или пищеварительные симптомы и становится причиной анафилактических реакций.
Основными аллергенами пшеницы и пшеничной муки являются альбумины, глобулины, глиадины и глютенины, которые могут неспецифически перекрестно-реагировать с аллергенами других трав. Гиперчувствительность к аллергенам пшеницы может проявляться не только кожными (экзема, крапивница, ангиоотеки), кишечными (глютеновая энтеропатия) или респираторными (астма, ринит) заболеваниями, но и тяжелой анафилаксией.
Также широко распространена сенсибилизация к аллергенам трески, которая может проявляться системными реакциями. Одним из основных аллергенов трески является парвальбумин. Гиперчувствительность к белкам рыбы по разным данным выявляется у 10-40% пациентов с атопией.
Доказано, что у пациентов с атопическим дерматитом и сенсибилизацией к клещам домашней пыли и перхоти животных, нанесение аллергенов на чистый участок кожи может привести к возникновению экзематозных высыпаний. Клещи домашней пыли являются одними из основных источников аллергенов в помещениях и составляют большую часть домашней пыли. Данные членистоногие размером около 0,3 мм не видны невооруженным глазом. Клещи домашней пыли питаются перхотью человека, которая накапливается в матрасах, подушках, на полу, коврах, мягких игрушках и мягкой мебели. Их количество максимальное при температуре выше 20ºС и относительной влажности более 80%. Для людей, сенсибилизированным к домашним клещам, оптимальная влажность в помещении должна составлять не более 50%, при которой данные членистоногие гибнут. Среди представителей домашних клещей наиболее значимыми для развития аллергических реакций являются Dermatophagoides farinae и Dermatophagoides pteronyssinus.
Сенсибилизация к аллергенам животных может вызывать выраженные аллергические реакции и заболевания. Наиболее сильными и распространенными являются аллергены кошек и собак, которые содержатся в шерсти, слюне, перхоти (эпителии), секретах потовых желез животных. Аллергены кошки могут длительно (иногда недели и месяцы) сохранятся в помещении, где ранее находилось животное.
После мероприятий по элиминации аэроаллергенов и их источников, а также исключение из рациона пищевых продуктов, содержащих аллергенные белки даже в следовых количествах, у пациентов, сенсибилизированных к клещам домашней пыли, перхоти животных и пищевым продуктам нередко наблюдается улучшение течения атопического дерматита вплоть до наступления ремиссии.
Для дифференциальной диагностики необходимо учитывать, что кожные проявления аллергических заболеваний достаточно разнообразны и наблюдаются не только при атопическом дерматите, но и при аллергическом контактном дерматите, крапивнице и ангиоотеках, а также могут возникать при пищевой и лекарственной аллергии.
Целью данного исследования является определение специфических IgE к основным бытовым, эпидермальным, пыльцевым и пищевым аллергенам методом ImmunoCAP. Аллергодиагностика технологией ImmunoCAP характеризуется высокой точностью и специфичностью, что достигается обнаружением в очень малом количестве крови пациента низких концентраций IgE-антител. Исследование основано на иммунофлюоресцентном методе, что позволяет увеличить чувствительность в несколько раз, по сравнению с другими диагностическими методами. Во всем мире до 80% определений специфических иммуноглобулинов IgE выполняется данным методом. Всемирная Организация Здравоохранения и Всемирная Организация Аллергологов признают диагностику с использованием ImmunoCAP как «золотой стандарт», так как эта методика доказала свою точность и стабильность результатов в независимых исследованиях.
Референсные значения: отрицательно.
Причины положительного результата (с уточнением конкретного аллергена и/или группы аллергенов):
- сенсибилизация к аллергенам;
- экзема, атопический дерматит или кожная сыпь, вероятно обусловленная сенсибилизацией к одному или нескольким указанным в исследовании аллергенам.
Причины отрицательного результата:
- отсутствие сенсибилизации к аллергенам, входящим в состав данной панели;
- длительное ограничение или исключение контакта с аллергенами;
- проведение десенсибилизации (АСИТ – аллергенспецифическая иммунотерапия).
Отсутствие сенсибилизации к аллергенам, входящим в состав данного исследования, не исключает наличия аллергии к другим источникам аллергенов. В некоторых случаях может потребоваться дальнейшее аллергологическое обследование для уточнения сенсибилизации к другим возможным аллергенам.
[02-029] Клинический анализ крови с лейкоцитарной формулой и СОЭ [08-017] Суммарные иммуноглобулины E (IgE) в сыворотке [21-630] Аллерген f78 — казеин, IgE (ImmunoCAP) [21-623] Аллерген f83 — мясо курицы, IgE (ImmunoCAP) [21-636] Аллерген f79 — глютен (клейковина), IgE (ImmunoCAP) [21-647] Аллерген f49 — яблоко, IgE (ImmunoCAP) [21-021] Аллерген f13 — арахис, IgE [21-082] Аллерген f17 — фундук, IgEопределение специфических иммуноглобулинов класса E к прочим аллергенам
Кто назначает исследование?
Аллерголог, дерматолог, гастроэнтеролог, пульмонолог, педиатр, терапевт, врач общей практики, ревматолог.
- Host A. et al. Allergy testing in children: why, who, when and how? Allergy, 2003;58:1-11.
- Rowntree S., Cogswell J., Platts-Mills T., Mitchell E. Development of IgE and IgG antibodies to food and inhalant allergens in children at risk of allergic disease. Arch Dis Child. – 1985 – Aug; 60(8): 727-35
- Volcheck G.W. Clinical Allergy. Clinical Allergy: Diagnosis and Management, Mayo Foundation for Medical Education and Research. – Abington: Human Press, 2009.
- Werfel T., Breuer K. Role of food allergy in atopic dermatitis // Curr. Opin. Allergy Clin. Immunol. – 2004. – Vol.4. – P.379-385.
Оставьте ваш E-mail и получайте новости, а также эксклюзивные предложения от лаборатории KDLmed
источник
Комплексное исследование, которое позволяет выявить сенсибилизацию к основным бытовым (клещи D. pteronyssinus), эпидермальным (эпителий кошки и собаки) и пищевым (яичный белок, молоко, треска, пшеница, соя, арахис, креветки) аллергенам при экземе и других кожных высыпаниях предположительно аллергического генеза.
Смесь аллергенов при экземе (дерматите).
Синонимы английские
Allergological testing in eczema (dermatitis).
Иммунофлюоресценция на твердой фазе (ImmunoCAP).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Экзема – острая или хроническая неинфекционная воспалительная реакция поверхностных слоев кожи, обусловленная непереносимостью различных экзогенных и эндогенных факторов. Такая кожная сыпь характеризуется полиморфизмом элементов, упорным течением с появлением мокнутий и часто сопровождается зудом, жжением и рецидивирующим течением. В литературе термину «экзема» также соответствует «дерматит».
В основе формирования морфологических элементов сыпи могут лежать как аллергические, так и неаллергические механизмы. При этом высыпания в одном и другом случае могут иметь большое сходство. Очень важно экзему (дерматит) аллергического характера дифференцировать с инфекционными и дерматологическими болезнями, заболеваниями внутренних органов с кожными проявлениями (болезнями печени, пищеварительного тракта, почек, эндокринной и нервной систем), паразитозами, чесоткой и другими.
Экзематозные высыпания являются характерными признаками хронического аллергического воспалительного заболевания кожи – атопического дерматита. Заболевание обычно начинается в раннем детском возрасте и может продолжаться или рецидивировать в зрелом возрасте. У 50% пациентов атопический дерматит проходит к 15-летнему возрасту, у остальных – может продолжатся на протяжении всей жизни. К развитию атопической экземы приводит сочетанное действие нескольких фактов, в числе которых генетическая предрасположенность, климатические особенности, наличие сенсибилизации к пищевым и ингаляционным аллергенам. Предполагается, что в патогенезе атопического дерматита важную роль играют IgE-антитела к аллергенам, а лечение экземы неэффективно без элиминации причинно-значимых аллергенов, провоцирующих её возникновение и/или обострение.
В соответствии с рекомендациями EAACI (European Academy of Allergy and Clinical Immunology – Европейской академии аллергологии и клинической иммунологии), при экземе у детей рекомендовано проводить обследование на наличие сенсибилизации к антигенам клещей домашней пыли, кошек и собак, рыбе и морепродуктам, сое, орехам, пшенице, яичному белку и коровьему молоку.
Куриные яйца, а особенно яичный белок, могут вызывать аллергические реакции в виде крапивницы, ангиоотека, желудочно-кишечных расстройств, эозинофильного эзофагита, обострений атопического дерматита, риноконъюнктивита и астмы. В яичном белке содержатся основные аллергены куриного яйца – овомукоид, овальбумин и овотрансферрин. Овомукоид устойчив к термической обработке. Специфические антитела IgE к куриному яйцу выявляются у 66% детей с атопическим дерматитом и поражением органов дыхания. У пациентов с атопическим дерматитом, сенсибилизированных к куриному яйцу, ухудшение течения заболевания может возникнуть практически сразу после поступления аллергена или через 1-2 дня.
Основными аллергенами коровьего молока являются казеин, альфа- и бета-лактоглобулины, сывороточные альбумины. У детей, сенсибилизированных к коровьему молоку, аллергия может проявляться не только кожными симптомами, но и поражением пищеварительного тракта, ринитом, обострением астмы. Гиперчувствительность к коровьему молоку не всегда исчезает в детстве и может сохраняться на многие годы во взрослом возрасте или на всю жизнь.
Одно время соя рассматривалась как безопасный компонент смеси для детей, имеющих аллергию на молоко, однако было выявлено обратное. Приблизительно у четверти больных с сенсибилизацией к коровьему молоку выявляется аллергия на белок сои. Сою добавляют в различные мясные полуфабрикаты, сыр, соусы, сладости. С составе сои более 20 аллергенных белков, которые могут обуславливать кожные, респираторные или пищеварительные симптомы и становиться причиной анафилактических реакций.
Основными аллергенами пшеницы и пшеничной муки являются альбумины, глобулины, глиадины и глютенины, которые могут неспецифически перекрестно реагировать с аллергенами других трав. Гиперчувствительность к аллергенам пшеницы может проявляться не только кожными (экзема, крапивница, ангиоотеки), кишечными (глютеновая энтеропатия) или респираторными (астма, ринит) заболеваниями, но и тяжелой анафилаксией.
Также широко распространена сенсибилизация к аллергенам трески, которая может проявляться системными реакциями. Одним из основных аллергенов трески является парвальбумин. Гиперчувствительность к белкам рыбы по разным данным выявляется у 10-40% пациентов с атопией.
Доказано, что у пациентов с атопическим дерматитом и сенсибилизацией к клещам домашней пыли и перхоти животных нанесение аллергенов на чистый участок кожи может привести к возникновению экзематозных высыпаний. Клещи домашней пыли являются одними из основных источников аллергенов в помещениях и составляют большую часть домашней пыли. Данные членистоногие размером около 0,3 мм не видны невооруженным глазом. Клещи домашней пыли питаются перхотью человека, которая накапливается в матрасах, подушках, на полу, коврах, мягких игрушках и мягкой мебели. Их количество максимальное при температуре выше 20 ºС и относительной влажности более 80%. Для людей, сенсибилизированным к домашним клещам, оптимальная влажность в помещении должна составлять не более 50%, при которой данные членистоногие гибнут. Среди представителей домашних клещей наиболее значимыми для развития аллергических реакций являются Dermatophagoides pteronyssinus.
Сенсибилизация к аллергенам животных может вызывать выраженные аллергические реакции и заболевания. Наиболее сильными и распространенными являются аллергены кошек и собак, которые содержатся в шерсти, слюне, перхоти (эпителии), секретах потовых желез животных. Аллергены кошки могут длительно (иногда недели и месяцы) сохраняться в помещении, где ранее находилось животное.
После мероприятий по элиминации аэроаллергенов и их источников, а также исключения из рациона продуктов, содержащих аллергенные белки даже в следовых количествах, у пациентов, сенсибилизированных к клещам домашней пыли, перхоти животных и пищевым продуктам, нередко наблюдается улучшение течения атопического дерматита вплоть до наступления ремиссии.
Для дифференциальной диагностики необходимо учитывать, что кожные проявления аллергических заболеваний достаточно разнообразны и наблюдаются не только при атопическом дерматите, но и при аллергическом контактном дерматите, крапивнице и ангиоотеках, а также могут возникать при пищевой и лекарственной аллергии.
Целью данного исследования является определение специфических IgE к основным бытовым, эпидермальным, пыльцевым и пищевым аллергенам методом ImmunoCAP. Аллергодиагностика технологией ImmunoCAP характеризуется высокой точностью и специфичностью, что достигается обнаружением в очень малом количестве крови пациента низких концентраций IgE-антител. Исследование основано на иммунофлюоресцентном методе, что позволяет увеличить чувствительность в несколько раз, по сравнению с другими диагностическими методами. Во всем мире до 80% определений специфических иммуноглобулинов IgE выполняется данным методом. ВОЗ и Всемирная организация аллергологов признают диагностику с использованием ImmunoCAP как «золотой стандарт», так как эта методика доказала свою точность и стабильность результатов в независимых исследованиях.
Для чего используется исследование?
- Выявление сенсибилизации к основным бытовым, эпидермальным и пищевым аллергенам;
- определение возможных причин обострения аллергического дерматита;
- дифференциальная диагностика экземы аллергического и неаллергического генеза;
- диагностика возможных причин кожной сыпи;
- назначение рациональных элиминационных мероприятий для уменьшения воздействия аллергена;
- решение вопроса о возможности и целесообразности проведения АСИТ.
Когда назначается исследование?
- При кожных высыпаниях, сопровождающихся покраснением, зудом, жжением, мокнутием, а также сухостью и шелушением кожных покровов;
- при обследовании детей и взрослых с кожными проявлениями аллергических заболеваний;
- при подозрении на пищевую аллергию;
- при дифференциальной диагностике причин экземы.
Для каждого показателя, входящего в состав комплекса:
Причины положительного результата (с уточнением конкретного аллергена и/или группы аллергенов):
- сенсибилизация к аллергенам;
- экзема, атопический дерматит или кожная сыпь, вероятно, обусловленная сенсибилизацией к одному или нескольким указанным в исследовании аллергенам.
Причины отрицательного результата:
- отсутствие сенсибилизации к аллергенам, входящим в состав данной панели;
- длительное ограничение или исключение контакта с аллергенами;
- проведение десенсибилизации (АСИТ – аллерген-специфическая иммунотерапия).
- Отсутствие сенсибилизации к аллергенам, входящим в состав данного исследования, не исключает наличия аллергии к другим источникам аллергенов. В некоторых случаях может потребоваться дальнейшее аллергологическое обследование для уточнения сенсибилизации к другим возможным аллергенам.
+ определение специфических иммуноглобулинов класса E к прочим аллергенам
Кто назначает исследование?
Аллерголог, дерматолог, гастроэнтеролог, пульмонолог, педиатр, терапевт, врач общей практики, ревматолог.
источник