Дифтерия — острая инфекционная болезнь, вызываемая токсигенными коринебактериями дифтерии. Передается воздушно-капельным путем, характеризуется местным фиброзным воспалением преимущественно слизистых оболочек рта и носоглотки, явлениями общей интоксикации и поражением сердечно-сосудистой, нервной и выделительной систем. Повреждающее действие на органы и ткани обусловлено токсином, выделяемым возбудителем в месте его локализации.
Возбудитель дифтерии относится к виду Согуnebacterium diphtheriae рода Согуnebacterium, семейству Actinomyceae.
Морфология. Отличительной особенностью С. diphtheriae является полиморфизм, проявляющийся в многообразии форм клеток. В культуре одного и того же штамма наряду с типичными длинными изогнутыми палочками можно обнаружить короткие, толстые, со вздутиями на концах, придающими им сходство с булавой. Размеры варьируют от 1 до 6 мкм по длине и от 0,3 до 0,8 мкм в диаметре. Для дифтерийных бактерий характерно неравномерное окрашивание клеток благодаря наличию в них зерен волютина, которые воспринимают любой анилиновый краситель интенсивнее, чем протоплазма, вследствие чего при окраске по Леффлеру или Нейссеру выявляются в виде гранул соответственно темно-синего или сине-черного цвета. Эти гранулы располагаются чаще всего в булавовидных утолщениях на обеих концах коринебактерий.
Возбудители дифтерии в мазках часто располагаются попарно, под острым углом один к другому, что объясняется своеобразным типом деления клеток путем излома («щелкающий тип» деления), в отличие от непатогенных коринебактерий, для которых характерно параллельное расположение в мазке.
Не образуют спор, капсул, жгутиков.
Культуральные свойства. Возбудитель дифтерии — аэроб или факультативный анаэроб, оптимальная температура роста — 37 0 С;
гетеротроф, то есть относится к группе бактерий, требующих для своего роста органические вещества. Используемые для выращивания среды должны содержать в качестве источника углерода и азота аминокислоты — аланин, цистин, метионин и др. В связи с этим селективными средами для культивирования являются те, которые содержат животный белок: кровь, сыворотку, асцитическую жидкость. На основании этого и была создана классическая среда Леффлера, а затем среды Клауберга и Тиндаля.
По культуральным и биологическим свойствам коринебактерий дифтерии подразделяются на три биовара: gravis, mitis, intermedius, которые отличаются рядом признаков. Наиболее четко дифференциацию типов можно провести по форме колоний при выращивании культуры на кровяном агаре с добавлением теллурита.
Колонии типа gravis через 48—72 часа достигают в диаметре 1—2 мм, имеют волнистые края, радиальную исчерченность и плоский центр (R-форма) черного или серого цвета. При росте на бульоне культуры типа gravis образуют на поверхности крошащуюся пленку. На средах Гисса с добавлением сыворотки они расщепляют полисахариды — крахмал, декстрин, гликоген с образованием кислоты. Токсигенные штаммы коринебактерий дифтерии относятся к этому биовару.
Культуры типа mitis на кровяном агаре с теллуритом вырастают в крупные, слегка выпуклые, с ровным краем, черные матовые колонии (S-форма). При росте на бульоне дают равномерную муть и осадок. Крахмал, декстрин и гликоген не расщепляют. Культуры этого типа, как правило, менее токсигенны и инвазионны, чем коринебактерий биовара gravis.
Коринебактерий биовара intermedius занимают промежуточное положение. Колонии, выращенные на теллуритовом агаре, мелкие (RS-форма), черного цвета, не ферментируют крахмал и гликоген, в бульоне растут с появлением мути и зернистого осадка.
Антигенная структура. Коринебактерий дифтерии характеризуются сложной антигенной структурой и многообразием серологических свойств. В реакции агглютинации выявляются белковые термолабильные R-антигены токсиноспецифической природы, локализованные в поверхностном слое клеточной стенки, O-антиген — типоспецифический.
Среди коринебактерий дифтерии имеется 19 фаготипов, с помощью которых выявляют источники инфекции; учитываются они и при идентификации выделенных культур.
Серологические свойства лучше всего изучены у штаммов варианта gravis. Его токсигенные штаммы подразделены на пять — девять сероваров. Распределение последних на различных территориях не является одинаковым, на одной и той же территории может циркулировать несколько сероваров, но среди них преобладает какой-нибудь один.
Факторы патогенности. Дифтерийные коринебактерий продуцируют в бульонных культурах сильные экзотоксины (гистотоксин, дермонекротоксин, гемолизин). Токсиногенез коринебактерий дифтерии детерминируется геном, содержащимся в профаге, следовательно, основное средство агрессии — токсинообразование, не связано с хромосомой бактерий. Особенность токсинообразования дифтерийной палочки определяется наличием ее в ДНК специфического профага, содержащего структурный ген токсичности, который обозначается как ТОХ*. Таким образом, не инфицированная специфическим фагом дифтерийная палочка не способна к токсинообразованию. При ее инфицировании профагом происходит присоединение ТОX + к ДНК микробной клетки. В связи с тем, что дифтерийная палочка способна контролировать профаг, эффект лизогении реализуется лишь при физиологическом старении или ингибиции основных процессов жизнедеятельности микробной клетки, когда профаг выходит из-под контроля и обеспечивает выраженную фаговую репродукцию.
В основе токсического действия дифтерийного токсина лежит способность подавлять биосинтез клеточного белка, что рассматривается как основная причина гибели клеток и смерти организма от дифтерийной инфекции. Дифтерийный токсин относится к сильнодействующим бактериальным токсинам и уступает только ботулиническому и столбнячному. Молекула токсина состоит из двух фрагментов, один из которых термостабилен и обладает ферментативной активностью, второй — термолабилен и выполняет протективную функцию. После добавления к токсину 0,3—0,4 %-ного раствора формалина и последующего выдерживания при 38°С в течение трех-четырех недель происходит превращение его в анатоксин, используемый для приготовления профилактического препарата.
В процессе жизнедеятельности дифтерийные бактерии продуцируют, кроме токсина, нейраминидазу, гиалуронидазу, некро-тизирующий и диффузионный факторы.
Резистентность. Дифтерийные бактерии обладают значительной устойчивостью к воздействию факторов окружающей среды В дифтерийной пленке, капельках среды, прилипших к стенке стакана, на ручках дверей, детских игрушках они могут сохрa-
няться до 15 дней, в воде и молоке — до 20. Выживаемость на предметах окружающей среды в осенне-весенний период достигает 5,5 месяца и не сопровождается утратой или ослаблением их патогенных свойств. К числу неблагоприятных факторов относятся прямые солнечные лучи, высокая температура, химические агенты. При кипячении и в алкоголе дифтерийные бактерии погибают в течение 1 минуты, в 10 %-ном растворе перекиси водорода — через три.
Эпидемиология. Источником дифтерии является человек, у которого она проявляется в разных клинических формах — от тяжелых токсических до стертых форм и здорового бактерионосительства.
Эпидемиологическое значение и роль источника инфекции в реализации механизма заражения определяется главным образом интенсивностью передачи инфекционного начала (возбудителя). Естественно, чем больше обсемененность слизистых оболочек верхних дыхательных путей, тем вероятнее возможность выброса возбудителя в массовых дозах в окружающую среду при разговоре, кашле, чихании. Наиболее опасны в этом отношении больные дифтерией и бактерионосители. Плотность заселения слизистых оболочек коринебактериями дифтерии резко возрастает у людей с воспалительными заболеваниями верхних дыхательных путей, ангинами, туберкулезом. Распространенность бактерионосительства коринебактерий дифтерии варьирует от 0 до 60 %, что свидетельствует о влиянии состояния организма на процесс носительства.
Патогенез. Наибольшую заболеваемость дифтерией отмечают осенью, что объясняется увеличением скученности населения в это время года и снижением сопротивляемости организма под влиянием охлаждения.
Восприимчивость к дифтерийной инфекции, развитие болезни обусловлены рядом факторов, основными из которых надо считать иммунологическое состояние организма, возраст, резистентность тканей в месте внедрения возбудителя, состояние нервной системы и общей реактивности.
Реакция организма на внедрение бактерий бывает местной и общей, степень и характер ее зависят в основном от защитных сил организма. Местная реакция проявляется в точке внедрения микроба. Прежде чем начинает действовать токсин, возбудитель должен пройти стадию приживления и размножения на слизистой оболочке рото- и носоглотки или коже. Попав на благоприятную почву, возбудитель размножается, вырабатывает экзотоксин, который фиксируется на клеточных мембранах, а затем проникает в глубь тканей и оказывает воздействие на нервные окончания, заложенные в стенках сосудов, что приводит к застойной гиперемии и формированию экссудата.
На месте внедрения возбудителя дифтерии (зев, нос, трахея, конъюнктива глаза, кожа, вульва влагалища, раневая поверхность) образуются пленки с большим количеством дифтерийных коринебактерий и других микробов. Продуцируемый экзотоксин вызывает некроз и воспаление слизистых оболочек и кожи. Всасываясь, он поражает нервные клетки, сердечную мышцу, паренхиматозные органы, обусловливает явления общей тяжелой интоксикации. Глубокие изменения происходят в сердечной мышце, сосудах, надпочечниках, а также в центральной и периферической нервной системе.
Клиника. Инкубационный период при дифтерии продолжается два—десять дней, заболевание развивается остро. По локализации процесса наиболее часто наблюдается дифтерия зева, дыхательных путей (дифтерийный круп), носа. Сравнительно редко встречается дифтерия глаз, ушей, половых органов, кожи. На дифтерию зева приходится более 90 % всех заболеваний, второе место занимает дифтерия носа.
Заболевание начинается повышением температуры с симптомами общего недомогания. Сразу же появляется кашель — вначале сухой, грубый «лающий», он затем теряет звучность, становится хриплым. На гортани появляются дифтерийные пленки, она отекает, сужается.
Затем развивается стенотическая стадия: шум при дыхании свистящего характера, напоминает звук пилы в сыром дереве; он настолько сильный, что слышен в соседней комнате. Дыхание сопровождается втягиванием уступчивых мест грудной клетки, напряжением вспомогательной дыхательной мускулатуры.
Третья стадия — асфиксическая — длится от нескольких минут до десятков часов и характеризуется такими симптомами как выраженное беспокойство, изменение цвета кожи. Она покрывается потом, губы, лицо, конечности синеют. Появляется парадоксальный пульс, возникают судороги, наступает смерть.
Иммунитет при дифтерии носит антитоксический и антибактериальный характер, при этом антитоксический иммунитет играет определяющую роль в противоинфекционной защите.
Лабораторная диагностика. Бактериологический метод основан на выделении чистой культуры и идентификации возбудителей по культурально-морфологическим, биохимическим и токсическим свойствам. Объектом для исследования служит отделяемое зева, носа, глаз, кожи и прочее, которое берут ватным тампоном и высевают на среду Клауберга или кровяной теллуритовый агар. Перечисленные среды содержат 0,04 % теллурита калия, который подавляет рост сопутствующей микрофлоры (стафилококки, стрептококки). Через 24—48 часов культивирования производят микроскопию мазков и дают предварительный ответ.
Дифтерийные коринебактерии не всегда бывают морфологически типичными, в ряде случаев возбудитель принимает форму коротких палочек, расположенных не под углом, а беспорядочно, со слабовыраженной зернистостью. Кроме того, образование гранул волютина происходит не всегда и, следовательно, этот признак не является абсолютным. Наиболее достоверный метод — токсинообразование. Дифференциацию токсигенных и нетоксигенных штаммов производят по методу Оухтерлони (метод двойной иммунодиффузии в чашках Петри или метод преципитации в агаре). Он основан на способности дифтерийного экзотоксина вступать в соединение с антитоксином и образовывать преципитаты в виде стрел — усиков.
Серологические реакции применяют для изучения коллективного иммунитета. Они включают: РПГА, отличающуюся высокой чувствительностью, проводимую с антительным диагностикумом;
реакцию Шика, проводимую для определения индивидуальной невосприимчивости к дифтерийному токсину; реакцию нейтрализации цитотоксического действия дифтерийного токсина в культуре ткани; РИА; иммуноферментный анализ (ИФА).
Лечение. Главным в лечении всех форм дифтерии является нейтрализация дифтерийного токсина антитоксической противодифтерийной сывороткой «Диаферм». При средней тяжести заболевания вводится 5000—15 000 МЕ, при тяжелых формах — 30 000—50 000 МЕ. Для лечения носителей назначают антибиотики.
Профилактика включает раннюю диагностику, немедленную госпитализацию, полноценную дезинфекцию помещения и предметов, выявление носителей.
Специфическая профилактика против дифтерии заключается в активной иммунизации детей с пятимесячного возраста методом первичной двукратной вакцинации и отдаленной однократной ревакцинации коклюшно-дифтерийно-столбнячной вакциной (АКДС).
Взрослому населению рекомендуется проводить однократные прививки адсорбированным дифтерийным анатоксином (АД-анатоксин).
Дата добавления: 2015-05-07 ; просмотров: 2506 | Нарушение авторских прав
источник
Коринебактерии — грамположительные палочковидные микроорганизмы, широко распространенные в природе и обитающие в человеческом организме. Большинство представителей данного рода не патогенны для человека. Некоторые виды вызывают тяжелые инфекционные заболевания, например, дифтерию.
- Инфекции мочевыводящих путей — уретрита, простатита, поражения почек;
- Заболеваний органов дыхания — пневмонии, тонзиллита, фарингита;
- Гнойно-септических процессов — бактериемии, септицемии, абсцесса мозга, остеомиелита, эндокардита, септического артрита,
- Кожных заболеваний — псевдомикоза;
- Катетер-ассоциированных и раневых инфекций.
Некоторые коринебактерии являются представителями различных нормоцинозов человеческого организма. Они обитают на коже, в верхних отделах респираторного тракта, зрительном анализаторе, урогенитальном тракте. Так, С. striatum обладает тропностью к кожным покровам, С. durum – к респираторному эпителию органов дыхания, С. glucuronoliticam — к эпителиоцитам мочеполового тракта у мужчин. Многие виды выделяются из объектов окружающей среды.
Атоксигенные С. diphtheriae в норме колонизируют кожу и зев, не вызывая развития болезни. Непатогенные виды коринебактерий в допустимом количестве входят в состав нормоценоза толстого кишечника. Но иногда эти микробы приводят к развитию инфекции и даже эпидемических вспышек. Такая особенность обусловлена наличием иных факторов вирулентности у данных микроорганизмов.
Все коринебактерии условно делятся на группы:
- Микроорганизмы, опасные для теплокровных,
- Микробы, поражающие растения,
- Условно-патогенные бактерии, не причиняющие вреда здоровью.
В наибольшей степени развитию инфекции подвержены дети, пожилые люди и лица с иммунодефицитом и полиорганной патологией. В большинстве случаев видовая идентификация corynebacterium spp вызывает значительные трудности, обусловленные их морфобиологическими особенностями.
Морфология. Коринебактерии — полиморфные, тонкие и длинные палочки, имеющие характерные утолщения на концах, в которых содержатся зерна волютина. Это своеобразный запас питательных веществ – жировых включений, необходимый клеткам для нормальной жизнедеятельности. Микроорганизмы не образуют спор и не имеют жгутиков. Бактериальная клетка содержит нуклеоид с ДНК, имеющей замкнутую кольцевую форму и содержащей гуанин и цитозин в различных соотношениях. Зерна волютина, хорошо заметные в цитоплазме покоящейся клетки, исчезают при ее интенсивном делении. Клеточная стенка многослойна. Она состоит из пептидогликана, липидного слоя и микрокапсулы.
Corynebacterium diphtheriae является возбудителем опасного для человека заболевания — дифтерии. В настоящее время патология регистрируется крайне редко и лишь у отдельных лиц, которые, скорее всего, не были своевременно вакцинированы.
Распространение инфекции происходит воздушно-капельным или контактным путем во время общения с больными людьми или через инфицированные предметы. В случае заражения пищевых продуктов становится актуальным алиментарный путь. В эпидемиологическом отношении наибольшую опасность представляют здоровые бактерионосители.
В зависимости от расположения первичного очага инфекции выделяют различные формы заболевания. Спустя 7-10 дней инкубации появляются первые клинические признаки. Фибринозное воспаление развивается в месте локализации патологического очага. Оно приводит к разрушению эпителиоцитов и кровеносных сосудов. В постепенно образующемся экссудате содержится много фибриногена, который сворачивается и образует налет на слизистой серо-белого цвета. Он плотно спаивается с подслизистым слоем и не поддается снятию. При попытке удалить налет начинается кровотечение. Кроме местных признаков воспаления, обусловленных локализацией входных ворот инфекции, возникает тяжелая интоксикация с лихорадкой, ознобом, гипергидрозом, ломотой в теле, вялостью, бледностью кожи, адинамией, гипотонией и прочими признаками.
Дифтерия зева — самая опасная форма инфекции, способная привести к развитию крупа, который является причиной смертельного исхода. Он обусловлен отеком слизистой гортани и выраженной асфиксией.
Основным диагностическим методом дифтерии является микробиологический. При появлении плотных фибриновых пленок и отека глотки или других частей тела необходимо взять у больного мазок на дифтерию и начать данное исследование. Отделяемое зева, слизь из носа, налет с миндалин – биоматериал, который доставляют в бактериологическую лабораторию для проведения анализа. Его засевают на среды, содержащие сыворотку или кровь с теллуритом калия, который угнетает рост вторичной микрофлоры. После инкубации выросшие колонии микроскопируют, накапливают чистую культуру и проводят окончательную идентификацию до вида. Для клиницистов важны результаты серо- и фаготипирования. Определение токсигенности выделенной культуры имеет важное диагностическое значение.
Этиотропная терапия дифтерии заключается во введении больным антитоксической сыворотки, антибиотиков и сульфаниламидов. Симптоматическая и патогенетическая терапия улучшают общее состояние больных, избавляя их от симптомов. После снятия острых явлений патологии показаны санирующие физиопроцедуры – ультразвук и лазеротерапия непосредственно на очаг.
Чтобы предупредить развитие такого серьезного заболевания, как дифтерия, проводят всеобщую иммунизацию населения вакциной АКДС в соответствии с Национальным календарем прививок. Массовая вакцинация в настоящее время значительно снизила показатели заболеваемости дифтерией и смертности от нее.
Corynebacterium non diphtheriae являются обитателями внешней среды. Они обнаруживаются на коже и слизистой внутренних органов, являясь представителями нормоценозов. У ослабленных лиц из группы риска эти микробы способны вызывать воспалительные процессы, которые протекают также тяжело, как заболевания, вызванные безусловными патогенами. Чтобы правильно подобрать этиотропную терапию и вылечить больного, необходимо точно и быстро идентифицировать микроб.
Corynebacterium glucuronolyticum — микроорганизмы, выделенные от людей с заболеваниями мочеполовой системы. Они являются возбудителями простатита и уретрита у мужчин, но могут в оптимальном количестве обитать в организме здоровых людей, являясь представителями данного биоциноза.
Под воздействием негативных факторов происходит активный рост и размножение Corynebacterium glucuronolyticum. Бактерии начинают приобретать болезнетворные свойства, вызывая местное воспаление. Паренхима предстательной железы отекает, увеличивается в размере, инфильтрируется лимфоцитами. Воспаление распространяется на околожелезистую ткань, изменяется структура органа, разрушаются эпителиоциты, утрачивается секреторная функция железы.
Дифтероиды входят в состав нормоциноза урогенитального тракта мужчин наряду со стафилококками, энтерококками, единичными микоплазмами и уреаплазмами. В процессе сексуальной активности уретра заселяется потенциальными уропатогенными бактериями. При переохлаждении, нервном перенапряжении, длительном приеме антибиотиков возникает воспаление в простате, обусловленное условно-патогенными бактериями. При этом нарушаются функции местных факторов защиты организма.
Больные с простатитом или уретритом, вызванном Corynebacterium glucuronolyticum, жалуются на боли в промежности, мошонке, половом члене, усиливающиеся в конце акта мочеиспускания; дизурические расстройства: полиурию, никтурию, неполное опорожнение мочевого пузыря, слабую струю; половую слабость – расстройства эрекции и эякуляции.
- Пальпация предстательной железы per rectum — изменение размеров железы, гетерогенная консистенции, чередование плотных и мягких участков, болезненные ощущения.В гемограмме — признаки воспаления.
- Бактериологическое исследование мочи и секрета простаты проводится в микробиологической лаборатории. Биоматериал засевают на стандартные среды для первичной идентификации, микроскопируют выросшие колонии, а затем изучают структуру, физиологию, ферментативную и биохимическую активность выделенного возбудителя. Corynebacterium glucuronolyticum хорошо растут на кровяном агаре. Через 24 часа на нем появляются выпуклые колонии беловато-желтоватого оттенка без зон гемолиза.
- ПЦР-диагностика — определение генетического материала коринебактерий в исследуемом образце.
Лечение простатита и уретрита противомикробное. Больным назначают фторхинолоны, макролиды и тетрациклины.
Corynebacterium glucuronolyticum — возбудитель заболеваний урогенитального тракта у мужчин. На сегодня инфекционный простатит и уретрит являются довольно распространенными недугами и серьезной медицинской проблемой. Специфические диагностические методы и терапевтические принципы остаются до конца не изученными. Больные, «заработав» подобный недуг, мучаются всю жизнь. Только эффективное антимикробное лечение поможет им справиться с патологией.
Дифтероиды — микроорганизмы из рода Corynebacterium, которые в настоящее время плохо изучены. К ним и относится данный микроб, имеющий еще одно название — палочка Хофмана. Его коринебактерия получила в честь своего первооткрывателя.
Дифтероиды распространены повсеместно: они обнаруживаются в воздухе, почве, воде, на продуктах. Микробы обладают устойчивостью к факторам внешней среды — температуре, солнечному свету, влажности. Хлорамин и прочие хлорсодержащие дезинфектанты уничтожают их за пару минут. Дифтероиды обитают в различных биоценозах здорового человеческого организма — в носоглотке, на коже, в уретре, половых органах, сперме.
Признаки, отличающие данный вид от патогенных коринебактерий:
- Отсутствие волютина,
- Хаотичное расположение в мазке,
- Массивный рост на простых питательных средах при 37 градусах.
Corynebacterium pseudodiphtheriticum вызывает гнойно-воспалительные процессы при ослаблении макроорганизма вирусными инфекциями, стрессами, онкопатологиями, вторичным иммунодефицитом. При этом заболевание не развивается в местах обычного обитания бактерий. Они не способны к токсинообразованию. Проникая в кровь, коринебактерии способствуют развитию бактериемии. Известны случаи тяжелых бронхитов и пневмоний на фоне длительной иммуносупрессии. Эти микробы могут вызывать эндокардит, лимфаденит, дерматологические заболевания, инфекцию мочевыводящих путей.
Дисбиотические изменения развиваются в организме при увеличении количества дифтероидов до 10 в 5 или 6 степени микробных клеток. При этом возникают характерные клинические проявления.
-
При поражении носоглотки развивается ринит или ринофарингит. У больных возникает заложенность носа по ночам, ринорея, утренний кашель с выделением слегка зеленоватой мокроты. Обычно местные симптомы не сопровождаются общей интоксикацией и астенизацией организма. Состояние больных остается удовлетворительным. Лечение corynebacterium pseudodiphtheriticum в данном случае заключается в промывании носа «Аквалором» или «Аквамарисом», местном использовании «Полидексы» и рассасывании «Имудона». При отсутствии эффекта от подобных манипуляций назначают пероральный прием «Ципрофлоксацина».
- Воспаление слизистой зева проявляется першением и болью в горле, гиперемией и отечностью миндалин и небных дужек, покашливанием, ухудшением общего самочувствия – вялостью, слабостью, ломотой. Специалисты рекомендуют орошать слизистую горла «Мирамистином», «Хлорофиллиптом», «Гексоралом», рассасывать антисептические леденцы и пастилки. В более тяжелых случаях назначают антибиотикотерапию.
- Поражение бронхолегочных структур приводит к развитию бронхита или пневмонии. Заболевания характеризуются относительно легким течением и хорошо поддаются терапии. Больные жалуются на влажный кашель, одышку, боль за грудиной, периодический субфебрилитет, регионарный лимфаденит. Показано внутримышечное введение антибиотиков, к которым чувствителен микроб, а также патогенетическая и симптоматическая терапия, устраняющая клинические проявления и улучшающая общее самочувствие больных.
- Уретрит и простатит у мужчин, а также цистит, цервицит и вагинит у женщин проявляются стандартными признаками дизурии, болью и резью при мочеиспускании, жжением и зудом во влагалище, вагинальными выделениями с запахом, неприятными ощущениями при половой близости, снижением либидо и потенции. Больным показана общая и местная антибактериальная терапия. При цистите и уретрите проводят инстилляции антибиотиков в мочевой пузырь, при вагините и цервиците суппозитории с противомикробным и антисептическим компонентами вводят во влагалище.
Лечение заболеваний, вызванных Corynebacterium pseudodiphtheriticum, заключается в применении бактериофагов, антибиотиков, проведении плазмафереза и других способов очищения крови.
Если дифтероиды были выделены из крови, ликвора, мочи и других стерильных субстратов, их необходимо рассматривать как потенциальных возбудителей и проводить соответствующее лечение. В микробиологической лаборатории для этого ставят тест на чувствительность выделенного микроба к антибиотикам.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Дифтерия известна цивилизации еще с древних лет, однако впервые возбудитель заболевания был выявлен лишь в 1883 году. В те времена адекватного лечения дифтерии не существовало, ввиду чего большинство заболевших людей погибало. Однако уже через несколько лет после открытия возбудителя инфекции учеными была разработана противодифтерийная сыворотка, позволившая значительно снизить смертность при данной патологии. В дальнейшем, благодаря разработке вакцины и активной иммунизации населения, заболеваемость дифтерией также удалось значительно снизить. Тем не менее, из-за дефектов в вакцинопрофилактике (то есть из-за того, что не все люди делают прививки вовремя) периодически в тех или иных странах регистрируются эпидемические вспышки дифтерии.
Частота встречаемости дифтерии обусловлена социально-экономическим уровнем жизни и медицинской грамотностью населения. Во времена до открытия прививок заболеваемость дифтерией имела четкую сезонность (резко возрастала зимой и значительно снижалась в теплое время года), что обусловлено особенностями возбудителя инфекции. Заболевали преимущественно дети школьного возраста.
После широкого распространения вакцинопрофилактики дифтерии сезонный характер заболеваемости исчез. Сегодня в развитых странах дифтерия встречается крайне редко. По данным различных исследований, частота заболеваемости колеблется в пределах от 10 до 20 случаев на 100 тысяч населения в год, причем болеют преимущественно взрослые люди (мужчины и женщины могут заболеть с одинаковой долей вероятности). Летальность (смертность) при данной патологии колеблется в пределах от 2 до 4%.
Возбудителем заболевания является коринебактерия дифтерии (Corynebacterium diphtheriae, палочка Леффлера). Это неподвижные микроорганизмы, которые могут в течение длительного времени выживать при низких температурах или на сухих поверхностях, что и обуславливало сезонную заболеваемость в прошлом. В то же время, бактерии довольно быстро погибают при воздействии влаги или высоких температур.
Коринебактерии дифтерии погибают:
- При кипячении – в течение 1 минуты.
- При температуре в 60 градусов – в течение 7 – 8 минут.
- При воздействии дезинфицирующих веществ – в течение 8 – 10 минут.
- На одежде и постельном белье – в течение 15 дней.
- В пыли – в течение 3 – 5 недель.
В природе существует множество видов коринебактерий дифтерии, причем одни из них являются токсигенными (вырабатывают токсическое для человека вещество – экзотоксин), а другие нет. Именно дифтерийный экзотоксин обуславливает развитие клинических проявлений заболевания и их выраженность. Стоит отметить, что помимо экзотоксина коринебактерии могут продуцировать ряд других веществ (нейраминидазу, гемолизин, некротизирующий фактор и так далее), которые повреждают ткани, вызывая их некроз (гибель).
Источником инфекции может быть больной человек (тот, у которого имеются явные признаки заболевания) или бессимптомный носитель (пациент, в теле которого коринебактерии дифтерии имеются, однако клинические проявления болезни отсутствуют). Стоит отметить, что при вспышке эпидемии дифтерии количество бессимптомных носителей среди населения может достигать 10%.
Бессимптомное носительство дифтерии может быть:
- Транзиторным – когда человек выделяет коринебактерии в окружающую среду в течение от 1 до 7 дней.
- Кратковременным – когда человек заразен в течение 7 – 15 дней.
- Продолжительным – человек заразен в течение 15 – 30 дней.
- Затяжным – пациент заразен в течение месяца и более.
От больного или бессимптомного носителя инфекция может передаваться:
- Воздушно-капельным путем – в данном случае коринебактерии переходят от одного человека к другому вместе с микрочастицами выдыхаемого воздуха во время разговора, при кашле, при чихании.
- Контактно-бытовым путем – данный путь распространения встречается гораздо реже и характеризуется передачей коринебактерий через загрязненные больным человеком предметы быта (посуду, постельное белье, игрушки, книги и так далее).
- Пищевым путем – коринебактерии могут распространяться с молоком и молочными продуктами.
Стоит отметить, что больной человек является заразным для окружающих с последнего дня инкубационного периода и до полного удаления коринебактерий из организма.
Инкубационным периодом называется промежуток времени от внедрения патогенного агента в организм до появления первых клинических симптомов заболевания. При дифтерии инкубационный период длится от 2 до 10 дней, в течение которых возбудитель инфекции размножается и распространяется по организму.
Входными воротами для возбудителя дифтерии обычно являются слизистые оболочки или поврежденные кожные покровы.
Коринебактерия дифтерии может проникнуть в организм через:
- слизистую оболочку носа;
- слизистую глотки;
- слизистую гортани;
- конъюнктиву (слизистую оболочку глаза);
- слизистые оболочки половых органов;
- поврежденные кожные покровы.
После проникновения в организм человека возбудитель задерживается в месте входных ворот и начинает там размножаться, выделяя при этом экзотоксин, состоящий из нескольких фракций (то есть из нескольких токсических веществ).
В состав дифтерийного экзотоксина входят:
- 1 фракция (некротоксин). Данное вещество выделяется возбудителем в месте его внедрения и вызывает некроз (гибель) окружающих эпителиальных тканей (эпителий – это верхний слой слизистых оболочек). Также некротоксин влияет на близко расположенные кровеносные сосуды, вызывая их расширение и повышение проницаемости сосудистой стенки. В результате этого жидкая часть крови выходит из сосудистого русла в окружающие ткани, что приводит к развитию отека. При этом содержащееся в плазме вещество фибриноген (один из факторов свертывающей системы крови) взаимодействует с некротизированными тканями пораженного эпителия, в результате чего и образуются характерные для дифтерии фибриновые пленки. Стоит отметить, что при поражении слизистой оболочки ротоглотки некротический процесс распространяется довольно глубоко (поражает не только эпителий, но и расположенную под ним соединительную ткань). Образующиеся при этом фибриновые пленки оказываются спаянными с соединительной тканью и отделяются с большим трудом. Слизистая оболочка верхних дыхательных путей (гортани, трахеи и бронхов) имеет несколько отличное строение, в виду чего некрозом поражается только эпителиальный слой, а образующиеся пленки отделяются довольно легко.
- 2 фракция. Данная фракция по своей структуре схожа с цитохромом В – веществом, имеющимся в большинстве клеток человеческого организма и обеспечивающим процесс клеточного дыхания (то есть абсолютно необходимым для жизни клетки). 2 фракция экзотоксина проникает в клетки и вытесняет цитохром В, в результате чего клетка теряет способность использовать кислород и погибает. Именно этим механизмом объясняется повреждение клеток и тканей сердечно-сосудистой, нервной и других систем организма у больных дифтерией.
- 3 фракция (гиалуронидаза). Данное вещество повышает проницаемость кровеносных сосудов, усиливая выраженность отека тканей.
- 4 фракция (гемолизирующий фактор). Обуславливает гемолиз, то есть разрушение красных клеток крови (эритроцитов).
В зависимости от места внедрения возбудителя выделяют:
- дифтерию ротоглотки;
- дифтерию гортани;
- дифтерию дыхательных путей;
- дифтерию носа;
- дифтерию глаз;
- дифтерию кожи;
- дифтерию половых органов;
- дифтерию уха.
Сразу стоит отметить, что более чем в 95% случаев встречается дифтерия ротоглотки, в то время как на долю остальных видов заболевания приходится не более 5%.
В зависимости от характера течения заболевания выделяют:
- типичную (пленчатую) дифтерию;
- катаральную дифтерию;
- токсическую дифтерию;
- гипертоксическую (фульминантную) дифтерию;
- геморрагическую дифтерию.
В зависимости от тяжести заболевания выделяют:
- легкую (локализованную) форму;
- дифтерию средней степени тяжести (распространенную форму);
- тяжелую (токсическую) дифтерию.
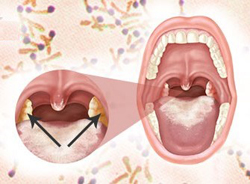
Дифтерия глотки может протекать в различных клинических формах, что обусловлено силой возбудителя и состоянием иммунитета пациента.
Дифтерия глотки может быть:
- локализованной;
- катаральной;
- распространенной;
- токсической;
- гипертоксической (фульминантной);
- геморрагической.
Данная форма заболевания встречается преимущественно у людей, которые были вакцинированы против дифтерии. Клинические проявления болезни развиваются остро, однако редко приобретают тяжелый или затяжной характер.
Локализованная форма дифтерии может проявляться:
- Налетом на небных миндалинах. Образование гладких, блестящих, беловато-желтых или серых пленок, располагающихся исключительно на слизистой оболочке гланд, является характерным признаком локализованной формы дифтерии. Пленки могут располагаться в виде островков или покрывать миндалину целиком. Отделяются они с трудом (обнажая при этом кровоточащую поверхность слизистой оболочки), а после удаления довольно быстро появляются вновь.
- Болями в горле. Боли возникают в результате поражения слизистой оболочки миндалин и развития в ней инфекционно-воспалительного процесса, при котором повышается чувствительность болевых рецепторов (нервных окончаний, ответственных за восприятие боли). Боль в горле носит колющий или режущий характер, усиливается при проглатывании (особенно твердой пищи) и слегка стихает в покое.
- Повышением температуры.Повышение температуры тела – это естественная защитная реакция организма, целью которой является уничтожение проникнувших в него чужеродных агентов (многие микроорганизмы, в том числе коринебактерии дифтерии, чувствительны к высоким температурам). Выраженность температурной реакции напрямую зависит от количества и опасности проникнувшего в организм возбудителя или его токсина. А так как при локальной форме заболевания общая пораженная поверхность ограничена слизистой оболочкой одной или обеих небных миндалин, количество образующегося и поступающего в организм токсина также будет относительно низким, ввиду чего температура тела редко будет подниматься выше 38 – 38,5 градусов.
- Общим недомоганием. Симптомы общей интоксикации возникают в результате активации иммунной системы и развития инфекционно-воспалительных процессов в организме. Это может проявляться общей слабостью, повышенной утомляемостью, головными болями, болями в мышцах, сонливостью, снижением аппетита.
- Увеличение лимфатических узлов шеи. Лимфатические узлы представляют собой скопления лимфоцитов, которые расположены во многих тканях и органах. Они фильтруют оттекающую от тканей лимфатическую жидкость, предотвращая распространение инфекционных агентов или их токсинов по организму. Однако при локальной форме заболевания количество образующегося токсина относительно невелико, вследствие чего регионарные лимфоузлы могут быть нормальными или слегка увеличенными, однако безболезненными при пальпации (прощупывании).
Это атипичная (редко встречающаяся) форма дифтерии ротоглотки, при которой классические клинические проявления заболевания отсутствуют. Единственным симптомом катаральной дифтерии может быть отечность и гиперемия слизистой оболочки небных миндалин (то есть ее покраснение в результате расширения кровеносных сосудов и переполнения их кровью). Пациента при этом могут беспокоить незначительные боли в горле, усиливающиеся при глотании, однако симптомы общей интоксикации обычно отсутствуют.
Стоит отметить, что без своевременного лечения катаральная дифтерия склонна к прогрессированию и переходу в более тяжелые формы заболевания.
Основным отличительным признаком данной формы заболевания является распространение налета и пленок за пределы небных миндалин, на слизистую оболочку небных дужек, язычка и задней стенки глотки.
Другими проявлениями распространенной дифтерии глотки могут быть:
- Симптомы общей интоксикации – могут быть более выраженными, чем при локализованной форме заболевания (пациенты вялые, сонливые, могут отказываться от приема пищи и жаловаться на выраженные головные и мышечные боли).
- Боли в горле – более выражены, чем при локализованной форме.
- Повышение температуры тела – до 39 градусов и более.
- Увеличение шейных лимфатических узлов – они могут быть слегка болезненными при пальпации.
Токсическая форма дифтерии развивается в результате чрезмерно быстрого размножения коринебактерий и поступления большого количества токсинов в системный кровоток, а также вследствие выраженной активации иммунной системы.
Токсическая дифтерия характеризуется:
- Выраженным повышением температуры. С первых дней болезни температура тела пациента может подниматься до 40 градусов и более.
- Общей интоксикацией. Больные бледные, вялые, сонливые, предъявляют жалобы на выраженные головные боли и ломоту во всем теле, выраженную общую и мышечную слабость. Часто отмечается отсутствие аппетита.
- Обширным поражением ротоглотки. С первых часов заболевания слизистая оболочка миндалин, ротоглотки и язычка резко гиперемирована и отечна. Отек небных миндалин может быть выражен настолько, что они могут соприкасаться друг с другом, практически полностью перекрывая вход в глотку (тем самым нарушая процессы глотания, дыхания и речи). К концу первого – второго дня на слизистой появляется сероватый налет, который относительно легко удаляется, однако затем вновь образуется. Еще через 2 – 3 дня налет превращается в довольно плотную пленку, покрывающую практически всю видимую слизистую оболочку. Язык и губы пациента при этом сухие, отмечается неприятный запах изо рта.
- Болями в горле. Выраженные колющие или режущие боли могут мучить пациента даже в покое.
- Увеличением лимфатических узлов. Абсолютно все группы шейных лимфоузлов увеличены, эластичны и резко болезненны при прощупывании, при поворотах головы или во время любых других движений.
- Отеком шейной клетчатки. При прогрессировании заболевания происходит распространение дифтерийного токсина на соседние ткани. Поражение кровеносных сосудов шеи приводит к развитию выраженного отека подкожной клетчатки данной области, что значительно затрудняет дыхание. При любой попытке пошевелить головой пациент испытывает сильную боль.
- Увеличением частоты сердечных сокращений (ЧСС). В норме ЧСС здорового человека колеблется в пределах от 60 до 90 ударов в минуту (у детей ЧСС несколько выше). Причиной тахикардии (увеличения ЧСС) у больных дифтерией является повышение температуры (при повышении температуры тела на 1 градус ЧСС возрастает на 10 ударов в минуту). Стоит отметить, что непосредственное токсическое влияние дифтерийного токсина на сердце при данной форме заболевания отмечается редко.
Гипертоксическая дифтерия характеризуется:
- Повышением температуры тела (до 41 градуса и более).
- Развитием судорог.Судороги – это непроизвольные, стойкие и крайне болезненные мышечные сокращения. Возникновение судорог при гипертоксической дифтерии обусловлено выраженным повышением температуры. Это приводит к нарушению функционирования нервных клеток головного мозга, в результате чего они начинают посылать неконтролируемые импульсы к различным мышцам по всему телу.
- Нарушением сознания. С первого дня сознание пациента нарушается в различной степени (от сонливости или оглушенности до комы).
- Коллапсом. Коллапс – это угрожающее жизни состояние, характеризующееся выраженным снижением давления крови в сосудах. Развитие коллапса происходит преимущественно за счет поступления в кровоток большого количества дифтерийного токсина и связанного с этим расширения кровеносных сосудов. При критическом снижении артериального давления (менее 50 – 60 мм ртутного столба) нарушается кровоснабжение жизненно-важных органов (в том числе головного мозга) и работа сердечной мышцы, что может привести в смерти пациента.
- Поражением ротоглотки. Слизистая оболочка крайне отечна, покрыта плотными серыми пленками. Стоит отметить, что при данной форме заболевания системные токсические эффекты появляются раньше, чем местные проявления.
- Снижением количества мочи. В нормальных условиях здоровый взрослый человек выделяет около 1000 – 1500 миллилитров мочи в сутки. Образование мочи происходит в почках в результате ультрафильтрации крови. Данный процесс зависит от величины артериального давления и останавливается при его снижении ниже 60 мм ртутного столба, что и отмечается при развитии коллапса.
Характеризуется развитием множества кровотечений в области слизистой оболочки ротоглотки (пленки пропитываются кровью), в местах уколов. Также могут отмечаться кровотечения из носа, кровоточивость десен, желудочно-кишечные кровотечения, кровоизлияния на коже. Возникают данные проявления через 4 – 5 дней после начала заболевания, обычно на фоне симптоматики, характерной для токсической формы дифтерии.
Причиной развития кровотечений является нарушение свертывающей системы крови. Обусловлено это токсическим влиянием дифтерийного токсина на тромбоциты (клетки крови, ответственные за остановку кровотечений и нормальное функционирование сосудистой стенки), а также расширением кровеносных сосудов, повышением проницаемости и ломкости сосудистых стенок. В результате этого мелкие сосуды легко повреждаются при малейшем физическом воздействии и клетки крови выходят в окружающие ткани.
При данной форме заболевания довольно быстро развиваются признаки миокардита (воспалительного поражения сердечной мышцы), что может стать причиной смерти пациента.
Поражение гортани и дыхательных путей дифтерией характеризуется развитием некротического процесса в месте внедрения возбудителя, в результате чего происходит отек слизистой оболочки и образуются характерные дифтерийные пленки. Однако если при поражении ротоглотки данные изменения влияют на процесс дыхания незначительно, поражение верхних дыхательных путей может существенно затруднить внешнее дыхание, создавая угрозу для жизни пациента. Объясняется это тем, что образование дифтерийных пленок в узких дыхательных путях может привести к их частичному перекрытию, нарушая, тем самым, процесс доставки кислорода к легким. Это, в свою очередь, приводит к снижению концентрации кислорода в крови и недостаточному его поступлению к жизненно-важным органам и тканям, что и обуславливает клинические проявления заболевания.
Дифтерийный круп – это клинический синдром (комплекс симптомов), развивающийся при поражении дифтерией верхних дыхательных путей. В своем развитии круп проходит три последовательных стадии, каждая из которых характеризуется определенными изменениями в дыхательных путях и в клинической картине.
Стадии развития дифтерийного крупа и их проявления
 При поражении носоглотки развивается ринит или ринофарингит. У больных возникает заложенность носа по ночам, ринорея, утренний кашель с выделением слегка зеленоватой мокроты. Обычно местные симптомы не сопровождаются общей интоксикацией и астенизацией организма. Состояние больных остается удовлетворительным. Лечение corynebacterium pseudodiphtheriticum в данном случае заключается в промывании носа «Аквалором» или «Аквамарисом», местном использовании «Полидексы» и рассасывании «Имудона». При отсутствии эффекта от подобных манипуляций назначают пероральный прием «Ципрофлоксацина».
При поражении носоглотки развивается ринит или ринофарингит. У больных возникает заложенность носа по ночам, ринорея, утренний кашель с выделением слегка зеленоватой мокроты. Обычно местные симптомы не сопровождаются общей интоксикацией и астенизацией организма. Состояние больных остается удовлетворительным. Лечение corynebacterium pseudodiphtheriticum в данном случае заключается в промывании носа «Аквалором» или «Аквамарисом», местном использовании «Полидексы» и рассасывании «Имудона». При отсутствии эффекта от подобных манипуляций назначают пероральный прием «Ципрофлоксацина».