Лечение дифтерии у детей и взрослых будет эффективным, если оно начинается своевременно. Лечение должно быть комплексным и направленным на все звенья патологического процесса.
Принципы лечения дифтерии:
- Введение антитоксической противодифтерийной сыворотки.
- Этиотропная терапия.
- Патогенетическое лечение.
- Профилактика и лечение осложнений.
Рис. 1. На фото дифтерия зева.
Всем больным с подозрением на дифтерию предписана изоляция (госпитализация) и строгий постельный режим. Длительность постельного режима зависит от тяжести заболевания и формы дифтерии.
При локализованных формах дифтерии постельный режим назначается на весь период острого проявления заболевания, после чего больные могут вставать для приема пищи, дети — для неутомительных игр.
При тяжелых формах дифтерии назначается строгий постельный охранительный режим в течение 3-х недель. Данный вид лечебного режима предписывается больным, у которых развился миокардит и полиневрит. Избыточная физическая активность в данном случае может трагически закончиться для больного.
Длительность стационарного лечения зависит от формы и тяжести дифтерии.
- При дифтерии зева 1 степени больные пребывают в стационаре 3 — 4 недели.
- При токсической форме заболевания 2 степени больные пребывают в стационаре до 40 дней.
- При дифтерии зева 3 степени больные пребывают в стационаре до 50 дней.
Выписка больного осуществляется после получения 2-х отрицательных результатов бактериологического исследования, проведенных после окончания антибиотикотерапии спустя 2 дня. Бактериологическое исследование проводится с интервалом в два дня.
За ребенком должен быть организован надлежащим образом. Закупорка дыхательных путей дифтерийными пленками может произойти совершенно внезапно. При ненадлежащем уходе риск смертельного исхода у них значительно возрастает.
При уходе за больным необходимо знать, что острая сердечно-сосудистая недостаточность, обусловленная инфекционно-токсическим шоком, острая недостаточность надпочечников и паралич сердечной мышцы являются причинами смерти больного на первой неделе заболевания, миокардит — на 2 — 3 неделе заболевания, паралич дыхательных мышц и диафрагмальных мышц — на 4 — 8 неделе заболевания.
Диета при дифтерии должна быть щадящей или полущадящей. В острый период при дифтерии зева пища должна быть жидкой или полужидкой, легкоусвояемой, богатой витаминами. Витамины группы С, В и никотиновая кислота особо важны для организма больного.
Рис. 2. На фото дифтерия гортани.
Антитоксическая противодифтерийная сыворотка (ПДС) и антибиотики являются основными лекарственными средствами при лечении заболевания. ПДС составляет основу специфического лечения дифтерии. Ее введение приводит к ликвидации специфической интоксикации, вызванной циркулирующими в крови токсинами. Введение антибиотиков приводит к уничтожению возбудителей заболевания.
Своевременная постановка диагноза и раннее введение антитоксической противодифтерийной сыворотки — залог успешного лечения дифтерии.
Раннее введение ПДС (с первых часов и не позже 2-го дня от начала заболевания) значительно снижает частоту развития токсических форм и осложнений при дифтерии.
В РФ применяется Сыворотка противодифтерийная лошадиная очищенная концентрированная жидкая. Для производства противодифтерийной сыворотки используется кровь предварительно гепериммунизированных дифтерийным анатоксином лошадей. Сыворотка содержит специфические иммуноглобулины.
Рис. 3. На фото противодифтерийная сыворотка.
Определение чувствительности организма к лошадиному (гетерогенному) белку противодифтерийной сыворотки (метод Безредки)
Прежде чем ввести ПДС, определяется чувствительность организма к препарату.
Для этих целей выпускается «Разведенная сыворотка для внутрикожной пробы». Сыворотка для пробы вводится в область сгибательной поверхности предплечья в дозе 0,1 мл.
- Если реакция отрицательная (отсутствие папулы), то через 20 минут подкожно вводится 0,1 мл сыворотки. Остальная доза вводится через 1 — 1,5 часа.
- Если реакция положительная (образовалась папула 1 см и более), противодифтерийная сыворотка вводится только по жизненным показаниям. При этом врач и медицинская сестра должны быть готовы к возможному развитию анафилактического шока и борьбы с ним.
Противодифтерийная сыворотка вводится внутримышечно в верхнюю треть передненаружной области бедра или в ягодицу.
Доза сыворотки устанавливается индивидуально. На ее уровень оказывает влияние распространенность дифтерийных пленок, степень интоксикации и срок, истекший от момента заболевания.
Эффективность применения противодифтерийной сыворотки зависит от сроков ее введения от начала заболевания и правильно подобранной (оптимальной) первой и курсовой доз.
- При локализованной форме дифтерии курсовая доза составляет 10 — 15 тыс. АЕ.
- При распространенной форме дифтерии курсовая доза составляет 15 — 20 тыс. АЕ.
- При токсической форме дифтерии курсовая доза составляет 30 — 50 тыс. АЕ.
На кратность введения сыворотки оказывает влияние форма дифтерии.
- При локальных формах заболевания ограничиваются однократным введением препарата.
- В случае, когда дифтерийные налеты не исчезли в течение суток после введения противодифтерийной сыворотки, сыворотку применяют повторно.
- В случае развития токсической формы заболевания, сыворотка вводится каждые 12 часов 2 — 3 суток подряд. ¾ курсовой дозы необходимо ввести в первые сутки заболевания. Продолжительность дальнейшего введения препарата зависит от динамики патологического процесса. При улучшении состояния больного и исчезновении фибринозных налетов введение сыворотки прекращается.
Сыворотка вводится не более 3-4-х дней.
Рис. 4. Противодифтерийная сыворотка вводится внутримышечно в верхнюю треть передненаружной области бедра или в ягодицу.
Ряд ученых (Г. Рамон, М. Мухамедов, Н. Кудрявцева и М. Залужная) при лечении дифтерии рекомендовали вводить больному одновременно с противодифтерийной сывороткой дифтерийный анатоксин. Введение анатоксина стимулирует активную продукцию анатоксина организмом больного по типу ревакцинации. У привитых больных при таком лечении быстро достигается положительный результат.
Дифтерийный анатоксин вводится в остром периоде заболевания в дозе 0,5 — 1,0 мл. Вначале вводится первая инъекция. Через 5 — 6 дней вводится вторая инъекция. Через месяц — третья.
Рис. 5. На фото дифтерийно-столбнячный анатоксин.
Антибиотики не заменяют собой антитоксическую противодифтерийную сыворотку. Они воздействуют только на дифтерийную палочку, вырабатывающую токсин.
Препаратами выбора при лечении дифтерии являются аминопенициллины, антибиотики группы макролидов (Эритромицин, Макропен, Рулид, Азитромицин, Вильпрафен), цефалоспорины 3-го поколения (Цефтриаксон, Цефтазидим, Цефотаксим и др.) и Клиндамицин.
Курс лечения антибиотиками при локализованных формах составляет 5 — 7 дней, при токсических формах — от 14 до 21 дня.
При легком течении дифтерии антибиотики принимаются внутрь, при тяжелых формах — в инъекциях.
Патогенез развития осложнений при дифтерии связан с воздействием на организм больного дифтерийного токсина. Осложнения дифтерии часто развиваются при токсической форме дифтерии, реже — при распространенных формах заболевания.
Острая сердечно-сосудистая недостаточность, обусловленная инфекционно-токсическим шоком, острая недостаточность надпочечников и паралич сердечной мышцы являются причинами смерти больного на первой неделе заболевания, миокардит — на 2 — 3 неделе заболевания, паралич дыхательных мышц и диафрагмальных мышц — на 4 — 8 неделе заболевания.
Рис. 6. На фото ребенок, больной дифтерией. Наложена трахеостома по поводу развившегося крупа.
Комплексная патогенетическая терапия направлена на борьбу с интоксикацией, компенсацию гемодинамических нарушений, борьбу с отеком мозга и недостаточностью работы коры надпочечников.
Своевременная постановка диагноза, раннее введение антитоксической противодифтерийной сыворотки и применение комплексной патогенетической терапии — залог успешного лечения дифтерии
- Повышают тонус сосудов и оказывают возбуждающее действие на сосудодвигательный и дыхательный центры кордиамин, коразол и стрихнин.
- При развитии ДВС-синдрома назначается гепарин, ингибиторы протеолитических ферментов (контрикал и трасилол), для активации фибринолиза назначается никотиновая кислота и плазмаферез.
- Купируют шок кровезаменители, глюкокортикоиды и наркотические анальгетики.
- При токсической форме дифтерии назначаются кортикостероиды внутривенно (преднизолон и гидрокортизон).
- Проводится дезинтоксикационная терапия (глюкоза, реополиглюкин, полиионные растворы, альбумин).
- При тяжелых гипертоксических формах и развившихся осложнениях показано проведение плазмафереза, гемосорбции и иммуносорбции.
- Назначаются десенсибилизирующие препараты и мембранопротективные антиоксиданты.
- Показана витаминотерапия (аскорбиновая и никотиновая кислота, витамин В1, В6 и В12.
- Орошение зева дезинфицирующими растворами
- При дифтерийном крупе для предупреждения удушья производится трахеостомия или интубация.
- При развитии миокардита и полиневропатии за больными устанавливается постоянное наблюдение соответствующих специалистов и назначается комплексное лечение.
- При подозрении на развитие миокардита больной переводится на строгий постельный режим в течение 2 — 3 недель. Электрокардиограмма повторяется через день или 2 раза в неделю в течение 1 — 1,5 месяцев. Назначается аденозинтрифосфорная кислота (АТФ) и кокарбоксилаза, преднизолон, нестероидные противовоспалительные препараты, средства, улучшающие микроциркуляцию (трентал), антиоксиданты и рибоксин.
Рис. 7. На фото трахеостомия. Классическая трахеостомия проводится в положении больного сидя или лежа.
При обращении больного за медицинской помощью еще на догоспитальном этапе врач должен:
- установить диагноз,
- определить локализацию патологического процесса,
- указать форму дифтерии,
- определить степень тяжести дифтерии,
- выявить осложнения заболевания,
- определить стадию дифтерии.
На догоспитальном этапе ведется борьба с гипертермией и инфекционно-токсическим шоком, вводятся бронхолитики (эфедрин, эуфиллин) и антигистаминные препараты (димедрол). В случае экстренной госпитализации противодифтерийная сыворотка и антибиотики не вводятся.
В условиях стационара начинается экстренное введение противодифтерийной сыворотки, антибиотиков, гормональных препаратов, проводится дезинтоксикационная терапия, вводятся мембранопротективные антиоксиданты, производится гемосорбция или плазмаферез, назначаются ингаляции с бронхолитиками и гормональными препаратами.
При нарастающем удушье решается вопрос о выборе метода оперативного вмешательства.
Безуспешная консервативная терапия при крупе является показанием к применению интубации или трахеотомии
При развитии дифтерийного крупа необходимо установить постоянное наблюдение за больным оперирующего отоларинголога. В случае стойкого стеноза, появления одышки, выраженного беспокойства больного и появления цианоза приступают к интубации.
- В случае локализованного крупа показана длительная назофарингеальная интубация с помощью пластиковых трубок.
- При нисходящем крупе производится трахеостомия и удаление электронасосом из дыхательных путей фибринозных пленок. Больной переводится на искусственную вентиляцию легких.
Рис. 8. На фото назофарингеальная интубация с помощью пластиковых трубок.
Рис. 9. Трахеостома у ребенка.
- Для лечения носителей токсикогенных дифтерийных палочек применяются антибиотики. Длительность приема составляет 7 дней. Антибиотики группы тетрациклина, макролиды (эритромицин), цефалоспорины и рифампицин являются препаратами выбора. Тетрациклин применяется у детей старше 9-и лет. Если лечение эритромицином оказалось безрезультативным, назначается повторный курс.
- Бактерионосительство токсикогенных дифтерийных палочек развивается вследствие несовершенного ответа иммунной системы. Положение усугубляется частыми заболеваниями ЛОР-органов и ОРВИ, что приводит к нарушению микробиоценоза в ротоглотке. Назначение бактериальной дифтерийной вакцины Кодивак значительно повышает иммунный ответ у носителей.
- Одновременно с назначением антибиотиков рекомендуется прием аскорбиновой кислоты.
- Рекомендовано смазывание глотки в течение 7-и дней йодинолом.
- Обязательным условием излечения является устранение очагов хронической инфекции.
Рис. 10. На фото ребенок, больной дифтерией.
Диспансерное наблюдение за больными в стадии выздоровления (реконвалесцентами) и бактерионосителями осуществляет участковый врач и врач инфекционист.
- Больные с осложнениями в виде миокардита или полирадикулоневрита наблюдаются после выписки из стационара соответствующими специалистами.
- Снятие больного с учета производится комиссионно, не ранее, чем через 3 месяца после стационарного лечения и наличия 2-х отрицательных результатов бактериологического исследования.
- Дети, не привитые от дифтерии, прививаются через полгода после выздоровления и далее подлежат ревакцинации в установленные сроки.
- Взрослые, которые перенесли тяжелую форму дифтерии, вакцинируются анатоксином АД-М или АДС-М через полгода после выздоровления. Ревакцинация у них проводится через 45 дней. Повторные ревакцинации — каждые 10 лет.
- Взрослые, которые перенесли дифтерию в легкой форме и не привитые, вакцинируются через полгода после выздоровления. Повторные ревакцинации проводятся каждые 10 лет.
- Бактерионосители токсикогенных штаммов дифтерийных палочек подлежат ежемесячному осмотру врачей, бактериологическому обследованию и лечению.
источник
Главным в лечении всех форм дифтерии является нейтрализация дифтерийного токсина антитоксической противодифтерийной сывороткой.
Лечение локализованных и распространенных форм ограничивается введением сыворотки.
В комплексном лечении больных токсической дифтерией и крупом, кроме того, необходимо проводить патогенетическую терапию, обеспечить строгое соблюдение режима, тщательный квалифицированный уход и диету.
Тактика врача в решении вопроса о введении противодифтерийной сыворотки по клиническому подозрению на дифтерию зависит от того, какая форма дифтерии предполагается.
При подозрении на локализованную дифтерию и дифтерийный круп сыворотку вводят НЕМЕДЛЕННО
При подозрении на локализованную дифтерию выжидание возможно при условии постоянного наблюдения в стационаре.
При гипертоксической и токсической дифтерии II—III степени тяжести, крупе, тяжелых комбинированных формах положительная реакция на кожные пробы не является противопоказанием к лечению ПДС, которое проводится под защитой кортикостероидов.
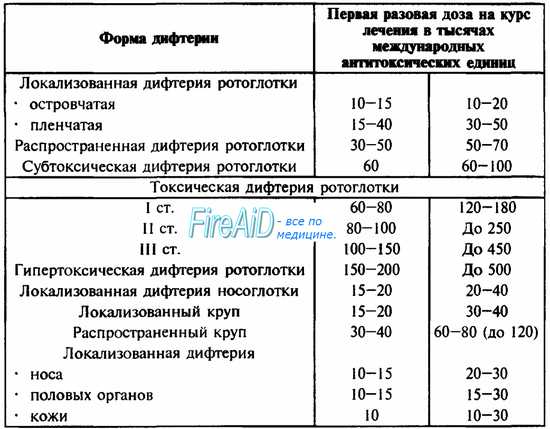
Дозы сыворотки для первого введения и на курс лечения определяются клинической формой дифтерии (см. табл. 32).
Лечение крупа проводится в соответствии со стадией: начальные дозы при I стадии — 15—20 тыс. ME, при II — 20—30 тыс. ME, при III — 30—40 тыс. ME; через 24 часа дозу повторяют, в последующие дни ежедневно следует вводить половинную дозу сыворотки.
Таблица 32. Схема введения противодифтерийной сыворотки (ПДС) при различных клинических формах дифтерии.
Кратность введения ПДС определяется формой дифтерии: при локализованной и распространенной дифтерии ротоглотки, носа, редких локализаций и ранних сроках начала терапии можно ограничиться однократным введением сыворотки;
• при задержке таяния налетов через сутки сыворотку вводят повторно;
• при токсической дифтерии сыворотку вводят через каждые 12 часов;
• при гипертоксической — через 8 часов.
Лечение сывороткой при токсической дифтерии должно быть энергичным:
• первая доза должна составлять 1/3—1/2 от курсовой;
• в первые двое суток больной получает около 3/4 всей дозы.
В процессе лечения необходима коррекция в соответствии с уточнением формы болезни.
У больных дифтерийным крупом одновременно с введением ПДС и проведением неспецифической дезинтоксикации, оксигенотерапии, коррекции кислотно-шелочного равновесия, гормональной терапии (в соответствии с формой болезни) решается вопрос о необходимости оперативного вмешательства, его экстренности и выборе метода. Необходимо непрерывное наблюдение оперирующего отоларинголога. Показанием к оперативному вмешательству являются признаки затруднения внешнего дыхания. При локализованном и распространенном крупе (дифтерия гортани и трахеи) возможна длительная интубация пластиковыми трубками, при нисходящем крупе и крупе в комбинации с наиболее тяжелыми формами токсической дифтерии показана трахеостомия.
Примечание. В случае развития стеноза и при наличии признаков ОДН II—III ст. показана срочная назотрахеальная интубация, при нисходящем крупе предпочтительна трахеостомия. При тяжелых полиради-кулоневритах — перевод на ИВЛ в плановом порядке.
При тяжелых формах дифтерии наряду с сывороточной терапией показана детоксикационная терапия и введение антибиотиков широкого спектра действия. У больных токсической дифтерией III степени тяжести, тяжелых комбинированных формах при поступлении после третьих суток, а также при гипертоксических формах показан плазмаферез (предпочтителен дискретный метод) с эксфузией плазмы от 70 до 100% объема циркулирующей плазмы. Целесообразно 2—3 кратное проведение плазмафереза.
При адекватной терапии введение сыворотки проводится не более 3—4 дней. Лечение сывороткой заканчивается с момента значительного уменьшения токсикоза, налетов, лимфаденита, отека ротоглотки и подкожной клетчатки шеи.
Примечание. В связи с частым поражением проводящей системы сердца, при дифтерии использование сердечных гликозидов противопоказано.
источник
Дифтерия – острая инфекционная антропонозная болезнь, характеризующаяся интоксикацией, фибринозным воспалением миндалин, зева, гортани, носа, а также кожи и слизистой глаз (экстрабуккальные формы).
Этиология. Возбудители дифтерии относятся к роду Corynebacterium. Заболевание вызывают Corynebacterium diphtheriae, продуцирующие экзотоксин. Другие виды патогенных для человека коринебактерий приводят к развитию различных заболеваний: C.pseudotuberculosis – абсцессов с некротическими очагами и язвенных лимфаденитов; C.jeikeium – кожных поражений, пневмоний, эндокардитов; C.haemolyticum – язвенно-некротических поражений в виде фарингитов, тонзиллитов, гингивитов; C.xerosis – длительно и вяло текущих конъюнктивитов. Бактерии вида C.ulcerans вызывают маститы у коров, хотя известны случаи выделения бактерий этого вида от людей при клинической картине, похожей на дифтерию.
C.diphtheriae – грамположительные, тонкие слегка изогнутые палочки, размером от 1 до 6 мкм в длину и от 0,3 до 0,8 мкм в диаметре. По культуральным, морфологическим и ферментативным свойствам C. diphtheriae подразделяются на 4 биовара – gravis, mitis, intermedius, belfanti. Биовары коринебактерий различаются между собой по характеру роста на плотных питательных средах, по способности ферментировать крахмал и способности восстанавливать нитраты в нитриты (gravis – ферментирует, intermedius, mitis – не ферментируют крахмал; belfanti, в отличие от mitis, не восстанавливают нитраты в нитриты). Гетерогенность популяций C.diphtheriae по продукции экзотоксина выражается в существовании токсигенных и нетоксигенных вариантов дифтерийных бактерий, а среди токсигенных – вариантов, различающихся по интенсивности токсинообразования. В этиологии дифтерии значение имеют токсигенные коринебактерии. C.diphtheriae, не вырабатывающие экзотоксин, рассматриваются как потенциально способные к превращению в токсигенные в результате их инфекции умеренным фагом (феномен лизогенной конверсии).
Популяция C.diphtheriae неоднородна по чувствительности к бактериофагам (вариант gravis подразделяется на 13 фаговаров, intermedius – 4, mitis – 4). Различия в антигенной структуре C.diphtheriae позволяют их разделить на сероварианты (не менее 11). Дифтерийные бактерии неоднородны по способности к адгезии. Токсигенные варианты и коринебактерии, выделенные из полости носа, являются более адгезивными. Популяция коринебактерий гетерогенна по способности продуцировать корицины и чувствительности к антибиотикам.
C.diphtheriae относительно устойчивы во внешней среде и в высушенном состоянии переживают до нескольких недель. Температура 60С инактивирует возбудителя в течение 10 мин. К дезинфектантам обладают средней чувствительностью.
Источник инфекции. В популяции людей выделяют три категории источников инфекции: больные, реконвалесценты, носители. Чем тяжелее у больных протекает дифтерия, тем выше плотность заселения слизистых оболочек коринебактериями и массивность выброса во внешнюю среду возбудителя при разговоре, кашле, чихании. Больной без лечения заразен в течение 2–3 недель, при приеме антибиотиков он освобождается от возбудителей через 24 ч.
У реконвалесцентов при наличии воспалительных изменений со стороны носоглотки выделение возбудителей может продолжаться еще в течение нескольких недель.
Носители по продолжительности выделения коринебактерий подразделяются на 4 категории (А.И.Титова, 1960): транзиторные (выделение возбудителя в течение 1–7 дней); кратковременные (8–15 дней); средней продолжительности (16–30 дней); затяжные или рецидивирующие (более 30 дней). Выделяют два типа носительства токсигенных коринебактерий: 1) носительство в высоко иммунном организме; 2) носительство в не иммунном организме. В высоко иммунном организме при вегетировании токсигенных коринебактерий происходит почти полное связывание токсина антителами уже у входных ворот. В результате возникает здоровое носительство и такие лица представляют эпидемическую опасность для окружающих как источники инфекции. При возникновении носительства токсигенных коринебактерий в не иммунном организме происходит «балансирование на грани болезни». Повреждение носоглотки другой микрофлорой, ослабление организма переохлаждением или иными причинами, может привести к усиленному размножению бактерий и развитию заболевания дифтерией. Следовательно, носительство в не иммунном организме представляет опасность для окружающих и для самих носителей.
Инкубационный период составляет от 2 до 10 дней, в среднем 3–5 дней.
Механизм передачи – аэрозольный.
Пути и факторы передачи.Коринебактерии выбрасываются из дыхательных путей больного во время выдоха, кашля, чихания и в воздухе образуется бактериальный аэрозоль. Частицы этого аэрозоля оседают на поверхности различных предметов, на которых коринебактерии остаются жизнеспособными от нескольких дней до нескольких недель. Заражение дифтерийными микробами происходит в результате вдыхания содержащего их аэрозоля. На слизистые оболочки возбудители дифтерии попадают также с предметов обихода, на поверхность которых осели частицы бактериального аэрозоля. Обсемененные возбудителями дифтерии молоко и молочные продукты также могут играть роль факторов передачи и обеспечивать контакт коринебактерий со слизистыми оболочками зева. Девочки заносят возбудителей на слизистые оболочки половых органов загрязненными пальцами. Впоследствии в этом месте развивается экстрабуккальная форма инфекции.
Восприимчивость и иммунитет.Пассивный иммунитет у новорожденных зависит от иммунитета матери и защищает их от заболевания дифтерией в течение 2–3 месяцев. Определенное значение в поддержании иммунитета до 6 месяцев имеет грудное вскармливание. В условиях плановой вакцинопрофилактики не менее 95% детей в возрасте двух лет имеют постпрививочный антитоксический иммунитет против дифтерии. Иммунитет против дифтерии, приобретенный в детстве в результате вакцинации, снижается к концу второго десятилетия и взрослые могут стать вновь восприимчивыми к этой инфекции. В начале 90-х годов ХХ в. среди взрослых восприимчивость к дифтерии достигала 40–70%. Перенесенное заболевание дифтерией оставляет после себя недостаточно напряженный иммунитет, что в определенной мере связано с применением противодифтерийной сыворотки для лечения больных этой инфекцией.
Проявления эпидемического процесса.Заболевания дифтерией распространены повсеместно. Начатая в 40-х годах ХХ в. широкомасштабная иммунизация способствовала практической ликвидации дифтерии во многих европейских странах в 70-е годы, а к началу 90-х годов количество стран в Европе, в которых случаи дифтерии не регистрировались, достигло 81%.
В Беларуси в многолетней динамике заболеваемости дифтерией можно выделить ряд периодов. Первый период длился с 1950 г. по 1961 г. и характеризовался высокими показателями заболеваемости – от 22,2 до 144,2 случаев на 100000 населения. Введение плановой иммунопрофилактики дифтерии привело к тому, что в первой половине 60-х годов ХХ в. уровень заболеваемости этой инфекцией был в пределах от 1,11 до 5,02 случаев на 100000 населения. С 1966 г. по 1991 г. заболеваемость дифтерией в республике не превышала 0,5 случая на 100000, а в 1976 г. и 1981 г. случаи дифтерии не регистрировались совсем. В 1992 г. в Беларуси начался подъем заболеваемости дифтерией, достигший максимума в 1995 г. (3,13 случаев на 100000 населения). В последние годы заболеваемость дифтерией составляла 0,06-0,15 на 100000 населения. Группы риска– в 90-е годы ХХ в. в эпидемический процесс вовлекались преимущественно взрослые, на долю которых приходилось 62-77% всех случаев заболеваний; особенно тяжело протекала дифтерия у невакцинированных людей, среди которых отмечались и наиболее высокие показатели летальности.Время риска– заболеваемость наблюдается чаще в осенне-зимний период.Территории риска– в городах заболеваемость дифтерией существенно выше, чем в сельской местности.
Факторы риска. Теснота и длительность общения, скученность, миграционные процессы, непроведение прививок против дифтерии.
Профилактика.Основным мероприятием в профилактике дифтерии является плановая иммунизация населения. Прививки против дифтерии проводятся населению в соответствии с инструктивно-методическими документами Министерства здравоохранения Республики Беларусь. Наряду с иммунизацией детей, особое внимание следует уделить состоянию прививочной работы среди групп повышенного риска заболеваемости дифтерией: медицинских работников, персонала дошкольных и учебных учреждений, работников сферы обслуживания (торговля, транспорт), учащихся школ-интернатов, школ для умственно отсталых детей, пациентов психиатрических стационаров, лиц, злоупотребляющих алкоголем, социально неустроенных групп населения.
Для оценки уровней иммунной прослойки в различных возрастных группах населения и на разных территориях периодически проводится изучение популяционного иммунитета против дифтерии.
Противоэпидемические мероприятия– таблица 12.
Противоэпидемические мероприятия в очагах дифтерии
источник
| Схема введения ПДС при различных клинических формах дифтерии |
| Форма дифтерии | 1-я доза | Путь введения | На курс | ||||||||||||
| ^ Локализованная дифтерия ротоглотки 30- 50 | |||||||||||||||
| ^ Распространенная дифтерия ротоглотки 50- 70 | |||||||||||||||
| Субтоксическая дифтерия ротоглотки 60- 100 | |||||||||||||||
| ^ Гипертоксическая дифтерия ротоглотки | 150- 250 | В\м ,в\в | До 500 Локализованная дифтерия носоглотки ^ Распространенный круп | 30-40 (до 120) | В\м | 60-80 | |||||||||
| Локализованный дифтерия : Кратность введения ПДС определяется формой дифтерии: -при локализованной и распространенной дифтерии ротоглотки, носа, редких локализаций и ранних сроках начала лечения можно ограничиться однократным введением сыворотки
— при гипертоксической — через 8 часов. Лечение сывороткой при токсической форме должно быть энергичным: — первая доза должна составлять 1/3 — 1/2 от курсовой — в первые 2 суток больной получает около 3/4 всей дозы. В процессе лечения необходима коррекция в соответствии с уточнением формы болезни. Лечение крупа проводится в соответствии со стадией: начальные дозы при 1 стадии — 15-20 тыс МЕ, при 2-ой — 20-30 тыс, при 3-й — 30-40 тыс МЕ, через 24 часа дозу повторяют, в последующие дни ежедневно следует вводить половинную дозу сыворотки. Дозы ПДС снижают после отчетливого клинического эффекта. Лечение сывороткой заканчивается с момента значительного уменьшения токсикоза, налетов, лимфаденита, отека ротоглотки и подкожной жировой клетчатки шеи. При адекватной терапии введение сыворотки проводится не более 3-4 дней. Между тем, результаты исследования М.Х.Турьянова с соавт. (1991, 1994) озволили сделать вывод, что наиболее эффективным способом является однократное внутривенное введение ПДС, обеспечивающее быструю инактивацию токсина. Это заключение базируется на их данных, что даже однократное введение ПДС внутри венно при любой форме дифтерии уже в первые сутки приводит к наличию у больных высоких титров антитоксических антител, тогда как при внутримышечном введении максимальные концентрации антител обнаруживаются лишь на 2-3-й день, причем в гораздо более низких титрах. Осложнений от внутривенных введений сыворотки авторами не зарегистрировано. Исходя из изложенного, авторы рекомендуют следующие дозы препарата при разных формах дифтерии (таблица 2). Всем больным назначаются антибиотики, способствующие элиминации возбудителя и уменьшению вероятности вторичных бактериальных осложнений. Препаратами выбора являются пенициллин, ампициллин, эритромицин, цефалоспорины. Продолжительность антибактериальной терапии при локализованных формах составляет 5-7 дней, при распространенных, токсических и комбинированных 7-10 дней и более. ^ Локализованная форма дифтерии . Кроме ПДС и антибиотиков назначаются десенсибилизирующие препараты (тавегил, супрастин, фенкарол), аскорбиновую кислоту или аскорутин в течении 5-7 дней. Для полоскания можно применять раствор фурациллина или 2% р-р соды. ^ Распространенная и токсические формы 1 степени . Одновременно с ПДС и антибиотиками назначается инфузионная терапия с целью дезинтоксикации. Объем инфузии составляет 30% от суточного количества жидкости. Соотношение коллоидов и кристаллоидов 1:3, 1:2. В качестве коллоидных препаратов вводится реополиглюкин. Кристаллоиды — 5-10% глюкоза с дезагрегантами: тренталом (3-5 мг/кг), курантилом 1-2 мг/кг; препаратами калия (в дозе 1-2 мэкв/кг в сутки). Внутривенно струйно вводится аскорбиновая кислота, кокарбоксилаза, рибоксин. Назначаются кортикостероиды (преднизолон 2-3 мг/кг или гидрокортизон 5-7 мг/кг в сутки) в/венно или в/мышечно. ^ Дозы ПДС, рекомендуемые при различных формах тяжести
При токсической дифтерии 2-3 степени . _и гипертоксической форме лечение начинают с внутривенной капельной инфузии ПДС в 100 мл физиологического раствора под прикрытием преднизолона, который вводится предварительно внутривенно (30-60 мг). Объем инфузионной терапии составляет 30% от необходимого суточного количества жидкости. Соотношение коллоидов и кристаллоидов 1:2. Коллоидные препараты — реополиглюкин, альбумин, свежезамороженная плазма. Кристаллоиды — 5-10% глюкоза с дезагрегантами (трентал 3-5мг/кг, курантил 1-2 мг/кг), ингибиторами протеаз (контрикал 1-2 тыс ЕД), поляризующая смесь (КCl 7,5% — 1-2 мэкв/кг в сутки). Назначают глюкокортикоиды: преднизолон 3-5 мг/кг или гидрокортизона 7-10 мг/кг в сутки. При токсической дифтерии 3 степени и гипертоксической, а также при тяжелых комбинированных формах в случае отсутствия миокардита и поступлении позже 3 суток заболевания наряду с ПДС, дезинтоксикационной, симптоматической терапией назначается плазмаферез (предпочтителен дискретный метод) с эксфузией плазмы от 70% до 100% объема циркулирующей плазмы. Целесообразно 2-3 кратное проведение плазмафереза. У детей раннего возраста — плазмофильтрация. Антитоксическая сыворотка не является средством лечения осложнений дифтерии, более того, она может даже провоцировать и усугублять их течение. Цель введения ПДС — не допустить поступление токсина в клетки путем создания комплекса антиген — антитело. На уже образовавшиеся комплексы и токсин, связанный с рецепторами, антитоксические антитела воздействия не оказывают. Исходя из вышеизложенного, стал актуальным вопрос поиска дополнительных путей детоксикации при токсической дифтерии. Наиболее целесообразным с этой точки зрения являются методы экстракорпоральной детоксикации, в частности, гемосорбция с использованием специфических и неспецифических сорбентов, которая предотвращает патогенетическое воздействие иммунных комплексов (ТУрьянов М.Х., Никитина Л.А., 1994; Шведов А.К., 1994). Патогенетически обосновано введение гипериммунной противодифтерийной плазмы (титры 1:2560 — 1:5120). Лечебные мероприятия при дифтерии гортани должны быть направлены на уменьшение стеноза, что достигается интубацией, хорошей аэрацией палаты, отвлекающей терапией. Показаны теплое питье, паракислородные ингаляции с раствором преднизолона, эуфиллина,эфедрина, антигистаминные препараты с одновременным введением ПДС. Для уменьшения гипоксии используется увлажненный кислород через носовые катетеры, для улучшения дыхания — удаление пленок с помощью электроотсоса. С целью размягчения пленок и более легкого их отторжения рекомендуются следующие растворы, которые применяются и для промывания трахеостомических трубок: Растворы готовят ex tempore (срок хранения 1 сутки). Одним из вышеуказанных растворов после туалета трахеостомической трубки, иногда после манипуляций электроотсосом, вводят 2-3 капли в трахеостомическое отверстие, после возникновения кашля вводят медленно 1,0-1,5 мл раствора; при сильном кашле — 0,5-1,0 мл; при чрезмерном кашле с явлениеми удушья — по каплям. Если тепловые и отвлекающие процедуры не оказывают терапевтического эффекта, назначают преднизолон 2-5 мг/кг массы в сутки до уменьшения стеноза. Показанием к оперативному вмешательству является конец стенотической фазы, признаки затрудненного внешнего дыхания. При локализованном и распространенном крупе (дифтерия гортани и трахеи) возможна длительная интубация пластиковыми трубками.При нисходящем крупе и крупе в комбинации с наиболее тяжелыми формами дифтерии показана трахеостомия. В лечении дифтерийных миокардитов большое значение имеет строго индивидуальный подход, с учетом сроков возникновения, тяжести, соблюдения строгого постельного режима. Объем инфузионной терапии уменьшается до 20% от необходимого суточного количества жидкости с введением мочегонных препаратов. Проводится строгий учет суточного баланса жидкости. Больным вводится аскорбиновая кислота, кокарбоксилаза, рибоксин в возрастных дозировках. Для стабилизации внутриклеточного обмена рекомендуется введения цитохрома С, цитомака, актовегина, токоферола ацетата, нестероидных противовоспалительных препаратов (индометацина, вольтарена). Показано назначение кортикостероидных гормонов — преднизолона 2 мг/кг массы 2-4 раза в сутки в течение 10-14 дней. Назначаются десенсибилизирующие препараты, антибиотики. Противопоказано применение сердечных гликозидов в связи с ранним и тяжелым нарушением проводящей системы сердца. Лечение больных должно проводиться совместно с кардиологами.Расширение постельного режима проводится постепенно и медленно, только в период выздоровления. ЭКГ повторяется в динамике через каждые 3-5 дней, при необходимости — ежедневно. При появлении ранних бульбарных расстройств сохраняется строгий постельный режим, ребенок переводится на зондовое кормление негустой пищей, небольшими порциями. Назначаются витамины группы В (чередование В1, В12 в/м N10-15; В6 внутрь в сочетании с вазоактивными препаратами — тренталом, дибазолом, агапурином). Для восстановления нервно-мышечной проводимости назначается бенфотиамин. Из физиотерапевтических мероприятий последовательно рекомендуются сеансы УВЧ, электрофорез с димексидом, тренталом и АТФ. В восстановительной фазе (2-3 неделя болезни) применяют стрихнин-нитрат (по 1 мл на год жизни в разведении 1:10000), антихолинэстеразные препараты, прозерин, галантамин, убретид, оксазил, а также антигипоксанты, витамин Е. Применение кортикостероидов при ранних бульбарных расстройствах дискутабельно. При поздних бульбарных и краниальных расстройствах, сочетающихся с генерализацией процесса, показано применение кортикостероидных препаратов (гидрокортизона 2 мг/кг массы в сутки, солукортефа, до периода стабилизации процесса), а затем замена этих препаратов на преднизолон в дозе 2 мг/кг массы в сутки, в течение 3-5 недель с постепенным снижением дозы. Учитывая возможность аутоиммунного генеза поздних полинейропатий оправдано применение цитостатиков (азатиоприн из расчета 1,5 — 2 мг/кг массы в сутки в течение 2-3 дней). С целью удаления антимиелиновых антител, димиелинизирующих субстанций проводится 1-2, реже 3 сеанса плазмафереза. Для усиления регенеративных процессов используется препарат группы ганглиозидов — хроносиал в дозе 20-50 мг однократно в/м в течение 1,5 месяцев. ЛФК и массаж применяют с осторожностью. ^ Лечение дифтерийного бактерионосительства . Санация носителей токсигенных коринебактерий дифтерии (ТКД) проводится после повторного выделения возбудителя. Базовая терапия включает бактериостатические препараты группы макролидов (эритромицин — 50 мг/кг массы в сутки в 4 приема в течение 7 дней; динабак-диритмицин 1 раз в сутки в первые 5 дней – 10 мг/кг, в последующие 4 дня — 5 мг/кг массы; декаметоксин-септифрил до 7 лет по 1 табл. 3 раза в день, от 7 до 14 лет — 2 табл. 3 раза в день в течение 5-7 дней). При отсутствии эффекта в качестве повторного курса антибиотикотерапии рекомендуется назначение рифампицина (по 10 мг/кг массы в сутки в 2-3 приема, курс 3-5 дней). Параллельно антибактериальной терапии включается лечебное воздействие в виде: полоскания полости рта водными растворами фурациллина, хемотрипсина, орошения слизистой ротоглотки и полости носа 0,01% раствором йодинола 2 раза в сутки; из физиотерапевтических средств показано УФО полости рта и носа N3-5. При выявлении хронической патологии ЛОР-органов (хронический тонзиллит) проводится промывание крипт небных миндалин 0,01% раствором йодинола, ультразвуковое воздействие на область региональных лимфатических узлов (7-10 сеансов на курс лечения). Детям с длительным носительством ТКД при выявлении патологических сдвигов в иммунограмме назначается интраназально курс тимогена в виде 0,01% раствора по 2-3-5 капель, в зависимости от возраста, 3 раза в сутки в течение 5 дней, а также пентоксил, метилурацил, витамины А, Е, С, группы В. В отдельных случаях при нормальной иммунограмме и достаточно напряженном антитоксическом противодифтерийном иммунитете возможно проведение тонзиллэктомии и аденотомии. Носители нетоксигенных коринебактерий дифтерии изоляции и лечению не подлежат. ^ Условия выписки больных дифтерией и носителей ТКД . Сроки выписки больных из стационара варьируют в зависимости от клинической формы дифтерии и наличия осложнений. Дети с локализованной формой без осложнений выписываются из стационара на 12-14 день болезни; с распространенной формой — 20-25; с субтоксической и токсической I степени — 30-40; с токсической II-III степени — после 50-60 дня болезни. При появлении осложнений вопрос о выписке решается комиссионно индивидуально. Обязательным условием выписки является наличие двух отрицательных результатов бактериологического исследования (мазок из зева и носа) с интервалом в 2 дня, которые берутся через 2-3 дня после окончания антибиотикотерапии. ^ Диспансерное наблюдение с целью выявления поздних осложнений и проведения реабилитационных мероприятий проводится участковым педиатром с привлечением (по показаниям) кардиолога, невропатолога и отоларинголога. Сроки диспансеризации определяются тяжестью форм дифтерии и характером осложнений. Чаще всего диспансерное наблюдение варьирует при формах: локализованной, распространенной — до 3 месяцев, субтоксической и токсической I степени без осложнений — до 6, токсической II-III степени — не менее 1 года. Объем клинико-лабораторного обследования (анализ крови, мочи, ЭКГ, АСТ, СРБ и бактериолоические анализы) определяются состоянием реконвалесцента и активностью восстановительных процессов. Домашний режим реконвалесцентов контролируется участковым педиатром и средним медперсоналом. При наличии клинико-лабораторного выздоровления обычно детям разрешают посещать детские учреждения: при локализованной форме через 2-3 недели, распространенной — 3-4 недели, субтоксической и токсической I степени – спустя 1-1,5 месяцев, токсической II-III степени — не менее 2 месяцев. Вопросы расширения двигательного режима и занятий физкультурой решаются комиссионно с привлечением «узких специалистов». В соответствии с характером перенесенных осложнений и резидуальных изменений может быть рекомендовано профильное санаторно-курортное лечение. Снятие реконвалесцентов дифтерии с диспансерного учета решается комиссионно. ^ Мероприятия в отношении источника инфекции (больные, носители ТКД) . Больных дифтерией и лиц, подозрительных на это заболевание, должны выявлять врачи всех специальностей. В целях раннего выявления дифтерии участковые врачи обязаны активно наблюдать за больными ангиной в течение 3-х дней с обязательным бактериологическим обследованием на дифтерию (однократно мазок из зева и носа). С профилактической целью однократному бактериологическому обследованию на дифтерию (мазок из зева и носа) подлежат дети, поступающие в детские дома, школы интернаты, санатории, а также лица, госпитализируемые в детские и взрослые психоневрологические стационары. При малейшем подозрении на дифтерию больной должен быть немедленно госпитализирован в соответствующие отделения инфекционных больниц. В день поступления больного и затем в течение 2 дней подряд независимо от назначения антибиотиков следует провести бактериологическое обследование (всего 3 мазка из зева и носа). У привитых больных дифтерией до начала лечения сывороткой необходимо взять кровь для серологического контроля уровня антител. Возникновение характерных для дифтерии осложнений (миокардит, нефроз, парез мягкого неба, полинейропатия) у больных, перенесших ангину, является основанием для ретроспективной диагностики дифтерии. В день поступления носителя ТКД в стационар и затем в течение 2 дней подряд до назначения антибиотиков следует провести дополнительное бактериологическое обследование на наличие возбудителя дифтерии. В случае повторного положительного результата носителю назначается антибактериальная терапия. При получении 2 отрицательных результатов такого носителя выписывают, а при наличии хронической патологии носоглотки и слизистых рта назначают необходимое при них лечение. Выписка носителей ТКД производится после 2-х кратного бакобследования с отрицательным результатом, проведенного с интервалом в 1-2 дня и не ранее 3 дней после отмены антибиотиков. После выписки из стационара больные и носители ТКД сразу допускаются к работе, учебе, в ДДУ и другие учреждения с постоянным пребыванием детей без дополнительного бакобследования. Если носитель ТКД продолжает выделять возбудителя дифтерии несмотря на проведение 2 курсов антибактериальной терапии, его допускают на работу, учебу и в детские дошкольные учреждения. В этих коллективах все лица, ранее не привитые против дифтерии должны получить прививку согласно действующей схеме иммунизации.В данный коллектив принимают только привитых против дифтерии лиц. У части реконвалесцентов после перенесенной дифтерии может наблюдаться более или менее стойкое бактериовыделение. Тактика в этих случаях в точности такая же, как и в отношении носителей. Носители нетоксигенных коринебактерий дифтерии не подлежат госпитализации и лечению антибиотиками. Они допускаются во все коллективы. Их консультируют ЛОР-врачи по месту жительства. Противоэпидемические мероприятия не проводятся. В очаге после госпитализации больного или носителя ТКД . необходимо осуществить полную заключительную дезинфекцию прокипятить белье, посуду, игрушки, которыми они пользовались, и провести влажную уборку с применением дезинфецирующих средств. За лицами, контактировавшими с больным или носителем ТКД в очагах дифтерийной инфекции устанавливается медицинское наблюдение в течение 7 дней с момента изоляции источника с ежедневной термометрией. Контактные обследуются однократно бактериологически (мазок из зева и носа) в течение первых 48 часов и осматриваются ЛОР-врачом в течение первых 3-х дней. В случае выявления носителя ТКД среди контактировавших лиц бактериологическое обследование повторяют до прекращения выявления бактерионосителей в этом очаге.Серологическому обследованию в очагах дифтерийной инфекции подлежат только лица, имевшие непосредственный контакт с больным или носителем ТКД, при отсутствии документального подтверждения факта проведения им прививок против дифтерии. На взятие крови у контактировавших лиц следует получить их согласие или согласие родителей (опекунов). Серологическое обследование должно проводиться не позднее 48 часов с момента выявления источника инфекции. В очаге дифтерии необходимо привить непривитых против дифтерии детей и подростков, у которых наступил срок очередной вакцинации или ревакцинации; взрослых, у которых после последней прививки прошло более 10 лет; лиц, у которых при серологическом обследовании обнаружены низкие титры дифтерийных антител в РПГА (менее 1:20) или содержание дифтерийного антитоксина менее 0,03 МЕ/мл. ^ Специфическая профилактика дифтерии проводится путем массовой ммунизации детского и взрослого населения согласно календаря прививок с охватом 95% детей в возрасте 12 и 24 мес. и 90% взрослого населения. Для профилактики дифтерии имеется несколько препаратов. Ассоциированная АКДС-вакцина служит для одномоментной вакцинации против дифтерии, коклюша и столбняка. В 1 мл АКДС-вакцины содержится 20 млрд. убитых коклюшных микробов, а также очищенные дифтерийный (30 флокулирующих единиц) и столбнячный (10 антитоксинсвязывающих единиц) анатоксины. Для прививок против дифтерии и столбняка применяется АДС-анатоксин, в 1 мл которого 60 флокулирующих единиц дифтерийного и 20 антитоксинсвязывающих единиц столбнячного анатоксина. В целях уменьшения антигенной нагрузки при ревакцинациях применяют АДС-М анатоксин (10 флокулирующих единиц дифтерийного и 10 антитоксинсвязывающих единиц столбнячного анатоксина в 1 мл) или АД-М анатоксин (10 флокулирующих единиц в 1 мл). Прививочная доза всех указанных препаратов составляет 0,5 мл. Схема прививок против дифтерии приведена в таблице 3. Болезни ребенка или неорганизованность родителей нередко приводит к нарушению графика прививок. При нарушении интервала между вакцинациями АКДС-вакциной прививка должна быть произведена после выздоровления ребенка в возможно более короткий срок. Если ребенок получил две прививки АКДС, и в срок до 4 лет не может получить третье введение вакцины и 1-ю ревакцинацию этим препаратом, то его следует считать привитым против дифтерии и столбняка и не привитым против коклюша. В таком случае первую ревакцинацию проводят АДС-анатоксином через 9-12 месяцев после последнего введения АКДС-вакцины и в дальнейшем применяют обычный график ревакцинаций. Если ребенок в течение первого года жизни получил одну прививку АКДС, а 2-ю — АДС-препаратом, то 1-ю ревакцинацию АДС-анатоксином проводят через 9-12 месяцев. ^ Схема прививок против дифтерии | Сроки ревакцинации | ||||||||||||||
| первая | вторая | последующие | |||||||||||||
| Коклюша, дифтерии, столбняка (АКДС) | С трех месяцев трехкратно с интервалом 45 дней | Через 12-18 мес. после законченной вакцинации | |||||||||||||
| Дифтерии и столбняка (АДС- анатоксином) | С 3-х месяцев двухкратно с интервалом 45 дней | Через 9-12 мес. после законченной вакцинации | |||||||||||||
| Дифтерии и столбняка (АДС-М-анатоксином) | 6-7 лет (перед школой) | 16-17 лет, далее каждые 10 лет | |||||||||||||
| Дифтерии (АДМ-анатоксин) | Примечание:При иммунизации по индивидуальным графикам интервал между первой ивторой ревакцинацией должен быть не менее 4 лет, а между последующими он не должен превышать 5 лет. | 11-12 лет | |||||||||||||
^ Иммунизация лиц, переболевших дифтерией .
Заболевание дифтерией любой формы у непривитых детей и подростков должно расцениваться как первая вакцинация, у получивших до заболевания одну прививку — как вторая вакцинация. Дальнейшие прививки проводят согласно действующему календарю прививок.
Дети и подростки, привитые против дифтерии (получившие законченную вакцинацию, одну или несколько ревакцинаций) и переболевшие легкой формой дифтерии без осложнений не подлежат дополнительной прививке после заболевания. Очередная возрастная ревакцинация им проводится в соответствии с интервалами, предусмотренными действующим календарем прививок.
Дети и подростки, привитые против дифтерии (получившие законченную вакцинацию, одну или несколько ревакцинаций) и перенесшие токсические формы дифтерии, должны быть привиты препаратом в зависимости от возраста и состояния здоровья — однократно в дозе 0,5 мл, но не ранее чем через 6 мес после перенесенного заболевания. Последующие ревакцинации им следует проводить согласно действующему календарю прививок.
Взрослые, ранее привитые (получившие не менее 1 прививки) и переболевшие дифтерией в легкой форме, дополнительной прививке против дифтерии не подлежат. Ревакцинацию им следует провести через 10 лет.
Взрослые, перенесшие токсические формы дифтерии, должны быть однократно привиты против дифтерии, но не ранее чем через 6 мес после перенесенного заболевания. Последующие ревакцинации проводятся каждые 10 лет.
^ Иммунизация против дифтерии детей с неизвестным прививочным анамнезом .
Лица с неизвестным прививочным анамнезом подлежат серологическому обследованию с целью определения у них состояния иммунитета, при этом сыворотка крови должна быть исследована одновременно на наличие специфических противодифтерийных и противостолбнячных антител. Для исключения технической ошибки все сыворотки с титром дифтерийного антитоксина 1:20 и менее должны быть повторно обследованы в РПГА.
Ребенок с неизвестным прививочным анамнезом, имеющий в сыворотке крови достаточное содержание дифтерийных и столбнячных антитоксических антител (титр дифтерийного и столбнячного антитоксина 1:20 и более), должен в последующем прививаться согласно календарю прививок.
При отсутствии защитных титров дифтерийного и столбнячного антитоксинов (титр менее 1:20) ребенку следует провести дополнительную прививку АКДС вакциной, АДС или АДС-М (в зависимости от возраста) анатоксинами и через 1,5 — 2 мес от момента ее проведе-ния следует проверить состояние иммунного ответа. Детей, у которых в ответ на дополнительную прививку не отмечалось выраженной продукции дифтерийного и столбнячного антитоксинов (титр 1:80 и менее), следует считать ранее непривитыми. им нужно начать прививки заново, считая сделанную прививку началом иммунизации.
1. Мазурова И.К. Комплексная система лабораторной диагностики и наблюдения за возбудителем дифтерийной инфекции. Автореф. дисс. докт. мед. наук. — М., 1993. — 19с.
2. Нисевич Н.И., Казарин В.С., Пашкевич Г.С. Круп у детей. — М., 1973. — 165с.
3 Нисевич Н.И., Учайкин В.Ф. Инфекционные болезни у детей. — М., 1990. — С.179-196.
4. Общая патология человека / Под ред. Струкова А.И. — М.,1982.-С.30-38.
5. «О совершенствовании мероприятий по профилактике дифтерии». Приказ МЗ РФ N36 от 03.02.97.
6. Петрунин Ю.П., Нелюбых О.В., Коюденко Л.Т., Максимкина Е.В. Особенности распространения тканевых HLA антигенов при дифтерии // Клиническое значение лейкоцитарных антигенов. Л.,1984. — С.44-46.
7.Руководство по воздушно-капельным инфекциям / Под ред. Мусабаева И.К. — Ташкент,1982. — Ч.2. — 683 с.
8.Турьянов М.Х., Беляева Н.М., Царегородцев А.Д., Шапошников А.А., Турьянов А.Х. Дифтерия. — М., 1996. — 252с.
9.Титова А.И. Дифтерия. — 1958. — 157с.
10.Титова А.И., Флекснер С.Я. Диагностика дифтерии. — 1961. — 163с.
11.Фаворова Л.А., Астафьева Н.В., Корженкова М.П., Кузнецова Л.С., Максимова Н.М. Дифтерия. — 1988. — 208с.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2017
Дифтерия (diphtheria) — острая антропонозная инфекционная болезнь с аэрозольным механизмом передачи возбудителя, характеризующаяся преимущественным поражением ротоглотки и дыхательных путей с развитием фибринозного воспаления в месте внедрения возбудителя и токсическим поражением сердечно-сосудистой системы, нервной системы и почек.
| МКБ-10 | |
| Код | Название |
| А36 | Дифтерия |
| А36.0 | Дифтерия глотки |
| А36.1 | Дифтерия носоглотки |
| А36.2 | Дифтерия гортани |
| А36.3 | Дифтерия кожи |
| А36.8 | Другая дифтерия |
| А36.9 | Дифтерия неуточнённая |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| ВОП | – | врач общей практики |
| ГОТ | – | глутамат оксалоацетат трансаминаза |
| ИТШ | – | инфекционно-токсический шок |
| ИФА | – | иммуноферментный анализ |
| КИЗ | – | кабинет инфекционных заболеваний |
| КФК | – | креатинфосфокиназа |
| ЛДГ | – | лактатдегидрогеназа |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ОПН | – | острая почечная недостаточность |
| ПДС | – | противодифтерийная сыворотка |
| ПМСП | – | первичная медико-санитарная помощь |
| РИФ | – | реакция иммунофлюоресценции |
| РЛА | – | реакция латекс-агглютинации |
| РНГА | – | реакция непрямой гемагглютинации |
| РПГА | – | реакция пассивной гемагглютинации |
| СОЭ | – | скорость оседания эритроцитов |
| УЗИ | – | ультразвуковое исследование |
| ЭКГ | – | электрокардиография |
Пользователи протокола: врачи скорой неотложной помощи, фельдшеры, врачи общей практики, терапевты, инфекционисты, анестезиологи-реаниматологи, оториноларингологи, невропатологи, кардиологи, дерматовенерологи, акушер-гинекологи, организаторы здравоохранения.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
По локализации процесса:
· дифтерия ротоглотки (зева);
— локализованная (островчатая, пленчатая);
— распространенная;
— токсическая (субтоксическая, токсическая I, II, III степени, гипертоксическая);
· дифтерия дыхательных путей:
— дифтерия гортани (дифтерийный круп локализованный);
— дифтерийный круп распространенный (дифтерийный ларинготрахеобронхит);
· дифтерия носа;
· дифтерия глаза;
· дифтерия половых органов;
· дифтерия кожи;
· комбинированная форма дифтерии.
По степени тяжести:
· лёгкая;
· среднетяжёлая;
· тяжёлая.
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1,3,4]
Диагностические критерии [1,4]:
Жалобы и анамнез:
Нетоксические формы дифтерии ротоглотки начинаются с умеренно выраженных симптомов интоксикации:
· вялости;
· повышения температуры (до 38-39°С в течение 2-4 дней);
· боли в горле, в основном, при глотании;
· головной боли;
· бледности кожных покровов.
Локализованная дифтерия ротоглотки – фибринозные налеты не выходят за пределы небных миндалин:
при островчатой форме в ротоглотке отмечается:
· увеличение, отечность миндалин и небных дужек;
· неяркая гиперемия с цианотичным оттенком;
· формирование фибринозного выпота в глубине крипт и на выпуклой поверхности миндалин;
· отек преобладает над инфильтрацией, приводя к равномерному шарообразному увеличению миндалин, сглаженности их поверхностной структуры.
при пленчатой форме:
· вначале налеты имеют вид полупрозрачной розовой пленки;
· затем пропитываются фибрином;
· к концу первых, началу вторых суток становятся фибринозными пленками с гладкой поверхностью беловато-серого цвета и перламутровым блеском;
· в последующем образуется толстая пленка, плотная, чаще сплошная, трудно снимающаяся;
· при насильственном отторжении под пленкой на поверхности миндалин видны кровоточащие эрозии;
· опущенная в воду пленка не растворяется, тонет и не утрачивает своей формы, на стекле не растирается;
· длительность налетов составляет 6-8 суток;
· увеличиваются поднижнечелюстные (углочелюстные, тонзиллярные) лимфатические узлы до 1-2 см, малоболезненные или безболезненные, эластичные.
Распространенная дифтерия ротоглотки – специфическое воспаление за пределами миндалин на язычке, мягком небе, слизистой полости рта, интраканаликулярно в гортани, полости носа, больше выражены:
· отечность, гиперемия миндалин, небных дужек;
· увеличение регионарных лимфоузлов;
· болевые ощущения;
· течение благоприятное;
· в 12,5% развитие осложнений в виде нетяжелых полинейропатий.
Дифтерия гортани – постепенное начало;
· субфебрильная температура при слабо выраженной общей интоксикации;
· отсутствие катаральных явлений.
Три стадии крупа при дифтерии гортани:
1. Стадия катаральная (крупозного кашля) – резкий, громкий кашель, который скоро становился грубым, лающим, а затем теряет звучность, делается осиплым.
2. Стадия стеноза (стенотическая) – афония, беззвучный кашель, удлинение вдоха, дыхание шумное с втяжением податливых мест грудной клетки, психомоторное возбуждение, нарастающая гипоксия.
3. Асфиксическая стадия – тонус дыхательного центра падает, появляется сонливость, адинамия. Дыхание учащено, но поверхностно, конечности холодные, пульс частый, нитевидный, иногда парадоксальный. Летальный исход наступает в результате истощения центров дыхания и нарушений кровообращения.
Токсическая форма дифтерии ротоглотки – острейшее развитие симптомов:
· повышение температуры до 39-40°С;
· головная боль;
· озноб;
· выраженная общая слабость;
· анорексия;
· бледность кожных покровов;
· повторная рвота;
· боль в животе;
· периоды возбуждения сменяются прогрессирующей адинамией;
· раннее распространение налетов за пределы миндалин;
· появление неприятного приторно-сладкого запаха изо рта;
· регионарные лимфатические узлы значительно увеличены и болезненны.
При субтоксической дифтерии ротоглотки:
· налеты ограничены миндалинами или распространены на язычок, мягкое небо, заднюю стенку глотки;
· отечность мягких тканей ротоглотки;
· отек шейной клетчатки односторонний, незначительно распространен, преимущественно в области лимфатических узлов.
Для токсической дифтерии ротоглотки характерен отек подкожной клетчатки шеи, тестоватой консистенции, появляется на 2 – 3 сутки заболевания, распространяется спереди вниз, затем на лицо, затылок и спину, цвет кожи над отеком не изменен:
· отек до середины шеи — токсическая форма 1 степени;
· распространение отека до ключицы – 2 степени;
· ниже ключицы — токсическая форма 3 степени.
Дифтерия носа характеризуется затруднением носового дыхания:
· появлением слизистых, серозно-слизистых, сукровичных выделений из носа;
· раздражением крыльев носа и кожи верхней губы;
· на слизистой носа типичные дифтеритические пленки, иногда эрозии;
· пленчатые налеты могут распространяться на раковины и дно носа;
· самочувствие нарушается незначительно;
· интоксикации нет;
· температура тела нормальная или субфебрильная;
· заложенность носовых ходов и сукровичное отделяемое из носа в течение 2 — 3 недель.
Дифтерия глаз может быть локализованной (с поражением только слизистых век), распространенной (с поражением глазного яблока) и токсической (с отеком подкожной клетчатки вокруг глаз):
· веки отекают, становятся плотными на ощупь, открываются с трудом;
· отделяемое серозно-кровянистое, вначале скудное, затем обильное, через 3-5 дней – гнойное;
· на соединительной оболочке век грязно-серые, плотно сидящие налеты, резко выражен отек;
· повышается температура;
· нарушается самочувствие больного;
· умеренно выражены симптомы интоксикации;
· в части случаев поражается роговая оболочка, что приводит к нарушению зрения.
Дифтерия кожи чаще встречается у детей первого года жизни, локализуется в кожных складках — на шее, в паховых складках, подмышечных впадинах, за ушной раковиной.
Дифтерия наружных половых органов встречается преимущественно у девочек дошкольного и школьного возраста.
Типичная локализованная пленчатая форма — гиперемия с цианотичным оттенком, фибринозные пленки, увеличение паховых лимфатических узлов.
Распространенная форма — воспалительный процесс переходит на промежность, кожу вокруг ануса.
Токсическая форма — отек половых губ (1-й степени), подкожной клетчатки паховых областей, лобка и бедер (2 -3-й степени).
Физикальное обследование:
Локализованные формы:
дифтерия ротоглотки:
· неяркая гиперемия слизистой ротоглотки;
· умеренный отек миндалин и небных дужек;
· пленчатые налеты на миндалинах;
· умеренно увеличенные и слабо болезненные региональные лимфоузлы;
· налеты однородно фибринозные, в начале формирования;
· рыхлые паутинообразные либо желеобразные (прозрачные или мутнеющие);
· легко снимаются;
· сформированные налеты плотные;
· снимаются с трудом и кровоточивостью.
дифтерия носоглотки:
· увеличение заднешейных лимфоузлов;
· обнаружение фибринозных налетов при задней риноскопии.
дифтерия носа:
· сукровичные выделения, чаще односторонние;
· катарально-язвенное воспаление или фибринозные пленки, изначально появляющиеся на перегородке носа.
дифтерия глаз:
· резкий отек век;
· обильное слизисто-гнойное отделяемое;
· гиперемия конъюнктивы;
· пленка на конъюнктиве одного или обоих век.
дифтерия гениталий:
· катарально-язвенный или фибринозно-некротический уретрит или вульвит.
Распространенные формы:
дифтерия ротоглотки:
· налеты распространяются на небные дужки, язычок, нижние отделы мягкого неба, боковые и заднюю стенки глотки;
· региональный лимфаденит умеренный;
· токсического отека слизистых оболочек ротоглотки и подкожной клетчатки шеи нет.
дифтерия носа:
· распространение налетов в придаточные пазухи носа.
дифтерия глаз:
· кератоконъюнктивит.
дифтерия гениталий:
· налеты за пределами вульвы и головки полового члена.
Токсические формы:
дифтерия ротоглотки:
· токсический отек слизистых ротоглотки с максимальным распространением на твердое небо и в гортаноглотку;
· цвет слизистых оболочек — от яркой гиперемии до резкой бледности, с цианозом и желтоватым оттенком;
· возможна обширная или ограниченная геморрагическая имбибиция, фибринозные налеты сначала формируются на миндалинах, затем на местах токсического отека за их пределами, при III степени и гипертоксической — с геморрагическим пропитыванием;
· тонзиллярные лимфоузлы увеличенные, болезненные и плотные;
· повышение температуры до 39-40 0 С;
· бледность;
· при токсической III степени и гипертоксической — делириозное возбуждение с гиперемией лица.
Таблица 1. Критерии определения случая дифтерии [3].
| Определение | Клинические критерии |
| Подозрительный случай | а): острое начало болезни с повышения температуры, болей в горле; тонзиллит, назофарингит, либо ларингит с трудно снимающимися пленчатыми налетами на миндалинах, стенке глотки и/или в полости носа |
| Вероятный случай | а) + б): заболевание, по клинической картине соответствующее дифтерии |
| Подтвержденный случай | а) + б) + в): вероятный случай, подтвержденный лабораторными методами (с выделением токсигенного штамма из носа, ротоглотки и других мест, в которых могут быть налеты, возникающие при дифтерии) или эпидемиологически связанный с другим, лабораторно подтвержденным случаем дифтерии |
Лабораторные исследования [1,3,4,9]:
· Общий анализ крови: умеренный лейкоцитоз, нейтрофилез, палочкоядерный сдвиг.
· Общий анализ мочи: альбуминурия, цилиндрурия, повышение удельного веса.
· Бактериологическое исследование: является обязательным для подтверждения диагноза с выделением токсигенной C. diphtheriae. Результат бактериологического исследования с определением возбудителя и оценкой его токсигенных и биологических свойств может быть получен не ранее чем через 48-72 часа.
· Молекулярно-генетический метод (ПЦР): обнаружение гена токсигенности tox+ в ДНК выделенной культуры при клинически подозрительных поражениях.
· Серологические методы (РНГА, РПГА, ИФА, РЛА): уточнение напряженности противодифтерийного иммунитета, определение дифтерийного токсина; диагноз может быть подтвержден четырехкратным и более увеличением уровня антитоксина в парных сыворотках крови, взятых с интервалом 2 недели.
· Бактериологическое исследование аутопсийного материала.
Инструментальные исследования:
· ЭКГ; ЭхоКГ –изменения свидетельствуют о поражении миокарда;
· Рентгенография органов грудной клетки;
· УЗИ органов брюшной полости, почек;
· Рентгенограмма придаточных пазух;
· Электронейромиография ;
· Ларингоскопия с использованием видеоэндоскопических технологий .
Показания для консультации специалистов:
· консультация инфекциониста, отоларинголога для установления предварительного диагноза дифтерии.
Алгоритм диагностики дифтерии [5]:
Дифференциальный диагноз и обоснование дополнительных исследований [3]
Таблица 2. Дифференциальная диагностика локализованной дифтерии ротоглотки [3]
источник