19 мая 2016, 18:22 Эксперт статьи: Курбанов Курбан Саматович 0 1,573
Возбудитель Corynebacterium diphtheriae вызывает острое токсическое поражение организма с началом местного воспалительного процесса и с образованием белого плотного налета на лимфоидной ткани.
Важно знать! Даже «запущенное» горло можно вылечить дома, без операций и больниц при помощи узнать подробности >>>
Бактерии-возбудителю дифтерии из рода Corynebacteriae свойственны:
ЭТО действительно ВАЖНО! Ларина О.: «Я могу порекомендовать лишь одно средство для быстрого лечения горла и сопутствующих заполеваний» УЗНАТЬ.
- полиморфность;
- Гр ();
- неподвижность;
- отсутствие спор, капсул и жгутиков;
- наличие вздутий на концах с зернами волютина, отсюда характерный внешний вид гантели.
Палочка располагается под углом или парно. Активно растет в сывороточно-теллуритовом агаре, в свернувшейся бычьей сыворотке.
Классификация бактерий-возбудителей производится на три типа:
Горло лечится мгновенно! Если запустить лечение больного горла, то болезнь может перейти в хроническую форму в виде воспаленных гланд, постоянного першения, болей в глотке и гортани, в а некоторых случаях это может привети к раковым опухолям! Люди, наученные горьким опытом для лечения горла пользуются. читать далее >>>
По патогенным факторам палочки различают:
Бактерия переносит К-антигены, растущие на приповерхностных слоях клеточной структуры. Палочка может содержать более 20 видов биологически активных соединений, например, нейраминидаз, гиалуронидаз, некротизирующий фактор и т. п.
Обращаем внимание! Умоляем, не затягивайте с лечением горла, потом будет только хуже Чистать историю Ольги Лариной >>
Отмечают случаи, когда нетоксигенные штаммы бактерии вызывают в организме аналогичные изменения, как и токсигенные. В этом случаи проявления менее тяжелые.
Дифтерийная палочка устойчива в условиях внешней среды. Ее активность в среднем составляет 15 суток, в осенний период может достигать 5 месяцев. В молочной и водной средах бактерия живет от одной до трех недель. При кипячении возбудитель гибнет уже через минуту.
Заразиться дифтерией можно от больного человека или носителя палочки. Наиболее опасен второй тип, так как начальные стадии выявляются крайне редко. Риск заражения при заболевании носителя ОРЗ с кашлем и чиханием повышается в 100 раз.
Иммунитет к С. diphtheriae кратковременен, поэтому в закрытых помещениях возбудитель способен циркулировать вечно, вызывая реинфекцию.
Первые сутки при воздушно-капельном заражении в назофарингеальных выделениях содержится максимальное количество бактерий. Заражение бытовым способом происходит через грязные игрушки, посуду. При наличии ран и повреждений слизистых и тела вероятен контактный перенос инфекции.
Степень тяжести болезни при заболевании миндалин определяют по уровню отравления токсинами и распространенности воспалительного процесса.
Максимальной восприимчивостью к дифтерийной палочке обладают неиммунные или непривитые дети и взрослые, у которых индекс контагиозности равен 20. Риск заболеть дифтерией у привитых людей через полтора года также повышается, так как антитоксический иммунитет кратковременный. Обычно заражению предшествует ОРЗ.
Заболеваемость растет в осеннее и зимнее время. В эти периоды учащаются ОРВИ, случаи переохлаждения, что понижает устойчивость организма к инфекциям. Миндалины становятся восприимчивы к возбудителям, происходит чрезмерное выделение лимфоцитов в их тканях, что приводит к отечности слизистой.
В зависимости от уровня коллективной защищенности от дифтерии возможны одиночные проявления или вспышки инфекции.
Симптоматика дифтерии миндалин определяется степенью заболевания. Различают разные формы.
1. Острая дифтерия. Возникает при соблюдении календаря прививок.
- увеличение миндалин с 1 до 4 мм, характерны неправильные очертания;
- на миндалине образуется белый или сероватый налет;
- температура возрастает до 38,5°С;
- общее самочувствие не изменяется;
- дискомфорт при глотании;
- увеличение близлежащих лимфоузлов.
Острую дифтерию сложно обнаружить из-за кратковременности интоксикации с незначительной симптоматикой первые дни.
2. Тяжелая форма характеризуется резким развитием, реже с прогрессированием на близлежащие ткани, слизистые и системы из-за сниженного иммунитета. Но чаще болезнь локализирована.
- быстрое развитие симптоматики;
- острое начало;
- резкий скачок температуры до 41 °C;
- сильные боли в голове;
- слабость и бледность;
- резкий упадок сил;
- рвота;
- анорексия.
На начальной стадии заболевания, длящейся от часа до двух дней, виден быстро нарастающий диффузный характер, не имеющий границ и локальности. Сильно отекает ротоглотка от миндалин до твердого неба, так что лимфоидная ткань с обеих сторон начинает соединяться. Начальная стадия тем короче, чем тяжелее форма.
Налет на увеличенных, гиперемированных миндалинах имеет синюшный оттенок, при этом очень тонкий и неоднородный. Пленку легко можно снять, но эффект не длителен — через некоторое время она появляется снова. Голос становится гнусавый, лицо бледнеет, а губы пересыхают. Характерна режущая боль в горле и шейном отделе из-за увеличения лимфоузлов. Появляется сильный гнилостный запах изо рта.
3. Гипертоксичная форма быстро развивается за сутки.
- боль в горле и шейном отделе;
- высокая температура выше 40 °C;
- анорексия;
- жар, ломота в теле, озноб;
- сильная слабость с головокружением;
- частая рвота;
- постоянная тошнота.
Резкая слабость может смениться возбуждением. В результате наступает инфекционно-токсический шок. Летальный исход в этом случае наступает через два дня.
За первый час развития интоксикации сильно отекает ротоглотка и миндалины, резко и сильно увеличиваются лимфоузлы. Наблюдается гиперемия — усиление притока крови к миндалинам, как следствие, проявляется тромбогеморрагический синдром, который сопровождается сильными кровотечениями в тканях.
Отдельным видом является дифтерийный или изолированный круп. Для этого типа заболевания характерны такие симптомы:
- постепенное начало воспаления;
- медленное повышение температуры тела от 37,1 до 38 °C;
- голос сипнет и грубеет с последующей полной или частичной его потерей;
- быстро нарастает дыхательная недостаточность;
- в середине болезни дыхание становится шумным с удлиненными вдохами.
Вернуться к оглавлению
Диагностируется воспаление в лаборатории путем проведения ряда анализов и тестов.
- Общие анализы: крови, мочи, кала.
- Бактериоскопия общего мазка на изменение флоры миндалевидной слизистой.
- Бактериологический или культуральный метод исследования позволяет выявить общность микроорганизмов, вызывающих дифтерийное воспаление. Предварительный ответ получают на следующий день, окончательные сведения с параметром токсичности и биохимией коринебактерий — через два-три дня.
- Метод Иенсена для определения степени повышения антитоксического иммунитета. Дифтерии соответствуют пределы от 0,03 АЕ/мл до 0,05 МЕ/мл.
- Выявление специфических антител в крови и динамический прирост.
Анализы необходимы при пленочной ангине, гортанном стенозе, отечности подкожных тканей шейного отдела у непривитых или некорректно привитых детей. Подозрительными случаи являются дети с выраженным иммунодефицитом, члены неблагополучных семей с пленочными ангинами.
Когда миндалину поражает дифтерийная палочка, пациента направляют в инфекционный стационар. Располагают в закрытом боксе или в реанимации в зависимости от стадии.
Назначается строгая диета с достаточным количеством витаминов, калорий. Не разрешается употреблять сырые или полуготовые продукты.
Осуществляется противодифтерийное вакцинирование. Дозировка и количество уколов определяются в соответствии с формой и тяжестью заболевания. Укол не делается детям, которым поставлен диагноз по истечении семи дней, а также при отсутствии симптоматики интоксикации и наслоений на лимфоидной ткани. Введение инъекции осуществляется только после анализа поставленной предварительно внутрикожно пробы.
За больными легкой формой наблюдают в течение двух дней без вакцинирования. Назначаются:
- эритромицин и рифампицин при легкой дифтерии;
- пенициллиновые и цефалоспориновые антибиотики в среднетяжелых и тяжелых случаях.
Длительность курса — до двух недель. Производится полоскание с орошением ротовой области дезинфицирующими растворами. Проводится дезинтоксикация глюкозосолевыми и коллоидными препаратами.
Дифтерия дает осложнения на нервную, кровеносную, сердечно-сосудистую систему. Возможные проявления нарушений кровообращения мозга, кардиопатии, миокардита, острой почечной и полиорганной недостаточности, паралича дыхательных мышц, дифтерийного гепатита.
Возможны неспецифические осложнения, такие как паратонзиллярный абсцесс, пневмония, отит.
Основной профилактической мерой является иммунотерапия. Для этого разрабатывается график вакцинирования детей с трех месяцев путем трехкратного введения вакцин АКДС, АДС с перерывом в 1 месяц. Ревакцинация назначается в 18 месяцев, 11, 14 и 18 лет.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Дифтерия известна цивилизации еще с древних лет, однако впервые возбудитель заболевания был выявлен лишь в 1883 году. В те времена адекватного лечения дифтерии не существовало, ввиду чего большинство заболевших людей погибало. Однако уже через несколько лет после открытия возбудителя инфекции учеными была разработана противодифтерийная сыворотка, позволившая значительно снизить смертность при данной патологии. В дальнейшем, благодаря разработке вакцины и активной иммунизации населения, заболеваемость дифтерией также удалось значительно снизить. Тем не менее, из-за дефектов в вакцинопрофилактике (то есть из-за того, что не все люди делают прививки вовремя) периодически в тех или иных странах регистрируются эпидемические вспышки дифтерии.
Частота встречаемости дифтерии обусловлена социально-экономическим уровнем жизни и медицинской грамотностью населения. Во времена до открытия прививок заболеваемость дифтерией имела четкую сезонность (резко возрастала зимой и значительно снижалась в теплое время года), что обусловлено особенностями возбудителя инфекции. Заболевали преимущественно дети школьного возраста.
После широкого распространения вакцинопрофилактики дифтерии сезонный характер заболеваемости исчез. Сегодня в развитых странах дифтерия встречается крайне редко. По данным различных исследований, частота заболеваемости колеблется в пределах от 10 до 20 случаев на 100 тысяч населения в год, причем болеют преимущественно взрослые люди (мужчины и женщины могут заболеть с одинаковой долей вероятности). Летальность (смертность) при данной патологии колеблется в пределах от 2 до 4%.
Возбудителем заболевания является коринебактерия дифтерии (Corynebacterium diphtheriae, палочка Леффлера). Это неподвижные микроорганизмы, которые могут в течение длительного времени выживать при низких температурах или на сухих поверхностях, что и обуславливало сезонную заболеваемость в прошлом. В то же время, бактерии довольно быстро погибают при воздействии влаги или высоких температур.
Коринебактерии дифтерии погибают:
- При кипячении – в течение 1 минуты.
- При температуре в 60 градусов – в течение 7 – 8 минут.
- При воздействии дезинфицирующих веществ – в течение 8 – 10 минут.
- На одежде и постельном белье – в течение 15 дней.
- В пыли – в течение 3 – 5 недель.
В природе существует множество видов коринебактерий дифтерии, причем одни из них являются токсигенными (вырабатывают токсическое для человека вещество – экзотоксин), а другие нет. Именно дифтерийный экзотоксин обуславливает развитие клинических проявлений заболевания и их выраженность. Стоит отметить, что помимо экзотоксина коринебактерии могут продуцировать ряд других веществ (нейраминидазу, гемолизин, некротизирующий фактор и так далее), которые повреждают ткани, вызывая их некроз (гибель).
Источником инфекции может быть больной человек (тот, у которого имеются явные признаки заболевания) или бессимптомный носитель (пациент, в теле которого коринебактерии дифтерии имеются, однако клинические проявления болезни отсутствуют). Стоит отметить, что при вспышке эпидемии дифтерии количество бессимптомных носителей среди населения может достигать 10%.
Бессимптомное носительство дифтерии может быть:
- Транзиторным – когда человек выделяет коринебактерии в окружающую среду в течение от 1 до 7 дней.
- Кратковременным – когда человек заразен в течение 7 – 15 дней.
- Продолжительным – человек заразен в течение 15 – 30 дней.
- Затяжным – пациент заразен в течение месяца и более.
От больного или бессимптомного носителя инфекция может передаваться:
- Воздушно-капельным путем – в данном случае коринебактерии переходят от одного человека к другому вместе с микрочастицами выдыхаемого воздуха во время разговора, при кашле, при чихании.
- Контактно-бытовым путем – данный путь распространения встречается гораздо реже и характеризуется передачей коринебактерий через загрязненные больным человеком предметы быта (посуду, постельное белье, игрушки, книги и так далее).
- Пищевым путем – коринебактерии могут распространяться с молоком и молочными продуктами.
Стоит отметить, что больной человек является заразным для окружающих с последнего дня инкубационного периода и до полного удаления коринебактерий из организма.
Инкубационным периодом называется промежуток времени от внедрения патогенного агента в организм до появления первых клинических симптомов заболевания. При дифтерии инкубационный период длится от 2 до 10 дней, в течение которых возбудитель инфекции размножается и распространяется по организму.
Входными воротами для возбудителя дифтерии обычно являются слизистые оболочки или поврежденные кожные покровы.
Коринебактерия дифтерии может проникнуть в организм через:
- слизистую оболочку носа;
- слизистую глотки;
- слизистую гортани;
- конъюнктиву (слизистую оболочку глаза);
- слизистые оболочки половых органов;
- поврежденные кожные покровы.
После проникновения в организм человека возбудитель задерживается в месте входных ворот и начинает там размножаться, выделяя при этом экзотоксин, состоящий из нескольких фракций (то есть из нескольких токсических веществ).
В состав дифтерийного экзотоксина входят:
- 1 фракция (некротоксин). Данное вещество выделяется возбудителем в месте его внедрения и вызывает некроз (гибель) окружающих эпителиальных тканей (эпителий – это верхний слой слизистых оболочек). Также некротоксин влияет на близко расположенные кровеносные сосуды, вызывая их расширение и повышение проницаемости сосудистой стенки. В результате этого жидкая часть крови выходит из сосудистого русла в окружающие ткани, что приводит к развитию отека. При этом содержащееся в плазме вещество фибриноген (один из факторов свертывающей системы крови) взаимодействует с некротизированными тканями пораженного эпителия, в результате чего и образуются характерные для дифтерии фибриновые пленки. Стоит отметить, что при поражении слизистой оболочки ротоглотки некротический процесс распространяется довольно глубоко (поражает не только эпителий, но и расположенную под ним соединительную ткань). Образующиеся при этом фибриновые пленки оказываются спаянными с соединительной тканью и отделяются с большим трудом. Слизистая оболочка верхних дыхательных путей (гортани, трахеи и бронхов) имеет несколько отличное строение, в виду чего некрозом поражается только эпителиальный слой, а образующиеся пленки отделяются довольно легко.
- 2 фракция. Данная фракция по своей структуре схожа с цитохромом В – веществом, имеющимся в большинстве клеток человеческого организма и обеспечивающим процесс клеточного дыхания (то есть абсолютно необходимым для жизни клетки). 2 фракция экзотоксина проникает в клетки и вытесняет цитохром В, в результате чего клетка теряет способность использовать кислород и погибает. Именно этим механизмом объясняется повреждение клеток и тканей сердечно-сосудистой, нервной и других систем организма у больных дифтерией.
- 3 фракция (гиалуронидаза). Данное вещество повышает проницаемость кровеносных сосудов, усиливая выраженность отека тканей.
- 4 фракция (гемолизирующий фактор). Обуславливает гемолиз, то есть разрушение красных клеток крови (эритроцитов).
В зависимости от места внедрения возбудителя выделяют:
- дифтерию ротоглотки;
- дифтерию гортани;
- дифтерию дыхательных путей;
- дифтерию носа;
- дифтерию глаз;
- дифтерию кожи;
- дифтерию половых органов;
- дифтерию уха.
Сразу стоит отметить, что более чем в 95% случаев встречается дифтерия ротоглотки, в то время как на долю остальных видов заболевания приходится не более 5%.
В зависимости от характера течения заболевания выделяют:
- типичную (пленчатую) дифтерию;
- катаральную дифтерию;
- токсическую дифтерию;
- гипертоксическую (фульминантную) дифтерию;
- геморрагическую дифтерию.
В зависимости от тяжести заболевания выделяют:
- легкую (локализованную) форму;
- дифтерию средней степени тяжести (распространенную форму);
- тяжелую (токсическую) дифтерию.
Дифтерия глотки может протекать в различных клинических формах, что обусловлено силой возбудителя и состоянием иммунитета пациента.
Дифтерия глотки может быть:
- локализованной;
- катаральной;
- распространенной;
- токсической;
- гипертоксической (фульминантной);
- геморрагической.
Данная форма заболевания встречается преимущественно у людей, которые были вакцинированы против дифтерии. Клинические проявления болезни развиваются остро, однако редко приобретают тяжелый или затяжной характер.
Локализованная форма дифтерии может проявляться:
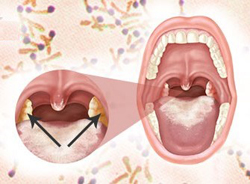
- Налетом на небных миндалинах. Образование гладких, блестящих, беловато-желтых или серых пленок, располагающихся исключительно на слизистой оболочке гланд, является характерным признаком локализованной формы дифтерии. Пленки могут располагаться в виде островков или покрывать миндалину целиком. Отделяются они с трудом (обнажая при этом кровоточащую поверхность слизистой оболочки), а после удаления довольно быстро появляются вновь.
- Болями в горле. Боли возникают в результате поражения слизистой оболочки миндалин и развития в ней инфекционно-воспалительного процесса, при котором повышается чувствительность болевых рецепторов (нервных окончаний, ответственных за восприятие боли). Боль в горле носит колющий или режущий характер, усиливается при проглатывании (особенно твердой пищи) и слегка стихает в покое.
- Повышением температуры.Повышение температуры тела – это естественная защитная реакция организма, целью которой является уничтожение проникнувших в него чужеродных агентов (многие микроорганизмы, в том числе коринебактерии дифтерии, чувствительны к высоким температурам). Выраженность температурной реакции напрямую зависит от количества и опасности проникнувшего в организм возбудителя или его токсина. А так как при локальной форме заболевания общая пораженная поверхность ограничена слизистой оболочкой одной или обеих небных миндалин, количество образующегося и поступающего в организм токсина также будет относительно низким, ввиду чего температура тела редко будет подниматься выше 38 – 38,5 градусов.
- Общим недомоганием. Симптомы общей интоксикации возникают в результате активации иммунной системы и развития инфекционно-воспалительных процессов в организме. Это может проявляться общей слабостью, повышенной утомляемостью, головными болями, болями в мышцах, сонливостью, снижением аппетита.
- Увеличение лимфатических узлов шеи. Лимфатические узлы представляют собой скопления лимфоцитов, которые расположены во многих тканях и органах. Они фильтруют оттекающую от тканей лимфатическую жидкость, предотвращая распространение инфекционных агентов или их токсинов по организму. Однако при локальной форме заболевания количество образующегося токсина относительно невелико, вследствие чего регионарные лимфоузлы могут быть нормальными или слегка увеличенными, однако безболезненными при пальпации (прощупывании).
Это атипичная (редко встречающаяся) форма дифтерии ротоглотки, при которой классические клинические проявления заболевания отсутствуют. Единственным симптомом катаральной дифтерии может быть отечность и гиперемия слизистой оболочки небных миндалин (то есть ее покраснение в результате расширения кровеносных сосудов и переполнения их кровью). Пациента при этом могут беспокоить незначительные боли в горле, усиливающиеся при глотании, однако симптомы общей интоксикации обычно отсутствуют.
Стоит отметить, что без своевременного лечения катаральная дифтерия склонна к прогрессированию и переходу в более тяжелые формы заболевания.
Основным отличительным признаком данной формы заболевания является распространение налета и пленок за пределы небных миндалин, на слизистую оболочку небных дужек, язычка и задней стенки глотки.
Другими проявлениями распространенной дифтерии глотки могут быть:
- Симптомы общей интоксикации – могут быть более выраженными, чем при локализованной форме заболевания (пациенты вялые, сонливые, могут отказываться от приема пищи и жаловаться на выраженные головные и мышечные боли).
- Боли в горле – более выражены, чем при локализованной форме.
- Повышение температуры тела – до 39 градусов и более.
- Увеличение шейных лимфатических узлов – они могут быть слегка болезненными при пальпации.
Токсическая форма дифтерии развивается в результате чрезмерно быстрого размножения коринебактерий и поступления большого количества токсинов в системный кровоток, а также вследствие выраженной активации иммунной системы.
Токсическая дифтерия характеризуется:
- Выраженным повышением температуры. С первых дней болезни температура тела пациента может подниматься до 40 градусов и более.
- Общей интоксикацией. Больные бледные, вялые, сонливые, предъявляют жалобы на выраженные головные боли и ломоту во всем теле, выраженную общую и мышечную слабость. Часто отмечается отсутствие аппетита.
- Обширным поражением ротоглотки. С первых часов заболевания слизистая оболочка миндалин, ротоглотки и язычка резко гиперемирована и отечна. Отек небных миндалин может быть выражен настолько, что они могут соприкасаться друг с другом, практически полностью перекрывая вход в глотку (тем самым нарушая процессы глотания, дыхания и речи). К концу первого – второго дня на слизистой появляется сероватый налет, который относительно легко удаляется, однако затем вновь образуется. Еще через 2 – 3 дня налет превращается в довольно плотную пленку, покрывающую практически всю видимую слизистую оболочку. Язык и губы пациента при этом сухие, отмечается неприятный запах изо рта.
- Болями в горле. Выраженные колющие или режущие боли могут мучить пациента даже в покое.
- Увеличением лимфатических узлов. Абсолютно все группы шейных лимфоузлов увеличены, эластичны и резко болезненны при прощупывании, при поворотах головы или во время любых других движений.
- Отеком шейной клетчатки. При прогрессировании заболевания происходит распространение дифтерийного токсина на соседние ткани. Поражение кровеносных сосудов шеи приводит к развитию выраженного отека подкожной клетчатки данной области, что значительно затрудняет дыхание. При любой попытке пошевелить головой пациент испытывает сильную боль.
- Увеличением частоты сердечных сокращений (ЧСС). В норме ЧСС здорового человека колеблется в пределах от 60 до 90 ударов в минуту (у детей ЧСС несколько выше). Причиной тахикардии (увеличения ЧСС) у больных дифтерией является повышение температуры (при повышении температуры тела на 1 градус ЧСС возрастает на 10 ударов в минуту). Стоит отметить, что непосредственное токсическое влияние дифтерийного токсина на сердце при данной форме заболевания отмечается редко.
Гипертоксическая дифтерия характеризуется:
- Повышением температуры тела (до 41 градуса и более).
- Развитием судорог.Судороги – это непроизвольные, стойкие и крайне болезненные мышечные сокращения. Возникновение судорог при гипертоксической дифтерии обусловлено выраженным повышением температуры. Это приводит к нарушению функционирования нервных клеток головного мозга, в результате чего они начинают посылать неконтролируемые импульсы к различным мышцам по всему телу.
- Нарушением сознания. С первого дня сознание пациента нарушается в различной степени (от сонливости или оглушенности до комы).
- Коллапсом. Коллапс – это угрожающее жизни состояние, характеризующееся выраженным снижением давления крови в сосудах. Развитие коллапса происходит преимущественно за счет поступления в кровоток большого количества дифтерийного токсина и связанного с этим расширения кровеносных сосудов. При критическом снижении артериального давления (менее 50 – 60 мм ртутного столба) нарушается кровоснабжение жизненно-важных органов (в том числе головного мозга) и работа сердечной мышцы, что может привести в смерти пациента.
- Поражением ротоглотки. Слизистая оболочка крайне отечна, покрыта плотными серыми пленками. Стоит отметить, что при данной форме заболевания системные токсические эффекты появляются раньше, чем местные проявления.
- Снижением количества мочи. В нормальных условиях здоровый взрослый человек выделяет около 1000 – 1500 миллилитров мочи в сутки. Образование мочи происходит в почках в результате ультрафильтрации крови. Данный процесс зависит от величины артериального давления и останавливается при его снижении ниже 60 мм ртутного столба, что и отмечается при развитии коллапса.
Характеризуется развитием множества кровотечений в области слизистой оболочки ротоглотки (пленки пропитываются кровью), в местах уколов. Также могут отмечаться кровотечения из носа, кровоточивость десен, желудочно-кишечные кровотечения, кровоизлияния на коже. Возникают данные проявления через 4 – 5 дней после начала заболевания, обычно на фоне симптоматики, характерной для токсической формы дифтерии.
Причиной развития кровотечений является нарушение свертывающей системы крови. Обусловлено это токсическим влиянием дифтерийного токсина на тромбоциты (клетки крови, ответственные за остановку кровотечений и нормальное функционирование сосудистой стенки), а также расширением кровеносных сосудов, повышением проницаемости и ломкости сосудистых стенок. В результате этого мелкие сосуды легко повреждаются при малейшем физическом воздействии и клетки крови выходят в окружающие ткани.
При данной форме заболевания довольно быстро развиваются признаки миокардита (воспалительного поражения сердечной мышцы), что может стать причиной смерти пациента.
Поражение гортани и дыхательных путей дифтерией характеризуется развитием некротического процесса в месте внедрения возбудителя, в результате чего происходит отек слизистой оболочки и образуются характерные дифтерийные пленки. Однако если при поражении ротоглотки данные изменения влияют на процесс дыхания незначительно, поражение верхних дыхательных путей может существенно затруднить внешнее дыхание, создавая угрозу для жизни пациента. Объясняется это тем, что образование дифтерийных пленок в узких дыхательных путях может привести к их частичному перекрытию, нарушая, тем самым, процесс доставки кислорода к легким. Это, в свою очередь, приводит к снижению концентрации кислорода в крови и недостаточному его поступлению к жизненно-важным органам и тканям, что и обуславливает клинические проявления заболевания.
Дифтерийный круп – это клинический синдром (комплекс симптомов), развивающийся при поражении дифтерией верхних дыхательных путей. В своем развитии круп проходит три последовательных стадии, каждая из которых характеризуется определенными изменениями в дыхательных путях и в клинической картине.
Стадии развития дифтерийного крупа и их проявления