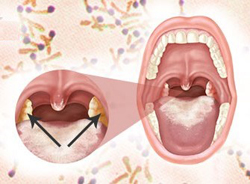
Механизм развития симптома
Повышение температуры до 38 – 38,5 градусов
Данные симптомы возникают в результате проникновения чужеродных микроорганизмов и их токсинов в организм, а также вследствие активности иммунной системы против них.
Умеренно выраженные признаки общей интоксикации (слабость, отсутствие аппетита, головные боли).
Изменение голоса возникает в результате поражения воспалительным процессом голосовых связок и окружающих тканей, что приводит к развитию отека и сужению просвета дыхательных путей, через которые проходит выдыхаемый воздух.
Возникновение кашля обусловлено образованием дифтерийных пленок, которые раздражают кашлевые рецепторы в дыхательных путях. Во время кашля выдыхаемый воздух с большой скоростью проходит через суженные дыхательные пути, в результате чего возникает характерный лающий звук.
Стенотическая (наступает через 1 – 3 дня после начала заболевания)
Шумное дыхание и тихий кашель
По мере прогрессирования заболевания просвет дыхательных путей сужается все сильнее, в результате чего проходящая струя воздуха создает все больше шума. Кашель при стенотической стадии становится тихим и глухим.
Пациентам тяжелее вдыхать воздух, чем выдыхать. Помимо сужения просвета дыхательных путей это объясняется еще и тем, что во время вдоха проходящий в верхние дыхательные пути воздух способствует их спаданию и сужению. В то же время, выдыхаемый воздух расширяет дыхательные пути изнутри, в результате чего выдох дается таким пациентам гораздо легче.
Напряжение вспомогательных дыхательных мышц
Во время обычного вдоха сокращается только диафрагма (дыхательная мышца, располагающаяся между брюшной полостью и грудной полостью) и межреберные мышцы. При форсированном (быстром) вдохе, а также при затрудненном вдохе (что и наблюдается при дифтерийном крупе) в процесс могут вовлекаться и другие мышцы (грудино-ключично-сосцевидные, трапециевидные, большие и малые грудные, лестничные).
Втяжение межреберных промежутков на вдохе
В нормальных условиях легкие окружены легочной плеврой – двухслойной оболочкой, внутренний листок которой окружает непосредственно легочную ткань, а наружный прикреплен к внутренней поверхности грудной клетки. Между этими двумя листками имеется щелевидное пространство, называемое плевральной полостью. Во время вдоха грудная клетка расширяется, оттягивая наружный плевральный листок и создавая в плевральной полости отрицательное давление, что и приводит к расширению легких и поступлению в них воздуха.
При стенотической стадии дифтерийного крупа вдох затруднен, в результате чего для поступления воздуха в легкие отрицательное давление в плевральной полости должно быть в несколько раз выше нормы. Это и приводит к тому, что располагающиеся в межреберных промежутках мышцы и другие ткани «втягиваются» во время вдоха. Стоит отметить, что данный симптом наиболее выражен у детей, в то время как у взрослых может отсутствовать.
В красных клетках крови (эритроцитах) содержится дыхательный пигмент гемоглобин. Когда эритроциты поступают в легкие, гемоглобин насыщается кислородом и становится красного цвета. Именно этим объясняется розоватый оттенок слизистых оболочек и кожных покровов (они содержат множество мелких кровеносных сосудов, в которых расположены насыщенные кислородом эритроциты).
После передачи кислорода тканям гемоглобин приобретает синюшный оттенок, а сам эритроцит доставляется к легким, где дыхательный пигмент вновь обогащается кислородом и «краснеет».
При стенотической стадии дифтерийного крупа поступление воздуха в легкие затруднено. В результате этого эритроциты не насыщаются кислородом в должной мере, ввиду чего находящийся в них гемоглобин остается синим. С током крови он поступает в сосуды слизистых оболочек (которые располагаются наиболее поверхностно), придавая им синюшный оттенок.
Недостаточная концентрация кислорода в крови стимулирует определенные нервные центры, что приводит к увеличению частоты сердечных сокращений. Целью данной компенсаторной реакции является ускорение доставки кислорода от легких к периферическим тканям.
Беспокойство и страх смерти
Возникает в конце стенотической стадии, когда просвет дыхательных путей сужается до критических значений. Больным не хватает воздуха, они широко открывают рот во время вдоха (стараясь вдохнуть побольше), их глаза широко раскрыты, кожа покрывается обильным холодным потом. Если на данном этапе человеку не оказана срочная медицинская помощь, развивается асфиксическая стадия крупа.
Нарушение сознания (вялость, сонливость)
Асфиксия (удушье) характеризуется критическим снижением концентрации кислорода и повышением концентрации углекислого газа (побочного продукта клеточного дыхания, в норме выделяющегося через легкие) в крови. Снижение количества кислорода на уровне головного мозга приводит к нарушению его функций и развитию характерных клинических проявлений.
Дыхание пациентов становится частым и поверхностным, что обусловлено дефицитом кислорода и избытком углекислого газа в крови. Стоит отметить, что такое дыхание является неэффективным и не может обеспечить адекватной вентиляции легких, вследствие чего состояние пациента продолжает ухудшаться.
Количество «синего» гемоглобина в крови достигает критических значений, в результате чего не только слизистые оболочки, но и все кожные покровы приобретают синюшный оттенок.
Снижение температуры тела
При различных стрессовых состояниях (в том числе при асфиксии) в организме включаются различные защитные механизмы, призванные обеспечить адекватное кровоснабжение жизненно важных органов (головного мозга, сердца и других). В результате этого периферические сосуды (то есть сосуды кожи, мышц) сужаются, что приводит к перераспределению крови в «центральные» органы. Сужение сосудов кожи и недостаточное поступление в них свежей теплой крови позволяет снизить энергетические затраты организма (за счет уменьшения потери тепла) и, в то же время, является причиной снижения температуры тела.
Связаны с повреждением нервных клеток головного мозга.
Непроизвольное отхождение кала и мочи
Данные симптомы также связаны с повреждением центральной нервной системы и нарушением нервной регуляции функций внутренних органов.
Расширение зрачков и отсутствие реакции (сужения) на свет
Является крайне неблагоприятным симптомом, указывающим на критическое повреждение клеток головного мозга.
Дифтерия носа может проявляться:
- Повышением температуры тела до 37 – 37,5 градусов. Стоит отметить, что довольно часто температура остается нормальной на протяжении всего периода заболевания.
- Нарушением носового дыхания. Развитие данного симптома связано с отеком слизистой оболочки носа, что приводит к суживанию просвета носовых ходов.
- Патологическими выделениями из носа. Вначале выделения могут носить слизистый характер. В дальнейшем может наблюдаться периодическое выделение гноя или крови, причем, в некоторых случаях, только из одной ноздри.
- Повреждением кожи вокруг носа. Связано с негативным воздействием патологических выделений и может проявляться покраснением, шелушением или даже изъязвлением кожи в области носогубного треугольника и верхней губы.
Встречается редко, причем в абсолютном большинстве случаев патологическим процессом поражается только один глаз. На первый план выступают местные проявления заболевания, а признаки общей интоксикации обычно вовсе отсутствуют (крайне редко может наблюдаться повышение температуры не более 37,5 градусов и легкая слабость).
Дифтерия глаза проявляется:
- Фибриновым налетом на конъюнктиве глаза. Налет сероватого или желтоватого цвета, плохо отделяется. Иногда патологический процесс может распространяться на само глазное яблоко.
- Поражением век. Поражение век связано с развитием инфекционно-воспалительного процесса и расширением кровеносных сосудов в них. Веки на пораженной стороне отечны, плотные и болезненные при пальпации. Глазная щель при этом сужена.
- Патологическими выделениями из глаза. Вначале они носят слизистый, а затем кровянистый или гнойный характер.
Через нормальные, неповрежденные кожные покровы коринебактерии дифтерии не проникают. Местом их внедрения могут быть ранки, царапины, трещины, язвочки или изъязвления, пролежни и другие патологические процессы, связанные с нарушением защитной функции кожи. Развивающиеся при этом симптомы носят местный характер, а системные проявления встречаются крайне редко.
Главным проявлением дифтерии кожи является образование плотной фибриновой пленки сероватого цвета, которая покрывает раневую поверхность. Отделяется она с трудом, а после удаления быстро восстанавливается. Кожа вокруг самой ранки при этом отечна и болезненна при прикосновении.
Поражение слизистых оболочек наружных половых органов может отмечаться у девочек или у женщин. Поверхность слизистой в месте внедрения коринебактерии воспаляется, отекает и становится резко болезненной. Со временем на месте отека может образовываться язвенный дефект, который покрывается плотным, серым, трудно отделяемым налетом.
Поражение уха при дифтерии редко является первоначальной форма заболевания и обычно развивается при прогрессировании дифтерии глотки. Из глотки в полость среднего уха коринебактерии могут проникнуть через евстахиевы трубы – покрытые слизистой оболочкой каналы, которые соединяют среднее ухо с глоткой, что необходимо для нормального функционирования слухового аппарата.
Распространение коринебактерий и их токсинов в барабанную полость может привести к развитию гнойно-воспалительного процесса, прободению барабанной перепонки и нарушению слуха. Клинически дифтерия уха может проявляться болями и ослаблением слуха на стороне поражения, иногда больные могут жаловаться на шум в ушах. При прорыве барабанной перепонки из наружного слухового прохода выделяются гнойно-кровянистые массы, а при обследовании можно выявить серовато-коричневые пленки.
источник
Токсигеская форма дифтерии может развиваться из распространенной (без специфического лечения), преимущественно у непривитых. Характерно острое начало болезни с повышения температура тела до 39-40° С. Выражен синдром интоксикации, характеризующийся вялостью (иногда возбуждением), общей слабостью, головной болью, повторной рвотой, болями в животе. Ребенок жалуется на боль при глотании (чаще умеренную, иногда — сильную).
При осмотре зева выявляют яркую (темно-красного цвета) гиперемию слизистых оболочек и отек небных миндалин, дужек, мягкого неба, язычка. Отек носит диффузный характер, не имеет четких границ и локальных выбуханий, быстро нарастает, просвет зева резко сужается, язычок оттесняется кзади, иногда кпереди — «указующий перст».
Налеты вначале имеют вид нежной, тонкой, паутинообразной сетки, иногда — желеобразной массы. Уже к концу 1-х или на 2-ые сутки налеты уплотняются, утолщаются, становятся складчатыми, повторяя рельеф небных миндалин, распространяются на небные дужки, мягкое небо, язычок, в тяжелых случаях — твердое небо. Гиперемия в зеве на 2—3-й сутки заболевания приобретает цианотический оттенок, отек достигает максимальных проявлений→ нарушение дыхания, которое становится затрудненным, шумным, храпящим («фарингеальный стеноз», или стеноз глотки). Голос невнятный, с носовым оттенком. Появляется специфический, сладковато-приторный запах изо рта. С 1-х дней болезни значительно ↑ и уплотнение регионарных ЛУ, болезненные при пальпации, цвет кожи над ними не изменен. Важнейшим признаком токсической дифтерии зева является отек подкожной клетчатки шеи, появляющийся в конце 1-х или на 2-ые сутки болезни. Отечные ткани желеобразной консистенции, безболезненные, без изменения цвета кожи; надавливание не оставляет ямок. Отек распространяется от регионарных ЛУ к периферии, иногда не только сверху вниз, но и кзади — на лопаточную, затылочную области и вверх — на лицо. В зависимости от распространенности отека выделяют:
субтоксическую форму — отек в зеве и области регионарных лимфатических узлов;
токсическую I степени — отек до середины шеи;
токсическую II степени — отек, спускающийся до ключиц;
токсическую III степени — отек, спускающийся ниже ключиц.
Геморрагигеская форма клинически проявляется такими же симптомами, что и токсическая дифтерия зева II—III степени. В 1-ые дни болезни присоединяются геморрагические явления, обусловленные развитием синдрома диссеминированного внутрисосудистого свертывания. Фибринозные налеты пропитываются кровью, приобретают грязно-черный цвет. Появляются кровоизлияния в кожу: сначала в местах инъекций, затем — самопроизвольные. Характерны обильные кровотечения из носа, возможны рвота с кровью и гематурия (моча цвета «мясных помоев»). Заболевание часто заканчивается смертью на 4—7-й день болезни от быстро прогрессирующей сердечно-сосудистой недостаточности.
Гипертоксигеская (молниеносная) форма дифтерии характеризуется внезапным началом, выраженной интоксикацией уже с первых часов болезни. Температура тела повышается до 40-41° С, появляется многократная рвота, судороги, сознание спутано, прогрессивно нарастает сердечно-сосудистая недостаточность. В зеве выраженный отек, однако налеты не успевают сформироваться такими плотными.
как при токсической дифтерии III степени. Отек подкожной клетчатки шеи быстро распространяется и может спускаться ниже ключицы. Общее состояние ребенка крайне тяжелое. Кожа бледная, конечности холодные, с цианотичным оттенком, пульс нитевидный, гипотония, олигурия. Смерть наступает в 1—2-е сутки заболевания при нарастающих явлениях инфекционно-токсического шока.
Госпитализация больных дифтерией, особенно токсическими формами, должна быть щадящей (транспортировка — только лежа, исключая резкие движения).
Постельный режим — не менее 30—45 дней.
Питание в остром периоде – механически щадящая пища
Специфическая терапия- антитоксическая противодифтерийная сыворотка (АПДС), при установлении диагноза «дифтерия» АПДС следует вводить немедленно.
Субтоксическая дифтерия ротоглотки (Первая доза (тыс. ME)-60; Курс лечения (тыс. ME) -60-100 )
Токсическая дифтерия ротоглотки:
I степени (Первая доза (тыс. ME) – 60-80; Курс лечения (тыс. ME) – 120-180 )
II степени (Первая доза (тыс. ME) – 80-100; Курс лечения (тыс. ME) – до250 )
III степени (Первая доза (тыс. ME) – 100-150; Курс лечения (тыс. ME) – до 450)
Гипертоксическая дифтерия ротоглотки (Первая доза (тыс. ME) – 150-200; Курс лечения (тыс. ME) – до 500 )
В случаях необходимости повторное введение АПДС проводят через 8-12 часов. Длительность сывороточной терапии не должна превышать 2 суток.
Антибактериальная терапия. Аб. назначают всем больным дифтерией. Предпочтение отдается препаратам из группы макролидов (эритромицин, рулид, мидекамицин, азитромицин); цефалоспоринам 1 и 2 поколения (цефалексин, цефазолин, цефаклор, цефоксин, цефуроксим). Продолжительность антибиотикотерапии при токсической — 7—10 дней.
1. Глюкокортикостероиды(дексаметазон, преднизолон, гидрокортизон) в дозе от 2 до 15 мг/кг/сутки (по предни-золону). Курс кортикостероидной терапии— 5—10 дней
2. Инфузионная терапия. Из расчета физиологической потребности: 5% раствор глюкозы с витамином С., альбумин, свежезамороженную плазму
При развитии ДВС-синдрома : ингибиторы протеаз (контрикал, трасилол), гепарин (под контролем коагулограммы).
рекомбинантные интерфероны (виферон и др.)-цель снизить частоту и тяжесть специфических осложнений
Патогенетическое лечение больных дифтерией гортани также должно быть комплексным (кислородотерапия, глюкокортикоиды, седативные средства, антигипоксанты (мексидол), антигистаминные (тавегил, супрастин), посиндромная терапия, санация трахеобронхиального дерева и др.). При отсутствии эффекта и прогрессировании стеноза гортани — продленную эндотрахеальную интубацию или оперативное вмешательство (трахеостомию) с последующим переводом ребенка на ИВЛ.
источник
Кафедра детских инфекционных болезней
Quot; Дифтерия гортани и носа, редкие формы «.
Волгоград, 2017
v Особенности клиники дифтерии у привитых
v Дифференциальный диагноз
v Осложнения, возможные в периоде реконвалесценции
Дифтерия — инфекционная болезнь, протекающая с местным фибринозным воспалением, преимущественно миндалин, интоксикацией, нередким поражением нервной системы и сердца.
Этиология. Возбудитель — Corynebacterium diphtheriae, токсичная, полиморфная неподвижная палочка, спор не образует, аэроб или факультативный анаэроб.
Коринебактерии продуцируют во внешнюю среду значительное количество различных белков и ферментов. Наиболее важным из них является дифтерийный экзотоксин, играющий ведущую роль в патогенезе дифтерии. Способность к токсинообразованию имеют лишь лизогенные штаммы Corynebacterium diphtheriae, инфицированные бактериофагом, несущим ген tox, кодирующий структуру токсина. Нетоксигенные штаммы заболевания не вызывают.
Дифтерийные бактерии значительно устойчивы во внешней среде. В дифтерийной пленке, в капельках слюны, на ручках дверей, детских игрушках сохраняются до 15 дней. В воде и молоке выживают в течение 6-20 дней. Неблагоприятно на них действуют прямые солнечные лучи, высокая температура. При кипячении погибают в течение 1 мин, в 10% растворе перекиси водорода — через 3 мин, в 1% растворе сулемы — через 1 мин.
Коринебактерии дифтерии чувствительны к действию многих антибиотиков: пенициллина, эритромицина, тетрациклина, рифампицина. Однако в носоглотке больных и носителей, несмотря на лечение антибиотиками, бактерии дифтерии могут сохраняться длительное время.
Эпидемиология. Источниками инфекции являются больные с различными формами дифтерии и бактерионосители.
Возбудитель дифтерии находится преимущественно в носоглотке и в верхних отделах респираторного тракта источника инфекции. Заболевание передается воздушно-капельным путем при кашле, чиханье, разговоре и воздушно-пылевым путем при аспирации контаминированной микробами пыли. Гораздо меньшее значение в распространении дифтерии имеют предметы домашнего обихода, игрушки и пищевые продукты, содержащие на своей поверхности возбудитель.
Иммунитет при дифтерии носит не антибактериальный, а антитоксический характер, поэтому при заражении заболевают далеко не все инфицированные. В высокоиммунном организме дифтерийный токсин обезвреживается в месте входных ворот, где он связывается антителами и развивается так называемое «здоровое носительство».
При недостаточном антитоксическом иммунитете, особенно если организм подвергается ослабляющему влиянию дополнительных факторов, может возникнуть заболевание, при этом его клинические проявления будут иметь не всегда типичный характер.
Полное отсутствие антитоксического иммунитета ведет к заболеванию дифтерией.
Необходимо отметить, что число носителей токсигенных дифтерийных бактерий в сотни раз превышает количество больных дифтерией. В очагах дифтерии носителями могут быть до 10% и выше внешне здоровых лиц.
Различают транзиторное носительство, когда токсигенные дифтерийные микробы выявляются однократно, кратковременное — до 2 нед, средней продолжительности (15-30 дней), затяжное — более одного месяца и хроническое (рецидивирующее) — свыше 6 мес. Более продолжительное носительство кори неб актер и и дифтерии выявляется у лиц, которые общаются с больными дифтерией и имеют хроническую патологию рото- и носоглотки.
Сезонные подъемы заболеваемости приходятся на осенне-зимний период.
Патогенез. Дифтерийные микробы, проникнув в организм человека, остаются в месте входных ворот на слизистых оболочках ротоглотки, носа, верхних дыхательных путей, иногда глаз, половых органов, раневой и ожоговой поверхности кожи. Клинические проявления дифтерии обусловлены воздействием на организм экзотоксина, состоящего из четырех фракций: некротоксин, истинный токсин, гиалуронидаза и гемолизирующий фактор.
Под воздействием некротоксина в месте входных ворот инфекции возникают некроз поверхностного эпителия, повышенная проницаемость сосудов, замедляется кровоток, сосуды становятся ломкими. Происходит пропотевание жидкой части крови в окружающие ткани. Фибриноген, содержащийся в плазме, при контакте с тромбопластином некротизированного эпителия переходит в фибрин, который выпадает в виде фибринозной пленки. Так как слизистая оболочка ротоглотки покрыта многослойным плоским эпителием, развивается дифтеритическое воспаление, при котором фибринозный выпот, пронизывая всю слизистую оболочку, плотно спаян с подлежащей тканью. На слизистых оболочках с однослойным эпителием (гортань, трахея, бронхи) развивается крупозное воспаление, при котором пленка легко отделяется. Действием некротоксина обусловлено снижение болевой чувствительности, отек тканей в месте входных ворот, в области регионарных лимфатических желез и подкожножировой клетчатки шеи.
Вторая фракция дифтерийного токсина — истинный токсин, по своей структуре сходный с цитохромом В — ферментом, участвующим в процессе клеточного дыхания. Проникая в клетки тканей, токсин замещает цитохром В, что ведет к блокированию клеточного дыхания, гибели клеток, нарушению функции различных органов: центральной и периферической нервной системы, сердечно-сосудистой системы, почек, надпочечников.
Третья фракция токсина — аиалуронидаза, разрушает гиалуроновую кислоту, являющуюся остовом соединительной ткани. При этом повышается проницаемость сосудов и других тканей, что усугубляет развитие отека.
Четвертая фракция токсина является гемопизирующим фактором. Таким образом, клинические проявления дифтерии обусловлены местным и общим действием токсина.
Дифтерийные микробы остаются в месте входных ворот. В редких случаях регистрируется кратковременная бактериемия, но ее роль в патогенезе заболевания невелика. В ответ на воздействие дифтерийного токсина вырабатываются антитоксины. Эта иммунная реакция в комплексе с другими защитными механизмами обеспечивает уменьшение интоксикации и клинических проявлений заболевания, приводит к развитию антитоксического иммунитета.
Клиника. Инкубационный период от 2 до 10 дней. В зависимости от локализации процесса различают дифтерию ротоглотки, дыхательных путей, редкой локализации (глаз, половых органов, кожи) и комбинированную.
С учетом течения современной дифтерии предлагается следующая клиническая классификация дифтерии (табл. 10).
Наиболее часто встречается дифтерия ротоглотки (85-90%).
Локализованная дифтерия ротоглотки может быть островчатой и пленчатой.
Для островчатой формы характерно постепенное начало заболевания. Появляются небольшая слабость, повышениетемпературы тела до 37,5-37 °С, нерезкая головная боль и незначительные боли в горле, усиливающиеся при глотании.
При осмотре зева слизистая оболочка умеренно гиперемирована, на увеличенных миндалинах единичные или множественные островки налетов. В первые часы с момента появления они тонкие, «паутинообразные», легко снимаются ватным тампоном, без кровоточивости. На месте снятого налета вновь быстро образуются более плотные налеты и через 20-24 ч они уже возвышаются над уровнем слизистой оболочки, с трудом снимаются шпателем, при этом возникает кровоточивость. Налеты располагаются преимущественно на внутренней поверхности миндалин. Углочелюстные лимфоузлы увеличиваются до 1 см и более, их пальпация слабо болезненна.
Пленчатая форма дифтерии чаще бывает первичной, реже развивается из прогрессирующей островчатой. При первично-пленчатой форме отмечают повышение температуры тел а до 38-38,5 °С, четко выраженные симптомы интоксикации (головная боль, вялость, адинамия), умеренные боли в горле, усиливающиеся при глотании. При фарингоскопии обнаруживают застойную неяркую гиперемию слизистой оболочки, белесоватые налеты с перламутровым блеском. Примерно с 3-го дня болезни налеты становятся тусклыми и приобретают серо-белую окраску. Углочелюстные лимфоузлы увеличены до 1,5-2 см в диаметре, малоболезненны при пальпации.
Распространенная дифтерия ротоглотки чаще начинается остро с повышения температуры тела до 38-39 °С, возникновения слабости, головной боли, вялости, адинамии, иногда рвоты. На миндалинах на фоне умеренной гиперемии и отечности появляются налеты, которые по своем у характеру не отличаются от налетов при локализованной форме болезни, но через 1-2 дня они распространяются за пределы миндалин, на небные дужки, язычок, заднюю стенку глотки. Углочелюстные лимфоузлы увеличиваются до 2-2,5 см в диаметре, становятся довольно болезненными при пальпации.
Токсическая форма дифтерии характеризуется острым началом, повышением температуры тела до 39-40 °С, быстро нарастающим и симптомами интоксикации (резкая головная боль, слабость, озноб, адинамия); в первые часы появляется боль в горле при глотании. В первые сутки заболевания уже можно наблюдать отек мягких тканей ротоглотки, который начинается с миндалин, распространяется на дужки, язычок, мягкое небо. Слизистая оболочка умеренно гиперемирована. Налеты в первые часы имеют вид паутинообразной сетки, легко снимаются, но на их месте вновь появляются налеты, которые становятся массивными, плотными, отделяются с трудом и быстро распространяются за пределы миндалин. Регионарные лимфоузлы увеличиваются до 3-4 см в диаметре, болезненны при пальпации. В конце первых суток или на вторые сутки заболевания возникает отек подкожной клетчатки шеи, тестоватой консистенции, кожные покровы над ним сохраняют нормальную окраску.
При субтоксической форме отек односторонний и только в области углочелюстных лимфоузлов. При токсической дифтерии I степени отек доходит до середины шеи, при II степени — до ключицы, при III степени — ниже ключицы. Очень редко отек распространяется на заднюю поверхность шеи и лицо. Развитию отека, как правило, предшествуют боли в области шеи. Надавливание в области отека безболезненно и не оставляет следа. В первые дни может наблюдаться болевой тризм. Часто изо рта больных токсической дифтерией II-III степени ощущается приторно-сладковатый запах. Язык обложен, сухой, на губах трещины.
В период разгара болезни усиливаются симптомы интоксикации: отмечается цианоз губ, частый пульс, снижается АД. Развивается инфекционно-токсический шок (ИТШ). Интенсивность болей в горле уменьшается. Нарастает отек тканей. Фибринозные налеты утолщаются. Дыхание становится затрудненным.
При токсической дифтерии нередко поражается носоглотка, увеличиваются заднешейные лимфоузлы. Появляются обильные серозные или серозно-геморрагические выделения из носа, а вокруг носовых отверстий возникают экскориации кожи.
Гипертоксическая форма дифтерии характеризуется внезапным началом заболевания. Температура тела повышается до 40 °С и выше, резко ухудшается самочувствие, развивается резкая бледность, цианоз носогубного треугольника, многократная рвота, судороги, температура критически падает. На фоне возникшего ИТШ быстро прогрессируют гемодинамические расстройства — бледность, мраморность кожи, холодные конечности, тахикардия. Затем возникают одышка, олигурия и признаки геморрагического синдрома.
При токсикогеморрагической форме налеты пропитываются кровью, наблюдаются кровоточивость из мест инъекций, петехии, кровоизлияния, в кожу, слизистые, профузные кровотечения. Смерть может наступить в первые 3-4 дня болезни.
Если больной не умирает от ИТШ, то с 4-5-го дня болезни возникает высокая вероятность развития раннего миокардита, определяющего неблагоприятный прогноз.
Дифтерия дыхательных путей может быть локализованной — дифтерия гортани (локализованный круп), носа и распространенной — типа А (дифтерия гортани и трахеи) и типа В (дифтерия трахеи, бронхов, бронхиол — распространенный, нисходящий круп).
Дифтерия гортани (локализованный круп) характеризуются постепенным развитием основных симптомов: осиплости голоса, грубого кашля и стеноза.
Выделяют три периода ее течения: катаральный, стенотический и асфиксический. Катаральный период начинается постепенно с повышения температуры тела до субфебрильной или низкофебрильной. С первых часов заболевания появляется небольшая осиплость голоса, которая прогрессирует и сохраняется вплоть до выздоровления. Кашель становится грубым, «лающим». Продолжительность этого периода 1-2 сут.
Постепенно лающий кашель и голос становятся менее звучными, вплоть до полной афонии, что сопровождается затрудненным дыханием. Начинается второй период — стенотический. Первые признаки развивающегося стеноза появляются в связи с приступами спазматического кашля. Дыхание шумное, вдох слышен на расстоянии, становится все бол ее удлиненным, свистящим. Податливые части грудной клетки (над- и подключичные, яремная, надгрудинная и подложечные ямки, межреберные промежутки) резко втягиваются при вдохе, вспомогательные дыхательные мышцы напрягаются, участвуют в акте дыхания. Приступы затрудненного дыхания длятся от нескольких минут до получаса. После их окончания развиваются цианоз, бледность носогубного треугольника, появляется сильное потоотделение, иногда — выпадение пульсовой волны во время вдоха.
В зависимости от степени нарушения дыхания различают четыре стадии стеноза гортани:
Первая стадия — компенсированная: вдох удлиняется, пауза между вдохом и выдохом укорачивается, частота дыхания увеличивается.
Вторая стадия — субкомпенсированная: глубокие дыхательные экскурсии с участием вспомогательной мускулатуры.
Третья стадия — некомпенсированная: выраженная инспираторная одышка, длительный звучный вдох, вынужденное сидячее положение больного с запрокинутой головой, напряжением всех вспомогательных мышц и втяжением всех податливых частей грудной клетки. Лицо больного покрыто холодным потом, губы цианотичны, тахикардия, чувство страха.
Четвертая стадия стеноза — асфиксия, соответствует развитию асфиксическоао периода. Возбуждение больного переходит в апатию, сонливость, цианоз сменяется резкой бледностью, зрачки расширены, появляются судороги. Выражены признаки сосудистой недостаточности — снижение артериального давления, аритмия. Если не оказать помощь такому больному, наступает смерть.
Особенностью дифтерии гортани у взрослых является стертость клинической симптоматики. Классические признаки, описанные выше, такие как: грубый лающий кашель, шумное стенотическое дыхание, участие в акте дыхания вспомогательной мускулатуры, втяжение податливых участков грудной клетки при вдохе, могут отсутствовать. У части больных единственным симптомом поражения гортани является осиплость голоса. О развитии дыхательной и сердечнососудистой недостаточности свидетельствуют бледность кожи, цианоз носогубного треугольника, ослабление дыхания, тахикардия, экстрасистолия. Эти симптомы следует считать немедленным показанием для экстренной госпитализации реанимационной бригадой.
Следует обратить особое внимание ВОП на то, что осмотр ротоглотки при дифтерии гортани не позволяет выявить признаков, типичных для дифтеритического воспаления. Можно обнаружить лишь умеренные гиперемию и отек слизистых оболочек. Только ларингоскопия дает возможность увидеть островчатые или сплошные налеты на надгортанных, черпаловидных хрящах, голосовых связках. При этом голосовая щель сужена, а ее края малоподвижны, черпаловидные хрящи также становятся неподвижными и сближены между собой. К сожалению, такая ларингоскопическая картина характерна уже для стенотической стадии крупа. Поэтому врач общей практики должен только на основании клинических признаков предположить развитие дифтерии, установить ее период,стадию стеноза и оказать соответствующую помощь.
Дифтерия трахеи, бронхов, бронхиол (распространенный нисходящий круп) возникает тогда, когда пленки распространяются по всему дыхательному тракту, вплоть до мельчайших разветвлений бронхиального дерева. Эта форма имеет чрезвычайно тяжелое течение, причем явления стеноза стушевываются, и на первый план выступает одышка, тахипное, бледность, тахикардия, снижение артериального давления.
Быстро присоединяется пневмония, вызванная вторичной бактериальной флорой. Оперативное вмешательство (интубация, трахеотомия) эффекта почти не дает. Смерть наступает от дыхательной и сердечно-сосудистой недостаточности. Если раньше считалось, что такая дифтерия встречается преимущественно у детей раннего возраста, то в настоящее время она является нередкой причиной смерти взрослых, имеющих иммунодефицитные состояния в результате хронического алкоголизма, недостаточности питания, тяжелых сопутствующих заболеваний, а также лиц пожилого и старческого возраста.
Дифтерия носа у подавляющего большинства больных протекает как локализованная форма — катаральная или пленчатая. Особенно сложна для диагностики катаральная форма. На фоне вполне удовлетворительного состояния возникает затрудненное носовое дыхание, появляются (чаще из одной ноздри) слизистые или слизисто-гнойные выделения. Кожные покровы вокруг носовых ходов краснеют, становятся отечными, появляются мокнущие корочки. У детей младшего возраста нарушение носового дыхания ведет к затруднению сосания. Ребенок отказывается от еды, теряет массу тела, плохо спит, капризничает.
При пленчатой форме дифтерии носа на носовой перегородке, на нижних носовых раковинах помимо разрыхленности и кровоточивости слизистой оболочки имеются фибринозные пленчатые налеты.
Распространенная форма дифтерии носа наблюдается крайне редко, но может регистрироваться у чрезвычайно ослабленных детей и взрослых, когда процесс переходит на слизистую оболочку придаточных полостей носа, среднего уха. Об этом косвенно свидетельствует отек век, спинки носа, выделения из уха.
Обычно дифтерия носа не сопровождается интоксикацией и имеет благоприятное течение. Однако для нее характерна склонность к длительному затяжному течению по типу подострых, хронических ринитов, которые купируются на фоне адекватной серотерапии.
Комбинированная дифтерия (ротоглотки и носа, ротоглотки и гортани, ротоглотки, гортани и носа, ротоглотки, гортани, трахеи и бронхов) характеризуется большей выраженностью симптомов интоксикации, чем каждая из входящих в нее форм.
Редкие формы дифтерии
Дифтерия глаз протекает в крупозной и дифтеритической формах.
При крупозной форме возникает резкий отек век и обильное гнойное отделяемое. Конъюнктива век отечна, гиперемирована, покрыта трудно удаляемыми серовато-желтыми налетами.
Более тяжелой является дифтеритическая форма, при которой на фоне интоксикации, лихорадки определяются грязно-серые, плотно сидящие налеты не только на конъюнктиве век, но и на конъюнктиве глазного яблока. Последствием этой формы дифтерии глаза могут быть язвенный кератит, панофтальмит с полной потерей зрения.
Дифтерия наружных половых органов встречается крайне редко и, в основном, у девочек. Для нее типичны припухлость, краснота, язвы, покрытые грязно-зеленоватым налетом, в области наружных половых органов, нередко гнойные выделения из влагалища.
Дифтерию раны предполагают тогда, когда в области раневой поверхности образуются грязновато-серые или зеленоватые, плотные, трудно снимаемые налеты. Из раны появляется обильное серозно-кровянистое отделяемое. Дифтерия раны может протекать и без фибринозного экссудата, но в этом случае отмечается плохое заживление, вялые грануляции пепельного цвета.
У новорожденных раневая дифтерия встречается в форме поражения пупка. В окружности пупка появляется гиперемия, отек; грануляции пупочного кольца покрываются серовато-желтым налетом. Характерны повышение температуры тела, интоксикация. Раневая дифтерия у новорожденных может иметь неблагоприятный исход в случае развития гангрены, воспаления брюшины, тромбоза вен.
Особенности клиники дифтерии у привитых
Клинические наблюдения свидетельствуют, что локализованная форм а дифтерии у привитых по начальным симптомам имеет сходство с клиникой ангины другой этиологии. В большинстве случаев заболевание развивается остро: температура тела повышается до 38-39 °С и выше. Появляются головная боль, разбитость, ломота в теле, боли в горле, которые усиливаются при глотании. Длительность лихорадочного периода не более 3 дней. После снижения температуры тела уменьшаются симптомы интоксикации, боль в горле и налеты сохраняются 6-7 дней.
Местные изменения в ротоглотке у большинства больных мало характерны для дифтерии. При островчатой форме отмечается диффузная гиперемия, налеты располагаются в лакунах и представляют собой рыхлую или вязкую массу, легко удаляются с поверхности миндалин и не всегда кровоточат.
При пленчатой форме дифтерии налеты располагаются на поверхности миндалин и в лакунах. У 1/3 больных налет носит фибринозный характер, но легко снимается, не растирается между стеклами или растирается частично, не всегда кровоточит при снятии. Отек миндалин или отсутствует, или выражен незначительно. Наиболее плотными налеты становятся на 2-е, а то и на 3-й сутки заболевания, а исчезают на 6-7-й день болезни.
Перечисленные клинические особенности приводят к тому, что диагноз устанавливается только после бактериологического подтверждения, а быстрое обратное развитие симптомов позволяет врачам отказаться от введения противодифтерийной сыворотки (ПДС), что, безусловно, увеличивает вероятность развития осложнений в период реконвалесценции.
Осложнения дифтерии
Наиболее частыми являются: инфекционно-токсический шок, стеноз гортани, миокардит (ранний и поздний), полинейропатия (ранняя и поздняя).
Инфекционно-токсический шок определяет течение гипертоксической и токсической дифтерии II-III степени. Ведущими клиническими симптомами являются признаки сердечно-сосудистой недостаточности, с чем обычной связаны летальные исходы.
Миокардит ранний развивается с 4-5-го дня болезни при токсических формах дифтерии. Состояние больного ухудшается, тоны сердца становятся глухими, появляется тахикардия, снижается АД, при физикальном обследовании определяют расширение границ сердца. Нарастающие симптомы — резкая бледность, сменяющаяся цианозом, нитевидный пульс, падение АД до 80/60-80/40 мм рт. ст. и ниже, рвота, боли в животе — свидетельствуют о прогрессирующей сердечно-сосудистой недостаточности и неблагоприятном прогнозе.
Возможно нарушение проводящей системы сердца, при этом регистрируются брадикардия, аритмия, ритм галопа и др.
При ЭКГ-исследовании отмечают резкое снижение вольтажа, отрицательный зубец Т, удлинение интервал a PQ и другие изменения, свидетельствующие о поражении миокарда и/или проводящей системы сердца. Чем больше выражены нарушения проводимости, тем скорее нарастают симптомы сердечной недостаточности. Причем смерть может наступить внезапно при попытке сесть, встать или переменить положение тела. Это следует учитывать, если госпитализация больного токсической формой дифтерии происходит на 4-5-й дни болезни. Транспортировка должна быть максимально щадящей, обязательно в сопровождении врача, а при наличии нарушений проводимости — кардиологической бригады.
Миокардит поздний возникает у больных токсической дифтерией в конце 2-й или 3-й недели болезни. Появляются слабость, недомогание, тахикардия, экстр асистолия, снижается АД. При объективном исследовании определяют глухие тоны сердца, раздвоение сердечных тонов, расширение границ сердечной тупости, увеличение размеров печени.
Вышеперечисленные симптомы наблюдаются одну-две недели, затем постепенно улучшается самочувствие и состояние больного. В тяжелых случаях появляются тошнота, рвота, боли в животе, резко увеличивается печень. На фоне расширенных границ и глухости тонов сердца возникает ритм галопа или эмбриокардия. В этих случаях смерть может наступить внезапно или при нарастающей сердечно-сосудистой недостаточности. У выздоровевших обратное развитие клинических симптомов начинается через 2-4 нед и продолжается в течение 4-6 мес.
Полинейропатии могут быть ранними (РДПНП) и поздними (ПДПНП), при этом поражение нервной системы возникает не только у больных стяжелыми формами болезни, но и при локализованной форме дифтерии в тех случаях, когда лечение ПДС не проводилось.
К лёгким формам полинейропатии относят поражение одного или двух черепных нервов. Особенно часто наблюдается паралич или парез мягкого неба, который развивается на 2-4-и неделе, обычно после исчезновения налетов. Распознавание его не представляет особых трудностей. Больной начинает говорить в нос, гнусавить, поперхиваться, при этом жидкость вытекает через нос. При осмотре обнаруживают свисание мягкого неба и язычка и отсутствие рефлекса. Продолжительность паралича мягкого неба около 2-4 нед, реже 6 нед.
Паралич или парез аккомодации (парез цилиарной мышцы) встречается значительно реже паралича мягкого неба. Больной неотчетливо различает близлежащие предметы, мелкий печатный шрифт, мелкие предметы. Реакция на свет остается нормальной. Иногда одновременно поражаются и другие глазные нервы, что проявляется косоглазием, птозом.
К среднетяжелым формам относят полинейропатии с поражением черепных нервов и нервов конечностей, которые развиваются с 10-12-го дня болезни. Появляются паралич мягкого неба, нарушение аккомодации, косоглазие, парез лицевого нерва. Может быть нерезко выраженное поражение нервов, иннервирующих мышцы спины. Одновременно отмечаются корешковые боли и боли походу нервных стволов, после чего возникают парезы мышц шеи, спины, грудной клетки, гортани, глотки, диафрагмы. Вторая фаза полиневритов начинается с 35-40-го дня болезни, в течение 5-10 дней клинические симптомы нарастают, а затем медленно, в течение 2-3 мес регрессируют.
К тяжелой форме относят распространенный полиневрит или полирадикулоневрит, которые развиваются на 5-6-й неделе заболевания. Эти парезы и параличи имеют различную локализацию.
Поражение мышц конечностей носит форму типичного периферического неврита (вялый характер параличей, ослабление или угасание сухожильных рефлексов, расстройство координации, атаксия, парестезии). Могут присоединиться параличи мышц шеи и туловища. Особенно опасны парезы мышц гортани. При этом пропадает голос, появляется афония, кашель делается беззвучным, отмечается неподвижность грудной клетки при вдохе и выдохе и отсутствие выпячивания подложечной области при вдохе вследствие паралича диафрагмы. В этот период может наступить летальный исход, обусловленный параличом дыхания. Прогноз ухудшается при присоединении аспирационной пневмонии. Длительность течения тяжелых полинейропатий составляет 4-6 мес, а остаточные явления сохраняются в течение 1 года.
В отдельных случаях при затяжном течении возможны стойкие парезы и контрактуры, приводящие к инвалидности.
Диагностика. Задачей ВОП является установление предварительного диагноза с обязательным определением формы и тяжести болезни. Основанием для постановки предварительного диагноза служат эпидемиологические, анамнестические и клинические данные.
Дифференциальная диагностика проводится со многими заболеваниями — ожог глотки, инородное тело гортани, инфекционный мононуклеоз, эпидемический паротит. Наиболее часто приходится дифференцировать дифтерию с ангиной, что представляет существенные трудности. Поэтому в эпидемический период необходима превентивная госпитализация больных ангинами для обследования на дифтерию. Если больной ангиной или симптомосходным заболеванием не госпитализируется, его следует обязательно обследовать бактериологически на дифтерию.
Окончательный диагноз дифтерии устанавливают на основании результатов клинического наблюдения с учетом эффекта сывороточной терапии, эпидемиологических, бактериологических и иммунологических методов исследования.
Бактериологическая диагностика основана на выделении чистой культуры возбудителя и его идентификации по культурально-морфологическим, биохимическим и токсигенным свойствам.
Для проведения исследования берется слизь и пленки из рото-глотки и носа. Для взятия мазка используют сухие стерильные ватные тампоны. Материал для исследования берут до полоскания рта и до приема пищи, или не ранее, чем через 24 ч после приема пищи. Для взятия слизи из зева и носа обязательно пользуются отдельными тампонами. Мазок из зева необходимо брать под контролем зрения с использованием шпателя, не касаясь тампоном слизистой оболочки щек, языка, зубов. При наличии налетов материал берут на границе здоровой и пораженной ткани.
После взятия материала его следует немедленно доставить в лабораторию. Если материал невозможно сразу отправить в лабораторию, или он подлежит транспортировке на дальние расстояния, тампон смачивается изотоническим раствором натрия хлористого или 5% раствором глицерина в изотоническом растворе.
Предварительный ответ при выделении культуры, подозрительной на коринебактерии дифтерии, выдается через 24-48 ч с момента начала исследования.
При обследовании (с профилактической целью) на бактерионосительство выдается только окончательный ответ через 72 ч.
С целью оценки антитоксического иммунитета при дифтерии используют определение антитоксина с помощью РПГА. Отсутствие или низкие показатели антитоксина в крови в первые 3-5 дней болезни до введения ПДС свидетельствуют в пользу дифтерии. Более высокий титр — против. Нарастание титров антител в РПГА в динамике имеет диагностическое значение даже в тех случаях, если больному вводилась ПДС. В типичных случаях диагноз дифтерии может быть только клиническим, так как не всегда можно получить положительные бактериологические данные при обследовании на дифтерию.
Лечение. Все больные дифтерией подлежат госпитализации в инфекционный стационар. В направлении на госпитализацию ВОП должен указать форм у дифтерии, определить тяжесть и имеющиеся осложнения. Больные распространенной, субтоксической, токсическими формами дифтерии, дифтерией дыхательных путей, дифтерией, осложненной ИТШ, стенозом гортани, миокардитом, полинейропатиями, транспортируются скорой или неотложной помощью, а по показаниям — реанимационно-хирургическими, кардиологическими, неврологическими бригадами.
На догоспитальном этапе оказывается неотложная помощь.
При развитии острой дыхательной недостаточности проводят мероприятия по ликвидации нарушений внешнего дыхания — интубацию, трахеостомию.
Острая сердечно-сосудистая недостаточность является показанием для назначения (особенно на фоне инфекционно-токсического шока) преднизолона — 2-5 мг/кг, гидрокортизона — 10-20 мг/кг. При отсутствии эффекта эту дозу вводят повторно через 20-30 мин.
Дезинтоксикационная терапия включает внутривенное капельное введение гемодеза, реополиглюкина, 5% раствора глюкозы.
Неотложная медицинская помощь включает также антибиотикотерапию: 2 млн ЕД бензилпенициллина внутримышечно с повторным введением через 4 ч при задержке госпитализации. Могут быть использованы и другие антибиотики (тетрациклины, макролиды и др.)
Противодифтерийная сыворотка при условии немедленной госпитализации не вводится. Если госпитализация задерживается, при токсических формах дифтерии ротоглотки, дифтерийного крупа II и III стадий, необходимо ввести противодифтерийную сыворотку: сначала 0,1 мл разведенной 1:10 сыворотки внутрикожно, через 20 мин повторно 0,1 мл неразведенной сыворотки, и, если нет аллергической реакции, остальную дозу вводят через 30 мин внутримышечно (при субтоксической форма 40 тыс. ME, токсической форме I степени — 60 тыс. ME, II степени — 80 тыс. ME, III степени — 100 тыс. ME). Половину дозы препарата вводят внутривенно, остальное количество — внутримышечно. Противодифтерийную сыворотку в больших дозах лучше вводить после инъекции преднизолона 120-240 мг.
Судорожный синдром купируют 0,5% раствором седуксена (2-4 мл внутримышечно взрослым и 1-0,5 мл детям).
В стационаре проводится комплексная терапия, направленная на нейтрализацию дифтерийного токсина, коррекцию нарушений гемодинамики, метаболизма тканей, купирование дыхательных расстройств.
Доза антитоксической противодифтерийной сыворотки (ПДС) индивидуальна и зависит от формы болезни и сроков начала лечения (табл. 11).
Для лечения используется высокоочищенная лошадиная гипериммунная сыворотка. Наиболее выраженный терапевтический эффект наблюдается при введении сыворотки в первые часы заболевания. Применение сыворотки при локализованной и распространенной форме дифтерии на 1-2-й дни болезни гарантирует от развития осложнений, при токсических формах — часто не предупреждает развитие осложнений, а при гипертоксической форме не всегда предупреждает летальный исход.
При дифтерийном крупе введение сыворотки в стенотическую стадию впоследствии позволяет избежать оперативных вмешательств.
Чем раньше начато лечение, тем лучше терапевтический эффект, однако если больной поступает на 4-7-й день болезни, но с выраженным местным процессом, показано введение ПДС. При отсутствии местного процесса ПДС не вводится.
Первоначальные дозы ПДС (1-е сутки лечения) колеблются в зависимости от дня болезни, распространенности пленок в глотке и дыхательных путях, их плотности и эффекта от проводимой терапии. Сыворотка вводится преимущественно внутримышечно, реже — внутривенно (при токсических формах половина первоначальной дозы вводится внутривенно, если не вводилась на догоспитальном этапе), а продолжительность лечения зависит от динамики болезни и, главным образом, местного процесса. Отменяют ПДС только после значительного уменьшения налетов и отека.
В настоящее время для лечения больных дифтерией используют высокотитрованный специфический иммуноглобулин, противодифтерийную плазму, при этом доза ПДС может быть уменьшена.
Обязательной является антибактериальная терапия одним из антибиотиков: пенициллином, гентамицином, рифампицином и др. В тяжелых случаях антибиотики используют в больших дозах и в комбинациях.
Проводится инфузионная, десенсибилизирующая терапия. Эффективность детоксикационной терапии существенно возрастает при использовании методов эфферентной терапии (экстракорпоральной гемокоррекции).
Лечебные мероприятия при дифтерии дыхательных путей должны предусматривать:
1. Специфическую дезинтоксикацию противодифтерийной сывороткой.
2. Антибактериальную терапию одним из антибиотиков с бактерицидным механизмом действия.
3. Устранение воспалительного отека слизистой оболочки (преднизолон — 2-5 мг/кг/сут парентерально, ингаляция гидрокортизона — по 125 мг на ингаляцию через 4 ч, антигистаминные средства — в общетерапевтических дозах).
4. Устранение бронхоспазма (10% раствор эуфиллина внутривенно, 0,5% раствор седуксена, литическая смесь).
5. Удаление пленок с помощью электроотсоса.
6. Устранение явлений гипоксии (ингаляция увлажненного кислорода через носовые катетеры).
Наряду с отмеченным, больным дифтерией гортани показана диагностическая и санационная бронхоскопия с целью выявления распространения патологического процесса на нижележащие дыхательные пути (трахею, бронхи), удаления из них продуктов воспаления. При прогрессировании стеноза в предасфиксической стадии показано оперативное вмешательство. При дифтерии гортани проводится продленная назофарингеальная интубация пластиковыми трубками. При распространенной дифтерии дыхательных путей — трахеостомия с последующим дренированием трахеобронхиального дерева.
При развитии ИТШ комплексное лечение должно быть направлено на стабилизацию гемодинамики: вводят большие дозы кортикостероидных гормонов в соответствии со степенью шока — преднизолона 5-10 мг/кг и гидрокортизона 20-75 мг/кг, дезоксикортикостерон ацетат (ДОКСА) — 0,5% — 2 мл, для восстановления объема циркулирующей крови используют кристалл оидные растворы (5% раствор глюкозы, раствор Рингера, Лабори 1,5-2 л/сут). После этого применяют реополиглюкин 400 мл, альбумин 5-10% 200 мл внутривенно струйно до подъема АД, затем капельно. После введения коллоидных растворов вводят 10% раствор глюкозы с витаминами С, Bg и кокарбоксилазой. Соотношение коллоидных и кристаллоидных растворов не должно превышать 1:2.
По показаниям назначают антикоагулянты, ингибиторы протеаз, вазоактивные средства.
В связи с тем, что с 5-6-го дня болезни может развиться ранний миокардит, дезинтоксикационная терапия сочетается с использованием дегидратационных средств (лазикс, маннитол, леспенефрил). При низком нестабильном давлении дополнительно вводят 1% раствор мезатона 1 мл. Объем инфузионных растворов в этот период не должен превышать 1 л/сут.
Больные дифтерией должны соблюдать постельный режим: при локализованной форме 10 дней, при распространенной и субтоксической 15, при дифтерии гортани — 15, при токсической — 25-30 дней, при клинических показаниях — более продолжительное время.
При постановке диагноза «транзиторное носительство коринебактерий дифтерии» лечение не проводится.
В том случае, если при обследовании повторно выделяется токсигенный штамм дифтерийных бактерий, проводится санация хронических очагов инфекции ЛОР-органов (при условии их наличия у бактериовыделителя). Кроме того, назначают тетрациклин по 0,3 г 4 раза в сутки или эритромицин по 0,25-0,5 г 4 раза в сутки в течение 5 дней. Для санации используют также полоскание полости рта раствором фурацилина, отваром ромашки, шалфея, зверобоя.
Выписка реконвалесцентов дифтерии и бактерионосителей проводится после полного выздоровления и получения двух отрицательных результатов анализов бактериологического исследования на дифтерию, которые проводят через 1-2 дня и не ранее, чем через Здня после отмены антибиотиков. При выписке взрослому больному вводят анатоксин в дозе 0,5 мл.
Реконвалесцента дифтерии из эпидемического очага рекомендуется выписывать не менее, чем с тремя отрицательными бактериологическими анализами.
Реконвалесценты дифтерии подлежатдиспансерному наблюдению, целью которого является восстановление функционального состояния различных систем организма, их работоспособности, своевременное выявление поздних осложнений, ихдолечивание, а также осуществление контроля за сопутствующими заболеваниями носоглотки.
Диспансерное наблюдение проводит врач ОИПЗИ с консультативной помощью кардиолога, невропатолога и отоларинголога.
После перенесенной локализованной дифтерии диспансерное наблюдение проводится в течение одного месяца с клиническим осмотром и необходимым обследованием 1 раз в месяц перед снятием с учета.
После распространенной и токсической форм дифтерии в зависимости от тяжести течения и осложнений, диспансерное наблюдение проводится 3-6 мес, а в отдельных случаях и бол ее длительный срок.
Клинический осмотр этой группы реконвалесцентов осуществляется 2 раза на протяжении 1-го месяца, а затем 1 раз в месяц или по клиническим показаниям.
Осложнения разной степени тяжестимогут наблюдаться у реконвалесцентов при любой форме дифтерии, в том числе локализованной.
Осложнения после локализованной формы дифтерии могут проявляться в виде легкого миокардита или мононеврита (чаще пареза мягкого неба).
Легкие формы миокардита развиваются в конце 2-й или 6-й недели заболевания, иногда позже, и выявляются, главным образом, на ЭКГ, поскольку у больного могут быть жалобы только на легкую слабость, повышенную утомляемость.
При ЭКГ-исследовании наблюдается снижение зубцов Р и Т, замедление атриовентрикулярной проводимости, а иногда — синусовая аритмия. Подобные изменения могут регистрироваться в течение 2 нед и до 1-1,5 мес. Необходимо повторное еженедельно проводимое ЭКГ-исследование до их исчезновения. Проведение противовоспалительной терапии не показано.
Вторым осложнением является мононеврит. Чаще наблюдается парез мягкого неба, при этом отмечается легкая гнусавость голоса, поперхивание при приеме пищи или жидкая пища попадает в нос. При осмотре ротоглотки определяется односторонний или двусторонний парез небной занавески. Длительность перечисленных симптомов от 3-4 до 18-20 дней с постепенно наступающей положительной динамикой. Если нет других проявлений поражений нервной системы, то лечение проводится в поликлинических условиях. Рекомендуется пищу принимать небольшими порциями. Из лекарственных препаратов назначают витамины группы В (внутримышечно, курсом 10 инъекций), оксацил 0,01 г 3 раза в день в течение 12-15 дней. Более подробно неврологические проявления и осложнения дифтерии описаны в разделе «Клиника».
ВОП должен помнить, что после перенесенной распространенной формы дифтерии, в тех случаях, когда ПДС вводилась несвоевременно в поздние дни болезни, и после токсической формы дифтерии, осложнения встречаются значительно чаще и развиваются не только в стационаре, но и после выписки из него.
Поэтому у этой группы реконвалесцентов необходимо обращать внимание на самочувствие (наличие слабости, утомляемости, сердцебиения, появление одышки после физической нагрузки, болей в области сердца), выяснить, нет ли затруднения при разговоре и глотании, субфебрильной температурытела, болей в области поясницы. Обязательно делают ЭКГ-исследование, клинический анализ крови и общий анализ мочи. Появление каких-либо жалоб, незначительного расширения границ сердечной тупости, снижение зубцов Р и Т, замедление атриовентрикулярной проводимости по данным ЭКГ-исследования, указываютна изменения в миокарде и позволяют диагностировать поздний миокардит. Больному назначают полупостельный режим с ограничением физической нагрузки. Обязательна консультация кардиолога.
Для лечения используют нестероидные противовоспалительные препараты: вольтарен, индометацин, ибупрофен, атакжеделагил и др.; десенсибилизирующие средства: фенкарол, тавегил, супрастин в течение 1-12 дней. Назначают средства, улучшающие трофику миокарда (АТФ, кокарбоксилаза), а также препараты, стимулирующие обменные процессы в сердечной мышце (рибоксин, аспаркам, оротат калия) в течение 2 нед.
Лечение может проводиться и более продолжительное время в зависимости от самочувствия больного, объективных данных и контрольного ЭКГ-исследования.
Если клинические проявления миокардита наблюдались в стационаре и больной был выписан с положительной динамикой воспалительного процесса, а в период диспансерного наблюдения появились дополнительные патологические изменения на ЭКГ — тахикардия или брадикардия, расширение границ сердца, нечистота первого тона или систолический шум на верхушке сердца, а также лейкоцитоз, сдвиг формулы влево, увеличенная СОЭ, повышение в сыворотке крови активности ферментов — АсАТ и АлАТ, то необходима госпитализация в кардиологическое отделение.
После перенесенного миокардита реконвалесценты находятся на диспансерном учете до полного выздоровления. У отдельных реконвалесцентов полного выздоровления может не наступить, и впоследствии возможен перевод на инвалидность.
Остаточные явления полинейропатий могут наблюдаться у реконвалесцентов, перенесших распространенную токсическую дифтерию ІІ-ІІІ степени, что проявляется остаточными явлениями пареза мягкого неба, аккомодации, онемением пальцев рук и ног, слабостью в конечностях и даже парезами конечностей. Перечисленные клинические симптомы особенно медленно исчезают у лиц, употребляющих спиртные напитки. Реконвалесценты с неврологическими осложнениями должны наблюдаться у невропатолога и по показаниям госпитализироваться в неврологическое отделение соматического стационара.
Для долечивания моно- и полиневритов в поликлинических условиях можно рекомендовать витамины группы В (В1, B6, B12), анти-холинэстеразные препараты: прозерин 0,015 по 1 таблетке 2 раза в день или 0,05% раствор подкожно в течение 10-15 дней, галантамин 1% раствор — 0,5-1 мл (при индивидуальной повышенной чувствительности или при передозировке возможны побочные явления: головокружение, слюнотечение, брадикардия). В этих случаях следует уменьшать дозу препарата. Менее токсичным является препарат оксацил, который назначается после еды (таблетки по 0,0005 г) по 1 таблетке 3 раза в день в течение 1-12 дней. Препарат очень осторожно назначается реконвалесцентам при расстройстве глотания в связи с усилением саливации и гиперсекреции бронхиальных желез.
Хорошие результаты дает применение лечебной гимнастики, массажа нижних конечностей. При отсутствии изменений на ЭКГ используют физиотерапевтические методы лечения.
В период реконвалесценции при переохлаждении в осенне-зимний период наблюдается обострение сопутствующих заболеваний верхних дыхательных путей, чаще — хронического тонзиллита. Подобные больные подлежат наблюдению и лечению у отоларинголога.
Перед снятием с учета проводят бактериологическое исследование, при выделении токсигенных коринебактерий дифтерии показана госпитализация в стационар. При отказе пациента от госпитализации проводят санацию носоглотки, назначают один из препаратов: рифампицин, тетрациклин или эритромицин.
Профилактика. Изоляция больного в стационар проводится до полного клинического и бактериологического выздоровления.
После этого в течение 7 дней за очагом ведется медицинское наблюдение. Контактные с больными дифтерией или носителями токсигенных штаммов коринебактерий разобщаются с детьми и декретированными лицами до получения окончательного ответа бактериологического исследования. В очаге дифтерии после госпитализации больного проводится заключительная дезинфекция.
В целях создания надежного коллективного иммунитета, стабилизации существующей в настоящее время эпидемической ситуации, предотвращения новых эпидемий дифтерии необходимо широкое проведение вакцинопрофилактики с использованием дифтерийного анатоксина. Следует учесть, что противопоказания к вакцинопрофилактике дифтерии минимальны. Согласно действующему в нашей стране прививочному календарю специфическая профилактика дифтерии проводится: в 3 мес (трехкратно с интервалом в 30 дней) и однократно в возрасте 18 месяцев и в 6, 11, 14 и 18 лет.
Список использованной литературы:
Ø Ющук Н.Д. Инфекционные болезни: национальное руководство. – Москва.:ГЭОТАР-Медиа, 2009. – 1056 с.
Ø Самарина В.Н., Сорокина О.А. Детские инфекционные болезни.:Невский диалект, 2001.
Ø Яковлев С.В. Схемы лечения. Инфекции. – Москва.:Литтерра, 2005. – 288 с.
Ø Ющук Н.Д., Венгеров Ю.Я. Инфекционные болезни: Учебник. – Москва: Медицина, 2003. – 544 с.
Ø Учайкин Е.Ф. Руководство по инфекционным болезням у детей. – Москва.:ГЭОТАР-МЕД, 2002. – 824 с.
источник
Понравилась статья? Поделись с друзьями!
29