Обеспечение системы взаимодействия ФАП с учреждениями санитарно эпидемиологического профиля, заполнение документации.
Дифтерия. Клинические проявления. Тактика фельдшера.
3. «Острый живот» в практике фельдшера. Критерии диагностики. Тактика фельдшера.
Структурные реформы в области правового регулирования сферы
Охраны здоровья.
Обеспечение системы взаимодействия ФАП с учреждениями санитарно эпидемиологического профиля, заполнение документации.
1) Взаимодействие осуществляется на основе принципов:
— общие цели и задачи при осуществлении функций по охране здоровья населения;
— обеспечения санитарно — эпидемиологического благополучия населения;
— единства в области охраны здоровья и профилактики заболеваний.
2) Целями совместной работы являются сохранение и укрепление здоровья населения, обеспечение его санитарно – эпидемиологического благополучия.
— Для достижения целей ставятся задачи профилактики массовых заболеваний и отравлений, связанных с воздействием факторов среды обитания на здоровье.
3) Основными направлениями взаимодействия являются:
— профилактика инфекционных и паразитарных заболеваний;
— профилактика неинфекционных заболеваний и отравлений людей;
— профилактика воздействия на население излучения;
— обязательное медицинское страхование населения;
— подготовка медицинских кадров;
— гигиеническое обучение и образование населения.
Дифтерия. Клинические проявления. Тактика фельдшера.
Дифтерия — острое инфекционное заболевание, характеризующееся воспалением оболочек рото — и носоглотки, гортани (с образованием плотных налетов в виде пленок), а также явлениями общей интоксикации организма и поражением сердечно-сосудистой, нервной и выделительной систем.
Повреждающее действие обусловлено токсином, выделяемым возбудителем заболевания (дифтерийной палочкой) в месте внедрения.
— Появление плотных, серовато-белого цвета пленок, спаянных с тканью в месте размножения дифтерийных палочек. Если налет в пределах миндалин, это локализованная дифтерия ротоглотки (в виде островков и пленчатая, когда покрыта налетом вся миндалина), если выходит за пределы миндалин – распространенная.
— Увеличение регионарных лимфатических узлов (при пальпации — малоболезненны).
— Нарушение дыхания при поражении слизистой оболочки гортани с осиплостью голоса, до афонии, и лающим кашлем;
— Повышение температуры тела до 38-39°С, не соответствует тяжести проявлений дифтерии и чаще кратковременное (2-3 дня).
— бледность, вялость, повышенная утомляемость при небольшой физической нагрузке;
— гиперемия зева с цианотичным оттенком, отечность близлежащих тканей;
— тахикардия, не соответствующая температурной реакции организма;
Тактика фельдшера:
О заболевания дифтерией и менингококковой инфекцией фельдшер, в течение 2 часов сообщает по телефону, а в течение 12 часов посылают экстренное извещение в СЭС. Далее изоляция больного или бактерионосителя. Изоляция контактных производится до получения однократного отрицательного результата слизи из носоглотки. В очагах инфекции устанавливается медицинское наблюдение в течение 10 дней.
После выздоровления и отрицательного результата бакисследования слизи из носоглотки, проводимого не ранее чем через 3 дня после окончания терапии, больного выписывают.
Носители менигококка допускаются после отрицательного результата, проведенного не ранее чем через 3 дня после окончания санации.
До госпитализации больного сотрудники ФАП обеспечивают проведение противоэпидемических мероприятий в очаге — текущую дезинфекцию, отстранение контактных лиц от работы в пищевых, детских и лечебных учреждениях, изоляцию детей из коллективов.
Усиленное медицинское наблюдение направлено на выявление инфекционных больных среди контактных дома, по месту работы, учебы и т. д
Среди этих лиц в течение максимального инкубационного периода болезни проводят опрос, медицинское обследование, термометрию, лабораторные исследования и др.
3. «Острый живот» в практике фельдшера. Критерии диагностики. Тактика фельдшера.
«Острый живот» — это собирательное понятие, включающее в себя острые заболевания органов брюшной полости с угрозой развития перитонита, требующие экстренной госпитализации.
Могут быть травматические повреждения внутренних органов, острый воспалительный процесс органов брюшной полости (острый аппендицит, острый холецистит, острый панкреатит), прободение полого органа (перфоративная язва желудка и двенадцатиперстной кишки), ущемленные грыжи, острые желудочно-кишечные кровотечения, острые нарушения висцерального кровообращения.
Клиническая картина:
Характеризуется появлением постоянных или схваткообразных болей, тошнотой, рвотой, задержкой стула и газов (при непроходимости кишечника), возможен жидкий стул, напряжением мышц передней брюшной стенки («доскообразный живот» при прободной язве желудка и 12 п. кишки), перитонеальных симптомов (симптом Щеткина-Блюмберга). В разгар заболевания температура повышается до 39 — 40 град., появляется высокий лейкоцитоз, сдвиг лейкоцитарной формулы крови влево, ускоряется СОЭ.
Дата добавления: 2016-12-17 ; просмотров: 1443 | Нарушение авторских прав
источник
Локализованную дифтерию зева чаще приходится дифференцировать с тонзиллитами другой этиологии:
а) стрептококковая («банальная») ангина –основные отличительные признаки от дифтерии:
— яркая гиперемия слизистых полости рта и миндалин, гиперемия лица
— гнойные наложения желтоватого или белого цвета или в виде «пробок», снимающиеся легко, без кровоточивости
— резкая боль в горле при глотании
— увеличенные и резко болезненные при пальпации подчелюстные л.у.
— отсутствие пареза мягкого неба и др. неврологических проявлений
б) ангина Симановского-Венсана (фузоспирохетоз) — основные отличительные признаки от дифтерии:
— явления общей интоксикации выражены слабо или отсутствуют, не соответствуя выраженности грубых местных изменений; температура тела нормальная или субфебрильная на протяжении всего периода болезни
— процесс носит преимущественно односторонний характер в виде язвы на миндалине, покрытой налетом, образующимся в первые дни болезни; налет легко снимается шпателем, под ним видна кровоточащая язва, в последующие дни грязно-серый налет на этом месте появляется вновь, язва становится глубокой, кратерообразной
— подчелюстные л.у. увеличены лишь на стороне поражения, малоболезненны; отека шеи не бывает
— парез мягкого неба и др. неврологические проявления отсутствуют
— при бактериоскопии содержимого из зоны поражения выявляют веретенообразную палочку (Bac. fusiformis) в ассоциации со спирохетой полости рта (Sp. buccalis).
в) ангина при инфекционном мононуклеозе — основные отличительные признаки от дифтерии:
— обычно постепенное (подострое) начало заболевания с наличием продромального периода
— нерезкое увеличение миндалин, на их поверхности может быть легко снимающийся некротический детрит
— характерна генерализованная лимфаденопатия, гепатоспленомегалия
— возможна полиморфная сыпь в различные сроки болезни
— в гемограмме – лимфомоноцитоз с одновременным появлением атипичных мононуклеаров и плазматических клеток
Токсическую форму дифтерии зева необходимо дифференцировать с рядом заболеваний: флегмонозной ангиной (паратонзиллитом, паратонзиллярным абсцессом), заглоточным абсцессом, инфекционным мононуклеозом, эпидемическим паротитом, медиастинитом и др.
Тактика врача при подозрении на дифтерию – см. вопрос 2-3 (лечение и профилактика).
7. Ветряная оспа. Этиология. Эпидемиология. Клинические формы и их характеристика. Осложнения. Лечение. Профилактика.
Ветряная оспа – острое инфекционное заболевание, вызываемое вирусом из семейства герпес-вирусов, передающееся воздушно-капельным путем, характеризующееся лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью.
Этиология: возбудитель – ДНК-овый вирус Varicella-Zoster (семейство Herpesviridae, 3-й тип).
Эпидемиология: источник — человек, больной ветряной оспой и опоясывающим герпесом (заразен с последних 2 дней инкубационного периода и до 5 дня с момента появления последней везикулы), пути передачи — воздушно-капельный, редко контактно-бытовой, вертикальный; индекс контагиозности — 100%; болеют чаще дошкольники, характерна сезонность заболеваемости (осенне-зимний период); иммунитет после болезни стойкий, однако вирус персистирует в организме пожизненно и при снижении защитных сил макроорганизма обусловливает развитие опоясывающего герпеса.
Патогенез: репликация и первичное накопление вируса в слизистых верхних дыхательных путей —> лимфогематогенная диссеминация по организму —> фиксация в эпителиальных клетках кожи и слизистых —> дистрофические изменения клеток с образованием характерных везикул, наполненных серозным содержимым; также вирус может поражать внутренние органы — печень, легкие, мозговые оболочки, вещество головного мозга, в которых выявляются мелкие очаги некроза с кровоизлияниями по периферии, нервные ганглии, где длительно сохраняется в латентном состоянии.
Клинические формы ветряной оспы и их характеристика:
1. Типичная форма:
а) инкубационный период в среднем 14-17 дней (от 11 до 21 дня)
б) продромальный период от нескольких часов до 1-2 дней со слабо выраженной интоксикацией, субфебрильной температурой, редко — синдромом экзантемы: мелкоточечной или мелкопятнистой сыпью (rash), которая обычно предшествует высыпанию типичных пузырьков
в) период высыпаний (2-5 дней):
— острое начало с повышения температуры тела до 37,5-38,5° С, умеренно выраженных явлений интоксикации (головная боль, раздражительность), развития характерной пятнисто-везикулезной сыпи на коже, слизистых щек, языка, неба
— первые пузырьки появляются на туловище, волосистой части головы, лице, сыпь на ладонях и подошвах встречается редко (при тяжелых формах)
— динамика развития элементов сыпи (пятно-папула-везикула-корочка) происходит быстро: пятно превращается в везикулу в течение нескольких часов, везикула — в корочку за 1-2 сут
— ветряночные элементы 0,2-0,5 см в диаметре, имеют округлую или овальную форму, располагаются на неинфильтрированом основании, окружены венчиком гиперемии; стенка везикул напряжена, содержимое прозрачное; пузырьки однокамерные, при проколе спадаются; со 2-го дня периода высыпания поверхность везикулы становится вялой, морщинистой, центр ее начинает западать; в последующие дни образуются геморрагические корочки, которые постепенно (в течение 4-7 дней) подсыхают и отпадают; на их месте может оставаться легкая пигментация, в некоторых случаях — единичные рубчики («визитная карточка ветряной оспы»);
— характерно толчкообразное появление высыпаний в течение 2-5 дней, что обусловливает «ложный» полиморфизм сыпи (на одном участке кожи имеются элементы сыпи в разной стадии развития — от пятна до корочки); в последние дни высыпания элементы становятся более мелкими, рудиментарными и часто не доходят до стадии пузырьков; каждое новое высыпание сопровождается подъемом температуры тела, поэтому температурная кривая при ветряной оспе неправильного типа.
— везикулы нередко появляются на слизистых оболочках полости рта, конъюнктивах, реже гортани и половых органов; элементы сыпи на слизистых нежные, быстро вскрываются и превращаются в поверхностные эрозии (афты), в области которых отмечается незначительная болезненность; заживление эрозий наступает на 3-5-й день высыпаний.
— характерен параллелизм между синдромами интоксикации и экзантемы: у больных с обильной сыпью резко выражены головная боль, вялость, недомогание, снижение аппетита
г) период обратного развития — продолжается в течение 1-2 нед. после появления последних элементов сыпи.
2. Атипичные формы:
а) рудиментарная форма — характеризуется появлением розеолезных высыпаний без синдрома интоксикации и повышения температуры тела
б) пустулезная форма — развивается при наслоении вторичной бактериальной флоры, характерен повторный подъем температуры, нарастание симптомов интоксикации, помутнение содержимого пузырьков; после исчезновения высыпаний остаются рубчики
в) буллезная форма – на фоне выраженных симптомов интоксикации на коже, наряду с типичными везикулами, образуются большие вялые пузыри
г) геморрагическая форма – наблюдается у детей, страдающих гемобластозами или геморрагическими диатезами, длительно получающих кортикостероидную или цитостатическую терапию; на 2-3-й день периода высыпания содержимое пузырьков приобретает геморрагический характер, возможны кровоизлияния в кожу и слизистые, носовые кровотечения и кровавая рвота; общее состояние тяжелое, выражен нейротоксикоз; прогноз часто неблагоприятный
д) гангренозная форма – наблюдается у истощенных, ослабленных детей при присоединении вторичной бактериальной флоры; характеризуется появлением вокруг геморрагических пузырьков воспалительной реакции, затем образованием участков некрозов, покрытых кровянистыми корочками; после отпадения корочек обнажаются глубокие язвы с «грязным» дном и подрытыми краями; язвы увеличиваются в размерах, сливаются; состояние больных тяжелое, отмечаются явления нейротоксикоза; течение длительное, нередко принимает форму сепсиса
е) генерализованная (висцеральная) форма — встречается у новорожденных, матери которых не болели ветряной оспой, а также у детей, ослабленных тяжелыми заболеваниями и получающих стероидные гормоны; характерны нейротоксикоз и везикулезные высыпания на внутренних органах: печени, легких, почках, надпочечниках, поджелудочной железе, тимусе, селезенке, головном мозге; протекает крайне тяжело, часто заканчивается летально
а) специфические: острые трахеобронхиты, энцефалиты, миелиты, кератиты, геморрагические нефриты, миокардиты, синдром Рея
б) неспецифические: абсцессы, флегмоны, лимфадениты, отиты, пневмония, сепсис.
Диагностика ветряной оспы:
1. Опорные клинико-диагностические признаки:
— контакт с больным ветряной оспой или опоясывающим герпесом;
— неправильный тип температурной кривой
— везикулезная сыпь на коже и слизистых оболочках, ложный полиморфизм сыпи
2. Лабораторная диагностика:
— микроскопический — выявление телец Арагао (скоплений вируса) в окрашенных серебрением по Морозову мазках жидкости везикул при обычной или электронной микроскопии
— иммунофлуоресцентный метод — обнаружение АГ вируса в мазках-отпечатках из содержимого везикул
б) серологические методы: РСК для определения нарастания титра АТ в парных сыворотках).
в) вирусологический метод: выделение вируса на эмбриональных культурах клеток человека
г) ОАК: лейкопения, лимфоцитоз, нормальная СОЭ.
1. Проводится, как правило, в домашних условиях, госпитализируются дети с тяжелыми, осложненными формами болезни и по эпидемическим показаниям.
2. Режим постельный в течение острого периода, диется механически щадящая, богатая витамина
3. Уход за больным ребенком: необходимо строго следить за чистотой постельного и нательного белья, одежды, рук, игрушек, полоскать рот после еды; везикулы на коже следует смазывать 1% спиртовым р-ром бриллиантового зеленого или 2-5% р-ром перманганата калия; высыпания на слизистых оболочках обрабатывать водными р-рами анилиновых красителей
4. Этиотропная терапия — показана только при тяжелых формах: ацикловир (зовиракс), специфический варицелло-зостерный иммуноглобулин 0,2 мл/кг, препараты ИФН и его индукторы; при развитии гнойных осложнений – АБТ.
— больного изолируют в домашних условиях или в мельцеровском боксе до 5-го дня с момента появления последнего элемента везикулезной сыпи; дезинфекция в очаге не проводится, достаточно проветривания и влажной уборки
— детей в возрасте до 7 лет, не болевших ветряной оспой (опоясывающим герпесом), разобщают с 9 по 21 день с момента контакта с больным, за контактными устанавливают ежедневное наблюдение с проведением термометрии, осмотра кожи и слизистых оболочек; здоровые дети, не болевшие ветряной оспой, в первые 72 ч после контакта могут быть вакцинированы варицеллозостерной вакциной
— пассивная специфическая профилактика (специфический варицеллозостреный иммуноглобулин) – показана контактным детям «группы риска» (с заболеваниями крови, различными ИДС), а также контактным беременным, не болевшим ветряной оспой (опоясывающим герпесом)
— активная специфическая профилактика – живая аттенуированная варицеллозостерная вакцина
Дата добавления: 2015-04-24 ; Просмотров: 975 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
За период 1991 — 1994 г.г. в первом отделении областной детской инфекционной клинической больницы г. Харькова (ОДИКБ) осуществлена разработка тактики оказания неотложной помощи при дифтерии.
Во всем комплексе проблем, связанных с принятием экстренных терапевтических и организационных решений, нами выделялись три основных направления:
1.Тактика диагностического процесса с акцентом на действия в диагностически сомнительных ситуациях.
Под нашим наблюдением находилось 60 больных нуждавшихся в оказании неотложной помощи. Говоря о неотложной помощи, мы подразумеваем те клинические ситуации, при которых речь идет о распространенной дифтерии зева, всех степенях токсической дифтерии, дифтерийном крупе и сочетании последнего с дифтерией зева. Локализованные формы дифтерии любой локализации (зева, носа, глаза и т.д.) нами не рассматривались, как экстренно терапевтические.
В общее число больных вошли не только больные с дифтерией, но и дети, которым этот диагноз на момент госпитализации был установлен, но впоследствии не подтвержден. Определяя выбор тактики терапии, мы исходили из следующих теоретических положений, основанных на патогенезе дифтерийной инфекции:
1. Воздействие токсина на периферические сосуды отчетливо проявляется расстройством микрогемодинамики, что делает всасывание препаратов из мышечной ткани замедленным и неритмичным, а, следовательно, в/м введения не рациональными.
2. Во всех клинических ситуациях когда очевидны наличие экзотоксикоза и продолжение токсинообразования в/в введение противодифтерийной сыворотки (ПДС) должно рассматриваться как наиболее рациональное вне зависимости от формы заболевания.
4. В/в путь введения обуславливает с одной стороны относительно быстрое выведение ПДС почками, с другой — существенно больший выход последней в ткани за счет создания пиковых концентраций.
Полученные нами результаты:
— за последние три года от дифтерии погиб 1 ребенок (токсическая дифтерия II, ранний возраст, фоновая патология, не привитой, поздняя госпитализация);
— тяжелые формы дифтерийного миокардита имели место лишь у двух больных;
— все специфические осложнения относительно легко поддавались терапии;
— неспецифические осложнения (бактериальная пневмония у детей с дифтерийным крупом) имели место у 2-х больных.
Таким образом, по уровню летальности, по количеству и по тяжести осложнений наши результаты заметно отличаются в лучшую сторону от имеющихся в специальной литературе данных. Это положение особенно актуально с учетом того факта, что соотношение локализованных форм дифтерии к токсическим и распространенным составило, ориентировочно 1:1.
Накопленный к настоящему времени опыт в/в введения сыворотки (более 7О больных) свидетельствует о его безопасности, технической простоте, хорошей переносимости детьми. К настоящему времени побочных реакций не наблюдалось.
Вышеизложенное позволяет нам рассматривать реализованную тактику терапии, как рациональную и представить ее в виде рекомендаций, заключающихся в следующем:
1. При диагностических сомнениях неотложная помощь, включая обязательную серотерапию, должна осуществляться лишь при подозрении на распространенные и токсические формы болезни.
2. Если клиническая симптоматика не позволяет однозначно определиться в диагнозе дифтерии или бактериальной ангины не следует использовать одновременно и ПДС и антибиотики. Наличие либо отсутствие эффекта от выбранного направления терапии позволяет в 90% случаев подтвердить или опровергнуть диагноз ex juvantibus.
3. Поскольку введению сыворотки обязательно предшествует взятие крови для серологического исследования (РПГА), пункция вены должна рассматриваться как наиболее целесообразный путь для введения ПДС непосредственно после забора крови.
4. Дозы сыворотки курсовые и разовые при в/в пути введения должны превышать общерекомендуемые на 50-70%.
5. Последовательность действий медицинских работников в случае принятие решения о необходимости серотерапии:
I. постановка реакции на переносимость сыворотки (классически по Безредке в соответствии с инструкцией к сыворотке);
II. констатация отсутствия гиперчувствительности;
III. венепункция, при токсических формах и крупе — обеспечение постоянного венозного доступа;
IV. взятие крови для постановки РПГА (3-5 мл в сухую пробирку), при необходимости — забор крови для комплекса биохимических исследований;
V. подключение системы для инфузионной терапии: физиологический раствор 10 мл/кг + гидрокортизон не менее 20 мг/кг.
VI. параллельно капельной инфузии физраствора с гидрокортизоном (оптимальная скорость 0,1-0,2 мл/кг/мин) микроструйно в резиновый переходник системы для инфузии вводится ПДС дробно по 10 тыс. ед. с 5-ти минутными интервалами между введениями и оценкой биологической пробы (обязателен(!) предварительный нагрев сыворотки до температуры тела — лучший способ нагрева руки медработников).
VII. при наличии показаний (выраженность интоксикации, лихорадка, патологические потери) по окончании инфузии физраствора и введения сыворотки осуществляется стандартная дезинтоксикационная терапия (поляризующая смесь, антиагреганты, препараты кальция, аскорбиновая кислота).
VIII. при обеспечении венозного доступа стартовый антибиотик выбора пенициллин, при целесообразности приема внутрь — эритромицин.
IX. при дифтерийном крупе через 1,5 — 3 часа после введения сыворотки отмечается нарастание обструктивной ДН за счет отхождения пленок, что обусловливает необходимость ларингоскопической санации. Недопустимо введение сыворотки на этапе ЦРБ, если после этого планируется транспортировка больного в областной центр.
X. повторные введения сыворотки обосновываются реальной клинической симптоматикой — нарастанием или сохранением проявлений экзотоксикоза, лихорадкой. Повторная доза составляет, как правило 1/2 — 1/3 стартовой, в целом необходимо стремиться к тому, чтобы при первом введении вводилось от 60 до 100% общекурсовой дозы.
Почему обруч является идеальным домашним тренажером?
источник
Главным в лечении всех форм дифтерии является нейтрализация дифтерийного токсина антитоксической противодифтерийной сывороткой.
Лечение локализованных и распространенных форм ограничивается введением сыворотки.
В комплексном лечении больных токсической дифтерией и крупом, кроме того, необходимо проводить патогенетическую терапию, обеспечить строгое соблюдение режима, тщательный квалифицированный уход и диету.
Тактика врача в решении вопроса о введении противодифтерийной сыворотки по клиническому подозрению на дифтерию зависит от того, какая форма дифтерии предполагается.
При подозрении на локализованную дифтерию и дифтерийный круп сыворотку вводят НЕМЕДЛЕННО
При подозрении на локализованную дифтерию выжидание возможно при условии постоянного наблюдения в стационаре.
При гипертоксической и токсической дифтерии II—III степени тяжести, крупе, тяжелых комбинированных формах положительная реакция на кожные пробы не является противопоказанием к лечению ПДС, которое проводится под защитой кортикостероидов.
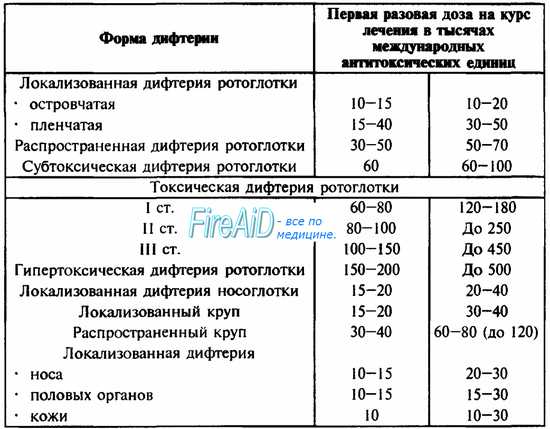
Дозы сыворотки для первого введения и на курс лечения определяются клинической формой дифтерии (см. табл. 32).
Лечение крупа проводится в соответствии со стадией: начальные дозы при I стадии — 15—20 тыс. ME, при II — 20—30 тыс. ME, при III — 30—40 тыс. ME; через 24 часа дозу повторяют, в последующие дни ежедневно следует вводить половинную дозу сыворотки.
Таблица 32. Схема введения противодифтерийной сыворотки (ПДС) при различных клинических формах дифтерии.
Кратность введения ПДС определяется формой дифтерии: при локализованной и распространенной дифтерии ротоглотки, носа, редких локализаций и ранних сроках начала терапии можно ограничиться однократным введением сыворотки;
• при задержке таяния налетов через сутки сыворотку вводят повторно;
• при токсической дифтерии сыворотку вводят через каждые 12 часов;
• при гипертоксической — через 8 часов.
Лечение сывороткой при токсической дифтерии должно быть энергичным:
• первая доза должна составлять 1/3—1/2 от курсовой;
• в первые двое суток больной получает около 3/4 всей дозы.
В процессе лечения необходима коррекция в соответствии с уточнением формы болезни.
У больных дифтерийным крупом одновременно с введением ПДС и проведением неспецифической дезинтоксикации, оксигенотерапии, коррекции кислотно-шелочного равновесия, гормональной терапии (в соответствии с формой болезни) решается вопрос о необходимости оперативного вмешательства, его экстренности и выборе метода. Необходимо непрерывное наблюдение оперирующего отоларинголога. Показанием к оперативному вмешательству являются признаки затруднения внешнего дыхания. При локализованном и распространенном крупе (дифтерия гортани и трахеи) возможна длительная интубация пластиковыми трубками, при нисходящем крупе и крупе в комбинации с наиболее тяжелыми формами токсической дифтерии показана трахеостомия.
Примечание. В случае развития стеноза и при наличии признаков ОДН II—III ст. показана срочная назотрахеальная интубация, при нисходящем крупе предпочтительна трахеостомия. При тяжелых полиради-кулоневритах — перевод на ИВЛ в плановом порядке.
При тяжелых формах дифтерии наряду с сывороточной терапией показана детоксикационная терапия и введение антибиотиков широкого спектра действия. У больных токсической дифтерией III степени тяжести, тяжелых комбинированных формах при поступлении после третьих суток, а также при гипертоксических формах показан плазмаферез (предпочтителен дискретный метод) с эксфузией плазмы от 70 до 100% объема циркулирующей плазмы. Целесообразно 2—3 кратное проведение плазмафереза.
При адекватной терапии введение сыворотки проводится не более 3—4 дней. Лечение сывороткой заканчивается с момента значительного уменьшения токсикоза, налетов, лимфаденита, отека ротоглотки и подкожной клетчатки шеи.
Примечание. В связи с частым поражением проводящей системы сердца, при дифтерии использование сердечных гликозидов противопоказано.
источник
Локализованную дифтерию зева чаще приходится дифференцировать с тонзиллитами другой этиологии:
а) стрептококковая («банальная») ангина – основные отличительные признаки от дифтерии:
— яркая гиперемия слизистых полости рта и миндалин, гиперемия лица
— гнойные наложения желтоватого или белого цвета или в виде «пробок», снимающиеся легко, без кровоточивости
— резкая боль в горле при глотании
— увеличенные и резко болезненные при пальпации подчелюстные л.у.
— отсутствие пареза мягкого неба и др. неврологических проявлений
б) ангина Симановского-Венсана (фузоспирохетоз) — основные отличительные признаки от дифтерии:
— явления общей интоксикации выражены слабо или отсутствуют, не соответствуя выраженности грубых местных изменений; температура тела нормальная или субфебрильная на протяжении всего периода болезни
— процесс носит преимущественно односторонний характер в виде язвы на миндалине, покрытой налетом, образующимся в первые дни болезни; налет легко снимается шпателем, под ним видна кровоточащая язва, в последующие дни грязно-серый налет на этом месте появляется вновь, язва становится глубокой, кратерообразной
— подчелюстные л.у. увеличены лишь на стороне поражения, малоболезненны; отека шеи не бывает
— парез мягкого неба и др. неврологические проявления отсутствуют
— при бактериоскопии содержимого из зоны поражения выявляют веретенообразную палочку (Bac. fusiformis) в ассоциации со спирохетой полости рта (Sp. buccalis).
в) ангина при инфекционном мононуклеозе — основные отличительные признаки от дифтерии:
— обычно постепенное (подострое) начало заболевания с наличием продромального периода
— нерезкое увеличение миндалин, на их поверхности может быть легко снимающийся некротический детрит
— характерна генерализованная лимфаденопатия, гепатоспленомегалия
— возможна полиморфная сыпь в различные сроки болезни
— в гемограмме – лимфомоноцитоз с одновременным появлением атипичных мононуклеаров и плазматических клеток
Токсическую форму дифтерии зева необходимо дифференцировать с рядом заболеваний: флегмонозной ангиной (паратонзиллитом, паратонзиллярным абсцессом), заглоточным абсцессом, инфекционным мононуклеозом, эпидемическим паротитом, медиастинитом и др.
Тактика врача при подозрении на дифтерию – см. вопрос 2-3 (лечение и профилактика).
7. Ветряная оспа. Этиология. Эпидемиология. Клинические формы и их характеристика. Осложнения. Лечение. Профилактика.
Ветряная оспа – острое инфекционное заболевание, вызываемое вирусом из семейства герпес-вирусов, передающееся воздушно-капельным путем, характеризующееся лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью.
Этиология: возбудитель – ДНК-овый вирус Varicella-Zoster (семейство Herpesviridae, 3-й тип).
Эпидемиология: источник — человек, больной ветряной оспой и опоясывающим герпесом (заразен с последних 2 дней инкубационного периода и до 5 дня с момента появления последней везикулы), пути передачи — воздушно-капельный, редко контактно-бытовой, вертикальный; индекс контагиозности — 100%; болеют чаще дошкольники, характерна сезонность заболеваемости (осенне-зимний период); иммунитет после болезни стойкий, однако вирус персистирует в организме пожизненно и при снижении защитных сил макроорганизма обусловливает развитие опоясывающего герпеса.
Патогенез: репликация и первичное накопление вируса в слизистых верхних дыхательных путей —> лимфогематогенная диссеминация по организму —> фиксация в эпителиальных клетках кожи и слизистых —> дистрофические изменения клеток с образованием характерных везикул, наполненных серозным содержимым; также вирус может поражать внутренние органы — печень, легкие, мозговые оболочки, вещество головного мозга, в которых выявляются мелкие очаги некроза с кровоизлияниями по периферии, нервные ганглии, где длительно сохраняется в латентном состоянии.
Клинические формы ветряной оспы и их характеристика:
источник
За период 1991 — 1994 гг. в первом отделении областной детской инфекционной клинической больницы г. Харькова (ОДИКБ) осуществлена разработка тактики оказания неотложной помощи при дифтерии.
Во всем комплексе проблем, связанных с принятием экстренных терапевтических и организационных решений, нами выделялись три основных направления:
- тактика диагностического процесса с акцентом на действия в диагностически сомнительных ситуациях;
- тактика серотерапии;
- тактика фармакотерапии.
Под нашим наблюдением находилось 60 больных нуждавшихся в оказании неотложной помощи. Говоря о неотложной помощи, мы подразумеваем те клинические ситуации, при которых речь идет о распространенной дифтерии зева, всех степенях токсической дифтерии, дифтерийном крупе и сочетании последнего с дифтерией зева. Локализованные формы дифтерии любой локализации (зева, носа, глаза и т.д.) нами не рассматривались, как экстренно терапевтические.
В общее число больных вошли не только больные с дифтерией, но и дети, которым этот диагноз на момент госпитализации был установлен, но впоследствии не подтвержден.
Определяя выбор тактики терапии, мы исходили из следующих теоретических положений, основанных на патогенезе дифтерийной инфекции:
1. Воздействие токсина на периферические сосуды отчетливо проявляется расстройством микрогемодинамики, что делает всасывание препаратов из мышечной ткани замедленным и неритмичным, а, следовательно, в/м введения не рациональными.
2. Во всех клинических ситуациях когда очевидны наличие экзотоксикоза и продолжение токсинообразования в/в введение противодифтерийной сыворотки (ПДС) должно рассматриваться как наиболее рациональное вне зависимости от формы заболевания.
3. Наиболее мощными препаратами, способными воздействовать на клеточную мембрану, а, следовательно, препятствовать связыванию токсина (или делать эту связь менее прочной) являются кортикостероиды.
4. В/в путь введения обуславливает с одной стороны относительно быстрое выведение ПДС почками, с другой — существенно больший выход последней в ткани за счет создания пиковых концентраций.
Полученные нами результаты:
- за последние три года от дифтерии погиб 1 ребенок (токсическая дифтерия II, ранний возраст, фоновая патология, не привитой, поздняя госпитализация);
- тяжелые формы дифтерийного миокардита имели место лишь у двух больных;
- все специфические осложнения относительно легко поддавались терапии;
- неспецифические осложнения (бактериальная пневмония у детей с дифтерийным крупом) имели место у 2-х больных.
Таким образом, по уровню летальности, по количеству и по тяжести осложнений наши результаты заметно отличаются в лучшую сторону от имеющихся в специальной литературе данных. Это положение особенно актуально с учетом того факта, что соотношение локализованных форм дифтерии к токсическим и распространенным составило, ориентировочно 1:1.
Накопленный к настоящему времени опыт в/в введения сыворотки (более 70 больных) свидетельствует о его безопасности, технической простоте, хорошей переносимости детьми. К настоящему времени побочных реакций не наблюдалось.
Вышеизложенное позволяет нам рассматривать реализованную тактику терапии, как рациональную и представить ее в виде рекомендаций, заключающихся в следующем:
1. При диагностических сомнениях неотложная помощь, включая обязательную серотерапию, должна осуществляться лишь при подозрении на распространенные и токсические формы болезни.
2. Если клиническая симптоматика не позволяет однозначно определиться в диагнозе дифтерии или бактериальной ангины не следует использовать одновременно и ПДС и антибиотики. Наличие либо отсутствие эффекта от выбранного направления терапии позволяет в 90% случаев подтвердить или опровергнуть диагноз ex juvantibus.
3. Поскольку введению сыворотки обязательно предшествует взятие крови для серологического исследования (РПГА), пункция вены должна рассматриваться как наиболее целесообразный путь для введения ПДС непосредственно после забора крови.
4. Дозы сыворотки курсовые и разовые при в/в пути введения должны превышать общерекомендуемые на 50-70%.
5. Последовательность действий медицинских работников в случае принятие решения о необходимости серотерапии:
- постановка реакции на переносимость сыворотки (классически по Безредке в соответствии с инструкцией к сыворотке);
- констатация отсутствия гиперчувствительности;
- венепункция, при токсических формах и крупе — обеспечение постоянного венозного доступа;
- взятие крови для постановки РПГА (3-5 мл в сухую пробирку), при необходимости — забор крови для комплекса биохимических исследований;
- подключение системы для инфузионной терапии: физиологический раствор 10 мл/кг + гидрокортизон не менее 20 мг/кг.
- параллельно капельной инфузии физраствора с гидрокортизоном (оптимальная скорость 0,1-0,2 мл/кг/мин) микроструйно в резиновый переходник системы для инфузии вводится ПДС дробно по 10 тыс. ед. с 5-ти минутными интервалами между введениями и оценкой биологической пробы (обязателен (!) предварительный нагрев сыворотки до температуры тела — лучший способ нагрева руки медработников).
- при наличии показаний (выраженность интоксикации, лихорадка, патологические потери) по окончании инфузии физраствора и введения сыворотки осуществляется стандартная дезинтоксикационная терапия (поляризующая смесь, антиагреганты, препараты кальция, аскорбиновая кислота).
- при обеспечении венозного доступа стартовый антибиотик выбора пенициллин, при целесообразности приема внутрь — эритромицин.
- при дифтерийном крупе через 1,5 — 3 часа после введения сыворотки отмечается нарастание обструктивной ДН за счет отхождения пленок, что обусловливает необходимость ларингоскопической санации. Недопустимо введение сыворотки на этапе ЦРБ, если после этого планируется транспортировка больного в областной центр.
- повторные введения сыворотки обосновываются реальной клинической симптоматикой — нарастанием или сохранением проявлений экзотоксикоза, лихорадкой. Повторная доза составляет, как правило 1/2 — 1/3 стартовой, в целом необходимо стремиться к тому, чтобы при первом введении вводилось от 60 до 100% общекурсовой дозы.
источник
антитоксической противодифтерийной сывороткой. Лечение локализованных и распространенных
Не является официальной версией, бесплатно предоставляется членам Ассоциации лесопользователей Приладожья, Поморья и Прионежья – www.alppp.ru. Постоянно действующий третейский суд.
форм дифтерии ограничивается введением сыворотки. В комплексном лечении больных токсической
дифтерией и крупом, кроме того, необходимо проводить патогенетическую терапию, обеспечить
строгое соблюдение режима, тщательный квалифицированный уход и диету. Сывороточная терапия.
С лечебной целью применяется высокоочищенная лошадиная гипериммунная сыворотка «Диаферм».
В каждой упаковке имеется «Наставление по применению противодифтерийной сыворотки», в
котором изложена техника применения препарата, предусматривающая профилактику шока или
анафилактической реакции (метод дробного введения). Этот метод применяется только перед
введением первой дозы сыворотки. Принципы лечения противодифтерийной сывороткой: 1)
максимально раннее введение сыворотки, особенно у больных токсической дифтерией; при наиболее
тяжелых формах токсической дифтерии оптимальным сроком введения сыворотки считаются первые
часы заболевания, введение сыворотки в 1-й и 2-й день болезни не гарантирует от наступления
осложнений, а при гипертоксической и геморрагической формах — от летального исхода; при
локализованной и распространенной формах введение сыворотки в течение первых 2 — 3 дней
болезни предупреждает развитие осложнений; 2) дозы сыворотки для первого введения и на курс
лечения определяются формой дифтерии:
————————————T————T—————-¬
¦ Форма дифтерии ¦ Первая доза ¦ На курс лечения ¦
¦ +————+—————-+
¦ ¦ в тысячах антитоксическ. ед. ¦
+————————————+————T—————-+
¦ Локализованная — островчатая ¦ 10 — 15 ¦ 10 — 20 ¦
¦ дифтерия зева L пленчатая ¦ 15 — 30 ¦ 20 — 40 ¦
¦ Распространенная дифтерия зева ¦ 30 — 40 ¦ 50 — 60 ¦
¦ Субтоксическая дифтерия зева ¦ 40 — 50 ¦ 60 — 80 ¦
¦ Токсическая — I степени ¦ 50 — 70 ¦ 80 — 120 ¦
¦ дифтерия зева ¦ II степени ¦ 60 — 80 ¦ 150 — 200 ¦
¦ L III степени ¦ 100 — 120 ¦ 250 — 350 ¦
¦ Гипертоксическая дифтерия зева ¦ 100 — 120 ¦ не более 450 ¦
¦ Локализованная дифтерия носоглотки ¦ 15 — 20 ¦ 20 — 40 ¦
¦ Локализованный круп ¦ 15 — 20 ¦ 30 — 40 ¦
¦ Распространенный круп ¦ 30 — 40 ¦ 60 — 80 (до 120) ¦
¦ Локализованная — носа ¦ 10 — 15 ¦ 20 — 30 ¦
¦ дифтерия ¦ половых органов ¦ 10 — 15 ¦ 15 — 30 ¦
¦ ¦ глаз ¦ 10 — 15 ¦ 15 — 30 ¦
¦ L кожи ¦ 10 ¦ 10 — 30 ¦
L————————————+————+——————
Не является официальной версией, бесплатно предоставляется членам Ассоциации лесопользователей Приладожья, Поморья и Прионежья – www.alppp.ru. Постоянно действующий третейский суд.
При поздних сроках начала лечения первоначальная доза сыворотки увеличивается до 1/3 той
дозы, что указана в схеме; 3) кратность введения определяется формой дифтерии: при
локализованной и распространенной дифтерии зева, носа и редких локализаций и ранних сроках
начала терапии можно ограничиться однократным введением сыворотки; при задержке таяния
налетов через сутки ее вводят повторно; при токсической дифтерии сыворотку нужно вводить в
течение 2 — 4 дней, причем при II и III степени — 2 раза в сутки в течение первых 2 — 3 дней лечения;
4) при токсической дифтерии первая доза составляет 1/3 или 1/2 от курсовой, в течение первых двух
суток больной получает около 3/4 всей дозы; лечение заканчивается к моменту значительного
уменьшения токсикоза, налетов, отека зева и подкожной клетчатки; 5) лечение крупа: начальные дозы
при I стадии — 15 — 20 тыс. АЕ, II стадии — 20 — 30 тыс. АЕ, III стадии — 30 — 40 тыс. АЕ; через 24 часа
дозу повторяют, в последующие дни ежедневно следует вводить половинную дозу сыворотки. При
локализованном крупе сыворотку вводят 2 — 3 раза на протяжении 24 — 36 часов, при более тяжелых
формах — в течение 2 — 3 дней подряд до исчезновения или значительного уменьшения стенотических
явлений; 6) при установлении диагноза дифтерии после ликвидации местного процесса введение
сыворотки не показано.
Тактика врача в решении вопроса о введении противодифтерийной сыворотки по клиническому
подозрению на дифтерию зависит от того, какая форма дифтерии по тяжести предполагается. При
подозрении на токсическую дифтерию сыворотку вводят немедленно. При подозрении на
локализованную дифтерию выжидание возможно при условии постоянного наблюдения в
стационаре. При подозрении на дифтерийный круп введение сыворотки оправдано, если подозрение
на дифтерийную природу крупа не снимается после проведения энергичной отвлекающей и
антиспастической терапии, которая при крупе вирусной этиологии обычно приводит к уменьшению
стеноза и восстановлению звучности голоса. Обнаружение дифтерийных микробов у больного с
клиническим подозрением на дифтерию, установление его контакта с больным дифтерией или
носителем токсигенных коринебактерий дифтерии являются доводами в пользу введения
противодифтерийной сыворотки. Отсутствие прививок против дифтерии расценивается как аргумент
в пользу раннего введения противодифтерийной сыворотки.
Патогенетическая терапия токсической дифтерии. Комплексная патогенетическая терапия
проводится в остром периоде токсической дифтерии II и III степени, гипертоксической и
геморрагической формы с целью дезинтоксикации, компенсации и нормализации значительных
гемодинамических нарушений, отека мозга и недостаточности коры надпочечников. Эти лечебные
мероприятия могут быть эффективными только при одновременной нейтрализации дифтерийного
токсина специфической противодифтерийной сывороткой в дозах, соответствующих форме
заболевания. Антибиотики могут быть рекомендованы в случае сочетания дифтерии с кокковой
Патогенетическая терапия дифтерийного крупа. 1) Борьба с рефлекторным спазмом мышц
гортани: охранительный режим, удлинение физиологического сна, пребывание на свежем воздухе,
кислород, отвлекающие процедуры. 2) Наступление предасфиктической фазы крупа является
показанием к оперативному вмешательству. При локализованном крупе показана продленная
назофарингеальная интубация пластиковыми трубочками, при распространенном крупе А (дифтерия
гортани и трахеи) возможна длительная назотрахеальная интубация пластиковыми трубочками, при
нисходящем крупе показана трахеостомия с последующим удалением фибринозных пленок
электроотсосом из гортани, трахеи и бронхов. 3) Ввиду частого осложнения крупа пневмонией
целесообразно раннее назначение антибиотиков.
Сроки постельного режима и выписки из стационара больных с неосложненным течением
Не является официальной версией, бесплатно предоставляется членам Ассоциации лесопользователей Приладожья, Поморья и Прионежья – www.alppp.ru. Постоянно действующий третейский суд.
—————————T——————T——————¬
¦ Форма дифтерии ¦ Сроки постельного ¦ Сроки пребывания ¦
¦ ¦ режима ¦ в стационаре ¦
¦ +——————+——————+
¦ ¦ в днях от начала заболевания ¦
+—————————+——————T——————+
¦ локализованная ¦ 7 — 10 ¦ после 14 ¦
¦ распространенная ¦ 14 ¦ после 21 ¦
¦ субтоксическая ¦ 25 ¦ 30 — 35 ¦
¦ токсическая: I степени ¦ 30 ¦ 35 — 40 ¦
¦ II степени ¦ 30 — 35 ¦ 45 — 50 ¦
¦ III степени ¦ 45 ¦ 55 — 60 ¦
L—————————+——————+——————-
При развитии осложнений сроки постельного режима и пребывания в стационаре удлиняются в
соответствии с их тяжестью и длительностью. Сроки выписки из больницы должны ставиться также
в зависимость от домашних условий и возможности врачебного наблюдения на дому.
Лечение дифтерийного миокардита. Соблюдение строгого постельного и охранительного
режима имеют большее значение, чем лечение лекарственными препаратами. Из медикаментозных
средств назначают стрихнина нитрат в растворе 1:1000 по 0,5 — 1,5 мл подкожно 3 раза в день —
длительно (детям в возрасте до 6 мес. не назначают), глюкозу в 25-процентном растворе 20 — 25 мл
внутривенно ежедневно в течение 1 — 2 недель с витамином С (натрия аскорбинат, 5-процентный
раствор, 1 — 2 мл), кислоту аденозинтрифосфорную (АТФ) в 1-процентном растворе 0,5 — 2,0 мл
внутримышечно и кокарбоксилазу по 50 — 100 мг 1 — 2 раза в день внутривенно с глюкозой или
внутримышечно — ежедневно в течение 2 недель. При снижении артериального давления применяют
эфедрина гидрохлорид в 5-процентном растворе подкожно по 0,2 — 0,5 мл 1 — 2 раза в день.
Назначение сердечных глюкозидов противопоказано в связи с поражением проводниковой системы
сердца. При тяжелых миокардитах могут быть рекомендованы кортикостероидные гормоны.
Преднизолон — в дозе 2 мг на кг массы (гидрокортизон — 4 мг на кг массы) в сутки в 2 — 3 введения.
Длительность курса — 5 — 7 дней. Для профилактики тромбоэмболических осложнений при тяжелых
миокардитах назначают антикоагулянты под контролем протромбинового индекса и анализов мочи.
Лечение дифтерийного миокардита требует длительного постельного режима. Расширение
двигательных нагрузок в периоде выздоровления миокардита осуществляется очень постепенно.
Лечение дифтерийного полирадикулоневрита. Больные
полирадикулоневритом нуждаются в постельном режиме. Из
самого начала назначают стрихнина нитрат, витамины B и B
Не является официальной версией, бесплатно предоставляется членам Ассоциации лесопользователей Приладожья, Поморья и Прионежья – www.alppp.ru. Постоянно действующий третейский суд.
(пиридоксина
1 6
гидрохлорид 1 — 2,5-процентный раствор по 1 — 2 мл) в инъекциях,
через день, прозерин в 0,05-процентном растворе из расчета 0,1 мл
на год
жизни, но не больше 0,75 мл на 1 инъекцию подкожно 2 раза в
день,
галантамина гидробромид в 0,25-процентном растворе от 0,1 до 0,7 мл
детям,
в 1-процентном растворе от 0,25 до 1 мл взрослым подкожно в
постепенно
увеличивающихся дозах с учетом переносимости. Галантамина гидробромид
можно
сочетать с прозерином. Оксазил применяется внутрь, и его
целесообразно
назначать в тех случаях, когда необходимо ограничить количество
инъекций
или продолжить лечение на дому. Его назначают 1 раз в день (во
время еды)
детям в возрасте 1 — 2 лет по 0,001 — 0,002 г, 2 — 5 лет — 0,002 —
0,003 г,
6 — 10 лет — 0,003 — 0,005 г, 11 — 14 лет — 0,005 — 0,007 г, старше
14 лет
— 0,007 — 0,01 г. Длительность курса — 15 — 20 дней. В
периоде галантамина гидробромид и оксазил применяются в
физиотерапией и лечебной гимнастикой. Массаж, лечебную
диатермию, общий кварц, гальванизацию назначают по прекращении
острых
явлений. Больные распространенным полирадикулоневритом
нуждаются в
тщательном уходе, особенно при нарушении функции глотания и
систематически проводят отсасывание слизи, скапливающейся в
верхних
дыхательных путях, а в случае необходимости переводят на
аппаратное
Не является официальной версией, бесплатно предоставляется членам Ассоциации лесопользователей Приладожья, Поморья и Прионежья – www.alppp.ru. Постоянно действующий третейский суд.
дыхание. У больных с явлениями пареза мягкого неба кормление
полужидкой пищей и небольшими глотками. При нарушении глотания —
через
зонд. Подозрение на пневмонию — показание для энергичной
антибактериальной
терапии.
6. ОРГАНИЗАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ДИФТЕРИИ
С целью ранней диагностики дифтерии проводится активное наблюдение за больными ангиной
в течение не менее 3-х дней от начала заболевания. Непривитые дети нуждаются в динамическом
наблюдении при возникновении у них любого острого заболевания верхних дыхательных путей.
Все больные дифтерией и с подозрением на нее подлежат обязательной госпитализации в боксы
или отдельные палаты инфекционных отделений больниц. Госпитализацию больного токсической
дифтерией осуществляют на носилках в лежачем положении и в сопровождении медицинского
работника. При позднем обращении больного токсической дифтерией, когда имеют место явления
острой сердечно-сосудистой недостаточности или тяжелого миокардита, транспортировка его в
другие стационары противопоказана по витальным показаниям. Лечение и уход за больным
обеспечиваются на месте.
Отделения для провизорной госпитализации больных ангинами должны быть обеспечены
надежной бактериологической диагностикой дифтерии, консультативной специализированной
помощью и необходимой аппаратурой — электроотсос или механический прибор для отсасывания
слизи, переносной электрокардиограф, интубационный набор. Бактериологическое обследование в
стационаре проводится 3-кратно с момента поступления. Не рекомендуется назначать антибиотики
тетрациклинового ряда, эритромицин и левомицетин до взятия посевов на дифтерию. В периоде
выздоровления берут два контрольных посева с интервалом в один день, не раньше, чем через 3 дня
по окончании терапии указанными выше антибиотиками, если она проводилась. Раннее выявление
осложнений. За состоянием сердечно-сосудистой системы проводят наблюдение с первых дней
заболевания, учитывая особенно угрожаемый период появления миокардита — конец 1-й, 2-я и 3-я
недели заболевания. Принимают во внимание изменение настроения больного, ухудшение аппетита,
усиление бледности, вялость, рвоту, боли в животе. Следят за динамикой границ сердца, сердечных
тонов, шумов, ритма сердечных сокращений, пульса, артериального давления и размеров печени.
Больной периодически консультируется кардиологом. ЭКГ-исследование проводят всем больным
дифтерией не реже 1 раза в неделю. С момента появления первых парезов (гнусавость,
поперхивание, ухудшение зрения) необходима консультация невропатолога и наблюдение за
неврологическим статусом в динамике. У больных миокардитом, полирадикулоневритом и крупом
следует постоянно иметь в виду возможность возникновения пневмонии.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!

В диагностике дифтерии применяется:
- мазок на дифтерию;
- посев на дифтерию;
- анализ на антитела;
- общий анализ крови.
Мазок на дифтерию берется с целью получения образцов коринебактерий, вызвавших заболевание. Назначать данное исследование следует всем пациентам, у которых выявлены главные признаки заболевания – плотные фибриновые пленки и отек тканей в области глотки или в других участках тела. Сама процедура довольно проста. Врач стерильным тампоном несколько раз проводит по пораженной поверхности, после чего тампон помещается в стерильный футляр и направляется в лабораторию.
В лаборатории производится посев материала на специальные питательные среды, которые содержат все необходимые вещества для активного роста и размножения коринебактерий. Чашки с питательными средами и образцами взятого у пациента материала помещаются в специальный термостат, где в течение суток поддерживается оптимальные для роста возбудителя температура, давление и влажность.
Через 24 часа материал извлекают из термостата и осматривают. Если в образцах имелись коринебактерии, рост их колоний будет заметен невооруженным глазом. В данном случае проводят бактериоскопическое исследование. Часть микроорганизмов из растущих колоний переносят на предметное стекло, окрашивают специальными красителями и исследуют под микроскопом. При микроскопии возбудитель дифтерии имеет вид длинных палочек с характерным утолщением на одном конце. Коринебактерии неподвижны и не образуют спор (спора – это особая форма существования некоторых бактерий, в которой они могут выживать в течение длительного времени даже в неблагоприятных условиях).
Если при микроскопии обнаружены коринебактерии, лаборатория дает предварительный положительный ответ о наличии возбудителя дифтерии у данного пациента. После этого провидится целый ряд посевов на различных питательных средах, что позволяет определить вид возбудителя, его токсигенность (то есть способность вырабатывать токсин), силу токсина и многие другие параметры. Данные исследования требуют определенного времени, ввиду чего окончательный ответ лаборатория выдает только через 2 – 4 дня.
Антитела – это определенные иммунные комплексы, которые образуются клетками иммунной системы для борьбы с проникнувшим в организм чужеродным агентом. Особенность данных антител заключается в том, что они активны только в отношении того возбудителя, против которого они были выработаны. То есть антитела против коринебактерий дифтерии будут поражать только данный микроорганизм, никак не влияя на другие клетки или другие патогенные бактерии, вирусы или грибки. Данная особенность используется в лабораторной диагностике заболевания. Если в крови пациента обнаружены антитела против коринебактерий, концентрация которых увеличивается с течением времени, диагноз можно подтвердить с большой долей вероятности. В то же время, снижение концентрации противодифтерийных антител может свидетельствовать о выздоровлении пациента.
Стоит отметить, что антитела против коринебактерий образуются также после вакцинации и циркулируют в крови в течение многих лет. Вот почему всегда требуется исследование данного показателя в динамике, а постановка диагноза по данным однократного исследования недопустима.
Существует много методов выявления антител в крови пациента. Наиболее распространенной сегодня является реакция непрямой (пассивной) гемагглютинации (РНГА, РПГА). Суть ее заключается в следующем. На поверхности заранее подготовленных эритроцитов (красных клеток крови) крепится анатоксин (то есть обезвреженный токсин коринебактерий дифтерии). После этого к эритроцитам добавляют образцы сыворотки пациента. Если в ней имеются антитела против данного дифтерийного токсина, они начнут взаимодействовать, в результате чего произойдет склеивание эритроцитов. Если же таковых антител в сыворотке пациента нет, никакой реакции не произойдет. В данном случае можно будет с уверенностью сказать, что иммунитета против дифтерии у пациента нет, поэтому в случае контакта с коринебактериями дифтерии он заразится с вероятностью близкой к 99%.
Общий анализ крови (ОАК) не является специфическим исследованием при дифтерии и не позволяет подтвердить или опровергнуть диагноз. В то же время, с помощью ОАК можно определить активность инфекционно-воспалительного процесса, что крайне важно для оценки общего состояния пациента и планирования лечения.
На наличие инфекционно-воспалительного процесса может указывать:
- Увеличение количества лейкоцитов (норма – 9,0 х 10 9 /л).Лейкоциты – это клетки иммунной системы, которые борются с инфекцией. При проникновении чужеродных агентов в организм количество лейкоцитов в крови повышается, а после выздоровления нормализуется.
- Определение скорости оседания эритроцитов (СОЭ). Оседание эритроцитов на дно пробирки происходит с определенной скоростью, что зависит от их количества, а также от наличия посторонних веществ в исследуемой крови. При развитии воспалительного процесса в кровь выделяется большое количество так называемых белков острой фазы воспаления (С-реактивного белка, фибриногена и других). Данные белки способствуют склеиванию эритроцитов друг с другом, в результате чего СОЭ увеличивается (более 10 мм в час у мужчин и более 15 мм в час у женщин).
Дифтерию следует дифференцировать (отличать):
- От стрептококковой ангины.Ангина (острый тонзиллит) – это инфекционное заболевание, для которого характерно воспаление слизистой оболочки глотки и образование гнойного налета на небных миндалинах (гландах). В отличие от дифтерии, при ангине не образуется фибриновых пленок, а отек миндалин выражен менее интенсивно.
- От паратонзиллярного абсцесса. Паратонзиллярный абсцесс является одним из осложнений ангины, при котором инфекция проникает в клетчатку вблизи небной миндалины. При этом в самой клетчатке формируется объемный гнойный очаг, окруженный плотной капсулой. Клинически данное заболевание проявляется выраженными болями в горле (усиливающимися при глотании), выраженными симптомами интоксикации и повышением температуры тела до 40 градусов. Отличить его от ангины помогут данные анамнеза (абсцесс развивается на фоне или после перенесенной ангины), отсутствие фибриновых пленок, преимущественная локализация отека слизистой оболочки глотки с одной стороны и быстрое улучшение общего состояния пациента после вскрытия абсцесса и назначения антибиотиков.
- От инфекционного мононуклеоза. Это вирусное заболевание, которое проявляется повышением температуры, симптомами общей интоксикации, болями в горле, а также поражением лимфатических узлов и печени. Отличить мононуклеоз от дифтерии можно при помощи осмотра глотки (при дифтерии налет плотный и снимается с трудом, в то время как при мононуклеозе отделяется довольно легко). Также на мононуклеоз может указывать генерализованное (по всему телу) увеличение лимфоузлов, а также увеличение селезенки и печени (при дифтерии увеличиваются только шейные лимфоузлы). В крови при мононуклеозе определяется увеличение количества лимфоцитов и моноцитов (относящихся к клеткам иммунной системы), а также выявляются характерные для данной патологии клетки – мононуклеары.
Основными направлениями в лечении дифтерии являются:
- специфическая противодифтерийная терапия;
- антибактериальная терапия;
- диета.
Суть специфической терапии дифтерии заключается во введении пациентам антитоксической противодифтерийной лошадиной сыворотки. Получают данный препарат путем гиперсенсибилизации лошадей. На протяжении определенного времени им вводят дифтерийный анатоксин, в результате чего их иммунная система активируется и выделяет большое количество специфических антител против токсических веществ. В дальнейшем данные антитела извлекаются из крови лошадей, концентрируются и применяются для лечения дифтерии.
При введении такой сыворотки больному дифтерией человеку антитела быстро распространяются по всему организму, выявляя и нейтрализуя все дифтерийные токсины. Это приводит к быстрому (иногда в течение 6 – 12 часов) улучшению состояния больного и замедлению прогрессирования заболевания.
Важно отметить, что данная сыворотка содержит определенное количество чужеродных для человека белков (в нормальных условиях любое белковое вещество, синтезированное не в организме конкретного человека, расценивается его иммунной системой как чужеродное). Это может стать причиной развития аллергических реакций при использовании препарата, тяжесть которых может варьировать в широких пределах (от простой аллергической сыпи до анафилактического шока и смерти человека). Вот почему применять противодифтерийную сыворотку разрешено только в условиях стационара, под пристальным наблюдением врача, который при необходимости сможет оказать своевременную и адекватную помощь.
Дозировка и длительность лечения противодифтерийной сывороткой определяются формой, тяжестью и длительностью заболевания.
Разовая доза противодифтерийной сыворотки составляет:
- При легких (локализованных) формах – 10 – 20 тысяч Международных Единиц (МЕ).
- При дифтерии гортани и/или дыхательных путей – 40 – 50 тысяч МЕ.
- При токсической дифтерии – 50 – 80 тысяч МЕ.
- При геморрагической или гипертоксической форме – 100 – 120 тысяч МЕ.
При своевременном начале лечения локальной формы дифтерии может быть достаточно однократного введения препарата. В то же время, при обращении за помощью на 3 – 4 день после начала развития токсической формы заболевания сыворотка может оказаться неэффективной даже после длительного применения в высоких дозах.
Также стоит отметить, что ввиду высокого риск развития аллергических реакций, первое введение сыворотки должно проводиться по определенной схеме.
Первый раз противодифтерийную сыворотку нужно вводить следующим образом:
- Внутрикожно вводят 0,1 мл сыворотки в разведении 1:100. Препарат вводят в кожу передней поверхности предплечья. Если через 20 минут в области укола диаметр отека и покраснения не превышает 1 см, пробу считают отрицательной (в данном случае переходят к следующей пробе).
- Подкожно вводят 0,1 мл противодифтерийной сыворотки. Препарат вводят в область средней трети плеча, а результат оценивают по тем же критериям, что при первой пробе. Если через 45 – 60 минут никаких реакций не наблюдается, а самочувствие пациента не ухудшается, проба считается отрицательной.
- Внутримышечно вводят всю дозу сыворотки. После введения пациент должен находиться под наблюдением врача в течение минимум 1 часа.
Если на каком-либо этапе введения препарата была выявлена аллергическая реакция, дальнейшую процедуру прекращают. Вводить противодифтерийную сыворотку таким пациентам можно только по жизненным показаниям (то есть если без сыворотки пациент умрет с большой долей вероятности). Введение препарата в данном случае должно проводиться в отделении реанимации, а врачи должны быть готовы выполнить противошоковые мероприятия.
На эффективность противодифтерийной сыворотки может указывать:
- уменьшение степени отека пораженных слизистых оболочек;
- уменьшение размеров налета;
- истончение налета;
- исчезновение налета;
- снижение температуры тела;
- нормализация общего состояния пациента.
Антибактериальная терапия является одним из обязательных этапов лечения патологии. Применяются антибиотики, которые обладают наибольшей активностью против коринебактерий дифтерии.
Антибактериальное лечение дифтерии
|
|
Неотложная помощь больным дифтерией может понадобиться при поражении дыхательных путей и развитии асфиксической стадии дифтерийного крупа (то есть удушья). Если приступ случился на улице (что встречается крайне редко, так как развитию асфиксии предшествует постепенное ухудшение состояния пациента), следует как можно скорее вызвать скорую помощь. Самостоятельно (без специальных медицинских инструментов и препаратов) помочь пациенту невозможно.
Специализированная медицинская помощь при асфиксической стадии дифтерии включает:
- Назначение кислорода. Кислород может подаваться через маску либо через специальные носовые канюли. Увеличение концентрации кислорода во вдыхаемом воздухе способствует более эффективному насыщению им эритроцитов даже при нарушении внешнего дыхания.
- Удаление фибриновых пленок. В данном случае врач вводит в дыхательные пути пациента специальную тонкую трубку, подсоединенную к отсосу, пытаясь таким образом удалить пленки. Данная методика не всегда эффективна, так как при дифтерии пленки плотно прикреплены к поверхности слизистой оболочки и с трудом отделяются от нее.
- Интубацию трахеи. Суть данной процедуры заключается в том, что в трахею пациента вводится специальная трубка, через которую (с помощью специального аппарата) осуществляется вентиляция легких. Сам пациент при этом может находиться в сознании или (при необходимости) в медицинском сне (вызванном с помощью лекарственных препаратов). При дифтерии вводить трубку рекомендуется через нос, так как при введении ее через рот высока вероятность повреждения отечных и увеличенных небных миндалин.
- Трахеостомию. Суть данной манипуляции заключается в следующем. Врач разрезает трахею в области передней ее стенки, а затем через образовавшееся отверстие вводит трубку (трахеостому), через которую в дальнейшем осуществляется вентиляция легких. Трахеостомия показана в том случае, если не удается выполнить интубацию, а также, если фибриновые пленки расположены глубоко в трахее.
Иммунитет при дифтерии обусловлен циркуляцией в крови особых классов иммуноглобулинов – белков плазмы крови, несущих в себе информацию о перенесенной инфекции. Если в крови человека такие иммуноглобулины имеются, проникновение в его организм коринебактерий и их токсинов запустит целый ряд иммунных реакций, в результате чего возбудитель будет довольно быстро уничтожен и удален из организма.
Иммунитет к дифтерии может формироваться у человека после перенесенной инфекции либо после вакцинации (прививки). В обоих случаях он сохраняется лишь в течение ограниченного промежутка времени (в среднем около 10 лет), по истечении которого восприимчивость человека к коринебактериям повышается (то есть возможно повторно заболеть дифтерией).
Стоит отметить, что повторное развитие дифтерии, а также возникновение заболевания на фоне регулярно проводимых прививок характеризуется менее агрессивным течением (преобладают локализованные формы дифтерии глотки, которые легко поддаются лечению и редко приводят к развитию осложнений).
Как было сказано ранее, прививка является наиболее эффективным методом предотвращения развития дифтерии у человека. Механизм действия прививки заключается в следующем. В организм человека вводят дифтерийный анатоксин (то есть экзотоксин коринебактерий дифтерии, обработанный особым образом и полностью лишенный токсических свойств, однако сохранивший свою структуру). После поступления в кровоток анатоксин контактирует с клетками иммунной системы, что приводит к ее активации и синтезу специфических противодифтерийных антител, которые и защищают организм от внедрения живых, опасных дифтерийных коринебактерий.
На сегодняшний день разработан специальный календарь прививок, согласно которому вакцинацию против дифтерии начинают проводить всем детям с трехмесячного возраста.
Прививку против дифтерии выполняют:
- ребенку в 3 месяца;
- ребенку в 4,5 месяца;
- ребенку в 6 месяцев;
- ребенку в полтора года;
- ребенку в 6 лет;
- подростку в 14 лет;
- взрослым через каждые 10 лет после предыдущей вакцинации.
Если по каким-либо причинам дата вакцинации была пропущена, прививку следует выполнить как можно скорее, не дожидаясь следующего календарного срока.
Сама процедура вакцинации не требует предварительной подготовки и практически безболезненна. Детям препарат вводят внутримышечно (обычно в область передней поверхности бедра или в ягодицу), в то время как взрослым можно вводить вакцину подкожно (в подлопаточную область). Используемые для вакцинации препараты хорошо очищаются, поэтому крайне редко вызывают развитие побочных явлений.
Побочные реакции после прививки могут проявляться:
- Умеренным кратковременным повышением температуры тела (до 37 – 37,5 градусов).
- Легким недомоганием и повышенной утомляемостью в течение 1 – 2 дней.
- Изменениями кожи в месте укола (покраснением, умеренным отеком и болезненностью).
- Тяжелыми реакциями (судорогами, анафилактическим шоком, неврологическими расстройствами). Данные явления встречаются исключительно редко и чаще обусловлены имеющимися у пациента недиагностированными заболеваниями, а не качеством вакцины.
Абсолютных противопоказаний к вакцинации против дифтерии нет. Относительным противопоказанием является острое вирусное респираторное заболевание (ОРЗ) или другая инфекция в период обострения. В данном случае прививку следует выполнить через 10 – 14 дней после выздоровления пациента (подтвержденного клинически и лабораторно).
Ввиду широко распространенной иммунопрофилактики вспышки дифтерийной инфекции наблюдаются крайне редко. Объясняется это тем, что у большинства населения (более чем у 95%) имеется противодифтерийный иммунитет. Если даже один человек (не привитый или с ослабленным иммунитетом) заразится дифтерией, крайне мала вероятность того, что он передаст инфекцию окружающим. Тем не менее, при выявлении случая дифтерии следует в полной мере выполнять все противоэпидемические мероприятия, чтобы не допустить распространения инфекции.
Противоэпидемические мероприятия при выявлении дифтерии включают:
- Немедленную госпитализацию больного в инфекционную больницу и его изоляцию. Больной должен оставаться в изоляции до полного выздоровления (подтвержденного клинически и бактериологически). В течение всего периода изоляции пациент должен пользоваться индивидуальной посудой и предметами личной гигиены, которые следует регулярно обрабатывать кипячением.
- Однократное клиническое и бактериологическое (взятие мазка из носа и глотки) обследование всех лиц, контактировавших с больным. Данные люди должны быть проинформированы о длительности инкубационного периода дифтерии и о первых проявлениях данного заболевания. При возникновении болей в горле или недомогания в течение последующих 7 – 10 дней они должны незамедлительно обращаться к врачу.
- Дезинфекцию помещения, в котором больной проживал или находился в течение длительного времени (например, школьный класс). После госпитализации пациента все поверхности (стены, столы, пол) обрабатывают дезинфицирующим раствором (раствором хлорамина, раствором хлорной извести и так далее). Одежда, постельное белье или игрушки больного ребенка должны обеззараживаться кипячением (в течение минимум 10 – 15 минут) или замачиванием в 3% растворе хлорамина.
К осложнениям дифтерии относят:
- Нефротический синдром. Возникает в остром периоде дифтерии и характеризуется поражением почек, которое проявляется протеинурией (появлением большого количества белка в моче). Специфического лечения обычно не требуется, так как симптомы исчезают одновременно с устранением основного заболевания.
- Миокардит (воспаление сердечной мышцы). Может развиваться через 7 – 30 дней после перенесенной инфекции и клинически проявляется нарушением частоты и ритма сердечных сокращений, болями в области сердца. В тяжелых случаях довольно быстро прогрессируют признаки сердечной недостаточности (состояния, при котором сердце не может перекачивать кровь). Кожные покровы больного становятся синюшными, нарастает одышка (чувство нехватки воздуха), появляются отеки на ногах. Такие больные должны госпитализироваться в кардиологическое отделение больницы для лечения и наблюдения.
- Периферические параличи.Паралич – это полная утрата движений в каком-либо участке тела из-за повреждения иннервирующего данный участок двигательного нерва. Признаки поражения черепных нервов могут наблюдаться через 10 – 20 дней после перенесенной инфекции. Проявляется это нарушениями глотания или речи, нарушением зрения (из-за поражения мышц глаза), поражением мышц конечностей или туловища. Больные не могут ходить, ровно сидеть, при поражении мышц шеи не могут удерживать голову в нормальном положении и так далее. Описанные изменения обычно исчезают через 2 – 3 месяца, однако в редких случаях могут сохраняться пожизненно.
Смерть больного дифтерией человека может наступить при поздно начатом и/или неправильно проводимом лечении.
Причиной смерти больных дифтерией может быть:
- Удушье (асфиксия). Наблюдается при дифтерии гортани на 3 – 5 день после начала заболевания.
- Инфекционно-токсический шок. Характерен для токсических и гипертоксических форм заболевания и проявляется критическим снижением артериального давления, в результате чего нарушается кровоснабжение головного мозга и происходит его гибель.
- Миокардит. Развитие тяжелого миокардита с последующей сердечной недостаточностью может стать причиной смерти пациента через 2 – 4 недели после перенесенной инфекции.
- Паралич дыхания. Поражение нервов, иннервирующих диафрагму (основную дыхательную мышцу), может стать причиной смерти пациента через несколько недель после перенесенной дифтерии.
Дифтерии при беременности женщине следует опасаться в том случае, если она никогда не делала прививку против данного заболевания, а также если последняя прививка была сделана более 10 лет назад (в данном случае напряженность иммунитета снижается, и риск инфицирования повышается). Развитие дифтерии при беременности может негативно повлиять на организм матери и развивающегося плода, так как выделяемый коринебактериями токсин может повреждать многие внутренние органы женщины, в том числе и плаценту (отвечающую за обеспечение плода кислородом и другими необходимыми веществами). Вот почему всем женщинам во время планирования беременности рекомендуется вакцинироваться против дифтерии.
Если же до наступления беременности вакцинация не была произведена, а во время вынашивания плода имел место контакт с больным дифтерией или пребывание в эпидемиологически опасной зоне (то есть если риск заражения крайне высок), женщине можно сделать прививку, однако только после 27 недели беременности.
Если прививка не была сделана и дифтерия развилась во время вынашивания плода, прогноз зависит от срока беременности и времени начала лечения. Сразу стоит отметить, что без лечения, а также в далеко зашедших случаях токсической дифтерии шансов выжить у плода практически нет. В то же время, при локализованных формах заболевания возможно спасти ребенка, если своевременно начать антибактериальную терапию (вопрос об использовании тех или иных антибиотиков решается врачом в зависимости от срока беременности). Информации о безопасности и эффективности использования противодифтерийной сыворотки во время беременности нет, так как соответствующие исследования во время тестирования препарата не проводились.
Стоит помнить, что прием любых медикаментов во время беременности может негативно сказаться на плоде, поэтому легче всего заранее подумать о здоровье малыша и своевременно выполнить все необходимые прививки.
источник