Определить, есть или нет заболевание у человека, не представляет трудностей. Главным вопросом здесь является вопрос — какая болезнь? Ответить на этот вопрос позволяет дифференциальная диагностика. Зачастую провести дифференциальную диагностику только одному врачу тяжело, тогда к работе привлекаются коллеги и целый арсенал современных диагностических средств.
Большое количество заболеваний имеют схожие с дифтерией симптомы. Обнаружить различия — главная задача врачей. Последствия неадекватно проведенной дифференциальной диагностики дифтерии плачевны. Развившиеся осложнения заболевания могут привести к смерти больного.
Качественно проведенная дифференциальная диагностика дифтерии позволяет установить единственно верный диагноз и назначить адекватное лечение.
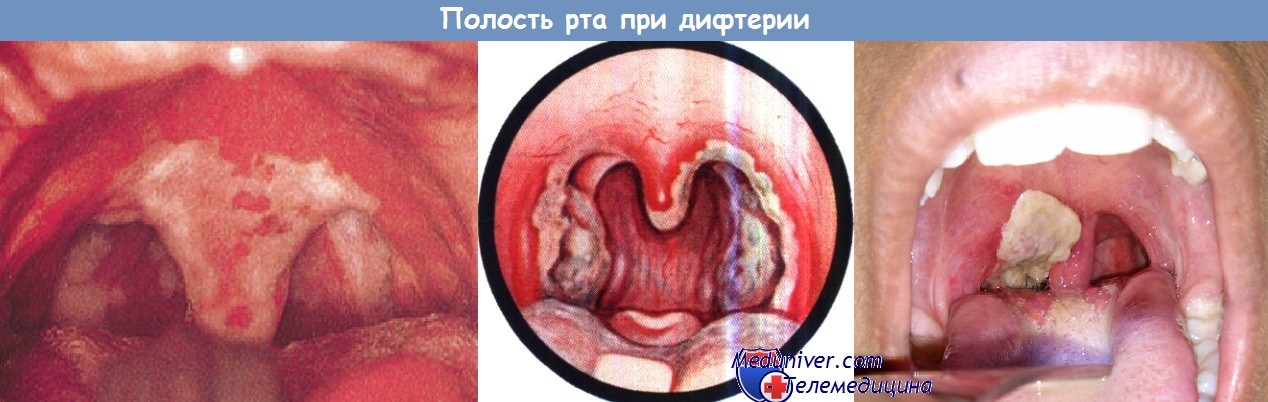
Рис. 1. Пленки грязно-белого цвета, расположенные на миндалинах, небных дужках, язычке и мягком небе — классический признак дифтерии. Они плотные, выступают над поверхностью слизистой оболочки, снимаются шпателем с трудом.
Причиной дифтерии является дифтерийная палочка, вырабатывающая экзотоксин, определяющий целый комплекс клинических проявлений данного заболевания. Симптомы дифтерии определяются локализацией инфекционного процесса, иммунным статусом больного и степенью выраженности отравления организма токсическими продуктами возбудителей. Дифтерией болеют преимущественно дети в возрасте 2 — 6 лет. 90% и более всех случаев заболевания составляет дифтерия зева. Значительно реже — гортани, носа и дыхательных путей. В единичных случаях регистрируется дифтерия глаз, кожи, половых органов, ран и ушей.
Дифференциальная диагностика дифтерии основывается на данных клинических проявлений, так как лабораторная диагностика длится достаточно долго.
Катаральная и островчатая формы дифтерии составляют до 67% всех форм заболевания. Они часто напоминают катаральную и лакунарную ангины.
При локализованной форме дифтерии отмечаются изменения, во многом сходные со стрептококковой ангиной. Постепенное начало ангины, отсутствие признаков интоксикации (головной, мышечно-суставной боли и ознобов), непродолжительная температура тела (2 — 3 суток), наличие пленчатых налетов, которые шпателем снимаются с трудом, выраженный отек окружающих тканей и склонность к длительному течению должны рассматриваться, как подозрительные на дифтерию.
- Высокая температура тела, боль в горле и явления интоксикации скорее свидетельствует об ангине. Вялость, сонливость, адинамия и артериальная гипотензия — характерные симптомы дифтерии. Симптомы интоксикации, характерные для большинства инфекционных заболеваний (ознобы, головная боль, мышечные и суставные боли) для дифтерии не характерны.
- Налеты при ангинах плоские, редко выходят за пределы органа, белесоватой окраски, снимаются шпателем легко, без труда растираются на предметном стекле . Обнаженная поверхность никогда не кровоточит. Налеты при дифтерии плотные и толстые, грязно-серого цвета, возвышаются над уровнем слизистой оболочки и часто распространяются на область небных дужек, язычка и мягкого неба. При попытке отделить пленки, поврежденное место начинает кровоточить. Чем больше пленки пропитываются кровью, тем они темнее. Дифтерийные пленки имеют плотную консистенцию, на предметном стекле не растираются, в воде не растворяются и тонут.
При островчатой форме дифтерии налеты располагаются в виде островков вне лакун.
Рис. 2. На фото слева лакунарная ангина. Справа — дифтерия зева.
Рис. 3. На фото сочетание флегмонозной и фиброзной ангины. Единая белесоватая пленка захватывает миндалину и выходит за ее пределы.
Начало герпетической ангины гриппоподобное. Появляется насморк и симптомы интоксикации. При воздействии вирусного агента под эпителием задней стенки глотки, мягком небе, небных дужек и миндалин появляются пузырьки, содержащие жидкость светлого цвета. Вокруг них находится венчик красного цвета. Со временем пузырьки лопаются. Иногда места локализации пузырьков изъязвляются и нагнаиваются. Болезнь сопровождается сильными болями в горле. Гнойные пробки и налеты на миндалинах отсутствуют. Часто в патологический процесс вовлекается слизистая оболочка полости рта.
Рис. 4. На фото слева герпетическая ангина. Справа — дифтерия зева.
В начальный период заболевания, когда еще отсутствует отек подкожной жировой клетчатки, токсическая форма дифтерии зева протекает под маской гриппа.
Ассиметричный отек мягких тканей ротоглотки ошибочно принимают за паратонзиллит или паратонзилярный абсцесс. При паратонзиллитах больные возбуждены, кожа лица у них гиперемирована. Боли в горле сильные, часто иррадиируют в нижнюю челюсть или ухо, носят пульсирующий характер и усиливаются при глотании. Отмечается болезненность и ограничение при открывании рта. Выраженное слюнотечение. Налеты на миндалинах отсутствуют. Небная дужка, язычок и мягкое небо на стороне поражения гиперемированы. Мягкое небо нависает над сводом. Миндалина на стороне поражения смещается к центру. Изо рта исходит гнилостный запах.
При токсической форме дифтерии зева больные адинамичные, заторможены, бледные. Боль в горле умеренная. Открывание рта безболезненно. Сухость во рту. Ткани ротоглотки отекшие, резко гиперемированы, имеют синюшный оттенок.
Рис. 5. На фото паратонзиллит.
Спастическими явлениями проявляются острый эпиглотит, ларинготрахеобронхит, аспирация инородных тел, окологлоточный и заглоточный абсцесс, папиллома гортани, гемангиома и лимфангиома. Тщательно собранный анамнез и внимательное обследование больного помогут правильно установить диагноз.
Инфекционный мононуклеоз начинается остро и протекает с явлениями выраженной интоксикации и очень высокой температуры тела. Заболевание протекает с явлениями тонзиллита. Воспаление миндалин протекает под маской катаральной, лакунарной и язвенно-некротической ангины, при которой образуются фибринозные пленки, напоминающие дифтерийные. Миндалины при мононуклеозе покрываются не плотными крошкообразными налетами. Они легко снимаются шпателем. Слизистая оболочка под налетами не изменена. Отличительной особенностью мононуклеоза является полиаденит. Поражаются многие группы лимфоузлов, а при дифтерии — только региональные. При мононуклеозе всегда увеличивается печень и селезенка, в крови регистрируется выраженный лимфоцитоз, появляются атипичные мононуклеары. Реакция на гетерофильные антитела положительная.
Рис. 6. На фото справа инфекционный мононуклеоз, слева — дифтерия зева.
Скарлатина всегда начинается остро, внезапно. Заболевание протекает с выраженными симптомами интоксикации. «Пылающий зев» (резкая гиперемия) — ведущий симптом скарлатины зева. В лакунах определяется незначительное количество гноя. В первые сутки заболевания на теле больного на фоне выраженной гиперемии появляется обильная точечная сыпь.
Рис. 7. На фото слева ангина при скарлатине. «Пылающий зев» (резкая гиперемия) — ведущий симптом скарлатины зева. На фото справа сыпь при скарлатине.
Легкая форма дифтерии носа у лиц частично иммунизированных проявляется симптомами простуды. Инородные тела в носу, синуситы, аденоидиты и врожденный сифилис часто протекают с выделениями из носа серозно-кровянистого или гнойного характера, что так же характерно для дифтерии носа.
Дифтерию глотки следует дифференцировать от фарингита, вызванного стрептококками. Стрептококковый фарингит протекает с более сильными болями и высокой температурой тела. Нельзя исключить одновременное течение стрептококкового фарингита и дифтерии гортани.
Рис. 8. На фото слева острая катаральная ангина. Отмечается гиперемия области боковых валиков и гортани. На фото справа вид гортани при дифтерии. Пленчатый налет — отличительная особенность заболевания.
При лейкозе и агранулоцитозе в ряде случаев отмечается увеличение миндалин и тогда заболевания необходимо дифференцировать с распространенной формой дифтерии зева. Для агранулоцитоза и острого лейкоза характерно длительное течение и лихорадка с большими размахи суточной температуры, ознобами и обильным потоотделением. Через неделю развивается некротический тонзиллит. На теле появляется геморрагическая сыпь, в крови — характерные для каждого из заболеваний характерная картина крови.
Инфекционный паротит проявляется отеком подкожной клетчатки вокруг подчелюстных и околоушных слюнных желез. Слюнные железы увеличиваются в размерах и приобретают тестоватую консистенцию. При пальпации околоушной железы ощущается боль позади и впереди мочки уха (симптом Филатова). При осмотре определяется покраснение и отек слизистой оболочки вокруг выводного протока железы (симптом Мурсона). Открывание рта и жевание твердой пищи вызывает сильную боль. Зев спокоен.
При дифтерии развивается отек подкожной жировой клетчатки шеи. Для интоксикации 1-й степени характерно распространение отека до первой шейной складки, 2-й степени — распространение отека до ключицы, 3-й степени — распространение отека ниже ключицы.
Рис. 9. На фото слева отек подкожной жировой клетчатки вокруг подчелюстных и околоушных слюнных желез при эпидемическом паротите. На фото справа отек подкожной жировой клетчатки шеи при дифтерии.
Заболевание туляремией начинается с появления болей и першения в горле, затруднения при глотании. Миндалины чаще увеличиваются с одной стороны и покрываются серовато-белым налетом. Далее на миндалинах появляются язвы, которые заживают очень медленно. Язвы могут появляться на нижней губе, мягком небе и полости рта. Дно язв покрывается желтовато-серым налетом, не спаянным с подлежащими тканями.
Острый тонзиллит при сифилисе может возникать в первичный и вторичный периоды заболевания. При этом на небной миндалине образуется первичная сифилома (твердый шанкр), которая может протекать в дифтериеподобной форме, когда на пораженном участке образуются фибринозные налеты. Сифилитическая язва всегда резко ограничена от окружающих тканей. Ее края инфильтрированы, обрываются круто. На дне появляется сальный налет. Подтверждает диагноз реакция Вассермана.
Рис. 10. На фото тонзиллит при сифилисе.
Опухолевый процесс часто протекает с распадом тканей миндалины. Подтверждает диагноз биопсия.
Рис. 11. На фото рак горла в начальной стадии.
Туберкулезные язвы зева в настоящее время встречаются крайне редко. Язвы располагаются на мягком небе, небных дужках, задней стенке глотки и миндалинах. Они имеют бледно-розовую окраску, края подрыты, поверхность язв покрывает гнойный налет.
Данный вид ангины чаще имеет одностороннее поражение. Выраженные изменения не соответствуют общему удовлетворительному состоянию больного. Заболевание начинается с небольшой боли в горле, которая вскоре становится очень сильной. Миндалины покрываются желтоватым налетом, похожим на стеариновые пятна. Налеты округлой формы, имеют мягкую консистенцию, иногда распространяются на переднюю дужку, окружены воспалительным ободком, легко снимаются шпателем. На месте удаленной пленки обнажается кровоточащая поверхность. При длительном течении заболевания язвенный дефект захватывает глубокие ткани. Изо рта исходит гнилостный запах. Увеличенные лимфоузлы часто малоболезненные. Подтверждает диагноз обнаружение симбиоза спирохеты полости рта и веретенообразной палочки.
Рис. 12. На фото ангина Симановского-Плаута-Венсана. Миндалины покрыты желтоватым налетом, похожим на стеариновые пятна.
источник
Код по МКБ-10: A36 — дифтерия.
Код по МКБ-10: A36.0 — дифтерия глотки.
Код по МКБ-10: A36.1 — дифтерия носоглотки.
Код по МКБ-10: A36.2 — дифтерия гортани.
Код по МКБ-10: A36.3 — дифтерия кожи.
Код по МКБ-10: A36.8 — другая дифтерия.
Код по МКБ-10: A36.9 — дифтерия без уточнения.
Выделяют две клинические формы заболевания:
1. Локальную, доброкачественную глоточную.
2. Первично-токсическую, злокачественную.
а) Симптомы дифтерии. Заболевание характеризуется легкими продромальными симптомами, после которых температура тела повышается до 38°С, но не выше 39°С.
Отмечается легкая болезненность при глотании и часто выраженная тахикардия, нёбные миндалины умеренно гиперемированы и отечны, покрыты белыми или серыми бархатистыми пленками, которые, сливаясь, выходят за границы миндалин, переходя на нёбные дужки и мягкое нёбо, и плотно фиксированы к нему.
Пленки отделяются с трудом, оставляя кровоточащую поверхность. Отмечаются резко выраженные отек, болезненность и уплотнение лимфатических узлов яремно-двубрюшной системы. Выдыхаемый больным воздух имеет характерный «ацетоновый» запах. У 60% больных поражается глотка, включая нёбные миндалины, в 8% случаев помимо этой локализации поражается также гортань. Часто отмечается альбуминурия.
б) Микробиология. Заболевание вызывается дифтерийной палочкой Corynebacterium diphtheriae и передается контактным, воздушно-капельным путем либо через инфицированную слюну или выделения из носа. Инкубационный период длится 3-5 дней. При локализованных формах заболевания поражение ограничивается миндалинами, полостью носа, гортанью или раной.
При генерализованной форме заболевание имеет прогрессирующее течение и сопровождается интоксикацией.
Отмечается изъязвление тканей. Форсированное оттеснение языка позволяет увидеть надгортанник (пленки на нем отсутствуют).
в) Диагностика. Диагноз основывается на:
1) бактериологическом исследовании соскоба с миндалин и слизистой оболочки глотки; результаты исследования псевдомембран с окрашиванием по Граму можно получить в течение 1 ч;
2) результатах посева, которые становятся известны не ранее чем через 10 ч;
3) выделении возбудителя в культуре (окончательный диагноз) через 2-8 дней;
4) наличии с трудом снимающихся пленок, распространяющихся за пределы миндалин. О выявлении заболевания следует оповестить санитарно-эпидемиологическую службу.
г) Дифференциальный диагноз. Неспецифический тонзиллит, инфекционный мононуклеоз, ангина Венсана, кандидоз, агранулоцитоз, лейкоз и сифилис.
д) Лечение дифтерии. При первом же подозрении на дифтерию (по возможности до результатов бактериологического исследования) больного следует изолировать и лечить внутримышечным введением антисыворотки в дозе 200-500 МЕ/кг после предварительной аллергологической пробы с антитоксином для исключения аллергии.
В тяжелых случаях вводят высокую дозу сыворотки (1000 МЕ/кг) под прикрытием антибиотиков. Кроме того, назначают бензилпенициллин вначале в дозе 2 млн ЕД 3 раза внутривенно или эритромицин в течение 14 дней
Лечение включает постельный режим, тщательный уход за полостью рта. компрессы на шею, меняемые несколько раз в день, и паровые ингаляции. Защитное действие иммунизации дифтерийным токсином проявляется лишь через несколько недель.
е) Осложнения. К осложнениям дифтерии относятся симптомы интоксикации, сердечно-сосудистая недостаточность, геморрагический нефрит, паралич мягкого нёба в результате полиневрита, обструкция дыхательных путей, возможность асфиксии. Часть населения является носителями возбудителя заболевания.
Обычно экскреция вирулентных форм дифтерийной палочки прекращается черев несколько дней. Однако носители остаются источником заражения в течение многих месяцев и лет. Поэтому необходим бактериологический контроль, пока трехкратное исследование с интервалом 1 нед. не даст отрицательный результат.
Бактерионосителей следует лечить антибиотиками и полосканиями дезинфицирующими растворами. Если искоренить таким образом инфекцию не удается, выполняют тонзиллэктомию, а у детей и аденоидэктомию для удаления источника инфекции.
источник
Дифтерия — острое инфекционное заболевание, протекающее при явлениях интоксикации, воспалительного процесса в зеве, глотке, реже в гортани, трахее, носу и других органах с образованием налетов, сливающихся с некротизированной тканью пораженных слизистых оболочек.
При токсических формах поражаются сердце и периферическая нервная система.
Впервые описал клинические признаки дифтерии сирийский врач Аретей Канпадокииский в I в. н. э., и на протяжении нескольких веков дифтерию называли «сирийской болезнью» или «сирийскими язвами». В XVII в. дифтерию называли «garatillo» (петля палача), так как болезнь часто заканчивалась смертью от удушья. В Италии, начиная с 1618 г., дифтерия была известна под названием «болезнь дыхательной трубки», или «удушающей болезни». Для спасения больных уже тогда применяли трахеотомию. «Крупом» дифтерию гортани начали называть в XVIII в. В 1826 г. французский врач Вrеtonneau дал полное описание клинических проявлений дифтерии, которую он назвал «дифтеритом», отметив идентичность дифтеритической и крупозной пленки и доказав, что задушение при дифтерии связано с узостью гортани ребенка. Он же разработал трахеотомию. Его ученик А.Труссо (A.Trousseau) на основании наблюдений, сделанных во время эпидемии дифтерии в Париже в 1846 г., назвал эту болезнь «дифтерия», что подчеркивало значение общих явлений этого острого инфекционного заболевания. В 1883 г. Е.Клебс (E.Klebs) обнаружил возбудителя дифтерии в срезах дифтерийной пленки, а в 1884 г. Ф.Лефлер (F.Loffler) выделил его в чистой культуре. В 1888 г. П.Ру (P.Roux) и Н.Иерсен (N.Jеrsen) получили специфический токсин, а в 1890 г. И.И.Орловский обнаружил в крови больного человека антитоксин и, наконец, в 1892 г. Я.Ю.Бардах и Е.Беринг (E.Вering) независимо друг от друга получили антитоксическую противодифтерийную сыворотку, сыгравшую огромную роль в профилактике этого заболевания.

Источником возбудителя инфекции является больной дифтерией человек или бактерионоситель токсигенной коринебактерии дифтерии. Инфекция передается воздушно-капельным путем: при кашле, чиханье, разговоре вместе с капельками слюны, мокроты, слизи возбудитель попадает в окружающую среду. Возбудитель весьма стоек во внешней среде, поэтому заражение может происходить через различные предметы, зараженные больным (белье, посуда, игрушки и др.). Больной становится заразным в последние дни инкубационного периода и продолжаег им быть в течение всего периода болезни до освобождения от возбудителя.
За последние 3-4 десятилетия в связи с проведением массовых профилактических прививок заболеваемость дифтерией и частота токсигенного бактерионосительства на территории бывшего СССР и в России резко снизились, однако единичные вспышки этого заболевания все еще возникают.

Возбудителем дифтерии является коринебактерия дифтерии (Corynebacterium diphtheriae), продуцирующая токсин, оказывающий выраженное нейротропное действие, поражающим также слизистую оболочку и подслизисгый слой различных полых органов. Имеются также нетоксигенные дифтерийные палочки, которые не опасны для человека.
Входными воротами для возбудителей инфекции обычно являются верхние дыхательные пути, но возможно их проникновение через кожу, половые органы, глаза и др. В месте внедрения коринебактерии дифтерии возникает очаг фибринозного воспаления, из которого в организм поступает выделяемый возбудителем токсин. В процесс вовлекаются близлежащие лимфатические узлы, которые увеличиваются. При токсической форме появляется отек подкожной клетчатки. После перенесенной дифтерии развивается специфический иммунитет.
Инкубационный период — от 2 до 10 дней, чаще 5 дней. В зависимости от локализации процесса наблюдается большое разнообразие клинических форм болезни. Принято различать дифтерию зева, носа, гортани, трахеи, бронхов, глаз, наружных половых органов и др.
Дифтерия зева является наиболее частой формой заболевания. Она бывает локализованной, распространенной и токсической.
Локализованная дифтерия зева характеризуется слабо выраженными симптомами интоксикации. По данным разных авторов, частота этого вида дифтерии в первой половине XX в. составляла 70-80%. Болезнь начинается общим недомоганием, слабостью, плохим аппетитом, повышением температуры тела до 38°С. По выраженности местного процесса локализованная дифтерия зева подразделяется на пленчатую, островковую и катаральную формы.
При пленчатой форме обнаруживается небольшое увеличение тонзиллярных (верхних шейных) лимфатических узлов, умеренно болезненных при пальпации. Слизистая оболочка зева легко или умеренно гиперемирована, преимущественно в области миндалин. Последние увеличены, также слегка гиперемированы, отмечается незначительная болезненность при глотании или ее отсутствие. На миндалинах появляется налет, который в первые часы заболевания напоминает густую паутинную сеть. К концу первых или на вторые сутки налет принимает характерные для дифтерии свойства: он становится серовато-белым или грязно-серым, реже желтым с гладкой блестящей поверхностью и четко очерченными краями, располагается главным образом на выпуклых поверхностях миндалин, выступает над поверхностью слизистой оболочки, плотно спаян с подлежащей тканью, удаляется с трудом, на его месте появляются мелкоточечные кровотечения (симптом кровавой росы), всегда имеет фибринозный характер.
При островковой форме на слабо гиперемированных миндалинах обнаруживают плотно спаянные с подлежащей тканью налеты.
Катаральная форма локализованной дифтерии зева проявляется умеренным увеличением миндалин и слабой гиперемией покрывающей их слизистой оболочки. При этом симптомы общей интоксикации выражены незначительно или отсутствуют, температура тела невысокая. Часто такую форму дифтерии принимают за вульгарный катаральный тонзиллит и распознают только на основании бактериологического исследования мазка, взятого с поверхности миндалин или при прогрессировании клинических проявлений дифтерии.
После введения противодифтерийной сыворотки при локализованной дифтерии зева через сутки наступает быстрое улучшение общего состояния больного, температура тела нормализуется, налеты становятся более рыхлыми, и через 2-3 дня зев очищается. Без применения сыворотки локализованная дифтерия зева может прогрессировать: налеты увеличиваются, возможен переход данной клинической формы в следующие — распространенную или токсическую. Спонтанное излечение может наступить при наиболее легких формах дифтерии зева (катаральной и островковой). При пленчатой форме в нелеченных случаях нередко развиваются осложнения (не резко выраженные сердечно-сосудистые расстройства, изолированные парезы токсигенного характера, например парез мягкого неба, иногда легкий полирадикулоневрит.
Распространенная дифтерия зева составляла в прошлом веке 3-5% от всех поражений зева. Симптомы. обшей интоксикации при ней более выражены, чем при локализованной дифтерии зева: усиливается общая слабость с появлением признаков апатии, утрачивается аппетит, спонтанная боль и боль при глотании умеренны, слизистая оболочка зева гиперемирована более ярко, чем при локализованной дифтерии зева, отек ее более значителен. Характерные пленчатые налеты распространяются на другие участки зева, глотки и язычок.
В нелеченных случаях или при позднем введении сыворотки чаще наблюдаются характерные для дифтерии осложнения. В настоящее время распространенная дифтерия зева встречается редко.
Токсическая дифтерия зева иногда развивается из локализованной дифтерии зева, но чаще возникает с самого начала, приобретая выраженные признаки общей интоксикации. Чаще поражает детей в возрасте от 3 до 7 лет. В этом же возрасте возникают наиболее тяжелые ее формы. Дифтерийный круп при токсической дифтерии зева встречается главным образом у детей 1-3 лет, однако его появление не исключено и в более старшем возрасте и даже у взрослых.
Токсическая дифтерия зева обычно достигает полного развития на 2-3-й сутки, причем явления могут прогрессировать еще в течение 1-2 сут, несмотря на введение больших доз противодифтерийной сыворотки, после этого признаки ее идут на убыль. Начинается бурно с высокой температуры тела (39-40°С), может наблюдаться повторная рвота. Пульс частый, нитевидный, дыхание учащенное, поверхностное, лицо бледное. Отмечаются общая слабость, вялость, апатия, реже возбуждение и бред. Тонзиллярные лимфатические узлы значительно увеличены, болезненны; вокруг них появляется отек подкожной клетчатки, который иногда распространяется на значительное расстояния (книзу до сосков, кзади — на верхнюю часть спины, вверх — на область щек). Отек мягкий, тестообразный, безболезненный, на шее образует 2-3 и более толстые складки. Кожа над отеком не изменена.
Одним из самых ранних и характерных признаков токсической дифтерии зева является отек мягких тканей зева, никогда не возникающий в такой выраженной степени при вульгарных фарингитах и тонзиллитах. Иногда при таком отеке ткани миндалин и мягкого неба смыкаются, почти не оставляя просвета; дыхание при этом становится шумным, напоминающим храп во время сна, голос — гнусавым, измененного тембра, прием пищи резко затруднен. Гиперемия слизистой оболочки зева чаще носит застойный характер с резко выраженным синюшным оттенком, но может быть и более яркой. Налет в первые часы тонкий паутинообразный, затем более плотный, грязно-серый, быстро распространяющийся за пределы миндалины на мягкое и твердое небо, боковые стенки глотки. Нередко процесс распространяется на носоглотку; в этом случае рот открыт, дыхание становится храпящим, появляются обильные серозные стекловидные выделения из носа, раздражающие кожу в области преддверия носа и верхней губы.
Токсическая дифтерия зева в зависимости от распространенности отека подкожной клетчатки (служащего критерием классификации), коррелирующего но своей величине с тяжестью болезни, разделяется на три степени в зависимости от распространение отека: I — до второй шейной складки, II — до ключицы и III — ниже ключицы. Наиболее тяжелые признаки общей интоксикации, доходящие до сопорозного состояния, наблюдаются при III степени токсической дифтерии зева.
В зависимости от тяжести интоксикационного синдрома и степени выраженности патоморфологических изменений токсическая дифтерия зева подразделяется на субтоксическую, гипертоксическую и геморрагическую формы.
При субтоксической форме описанные выше признаки проявляются в рередуцированном виде. Гипертоксическая дифтерия начинается бурно с высокой температурой тела, повторной рвотой, бредом, судорогами. При этом местные проявления дифтерии могут быть умеренными. Явления общей интоксикации при данной форме преобладают над морфологическими изменениями; наблюдаются адинамия, затемненное сознание, выраженная слабость сердечной деятельности с гемодинамическими нарушениями, сопор, переходящий в кому. Смерть наступает в течение первых 2-3 сут.
Геморрагическая форма характеризуется присоединением к клинической картине токсической дифтерии (чаще III степени) геморрагических явлений. Налеты приобретают геморрагический оттенок, пропитываются лизированной кровью, появляются кровоизлияния под кожу, носовые, глоточные, пищеводные, желудочные, кишечные, маточные и другие кровотечения. Как правило, при этой форме заболевание заканчивается смертью, даже несмотря на своевременно предпринятое и правильное лечение.
Осложнения при дифтерии зева возникают главным образом при токсической ее форме. К ним относятся миокардиты (слабость сердечной деятельности, изменения ЭКГ, ФКГ и др.), моно- и полиневриты, проявляющиеся периодически возникающими параличами мягкого неба (открытая гнусавость, попадание жидкой пищи в нос), глазных мышц (косоглазие, диплопия), мышц конечностей и туловища, а также нефротоксический синдром (белок в моче, явления уремии, почечные отеки). Нередко при тяжелых формах дифтерии развивается воспаление легких, обычно стрептококковой этиологии.
Дифтерия взрослых нередко принимает атипичное течение и напоминает лакунарную ангину, что нередко вводит в заблуждение лечащего врача и затрудняет диагностику. У взрослых возможно возникновение и токсической формы дифтерии.

источник
Паротит эпидемический — широко распространенное вирусное заболевание, поражающее преимущественно слюнные железы, другие органы эндокринной системы и нервную систему.
Этнология. Возбудитель относится к роду парамиксовирусов В естественных условиях патогенен только для людей. Обладает тропизмом к железистой и нервной ткани. На электронных микрограммах проявляется в виде сферических и нитевидных структур. Обладает гемагглютинирую-щей активностью в отношении эритроцитов человека, некоторых животных. Малоустойчив к действию ряда физических и химических факторов, инакти-вируется при температуре 55—60 °С в течение 20 мин. При низких температурах сохраняется в течение нескольких недель и месяцев, что обусловливает возможность возникновения зимних вспышек. Для культивирования вируса в лабораторных условиях используются куриные эмбрионы, клеточные культуры.
Эпидемиология. Источником инфекции является больной человек Заболевание передается капельным путем, не исключена возможность заражения через предметы обихода, игрушки, инфицированные слюной больного. Вирус обнаруживается в слюне в конце инкубационного периода на 3—8-й день болезни, после чего выделение возбудителя прекращается. Заболеваемость, как правило, носит’ эпидемический характер. Нередко наблюдаются стертые, клинически бессимптомные формы. В этом случае бальные особенно опасны для окружающих. Максимум заболеваемости приходится на холодное время года (декабрь — март) и постепенно снижается к весне. Летом отмечаются лишь спорадические случаи.
Вспышки нередко носят локальный характер, заболевание распространяется постепенно. Особенно подвержены заболеванию дети в возрасте от 3 до 15 лет, но болеют и взрослые. Инфекция оставляет после себя стойкий иммунитет. Повторные заболевания встречаются редко.
Патогенез. Входными воротами инфекции являются слизистая оболочка верхних дыхательных путей, миндалины. Проникая в кровь, вирус разносится по всему организму, сосредоточиваясь главным образом в слюнных, поджелудочной, половых железах, нервной системе, вызывая развитие не только паротита, но и орхита, панкреатита, менингита, менингоэнце-фалита, энцефалита. Возможно выделение вируса из крови уже на ранних этапах развития болезни. Вирус выделяется из крови и слюнных желез, а также из ткани поджелудочной железы, яичек, спинномозговой жидкости. Генерализация вируса в организме приводит к многообразию клинических форм заболевания. Патоморфологические изменения слюнных желез характеризуются мононуклеарной клеточной инфильтрацией стромы и дистрофическими изменениями железистого эпителия. Аналогичные явления могут наблюдаться в поджелудочной железе, яичках, молочной железе. Возможны острые воспалительные изменения в вилочковой и щитовидной железах, а также в печени по типу серозного гепатита.
Клиника. Инкубационный период продолжается от 3 до 35 дней, в среднем 16 дней. Заболевание протекает по типу острой инфекции с коротким продромальным периодом, в течение которого отмечаются недомогание, упадок сил, ухудшение аппетита, познабливание, головная боль У детей начальный период может сопровождаться повторной рвотой, судорожными подергиваниями, менингеальными явлениями. Спустя 1—2 дня повышается температура, появляются чувство напряжения и тянущая боль в околоушной области, шум и звон в ушах, боль при жевании Впереди ушной раковины появляется быстро распространяющаяся припухлость, заполняющая ретро-мандибулярное пространство. В течение ближайших дней припухлость заметно увеличивается и достигает полного развития на 5—6-й день болезни Мочка >ха оттопыривается, приподнимается кверху и кпереди, что придает больному вид, типичный для этой инфекции. Кожа над пораженной железой растянута, лоснится. Припухлость упругой консистенции, малоболез-нена на ощупь. Больной с трудом раскрывает рот, говорит приглушенным голосоч с носовым оттенком.
Спустя 2—5 дней припухлость нередко появляется и на противоположной стороне, что сопровождается ухудшением общего состояния, повышением температуры, усилением болезненности при жевании, понижением слюноотделения При осмотре зева иногда удается увидеть набухание слизистой оболочки у выхода околоушного протока, однако этот симптом нельзя рассматривать как специфический, поскольку он встречается и при других заболеваниях.
Кроме околоушных могут поражаться и другие слюнные железы: под-нижнечелюстные и подъязычные. Наблюдаются сочетанные формы с одновременным вовлечением в патологический процесс околоушных, подчелюстных и подъязычных желез. Местные явления сопровождаются лихорадкой. Температура остается повышенной в течение 5—7 дней, затем снижается по типу ускоренного лизиса. Выраженной патологии внутренних органов обычно не наблюдается. Иногда, особенно у взрослых, отмечается брадикардия; описаны случаи заболевания, сопровождающиеся миокардитом, эндокардитом Размеры печени и селезенки, как правило, не увеличены. В крови наблюдаются лейкопения, иногда лейкоцитоз, относительный лим-фо- и моноцитоз, клетки Тюрка, СОЭ повышена. Моча нормальная, изредка наблюдается умеренная альбуминурия.
Дифференциальный диагноз. Типично протекающий эпидемический паротит обычно не вызывает особых диагностических сомнений. Они могут возникать при наличии идентичных клинических признаков, присущих другим нозологическим формам. Отек в области подчелюстных лимфоузлов, распространяющийся на шею и ниже ключицы, напоминает дифтерию. Отличительным признаком является картина зева, появление трудно снимаемых налетов на миндалинах при дифтерии, на фоне тяжелого общего состояния, интоксикации, нарастающей слабости сердечной деятельности.
Припухлость в области шейных лимфатических узлов, напоминающая эпидемический паротит, может наблюдаться у больных периодонтитом, для которого характерны инфильтрация и отечность в области челюсти. Для периодонтита типична припухлость десны и резкая болезненность кариозного зуба К гипертрофии подчелюстной железы может привести закупорка ее выводных протоков. В этом случае наблюдается рецидивирующее течение слюннокаменной болезни, протекающей при нормальной температуре, наличии боли при жевании, снижении саливации на стороне пораженной железы
При распознавании эпидемического паротита необходимо учитывать особенности этой инфекции у взрослых, у которых болезнь протекает тяжелее, чем у детей: более выражена интоксикация, продолжи! ельнее лихорадочный период, чаще возникают осложнения. У 10—20 % больных мужчин поражаются половые железы. В этих случаях на 4-и день, реже на 2-й неделе болезни быстро возникает повторная волна лихорадки, температура достигает 39—41 °С, заметно ухудшается общее состояние, появляется боль в яичке, иррадиирующая в паховую область и поясницу. Чаще наблюдается односторонний процесс с преимущественным поражением правого яичка, увеличение его в 2—3 раза и более. Иногда удается пальпировать плотный болезненный придаток, что позволяет говорить о развитии острого эпидидимита. Увеличенное яичко начинает уменьшаться и вскоре приобретает нормальные размеры. Орхит может повлечь за собой расстройство сперматогенеза, особенно при двустороннем процессе, привести к снижению репродуктивной и половой функции. Возможны случаи оофорита у молодых женщин, перенесших тяжелую форму паротита.
Появление боли в надчревной области, тошноты и рвоты, метеоризма, повышенные показатели диастазы в крови и моче позволяют заподозрить острый панкреатит, наблюдающийся у 2—4 % больных. У взрослых реже, чем у детей, поражается центральная нервная система. Во время отдельных эпидемических вспышек иногда встречаются менингит и менингоэнцефалит.
Клинические варианты болезни в виде поражения половых желез, центральной нервной системы, поджелудочной железы, их сочетанные формы иногда проявляются и без предшествующего увеличения слюнных желез. Обычно у таких больных устанавливается диагноз серозного менингита, орхиэпидидимита, панкреатита невыясненной природы. В этих случаях большое значение приобретают тщательно собранный эпидемиологический анамнез, а также лабораторные исследования, подтверждающие вирусную этиологию заболевания.
Легкие формы эпидемического паротита, ограничивающиеся едва заметной припухлостью в околоушной области и мало нарушенным общим состоянием больных, могут быть диагностированы при помощи серологических методов исследования (РСК и РТГА). Комплементсвязывающие антитела появляются уже спустя неделю после начала болезни и затем продолжают нарастать. Целесообразно исследование парных сывороток.
За эпидемический паротит может быть ошибочно принят гнойный лимфаденит, отличающийся резкой болезненностью и плотностью при пальпации, покраснением кожи над участком поражения, высокой температурой, лейкоцитозом. Вторичный гнойный паротит может возникнуть как осложнение основного заболевания — тифа, лептоспироза и других инфекций, сопровождающихся пониженной саливацией. При дифференциальной диагностике следует также помнить о дифтерии, туберкулезе, периостите, паратонзиллите, ангинозно-бубонной форме туляремии, токсическом паротите при отравлениях ртутью, свинцом, йодом. Может возникнуть необходимость в разграничении эпидемического паротита с такими редко встречающимися болезнями, как саливагландулез эпидемический, болезнь Мцку-лича, увеопаротит, характеризующимися хроническим течением и склонностью к рецидивам. В отличие от вторичного паротита слюнные железы при эпидемическом паротите не нагнаиваются.
источник
Первые воспоминания о дифтерии описаны в работах врачей до нашей эры. Она была описана как «язва глотки, вызывающая смерть», «удушливая болезнь», сирийская болезнь. Заболевание характеризуется образованием плотных фибриновых пленок на слизистых оболочках, которые тяжело отрываются и начинают кровоточить. Болезнь осложняется развитием асфиксии (удушья), что нередко приводит к летальному исходу. В связи с плановой вакцинацией, количество зарегистрированных случаев дифтерии значительно уменьшилось.
- фебрильная или субфебрильная температура тела, которая держится около двух-трех дней;
- боль в горле;
- равномерное увеличение небных миндалин;
- покраснение слизистой оболочки ротоглотки с синюшным оттенком;
- пленчатый налет, фибринозного характера, плотный, блестящий, сероватого цвета, расположен на одной или двух миндалинах в виде островков либо же сплошной пленки;
- отек миндалин, слизистой оболочки ротоглотки;
- регионарное увеличение поднижнечелюстных лимфоузлов;
- головная боль;
- общая слабость;
- нарушение аппетита;
- рвота;
- бледность кожи;
- увеличение частоты сердечных сокращений.
Дифтерией называют заболевание, которое вызывается штаммами дифтерийной палочки, способными продуцировать токсины. Болезнь характеризуется аэрогенным (воздушно-капельным) механизмом передачи, развитием фибринозного воспаления в месте ворот инфекции, синдромом интоксикации. Для недуга свойственны осложнения со стороны сердечно-сосудистой, нервной и мочеполовой системы.
Бактерия, вызывающая дифтерию, называется палочка Лёффлера или Corynebacterium diphtheriae. Бактерии стойкие во внешней среде. В дифтерийных наслоениях, слюне, на игрушках они сохраняются до двух недель. В воде и молоке хранятся около двадцати дней. Микробы чувствительны к действию высоких температур, дезинфицирующих средств и антибиотиков.
Дифтерия – чистый антропоноз. Это означает, что инфекцией болеют только люди. Очаг инфекции – больной человек или бактерионоситель. Особую опасность несут люди со скрытыми и атипичными формами инфекции.
Наиболее распространенный способ передачи – аэрогенный. Воздух в окружении больного и носителя особо интенсивно насыщается палочками Лёффлера во время кашля, чихания, разговора, крика и плача ребенка. Здоровые люди заражаются инфекцией, если находятся на расстоянии до двух метров от очага инфекции. Менее интенсивно заболевание распространяется через предметы быта. Возможен контактно-бытовой путь передачи – через игрушки, посуду, белье. Дифтерийные бактерии попадают туда из воздуха и часто заносятся руками при локализации местного процесса на слизистых рта, носа, глаз. В отдельных случаях возможен пищевой путь передачи. Однако он встречается редко. Описаны редчайшие случаи возникновения дифтерии ран либо другой необычной локализации. Они отображают попадание возбудителя из воздуха на поверхность открытой раны.
Развитию заболевания способствуют две группы факторов. Первая – экзогенные (вне человеческого организма). Это токсин палочки ЛЁффлера, который обладает такими свойствами:
- Его действие направлено на клетки-мишени. Это слизистые оболочки, кардиомиоциты (мышечная ткань сердца), клетки нервной системы, почечная ткань.
- Термостабильность – токсин стойкий к действию высоких температур. Повышенная температура тела никак не влияет на жизнедеятельность бактерий.
- Свойство стимулировать иммунный ответ.
- Токсин чувствителен к действию противодифтеритической сыворотки. И этот факт активно применяется в лечении болезни.
Дифтерийный токсин — один из сильнейших токсических веществ в природе. Он лишь уступает ботулотоксину и столбнячному токсину.
Вторая группа – эндогенные факторы, которые относятся к особенностям человеческого организма. Это проживание в очаге инфекции, отсутствие вакцинации или нарушение календаря прививок. Также повышенный риск болезни имеют люди с ослабленным иммунитетом – приобретенными или врожденными иммунодефицитами.
Входящие ворота для инфекции – слизистые оболочки ротоглотки, носа, гортани. Реже – глаз, половых органов, раны и ожоговые поверхности. Возбудитель попадает туда и начинает активное размножение, выделяя экзотоксин. Токсин попадет во внутриклеточное пространство и вызывает развитие фибринозного воспаления.
Воспаление бывает двух видов: дифтеритическое (развивается в ротоглотке, раневой поверхности) и крупозное (характерно для гортани и трахеи). Если на этом этапе не предпринимать меры и не начинать лечение – развивается токсинемия (циркуляция токсина коринебактерии в кровеносном русле). Впоследствии возникают осложнения: поражение надпочечников, почек, сердечно-сосудистой системы, периферических нервов.
Дифтерию классифицируют за несколькими пунктами. Во-первых, по месту локализации очага:
- Дифтерийное поражение ротоглотки.
- Воспаление дыхательных путей.
- Поражение носоглотки (аденоидит).
- Дифтерия носа, глаз, ушей.
- Образование фибринозных пленок на коже и репродуктивных органах.
- Комбинированная форма.
К атипичным формам дифтерии относятся следующие:
- Субклиническая (клинические проявления отсутствуют, но лабораторные показатели подтверждают диагноз).
- Дифтерия ротоглотки катаральная.
- Дифтерия ротоглотки гипертоксическая.
- Дифтерия носа катаральная, катарально-эрозивная.
- Дифтерия глаза катаральная.
- Дифтерия кожи пустулезная, панариций, флегмона, паронихий.
| Классификация дифтерии по степени тяжести | |||
 |  |
| Дифтерия зева с локализацией дифтерийных пленок на язычке | Распространенная форма дифтерии зева |
Токсическая дифтерия зева может быть первичной или развиваться из распространенной формы заболевания. В первом случае она начинается остро, а во втором — постепенно. Токсическая дифтерия всегда имеет тяжелое течение. Отмечаются выраженные головная боль, сонливость, апатия, адинамия, бледность кожи, сухость во рту (у детей — многократная рвота и боль в животе), высокая температура тела (39,5—41,0 °С), боль в горле при глотании, застойно-синюшного цвета гиперемия и резко выраженный отек миндалин (миндалины полностью закрывают зев), покрытых грубым пленчатым налетом, распространяющимся на окружающие ткани ротоглотки. Углочелюстные лимфатические узлы увеличены до 3,5—4,0 см в диаметре и болезненны. Вокруг них отмечается отек подкожной клетчатки, распространяющийся на другие области шеи, а иногда и на грудную клетку.
Дифтерия зева у привитых. У людей, подвергавшихся прививкам, дифтерия зева протекает в легкой (локализованной) форме и в значительной мере атипично. Температура тела повышается до субфебрильного уровня. Налет на миндалинах хотя и носит пленчатый характер, снимается легко и не оставляет после себя дефекта ткани. В части случаев он расположен не на поверхности миндалин, а исходит из лакун. Однако и в этих случаях налет имеет плотную консистенцию и не растворяется в воде.
Дифтерия зева, вызванная сочетанной со стрептококками инфекцией, имеет острое начало с ознобом, ломотой в суставах, сопровождается выраженной интоксикацией (возбуждение, головная боль, отсутствие аппетита, гиперемия лица), фебрильной лихорадкой, острым тонзиллитом со значительной (как и при ангине) болью в горле при глотании, яркой гиперемией тканей ротоглотки, отчетливой болезненностью при пальпации углочелюстных лимфатических узлов. Только пленчатый фибринный (плотной консистенции, не тонущий в воде) налет на миндалинах клинически отличает эту форму дифтерии от ангины.
Осложнения. Чаще всего осложненное течение патологического процесса наблюдается при дифтерии зева (в основном при распространенной и токсической формах) и при дифтерии гортани. При дифтерии зева, как правило, регистрируются инфекционно-токсический миокардит, инфекционно-токсические параличи, инфекционно-токсический нефроз. Неврологические осложнения характеризуются тем, что в первую очередь (уже на 2-й нед. с момента заболевания) поражаются те нервные стволы, которые ближе к воротам инфекции (III, VI, VII, IX и X пары черепно-мозговых нервов). На 4—6-й неделе в патологический процесс вовлекаются отдаленные нервные проводники. В результате развиваются вялые параличи мышц туловища и конечностей. Наибольшую опасность для жизни больных представляют парезы и параличи гортанных, дыхательных межреберных мышц и диафрагмы. Дифтерия гортани у взрослых людей осложняется острой дыхательной недостаточностью, в основном при распространенной форме заболевания. Наряду с описанным выше, при выполнении операции трахеостомии у этих больных может наступить внезапная остановка дыхания с летальным исходом.
Диагноз и дифференциальный диагноз. Большая продолжительность лабораторных (микробиологических) исследований на дифтерию, а также низкая их результативность обязывают вести раннюю диагностику заболевания на основании преимущественно клинических данных. Только катаральная форма болезни, не имеющая специфических проявлений, диагностируется при выделении токсигенных коринебактерий дифтерии из материала, взятого из патологического очага, проявляющегося катаральным характером воспалительного процесса. Кардинальным признаком типичной дифтерии является пленчатый фибринного характера налет на пораженных тканях (пленчатый тонзиллит — при дифтерии зева, пленчатый ларингит — при дифтерии гортани, пленчатый конъюнктивит — при дифтерии глаза и т. д.). Локализованную дифтерию зева следует дифференцировать с ангиной (островчатую дифтерию — с фолликулярной, а пленчатую — с лакунарной формами заболевания), инфекционным мононуклеозом, токсическую дифтерию зева — с перитонзиллитом и перитонзиллярным абсцессом.
Лечение. Терапевтические мероприятия при дифтерии в первую очередь должны предусматривать нейтрализацию и удаление из организма дифтерийного токсина, прекращение его продукции, а также коррекцию вызванных им нарушений различных органов и систем. Они должны начинаться немедленно и осуществляться по всем правилам неотложной помощи и интенсивной терапии. Неотложная медицинская помощь включает внутримышечное введение всем больным дифтерией 2 000 000 ЕД бензилпенициллина. В случаях задержки эвакуации бензилпенициллин вводят повторно через 4 ч. Всем больным дифтерией также вводят парентерально преднизолон (при локализованной форме болезни — 30 мг, при распространенной — 60 мг, при токсической — 90—240 мг). Больным токсическими формами дифтерии зева также применяют противодифтерийную сыворотку (40 000—100 000 ME). Во время эвакуации продолжают мероприятия неотложной помощи.
Лечение больных дифтерией проводят в специализированном стационаре.
Реконвалесценты после дифтерии выписываются из стационара после полного клинического выздоровления и прекращения выделения возбудителей заболевания (при наличии двух отрицательных посевов слизи из ротоглотки и носа, выполненных не ранее, чем через 14 дней после исчезновения клинических проявлений болезни с интервалом в 2—3 дня). Носителей токсигенных коринебактерий выписывают также после получения 2 отрицательных результатов бактериологических исследований, сделанных не ранее, чем через сутки после окончания лечения с перерывом в 2—3 дня.
Прогноз. При катаральной и локализованной формах дифтерии, как правило, наступает полное выздоровление.
При распространенной и токсической дифтерии зева, а также при дифтерии гортани в определенной части случаев наблюдается летальный исход. Особенно часто он регистрируется у людей, страдающих сопутствующими соматическими болезнями, а также хроническим алкоголизмом.
Профилактика и мероприятия в очаге. Основным способом профилактики дифтерии являются прививки дифтерийным анатоксином. Согласно действующему в нашей стране прививочному календарю, их выполняют в следующие сроки: в 3-месячном и в 1,5-годовалом возрастах (трехкратно с интервалом в 30—40 дней), а также в 6, 11 и 16 лет. Ревакцинацию осуществляют находящимся в неблагополучных по этой инфекции регионах, а также при появлении в организованных коллективах повторных случаев заболевания дифтерией. При эпидемическом неблагополучии также проводят бактериологическое обследование контактных лиц и подвергают санации носителей токсигенных коринебактерий.
«Заболевания, повреждения и опухоли челюстно-лицевой области»
под ред. А.К. Иорданишвили
источник
