В допрививочный период проявления эпидемического процесса всецело определялись естественными процессами иммунизации населения в результате циркуляции возбудителя дифтерии. Эти проявления характеризовались:
— многолетней цикличность с периодом в 5 – 8 лет;
— осеннее – зимней сезонностью;
— преимущественным поражением детей до 5 лет, с сохранением на более низком уровне заболеваемости детей 6 – 10 лет;
— незначительной заболеваемостью взрослых.
В современных условиях при наличии высокоэффективных средств иммунопрофилактики проявления эпидемического процесса зависят от полноты использования средств прививочной профилактики.
Мировой опыт свидетельствует, что при правильной организации прививочного дела и налаженном эпидемиологическом надзоре наблюдается не только предупреждение заболеваний, но и прекращение циркуляции токсигенных коринебактерий на отдельных территориях – региональная ликвидация дифтерии.
К 1976 в стране заболеваемость по сравнению с допрививочным периодом снизилась почти в 1000 раз и до 1991 – 1992 года заболеваемость в отдельных регионах отсутствовала, а на остальных территориях не превышала нескольких случае на 100 000 населения.
Только в 1994 – 1995 году в результате проведенной органами и учреждениями здравоохранения и госсанэпидслужбы организационной и практической работы по совершенствованию вакцинопрофилактики и государственного санитарно – эпидемиологического надзора позволила достичь положительных результатов в борьбе с дифтерией – снижения заболеваемости и смертности.
ЗА 10 месяцев число больных с дифтерией по сравнению с аналогичным периодом 1995 года сократилось в 2,6 раз и составило 11722 против 30284, у детей соответственно 3761 и 10247. Это стало возможным в результате повышения уровня коллективного иммунитета среди населения:
— охват прививками детей до 1 года возрос до 92,6 %;
— охват прививками взрослых составил 83 %.
« Повзросление » дифтерии, начавшееся в 80 – 90 годы произошло в результате низкого уровня специфического антитоксическогго иммунитета взрослых. Причинами этого явления было:
— отсутствие прививок в детстве;
— утрата поствакцинального иммунитета после иммунизации нативным дифтерийным анатоксином;
— отсутствие « естественной иммунизации » за счет уменьшения заболеваемости и сокращения циркуляции токсигенных коринебактерий дифтерии в последние годы.
С тех пор охват прививками продолжает медленно но увеличиваться, что в свою очередь ведет к дальнейшему снижению заболеваемости.
Вместе с тем эпидемическая обстановка по дифтерии в ряде регионов продолжает оставаться довольно сложной; наиболее высокий уровень заболеваемости регистрируется в Магаданской области — 63,7 чел. на 100 000 населения, Псковской области 29,7; Республиках Карелия, Коми; Ленинградской и Иркутской областях.
Характерно не только возникновение отдельных заболеваний за счет завоза, но и внутренне формирование стойких очагов дифтерийной инфекции.
До настоящего времени остается недостаточным охват прививками; в целом по стране он составляет 77 % против 95 % установленного уровня.
В 26 субъектах РФ не достигнут 80 % охват прививками взрослого населения.
Известно, что антитоксический иммунитет, создаваемым современными вакцинами, не является абсолютным препятствием к инфицированию токсигенными коринебактериями дифтерии. Привитые против дифтерии защищены от действия дифтерийного токсина, определяющего тяжесть течения болезни и возможность смертельного исхода. Вместе с тем, привитые против дифтерии люди могут перенести эту инфекцию в форме носительства токсигенных коринебактерий или легких ( локализованных ) форм. В редких случаях у привитых могут развиваться и токсические формы дифтерии ( субтоксические или токсические 1 степени ) , не представляющие опасность для жизни, и их доля не должна превышать 5 – 6 %.
Закономерной клинической особенностью дифтерии у неиммунных лиц стало наличие тяжелых форм болезни и даже многочисленных летальных исходов. Самая высокая летальность наблюдалась среди взрослых 30 – 49 лет и детей до 5 лет т.е. лиц наименее защищенных от дифтерии.
Современная возрастная структура заболевших характеризуется основной заболеваемостью взрослого населения в возрасте 30 – 50 лет, на них приходится 65 % заболевших, и около половины из них не привиты от дифтерии. Значительна и практически равная заболеваемость в группах 5 – 8 , 15 – 19 и 20 – 29 лет – 7 – 8 %.
Взрослое население оказалось незащищенным от дифтерии и от него в эпидемический процесс были вовлечены дети, которые не имели антитоксического иммунитета из – за медицинских противопоказаний или других причин отвода от прививок.
В результате накопления большой массы неимунных взрослых и детей эпидемический процесс дифтерии активизировался, приняв характер не только спорадической, но в отдельных случаях эпидемической заболеваемости в виде вспышек в семьях, в коллективах детей и взрослых. Например
В профессионально — социальной структуре взрослых заболевших можно выделить следующие группы:
1. Лица бмж и социально дезадаптированные личности.
- Работники транспорта, торговли.
- Работники сферы обслуживания, медицинские работники, педагоги.
- Лица проживающие в общежитиях.
- Учащиеся ПТУ, техникумов, студенты вузов.
Несвоевременная диагностика приводит к поздним срокам госпитализации больных, осуществляемой подчас в связи не с подозрением на дифтерию, по тяжести состояния больных. В результате имеет место ретроспективная диагностика дифтерии после развития осложнений или на секционном столе. Поэтому наблюдается высокий коэффициент тяжести заболевания – более 30 % и летальности.
Важное значение в борьбе с дифтерией имеет эпидемиологический надзор, целью которого является:
— оценка эпидемической ситуации по дифтерии;
-разработка эпидемиологически обоснованных мероприятий, направленных на снижение заболеваемости и предупреждение формирования групповых заболеваний, тяжелых токсических форм дифтерии и летальных исходов.
Эпидемиологический надзор за дифтерийной инфекцией представляет собой постоянное наблюдение за эпидемическим процессом, и включает в себя:
— наблюдение за уровнем иммунизации;
— серологический контроль за состоянием антитоксического иммунитета, который определяют реакцией пассивной гемагглютинации ( РПГА );
— слежение за циркуляцией возбудителя дифтерии, включающее изучение его биологических свойств: биовар, уровень токсинообразования, особенности генетической структуры;
— оценка эпидемической ситуации, эффективности проводимых мероприятий и прогнозирование. Уровень спорадической заболеваемости при достижении уровня коллективного иммунитета по данным ВОЗ не должен превышать 0,2 – 0,3 чел. на 100 000 населения. Дифтерия должна протекать в виде легких локализованных форм или носительства. Тяжелые формы не должны превышать 5 – 6 %. Неблагоприятными прогностическими признаками являются:
— повышенный уровень заболеваемости;
— низкий уровень охвата прививками ( менее 80 % ) детей, подростков и взрослых в каждой возрастной группе;
— летальные исходы, наличие тяжелых форм;
— низкий уровень противодифтерийного иммунитета ( число лиц с титром антител 1 : 10 и менее у детей, подростков и взрослых более 20 % от числа обследуемых лиц ).
4. Профилактические и противоэпидемические мероприятия при дифтерии.
Основными методами предупреждения дифтерии является:
— вакцинопрофилактика, направленная на третью звено эпидемического процесса, т.е. на создание невосприимчивости населения к этой инфекции. У привитых против дифтерии вырабатывается антитоксический иммунитет, который защищает от токсических форм дифтерии;
— проведение противоэпидемических мероприятий по локализации очага инфекции.
Важным элементом в общей системе предупреждения дифтерии является стандартное определение случая заболевания дифтерией и выявление больных и носителей токсигенных коринебактерий дифтерии. Окончательный диагноз устанавливается при наличии налета и лабораторного подтверждения. Сочетание нескольких типичных признаков является показанием для начала специфической терапии.
Каждый случай заболевания дифтерией или подозрение на это заболевание , носительство токсигенных коринебактерий подлежит регистрации и учету.
В настоящее время для профилактики дифтерии выпускаются следующие прививочные препараты:
— адсорбированная коклюшно – дифтерийно – столбнячная вакцина ( АКДС );
— адсорбированная дифтерийно – столбнячный анатоксин ( АДС );
— адсорбированный дифтерийно – столбнячный анатоксин с уменьшенным содержанием антигенов ( АДС – М );
— адсорбированный дифтерийный анатоксин с уменьшенным содержанием дифтерийного антигена ( АД – М ).
Для лечения дифтерии выпускаются противодифтерийный сыворотки.
Согласно календарю прививок первичная иммунизация детей проводится АКДС – вакциной трехкратно с интервалом в 1,5 месяца, начиная с 3 месяцев ( 3, 4,5, 6 мес.). Ревакцинации осуществляется трижды в 20 месяцев, в 7 и 14 лет.
Взрослым ревакцинация осуществляется каждые 10 лет с момента последней ревакцинации.
Персональную ответственность за планирование, организацию, проведение, полноту охвата и достоверность учета профилактических прививок, а также своевременное представление отчетов о них в ЦГСЭН несет главный врач ЛПУ.
Каждый ребенок, подросток и взрослый имеют право обратиться в ЛПУ для проведения профилактической прививки против дифтерии и получить «сертификат профилактических прививок» ( Ф 156/е-93).
Пропуск одной прививки не влечет за собой повторения всего цикла, вакцинация продолжается так, как если бы необходимый интервал был сохранен. Используются вакцины, рекомендованные для данного возраста.
Учетными документами для регистрации профилактических и иммунологических проб у детей являются:
— карта профилактических прививок ф. № 063/у;
— история развития ребенка ф. .№ 112/у;
— медицинская карта ребенка ф. № 026/у;
у школьников Амбулаторная карта больного ф. № 025/у;
— для подростков и взрослых журнал учета профилактических прививок ф. № 064/у;
— для взрослых сертификат профилактических прививок ф. 156/е – 93.
Мероприятия в очаге дифтерийной инфекции осуществляются с цклью:
— выявление больных с дифтерией и лиц с подозрением на эту инфекцию;
— выявление носителей токсигенных штаммов;
— лиц с патологией Лор – органов;
— лиц, не защищенных против дифтерии.
При получении экстренного извещения эпидемиолог обязан в течении 24 часов провести эпидемиологическое обследование очага, с заполнением карты 357/у, обозначить границы очага, определить круг контактных и назначить все необходимые противоэпидемические мероприятия.
Больные дифтерией или с подозрением на нее, а также носители токсигенных коринебактерий должны быть госпитализированы в боксы ил специализированные отделения инфекционных больниц. Лечение больных проводят в соответствии с методическими указаниями Минздрава России. Носители нетоксигенных коринебактерий не подлежат госпитализации и лечению антибиотиками. Они допускаются во все коллективы.
Мероприятия в отношении контактирующих лиц в очаге дифтерийной инфекции проводятся медицинскими работниками лечебно – профилактических учреждений. Контактными являются лица находившиеся до выявления больного или носителя в предыдущие 7 дней в тесном м интимном общении:
— проживающие в коммунальной квартире или общежитии;
— половые партнеры или лица имевшие интимные контакты с больным или носителем токсигенных коренебактерий дифтерии;
— лица работающие с больным или носителем в одном помещении;
— медицинские работники имевшие контакт с больным или носителем токсигенных коренебактерий дифтерии. Медицинское наблюдение за ними устанавливается на срок 7 дней.
— бактериологическое обследование, не позднее 48 часов после изоляции больного или носителя;
— в течении первых 3 дней осмотр отолярингологом.
В случае выявления носителей токсигенных коренебактерий дифтерии среди контактирующих лиц бактериологическое обследование повторяют до прекращения выявления носителей в этом очаге.
Серологическому обследованию в очаге подлежат только лица, имевшие непосредственный контакт с больным или носителем при отсутствии документального факта подтверждения проведения им прививок против дифтерии.
— не привитых против дифтерии лиц;
— детей и подростков, у которых наступил срок очередной вакцинации или ревакцинации;
— взрослых лиц, у которых при серологическом исследовании обнаружены низкие титры дифтерийных антител в РПГА ( менее 1 : 20 ) или содержание дифтерийного токсина менее 0,03 МЕ/мл.
Заболевание дифтерией любой формы у непривитых детей расценивается как первая вакцинация, у получивших до заболевания одну прививку – как вторая вакцинация. Дети и подростки привитые против дифтерии и переболевшие легкой формой не подлежат дополнительной прививке после заболевания, а в дальнейшем по календарю. Переболевшие в тяжелой форме должны быть привиты препаротом в дозе 0,5 мл через 6 месяцев.
Сложившаяся в нашей стране довольно сложная эпидемическая ситуация по дифтерии ставит перед отечественным здравоохранением сложную задачу по борьбе с этой инфекционной болезнью. В развитых странах мира довольно успешно реализуется программа РПИ, целью которой является полное искоренение этого грозного заболевания. В РФ в соответствии с программой « Вакцинопрофилактика » дифтерия должна быть ликвидирована к 2-005 году.
Врачи разных специальностей и специалисты профилактической медицины должны в совершенстве знать эпидемиологию и профилактику дифтерии с тем чтобы успешно претворять в жизнь нормативные документы Минздрава и Федеральную программу посвященную борьбе с этим тяжелым заболеванием.
Доцент кафедры инфекционных болезней с эпидемиологией
источник
Рефераты по медицине
Эпидемиология и профилактика антропонозных заболеваний с аэрозольным механизмом передачи. Эпидемиология и профилактика дифтерии, эпидемиологический надзор
Самарский государственный медицинский университет
Кафедра инфекционных болезней с курсом эпидемиологии
Заведующий кафедрой инфекционных болезней
по эпидемиологии для студентов 5 курса медико – профилактического и лечебного факультетов доцента кафедры инфекционных болезней, кандидата медицинских наук Б.Г.Перевозчикова.
Тема: Эпидемиология и профилактика антропонозных заболеваний
с аэрозольным механизмом передачи.
Эпидемиология и профилактика дифтерии,
Обсуждена на заседании ПМК кафедры
1. Дифтерия и её клинико – эпидемиологические характеристики.
2. Факторы и механизм развития эпидемического процесса при дифтерии.
2.1. Источники возбудителя инфекции.
2.2. Механизм передачи при дифтерии и восприимчивость организма.
3. Проявления эпидемического процесса и особенности санитарно-эпидемиологического надзора при дифтерии.
4. Профилактические и противоэпидемические мероприятия при дифтерии.
1. Беляков В.Д., Яфаев Р.Х. Эпидемиология.- М.:Медицина,1989.
2. Эпидемиология /Под ред. И.И. Елкина.- М.: Медицина, 1979.
3. Ющук Н.Д., Жогова М.А., Бушуева В.В., В.Н. Эпидемиология. М.: Медицина, 1993.
4. Шляхов Э.Н. Практическая эпидемиология / Кишинев: Штиница, 1991.
5. Черкасский Б.Л. Инфекционные и паразитарные болезни человека (справочник эпидемиолога)// — М.: Медицинская газета, 1994. С. 510 – 515.
6. Кипайкин В.А. Дезинфектология. Ростов на Дону: Феникс, 2003.
7. Медицинская микробиология /Под ред. В.Б. Сбойчакова.- С.-П., 1998.
8. Санитарно – эпидемиологические правила СП 3.1.1.1295 – 03. Профилактика дифтерии. М.: Минздрав РФ, 2003.
9. Приказ министерства здравоохранения РФ № 36 от 3.02.1997. « О совершенствовании мероприятий по профилактике дифтерии ».
10. Санитарно-эпидемиологические правила СП 3.1./3.2.1379-03
«Общие требования по профилактике инфекционных и паразитарных болезней»
11. Эпидемиологический надзор за дифтерийной инфекцией. Методические указания. МУ 3.1.1082 – 01.
1. Полилюкс с набором светосхем.
1. Перечень вакцин отечественного и зарубежного производства, применяемых для профилактики дифтерии.
2. Характеристика вакцин, применяемых для профилактики дифтерии в РФ.
3. Система эпидемиологического надзора за дифтерийной инфекцией.
4. Вакцинация взрослых от дифтерии.
2. Технические средства обучения:
Одним из наиболее значимых инфекционных заболеваний относящихся к группе аэрозольных антропонозов в современных условиях является дифтерия.
Название болезни дифтерия (лат. diphthera – пленка) обусловлено наличием характерного патогомоничного симптома при этом заболевании, связанного с поражением верхних дыхательных путей.
Дифтерия известна с давних лет, первое достоверное описание этой болезни принадлежит древнегреческому врачу Аретею, жившему в 1 веке нашей эры. Эта инфекция описывалась под разными названиями: египетская или сирийская болезнь, чумная язва глотки, злокачественная ангина, удушающая болезнь. С XVIII по настоящее время применяется термин «круп» при поражении гортани. Родина дифтерии Азия откуда она распространилась по всему Земному шару.
Несмотря на давность и повсеместную распространенность, в самостоятельную нозологическую единицу дифтерия была выделена в 20 годах XIX века французскими учеными Бретони и Трусе.
Возбудитель дифтерии был открыт в 1883 году Клебсом, а в следующем эти данные были подтверждены Лёфлером выделением чистой культуры бактерий дифтерии и изучением некоторых их свойств.
Клинические проявления дифтерии проявляются патологическими изменениями в организме соответствующих локализаций и обусловлены главным образом интоксикацией дифтерийным токсином.
Инкубационный период составляет в среднем 5 – 10 дней.
В нашей стране на фоне довольно низкой заболеваемости с начала 90 годов прошлого столетия отмечалось резкое увеличение количества больных с многократным увеличением смертности от этой болезни вплоть до 1995 года.
Сложившееся в середине 1990-х годов положение с дифтерией в России является следствием недооценки необходимости постоянного проведения противодифтерийных мероприятий, главным образом иммунизации.
Существенный перелом в эпидемии дифтерии произошел в 1995 г. число больных сократилось на 10%, в 1996 г. — на 62%, в 1997 г. — на 66%, причем снижение заболеваемости отмечается на всех административных территориях страны. На 44-х территориях регистрировалось от 1 до 6 случаев заболеваний, на 33-х территориях дифтерией не заболел ни один ребенок.
Таких результатов удалось добиться при осуществлении комплекса противоэпидемических мероприятий, в первую очередь профилактических прививок. В 1996 г. впервые охват прививками детей раннего возраста составил более 90%. В стране привито против дифтерии 97 млн. человек, в том числе 70.8 млн. взрослых, или 83% от их общей численности
Традиционно это заболевание считалось « детской инфекцией », однако события последних лет опровергли это положение. Смертность в период высокой заболеваемости отмечалась в основном среди взрослого населения.
С 1977 года в мире вступила в силу РПИ – расширенная программа иммунизации, предложенная ВОЗ, резко снизить или искоренить полиомиелит, коклюш, дифтерию, столбняк, корь, туберкулез (6 инфекций). Прививки против этих инфекций являются обязательными для населения многих развитых стран и для нашей страны.
В РФ, в соответствии с мировым и отечественным опытом противоэпидемической работы, принята федеральная целевая программа «Вакцинопрофилактика», которая предусматривает к 2005 году ликвидацию полиомиелита, снижение заболеваемости дифтерией и корью до единичных случаев, коклюшем до 5 случаев на 100 000 населения.
- Дифтерия и её клинико – эпидемиологические характеристики.
Дифтерия – острое антропонозное инфекционное заболевание с аэрозольным механизмом передачи, вызываемое коринобактериями дифтерии и характеризующееся явлениями фиброзного воспалительного процесса многочисленных локализаций в организме, значительной интоксикацией и тяжелыми осложнениями.
Проявления дифтерии разнообразны и зависят от локализации процесса и его тяжести.
Наиболее серьёзные и тяжелые осложнения при дифтерии обусловлены действием на организм дифтерийного токсина — миокардит, паралич мышцы сердца, паралич дыхательных мышц и диафрагмы, невриты.
Заболевание относится к 1 классу – инфекционные и паразитарные болезни, классификации болезней используемой в РФ.
По месту внедрения и локализации возбудителя в организме человека различают дифтерию зева, дифтерийный круп, дифтерию носа, дифтерию редких локализаций:
1. Глаз. 2. Наружных половых органов. 3. Кожи. и др. локализаций. Дифтерия кожи встречается преимущественно в странах с жарким климатом.
Важной эпидемиологической характеристикой дифтерии является бактерионосительство, котороеобеспечиваетналичие резервуара инфекции и обеспечивает постоянную циркуляцию возбудителя, способствуя возникновению эпидемических очагов инфекции.
В соответствии с международной классификацией ВОЗ дифтерия делят на следующие клинические формы:
А. По локализации местного процесса: Дифтерия миндалин
Назофарингеальная дифтерия (дифтерийный назофарингит и дифтерийный фарингит)
Дифтерия переднего отдела носа
Дифтерия другой локализации
Целесообразно степень тяжести дифтерии оценивать не по величине отека на шее, а по выраженности общего токсикоза, характеру, сроку появления и тяжести осложнений.
В соответствии с этим можно выделить следующие варианты течения дифтерии:
Как отдельную клиническую форму выделяют бактерионосительство.
С. По распространенности процесса:
Локализованная дифтерия — при этом процесс не выходит за пределы одного анатомического образования
Распространенная — процесс переходит на окружающие ткани
Комбинированная — отмечается сочетание поражения различной локализации
Д. По характеру в месте поражения:
Таким образом, дифтерия является очень серьезной проблемой современного здравоохранения России, которая обусловлена:
— довольно высокой заболеваемостью, которая остается несмотря на проводимую противоэпидемическую работу;
— тяжестью течения заболевания, многочисленными и серьёзными осложнениями со стороны жизненоважных органов и систем и возможностью формирования бактерионосительства;
— значительной летальностью, не только детей и взрослых несмотря на возможности современного лечения;
— высокими материальными затратами, которые обуславливают борьбу с дифтерией, только один национальный календарь прививок чего стоит.
2. Факторы и механизм развития эпидемического процесса при дифтерии.
Взаимодействие многочисленных, неоднородных и изменяющихся популяций возбудителя заболевания и людей характеризует разнообразие проявлений дифтерии и определяет биологический фактор эпидемического процесса.
Возбудитель дифтерии – палочка Лефлера – относится к роду Corynebacterium. Это полиморфная неподвижная палочка, не образующая спор и капсул. Гр +, факультативный аэроб, плохо растет на обычных питательных средах, для её искусственного культивирования необходимы среды, содержащие кровь или сыворотку крови.
Популяции дифтерийных бактерий неоднородны по культуральным, биохимическим свойствам, антигенной структуре, отношению к коринефагам.
В 1931 английские исследователи во время работы на одной из эпидемий дифтерии обратили внимание на культурально – биологические различия выделяемых бактерий. Культуры, выделяемые преимущественно при тяжелых формах дифтерии, они назвали gravis – тяжелый. От больных с легким течением, чаще выделялись культуры, которые названы – mitis – слабый. Выделялись и промежуточные формы, названные intermedius – промежуточный.
Многочисленными исследованиями установлено, что в период подъема эпидемической волны дифтерии, сопровождается резким нарастанием удельного веса культур gravis и intermedius. В условиях массовойиммунизациинаселения эта закономерность маскируется, особенно с учетом возможной изменчивости не только популяции в эпидемическом процессе, но и микропопуляции в инфекционном процессе.
Дифтерийная палочка хорошо переносит температуру ниже 0 0 С; она длительно сохраняются в слизи и слюне, даже в условиях высыхания. Дезинфицирующие средства в обычных концентрациях вызывают гибель возбудителей в течении 10 – 15 минут минут.
В процессе размножения дифтерийная палочка выделяет экзотоксин, который относится к истинным токсинам, и является основным фактором патогенности коринебактерий.
Токсин образуют только клетки, лизогенные по определению к фагам, несущим, несущим в составе своего генома ген синтеза токсина — toх+, нелизогенные клетки дифтерийный токсин не образуют. Признак токсигенности наследуется.
После введения и распространения иммунопрофилактики дифтерии циркуляция токсигенных вариантов стала уменьшаться.
В серологическом плане токсигенные варианты выделенные в 1977 – 1984 г.г. разделены на 6 серолваров, наиболее распространенные 93, 34, и 109.
Гетерогенность популяции дифтерийных бактерий по продукции дифтерийного токсина выражается в существовании токсигенных и нетоксигенных вариантов дифтерийных коринебактерий, а среди токсигенных – вариантов, различающихся по интенсивности токсигенообразования.
При бактериологической диагностике необходимо помнить о так называемых дифтероидах – палочке очень похожей морфологически на возбудителей дифтерии, которые однако экзотоксин не продуцируют, и являются непатогенными для человека.
В 1951 году было показано, что нелизогенные атоксигенные штаммы дифтерийных бактерий типа митис в результате лизогенизации фагом, выделенным из токсигенной дифтерийной культуры типа гравис, превращаются в токсигенные. Таким образом, фактические материалы свидетельствуют о механизмах изменчивости дифтерийных бактерий, близких к механизмам пиогенных стрептококков. Фаготипирование коринебактерий дифтерии применяется в эпидемиологической практике при обследовании очагов и расшифровке групповых заболеваний.
Неоднородность организма людей проявляется в неодинаковом характере реакции на внедрение возбудителя, а также в неодинаковой способности к выработке и сохранению противодифтерийного иммунитета. Дифференцируют антитоксический и антимикробный иммунитете.
От заболевания предохраняет антитоксический иммунитет. Защитным титром антитоксина считается 0,03 МЕ/мл. Антимикробный иммунитет предохраняет от проникновения коринебактрий в организм.
Характеризуя социальный фактор необходимо отметить социальную активность людей в виде миграционных процессов и процессов периодического «перемешивания» коллективов, в результате чего наблюдаются территории и коллективы эндемичные по дифтерии.
Поскольку заболевание распространено повсеместно, то природный фактор при дифтерии существенного значения не имеет.
2.1. Источники возбудителя инфекции.
Единственным источником возбудителя дифтерийной инфекции является человек:
— больной стёртой или атипичной формой;
Перечисленные источники неодинаковы по своему эпидемиологическому значению. По массивности выделения возбудителя с выраженными вирулентными свойствами ведущее место в качестве источника занимают больные дифтерией ротоглотки. Так как именно эта локализация создает наилучшие условия для выделения и рассеивания возбудителей.
Существенный вклад распространение дифтерии имеют лица со стертыми и атипично протекающими случаями болезни., которые нередко не диагностируются, не госпитализируются и выявляются в поздние сроки от момента их заболевания.
НА индивидуальном уровне возбудителя и организма человека проявляется манифестными и бессимтомными формами инфекции. Тяжесть течения заболевания при одной и той же вирулентности (токсигенности) возбудителя определяется индивидуальной резистентностью и иммунитетом. Высокий уровень антитоксического иммунитета – более 0,03 МЕ/мл защищает организм от заболевания дифтерией, но не препятствует проникновению и размножению возбудителя дифтерии на слизистых оболочках верхних дыхательных путей. За счет этого возможно носительство токсигенных коринебактерий иммунными лицами. Три взаимосвязанных признака определяют эпидемиологическое значение носителей:
— продолжительность носительства и вирулентность (токсигенность) бактерий.
Поскольку больной выделяет в окружающую среду возбудителей на протяжении всей болезни, следует особо подчеркнуть заразность любого больного дифтерией в период выздоровления. Обычная длительность носительства возбудителей в период реконвалисценции составляет 2 – 7 недель, однако описаны случаи продолжительности до 90 дней.
Существенное эпидемиологическое значение имеют здоровые бактерионосители, которые, будучи своевременно не установленными, являются источниками возбудителя дифтерии. Средняя продолжительность носительства токсигенных штаммов составляет 1,7 месяцев, в то время как нетоксигенных – 2,5 месяца. Кратковременное носительство до 10 дней установлено у 58 % носителей токсигенных штаммов и у 38, 7 % нетоксигенных.
Частота носительства токсигенных штаммов зависит от конкретной характеристики эпидемического процесса дифтерии. Так в очагах дифтерии она во много раз выше. Существенное влияние на распространение носительства частота и длительность общения с источником возбудителя инфекции: в закрытых коллективах частота носительства всегда в 2 – 3 раза выше, чем в открытых.
Исходы встречи макроорганизма с возбудителем дифтерии могут быть различными и зависят главным образом от уровня специфической защищенности организма. Наличие высокого уровня антитоксического иммунитета обеспечивает гарантированную нейтрализацию токсина в организме и дифтерийная палочка погибает и выводится из организма, который остаётся здоровым.
Другой исход наблюдается, когда уровень антитоксического иммунитета может быть достаточен для нейтрализации токсина, однако микроб в силу присущих ему факторов вирулентности приживляется и начинает редуцироваться в месте внедрения, обеспечивая так называемое «здоровое» носительство.
В случае, когда антитоксический иммунитет отсутствует или его уровень не обеспечивает нейтрализации токсина, дифтерийный микроб получает возможность размножения с выделением токсина, т.е. развивается клиническая картина дифтерии.
Носители нетоксигенных штаммов дифтерийного микроба не участвуют в эпидемическом процессе дифтерии.
2.2. Механизм передачи при дифтерии и восприимчивость организма.
Основная локализация возбудителя дифтерии на слизистой оболочке верхних дыхательных путей определяет популяционный уровень взаимодействия паразита и хозяина за счет аэрозольного механизма передачи. Главная роль при этом принадлежит воздушно – капельному пути. Возможны заражения за счет ядерной фазы аэрозоля.
Однако из – за устойчивости возбудителя в окружающей среде, например в пыли они могут сохраняться до 2 месяцев, заражение может реализоваться через различные предметы, бывшие в употреблении больного: игрушки, посуду, бельё, книги и другие вещи. Контактный и бытовой пути передачи определяют возникновение заболеваний нефарингеальной локализации.
Нельзя исключать и участие пищевого пути передачи, имеющего место, имевшего место при инфицировании пищевых продуктов, на которых происходит размножение дифтерийной палочки: молоко, кремы и т.д. Коринебактерии в продуктах питания жизнеспособны 12 – 18 дней.
При преобладании кожной формы дифтерии в тропиках признается трансмиссивная передача возбудителя с помощью мух.
Входными воротами для коринебактерий дифтерии обычно являются слизистые оболочки зева, реже – носа, гортани, редко – глаз, наружных половых органов, кожа, раневые поверхности.
Восприимчивость населения к дифтерии всеобщая. Дифтерийные антитоксические антитела, передающиеся трансплацентарно новорожденным детям, защищают их от заболевания в течении первого полугодия жизни.
У переболевших дифтерией или правильно привитых против неё людей вырабатывается антитоксический иммунитет, уровень которого является надежным критерием защищенности от этой инфекции. В довакцинальный период основная заболеваемость дифтерией регистрировалась у детей в школьном возрасте, а заболеваемость взрослых никогда не превышала 10 % общего числа заболевших.
Периодические подъёмы заболеваемости регистрировались с интервалами в 5 – 8 лет и продолжительностью от 2 до 4 лет. Характерной особенностью подъёмов заболеваемости было нарастание тяжелых токсических форм заболеваний дифтерией с регистрацией летальных исходов. В этот период существенное эпидемиологическое значение имела так называемая немая, латентная иммунизация, обеспечивающая при наличии большого количества источников инфекции существенное «проэпидемичивание» населения.
В результате взаимодействия популяции дифтерийных бактерий с коллективами людей формируется коллективная иммунологическая структура населения, а также структура населения по признаку носительства токсигенных коринебактерий. Иммунологическая структура коллектива по признаку антитоксического иммунитета сейчас определяется постановкой прививочного дела, а по признаку антимикробного иммунитета – интенсивностью циркуляции возбудителя.
3. Проявленияэпидемическогопроцессаи особенности санитарно-эпидемиологического надзора при дифтерии.
В допрививочный период проявления эпидемического процесса всецело определялись естественными процессами иммунизации населения в результате циркуляции возбудителя дифтерии. Эти проявления характеризовались:
— многолетней цикличность с периодом в 5 – 8 лет;
— осеннее – зимней сезонностью;
— преимущественным поражением детей до 5 лет, с сохранением на более низком уровне заболеваемости детей 6 – 10 лет;
— незначительной заболеваемостью взрослых.
В современных условиях при наличии высокоэффективных средств иммунопрофилактики проявления эпидемического процесса зависят от полноты использования средств прививочной профилактики.
Мировой опыт свидетельствует, что при правильной организации прививочного дела и налаженном эпидемиологическом надзоре наблюдается не только предупреждение заболеваний, но и прекращение циркуляции токсигенных коринебактерий на отдельных территориях – региональная ликвидация дифтерии.
К 1976 в стране заболеваемость по сравнению с допрививочным периодом снизилась почти в 1000 раз и до 1991 – 1992 года заболеваемость в отдельных регионах отсутствовала, а на остальных территориях не превышала нескольких случае на 100 000 населения.
Только в 1994 – 1995 году в результате проведенной органами и учреждениями здравоохранения и госсанэпидслужбы организационной и практической работы по совершенствованию вакцинопрофилактики и государственного санитарно – эпидемиологического надзора позволила достичь положительных результатов в борьбе с дифтерией – снижения заболеваемости и смертности.
ЗА 10 месяцев число больных с дифтерией по сравнению с аналогичным периодом 1995 года сократилось в 2,6 раз и составило 11722 против 30284, у детей соответственно 3761 и 10247. Это стало возможным в результате повышения уровня коллективного иммунитета среди населения:
— охват прививками детей до 1 года возрос до 92,6 %;
— охват прививками взрослых составил 83 %.
« Повзросление » дифтерии, начавшееся в 80 – 90 годы произошло в результате низкого уровня специфического антитоксическогго иммунитета взрослых. Причинами этого явления было:
— отсутствие прививок в детстве;
— утрата поствакцинального иммунитета после иммунизации нативным дифтерийным анатоксином;
— отсутствие « естественной иммунизации » за счет уменьшения заболеваемости и сокращения циркуляции токсигенных коринебактерий дифтерии в последние годы.
С тех пор охват прививками продолжает медленно но увеличиваться, что в свою очередь ведет к дальнейшему снижению заболеваемости.
Вместе с тем эпидемическая обстановка по дифтерии в ряде регионов продолжает оставаться довольно сложной; наиболее высокий уровень заболеваемости регистрируется в Магаданской области — 63,7 чел. на 100 000 населения, Псковской области 29,7; Республиках Карелия, Коми; Ленинградской и Иркутской областях.
Характерно не только возникновение отдельных заболеваний за счет завоза, но и внутренне формирование стойких очагов дифтерийной инфекции.
До настоящего времени остается недостаточным охват прививками; в целом по стране он составляет 77 % против 95 % установленного уровня.
В 26 субъектах РФ не достигнут 80 % охват прививками взрослого населения.
Известно, что антитоксический иммунитет, создаваемым современными вакцинами, не является абсолютным препятствием к инфицированию токсигенными коринебактериями дифтерии. Привитые против дифтерии защищены от действия дифтерийного токсина, определяющего тяжесть течения болезни и возможность смертельного исхода. Вместе с тем, привитые против дифтерии люди могут перенести эту инфекцию в форме носительства токсигенных коринебактерий или легких (локализованных) форм. В редких случаях у привитых могут развиваться и токсические формы дифтерии (субтоксические или токсические 1 степени), не представляющие опасность для жизни, и их доля не должна превышать 5 – 6 %.
Закономерной клинической особенностью дифтерии у неиммунных лиц стало наличие тяжелых форм болезни и даже многочисленных летальных исходов. Самая высокая летальность наблюдалась среди взрослых 30 – 49 лет и детей до 5 лет т.е. лиц наименее защищенных от дифтерии.
Современная возрастная структура заболевших характеризуется основной заболеваемостью взрослого населения в возрасте 30 – 50 лет, на них приходится 65 % заболевших, и около половины из них не привиты от дифтерии. Значительна и практически равная заболеваемость в группах 5 – 8, 15 – 19 и 20 – 29 лет – 7 – 8 %.
Взрослое население оказалось незащищенным от дифтерии и от него в эпидемический процесс были вовлечены дети, которые не имели антитоксического иммунитета из – за медицинских противопоказаний или других причин отвода от прививок.
В результате накопления большой массы неимунных взрослых и детей эпидемический процесс дифтерии активизировался, приняв характер не только спорадической, но в отдельных случаях эпидемической заболеваемости в виде вспышек в семьях, в коллективах детей и взрослых. Например
В профессионально — социальной структуре взрослых заболевших можно выделить следующие группы:
1. Лица бмж и социально дезадаптированные личности.
Работники транспорта, торговли. Работники сферы обслуживания, медицинские работники, педагоги. Лица проживающие в общежитиях. Учащиеся ПТУ, техникумов, студенты вузов.
Несвоевременная диагностика приводит к поздним срокам госпитализации больных, осуществляемой подчас в связи не с подозрением на дифтерию, по тяжести состояния больных. В результате имеет место ретроспективная диагностика дифтерии после развития осложнений или на секционном столе. Поэтому наблюдается высокий коэффициент тяжести заболевания – более 30 % и летальности.
Важное значение в борьбе с дифтерией имеет эпидемиологический надзор, целью которого является:
— оценка эпидемической ситуации по дифтерии;
-разработка эпидемиологически обоснованных мероприятий, направленных на снижение заболеваемости и предупреждение формирования групповых заболеваний, тяжелых токсических форм дифтерии и летальных исходов.
Эпидемиологический надзор за дифтерийной инфекцией представляет собой постоянное наблюдение за эпидемическим процессом, и включает в себя:
— наблюдение за уровнем иммунизации;
— серологический контроль за состоянием антитоксического иммунитета, который определяют реакцией пассивной гемагглютинации (РПГА);
— слежение за циркуляцией возбудителя дифтерии, включающее изучение его биологических свойств: биовар, уровень токсинообразования, особенности генетической структуры;
— оценка эпидемической ситуации, эффективности проводимых мероприятий и прогнозирование. Уровень спорадической заболеваемости при достижении уровня коллективного иммунитета по данным ВОЗ не должен превышать 0,2 – 0,3 чел. на 100 000 населения. Дифтерия должна протекать в виде легких локализованных форм или носительства. Тяжелые формы не должны превышать 5 – 6 %. Неблагоприятными прогностическими признаками являются:
— повышенный уровень заболеваемости;
— низкий уровень охвата прививками (менее 80 %) детей, подростков и взрослых в каждой возрастной группе;
— летальные исходы, наличие тяжелых форм;
— низкий уровень противодифтерийного иммунитета (число лиц с титром антител 1: 10 и менее у детей, подростков и взрослых более 20 % от числа обследуемых лиц).
4. Профилактические и противоэпидемические мероприятия при дифтерии.
Основными методами предупреждения дифтерии является:
— вакцинопрофилактика, направленная на третью звено эпидемического процесса, т.е. на создание невосприимчивости населения к этой инфекции. У привитых против дифтерии вырабатывается антитоксический иммунитет, который защищает от токсических форм дифтерии;
— проведение противоэпидемических мероприятий по локализации очага инфекции.
Важным элементом в общей системе предупреждения дифтерии является стандартное определение случая заболевания дифтерией и выявление больных и носителей токсигенных коринебактерий дифтерии. Окончательный диагноз устанавливается при наличии налета и лабораторного подтверждения. Сочетание нескольких типичных признаков является показанием для начала специфической терапии.
Каждый случай заболевания дифтерией или подозрение на это заболевание, носительство токсигенных коринебактерий подлежит регистрации и учету.
В настоящее время для профилактики дифтерии выпускаются следующие прививочные препараты:
— адсорбированная коклюшно – дифтерийно – столбнячная вакцина (АКДС);
— адсорбированная дифтерийно – столбнячный анатоксин (АДС);
— адсорбированный дифтерийно – столбнячный анатоксин с уменьшенным содержанием антигенов (АДС – М);
— адсорбированный дифтерийный анатоксин с уменьшенным содержанием дифтерийного антигена (АД – М).
Для лечения дифтерии выпускаются противодифтерийный сыворотки.
Согласно календарю прививок первичная иммунизация детей проводится АКДС – вакциной трехкратно с интервалом в 1,5 месяца, начиная с 3 месяцев (3, 4,5, 6 мес.). Ревакцинации осуществляется трижды в 20 месяцев, в 7 и 14 лет.
Взрослым ревакцинация осуществляется каждые 10 лет с момента последней ревакцинации.
Персональную ответственность за планирование, организацию, проведение, полноту охвата и достоверность учета профилактических прививок, а также своевременное представление отчетов о них в ЦГСЭН несет главный врач ЛПУ.
Каждый ребенок, подросток и взрослый имеют право обратиться в ЛПУ для проведения профилактической прививки против дифтерии и получить «сертификат профилактических прививок» (Ф 156/е-93).
Пропуск одной прививки не влечет за собой повторения всего цикла, вакцинация продолжается так, как если бы необходимый интервал был сохранен. Используются вакцины, рекомендованные для данного возраста.
Учетными документами для регистрации профилактических и иммунологических проб у детей являются:
— карта профилактических прививок ф. № 063/у;
— история развития ребенка ф..№ 112/у;
— медицинская карта ребенка ф. № 026/у;
у школьников Амбулаторная карта больного ф. № 025/у;
— для подростков и взрослых журнал учета профилактических прививок ф. № 064/у;
— для взрослых сертификат профилактических прививок ф. 156/е – 93.
Мероприятия в очаге дифтерийной инфекции осуществляются с цклью:
— выявление больных с дифтерией и лиц с подозрением на эту инфекцию;
— выявление носителей токсигенных штаммов;
— лиц с патологией Лор – органов;
— лиц, не защищенных против дифтерии.
При получении экстренного извещения эпидемиолог обязан в течении 24 часов провести эпидемиологическое обследование очага, с заполнением карты 357/у, обозначить границы очага, определить круг контактных и назначить все необходимые противоэпидемические мероприятия.
Больные дифтерией или с подозрением на нее, а также носители токсигенных коринебактерий должны быть госпитализированы в боксы ил специализированные отделения инфекционных больниц. Лечение больных проводят в соответствии с методическими указаниями Минздрава России. Носители нетоксигенных коринебактерий не подлежат госпитализации и лечению антибиотиками. Они допускаются во все коллективы.
Мероприятия в отношении контактирующих лиц в очаге дифтерийной инфекции проводятся медицинскими работниками лечебно – профилактических учреждений. Контактными являются лица находившиеся до выявления больного или носителя в предыдущие 7 дней в тесном м интимном общении:
— проживающие в коммунальной квартире или общежитии;
— половые партнеры или лица имевшие интимные контакты с больным или носителем токсигенных коренебактерий дифтерии;
— лица работающие с больным или носителем в одном помещении;
— медицинские работники имевшие контакт с больным или носителем токсигенных коренебактерий дифтерии. Медицинское наблюдение за ними устанавливается на срок 7 дней.
— бактериологическое обследование, не позднее 48 часов после изоляции больного или носителя;
— в течении первых 3 дней осмотр отолярингологом.
В случае выявления носителей токсигенных коренебактерий дифтерии среди контактирующих лиц бактериологическое обследование повторяют до прекращения выявления носителей в этом очаге.
Серологическому обследованию в очаге подлежат только лица, имевшие непосредственный контакт с больным или носителем при отсутствии документального факта подтверждения проведения им прививок против дифтерии.
— не привитых против дифтерии лиц;
— детей и подростков, у которых наступил срок очередной вакцинации или ревакцинации;
— взрослых лиц, у которых при серологическом исследовании обнаружены низкие титры дифтерийных антител в РПГА (менее 1: 20) или содержание дифтерийного токсина менее 0,03 МЕ/мл.
Заболевание дифтерией любой формы у непривитых детей расценивается как первая вакцинация, у получивших до заболевания одну прививку – как вторая вакцинация. Дети и подростки привитые против дифтерии и переболевшие легкой формой не подлежат дополнительной прививке после заболевания, а в дальнейшем по календарю. Переболевшие в тяжелой форме должны быть привиты препаротом в дозе 0,5 мл через 6 месяцев.
Сложившаяся в нашей стране довольно сложная эпидемическая ситуация по дифтерии ставит перед отечественным здравоохранением сложную задачу по борьбе с этой инфекционной болезнью. В развитых странах мира довольно успешно реализуется программа РПИ, целью которой является полное искоренение этого грозного заболевания. В РФ в соответствии с программой « Вакцинопрофилактика » дифтерия должна быть ликвидирована к 2-005 году.
Врачи разных специальностей и специалисты профилактической медицины должны в совершенстве знать эпидемиологию и профилактику дифтерии с тем чтобы успешно претворять в жизнь нормативные документы Минздрава и Федеральную программу посвященную борьбе с этим тяжелым заболеванием.
Доцент кафедры инфекционных болезней с эпидемиологией
источник
В довакцинальный период основная заболеваемость дифтерией регистрировалась у детей в школьном возрасте, а заболеваемость взрослых никогда не превышала 10% от общего числа заболевших. Заболеваемость характеризовалась выраженной осенне-зимней сезонностью. Периодические подъемы регистрировались с интервалами в 5-8 лет и продолжительностью от 2 до 4 лет. Характерной особенностью подъемов заболеваемости было нарастание числа тяжелых, токсичных форм дифтерии с регистрацией летальных исходов. В этот период существенное эпидемиологическое значение имела так называемая немая, латентная, иммунизация, обеспечивающая при наличии большого количества источников инфекции существенное «проэпидемичивание» населения.
У лиц с достаточно высокими показателями антитоксического иммунитета регистрируется распространенное носительство дифтерийного микроба. Следовательно, помимо антитоксического, существенное значение имеет и антимикробный иммунитет, роль и значение которого при бактерионосительстве дифтерии еще предстоит изучить.
Дифтерия в силу воздушно-капельного механизма передачи ее возбудителя наиболее успешно контролируется искусственным формированием невосприимчивости населения. Благодаря осуществлению массовой иммунопрофилактики заболеваемость дифтерией в России снизилась с 1955 по 1976 г. в 987 раз. С 1977 г. в России регистрировался ежегодный рост заболеваемости дифтерией и за 1976-1984 гг. она увеличилась в 7,7 раза. С 1985 г. началось снижение заболеваемости.
Рост заболеваемости дифтерией в стране был обусловлен: 1) существенным накоплением неиммунных контингентов как среди детского (дефекты в осуществлении иммунопрофилактики, в том числе необоснованное расширение противопоказаний к профилактическим прививкам), так и среди взрослого населения (снижение искусственного иммунитета у ранее привитых недостаточно эффективными препаратами нативного дифтерийного анатоксина); 2) отсутствием эффективного естественного «проэпидемичивания» населения вследствие уменьшения в 60-70-годы циркуляции возбудителя дифтерии; 3) сохранением патогенных свойств коринебактерий дифтерии даже при их распространении среди высокоиммуиных контингентов.
Из характерных особенностей эпидемического процесса дифтерии за эти годы следует подчеркнуть рост заболеваемости в городах (75% всех зарегистрированных случаев), где преобладала заболеваемость взрослого населения, на долю которого приходилось 67,2% зарегистрированных больных. В то же время в сельских районах страны преобладала заболеваемость детей в возрасте до 14 лет.
В 1979-1984 гг. отмечалась высокая очаговость дифтерии. Крупные вспышки (до 14-19 больных) были зарегистрированы в РСФСР, Узбекской ССР. Преобладающими в сельских районах (60,5%) были «смешанные» вспышки, охватывающие разные контингента детского и взрослого населения, не ограниченные какими-либо учреждениями или предприятиями. В городах большинство вспышек дифтерии имели место среди рабочих и служащих (33,2%), учащихся школ и школ-интернатов (14,3%) и в семьях (14,3%).
Несмотря на типичное течение болезни, дифтерия была своевременно (в 1-2-й день) диагностирована только в 49,2% случаев в городах и в 57% случаев в сельских районах. Дефекты клинической диагностики дифтерии приводили, как правило, к несвоевременности проведения не только лечебных (введение антитоксической противодифтерийной сыворотки), но и противоэпидемических мероприятий.
По данным медицинской документации, среди заболевших дифтерией детей большинство как в городах (80,2%), так и в сельских районах (87,9%) являются привитыми против этой инфекции. Дифтерия у привитых детей протекает, как правило, в легкой форме и не сопровождается осложнениями. Среди правильно привитых детей в городах легкие локализованные формы составляли 91,5%, а токсические (Н-Ш степеней) — всего 1,1%. В то же время среди непривитых детей в этих же городах легкие формы зарегистрированы всего в 33,6%, а токсические (II—III степени)-в 12,8% (в 12 раз чаще, чем среди привитых детей).
источник
Крупные капли аэрозоля оседают, подсыхают и превращаются в итоге в пыль. Мелкодисперсная часть аэрозоля может часами находиться во взвешенном состоянии и перемещаться с конвекционными токами внутри помещения и проникать за его пределы через коридоры и вентиляционные ходы, их оседание происходит медленно.
С конвекционными токами воздуха при уборке помещений, движении людей и под влиянием других факторов создается вторичная пылевая фаза аэрозоля. Наиболее важным фактором формирования пылевой фазы инфекционного аэрозоля является мокрота (например, при туберкулезе), а также патологическое содержимое при дополнительной локализации возбудителя в организме (например, корочки кожных поражений). В этом случае существенное значение в формировании инфицированной пыли будет иметь белье больных.
Легкость и быстрота распространения возбудителя приводят в условиях восприимчивого коллектива к высокому уровню заболеваемости.
Высокая восприимчивость населения к этим инфекциям часто приводит к манифестации инфекционного процесса уже после первой встречи с источником инфекции, что определяет возникновение в организованных коллективах (детские сады, школы, воинские части) вспышек: например, зарегистрированы вспышки эпидемического паротита, кори, краснухи, менингококковой инфекции и др.
Наиболее поражаемые возрастные группы — дети. При этом в различных социально-бытовых условиях возрастные границы заболевших могут быть неодинаковы: дети до 2 лет, Дошкольники 3—5 лет, школьники 6 лет и старше, юноши — учащиеся техникумов, училищ, преимущественно живущие в общежитиях, призывники (18—19 лет), находящиеся на казарменном положении.
Сезонная неравномерность заболеваемости инфекциями Дыхательных путей в значительной степени определена неодинаковыми возможностями общения людей на протяжении
Схема. 8.1. ЭПИДЕМИЧЕСКИЙ ПРОЦЕСС ИНФЕКЦИЙ
ДЫХАТЕЛЬНЫХ ПУТЕЙ
Проявления эпидемического процесса ► Тип заболеваемости
вспышка эпидемия пандемия
U 3—5 лет или другие сроки
| Сезонность ц |
осенне-зимняя (зимне-весенняя)
| Возраст заболевших U, |
преимущественно детский контингент
Факторы, влияющие на заболеваемость
возрастная структура населения на конкретной административной
формирование организованных коллективов
наличие (отсутствие) средств вакцинопрофилактики
разных сезонов года. Так, формирование в осеннее время новых коллективов детей и подростков, длительное пребывание их в закрытых помещениях в условиях скученности способствуют активации аспирационного механизма передачи и возрастанию заболеваемости в осенне-зимний период.
Определенная роль в возникновении заболеваний в организованных коллективах принадлежит так называемому фактору перемешивания, например пополнение воинских частей за счет призывников, миграционные процессы на конкретной административной территории, что приводит к дестабилизации сложившейся иммуноструктуры и развитию эпидемических вспышек.
Своеобразная черта инфекций дыхательных путей — периодичность, или цикличность, эпидемического процесса при рассмотрении его многолетней динамики, что выражается в волнообразном движении, чередовании подъемов и спадов заболеваемости. При анализе причин этого явления установлена прямая зависимость его от увеличения или уменьшения числа восприимчивых к той или иной инфекции среди населения.
Возрастание доли неиммунных, высоковосприимчивых людей имеет следствием рост заболеваемости, в то время как накопление большого числа невосприимчивых иммунных лиц закономерно приводит к снижению заболеваемости. В условиях естественного развития эпидемического процесса интервал между двумя, следующими друг за другом подъемами заболеваемости определяется длительностью сформировавшегося постинфекционного иммунитета, рождаемостью и миграционными процессами. Внутренним фактором саморегуляции эпидемического процесса инфекций дыхательных путей является инфекционно-иммунологический.
В обобщенном виде проявления эпидемического процесса инфекций дыхательных путей приведены на схеме 8.1.
Противоэпидемические и профилактические мероприятия
Противоэпидемические мероприятия при этих инфекциях направлены на три составные части эпидемического процесса. В комплексе мер обязательны и первостепенны действия по выявлению и обезвреживанию источников инфекции. Раннее выявление больных и диагностика — составная часть работы участкового медицинского персонала. Однако наличие широко распространенного носительства, заразность больного уже в конце инкубационного периода, возможность стертого, атипичного течения болезни, позднее обращение больных за медицинской помощью, трудности в диагностике приводят к запаздыванию лечебных и ограничительных мероприятий.
Все перечисленное выше приводит к тому, что ограничительные меры, предпринимаемые в отношении источника инфекции, не могут оказать существенного воздействия на проявления эпидемического процесса.
Мероприятия в отношении второго звена эпидемического процесса — трудновыполнимая и не всегда результативная работа. Так, использование масок медицинским персоналом, регулярное проветривание и уборка в помещениях могут несколько ограничить, но не прервать полностью реализацию Механизма передачи возбудителя инфекции.
В отношении третьего звена эпидемического процесса проводят комплекс профилактических и противоэпидемических мероприятий, к которым можно отнести, например, введение карантина в ЛПУ, отмену массовых детских мероприятий во
время эпидемии гриппа. Проведение плановой вакцинации в рамках Национального календаря профилактических прививок и по эпидемиологическим показаниям направлено на создание невосприимчивости к инфекционной болезни (формирование коллективного иммунитета), это означает, что основной мерой борьбы с инфекциями дыхательных путей является воздействие на третье звено эпидемического процесса.
Наличие в настоящее время эффективных вакцин и рациональное их применение позволили выделить понятие инфекции, управляемые средствами иммунопрофилактики, например дифтерия, корь, эпидемический паротит, коклюш и др.
Инфекции неуправляемые — инфекционные (паразитарные) болезни, в отношении которых отсутствуют эффективные средства и методы профилактики.
Система эпидемиологического надзора за инфекциями дыхательных путей включает в себя комплексное динамическое наблюдение за проявлениями эпидемического процесса: анализ многолетней и внутригодовой заболеваемости и летальности в различных социально-возрастных группах населения; учет клинических проявлений инфекции и факторов, способствующих распространению инфекции; слежение за массивностью циркуляции возбудителя среди населения с изучением его биологических свойств; сероэпидемиологические исследования с целью выявления групп наибольшего риска заболевания с расчетом удельного веса невосприимчивых к инфекции; оценку эффективности вакцинопрофилактики.
Грипп и другие острые респираторные вирусные инфекции
Актуальность проблемы острых респираторных заболеваний (ОРЗ) определяется их повсеместным распространением, высокой контагиозностью, наступающей после перенесенной болезни аллергизацией организма переболевших с нарушением иммунного статуса, влиянием их на общую смертность. Эти инфекции наносят значительный социально-экономический ущерб.
В инфекционной патологии постоянно доминируют заболевания гриппом и другими острыми респираторными инфекциями, удельный вес которых превышает 80—90 %. В Российской Федерации ежегодно регистрируют от 2,3 до 5 тыс. случаев этих болезней в показателях на 100 тыс. населения. Из общего числа случаев временной нетрудоспособности по всем болезням на грипп и ОРЗ приходится 12—14 %, а наносимый ими экономический ущерб составляет около 90 % от всего ущерба от инфекционных болезней.
Острые респираторные инфекции вызывают возбудители, число видов которых достигает 200. К ним относят адено-, па-
рамиксо-, корона-, рино-, рео-, энтеровирусы, а также микоплазмы, хламидии, стрептококки, стафилококки, пневмококки и др. В этой ситуации представляется сложной разработка эффективных средств специфической профилактики всех ОРЗ в обозримом будущем.
Общим признаком, характеризующим возбудителей острых респираторных вирусных заболеваний, являются их малая стойкость и быстрое отмирание в окружающей среде.
С эпидемиологической точки зрения из общей группы острых респираторных инфекций следует выделить грипп в связи с его возможностью к пандемическому распространению.
Грипп — антропонозная вирусная острая инфекционная
болезнь с аспирационным механизмом передачи возбудителя.
1. Характеристика возбудителя.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Эпидемический процесс гриппа.
5. Профилактические и противоэпидемические мероприятия.
Возбудитель гриппа — РНК-содержащий вирус из семейства Orthomyxoviridae рода Influenzavirus.
По антигенной характеристике различают 3 серологических типа вируса гриппа — А, В, С.
К поверхностным антигенам вируса относятся гемагглюти- нин (Н) и нейраминидаза (N), на основе которых выделены подтипы вируса гриппа А, например H1N1, H3N2.
В отличие от вирусов типа В и С, характеризующихся более стабильной антигенной структурой, вирус типа А обладает значительной изменчивостью поверхностных антигенов. Она проявляется либо в виде антигенного «дрейфа» (частичное обновление антигенных детерминант гемагглютинина или ней- раминидазы в пределах одного подтипа, что сопровождается появлением новых штаммов вируса), либо в виде антигенного «шифта» (полное замещение фрагмента генома, кодирующего синтез только гемагглютинина или гемагглютинина и нейра- Минидазы), приводящих к возникновению нового подтипа вирусов гриппа А.
Вирусы гриппа малоустойчивы во внешней среде. Они лучше переносят низкие, отрицательные температуры и быстро
погибают при нагревании и кипячении. Отмечается высокая чувствительность вирусов гриппа к ультрафиолетовым лучам и воздействию обычных дезинфицирующих средств.
Источник инфекции при гриппе — больной человек. Заразительность его проявляется уже в конце инкубации, за несколько часов до начала болезни. В дальнейшем при развитии болезни в наибольшей степени больной опасен в первые 2—5 дней при интенсивном выделении вирусов из верхних дыхательных путей. В редких случаях период заразительности может удлиняться до 10-го дня болезни. Как источник инфекции наиболее опасны больные легкими формами гриппа, которые остаются в коллективах детей и взрослых, пользуются городским транспортом, посещают кино и театры.
Вирус гриппа серотипа А выделен также от свиней, лошадей, птиц, что повышает вероятность возникновения нового подтипа вируса. Были зарегистрированы (в 1999 г.) единичные случаи заболевания людей гриппом А, вызванным вирусом, выделенным от свиней, однако дальнейшего распространения эпидемический процесс не получил.
Механизм передачи вируса гриппа аспирационный; путь передачи воздушно-капельный. Во время кашля, чиханья и разговора в воздухе вокруг больного создается «зараженная зона» с высокой концентрацией вируса, которая зависит от частоты экспираторных актов, интенсивности саливации у больного, величины частиц аэрозоля, влажности воздуха, температуры окружающей среды и воздухообмена в помещении. В экспериментах было показано, что вирусы гриппа могут сохранять жизнеспособность в высохшей слюне, слизи, мокроте, пыли, но роль воздушно-пылевого пути передачи возбудителя несущественна.
Восприимчивость населения к новым серотипам (подтипам) вируса гриппа высокая. Постинфекционный иммунитет типоспецифичен, при гриппе А сохраняется 1—3 года, при гриппе В — в течение 3—6 лет.
Эпидемический процесс гриппа проявляется спорадической заболеваемостью, эпидемическими вспышками и эпидемиями, длящимися 3—6 нед. Периодически возникают пандемии, вызываемые новым подтипом вируса гриппа А, к которому восприимчива подавляющая часть населения. Многолетняя динамика заболеваемости гриппом представлена на рис. 8.1.
Сезонные спады в летнее время и эпидемические подъемы в осенне-зимний период связывают с общими факторами, определяющими сезонную неравномерность заболеваемости острыми респираторными инфекциями.
Особенности эпидемиологии гриппа в значительной мере определены уникальной изменчивостью поверхностных антигенов его возбудителя — гликопротеинов гемагглютинина и нейраминидазы.
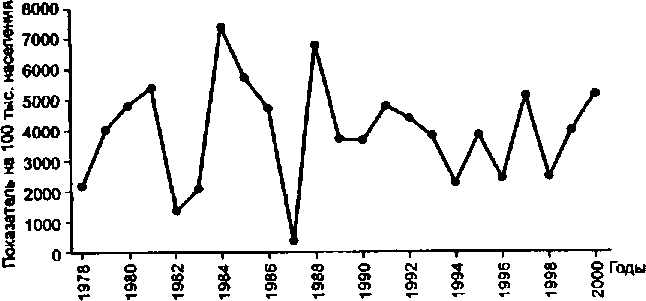 Рис. 8.1. Многолетняя динамика заболеваемости гриппом на территории Российской Федерации. Рис. 8.1. Многолетняя динамика заболеваемости гриппом на территории Российской Федерации. |
Степень антигенных различий определяет широту и скорость распространения возбудителя, возрастной состав и уровень заболеваемости, на который влияют метеорологические факторы, переохлаждение, заболеваемость острыми респираторными инфекциями и социально-экономические условия (общение людей, санитарно-гигиеническая обстановка в коллективах детей и взрослых). В течение XX столетия зарегистрировано 6 пандемий гриппа: 1918—1928 гг. — A(HSWINI); 1929-1946 гг. — A(H1N1); 1947-1956 гг. — A(H1N1); 1957— 1967 гг. — A(H2N2); 1968-1977 гг. — A(H3N2); с 1978 г. — A(H1N1). Сформировались типичные пути пандемического распространения вирусов гриппа, связанные с международными транспортными коммуникациями: появившись в районе Юго-Восточной Азии и Океании, новые варианты вирусов гриппа А заносились сначала в Северную Америку, Европу или Азию, распространяясь на другие регионы, в последнюю очередь поражая, как правило, Южную Америку и Африку.
В странах северного полушария с умеренным климатом эпидемии гриппа возникают в ноябре—марте, южного — в апреле—октябре.
Появление новых антигенных вариантов вируса гриппа приводит к росту заболеваемости во всех неиммунных возрастных группах с наибольшим поражением детей первых лет жизни.
Возрастной состав болеющих определяется уровнем специфического иммунитета. Маловосприимчивы к гриппу дети в возрасте до 6 мес благодаря пассивному иммунитету, полученному от матери. В возрасте от 6 мес до 3 лет заболеваемость возрастает.
Вирусы гриппа В вызывают эпидемические подъемы, которые нередко возникают после эпидемического роста заболеваемости, вызванной гриппом А на фоне ее спада, что приводит к возникновению двух волновых эпидемий. Вирус гриппа С вызывает спорадические заболевания у детей.
Профилактические и противоэпидемические мероприятия
Основным стратегическим направлением в борьбе с гриппом на протяжении ряда лет является вакцинация по эпидемиологическим показаниям. Практика здравоохранения располагает в настоящее время большим набором вакцинных препаратов: живыми, инактивированными, химическими,
субъединичными, сплит-вакцинами. Для получения эпидемиологического эффекта от вакцинопрофилактики необходимо, чтобы вакцина содержала те же типы и субтипы вируса, которые обусловят эпидемический подъем заболеваемости на конкретной территории, а представители группы риска должны быть привиты до начала сезонного подъема заболеваемости гриппом.
Однако защита только от гриппа и отсутствие вакцин от других вирусных ОРЗ не дают ожидаемого эффекта в виде значительного снижения заболеваемости. В то же время накоплены убедительные данные, свидетельствующие, что существуют реальные способы воздействия на эпидемический процесс острых респираторных инфекций. Установлено, что применение химиопрофилактики с использованием иммуномодуляторов (дибазол, продигиозан и др.) среди групп риска (школьники 7—14 лет, часто и длительно болеющие) обусловливает значительное сокращение заболеваемости ОРЗ всего населения в целом, что приводит к существенному снижению наносимого этими инфекциями социально-экономического ущерба. Перечень препаратов, рекомендуемых для проведения неспецифической профилактики гриппа и острых респираторных инфекций, приведен в табл. 8.1.
Противоэпидемические мероприятия в эпидемическом очаге следует начать с изоляции больного. Госпитализируют больных гриппом только по клиническим и эпидемиологическим показаниям: детей до 3 лет, пожилых с сопутствующими заболеваниями, беременных, а также лиц, живущих в общежитиях и интернатах. В помещении, где находится больной, должны быть налажены вентиляция, УФ-облучение, регулярная влажная уборка с применением дезинфицирующих средств, частая смена и кипячение носовых платков больного, тщательное мытье посуды. Защитную роль для окружающих больного выполняют регулярно сменяемые марлевые маски, закрывающие рот и нос. Работа с контактировавшими с больным включает наблюдение их в течение инкубации, которая
Таблица 8.1. Перечень препаратов, рекомендуемых для проведения неспецифической профилактики гриппа и ОРВИ
|
продолжается от нескольких часов до 2 дней, и по показаниям использование специфических и неспецифических средств защиты (схемы 8.2, 8.3).
Время проведения, объекты деятельности и содержание работы
санитарно-просветительная работа закаливание вакцинация
занятия с врачами по диагностике и лечению гриппа, ОРЗ обеспечение запаса одноразовых масок
► Стационары неинфекционные вакцинация персонала
занятия с врачами по диагностике и лечению гриппа, ОРЗ обеспечение запаса одноразовых масок обеспечение запаса средств специфической и неспецифической защиты
Период эпидемического подъема —► Население
санитарно-просветительная работа раннее обращение за медицинской помощью
расширение регистратуры и дополнительные телефоны увеличение транспорта
увеличение числа врачей для помощи на дому отдельный вход для лихорадящих работа персонала в масках
фильтр для поступающих больных
изолятор для больных гриппом
ограничение, запрет посещений больных (карантин)
работа персонала в масках
проветривание и УФ-облучение палат
использование средств профилактики гриппа и ОРЗ
Направленность и содержание противоэпидемических мероприятий
—► Источник инфекции
U Больной
госпитализация по клиническим и эпидемиологическим показаниям
влажная уборка с применением дезинфицирующих средств УФ-облучение
кипячение посуды, носовых платков, полотенец
—►Лица, общавшиеся с источником инфекции
раннее выявление и изоляция больных профилактика (по показаниям) специфическая неспецифическая
Дифтерия — антропонозная бактериальная острая инфекционная болезнь с аспирационным механизмом передачи возбудителя.
1. Характеристика возбудителя.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Проявления эпидемического процесса дифтерии.
5. Профилактические и противоэпидемические мероприятия.
Возбудитель дифтерии — токсигенные коринебактерии. Corynebacterium Diphtheriae рода Corynebacterium («палочка Леффлера») — грамположительная неподвижная палочка с булавовидными утолщениями на концах. По культуральным, морфологическим и ферментативным свойствам различают 3 биовара: gravis, intermedins, mitis. Среди них существуют ток-
сигенные и нетоксигенные штаммы. Наиболее распространенными являются mitis и gravis.
В серологическом отношении токсигенные варианты разделены на 11 сероваров и 21 фаговар.
Фаготипирование коринебактерий дифтерии применяется в эпидемиологической практике при обследовании очагов и расшифровке групповых заболеваний.
Коринебактерий дифтерии имеют сложную антигенную структуру. Основным признаком патогенности дифтерийных бактерий является способность вырабатывать экзотоксин, вирулентность определяется адгезией, т. е. способностью прикрепляться к слизистым оболочкам (или коже), и размножаться.
Дифтерийные бактерии обладают значительной устойчивостью во внешней среде. В пыли сохраняются до 2 мес, в дифтерийной пленке, капельках слюны, на инфицированных предметах домашнего обихода они могут сохраняться в течение 2 нед, в воде и молоке — 6—20 дней, в трупе — около 2 нед, устойчивы к замораживанию. Прямые солнечные лучи, высокая температура и дезинфицирующие растворы для них губительны.
Источником возбудителя инфекции является человек, больной или носитель токсигенных коринебактерий. По массивности выделения возбудителя ведущее место занимают больные дифтерией. Однако наибольшее эпидемиологическое значение имеют больные атипичными клиническими формами дифтерии, поскольку последние часто не диагностируются и выявляются в поздние сроки. Больные выделяют возбудителя дифтерии в течение всего заболевания, а также в период ре- конвалесценции.
Длительность носительства у реконвалесцентов составляет 2—7 нед; редко до 90 дней.
Существенное эпидемиологическое значение как источник возбудителя дифтерии имеют бактерионосители, которым принадлежит ведущая роль в распространении инфекции в условиях спорадической заболеваемости. Бактериологические наблюдения показали, что при острых воспалительных изменениях в рото- и носоглотке обнаруживается более высокая обсемененность слизистых оболочек коринебактериями дифтерии. Это положение касается больных и бактерионосителей. Установлено, что большую опасность заражения окружающей среды создают бактерионосители, выделяющие коринебакте- рий дифтерии из носа. Эпидемиологическая опасность бактерионосителей зависит от длительности выделения возбудителя. Различают 4 категории носительства: 1—7 дней — транзи- торное; 7—15 дней — кратковременное; 15—30 дней — средней продолжительности и более 1 мес — затяжное. С увеличением продолжительности носительства возрастает опасность
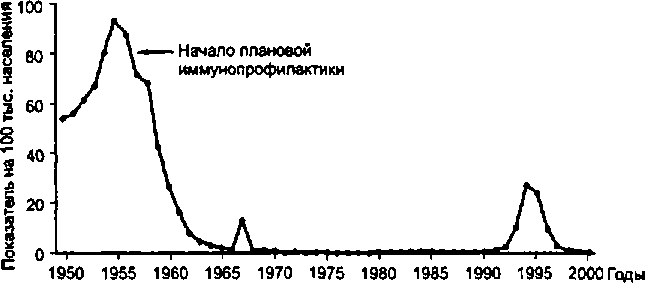 Рис. 8.2. Многолетняя динамика заболеваемости дифтерией на территории Российской Федерации. Рис. 8.2. Многолетняя динамика заболеваемости дифтерией на территории Российской Федерации. |
для окружающих лиц. Частота длительного носительства неодинакова в разных коллективах и может составлять до 13— 29 % от общего числа всех носителей.
При отсутствии регистрируемой заболеваемости дифтерией бактерионосители являются резервуаром инфекции, сохраняя непрерывность эпидемического процесса.
Механизм передачи возбудителя аспирационный. Путь передачи — воздушно-капельный, фактор передачи — воздух, в котором взвешен бактериальный аэрозоль.
Коринебактерии достаточно устойчивы вне организма. В связи с этим возможны воздушно-пылевой, контактно-бытовой и пищевой (редко) пути передачи. Имеются описания «пищевых и «молочных» вспышек дифтерии.
Восприимчивость к дифтерии определяется состоянием антитоксического и антимикробного иммунитета.
Эпидемический процесс дифтерии развивается в условиях плановой вакцинопрофилактики, что внесло определенные изменения в его проявления (рис. 8.2). В 60—70-е годы XX в. не регистрировали периодических подъемов заболеваемости, столь характерных для допрививочного периода; произошло сглаживание осенне-зимней сезонности, основной формой инфекционного процесса стало носительство токсигенных бактерий у иммунных лиц. В целом по России в результате создания высокой иммунной прослойки среди населения заболеваемость снизилась до спорадического уровня; манифестные формы болезни были редкими, а носительство сохранилось повсеместно, но уровень его был низким. На этом фоне в конце 70-х годов началась активизация эпидемического процесса, охватывая главным образом взрослое население. В эти годы взрослые составляли 82,2—89,1 % от всего числа больных дифтерией, в то время как в 1958 г., например, их доля была 19 %. «Повзросление» дифтерии в конце 70-х — начале 80-х годов произошло вследствие низкого уровня поствакцинального антитоксического иммунитета у взрослых. Основной причиной этого явления были серьезные недостатки в организации и проведении прививок населению и как следствие этого низкий уровень коллективного иммунитета. Распространению дифтерии способствовала также смена доминирующего биовара возбудителя — вместо биовара mitis стал широко циркулировать биовар gravis, характеризующийся более высокой вирулентностью и патоген — ностью.
В результате этого произошло накопление большой массы неиммунных взрослых и детей, эпидемический процесс дифтерии активизировался, приняв характер не только спорадической, но и эпидемической заболеваемости, так как известно, что уровень заболеваемости обратно пропорционален уровню привитости населения против этой инфекции.
Принимая во внимание сложившуюся эпидемиологическую ситуацию по дифтерии в целом по стране, провели массовую вакцинацию взрослого населения по эпидпоказаниям в 90-е годы XX в., что переломило ход эпидемии и с 1995 г. уровень заболеваемости стал неуклонно снижаться (рис. 8.3).
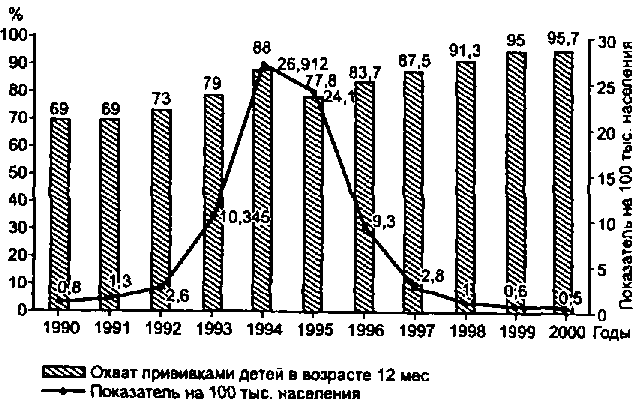 Рис. 8.3. Многолетняя динамика заболеваемости дифтерией на территории Российской Федерации и охват прививками детей в возрасте 12 мес. Рис. 8.3. Многолетняя динамика заболеваемости дифтерией на территории Российской Федерации и охват прививками детей в возрасте 12 мес. |
Профилактические и противоэпидемические мероприятия
Основная роль в профилактике дифтерии принадлежит плановой вакцинации, проводимой согласно Национальному календарю профилактических прививок.
В комплексе противоэпидемических мер важное значение принадлежит раннему и активному выявлению больных (схема 8.4.).
Больных дифтерией или при подозрении на дифтерию госпитализируют немедленно. Провизорной госпитализации подлежат лица из эпидемического очага дифтерии, больные ангиной с наложениями или крупом. Для раннего выявления дифтерии, помимо немедленного бактериологического обследования больных ангиной, необходимо активное наблюдение их в течение 3 дней. В инфекционное отделение госпитализируют носителей токсигенных коринебактерий. Врач, установивший диагноз, немедленно отправляет экстренное извещение в территориальный ЦГСЭН. В этот же день эпидемиолог начинает в очаге эпидемиологическое обследование, задача которого — выявление источника инфекции, определение границ очага, организация в нем противоэпидемической работы. Бактериологическое обследование общавшихся с больным лиц проводят однократно, одномоментно. Мазки из носа и с миндалин, взя-
Дата добавления: 2016-03-27 ; просмотров: 517 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник