Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!

В диагностике дифтерии применяется:
- мазок на дифтерию;
- посев на дифтерию;
- анализ на антитела;
- общий анализ крови.
Мазок на дифтерию берется с целью получения образцов коринебактерий, вызвавших заболевание. Назначать данное исследование следует всем пациентам, у которых выявлены главные признаки заболевания – плотные фибриновые пленки и отек тканей в области глотки или в других участках тела. Сама процедура довольно проста. Врач стерильным тампоном несколько раз проводит по пораженной поверхности, после чего тампон помещается в стерильный футляр и направляется в лабораторию.
В лаборатории производится посев материала на специальные питательные среды, которые содержат все необходимые вещества для активного роста и размножения коринебактерий. Чашки с питательными средами и образцами взятого у пациента материала помещаются в специальный термостат, где в течение суток поддерживается оптимальные для роста возбудителя температура, давление и влажность.
Через 24 часа материал извлекают из термостата и осматривают. Если в образцах имелись коринебактерии, рост их колоний будет заметен невооруженным глазом. В данном случае проводят бактериоскопическое исследование. Часть микроорганизмов из растущих колоний переносят на предметное стекло, окрашивают специальными красителями и исследуют под микроскопом. При микроскопии возбудитель дифтерии имеет вид длинных палочек с характерным утолщением на одном конце. Коринебактерии неподвижны и не образуют спор (спора – это особая форма существования некоторых бактерий, в которой они могут выживать в течение длительного времени даже в неблагоприятных условиях).
Если при микроскопии обнаружены коринебактерии, лаборатория дает предварительный положительный ответ о наличии возбудителя дифтерии у данного пациента. После этого провидится целый ряд посевов на различных питательных средах, что позволяет определить вид возбудителя, его токсигенность (то есть способность вырабатывать токсин), силу токсина и многие другие параметры. Данные исследования требуют определенного времени, ввиду чего окончательный ответ лаборатория выдает только через 2 – 4 дня.
Антитела – это определенные иммунные комплексы, которые образуются клетками иммунной системы для борьбы с проникнувшим в организм чужеродным агентом. Особенность данных антител заключается в том, что они активны только в отношении того возбудителя, против которого они были выработаны. То есть антитела против коринебактерий дифтерии будут поражать только данный микроорганизм, никак не влияя на другие клетки или другие патогенные бактерии, вирусы или грибки. Данная особенность используется в лабораторной диагностике заболевания. Если в крови пациента обнаружены антитела против коринебактерий, концентрация которых увеличивается с течением времени, диагноз можно подтвердить с большой долей вероятности. В то же время, снижение концентрации противодифтерийных антител может свидетельствовать о выздоровлении пациента.
Стоит отметить, что антитела против коринебактерий образуются также после вакцинации и циркулируют в крови в течение многих лет. Вот почему всегда требуется исследование данного показателя в динамике, а постановка диагноза по данным однократного исследования недопустима.
Существует много методов выявления антител в крови пациента. Наиболее распространенной сегодня является реакция непрямой (пассивной) гемагглютинации (РНГА, РПГА). Суть ее заключается в следующем. На поверхности заранее подготовленных эритроцитов (красных клеток крови) крепится анатоксин (то есть обезвреженный токсин коринебактерий дифтерии). После этого к эритроцитам добавляют образцы сыворотки пациента. Если в ней имеются антитела против данного дифтерийного токсина, они начнут взаимодействовать, в результате чего произойдет склеивание эритроцитов. Если же таковых антител в сыворотке пациента нет, никакой реакции не произойдет. В данном случае можно будет с уверенностью сказать, что иммунитета против дифтерии у пациента нет, поэтому в случае контакта с коринебактериями дифтерии он заразится с вероятностью близкой к 99%.
Общий анализ крови (ОАК) не является специфическим исследованием при дифтерии и не позволяет подтвердить или опровергнуть диагноз. В то же время, с помощью ОАК можно определить активность инфекционно-воспалительного процесса, что крайне важно для оценки общего состояния пациента и планирования лечения.
На наличие инфекционно-воспалительного процесса может указывать:
- Увеличение количества лейкоцитов (норма – 9,0 х 10 9 /л).Лейкоциты – это клетки иммунной системы, которые борются с инфекцией. При проникновении чужеродных агентов в организм количество лейкоцитов в крови повышается, а после выздоровления нормализуется.
- Определение скорости оседания эритроцитов (СОЭ). Оседание эритроцитов на дно пробирки происходит с определенной скоростью, что зависит от их количества, а также от наличия посторонних веществ в исследуемой крови. При развитии воспалительного процесса в кровь выделяется большое количество так называемых белков острой фазы воспаления (С-реактивного белка, фибриногена и других). Данные белки способствуют склеиванию эритроцитов друг с другом, в результате чего СОЭ увеличивается (более 10 мм в час у мужчин и более 15 мм в час у женщин).
Дифтерию следует дифференцировать (отличать):
- От стрептококковой ангины.Ангина (острый тонзиллит) – это инфекционное заболевание, для которого характерно воспаление слизистой оболочки глотки и образование гнойного налета на небных миндалинах (гландах). В отличие от дифтерии, при ангине не образуется фибриновых пленок, а отек миндалин выражен менее интенсивно.
- От паратонзиллярного абсцесса. Паратонзиллярный абсцесс является одним из осложнений ангины, при котором инфекция проникает в клетчатку вблизи небной миндалины. При этом в самой клетчатке формируется объемный гнойный очаг, окруженный плотной капсулой. Клинически данное заболевание проявляется выраженными болями в горле (усиливающимися при глотании), выраженными симптомами интоксикации и повышением температуры тела до 40 градусов. Отличить его от ангины помогут данные анамнеза (абсцесс развивается на фоне или после перенесенной ангины), отсутствие фибриновых пленок, преимущественная локализация отека слизистой оболочки глотки с одной стороны и быстрое улучшение общего состояния пациента после вскрытия абсцесса и назначения антибиотиков.
- От инфекционного мононуклеоза. Это вирусное заболевание, которое проявляется повышением температуры, симптомами общей интоксикации, болями в горле, а также поражением лимфатических узлов и печени. Отличить мононуклеоз от дифтерии можно при помощи осмотра глотки (при дифтерии налет плотный и снимается с трудом, в то время как при мононуклеозе отделяется довольно легко). Также на мононуклеоз может указывать генерализованное (по всему телу) увеличение лимфоузлов, а также увеличение селезенки и печени (при дифтерии увеличиваются только шейные лимфоузлы). В крови при мононуклеозе определяется увеличение количества лимфоцитов и моноцитов (относящихся к клеткам иммунной системы), а также выявляются характерные для данной патологии клетки – мононуклеары.
Основными направлениями в лечении дифтерии являются:
- специфическая противодифтерийная терапия;
- антибактериальная терапия;
- диета.
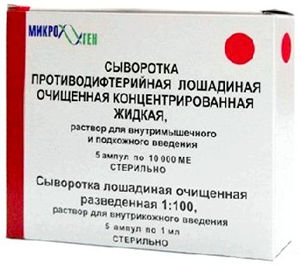
Суть специфической терапии дифтерии заключается во введении пациентам антитоксической противодифтерийной лошадиной сыворотки. Получают данный препарат путем гиперсенсибилизации лошадей. На протяжении определенного времени им вводят дифтерийный анатоксин, в результате чего их иммунная система активируется и выделяет большое количество специфических антител против токсических веществ. В дальнейшем данные антитела извлекаются из крови лошадей, концентрируются и применяются для лечения дифтерии.
При введении такой сыворотки больному дифтерией человеку антитела быстро распространяются по всему организму, выявляя и нейтрализуя все дифтерийные токсины. Это приводит к быстрому (иногда в течение 6 – 12 часов) улучшению состояния больного и замедлению прогрессирования заболевания.
Важно отметить, что данная сыворотка содержит определенное количество чужеродных для человека белков (в нормальных условиях любое белковое вещество, синтезированное не в организме конкретного человека, расценивается его иммунной системой как чужеродное). Это может стать причиной развития аллергических реакций при использовании препарата, тяжесть которых может варьировать в широких пределах (от простой аллергической сыпи до анафилактического шока и смерти человека). Вот почему применять противодифтерийную сыворотку разрешено только в условиях стационара, под пристальным наблюдением врача, который при необходимости сможет оказать своевременную и адекватную помощь.
Дозировка и длительность лечения противодифтерийной сывороткой определяются формой, тяжестью и длительностью заболевания.
Разовая доза противодифтерийной сыворотки составляет:
- При легких (локализованных) формах – 10 – 20 тысяч Международных Единиц (МЕ).
- При дифтерии гортани и/или дыхательных путей – 40 – 50 тысяч МЕ.
- При токсической дифтерии – 50 – 80 тысяч МЕ.
- При геморрагической или гипертоксической форме – 100 – 120 тысяч МЕ.
При своевременном начале лечения локальной формы дифтерии может быть достаточно однократного введения препарата. В то же время, при обращении за помощью на 3 – 4 день после начала развития токсической формы заболевания сыворотка может оказаться неэффективной даже после длительного применения в высоких дозах.
Также стоит отметить, что ввиду высокого риск развития аллергических реакций, первое введение сыворотки должно проводиться по определенной схеме.
Первый раз противодифтерийную сыворотку нужно вводить следующим образом:
- Внутрикожно вводят 0,1 мл сыворотки в разведении 1:100. Препарат вводят в кожу передней поверхности предплечья. Если через 20 минут в области укола диаметр отека и покраснения не превышает 1 см, пробу считают отрицательной (в данном случае переходят к следующей пробе).
- Подкожно вводят 0,1 мл противодифтерийной сыворотки. Препарат вводят в область средней трети плеча, а результат оценивают по тем же критериям, что при первой пробе. Если через 45 – 60 минут никаких реакций не наблюдается, а самочувствие пациента не ухудшается, проба считается отрицательной.
- Внутримышечно вводят всю дозу сыворотки. После введения пациент должен находиться под наблюдением врача в течение минимум 1 часа.
Если на каком-либо этапе введения препарата была выявлена аллергическая реакция, дальнейшую процедуру прекращают. Вводить противодифтерийную сыворотку таким пациентам можно только по жизненным показаниям (то есть если без сыворотки пациент умрет с большой долей вероятности). Введение препарата в данном случае должно проводиться в отделении реанимации, а врачи должны быть готовы выполнить противошоковые мероприятия.
На эффективность противодифтерийной сыворотки может указывать:
- уменьшение степени отека пораженных слизистых оболочек;
- уменьшение размеров налета;
- истончение налета;
- исчезновение налета;
- снижение температуры тела;
- нормализация общего состояния пациента.
Антибактериальная терапия является одним из обязательных этапов лечения патологии. Применяются антибиотики, которые обладают наибольшей активностью против коринебактерий дифтерии.
Антибактериальное лечение дифтерии
|
|
Неотложная помощь больным дифтерией может понадобиться при поражении дыхательных путей и развитии асфиксической стадии дифтерийного крупа (то есть удушья). Если приступ случился на улице (что встречается крайне редко, так как развитию асфиксии предшествует постепенное ухудшение состояния пациента), следует как можно скорее вызвать скорую помощь. Самостоятельно (без специальных медицинских инструментов и препаратов) помочь пациенту невозможно.
Специализированная медицинская помощь при асфиксической стадии дифтерии включает:
- Назначение кислорода. Кислород может подаваться через маску либо через специальные носовые канюли. Увеличение концентрации кислорода во вдыхаемом воздухе способствует более эффективному насыщению им эритроцитов даже при нарушении внешнего дыхания.
- Удаление фибриновых пленок. В данном случае врач вводит в дыхательные пути пациента специальную тонкую трубку, подсоединенную к отсосу, пытаясь таким образом удалить пленки. Данная методика не всегда эффективна, так как при дифтерии пленки плотно прикреплены к поверхности слизистой оболочки и с трудом отделяются от нее.
- Интубацию трахеи. Суть данной процедуры заключается в том, что в трахею пациента вводится специальная трубка, через которую (с помощью специального аппарата) осуществляется вентиляция легких. Сам пациент при этом может находиться в сознании или (при необходимости) в медицинском сне (вызванном с помощью лекарственных препаратов). При дифтерии вводить трубку рекомендуется через нос, так как при введении ее через рот высока вероятность повреждения отечных и увеличенных небных миндалин.
- Трахеостомию. Суть данной манипуляции заключается в следующем. Врач разрезает трахею в области передней ее стенки, а затем через образовавшееся отверстие вводит трубку (трахеостому), через которую в дальнейшем осуществляется вентиляция легких. Трахеостомия показана в том случае, если не удается выполнить интубацию, а также, если фибриновые пленки расположены глубоко в трахее.
Иммунитет при дифтерии обусловлен циркуляцией в крови особых классов иммуноглобулинов – белков плазмы крови, несущих в себе информацию о перенесенной инфекции. Если в крови человека такие иммуноглобулины имеются, проникновение в его организм коринебактерий и их токсинов запустит целый ряд иммунных реакций, в результате чего возбудитель будет довольно быстро уничтожен и удален из организма.
Иммунитет к дифтерии может формироваться у человека после перенесенной инфекции либо после вакцинации (прививки). В обоих случаях он сохраняется лишь в течение ограниченного промежутка времени (в среднем около 10 лет), по истечении которого восприимчивость человека к коринебактериям повышается (то есть возможно повторно заболеть дифтерией).
Стоит отметить, что повторное развитие дифтерии, а также возникновение заболевания на фоне регулярно проводимых прививок характеризуется менее агрессивным течением (преобладают локализованные формы дифтерии глотки, которые легко поддаются лечению и редко приводят к развитию осложнений).
Как было сказано ранее, прививка является наиболее эффективным методом предотвращения развития дифтерии у человека. Механизм действия прививки заключается в следующем. В организм человека вводят дифтерийный анатоксин (то есть экзотоксин коринебактерий дифтерии, обработанный особым образом и полностью лишенный токсических свойств, однако сохранивший свою структуру). После поступления в кровоток анатоксин контактирует с клетками иммунной системы, что приводит к ее активации и синтезу специфических противодифтерийных антител, которые и защищают организм от внедрения живых, опасных дифтерийных коринебактерий.
На сегодняшний день разработан специальный календарь прививок, согласно которому вакцинацию против дифтерии начинают проводить всем детям с трехмесячного возраста.
Прививку против дифтерии выполняют:
- ребенку в 3 месяца;
- ребенку в 4,5 месяца;
- ребенку в 6 месяцев;
- ребенку в полтора года;
- ребенку в 6 лет;
- подростку в 14 лет;
- взрослым через каждые 10 лет после предыдущей вакцинации.
Если по каким-либо причинам дата вакцинации была пропущена, прививку следует выполнить как можно скорее, не дожидаясь следующего календарного срока.
Сама процедура вакцинации не требует предварительной подготовки и практически безболезненна. Детям препарат вводят внутримышечно (обычно в область передней поверхности бедра или в ягодицу), в то время как взрослым можно вводить вакцину подкожно (в подлопаточную область). Используемые для вакцинации препараты хорошо очищаются, поэтому крайне редко вызывают развитие побочных явлений.
Побочные реакции после прививки могут проявляться:
- Умеренным кратковременным повышением температуры тела (до 37 – 37,5 градусов).
- Легким недомоганием и повышенной утомляемостью в течение 1 – 2 дней.
- Изменениями кожи в месте укола (покраснением, умеренным отеком и болезненностью).
- Тяжелыми реакциями (судорогами, анафилактическим шоком, неврологическими расстройствами). Данные явления встречаются исключительно редко и чаще обусловлены имеющимися у пациента недиагностированными заболеваниями, а не качеством вакцины.
Абсолютных противопоказаний к вакцинации против дифтерии нет. Относительным противопоказанием является острое вирусное респираторное заболевание (ОРЗ) или другая инфекция в период обострения. В данном случае прививку следует выполнить через 10 – 14 дней после выздоровления пациента (подтвержденного клинически и лабораторно).
Ввиду широко распространенной иммунопрофилактики вспышки дифтерийной инфекции наблюдаются крайне редко. Объясняется это тем, что у большинства населения (более чем у 95%) имеется противодифтерийный иммунитет. Если даже один человек (не привитый или с ослабленным иммунитетом) заразится дифтерией, крайне мала вероятность того, что он передаст инфекцию окружающим. Тем не менее, при выявлении случая дифтерии следует в полной мере выполнять все противоэпидемические мероприятия, чтобы не допустить распространения инфекции.
Противоэпидемические мероприятия при выявлении дифтерии включают:
- Немедленную госпитализацию больного в инфекционную больницу и его изоляцию. Больной должен оставаться в изоляции до полного выздоровления (подтвержденного клинически и бактериологически). В течение всего периода изоляции пациент должен пользоваться индивидуальной посудой и предметами личной гигиены, которые следует регулярно обрабатывать кипячением.
- Однократное клиническое и бактериологическое (взятие мазка из носа и глотки) обследование всех лиц, контактировавших с больным. Данные люди должны быть проинформированы о длительности инкубационного периода дифтерии и о первых проявлениях данного заболевания. При возникновении болей в горле или недомогания в течение последующих 7 – 10 дней они должны незамедлительно обращаться к врачу.
- Дезинфекцию помещения, в котором больной проживал или находился в течение длительного времени (например, школьный класс). После госпитализации пациента все поверхности (стены, столы, пол) обрабатывают дезинфицирующим раствором (раствором хлорамина, раствором хлорной извести и так далее). Одежда, постельное белье или игрушки больного ребенка должны обеззараживаться кипячением (в течение минимум 10 – 15 минут) или замачиванием в 3% растворе хлорамина.
К осложнениям дифтерии относят:
- Нефротический синдром. Возникает в остром периоде дифтерии и характеризуется поражением почек, которое проявляется протеинурией (появлением большого количества белка в моче). Специфического лечения обычно не требуется, так как симптомы исчезают одновременно с устранением основного заболевания.
- Миокардит (воспаление сердечной мышцы). Может развиваться через 7 – 30 дней после перенесенной инфекции и клинически проявляется нарушением частоты и ритма сердечных сокращений, болями в области сердца. В тяжелых случаях довольно быстро прогрессируют признаки сердечной недостаточности (состояния, при котором сердце не может перекачивать кровь). Кожные покровы больного становятся синюшными, нарастает одышка (чувство нехватки воздуха), появляются отеки на ногах. Такие больные должны госпитализироваться в кардиологическое отделение больницы для лечения и наблюдения.
- Периферические параличи.Паралич – это полная утрата движений в каком-либо участке тела из-за повреждения иннервирующего данный участок двигательного нерва. Признаки поражения черепных нервов могут наблюдаться через 10 – 20 дней после перенесенной инфекции. Проявляется это нарушениями глотания или речи, нарушением зрения (из-за поражения мышц глаза), поражением мышц конечностей или туловища. Больные не могут ходить, ровно сидеть, при поражении мышц шеи не могут удерживать голову в нормальном положении и так далее. Описанные изменения обычно исчезают через 2 – 3 месяца, однако в редких случаях могут сохраняться пожизненно.
Смерть больного дифтерией человека может наступить при поздно начатом и/или неправильно проводимом лечении.
Причиной смерти больных дифтерией может быть:
- Удушье (асфиксия). Наблюдается при дифтерии гортани на 3 – 5 день после начала заболевания.
- Инфекционно-токсический шок. Характерен для токсических и гипертоксических форм заболевания и проявляется критическим снижением артериального давления, в результате чего нарушается кровоснабжение головного мозга и происходит его гибель.
- Миокардит. Развитие тяжелого миокардита с последующей сердечной недостаточностью может стать причиной смерти пациента через 2 – 4 недели после перенесенной инфекции.
- Паралич дыхания. Поражение нервов, иннервирующих диафрагму (основную дыхательную мышцу), может стать причиной смерти пациента через несколько недель после перенесенной дифтерии.
Дифтерии при беременности женщине следует опасаться в том случае, если она никогда не делала прививку против данного заболевания, а также если последняя прививка была сделана более 10 лет назад (в данном случае напряженность иммунитета снижается, и риск инфицирования повышается). Развитие дифтерии при беременности может негативно повлиять на организм матери и развивающегося плода, так как выделяемый коринебактериями токсин может повреждать многие внутренние органы женщины, в том числе и плаценту (отвечающую за обеспечение плода кислородом и другими необходимыми веществами). Вот почему всем женщинам во время планирования беременности рекомендуется вакцинироваться против дифтерии.
Если же до наступления беременности вакцинация не была произведена, а во время вынашивания плода имел место контакт с больным дифтерией или пребывание в эпидемиологически опасной зоне (то есть если риск заражения крайне высок), женщине можно сделать прививку, однако только после 27 недели беременности.
Если прививка не была сделана и дифтерия развилась во время вынашивания плода, прогноз зависит от срока беременности и времени начала лечения. Сразу стоит отметить, что без лечения, а также в далеко зашедших случаях токсической дифтерии шансов выжить у плода практически нет. В то же время, при локализованных формах заболевания возможно спасти ребенка, если своевременно начать антибактериальную терапию (вопрос об использовании тех или иных антибиотиков решается врачом в зависимости от срока беременности). Информации о безопасности и эффективности использования противодифтерийной сыворотки во время беременности нет, так как соответствующие исследования во время тестирования препарата не проводились.
Стоит помнить, что прием любых медикаментов во время беременности может негативно сказаться на плоде, поэтому легче всего заранее подумать о здоровье малыша и своевременно выполнить все необходимые прививки.
источник
Дифтерию вызывают токсигенные штаммы Corynebacterium diphtheriae или палочки Леффлера, не токсигенные штаммы заболевания не вызывают. Дифтерийный токсин по своим свойствам относится к сильнодействующим ядам, уступая лишь ботулитическому и столбнячному. Под воздействием токсина нарушается синтез белков во внутренних органах больного, что приводит к структурным и функциональным нарушениям, демиелинизация нервных волокон – к параличам и парезам. Способность к токсинообразованию проявляют лишь лизогенные штаммы C.diphtheriae, инфицированные бактериофагом (р-фаг), несущим ген tox, кодирующий структуру токсина дифтерии. Передача бактериофагом гена tox нетоксигенным штаммам C.diphtheriae, обитающим в носоглотке и накопление их в популяции, может сопровождаться развитием вспышки дифтерии.
Наиболее таксономически близкими к виду C.diphtheriae являются C.ulcerans и C.рseudotuberculosis, природные патогены крупного и мелкого рогатого скота, лошадей. Кроме того, на слизистой ротоглотки и носа часто встречается палочка Гофмана (C.pseudodiphtheriticum), не обладающая патогенностью и токсигенностью для человека. Поэтому основной задачей лабораторной диагностики дифтерии является выявление токсигенных штаммов дифтерии и дифференцировка возбудителя дифтерии от других коринебактерий, нормальных обитателей носо- и ротоглотки. Все микроорганизмы рода Corynebacterium – грамположительные полиморфные палочки, не образующие спор, хорошо растущие в аэробных условиях при 37°С. При окраске метиленовым синим в клетках C.diphtheriae отмечается внутриклеточная исчерченность, что объясняется наличием зерен волютина. Окраска по Граму не используется из-за вариабельности окрашивания клеток. По форме колоний и некоторым биохимическим свойствам C.diphtheriae подразделяются на культурально-биохимические варианты – gravis, mitis, intermedius, однако все они обладают способностью вырабатывать дифтерийный токсин. Тяжесть течения заболевания не связана с биохимическим вариантом C.diphtheriae. Токсигенные штаммы дифтерии более чувствительны к антибиотикам, чем не токсигенные.
- Профилактическое обследование – выявление источников инфекции, группы населения с повышенным риском заболевания; наблюдение за циркуляцией токсигенных штаммов в популяции; лица, поступающие в детские дома, школы интернаты, специализированные учреждения для детей и взрослых;
- обследования по эпидемическим показаниям – лица с подтвержденным контактом с больным дифтерией или при эпидемии дифтерии в данной местности;
- диагностические исследования – при подозрении на заболевание дифтерией (тонзиллит, назофарингит или ларингит который протекает с налетами псевдомембранозного характера).
Дифференциальная диагностика. Заболевания, сопровождающиеся тонзиллитом (инфекционный мононуклеоз, ангины стрептококковой, стафилококковой этиологии и др.).
При культуральных исследованиях возбудитель C.diphtheriae дифференцируется от других коринебактерий, в первую очередь C.pseudodiphtheriticum, C.ulcerans, C.pseudotuberculosis.
Материал для исследований
- Мазок из ротоглотки и носа, при подозрении на дифтерию редких локализаций (глаз, рана, ухо и т.д.) – материал с пораженных участков, а также с миндалин и носа – культуральные исследования, обнаружение специфического фрагмента гена tox;
- сыворотка крови – выявление АТ.
Этиологическая лабораторная диагностика включает посев клинического материала с изучением токсигенных свойств на среде для определения токсигенности и биохимической идентификацией возбудителя, обнаружение АГ (дифтерийного токсина), выявление специфических АТ к дифтерийному токсину, обнаружение специфического фрагмента гена tox.
Сравнительная характеристика методов лабораторной диагностики и особенности интерпретации их результатов. Микроскопические исследования выполняют только для идентификации выделенной культуры. Микроскопия биологического материала не проводится.
Для посева используют материал соответствующих локализаций. Изучение токсигенных свойств на среде для определения токсигенности выполняют при использовании метода встречной иммунодиффузии токсина и антитоксических АТ в плотной питательной среде. При отсутствии линий преципитации на среде для определения токсигенности через 48 ч инкубации культура признается не токсигенной. Для биохимической идентификации используется тест с цистиназой (среда Пизу), определение уреазной и сахаролитической (сахароза, глюкоза, крахмал) активности.
- при обнаружении специфических линий преципитации на среде для определения токсигенности через 24–48 ч, положительной пробе на цистиназу, отрицательной пробе на уреазу, характерных культуральных и биохимических свойств дается заключение о выделении токсигенного штамма C.diphtheriae принадлежащего к культурально-биохимическому варианту gravis, mitis;
- при отсутствии специфических линий преципитации на среде для определения токсигенности через 48 ч, положительной пробе на цистиназу, отрицательной пробе на уреазу, характерных культуральных и биохимических свойств дается заключение о выделении не токсигенного штамма C.diphtheriae принадлежащего к соответствующему культурально-биохимическому варианту;
- при наличии линий преципитации на среде для определения токсигенности, идентичных линиям контрольного штамма дифтерии, положительных проб на цистиназу, уреазу, ферментации глюкозы и крахмала, отсутствие ферментации сахарозы, отсутствие редукции нитратов в нитриты, культуру относят к виду C.ulcerans, токсигенный вариант;
- при выделении дифтероидов ответ выдается отрицательный.
При посеве возбудитель C.diphtheriae дифференцируется от других коринебактерий, в первую очередь C.pseudodiphtheriticum, C.ulcerans, C.pseudotuberculosis. Для выявления дифтерийного токсина используют методы РНГА или ИФА. Это исследование не является обязательным в практических бактериологических лабораториях, однако может использоваться как дополнительное для выдачи предварительного ответа. Метод также позволяет определить относительное (условное) количественное содержание токсина в исследуемой пробе.
Для выявления специфических АТ используют методы РПГА и РНГА. Метод РПГА используется для изучения напряженности противодифтерийного иммунитета. Условно-защитным титром АТ принят титр 1:20.
У больных определение титра АТ к АГ дифтерийной палочки в сыворотке крови методом РНГА проводится в двух пробах крови, собранных в начале заболевания и через 7–10 дней. Нарастание титра АТ в 3–4 раза во второй сыворотке относительно первой свидетельствует о перенесенной инфекции. Исследование используется преимущественно для ретроспективной диагностики дифтерии.
Обнаружение гена токсигенности (tox) методом ПЦР – наиболее быстрый и надежный метод лабораторной диагностики, однако он не дает информацию о способности микроорганизма к экспрессии дифтерийного токсина. Описаны случаи нетоксигенных штаммов дифтерии, несущих в себе
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 — 2019
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро «Шоссе Энтузиастов», «Перово»
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
источник
Дифтерия — это острая инфекционная патология бактериальной этиологии, представленная фибринозной воспалительной реакцией и значительной интоксикацией. Возбудителем дифтерии являются грамположительные палочки вида коринебактерий. Они продуцируют экзотоксин, обладающий токсигенными и нетоксигенными свойствами. Контагиозность составляет 10-15%.
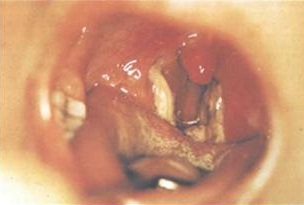
Дифтерийные бактерии внедряются в слизистые ротоглотки, носа, дыхательных путей, реже глаз и гениталий, где происходит их размножение. При репродукции бактерий происходит выделение экзотоксина и других факторов патогенности (некротоксина, гемолизина, гиалуронидазы, нейроминидазы), что приводит к коагуляционному некрозу клеток с формированием очага воспаления. В результате некроза освобождается тромбокиназа, которая превращает фибриноген воспалительного экссудата в фибрин. В области воспаления фибрин вместе со слущенным эпителием формируют фибринозную пленку — типичный признак дифтерии.
Параллельно коринебактерии внедряются и в лимфатическую систему, вызывая в лимфоузлах фибринозное воспаление и некроз, обуславливая токсикоз и изменения во всех внутренних органах, центральной и периферической нервной системе.
При локализованной форме процесс начинается с лихорадки и неинтенсивной боли в горле. Патогномонична изолированная патология миндалин, которые умеренно гиперемированы и покрыты фибринозной пленкой в виде с трудом снимающегося беловато-сероватого налета, похожего на островки (островчатая форма), либо пленок. Течение заболевания доброкачественное без осложнений. Местные проявления проходят при лечении через неделю после начала болезни.
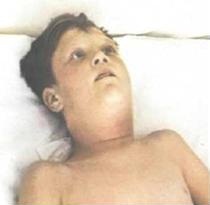
При распространенной форме температура выше и интоксикация выражена в большей степени. Фибринозные налеты занимают кроме миндалин небные дужки, язычок и заднюю стенку глотки. Одновременно наблюдается умеренная лимфаденопатия. Исход заболевания благоприятный без осложнений. Под влиянием терапии реконвалесценция происходит через месяц. У непривитых детей развивается токсическая форма, характеризующаяся тяжелым токсикозом, вплоть до инфекционно-токсического шока. Воспалительный процесс распространен в ротоглотке с отеком подкожной клетчатки шеи. Отмечается повышение температуры до 40 °С с сильной головной болью, рвотой, ознобом, бледностью, одышкой и тахикардией, появляется интенсивная боль в горле. Миндалины увеличены, на них формируется фибринозная пленка, которая в дальнейшем быстро переходит на небные дужки, язычок, твердое и мягкое небо, боковые и заднюю стенки глотки. Одновременно увеличиваются и уплотняются подчелюстные и шейные лимфоузлы, в месте локализации которых развивается воспалительный отек шеи. При гипертоксической форме развивается тяжелейшая интоксикация, гипертермия, потеря сознания, судороги. Токсическая и гипертоксическая формы дифтерии опасны своими осложнениями: миокадитом, параличом мягкого неба, птозом век, косоглазием, нефротическим синдромом.
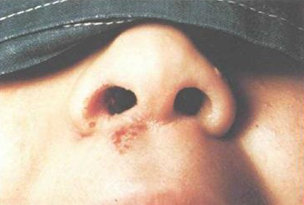
Диагноз устанавливается с учетом патогномоничной клиники дифтерии и данных лабораторного исследования, ведущим из которых является бактериологический высев возбудителя из носовой полости и миндалин. Специфические антитела определяют с серологическими методиками РА, РПГА, ИФА.
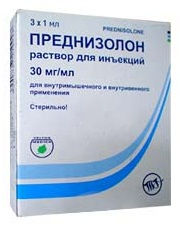
Обязательным является своевременное введение антитоксической противодифтерийной сыворотки, доза и продолжительность курса которой в каждом случае определяется индивидуально. При тяжелых формах заболевания дополнительно назначаются антибиотики (цефалоспорины 2-го и 3-го поколения). Для уменьшения признаков интоксикации применяется инфузионная терапия глюкозо-солевыми растворами. В случае токсической формы применяются «Преднизолон», «Гепарин», сосудистые, метаболические и бронхоспазмолитические препараты. Важным условием терапии является строгое соблюдение постельного режима.
Имеются противопоказания. Необходима консультация специалиста.
- Противодифтерийная сыворотка (ПДС). Режим дозирования: при легкой форме вводится однократно в/м в дозе 20–40 тыс. МЕ, при среднетяжелой форме — 50–80 тыс. МЕ однократно или повторно в той же дозе через 24 часа. При тяжелой форме заболевания суммарная доза увеличивается до 90–120–150 тыс. МЕ, при этом 2/3 дозы вводится сразу, а в течение первых суток госпитализации должно быть введено 3/4 суммарной дозы.
- Преднизолон (противовоспалительное средство). Режим дозирования: в/в или в/м в дозе 2-3 мг/кг/сут. в первые 2–3 дня. С 4-го дня переходят на прием внутрь. Курс лечения 5–6 дней. При гипертоксической и геморрагической формах доза увеличивается до 5–10 мг/кг/сут.
- Цефтриаксон (антибактериальное средство). Режим дозирования: в/м, в/в взрослые и для дети старше 12 лет в суточной дозе 1–2 г 1 раз/сут. или 0,5–1 г каждые 12 ч.
Рекомендуется консультация инфекциониста.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| з.о. д.м.н. Артюшкин С.А., Покровская больница, Санкт-Петербург; з.о. Астащенко С.В., Санкт-Петербургский НИИ уха, горла, носа и речи. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| ICHILOV MEDICAL CENTER, Тель-Авив. |
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0.1 | 0.6 | 0.003 | 0.003 | 0.001 | 0.001 | 0.1 | 0.6 | 0.003 | 0.003 | 0.001 | 0.001 | ||
При дифтерии отмечается относительный лимфоцитоз (Lymph) (более 35%).
источник
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день.
Микроорганизмы Lamblia вызывают токсические и аллергические реакции. Чем это чревато? Как понять, что нужен анализ на лямблии у ребенка?
Главная причина появления паразитирующих микроорганизмов в детском организме – вредная привычка грызть ногти, колпачки от ручек и т.д.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
У детей недостаточно развиты защитные функции. Ребёнок быстро заражается, в организме нарушается структура и функционирование желудочно-кишечного тракта.
Медицина выработала эффективный способ терапии. На начальном этапе заражения от паразитов легче избавиться, поэтому при признаках у ребёнка рекомендуется сразу обратиться к врачу. Терапевт, выслушав жалобы, направляет пациента на сдачу анализов.
Дети чаще взрослых подвергаются паразитному заражению.
Они испытывают следующие, не характерные для взрослых, симптомы:
- понос, иногда – с резким запахом;
- отрыжка;
- боли в области пупка;
- бледность кожи;
- потеря аппетита;
- высокая температура тела;
- шелушение губ;
- раздражительность;
- утомляемость;
- тошнота с рвотой;
- озноб;
- истощение организма;
- бессонница;
- боли, урчание в животе;
- высыпания;
- зуд.
Заразившийся микроорганизмами грудничок кричит, прижимает ноги к животу. Не намного повышается температура тела, сопровождаемая многократным жидким стулом, метеоризмом, редкими приступами рвоты, отсутствием аппетита.
На коже образуются ярко-розовые пятнышки, принимаемые родителями за аллергию.
Поражаются нервная и сердечно-сосудистая системы, отмечается повышенная раздражительность, аритмия, обмороки, обильная потливость.
Указанные признаки беспокоят ребёнка с 10 цистами и более. Горечь во рту и боли у правого подреберья пациент испытывает вследствие поражения печени.
Главный информационный источник для терапевта – результаты исследования крови и копрограммы. В доле случаев кал не содержит лямблий. Иногда в нём сложно определить вид паразита, но этот тип диагностики эффективен и на начальных этапах заражения.
Для ПЦР применяют тест-системы, определяющие паразитирующих микроорганизмов за короткий временной промежуток, и устанавливающие их ДНК.
В качестве биологического материала используют кровь или кал. Они помогают определить антитела и антигены, связанные с выделением паразитами их продуктов жизнедеятельности.
Для дополнительных исследований требуется забор желчи или слюны.
Метод иммуноферментного исследования всегда определяет наличие паразитов в организме, но информация будет более достоверной при сопоставлении с результатами основного анализа крови или копрограммы. Анализ крови на лямблии у взрослых и детей включает трёхкратный забор сыворотки крови, где определяются глобулины IgG, М и А.
Коэффициент положительного действия сигнализирует о заражении. Когда анализы на лямблии имеют только глобулинов IgG – у ребенка острая стадия.
С помощью гемотеста комплексно исследуют сданные материалы на лямблии как у взрослых, так и у детей. Для теста используется 9 реагентов:
- * хромогена;
- * буферного состава;
- * кровяной сыворотки без антител к этим паразитам;
- * иммуносорбента.
Далее исследование расшифровывается, после чего врач назначает тактику лечения. Полимеразная цепная реакция
С помощью полимеразной цепной реакции в верхнем отделе кишечника изучается ДНК паразита. Чтобы сдать анализы ПЦР, используют кровь или кал.
| Анализ крови на паразитов: виды, подготовка и расшифровка |
| Соскоб на энтеробиоз: как правильно сдать анализ? |
| Соскоб на яйцеглист: как подготовиться и сдавать анализ |
| Анализ на лямблии: как подготовиться и сдать, расшифровка |
Положительные свойства ПЦР:
- * максимальная вероятность определения заражения;
- * нахождение уникального участка ДНК паразита;
- * быстрое выполнение.
Материал для анализа хранят в контейнерах при температуре не более 8о С.
При положительном результате лаборант пишет «В материале обнаружена дезоксирибонуклеиновая кислота Giardia lamblia». Сложности оценки наличия паразитов по анализу требуют фиксации информации об уровне антител.
Для сдачи анализа обращаются в следующие учреждения:
- детскую поликлинику по месту жительства;
- диагностический центр;
- областной центр;
- лабораторию коммерческой клиники.
Часто результаты в платных и бесплатных клиниках одинаковы.
Единственное отличие – стоимость в коммерческих лабораториях, но цена обуславливается возможностью проходить врачей и сдавать анализы без очередей, профессионализмом специалистов и репутацией платной лаборатории.
Потому как сдать анализ на лямблии нужно натощак, ребёнка нельзя кормить за 10 часов до процедуры. Соки и кофе влияют на результаты клинической картины.
Пренебрегая диетой, родители рискуют получить недостоверную информацию, и в лучшем случае врач переназначит диагностическое обследование.
Перед сдачей анализа приостанавливают лечение препаратами противоглистного действия. Иногда диагностика дополняется полимеразной цепной реакцией, фиброгастроскопией (определяет содержание двенадцатиперстной кишки).
В большинстве случаев, если ребёнок испытывает все признаки, характерные лямблиозу, а других заболеваний у него нет, назначается комплексная диагностика.
Перед тем, как сдавать кровь на исследование с целью определения лямблиоза, следует внимательно выслушать лечащего врача и запомнить ряд рекомендаций, помогающих получить достоверные результаты.
Потому, дабы правильно сдать анализы, детей подготавливают следующим образом:
- не дают медицинских препаратов;
- за сутки до обследования физически не перегружают;
- не кормят за 10 часов до сдачи;
- за пару дней исключают из меню жирные и острые продукты питания.
При исследовании определяются не паразиты, а антитела, выработанные к ним организмом как реакция на возбудителя.
Лаборант фиксирует соотношение антител к антигенам микроорганизмов, и определяет иммуноглобулины. При острой фазе паразитарного заражения идентифицируются IgG, при хронической – IgM.
При исследовании ПЦР в кровь вкрапляют фермент для синтеза копий дезоксирибонуклеиновой кислоты.
При расшифровке определяют соотношение между антигенами микроорганизмов и антителами. Количество антител при заражении намного превышает норму, но это повышение может сигнализировать не о лямблиозе, а о другом паразитарном или бактериальном заболевании.
Поэтому в качестве дополнительной диагностики назначается копрограмма.
При обнаружении паразитов педиатр назначает комплексную терапию, включающую использование противопаразитарных, противовоспалительных средств, да энетеросорбентов. Лечение будет наиболее эффективным, если ребенок будет соблюдать диету.
Для профилактики достаточно соблюдать элементарные гигиенические нормы, приучить мыть руки после улицы, туалета, перед едой, коротко стричь ногти.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Энтеробиоз (возбудитель – человеческая острица) распространенное заболевание среди людей, пренебрегающими правилами гигиены. К таким часто относятся дети, хотя и у взрослых острица обнаруживается достаточно часто (особенно если они проживают или часто контактируют с малолетними детьми).
- Цикл развития паразита
- Как выявить заболевание
- Опрос
- Зуд
- Расчесы
- Изменения в работе нервной системы
- Нарушения деятельности ЖКТ
- Анализ крови
- Эозинофилы
- Гемоглобин и эритроциты
- Соскоб на энтеробиоз
- Подготовка
- Забор материала
- Результат (расшифровка)
- Анализ кала
- Подготовка
- Правила забора кала
- Сколько материала сдавать на исследование
- Хранение материала
- Опрос
Сам паразит поступает в организм хозяина с пищей, после контакта с поверхностями, на которых находятся яйца нематоды. Яйца в двенадцатиперстной кишке превращаются в личинки, которые питаются не до конца переваренными частицами пищи в кале, проходящими через кишечник. Постепенно личинки вырастают до взрослых особей (размер самок – до 13 мм; размер самцов – до 5 мм). Половозрелые острицы спариваются, после чего самцы погибают. Женские особи продолжают жить в начальном отделе толстого кишечника. Месяц спустя они готовы отложить яйца, для чего выходят через анальное отверстие и оставляют яйца в складках кожи. Зачастую это происходит в ночное время, когда мышцы человека расслаблены. Самка острицы после этого погибает.
На этом болезнь могла бы закончиться, но зуд, который сопровождает человека во время выхода нематоды на поверхность кожи, провоцирует расчесывание области вокруг анального отверстия. При чесании часть яиц открепляется от кожи и остается на постельном белье, часть попадает под ногти и при несоблюдении правил гигиены может осыпаться на другие поверхности или попадать с пищей в ЖКТ человека. Таким образом происходит заражение других людей или перезаражение человека-хозяина (аутоинвазия) острицами. Жизнеспособность яиц сохраняется на протяжении трех недель.
Нахождение острицы в организме человека можно диагностировать различными методами:
- Опрос на наличие симптомов.
- Изменения в анализе крови.
- Специальные исследования соскоба на энтеробиоз.
- Наличие яиц острицы в человеческом кале.
На приеме у врача пациент может жаловаться на различные симптомы, сигнализирующие о присутствии острицы.
Первым признаком наличия паразитов в кишечнике служит ночной зуд околоанальной зоны, зоны промежности, внутренней поверхности бедер. Желание почесаться может возникать и в утренние часы сразу после пробуждения.
Расчесы области вокруг анального отверстия (человек может спутать их с проявлением аллергии, если повреждения кожных покровов произошли ночью и пациент просто не помнит об этом). Может появиться отечность областей кожи вблизи анального отверстия, их покраснение или нарушение целостности.
При длительном присутствии острицы в организме хозяина происходят нарушения сна зараженного человека. Следствием служат часто возникающая головная боль или даже периодически возникающие судороги. Связываются такие явления с выделениями продуктов жизнедеятельности паразитов, которые обладают токсическим действием на организм вцелом. В кишечнике происходит их всасывание, а кровяная система распределяет их во все органы человека-хозяина.
Такие нарушения возникают, когда острицы паразитируют длительное время в теле хозяина в очень больших количествах:
- Жидкий стул или запор.
- Примеси в экскрементах слизи или наличие прожилок крови.
- Частый метеоризм, боль в животе.
- Периодически может появляться рвота.
Такие симптомы связаны с физиологическими выделениями нематод.
Нередко изменения в результатах общего анализа крови могут указать на наличие острицы в кишечнике. Нарушения могут обнаружиться при плановом профилактическом исследовании капиллярной крови (из пальца). Несколько показателей могут указать на паразитов:
- Уровень эозинофилов.
- Уровень гемоглобина и количество эритроцитов.
При паразитарном поражении нематодой уровень эозинофилов повышается (в норме показатель не превышает 5%). Клетки отвечают за выработку специфических веществ, нейтрализующих токсины. Соответственно при увеличении токсической нагрузки костный мозг повышает выработку таких телец крови. Такое состояние получило название эозинофилия.
Уменьшение количества эритроцитов и/или концентрации гемоглобина называется анемией. Такие нарушения в анализе крови свидетельствуют о наличии большого числа особей остриц, нередко происходит параллельное развитие воспалительного процесса в кишечнике. В норме гемоглобин здорового человека находится в пределах 120-140 г/л, а эритроциты вырабатываются в количестве 3,5-5,5 млн шт./мл крови.
Главным диагностическим критерием энтеробиоза является наличие особей нематоды или их яиц в материале, взятом при соскобе. Соскоб – это прикладывание светопрозрачного материала с клеевой основой в область вокруг анального отверстия. Процедура совершенно безболезненная. Достоверность результата – 50% (острицы обнаруживают в кале только в 10-15% случаев заражения этим паразитом). Для повышения достоверности проводится неоднократный забор материала с перерывом в несколько дней. В настоящее время такое исследование является наиболее распространенным и информативным.
Рекомендуется проводить обследование не реже 1 раза в полгода. Анализ на наличие остриц и их яиц на коже является обязательным при всех плановых осмотрах, при принятии детей в дошкольные и школьные учреждения, взятии человека на работу, поступление пациента в больницу, открытие медкарты и др.
Никаких подготовительных мероприятий не требуется для обнаружения острицы в соскобе, вернее любые процедуры крайне противопоказаны. Категорически запрещено:
- Мытье зоны промежности перед забором материала.
- Опорожнение кишечника до проведения соскоба.
В процессе указанных действий можно удалить яйца острицы и самих особей из зоны забора анализа, тем самым получить недостоверные результат проведенного исследования.
Забор может быть проведен утром сразу после пробуждения в поликлинике (все что потребуется – это обнажить ягодицы и обеспечить доступ медработнику к анальному отверстию) или самостоятельно (в контейнер или на специальную наклейку).
В продаже имеются специальные контейнеры, напоминающие пробирку, в которых есть длинная палочка с ватным шариком на конце. Забор должен проводиться только в стерильную одноразовую емкость. Для удобства рекомендуется надеть латексные перчатки, затем открыть контейнер и извлечь палочку, после чего провести ей по кожным покровам вокруг анального отверстия (предварительно обнажив и раздвинув ягодицы). Палочку сразу поместить обратно в емкость и закрутить крышку. Нельзя класть палочку на поверхности или касаться ей предметов. Закрытый контейнер подписывают и доставляют в лабораторию для исследования.
В продаже имеются специальные стекла (напоминающие предметные химические стекла), поверх которых имеется прозрачный материал с клейкой одной стороной (типа скотча). Забор материала также рекомендуется проводить в перчатках.
Аккуратно отклеить прозрачный материал, нельзя допустить касания любых поверхностей ни стеклом, ни клейкой лентой. Приложить на несколько секунд наклейку к зоне анального отверстия (предварительно развести ягодицы). Отсоединить ленту от кожи и поместить обратно на стекло, липкой стороной к поверхности стекла. Нельзя класть наклейку ни на какие поверхности. Стекло подписать и доставить в лабораторию.
В норме остриц и их яиц не должно быть на материале, сданном для исследования.
В кале могут находиться яйца различных гельминтов. Яйца острицы обнаруживаются достаточно редко, однако нельзя пренебрегать и этим анализом.
Для забора анализа специальных подготовительных манипуляций не требуется.
До начала сбора материала рекомендуется опорожнить мочевой пузырь (чтобы исключить попадание мочи в каловые массы). Емкость для забора материала должна быть чистой и сухой (желательно провести стерилизацию ее над паром, в микроволновой печи или ополоснуть кипятком). Провести дефекацию в подготовленную емкость. Для транспортировки каловой массы необходимо приобрести специальный контейнер в аптеке (пластиковый с «ложкой», встроенной в крышку). При помощи «ложки» отделить с разных зон (центральной части, боковой и верхней) кал и поместить в контейнер, после чего плотно закрутить крышку. Емкость подписать и доставить в лабораторию.
Достаточно 10 см3, в сумме из разных мест. Это приблизительно объем 2 чайных ложек.
Рекомендуется доставить контейнер с калом в максимально сжатые сроки. Если есть необходимость хранить материал, то это следует делать в контейнере для транспортировки с плотно закрытой крышкой в холодильнике. Время хранения – до 8 часов. При более длительном периоде хранения результаты анализа могут быть недостоверными.
Наиболее достоверным исследованием для обнаружения острицы является соскоб. Кладка яиц у нематод может происходить не каждый день, поэтому практикуется неоднократный забор материала при подозрении на наличие таких паразитов в теле человека. Отрицательный результат исследования кала не снимает вероятности заражения острицами, хотя в случае с поражением человека другими гельминтами является результативным. Изменения в анализе крови или появление симптомов заражения острицами может только указать на вероятность появления паразита, но не подтвердить или опровергнуть диагноз энтеробиоза.
Для повышения достоверности анализов рекомендуется следовать правилам забора материала и не проводить гигиенических процедур перед манипуляциями.
- Каких глистов можно определить в крови
- Аскариды
- Описторхоз
- Трихинеллез
- Стронгилоидоз
- Анализ крови на аскариды
- Анализ на описторхоз в крови
- Анализ крови на трихинеллез
- Общий анализ
- Серологический метод
- Анализ крови на стронгилоидоз
Можно ли по анализу крови определить глистов? Да, безусловно можно. Анализ крови на гельминты — одна из распространенных, точных и востребованных диагностических методик, применяющаяся в детской и взрослой медицине. Она помогает распознать заражение паразитами на самых ранних сроках, и даже тогда, когда заболевание протекает в скрытой бессимптомной форме.
Существует несколько видов анализов, которые позволяют достоверно выявить наличие или отсутствие паразитов в организме: анализ кала на яйца гельминтов, соскоб, анализ крови на антитела. Также свидетельствовать о наличии гельминтов могут показатели общего исследования крови — у больного повышен гемоглобин и СОЭ.
Первичную диагностику заражения аскаридами делает врач. Без осмотра и опроса больного, не принимая во внимание анамнез, невозможно установить время и причину появления глистов. Среди методов диагностики крови для уточнения первичного диагноза выделяют серологический.
Этот метод лабораторного исследования сыворотки крови на наличие антител, вырабатывающихся в ответ на паразитирование гельминтов: реакцию непрямой гемагглютинации, иммунофлюоресценции и иммуноферментный анализ (соответственно РНГА, РИФ и ИФА) высокого класса точности.
В качестве методов серологической диагностики описторхоза широко используется ИФА и РПГА, позволяющие диагностировать заболевание на ранних этапах развития патологического процесса, до начала откладывания паразитами яиц. В начале заболевания эти методы считаются единственными способами лабораторной диагностики.
При переходе болезни в хроническую форму ИФА и РПГА рассматривают в качестве вспомогательных анализов.
Определение специфических антител к тpихинеллезным антигенам является чувствительным и специфичным методом, который широко используют в диагностике трихинеллеза..
Специфические антитела появляются через 14 — 15 дней после заражения и достигают максимума на 4 — 12 неделе. Отрицательный результат может не исключать инфекцию Trichinella на ранней стадии инфекции.
Обычно стронгилоидоз сопровождается эозинофилией: у большинства больных в количество эозинофилов в крови возрастает от 6 до 15% (в абсолютных значениях – 500-1500 клеток/мкл), но при стронгилоидозе на фоне применения иммунодепрессантов эозинофилия может отсутствовать.
Серологические тесты (исследование крови на наличие антител к паразиту, которые появляются в результате контакта филяриевидных личинок с иммунной системой человека) являются наиболее чувствительным видом исследований при хронической инфекции.
восточный сосальщик ланцетовидный сосальщик печеночная двуустка сибирский сосальщик острицы аскариды головные вши лямблии сибирская двуустка кошачья двуустка кровяные сосальщики бычий и свиной цепни
Анализ крови на аскаридоз – это серологическое исследование, при котором в сыворотке крови ищут специфические антитела класса IgG или IgE к антигенам аскарид , вырабатываемые иммунитетом хозяина при наличии в организме личинок и взрослых особей этих паразитов. На раннем этапе после заражения более информативным является анализ уровня специфического IgE, спустя несколько недель – IgG, который начинает вырабатываться позже.
Исследования на антитела к аскаридам позволяют предупредить прогрессирование заболевания, не давая ему стать хроническим.
Анализ на антитела lgg показан в следующих случаях:
- профилактические цели;
- если затруднена диагностика;
- контролирование процесса дегельминтизации;
- обследование носителя.
Когда результаты общего анализа крови говорят о повышенном содержании лейкоцитов без видимых причин, лечащий врач проводит исследование на антитела к антигенам аскарид.
Причем диагностику следует сделать как можно быстрее, так как симптомы гельминтоза развиваются очень стремительно. К ним относится:
- боль в мышцах;
- сухой кашель;
- бессонница;
- одышка;
- повышение температура;
- ухудшение иммунитета и прочее.
При сдаче крови, она берется из пальца натощак в утренние часы. За сутки до сдачи исключить из употребления алкоголь, желательно и сигареты, а также жирную, жареную, соленую и копченую пищу.
Если анализ показывает увеличение числа лейкоцитов и снижение других кровяных телец эритроцитов, то это может быть признаком аскаридоза, тогда дополнительно сдаются анализы на аскариды, проверяется кровь на наличие антител IgG к антигенам аскарид. В этом случае кровь берется из вены натощак и с такими же правилами перед проведением процедуры.
На сегодняшний день иммунодиагностика используется очень часто при подозрении на описторхоз. В большинстве случаев проводится иммуноферментный анализ крови. С его помощью можно обнаружить повышение концентрации иммуноглобулинов класса G и M.
IgM появляются непосредственно после первого контакта организма человека с паразитом.
Рекомендуется проводить ИФА через 1-2 недели с момента возможного заражения, так как именно в это время концентрация антител максимальна. IgG появляются несколько позже: на 3-4 неделе болезни.
У здорового человека, никогда не болевшего описторхозом, антитела отсутствуют. Чувствительность этого анализа определяется течением заболевания. Если имеет место острый период, то чувствительность равна 100%. Если же болезнь протекает в хронической форме, то данный показатель составляет около 70%. По мере развития заболевания титр антител снижается.
Это наблюдается по причине образования циркулирующих иммунных комплексов. Иногда при проведении ИФА наблюдаются ложноположительные результаты. Способствовать этому может наличие у человека заболеваний печени, аллергических болезней.
Выделяют два метода анализа крови на трихинеллез: общее исследование и серологическая диагностика.
В крови человека присутствует несколько разновидностей белых кровяных телец — лейкоцитов, — каждая из которых выполняет собственные функции. Эозинофилы — разновидность лейкоцитов, которая принимает участие в аллергических реакциях. Во время трихинеллеза, сопровождающегося аллергией, их содержание в крови очень высоко. Это выявляется при помощи общего анализа крови.
Представляет собой обнаружение антител, которые вырабатываются в организме больного в ответ на внедрение паразитов. Для этого используют реакцию крови с антигенами, полученными из личинок трихинелл.
Виды серологической диагностики при трихинеллезе:
| Аббревиатура | Расшифровка | Суть |
| РСК | Реакция связывания комплемента | Если в крови больного есть антитела, то они соединяются с антигеном и присоединяют к себе молекулу комплимента — особого вещества, участвующего в иммунных реакциях. В этом случае реакция будет считаться положительной. |
| РНГА | Реакция непрямой гемагглютинации | Основана на способности эритроцитов склеиваться между собой, когда на их поверхности находится антитело и антиген. |
| ИФА | Иммуноферментный анализ | Проводят реакцию между антителами и антигенами. В качестве метки, позволяющей оценить результат, служат особые ферменты. |
| РИФ | Реакция иммунофлюоресценции | В материале есть специальная метка, которая приводит к свечению после того, как антитело прореагирует с антигеном. |
| РЭМА | Реакция энзим-меченых антител. | Оценить результат позволяет специальная метка, в качестве которой выступает фермент. |
В большинстве случаев болезнь диагностируется на поздней своей стадии, на основе результатов серологического исследования на стронгилоидоз. По результатам исследований крови невозможно диагностировать болезнь, они выступают лишь дополнительной информацией к результатам анализов кала.
При стронгилоидозе наблюдается значительное повышение уровня эозинофилов (5% и выше), а также повышение скорости оседания эритроцитов (СОЭ). Значительно отклоненный от нормы уровень эозинофилов говорит о ранней стадии заболевания, а также о аллерготоксической форме болезни.
Методика анализа проводится следующим образом — в лунки лабораторного планшета серолог вносит очищенный антиген возбудителя, добавляет пипеткой исследуемую пробу.
При наличии в крови специфических антител происходит иммунное соединение, к которому присоединяют специальный фермент, окрашивающий образовавшийся комплекс. Интенсивность свечения определяют специальной тест-системой.
| Сроки выполнения | 7-9 дней |
| Синонимы (rus) | Антитела специфического иммуноглобулина G к угрице кишечной |
| Синонимы (eng) | Autoimmune IgG to Strongyloides stercoralis |
| Методы анализа | Полуколичественный иммуноферментный |
| Подготовка к исследованию | Анализ проводится утром, натощак. С последнего приема пищи должно пройти не менее 8 часов. |
| Исключить прием алкоголя не менее чем за 24 часа до взятия биоматериала. | |
| Не рекомендуется сдавать кровь на серологию после флюорографии, рентгена, физиотерапевтических процедур. | |
| Биоматериал и способы его забора | Кровь, отбор производят из вены. |
- Отпускается без рецепта врача;
- Можно использовать в домашних условиях;
- Очищает от паразитов за 1 курс;
- Благодаря дубильным веществам оздоравливает и защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Избавляет от гниения в кишечнике, обезвреживает яйца паразитов благодаря моллекуле F.
Сертифицированное, рекомендуемое врачами-гельминтологами средство для избавления от паразитов в домашних условиях. Имеет приятный вкус, который понравится детям. Состоит исключительно из лекарственных растений, собранных в экологически чистых местах.
?Мнение экспертов о препарате.
источник