Инвалидность, истощение организма — последствия сахарного диабета. Иммунная система угнетается в результате чего человек сильно подвержен влиянию вирусов и разнообразных болезней. Современная медицина решает такую проблему путем вакцинации диабетиков. В обязательную программу по применению вакцин для группы больных с диабетом 1 и 2 типа входят контроль и наблюдение у лечащего врача, обязательное следование рекомендациям по питанию и здоровому образу жизни.
ВАЖНО ЗНАТЬ! Даже «запущенный» диабет можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Марина Владимировна читать рекомендацию.
При диабете рекомендовано каждый сезон проходить вакцинацию против гриппа. Летальные исходы у этой категории больных от гриппа многочисленны. Такая прививка показана и беременным женщинам. Вакцинацию от гриппа лучше всего осуществлять в середине осени: октябрь — ноябрь. Гриппозным больным не следует прекращать прием препаратов, назначенных им эндокринологом.
Сахар снижается мгновенно! Диабет со временем может привести к целому букету заболеваний, таких как проблемы со зрением, состоянием кожи и волос, появлению язв, гангрены и даже раковых опухолей! Люди, наученные горьким опытом для нормализации уровня сахара пользуются. читать далее.
При сахарном диабете врачи настоятельно советуют делать прививку от пневмококковой инфекции. На реакцию после прививки особое внимание следует обратить диабетикам, чей возраст превышает 65 лет. Синусит, пневмония и менингит — вот некоторые побочные болезни, у этой группы больных, которые могут возникнуть вследствие заражения пневмококками.
Людям с признаками сахарного диабета 1 типа и 2 типа показано делать прививки от гепатита В. Ослабление действия этой вакцины зафиксировано в 2-х случаях: у людей, возраст, которых превышает 60 лет. Такую прививку можно делать по усмотрению лечащего врача и самого больного. Это связано с низким коэффициентом воздействия вакцины в таком возрасте. Есть проблемы и у населения с ожирением.
Более 50% больных этим заболеванием имеют проблемы с весом. Плотный слой жира не позволяет игле для введения вакцины должным образом воздействовать на мышцу.
Реакция организма на прививку — повышение выработки инсулина с последующим истощением поджелудочной железы, то есть островков Лангренса, синтезирующим этот гормон. Последствием могут быть 2 болезни: гипогликемия и диабет. Осложнения после этой вакцинации могут приводить к низкому показателю глюкозы в крови ребенка. В состав этой вакцины входит коклюшный токсин. Относится к ядовитым веществам. Может влиять на организм непредсказуемым образом. Поэтому медиками принято решение проверки связи коклюшной вакцины и диабета.
MMR — одно из медицинских названий. Содержащиеся компоненты, а именно краснушный, воздействуют на детский организм подобно истинной болезни. Известно, что свинка и краснуха способны вызвать диабет 1-го типа. Если ребенок инфицирован в утробе матери, что переболела в период гестации краснухой, впоследствии после постановки краснушной прививки возможно развитие диабета из-за взаимодействия ослабленного вируса с тем, что уже присутствует в организме ребенка. Так как поджелудочная — орган мишень карснушного агента, то вероятность развития сахарной болезни высокая.
Компонент паротита (свинки), как и истинный вирус, способен воздействовать на поджелудочную и провоцировать панкреатит. При ослабленном состоянии органа опасность развития сахарного диабета сохраняется на высоком уровне. При этом свиночные антитела негативно влияют на бета-клетки поджелудочной, атакуя их.
Hib-вакцина способна вызвать сахарную болезнь. Есть подтверждающие факты, что от сахарного диабета 1 типа пострадали дети, которые получили 4 дозы прививки вместо одной. Вакцина от гепатита В также способна спровоцировать диабет 1 типа. Это происходит за счет свободных интерферонов. Иммунная система реагирует на эти интерфероны как на вредителя и атакует собственные ткани организма.
Прививки повышают иммунитет к различным болезням. Эффективность лечения может быть достигнута, когда лечащий врач учитывает историю болезни человека, карту его прививок за весь период. При правильном соблюдении режима, диет, приема препаратов, — вышеуказанные прививки побочных, негативных реакций не вызывают у диабетиков. У здоровых детей ситуация схожа: врач должен учесть все факторы и риски перед назначением плановой вакцины. Но если нарушения произошли, есть возможность восстановить обменные процессы, сделав вакцинацию против диабета.
источник
Какие прививки следует делать при диабете?
Дифтерия и столбняк. Если в путешествие собирается ребенок, он, как правило, привит против этих инфекций. В случае, если курс первой вакцинации (его делают в несколько приемов) не закончен, его необходимо завершить. При этом возможно сокращение интервалов между повторными введениями вакцины. Взрослым эту прививку делают один раз в 10 лет. Срок уже истек? Значит, прививку нужно повторить, причем даже если не планируются никакие поездки.
Какие прививки следует делать при диабете — фото
Полиомиелит. В свете не столь давних событий, связанных с этой инфекционной болезнью в Таджикистане, актуальность иммунизации стала чрезвычайно высокой. Делать прививку надо всем детям, не получившим полный курс иммунизации, а также взрослым, выезжающим в опасные по полиомиелиту районы. В нашей стране это Северный Кавказ, а среди стран СНГ, кроме Таджикистана, — Азербайджан (там активно борются с этой болезнью, прививая всех новорожденных детей). Особенно высока заболеваемость полиомиелитом в Афганистане, Пакистане, Индии и Нигерии.
Корь и эпидемический паротит. В иммунизации против этих заболеваний нуждаются все, кто ни разу в жизни не прививался от них и не болел ими. Прививку надо сделать до отъезда, независимо от того, в какую страну человек собрался. Большинство наших сограждан с такой проблемой не сталкиваются, потому что либо болели, либо были привиты (это случается намного чаще).
Туберкулез. Прививка нужна только тем, кто не имеет иммунитета против палочки Коха. У подавляющего большинства жителей нашей страны такой иммунитет есть. Убедиться в этом можно, проведя пробу Манту (это делают в любой районной поликлинике). Если проба все-таки будет отрицательной, то это будет означать, что иммунитета нет.
Тогда при выезде в страну, где заболеваемость туберкулезом высока, надо обязательно проконсультироваться с фтизиатром и сделать прививку против этой инфекции, причем желательно хотя бы за 1—2 месяца.
Вирусный гепатит В. Вообще-то прививку лучше сделать вне зависимости от поездок куда бы то ни было: заразиться и заболеть этой формой гепатита можно, посетив маникюрный или педикюрный кабинет, стоматолога, гинеколога (сейчас все шире используются разовые гинекологические инструменты — это тоже профилактика гепатита В), побывав на операционном столе, а тем более получив порцию перелитой крови. Конечно, все эти службы делают максимум того, что позволяет с высокой долей вероятности защитить пациента или клиента от передачи инфекции, но абсолютной гарантии, к сожалению, быть не может. Вакцина, как и полиомиелитная, переносится хорошо, и в период компенсации сахарного диабета прививку следует сделать. Большинство детей (в последние 10 лет прививки им делают в обязательном порядке на первом году жизни) и подростков уже имеют полный курс вакцинации, так что речь идет о молодежи и людях более старшего возраста. Если такой прививки нет, а человек, страдающий диабетом, собирается в страны азиатского региона, Ближнего Востока, Африки, Амазонии, причем на длительный срок, необходимо пройти курс вакцинации. Он состоит из 3 введений с интервалами в 3 месяца и по времени занимает полгода.
Вирусный гепатит А. Прививка показана всем, кто собирается в страны с жарким климатом. К сожалению, вирус так распространен, что перечислить здесь названия всех государств, где он встречается, невозможно. Жаркие регионы России — не исключение.
Клещевой вирусный энцефалит. Необходимость в иммунизации возникнет, если поездка в опасный регион планируется на период активности переносчика вируса — клеща (с середины апреля по июль). Куда не следует ехать, не будучи защищенными от клещевого энцефалита? В Австрию, Чехию, Карелию, на Урал, в Новосибирскую область, Хабаровский край, Поволжье. К слову, о клещах. Их очень много не только в местах, которые я перечислила. У меня на приеме была московская девочка, принесшая клеща после прогулки на школьном дворе. Хотя эти клещи не заражены вирусом энцефалита, они могут стать причиной другого серьезного заболевания — бореллиоза, поэтому в таких случаях надо отдать еще живое насекомое в лабораторию на исследование. Если клещ по незнанию или недоразумению уничтожен, следует провести предупредительный курс антибиотикотерапии азитромицином (сума-мед) в обычной возрастной дозировке.
Желтая лихорадка. Иммунизация против этой болезни рекомендована, если целью путешествия являются страны Африки и Южной Америки. Я их перечислю, но сначала скажу, что порой эти прививки переходят из категории рекомендованных в категорию обязательных. Так, например, Бразилия вводит такое требование с периодичностью раз в 2—4 года Это зависит от конкретной эпидемиологической обстановки в стране. К рекомендациям следует внимательно прислушиваться, ведь желтая лихорадка — тяжелое заболевание, характеризующееся высокой смертностью. Сертификат об иммунизации против желтой лихорадки могут потребовать в следующих странах: Ангола, Боливия, Бенин, Бразилия, Бурунди, Венесуэла, Верхняя Вольта, Габон, Гайана, Гана, Гвинея-Бисау, Гвинея, Гамбия, Гондурас, Заир, Камерун, Кот Д’ Ивуар, Нигерия, Никарагуа, Панама, зона Панамского канала, Парагвай, Перу, Руанда, Сан-Томе и Принсипи, Сенегал, Сомали, Суринам, Сьерра-Леоне, Танзания, Того, Тринидад и Тобаго, Уганда, Французская Гвиана, Центрально-Африканская Республика, Чад, Эквадор, Экваториальная Гвинея, Эфиопия. Прививку нужно сделать не позже чем за 10 дней до отъезда Сертификат действителен с 10-го дня после вакцинации в течение 10 лет после вакцинации (в течение данного времени при поездках в эти страны повторная прививка не понадобится).
Брюшной тиф. Прививка потребуется тем, кто едет в развивающиеся государства Северной Африки, Индию, страны азиатского региона больше чем на 4 недели.
Менингококковая инфекция. Единичные случаи регистрируются и в нашей стране, поэтому против этой инфекции лучше привить всех детей. Взрослым прививку нужно сделать при поездках в Объединенные Арабские Эмираты, Саудовскую Аравию, район Сахары. Японский энцефалит. Заболевание часто встречается в странах Южной Азии и Дальнего Востока, но прививка нужна будет не всем, кто туда собрался. Ее необходимо сделать, если предполагается участие в полевых работах в течение более чем месяца в конце лета или начале осени.
Холера и чума. Иммунизация против этих особо опасных инфекций не обеспечивает полную защиту, поэтому требования обязательной вакцинации ВОЗ не предъявляет. Желательна она при посещении стран с жарким климатом. Прежде чем решить, делать прививки или нет, хорошо бы уточнить эпидемиологическую обстановку в этих регионах и определить риск заболевания. Если он высок, от поездки лучше воздержаться.
Бешенство. Еще одна тяжелая инфекционная болезнь, развитие которой можно предупредить при вакцинации. Сделать прививку надо за месяц до предполагаемой поездки в страны Южной Америки, Китай, Таиланд, Вьетнам и Индию.
Требования разных государств к наличию тех или иных прививок с течением времени могут варьировать в соответствии с изменениями эпидемиологической обстановки. Следовательно, чтобы не оказаться в сложной ситуации на границе при выезде, следует заранее обратиться в посольство соответствующей страны, где можно получить исчерпывающую информацию.
После того как достигнута компенсация сахарного диабета и решен вопрос о прививках, можно начинать сборы.
источник
Прививка от столбняка может вызывать побочные действия. Но в большинстве случаев возможные осложнения после прививки и нежелательные реакции происходят в результате игнорирования противопоказаний либо несоблюдения установленных правил.
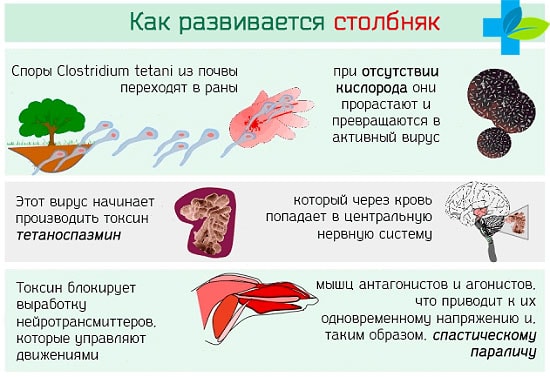
Столбняк относят к одному из серьезных заболеваний, которое может стать причиной летального исхода. Подвержены этой болезни абсолютно все люди. Инфекция может проникнуть в ранки и ссадины через почву, слюну животного или больного человека. Болезнь приводит к параличу дыхательной системы и остановке сердца. Лечение длительное и трудное, поэтому лучшей защитой от этого опасного заболевания является своевременная профилактическая вакцинация.
Опасность и вред здоровью человека несут не столько сами бактерии-возбудители столбняка, сколько токсины, которые они вырабатывают в процессе своей жизнедеятельности. Поэтому в состав вакцины включены анатоксины.
Прививку от столбняка начинают делать еще в младенчестве. Она входит в комплекс вакцины АКДС. Для того чтобы организм выработал стойкую защитную реакцию против болезни необходимо провести многократную вакцинацию. До года ее делают трижды. После этого проводят ревакцинацию. Взрослому человеку достаточно ставить прививку через каждые 10–11 лет.
У детей на прививку от столбняка может возникнуть местная или общая реакция. Место укола часто начинает краснеть, отекать и уплотняться. Ребенок выглядит сонливым, капризничает, плохо кушает, поднимается температура тела.
Для большинства взрослых подходит два вида прививки: АДС-М (вакцина, включает активные компоненты не только против столбняка, но и дифтерии) и АС-М (прививка, предназначена для тех, у кого аллергия на препарат против дифтерии).
Вакцинация от дифтерии никакие серьезные последствия за собой не влечет и влияние на организм минимально. Прививка от дифтерии в медицине считается самой безопасной. Редко могут развиваться такие побочные реакции, как расстройство стула или кожная сыпь.
Маленьким детям прививку обычно ставят в наружную часть бедра. Взрослым укол ставят в плечо или в область на спине под лопаткой. Выбирают место, где кожа наиболее тонкая, меньше жировой ткани и лучше развит мышечный слой. Если сделать прививку в ягодичную область, то больше вероятности развития отека, воспаления и болевого синдрома.
В большинстве случаев все сыворотки, которые используют против столбняка, переносятся пациентами без осложнений. Крайне редко появляются побочные реакции после прививки от столбняка. Имеется небольшая вероятность развития аллергии в виде анафилактического шока или отека Квинке.
Любая прививка имеет некоторые противопоказания, чаще всего связанные с пониженным иммунитетом или временной болезнью. Противопоказаниями к проведению прививки от столбняка являются:
- проблемы с иммунной системой;
- сахарный диабет;
- обострение неврологических заболеваний;
- аллергическая реакция на составляющие компоненты прививки;
- простудные заболевания (после выздоровления нужно подождать с вакцинацией не меньше трех недель);
- острое течение любого заболевания, особенно если сопровождается подъемом температуры тела.
Не рекомендуется проводить вакцинацию на любом сроке беременности, особенно во второй ее половине. В крайних ситуациях может быть принято решение о проведении профилактической вакцинации в первом триместре.
После прививки обязательно вводят иммуноглобулины.
Взрослым с зарегистрированным противопоказанием к АДС и АС в экстренных ситуациях вводится иммуноглобулин противостолбнячный человека (ИПСЧ) или сыворотка противостолбнячная лошадиная очищенная (ПСС). Сыворотку вводят подкожно, а ИПСЧ вводят в ягодичную мышцу.
К экстренным ситуациям проведения прививки можно отнести: оперативное вмешательство, получение травм, ожогов, порезов. Прививку делают в обязательном порядке после укусов животных, а также при длительно незаживающих гнойных ранах и язвах. Во всех этих случаях проводят внеплановое введение препарата против столбняка.
Почему вакцинирование против столбняка приводит к осложнениям? К инфицированию и интоксикации организма приводят ошибки в производстве вакцины. Попадание живых бактерий в препарат может привести к серьезным последствиям и даже смерти. Влияние прививки на организм чаще всего проявляется следующими последствиями: сыпь на теле, нарушение пищеварения, насморк, фарингит, бронхит, редко могут быть судороги.
Место прививки от столбняка может болеть по нескольким причинам.
- Одним из компонентов вакцины от столбняка является гидроксид алюминия, который и становится причиной неприятных болевых ощущений. Анатоксин против столбняка боли не вызывает, но для того, чтобы он сформировал стойкий иммунитет должен всасывать в кровоток долго и медленно. Гидроксид алюминия как раз и удерживает анатоксин длительное время в месте введения, вызывая отек, покраснение, уплотнение.
- Если человек прививается комплексной вакциной АКДС, то причиной боли может стать препарат, против коклюша. В его составе живые, обездвиженные бактерии возбудителя коклюша, которые и могут вызывать такую реакцию со стороны организма человека.
- Неправильное введение препарата может вызывать неприятные ощущения. Если прививку поставили в подкожно-жировую прослойку (например, в ягодицу), то появляется сильное уплотнение, которое болит.
Все неприятные симптомы проходят по мере всасывания компонентов прививки в кровь. В случае когда боль не отступает, появились гнойные выделения, а уплотнение превысило в размерах 9 см, нужно обратиться к специалисту.
После прививки от столбняка могут развиваться побочные эффекты. Нормой считаются следующие проявления:
- незначительное опухание, воспаление места, где сделали укол (но не больше 7–8 см);
- боль в голове различной интенсивности;
- температура тела после прививки от столбняка в норме не превышает 38, 3 градуса;
- сонливость, потеря аппетита, снижение работоспособности;
- изменения в работе органов пищеварительной системы (может беспокоить расстройство стула, дисбактериоз, метеоризм, тошнота, повышенное слюноотделение);
- учащение ритма сердца.
Опухоль после прививки развивается в результате попадания части лекарства под кожу. В этом случае компоненты еще медленнее всасываются в кровь, причиняя боль и дискомфорт.
Все эти симптомы не опасны, и они самостоятельно проходят в течение двух дней. В случае, когда температура тела повысилась до 39–40 градусов, появилась тошнота и рвота, судороги, кашель, нарушился ритм сердца или появились другие неприятные и опасные симптомы, нужно срочно обратиться к врачу.
Последствия не должны стать причиной отказа от прививки. Это лишь реакция на анатоксины, и они не относятся к патологии. Эти временные изменения в организме стоит потерпеть пару дней. Зато организм будет надежно защищен от инфекции.
Помимо высокой температуры тела с лихорадочным состоянием, отека на месте введения препарата, могут появиться и другие последствия. Справиться с ними самостоятельно не получится.
Вакцина от столбняка редко становится причиной осложнений. К ним можно отнести:
- патологии сердца и сосудов (аритмия, тахикардия);
- артриты;
- дерматологические заболевания;
- заболевания органов дыхательной системы, включая воспаление бронхов и легких;
- развитие судорожного синдрома;
- отек Квинке или анафилактический шок;
- нарушения деятельности головного мозга.
Если место укола болит, стало красным, воспаленным, отекло и появилось крупное уплотнение, значит, большая часть лекарства попала под кожу. В этом случае все эти симптомы могут продержаться до двух месяцев, до полного всасывания компонентов. Если место распухло до больших размеров (больше 9 см), нужно обратиться к врачу, который назначит дополнительную терапию.
Очень важно, прежде чем сделать прививку от столбняка, убедиться, что нет проблем со здоровьем. Для этого врач должен прослушать грудную клетку, исследовать ротовую полость, изучить результаты анализов крови и мочи.
Чтобы организм хорошо перенес вакцинацию, и не возникло нежелательных реакций, к ней нужно правильно подготовиться:
- перед вакцинацией нужно сдать анализы крови и мочи, после чего посетить терапевта или педиатра, которые после осмотра дадут направление в прививочный кабинет;
- если имеется склонность к аллергии, то за несколько дней до процедуры нужно начать прием антигистаминных препаратов;
- рекомендовано соблюдать правильное питание: включить продукты с высоким содержанием витаминов и минералов, исключить острые, жареные, блюда.
При подготовке к вакцинации рекомендовано сдать кровь на определение уровня иммуноглобулина. Повышенный уровень иммуноглобулина Е говорит о наличии аллергической реакции. В этом случае нужна дополнительная консультация иммунолога-аллерголога. К вакцинации допускаются пациенты без явных признаков аллергии и при хорошем самочувствии.
Нормальной реакцией организма на прививку считается легкое недомогание, раздражительность, сонливость, снижение аппетита, невысокий подъем температуры тела, расстройство пищеварения.
Врач должен дать рекомендации как вести себя после вакцинации:
- после вакцинации врачи советуют побыть некоторое время на территории больницы, чтобы не упустить возникновение сильной аллергической реакции;
- многие врачи не советуют купать ребенка до нормализации состояния;
- для исключения присоединения инфекции два дня лучше посидеть дома и не выходить на улицу, так как иммунитет в эти дни ослаблен;
- при сильной боли у взрослых могут быть назначены противовоспалительные нестероидные препараты (например, Найз);
- если у ребенка поднялась даже невысокая температура обязательно ему нужно дать жаропонижающее средство (большинство современных жаропонижающих препаратов одновременно снимают воспаление и уменьшают боль).
Подъем температуры после вакцинации никакой пользы организму не несет, поэтому ее нужно сбивать препаратами. Помимо этого, температура снижает способность иммунных клеток организма формировать защиту против столбняка.
Мочить место укола можно, но это становится лишним источником раздражения. Поэтому лучше воздержаться от водных процедур до нормализации состояния. Нельзя купать ребенка при высокой температуре тела.
Если после инъекции место начинает сильно болеть и опухать, можно облегчить состояние с помощью рассасывающих мазей. Подойдет, например, мазь Троксевазин. После вакцинации еще в течение нескольких дней рекомендовано принимать антигистаминные средства (Зиртек, Тавегил, Цетрин).
Чтобы не ухудшить состояние после вакцинации от столбняка, нужно соблюдать ряд ограничений. Взрослым неделю после вакцинации запрещено употреблять любую алкогольную продукцию, нельзя посещать бани и сауны, принимать ванны с добавлением морской соли или эфирных масел, а также рекомендовано исключить занятия спортом.
Для исключения развития осложнений у детей и взрослых нужно соблюдать несколько правил:
- нельзя купаться в реке, посещать бассейн и тем более тереть мочалкой место укола, так как большой риск занести инфекцию;
- не рекомендуется находиться в многолюдных местах;
- после прививки нельзя давать детям в течение недели витамин Д;
- нежелательно употреблять тяжелую пищу;
- нельзя детям давать при повышенной температуре Аспирин.
При несоблюдении этих правил могут легко появиться инфекции кожных покровов и другие осложнения.
источник
Сахарный диабет относится к числу самых частых и хорошо известных заболеваний эндокринной системы. По данным ВОЗ, распространенность диагностированных и латентных форм сахарного диабета составляет около 5% среди населения США и стран Европы, то есть уже п
Проблема защиты от так называемых управляемых детских инфекций, их вакцинопрофилактики, приобретает особую актуальность не только в отношении детей, но и в отношении взрослых, страдающих сахарным диабетом, поскольку присоединение сопутствующих заболеваний вирусной, бактериальной и грибковой этиологии часто является причиной коматозных состояний и значительно осложняет течение сахарного диабета. Следовательно,пациентам с сахарным диабетом для ведения активной жизни необходима защита от возникновения интеркуррентных заболеваний, которые у данного контингента имеют склонность к вялому, затяжному течению из-за нарушений в системе их иммунных и неиммунных факторов защиты
М. П. Костинов, доктор медицинских наук
В. В. Смирнов, доктор медицинских наук, профессор
Сахарный диабет относится к числу самых частых и хорошо известных заболеваний эндокринной системы. По данным ВОЗ, распространенность диагностированных и латентных форм сахарного диабета составляет около 5% среди населения США и стран Европы, то есть уже по этим показателям диабет может считаться социальной болезнью.
Однако основное значение имеет не только учащение случаев сахарного диабета и его «омоложение», но и те последствия, к которым приводит прогредиентное по своему характеру заболевание.
Осознавая серьезность проблемы и необходимость ее решения путем объединения усилий всех служб здравоохранения, медицинской промышленности, Правительство Российской федерации утвердило федеральную программу «Сахарный диабет», рассчитанную на 1997-2005 годы с реализацией в два этапа. Реализация программы предусматривает снижение на 30-50% числа осложнений, ранней инвалидизации, улучшение качества и увеличение продолжительности активной жизни больных.
На основании ретроспективного анализа было показано, что дети с сахарным диабетом чаще, чем здоровые, болеют вирусными заболеваниями (ветряная оспа, корь, эпидемический паротит, вирусный гепатит), что свидетельствует о предшествующей началу сахарного диабета недостаточности иммунитета. Серологическими исследованиями выявлен селективный дефицит антител к вирусам краснухи, гриппа, парагриппа, респираторно-синцитиальным вирусам, вирусам гепатита. Дефицит антител к вирусам возбудителей ОРЗ и краснухи был характерен для детей, заболевших в возрасте до 7 лет.
Все вышеперечисленные инфекции представляют серьезную проблему для больных сахарным диабетом, что предопределяет актуальность постановки вопроса о разработке защиты против них, тем более что для борьбы с рассматриваемыми инфекциями в распоряжении практического здравоохранения имеется набор необходимых эффективных вакцин.
Скудные данные литературы о подходе к вакцинации детей с сахарным диабетом, поствакцинальных реакциях и осложнениях у них, а также отсутствие сведений о состоянии специфического иммунитета к вакцинным антигенам у данной группы детей вызвали необходимость изучения данных вопросов.
Прежде чем начать вакцинацию, требовалось выяснить, сохраняется ли поствакцинальный иммунитет у привитых детей до момента развития сахарного диабета. Так, сопоставление содержания антител к вирусу полиомиелита со сроками последней вакцинации или ревакцинации у детей с сахарным диабетом выявляет, что у большинства больных, независимо от определяемого серотипа, защитный титр антител к полиомиелиту определяется в первые три года после вакцинации. Причем, чем дольше срок от последнего введения вакцины, тем чаще встречаются низкие титры антител. Уровень антител к вирусу полиомиелита I типа у больных с сахарным диабетом обнаруживается в более низкой концентрации (1:4 — 1:8), чем к вирусам II и III типов (1:8 — 1:32). Имеется четкая корреляция между концентрацией противовирусных антител и частотой вакцинаций: чем больше введено повторных доз вакцины, тем в более высоком титре определяются антитела к вирусу полиомиелита.
Исследование уровня антител к вирусам полиомиелита у больных сахарным диабетом выявило несколько больший процент лиц, серонегативных ко всем трем типам вируса по сравнению с контрольной, здоровой группой. Так, количество детей, серонегативных к I типу вируса полиомиелита, составило 42,1%, а у здоровых — 15,3%. Число детей, серонегативных ко II и III типам вируса полиомиелита, составило 9,3% и 14,8% против 5,3% и 8,7% соответственно, что в два раза чаще среди больных, чем в контрольной группе.
Следовательно, можно подтвердить, что у больных сахарным диабетом выявлена недостаточность в формировании и поддержании противополиомиелитного иммунитета, что определяет необходимость последующих ревакцинаций.
Исследования антитоксического иммунитета к дифтерии у ранее привитых детей до выявления сахарного диабета показало, что через четыре-пять лет после завершения первичной вакцинации и ревакцинации у всех детей сохранился защитный (0,03 МЕ/мл) уровень антител и он практически не отличается от такового в группе здоровых детей.
Противостолбнячные антитела также в 100% случаев регистрировались в защитных титрах (0,01 МЕ/мл). Обращает внимание, что более чем в 60% случаев противодифтерийные и противостолбнячные антитела в эти сроки исследования регистрировались в довольно высоких значениях 1,0-8,0 МЕ/мл. То есть антитоксический иммунитет у больных сахарным диабетом сохраняется так же, как и у здоровых, без достоверных различий.
Среди вакцинированных против кори больных сахарным диабетом спустя три и более лет серопозитивными (титр более 1:4) оказались 65,3% привитых, тогда как в контрольной группе в эти же сроки — 85,8%. Это также косвенно подтверждает некоторое нарушение функции иммунной системы по сохранению антивирусного иммунитета у больных сахарным диабетом и указывает на необходимость ревакцинации таких детей. В то же время необходимо иметь в виду другую причину, которая могла способствовать быстрой утрате противокоревого иммунитета, а именно иммуногенные свойства применявшейся живой коревой вакцины. На эту мысль наводят данные, полученные при вакцинации против эпидемического паротита таких пациентов до развития сахарного диабета. Оказалось, что через три-четыре года после введения противопаротитной вакцины антитела в защитном (более 1:4) титре регистрировались в 87,8% случаев. Причем в большинстве случаев титры антител были более 1:8, то есть в среднем и высоком значениях. Это позволяет предположить, что состояние антивирусного иммунитета у больных сахарным диабетом зависит не только от особенностей течения заболевания, но и от иммуногенности применяемых вакцинных препаратов.
Таким образом, несмотря на сниженный противовирусный иммунитет, больные сахарным диабетом все-таки способны к выработке специфических антител к вирусным антигенам вакцины, причем у некоторых больных отмечена даже гиперпродукция антител. Наиболее стойким иммунитет отмечен после вакцинации детей анатоксином, что в целом свидетельствует о возможности и необходимости их защиты против управляемых инфекций.
В дальнейшем нами проведены вакцинации и ревакцинации более 50 детей с сахарным диабетом в возрасте от 2 до 14 лет с использованием анатоксинов АДС (АДС-м) в сочетании с противополиомиелитной вакциной. У всех детей вакцинация проводилась в период клинико-метаболической компенсации сахарного диабета продолжительностью не менее одного месяца, на фоне инсулинотерапии. Детям с пищевой и лекарственной аллергией назначался один из антигистаминных препаратов в течение одной недели до и одной недели после вакцинации.
Клиническое наблюдение за детьми, страдающими сахарным диабетом и вакцинированными против дифтерии, столбняка и полиомиелита по индивидуальному графику, не выявило возникновения поствакцинальных реакций, осложнений со стороны основного заболевания, а также учащения случаев присоединения интеркуррентных вирусных инфекций в сравнении со здоровой группой детей.
Противодифтерийные и противостолбнячные антитела у привитых вырабатывались в защитных титрах.
Вакцинация против эпидемического паротита и кори у таких детей не сопровождалась ухудшением в течении основного заболевания.
В настоящее время продолжаются исследования, направленные на вакцинацию таких детей против гепатита В, хотя, по предварительным данным, можно подтвердить, что вакцинальный период протекает без развития побочных реакций.
Таким образом, детям с сахарным диабетом индивидуально можно проводить вакцинацию против дифтерии, столбняка, кори, эпидемического паротита, полиомиелита, гепатита В, если ребенок находится в клинико-метаболической компенсации сахарного диабета в течение месяца перед вакцинацией (общее удовлетворительное состояние, отсутствие жажды, полиурии, удовлетворительный аппетит, гликемия натощак не выше 10 ммоль/л, суточная гликозурия в пределах 10-20 г, отсутствие ацетонурии).
Перед проведением прививок необходимо выполнить исследование уровня гликемии натощак, глюкозурии в течение суток, анализ мочи на ацетон.
Профилактическая вакцинация проводится на фоне основного лечения — диеты и инсулинотерапии.
При техническом выполнении вакцинации следует обратить внимание на возможность наличия липодистрофий у детей, больных сахарным диабетом, что обусловливает необходимость выбора для вакцинации участков тела, свободных от липодистрофий.
В поствакцинальном периоде необходим контроль педиатра-эндокринолога за общим состоянием ребенка, температурой тела в течение трех дней, наличием или отсутствием местных реакций, а также симптомов декомпенсации сахарного диабета (появление жажды, полиурии, диспептических расстройств, болей в животе, нарастание гликемии и глюкозурии, появление запаха изо рта, ацетона в моче). По показаниям необходима коррекция диеты и инсулина.
Для профилактической вакцинации детей, больных сахарным диабетом, остаются в силе все противопоказания, определяемые инструкцией по проведению профилактической вакцинации детям, не больным сахарным диабетом, и декомпенсированное состояние у детей, больных диабетом.
источник
Дифтерия и столбняк — два серьезных заболевания, проникающих в организм по-разному, однако прививка от дифтерии и столбняка проводится часто одной вакциной. Эта прививка включена в список обязательных из-за серьезных последствий, вплоть до угрозы жизни человека при прямом контакте с возбудителями.
Прививка от дифтерии и столбняка вводится человеку в плановом порядке и при возникновении экстренных ситуаций. Она хорошо защищает организм от болезней, но не способна выработать постоянный иммунитет. Антитела выработанные в детстве при иммунизации не сохраняются на длительный срок, поэтому от этих заболеваний взрослым приходится регулярно прививаться всю жизнь.
Дифтерия в 95% случаев вызывает тяжелейшие опасные для жизни осложнения в области ротоглотки. Болезнь передается воздушно-капельным и бытовым путем и очень тяжело излечивается. В результате паралича респираторных путей может наступить асфиксия, заканчивающаяся летальным исходом. После последней вспышки дифтерии в России в 1990-1996 была проведена массовая иммунизация населения, после чего случаи заболевания в стране единичны.
Столбняк также часто заканчивается летально. Прогноз болезни неблагоприятный. Столбнячная палочка находится буквально везде и при отсутствии иммунной защиты ей легко инфицироваться, просто наколов ногу колючкой или наступив на острый камень. Несмотря на достижения медицины, в развитых странах от болезни умирает до 17-25% больных, а в развивающихся странах смертность достигает 80%. Заболеванию подвержены любые возрастные категории. На сегодняшний день в России лидеры по заболеванию и смертности — не привитая возрастная категория старше 60 лет (пенсионеры садоводы). Поэтому не стоит закрывать глаза на такие смертельные болезни, как дифтерия и столбняк прививка от которых сможет сохранить жизнь.
Для формирования иммунитета прививку от этих заболеваний человек должен делать на протяжении всей жизни. Стандартная схема вакцинации против дифтерии и столбняка такова:
- На первом году жизни ставятся 3 прививки с трех месяцев и через каждые 45 дней.
- В следующий раз вакцина вводится в полтора года.
- Потом проводится вакцинация в 6-7 лет.
- В 14-15 лет. Прививка от заболевания дифтерия в 14 лет считается первой ревакцинацией человека.
Только с такой периодичностью вакцинации формируется полный иммунитет. Если по какой-либо причине нарушается график вакцинации, то ребенку ставится прививка от дифтерии-столбняка в 7 лет ослабленным анатоксином АДСМ 2 раза с интервалом в месяц. В следующий раз прививка вводится уже через 9 месяцев. Затем начинается 10-летний отсчет до ревакцинации.
Вакцина вводится каждые 10 лет взрослым. Раньше вакцинация проводилась до 66 лет, но с повышением продолжительности жизни верхний порог для введения вакцины убрали.
Нужно отметить, что на сегодняшний день каждый взрослый сам должен контролировать периодичность своей вакцинации, особенно если он редко обращается к врачу. Однако есть профессии, в которых наличие прививки дифтерия столбняк считается обязательным условием приема на работу: это работники общепита, медучреждений, строители, железнодорожники. Обязательно должны делать эту прививку военнослужащие.
Если взрослый по какой-либо причине пропускает вакцинацию, действие иммунитета ослабевает и он снова становится подвержен действию инфекционных агентов. При обращении в следующий раз ему проводится новая вакцинация для формирования полного иммунитета:
- в день обращения;
- через полтора месяца;
- через полгода — год.
Прививка дифтерия/столбняк ставится многокомпонентными вакцинами:
- До 6 лет детям вводятся АКДС: это прививки от коклюша, дифтерии, столбняка.
- Старше 6 лет ставится АДСМ — прививка только от дифтерии/столбняка. Других анатоксинов в составе вакцины нет.
- По желанию родители могут поставить ребенку Пентаксим: прививка дифтериия столбняк полиомиелит.
- Импортный аналог АКДС — Инфанрикс.
- Импортная полиовакцина Инфанрикс Гекса — это прививка от дифтерии, коклюша, столбняка, полиомиелита, гепатита и гемофильной инфекции.
- Французский Тетракок также совмещает вакцину АКДС и компонент от полиомиелита.
- Бельгийский Тританрикс-HB генерирует иммунитет от гепатита В и коклюша, дифтерии, столбняка.
Многокомпонентные вакцины имеют огромное преимущество перед однокомпонентными. Во-первых вводятся они через один укол, во-вторых, содержание балластных веществ в них соответственно ниже. Считается, что импортные прививки вызывают меньше побочных эффектов, чем отечественные, так как содержат меньшее количество вредных консервантов. При экстренной иммунизации от столбняка вводится противостолбнячная моновакцина.
Вакцину лучше вводить с утра натощак — так организму будет легче преодолеть неприятные побочные эффекты. Важный вопрос — куда делают прививку дифтерия/столбняк. Ягодичная мышца для вакцинации не подходит из-за большого количества жирового слоя и вероятности попадания части вакцины в него, что может вызвать образование шишки или отека. Вводятся анатоксины в хорошо развитые мышцы: детям — в мышцу бедра, взрослым — в мышцу плеча или под лопатку. Любое попадание вакцины в подкожный слой может вызвать неприятные болезненные ощущения.
Существуют некоторые случаи, при которых придется отказаться от вакцинации и перенести её:
- ОРЗ, ОРВИ, грипп;
- обострение любых хронических и дерматологических заболеваний;
- аллергическое заболевание в стадии обострения;
- в первом триместре беременности;
- при повышенной температуре;
- при антибиотикотерапии.
Не ставится прививка столбняк дифтерия детям при наличии индивидуальной непереносимости. У многих родителей возникает вопрос можно ли делать прививку при насморке. Решение зависит от природы насморка. При аллергическом и респираторном рините — однозначно нет. Прививка может ослабить и без того ослабленный иммунитет. Если насморк вызван физиологическими причинами — высоким содержанием пыли в воздухе (если на улице ветер), нервными — после продолжительного плача прививку ставить можно.
Что касается поведения после прививки, то однозначно в течение трех дней нельзя употреблять алкоголь, который ослабляет её действие. Многих интересует — можно ли мочить прививку от дифтерии и столбняка? Мочить прививку можно, но нельзя её тереть мочалкой или губкой. Купаться желательно под душем, воздержавшись на время от приема ванн с солью или другими ароматическими добавками. В первое время, пока не заживет место укола, не стоит купаться в природных водоемах.
Какие вызывает прививка от столбняка и дифтерии побочные действия? Существует нормальная реакция организма на введение анатоксинов, которая может сопровождаться легким повышением температуры в течение трех дней. При неправильном введении вакцины и попадании её компонентов в подкожный слой может образоваться труднорассасываемая болезненная шишка и болезненность на месте введения.
Может вызвать прививка от дифтерии и столбняка последствия гораздо более серьезные у ребенка — нарушения ЖКТ, респираторные явления, сонливость и вялость. Стоит подождать 2-3 дня, эти явления пройдут сами собой. Эти явления вызваны ослаблением иммунитета, который перенаправляет свои силы на формирование иммунного ответа на введение анатоксинов.
Если проводится вакцинация с коклюшным компонентом, то осложнения могут быть более серьезными:
- высокая температура;
- раздражительность и плач;
- отказ от еды.
Такие побочные эффекты исчезают, как правило, в течение 5 дней. Если наблюдается аллергическая реакция на коклюшный компонент, то дальнейшая вакцинация проводится прививкой дифтерия столбняк без него.
Если заболело место прививки от столбняка, дифтерии можно принять принять противовоспалительные медпрепараты типа Ибупрофена и Нимесила. Если болит вся рука после прививки от дифтерии, столбняка можно воспользоваться рассасывающими мазями — Троксевазином, Диклофенаком, Экузаном, Нимесулидом. Шишка на месте укола может рассасываться достаточно долго — иногда болезненность может ощущаться в течение нескольких месяцев после введения. Это обусловлено долгим всасыванием анатоксинов.
Вопрос нужна ли прививка от дифтерии, столбняка в наше время выглядит достаточно нелепо. Достаточно ознакомиться со статистикой ВОЗ за несколько последних десятилетий, чтобы увидеть в сколько раз во всем мире уменьшилась смертность от этих заболеваний после введения обязательной вакцинации. После введения обязательной вакцинации взрослых от этих болезней случаи их возникновения единичны.
Никакой опасности для организма прививка от дифтерии, столбняка не представляет. Случаи тяжелых осложнений и реакций регистрируются в сотых долях процентов, что составляет один случай на несколько сотен тысяч прививок.
источник
Инвалидность, истощение организма — последствия сахарного диабета. Иммунная система угнетается в результате чего человек сильно подвержен влиянию вирусов и разнообразных болезней. Современная медицина решает такую проблему путем вакцинации диабетиков. В обязательную программу по применению вакцин для группы больных с диабетом 1 и 2 типа входят контроль и наблюдение у лечащего врача, обязательное следование рекомендациям по питанию и здоровому образу жизни.
При диабете рекомендовано каждый сезон проходить вакцинацию против гриппа. Летальные исходы у этой категории больных от гриппа многочисленны. Такая прививка показана и беременным женщинам. Вакцинацию от гриппа лучше всего осуществлять в середине осени: октябрь — ноябрь. Гриппозным больным не следует прекращать прием препаратов, назначенных им эндокринологом.
При сахарном диабете врачи настоятельно советуют делать прививку от пневмококковой инфекции. На реакцию после прививки особое внимание следует обратить диабетикам, чей возраст превышает 65 лет. Синусит, пневмония и менингит — вот некоторые побочные болезни, у этой группы больных, которые могут возникнуть вследствие заражения пневмококками.
Людям с признаками сахарного диабета 1 типа и 2 типа показано делать прививки от гепатита В. Ослабление действия этой вакцины зафиксировано в 2-х случаях: у людей, возраст, которых превышает 60 лет. Такую прививку можно делать по усмотрению лечащего врача и самого больного. Это связано с низким коэффициентом воздействия вакцины в таком возрасте. Есть проблемы и у населения с ожирением.
Более 50% больных этим заболеванием имеют проблемы с весом. Плотный слой жира не позволяет игле для введения вакцины должным образом воздействовать на мышцу.
Реакция организма на прививку — повышение выработки инсулина с последующим истощением поджелудочной железы, то есть островков Лангренса, синтезирующим этот гормон. Последствием могут быть 2 болезни: гипогликемия и диабет. Осложнения после этой вакцинации могут приводить к низкому показателю глюкозы в крови ребенка. В состав этой вакцины входит коклюшный токсин. Относится к ядовитым веществам. Может влиять на организм непредсказуемым образом. Поэтому медиками принято решение проверки связи коклюшной вакцины и диабета.
MMR — одно из медицинских названий. Содержащиеся компоненты, а именно краснушный, воздействуют на детский организм подобно истинной болезни. Известно, что свинка и краснуха способны вызвать диабет 1-го типа. Если ребенок инфицирован в утробе матери, что переболела в период гестации краснухой, впоследствии после постановки краснушной прививки возможно развитие диабета из-за взаимодействия ослабленного вируса с тем, что уже присутствует в организме ребенка. Так как поджелудочная — орган мишень карснушного агента, то вероятность развития сахарной болезни высокая.
Компонент паротита (свинки), как и истинный вирус, способен воздействовать на поджелудочную и провоцировать панкреатит. При ослабленном состоянии органа опасность развития сахарного диабета сохраняется на высоком уровне. При этом свиночные антитела негативно влияют на бета-клетки поджелудочной, атакуя их.
Hib-вакцина способна вызвать сахарную болезнь. Есть подтверждающие факты, что от сахарного диабета 1 типа пострадали дети, которые получили 4 дозы прививки вместо одной. Вакцина от гепатита В также способна спровоцировать диабет 1 типа. Это происходит за счет свободных интерферонов. Иммунная система реагирует на эти интерфероны как на вредителя и атакует собственные ткани организма.
Прививки повышают иммунитет к различным болезням. Эффективность лечения может быть достигнута, когда лечащий врач учитывает историю болезни человека, карту его прививок за весь период. При правильном соблюдении режима, диет, приема препаратов, — вышеуказанные прививки побочных, негативных реакций не вызывают у диабетиков. У здоровых детей ситуация схожа: врач должен учесть все факторы и риски перед назначением плановой вакцины. Но если нарушения произошли, есть возможность восстановить обменные процессы, сделав вакцинацию против диабета.
Какие прививки необходимо сделать человеку, который болеет сахарным диабетом второго (неинсулинозависимого)типа?
Сахарный диабет известен тем, что разрушает организм, приводит человека к инвалидности. Конечно, сейчас медицина уже научилась защищать больных этим заболеванием, продлевать им жизнь, добиваться длительной ремиссии. Но тем не менее сахарный диабет остается огромной проблемой. Вот, например, он снижает иммунитет, и человек чаще болеет простудными заболеваниями, к нему чаще «цепляются» вирусы — и человек подвержен заболеваниям вирусной природы.
Прививки могли бы повысить иммунитет к очень многим инфекционным заболеваниям.
Если заболевание находится в стадии компенсации, то врач может разрешить практически все прививки, которые определены национальным календарем. Только, к сожалению, иммунитет формируется более слабый, чем у здоровых людей. Особенно это касается иммунитета к полиомиелиту и кори. Врачи считают, что для поддержания иммунитета, нужны ревакцинации (то есть, повторные прививки). А вот к дифтерии, столбняку формируется нормальный иммунитет.
Врачи не установили фактов отрицательного влияния на основное заболевание прививок.
Поэтому при разрешении врача можно больному сахарным диабетом делать прививки против дифтерии, столбняка, кори, эпидемического паротита, краснухи, полиомиелита, вирусного гепатита В. Если нужно, можно принимать антигистаминные препараты.
Интересная статья об иммунопрофилактике у детей, больных сахарным диабетом, можно прочитать здесь.
Взрослым можно прививаться против дифтерии, столбняка, краснухи, кори, вирусного гепатита В.
Какие прививки следует делать при диабете?
Дифтерия и столбняк. Если в путешествие собирается ребенок, он, как правило, привит против этих инфекций. В случае, если курс первой вакцинации (его делают в несколько приемов) не закончен, его необходимо завершить. При этом возможно сокращение интервалов между повторными введениями вакцины. Взрослым эту прививку делают один раз в 10 лет. Срок уже истек? Значит, прививку нужно повторить, причем даже если не планируются никакие поездки.
Какие прививки следует делать при диабете — фото
Полиомиелит. В свете не столь давних событий, связанных с этой инфекционной болезнью в Таджикистане, актуальность иммунизации стала чрезвычайно высокой. Делать прививку надо всем детям, не получившим полный курс иммунизации, а также взрослым, выезжающим в опасные по полиомиелиту районы. В нашей стране это Северный Кавказ, а среди стран СНГ, кроме Таджикистана, — Азербайджан (там активно борются с этой болезнью, прививая всех новорожденных детей). Особенно высока заболеваемость полиомиелитом в Афганистане, Пакистане, Индии и Нигерии.
Корь и эпидемический паротит. В иммунизации против этих заболеваний нуждаются все, кто ни разу в жизни не прививался от них и не болел ими. Прививку надо сделать до отъезда, независимо от того, в какую страну человек собрался. Большинство наших сограждан с такой проблемой не сталкиваются, потому что либо болели, либо были привиты (это случается намного чаще).
Туберкулез. Прививка нужна только тем, кто не имеет иммунитета против палочки Коха. У подавляющего большинства жителей нашей страны такой иммунитет есть. Убедиться в этом можно, проведя пробу Манту (это делают в любой районной поликлинике). Если проба все-таки будет отрицательной, то это будет означать, что иммунитета нет.
Тогда при выезде в страну, где заболеваемость туберкулезом высока, надо обязательно проконсультироваться с фтизиатром и сделать прививку против этой инфекции, причем желательно хотя бы за 1—2 месяца.
Вирусный гепатит В. Вообще-то прививку лучше сделать вне зависимости от поездок куда бы то ни было: заразиться и заболеть этой формой гепатита можно, посетив маникюрный или педикюрный кабинет, стоматолога, гинеколога (сейчас все шире используются разовые гинекологические инструменты — это тоже профилактика гепатита В), побывав на операционном столе, а тем более получив порцию перелитой крови. Конечно, все эти службы делают максимум того, что позволяет с высокой долей вероятности защитить пациента или клиента от передачи инфекции, но абсолютной гарантии, к сожалению, быть не может. Вакцина, как и полиомиелитная, переносится хорошо, и в период компенсации сахарного диабета прививку следует сделать. Большинство детей (в последние 10 лет прививки им делают в обязательном порядке на первом году жизни) и подростков уже имеют полный курс вакцинации, так что речь идет о молодежи и людях более старшего возраста. Если такой прививки нет, а человек, страдающий диабетом, собирается в страны азиатского региона, Ближнего Востока, Африки, Амазонии, причем на длительный срок, необходимо пройти курс вакцинации. Он состоит из 3 введений с интервалами в 3 месяца и по времени занимает полгода.
Вирусный гепатит А. Прививка показана всем, кто собирается в страны с жарким климатом. К сожалению, вирус так распространен, что перечислить здесь названия всех государств, где он встречается, невозможно. Жаркие регионы России — не исключение.
Клещевой вирусный энцефалит. Необходимость в иммунизации возникнет, если поездка в опасный регион планируется на период активности переносчика вируса — клеща (с середины апреля по июль). Куда не следует ехать, не будучи защищенными от клещевого энцефалита? В Австрию, Чехию, Карелию, на Урал, в Новосибирскую область, Хабаровский край, Поволжье. К слову, о клещах. Их очень много не только в местах, которые я перечислила. У меня на приеме была московская девочка, принесшая клеща после прогулки на школьном дворе. Хотя эти клещи не заражены вирусом энцефалита, они могут стать причиной другого серьезного заболевания — бореллиоза, поэтому в таких случаях надо отдать еще живое насекомое в лабораторию на исследование. Если клещ по незнанию или недоразумению уничтожен, следует провести предупредительный курс антибиотикотерапии азитромицином (сума-мед) в обычной возрастной дозировке.
Желтая лихорадка. Иммунизация против этой болезни рекомендована, если целью путешествия являются страны Африки и Южной Америки. Я их перечислю, но сначала скажу, что порой эти прививки переходят из категории рекомендованных в категорию обязательных. Так, например, Бразилия вводит такое требование с периодичностью раз в 2—4 года Это зависит от конкретной эпидемиологической обстановки в стране. К рекомендациям следует внимательно прислушиваться, ведь желтая лихорадка — тяжелое заболевание, характеризующееся высокой смертностью. Сертификат об иммунизации против желтой лихорадки могут потребовать в следующих странах: Ангола, Боливия, Бенин, Бразилия, Бурунди, Венесуэла, Верхняя Вольта, Габон, Гайана, Гана, Гвинея-Бисау, Гвинея, Гамбия, Гондурас, Заир, Камерун, Кот Д’ Ивуар, Нигерия, Никарагуа, Панама, зона Панамского канала, Парагвай, Перу, Руанда, Сан-Томе и Принсипи, Сенегал, Сомали, Суринам, Сьерра-Леоне, Танзания, Того, Тринидад и Тобаго, Уганда, Французская Гвиана, Центрально-Африканская Республика, Чад, Эквадор, Экваториальная Гвинея, Эфиопия. Прививку нужно сделать не позже чем за 10 дней до отъезда Сертификат действителен с 10-го дня после вакцинации в течение 10 лет после вакцинации (в течение данного времени при поездках в эти страны повторная прививка не понадобится).
Брюшной тиф. Прививка потребуется тем, кто едет в развивающиеся государства Северной Африки, Индию, страны азиатского региона больше чем на 4 недели.
Менингококковая инфекция. Единичные случаи регистрируются и в нашей стране, поэтому против этой инфекции лучше привить всех детей. Взрослым прививку нужно сделать при поездках в Объединенные Арабские Эмираты, Саудовскую Аравию, район Сахары. Японский энцефалит. Заболевание часто встречается в странах Южной Азии и Дальнего Востока, но прививка нужна будет не всем, кто туда собрался. Ее необходимо сделать, если предполагается участие в полевых работах в течение более чем месяца в конце лета или начале осени.
Холера и чума. Иммунизация против этих особо опасных инфекций не обеспечивает полную защиту, поэтому требования обязательной вакцинации ВОЗ не предъявляет. Желательна она при посещении стран с жарким климатом. Прежде чем решить, делать прививки или нет, хорошо бы уточнить эпидемиологическую обстановку в этих регионах и определить риск заболевания. Если он высок, от поездки лучше воздержаться.
Бешенство. Еще одна тяжелая инфекционная болезнь, развитие которой можно предупредить при вакцинации. Сделать прививку надо за месяц до предполагаемой поездки в страны Южной Америки, Китай, Таиланд, Вьетнам и Индию.
Требования разных государств к наличию тех или иных прививок с течением времени могут варьировать в соответствии с изменениями эпидемиологической обстановки. Следовательно, чтобы не оказаться в сложной ситуации на границе при выезде, следует заранее обратиться в посольство соответствующей страны, где можно получить исчерпывающую информацию.
После того как достигнута компенсация сахарного диабета и решен вопрос о прививках, можно начинать сборы.
источник
Некоторые родители забывают о значимости вакцинопрофилактики, подвергая опасности себя и своих детей. Столбняк и дифтерия — инфекционные заболевания, распространенные повсеместно. Они приводят к тяжелым осложнениям, инвалидности или смертельному исходу.
Избежать таких последствий можно с помощью плановой вакцинации. Профилактическая прививка от столбняка и дифтерии успешно защищает от этих болезней благодаря появлению стойкого иммунитета.
Столбняк и дифтерия — это опасные для жизни и высокозаразные инфекционные заболевания, имеющие множество последствий. Попадая в организм, патогенные возбудители вырабатывают очень ядовитые токсины.
Дифтерия передается воздушно-капельным путем, реже — через зараженные предметы. Чаще она встречается у непривитых детей дошкольного и школьного возраста. Клиническая картина классической дифтерии включает в себя следующие симптомы:
- признаки интоксикации – высокая температура, сильная слабость, головные боли;
- увеличение и отечность миндалин;
- налет в виде пленки грязно-серого цвета на мягком небе, глотке и миндалинах;
- увеличение лимфоузлов шеи.
Столбняк возникает тогда, когда возбудитель попадает в ткани, лишенные доступа кислорода. Основной способ передачи – инфицирование из окружающей среды во время ранений и травм. Патогенный микроб начинает вырабатывать столбнячный токсин, обладающий нервно-паралитическим действием. Он поражает нервные волокна и нарушает передачу импульсов к мышцам.
Первые симптомы столбняка возникают примерно через неделю после получения травмы. В области раны появляются неинтенсивные тянущие боли. Через 1-2 дня симптоматика быстро нарастает. Жевательные и мимические мышцы лица спазмируются и начинают судорожно сокращаться. Вслед за ними поражается мускулатура шеи, нарушается глотание и голос.
В дальнейшем судороги распространяются по всему телу. На поздних стадиях мышечные волокна становятся настолько напряжены, что человек принимает неестественную позу – опистотонус. На кровати он опирается только на голову и стопы, а корпус выгибается дугой.
Обе болезни опасны тяжелыми симптомами интоксикации и множественными осложнениями. Отсутствие лечения может привести к летальному исходу. Тяжелее они протекают у детей, часто принимая агрессивное течение. Организм ребенка более чувствителен к воздействию токсинов из-за незрелого иммунного ответа.
Дифтерийные пленки могут отрываться от слизистых, перекрывая доступ кислорода в трахею и легкие. Такое состояние называется истинным крупом и приводит к смерти от нехватки кислорода. Последствия тяжелой дифтерии могут привести и к стойкой инвалидизации. Из-за сильного токсического воздействия поражается сердечная мышца, нервная система, голосовые связки, мускулатура конечностей.
Особую опасность имеют геморрагическая и токсическая формы дифтерии. В первом случае повышается ломкость сосудов и усиливается кровоточивость тканей. На теле образуются множественные очаги кровоизлияний. Человек может погибнуть от обильного желудочно-кишечного или легочного кровотечения.
Клиническая картина гипертоксической дифтерии характеризуется опасными симптомами:
- коматозное состояние или нарушение сознания;
- судороги всех групп мышц;
- температура 40 °C и выше;
- отек жировой клетчатки шеи и груди.
Опасность столбняка заключается в нарушении функции дыхания или работы сердца.
Судорожное сокращение или паралич мышц не позволяют грудной клетке совершать вдох и выдох. Человек умирает от острой нехватки кислорода. Реже происходит остановка сердца из-за прямого воздействия столбнячного токсина на сердечную мышцу.
Вакцинацию рекомендуется проводить по схеме, указанной в календаре вакцинопрофилактики. Если противопоказаний нет, то первая прививка от дифтерии и столбняка детям делается в три месяца. Затем с определенным интервалом вводят еще две вакцины для формирования крепкого иммунитета.
Прививку можно делать только здоровым лицам. Это значит, что на момент вакцинации не должно быть никаких проявлений острых и хронических заболеваний. При наличии противопоказаний сроки прививания переносятся до момента полного восстановления здоровья.
Все противопоказания можно разделить на две категории: абсолютные и относительные. Абсолютные – это те, при которых применение вакцины полностью запрещено.
К ним относятся:
- врожденные или приобретенные иммунодефицитные состояния;
- аллергические реакции на любой компонент вакцины;
- тяжелые осложнения после предыдущей прививки.
При относительных противопоказаниях иммунизация разрешена, но проводится немного позже, чем у всех остальных пациентов.
Отсрочить вакцинацию необходимо при следующих состояниях:
- острые инфекционные заболевания (ОРВИ, бронхит, пневмония);
- обострение хронических болезней;
- низкая масса тела ребенка при рождении (менее 2500 гр).
При простудных заболеваниях прививку можно сделать через 2-4 недели после полного выздоровления. В остальных ситуациях вопрос о вакцинации рассматривается врачом индивидуально. В таких случаях график всех последующих прививок тоже сдвигается.
Прививка от дифтерии и столбняка взрослым проводится в плановом порядке через каждые 10 лет. Если в детстве вакцинирование проходило по графику, то первая ревакцинация делается в 24 года. В остальных случаях назначается индивидуальное расписание, исходя из даты последней иммунизации.
Для введения только столбнячной сыворотки существует также ряд экстренных показаний:
- обморожения и ожоги 2-ой степени и выше;
- домашние роды;
- аборты вне медицинских учреждений;
- травматические повреждения кожи и слизистых;
- ранения брюшной полости с нарушением целостности органов ЖКТ;
- гангрена и некроз мягких тканей.
При возникновении этих аварийных ситуаций высока вероятность попадания в организм инфекционного возбудителя. Экстренная профилактика проводится моновакциной и направлена только на предупреждение столбняка. Она должна быть введена во время обращения человека за медицинской помощью.
Вакцинация приводит к развитию особой реакции на введение обезвреженных токсинов (анатоксинов). Через несколько часов после прививки появляется общая слабость и чувство разбитости, затем поднимается температура и присоединяется озноб. Это состояние самостоятельно проходит через 2-3 дня и не требует медицинской помощи.
Небольшая болезненность и уплотнение на месте укола тоже считается нормальным явлением. Через 1-2 дня область инъекции будет болеть меньше, а примерно через неделю указанные симптомы полностью исчезнут.
Как и любые вакцины, прививки от столбняка и дифтерии имеют свои побочные эффекты.
Чаще всего встречаются местные осложнения в области инъекции препарата:
- стойкое покраснение и отечность;
- образование плотного и болезненного инфильтрата;
- нагноение и абсцесс.
Очень редко возникают аллергические реакции в виде крапивницы или распространенной сыпи. Они могут сопровождаться сильным зудом и шелушением кожи. Самыми опасными последствиями прививания являются генерализованные формы аллергии — отек Квинке и анафилактический шок. В этих случаях существует прямая угроза для жизни. Если во время не оказать пострадавшему медицинскую помощь, то может наступить смерть.
После прививки от столбняка и дифтерии побочные действия возникают у взрослых значительно реже, чем у детей. Это связано с тем, что незрелая иммунная система малыша хуже сопротивляется действию токсина. Кроме того, побочные эффекты у ребенка до 2-ух лет также могут быть обусловлены не только прививкой АКДС. В этом возрасте одновременно вводят вакцину от полиомиелита.
Перед иммунизацией врачи рекомендуют придерживаться гипоаллергенной диеты. В этом случае снижается риск появления или обострения аллергии после прививки. Грудным детям за неделю до прививания нельзя менять рацион и давать новые продукты.
Некоторые врачи рекомендуют делать вакцинацию на голодный желудок. Однако у детей быстрый метаболизм, и на фоне стресса и недоедания ребенок может упасть в обморок. Поэтому длительность перерыва между последним приемом пищи и процедурой должна быть 2-3 часа.
Вакцинацию проводят только на фоне полного здоровья. За несколько суток до введения первой АКДС ребенку назначаются общие анализы крови и мочи. В день прививки врач проводит клинический осмотр и измеряет температуру. Если он выявит признаки простудного заболевания, то плановая прививка переносится на 2-3 недели.
Все препараты различаются между собой по составу и дозировке анатоксина:
- АКДС – комбинированная вакцина из обезвреженных токсинов дифтерийной и столбнячной палочки, а также убитых возбудителей коклюша;
- АДС – содержит только дифтерийный и столбнячный анатоксин, а коклюшные микробы отсутствуют;
- АДС-М – концентрация анатоксинов уменьшена вдвое;
- АД-М и АС – моновакцины, содержащие отдельные дифтерийные (половинная доза) или столбнячные токсины.
Для прививок используются комбинированные вакцины отечественного или импортного производства. Зарубежные аналоги (Пентаксим, Инфарнрикс) не входят в перечень бесплатных лекарств, поэтому приобретаются за личные средства.
Для формирования устойчивого иммунитета каждая из перечисленных вакцин используется только в определенном возрасте:
- АКДС – дети в возрасте 3, 4.5, 6 и 18 месяцев;
- АДС-М – подростки в 14 лет и взрослые;
- АДС – дети в возрасте 6-ти лет.
- АД-М – школьники в 11 лет;
- АС – экстренная профилактика столбняка.
Моновакцины (АД-М и АС) могут использоваться вместе в тех случаях, когда вакцины АКДС нет. Такую замену следует производить только у детей старшего возраста (от 14 лет) и у взрослых.
Плановые прививки делают в поликлиниках в манипуляционном кабинете, в экстренных случаях – в любом медицинском учреждении (больница, травмпункт). Перед каждой процедурой доктор осматривает пациента, спрашивает о самочувствии и измеряет температуру. Если человек здоров, то он допускается к вакцинации и направляется в прививочный кабинет.
Медсестра попросит снять одежду, обработает руки и наденет стерильные перчатки. Ампула с препаратом тщательно взбалтывается, чтобы перемешать компоненты в однородную смесь. Перед прививкой место укола дважды обрабатывается ватным шариком, смоченным антисептическим средством.
Стерильные условия и одноразовые инструменты полностью исключают риск вторичного инфицирования.
Инъекция АДС и АКДС производится в верхне-боковую часть ягодичной мышцы. Если же в этой области есть признаки инфекционной сыпи или дерматита, то укол делается в бедро. После прививки следует несколько минут придерживать ватный тампон, чтобы предотвратить даже незначительное кровотечение. Вакцина АДС-М вводится только внутримышечно в ногу или внутрикожно под лопатку.
Затем пациент остается под наблюдением доктора еще 30-40 минут. Если в этот период резко ухудшится состояние, то врачи окажут первую помощь.
Сразу после вакцинации организм получает небольшой стресс. В это время все силы направлены на создание антител против дифтерии и столбняка. Общий иммунитет и сопротивляемость к возбудителям болезней падает, поэтому увеличивается риск ОРВИ и других инфекций.
Чтобы избежать заражения, нужно остерегаться людных мест и переохлаждения.
Особое внимание необходимо уделять рациону питания. Следует отказаться от продуктов, способных вызвать аллергию (цитрусовые, шоколад и другие сладости). Прививки не сочетаются с алкоголем, поэтому употреблять спиртное запрещено в течение 7-10 дней. Ежедневно рекомендуется выпивать не менее 1 литра чистой воды. Это поможет снять симптомы интоксикации и улучшить общее состояние.
Грудным детям нельзя давать новые прикормы раньше, чем через две недели после прививки. Они могут спровоцировать сильную аллергическую реакцию.
Место, куда вводилась инъекция, нельзя трогать и мочить минимум два дня. Водные процедуры запрещены из-за возможного инфицирования раны. Кроме того, горячая ванна усиливает кровообращение, поэтому боль и отечность становятся сильнее. Если малыш испачкался, то его можно обтереть влажным полотенцем, обходя область укола.
Компрессы на водке, капустный лист и другие домашние средства на болезненное уплотнение ставить не стоит.
Чтобы уменьшить боль и отечность, можно использовать мази с противовоспалительным компонентом:
Доктор Комаровский, врач-педиатр и инфекционист с многолетним стажем работы: «Плановая вакцинация – обязательная процедура для каждого. Если медицина и общество откажется от прививок, то мир утонет в эпидемиях и пандемиях.
Вакцина от столбняка и дифтерии несет несомненную пользу и защищает организм от опасных возбудителей. Осложнения и побочные эффекты встречаются очень редко. Они не должны становиться причиной отказа от вакцинопрофилактики.
Его отзывы о людях, отказывающихся от прививок, весьма негативные. Не соглашаясь на проведение вакцинации, они подвергают огромному риску собственных детей. Здравомыслящие родители должны понимать, что несут ответственность за здоровье ребенка. Они обязаны способствовать его укреплению и сохранению, а не бездумно подвергать опасности детские жизни.
источник