Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Дифтерия известна цивилизации еще с древних лет, однако впервые возбудитель заболевания был выявлен лишь в 1883 году. В те времена адекватного лечения дифтерии не существовало, ввиду чего большинство заболевших людей погибало. Однако уже через несколько лет после открытия возбудителя инфекции учеными была разработана противодифтерийная сыворотка, позволившая значительно снизить смертность при данной патологии. В дальнейшем, благодаря разработке вакцины и активной иммунизации населения, заболеваемость дифтерией также удалось значительно снизить. Тем не менее, из-за дефектов в вакцинопрофилактике (то есть из-за того, что не все люди делают прививки вовремя) периодически в тех или иных странах регистрируются эпидемические вспышки дифтерии.
Частота встречаемости дифтерии обусловлена социально-экономическим уровнем жизни и медицинской грамотностью населения. Во времена до открытия прививок заболеваемость дифтерией имела четкую сезонность (резко возрастала зимой и значительно снижалась в теплое время года), что обусловлено особенностями возбудителя инфекции. Заболевали преимущественно дети школьного возраста.
После широкого распространения вакцинопрофилактики дифтерии сезонный характер заболеваемости исчез. Сегодня в развитых странах дифтерия встречается крайне редко. По данным различных исследований, частота заболеваемости колеблется в пределах от 10 до 20 случаев на 100 тысяч населения в год, причем болеют преимущественно взрослые люди (мужчины и женщины могут заболеть с одинаковой долей вероятности). Летальность (смертность) при данной патологии колеблется в пределах от 2 до 4%.
Возбудителем заболевания является коринебактерия дифтерии (Corynebacterium diphtheriae, палочка Леффлера). Это неподвижные микроорганизмы, которые могут в течение длительного времени выживать при низких температурах или на сухих поверхностях, что и обуславливало сезонную заболеваемость в прошлом. В то же время, бактерии довольно быстро погибают при воздействии влаги или высоких температур.
Коринебактерии дифтерии погибают:
- При кипячении – в течение 1 минуты.
- При температуре в 60 градусов – в течение 7 – 8 минут.
- При воздействии дезинфицирующих веществ – в течение 8 – 10 минут.
- На одежде и постельном белье – в течение 15 дней.
- В пыли – в течение 3 – 5 недель.
В природе существует множество видов коринебактерий дифтерии, причем одни из них являются токсигенными (вырабатывают токсическое для человека вещество – экзотоксин), а другие нет. Именно дифтерийный экзотоксин обуславливает развитие клинических проявлений заболевания и их выраженность. Стоит отметить, что помимо экзотоксина коринебактерии могут продуцировать ряд других веществ (нейраминидазу, гемолизин, некротизирующий фактор и так далее), которые повреждают ткани, вызывая их некроз (гибель).
Источником инфекции может быть больной человек (тот, у которого имеются явные признаки заболевания) или бессимптомный носитель (пациент, в теле которого коринебактерии дифтерии имеются, однако клинические проявления болезни отсутствуют). Стоит отметить, что при вспышке эпидемии дифтерии количество бессимптомных носителей среди населения может достигать 10%.
Бессимптомное носительство дифтерии может быть:
- Транзиторным – когда человек выделяет коринебактерии в окружающую среду в течение от 1 до 7 дней.
- Кратковременным – когда человек заразен в течение 7 – 15 дней.
- Продолжительным – человек заразен в течение 15 – 30 дней.
- Затяжным – пациент заразен в течение месяца и более.
От больного или бессимптомного носителя инфекция может передаваться:
- Воздушно-капельным путем – в данном случае коринебактерии переходят от одного человека к другому вместе с микрочастицами выдыхаемого воздуха во время разговора, при кашле, при чихании.
- Контактно-бытовым путем – данный путь распространения встречается гораздо реже и характеризуется передачей коринебактерий через загрязненные больным человеком предметы быта (посуду, постельное белье, игрушки, книги и так далее).
- Пищевым путем – коринебактерии могут распространяться с молоком и молочными продуктами.
Стоит отметить, что больной человек является заразным для окружающих с последнего дня инкубационного периода и до полного удаления коринебактерий из организма.
Инкубационным периодом называется промежуток времени от внедрения патогенного агента в организм до появления первых клинических симптомов заболевания. При дифтерии инкубационный период длится от 2 до 10 дней, в течение которых возбудитель инфекции размножается и распространяется по организму.
Входными воротами для возбудителя дифтерии обычно являются слизистые оболочки или поврежденные кожные покровы.
Коринебактерия дифтерии может проникнуть в организм через:
- слизистую оболочку носа;
- слизистую глотки;
- слизистую гортани;
- конъюнктиву (слизистую оболочку глаза);
- слизистые оболочки половых органов;
- поврежденные кожные покровы.
После проникновения в организм человека возбудитель задерживается в месте входных ворот и начинает там размножаться, выделяя при этом экзотоксин, состоящий из нескольких фракций (то есть из нескольких токсических веществ).
В состав дифтерийного экзотоксина входят:
- 1 фракция (некротоксин). Данное вещество выделяется возбудителем в месте его внедрения и вызывает некроз (гибель) окружающих эпителиальных тканей (эпителий – это верхний слой слизистых оболочек). Также некротоксин влияет на близко расположенные кровеносные сосуды, вызывая их расширение и повышение проницаемости сосудистой стенки. В результате этого жидкая часть крови выходит из сосудистого русла в окружающие ткани, что приводит к развитию отека. При этом содержащееся в плазме вещество фибриноген (один из факторов свертывающей системы крови) взаимодействует с некротизированными тканями пораженного эпителия, в результате чего и образуются характерные для дифтерии фибриновые пленки. Стоит отметить, что при поражении слизистой оболочки ротоглотки некротический процесс распространяется довольно глубоко (поражает не только эпителий, но и расположенную под ним соединительную ткань). Образующиеся при этом фибриновые пленки оказываются спаянными с соединительной тканью и отделяются с большим трудом. Слизистая оболочка верхних дыхательных путей (гортани, трахеи и бронхов) имеет несколько отличное строение, в виду чего некрозом поражается только эпителиальный слой, а образующиеся пленки отделяются довольно легко.
- 2 фракция. Данная фракция по своей структуре схожа с цитохромом В – веществом, имеющимся в большинстве клеток человеческого организма и обеспечивающим процесс клеточного дыхания (то есть абсолютно необходимым для жизни клетки). 2 фракция экзотоксина проникает в клетки и вытесняет цитохром В, в результате чего клетка теряет способность использовать кислород и погибает. Именно этим механизмом объясняется повреждение клеток и тканей сердечно-сосудистой, нервной и других систем организма у больных дифтерией.
- 3 фракция (гиалуронидаза). Данное вещество повышает проницаемость кровеносных сосудов, усиливая выраженность отека тканей.
- 4 фракция (гемолизирующий фактор). Обуславливает гемолиз, то есть разрушение красных клеток крови (эритроцитов).
В зависимости от места внедрения возбудителя выделяют:
- дифтерию ротоглотки;
- дифтерию гортани;
- дифтерию дыхательных путей;
- дифтерию носа;
- дифтерию глаз;
- дифтерию кожи;
- дифтерию половых органов;
- дифтерию уха.
Сразу стоит отметить, что более чем в 95% случаев встречается дифтерия ротоглотки, в то время как на долю остальных видов заболевания приходится не более 5%.
В зависимости от характера течения заболевания выделяют:
- типичную (пленчатую) дифтерию;
- катаральную дифтерию;
- токсическую дифтерию;
- гипертоксическую (фульминантную) дифтерию;
- геморрагическую дифтерию.
В зависимости от тяжести заболевания выделяют:
- легкую (локализованную) форму;
- дифтерию средней степени тяжести (распространенную форму);
- тяжелую (токсическую) дифтерию.
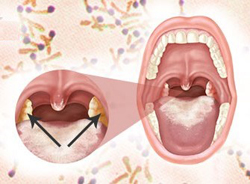
Дифтерия глотки может протекать в различных клинических формах, что обусловлено силой возбудителя и состоянием иммунитета пациента.
Дифтерия глотки может быть:
- локализованной;
- катаральной;
- распространенной;
- токсической;
- гипертоксической (фульминантной);
- геморрагической.
Данная форма заболевания встречается преимущественно у людей, которые были вакцинированы против дифтерии. Клинические проявления болезни развиваются остро, однако редко приобретают тяжелый или затяжной характер.
Локализованная форма дифтерии может проявляться:
- Налетом на небных миндалинах. Образование гладких, блестящих, беловато-желтых или серых пленок, располагающихся исключительно на слизистой оболочке гланд, является характерным признаком локализованной формы дифтерии. Пленки могут располагаться в виде островков или покрывать миндалину целиком. Отделяются они с трудом (обнажая при этом кровоточащую поверхность слизистой оболочки), а после удаления довольно быстро появляются вновь.
- Болями в горле. Боли возникают в результате поражения слизистой оболочки миндалин и развития в ней инфекционно-воспалительного процесса, при котором повышается чувствительность болевых рецепторов (нервных окончаний, ответственных за восприятие боли). Боль в горле носит колющий или режущий характер, усиливается при проглатывании (особенно твердой пищи) и слегка стихает в покое.
- Повышением температуры.Повышение температуры тела – это естественная защитная реакция организма, целью которой является уничтожение проникнувших в него чужеродных агентов (многие микроорганизмы, в том числе коринебактерии дифтерии, чувствительны к высоким температурам). Выраженность температурной реакции напрямую зависит от количества и опасности проникнувшего в организм возбудителя или его токсина. А так как при локальной форме заболевания общая пораженная поверхность ограничена слизистой оболочкой одной или обеих небных миндалин, количество образующегося и поступающего в организм токсина также будет относительно низким, ввиду чего температура тела редко будет подниматься выше 38 – 38,5 градусов.
- Общим недомоганием. Симптомы общей интоксикации возникают в результате активации иммунной системы и развития инфекционно-воспалительных процессов в организме. Это может проявляться общей слабостью, повышенной утомляемостью, головными болями, болями в мышцах, сонливостью, снижением аппетита.
- Увеличение лимфатических узлов шеи. Лимфатические узлы представляют собой скопления лимфоцитов, которые расположены во многих тканях и органах. Они фильтруют оттекающую от тканей лимфатическую жидкость, предотвращая распространение инфекционных агентов или их токсинов по организму. Однако при локальной форме заболевания количество образующегося токсина относительно невелико, вследствие чего регионарные лимфоузлы могут быть нормальными или слегка увеличенными, однако безболезненными при пальпации (прощупывании).
Это атипичная (редко встречающаяся) форма дифтерии ротоглотки, при которой классические клинические проявления заболевания отсутствуют. Единственным симптомом катаральной дифтерии может быть отечность и гиперемия слизистой оболочки небных миндалин (то есть ее покраснение в результате расширения кровеносных сосудов и переполнения их кровью). Пациента при этом могут беспокоить незначительные боли в горле, усиливающиеся при глотании, однако симптомы общей интоксикации обычно отсутствуют.
Стоит отметить, что без своевременного лечения катаральная дифтерия склонна к прогрессированию и переходу в более тяжелые формы заболевания.
Основным отличительным признаком данной формы заболевания является распространение налета и пленок за пределы небных миндалин, на слизистую оболочку небных дужек, язычка и задней стенки глотки.
Другими проявлениями распространенной дифтерии глотки могут быть:
- Симптомы общей интоксикации – могут быть более выраженными, чем при локализованной форме заболевания (пациенты вялые, сонливые, могут отказываться от приема пищи и жаловаться на выраженные головные и мышечные боли).
- Боли в горле – более выражены, чем при локализованной форме.
- Повышение температуры тела – до 39 градусов и более.
- Увеличение шейных лимфатических узлов – они могут быть слегка болезненными при пальпации.
Токсическая форма дифтерии развивается в результате чрезмерно быстрого размножения коринебактерий и поступления большого количества токсинов в системный кровоток, а также вследствие выраженной активации иммунной системы.
Токсическая дифтерия характеризуется:
- Выраженным повышением температуры. С первых дней болезни температура тела пациента может подниматься до 40 градусов и более.
- Общей интоксикацией. Больные бледные, вялые, сонливые, предъявляют жалобы на выраженные головные боли и ломоту во всем теле, выраженную общую и мышечную слабость. Часто отмечается отсутствие аппетита.
- Обширным поражением ротоглотки. С первых часов заболевания слизистая оболочка миндалин, ротоглотки и язычка резко гиперемирована и отечна. Отек небных миндалин может быть выражен настолько, что они могут соприкасаться друг с другом, практически полностью перекрывая вход в глотку (тем самым нарушая процессы глотания, дыхания и речи). К концу первого – второго дня на слизистой появляется сероватый налет, который относительно легко удаляется, однако затем вновь образуется. Еще через 2 – 3 дня налет превращается в довольно плотную пленку, покрывающую практически всю видимую слизистую оболочку. Язык и губы пациента при этом сухие, отмечается неприятный запах изо рта.
- Болями в горле. Выраженные колющие или режущие боли могут мучить пациента даже в покое.
- Увеличением лимфатических узлов. Абсолютно все группы шейных лимфоузлов увеличены, эластичны и резко болезненны при прощупывании, при поворотах головы или во время любых других движений.
- Отеком шейной клетчатки. При прогрессировании заболевания происходит распространение дифтерийного токсина на соседние ткани. Поражение кровеносных сосудов шеи приводит к развитию выраженного отека подкожной клетчатки данной области, что значительно затрудняет дыхание. При любой попытке пошевелить головой пациент испытывает сильную боль.
- Увеличением частоты сердечных сокращений (ЧСС). В норме ЧСС здорового человека колеблется в пределах от 60 до 90 ударов в минуту (у детей ЧСС несколько выше). Причиной тахикардии (увеличения ЧСС) у больных дифтерией является повышение температуры (при повышении температуры тела на 1 градус ЧСС возрастает на 10 ударов в минуту). Стоит отметить, что непосредственное токсическое влияние дифтерийного токсина на сердце при данной форме заболевания отмечается редко.
Гипертоксическая дифтерия характеризуется:
- Повышением температуры тела (до 41 градуса и более).
- Развитием судорог.Судороги – это непроизвольные, стойкие и крайне болезненные мышечные сокращения. Возникновение судорог при гипертоксической дифтерии обусловлено выраженным повышением температуры. Это приводит к нарушению функционирования нервных клеток головного мозга, в результате чего они начинают посылать неконтролируемые импульсы к различным мышцам по всему телу.
- Нарушением сознания. С первого дня сознание пациента нарушается в различной степени (от сонливости или оглушенности до комы).
- Коллапсом. Коллапс – это угрожающее жизни состояние, характеризующееся выраженным снижением давления крови в сосудах. Развитие коллапса происходит преимущественно за счет поступления в кровоток большого количества дифтерийного токсина и связанного с этим расширения кровеносных сосудов. При критическом снижении артериального давления (менее 50 – 60 мм ртутного столба) нарушается кровоснабжение жизненно-важных органов (в том числе головного мозга) и работа сердечной мышцы, что может привести в смерти пациента.
- Поражением ротоглотки. Слизистая оболочка крайне отечна, покрыта плотными серыми пленками. Стоит отметить, что при данной форме заболевания системные токсические эффекты появляются раньше, чем местные проявления.
- Снижением количества мочи. В нормальных условиях здоровый взрослый человек выделяет около 1000 – 1500 миллилитров мочи в сутки. Образование мочи происходит в почках в результате ультрафильтрации крови. Данный процесс зависит от величины артериального давления и останавливается при его снижении ниже 60 мм ртутного столба, что и отмечается при развитии коллапса.
Характеризуется развитием множества кровотечений в области слизистой оболочки ротоглотки (пленки пропитываются кровью), в местах уколов. Также могут отмечаться кровотечения из носа, кровоточивость десен, желудочно-кишечные кровотечения, кровоизлияния на коже. Возникают данные проявления через 4 – 5 дней после начала заболевания, обычно на фоне симптоматики, характерной для токсической формы дифтерии.
Причиной развития кровотечений является нарушение свертывающей системы крови. Обусловлено это токсическим влиянием дифтерийного токсина на тромбоциты (клетки крови, ответственные за остановку кровотечений и нормальное функционирование сосудистой стенки), а также расширением кровеносных сосудов, повышением проницаемости и ломкости сосудистых стенок. В результате этого мелкие сосуды легко повреждаются при малейшем физическом воздействии и клетки крови выходят в окружающие ткани.
При данной форме заболевания довольно быстро развиваются признаки миокардита (воспалительного поражения сердечной мышцы), что может стать причиной смерти пациента.
Поражение гортани и дыхательных путей дифтерией характеризуется развитием некротического процесса в месте внедрения возбудителя, в результате чего происходит отек слизистой оболочки и образуются характерные дифтерийные пленки. Однако если при поражении ротоглотки данные изменения влияют на процесс дыхания незначительно, поражение верхних дыхательных путей может существенно затруднить внешнее дыхание, создавая угрозу для жизни пациента. Объясняется это тем, что образование дифтерийных пленок в узких дыхательных путях может привести к их частичному перекрытию, нарушая, тем самым, процесс доставки кислорода к легким. Это, в свою очередь, приводит к снижению концентрации кислорода в крови и недостаточному его поступлению к жизненно-важным органам и тканям, что и обуславливает клинические проявления заболевания.
Дифтерийный круп – это клинический синдром (комплекс симптомов), развивающийся при поражении дифтерией верхних дыхательных путей. В своем развитии круп проходит три последовательных стадии, каждая из которых характеризуется определенными изменениями в дыхательных путях и в клинической картине.
Стадии развития дифтерийного крупа и их проявления
| компоненты | Ложный круп | Истинный круп |
| Этиология | респираторная вирусная инфекция (грипп, парагрипп, аденовирусная инфекция) | дифтерия |
| Механизм развития | Ларингоспазм, отек слизистой оболочки | Ларингоспазм, отек слизистой оболочки, фибринные пленки |
| Время развития | Быстрое (внезапное), чаще ночью, в холодное время года | Постепенное |
| Симптомы | затрудненное дыхание, «лающий» кашель, охриплость голоса, яркая разлитая гиперемия, набухлость слизистых оболочек зева, задней стенки глотки, слизистые и слизисто-гнойные выделения из носа. более высокой температуре и других явлениях интоксикации, периоды стеноза могут сопровождаться периодами успокоения | охриплость голоса, грубый «лающий» кашель, затрудненное дыхание. Охриплость усиливается вплоть до полной потери голоса, а в конце первой — начале второй недели болезни развивается расстройство дыхания. Дыхание становится слышным на расстоянии, развивается удушье, ребенок синеет, мечется в кровати, быстро слабеет, сердечная деятельность падает, и, если не будет оказана своевременная помощь, может наступить смерть. |
| Ответ на лечение | Облегчение симптомов под влиянием отвлекающих процедур, а\гистаминных, седативных препаратов | Облегчение симптомов при введении ПДС |
Инфекционно-токсический шок, миокардиты ранние и поздние (на ЭКГ снижение вольтажа зубцов, смещение интервала S-T, отрицательный зубец Т), токсический нефроз, параличи и парезы.
Дифференциальный диагноз:
Фолликулярная, лакунарная ангины чаще вызываются гемолитическим стрептококком. Начало более острое, чем при дифтерии, большая выраженность воспалительных изменений в зеве в виде яркой гиперемии, сочности, разрыхленности слизистых оболочек, сопровождающихся болезненностью. Регионарные лимфатические узлы увеличены и болезненны, по консистенции эластичны, а не плотны, как при дифтерии.
Для фолликулярной ангины характерно расположение фолликулов под слизистой оболочкой (они просвечивают сквозь нее), в то время как налеты при дифтерии всегда находятся на поверхности слизистой оболочки. При нагноении фолликул целость слизистой оболочки, покрывающей миндалины, разрушается, но в этих случаях определяется гнойный характер поражения (вид гнойных пробок), который не свойствен дифтерии.
Лакунарную ангину обычно смешивают с тонзиллярной формой дифтерии. При лакунарной ангине налет рыхлой консистенции, он чаще всего сосредоточен в лакунах, нередко гнойный, не имеет характерной для дифтерии тенденции к распространению.
При некротической ангине, которая обычно вызывается гемолитическим стрептококком, гиперемия зева, болезненность, гнойный характер местных изменений, увеличение и болезненность шейных лимфатических узлов выражены особенно резко, температура тела повышается до 40° С и выше. Некротические пленки, которые принимаются за налеты, серого цвета, находятся в углублении (минус-ткань вместо плюс-ткани при дифтерии), расположены обычно симметрично, чаще всего на миндалинах, могут быть на дужках, у основания язычка. Изменение их величины без лечения происходит очень медленно, пенициллин оказывает быстрый терапевтический эффект.
Фузоспириллезная ангина (Симановского-Раухфуса или Венсана) вызывает подозрение на дифтерию при большой величине налета, особенно при его распространении за пределы миндалин.
В начале заболевания правильной диагностике помогает односторонность поражения зева и регионарных лимфатических узлов (увеличение последних обычно более резко выражено, чем при дифтерии), а также поверхностное расположение налета. В последующие дни образуются несвойственные дифтерии изменения в зеве в виде дефекта ткани, налет становится более рыхлым, приобретает зеленоватый оттенок, изо рта появляется гнилостный запах. Наличие веретенообразных палочек и спирохет при бактериоскопии обычного мазка слизи из зева на предметном стекле, окрашенном фуксином, помогает выяснению истинной природы заболевания.
Диагностика:
Микроскопический метод: бактериоскопия мазка из зараженной области с окраской по Грамму. Дифтерийные палочки выглядят в виде многочисленных бисерных, близко расположенных друг к другу колоний.
Бактериологический метод: материал собранный стерильным ватным тампоном на границе пораженного и здорового участка, засевают на элективные среды и после роста в термостате при температуре 37 гр С в течении 24 часов проводят бактериоскопию (мазок на BL).
Серологический метод: обнаружение антимикробных антител в РПГА. Реакцию ставят с культурой дифтерийной палочки, Она положительная, если нарастает титр антител в динамике заболевания.
Обязательная госпитализация. Больной госпитализируется до полного клинического выздоровления и двухкратного отрицательного результата посева. На догоспитальном этапе возможно введение пенициллина, преднизолона в возрастных дозах. Основной метод лечения дифтерии этиотропный — введение антитоксической противодифтерийной сыворотки (ПДС), при локализованной форме 15000 МЕ, при токсической форме от 60 до 200 тыс МЕ в\м по методу Безредко.
Антибактериальная терапия: пенициллин, эритромицин, гентамицин, цефалоспорины, рифампицин ( от 5-7 до 8-10 дней).
Кортикостероиды: преднизолон (до 5-10 мг на 1 кг массы в сутки), дексазон, гидрокортизон – в\в от 1-2 до 3-5 дней.
Дезинтоксикационная терапия: в\в реополиглюкин, гемодез, альбумин, 5-10% раствор глюкозы с аскорбиновой кислотой.
Производят отсасывание слизи с помощью электроотсоса. Следует использовать кислородную терапию.
При отсутствии эффекта от консервативной терапии прибегают к оперативному вмешательству. Показанием являются длительный стеноз II — III степени. При крупах дифтерийной этиологии (локализованная форма) наиболее рациональной считается интубация. Отсутствие улучшения дыхания при экстубации (через 2 — 3 дня после интубации) служит показанием для трахеостомии.
Симптоматическая терапия: полоскание ротоглотки антисептическими растворами, жаропонижающие, обезболивающие препараты, витаминотерапия.
Лечение бактерионосителей: в стационаре антибактериальными препаратами.
Реконвалесценты находятся под диспансерным наблюдением участкового врача, кардиолога, невропатолога, отоларинголога от 1 месяца до 1 года.
Профилактика:
Вакцинация АКДС проводится в возрасте 3 мес трехкратно с интервалом в 45 дней. Первая ревакцинация через 1-1,5-2 года АКДС однократно. 2 и 3 реввакцинация АДС-М анатоксином в 7 и 14 лет, затем через каждые 10 лет. Осложнения: аллергические реакции на компоненты вакцины в виде сыпи, крапивницы, отека Квинке (специфический отек, охватывающий значительную область в месте введения вакцины), анафилактический шок, судороги, неврологические осложнения, гипертермический синдром, местно боль и отек в месте введения. С целью профилактики назначают жаропонижающие препараты и антигистаминные.
Выявление источника инфекции.
- Сообщить в СЭС.
- Выявить и госпитализировать больного.
- Дезинфекция бытовых предметов, посуды и помещения.
- Выявление контактных и наблюдение за ними 7 дней (карантин)(жалобы, осмотр зева и носа)
- У контактных взять мазки из зева и носа.
- Госпитализация бактерионосителей и лечение.
- Непривитых людей вакцинируют.
Менингококковая инфекция – инфекционное заболевание, вызываемое менингококком, клинически проявляется в виде острого назофарингита, гнойного менингита и менингококкцемии.
| Этиология: Возбудитель МИ — neisseria meningitidis, грамотрицательный диплококк. Вырабатывает эндо- и экзотоксин, очень неустойчив во внешней среде. Погибает при низкой температуре через 1-2 ч, при обработке дезинфектантами. Чувствителен к антибиотикам группы пенициллина левомицетина. Менингококк паразитирует исключительно среди людей и культивируется на средах, содержащих человеческий белок (асцит-агар, сывороточный агар, сывороточный бульон). Эпидемиология:МИ — типичный антропоноз. Источником заболевания являются менингококконосители, больные назофарингитом и генерализованными формами инфекции. Механизм и пути передачи — воздушно-капельный ( при кашле, чихании). Заболевают преимущественно дети (70-80 %), а также лица молодого возраста, чаще в закрытых коллективах. Наиболее опасный по развитию гипертоксических (сверхострых) форм инфекции возраст — дети первых 3 лет, особенно 1 — го года жизни. Максимум в зимнее-весенний период. После заболевания относительно стойкий иммунитет. Патогенез Менингококк попадает на слизистую носоглотки капельным путем (назофарингеальная стадия), где может вегетировать, не причиняя вреда хозяину, — менингококконосительство. При снижении резистентности организма возможно развитие воспалительного процесса в носоглотке — менингококковый назофарингит. В части случаев менингококк проникает в лимфатическую систему и кровь (лимфогематогенная диссеминация), в результате чего развивается генерализованная форма инфекции. При прорыве гематоэнцефалического барьера возникает гнойный менингит, менингоэнцефалит с менингококцемией и без нее. В патогенезе генерализованных форм МИ основную роль играет эндотоксин — липополисахаридный комплекс. Анализ структуры смертности от МИ показывает, что большинство детей погибает в 1-2 — е сутки заболевания от молниеносной (гипертоксической) менингококцемии, реже при смешанной (менингит + менингококцемия) форме заболевания, осложнившейся шоком и ДВС-синдромом. В отдельных случаях летальный исход наступает позднее и связан с неспецифическими осложнениями (пневмонией, обструктивным бронхиолитом, вторичной бактериальной или вирусной инфекцией). Клиника Инкубационный период колеблется от 1 до 10 дней (чаще 2-4 дня). Выделяются следующие формы МИ. 1. Локализованные формы: 1) менингококконосительство; 2) менингококковый катаральный назофарингит. 2. Генерализованные формы: 1) менингококкемия (типичная, молниеносная, хроническая); 2) менингит; менингоэнцефалит; 3) смешанные (менингит и менингококкемия). 3) Редкие формы: эндокардит, полиартрит, иридоциклит, пневмония. Локализованные формы Менингококконосительствоу детей первых лет жизни наблюдается очень редко. Менингококковый катаральный назофарингит (3-5 % больных МИ) начинается обычно с умеренного повышения температуры до 38,5 гр С, слабые симптомы интоксикации. Жалобы на боль и першение в горле, иногда головокружение, рвота, шум и боль в ушах. При осмотре определяется бледность лица, инъекция склер, гиперемия и зернистость задней стенки глотки, мягкого неба, передних дужек. У старших детей отмечается заложенность носа или скудные вязкие выделения, у младших — обильное слизистое или слизисто-гнойное отделяемое. При риноскопии определяется гиперемия и отек задних отделов слизистой носа. Носовое дыхание затруднено, речь приобретает носовой оттенок. В крови наблюдаетсяч умеренный лейкоцитоз при нормальной или слегка повышенной СОЭ. Лихорадка обычно держится 2-4 дня, иногда отсутствует. Заболевание может закончиться полным выздоровлением через 5-7 дней, но может быть продромой генерализованной формы. При дифференциальной диагностике с ОРВИ следует фиксировать внимание на отсутствии обычных для ОРВИ симптомов, т. е. кашля, чихания. Генерализованные формы Менингококцемия – острый бактериальный сепсис. Характерно острое начало, подъем температуры до высоких цифр, симптомы общей интоксикации, кожные высыпания и развитие инфекционно-токсического шока (при шоке температура снижается). Отмечается головная боль, м.б. возбуждение, бледность кожи, язык сухой, обложен густым налетом. Ведущий симптом геморрагическая сыпь на коже и слизистых оболочках в виде «звездочек», неправильной формы и разной величины от булавочного укола до крупных элементов с некрозом в центре, плотная на ощупь. Сыпь появляется через 5-15 часов от начала заболевания, сначала не обильная, затем приобретает сливной характер, с образованием багровоцианотичных пятен, которые быстро некротизируются, чаще располагается на ягодицах, бедрах, голенях, животе, руках, реже на лице. При сверхтяжелом течении развивается инфекционно-токсический шок. Менингококковый менингит(10-12 % из числа генерализованных форм) начинается обычно остро, бурно, родители могут указать не только день, но и час, когда заболел ребенок. В других случаях менингит развивается вслед за назофарингитом или менингококцемией. Температура поднимается до высоких цифр; появляются сильная распирающего характера головная боль, боль в глазных яблоках, повторная рвота, не связанная с приемом пищи и не облегчающая состояние больного; резкая гиперестезия ко всем видам раздражителей — к прикосновениям, яркому свету, громким звукам. У части детей отмечается адинамия, сонливость, безучастность к окружающему; у большинства же, особенно у старших, — беспокойство, психоэмоциональное возбуждение. Возможна спутанность сознания, галлюцинации, бред. Уже с первых часов болезни резко выражены все признаки поражения мозговых оболочек (ригидность затылочных мышц, симптомы Кернига, Брудзинского и др.), что характерно именно для менингококковых менингитов. У детей раннего возраста заболевание может начинаться с резкого крика, беспокойства, общих судорог. Менингеальные симптомы у них выражены менее отчетливо, но часто положительным бывает симптом Лессажа или «подвешивания» (ребенок поднятый за подмышечные области поджимает к животу ноги и держит их в согнутом положении). Важным симптомом является выбухание или напряжение большого родничка. В отдельных случаях (при явлениях токсикоза с обезвоживанием), возможно западение родничка (гипотензивный синдром). Ввиду резкой гиперестезии дети сильно беспокоятся при пеленании, отказываются идти на руки. Глубокие рефлексы чаще оживлены, но при выраженной интоксикации могут быть снижены. Иногда отмечаются пирамидные симптомы (анизорефлексия, симптом Бабинского, клонус стоп, тремор конечностей). Если эти симптомы регистрируют в течение 2-5 дней, их следует рассматривать как результат нарушения ликворо- и гемодинамики. При среднетяжелых и тяжелых формах менингококковых менингитов возможно вовлечение в патологический процесс отдельных черепных нервов. В крови определяются высокий лейкоцитоз с нейтрофилезом, сдвигом лейкоцитарной формулы влево до миелоцитов, лимфопения, ускоренная СОЭ, анэозинофилия. Цереброспинальная жидкость мутная, беловатого цвета, при высоком цитозе (до 10 000 клеток в 1 мкл) напоминает разведенное молоко; вытекает обычно под повышенным давлением. Нейтрофильный плеоцитоз достигает нескольких сотен или тысяч клеток в 1 мкл, содержание белка повышено до 1 г/л. В мазках удается обнаружить менингококк. Менингоэнцефалит относится к числу редких форм МИ (3-6 %). Начинается остро с высокой температуры, выраженной интоксикации. Появляются сильная головная боль, рвота, нарастают общемозговые расстройства — нарушения сознания различного характера, (спутанность, оглушенность, бред, галлюцинации, резкое возбуждение или угнетение, сопорозное состояние). На этом фоне уже с 1-2 — го дня болезни возникают очаговые симптомы — поражение отдельных черепных нервов, корковые и подкорковые параличи или парезы. Часто наблюдаются общие или локальные судороги. Длительность заболевания 4-6 недель. Течение очень тяжелое; прогноз неблагоприятный — высокая летальность, частые остаточные явления в виде эпилепсии, гидроцефалии, задержки умственного развития. Гипертоксические (сверхострые, молниеносные) формы МИ представляют серьезную угрозу жизни детей и наблюдаются во время эпидемических вспышек. Эти формы обусловлены развитием ИТШ и отека головного мозга. В настоящее время летальность составляет 30-46 %. Осложнения: кровоизлияния в надпочечники, отек головного мозга, инфекционно-токсический шок. Выделяют 4 степени инфекционно-токсического шока: 1 ст (компенсированный шок)- состояние тяжелое, возбуждение, беспокойство при сохраненном сознании, общая гиперрефлексия; у детей грудного возраста м.б. судорожная готовность. Кожа бледная, конечности холодные. Озноб, гипертермия до 39-40 грС, умеренная тахикардия, тахипноэ, диурез не нарушен. 2 ст.(субкомпенсированный шок) – состояние очень тяжелое, ребенок вял, заторможен, сознание нарушено. Лицо и кожа бледные с сероватым оттенком, акроцианоз, кожа холодная, влажная. Температура субнормальная, выражены тахикардия, тахипное, тоны сердца глухие. Пульс слабый, АД снижено, олигурия. 3 ст ( декомпенсированный шок) — состояние крайне тяжелое, сознание может отсутствовать, мышечная гипертония, гиперрефлексия, м.б. судороги. Кожа синюшно-сероватого цвета, тотальный цианоз с множеством геморрагически-некротических элементов, венозные гипостазы, типа « трупных пятен». Конечности холодны, влажные. Резкая одышка, тахикардия. Пульс нитевидный или не определяется. Ад низкое или не определяется, анурия. М.Б. отек легких (психомоторное возбуждение, головная боль, некупирующаяся гипертермия, нарушение сознания от сопора до комы, клонико-тонические судороги, гиперемия лица, зрачки сужены, смена урежения пульса тахикардией, одышки-аритмичным дыханием) 4 ст (терминальное или агональное состояние) Сознание отсутствует, мышечная атония, сухожильная арефлексия, зрачки расширены, реакция зрачков на свет отсутствует, тонические судороги. Выраженная дыхательная и сердечно-сосудистая недостаточность. Прогрессирующий отек легких и мозга. Полная несвертываемость крови с диффузными кровотечениями (носовыми, желудочно-кишечными и тд) Диагностика Лабораторная диагностика включает бактериологический, бактериоскопический и серологический методы обследования, а также экспресс-диагностику. Бактериологическому исследованию подвергаются носоглоточная слизь, кровь, спинно — мозговая жидкость, содержимое элементов сыпи. Первый забор материала желательно проводить до начала антибактериальной терапии. Доставка в лабораторию при температуре 37 гр. Для экспресс-диагностики, обнаружения АГ менингококка используются: РЛА (реакция латекс-агглютинации); НМФА (непрямой метод флуоресцирующих антител); РТГА с антительными эритроцитарными диагностикумами; РКА (реакция коагглютинации). Лечение Лечение локализованных форм МИ.При носительстве и назофарингите назначается антибактериальная терапия (левомицетин, ампициллин внутрь в возрастных дозировках в течение 4 дней, рифампицин перорально в течении 2 — е сутки). Через 3 дня после окончания курса проводится однократное бактериологическое обследование и при его отрицательных результатах ребенок может быть выписан. Лечение больных генерализованными формами МИ.При подозрении на менингококкемию и менингит терапию следует начать немедленно на дому с последующей госпитализацией больного в инфекционный стационар. Врачу скорой помощи следует ввести больному следующие лекарственные препараты: жаропонижающие средства — анальгин 50% — ный — 0,1 мл на год жизни ребенка; папаверин 1% — ный — 0,3 мл/ на год жизни; новокаин 0,25% — ный — 1,0; преднизолон — 2 мг/кг в/м или в/в; при выраженном менингеальном синдроме — лазикс 1-2 мг/кг в/м или сульфат магния 25% по 1 мл на год жизни в/м; при возбуждении, судорогах — седуксен 0,5% — ный в/м или в/в. При менингококкцемии и смешанных формах левомицетина –сукцинат натрия в\м 25 мг\кг разовая доза. Лечение в стационаре больных с генерализованными формами МИ должно проводиться в специализированном отделении нейроинфекций или в палате интенсивной терапии в инфекционном стационаре. Пенициллинотерапия массивными дозами (200-300 тыс ед на 1 кг массы тела ребенка в сут) в\м каждые 4 часа. 8-10 суток. Ампициллин, оксациллин (200-400 мг\кг в сут в\м 4 раза), При менингококкцемия и ИТШ левомицетина сукцинат 80-100 мг\кг в сут ( первые 1-2 дня), преднизолон 10-30 мг\кг в сут, дексазон, гидрокортизон. Для дезинтоксикации и улучшения микроциркуляции гемодез, реополиглюкин, 5-10% р-р глюкозы, плазму, алюбумин. Дезагреганты (трентал, курантил, никотиновую к-ту), для стабилизации гемодинамики в\в допамин 8-10 мкг\кг в мин под контролем АД иЧСС. При менингитах ноотропные препараты (ноотропил, аминалон), для улучшения мозговой гемодинамики (кавинтон, актовегин). При отеке мозга: маннитол 10% р-р 1 г\кг в\в кап на 10% р-ре глюкозы: половину дозы ввести быстро (30-50 кап в мин), остальное со скоростью 12-20 кап в мин. Раствор дексаметазона 0,5 – 1 мг\кг в\в, 1% р-р лазикса 0,1-0,2 мл-кг в\в или в\м; 25% р-р магния сульфата 1,0 мл\год жизни, а детям до 1 года 0,2 мо\кг в\м. При возбуждении и судорогах: 0,5% р-р седуксена 0,05 мл\кг в\м или в\в. При ИТШ в\в струйно ГКС в стартовой дозе (1\2суточной) из расчета по преднизолону При ИТШ 1 ст- преднизолон 5 мг\кг ( до 10 мг\кг в сут) При 2 ст-10 мг\кг ( до 20 мг\кг в сут) При 3 ст 15-20 мг\кг ( 30-40 мг\кг в сут) Предпочтительно чтобы 1\2-1\3 этой дозы составлял гидрокортизон Показания для проведения ИВЛ –ИТШ 2-3 степени. После выписки ребенок 2-3 недели находится на домашнем режиме. Наблюдение после перенесенных генерализованных форм педиатром, невропатологом в течение 3-х лет. Освобождение от прививок на 1 год. Взрослые наблюдаются участковым терапевтом, невропатологом в течение 1 года. Профилактика: 1. Раннее выявление и изоляция больных 2. Выписывание реконвалесцентов после 2-х кратных отр результатов бакпосевов. 3. Введение полисахаридной менингококковой вакцины типа А по эпидемиологическим показаниям. 4. Выявление контактных и проведение химиопрофилактики (рифампицином, азитромицином, амоксициллином), детям первого года жизни донорский иммуноглобулин. Мероприятия в очаге: эстренное извещение в СЭС, выявление контактных, карантин 10 дней. Обследование контактных и наблюдение 10 дней ( осмотр кожи, носоглотки, термометрия), выявленные носители подлежат санации. В очаге влажная уборка с дезинфиц средствами, проветривание |
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете. 8250 — 

источник
В настоящее время развивается относительно редко, преимущественно у детей старшего возраста.
Пленчатая форма дифтерии носа начинается с повышения температуры до субфебрильных цифр, реже появляется высокая температура, затруднение носового дыхания. Сначала наблюдаются жидкие прозрачные выделения из носа, а затем сукровичные и гнойно-кровяни-стые. В области носовых отверстий на коже появляются трещины. При проведении риноскопии определяются набухание и гиперемия слизистой оболочки раковин и носовой перегородки, пленчатые налеты.
Катарально-язвенная форма дифтерии носа по клиническим проявлениям сходна с пленчатой дифтерией. Однако при риноскопии обнаруживается отсутствие налетов. Характерны отечность и гиперемия слизистой оболочки перегородки носа и носовых раковин, на которой определяются лишь подсохшее отделяемое в виде корочек и поверхностные эрозии. Катарально-язвенная дифтерия носа имеет склонность к затяжному длительному течению.
Токсическая форма дифтерии носа встречается в крайне редких случаях. Для нее характерны распространение воспалительного процесса на придаточные носовые пазухи, появление отека подкожной клетчатки в области переносицы, щек, под глазами, выраженное расстройство общего состояния, обусловленное глубокой интоксикацией, последующие токсические осложнения.
У привитых детей дифтерия носа принимает катаральную форму со склонностью к длительному вялому течению.
В недалеком прошлом эти клинические формы дифтерии составляли 1—5% всех случаев
дифтерии. В настоящий момент эти формы дифтерии почти исчезли.
Дифтерия глаз. Главным образом встречается у детей младшего возраста.
Крупозная форма дифтерии глаз проявляется отеком века, сопровождающимся гнойными выделениями, в некоторых случаях с примесью крови.
Наблюдаются отек и покраснение конъюнктивы век, которая полностью или частично покрыта тонкими гладкими налетами сероватобелого цвета, плотно сидящими на подлежащих тканях. Как правило, конъюнктива глазного яблока отечна. В большинстве случаев эти явления не сопровождаются выраженным расстройством общего состояния.
Дифтеритическая форма дифтерии глаз протекает тяжелее. Резко выраженный отек век имеет плотную консистенцию, кожа век синюшна, гиперемирована. Появляются серозно-кровянистые, а затем гнойные выделения. Конъюнктива век покрыта толстыми бугристыми налетами грязно-серого или грязно-желтого цвета, снять которые получается с большим трудом. Наблюдается отечность конъюнктивы глазного яблока.
При отсутствии лечения в воспалительный процесс вовлекается конъюнктива глазного яблока.
Дифтерия уха. Встречается очень редко, преимущественно у детей младшего возраста. При этой форме дифтерии поражаются кожа слухового прохода и барабанная перепонка. Как правило, дифтерия уха принимает упорное длительное течение.
Дифтерия наружных половых органов. В типичных случаях встречается у девочек в дополнение к дифтерии зева, носа или гортани. Проявляется припухлостью больших и малых половых губ, формированием грязно-серых налетов или язв, что сопровождается гнойным отделяемым.
Дифтерия кожи и ран. Главным образом встречается у маленьких детей. Часто эти формы дифтерии остаются нераспознанными. Обычно развивается вторично в сочетании с другими клиническими формами дифтерии в местах повреждений кожного покрова: в области царапин, опрелостей и пр. Заболевание характеризуется покраснением и отечностью кожи, сопровождающимися наложениями грязно-серого цвета в виде пленки. Эти формы склонны к длительному упорному течению.
Осложнения, развивающиеся на фоне дифтерии, связаны со специфической интоксикацией организма. К ним относят:
— осложнения со стороны сердечно-сосудистой системы;
— осложнения со стороны нервной системы;
— осложнения со стороны почек.
При дифтерии преимущественно осложняется течение токсических ее форм, особенно при II и III степенях заболевания. Осложнения при распространенной форме дифтерии зева встречаются значительно реже, а при локализованной форме, при дифтерии гортани и носа — только в отдельных случаях.
Кроме того, важную роль в развитии токсических осложнений при дифтерии играют сроки начала лечения и его рациональность. Соответственно, чем позже начата терапия, тем чаще регистрируются осложнения.
Эти осложнения делятся на две группы в зависимости от сроков их появления. В первую группу входят ранние осложнения, а во вторую — поздние.
Ранние расстройства кровообращения появляются в первые дни заболевания. Определяются учащение сердцебиения, небольшие нарушения сердечного ритма, повышение, а затем довольно резкое понижение артериального давления.
Поздние сердечно-сосудистые расстройства возникают на 2—3-й неделе заболевания и позже. Проявляются они главным образом развитием дифтерийного миокардита, при котором появляются вялость, бледность, выраженное учащение сердцебиения (120—140 ударов в минуту и больше), падение артериального давления, глухость сердечных тонов, расширение границ сердца.
После выздоровления обратное развитие явлений дифтерийного миокардита наблюдается еще в течение 1—2-х месяцев. В тяжелых случаях могут остаться более или менее выраженные необратимые нарушения сердечной функции.
В редких случаях регистрируется смерть от дифтерийного миокардита, чему обычно предшествуют многократная рвота и боли в животе. Еще реже смерть наступает при токсических формах дифтерии от так называемого позднего паралича сердца, который возникает преимущественно в сочетании с полиневритом.
Периферические параличи — типичные осложнения дифтерии и возникают в основном при токсической форме заболевания.
В зависимости от срока возникновения все периферические параличи делят на ранние и поздние.
Ранние периферические параличи появляются на 2-й неделе заболевания.
Наиболее часто встречается паралич мягкого неба, при котором речь становится гнусавой, при приеме пищи жидкость может вытекать через нос, больной не может задуть горящую свечу. Продолжается паралич мягкого неба обычно 2—4 недели, реже до 6 недель. Паралич аккомодации является вторым по частоте встречаемости при дифтерии и характеризуется наличием у больных сниженной способности к различению предметов вблизи, чтению, рисованию. Совсем редко регистрируется паралич лицевого нерва.
Поздние периферические параличи возникают через 4—6 недель и позже от начала заболевания. Сюда относят параличи мышц конечностей и туловища. Для поздних параличей характерны слабость или полная невозможность движения, расстройство координации, снижение или исчезновение сухожильных рефлексов. Выраженная болезненность при этом отсутствует, однако при давлении на пораженные нервные стволы они оказываются чувствительными. Обратное развитие поздних параличей обычно довольно длительно, функции полностью восстанавливаются через 2—3 месяца, реже процесс регенерации затягивается на год.
Опасны для жизни параличи гортанных мышц, дыхательных межреберных мышц, диафрагмы, поражение иннервации сердца. Параличи гортанного нерва проявляются охриплостью голоса и беззвучным кашлем, сходным с продуванием мундштука курильщиком. При параличе диафрагмы брюшная стенка при вдохе не выпячивается, а, наоборот, втягивается.
Гораздо более редким осложнением со стороны нервной системы при дифтерии являются центральные параличи, при которых внезапно появляются судороги, больной теряет сознание. Как правило, явления нарастающей сердечной слабости заканчиваются смертельным исходом.
Примерно 50—60% случаев токсических форм дифтерии осложняются токсическим нефрозом. Это осложнение характеризуется появлением изменений в основном со стороны мочи на фоне ненарушенной выделительной функции почек.
Вышеперечисленные осложнения могут сочетаться друг с другом, еще более нагнетая тяжесть течения воспалительного процесса.
Кроме осложнений, спровоцированных специфической интоксикацией, выделяют осложнения, вызванные присоединением вторичной инфекции. К этой группе осложнений относятся пневмонии, отиты, гнойные лимфадениты и пр.
Чаще всего встречается пневмония, которая может развиться как осложнение дифтерийного крупа или токсической дифтерии. Это грозное осложнение дифтерии гортани, от него страдают преимущественно дети младшего возраста. Оно является одной из главных причин смертности. При этом пневмония часто сначала проявляется только выраженным учащением дыхания, раздуванием крыльев носа и высокой лихорадкой, поэтому она не всегда распознается прижизненно.
Раннее распознавание дифтерии играет важнейшую роль как в профилактике, так и в лечении заболевания. Поздняя или неправильная постановка диагноза может привести к неблагоприятному исходу болезни.
Диагностика дифтерии затрудняется наличием атипичных форм дифтерии, особенно у привитых детей, и значительным сходством с рядом других заболеваний. Дополнительным фактором на указание дифтерии может служить тесный контакт с инфицированным больным. С другой стороны, ссылки на перенесенную в прошлом дифтерию или на противодифтерийную вакцинацию не могут полностью исключить этот диагноз, так как некоторые переболевшие и привитые не приобретают устойчивость к этому заболеванию или быстро теряют ее.
Главным методом лабораторного подтверждения диагноза дифтерии служит бактериологическое исследование. Выделяют три вида показаний к проведению бактериологического исследования на дифтерию:
— с диагностической целью обследования лиц, у которых имеются признаки острого воспаления в носоглотке, особенно при подозрении на дифтерию;
— по эпидемическим показаниям — обследование детей и взрослых, бывших в контакте с источником заражения инфекции;
— с профилактической целью — обследование лиц, вновь поступающих в детские дома, школы-интернаты и другие специальные учреждения для детей.
Результат бактериологического исследования готовится 48—72 ч, после чего выдается на руки обследуемому.
источник