Что это такое — дифтерия является одним из самых тяжелых, как в лечении, так и в диагностике, инфекционных заболеваний, которое встречается у детей и взрослых.
Она развивается вследствие попадания в организм особого вида бактерий, протекает достаточно остро и требует незамедлительного лечения.
При дифтерии наблюдается не только воспаление органов, пораженных бактерией, но и общая сильная интоксикация организма.
На сегодняшний день это заболевание, благодаря обязательным плановым прививкам, встречается не часто, однако считается довольно опасным, так как несет угрозу для жизни больного.
Причиной дифтерии у здорового человека является попадание внутрь организма особого вида бактерий, известных в научных кругах под названием Corynebacterium diphtheriae. Данная разновидность бактерий является аэробом и не образует капсул или спор.
Непосредственным возбудителем болезни считается дифтерийный екзотоксин, который выделяют токсигенные штаммы бактерий. А вот бактеремия для подобных случаев не характерна. Дифтерий екзотоксин принадлежит к группе наиболее токсичных бактериальных ядов, уступая в этой иерархии место только столбнячному ( см. симптомы столбняка ) и ботулиническому токсинам.
Дифтерия принадлежит к разряду заразных болезней. Заражение происходит преимущественно через слизистые носа и рта, при этом палочка переносится воздушно-капельным путем. В редких случаях дифтерийная палочка может находиться в определенных продуктах питания: кондитерских изделиях, молочных продуктах.
Через слизистые дифтерийный екзотоксин попадает в кровь и распространяется по организму по лимфатическим и кровеносным сосудам. При этом усиливаются симптомы интоксикации, происходит отек мягких тканей.
Екзотоксин может поразить практически любую клетку человеческого организма, но чаще всего мишенью становятся лимфоциты, кардиомиоциты, эндотелиальные клетки артерий, олигодендроглиоциты.
Первым признаком начинающейся дифтерии у детей и взрослых является слегка повышенная температура тела, которая держится довольно долгий период времени. Затем к температуре присоединяются такие симптомы как: выделения из очагов воспаления, их отек и небольшая болезненность.
Чаще всего таким очагом является ротоглотка, реже — ухо, носоглотка, глаза, половые органы, кожа. Для дифтерии глотки, которая составляет около 90 % всех случаев, характерно образование на миндалинах пленки сероватого оттенка. По истечению недели этот налет увеличивается в размере, при этом затрудняя дыхание.
На сегодняшний день выделяют несколько самых опасных форм дифтерии, которые требуют незамедлительного вмешательства врачей и назначения соответствующей терапии.
- Токсическая форма — одна из наиболее распространенных. Она развивается очень быстро: буквально за три дня болезнь проходит все этапы – от резкого повышения температуры до интоксикации организма. Отмечаются болевые ощущения в животе, достаточно сильная отечность пораженных органов. Наиболее часто отекает шея и близлежащие области.
- Гипертоксическая форма отличается тем, что симптомы интоксикации при ней имеют наиболее яркую картину. Кроме высокой температуры и сильной отечности наблюдаются судороги, больной впадает в бессознательное состояние. При отсутствии лечения смерть настает в течение нескольких дней по причине сердечной недостаточности.
- При гемморагической форме поражается система кроветворения. Во время этой тяжелейшей форме дифтерии наблюдаются геморрагические высыпания по всему телу, кровоизлияние в слизистых, желудочно-кишечном тракте.
Опасность дифтерии большей частью состоит в том, что ее трудно диагностировать. Клиническая картина при данном заболевании имеет много симптомов, которые характерны и для других болезней. Однако существует ряд особенностей, которые помогают выделить дифтерию из числа подобных заболеваний:
- острое начало болезни
- при наличии налета на миндалинах, боль в горле отсутствует или носит умеренный характер
- отек слизистой ротоглотки часто сочетается с отеком подчелюстного пространства
- лимфоузлы умеренно увеличенные и практически безболезненные
При наличии типической клинической картины проводят специальные лабораторные исследования. Чаще всего применяют бактериологический посев и серологическую диагностику.
Для бактериологического посева образец выделений берут из задней стенки глотки. Подобное исследование устанавливает наличие или отсутствие дифтерийной палочки. А вот серологическое исследование показывает уровень дифтерийного антитоксина, при этом для анализа используют кровь больного.
Лечение всех больных, у которых подтвердили наличие дифтерии, в обязательном порядке проводится в стационаре. Госпитализация проводится при любой стадии заболевания, а в особо тяжелых случаях человека могут поместить в отделение инфекционной реанимации.
Главным препаратом при лечении дифтерии на сегодняшний день является противодифтерийная сыворотка, которую вводят внутримышечно. Самый высокий эффект от ее воздействия на дифтерийную палочку отмечается в том случае, если препарат использовали в самом начале болезни. Сыворотку вводят, как правило, однократно, но в некоторых случаях возможно повторение укола. Согласно последним исследованиям, доза подбирается индивидуально в зависимости от формы дифтерии.
При токсической форме дифтерии в некоторых случаях рекомендовано использование антибиотика. Чаще всего это пенициллин или эритромицин. Для снятия отеков используют антигистаминные препараты, в некоторых случаях, например, при выявлении стеноза, назначают преднизолон. Также всем больным проводится дезинтоксикационная терапия посредством капельниц с коллоидными и кристаллоидными растворами.
На сегодняшний день самый лучший результат в профилактике дифтерии показала вакцинация, которую проводят с помощью препарата, содержащего дифтерийный анатоксин.
Взрослому населению рекомендуется прививаться каждые 10 лет препаратом АДС-М.
Не смотря на то, что медики настаивают на прививках от дифтерии, вакцинация, как и перенесенная в прошлом дифтерия, не дают гарантии на то, что человек не заболеет. Однако у тех, кто получает вакцину, заболевание протекает гораздо легче, без сильной интоксикации и осложнений.
Учитывая тот факт, что дифтерия легко передается от зараженного человека к здоровому, очень важно максимально изолировать пациента, у которого выявили дифтерийную палочку. Легче всего это осуществить в стационаре инфекционной больнице.
После полного выздоровления пациента выписывают из больницы только после того, как два анализы на наличие возбудителя дифтерии, показали отрицательный результат. Всех людей, которые контактировали с больным, надо тщательно осмотреть, при необходимости взять образцы для проведения нужных анализов. Подобные меры помогут избежать развитию эпидемиологической ситуации.
Если после прочтения статьи вы предполагаете, что у вас характерные для этого заболевания симптомы, то вам стоит обратиться за консультацией к терапевту.
источник
Причиной дифтерии является дифтерийная палочка (Corynebacterium diphtheriae, палочка Леффлера), вырабатывающая экзотоксин, определяющий целый комплекс клинических проявлений данного заболевания. Симптомы дифтерии определяются локализацией инфекционного процесса, иммунным статусом больного и степенью выраженности отравления организма токсическими продуктами возбудителей.
Дифтерией болеют преимущественно дети в возрасте 2 — 6 лет. Воздушно-капельный — основной путь передачи инфекции.
Больные и бактерионосители — основные источники инфекции.
Рис. 1. На фото дифтерия зева.
Слизистые оболочки носа и глотки, глаз, половых органов у девочек, кожные покровы и раны являются входными воротами для дифтерийных палочек.
Латентный (скрытый) период заболевания (инкубационный период) длится от 1 до 7 — 12 суток. В конце инкубационного периода больной становится опасным для окружающих.
На месте внедрения бактерии размножаются и вызывают воспаление с образованием фибринозных пленок, плотно спаянных с подслизистым слоем. При распространении воспаления на гортань и бронхи развивается отек. Сужение дыхательных путей приводит к асфиксии. Токсин, который выделяют бактерии, всасывается в кровь, что обуславливает тяжелую интоксикацию, поражение сердечной мышцы, надпочечников и периферических нервов.
Максимальная интенсивность выделения патогенных бактерий отмечается у больных дифтерией зева, гортани и носа.
- Дифтерия может протекать в атипичной (катаральной) форме.
- При типичной форме дифтерии развивается воспаление с образованием фибринозных пленок, плотно спаянных с подслизистым слоем. Типичная форма заболевания может протекать в виде локализованной формы, распространенной и токсической.
- 90% и более всех случаев заболевания составляет дифтерия зева. Значительно реже — гортани, носа и дыхательных путей. В единичных случаях регистрируется дифтерия глаз, кожи, половых органов, ран и ушей. Дифтерийным воспалением может затрагиваться одновременно несколько органов (всегда в сочетании с дифтерией зева).
Лихорадка при дифтерии носит кратковременный характер. Температура часто не превышает 38 о С. Через 2 — 4 дня температура тела приходит в норму. При токсической форме заболевания температура более высокая и длится до 5-и дней. Далее инфекционный процесс протекает с нормальной температурой.
Рис. 2. На фото дифтерия зева (локализованная форма).
Вялость, сонливость, адинамия и артериальная гипотензия — характерные симптомы дифтерии у детей и взрослых. Симптомы интоксикации, характерные для большинства инфекционных заболеваний (ознобы, головная боль, мышечные и суставные боли) для дифтерии не характерны. Распространенная форма дифтерии протекает с более выраженными симптомами интоксикации. Токсическая форма дифтерии протекает с высокой температурой тела (до 40 о С), сильной головной болью, ознобами, рвотой и болями в животе.
На месте внедрения дифтерийных палочек (входных ворот) на поверхности слизистых оболочек образуются фибринозные пленки, плотно связанные с эпителиальным слоем. Особенно глубоко пленки проникают вглубь эпителия на слизистой миндалин, так как они покрыты многослойным плоским эпителием. При попытке отделить пленки, поврежденное место начинает кровоточить.
Цвет дифтерийных пленок бывает с сероватым оттенком. Чем больше пленки пропитываются кровью, тем они темнее. По мере выздоровления дифтерийные пленки самостоятельно отслаиваются.
Дифтерийные пленки имеют плотную консистенцию, на предметном стекле они не растираются, не растворяются и тонут в воде.
На образование пленок оказывает влияние степень иммунитета больного. При наличии частичного иммунитета пленки часто не образуются.
Рис. 3. Пленка грязно-белого цвета, расположенная на мягком небе — классический признак дифтерии.
Гиалуронидаза и дифтерийный токсин повышают проницаемость капилляров, что приводит к выходу в межклеточное пространство жидкой части крови. Развивается отек слизистой оболочки ротоглотки и подкожной жировой клетчатки шеи. Отек развивается чаще всего у детей старше 6-и лет, заражение которых произошло высокотоксичными штаммами дифтерийных палочек.
Для интоксикации 1-й степени характерно распространение отека до первой шейной складки, 2-й степени — распространение отека до ключицы, 3-й степени — распространение отека ниже ключицы.
Рис. 4. На фото дифтерия у ребенка и взрослого. Выраженный отек подкожной жировой клетчатки шеи «бычья шея» — частый симптом дифтерии у взрослых и детей.
Боль в горле при дифтерии чаще всего носит умеренный характер. Сильная боль отмечается при токсическом варианте заболевания.
Лимфатические узлы при дифтерии увеличены и умеренно болезненны. При токсических формах заболевания отмечается перинодулярный отек, лимфоузлы при этом приобретают тестообразную консистенцию.
Редкие формы дифтерии, которые составляли в прошлом в 1 — 5% всех форм дифтерии, в современном мире почти исчезли и составляют не более 1%.
90% и более всех случаев заболевания составляет дифтерия зева. Широкое проведение активной иммунизации привело к тому, что прогноз заболевания во многих случаях становится благоприятным. Зачастую дифтерия зева протекает под маской катаральной или лакунарной ангины. В 90% всех случаев дифтерия зева протекает в виде локальной формы.
Боли в горле незначительные. Температура субфебрильная продолжительностью не более 2-х дней. Миндалины гиперемированы. Подчелюстные лимфоузлы увеличены незначительно.
Температура тела повышается до 38 о С. Вялость, сонливость, адинамия и артериальная гипотензия — характерные симптомы дифтерии. Отмечаются боли при глотании. Миндалины гиперемированы и отечны. На их поверхности появляются пленчатые налеты сероватого цвета или налеты в виде островков, располагающиеся вне лакун. Пленки прочно связаны с эпителиальным слоем и, при попытке их отделить, поврежденное место начинает кровоточить. За пределы миндалин пленки не выходят.
Подчелюстные лимфоузлы увеличены незначительно. При благоприятном течении заболевание проходит в течение 4-х дней.
Рис. 5. На фото дифтерия зева у ребенка, локализованная форма. Справа на фото видны налеты в виде островков, располагающиеся вне лакун — характерный признак дифтерии.
Данная форма заболевания либо является продолжением локализованной формы заболевания, либо возникает первично. Больного беспокоит вялость, сонливость, адинамия и артериальная гипотензия. Отмечаются головные боли, иногда рвота. Температура тела поднимается до 38 о С. Боль в горле умеренная.
Миндалины гиперемированы и отечны. На миндалинах, небных дужках, язычке и мягком небе появляются пленчатые налеты.
Подчелюстные лимфоузлы увеличиваются до 3 см в диаметре, отмечается их умеренная болезненность. Отек шейной клетчатки не развивается.
При благоприятном течении заболевание проходит в течение 7 — 10 дней.
Рис. 6. На фото дифтерия зева, распространенная форма. На миндалинах, небных дужках, язычке и мягком небе видны пленчатые налеты.
Состояние больного тяжелое. Температура тела поднимается до 40 о С — 41 о С. Вялость, сонливость, адинамия и артериальная гипотензия резко выражены. У ребенка отмечается многократная рвота и боли в животе.
Миндалины значительно увеличены, полностью закрывают область зева. Миндалины, небные дужки, язычок и мягкое небо покрываются большими по размеру грязного цвета толстыми перепончатыми пленками. При распространении дифтерийных пленок на гортань и трахею развивается нисходящий круп. При гангренозном распаде дифтерийных пленок изо рта больного исходит зловонный запах, из носа появляются сукровичные выделения. Дыхание затруднено, иногда храпящее. Речь имеет носовой оттенок.
Подчелюстные лимфоузлы увеличены до 4 см в диаметре, умеренно болезненны. Отек шейной клетчатки распространяется до ключицы и ниже.
На второй неделе и позже появляются тяжелые осложнения: миокардит, полиневриты, поражение надпочечников и почек.
Рис. 7. На фото отек подкожной жировой клетчатки шеи при токсической форме дифтерии зева у ребенка.
Начало заболевание внезапное и бурное. Температура тела повышается значительно. Регистрируется многократная рвота, расстройства сознания и судороги.
Дифтерийные пленки захватывают зев, гортань и глотку. Развившийся дифтерийный круп приводит к асфиксии.
Отек шейной клетчатки распространяется до ключицы и ниже.
Смерть больных наступает на 2 — 5 день от развившегося инфекционно-токсического шока. При благоприятном течении заболевании выздоровление наступает медленно.
Рис. 8. Выраженный отек подкожной жировой клетчатки шеи у ребенка при токсической форме заболевания.
Самая тяжелая форма дифтерии, при которой появляется множественная геморрагическая сыпь на кожных покровах и обширные кровоизлияния. Из десен, носа и желудочно-кишечного тракта отмечаются кровотечения. Дифтерийные пленки пропитываются кровью.
Токсические и геморрагические формы дифтерии осложняются миокардитами, которые проявляются явлениями тяжелой сердечной недостаточности. На 2 — 4 неделе развиваются полирадируконевриты. Особо опасными для больного являются поражения нервов, иннервирующих сердце, диафрагму и гортань, что приводит к парезам и параличам. Осложнения, как правило, развиваются вследствие неправильного лечения больного, когда дифтерия зева ошибочно принимается за ангину и противодифтерийная сыворотка вводится с опозданием. Раннее введение сыворотки приводит к быстрому улучшению общего состояния больного, исчезновению симптомов интоксикации, отторжение дифтерийных пленок происходит уже через неделю.
В настоящее время в связи со снижением заболеваемостью дифтерией дифтерийный круп (острое воспаление гортани) развивается редко, в основном у детей 1 — 3-х лет. Первичный круп (изолированное поражение гортани) встречается редко. Чаще регистрируется дифтерия гортани и трахеи (распространенный круп) и нисходящий круп, когда воспаление распространяется с гортани на трахею и бронхи.
Способствуют развитию стеноза дыхательных путей спазм мышц и отек слизистой оболочки гортани, что выявляется при ларинго- и бронхоскопии. Тяжесть заболевания зависит от степени обструкции дыхательных путей.
Дифтерийный круп в своем развитии проходит несколько стадий.
Стадия катарального воспаления (дисфоническая стадия) характеризуется появлением у ребенка грубого «лающего» кашля и осиплости голоса. Длительность дисфонической стадии составляет около 7 суток у взрослых и 1 — 3 суток у детей. Если специфическое лечение отсутствует, то через 1 — 3 суток эта стадия переходит во вторую — стенотическую фазу.
Рис. 9. На фото дифтерия гортани. Справа виден пленчатый налет на голосовой связке.
В стенотическую стадию голос становится осиплым и вскоре вовсе пропадает (афония), кашель беззвучный, дыхание становится шумным, в акте дыхания начинает принимать участие вспомогательная мускулатура. Длительность стенотической стадии составляет от нескольких часов до 2 — 3 суток. Без специфического лечения быстро развивается асфиксия. Для предупреждения удушья применяется трахеостомия или интубация.
В асфиктическую стадию дыхание учащается, пульс становится нитевидным, снижается артериальное давление, развивается цианоз, появляются судороги. Смерть наступает от удушья.
Сужение гортани может наступить даже при легкой степени дифтерии, когда отслоившиеся пленки препятствуют попаданию воздуха в дыхательные пути
Рис. 10. На фото ребенок с дифтерийным крупом. Для предупреждения удушья применяется трахеостомия или интубация.
Дифтерийный ринит встречается редко. Заболевание в основном регистрируется у детей младшего возраста.
- Дифтерия носа начинается с незначительных слизистых выделений. Постепенно выделения из носа приобретают серозно-кровянистый и далее серозно-гнойный характер. На поверхности слизистой оболочки появляются дифтерийные пленки.
- Носовое дыхание затруднено. Голос гнусавый.
- На коже верхней губы и вокруг носовых ходов появляются эрозии и трещины.
- Часто от ребенка исходит неприятный запах.
- Температура тела чаще субфебрильная.
- При токсических формах температура тела повышается значительно, развивается отек мягких тканей носа и лица.
- Заболевание склонно к затяжному течению.
При осмотре полости носа и носоглотки видна отекшая и гиперемированная слизистая оболочка, на поверхности которой расположены дифтерийные пленки.
При катарально-язвенной форме дифтерии носа пленки не образуются. При риноскопии на слизистой оболочке носа можно увидеть эрозии и кровянистые корочки.
Запоздалая диагностика дифтерии носа связана с медленным всасыванием токсина и слабой выраженностью общих нарушений.
Рис. 11. На фото дифтерия носа. На коже верхней губы видны эрозии и трещины. В полости носа — дифтерийные пленки.
Дифтерия кожи чаще всего встречается в странах с жарким климатом. Заболевание представляет собой большую эпидемическую опасность. Поверхностная дифтерия кожи чаще регистрируется у маленьких детей. Поражение локализуется в складках кожи шеи, паховых складках, подмышечных впадин и за ушными раковинами. У новорожденных специфическое воспаление может развиться в области пупочной ранки. Дифтерийное воспаление в области ран и ссадин возникает чаще у детей старшего возраста. Глубокая форма заболевания чаще регистрируется в области половых органов у девочек.
Чаще всего дифтерийное поражение кожи протекает по типу импетиго, когда на поверхности кожи появляются папулы, на месте которых появляются пузырьки, наполненные серозной жидкостью. Пузырьки быстро лопаются. На их месте появляются струпы. Дифтерийные пленки часто не образуются. Поверхностная форма заболевания может протекать по типу экземы. Увеличиваются региональные лимфоузлы. Они плотные и болезненные.
Глубокая дифтерия кожи может быть следствием последующего развития поверхностной формы, либо возникает как самостоятельное заболевание. Отмечаются язвенные, флегмонозные и гангренозные поражения. Заболевание начинается с образования плотного инфильтрата, который со временем подвергается некрозу. На месте некроза образуется язва, покрытая зеленовато-серым налетом. Язва имеет округлую форму и инфильтрированный ободок по периферии. При заживлении образуются уродующие рубцы. Глубокая дифтерия кожи чаще локализуется на половых органах. При распространенной форме патологический процесс затрагивает область промежности и ануса и сопровождается выраженным отеком подкожной клетчатки, в том числе живота и бедер.
Рис. 12. На фото дифтерия кожи голени у взрослого.
Дифтерийный конъюнктивит — тяжелое заболевание, требующее к себе серьезного внимания. Дифтерия глаз обычно регистрируется как самостоятельное заболевание, но иногда болезнь протекает на фоне дифтерии носоглотки, зева и гортани. Страдают чаще всего дети.
Катаральная форма конъюнктивита регистрируется чаще всего у новорожденных и детей первого года жизни и протекает легко. Дифтеритическая форма заболевания протекает тяжело.
В начале заболевания регистрируется отек века, которое быстро приобретает плотную консистенцию и синюшную окраску. Конъюнктивальная оболочка отекает, на ней появляются кровоизлияния. В зоне переходной складки конъюнктивы век появляются пленки сероватого цвета. Они плотно спаянные с подлежащими тканями и при попытке их снять возникает кровоточивость. Постепенно пленки начинают подвергаться некрозу. Из глаз выделяется гнойно-кровянистая жидкость. На месте пленок появляются «звездчатые» рубцы. Поражение роговицы приводит к гибели глаза. Ранняя диагностика и своевременное лечение предотвращают осложнения.
Рис. 13. На фото дифтерийный конъюнктивит.
Рис. 14. На фото последствия дифтерийного конъюнктивита — паренхиматозная ксерофтальмия (сухость глаза). Воспаление конъюнктивы осложняется образованием соединительнотканных рубцов.
Ушная раковина и наружный слуховой проход при дифтерии поражается вторично. Инфекция передается через грязные пальцы и предметы.
Заболевание характеризуется сильными болями. При разложении дифтерийных пленок появляется неприятный запах. Из наружного слухового прохода выделяется гнойно-кровянистая жидкость. У маленьких детей дифтерия наружного слухового прохода осложняется разрушением слуховых косточек и сосцевидного отростка, развиваются внутричерепные осложнения.
Рис. 15. На фото дифтерия наружного слухового прохода.
источник
Что такое дифтерия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. А., инфекциониста со стажем в 11 лет.
Дифтерия (от латинского diftera – плёнка; дореволюционное – «болезнь плача матерей», «болезнь ужаса матерей») – острое инфекционное заболевание, вызываемое токсигенными штаммами дифтерийной палочки, которые токсически поражают систему кровообращения, нервную ткань и надпочечники, а также вызывают фибринозное воспаление в области входных ворот (местах проникновения инфекции). Клинически характеризуется синдромом общей инфекционной интоксикации, углочелюстным лимфаденитом, тонзиллитом, местными воспалительными процессами фибринозного характера.
вид – Corynebacterium diphteriae
Это грамотрицательные палочки, расположенные под углом V или W. На концах имеются булавовидные утолщения (от греческого coryne – булава) за счёт волютиновых гранул. Имеется свойство метахромазии – окрашивание не в цвет красителя (по Нейссеру – в темно-синий, а бактериальные клетки – в светло-коричневый).
Содержит липополисахарид, белки и липиды. В клеточной стенке находится корд-фактор, который отвечает за адгезию (прилипание) к клеткам. Известны колонии mitis, intermedius, gravis. Сохраняют жизнеспособность во внешней среде: при обычных условиях на воздухе остаются живыми до 15 суток, в молоке и воде доживают до 20 дней, на поверхностях вещей – до 6 месяцев. Утрачивают свойства и погибают при кипячении в течение 1 минуты, в 10% перекиси водорода – за 3 минуты. Чувствительны к дезинфицирующим средствам и антибиотикам (пенициллинам, аминопенициллинам, цефалоспоринам). Любят питательные среды, содержащие сахар (шоколадная среда Мак-Лауда).
Выделяет такие патогенные продукты, как:
1) Экзотоксин (синтез токсина детерминирован геном tox+, который иногда теряется), включающий несколько составляющих:
- некротоксин (вызывает некроз эпителия в месте входных ворот, повреждает сосуды; это ведёт к экссудации плазмы и образованию фибриноидных плёнок, так как из клеток выделяется фермент тромбокиназа, который переводит фибриноген в фибрин);
- истинный дифтерийный токсин – экзотоксин (близок по действию к цитохрому Б – ферменту клеточного дыхания; он замещает цитохром Б в клетках и блокирует клеточное дыхание). Имеет две части: А (фермент, вызывающий цитотоксический эффект) и Б (рецептор, способствующий проникновению А в клетку);
- гиалуронидаза (разрушает гиалуроновую кислоту, являющуюся частью соединительной ткани, что вызывает повышение проницаемости мембран и распространение токсина за пределы очага);
- гемолизирующий фактор;
3) Цистиназа (позволяет отличать дифтерийные бактерии от других видов коринебактерий и дифтероидов). [2] [6]
Антропоноз. Генератор инфекции – человек, болеющий различными формами дифтерии, и здоровый носитель токсигенных штаммов дифтерийных микробов. Возможный источник инфекции для людей – домашние животные (лошади, коровы, овцы), у которых возбудитель может локализоваться на слизистых оболочках, вызывать язвы на вымени, маститы.
Наиболее опасны в плане распространения заражения люди с дифтерией носа, зева и гортани.
Механизмы передачи: воздушно-капельный (аэрозольный), контактный (через руки, предметы), алиментарный путь (через молоко).
Болеет человек, не обладающий естественной резистентностью (сопротивлением) к возбудителю и не имеющий антитоксический иммунитет необходимого уровня (0,03 – 0,09 МЕ/мл – условно защищенные, 0,1 и выше МЕ/мл – защищенные). После перенесенного заболевания иммунитет держится около 10 лет, затем возможно повторное заболевание. На заболеваемость влияет охват населения профилактическими прививками. Сезонность осенне-зимняя. При проведении полного курса иммунизации против дифтерии в детском возрасте и регулярной ревакцинации (раз в 10 лет) вырабатывается и поддерживается стойкий напряженный иммунитет, защищающий от заболевания.
Несмотря на успехи современного здравоохранения, смертность от дифтерии на мировом уровне (в основном малоразвитые страны) остаётся в пределах 10%. [1] [5]
Инкубационный период – от 2 до 10 суток.
Течение заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при развитии болезни в молодом и зрелом возрасте, а также при сопутствующих патологиях иммунной системы, оно может меняться.
- синдром общей инфекционной интоксикации;
- тонзиллита (фибринозного) – ведущий;
- регионарного лимфаденита (углочелюстного);
- геморрагический;
- отёка подкожной жировой клетчатки.
Начало заболевания обычно сопровождается умеренным подъёмом температуры тела, общим недомоганием, затем клиническая картина расходится сообразно форме заболевания.
Атипичная форма (характеризуется непродолжительной лихорадкой в течение двух дней, лёгким дискомфортом и болезненным ощущением в горле во время глотания, увеличением углочелюстных лимфоузлов до 1 см, слабо чувствительных при лёгком прикосновении);
Типичная форма (достаточно ощутимая тяжесть в голове, сонливость, вялость, слабость, бледность кожи, увеличение углочелюстных лимфоузлов от 2 см и более, боли при глотании):
а) распространённая (первично распространённая или развивающаяся из локализованной) – повышение температуры тела до фебрильных цифр (38-39°С), заметно выраженная слабость, адинамия, бледность кожных покровов, пересыхание во рту, боли в горле при глотании средней интенсивности, болезненные лимфоузлы до 3 см;
б) токсическая (первично токсическая или происходящая из распространённой) – характерна сильная головная боль, апатия, заторможенность, бледность кожи, сухая слизистая оболочка рта, возможное возникновение боли в животе у детей, рвотные позывы, температура 39-41°С, болезненные ощущения в горле при глотании, болезненные лимфоузлы до 4 см, отёк подкожной жировой клетчатки вокруг них, распространяющийся в некоторых случаях на другие участки организма, затруднение носового дыхания – гнусавость голоса.
Степени отёка подкожной жировой клетчатки:
- субтоксическая форма (отёк односторонний или околоушной области);
- токсическая I степени (до середины шеи);
- токсическая II степени (до ключиц);
- токсическая III степени (отёк переходит на грудную клетку).
При тяжёлых токсических формах дифтерии из-за отёка шея визуально становиться короткой и толстой, кожные покровы напоминают студнеобразную консистенцию (симптом «римских консулов»).
Бледность кожи пропорциональна степени интоксикации. Налёты на миндалинах асимметричны.
в) гипертоксическая – острое начало, резко выраженный синдром общей инфекционной интоксикации, явные изменения в месте входных ворот, гипертермия от 40°С; присоединяется острая сердечно-сосудистая недостаточность, неустойчивое артериальное давление;
г) геморрагическая – пропитывание фибринозных налётов кровью, кровотечения из носовых ходов, петехии на коже и слизистых оболочках (красные или фиолетовые пятна, образующиеся при повреждении капилляров).
Если при отсутствии адекватного лечения температура тела нормализуется, то это нельзя однозначно расценивать как улучшение – зачастую это крайне неблагоприятный признак.
Различают редкую дифтерию у привитых (похожа на дифтерию атипичного течения) и дифтерию в сочетании со стрептококковой инфекцией (принципиальных отличий нет).
Другие формы дифтерийной инфекции:
- гортани (субфебрилитет – незначительное повышение температуры; не ярко выраженный синдром общей инфекционной интоксикации, сначала катаральный период – беззвучный кашель с мокротой, с затруднением как вдоха (сильнее), так и выдоха (менее выраженно), изменения тембра или потеря голоса; затем стенотический период, сопровождающийся трудностями при дыхании и втяжением лабильных мест грудной клетки; далее период асфиксии – возбуждённое состояние, сопровождающееся потливостью, посинением кожных покровов и в дальнейшем сменяющимся угнетением дыхания, сонливостью, нарушениями ритма сердца – может закончиться смертью);
- носа (температура в норме либо слегка повышена, нет интоксикации, сначала поражается один носовой ход с проявлением в нём серозно-гнойного или гнойного отделяемого с геморрагическим пропитыванием, затем второй ход. На крыльях носа возникает намокание и коркообразование, возможно появления подсыхающих корочек на лбу, щеках и подбородочной области. Возможен отёк подкожной жировой клетчатки щёк и шеи при токсических формах);
- глаза (выражается отёком и гиперемией конъюнктивы средней интенсивности, сероватым гнойным отделяемым из конъюнктивального мешка умеренной выраженности. При плёнчатой форме – значительный отёк век и образование с трудом снимаемых серо-белых плёнок на конъюнктиве);
- раны (длительно незаживающие раны с гиперемией краёв, налёт грязно серого цвета, инфильтрация окружающих тканей).
Особенности при фарингоскопии:
а) атипичная (гиперемия и гипертрофия нёбных миндалин);
б) типичная (не ярко выраженное покраснение с синюшным оттенком, плёнчатый налёт, отёк миндалин. В начале болезни он белого цвета, далее серый или жёлто-серый; снимается с нажимом, рвётся – после удаления оставляет кровоточащую рану. Плёнка плотная, нерастворима и быстро тонет в воде, выступает над тканью. Свойственна малоболезненность, так как имеется анестезия):
- распространённая (гиперемия застойно-синюшного цвета, отёк миндалин, мягких образований ротоглотки, плёнчатый налёт, продолжающийся за пределами миндалин);
- токсическая (те же симптомы, что и у распространённой формы + миндалины совершенно перегораживают зёв, грубый плёнчатый налёт, распространяющийся на окружающие ткани. Отёк мягкого нёба. Иногда коричневатый налёт – пропитка кровью, асимметрия). [2][6]
Входные ворота – любые области покровов (чаще слизистая оболочка ротоглотки и гортани). Вслед за фиксацией бактерии происходит размножение в месте внедрения. Далее продукция экзотоксина вызывает некроз эпителия, анестезию тканей, замедление кровотока, образование фибринозных плёнок. Дифтерийные микробы за пределы очага не распространяются, но распространяется токсин по соединительной ткани и вызывает нарушение функций различных органов:
- кардиомиоциты (некроз – миолизис – инфекционно-токсический миокардит);
- парез капилляров (циркуляторные нарушения – инфекционно-токсический шок);
- тромбоцитопения, снижение факторов свёртывания крови, активация системы фибринолиза – геморрагический синдром;
- нервная ткань (дистрофия шванновских клеток, демиелинизация нервных волокон, в первую очередь регионарных по отношению к очагу – поражение черепно-мозговых нервов – парезы и параличи через 3-5 дней. Блокада сердца AV – 90% смертности от дифтерии). [1][3]
1. По клинической форме:
- локализованная;
- распространённая;
- токсическая;
2. По степени тяжести:
3. По носительству:
- транзиторное (однократно выявляемое);
- кратковременное (до 2-х недель);
- средней продолжительности (15 суток – 1 месяц);
- затяжное (до 6 месяцев);
- хроническое (более 6 месяцев).
4. По локализации:
- зева (90% встречаемости);
- гортани (локализованная и распространённая);
- носа, глаз, половых органов, кожи, раны, комбинированная.
5. При дифтерии зева:
- локализованная (островчатая и плёнчатая);
- распространённая;
- токсическая: субтоксическая, токсическая I степени, токсическая II степени, токсическая III степени, гипертоксическая, геморрагическая [3][8] (при дифтерии гортани не бывает токсической формы, так как там нет соединительной ткани).
6. По характеру воспаления:
| Локализованная форма | Катаральная |
|---|---|
- 1-2 недели: инфекционно-токсический миокардит (кардиалгия, тахикардия, бледность, расползание границ сердца, одышка);
- 2 недели: инфекционно-токсическая полиневропатия (III, VI, VII, IX, X);
- 4-6 недель: параличи и парезы (вялые периферические – парез мягкого нёба);
- инфекционно-токсический шок;
- инфекционно-токсический некроз;
- острая надпочечниковая недостаточность (болевые ощущения в эпигастрии, иногда рвота, акроцианоз, потливость, снижение АД, анурия);
- острая дыхательная недостаточность (дифтерия гортани).
- полный клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ);
- общеклинический анализ мочи (микрогематурия, цилиндрурия, протеинурия);
- биохимические анализы крови (повышение АСТ при миокардите);
- серологические методы (определение антител классов М и G методом ИФА в сыворотке крови, нуклеиновых кислот возбудителя методом ПЦР, определение уровня дифтерийного антитоксина методом ИФА – считается, что титр 0,01 МЕ и выше считается надёжной защитой от возникновения дифтерии);
- бактериологический метод (посев материала из зева и носоглотки на чашки с питательной средой – предварительный ответ через 48 часов). [1][3]
Проводится в стационарных условиях (лёгкие формы могут быть нераспознаны и пролечены дома).
Наиболее эффективно начало терапии в первые трое суток заболевания. Режим в стационаре боксовый, постельный (так как есть риск развития паралича сердца). Сроки при локализованной дифтерии – 10 суток, при токсической – 30 суток, при остальных формах – 15 суток.
Диета №2 по Певзнеру в разгар заболевания (механически и химически щадящая, полноценного состава), далее диета №15 (общий стол).
В самое первое время медикаментозно показано введение противодифтерийной сыворотки (в/м или в/в) после пробы:
- неотягощённое течение – 15-150 тысяч МЕ;
- при риске неблагоприятного исхода – 150-500 тысяч МЕ.
Неотъемлемой частью лечения является проведение антибиотикотерапии (антибиотики пенициллинового, аминопенициллинового, цефалоспоринового рядов).
Патогенетическая терапия включает проведение дезинтоксикации, гормональную поддержку при необходимости.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5℃, у детей свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовоспалительные и противомикробные средства местного действия (таблетки, пастилки и др.);
- седативные средства;
- противоаллергические средства;
- спазмолитики.
Лечение носителей осуществляется с использованием антибиотиков по общим основаниям.
Правила выписки больных:
- исчезновение клинической картины заболевания;
- прекращение выделения возбудителя (два отрицательных посева слизи из ротоглотки и носа, выполненные не ранее 14 суток после нормализации клиники с интервалом в 2-3 дня).
После выписки из стационара в боксе проводится заключительная дезинфекция. [7] [8]
Наиболее важным способом предупреждения заболеваний тяжелыми формами дифтерийной инфекции во всём мире является проведение вакцинации. Первичный курс проводится в детском возрасте, далее осуществляются регулярные ревакцинации во взрослом состоянии (раз в 10 лет). Вакцинация спасает не от бактерионосительства, а от вырабатываемого бактерией токсина, который вызывает тяжелую клиническую картину. В этом свете становиться ясной необходимость постоянно поддерживать защитный уровень антитоксического иммунитета, регулярно проводить ревакцинацию (в РФ – вакциной АДС-м). [1] [2]
источник
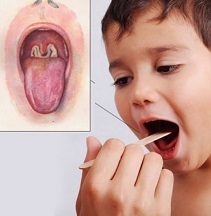
При дифтерии развивается воспаление верхних дыхательных путей, а также может начаться воспалительный процесс кожных покровов на месте, где есть ссадины, воспаления и порезы. Впрочем, дифтерия представляет для человека опасность не поражениями локального характера, а общей интоксикацией организма и последующим токсическим поражением нервной и сердечно-сосудистой систем.
Об этом недуге людям известно еще с самых древних времен. Дифтерии в разное время приписывались следующие называния: «сирийская болезнь», «смертельная язва глотки», «круп», «злокачественная ангина». В качестве самостоятельной нозологической формы заболевание с названием «дифтерит» было выделено в девятнадцатом веке. Позже оно получило современное название.
Дифтерия – это острое инфекционное заболевание, которое вызывается специфическим возбудителем (инфекционным агентом) и характеризуется поражением верхних дыхательных путей, кожи, сердечно-сосудистой и нервной систем. Гораздо реже при дифтерии могут поражаться другие органы и ткани.
Заболевание характеризуется крайне агрессивным течением (доброкачественные формы встречаются редко), которое без своевременного и адекватного лечения может привести к необратимому поражению многих органов, к развитию токсического шока и даже к смерти больного.
Возбудителем заболевания является палочковидная грамположительная бактерия Corynebacterium diphtheriae.
Он может сохраняться во внешней среде на протяжении длительного времени, находясь в пыли и на поверхности предметов. Источником и резервуаром такой инфекции является человек, который болеет дифтерией, либо являющийся носителем токсигенных штаммов. Чаще всего источниками инфекции становятся люди, больные дифтерией ротоглотки. Инфекция передается воздушно-капельным путем, но все же в некоторых случаях она может также передаться через грязные руки или предметы быта, белье, посуду и т.д.
Возникновение дифтерии кожи, половых органов, глаз происходит вследствие переноса возбудителя через контаминированные руки. Иногда также фиксируются вспышки дифтерии, которые возникают как следствие размножения возбудителя болезни в пищевых продуктах. Инфекция попадает в человеческий организм преимущественно через слизистые оболочки ротоглотки, в более редких случаях – сквозь слизистую гортани и носа. Крайне редко попадание инфекции происходит через конъюнктиву, половые органы, уши, кожу.
Источником инфекции может быть больной человек (тот, у которого имеются явные признаки заболевания) или бессимптомный носитель (пациент, в теле которого коринебактерии дифтерии имеются, однако клинические проявления болезни отсутствуют). Стоит отметить, что при вспышке эпидемии дифтерии количество бессимптомных носителей среди населения может достигать 10%.
Бессимптомное носительство дифтерии может быть:
- Транзиторным – когда человек выделяет коринебактерии в окружающую среду в течение от 1 до 7 дней.
- Кратковременным – когда человек заразен в течение 7 – 15 дней.
- Продолжительным – человек заразен в течение 15 – 30 дней.
- Затяжным – пациент заразен в течение месяца и более.
От больного или бессимптомного носителя инфекция может передаваться:
- Воздушно-капельным путем – в данном случае коринебактерии переходят от одного человека к другому вместе с микрочастицами выдыхаемого воздуха во время разговора, при кашле, при чихании.
- Контактно-бытовым путем – данный путь распространения встречается гораздо реже и характеризуется передачей коринебактерий через загрязненные больным человеком предметы быта (посуду, постельное белье, игрушки, книги и так далее).
- Пищевым путем – коринебактерии могут распространяться с молоком и молочными продуктами.
Стоит отметить, что больной человек является заразным для окружающих с последнего дня инкубационного периода и до полного удаления коринебактерий из организма.
Повторные заболевания дифтерией возможны. Эта болезнь не оставляет после себя стойкого иммунитета.
После дифтерии в крови высок титр антител, которые защищают от повторного заражения. Но постепенно их уровень снижается. В среднем повторная дифтерия может произойти через 10 лет. Однако во второй раз заболевание протекает намного легче. Это связано с тем, что организм быстрее и эффективнее вырабатывает антитоксин.
Инкубационный период до проявления первых симптомов дифтерии у взрослых – от 2 до 10 суток.
Течение заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при развитии болезни в молодом и зрелом возрасте, а также при сопутствующих патологиях иммунной системы, оно может меняться.
- синдром общей инфекционной интоксикации;
- тонзиллита (фибринозного) – ведущий;
- регионарного лимфаденита (углочелюстного);
- геморрагический;
- отёка подкожной жировой клетчатки.
Начало заболевания обычно сопровождается умеренным подъёмом температуры тела, общим недомоганием, затем клиническая картина расходится сообразно форме заболевания.
1) Атипичная форма (характеризуется непродолжительной лихорадкой в течение двух дней, лёгким дискомфортом и болезненным ощущением в горле во время глотания, увеличением углочелюстных лимфоузлов до 1 см, слабо чувствительных при лёгком прикосновении).
2) Типичная форма (достаточно ощутимая тяжесть в голове, сонливость, вялость, слабость, бледность кожи, увеличение углочелюстных лимфоузлов от 2 см и более, боли при глотании):
- распространённая (первично распространённая или развивающаяся из локализованной) – повышение температуры тела до фебрильных цифр (38-39°С), заметно выраженная слабость, адинамия, бледность кожных покровов, пересыхание во рту, боли в горле при глотании средней интенсивности, болезненные лимфоузлы до 3 см;
- токсическая (первично токсическая или происходящая из распространённой) – характерна сильная головная боль, апатия, заторможенность, бледность кожи, сухая слизистая оболочка рта, возможное возникновение боли в животе у детей, рвотные позывы, температура 39-41°С, болезненные ощущения в горле при глотании, болезненные лимфоузлы до 4 см, отёк подкожной жировой клетчатки вокруг них, распространяющийся в некоторых случаях на другие участки организма, затруднение носового дыхания – гнусавость голоса.
Степени отёка подкожной жировой клетчатки:
- субтоксическая форма (отёк односторонний или околоушной области);
- токсическая I степени (до середины шеи);
- токсическая II степени (до ключиц);
- токсическая III степени (отёк переходит на грудную клетку).
При тяжёлых токсических формах дифтерии из-за отёка шея визуально становиться короткой и толстой, кожные покровы напоминают студнеобразную консистенцию (симптом «римских консулов»).
Бледность кожи пропорциональна степени интоксикации. Налёты на миндалинах асимметричны.
- гипертоксическая – острое начало, резко выраженный синдром общей инфекционной интоксикации, явные изменения в месте входных ворот, гипертермия от 40°С; присоединяется острая сердечно-сосудистая недостаточность, неустойчивое артериальное давление;
- геморрагическая – пропитывание фибринозных налётов кровью, кровотечения из носовых ходов, петехии на коже и слизистых оболочках (красные или фиолетовые пятна, образующиеся при повреждении капилляров).
Если при отсутствии адекватного лечения температура тела нормализуется, то это нельзя однозначно расценивать как улучшение – зачастую это крайне неблагоприятный признак.
Различают редкую дифтерию у привитых (похожа на дифтерию атипичного течения) и дифтерию в сочетании со стрептококковой инфекцией (принципиальных отличий нет).
- Дифтерия уха — вторичная патология, развивающаяся при наличии в организме очага дифтерийной инфекции. Кожа слухового прохода и барабанная перепонка воспаляются, на их поверхности появляется фибринозный налет.
- Дифтерия глаз проявляется интоксикацией, односторонним или двусторонним конъюнктивитом, гнойными желтовато-серыми выделениями. Часто на поверхности гиперемированной и отечной конъюнктивы появляются фибринозные пленки. Кожа вокруг глаз мокнет, веки опухают. Дифтерия глаз протекает в одной из трех клинических форм — катаральной, токсической или пленчатой.
- У мужчин при дифтерии половых органов поражается крайняя плоть, а у женщин — половые губы, влагалище, промежность. Симптомами заболевания являются отечность, гиперемия и цианоз вульвы, изъязвления слизистой и грязно-белый налет.
- У новорожденных детей дифтерийная инфекция может поражать пупочную ранку.
Тяжелые формы дифтерии (токсическая и гипертоксическая) часто приводят к развитию осложнений, которые связаны с поражением:
1) Почек (нефротический синдром) – не опасное состояние, наличие которого можно определить только по анализу мочи и биохимии крови. При нем не возникает дополнительных симптомов, которые ухудшают состояние больного. Нефротический синдром полностью исчезает к началу выздоровления;
2) Нервов – это типичное осложнение при токсической форме дифтерии. Может проявляться двумя вариантами:
- полным/частичным параличом черепных нервов – ребенку трудно глотать твердую еду, он «поперхивается» жидкой пищей, может двоиться в глазах или опускаться веко;
- полирадикулоневропатией – этот состояние проявляется снижением чувствительности на кистях и стопах (тип «перчаток и носков»), частичными параличами на руках и ногах.
3) Симптомы поражения нервов, как правило, полностью проходят в течение 3-х месяцев;
- Сердца (миокардит) – очень опасное состояние, тяжесть которого зависит от времени появления первых признаков миокардита. Если проблемы с сердцебиением появляются на первой неделе – быстро развивается ОСН (острая сердечная недостаточность), которая может привести к смерти. Возникновение симптомов после 2-й недели имеет благоприятный прогноз, так как можно добиться полного выздоровления пациента.
Из других осложнений можно отметить только анемию (малокровие) у пациентов с геморрагической дифтерией.
Первым этапом диагностики является сбор анамнеза и осмотр больного. Необходимо уделить особое внимание состоянию шейных лимфатических узлов, а также наличию отека шеи. Для этого на несколько секунд на нее надавливают пальцем, а затем отпускают. Если в этом месте появляется ямка, которая исчезает не сразу, то отек имеется.
Исследования, на которые направляют человека с подозрением на дифтерию:
- Сдача крови на общий анализ. СОЭ и уровень нейтрофилов значительно возрастает.
- Сдача мочи на общий анализ. Это позволяет исключить поражение почек. На наличие патологического процесса в органах мочевыделительной системы будут указывать такие симптомы, как появление в моче белка, эритроцитов и почечных цилиндров.
- Сдача мазка из носоглотки. Его исследуют на предмет выявления в нем бактерий. Результаты станут известны спустя 5 дней.
- Проведение электрокардиографии. Это простое исследование позволяет оценить функции сердца и своевременно обнаружить отклонения в его работе.
- Сдача крови на биохимический анализ. Оценку функционирования печени осуществляют по уровню АЛТ, АСТ и билирубина. Мочевина и креатинин дают информацию о состоянии почек.
Если требуется, врач назначить пациенту дополнительные исследования по собственному усмотрению.
Грязно-белая плёнка на мягком нёбе, классический признак дифтерии.
Лечение дифтерии проводится только в условиях специализированного инфекционного отделения, а длительность постельного режима и периода пребывания больного в стационаре определяется тяжестью клинической картины.
Основной методикой лечения дифтерии является введение в организм больного противодифтерийной сыворотки, которая способна нейтрализовать действие токсина, выделяемого возбудителем. Парентеральное (внутривенно или внутримышечно) введение сыворотки проводится немедленно (при поступлении больного в стационар) или не позже 4-го дня заболевания. Дозировка и частота введения зависят от тяжести симптомов дифтерии и определяется индивидуально. При необходимости (наличии аллергической реакции на компоненты сыворотки) больному назначают антигистаминные препараты.
Для дезинтоксикации организма больного могут применяться различные способы:
- инфузионная терапия (полиионные растворы, Реополиглюкин, глюкозо-калиевая смесь с инсулином, свежезамороженная плазма крови, при необходимости в вводимые растворы добавляются глюкокортикоиды, аскорбиновая кислота, витамины группы В);
- плазмафорез;
- гемосорбция.
При токсических и субтоксических формах дифтерии назначается антибиотикотерапия. Для этого больным могут рекомендоваться препараты группы пенициллина, эритромицина, тетрациклина или цефалоспорины.
Больным с дифтерией дыхательных органов рекомендуется частое проветривание палаты и увлажнение воздуха, обильное щелочное питье, ингаляции с противовоспалительными средствами и щелочными минеральными водами. При нарастании дыхательной недостаточности может рекомендоваться назначение эуфиллина, антигистаминных средств и салуретиков. При развитии дифтерийного крупа и нарастании стеноза проводится внутривенное введение преднизолона, а при прогрессировании гипоксии показана искусственная вентиляция легких увлажненным кислородом (через носовые катетеры).
Выписка больного из стационара разрешается только после клинического выздоровления и наличия двукратного отрицательного бактериологического анализа из зева и носа (первый анализ проводится через 3 дня после отмены антибиотиков, второй – через 2 дня после первого). Носители дифтерии после выписки из стационара подлежат диспансерному наблюдению в течение 3 месяцев. Наблюдение за ними выполняет участковый терапевт или инфекционист из поликлиники по месту жительства.
При дифтерии рекомендовано придерживаться диеты №2. Питание должно быть полноценным и калорийным.
| Рекомендуется добавить в рацион | Рекомендуется исключить из рациона |
|
|
При приготовлении пищи необходимо учитывать, что больному тяжело глотать. Блюда должны быть теплыми, полужидкой консистенции, желательно протертые.
Специфическая профилактика дифтерии:
- Применение АКДС-вакцины с 3 месячного возраста троекратно, с интервалом в 1,5 месяца. А потом через год или 1,5 проводят ревакцинацию. При вакцинации и ревакцинации соблюдают противопоказания: если есть противопоказания к применение АКДС (перенесен коклюш, при первичной вакцинации – если она по каким-либо причинам проходит в возрасте 4-6 лет) – тогда применяют АДС-анатоксин.
- АДС-М применяют для плановой возрастной ревакцинации (в 6 лет, 17 лет, и каждые 10 лет для взрослых), для первичной вакцинации непривитых старше 6 лет (делают 2 прививки с интервалом 45 дней, потом ревакцинацю через 9 месяцев и через 5 лет; потом каждые 10 лет). АДС-М применяют для детей с сильными температурными реакциями на АДС и АКДС.
Дифтерия — контролируемая инфекция. Активная плановая вакцинация населения играет важную роль в борьбе с дифтерией и проводится согласно календарю профилактических прививок.
Неспецифическая профилактика предусматривает госпитализацию больных и носителей дифтерийной палочки. Выздоровевших перед допуском в коллектив обследуют однократно. В очаге за контактными больными устанавливают меднаблюдение в течении 7-10 дней с ежедневным клиническим осмотром однократным бактериологическим обследованием. Их иммунизация проводится по эпидемическим показаниям и после определения напряжённости иммунитета (с помощью серологического метода, представленного выше).
источник