Причиной дифтерии является дифтерийная палочка (Corynebacterium diphtheriae, палочка Леффлера), вырабатывающая экзотоксин, определяющий целый комплекс клинических проявлений данного заболевания. Симптомы дифтерии определяются локализацией инфекционного процесса, иммунным статусом больного и степенью выраженности отравления организма токсическими продуктами возбудителей.
Дифтерией болеют преимущественно дети в возрасте 2 — 6 лет. Воздушно-капельный — основной путь передачи инфекции.
Больные и бактерионосители — основные источники инфекции.
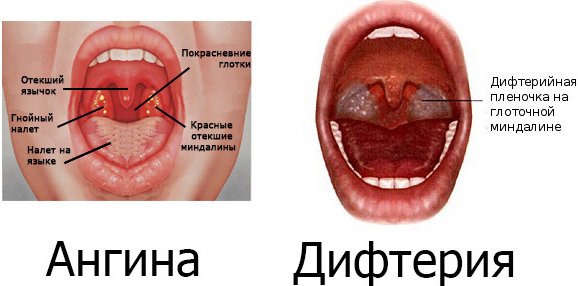
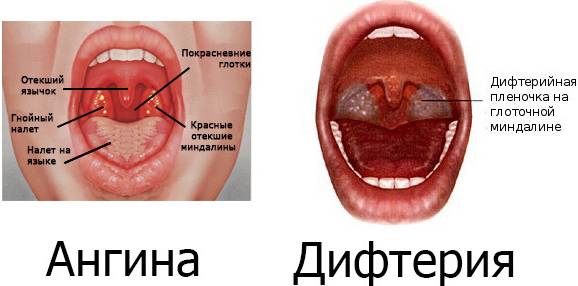
Рис. 1. На фото дифтерия зева.
Слизистые оболочки носа и глотки, глаз, половых органов у девочек, кожные покровы и раны являются входными воротами для дифтерийных палочек.
Латентный (скрытый) период заболевания (инкубационный период) длится от 1 до 7 — 12 суток. В конце инкубационного периода больной становится опасным для окружающих.
На месте внедрения бактерии размножаются и вызывают воспаление с образованием фибринозных пленок, плотно спаянных с подслизистым слоем. При распространении воспаления на гортань и бронхи развивается отек. Сужение дыхательных путей приводит к асфиксии. Токсин, который выделяют бактерии, всасывается в кровь, что обуславливает тяжелую интоксикацию, поражение сердечной мышцы, надпочечников и периферических нервов.
Максимальная интенсивность выделения патогенных бактерий отмечается у больных дифтерией зева, гортани и носа.
- Дифтерия может протекать в атипичной (катаральной) форме.
- При типичной форме дифтерии развивается воспаление с образованием фибринозных пленок, плотно спаянных с подслизистым слоем. Типичная форма заболевания может протекать в виде локализованной формы, распространенной и токсической.
- 90% и более всех случаев заболевания составляет дифтерия зева. Значительно реже — гортани, носа и дыхательных путей. В единичных случаях регистрируется дифтерия глаз, кожи, половых органов, ран и ушей. Дифтерийным воспалением может затрагиваться одновременно несколько органов (всегда в сочетании с дифтерией зева).
Лихорадка при дифтерии носит кратковременный характер. Температура часто не превышает 38 о С. Через 2 — 4 дня температура тела приходит в норму. При токсической форме заболевания температура более высокая и длится до 5-и дней. Далее инфекционный процесс протекает с нормальной температурой.
Рис. 2. На фото дифтерия зева (локализованная форма).
Вялость, сонливость, адинамия и артериальная гипотензия — характерные симптомы дифтерии у детей и взрослых. Симптомы интоксикации, характерные для большинства инфекционных заболеваний (ознобы, головная боль, мышечные и суставные боли) для дифтерии не характерны. Распространенная форма дифтерии протекает с более выраженными симптомами интоксикации. Токсическая форма дифтерии протекает с высокой температурой тела (до 40 о С), сильной головной болью, ознобами, рвотой и болями в животе.
На месте внедрения дифтерийных палочек (входных ворот) на поверхности слизистых оболочек образуются фибринозные пленки, плотно связанные с эпителиальным слоем. Особенно глубоко пленки проникают вглубь эпителия на слизистой миндалин, так как они покрыты многослойным плоским эпителием. При попытке отделить пленки, поврежденное место начинает кровоточить.
Цвет дифтерийных пленок бывает с сероватым оттенком. Чем больше пленки пропитываются кровью, тем они темнее. По мере выздоровления дифтерийные пленки самостоятельно отслаиваются.
Дифтерийные пленки имеют плотную консистенцию, на предметном стекле они не растираются, не растворяются и тонут в воде.
На образование пленок оказывает влияние степень иммунитета больного. При наличии частичного иммунитета пленки часто не образуются.
Рис. 3. Пленка грязно-белого цвета, расположенная на мягком небе — классический признак дифтерии.
Гиалуронидаза и дифтерийный токсин повышают проницаемость капилляров, что приводит к выходу в межклеточное пространство жидкой части крови. Развивается отек слизистой оболочки ротоглотки и подкожной жировой клетчатки шеи. Отек развивается чаще всего у детей старше 6-и лет, заражение которых произошло высокотоксичными штаммами дифтерийных палочек.
Для интоксикации 1-й степени характерно распространение отека до первой шейной складки, 2-й степени — распространение отека до ключицы, 3-й степени — распространение отека ниже ключицы.
Рис. 4. На фото дифтерия у ребенка и взрослого. Выраженный отек подкожной жировой клетчатки шеи «бычья шея» — частый симптом дифтерии у взрослых и детей.
Боль в горле при дифтерии чаще всего носит умеренный характер. Сильная боль отмечается при токсическом варианте заболевания.
Лимфатические узлы при дифтерии увеличены и умеренно болезненны. При токсических формах заболевания отмечается перинодулярный отек, лимфоузлы при этом приобретают тестообразную консистенцию.
Редкие формы дифтерии, которые составляли в прошлом в 1 — 5% всех форм дифтерии, в современном мире почти исчезли и составляют не более 1%.
90% и более всех случаев заболевания составляет дифтерия зева. Широкое проведение активной иммунизации привело к тому, что прогноз заболевания во многих случаях становится благоприятным. Зачастую дифтерия зева протекает под маской катаральной или лакунарной ангины. В 90% всех случаев дифтерия зева протекает в виде локальной формы.
Боли в горле незначительные. Температура субфебрильная продолжительностью не более 2-х дней. Миндалины гиперемированы. Подчелюстные лимфоузлы увеличены незначительно.
Температура тела повышается до 38 о С. Вялость, сонливость, адинамия и артериальная гипотензия — характерные симптомы дифтерии. Отмечаются боли при глотании. Миндалины гиперемированы и отечны. На их поверхности появляются пленчатые налеты сероватого цвета или налеты в виде островков, располагающиеся вне лакун. Пленки прочно связаны с эпителиальным слоем и, при попытке их отделить, поврежденное место начинает кровоточить. За пределы миндалин пленки не выходят.
Подчелюстные лимфоузлы увеличены незначительно. При благоприятном течении заболевание проходит в течение 4-х дней.
Рис. 5. На фото дифтерия зева у ребенка, локализованная форма. Справа на фото видны налеты в виде островков, располагающиеся вне лакун — характерный признак дифтерии.
Данная форма заболевания либо является продолжением локализованной формы заболевания, либо возникает первично. Больного беспокоит вялость, сонливость, адинамия и артериальная гипотензия. Отмечаются головные боли, иногда рвота. Температура тела поднимается до 38 о С. Боль в горле умеренная.
Миндалины гиперемированы и отечны. На миндалинах, небных дужках, язычке и мягком небе появляются пленчатые налеты.
Подчелюстные лимфоузлы увеличиваются до 3 см в диаметре, отмечается их умеренная болезненность. Отек шейной клетчатки не развивается.
При благоприятном течении заболевание проходит в течение 7 — 10 дней.
Рис. 6. На фото дифтерия зева, распространенная форма. На миндалинах, небных дужках, язычке и мягком небе видны пленчатые налеты.
Состояние больного тяжелое. Температура тела поднимается до 40 о С — 41 о С. Вялость, сонливость, адинамия и артериальная гипотензия резко выражены. У ребенка отмечается многократная рвота и боли в животе.
Миндалины значительно увеличены, полностью закрывают область зева. Миндалины, небные дужки, язычок и мягкое небо покрываются большими по размеру грязного цвета толстыми перепончатыми пленками. При распространении дифтерийных пленок на гортань и трахею развивается нисходящий круп. При гангренозном распаде дифтерийных пленок изо рта больного исходит зловонный запах, из носа появляются сукровичные выделения. Дыхание затруднено, иногда храпящее. Речь имеет носовой оттенок.
Подчелюстные лимфоузлы увеличены до 4 см в диаметре, умеренно болезненны. Отек шейной клетчатки распространяется до ключицы и ниже.
На второй неделе и позже появляются тяжелые осложнения: миокардит, полиневриты, поражение надпочечников и почек.
Рис. 7. На фото отек подкожной жировой клетчатки шеи при токсической форме дифтерии зева у ребенка.
Начало заболевание внезапное и бурное. Температура тела повышается значительно. Регистрируется многократная рвота, расстройства сознания и судороги.
Дифтерийные пленки захватывают зев, гортань и глотку. Развившийся дифтерийный круп приводит к асфиксии.
Отек шейной клетчатки распространяется до ключицы и ниже.
Смерть больных наступает на 2 — 5 день от развившегося инфекционно-токсического шока. При благоприятном течении заболевании выздоровление наступает медленно.
Рис. 8. Выраженный отек подкожной жировой клетчатки шеи у ребенка при токсической форме заболевания.
Самая тяжелая форма дифтерии, при которой появляется множественная геморрагическая сыпь на кожных покровах и обширные кровоизлияния. Из десен, носа и желудочно-кишечного тракта отмечаются кровотечения. Дифтерийные пленки пропитываются кровью.
Токсические и геморрагические формы дифтерии осложняются миокардитами, которые проявляются явлениями тяжелой сердечной недостаточности. На 2 — 4 неделе развиваются полирадируконевриты. Особо опасными для больного являются поражения нервов, иннервирующих сердце, диафрагму и гортань, что приводит к парезам и параличам. Осложнения, как правило, развиваются вследствие неправильного лечения больного, когда дифтерия зева ошибочно принимается за ангину и противодифтерийная сыворотка вводится с опозданием. Раннее введение сыворотки приводит к быстрому улучшению общего состояния больного, исчезновению симптомов интоксикации, отторжение дифтерийных пленок происходит уже через неделю.
В настоящее время в связи со снижением заболеваемостью дифтерией дифтерийный круп (острое воспаление гортани) развивается редко, в основном у детей 1 — 3-х лет. Первичный круп (изолированное поражение гортани) встречается редко. Чаще регистрируется дифтерия гортани и трахеи (распространенный круп) и нисходящий круп, когда воспаление распространяется с гортани на трахею и бронхи.
Способствуют развитию стеноза дыхательных путей спазм мышц и отек слизистой оболочки гортани, что выявляется при ларинго- и бронхоскопии. Тяжесть заболевания зависит от степени обструкции дыхательных путей.
Дифтерийный круп в своем развитии проходит несколько стадий.
Стадия катарального воспаления (дисфоническая стадия) характеризуется появлением у ребенка грубого «лающего» кашля и осиплости голоса. Длительность дисфонической стадии составляет около 7 суток у взрослых и 1 — 3 суток у детей. Если специфическое лечение отсутствует, то через 1 — 3 суток эта стадия переходит во вторую — стенотическую фазу.
Рис. 9. На фото дифтерия гортани. Справа виден пленчатый налет на голосовой связке.
В стенотическую стадию голос становится осиплым и вскоре вовсе пропадает (афония), кашель беззвучный, дыхание становится шумным, в акте дыхания начинает принимать участие вспомогательная мускулатура. Длительность стенотической стадии составляет от нескольких часов до 2 — 3 суток. Без специфического лечения быстро развивается асфиксия. Для предупреждения удушья применяется трахеостомия или интубация.
В асфиктическую стадию дыхание учащается, пульс становится нитевидным, снижается артериальное давление, развивается цианоз, появляются судороги. Смерть наступает от удушья.
Сужение гортани может наступить даже при легкой степени дифтерии, когда отслоившиеся пленки препятствуют попаданию воздуха в дыхательные пути
Рис. 10. На фото ребенок с дифтерийным крупом. Для предупреждения удушья применяется трахеостомия или интубация.
Дифтерийный ринит встречается редко. Заболевание в основном регистрируется у детей младшего возраста.
- Дифтерия носа начинается с незначительных слизистых выделений. Постепенно выделения из носа приобретают серозно-кровянистый и далее серозно-гнойный характер. На поверхности слизистой оболочки появляются дифтерийные пленки.
- Носовое дыхание затруднено. Голос гнусавый.
- На коже верхней губы и вокруг носовых ходов появляются эрозии и трещины.
- Часто от ребенка исходит неприятный запах.
- Температура тела чаще субфебрильная.
- При токсических формах температура тела повышается значительно, развивается отек мягких тканей носа и лица.
- Заболевание склонно к затяжному течению.
При осмотре полости носа и носоглотки видна отекшая и гиперемированная слизистая оболочка, на поверхности которой расположены дифтерийные пленки.
При катарально-язвенной форме дифтерии носа пленки не образуются. При риноскопии на слизистой оболочке носа можно увидеть эрозии и кровянистые корочки.
Запоздалая диагностика дифтерии носа связана с медленным всасыванием токсина и слабой выраженностью общих нарушений.
Рис. 11. На фото дифтерия носа. На коже верхней губы видны эрозии и трещины. В полости носа — дифтерийные пленки.
Дифтерия кожи чаще всего встречается в странах с жарким климатом. Заболевание представляет собой большую эпидемическую опасность. Поверхностная дифтерия кожи чаще регистрируется у маленьких детей. Поражение локализуется в складках кожи шеи, паховых складках, подмышечных впадин и за ушными раковинами. У новорожденных специфическое воспаление может развиться в области пупочной ранки. Дифтерийное воспаление в области ран и ссадин возникает чаще у детей старшего возраста. Глубокая форма заболевания чаще регистрируется в области половых органов у девочек.
Чаще всего дифтерийное поражение кожи протекает по типу импетиго, когда на поверхности кожи появляются папулы, на месте которых появляются пузырьки, наполненные серозной жидкостью. Пузырьки быстро лопаются. На их месте появляются струпы. Дифтерийные пленки часто не образуются. Поверхностная форма заболевания может протекать по типу экземы. Увеличиваются региональные лимфоузлы. Они плотные и болезненные.
Глубокая дифтерия кожи может быть следствием последующего развития поверхностной формы, либо возникает как самостоятельное заболевание. Отмечаются язвенные, флегмонозные и гангренозные поражения. Заболевание начинается с образования плотного инфильтрата, который со временем подвергается некрозу. На месте некроза образуется язва, покрытая зеленовато-серым налетом. Язва имеет округлую форму и инфильтрированный ободок по периферии. При заживлении образуются уродующие рубцы. Глубокая дифтерия кожи чаще локализуется на половых органах. При распространенной форме патологический процесс затрагивает область промежности и ануса и сопровождается выраженным отеком подкожной клетчатки, в том числе живота и бедер.
Рис. 12. На фото дифтерия кожи голени у взрослого.
Дифтерийный конъюнктивит — тяжелое заболевание, требующее к себе серьезного внимания. Дифтерия глаз обычно регистрируется как самостоятельное заболевание, но иногда болезнь протекает на фоне дифтерии носоглотки, зева и гортани. Страдают чаще всего дети.
Катаральная форма конъюнктивита регистрируется чаще всего у новорожденных и детей первого года жизни и протекает легко. Дифтеритическая форма заболевания протекает тяжело.
В начале заболевания регистрируется отек века, которое быстро приобретает плотную консистенцию и синюшную окраску. Конъюнктивальная оболочка отекает, на ней появляются кровоизлияния. В зоне переходной складки конъюнктивы век появляются пленки сероватого цвета. Они плотно спаянные с подлежащими тканями и при попытке их снять возникает кровоточивость. Постепенно пленки начинают подвергаться некрозу. Из глаз выделяется гнойно-кровянистая жидкость. На месте пленок появляются «звездчатые» рубцы. Поражение роговицы приводит к гибели глаза. Ранняя диагностика и своевременное лечение предотвращают осложнения.
Рис. 13. На фото дифтерийный конъюнктивит.
Рис. 14. На фото последствия дифтерийного конъюнктивита — паренхиматозная ксерофтальмия (сухость глаза). Воспаление конъюнктивы осложняется образованием соединительнотканных рубцов.
Ушная раковина и наружный слуховой проход при дифтерии поражается вторично. Инфекция передается через грязные пальцы и предметы.
Заболевание характеризуется сильными болями. При разложении дифтерийных пленок появляется неприятный запах. Из наружного слухового прохода выделяется гнойно-кровянистая жидкость. У маленьких детей дифтерия наружного слухового прохода осложняется разрушением слуховых косточек и сосцевидного отростка, развиваются внутричерепные осложнения.
Рис. 15. На фото дифтерия наружного слухового прохода.
источник
Дифтерия – инфекционное заболевание, чаще диагностируемое у детей и подростков. В случае выстилания и обволакивания горла фиброзной пленкой начинает развиваться воспалительный процесс. Малыши становятся истеричными, плаксивыми, испытывают трудности при дыхании, глотании.
Причина развития дифтерии – поражение слизистой любой части гортани коринебактерией (дифтерийной палочкой), приводящей к покрытию языка, горла, гортани, полости носа фиброзной непроницаемой пленкой. Бактерии быстро разносятся с оттоком крови, начинают выбрасывать большое количество экзотоксинов. Организм испытывать сильнейшее отравление. В случае неоказания своевременной мед. помощи осложнения у детей в виде токсического шока, нефроза, полиневрита, миокардита вплоть до летального исхода неизбежны.
Главный возбудитель дифтерии – дифтерийная палочка, хорошо переносящая низкие температуры и даже высушивание, оставаясь пребывать на одежде, предметах, игрушках. К гибели же приводит лишь кипячение в течение 1 мин или дезинфицирование хлором – 10 минут.
Основной путь передачи дифтерии – воздушно-капельный. Источником заражения может стать:
- слюна;
- выделения из полости носа;
- зараженные предметы, игрушки, которые дети любят тянуть в рот
- человек – носитель бактерий, но спустя 9-10 день с момента заражения, т.е. по истечении инкубационного периода коринебактерии.
Даже при проведении теста анализ может выглядеть отрицательным, хотя это не говорит о том, что заражения не произошло. Дифтерийная палочка не обнаруживается до тех пор, пока пребывает в латентном, спящем состоянии. Лишь при появлении определенных благоприятных условий, в частности неустойчивого иммунитета, начинает быстро активироваться проявлять себя.
Наиболее восприимчивы к заболеванию дети в 3-7 лет. Груднички, пока кормятся грудью, приобретает пассивный иммунитет от матери и даже в случае заражения бактерии, вероятно, никак не будут проявлять себя. У более старших детей вырабатывается устойчивый иммунитет. А вот подростки в период полового созревания вновь входят в группу риска, когда иммунная система, равно как и гормональный фон начинают переживать некий дисбаланс.
Дифтерийная палочка при попадании вырабатывает гиалуронидазы (токсины), быстро внедряющиеся в эпителиальные клетки. В результате:
- расширение сосудов и повышение проницаемости;
- сильная интоксикация организма;
- некроз эпителиальных клеток;
- замедление кровотока;
- выпотевание экссудата;
- покрытие слизистой гортани фиброзной пленкой;
- проявления локальных очагов воспаления на небе, зеве полости глотки.
Экзотоксины оказывает токсическое воздействие на весь организм в целом, причем ребенок может стать бактерионосителем на протяжении всей своей жизни.
Внимание! Дифтерия у детей – это не вирусное заболевание, в чем заблуждаются многие люди. Воспаление вызвано исключительно бактериями, которые могут попасть в рот даже с зараженной водой, пищей и лечение данного заболевание – особое, хотя симптомы сильно схожи с ангиной, ОРЗ, гриппом при заложенности носа, горла.
В зависимости от месторасположения инфекции в горле различают следующие формы дифтерии:
- локализованная при внедрении бактерии исключительно в одном ограниченным месте;
- распространенная при расселении коринебактреии за пределами миндалин;
- геморрагическая, отличается поражением кроветворной системы в целом, появлением высыпаний по типу геморрагических на теле и кровоизлиянием в слизистой ЖКТ;
- токсическая, как самая опасную с бурным течением, приводящая к отечности тканей, а на фоне осложнений – параличу нижних конечностей, невротическому синдрому, приступам эпилепсии, поражению сосудов сердца.
Коринебактерии считаются анаэробными и совершенно не образуют спор. Возбудителем является дифтерийный экзотоксин, отличающийся высокой токсигенностью, и при попадании в кровь быстро разносится по венозному руслу. В ответ на интоксикацию мягкие ткани быстро опухают.
Буквально через 2-3 дня с момента заражения проявляются остро выраженные симптомы у детей: резкое повышение температуры, обезвоживание, высыхание покровов кожи, боль в животе, отёчность, выбухание лимфоузлов.
Бактерии при попадании в организм способны привести к серьезным поражениям внутренних жизненно важных органов (печени, почек, легких). Именно с последнего дня, т.е. на 9-10 день инкубационного периода ребенок считается заразным для окружающих.
Симптомы проявляются в зависимости от места локализации инфекции: уха, глаз, гортани, половых органов:
- воспаление и опухание лимфоузлов;
- отечность тканей;
- повышение высокой температуры до 41 градуса;
- слабость;
- режущие боли в животе;
- развитие почечной, сердечной недостаточности.
Не всегда признаки дифтерии выражены в случае поражения гортани и могут отсутствовать вовсе. Однако, дифтерийная палочка живуча и хорошо приспосабливается на слизистой оболочке в детском неокрепшем организме. Если не лечить, то осложнения неизбежны и могут быть непоправимыми.
В случае локализации инфекции в полости носа наблюдаются:
- шумы при дыхании на фоне образования ложного крупа на слизистой носа;
- беспокойство и страх (панические атаки);
- повышение температуры до умеренных значений;
- нарушение газообмена;
- асфиксия, задержка дыхания;
- отсутствие пульса на вдохе;
- слабость и апатия.
Внимание! Ложный круп, равно как и истинный развивается молниеносно. Последствия или смертельный исход неизбежны. Если ребенок начал задыхаться, выражены признаки удушья, сильной потливости и аритмии, то в срочном порядке нужно вызывать скорую помощь и проводить реанимационные восстановительные процедуры. Смерть от асфиксии и обезвоживания может наступить мгновенно.
Пока же прибудет скорая помощь, то родителям детей нужно быть на чеку и принять безотлагательные первичные действия: открыть окна в помещении, попросить ребенка делать как можно чаще глубокие вдохи, давать подсоленной воды в целях регидратации.
Часто дифтерия у детей проявляется эпизодами, симптомы и проявления могут быть смазанными (незначительными). В любом случае без промедления нужно показать ребенка врачам или вызвать неотложку на дом.
Признаки проявляются с учетом места локализации дифтерийной инфекции и могут существо отличаться, причем быть схожими с простудой, обычным насморком, ангиной.
При поражении полости носа наблюдается:
- резкое повышение температуры до 38 гр. уже в 1-ый день болезни;
- лающий кашель;
- осиплость голоса;
- заложенность носа;
- затруднение дыхания.
Симптомы могут быть настолько мало выражены, что часто остаются незамеченными, а через 2-3 дня проходя вовсе. Но инфекция живет, прогрессирует, приступы удушья могут повториться в любое время, особенно ночью. Родителям нужно быть крайне внимательными. Смерть при недостаточном поступлении кислорода в мозг может наступить в любое время суток.
Катаральная форма дифтерии отличается появлением:
- отечности слизистой;
- увеличением и покраснением миндалин.
Токсическая форма дифтерии протекает по-особому. Начинается с явно выраженной температуры до 40 гр, болезненности и резей в животе, выбуханием лимфоузлов в области шеи.
Инфекция приводит к отечности гортани, закупорки сначала верхних, затем и нижних отделов дыхательных путей. Далее отёчность перейдет на шейные узлы, клетчатку. При этом у детей:
- обложен язык;
- проявляются шумы при дыхании, признаки асфиксии;
- воспалены шейные узлы.
Воспаление быстро распространяется на внешние (другие) отделы дыхательной системы. Болезнь прогрессирует, когда отекает шея, а малыш становится малоподвижным и апатичным, жалуется на:
- головную боль;
- побледнение кожных покровов;
- вытекание жидкости из полости носа.
Особенно опасны судороги. При появлении хотя бы 1-2 перечисленных симптомов достаточно, чтобы при подозрении на дифтерию в срочном порядке обратиться к специалистам. Характерные признаки дифтерии можно посмотреть на следующих фото.
Выявляется заболевание лабораторными методами исследования. В первую очередь врач визуально осмотрит кожные покровы и горло у ребенка, послушает возможные шумы в легких. Далее перенаправит на фарингоскопию с целью взятия бакпосева из зева, слизистой носа и изучения формы, процентного соотношения бактерий во флоре.
Диагностика при дифтерии – дифференциальная. По причине сходства заболевания с гнойной ангиной и абсцессом легких, важно выявить отличительные признаки. Забор посева на инфекцию или наличие возможной среды Клауберга проводится стерильным тампоном.
Дополнительно возможно проведение бактериоскопии, теста Ифа, РПГа на наличие специфических антител в крови.
Дифтерия – опасное, заразное заболевание и ребенок при подозрении сразу же подлежит обязательной госпитализации. Лечение – комплексное, медикаменты, диета, качественный постельный режим.
Врачам важно найти противодействие, направленное на дифтерийную палочку с целью подавления. При назначении медикаментов дополнительно проводятся тесты на чувствительность, если ребенку ранее была поставлена прививка от дифтерии.
С учетом возраста пациента, формы течения болезни и первичных признаков назначаются:
- антибиотики (Цефуроксим, Фенобарбитал);
- жаропонижающие препараты (Нимесил);
- антигистаминные средства (Тавегил, Супрастин);
- интраназальные препараты для введения в нос в растворах (глюкоза, карбоксилаза, витамин C, инсулин);
- кортикостероиды (Дексаметазон, Преднизолон);
- витаминотерапия;
- введение сыворотки внутривенно 2-3 раза в день (карбоксилаза, глюкоза, белковые препараты, Альбумин, Тетрациклин, Ампициллин, Эритромицин, Цефтриаксон) при тяжелом течении заболевания.
Лечение – неспецифическое и напрямую зависит от имеющихся симптомов. Возможно, проведение усиленной терапии путем вливания растворов в/в через капельницу или кислородных ингаляциях, отсасывающих масок при скоплении слизи в дыхательных путях и обволакивании непроницаемой фиброзной пленкой.
В тяжелых экстренных случаях (при угрозе асфиксии) в условиях реанимации проводится:
- кислородотерапия путем введения назогастрального зонда;
- трахеотомия при присоединении вторичной инфекции и развитии воспаления в легких. Делается прокол в области трахеи для поступления воздуха и вентиляции легких.
Инфекция может оказать негативное воздействие на сосудистую и мочевыделительную системы. Детям показан постельный режим, щадящая диета, теплое питье. Осложнения могут привести к пиелонефриту, миокардиту. Ведется постоянное наблюдение лечащим врачом.
Соблюдение диеты крайне обязательно. Питание в случае инфицирования дифтерией должно быть щадящим, легкоусвояемым. Прием пищи исключительно в жидком, полужидком виде. Если ребенок не может самостоятельно проглатывать пищу, то введение проводится через зонд при принятии положения “лежа” на боку и запрокидывания головы ребенком.
При образовании ложного (истинного) крупа в дыхательных путях возможно принятие консервативных мер совместно с проведением операции, когда медикаментозное лечение становится неэффективным.
При дифтерии показаны тепловые процедуры для снятия болезненности, успокоения гортанных мышц, устранения спазм, нормализации качества сна. Устранить приступы истинного крупа в гортани помогает вдыхание паров свежего холодного воздуха. Итак, после проведения нескольких сеансов признаки стеноза в груди проходят, а малыш успокаивается.
Реанимационные действия проводятся в сочетании с иными медикаментозными методиками при дифтерии. Главное, нормализовать кровоснабжение, высвободить заложенное дыхание у ребенка, не допустить обезвоживания организма.
Основная профилактика – это иммунизация организма, т.е. постановка прививки с целью сохранения здоровья у ребенка в дальнейшем. Вакцинация проводится трижды:
- в первый раз – в 3 месяца;
- во второй и в третий раз – с интервалом в 45 дней путем использования вакцины против дифтерии, столбняка, коклюша.
В период эпидемии в садах и школах устанавливается карантин, дабы не допустить распространения инфекции и массового заражения столь опасным заболеванием.
Примерно через 1 год после 3-ех прививок проводится ревакцинация:
- в 2 года с применением той же вакцины АКДС;
- в 7 лет с применением анатоксина;
- в 14 лет с применением анатоксина;
- в 24 года с тем же АДС-М.
Внимание! Даже после постановки прививки у ребенка может наблюдаться невротический синдром, видоизмениться анализ мочи. Возможны осложнения при вторичном заражении дифтерией. Родителям нужно быть бдительными.
Дифтерия – страшное заболевание. В случае не прохождения ребенком вакцинации до 6 лет АДС анатоксин вводится дважды с интервалом в 45 дней. При появлении хотя бы 1-2 подозрительных симптомов нельзя пренебрегать походом к врачам. Например, при ложном и истинном крупе, уде не избежать срочных реанимационных действий, а в ряде случаев – поведения операции.
Главное не допустить асфиксии, удушья, стеноза, развития тяжёлого воспаления в коре головного мозга, в легких или паралича узлов аккомодации на периферии.
Когда ребенок начинает жаловаться на нарушение функций глотания, расстройства или асфиксию (удушье), то симптомы – смертельно опасны. При появлении нужно срочно показать ребенка педиатру, вызвать неотложную мед. помощь и лечение проводить немедленно при появлении хотя бы 1-2 подозрительных симптомов.
источник
Детям начали делать прививки от дифтерии, но до этого смертность от данного инфекционного заболевания была довольно высокой. Сейчас детки более защищены, но никто из привитых не застрахован от заражения. О том, каковы симптомы, лечение и профилактика дифтерии у детей, вы узнаете, прочитав эту статью.
Дифтерия — это бактериальное инфекционное заболевание, которое вызывает бацилла Лёффлера. Эти бактерии рода коринебактерий сами по себе не представляют особой опасности. Опасен для человека ядовитый экзотоксин, который вырабатывают микробы в процессе своей жизнедеятельности и размножения. Он блокирует белковый синтез, практически лишая клетки организма возможности выполнять свои природой предусмотренные функции.
Передается микроб воздушно-капельным путем – от человека к человеку. Чем сильнее выражены у больного симптомы дифтерии, тем большее количество бактерий он распространяет вокруг себя. Иногда инфицирование происходит через пищу и воду. В странах с жарким климатом бацилла Лёффлера может распространяться и контактно-бытовым путем.
Заразиться ребенок может не только от больного, но и от здорового человека, который является носителем дифтерийной палочки. Чаще всего возбудитель болезни поражает органы, которые первыми встречаются ему на пути: ротоглотку, гортань, реже — нос, половые органы, кожу.
Сегодня распространенность болезни не слишком высока, поскольку всем деткам в обязательном порядке делают прививки АКДС, АДС. Буква «Д» в этих аббревиатурах означает дифтерийную составляющую вакцины. За счет этого количество заражений за последние 50 лет удалось значительно снизить, но совсем искоренить недуг не получается.
Причины заключаются в том, что существуют родители, которые отказываются от обязательной вакцинации своего ребенка, и их заболевшие дети распространяют дифтерийную палочку на окружающих. Заразиться может даже привитый ребенок, но у него заболевание будет протекать более мягко, до выраженной интоксикации дело вряд ли дойдет.
Инкубационный период, во время которого палочка только «осматривается» в организме, не вызывая никаких изменений, составляет от 2 до 10 суток. У детей с более крепким иммунитетом инкубационный период длится дольше, малыши с ослабленной иммунной защитой могут уже на 2-3 сутки продемонстрировать первые признаки инфекционного недуга.
Эти признаки могут напомнить родителям ангину. У малыша повышается температура (до 38,0-39,0 градусов), появляется головная боль, а также лихорадка. Кожные покровы выглядят бледными, иногда несколько синюшными. Поведение ребенка с первого дня заболевания сильно меняется — он становится вялым, апатичным, сонливым. В горле появляются болезненные ощущения, ребенку становится трудно глотать.
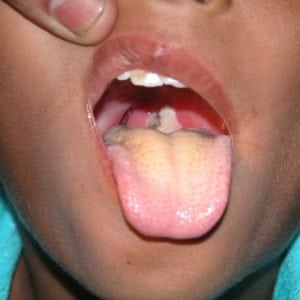
При осмотре горла хорошо видны увеличенные небные миндалины, слизистые оболочки ротоглотки выглядят отечными и покрасневшими. Они увеличены в размерах. Небные миндалины (а иногда и граничащие с ними ткани) покрываются налетом, напоминающим тонкую пленку. Она чаще всего имеет серый или серо-белый цвет. Пленку очень сложно снять – если попробовать удалить ее шпателем, остаются кровоточащие следы.
Голос ребенка становится сиплым или пропадает совсем. Однако этот симптом нельзя считать обязательным признаком дифтерии. Он более индивидуален.
Симптом, который может указывать именно на дифтерию — отечность шеи. Ее родители заметят без труда. На фоне отека мягких тканей можно также прощупать увеличенные лимфатические узлы.
Наиболее тяжело проявляется самая опасная форма дифтерии – токсическая. При ней все вышеуказанные симптомы выражены более ярко — температура поднимается до 40,0 градусов, ребенок может жаловаться на сильную боль не только в горле, но и в животе. Налеты на миндалинах и дужках очень плотные, серозные, сплошные. Интоксикация сильная.
Отек шеи выражен, лимфатические узлы сильно увеличены и болезненны. Малышу трудно дышать носом из-за гиперемии миндалин, иногда из носа выделяется сукровица.
Самые тяжелые проявления имеет гипертоксическая дифтерия. При ней ребенок часто находится без сознания или бредит, у него проявляются судороги. Все симптомы (жар, лихорадка, отеки гортани и миндалин) развиваются стремительно. Если вовремя не оказать правильную медицинскую помощь, через два-три дня наступает кома. Возможна смерть, связанная с развившейся недостаточностью сердечно-сосудистой системы.
Однако не все формы дифтерии настолько опасны. Некоторые (например, дифтерия носа) протекают почти без симптомов и жизни ребенка не угрожают.
Довольно опасное осложнение дифтерии — развитие дифтерийного крупа. При этом возникает стеноз органов дыхания. Из-за отечности сужается гортань, отекают трахеи и бронхи. В лучшем случае это приводит к изменению голоса, его осиплости, затруднению дыхания. В худшем — приводит к удушью.
Наиболее опасное осложнение дифтерии — развитие миокардита (воспаления сердечной мышцы). Нарушение сердечного ритма, нарушение легочного дыхания через 2-3 дня могут привести к развитию дыхательной, а также сердечно-сосудистой недостаточности. Это состояние тоже является смертельно опасным для ребенка.
Из-за действия сильного токсина может развиваться почечная недостаточность, а также неврологические нарушения по типу невритов, региональные параличи. Параличи чаще всего носят временный характер и через некоторое время после выздоровления проходят без следа. В подавляющем большинстве случаев регистрируется паралич черепных нервов, голосовых связок, мягкого неба, мышц шеи и верхних конечностей.
Некоторые из паралитических изменений наступают после острой стадии (на 5 сутки), а некоторые проявляются уже после перенесенной дифтерии — через 2-3 недели после видимого выздоровления.
Наиболее частое осложнение дифтерии — острая пневмония (воспаление легких). Как правило, она возникает уже после того, как острый период дифтерии остался позади (после 5-6 суток с момента начала болезни).
Самая главная опасность заключается в несвоевременной диагностике. Даже опытные врачи не всегда могут распознать дифтерию в первые сутки-двое. А именно это время важно для того, чтобы ввести ребенку противодифтерийную сыворотку, которая является антитоксином, веществом, подавляющим ядовитое воздействие экзотоксина. Чаще всего при летальном исходе выясняется именно факт несвоевременной диагностики, как следствие – неоказания правильной помощи.
Для недопущения таких ситуаций у всех докторов существуют четкие инструкции на случай обнаружения сомнительных симптомов, которые даже косвенно могут говорить о том, что у ребенка дифтерия.
Очень многое в выборе тактики лечения и в прогнозах на выздоровление зависит от того, какая разновидность дифтерии и в какой степени поразила малыша. Если болезнь локализованная, то переносится она легче, чем разлитая (распространенная) форма. Чем меньше очаг инфекции, тем проще с ним справиться.
Самая частая форма, которая встречается у детей (это примерно 90% всех случаев дифтерии) — это дифтерия ротоглотки. Она бывает:
- локализованной (с незначительными «островками» налета);
- разлитой (с распространением воспаления и налета за пределы зева и ротоглотки);
- субтоксической (с признаками интоксикации);
- токсической (с бурным течением, отечностью шеи и сильной интоксикацией);
- гипертоксической (с крайне тяжелыми проявлениями, с потерей сознания, критически большими и обширными налетами и отечностью всей дыхательной системы);
- геморрагической (со всеми признаками гипертоксической дифтерии и общим системным заражением дифтерийной палочкой по кровотоку).
При развитии дифтерийного крупа состояние ребенка ухудшается, и при этом сам круп по месту возникновения делят на:
- дифтерию гортани — локализованная форма;
- дифтерию гортани и трахеи — разлитая форма;
- нисходящую дифтерию — инфекция быстро перемещается сверху вниз — от гортани к бронхам, поражая по пути и трахеи.
Дифтерия носа считается наиболее легкой разновидностью недуга, поскольку она всегда является локализованной. При ней нарушается носовое дыхание, из носа отходит слизь с примесями гноя, а иногда и крови. В некоторых случаях носовая дифтерия является сопутствующей и сопровождает дифтерию зева.
Дифтерия органов зрения проявляется как обычный бактериальный конъюнктивит, за который, кстати, довольно часто и принимают поражение слизистой глаз бациллой Лёффлера. Обычно заболевание носит односторонний характер, температурой и интоксикацией не сопровождается. Однако при токсической дифтерии глаз возможно более бурное течение, при котором воспалительный процесс распространяется на оба глаза, незначительно повышается температура.
Дифтерия кожи может развиться только там, где кожные покровы повреждены — имеются ранки, ссадины, царапины и язвы. Именно в этих местах и начнет свое размножение дифтерийная палочка. Пораженное место отекает, воспаляется, на нем довольно быстро развивается серый плотный дифтерийный налет.
Он может сохраняться достаточно долгое время, при этом общее состояние ребенка будет вполне удовлетворительным.
Дифтерия половых органов в детском возрасте встречается редко. У мальчиков очаги воспаления с типичными серозными налетами появляются на пенисе в районе головки, у девочек воспаление развивается во влагалище и проявляется кровянистыми и серозными гнойными выделениями.
Вовремя и быстро распознать у ребенка дифтерию помогают существующие лабораторные исследования. У ребенка обязательно должны взять мазок из зева на дифтерийную палочку. Причем делать это рекомендуется во всех случаях, когда на миндалинах заметен плотный сероватый налет. Если доктор не будет пренебрегать инструкциями, то получится вовремя установить заболевание и ввести малышу антитоксин.
Мазок — это не слишком приятно, но довольно безболезненно. Чистым шпателем врач проводит по пленчатому налету и отправляет соскоб в стерильную емкость. Потом образец отправляют в лабораторию, где специалисты смогут установить, какой микроб вызвал заболевание.
После установления факта наличия коринебактерии, а происходит это обычно через 20-24 часа после получения материала лаборантами, берут дополнительные анализы, чтобы установить, насколько микроб токсичен. Параллельно начинают специфическое лечение противодифтерийной сывороткой.
В качестве дополнительных анализов назначается анализ крови на антитела и общий анализ крови. Нужно отметить, что антитела к дифтерийной палочке имеются у каждого ребенка, которому делали прививку АКДС. На основании одного только этого анализа диагноз не ставят.
При дифтерии количество антител стремительно нарастает, а на стадии выздоровления – снижается. Поэтому важно следить за динамикой.
Общий анализ крови при дифтерии в острой стадии показывает значительное увеличение количества лейкоцитов, высокие показатели СОЭ (скорость оседания эритроцитов при остром воспалении существенно увеличивается).
Лечить дифтерию нужно исключительно в больнице – согласно клиническим рекомендациям. В условиях стационара ребенок будет находиться под круглосуточным наблюдением врачей, которые смогут вовремя отреагировать на осложнения, если они проявятся. Госпитализируют детей не только с подтвержденным диагнозом, но и с подозрением на дифтерию, поскольку промедление при этом недуге может иметь весьма плачевные последствия.
Иными словами – если вызванный врач обнаружит в горле у ребенка серый плотный налет и ряд других симптомов, то он обязан сразу же отправить малыша в инфекционный стационар, где ему назначат все необходимые обследования (мазок, анализы крови).
Бацилла Лёффлера хоть и является бактерией, антибиотиками практически не уничтожается. Ни один современный антибактериальный препарат не действует на возбудителя дифтерии нужным образом, а потому противомикробные средства не назначают.
Лечение основано на введении специального антитоксина — ПДС (противодифтерийная сыворотка). Он приостанавливает воздействие токсина на организм, а с палочкой как таковой постепенно справляется собственный иммунитет ребенка.
Появлением этой сыворотки человечество обязано лошадям, поскольку препарат получают путем гиперсенсибилизации этих грациозных животных дифтерийной палочкой. Антитела из лошадиной крови, которые содержатся в сыворотке, помогают иммунитету человека максимально мобилизоваться и начать борьбу с возбудителем недуга.
При подозрении на тяжелую форму дифтерии врачи в стационаре не будут дожидаться результатов анализов и введут малышу сыворотку сразу. ПДС делают как внутримышечно, так и внутривенно — выбор способа введения определяется тяжестью состояния ребенка.
Лошадиная сыворотка ПДС может вызвать сильную аллергию у ребенка, как любой чужеродный белок. Именно по этой причине препарат запрещен для свободного оборота и применяется только в больницах, где ребенку, у которого развивается быстрая реакция на ПДС, смогут оказать своевременную помощь.
В процессе всего лечения нужно будет полоскать горло специальными антисептиками, имеющими выраженное антибактериальное действие. Чаще всего рекомендуется спрей или раствор «Октенисепт». Если лабораторные анализы покажут присоединение вторичной бактериальной инфекции, то могут быть назначены антибиотики небольшим курсом — на 5-7 суток. Чаще всего назначают препараты пенициллиновой группы – «Ампициллин» или «Амоксиклав».
Для снижения негативного воздействия экзотоксина на детский организм назначают капельницы с детоксицирующими препаратами — физраствором, глюкозой, препаратами калия, витаминами, особенно витамином С. Если ребенку очень трудно глотать, назначают «Преднизолон». Чтобы спасти жизнь ребенка, при тяжелых токсических формах проводят процедуры плазмафереза (переливания донорской плазмы).
После острой стадии, когда основная опасность миновала, но сохраняется вероятность развития осложнений, ребенку назначается специальная диета, которая основана на щадящей и мягкой пище. Такая еда не раздражает пораженное горло. Это каши, супы, пюре, кисели.
Исключено все острое, а также соленое, сладкое, кислое, специи, горячие напитки, газировка, шоколад и цитрусовые.
Заболеть дифтерией человек может несколько раз в жизни. После первого заболевания приобретенного иммунитета обычно хватает на 8-10 лет. Но потом риски заразиться снова высоки, правда, повторные инфекции протекают значительно мягче и легче.
Специфическая профилактика — это вакцинация. Вакцины АКДС и АДС содержат в своем составе противодифтерийный анатоксин. В соответствии с национальным календарем прививок их делают 4 раза: в 2-3 месяца после рождения, две следующие вакцинации проводят с интервалом 1-2 месяца (от предыдущей прививки), а четвертую вакцину вводят через год после третьей прививки. Ревакцинируют ребенка в 6 лет и 14 лет, а затем прививку делают каждые 10 лет.
Раннее выявление заболевания предотвращает его широкое распространение, именно поэтому при подозрении на ангину, на паратонзиллярный абсцесс или мононуклеоз инфекционного характера (заболевания, похожие по симптомам на дифтерию) важно сразу провести лабораторные исследования.
В коллективе, где выявлен больной дифтерией ребенок, объявляется семидневный карантин, а у всех детей в обязательном порядке берут мазки из зева на дифтерийную палочку. Если в таком коллективе имеется ребенок, которому по каким-то причинам не делали прививок АКДС или АДС, ему в обязательном порядке вводят противодифтерийную сыворотку.
От родителей в профилактике этого недуга зависит многое. Если они научили ребенка гигиене, постоянно укрепляют его иммунитет, следят за тем, чтобы малыш рос здоровым, не отказываются от профилактических прививок – то можно считать, что они максимально защищают чадо от опасной болезни, течение которой непредсказуемо. В противном случае последствия могут быть весьма печальными.
Все о правилах вакцинации от дифтерии смотрите в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
Дифтерия (фото горла, пораженного этой болезнью, представлено на рис. 1) вызывается бактерией, которая называется бациллой Леффлера (в народе — дифтерийной палочкой). Эта бактерия очень токсична, поэтому заболевание обычно осложняется интоксикацией.
Инкубационный период дифтерита длится в большинстве случаев от 2 до 5 дней. В это время человек не чувствует недомогания. Позже у него развиваются:
- Легкие болевые ощущения в горле, сопровождающиеся отеком миндалин.
- Общая слабость.
- Бледность.
- Увеличение лимфатических узлов.
- Температура.
- Воспаление и отек горла.
Хорошо, если в это время врач предложит взять у больного мазок: с помощью этого исследования можно не только поставить диагноз дифтерит, но и определить его разновидность.
Если не начать лечение, появляются специфические симптомы.
Сначала на миндалинах образуется плотный пленчатый налет. Он может локализоваться в одном месте или распространиться на небо, гортань и далее. Налет чаще всего серовато-белый, хотя возможно наличие других оттенков. Дыхание становится затрудненным, состояние — очень тяжелым. Дифтерия глотки — это настолько опасное заболевание, что без медицинской помощи больные нередко погибают, особенно если они не прошли вакцинацию.
Выделяют разные формы инфекции, основываясь на ее локализации и специфике течения.
Дифтерия глотки (рис. 2) разделяется на:
- Локализованную, поражающую только одно место в рото- или носоглотке. Она сопровождается катаральным воспалением. Гланды частично или полностью покрываются плотными пленками (фото 2). Налет практически не снимается. Если же его удается снять шпателем, пораженное место сильно кровоточит. При островчатой дифтерии налет выходит за пределы гланд в глотку. Для такой формы характерны резкая боль при глотании, температура 39° С, сильное общее недомогание.
- Распространенную. В этом случае пленки выходят за пределы глотки. Состояние инфицированного более тяжелое. Лимфоузлы увеличены настолько, что напоминают крупную фасоль.
- Суб- и гипертоксическую 1,2,3 степеней. Такая форма развивается внезапно и протекает бурно. Состояние человека резко ухудшается, появляется боль в горле, шее, животе, голове. Слабость возрастает настолько, что иногда больной не может встать с кровати. В глотке появляется розоватая «паутина», которая на 2-3 день превращается в сплошной толстый налет. Носовое дыхание практически невозможно, из носа выделяется сукровица. Один из главных признаков токсичной дифтерии — сладковато-гнилостный запах изо рта. Развивается отек. На первой стадии он доходит до середины шеи, на второй — до ключицы, на третьей спускается еще ниже. Если дифтерия глотки переходит в гипертоксическую форму, возможны коллапс, судороги, потеря сознания, сердечная недостаточность, летальный исход на 2-4 день.
- Гемморрагическую форму, при которой налет пропитан кровью. Возникают кровотечения из ЖКТ, носа, десен и т. п.
Тяжелые формы развиваются только при поздней постановке диагноза и запоздалом лечении. Вот почему так важно при недомогании вовремя сдавать мазок на дифтерию.
Дифтерийный круп (сужение и воспаление гортани):
- локализованный в гортани;
- распространенный, охватывающий и гортань, и трахею;
- нисходящий, распространяющийся на бронхи.
Симптомами крупа, кроме налета, бывают затрудненное и учащенное дыхание, слюнотечение, посинение кожи.
Встречается дифтерит другой локализации. Смешанные формы встречаются довольно редко.
Профилактические меры таковы:
- Болезнь не является смертельной, если диагноз поставлен на начальных стадиях недуга. Раннее введение противодифтерийной сыворотки прекращает развитие болезни.
- Госпитализация обязательна для тех, у кого болезнь уже проявилась, с кем эти люди контактировали.
- Позднее лечение часто приводит к параличам неба, шеи, дыхательных путей, конечностей. Нередко развивается миокардит.
- При отсутствии лечения летальный исход неизбежен.
Меры профилактики очень просты. К ним относятся своевременная вакцинация и обязательное исследование мазка при ангине и других заболеваниях горла.
Инкубационный период при дифтерии составляет от 2 до 10-ти дней. При проникновении дифтерийной палочки в организм на месте ее внедрения развивается очаг воспаления, в котором размножается возбудитель, выделяя токсин.
С лимфой и кровью токсин разносится по всему организму, вызывая поражение как слизистой оболочки (или кожи) в месте внедрения возбудителя, так и внутренних органов и систем. Поскольку возбудитель чаще всего проникает в глотку, местные изменения чаще всего возникают в ней. Кроме того, воспалительный очаг может развиться в носу, гортани, ухе, на половых органах, глазах, раневой поверхности кожи.
Признаки дифтерии зависят от места локализации возбудителя. Среди общих симптомов, характерных для всех форм болезни, можно выделить следующие:
- толстые серые налеты, покрывающие горло и миндалины;
- боль в горле и охриплость голоса;
- увеличение лимфатических узлов шеи и отек вокруг них (т.н. «бычья шея»);
- затрудненное или частое дыхание;
- выделения из носа;
- лихорадку и озноб;
- общее недомогание.
Симптоматики дифтерии в зависимости от клинической формы:
- Чаще всего (в 90% всех случаев заболеваемости) встречается
. Продолжительность инкубационного периода — от 2-х до 10 дней (от момента контакта человека с бактерионосителем). При проникновении палочки Леффлера на слизистую оболочки рта, она повреждает ее и вызывает некротизацию тканей. Этот процесс проявляется сильным отеком, образованием экссудата, который в дальнейшем заменяется фибриновыми пленками. Трудноотделяемый налет покрывает миндалины, может выходить за их пределы, распространяясь на соседние ткани.
При дифтерийном крупе может быть поражена гортань, бронхи, трахеи
. Возникает сильный кашель, который приводит к тому, что голос становится осиплым, человек бледнеет, ему трудно дышать, нарушается ритм сердца, цианоз. Становится слабым пульс, резко падает артериальное давление, расстройства в сознании, может беспокоить судорожное состояние. Опасна форма тем, что может привести к удушью и смерти.
. В случаи с дифтерией носа, характерной будет совсем незначительная интоксикация организма, сукровичные выделения, серозно–гнойные выделения, затрудненное дыхание носом. В таком виде дифтерии, слизистая оболочка носа: отёчна, гиперемирована, с язвочками, с эрозиями или фибринозными наложениями (легко сниматься, выглядят как клочья). Также на коже вокруг носа, провялиться раздражения и корочки. В основном, дифтерия носа проявляется в сочетании с: дифтерией ротоглотки, иногда глаз, и (или) гортани.
При распространенной дифтерии
сначала повышается температура тела до тридцати восьми градусов и выше. Больные меньше двигаются, ощущают усталость, иногда возникают приступы тошноты и рвоты. Налет на миндалинах уже через пару дней распространяется по всей ротовой полости – на язык, глотку, небо. Лимфатические узлы значительно увеличены, они болезненны при прощупывании.
— осложнение нелеченных предыдущих форм. Температура тела поднимается до 40 °С, появляются симптомы интоксикационного синдрома: озноб, разбитость, суставная боль, першение в горле. У больным возникает рвота, возбуждение, эйфория и бред. Кожа бледнеет, а слизистая оболочка зева отекает и краснеет. Возможно полное закрытие просвета гортани. Фибринозный налет покрывает большую часть слизистой оболочки ротоглотки, при этом пленки становятся грубыми и толстыми. У больных появляется цианоз губ, учащается сердцебиение, падает кровяное давление, изо рта исходит неприятный, гнилостный запах.
Лечение дифтерии на ранней стадии обеспечивает полное выздоровление, безо всяких осложнений, хотя продолжительность излечения зависит от тяжести инфекции. При отсутствии своевременного лечения возможны серьезные осложнения, в том числе на сердце, которые могут привести к коме, параличу или даже летальному исходу.
Диагностировать дифтерию бывает сложно, потому что симптомы сходны с рядом других заболеваний — ангиной, стоматитом и т.д. Для того, чтобы с точностью установить диагноз и назначить должное лечение, необходимы лабораторные исследования:
- Бактериологический (мазок из ротоглотки). С помощью этого метода выделяют возбудителя и устанавливают его токсические свойства;
- Серологический. Определяются Ig G и M, указывающие на напряжённость иммунитета, которые говорят об остроте протекаемого воспалительного процесса;
- Метод ПЦР используется для установления ДНК возбудителя.
Требуется также проведение диагностики осложнений, вызываемых дифтерией.
Причинами развития осложнений являются воздействие токсинов дифтерийной палочки на организм и позднее введение сыворотки:
- миокардит;
- инфекционно-токсический шок;
- ДВС-синдром;
- поражение надпочечников;
- полиорганная недостаточность;
- дыхательная недостаточность;
- поли- или мононевриты;
- токсический нефроз;
- сердечно-сосудистая недостаточность;
- отит;
- пневмония;
- паратонзиллярный абсцесс и др.
Время появления вышеописанных осложнений зависит от вида дифтерии и степени ее тяжести. Например, токсические миокардиты могут развиваться на 2-3 неделе заболевания, а невриты и полирадикулоневропатии – на фоне заболевания или через 1-3 месяца после полного выздоровления.
Неспецифичекая профилактика заключается в соблюдении следующих правил:
- Своевременно выявлять и изолировать больных и бактерионосителей.
- Проводить текущую и заключительную дезинфекцию.
- Однократно обследовать всех лиц, находившихся в контакте с больным.
- Следить за больными с ангиной в течение трех суток.
- Проводить ежегодный медосмотр школьников.
- Наблюдать за реконвалесцентами дифтерии в течение 3 месяцев после выписки из инфекционного отделения.
Наиболее эффективная профилактика дифтерии — активная вакцинация. Это введение небольшого количества бацилл, которые стимулируют организм вырабатывать антитела. Хотя эти антитела не мешают инфицироваться дифтерией в дальнейшем, но они способны нейтрализовать причины осложнений — бактериальный токсин, и, таким образом, ослаблять прогрессирование заболевания (антитоксический иммунитет).
Сделать прививку против дифтерии можно в любом прививочном кабинете. Вакцинация против дифтерии входят в Национальный календарь профилактических прививок. Вакцинацию детям проводят в три этапа (в 3, 4,5 и 6 месяцев). В 18 месяцев, 6—7 и 14 лет проводят ревакцинации. После этого дети и взрослые должны прививаться от дифтерии каждые 10 лет.
После перенесённого заболевания формируется нестойкий иммунитет, и приблизительно через 10-11 лет человек может заболеть вновь. Повторное заболевание носит нетяжёлый характер и переносится легче.
В случае локализованных форм дифтерии легкого и среднетяжелого течения, а также при своевременном введении антитоксической сыворотки прогноз для жизни благоприятен. Усугублять прогноз может тяжелое течение токсической формы, развитие осложнений, позднее начало лечебных мероприятий.
В настоящее время ввиду развития средств помощи больным и массовой иммунизации населения смертность от дифтерии — не более 5%.
- Народное лечение обструктивного бронхита детей Обструктивный бронхит у детейОбструктивный бронхит — это заболевание верхних дыхательных путей, при котором наиболее активно поражаются слизистые оболочки трахеи и бронхиального дерева.Может проявляться в острой форме, приобретать характерные черты хронического обструктивного бронхита и переходить в бронхиальную астму. В основном […]
- Повышение пособий по уходу за ребенком Размер детских пособий в 2016 годуВ условиях острой нехватки бюджетных средств из-за сложной экономической ситуации в стране, Правительство РФ было вынуждено в конце 2015 года принять ряд решений, направленных на сокращение затрат федерального бюджета по социальным статьям расходов: не проводить традиционную индексацию детских […]
- Каких врачей проходят в 1 месяц дети Каких врачей проходят новорожденные в 1 и 2 месяц: список специалистов и обследований в рамках планового медосмотраРегулярное посещение поликлиники – это обязательные мероприятия для мамы и новорожденного. Развитие ребенка в первые месяцы жизни продвигается такими темпами, что без постоянного наблюдения не обойтись. Осмотр педиатра […]
- Описторхоз симптомы и лечение у детей Симптомы и лечение описторхоза у детей. Меры профилактики и мненияОписторхоз — вид гельминтоза, при котором чаще всего поражаются печень и поджелудочная железа. Возбудителем заболевания является паразит под названием «двуустка сибирская» (Opisthorchis felineus). Описторхоз у детей проявляется в различных формах: стертой, бессимптомной […]
- Кортексин при задержке речи отзывы детям Когитум для детей при ЗРР: отзывыЗаботиться о том, чтобы ребенок нормально развивался, старается каждый родитель. Один из показателей развития – сформированность речи. Но задержка речевого развития сегодня встречается не так редко. Ничего принципиально страшного в ней нет. Правда, все-таки необходимо прилагать специальные усилия, чтобы […]
- Дошкольный центр развития ребенка 58 Домашнее задание по теме «Животные Севера»На этой неделе мы проходим тему «Животные Севера». Дома Вы можете закрепить знания вашего ребёнка с помощью увлекательных игр: Морж не мёрзнет в холодной воде,потому что. Шерсть северного волка белого цвета,для того,что бы . В наших лесах не встретишь белого […]
- Ребенок когда спит хрюкает Почему грудной ребенок хрюкает носом и как ему помочьУход за новорожденными малышами представляет собой большой труд со стороны родителей. Наверное, самое большое желание каждого из них — уберечь свое любимое чадо от всякого рода болезней. Но вдруг вы замечаете, что ребенок хрюкает носом, будто поросенок. Конечно, такое явление […]
- Упражнения с 5 месячным ребенком Упражнения 5 месячным ребенком5-ти месячный ребенок уже научился крутиться с пузика на спинку и обратно. Он уже даже умеет садиться с вашей поддержкой. К началу следующего месяца карапуз увеличится в весе больше чем в 2 раза относительно собственного веса при рождении! Он созерцает всё окружающее, концентрирует своё внимание и так и […]
Характерными симптомами скарлатины являются высокая температура тела, боль в горле (ангина), сыпь на коже и последующее сильное шелушение пораженных участков. Возможно типичное и атипичное протекание этого заболевания.
В зависимости от тяжести проявления симптомов типичной скарлатины различают несколько форм заболевания.
Легкая. Температура у ребенка не поднимается выше 38°С. Отсутствуют тошнота, рвота и головная боль. Ангина в гнойную форму не переходит. Язык краснеет, на нем появляются сосочки. Но пятен сыпи на коже немного, они бледные. В некоторых случаях сыпь вообще не появляется, кожа почти не шелушится. Температура и ангина существуют в первые 5 дней. Покраснение языка заметно около 10 дней. Такая форма болезни встречается чаще всего, так как лечение обычно начинается сразу при появлении первых симптомов. Способствует легкому протеканию скарлатины укрепление иммунитета, здоровое питание и хорошее физическое развитие детей.
Средней тяжести. Температура повышается до 39-40°С, возможно возникновение галлюцинаций и бреда. Появляется головная боль, тошнота, рвота. Учащается сердцебиение, возникает состояние так называемого «скарлатинового сердца»: появляется одышка и боль за грудиной. На коже образуется ярко-красная сыпь, сливающаяся в пятна.
Особенно обширные пятна образуются в области подмышек, паховых складок, на сгибах локтя. Краснота покрывает шею и лицо, причем область вокруг рта и носа (носогубный треугольник) остается белой. Миндалины покрываются гноем. После выздоровления наблюдается сильное шелушение кожи на месте побледневших пятен.
Тяжелая форма встречается редко, сопровождается температурой до 41°С с бредом и галлюцинациями. Высыпание очень сильное. По тому, какие симптомы преобладают, выделяют 3 типа тяжелой скарлатины:
- Токсическая скарлатина. Возникают проявления сильной интоксикации. Возможно наступление летального исхода.
- Септическая скарлатина. Гнойное воспаление распространяется на всю ротовую полость, среднее ухо, лимфоузлы.
- Токсико-септическая скарлатина, при которой сочетаются все симптомы. Такой тип заболевания является наиболее опасным.
Она может также протекать в нескольких формах.
Стертая. Сыпь отсутствует, другие проявления выражены слабо. При этом осложнения возможны, больной является заразным.
Гипертоксическая. Встречается крайне редко. В основном наблюдаются признаки сильнейшего отравления, от которого ребенок может впасть в кому.
Геморрагическая. На коже и во внутренних органах появляются участки кровоизлияния.
Экстрафарингеальная. При этой форме скарлатины инфекция попадает в организм не через горло, а через порезы на коже.
Появление осложнений связано с быстрым распространением инфекции, воспалением различных органов. Кроме того, последствия болезни могут появиться из-за воздействия эритротоксина, поражающего почки, нервную систему, разрушающего эритроциты крови.
Ранние осложнения возникают уже в острой стадии заболевания. К ним относятся:
- гнойное воспаление среднего уха (отит);
- воспаление околоносовых пазух (синусит);
- увеличение и воспаление лимфатических узлов (лимфаденит);
- пневмония;
- воспаление почек (нефрит);
- воспалительное поражение миокарда – сердечной мышцы (миокардит);
- флегмонозная ангина – гнойное воспаление тканей, расположенных вокруг миндалин.
Поздние осложнения появляются не сразу, а приблизительно через 3-5 недель. Причина этого – поражение токсинами иммунной системы, появление аллергической реакции на белки, содержащиеся в стрептококковых бактериях. Эти вещества по составу аналогичны белкам тканей человеческого сердца и суставов. Вследствие накопления подобных веществ в организме возникает, например, ревматизм (воспаление соединительной ткани различных органов). В первую очередь поражаются сердце, сосуды и суставы. Осложнение возникает как при длительном протекании скарлатины, так и при повторном попадании стрептококков в организм недавно переболевших детей.
Примечание: Именно поэтому рекомендуется подержать малыша дома еще хотя бы 2 недели после выздоровления, чтобы не произошел случайный контакт с бактерионосителями.
Наблюдается несколько периодов развития скарлатины:
- инкубационный (накопление инфекции в организме);
- начальный (появление первых признаков болезни);
- острая стадия (разгар болезни с наиболее тяжелыми проявлениями и значительным ухудшением самочувствия больного);
- заключительный (выздоровление).
Инкубационный период (с момента заражения и до появления первых симптомов) длится от 3 до 7 дней, а иногда продолжается даже 12 дней. В течение всего этого времени ребенок является распространителем инфекции. Заразиться от него можно примерно за день до того, как появляются первые признаки заражения.
Начальная стадия заболевания продолжается 1 сутки. При этом начинает сильно болеть горло. Малыш не может нормально есть и разговаривать, симптомы ухудшения самочувствия нарастают. Высыпания на коже вызывают зуд. В наиболее тяжелых случаях из-за сильного жара больной начинает бредить.
Если наблюдается легкая форма скарлатины, то сыпь может отсутствовать, а температура не поднимается выше 38°С.
Острая стадия болезни продолжается до 5 дней. При этом держится высокая температура, сильно болит голова, ребенка тошнит и рвет. Проявляются яркие симптомы отравления эритротоксином.
Точечки сыпи сливаются, темнеют. Резко выделяется своей белизной носогубный треугольник. Горло красное, болит. Язык малиновый, отекший. Нередко появляются отит, пневмония и другие ранние осложнения.
Выздоровление. Через несколько дней проявления начинают ослабевать. Стадия выздоровления может продолжаться от 1 до 3 недель, пока полностью не исчезнет сыпь и не перестанет шелушиться кожа. Она отслаивается на руках, ногах и даже на ушах и в области подмышек. Постепенно бледнеет язык, перестает болеть горло.
Если курс лечения не был доведен до конца и с первыми признаками выздоровления его прекратили, то воспаление может вспыхнуть в области внутренних органов, головного мозга (возникает хорея – непроизвольные телодвижения, вызванные необычным сокращением мышц).
Следует подчеркнуть: Заболевший скарлатиной остается заразным, начиная с последних суток инкубационного периода (за 24 часа до появления сыпи и лихорадки) и до истечения 3 недели со времени начала болезни. В это время его нельзя водить в детский сад или школу. Желательно соблюдение постельного режима и ограничение контакта с окружающими.
Красная сыпь на коже может появляться и при некоторых других болезнях: кори, краснухе, атопическом дерматите. Гнойное воспаление миндалин также необязательно является проявлением скарлатины, так как поражение миндалин и ближайшей к ним области возможно, например, и при дифтерии.
Скарлатину можно отличить по следующим признакам:
- «Пылающий зев». Рот и горло красные, отечные. Область покраснения отделяется от неба резкой границей.
- «Малиновый язык» — отечный язык малинового цвета, на котором выделяются увеличенные сосочки.
- Точечная сыпь на красной отекшей коже. Особенно густо сыпь расположена в складках кожи и на сгибах конечностей.
- Белый носогубный треугольник.
- Шелушение кожи после начала выздоровления. На ладонях и ступнях она сходит полосами, а в остальных местах – мелкими чешуйками.
При осмотре больного врач надавливает пальцем на сыпь. Она при этом исчезает, а потом появляется снова. Для скарлатины характерно наличие высокой (от 38.5 до 41°С) температуры.
Начало заболевания отличается коварством, его часто принимают за обычное простудное заболевание или катаральный фарингит: небольшой субфебрилитет, бледность лица, адинамия, покраснение зева и легкий насморк — симптомы, не могущие в дебютной стадии указывать на возникновение весьма серьезного по своим последствиям заболевания. Однако вскоре с появлением дифтерийных пленок общее состояние больного резко ухудшается, повышается температура тела до 38-39°С, изменяется голос, который становится тусклым, невыразительным, почти шипящим, появляется кашель, дыхание приобретает шумный, а при нарастании стеноза гортани — и стридорозный характер, что свидетельствует о наступившем крупе гортани.
В клиническом течении дифтерии гортани можно различить три стадии:
- стадия дисфонии, характеризующаяся охриплостью голоса, сухим вначале лающим кашлем; через 1-2 дня дисфония завершается полной афонией;
- диспноэтическая стадия, признаки которой наступают уже в середине стадии дисфонии и уже на 3-4-й день доминируют в клиническом течении заболевания — появляется шумное стридорозное дыхание, учащаются приступы спазма гортани с явлениями удушья инспираторного характера; последнее проявляется втяжением на вдохе над груд и иной и надключичных ямок, межреберий; в общем состоянии больного преобладают признаки гипоксии, лицо приобретает землистый оттенок, губы и носогубныи треугольник цианотичны, дыхание частое, поверхностное, пульс частый и нитевидный, тоны сердца ослаблены и глухие, могущие свидетельствовать о возникновении токсического миокардита; ребенок лежит в кровати с запрокинутой головой (явления менингизма), проявляет двигательное беспокойство, взгляд потухший, блуждающий; конечности холодные, тело покрыто холодным потом;
- терминальная стадия характеризуется выраженным гипоксическим токсическим синдромом, проявляющимся поражением сосудодвигательного и дыхательного центров; если заболевание достигло этой стадии, то любое медикаментозное, а также кислородное лечение не приносит улучшения состояния больного, который в итоге погибает от паралича бульбарных центров.
При ларингоскопии в стадии дебюта заболевания выявляются диффузная гиперемия и отечность слизистой оболочки, которая покрыта легким беловатым налетом, в дальнейшем преобразующимся в грязно-серые или зеленые пленки, как уже отмечалось выше, плотно спаянные с подлежащими тканями. При попытке их удаления под ними выявляются язвы и мелкоточечные кровоизлияния (симптом «кровавой росы»). Эти псевдомембранозные налеты могут распространяться книзу в подскладочное пространство и далее на слизистую оболочку трахеи. В некоторых случаях выявляется отек преддверия гортани, который скрывает картину дифтерии подскладочного пространства и трахеи.
Осложнения дифтерии гортани: бронхомневмония, абсцес и перихондрит гортани, последифтерийный полиневрит (паралич мягкого неба, экстраокулярных мышц, нарушения аккомодации, параличи конечностей).
Лечение при подозрении на дифтерию гортани является срочным и комплексным, проводится в специализированном стационаре для инфекционных больных. Оно включает в себя следующие мероприятия:
- назначают большие дозы противодифтерийной антитоксической сыворотки (3000 АЕ/кг) как внутримышечно, так и подкожно по модифицированному способу А.М. Безредки, одновременно применяют антигистаминные препараты (супрастин, диазолин и др.);
- назначают антибиотики в комбинации с гидрокортизоном для профилактики пневмонии, токсического отека легких и вторичных осложнений;
- назначают также сердечные и дыхательные аналептики, витамин В12 и кокарбоксилазу для предотвращения токсического поражения жизненно важных центров и дифтерийных полиневритов;
- проводят интенсивную детоксикационную терапию;
- для предотвращения рефлекторных спазмов гортани назначают барбитураты (фенобарбитал) в малых дозах, часто;
- проводят ингаляции и инстилляции в гортань протеолитических ферментов, гидрокортизона, щелочно-масляных растворов, антибиотиков, адреналина, эфедрина;
- маленьких детей помещают в кислородную камеру, детям старшего возраста назначают масочную кислородо- или карбогенотерапию;
- при возникновении обструкционной асфиксии проводят прямую ларингоскопию с аспирацией ложных мембран, загустевшей слизи;
- при возникновении явлений асфиксии не следует надеется на улучшение дыхания и откладывать производство трахеотомии, поскольку дыхательная обструкция гортани может наступить мгновенно, и тогда все вмешательства по реабилитации дыхания могут оказаться запоздалыми.
Профилактика дифтерии гортани заключается в проведении следующих мероприятий:
- обязательная вакцинация всех детей противодифтерийной вакциной;
- учет носителей возбудителя дифтерии и недопущение их к работе в детских учреждениях;
- проведение бактериологического обследования на возбудителя дифтерии всех лиц, поступающих на работу в детские коллективы, детские и взрослые психоневрологические стационары;
- проведение в очаге дифтерии заключительной дезинфекции и др.
Прогноз при дифтерии гортани серьезен, особенно у детей младше 2 лет, у которых инфекция часто распространяется на трахею и бронхи, вызывая тяжелые формы дифтерийной бронхопневмонии. При гипертоксических формах даже у детей старшего возраста и взрослых прогноз остается осторожным.
Дифтерия относится к инфекционным болезням бактериальной природы. Она может поражать респираторный тракт, а также ротоглотку, кожные покровы и половые органы. Учитывая тот факт, что инфекция разносится по воздуху, дифтерия может быть очень заразной. Особенно это опасно для коллективов с массовым скоплением людей. Возбудитель дифтерии – бактерия Леффлера. Внешне она напоминает гантели, ведь на концах палочек располагается волютин.
Различают основные два вида микробов и несколько их разновидностей. Опасность микробов заключается в выделении токсических веществ сильного действия, из-за чего состояние человека быстро ухудшается.
Токсичность дифтерийной палочки по своей силе уступает только возбудителю столбняка и ботулизма.
- достаточно «живучие», могут сохраняться в пыли месяц и более;
- не боятся низкой температуры;
- гибнут, если в течении 10 минут действовать на них температурой выше 60 градусов;
- погибают под воздействием УФО и химических дезсредств.
Заметим, что не все бактерии вызывают заболевания, а только те, которые способны выделять токсин. Заболеть можно от больных людей и носителей. Особенно опасны люди со скрытым течением патологии. Чтобы не заболеть дифтерией, нужно для личной гигиены использовать только свои средства, регулярно мыть руки, поддерживать чистоту посуды и предметов быта. Не стоит забывать, что микробы могут размножаться в пищевых продуктах, например, кондитерских изделиях, что может стать причиной заражения.
Люди очень восприимчивы к возбудителю, поэтому нужно быть крайне осторожными при общении или контакте с заболевшим человеком. После перенесенной болезни вырабатывается иммунитет, который частично защищает от повторного заболевания. Это значит, дифтерия развивается, но симптомы ее не такие тяжелые.
Дети годовалого возраста защищены антителами, которые были переданы от матери. Причины дифтерии заключаются в инфицировании организма токсиновыделяющим видом бактерии. Казалось бы, болезнь должна быть распространена практически повсеместно, но этого нет. Дело в том, что в раннем возрасте проводится вакцинация детей, что позволяет выработать стойкий иммунитет против патологии.
Существует классификация болезни. Различают несколько форм патологии:
- с поражением ротоглотки;
- круп (локализованный, распространенный);
- с поражением кожных покровов, глаз и носа;
- сочетанное поражение.
Симптомы дифтерии могут иметь разную степень выраженности, поэтому бывает субтоксическая, гипертоксическая и токсическая дифтерия. Большая часть случаев представлена ограниченной формой, но встречаются случаи распространенного поражения.
Дифтерия у взрослых и детей проявляется:
- острым ухудшением состояния;
- фебрильной лихорадкой на протяжении 2-3 суток;
- головной болью;
- бледностью кожи;
- учащенным сердцебиением;
- болью в горле.
Пленки на миндалинах можно увидеть уже на вторые сутки. Они становятся плотным с перламутровым оттенком и тяжело снимаются с поверхности. Если попытаться снять налет, остается кровоточащая рана, а на следующий день вновь появится пленка на этом месте.
Дифтерия ротоглотки зачастую протекает как ограниченное поражение. У третьей части больных пленки плотные, в остальных случаях – легко снимаются. При нормальном течении болезни дифтерия ротоглотки уже на 5 сутки приобретает рыхлый налет без кровоточивости слизистой.
Дифтерия ротоглотки характеризуется воспалением, поэтому близко расположенные лимфоузлы несколько увеличиваются в размере и при прощупывании становятся чувствительными. Лимфоузлы могут увеличиваться с одной или обеих сторон.
Ограниченная дифтерия глотки протекает легче остальных форм. Температура может быть нормальной или повышаться до 37,5 градусов. Общее состояние мало изменяется, а слизистая зева становится гиперемированной и появляется боль при глотании.
Распространенная дифтерия ротоглотки встречается в 10% случаев. Для такой формы характерно субтоксическое течение:
- более выраженная интоксикация;
- налеты на миндалинах, зеве;
- фебрильная лихорадка;
- интенсивная боль в зеве;
- отечность шеи;
- увеличение и болезненность лимфоузлов.
В наше время значительно чаще диагностируется токсическая дифтерия.
Гипертоксическая дифтерия ротоглотки отмечаетсяв основном у ослабленных людей с иммунодефицитом (СПИД), при декомпенсированном диабете, аутоиммунных болезнях, циррозе и алкоголизме.
Осложнения дифтерии зависят от тяжести болезни, ее формы и ответственности людей к лечению. Если вовремя не обратиться к врачу, развиваются тяжелые осложнения, справиться с которыми довольно трудно.
Одним из таких осложнений является дифтерийный круп. Он может быть в ограниченной форме, когда у человека поражается только гортань или глотка, или приобретать распространенную форму. В таком случае диагностируется дифтерия глотки с поражением трахеи и бронхов. Все чаще болезнь наблюдается у взрослых.
Выраженная интоксикация для крупа не характерна, из-за чего человек может думать, что состояние его не столь тяжелое и досидеться до удушья.
Развивается круп несколькими стадиями, которые сменяют друг друга:
- дисфоническая – характеризуется появлением грубого кашля, напоминающего лай собаки. Человек замечает осиплость голоса, которая длится около недели. Отметим, что дифтерия у детей развивается в два раза быстрее, поэтому затягивать с визитом к врачу не стоит;
- стенотическая – проявляется беззвучностью голоса, ведь голосовые связки сужаются и становятся практически неподвижными. Кашель тоже становится беззвучным и продолжается до 3 суток. Уже на этой стадии человек становится испуганным и беспокойным, так как общее состояние, казалось бы, не страдает, а с горлом что-то не то, да и дыхание становится затрудненным. Вдохнуть человеку тяжело, поэтому при осмотре отмечается втяжение межреберных промежутков;
- асфиксическая – отличается тяжелой одышкой, дыхание становится частым. Человек не может глубоко вдохнуть. Постепенно сужаются респираторные пути, и человек задыхается.
Кроме того, осложнения дифтерии могут выражаться развитием инфекционно-токсического шока, поражением почек и надпочечников. Тяжелые осложнения развиваются из-за выработки токсина возбудителем, поражающего внутренние органы.
Затрудненное дыхание приводит к кислородному голоданию органов. Особенно остро на гипоксию реагирует головной мозг.
У человека появляются головокружения, головная боль, сонливость, затем наблюдается эйфория, возбужденность, которая может резко смениться заторможенностью. В конечном итоге человек начинает терять сознание вплоть до развития комы.
Со стороны сердечно-сосудистой системы возможно возникновение миокардита с нарушением ритма сердца.
Дифтерия у детей более опасна, ведь дыхательные пути у них значительно уже, поэтому удушье развивается быстрее.
Заболевание дифтерия должно быть диагностировано как можно раньше, ведь осложнения настолько тяжелые и быстро развиваются, что не всегда удается вовремя оказать медицинскую помощь. При появлении боли в горле, повышении температуры, налетов в горле или на кожных покровах следует немедленно начать лечение.
На приеме врач опрашивает симптомы, которые беспокоят пациента, а также узнает особенности их появления и прогрессирования. Заподозрив заболевание, врач направляет человека на лабораторную диагностику. У пациента берут кровь из вены для проведения клинического и биохимического анализов. По результатам можно судить о типе возбудителя, который циркулирует в организме (вирусы или бактерии), а также проанализировать функцию внутренних органов.
Чтобы узнать более точно, какой возбудитель стал причиной болезни, назначается ПЦР (исследование крови). Специфическая диагностика проводится с изучением мазков из зева, кожи или половых органов, взятых с пораженной поверхности. Бактериологическое исследование дает возможность определить тип патогенных микроорганизмов и их устойчивость к антибактериальным препаратам. Бакпосев нужно провести не позднее, чем через 2 часа от момента сбора материала.
Когда подозревается дифтерия глотки, необходим осмотр зева. Для этого проводится фаринго- и ларингоскопия. Они позволяют оценить выраженность отечности, покраснения и распространенность налета. В зависимости от того, насколько тяжелая дифтерия глотки и какие органы поражены, может назначаться дополнительная консультация кардиолога, невролога или нефролога.
После подтверждения дифтерии человека изолируют, чтобы предупредить заражение окружающих, и госпитализируют в инфекционное отделение. Основным лечебным методом является подкожное или внутримышечное введение противодифтерийной сыворотки. В случае тяжелого течения болезни разрешается ее внутривенное введение. Дозы ее составляют 3000 АЕ/кг.
Дифтерия гортани у детей лечится с помощью медикаментозных средств, действие которых направлено на уменьшение выраженности интоксикации.
Если у пациента распространенная форма с поражением гортани, существует риск асфиксии. Чтобы улучшить проходимость воздуховодных путей проводится интубация трахеи, а при невозможности – трахеостомия. Асфиксия развивается мгновенно, поэтому трахеостомия проводится при появлении начальных признаков обструкции респираторных органов.
Чтобы не присоединилась вторичная инфекция, назначается антибиотикотерапия в профилактической дозе. Кроме того, в комплексном лечении применяются:
- антигистаминные препараты (Супрастин, Диазолин, Эриус, Лоратадин, Цетрин);
- гормональные средства (Преднизолон);
- сердечные и дыхательные аналептики;
- витаминотерапия;
- барбитураты (фенобарбитал).
Особое значение уделяется инстилляциям в гортань и ингаляциям с протеолитическими ферментами, гормональными, антибактериальными, сосудосуживающими средствами и щелочными растворами.
Для облегчения дыхания и насыщения органов кислородом ребенок помещается в кислородную камеру или проводится масочная кислородотерапия.
Выписывают пациентов только после подтверждения выздоровления. Это происходит путем проведения бактериологического исследования, результаты которого должны быть отрицательными.
Успех в лечении зависит от введения противодифтерийной сыворотки и формы дифтерии. Если лечение началось поздно, и дифтерия приобрела распространенную токсическую форму, шансы на выздоровления резко снижаются.
Конечно, с появлением вакцинации от дифтерии, частота случаев болезни существенно снизилась. Однако в наше время все же смертность от дифтерии регистрируется и составляет 5%.
- диспансерный контроль носителей дифтерийной палочки, ограничение их контакта с детьми (работа в детских учебных учреждениях, спортивных секциях);
- обязательное обследование на носительство перед поступлением на работу в детские учреждения;
- проведение дезинфекции в очаге выявленного заболевания;
- вакцинация. Она проводится согласно графику прививок, начиная с 3-месячного возраста. Следующие два введения – с промежутком 45 дней, затем в 18 месяцев, 6-7 лет и 14 лет. Вакцины используются комплексные, при необходимости вводятся взрослым.
Опасность болезни заключается в быстрой прогрессии, что приводит к стремительному ухудшению состояния и летальному исходу. Особенно тяжело дифтерия протекает у ребенка, поэтому родителям стоит внимательно следить за детьми, обращать внимание на дыхание, активность и температуру у ребенка.
Дифтерия – болезнь, которая приводит к острому фиброзному воспалению в результате действия токсина. Чаще всего симптомы можно наблюдать на слизистых оболочках глотки, и дыхательных путях. В настоящее время дифтерийный круп фиксируется редко. Потому что еще с семидесятых годов началась массовая иммунизация, которая проводится и по сегодняшний день.
Дифтерия гортани — опасная и неприятная болезнь, ведь шанс заразится есть у каждого. Но чаще всего ее диагностируют у детей. Бывают даже смертельные исходы, это происходит преимущественно у непривитых людей. После перенесения этой болезни не вырабатывается иммунитет, поэтому возможно повторное заражение.
а — вид при ларингоскопии; б — схема размещения пленок.
Дифтерия глотки возникает в 95% случаев от всех иных видов локализации инфекционного очага. Заражение чаще всего происходит воздушно-капельным путём или через соприкосновение с предметами, на которые попала палочка. Процент заболевших людей после контакта с инфекцией составляет не более 30%, как правило, это именно дети, так как их иммунные функции организма слабее за взрослых.
Дифтерия на сегодняшний день встречается редко, даже у детей, так как от этой инфекции производится вакцинация еще в младенческом возрасте. Последний массовый всплеск заболевания наблюдался в начале девяностых годов на территории бывшего СССР. Тогда подверглись заражению более десяти тысяч людей, преимущественно дети. Причиной эпидемии стала недостаточная изоляция больных, так как врачи рассчитывали на защищённость населения вакцинацией.
Бактерии проникают в организм через слизистые оболочки носа, горла, глаза, половых органов или порезы на кожи. В зависимости от того, куда проникла палочка, там она локализуется и размножается. Из-за этого возникают разные формы дифтерии.
В группе риска находится следующая категория людей:
- дети в возрасте от одного года до пяти лет;
- воспитанники детских домов и интернатов;
- не привитые дети;
- пациенты психоневрологических учреждений;
- беженцы и переселенцы.
К основным причинам вспышки эпидемии можно отнести:
- плохие гигиенические условия;
- снижение иммунных функций организма;
- большая скученность в одном месте;
- неполноценное питание и недостаточное медицинское обслуживание людей.
Подъем вероятности заболеваемости увеличивается в осенне-зимний период.
Дифтерия глотки, как у детей, так и взрослых может иметь разную форму:
- локализованная форма, является наиболее распространённой, встречается у 70-80% случаев, преимущественно у детей. Размножение бактерий в этом случае происходит на миндалинах. Локализованная форма имеет несколько подвидов: катаральная, пленчатая и островчатая;
- распространённая форма наблюдается у 10-15 заболевших. Дифтерийная палочка может локализоваться на твёрдом нёбе и язычке. Наблюдается ярко выраженная интоксикация, существует высокий риск осложнений;
- токсическая форма отличается сильной токсичностью. Большое количество ядов выбрасывается в кровь, за счёт чего возникают серьёзные осложнения, возможен даже летальный исход. Возникает эта форма преимущественно у детей в 20% от всех случаев. Имеет свои степени сложности, от первой до третьей. Характерные симптомы — это покрытие плёнкой миндалин и окружающих тканей. Сужается просвет в зёве, меняется голос, появляется сильная отёчность;
- гипертоксическая форма наблюдается крайне редко. В большинстве случаев эта форма приводит к летальному исходу из-за осложнений, вызванных многочисленными токсинами в крови.
- Дифтерия гортани имеет отличия от поражения глотки, иными словами его называют дифтерийным крупом. Круп также имеет свои формы:
- локализованный, в этом случае поражается только гортань, без захвата других анатомических структур и органов. Характерными симптомами является резкое сужение просвета гортани и отёчность;
- круп распространённый локализуется не только в гортани, но и захватывает трахею, приводит к сужению обоих органов;
- нисходящий круп — поражает гортань, трахею и бронхи.
Дифтерия имеет обширные симптомы, проявления их в следующем:
- повышение температуры тела до 38 градусов. Держится температура в течение всей болезни на протяжении 7-14 дней. На фоне этого симптома развивается лихорадка и озноб;
- боль в горле появляется в первые часы болезни, ощущается умеренный дискомфорт при глотании;
- миндалины увеличиваются в размерах, на их слизистой образуется серо-белая плёнка;
- увеличение в размере шейных лимфатических узлов;
- чувство нехватки воздуха;
- сухой кашель;
- в связи с интоксикацией развивается слабость, быстрая утомляемость, ломота в теле.
Если дифтерия приобретает токсическую форму, все симптомы усугубляются. Лимфатические узлы увеличиваются до размера крупного боба, становятся болезненными на ощупь. Голос становится сиплым, возникает сложность в повороте шеи открытии рта, глотании, в некоторых случаях даже дыхания.
При гипертоксическом дифтерите все симптомы выглядят слишком остро. Клинические проявления начинаются с первых часов болезни, температура повышается до сорока градусов, артериальное давление понижается, сердцебиение слабое, возникают судороги, спутанность сознания. Самая опасная форма, быстро приводящая к летальному исходу особенно у детей.
При поражении гортани возникает опасность асфиксии, особенно часто подобное проявление у детей, что приводит к удушью. Кожа у больного приобретает синюшный оттенок, чётко прослеживается нехватка кислорода. Дыхание становится прерывистым, поверхностным, глубокий вдох сделать, возможности нет. Сердцебиение очень слабое, не редки случаи потери сознания. Такое состояние требует незамедлительной медицинской помощи.
Терапия больного дифтерией проводится только в условиях изолированного стационара. Пробыть пациенту придётся в нём порядка четырёх недель, это необходимо для постоянного отслеживания состояния больного и недопущения распространения инфекции.
До момента отправления заболевшего в стационар, следует выполнять следующие рекомендации:
- поместить больного в отдельную комнату с постельным режимом;
- человек, ухаживающий за больным должен соблюдать все меры личной гигиены при контакте с ним, в том числе заходить в комнату исключительно в марлевой повязке;
- для инфицированного человека должна быт выделена отельная посуда, которую следует кипятить в течение 15 минут в содовом растворе;
- комната должна проветриваться каждые два часа;
- в помещении следует выполнять влажную уборку с раствором хлорамина дважды в день.
Всем кто контактировал с больным необходимо пройти обследование и наблюдаться в течение семи дней, на предмет отсутствия инфекции. Детей отлучают от посещения детского коллектива сроком на семь дней для недопущения разноса инфекции. Назначают мазок из носа и зёва, измеряют температуру и осматривают полость рта.
Единственным эффективным средством лечения патологии является противодифтерийная сыворотка. Препарат вводят подкожно либо внутримышечно, дозировка зависит от возраста и состояния пациента. Перед введением основной дозы, делают пробную инъекцию на переносимость, это необходимо для недопущения аллергической реакции на лошадиный белок, входящий в состав сыворотки. Действие сыворотки заключается в связывании токсинов в крови и их обезвреживании. Чем раньше будет введен медикамент, тем большая наблюдается эффективность.
Параллельно с вводом сыворотки требуется антибактериальное лечение, как правило, назначают следующие препараты:
Этот ряд антибиотиков наиболее эффективный в случаи с дифтерией. Помимо антибактериальных медикаментов, для лечения применяют ноотропные средства, чтобы улучшить работу мозга. Это могут быть ноотропил, пирацетам, луцетам. Для профилактики поздних параличей назначают глюкокортикоидные препараты, например, преднизолон. Для уменьшения воспалительного и аллергического процесса, вызванного токсинами, назначают кларитин или эбастин. Для нормализации функции нервной системы назначают витамины групп В. Раствор ацесоль ,стимулирует работу печени и ускоряет вывод токсинов из организма.
Дифтерия гортани серьёзное, инфекционное заболевание, требующее наблюдение врачей, лечения в стационаре и изоляцию от здоровых людей для недопущения эпидемии. При первых же симптомах патологии следует незамедлительно вызывать скорую помощь и начинать противодифтерийное лечение. Прогноз зависит от формы и запущенности процесса.
источник