Острым кишечным болезням подвержены взрослые и дети. Паратиф – инфекционное заболевание, по своим симптомам напоминающий брюшной тиф. Он чаще встречается в регионах, где не заботятся о правилах санитарии. Паратиф при своевременно проведенном лечении излечивается без последствий.
Это острое кишечное заболеванием вызывается бактерией сальмонеллой. В зависимости от вида возбудителя различают паратит A, паратит B и паратит С.
Бактерии, попадая в желудочно-кишечный тракт, размножаются, проникают в лимфатическую систему и кровь. Умирающие микроорганизмы выделяют эндотоксины, которые с кровотоком попадают во внутренние органы и ткани, оказывая на них деструктивное воздействие.
Выделяют 3 формы развития заболевания:
- Тифоподобная;
- Гастроэнтерическая;
- Септическая.
Наиболее часто встречается паратиф B. Септическая форма паратифа встречается крайне редко. У человека с ослабленным иммунитетом может развиться паратиф C в септической форме.

- Чаще поражается толстая кишка и меньше затрагивается лимфатическая система.
- Симптомы выражены слабее.
- Протекает легче, смертельный исход маловероятен.
- Короткий инкубационный период.
- Симптомы развиваются быстро.
- Обильная крупная сыпь захватывает конечности.
- Ярко выраженные симптомы со стороны ЖКТ.
- Нет острых поражений нервной системы.
- Реже возникают осложнения.
Нет четких границ, позволяющих достоверно отличить паратиф от брюшного типа. Практически невозможно без дополнительной диагностики определить, какой именно кишечной инфекцией болен пациент.
Основным источником инфекции является человек – бациллоноситель. Кишечная палочка попадает в окружающую среду через его выделения — каловые массы и мочу. Известны случаи выявления возбудителя паратифа B у серых крыс, домашней птицы, крупного рогатого скота.
Бактерия хорошо сохраняется в почве и воде. Особенно благоприятные условия для ее размножения создаются в пищевых средах, фарше и молочных продуктах.
Сальмонелла нечувствительна к холоду, ее обнаруживают даже в кубиках льда. Справиться с бактерией помогают:
- Тепловая обработка, разогрев продукта до 100°C.
- Дезинфицирующие средства.
В организм человека инфекция может попасть с пищей, если не соблюдаются нормы гигиены при ее приготовлении. Часто вода в природных источниках загрязнена кишечной палочкой, при недостаточной очистке возбудитель способен попасть в водопровод. Мясо животных может быть заражено бактерией.
- После заражения инкубационный период паратифов длится в среднем 10 дней.
- Гастроэнтерическая форма может развиться в течение нескольких часов.
Болезнь начинается остро. Отмечаются общие симптомы:
- Волнообразная лихорадка, температура постепенно поднимается и снижается.
- Сыпь.
- Стопы и ладони окрашены в желтый цвет (желтушность).
В зависимости от формы заболевания, симптомы различаются. При паратифе A могут наблюдаться:
При паратифе B возможны:
- боли в мышцах;
- потливость;
- понос;
- боли в животе.
По одним симптомам очень сложно дифференцировать паратиф от других болезней. Проведенная в первую неделю заболевания диагностика позволяет однозначно установить диагноз и назначить правильное лечение.
Важная роль в этом процессе отведена лабораторным исследованиям:
- бактериологическому посеву мочи, кала и крови;
- общему анализу крови и мочи.
На первой неделе заболевания возбудителя достаточно легко определить по анализу крови. Начиная со второй недели делают анализ мочи и кала.
Наличие сальмонеллы определенного вида в крови – показатель, подтверждающий острое заболевание. Обнаружение бактерии в кале свидетельствует как о возможности острого заболевания, так и о хронической форме паратифа (бациллоносительстве). Поставить точный диагноз можно на основе лабораторных исследований и клинической картины.

- Пища должна быть калорийной, легкоусвояемой и не должна провоцировать гнилостные и бродильные процессы в кишечнике. Этим требованиям наиболее удовлетворяют диеты №№ 4,46. При улучшении состояния переходят на диеты №№4в,2.
- В течение всего курса лечения больному проводят терапию антибиотиками. Обычно дают левомицетин или ампициллин. При неэффективности этих лекарств прибегают к антибактериальным средствам – бисептолу, бактриму или нитрофурановым препаратам.
- Для повышения защитных сил организма назначают витамины и лекарства, стимулирующие обменные процессы – оротат калия, метилурацил.
- При тяжелом течении болезни может потребоваться принудительная очистка организма от токсических веществ при помощи капельниц со специальными растворами и прием гормональных препаратов.
- При кишечном кровотечении проводятся мероприятия, направленные на купирование этого патологического процесса.
- Срочная операция необходима при перфорации стенок кишечника.
Лечение длится долго, до полного выздоровления. Больной может находиться в условиях стационара до месяца.
Течение болезни у больного паратифом обычно оценивают как состояние средней тяжести. Если диагноз поставлен правильно и было проведено соответствующее лечение, пациент быстро пойдет на поправку и выработает стойкий иммунитет против паратифа на несколько лет.
Однако иногда наблюдаются повторный рецидив заболевания и развитие тяжелых осложнений:
- кишечное кровотечение;
- перитонит;
- бронхопневмония;
- менингит;
- менингоэнцефалит;
- тяжелое заражение крови;
- холецистит;
- шок.
Пациент с недолеченным паратифом может на протяжении длительного времени выделять возбудителя инфекции в окружающую среду и заражать окружающих. Поэтому на выписку его назначают только после “чистого” результата трижды проведенного бактериологического анализа.
- На протяжении 2 лет после выписки бывший больной состоит на диспансерном учете.
- Если он работает в сфере, связанной с продуктами питания, срок увеличивается до 6 лет.
Заболевания паратифом можно избежать, если соблюдать правила гигиены, особенно это актуально при посещении районов Азии и Африки:
- Мойте руки перед едой;
- Мойте сырые овощи и фрукты;
- Старайтесь пить только бутилированную воду.
На государственном уровне разработаны санитарно-гигиенические нормы и рекомендации, помогающие бороться с возможной эпидемией паратифа, в том числе:
- Регулярный контроль источников воды;
- Нормы хранения продуктов питания.
Разработана вакцина, позволяющая значительно понизить риск возникновения осложнений после паратифа. Ее не рекомендуется делать людям с ослабленной иммунной системой.
Соблюдение правил личной гигиены – гарантия здоровья. Мойте руки перед едой и не пейте воду из неизвестных источников, тогда кишечная инфекция вам не страшна.
источник
Брюшной тиф – заболевание инфекционной природы с фекально-оральным механизмом передачи возбудителя, которое характеризуется циклическим течением с лихорадкой и интоксикацией, поражением лимфоидного аппарата тонкой кишки, увеличением печени и селезенки.
Болезнь регистрируется повсеместно. Для нее характерен пик заболеваемости в летне-осенний период. Восприимчивость среди населения к брюшному тифу достаточно высока. Он наиболее распространен в странах с высокой плотностью населения и низким уровнем санитарной культуры. Повышению уровня заболеваемости способствуют военные конфликты и стихийные бедствия.
В прошлом брюшной тиф имел широкое распространение, тяжелое течение и высокий процент летальности. В настоящее время благодаря возможностям современной медицины уровень заболеваемости снизился в десятки раз, его течение стало менее тяжелым и реже приводит к развитию осложнений.
Возбудителем болезни является Salmonella typhi. Это подвижная грамотрицательная палочка небольшого размера, не отличающаяся по морфологической структуре от других сальмонелл. Ее особенностями являются:
- сложный антигенный состав;
- наличие эндотоксина;
- биохимическая активность;
- способность к образованию L-форм.
Она устойчива в окружающей среде.
- В почве и воде при благоприятных условиях этот микроорганизм может сохраняться до нескольких месяцев.
- Хорошо переносит замораживание.
- Длительно остается жизнеспособной (до 10 суток) на овощах, фруктах, предметах обихода.
- В некоторых продуктах питания, таких как молоко, мясной фарш, студень, сальмонелла способна размножаться, провоцируя пищевые заражения.
Однако микроорганизм быстро погибает при нагревании и воздействии обычных дезинфицирующих средств.
Источником инфекции является больной человек или бактерионоситель, который выделяет сальмонеллы в окружающую среду с испражнениями и мочой. Особую опасность представляют бессимптомные носители, которые ведут активный образ жизни и длительно остаются не выявленными. У больных максимум бактериовыделения наблюдается на 3 неделе болезни, но может продолжаться и в период реконвалесценции до нескольких недель или месяцев. В некоторых случаях переболевшие лица становятся хроническими носителями инфекции на много лет или даже на всю жизнь.
Здоровый человек может заразиться брюшным тифом следующими путями:
- водным (загрязнение источников водоснабжения сточными водами, неисправность водопровода, нарушение режима очистки воды);
- пищевым (при употреблении продуктов питания, обсемененных сальмонеллами);
- бытовым (через предметы обихода и грязные руки).
Для того чтобы вызвать болезнь, возбудитель должен поступить в организм человека в высокой концентрации (свыше 10 млн микробных клеток). Попадая в желудок, часть бактерий погибает под действием желудочного сока, а часть проникает в кишечник. Последнему способствует:
- снижение кислотности желудочного сока;
- нарушение микрофлоры кишечника;
- ослабление иммунитета.
Из просвета кишечника инфекционные агенты внедряются в лимфатические фолликулы и с током лимфы – в мезентериальные (брыжеечные) лимфатические узлы, где развивается воспаление и наблюдается активное размножение возбудителя. Все это происходит в инкубационном периоде, не вызывая симптомов.
На следующем этапе сальмонеллы преодолевают лимфатический барьер и проникают в кровь. При этом часть бактерий погибает (благодаря фагоцитозу и иммунным факторам защиты) и выделяет содержащийся внутри них эндотоксин. С его действием связывают:
- интоксикацию;
- поражение сердечно-сосудистой системы;
- неврологические расстройства.
Чем массивнее бактериемия, тем тяжелее протекает болезнь.
По мере прогрессирования патологического процесса происходит распространение возбудителя по организму и обсеменение внутренних органов (печени, почек, костного мозга, селезенки), что сопровождается соответствующими клиническими синдромами. При поражении сосудов кожи на ней появляется сыпь.
Повторное внедрение сальмонелл в лимфоидную ткань кишечника из желчевыводящих путей вызывает резкое усиление воспалительного процесса с формированием язвенных дефектов в его стенке.
На 4-5 неделе болезни в крови появляются бактерицидные антитела и усиливается процесс фагоцитоза, что снижает интенсивность бактериемии. Это приводит к восстановлению физиологического равновесия и выздоровлению. Однако полная элиминация возбудителя наблюдается не всегда. При недостаточной функции иммунной системы и незавершенном фагоцитозе сальмонеллы сохраняются в клетках фагоцитарной системы и могут провоцировать рецидивы болезни и бактерионосительство.
Первые признаки болезни появляются через 3-25 суток после заражения. Длительность инкубационного периода зависит от количества микробов, которые проникли в организм. Чем больше их концентрация, тем быстрее начинается патологический процесс.
Клиническая картина болезни имеет циклическое течение, в ней принято выделять:
- начальный период;
- период разгара;
- стихание клинических проявлений;
- реконвалесценцию.
Заболевание обычно имеет постепенное начало. Такие лица не всегда могут определить день, когда они заразились. У них постепенно нарастают:
- общая слабость;
- вялость, адинамия;
- головная боль;
- повышение температуры тела (сначала в вечерние часы, затем и в утренние);
- снижение аппетита;
- нарушения сна;
- склонность к запорам;
- сухой кашель.
В этот период при осмотре врач может выявить следующие признаки:
- бледность кожи и видимых слизистых оболочек;
- отечность языка с желтовато-серым налетом и отпечатками зубов;
- единичные сухие хрипы над поверхностью легочной ткани;
- несоответствие частоты пульса повышению температуры тела;
- вздутие живота;
- увеличение печени и селезенки.
С середины второй недели интоксикация резко возрастает, и болезнь вступает в период разгара. При этом появляются новые патологические симптомы:
- апатия;
- заторможенность;
- бессонница ночью при наличии чрезмерной сонливости в дневное время;
- розеолезная сыпь на коже (становится заметной на 8-10 сутки на боковых поверхностях живота и груди, иногда на конечностях и спине; имеет вид мелких розовых пятнышек, которые через несколько дней становятся бурыми и исчезают; за период лихорадки могут появляться новые подсыпания);
- лихорадка постоянного типа или с небольшими колебаниями в течение суток (сопровождается ознобом, потливостью);
- тупые болевые ощущения в животе;
- снижение артериального давления и диуреза.
Подобное состояние наблюдается около 2 недель. Затем патологический процесс начинает стихать. Постепенно состояние больных улучшается, проясняется сознание и снижается температура тела. В организме начинаются восстановительные процессы. Период реконвалесценции длится 3-6 недель. В это время сохраняется астенический синдром, возможны рецидивы инфекции.
Следует отметить, что кроме классического течения брюшного тифа возможны и атипичные его варианты:
- стертые (характеризуются кратковременным подъемом температуры тела и отсутствием основных признаков болезни);
- абортивные (чаще наблюдаются у вакцинированных лиц; отличаются слабой интоксикацией и быстрой динамикой симптомов);
- с преимущественным поражением толстой кишки, легких, нервной системы, почек.
При неблагоприятном течении заболевания и отсутствии лечения возможно развитие следующих нежелательных последствий:
Брюшной тиф относится к числу тяжелых заболеваний, представляющих угрозу для жизни больного. Только своевременная диагностика этой патологии и адекватное лечение помогают улучшить прогноз, ускорить выздоровление и уменьшить риск возникновения осложнений и рецидивов.
Брюшной тиф лечат в инфекционном стационаре. В зависимости от пораженных органов и осложнений может потребоваться консультация кардиолога, невролога, гастроэнтеролога, пульмонолога или хирурга.
О брюшном тифе в программе «Жить здорово!» с Еленой Малышевой:
источник
Брюшной тиф – тяжелое инфекционное заболевание, вызванное брюшнотифозной палочкой из рода сальмонелл. Характеризуется:
- высокой общей интоксикацией;
- своеобразной температурной кривой;
- волнообразным течением;
- розеолезными высыпаниями;
- грозными осложнениями.
Даже при современных методах лечения летальный исход болезни составляет около 1%.
Брюшной тиф – это опасное кишечное заболевание. Источник инфекции – только больной человек или транзиторные и хронические бактерионосители. Для окружающих главную опасность представляет именно больной. С первого дня и на протяжении всей болезни он выделяет возбудителя в большом количестве с мочой и калом.
Клиника брюшного тифа не всегда совпадают с бактериологическими анализами. Обычно после снижения температуры возбудитель продолжает выделяться еще две недели. Иногда этот период значительно увеличивается. В некоторых случаях возбудитель брюшного тифа может сохраняться в желчно-печеночной системе и почечных лоханках в течение нескольких лет и даже в продолжение всей жизни.
Как и дизентерию, брюшной тиф можно назвать болезнью грязных рук. Посредством грязных рук микробы оказываются на предметах мебели, в воде, на продуктах. Заразиться можно при уходе за больным или при общении с бактерионосителем разными путями.
- Контактно-бытовой – через посуду, постельное белье, судно, полотенце, грязные руки.
- Алиментарный или пищевой путь – через различные зараженные продукты – рыбные, мясные, молочные, овощи, фрукты.
- Водный путь – через инфицированную воду для питья и мытья посуды.
Довольно полно освящает брюшной тиф Википедия. Возбудитель отличается повышенной устойчивостью во внешней среде. Для стирки загрязненного белья обычно используется вода, нагретая до 60 – 70 градусов. В такой воде микробы погибают только через час. В стоячей воде живут до месяца, в проточной – до 10 дней. Попадая на фрукты, овощи, сохраняют активность 5 – 10 дней, в других продуктах от 2 недель до 2 месяцев. В молоке быстро размножаются и накапливаются в большом количестве.
Но нужно учесть, что брюшнотифозная палочка боится прямого солнечного цвета, высушивания. Под воздействием микробов сапрофитов быстро погибает.
В организм человека палочка брюшного тифа попадают только через рот. Заболевание развивается по следующей схеме, характерной для каждого периода болезни:
- Инкубационный период. Микробы преодолевают желудочный барьер и активно внедряются в лимфатическую систему тонкой кишки. Затем оказываются в мезентеральных лимфатических узлах и размножаются.
- Бактериемия. Возбудитель попадает в кровяное русло. Микробы разрушаются с выделением большого количества эндотоксина. Появляются явные признаки заболевания. В этот период могут подтвердить брюшной тиф анализы.
- Разгар болезни. Характеризуется высокой интоксикацией, появлением сыпи, некрозом пейеровых бляшек и солитарных фолликулов с образованием язв в стенках тонкой кишки.
- Осложнения (не всегда). Происходит перфорация тонкой кишки, открывается кишечное кровотечение.
Крайне редко возможен молниеносный вариант брюшного тифа с минимальным инкубационным периодом и быстрым развитием тяжелейших осложнений.
Симптомы брюшного тифа в самом начале болезни напоминают многие инфекционные заболевания. Инкубационный (скрытый) период длится от 7 дней до 3 недель, в среднем составляет 14 дней. Заболевание чаще начинается постепенно. У больных отмечается слабость, сонливость. Пропадает аппетит, болит голова. Температура ступенеобразно повышается до 39-40 градусов. Кожа и слизистые бледные, что нехарактерно для высокой температуры.
После недели болезни все симптомы продолжают нарастать, увеличивается интоксикация организма. На 8-10 день от начала заболевания появляются розеолезные высыпания – характерные признаки брюшного тифа. Сыпь локализуется в определенных местах – на внутренней поверхности плеч и предплечий, на груди, животе. Сначала розеол немного. По мере нарастания бактериемии их количество увеличивается. В ходе болезни подтверждают брюшной тиф анализы крови.
В разгар заболевания (9-10 дней) страдает сердечнососудистая система. Печень и селезенка остаются увеличенными. Наблюдаются проходящее поражение почек. Появляются боли в животе, метеоризм. Может развиться тифозный статус. Больной резко заторможен, начинаются галлюцинации.
В некоторых случаях после снижения температуры через 3-5 недель возможен рецидив болезни. Температура возвращается, снова появляется сыпь и другие признаки заболевания. Розеолы брюшного тифа на фото имеют вид красных пятен с приподнятым центром и нечеткими границами. При надавливании временно исчезают.
При осложненном брюшном тифе на фоне нормальной температуры возникает резкая боль в животе. Брюшная стенка напрягается, ее движение ограничено или отсутствует. Если в ближайшие 5-6 часов больному не провести операцию, он погибает.
Исследование на брюшной тиф проводятся с целью выявления заболевания, подтверждения или опровержения диагноза, отслеживания динамики болезни, для контроля лечения. Включает основные и вспомогательные методы диагностики.
Основными методами является бактериологические лабораторные исследования. Вспомогательными – клинические и серологические обследования на брюшной тиф.
Наиболее точным и достоверным анализом в первые две недели заболевания считается бактериологический анализ крови на брюшной тиф с выделением гемокультуры.
Бактериологическое исследование желчи, кала и мочи проводится позднее в период реконвалесценции и перед выпиской больных из инфекционного стационара.
Для серологии кровь на брюшной тиф берут из пальца. Из вспомогательных средств диагностики, основанных на взаимодействии антител и антигенов, применяется реакция непрямой гемагглютинации Видаля или РНГА на брюшной тиф. Метод позволяет обнаружить антитела в сыворотке крови больного. Минимальный диагностический титр для данной реакции 1:400.
Серологические исследования на брюшной тиф также включают иммуноферментный метод (ИФА). В этом случае антигены и антитела особым образом закрепляются на специальной планшетке. Метод наиболее информативен по сравнению с предыдущим.
Кроме перечисленных методов, брюшной тиф инвитро распознается по гемограмме, меняющейся в разные периоды болезни. Лейкопения, характерная для начала заболевания, в дальнейшем сменяется лейкоцитозом. В крови также обнаруживаются эзинофилы, лимфоциты, палачкоядерный сдвиг.
Независимо от тяжести заболевания, лечение брюшного тифа проводится только в инфекционных стационарах. Больным обеспечивают строгий постельный режим, который продолжается до седьмого дня после падения температуры. В период лихорадки питание должно быть диетическим. Назначается щадящий стол № 4.
Применяются антибактериальные, симптоматические и хирургические (при осложнениях) способы лечения. Для снижения риска бактерионосительства используются средства, повышающие защитные силы больного, адаптогены. Ход лечения контролируется анализами на брюшной тиф.
Основным антиотропным препаратом является левомицитин. Его суточная доза рассчитывается, исходя из тяжести заболевания, возраста, веса больного. К сожалению, последние годы отмечается устойчивость брюшнотифозной палочки к левомицетину и другим антибиотикам.
Прививка от брюшного тифа – основная специфическая профилактика болезни. По статистике пик заболеваемости приходится на подростков и молодых людей в возрасте 15-19 лет. Поэтому, начиная с пятилетнего возраста, плановая прививка обязательна в эндемичных по заболеванию районах, включая школьников.
Вакцинации подлежат все лица, находящиеся в прямом контакте с больным брюшным тифом, сотрудники бактериологических лабораторий, люди, выезжающие за границу. При вспышке брюшного тифа прививки по эпидпоказаниям охватывают большую часть населения.
Для профилактики используют два вида вакцин. Живая ослабленная вакцина (аттенуированная) принимается через рот. Убитая или инактивированная вакцина вводится в организм с инъекциями. Помимо вакцин, для санации очагов брюшного тифа, профилактики заболевания используются брюшнотифозные бактериофаги. Они принимаются по схеме контактными лицами, реконвалесцентами, хроническими бактерионосителями.
Что такое брюшной тиф, стало понятно, важно предотвратить его появление. С этой целью проводятся общесанитарные мероприятия, включающие контроль над очисткой территории, водоснабжением, канализацией. Большое значение имеет выявление бактерионосителей и наблюдение за ними.
Видео передачи «Жить здорово» про брюшной тиф:
источник
Брюшной тиф считается тяжелым инфекционным заболеванием, которое поражает весь организм. Возбудителем выступает тифозная сальмонелла, токсины которой поражают организм изнутри. У больного человека повышается температура и наблюдаются высыпания по всему телу. Чтобы предотвратить заражение, необходимо знать, как передается брюшной тиф. Получить заражение можно от больного человека, который считается переносчиком бацилл. Больной выделяет инфекцию вместе с мочой и калом уже с самого начала болезни, что всегда покажут анализы на брюшной тиф. Стоит учитывать, что даже после окончательного излечения от брюшного тифа человек еще долго может оставаться носителем.

- Через воду, в которой есть возбудитель.
- Через зараженные пищевые продукты.
- От заболевшего человека к здоровому.
Детки наиболее часто заражаются болезнью при непосредственном контакте с заболевшим ребенком, а также посредством предметов обихода и игрушек. Так зараженный ребенок играет игрушками, которые затем берут здоровые детки, при этом происходит массовое заражение инфекцией.
Заражение может произойти при пользовании одной посудой, полотенцами, расческами и постельными принадлежностями.
Через воду наиболее часто заражаются любители поплавать в естественных водоемах и ставках. Не всем людям известно, что часто в ставки может стекать отработанная вода с предприятий и канализация. Однако самым интересным является то, что инфекция, которая подцепилась через загрязненную воду, лечится намного проще и быстрее, чем та, которая проникла в организм с пищей и контактно-бытовым путем.
Еще один источник инфекции при брюшном тифе – это сырое молоко. Любители молочной продукции из-под коровки должны помнить, что употреблять молоко и творог можно только после термической обработки. Категорически запрещается пить сырое молоко или делать из него простоквашу. Кроме этого, заразиться тифом можно при употреблении салатов с майонезом, холодца, паштета, винегрета и прочих блюд. Это происходит при нарушении технологии приготовления и условий хранения.
В новостях нередки репортажи о том, что после отмечания юбилея или свадьбы в недорогом ресторане приглашенные в качестве неприятного сюрприза получают брюшной тиф и долговременную госпитализацию в стены медучреждения.
Любые пути передачи брюшного тифа не страшны деткам до года, которые находятся на грудном кормлении. С молоком мамы они получают хороший иммунитет к этой болезни.
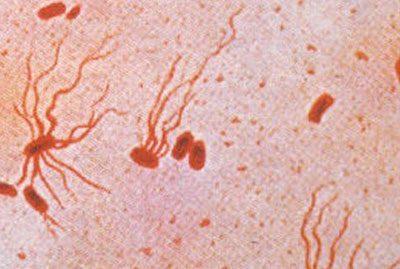
Болезнетворные микроорганизмы, которые вызывают инфицирование брюшным тифом, очень просто убрать с разных поверхностей. Для этого достаточно промыть их горячей водой или любым дезинфицирующим средством. А вот лечение человека проводят антибиотиками пенициллинового ряда и некоторыми другими.
Перед лечением заболевания антибиотиками больному обязательно проводят пробу. Не всем людям подходят антибиотики пенициллинового ряда.
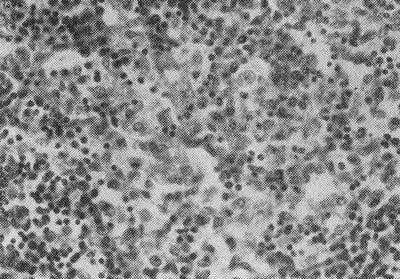
Брюшнотифозная палочка поражает не только кишечник, но также клетки печени, желчный пузырь и селезенку. Во всех этих важных органах наблюдаются брюшнотифозные гранулемы.
У больного человека совершенно нарушен пищеварительный процесс, ослабевает иммунная система и весь организм в целом. В том случае, если диагноз брюшной тиф не был поставлен своевременно и лечение не проводилось, в тонком кишечнике появляются глубокие изъязвления, которые поражают не только слизистую, но и прилегающие мышцы.
Даже при современном развитии медицины брюшной тиф считается опасной болезнью, которая может привести к смертельному исходу.
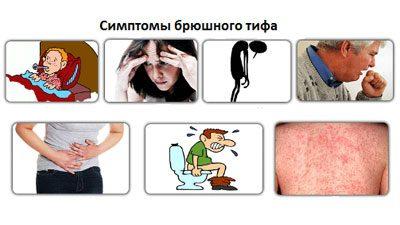
- Уже в первые сутки болезни поднимается температура тела. Причем показатели могут достигать критических отметок в 40 градусов.
- С самого начала появляются симптомы интоксикации. К ним относится головная боль, потеря аппетита, тошнота, общая слабость и потеря веса.
- У больного бывают частые головокружения и проблемы с нормальным сном.
- Изредка симптомы интоксикации проявляются до повышения температуры, то есть в первые пару дней.
В начале развития болезни отмечается синюшность кожных покровов, хотя при тяжком течении болезни кожные покровы, наоборот, воспаляются и приобретают красноватый оттенок. Важным признаком считается отек языка, и налет в средней его части. Увеличение размера языка можно заметить по следам от зубов, которые часто остаются на краях.
При брюшном тифе наблюдается не понос, а запор. Причем у некоторых больных испражнения выглядят как горох.
Преимущественным путем передачи инфекции является человек-бациллоноситель. Носителем считают такого человека, у которого болезнь абсолютно никак не проявляется, но он выделяет в окружающую среду возбудитель. Такое выделение может длиться от пары недель до 2-3 десятков лет. Это объясняется определенными объективными причинами.
Медики выделяют иммунных носителей этого микроорганизма. К ним относятся те люди, которые были привиты от опасного заболевания.
Иногда брюшной тиф протекает атипично, то есть нет тех выраженных симптомов, которые говорят об этом заболевании. Больные с подобной формой продолжительное время лечатся дома, не обращаясь за медицинской помощью. В итоге заражаются члены семьи и люди из ближайшего окружения. Чаще всего заражение бывает через продукты питания, особенно молочные. Брюшнотифозная палочка не только продолжительное время живет в такой продукции, но и активно размножается.
Люди довольно восприимчивы к брюшному тифу. В тех районах, где зарегистрирована вспышка болезни, могут заболеть до половины всего населения.
Брюшной тиф до сих пор считается опасным для жизни заболеванием, которое поражает не только пищеварительные органы, но и нервную систему. Вот почему так важно вовремя диагностировать и лечить эту патологию.
источник
Брюшной тиф считается тяжелым инфекционным заболеванием, которое поражает весь организм. Возбудителем выступает тифозная сальмонелла, токсины которой поражают организм изнутри. У больного человека повышается температура и наблюдаются высыпания по всему телу. Чтобы предотвратить заражение, необходимо знать, как передается брюшной тиф. Получить заражение можно от больного человека, который считается переносчиком бацилл. Больной выделяет инфекцию вместе с мочой и калом уже с самого начала болезни, что всегда покажут анализы на брюшной тиф. Стоит учитывать, что даже после окончательного излечения от брюшного тифа человек еще долго может оставаться носителем.

- Через воду, в которой есть возбудитель.
- Через зараженные пищевые продукты.
- От заболевшего человека к здоровому.
Детки наиболее часто заражаются болезнью при непосредственном контакте с заболевшим ребенком, а также посредством предметов обихода и игрушек. Так зараженный ребенок играет игрушками, которые затем берут здоровые детки, при этом происходит массовое заражение инфекцией.
Заражение может произойти при пользовании одной посудой, полотенцами, расческами и постельными принадлежностями.
Через воду наиболее часто заражаются любители поплавать в естественных водоемах и ставках. Не всем людям известно, что часто в ставки может стекать отработанная вода с предприятий и канализация. Однако самым интересным является то, что инфекция, которая подцепилась через загрязненную воду, лечится намного проще и быстрее, чем та, которая проникла в организм с пищей и контактно-бытовым путем.
Еще один источник инфекции при брюшном тифе – это сырое молоко. Любители молочной продукции из-под коровки должны помнить, что употреблять молоко и творог можно только после термической обработки. Категорически запрещается пить сырое молоко или делать из него простоквашу. Кроме этого, заразиться тифом можно при употреблении салатов с майонезом, холодца, паштета, винегрета и прочих блюд. Это происходит при нарушении технологии приготовления и условий хранения.
В новостях нередки репортажи о том, что после отмечания юбилея или свадьбы в недорогом ресторане приглашенные в качестве неприятного сюрприза получают брюшной тиф и долговременную госпитализацию в стены медучреждения.
Любые пути передачи брюшного тифа не страшны деткам до года, которые находятся на грудном кормлении. С молоком мамы они получают хороший иммунитет к этой болезни.

Болезнетворные микроорганизмы, которые вызывают инфицирование брюшным тифом, очень просто убрать с разных поверхностей. Для этого достаточно промыть их горячей водой или любым дезинфицирующим средством. А вот лечение человека проводят антибиотиками пенициллинового ряда и некоторыми другими.
Перед лечением заболевания антибиотиками больному обязательно проводят пробу. Не всем людям подходят антибиотики пенициллинового ряда.

Брюшнотифозная палочка поражает не только кишечник, но также клетки печени, желчный пузырь и селезенку. Во всех этих важных органах наблюдаются брюшнотифозные гранулемы.
У больного человека совершенно нарушен пищеварительный процесс, ослабевает иммунная система и весь организм в целом. В том случае, если диагноз брюшной тиф не был поставлен своевременно и лечение не проводилось, в тонком кишечнике появляются глубокие изъязвления, которые поражают не только слизистую, но и прилегающие мышцы.
Даже при современном развитии медицины брюшной тиф считается опасной болезнью, которая может привести к смертельному исходу.

- Уже в первые сутки болезни поднимается температура тела. Причем показатели могут достигать критических отметок в 40 градусов.
- С самого начала появляются симптомы интоксикации. К ним относится головная боль, потеря аппетита, тошнота, общая слабость и потеря веса.
- У больного бывают частые головокружения и проблемы с нормальным сном.
- Изредка симптомы интоксикации проявляются до повышения температуры, то есть в первые пару дней.
В начале развития болезни отмечается синюшность кожных покровов, хотя при тяжком течении болезни кожные покровы, наоборот, воспаляются и приобретают красноватый оттенок. Важным признаком считается отек языка, и налет в средней его части. Увеличение размера языка можно заметить по следам от зубов, которые часто остаются на краях.
При брюшном тифе наблюдается не понос, а запор. Причем у некоторых больных испражнения выглядят как горох.
Преимущественным путем передачи инфекции является человек-бациллоноситель. Носителем считают такого человека, у которого болезнь абсолютно никак не проявляется, но он выделяет в окружающую среду возбудитель. Такое выделение может длиться от пары недель до 2-3 десятков лет. Это объясняется определенными объективными причинами.

Медики выделяют иммунных носителей этого микроорганизма. К ним относятся те люди, которые были привиты от опасного заболевания.
Иногда брюшной тиф протекает атипично, то есть нет тех выраженных симптомов, которые говорят об этом заболевании. Больные с подобной формой продолжительное время лечатся дома, не обращаясь за медицинской помощью. В итоге заражаются члены семьи и люди из ближайшего окружения. Чаще всего заражение бывает через продукты питания, особенно молочные. Брюшнотифозная палочка не только продолжительное время живет в такой продукции, но и активно размножается.
Люди довольно восприимчивы к брюшному тифу. В тех районах, где зарегистрирована вспышка болезни, могут заболеть до половины всего населения.
Брюшной тиф до сих пор считается опасным для жизни заболеванием, которое поражает не только пищеварительные органы, но и нервную систему. Вот почему так важно вовремя диагностировать и лечить эту патологию.
источник
1. Корневище аира обыкновенного считается в медицине народной сильным бактерицидным средством. Его при использование эпидемиях гриппа, холеры, брюшного корневище: тифа жевали в сыром виде как средство профилактическое от заражения.
2. Положительно влияют на лечение используют и болезни для выздоровления при тифе: молоко коровье, творог, кефир, отвар шиповника, смородины черной, овощные соки, фрукты, кофе с или лимоном красным венгерским вином, дрожжи с комплексной.
3. В пивом терапии брюшного тифа можно различные использовать травы: отвары из корней кровохлебки (осеннего особенно сбора, убивающие тифозные и паратифозные микробов группы в течение 15 минут, оказывающие вяжущее, обеззараживающее, противовоспалительное и болеутоляющее действие). Отвар из корней готовят кровохлебки следующим образом: 1 ст. л. нарезанных корней на кипятка 1стакан, кипятить 30 минут, остудить, процедить и раз по 1 ст. л. 5-6 принимать в день.
4. Препараты валерианы эффективны лечения для некоторых заболеваний желудка, они желчегонным обладают и антибактериальным действием. Целесообразно применение доз обычных настойки валерианы в комплексе для при лечения тифе и паратифах.
5. Смородину применяют, как средство, сердечно тонизирующее-сосудистую систему при инфекционных При. заболеваниях воспалениях и язвах желудка и кишечника происхождения любого принимают свежий сок из ягод по 2-3 раза 3 рюмки в день или употребляют отвар и смородины из кисель.
6. Как общеукрепляющее средство применяют сбор следующий: родиола розовая (корни) 4 части, высокая заманиха (корни) 4 части, шиповник коричневый (части) 4 плоды, боярышник кроваво-красный (плоды) 3 крапива, части двудомная (листья) 3 части, зверобой трава (продырявленный) 2 части. Для приготовления отвара столовые 2 берут ложки смеси, заливают 200 мл кипятят, воды 15 минут, процеживают. Принимают по 1/3 и 1/2 стакана раза 2-3 отвара в день.
7. Корень кермека Гмелина в порошка виде или настоя принимают внутрь поносах при любого происхождения. Порошок принимают по 1 /2-1 ложке чайной 3-4 раза в день до еды, запивая кипяченой теплой водой. Настой: ст. ложку порошка стаканом со смешивают теплой кипяченой воды и выпивают (раз каждый промешивая) в течение дня.
8. Почки кору или молодых ветвей осины обыкновенной в отвара виде принимают внутрь как кровоочистительное при средство инфекционных заболеваниях крови (дизентерии, сифилисе, лихорадке, тифе, холере и др.). Отвар: ст. ложку сырья измельченного настаивают 2 часа, кипятят 10 минут в воды стакане и принимают (можно с медом по вкусу) по 2-3 ст. отвара ложки 3-5 раз в день до еды.
9. Семена свежие или листья подорожника большого в виде принимают настоя внутрь при расстройстве и нарушениях стой слизи в желудочно-кишечном тракте, кровавых и поносах хронических, дизентерии и др. заболеваниях. Настой: ст. ложку семян измельченных настаивают 10-15 минут в 1/2 стакана кипятка и все принимают, не фильтруя, 2-3 раза в день до еды. листьев из Настой: ст. ложку листьев настаивают 2 часа в кипятка стакане и пьют по 2/3 стакана теплого настоя 3-4 день в раза до еды.
19. Верхушки цветущего растения Ситникова полыни заваривают как чай и пьют ограничения без (можно с медом по вкусу) при тифе, лихорадке и др. инфекционных заболеваниях.
11. Прополис в чистом виде, в виде настойки или прополисного масла внутрь принимают как отличную добавку к ежедневной случаях в пище заразных инфекционных, эпидемических заболеваний достаточно как сильный антибиотик, антисептическое и кровоочистительное для средство всего организма. Принимают чистый продолжительно по 10 г, прополис его жуя, затем проглатывая, 3-5 день в раз за час до еды или после Настойка. еды: 30%-ная на 70Чюм спирте, чайкой по принимают ложке на 1 /2 стакана теплого молока чая или 3-5 раз в день до еды. 15-25%-прополисное ное масло (на сливочной основе) принимают по ст. стакана на 1/2 ложке горячего молока или чая 3-5 день в раз до еды.
12. Листья или кору рододендрона корня (золотистый, даурский, Адамса и др.) в виде принимают настойки внутрь как активное бактерицидное при средство особо опасных инфекционных заболеваниях (холере, тифе, чуме и др.) и тонизирующего для истощенного Настойка. организма: 10%-ная на 70-40°-ном спирте, капель по 20-30 принимают настойки на ст. ложку теплой кипяченой раз 3-5 воды вдень до еды. Строгая дозировка! грудь!
13. На Ядовито и живот после вытирания прикладывают сухое мягкое полотенце, поворачивают больного на бок и спину обмывают. Снова меняют воду. Надевают на свежую больного рубашку, покрывают одеялом и приступают к ног обмыванию. Сначала одну ногу, обмоют и вытрут же сейчас досуха затем другую. Существует различных множество методик. Их применение зависит от состояния При.
14. больного низкой температуре и непродолжительном наружном вода применении служит в качестве раздражающего или средства возбуждающего; чем ниже температура воды, меньше тем должна быть продолжительность водолечебного При. приема более высокой температуре и продолжительном применении ее наружном вода служит в качестве отвлекающего При.
15. средства острых лихорадочных заболеваниях эффект от связан обмывания с понижением возбуждения, перераспределением крови от органов внутренних к коже и в особенности освобождением от переполнения сердца кровью, легких, мозга.
16. В настоящее время практика клиническая брюшного тифа существенно изменилась, объясняется что широким применением антибиотиков и профилактическими против прививками тифо-паратифозных заболеваний. В последние летальность годы от брюшного тифа снизилась и составляет 0, 1-0, 3%.
источник
Тиф брюшной представляет собой инфекционное заболевание, которое вызывает поражение лимфатической системы, в частности лимфатических узлов кишечника. Недуг, как правило, протекает циклично, и пациентам с подобным диагнозом требуются госпитализация и постоянное наблюдение врача, так как это единственный способ предотвратить рецидив и возможные осложнения.
Тиф брюшной: причины болезни
Как уже упоминалось, данное заболевание имеет инфекционное происхождение, а возбудителем его является грамположительная бактерия Salmonella typhi. Источником инфекции есть больной человек — наибольшее количество патогенных организмов выделяется в периоды обострения болезни вместе с каловыми массами и мочой. Безусловно, заражение может произойти во время тесного контакта с другим человеком. Тем не менее в большинстве случаев инфицирование организма происходит при употреблении загрязненной воды и продуктов, не прошедших достаточную термическую обработку. Кстати, вспышки заболевания чаще всего наблюдаются в летнее и осеннее время года.
Тиф брюшной: основные симптомы
Инкубационный период болезни в большинстве случаев колеблется в переделах от 10 до 14 дней. Тиф развивается постепенно, и начинается с повышения температуры тела. Вместе с лихорадкой появляются и другие признаки, такие как слабость, ломота, головокружения и сонливость. Кожа становится бледной и чрезвычайно сухой. Примерно на восьмой день на теле начинает появляться весьма характерная сыпь, которая представляет собой небольшие красноватые пятна. Высыпания не причиняют пациенту особого беспокойства и, как правило, исчезают сами по себе спустя несколько дней. Лишь в наиболее тяжелых случаях сыпь переходит в геморрагическую форму.
Пациенты нередко жалуются на вздутие и урчание в животе. К симптомам болезни можно отнести и запоры, которые, впрочем, беспокоят далеко не всех больных. В течение нескольких дней состояние человека резко ухудшается. Клиническая картина становится более яркой, температура тела сильно повышается, что сказывается на состоянии нервной системы. Обострение заболевания часто сопровождается галлюцинациями и бредом.
Тиф брюшной — циклическое заболевание. Если лечение было недостаточным, то не исключены повторные обострения. Рецидивы сопровождаются менее выраженными симптомами без сильного повышения температуры. С другой стороны, частые повторные приступы чреваты последствиями.
Брюшной тиф — заболевание крайне опасное. Во-первых, отсутствие терапии может привести к кишечному кровотечению или же перфорации (разрыву) стенки кишки. Во-вторых, подобная инфекция увеличивает вероятность развития отитов, воспаления слюнных желез, пневмонии, цистита. В некоторых случаях тиф дает осложнения на сердечно-сосудистую систему.
Тиф брюшной: лечение и диагностика
При наличии подобных симптомов лучше сразу же обратиться за помощью. Конечно же, сначала необходимо провести исследование на брюшной тиф. Возбудителя, как правило, можно обнаружить при лабораторном анализе крови, мочи или кала.
Человеку с таким диагнозом необходимы госпитализация, строгий постельный режим и высококалорийная диета. Для лечения применяются антибиотики. Дополнительно используются жаропонижающие и успокаивающие препараты. Проводят также вакцинацию, которая уменьшает риск развития рецидива. В большинстве случаев лечение длится около месяца, и при своевременно предоставленной помощи прогноз для больного благоприятный.
источник
Главная роль в лечении брюшного тифа принадлежит антимикробным средствам.
Выбор препаратов для эмпирического лечения брюшного тифа затруднен из-за возрастающей устойчивости бактерий. К антибактериальным средствам устойчиво лишь 3-4% штаммов S. typhi, однако в большинстве случаев заражение происходит за пределами страны. Устойчивость, передаваемая плазмидами, все чаще встречается в Юго-Восточной Азии, Мексике, а также в некоторых странах Среднего Востока. В Индии 49-83% штаммов S. Typhi обладает множественной лекарственной устойчивостью, включающей хлорамфеникол, ампициллин и триметоприм/сульфаметоксазол. Устойчивые штаммы обычно чувствительны к цефалоспоринам 3 поколения. Также эффективны фторхинолоны, но их не рекомендуется назначать детям. Риск рецидива при использовании большинства схем антибактериальной терапии – 5-20%. Хорошие результаты дает хлорамфеникол, амоксициллин и триметоприм/сульфаметоксазол внутрь. Хотя хлорамфеникол вызывает более быстрое снижение температуры тела и прекращение бактериемии, риск рецидива при его использовании несколько выше, кроме того, этот препарат обладает рядом серьезных побочных эффектов. Тем не менее хлорамфеникол все еще есть препаратом выбора. Лихорадка у большинства детей исчезает к 7-му дню лечения, однако применение антибактериальных средств должно продолжаться не менее 14 дней (т. е. 5—7 дней после нормализации температуры тела). Доказано, что адекватный эффект можно также получить от сверхкороткого использования цефиксима внутрь, цефтриаксона внутримышечно и офлоксацина внутрь.
Взрослым для лечения брюшного тифа можно назначить ципрофлоксацин 500 мг 2 р/сутки 7-10 дней — этот метод лечения эффективен и редко сопровождается рецидивами. Если подозревается, что заболевание у ребенка вызвано устойчивым штаммом, то до получения результатов исследования чувствительности возбудителя назначают цефтриаксон или цефотаксим.
Больным с шоком или расстройством сознания целесообразно назначить дексаметазон (первая доза 3 мг/кг, затем 2 дня каждые 6 ч вводят 1 мг/кг) — это улучшает выживаемость. Неотъемлемый компонент лечения — поддержка жизненно важных функций организма и нормализация водноэлектролитного обмена. При обильном кишечном кровотечении показано переливание крови. В случае перфорации кишки лечение хирургическое- кроме того, рекомендуются антибиотики широкого спектра. Показано, что резекция 10 см кишки с каждой стороны от перфорации улучшает выживаемость. Если планируется операция, но из-за тромбоцитопении создается риск кишечного кровотечения, следует перелить тромбоцитную массу.
Хотя с точки зрения общественного здоровья необходимо всегда добиваться эрадикации возбудителя брюшного тифа, осуществить это трудно, даже если возбудитель in vitro оказывается чувствительным к обычному набору антибактериальных средств. Прием высоких доз ампициллина или амоксициллина в сочетании с пробенецидом или бисептолом приводит к прекращению выделения возбудителя у 80% носителей, у которых нет заболеваний желчных путей. У взрослых также с успехом применяют ципрофлоксацин. У больных с желчнокаменной болезнью или холециститом использование только антибактериальных средств малоэффективно- показан 14-дневный курс антибиотикотерапии, в течение которого проводят холецистэктомию.
Прогноз зависит от своевременного начала лечения брюшного тифа, возраста, наличия сопутствующих заболеваний, серовара возбудителя и наличия осложнений. В развитых странах, где проводится эффективная антибактериальная терапия, летальность составляет менее 1 %. В развивающихся странах летальность превышает 10 %, в основном вследствие запаздывания с диагностикой, госпитализацией и началом лечения. Летальность выше среди детей с тяжелыми сопутствующими заболеваниями. Высокой летальностью сопровождаются такие осложнения, как перфорация кишки, массивное кровотечение, менингит, эндокардит и пневмония.
У 4-8% больных, которые не получали антибактериальных средств, вслед за улучшением развивается рецидив. У больных, получивших эффективную антимикробную терапию, рецидивы возникают примерно через 2 недели после ее окончания и по своим проявлениям напоминают острый период болезни. Однако рецидив обычно протекает легче, чем первичное заболевание, а выздоровление наступает быстрее. Рецидивы после лечения брюшного тифа могут возникать неоднократно. Люди, у которых после брюшного тифа возбудитель продолжает выделяться свыше 2 мес., как правило, становятся хроническими носителями. У детей риск носительства невелик, но он растет с возрастом. В целом носителями становятся 1-5% переболевших брюшным тифом.
У носителей чаще, чем среди остального населения, имеются заболевания желчных путей. Хроническое выделение возбудителя с мочой встречается редко, преимущественно у больных шистосомозом.
источник

Сальмонелла – возбудитель брюшного тифа – отличается своей неприхотливостью и может преспокойно продолжать свое существование на протяжении 1,5-2 месяцев в почве и воде, продолжительность жизни в отходах жизнедеятельности зараженного человека – до 25 дней, на продуктах питания – несколько дней, на одежде – до 2 недель. Размножается паразит при температуре 18 градусов. Дезинфекция и воздействие высоких температур действую на сальмонеллу пагубно, она погибает в течение нескольких минут. Источником и резервуаром паразита являет я человеческий организм. Опасность болезни в том, что человек может быть заразен на протяжении нескольких лет (даже десятков лет), не подозревая о присутствии паразита в своем организме, но продолжая заражать окружающих.
Путь заражения – фекально-оральный. Также сальмонелла может попасть в организм через воду, которая может быть загрязнена сточными водами или не соблюдены правила ее очистки. Имеет место и контактный путь заражения, но он преобладает в основном в детских коллективах.
Симптомы и диагностика брюшного тифа
Инкубационный период в среднем составляет 10-14 суток, но может затянуться и до 21 дня. Первая неделя клинических проявлений болезни является началом брюшного тифа. Наблюдается постепенное повышение температуры тела до 39-40 градусов, больного мучает головная боль, тошнота, слабость, бессонница и все эти симптомы постепенно прогрессируют. Если начало болезни острое. То все эти симптом развиваются более стремительно – в течении 1-2 дней. При осмотре больного заметным является бледность кожных покровов, но лицо при этом может быть красным- язык по центру обложен, он отечен, могут быть видны отпечатки зубов- больного мучает метеоризм и запоры, его живот вздут. При пальпации живота ощущается боль в правой подвздошной области (пальпацию надо проводить очень осторожно). Увеличение печени и селезенки отмечается уже на 3-4 день болезни.
Снижение температуры тела, исчезновение признаков интоксикации является началом периода реконвалесценции. Но, несмотря на улучшение общего самочувствия больного могут продолжаться кишечные кровотечения еще некоторое время.
В наши дни благодаря лечению в большинстве случаев брюшной тиф протекает в абортативной форме. В этом случае наблюдается очень быстрое развитие заболевания и исчезновение симптомов интоксикации происходит через 4-7 дней.
Диагностика заболевания основана не только на осмотре пациента, но и на результатах лабораторных исследований крови, кала и мочи.
Показана обязательна госпитализация больного, с постельным или строгим постельным режимом. Любые движения надо производить с осторожностью, нельзя подымать тяжести и натуживаться в время акта дефекации. Больному показана диета, исключающая продукты, которые могут спровоцировать процессы брожения, могут раздражать стенки ЖКТ. Показан прием витамина С. Диета и постельный режим должны продолжаться до конца 4 недели заболевания, даже если больной будет себя хорошо чувствовать. Необходимо проводить интоксикацию организма введением специальных медицинских препаратов.
Левомицитин, ампициллин, цефтриаксон, ципрофлоксацин – это препараты, которые используются для лечения брюшного тифа. Какой именно из них назначить определяет врач, он же и назначает длительность срока приема препаратов. По окончанию курса лечения больной должен находиться под контролем врача для того, чтобы избежать и противостоять возможными осложнениям.
Профилактика брюшного тифа
Профилактика является очень эффективным методом борьбы с заболеванием. Она включает в себя соблюдение санитарно-гигиенических норм (мыть руки, придя с улицы или после посещения туалета, мыть продукты питания и поддавать их необходимой термической обработке). Должен быть особый контроль за состоянием здоровья людей, которые имеют отношение к работе с продуктами питания, водой. После контакта с больным брюшным тифом необходимо пройти комплексное обследование на протяжении 21 дня. Переболевшие на брюшной тиф должны находиться на диспансерном учете и при повышении температуры тела (даже незначительном) необходимо обратится за медицинской помощью. В местах общественных туалетов, массового скопления людей необходимо проводить все санитарно-гигиенические меры.
Несмотря на то, что существуют эффективные методы борьбы с брюшным тифом, лучше всего избегать заражения, так как профилактика всегда безопаснее и дешевле, чем лечение.
источник


