1.Проведение дезинфекции при брюшном тифе и паратифах строго обязательно.
2.Текущую дезинфекцию проводят с момента выявления больного до его госпитализации, у реконвалесцентов после выписки из больницы в течение 3 мес. Текущую дезинфекцию проводит лицо, ухаживающее за больным, сам реконвалесцент или бактерионоситель.
3.Текущую дезинфекцию в очаге на дому у больного бактерионосителя или реконвалесцента организует медицинский работник (врач, фельдшер) лечебного учреждения.
4.Заключительную дезинфекцию выполняют дезинфекционные станции или дезинфекционные отделы санитарно-эпидемиологических станций, в сельской местности — районные санитарно-эпидемиологические станции, сельские врачебные больницы, амбулатории.
5.Заключительную дезинфекцию в городах проводят под руководством врача- дезинфекциониста или врача-эпидемиолога, в сельской местности — под руководством врача, фельдшера или помощника эпидемиолога. Специалисты санэпидстанций, дезинфекционной станции проводят выборочный контроль качества заключительной дезинфекции в очаге брюшного тифа.
6.Заключительную дезинфекцию в городах проводят не позже 6 ч, в сельской местности -12 ч после госпитализации больного.
7.Порядок проведения и объем заключительной дезинфекции определяются врачом- дезинфекционистом или другим медицинским работником, указанным в п. 5.
8.В случае выявления больного брюшным тифом или паратифом на амбулаторно-поликлиническом приеме или в ЛПУ после изоляции больного в помещениях, где он находился, проводят заключительную дезинфекцию силами персонала данного учреждения.
Инструкция по выявлению, учету и наблюдению за носителями бактерий брюшною тифа и паратифов. Приложение № 2 к Приказу Министерства здравоохранения СССР от 02.03.89 № 139 (извлечения)
Мероприятия в отношении выявленных носителей сводятся, главным образом, к недопущению их к работе в объектах, где они могут угрожать здоровью отдельных групп населения, проведению санитарно-просветительной и другой профилактической работы по месту жительства.
Условно носители делятся на следующие категории: ОСТРЫЕ БАКТЕРИОНОСИТЕЛИ. К ним относятся лица, выделяющие бактерии до 3 мес. после перенесенного заболевания. Острыми носителями становится большое число переболевших (до 20% и более).
ХРОНИЧЕСКИЕ БАКТЕРИОНОСИТЕЛИ. Лица, выделяющие бактерии более 3 мес. после перенесенного заболевания и нередко до конца своей жизни. Они составляют не менее 3—5% переболевших. При паратифе В бактерионосительство формируется чаще, чем при брюшном тифе.
ТРАНЗИТОРНЫЕ БАКТЕРИОНОСИТЕЛИ. Такая форма носительства может возникать либо при попадании бактерий брюшного тифа и/или паратифа в кишечник человека, невосприимчивого к инфекции (вследствие перенесенного заболевания, прививок и др.), либо при малой заражающей дозе. Микробы при этом не проникают в кровь и внутренние органы и выделяются из кишечника в течение нескольких дней. Обычно у транзиторных носителей возбудителя удается выделить однократно. Наличие бактерий в желчи или моче исключает транзиторный характер носительства.
В отличие от хронических носителей эпидемиологическая роль транзиторных носителей невелика.
Установление характера и дифференцирование хронического носительства от транзиторного, как правило, возможны лишь в условиях стационара.
2. Контингенты, подлежащие обследованию на носительство
Обследования для выявления носителей тифозных и паратифоз-
ных бактерий производят с профилактической целью и по эпиде-
миологическим показаниям.
2.1. Профилактическим обследованиям подвергаются все выписавшиеся из больницы брюшнотифозные и паратифозные реконвалесценты; лица, впервые поступающие на работу на предприятия и учреждения по изготовлению, транспортировке, хранению и реализации пищевых продуктов; на транспорт, для непосредственного обслуживания и питания пассажиров, в оздоровительные, лечебные и детские учреждения для непосредственного обслуживания и питания больных, отдыхающих, детей и Др. населения; лица, поступающие на работу, связанную с доставкой питьевой воды и обслуживанием: резервуаров питьевой воды, а также поступающие на курсы ясельных сестер, в училища дошкольных работников, факультеты дошкольного воспитания, в специальные учебные заведения, готовящие работников пищевой промышленности и общественного питания, работников кооперативов по производству и реализации продуктов питания, а также лица, занимающиеся индивидуальной трудовой деятельностью, связанной с производством и реализацией пищевых продуктов (в дальнейшем эта категория лиц будет обозначаться как- «работники пищевых предприятий и лица, к ним приравненные»).
2.2. По эпидемиологическим показаниям обследованиям подвергаются:
а) лица, общавшиеся с больными в очагах брюшного тифа или
паратифов, с целью выявления источников инфекции;
б) работники пищевых предприятий и лица, к ним приравнен-
ные по решению санитарно-эпидемиологической службы.
3. Методы выявления бактерионосителей
3.1. Бактериологический метод
Единственным достоверным методом установления носительства является выделение культуры соответствующих бактерий из организма человека с помощью бактериологического исследования.
Бактериологические исследования проводят в лабораториях санитарно-эпидемиологических станций (или больниц при необходимости обследования в стационарных условиях).
Материалом для бактериологического исследования с целью выявления бактерионосителей являются испражнения, моча и желчь (дуоденальное содержимое).
Взятие испражнений и мочи для бактериологического исследования производят в лабораториях санитарно-эпидемиологических станций, в кабинетах инфекционных болезней, в медпунктах или на месте работы обследуемых, а также в больницах (санитарное обследование) или в очагах тифо- паратифозных заболеваний. Использование ректальных трубок запрещается.
Сбор желчи производят в условиях стационара или в процедурных кабинетах поликлиник с предварительной консультацией врача-терапевта.
3.2. Иммунологические (вспомогательные) методы
Серологическое исследование сыворотки крови с помощью реакции пассивной гемагглютинации с определением цистеиноустойчивых антител является сигнальным методом.
Для постановки серологических реакций берут кровь из пальца.
4. Организация работы по выявлению бактерионосителей.
4.1. Выявление бактерионосителей среди лиц, поступающих на
работу на пищевые и приравненные к ним предприятия.
Обследование поступающих на работу в указанные учреждения начинается с постановки серологической реакции пассивной гемагглютинации с цистеином. Одновременно проводится однократное бактериологическое исследование кала, при необходимости — мочи. Лица с отрицательными результатами исследований допускаются к работе. При положительном результате однократного бактериологического исследования выясняют характер носительства. При положительном результате серологических реакций проводится пятикратное исследование кала и мочи и в случае отрицательного результата — однократное исследование желчи. Все данные об исследовании должны быть занесены в личную медицинскую книжку и в амбулаторную карту.
Лица, у которых получены отрицательные результаты бактериологического исследования, допускаются к работе. При положительном результате серологического и бактериологического обследования такие лица рассматриваются как хронические носители, берутся на учет и не допускаются к работе в учреждения и на предприятия, где они могут представлять эпидемическую опасность.
4.2. Выявление бактерионосителей среди лиц, общавшихся с
больными в очагах брюшного тифа и паратифов, с целью установ-
ления источников инфекции.
В очагах брюшного тифа и паратифов у всех общавшихся с больными проводится однократное бактериологическое исследование кала и исследование сыворотки крови в реакции пассивной гемагглютинации с цистеином.
Если возбудитель был выделен однократно из кала, необходимо провести повторное исследование желчи, мочи и кала для выяснения характера бактерионосительства. Однократное бактериологическое исследование кала, мочи и желчи необходимо провести в случае положительного результата серологической реакции.
5. Мероприятия в отношении выявленных носителей
5.1. Всех выявленных хронических носителей бактерии
брюшного тифа и паратифов берут на постоянный учет (форма
364/у) на санитарно-эпидемиологических станциях независимо от
профессии.
5.2.Бактерионосители, обнаруженные среди лиц, поступающих впервые на работу на пищевые и приравненные к ним предприятия, на работу не принимаются.
5.3.Реконвалесценты, если они являются работниками пищевых и приравненных к ним предприятий, берут на постоянный учет на санитарно-эпидемиологических станциях и не допускают к основной работе в течение 1 мес., трудоустраивают на такую работу, где они не будут представлять эпидемической опасности. К концу указанного срока у них исследуется кал и моча пятикратно:
а) в случае, если через 1 мес. после выздоровления они продолжают
выделять бактерии брюшного тифа или паратифа, их переводят на
работу, не связанную с пищевыми продуктами, питьевой водой и не-
посредственным обслуживанием людей. По истечении 3 мес. после
выздоровления таких лиц подвергают тщательному бактериологичес-
кому обследованию. У них пятикратно исследуют кал и мочу с интер-
валом в 1-2 дня и однократно желчь. При отрицательном результате
обследования эти лица допускаются к работе, но на протяжении 2 лет
они подлежат ежеквартальному бактериологическому обследованию
(кал и моча однократно). К концу 2-го года после перенесенного за-
болевания у таких лиц ставят серологическую реакцию пассивной ге-
магтлютинации с цистеином. В случае положительного результата
иммунологического обследования проводят пятикратное исследова-
ние кала и мочи, а при отрицательных результатах исследования кала
и мочи — однократное исследование желчи. Лица, давшие отрица-
тельные результаты серологического и бактериологического обследо-
вания, с учета не снимаются и на протяжении всей трудовой деятель-
ности у них ежегодно двукратно исследуется кал и моча;
б) при отрицательном результате обследования эти лица допус-
каются к работе, но на протяжении последующих 2 мес. они обсле-
дуются ежемесячно (кал и моча).
К концу 3-го месяца исследуется однократно желчь.
В случае отсутствия повторных высевов эти лица обследуются в течение 2 лет ежеквартально ( кал и моча однократно) и далее по схеме, описанной выше.
Если при любом из обследований, проведенном по истечении 3 мес. после выздоровления, у таких лиц хотя бы однократно была выделена культура бактерий брюшного тифа и паратифа, они считаются хроническими носителями, отстраняются от работы и должны изменить профессию.
5.4. Бактерионосители, выявленные среди лиц, уже работающих
на пищевых и приравненных к ним предприятиях или среди лиц,
поступающих на работу на эти предприятия после окончания спе-иальных высших и средних учебных заведений, не допускаются к работе и подвергаются бактериологическому обследованию для установления характера носительства. У бактерионосителей 5-кратно бактериологически исследуются кал и моча, однократно желчь и однократно сыворотка крови в реакции пассивной гемагглютинации с определением цистеиноустойчивых антител. В случае отрицательных результатов бактериологических анализов и положительного результата серологического исследования цикл бактериологических исследований кала, мочи и желчи повторяется. Если в стационаре установлен транзиторный характер носительства (отсутствие повторных высевов), работники пищевых и приравненных к ним предприятий допускаются к работе. Впоследствии на протяжении 2 лет такие лица подлежат ежеквартальному обследованию со сдачей анализов мочи и кала, порядок обследований такой же, как и при выявлении острого носительства. Лица, у которых были повторно выделены возбудители брюшного тифа или паратифа из испражнений или хотя бы однократно из желчи и мочи, относятся к числу хронических бактерионосителей. При установлении хронического характера носительства, а также в случае отказа от стационарного обследования работники пищевых и приравненных к ним предприятий к работе не допускаются, а хронические бактерионосители должны изменить профессию.
5.5. В случае выявления носительства бактерий брюшного тифа
или паратифа у детей общеобразовательных школ и школ-интернатов таким детям разрешается посещение школ, но их не допускают
к участию в работе, связанной с приготовлением, транспортировкой и раздачей пищевых продуктов и воды.
При выявлении бактерионосительства у детей дошкольного возраста они не допускаются в детские сады и ясли и направляются в стационар для обследования и лечения, так как у детей младших возрастов бактерионосительство в подавляющем большинстве случаев бывает кратковременным. Если бактерионосительство продолжается, то решение о допуске ребенка в детское учреждение принимается эпидемиологом в зависимости от конкретных условий.
5.6.Если хроническое бактерионосительство обнаружено у одного из членов семьи работников пищевых предприятий или лиц, к ним приравненных, последние не отстраняются от основной работы и не подлежат специальному обследованию. Все мероприятия и отношении этих лиц проводятся на общих основаниях (в соответствии с изложенным в п. 6).
5.7.При переезде носителя в другой населенный пункт или район города данные о нем сообщаются в госсанэпидслужбу по новому месту жительства (пересылается копия карты наблюдения за носителем — форма 364/у).
У каждого хронического носителя бактерий определяется фаготип выделяемых им бактерий и заносится в учетную карточку (форма 364/у) для облегчения эпидемиологического анализа в случае возникновения тифо-паратифозных заболеваний, при которых данный носитель может быть заподозрен как источник инфекции.
6. Мероприятия, проводимые по месту жительства состоящих на учете бактерионосителей.
6.1. Санитарно-просветительная работа.
Каждому переболевшему брюшным тифом или паратифами вручается специальная памятка. Переболевшему и лицам, повседневно общавшимся с ним, разъясняют опасность заражения, необходимость строгого соблюдения правил личной гигиены и порядок проведения текущей дезинфекции, соблюдая при этом необходимую этику и такт.
Это мероприятие по месту жительства хронического бактерионосителя проводит сам бактерионоситель или члены его семьи Работники санэпидстанции инструктируют бактерионосителя по вопросам приготовления дезинфицирующих растворов и порядка проведения дезинфекции.
6.3. Работники санитарно-эпидемиологических станций посещают
бактерионосителя по месту его жительства не реже 1 раза в год для
контроля за проведением всех противоэпидемических мероприятий.
Вопросы, которые должны быть отработаны на практическом занятии
• расследование вспышек брюшного тифа (задачи 1, 2);
• Обоснование выбора необходимых средств и перечня противоэпидемических мероприятий в очагах брюшного тифа (задача 1,2);
• Составление плана мероприятий по профилактике брюшного тифа (задачи 1, 2);
Указанные вопросы обрабатываются при решении следующих ситуационных задач.
Дата добавления: 2015-11-26 | Просмотры: 812 | Нарушение авторских прав
источник
Значение термина Заключительная дезинфекция при брюшном тифе, паратифах, сальмонеллезе в Энциклопедии Научной Библиотеки
Заключительная дезинфекция при брюшном тифе, паратифах, сальмонеллезе — Брюшной тиф, паратифы, сальмонеллез. Единственным источником инфекции при брюшном тифе является больной человек или бактерионоситель. При паратифе В источником инфекции кроме человека могут быть домашние животные (крупный рогатый скот) или домашние птицы, а также серые крысы и домовые мыши. Возбудители брюшного тифа и паратифов выделяются из организма больного с фекалиями, мочой, реже со слюной. Все три возбудителя довольно устойчивы в окружающей среде. В почве в зависимости от структуры, влажности, температуры, рН они выживают от нескольких дней до 2 — 3 мес, фекалиях — от 1 — 3 дней до нескольких недель, воде — 2 нед и более, пищевых продуктах в зависимости от рН — до нескольких недель (в молоке и других продуктах даже могут размножаться), на предметах бытовой обстановки — от скольких часов до многих дней. При температуре 60°С погибают в течение 30 мин.
Возбудители брюшного тифа и паратифов попадают в организм человека через рот с зараженной водой и пищей. Кроме того, инфекция может передаваться через загрязненные выделениями больного руки, предметы бытовой обстановки (полотенце, посуда и др.). Определенную роль в передаче возбудителя играют мухи.
Сальмонеллезы — родственные болезни, вызываемые условно-патогенными сальмонеллами, которые длительно сохраняют жизнеспособность на предметах бытовой и производственной обстановки. В пищевых продуктах при благоприятных условиях они накапливаются в огромном количестве. В почве сальмонеллы сохраняются от нескольких недель до нескольких месяцев. Они не погибают в течение значительного времени в воде, содержащей органические вещества, на одежде, различных объектах обихода и обстановки. В комнатной пыли сальмонеллы остаются жизнеспособными до 80 дней.
Резервуаром сальмонеллезной инфекции являются не только люди, но и домашние, а также дикие животные, в том числе грызуны, птицы (утки, гуси, чайки, реже куры и индейки). Возбудители в окружающую среду выделяются с фекалиями и мочой больных людей и животных или бациллоносителей. Одним из факторов передачи сальмонеллеза могут быть яйца птиц, яичный порошок, а также плохо проваренное мясо (в том числе птицы), особенно колбасные изделия и паштеты.
Все больные брюшным тифом, паратифами и сальмонеллезом, а также при подозрении на эти заболевания подлежат обязательной госпитализации. Сроки проведения госпитализации такие же, как и при дизентерии. Заключительную дезинфекцию выполняют бригады дезинфекционных отделов СЭС или городских ДС. Порядок проведения заключительной дезинфекции такой же, как и при дизентерии, однако обязательно применение камерного обеззараживания мягких вещей.
Выделения больных (фекалии, рвортные массы) обеззараживают так же, как и при дизентерии. Мочу дезинфицируют хлорной термостойкой известью (10 г на 1 л); выдержка 5 мин. Посуду из-под выделений погружают на 1 ч в растворы: 1 % хлорамина, 1 % осветленной хлорной извести, 0,5% ДТС ГК или НГК.
Посуду для еды, освобожденную от остатков пищи, обеззараживают как и при дизентерии. Ветошь, мочалки для мытья посуды, клеенки с обеденных столов кипятят 15 мин в 2% растворе карбоната натрия или погружают в 1 % раствор хлорамина, 1 % осветленный раствор хлорной извести, 0,5% растворы ДТС ГК или НГК. Выдержка 1 ч.
Белье без следов фекального загрязнения или с видимым загрязнением, игрушки, предметы по уходу за больным, уборочный инвентарь, помещения, стены на высоту 1,5 м, предметы обстановки обеззараживают так же, как при дизентерии. Однако при применении 0,25% раствора ДТС ГК или НГК выдержку увеличивают до 1 ч.
Надворные уборные, помойные ямы и мусорные ящики орошают снаружи и изнутри одним из дезинфицирующих растворов: 10% хлорной извести, 5% ДТС ГК или НГК с нормой расхода 500 мл/м 2 ; выдержка 1 ч.
Учитывая трудность дифференциальной диагностики тифо-паратифозных заболеваний и сыпного тифа, в целях предупреждения распространения последнего при эвакуации проводят осмотр больного и лиц, находящихся в контакте с ним, на вшивость. При обнаружении вшей больного направляют в больницу (не меняя белье и одежду в очаге) и в санитарном пропускнике больницы проводят полную санитарную обработку его (см. главу V) с обработкой всех вещей в дезинфекционной камере. При обнаружении вшей у лиц, контактировавших с больным, их направляют в санитарный пропускник для соответствующей обработки.
Вирусные гепатиты. По широте и интенсивности распространения вирусные гепатиты, объединяющие этиологически различные болезни, — гепатит А, гепатит В и группу гепатитов «ни А, ни В» — занимают второе место в мире (после гриппа и острых респираторных заболеваний). Этиологические и эпидемиологические различия вирусных гепатитов вызывают необходимость дифференцированного подхода к проведению профилактических и противоэпидемических мероприятий для борьбы с ними.
При гепатите А, гепатите «ни А, ни В» с фекально-оральным механизмом передачи и при неуточненном диагнозе (инфекционный гепатит) обязательному обеззараживанию подлежат выделения, постельные принадлежности больных, занавески, ковры, игрушки, книги, а также все те предметы, которые дезинфицируют при других кишечных инфекциях.
Выделения больных (фекалии, моча, рвотные массы) засыпают хлорной термостойкой известью, ДТС ГК или НГК из расчета 200 г препарата на 1 кг выделений, перемешивают и выдерживают 1 ч. Посуду из-под выделений (горшки, судна, ведра), квачи погружают в один из дезинфицирующих растворов: 3% хлорамина, 0,5% активированного хлорамина, 3% осветленной хлорной извести, 1,5% ДТС ГК или НГК на 30 мин.
Посуду для еды с остатками пищи кипятят в 2% растворе карбоната натрия 15 мин или после освобождения от остатков пищи погружают в один из растворов: 0,5% хлорамина, 3% осветленной хлорной извести, 1% осветленной ДТС ГК или НГК на 1 ч. Белье больного (нательное, постельное), полотенца, незагрязненные выделениями, кипятят 15 мин или погружают в один из растворов: 3% хлорамина, 0,5% активированного хлорамина на 30 мин. Белье, загрязненное выделениями, сначала отстирывают в одном из названных растворов, затем погружают в аналогичные свежие растворы на 1 ч. Постельные принадлежности (подушки, матрацы, одеяла), верхнюю одежду, платья направляют для обеззараживания в дезинфекционную камеру. При отсутствии камер тщательно чистят жесткими щетками, обильно смоченными в указанных растворах.
Предметы ухода за больными (грелки, пузыри для льда, подкладные круги, клеенки и др.) двукратно протирают ветошью, смоченной в одном из выше названных растворов с последующим обмыванием водой. Помещения (полы и стены), предметы обстановки, мебель, места общего пользования орошают растворами 1 % хлорамина, 1 % осветленной хлорной извести; выдержка 1 ч.
источник
Меры в отношении источника инфекции. Каждый больной и подозрительный на заболевание брюшным тифом, паратифом А и паратифом В подлежит обязательной госпитализации в инфекционную больницу или отделение. Оставление таких больных на дому категорически запрещено.
У большинства переболевших полное выздоровление с освобождением от возбудителя наступает не тотчас по исчезновении клинических явлений, а в течение последующих 2-3 месяцев. У 3-10% из числа реконвалесцентов в этот период могут иметь место одно-, дву- и многократные рецидивы, которые протекают обычно легче и короче, чем основное заболевание.
Из числа переболевших 3-5% на многие годы, нередко пожизненно, остаются носителями возбудителя (хронические носители). В связи с этим за выписанными из больницы реконвалесцентами устанавливается диспансерное наблюдение в течение 3 месяцев с целью возможно раннего выявления рецидива. В первые 2 месяца реконвалесценты осматриваются врачом 1 раз в неделю, на 3-м месяце — 1 раз в 2 недели.
Переболевшие состоят на учете в санэпидстанции по месту жительства в течение 2 лет. Два раза в год они обследуются бактериологически. При наличии холецистита исследуется дуоденальное содержимое.
По окончании срока наблюдения в тех случаях, когда получаются только отрицательные результаты обследования, переболевшие перестают обследоваться, но списки этих лиц сохраняются на санитарно-эпидемиологической станции так длительно, насколько это возможно, на случай возникновения новых заболеваний в их окружении.
Что касается хронического брюшнотифозного (паратифозного) носительства, то следует учесть, что надежных способов его прекращения пока не существует, а потому наличие такого носителя делает ликвидацию очага относительной. В любой момент при наличии благоприятных для инфекции условий в очаге может возникнуть новое заболевание. Вот почему для таких очагов намечаются и после сдачи карты эпидемиологического обследования в нем проводятся мероприятия с целью недопущения возникновения новых заболеваний. Эти мероприятия имеют в виду прежде всего диспансеризацию переболевших и санитарное просвещение. Хронические носители брюшного тифа и паратифов берутся на учет в санитарно-эпидемиологической станции. На пищевых предприятиях и учреждениях, на водопроводе, в учреждениях общественного питания и детских учреждениях они не допускаются к работе, имеющей эпидемиологическое значение. При наличии возможностей следует постараться, чтобы им была выделена отдельная комната.
Меры в отношении окружающих лиц. Здесь имеются в виду лица, общавшиеся с больным, а также выявленные в процессе эпидемиологического обследования другие лица, не общавшиеся непосредственно с больным, но имевшие доступ к тем же продуктам питания, воде, которые потреблял заболевший в период между ориентировочными сроками заражения в домашнем очаге, в детском учреждении, школе, на предприятии общественного питания и в продуктовом магазине.
Все эти лица направляются в бактериологическую лабораторию с соответствующим сопроводительным документом, в котором указываются фамилия, имя, отчество, возраст, показание к проведению бактериологического анализа (общавшийся с больным и др.), цель обследования (на какую инфекцию, метод исследования), а также переболевание в прошлом брюшным тифом и паратифами, другими длительными лихорадочными заболеваниями, наличие заболевания печени и желчного пузыря.
Включение последних двух пунктов в направление на исследование связано с тем, что переболевшие (среди которых больше вероятность обнаружить хронического носителя) и работники пищевых предприятий, водопровода, детских и лечебных учреждений (играющие важную эпидемиологическую роль) обследуются более тщательно (троекратно кал и моча, однократно дуоденальное содержимое, реакция пассивной Vi-гемагглютинации).
Остальные общавшиеся исследуются однократно в лаборатории или в очаге.
При отсутствии в сельской местности бактериологической лаборатории и при необходимости провести значительное число исследований очень целесообразно практиковать выезды автомашины санитарно-эпидемиологической станции для одномоментного забора материала на месте. Разумеется, подобное массовое мероприятие должно быть тщательно, подготовлено участковым фельдшером.
Работники всех эпидемиологически важных категорий (а также дети, посещающие детские учреждения) отстраняются от работы (детского учреждения) до госпитализации больного, проведения дезинфекции и получения отрицательного результата бактериологического анализа.
После сдачи материала на анализ лица, общавшиеся с больным брюшным тифом или имевшие возможность заразиться через общие факторы передачи, получают троекратно брюшнотифозный бактериофаг за l,5-2 часа до приема пищи с интервалами в 5 дней в разовых дозах: от 6 месяцев до 3 лет- 10 мл, от 3 до 10 лет- 15 мл, старшим детям и взрослым — 25 мл в смеси с равным количеством 3% раствора чайной соды. За всеми этими лицами устанавливается ежедневное медицинское наблюдение в течение максимального срока инкубации, включающее опрос и термометрирование. При возникновении у них лихорадочного состояния они должны быть осмотрены врачом с одновременным взятием крови на гемокультуру для возможно более раннего выявления новых случаев заболевания.
При лихорадочном состоянии более 3 дней больные из очага с неустановленным диагнозом госпитализируются в инфекционную больницу или отделение.
Троекратное фазирование окружающих лиц повторяется после возвращения реконвалесцента из больницы.
Меры в отношении внешней среды. Это меры направлены на перерыв путей передачи инфекции. Пищевой продукт и вода, заподозренные как факторы передачи инфекции, запрещаются к употреблению и направляются на бактериологическое исследование (если, разумеется, они до этого времени сохранились).
Меры по перерыву путей передачи проводятся также в очаге. Для этого медицинский работник, заподозривший у больного тифо-паратифозное заболевание, организует с этого момента текущую дезинфекцию, которая проводится лицами, ухаживающими за больным.
Текущая дезинфекция проводится также в квартире реконвалесцента после брюшного тифа и паратифов в течение 3 месяцев после выписки из больницы и в квартире хронического носителя — постоянно. В городах эта дезинфекция организуется эпидемиологом санитарно-эпидемиологической станции или его помощником, в сельской местности — врачом или санитарным фельдшером сельской участковой больницы.
Текущая дезинфекция включает:
1) выделение больному (реконвалесценту, хроническому носителю) отдельной столовой и чайной посуды; дезинфекционную ее обработку после использования; выделение отдельного полотенца;
2) обеззараживание остатков пищи больного и его выделений (кал, моча) в условиях неканализованной уборной;
3) мытье рук с мылом перед приемом пищи и после посещения уборной;
4) сбор грязного белья в закрытую тару с последующим его обеззараживанием;
5) уничтожение мух в помещении и в местах выплода (уборная, мусоросборник), недопущение мух в помещение (засетчивание окон);
6) ежедневную влажную уборку помещения с раздельным содержанием уборочного материала для жилого помещения и уборной.
Мытье рук, являющееся наиболее важным элементом текущей дезинфекции, касается, конечно, не только больного, но и всех членов его семьи.
Каждая порция кала и мочи обрабатывается хлорной известью из расчета 200 г на 1 л выделений с экспозицией 1 час
Следует рекомендовать населению и медицинским работникам широко использовать при проведении текущей дезинфекции наиболее приемлемые способы: кипячение (посуды, белья, остатков пищи больного), вывешивание на солнце на длительное время (постели, одежды), мытье с мылом (рук, различных поверхностей).
Хорошим способом дезинфекции постельного и нательного белья является кипячение в течение 2 часов в мыльно-содовом растворе (1% мыла и 0,3% кальцинированной соды из расчета 10 л раствора на 1 кг сухого белья). Сравнительно большой расход мыла при этом способе оправдывается тем, что белье не только дезинфицируется, но и отстирывается, не остается пятен.
Помещение обрабатывают дважды в день с добавлением в горячую воду мыла или любого стирального порошка. При загрязнении пола выделениями больного их заливают раствором лизола или хлорамина.
Для уничтожения летающих мух в помещении применяют различного вида хлопушки (в том числе самодельные), липкую бумагу, отравленные приманки («мухомор», раствор хлорофоса и др.). Одновременно следует создать условия, препятствующие залету мух в помещение (сетки или марля на окна). Надворные санитарные установки обрабатывают водными эмульсиями или суспензиями ДДТ или гексахлорана. Для уничтожения личинок мух в выгребах и в твердых отбросах мусоросборников используют растворы и водные эмульсии хлорофоса, карбофоса, трихлофоса, креолина, нафтализола, полихлорпинена, а также неочищенную карболовую кислоту, зеленое масло и хлорную известь (без разведения). Однако наиболее важно при этом ликвидировать скопления мусора и нечистот, что одно может обеспечить значительное снижение численности мух.
После госпитализации больного в очаге проводится заключительная дезинфекция дезинфекторами санитарно-эпидемиологической станции, дезинфекционной станции или же сельской участковой больницы. Дезинфекция проводится согласно действующей инструкции. Следует лишь отметить, что она начинается с уничтожения мух в помещении распылением быстродействующих инсектицидов (пиретрум, флицид) с последующим сбором и сжиганием павших насекомых. Далее обрабатываются помещение и предметы обстановки, посуда, постельное и нательное белье.
Помещение обрабатывают последовательно, начиная из более отдаленных комнат (или их частей) но направлению к выходу. Сюда же выносят весь мягкий инвентарь, подлежащий обработке в камере или же другим способом. Далее обрабатывают дворовые санитарные установки.
Аналогичная обработка проводится в детском учреждении. В школе, по месту работы больного обрабатываются дворовые санитарные установки.
источник
Профилактика брюшного тифа разделяется на специфическую (вакцина против брюшного тифа) и неспецифическую (заключающуюся в предупреждении инфицирования). Прививка от брюшного тифа не входит в список обязательных (вакцинация согласно национальному календарю профилактических прививок) и выполняется только при наличии эпидемических показаний.
Вакцинация населения, а также надзор за качеством питьевой воды, взятие под контроль приготовление, реализацию и хранение пищевых продуктов т.д. проводится согласно санитарно-эпидемическим правилам: СП 3.1.1.3473-17 профилактика брюшного тифа и паратифов.
Согласно этому документу осуществляется профилактика возникновения и распространения данного заболевания на территории страны.
Брюшной тиф (БТ) является строго антропонозной инфекцией, поэтому источником брюшнотифозных сальмонелл может быть только человек. Эпидемическую опасность представляют больные БТ и бактерионосители сальмонелл.
Бактерионосительство разделяется на три категории:
- острое – развивается после перенесенного в легкой степени БТ при условии, что клиническое выздоровление произошло раньше, чем организм успел очиститься от возбудителя. Острые бактерионосители могут выделять брюшнотифозные сальмонеллы в окружающую среду с каловыми массами и мочой около трех месяцев;
- хроническое – сопровождается выделением возбудителя БТ более трех месяцев. Хроническое носительство может длиться всю жизнь. Данный тип носителей представляет наибольшую эпидемическую опасность, так как возбудитель может выделяться непостоянно, приводя к ошибкам в диагностике;
- транзиторное, сопровождающееся однократным выявлением брюшнотифозных сальмонелл в анализе кала, при условии, что у пациента отсутствуют симптомы брюшного тифа и он ранее не болел им. В анализе желчи или мочи при транзиторном носительстве, возбудитель не выявляется никогда. Транзиторное носительство характерно для вакцинированных лиц (при попадании в их организм сальмонелл) или при условии заражения малыми дозами возбудителя, недостаточной для развития инфекционного процесса.
Неспецифическая профилактика включает в себя:
- осуществление государственного контроля за качеством водоснабжения, продуктов питания (в особенности мясные и молочные продукты);
- проведение сан.просветительных работ с населением (информированность населения о путях передачи брюшного тифа, правилах личной гигиены, первых симптомах болезни и т д.);
- контроль заболеваемости и оценку необходимости проведения вакцинации населения в районах с неблагоприятной эпидемической ситуацией;
- выполнение регулярных анализов воды в водоемах;
- обследование сотрудников пищевых предприятий;
- мониторинг за выполнением сан.профилактических мер и т.д.
Личная (индивидуальная) профилактика БТ заключается в соблюдении правил личной гигиены. Запрещено употреблять термически необработанные мясные и молочные продукты, пить не фильтрованную и некипяченую воду, употреблять в пищу немытые овощи и фрукты, принимать и готовить пищу грязными руками и т.д.
Следует отметить, что отмечается прямая связь с частотой встречаемости брюшного тифа и экономической ситуацией в районе. В развитых странах с высоким уровнем жизни данное заболевание практически не регистрируется, либо встречается в виде единичных вспышек.
В странах с низким уровнем жизни, санитарии и медицинского обслуживания населения (страны Африки, некоторые районы Индии и т.д.), часто отмечаются массовые вспышки брюшного тифа.
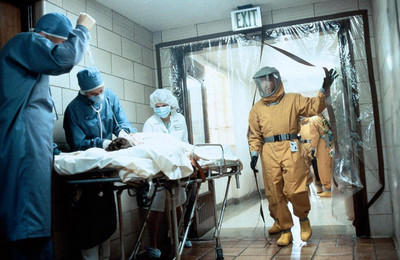
После изолирования больных в очаге проводят заключительную дезинфекцию. Все контактные лица обследуются на бактерионосительство и наблюдаются в течение 21 дня (максимальная длительность инкубационного периода для брюшного тифа).
Диспансерный учет в КИЗе (кабинет инфекционных заболеваний) по месту жительства – 3 месяца, в дальнейшем – 2 года на учете в санэпиднадзоре.
После получения допуска к работе, такие сотрудники пять лет состоят на учете в КИЗе, с проведением регулярных бактериологических обследований.
Показаниями к вакцинации от БТ являются:
- эпидемически неблагоприятная заболеваемость в районе (число больных брюшным тифом превышает 25 на 100 тысяч населения);
- выезд в районы с высоким уровнем заболеваемости БТ;
- наличие постоянных контактов с бактерионосителями.
Плановому вакцинированию подлежат лабораторные сотрудники, работающие с культурами брюшнотифозных сальмонелл, медицинский персонал кишечных инфекционных отделений, а также лица, занимающиеся утилизацией быт.отходов, ремонтом канализаций.
Вакцинация против брюшного тифа проводится в поликлинике по месту жительства. Пациент осматривается вначале терапевтом, затем инфекционистом. Прививка выполняется только при полном отсутствии противопоказаний.
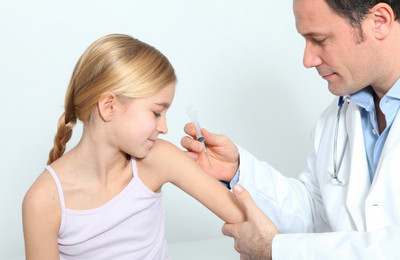
Детям старше трех лет вакцинация может проводиться вакциной Вианвак. Прививка также вводится подкожно (верхняя треть плеча). Первый раз – 0.5 миллилитров. Повторно (ревакцинация по показаниям – каждые три года) – также 0.5 миллилитров.
Противопоказаниями к вакцинации является наличие:
- патологий почек, печени, сердечно-сосудистой системы (миокардитов, гипертонии, ревматизма, сердечной недостаточности, пороков сердца и т.д.);
- эндокринных патологий;
- острых инфекционных болезней (прививка выполняется не ранее чем через 30 дней после полного выздоровления);
- БА (бронхиальная астма) и отягощенного аллергического анамнеза;
- аутоиммунных болезней;
- нарушений системы гемостаза и патологий костного мозга;
- онкологии;
- беременности.
В очагах, с целью профилактики показано трехкратное назначение средства с интервалом в три-четыре дня. Далее, при необходимости, профилактику с применением бактериофага назначают пациентам с высоким риском заражения. Длительность профилактики определяет врач – эпидемиолог. В среднем, она составляет не менее двадцати одного дня с того момента, когда был госпитализирован последний больной.
источник
Заключительная дезинфекция — это дезинфекция, которая проводится после госпитализации, выздоровления или смерти больного, то есть после удаления источника инфекции с целью полного освобождения очага от возбудителей, рассеянных больным.
Заключительную дезинфекцию проводят центры дезинфекции и стерилизации или дезинфекционные отделы территориальных центров гигиены и эпидемиологии в эпидемических очагах при следующих инфекционных заболеваниях (или при подозрении на данную инфекционную болезнь): чума, холера, возвратный тиф, эпидемический сыпной тиф, болезнь Бриля, лихорадка Ку (легочная форма), сибирская язва, вирусные геморрагические лихорадки, брюшной тиф, паратифы, сальмонеллезы, туберкулез, проказа, орнитоз (пситтакоз), дифтерия, грибковые заболевания волос, кожи и ногтей (микроспория, трихофития, руброфития, фавус).
Заключительная дезинфекция в очагах инфекционных заболеваний или при подозрении на заболевания вирусными гепатитами А и Е, полиомиелитом и другими энтеровирусными инфекциями, дизентерией, ротавирусными инфекциями, кишечным иерсиниозом, острыми кишечными инфекциями, вызванными неустановленными возбудителями, чесоткой, помимо центров дезинфекции и стерилизации, дезинфекционных отделов центров гигиены и эпидемиологии, дезинфекторов лечебных учреждений может проводиться под руководством центра дезинфекции и стерилизации, работника ЦГЭ или дезинфектора лечебного учреждения:
* медицинским персоналом лечебно-профилактических учреждений;
* медицинским персоналом детских и подростковых учреждений;
* населением в малонаселенных благоустроенных квартирах или собственных домах.
При других инфекционных заболеваниях заключительная дезинфекция проводится в зависимости от эпидемической ситуации по решению эпидемиолога территориального центра гигиены и эпидемиологии.
Заявка на заключительную дезинфекцию подается в центр дезинфекции и стерилизации или дезинфекционный отдел территориального центра гигиены и эпидемиологии в течение часа после изоляции, госпитализации больного или изменения диагноза, медицинским работником, выявившим инфекционного больного.
Заключительную дезинфекцию выполняют дезинфекционные отряды, обычно состоящие из 2-3 человек (дезинструктора и дезинфектора). Число дезинструкторов и дезинфекторов может быть увеличено в зависимости от объема работ (случаи дезинфекции в общежитиях, детских учреждениях, на производстве и т.д.). Дежурный врач или фельдшер отдела очаговой дезинфекции по получении заявки на дезинфекцию приступает к формированию дезинфекционного отряда, вручает дезинструктору отряда наряд, инструктирует его, руководствуясь инструкциями по производству заключительной дезинфекции при отдельных инфекциях, и намечает при этом общий план предстоящей работы в очаге с учетом данных, полученных от врача, сделавшего заявку на дезинфекцию.
Дезинструктор на основании полученных указаний составляет требование на дезинфекционные средства, получает их и занимается оснащением дезинфекционного отряда.
Основное оснащение дезинфекционного отряда включает: гидропульт, дезинфаль, мешочки для дезсредств, мешок для забора вещей в камеру, фонарь, тряпкодержатель, щетки для чистки вещей, тара для дезсредств, конверт для спецодежды, полотенце, мыло, щетка для мытья рук, распылитель для порошка, ведро для дезраствора, аптечка.
Дезинфекционный отряд доставляется в очаг вместе со всем дезинфекционным оснащением транспортом, предназначенным для эвакуации инфекционного больного, если для этих целей нет возможности выделить отдельную машину.
По прибытии в очаг дезинструктор определяет место для размещения верхней одежды дезотряда, надевает спецодежду, обследует очаг и выясняет все обстоятельства, обусловливающие объем и содержание дезинфекционных мероприятий, в соответствии с чем намечает план проведения заключительной дезинфекции.
Основными этапами заключительной дезинфекции в эпидемическом очаге являются:
* приготовление дезинфицирующих растворов;
* по показаниям уничтожение мух при закрытых окнах, форточках и дверях;
* обработка дезраствором двери в комнату, где находился больной, пола в комнате больного;
* обеззараживание нательного и постельного белья в дезрастворе или кипячением;
* обеззараживание остатков пищи больного с помощью дезсредств или кипячения;
* обеззараживание посуды для еды с помощью дезраствора или кипячения;
* обеззараживание выделений и посуды для выделений с помощью дезраствора или кипячения;
* обеззараживание игрушек с помощью дезраствора или кипячения;
* сбор вещей для камерной дезинфекции;
* подготовка стен и отдельных предметов к обеззараживанию;
* обеззараживание картин, статуэток и полированных вещей;
* обеззараживание стен, окон, мебели, пола;
* обеззараживание уборочного инвентаря, укладка спецодежды, мытье рук.
Кроме соблюдения указанной выше последовательности дезинфекционных действий, дезинфекцию следует начинать из более отдаленных частей комнаты и углов, последовательно переходя в направлении выхода, после чего производится дезинфекция коридоров, кухни, туалета.
Для камерной дезинфекции вещи забираются из очагов при следующих инфекционных заболеваниях: чума, холера, возвратный тиф, эпидемический сыпной тиф, болезнь Бриля, лихорадка Ку (легочная форма), сибирская язва, вирусные геморрагические лихорадки, брюшной тиф, паратифы, туберкулез, проказа, дифтерия, грибковые заболевания волос, кожи и ногтей (микроспория, трихофития, руброфития, фавус), чесотка.
Камерной дезинфекции следует подвергать вещи не только больного, но и лиц, находившихся в общении с ним. Вещи, подлежащие камерной дезинфекции, сортируют и укладывают в мешки раздельно для паро-воздушной, паровой и пароформалиновой дезинфекции. На все вещи, отправляемые в камеру, составляют квитанцию в двух экземплярах, один из которых оставляют владельцам вещей, а второй направляют в камеру вместе с вещами. Вещи, помещенные в мешки, выносят и грузят в санитарную машину тотчас после их забора. Мешки с вещами перед выносом из очага должны быть орошены снаружи дезраствором.
При работах по госпитализации и очаговой дезинфекции врачи, средний и младший медицинский персонал, контактирующие с инфекционными больными, контаминированным возбудителями материалом и помещениями, приходя на работу, должны оставлять в индивидуальных шкафах всю личную одежду, белье и обувь и надевать чистую спецодежду. При работе в очагах дезинфекционный персонал не должен пользоваться имеющимися в очаге вешалками. Снятая персоналом одежда должна храниться в специальном чехле или складываться на предварительно обеззараженное место. Работа в очагах без спецодежды запрещена. Менять халат и косынки нужно после обработки каждого очага с последующей обязательной дезинфекцией использованных халатов и косынок. После выполнения работы по ликвидации очагов паразитарных тифов персонал должен пройти санитарную обработку.
Персонал во время работы с дезинфицирующими средствами обязан носить респиратор, следить за тем, чтобы применяемые средства не попали на кожу; перед тем как снять резиновые перчатки, необходимо вымыть руки (в перчатках) с мылом, вытереть досуха и осторожно снять перчатки с рук; дезинфекционное оборудование должно храниться в специальном помещении — шкафах, чехлах, емкостях и т.д.
Заключительная дезинфекция транспорта, на котором был эвакуирован инфекционный больной, производится дезинфектором приемного отделения больницы, а транспорт, доставивший из очага вещи для камерного обеззараживания и общавшихся людей для санитарной обработки, дезинфицируется персоналом, привезшим вещи и людей.
Дезинфицирующий раствор для обработки транспорта берут той же концентрации, что и для обеззараживания в очаге. Для дезинфекции транспорта в приемном отделении стационара должны быть дезрастворы и необходимый инвентарь.
Дермантиновую обивку, чехлы из клеенки протирают ветошью, а мягкие диваны — щетками, смоченными в дезинфицирующем растворе.
Железнодорожный жесткий вагон обеззараживают так же, как и жилое помещение: пол и стены орошают из гидропульта дезинфицирующими растворами с последующей протиркой щетками или ветошью, одеяла и матрацы направляют в дезинфекционную камеру, а салфетки, занавески и постельное белье обеззараживают в дезинфицирующем растворе, после чего направляют в стирку.
В спальных мягких вагонах, салонах самолетов и каютах кораблей твердые поверхности обеззараживают орошением, мягкие дополнительно чистят щеткой или ветошью, смоченными в дезинфицирующем растворе. Применяемые для этих целей жидкости не должны быть пахучими, так как будет затруднено проветривание. В связи с тем, что хлорсодержащие препараты могут вызвать порчу металлических конструкций и приборов для обеззараживания перечисленных выше объектов рекомендуется использовать 3-5% растворы перекиси водорода или другие средства, не вызывающие коррозии металлов [5].
Не нашли то, что искали? Воспользуйтесь поиском:
источник
В условиях возникшего эпидемического очага на первое место выступает борьба с источником инфекции, т. е. раннее выявление и изоляция больных, извещение, своевременная регистрация и проведение эпидемиологического обследования. Выявленные больные подлежат обязательной госпитализации в инфекционные больницы (отделения).
До госпитализации в очаге проводится текущая дезинфекция (выделения больных обезвреживают 10% осветленным раствором хлорной извести, 5% раствором хлорамина или лизола; больному выделяют отдельную постель, посуду; посуду кипятят, в помещении проводят влажную уборку 0,5% раствором хлорамина или осветленной хлорной извести, проводят борьбу с мухами).
После госпитализации больного делают заключительную дезинфекцию влажным способом, при наличии мух — дезинсекцию. Верхнюю одежду и постельные принадлежности направляют на дезинфекцию в камеру.
Заключительной дезинфекции подлежат помещения — комната больного и места общего пользования (разбрызгивают 1% раствор хлорамина или 3% раствор лизола и т. д. и через 2 часа протирают ветошью, смоченной дезинфицирующим раствором, производят механическую уборку).
Обработке подлежат полы, стены на высоту 1,5 — 2 м. Белье лучше всего кипятить в мыльно-содовом растворе в течение 15 минут, посуду кипятят в 1 — 2% растворе питьевой соды в течение 15 минут с момента закипания.
Выделения больных засыпают сухой хлорной известью из расчета 1:5 на 2 часа. Уборные, выгребные ямы, мусорные ящики хлорируют, засыпая сухой хлорной известью или заливая хлорно-известковым молоком.
Для уничтожения мух применяется механический способ (хлопушки, мухоловки, липкая бумага) и химический — хлорофос, карбофос и др.
Выписывают реконвалесцентов, леченных антибиотиками, на 21-й день с момента установления нормальной температуры; не леченных антибиотиками — на 14-й день при условии клинического выздоровления.
С целью выявления бактерионосителей у реконвалесцентов не позже 10-го дня после выписки из больницы исследуют кал и мочу пятикратно с интервалом в 1 — 2 дня. Работники пищевых и приравненных к ним объектов до окончания этого обследования к работе не допускаются. При выявлении рецидива болезни — больного направляют в больницу.
Не переболевшие брюшным тифом после выписки из больницы подлежат диспансерному наблюдению в течение 3 месяцев с целью своевременного выявления рецидивов и бактерионосителей. Первые 2 месяца измеряют температуру раз в неделю, последний месяц — раз в 2 недели.
Бактериологическое исследование кала и мочи у реконвалесцентов проводится один раз в месяц, в конце наблюдения исследуют дуоденальное содержимое и кровь на Wi-гемагглютинацию, для чего в лабораторию направляют кровь из пальца в количестве 1 мл.
Всех переболевших брюшным тифом (кроме работников пищевых и приравненных к ним предприятий 1) в случае выделения бактерий после выписки из стационара по истечении 3 месяцев после их выздоровления подвергают тщательному бактериологическому обследованию (пятикратно кал и мочу и однократно желчь).
В случае отрицательного результата исследования к концу второго года после перенесенной болезни у них исследуют кровь на Wi-гемагглютинацию. При обнаружении положительной реакции (1:100) проводят пятикратное исследование кала, мочи и однократно желчи.
При выявлении бактерионосительства хотя бы однократного при любом обследовании по истечении 3 месяцев после выздоровления переболевших считают хроническими бактерионосителями, берут на учет (форма 30-6) в санитарно-эпидемиологической станции и по месту жительства проводят следующие мероприятия:
- санитарно-просветительную работу;
- текущую дезинфекцию;
- прививки и другие профилактические мероприятия организуются и проводятся среди членов семьи носителя и проживающих с ними в коммунальной квартире. Работники санитарно-эпидемиологической станции посещают очаг не реже 2 раз в год.
У каждого носителя определяют фаготип выделенных бактерий и заносят в учетную форму 30-6, сообщают в поликлинику, где данные заносят в амбулаторную карту.
При выезде бактерионосителя в другую местность или в другой район санитарно-эпидемиологическая станция сообщает о нем в соответствующую санитарно-эпидемиологическую станцию по новому месту жительства бактерионосителя и пересылает копию формы 30-6.
«Справочник помощника санитарного врача
и помощника эпидемиолога»,
под ред. члена-корреспондента АМН СССР
проф. Н.Н.Литвинова
источник
1. Мероприятия, направленные на источник инфекции
при обращении за медицинской помощью;
во время медицинских осмотров и при наблюдении за лицами, общавшимися с больными;
всем больным с лихорадкой невыясненного происхождения, продолжающейся более 5 дней, амбулаторно исследуют кровь бактериологическим методом с целью выделения гемокультуры.
По клиническим, эпидемическим данным и результатам лабораторных исследований, из которых наиболее важные – бактериологические и серологические.
Первичные документы учета информации о заболевании: медицинская карта амбулаторного больного (ф. 025/у); история развития ребенка (ф. 112/у), медицинская карта (ф. 026/у).
Случай заболевания регистрируется в журнале учета инфекционных заболеваний (ф. 060/у).
Экстренное извещение в ЦГЭиОЗ
Направляет врач, зарегистрировавший случай заболевания: первичное – устно по телефону в городе в течение 12 часов, на селе – в течение 24 часов после установления диагноза; окончательное – письменно, после установления окончательного диагноза.
После установления диагноза обязательна госпитализация больных: в городе – в течение 3 часов; в сельской местности – в течение 6 часов. Осуществляется транспортом скорой помощи.
В соответствии с протоколами (стандартами) обследования и лечения больных инфекционными и паразитарными болезнями, до клинического выздоровления и прекращения выделения возбудителей.
Реконвалесцентов, получавших антибиотики, выписывают из стационара не ранее, чем через 21 день, а не получавших антибиотики – не ранее, чем через 14 дней после установления нормальной температуры, при отрицательных результатах контрольных бактериологических исследований.
Изоляцию прекращают после исчезновения у пациентов клинических симптомов и получения отрицательных результатов трехкратного бактериологического исследования испражнений и мочи, однократного – желчи. Первое исследование проводят спустя 5 дней после нормализации температуры, следующие – с интервалом в 5 дней. Дуоденальное зондирование проводится при отсутствии противопоказаний, не ранее, чем через 12 дней после установления нормальной температуры.
Обнаружение при контрольно-выписном обследовании возбудителей не является противопоказанием к выписке из стационара.
Порядок допуска в организованные коллективы и на работу
«Пищевики» и к ним приравненные лица не допускаются к работе на протяжении 1-го месяца после выписки из стационара, они трудоустраивают на такую работу, где не представляют эпидемической опасности. Их берут на учет в ЦГЭиОЗ (ф. 364/у), Дальнейшая тактика излагается в п. 1.9.
Все переболевшие, независимо от профессии, подлежат диспансерному наблюдению в течение 3-х месяцев с термометрией 1 раз в неделю в течение 1-го месяца и 1 раз в 2 недели – в последующем.
При повышении у переболевшего температуры тела или ухудшении общего состояния его обследуют (общий анализ крови, бактериологическое исследование крови, испражнений, мочи). В случае установления рецидива заболевания – повторно госпитализируют.
Реконвалесценты (кроме работников пищевых предприятий) ежемесячно подвергаются однократному бактериологическому обследованию (испражнения, моча). По истечении 3-х месяцев наблюдения для выявления хронического носительства, помимо бактериологического исследования испражнений и мочи, однократно бактериологически исследуют желчь и ставят РПГА с цистеином.
Каждому переболевшему вручается памятка по поводу соблюдения гигиенического режима, порядка проведения текущей дезинфекции, профилактики заражения возбудителями брюшного тифа и паратифов.
Диспансерное наблюдение за «пищевиками» и лицами, к ним приравненными
В течение первого месяца наблюдения им пятикратно исследуют испражнения и мочу и при отрицательных результатах они допускаются к работе, но на протяжении последующих 2-х месяцев ежемесячно обследуются (испражнения и моча), а к концу 3-го месяца однократно бактериологически исследуют желчь и сыворотку крови с помощью РПГА с цистеином. При отрицательных результатах в течение 2-х лет ежеквартально их обследуют (испражнения и моча — однократно), а к концу 2-го года ставят РПГА с цистеином.
Если через месяц после выздоровления у них продолжают выделяться возбудители брюшного тифа или паратифов, их переводят на работу, условия которой не связаны с продуктами питания, питьевой водой, обслуживанием людей и обследуют для установления характера носительства. По истечении 3-х месяцев после выздоровления проводят 5-кратные исследования испражнений и мочи с интервалом в 1-2 дня и однократное – желчи. При отрицательных результатах обследования они допускаются к работе, но на протяжении 2-х лет подлежат ежеквартальному бактериологическому обследованию (испражнения и моча – однократно). К концу 2-го года после перенесенного заболевания ставят РПГА с цистеином. Если она положительная, 5-кратно исследуют испражнения и мочу, а если отрицательная – однократно желчь.
Лица, у которых результаты серологического и бактериологического исследования оказались отрицательными, с учета не снимаются; у них на протяжении всей трудовой деятельности ежегодно двукратно бактериологически исследуют испражнения и мочу.
Лица считаются хроническими носителями, если при любом их обследовании, проведенном по истечении 3-х месяцев после выздоровления, хотя бы однократно выделяется культура бактерий брюшного тифа или паратифа, такие лица отстраняются от работы и должны изменить профессию.
2. Мероприятия, направленные на механизм передачи
Проводится с момента выявления больного до его госпитализации, у реконвалесцентов – после выписки из стационара в течение 3 месяцев и в очагах хронических бактерионосителей.
Санитарно-гигиенические мероприятия: носителю (реконвалесценту) выделяют отдельные комнату (или отгороженную часть ее), а также постель, полотенца, предметы ухода, посуду для пищи и питья (хранят ее отдельно от посуды членов семьи), грязное белье также содержат и собирают отдельно от белья членов семьи. Кроме того, ограничивается число предметов, с которыми носитель может соприкасаться, соблюдаются правила личной гигиены, чистота в помещениях и в местах общего пользования. При этом используют раздельный уборочный инвентарь — для комнаты носителя и для других помещений. В летнее время в квартире систематически уничтожают мух. В квартирных очагах применяют физические и механические способы дезинфекции (стирка, глаженье, проветривание и т.д.), с использованием моюще-дезинфицирующих препаратов бытовой химии (сода, мыло). При наличии надворного туалета для обеззараживания выделений используют химические дезинфицирующие средства.
Работники санэпидслужбы инструктируют носителя и членов его семьи по вопросам проведения текущей дезинфекции.
Обязательна при каждом случае регистрации брюшного тифа или паратифа; проводит ЦДС или дезинфекционный отдел территориального ЦГЭиОЗ, непосредственно после эвакуации больного, по заявке медицинского работника, установившего диагноз, с проведением камерной дезинфекции.
Лабораторные исследования внешней среды
Необходимость исследований, их вид, объем, кратность определяется врачом-эпидемиологом, его помощником. Для бактериологического исследования, как правило, осуществляют отбор проб продуктов (остатков пищи), воды, смывов с объектов внешней среды.
3. Мероприятия, направленные на лиц, общавшихся с источником инфекции
Выявляют лиц, общавшихся с заболевшим, в его семье, на работе, в ДДУ, школе. На территориях, неблагополучных по брюшному тифу, проводят подворные обходы.
Осуществляется участковым врачом или врачом-инфекционистом и включает опрос, оценку общего состояния, осмотр кожи и слизистых, пальпацию кишечника, измерение температуры тела. Уточняются наличие симптомов заболевания и дата их возникновения.
Сбор эпидемиологического анамнеза
Выясняются время и характер общения с заболевшим, наличие или отсутствие подобных заболеваний по месту работы/учебы общавшихся, факта употребления продуктов питания и воды, которые рассматриваются как потенциальные факторы передачи.
Устанавливается на 21 день, начиная со дня изоляции больного и проведения заключительной дезинфекции – при брюшном тифе, на 14 дней – при паратифах; с обязательной термометрией 1 раз в 3 дня. Осуществляется медицинскими работниками по месту работы или жительства общавшихся. Результаты вносятся в журнал наблюдений за общавшимися, если это ребенок – в историю развития ребенка (ф.112у), либо его медицинскую карту (ф.026у); если это взрослый – в амбулаторную карту больного (ф.025у), а результаты наблюдения за работниками пищеблока – в журнал «Здоровье».
«Пищевики» и лица, к ним приравненные, отстраняются от работы до тех пор, пока при бактериологическом исследовании их не будут получены отрицательные результаты.
Прекращается прием новых и временно отсутствовавших детей в группу ДДУ, из которой изолирован больной. Запрещается перевод детей из данной группы в другие группы. Не допускается общение с детьми других групп. Запрещается участие карантинной группы в общих культурно-массовых мероприятиях. Организуются прогулки карантинной группы, исключающие общение с детьми и персоналом других групп. Получение пищи осуществляется в последнюю очередь. Все мероприятия проводятся в течение 21 дня после изоляции больного.
Назначается бактериофаг: в очаге брюшного тифа – брюшно-тифозный, а в очагах паратифов – поливалентный сальмонеллезный 3-кратно с интервалом в 3-4 дня); первый прием – после забора материала для бактериологического исследования.
Всем общавшимся с больным в очаге по месту жительства проводится однократное бактериологическое (испражнений, мочи) и серологическое (крови с помощью РПГА) исследования. Если возбудитель выделен из испражнений, то исследуют мочу и испражнения повторно, а также желчь – для выяснения характера бактерионосительства. При положительной РПГА ее проводят с цистеином, и, кроме того, однократно бактериологически исследуют испражнения, мочу, желчь.
У лиц, страдающих заболеваниями печени и желчевыводящих путей, дополнительно однократно проводят бактериологическое исследование дуоденального содержимого.
По эпидемическим показаниям кратность обследования может быть увеличена, а также расширены контингенты лиц, подлежащих обследованию.
Проводится беседа о мерах профилактики заражения возбудителями кишечных инфекций.
Холера– острая антропонозная инфекционная болезнь, характеризующаяся гастроэнтеритическими проявлениями, нарушениями водно-электролитного обмена, обезвоживанием, токсикозом, возникновением в тяжелых случаях гиповолемического шока и острой почечной недостаточности.
Этиология.Возбудителем является холерный вибрион –Vibrio cholerae.Имеет вид изогнутых палочек размерами 1,5–3,0 мкм в длину и 0,2–0,6 мкм в ширину, спор и капсул не образует. Подразделяется на 2 биовара: 1) классический –Vibrio cholerae asiaticae;2) Эль-Тор –Vibrio cholerae eltor.Существует мнение, что между биоварами нет существенных различий. Холерные вибрионы содержат соматические термостабильныеО-антигены и жгутиковые термолабильныеН-антигены. Оба биовара поО-антигену подразделяются на 3 серологических варианта: Огава, Инаба, Гикошима. На основании чувствительности к холерным фагам выделяют 8 фаговаров классического вибриона и вибриона Эль-Тор. Холерные вибрионы обладают несколькими токсическими субстанциями. При разрушении возбудителей образуется термостабильный эндотоксин. Вирулентность в значительной мере связана с продукцией термолабильного экзотоксина. По способности к продукции экзотоксина популяция холерного вибриона весьма разнородна и в ней выделяются как высокотоксигенные, так и нетоксигенные вибрионы. Для вибрионов Эль-Тор характерной является высокая вибриоциногенность, т. е., способность продуцировать вещества (вибриоцины), обладающие бактерицидными свойствами в отношении энтеробактерий. В последние годы все чаще выделяются холерные вибрионы, обладающие устойчивостью к антибиотикам.
Во внешней среде холерные вибрионы сохраняются в течение различного времени. При комнатной температуре в мясных, рыбных продуктах и на поверхности овощей возбудитель обнаруживается от 2 до 5 суток. При благоприятных температурных условиях и реакции среды холерные вибрионы в мясных и молочных продуктах не только сохраняются, но и размножаются. В условиях рассеянного дневного света при температуре 20-26С на поверхности арбузов и помидоров вибрионы Эль-Тор отмирают через 8 ч. В воде открытых водоемов возбудитель холеры способен переживать несколько месяцев. Губительное действие оказывают на вибрионов высушивание, кипячение (погибают через несколько секунд), кислая среда и дезинфицирующие средства в обычных концентрациях.
Источник инфекции – больной и вибриононоситель. Больной становится заразным с начала заболевания и наибольшее количество возбудителя выделяет в первые 4–5 дней, что связано с обильным жидким стулом. При заболевании холерой, обусловленной классическим холерным вибрионом, в подавляющем большинстве случаев (до 99%) освобождение от возбудителя наступает через 15–20 дней от начала болезни. Больные холерой Эль-Тор освобождаются от возбудителя гораздо медленнее и впоследствии переболевшие этой инфекцией могут выделять вибрионы в течение нескольких лет. При холере Эль-Тор в структуре источников инфекции количественно доминируют больные стертыми атипичными формами и здоровые вибриононосители. В прошлом при классической холере соотношение больных и вибриононосителей составляло 5:1, в настоящее время в регионах распространения холеры Эль-Тор это соотношение колеблется от 1:10 до 1:100. Активность и поздняя выявляемость больных с легкими клиническими формами и вибриононосителей существенно повышают их эпидемическую значимость как источников инфекции при холере Эль-Тор.
Инкубационный период– составляет от нескольких часов до 5 дней, чаще – 1–2 дня.
Механизм передачи – фекально-оральный.
Пути и факторы передачи.В качестве факторов передачи выступают пищевые продукты, предметы обихода и вода. Из пищевых продуктов наибольшее значение в передаче инфекции имеют изделия из рыбы, моллюски, устрицы, креветки, молоко и молочные продукты, кондитерские изделия. Бытовой фактор (предметы обихода) способствует распространению холерных вибрионов: при уходе за больным холерой; в коллективах, находящихся в неблагоприятных санитарно-гигиенических условиях (теснота, скученность, отсутствие водопровода и канализации и т.д.); среди лиц, не соблюдающих санитарно-гигиенические правила (пациенты учреждений психиатрического профиля, домов престарелых и т.д.). Водный фактор играет ведущую роль в распространении холерных вибрионов. Это определяется многими обстоятельствами, важнейшие из которых: холерные вибрионы неизбежно попадают в открытые водоемы в составе сточных жидкостей; отмечается высокая устойчивость вибрионов Эль-Тор в водной среде; происходит интенсивное загрязнение воды открытых водоемов поверхностно-активными веществами, сдвигающимирНсреды в щелочную сторону (благоприятную для вибрионов); вибрионы попадают в организм рыб, устриц, моллюсков и других обитателей водоемов, что способствует сохранению их жизнеспособности в течение длительного времени; наблюдается трансформация вибрионов вL-формы (при температуре воды ниже 18С), существенно повышающая их возможности противостояния неблагоприятным факторам окружающей среды.
Восприимчивость и иммунитет.Популяция людей характеризуется выраженной неоднородностью по восприимчивости к холере. Исход заражения зависит от состояния макроорганизма, дозы возбудителя и наличия иммунитета против этой инфекции. В наибольшей мере заболеванию подвержены лица со сниженной кислотностью желудочного сока, болеющие анацидными гастритами, отдельными формами анемии, пораженные гельминтами. Экспериментальными исследованиями показано, что инфицирующая доза (ИД50) классического холерного вибриона составляет 10 8 –10 9 микробных клеток. Предварительное введение бикарбоната натрия снижало инфицирующую дозу примерно на 10 4 –10 6 вибрионов. Восприимчивость может повыситься при быстром опорожнении желудка, что имеет место при приеме больших количеств пищи и воды. Перенесенное заболевание холерой оставляет относительный иммунитет.
Проявления эпидемического процесса.Известно 6 опустошительных пандемий классической холеры, наблюдавшихся в течение 150 лет (1816–1960 гг.). С начала 60-х годов ХХ в. пандемическое распространение получила холера Эль-Тор. Наиболее неблагополучным по заболеваемости холерой был 1991 г., в течение которого в мире было зарегистрировано более 500000 больных холерой. В последние годы заболевания холерой выявляются в 65–74 странах мира, и ежегодно заболевает примерно 143–293 тысячи больных. Летальность составляет 3,6–4,3%. Наиболее существенные эпидемиологические особенности современной холеры: 1) первичный эндемичный регион холеры Эль-Тор расположен на островах Индонезии (основной очаг классической холеры приурочен к территории Юго-Восточной Азии); 2) в распространении вибрионов Эль-Тор ведущая роль принадлежит водному фактору; 3) после заноса холеры Эль-Тор на территорию, ранее свободную от нее, эта инфекция способна «укореняться» и в течение длительного времени становиться эндемичной для данной территории.Территории риска– заболевания холерой преимущественно встречается в странах Африки, Юго-Восточной Азии, Южной Америки. В европейских странах отмечаются, в основном, завозные случаи – от 18 до 47 заболеваний в год. В Беларуси в течение многих лет завозных случаев не наблюдалось.Время риска– заболеваемость холерой Эль-Тор повышается в теплое время года, что связано с активизацией механизма передачи.Группы риска– на эндемичных территориях чаще болеют дети, так как взрослое население приобретает иммунитет в результате многократных встреч с возбудителем; при заносе возбудителя на ранее свободные от него территории в эпидемический процесс преимущественно вовлекаются лица в возрасте 20–50 лет.
Факторы риска.Недостаточный уровень гигиенических навыков и знаний, скученность, низкий уровень коммунальной благоустроенности, пребывание на эндемичной территории.
Профилактика.На основании результатов анализа эпидемиологической информации разрабатывают и ежегодно корректируют планы по профилактике заноса и распространения холеры. Их основу составляют санитарно-гигиенические мероприятия, направленные на обеспечение населения доброкачественной питьевой водой и эпидемически безопасными пищевыми продуктами. Важное место отводится созданию материально-технической базы и накоплению материальных ресурсов, необходимых для проведения противохолерных мероприятий. Проводится специальная подготовка различных категорий медицинских работников по эпидемиологии, лабораторной диагностике, клинике, лечению, патологической анатомии и мерам борьбы с холерой. Определяется порядок использования медицинских учреждений в случае появления заболеваний холерой. Ведется санитарно-просветительная работа с населением. Весь этот комплекс планируемых и проводимых мероприятий составляет основу системы санитарной охраны территории от заноса и распространения холеры.
Вакцинация против холеры, как профилактическое мероприятие, носит вспомогательный характер. При наличии обоснованных показаний прививки против холеры могут быть проведены за месяц до ожидаемого подъема заболеваемости группам населения, подверженным наибольшему риску заражения этой инфекцией (работники водопроводных, очистных сооружений, лица, занятые уборкой территории и т.д.). Корпускулярная вакцина вызывает выработку антимикробного иммунитета, холероген-анатоксин – антитоксического.
Холера как карантинная инфекция.На холеру как карантинную инфекцию распространяются Международные медико-санитарные правила. Они регламентируют порядок передачи и получения эпидемиологической информации, организацию санитарно-карантинной службы на границах, а также допустимые санитарно-ограничительные мероприятия. С целью предупреждения распространения холеры при международных сообщениях, правилами предусматриваются профилактические меры на транспортных средствах при их отправлении, во время путешествия и по прибытии в страну назначения.
Особенности эпидемиологического обследования очага холеры.Очаг холеры объявляется решением территориальной комиссии по чрезвычайным ситуациям (КЧС) по представлению территориального ЦГЭ при регистрации первого случая заболевания холерой (вибрионосительства) местного или завозного происхождения, независимо от токсигенности выделенных культур холерных вибрионов О1- и О139-серогрупп.
При регистрации бактериологически подтвержденных единичных или групповых случаев заболеваний холерой, возникших в результате заражения больного(ных) (вибрионосителя) до прибытия его в населенный пункт, по представлению территориального ЦГЭ, объявляется статус завозного очага холеры.
Общее руководство и контроль за проведением комплекса противоэпидемических мероприятий, направленных на локализацию и ликвидацию очага холеры, организует и осуществляет через медицинский штаб территориальная КЧС. Медицинский штаб, образуемый при КЧС в период эпидемического осложнения по холере, осуществляет контроль противохолерных мероприятий, проводимых лечебной, профилактической, противоэпидемической, лабораторной, административно-хозяйственной и другими службами очага в соответствии с комплексным планом по санитарной охране территории.
Границы очага холеры устанавливаются в пределах территории, определенной территориальным ЦГЭ на основании данных о распределении больных и вибрионосителей, мест обнаружения холерных вибрионов в водных объектах, а также путей распространения и факторов передачи возбудителя инфекции, и утверждаются КЧС.
Локализация и ликвидация очага холеры проводится по оперативному плану противоэпидемических мероприятий, который разрабатывает медицинский штаб и утверждает территориальная КЧС. Решение вопроса о введении режима ограничения или наложения карантина проводится решением территориальной КЧС с учетом эпидемического неблагополучия по представлению медицинского штаба КЧС.
В зависимости от сложности эпидемической обстановки (масштабов и характера очага, социально-экономических и других условий) и необходимости при этом усиления кадрами территориальных ЦГЭ, учреждений лечебно-профилактической службы очага по решению руководства управлений (комитета) и отделов здравоохранения местных исполнительных и распорядительных органов, Постановлением Министерства здравоохранения в очаг холеры могут направляться оперативные противоэпидемические бригады (ОПЭБ), санитарно-эпидемиологические отряды (СЭО), профильные (эпидемиологические и бактериологические) группы усиления, формируемые на базе территориальных ЦГЭ, областных ЦГЭ и ОЗ, Республиканского ЦГЭ и ОЗ.
Каждый случай заболевания холерой или вибрионосительства, а также подозрения на данное заболевание, подлежит эпидемиологическому обследованию по месту жительства, работы, учебы и других мест пребывания больного (вибрионосителя). Его осуществляют группы эпидемиологического обследования из территориального ЦГЭ в составе врача-эпидемиолога и его помощника. При необходимости (с учетом конкретной обстановки), к проведению обследования привлекают врачей-гигиенистов по коммунальной гигиене, гигиене питания и других. Обследование проводят с целью установления источника инфекции, конкретных мест и условий заражения больного или вибрионосителя, выявления контактных с ними лиц, а также возможных путей распространения и факторов передачи возбудителя холеры, определения границ очага и объема санитарно-противоэпидемических мероприятий.
Эпидемиологическое обследование включает предварительную оценку эпидемической ситуации по материалам планового эпидемиологического надзора за кишечными инфекциями с учетом санитарно-гигиенической характеристики очага, конкретных условий хозяйственно-питьевого и культурно-бытового водопользования, канализования, социально-экономических условий и гигиенических навыков населения. На основе этих данных определяются: границы очага, эпидемически наиболее опасные участки в пределах очага и группы населения, подверженные высокому риску заражения. Группами риска являются проживающие вблизи водоемов, контаминированных холерными вибрионами, страдающие анацидным и гипоцидным гастритами, хроническими заболеваниями гепатобилиарной системы и перенесшие резекцию желудка, злоупотребляющие алкоголем, лица без определенных занятий. Они подлежат медицинскому наблюдению, а по показаниям – бактериологическому обследованию.
При проведении эпидемиологического обследования врач-эпидемиолог:
собирает эпидемиологический анамнез;
организует проведение отбора проб необходимых для бактериологического исследования (вода из всех водоисточников, которыми пользовался больной для питья, хозяйственно-бытовых целей, приготовления продуктов, смывы с предметов обихода, содержимое неканализованных туалетов и т.д.);
составляет список лиц, контактировавших с больным холерой или вибрионосителем в течение инкубационного периода и находившихся в одинаковых с ним условиях инфицирования;
выявляет лиц, контактировавших с больным холерой или вибрионосителем, выбывших из очага до начала эпидемиологического обследования с целью направления информации о контактных с больным холерой (вибрионосителем) в территориальные ЦГЭ города (района), куда выезжали эти лица;
дает указания главным врачам (заведующим) поликлиник, амбулаторий, медицинских пунктов предприятий, ФАПов, участковых больниц о порядке изоляции нуждающихся в медицинском наблюдении за соответствующими контингентами;
намечает объемы и очередность противоэпидемических мероприятий с учетом результатов эпидемиологического обследования и определения токсигенности холерных вибрионов выделенных в очаге;
дополняет данные эпидемиологического обследования сведениями, полученными от госпитализированного больного (вибрионосителя), из истории болезни и амбулаторных карт;
Особое внимание следует обращать на обследование в организованных детских коллективах, на предприятиях пищевой промышленности, общественного питания и торговли пищевыми продуктами, в лечебно-профилактических учреждениях с длительным пребыванием больных, и обследуемых в психиатрических стационарах, домах престарелых и т.д.
По результатам эпидемиологического обследования эпидемиолог заполняет «Карту эпидемиологического обследования очага инфекционного заболевания» (форма №357/у), дополненную следующими данными:
клиническая форма и тяжесть заболевания;
результаты бактериологических исследований на наличие вибрионов испражнений, рвотных масс и других проб (дата и часы забора материала, результаты);
данные о выделении культур холерных вибрионов из объектов окружающей среды (откуда и когда выделили культуры, их номера, биовар, серовар, наличие или отсутствие гена холерного токсина);
выезжал ли больной (вибрионоситель) в течение последних 5 дней (куда, когда);
кто, когда, откуда приезжал к больному (вибрионосителю) в течение последних 5 дней;
прием антибиотиков и других химиотерапевтических препаратов до госпитализации (когда, длительность приема);
имелись ли случаи аварий на водопроводной сети, перебоев в подаче воды, нестандартных по санитарно-микробиологическим показателям проб воды, на каком конкретном участке и когда;
пользовался ли больной (вибрионоситель) водой поверхностных водоемов на протяжении последних 5 дней (наименование водоема, места, когда, характер водопользования);
количество изолированных, находящихся под медицинским наблюдением из числа контактировавших и находившихся в одинаковых условиях по риску инфицирования (по датам начала и окончания наблюдения);
результаты лабораторного обследования контактных.
Противоэпидемические мероприятия– таблица 3.
источник
