
Чаще всего брюшной тиф встречается в странах с невысоким уровнем жизни, в частности с недостаточным или некачественным водоснабжением, канализацией. При водном пути передачи и распространения возбудителя эпидемия в большей степени охватывает взрослых людей, при попадании бактерии в молоко заболевание чаще встречается у детей.
Возбудителем инфекции является бактерия группы кишечных инфекций Salmonella typhi. Она имеет палочковидную форму, закругленные края. Спор не образует, тем не менее обладает достаточно высокой устойчивостью во внешней среде. Бактерия может сохранять свою жизнеспособность в воде до 1-го месяца, в молоке – 10 дней. Быстро погибает под действием стандартных концентраций дезинфицирующих средств (лизол, спирт). Данный вид сальмонеллы содержит эндотоксин – липополисахарид, входящий в состав клеточной стенки микроорганизма, который высвобождается после ее гибели и приводит к выраженной интоксикации, причем это соединение вызывает отравление только организма человека.
Брюшной тиф относится к облигатным антропонозным инфекциям. Это означает, что источником инфекции является только больной человек или носитель бактерий. Сальмонеллы проникают в организм с зараженной пищей, молоком или 
Сальмонеллы тифа проникают в организм с пищей или водой. Они колонизируют слизистую оболочку кишки, проникают через нее в регионарные лимфатические узлы (пейеровые бляшки). Там они начинают активно размножаться и накапливаться, затем попадают в кровь (бактеремия). При этом часть бактерий погибает, высвобождаются эндотоксины, которые приводят к интоксикации больного человека и появлению выраженной характерной клинической симптоматики. С током крови сальмонеллы распространяются по организму и оседают в тканях печени, селезенки, лимфатических узлах, приводя к воспалению в них. При достаточной активности иммунитета, а также поддерживающей терапии, иммунная система начинает вырабатывать специфические антитела, приводящие к гибели сальмонелл, очищению организма и постепенному выздоровлению.
Массивная гибель бактерий в течение небольшого промежутка времени приводит к высвобождению значительного количества эндотоксина с инфекционно-токсическим шоком. Это обязательно учитывается во время назначения антибиотикотерапии.
Классическое клиническое течение данного заболевания имеет ряд последовательных стадий, к которым относятся:
- Инкубационный период – время с момента попадания сальмонелл тифа в организм человека до появления первых симптомов, оно в среднем составляет 14 дней (может варьировать от 7 до 23 дней).
- Начальный (продромальный) период – характеризуется первичным выходом бактерий в кровь с интоксикацией организма, которая проявляется повышением температуры тела (вначале до субфебрильных цифр, обычно до +38° С), снижением аппетита, общей слабостью, обложенностью языка белым налетом, головной болью, снижением частоты сокращений сердца (брадикардия). Длится этот период в среднем около 4-5 дней.
- Период разгара – появляются характерные (патогномоничные) для брюшного тифа симптомы, а именно постоянная
высокая температура тела (свыше +38° С), выраженная интоксикация, снижение активности нервной системы (больные заторможены, равнодушны к внешним раздражителям), розеолезная сыпь на коже (представляет собой небольшие красные высыпания, которые исчезают при надавливании на них пальцем) с преимущественной локализацией элементов на животе, нижних отделах грудной клетки, на сгибательной поверхности суставов, брадикардия, артериальная гипотония (снижение уровня давления), коричневый налет на языке, увеличение печени и селезенки в размерах. При выраженной интоксикации и большом количестве бактерий, снижении активности иммунитета организма человека может развиваться тифозный статус с резким ухудшением течения, заторможенностью нервной системы (вплоть до комы). В случае инфекционно-токсического шока резко снижается артериальное давление и развивается полиорганная недостаточность, что приводит к высокому риску летального исхода.
- Период разрешения патологии (реконвалесценция) – температура тела снижается (постепенно или быстро), уменьшается выраженность проявлений интоксикации, улучшается аппетит. На фоне улучшения состояния больного в период реконвалесценции возможен рецидив (обострение) брюшного тифа с обратным повышением температуры и интоксикацией.
В зависимости от выраженности симптоматики, брюшной тиф может иметь легкую среднюю и тяжелую степень тяжести. В связи с частым применением антибиотиков без учета принципов рациональной антибиотикотерапии все чаще встречается абортивная форма течения заболевания, при которой период разгара может не развиваться, а выделение патогенных микроорганизмов в окружающую среду продолжается.
Для достоверной диагностики проводится анализ на брюшной тиф. Обычно он включает серологическое исследование крови, направленное на выявление специфических антител, образующихся в ответ на проникновение в организм возбудителя. Также при необходимости выполняется бактериологическое исследование, которое заключается в посеве исследуемого материала (кал, промывные воды кишечника) на специальные питательные среды. При наличии возбудителя на них вырастают колонии сальмонелл, их идентифицируют на основании определенных критериев, а также проводят определение чувствительности к антибиотикам.
На сегодняшний день серологический анализ крови является основным методом диагностики, который уже в течение небольшого промежутка времени позволяет получить результаты, что является основанием для начала терапии.
Эффективное лечение данного инфекционного заболевания возможно только в условиях стационара инфекционной больницы. Оно включает несколько обязательных мероприятий, к которым относятся:
- Постельный режим во время всего периода интоксикации.
- Диетические рекомендации с ограничением функциональной нагрузки на органы пищеварительной системы.
- Антибиотикотерапия – основной компонент этиотропной терапии, направленной на уничтожение возбудителя инфекционного процесса. Для предотвращения быстрой гибели значительного количества бактерий и развития выраженной интоксикации применяются антибиотики, которые только подавляют рост и размножение сальмонелл
(левомицетин).
- Дезинтоксикация – комплекс мероприятий, направленных на снижение концентрации бактериальных токсинов в организме. Для этого применяются кишечные сорбенты (Энтеросгель, Сорбекс), а также внутривенно капельное вливание дезинтоксикационных растворов (Реосорбилакт), глюкозы и физраствора.
Для контроля эффективности уничтожения, а также предотвращения бактерионосительства, перед выпиской пациента из стационара обязательно проводится бактериологическое и серологическое исследование.
При правильном проведении терапии прогноз заболевания благоприятный. В случае развития шока или тифозного статуса, пациент переводится в палату интенсивной терапии, так как существует высокий риск летального статуса. После проведенной терапии переболевший человек определенное время наблюдается у врача инфекциониста по месту жительства.
источник

Научно зафиксированная продолжительность инкубационного периода – от 3 до 50 суток. Однако вероятнее всего, что заболевание проявит себя в течение первых 10-14 дней с момента заражения. Именно такое количество времени требуется возбудителю, чтобы посредством пищеварительного тракта попасть в тонкий кишечник и поразить лимфатическую систему.
Начальный период болезни длится одну неделю. Это время, за которое возбудитель брюшного тифа распространяется по кровеносной системе и вызывает реакцию иммунитета в ответ на выработку эндотоксина.
Следствием данных процессов является появление основных симптомов заболевания:
- головная боль;
- повышение температуры тела до 39 градусов, а иногда и выше;
- заторможенность реакций;
- поражение тканей кишечника, выражающееся в болях в области живота;
- метеоризм;
- расстройства стула;
- появление налета на языке;
- симптом Филипповича (желтый оттенок стоп, ладоней, сухость кожных покровов);
- мышечные боли;
- судороги у детей младшего возраста;
- носовые кровотечения;
- психические расстройства, появление бреда.
Признак, который проявляется одним из первых и для многих является самым характерным для диагностики брюшного тифа – это сыпь на плечах, спине и груди, сохраняющаяся до трех-четырех суток.
Грамотная диагностика брюшного тифа заключается в комплексном обследовании организма, а также в обязательном отделении от таких инфекционных болезней, как сальмонеллез, паратиф, вирусная экзантема.
Для постановки диагноза помимо клинической картины болезни, необходимо провести анализ на брюшной тиф:
- Серологический. Эта группа исследований предназначена для выявления антител – специальных белков, выработанных организмом в ответ на антигены возбудителя.
- Общеклинический. Определяют наличие в организме воспалительного процесса.
- Бактериологический. Направлены на определение возбудителя заболевания. Предметы исследования – кал, моча, кровь.
Также необходимо использование методов инструментальной диагностики:
- Ультразвуковое исследование органов брюшной полости.
- Рентгенологические исследования грудной клетки.
- Гастродуоденоскопия.
- ЭКГ.
- Электроэнцефалограмма.
Комплексное использование всех перечисленных методов позволит правильно поставить диагноз и назначить грамотное лечение.
Основные причины болезни — брюшной тиф — связаны с попаданием в тело человека бактерий группы сальмонелл. Один из видов, Salmonella typhi, и является возбудителем брюшного тифа. Это очень подвижная палочка, имеющая сложное антигенное строение. Она проявляет поразительную устойчивость к воздействию внешне среды, в которой находится: водоемы, молочные продукты, почвенные смеси, поверхность овощей и фруктов.
Основная особенность сальмонеллезных бактерий – сложная структура брюшнотифозной палочки. Выделяемый ею эндотоксин определяет полную клиническую картину болезни.
В некоторых случаях бактерии активно не проявляют себя, переходя в неактивную форму. Засыпая, они продолжают хранить свои патогенные свойства. А позже по причине снижения иммунитета носителя заболевания становятся активными.
Источник болезни – это человек, который является носителем, а также предметы, на поверхности которых также содержится сальмонеллезная палочка. Выделение во внешнюю среду происходит посредством распространения кала, мочи, иногда – слюны или материнского молока.
Заразным человек становится в конце инкубационного периода, то есть примерно через 10 дней после заражения. Иногда выделение бактерии может быть очень длительным, но чаще всего оно прекращается в разгар заболевания или ближе к выздоровлению.
Человек может быть исключительно носителем бактерии, не имея никаких проявлений. При этом опасность передачи сальмонеллы другим людям очень велика.
Есть категория мест, в которых распространение брюшного тифа более вероятно. Это предприятия общепита, пищевой отрасли, лечебные учреждения и детские сады, школы. При наличии одного или нескольких путей передачи бактерии эти места часто становятся местами бактериологических вспышек, вызывающих эпидемии. Наибольшую активность брюшной тиф приобретает летом и осенью.
Дети и взрослые демонстрируют разную восприимчивость к заболеванию, наибольшая часть всех переболевших на территории России – это лица в возрасте от 15 до 45 лет.
При появлении подозрения на брюшной тиф необходимо госпитализировать больного в инфекционное отделение больницы. Для него обязателен строгий постельный режим, садиться можно только с 8 дня течения заболевания, а ходить — не ранее 10 дней после появления первых симптомов.
Лечение болезни состоит из таких мероприятий:
- Терапия с использованием антибиотиков. Чаще всего это амоксициллин, ципрофлоксацин, цефалоспорины последнего поколения.
- Остановка интоксикации организма, и восстановление водно-электролитного баланса. Происходит с помощью коллоидных и кристаллоидных растворов (раствора Рингера, раствора глюкозы).
- Снятие симптомов. Назначаемые лекарственные средства призваны облегчить состояние больного человека.
- Общее укрепление организма. Для этого используют витаминно-минеральные комплексы, пробиотики, иммуномодуляторы.
- Ограничения в питании. Необходимо для того, чтобы ограничить раздражающее воздействие на страдающий кишечник. Продукты, вызывающие брожение, исключаются из рациона.
Возвращение пациента домой становится возможным только после подтверждения отсутствия в организме возбудителя заболевания. Согласно статистике, это происходит только спустя три недели с момента появления первых симптомов.
Заболевание человека брюшным тифом можно предупредить. Для этого необходимо осуществить действия по обеззараживанию кишечника, исключить возможность передачи инфекции.
Общая профилактика заболевания должна включать следующие мероприятия:
- Следование правилам личной гигиены: тщательная обработка продуктов питания, контроль качества питьевой воды.
- Соблюдение санитарных правил на предприятиях общепита.
- Проведение систематического бактериологического обследования граждан, когда-то перенесших заболевание. Для исключения рецидива, становящегося возможным при хроническом течении болезни.
Одним из ключевых методов профилактики заражения становится прививка от брюшного тифа.
Главные показания к ее применению таковы:
- путешествия в страны с высоким уровнем заболеваемости брюшным тифом;
- регулярное общение с людьми, которые заражены тифом;
- контакт возбудителем при работе с ним (например, медицинские работники, лаборанты).
Брюшной тиф – заболевание, протекающее достаточно сложно. Тщательное соблюдение всех мероприятий по предотвращению заражения – главная задача как системы здравоохранения, так и самого человека.
При возникновении подозрения на появление заболевания следует срочно обратиться к врачам. Самостоятельное лечение недопустимо.
Картина заболевания, наблюдаемая у взрослых, сохраняется практически без изменений и у детей. Если же заболевание возникает у грудных детей, распознать его достаточно сложно. Даже в случаях со смертельным исходом участие лимфатической системы очень незначительное. Процесс течения болезни напоминает развитие сепсиса.
У детей первого года жизни могут наблюдаться следующие симптомы:
- увеличение селезенки;
- единичные розеолы;
- апатия, угнетение состояния;
- ригидность затылка;
- напряжение родничков;
- ангина;
- молочница;
- развитие ларингита;
- тахикардия (не всегда);
- эритемы (высыпания на коже);
- краснота щек;
- мраморность конечностей.
Костная система в процесс течения заболевания вовлекается крайне редко. Рецидивы у детей возникают часто и зависят в большей степени от внешних условий. В целом прогноз выздоровления достаточно благоприятный при качественно проведенной диагностике и грамотном лечении.
Некоторые симптомы, характерные для брюшного тифа, схожи с симптомами других заболеваний: лимфогранулематоза, пневмонии, малярии, сепсиса, сыпного тифа, туберкулеза. Они также сопровождаются длительной лихорадкой, признаками интоксикации организма.
Для постановки диагноза брюшного тифа следует опираться на следующие ключевые характеристики:
- Длительное повышение температуры тела, показатели могут достигать критических значений.
- Бледный оттенок кожного покрова.
- Болезненность подвздошной области и урчание в животе.
- Брадикардия.
- Увеличенный язык.
- Сыпь на животе и нижней части груди, которая появляется в начале второй недели течения заболевания.
Для достоверного определения возбудителя необходимо в обязательном порядке провести все необходимые лабораторные исследования, без которых лечение не может быть полноценным.
В случае неправильной терапии пациент может получить серьезные осложнения:
- Перфорация тонкой стенки кишечника, развивающаяся в конце 2 недели течения болезни. Классический вариант следствия данного осложнения – перитонит.
- Инфекционно-токсический шок, развивающийся как последствие сильнейшей интоксикации организма и характеризующийся понижением t тела и АД.
- Кровотечение в кишечнике. Развивается в те же сроки, что и перфорация стенки кишечника. Кровотечение бывает полностью бессимптомным, установить его можно по наличию кровяных сгустков в каловых массах.
При возникновении описанных осложнений, являющихся следствием неправильно определенного типа заболевания и ошибочной терапии, возможна сильная рвота, напоминающая кофейную гущу.
Благоприятный прогноз лечения брюшного тифа возможен при современном уровне развития медицины. В большинстве случаев развитие заболевания удается остановить, наступает полное выздоровление.
В случае, когда симптомы заболевания игнорируются, больной занимается самолечением, отказывается от медицинской помощи (как намеренно, так и по незнанию), инфекционные болезни прогрессируют и возможно возникновение следующих осложнений:
- кровотечение внутри кишечника;
- перитонит;
- инфекционно-токсический шок;
- пневмония;
- миокардит;
- тромбофлебит;
- отит;
- пролежни;
- паротит;
- цистит.
Для того, чтобы не допустить развития указанных осложнений, необходимо быть внимательными в отношении симптомов заболевания и максимально быстро обращаться за медицинской помощью.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Инкубационный период брюшного тифа колеблется от 3 до 30 дней, в редких случаях продолжается до 50 дней (в среднем 10-14 дней). В клиническом течении болезни условно можно выделить период нарастания клинических симптомов (5-7 дней), период разгара (8-14 дней), угасания (14-21 день) и период реконвалесценции (после 21-28-го дня болезни).
Динамика симптомов брюшного тифа существенно зависит от возраста детей.
В типичных случаях у детей старшего возраста (7-14 лет), как и у взрослых, брюшной тиф начинается с постепенного повышения температуры тела. С первых дней болезни отмечают общую слабость, апатию, адинамию, головную боль, бессонницу, анорексию. Развивается специфическая тифозная интоксикация — тифозный статус (оглушённость, сонливость, заторможенность, нередко галлюцинации и бред, а в тяжёлых случаях — и потеря сознания). Изменения сердечно-сосудистой системы проявляются приглушением или глухостью сердечных тонов, снижением артериального давления и брадикардией. В редких случаях могут развиться явления миокардита.
На высоте заболевания (8-10-й день болезни) на коже появляется типичная розеолёзная сыпь. Это отдельные круглые пятнышки розового цвета, диаметром около 3 мм, на бледном фоне на коже живота, реже — на коже груди и плеч. Патогномоничным для брюшного тифа считают желтушное окрашивание кожи ладоней и стоп (симптом Филипповича) вследствие развития эндогенной каротинемии.
На высоте заболевания язык сухой, в центре обложен густым грязно-серым (или коричневым) налётом, кончик языка и его края остаются чистыми, красного цвета, нередко язык отёчен и имеет по краям отпечатки зубов. У большинства больных живот умеренно вздут, болезнен в правой подвздошной области, там же часто определяют урчание и укорочение перкуторного звука в результате гиперплазии лимфатических узлов брыжейки (симптом Падалки). На высоте заболевания, начиная с 4-5-го дня болезни, увеличиваются печень и селезёнка.
При брюшном тифе есть изменения периферической крови. В первые 2-3 дня болезни количество лейкоцитов может быть нормальным или слегка повышенным. На высоте заболевания развиваются лейкопения и нейтропения со сдвигом лейкоцитарной формулы крови влево до юных и даже до миелоцитов. Анэозинофилия, лимфоцитоз, повышение СОЭ связаны с поражением костного мозга. Лейкопения выражена тем больше, чем тяжелее заболевание.
У детей раннего возраста (до 3-5 лет) брюшной тиф в большинстве случаев (до 80%) начинается остро, с подъёма температуры тела до 39-40 °С. С первых часов заболевания ярко выражены симптомы интоксикации. Дети становятся раздражительными, вялыми, бледными, отказываются от груди, вскрикивают, плачут. Отмечают беспокойство, сонливость, адинамию, инверсию сна (сонливость днём и бессонница ночью). В тяжёлых случаях с первых дней возникают повторная рвота, судороги, нарушение сознания. Наблюдают сухость слизистых оболочек полости рта, губ, в большинстве случаев уже с первых дней болезни диарейный синдром (энтерит). Стул становится жидким, обильным, непереваренным, с примесью прозрачной слизи и зелени, частотой до 10-15 раз в сутки и более. Реже бывают запор и парез кишечника. Вследствие выраженных желудочно-кишечных расстройств (рвота и жидкий стул) легко развивается обезвоживание организма с токсикозом с эксикозом, что утяжеляет состояние больного.
У детей раннего возраста (особенно первого года жизни) наблюдают тахикардию, падение артериального давления, приглушение тонов сердца. В отличие от детей старшего возраста гепатоспленомегалия у них более выражена. Розеолёзная сыпь бывает редко и более скудная. У большинства больных отмечают нейтропению с ядерным сдвигом лейкоцитов, гипоэозинофилию и повышение СОЭ. Лейкопению наблюдают редко, чаще бывает лейкоцитоз.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Брюшной тиф относится к заболеваниям, уровень распространенности которых во многом зависит от социально-экономических условий. Так, в прошлом вспышки этой болезни приходились на период войн, экономического кризиса и других социальных бедствий.
С учетом статистических данных Всемирной Организации Здравоохранения, все страны мира в зависимости от распространенности брюшного тифа условно делятся на несколько групп. В первую группу входит Канада, Бельгия, Швеция и другие страны с высоким уровнем экономического развития. В этих регионах на 100 000 человек приходится не больше 1 ежегодного случая этой инфекции. К последней группе относятся такие страны как Чили, Колумбия, Перу. Ежегодно в этих странах регистрируется более 30 случаев заболевания на 100 000 человек.
На территории Российской Федерации с 2007 года число случаев брюшного тифа значительно уменьшилось. Если с 2003 по 2006 год ежегодное количество пациентов варьировало от 150 до 180, то с 2007 по 2013 год этот показатель не превышал 80 человек. В 2014 году было зарегистрировано 14 больных (13 взрослых и 1 ребенок).
Возбудителем брюшного тифа является Salmonella typhi – подвижная палочка со сложным антигенным строением. Это довольно устойчивая во внешней среде бактерия, которая сохраняется в течение многих месяцев в водоемах, почве, овощах и фруктах, а также в молочных продуктах (в них сальмонеллы могут длительное время размножаться). Бактерии можно убить 96-процентным этиловым спиртом или 3-процентным раствором хлорамина. Основной характеристикой сальмонелл является сложная антигенная структура. Она представлена соматическим и жгутиковым антигеном.
Сальмонеллы продуцируют и выделяют сильный эндотоксин, который и определяет клиническую картину заболевания.
К антигенной структуре сальмонелл относятся:
- О-соматический антиген, представлен липосахаридным, устойчивым к действию высоких температур комплексом;
- Н-жгутиковый антиген, быстро разрушающийся под действием высоких температур.
Бактерии брюшного тифа способны к L-трансформации, то есть могут переходить в хроническую форму. При этом процессе бактерии как бы засыпают, но сохраняют свои патогенные свойства. Через некоторое время, когда иммунные силы человека снижаются, они вновь активируются. Этим объясняется возможность длительного персистирования (нахождения) бактерий в организме.
Брюшной тиф относится к инфекциям с фекально-оральным механизмом передачи, что означает, что проникновение патогенных бактерий в организм происходит преимущественно через рот. Заражение может осуществляться пищевым или водным путем. В почве или воде сальмонеллы сохраняются длительное время, что и делает этот путь заражения наиболее частым. Контактный или бытовой путь заражения встречается исключительно редко, в основном у детей. Это может происходить при непосредственном контакте с источником инфекции (например, ребенок может взять в рот игрушку, которая была заражена сальмонеллами).
Попадая через ротовую полость в организм человека, сальмонеллы далее мигрируют в кишечник. Известно, что внедрение возбудителя происходит в подвздошной кишке, которая является отделом тонкого кишечника. Изначально бактерии начинают паразитировать в скоплениях лимфатической ткани подвздошной кишки. Потом вместе с током лимфы они проникают уже в мезентериальные лимфатические узлы. Здесь они также начинают интенсивно размножаться, а достигнув определенной концентрации, проникают в кровь. Находясь в лимфатических узлах, сальмонеллы не только растут и размножаются в них, но и запускают развитие воспалительного процесса. Период времени с момента попадания бактерий в организм и до их выхода в кровь называется периодом инкубации. После его окончания появляются первые симптомы заболевания. Известно, что для возникновения заболевания необходимо, чтобы в желудочно-кишечный тракт попало не менее 10 миллионов микробных клеток. В кишечном тракте их концентрация может достигнуть одного миллиарда.
Попадая в кровь, сальмонеллы приводят к развитию бактериемии. Бактериемией называется циркуляции в крови (которая в норме стерильна) бактерий. Этот процесс совпадает с появлением первых симптомов брюшного тифа и окончанием периода инкубации. Чем массивнее бактериемия, тем сильнее и выраженнее симптомы заболевания.
Патогенезом называется весь комплекс механизмов, необходимых для развития болезни. При брюшном тифе патогенез реализуется на нескольких этапах.
Этапами патогенеза брюшного тифа являются:
- проникновение сальмонелл в желудочно-кишечный тракт вместе с источником заражения (едой, водой);
- внедрение бактерий в слизистую подвздошной кишки;
- размножение сальмонелл в солитарных фолликулах и пейеровых бляшках, откуда они мигрируют в мезентериальные лимфатические узлы;
- развитие воспаления в мезентериальных лимфатических узлах и увеличение концентрации сальмонелл в них;
- выход бактерий в кровь и развитие бактериемии;
- распространение с током крови бактерий по всем органам и тканям;
- формирование очагов инфекции в селезенке, печени и других органах.
Важным моментом в патогенезе брюшного тифа является бактериемия. Она бывает первичной и вторичной. Первичная бактериемия – это, когда сальмонеллы впервые из лимфатических узлов попадают в кровь. Однако когда бактерии попадают в кровь, они гибнут вследствие ее бактерицидного действия. Погибая, они выделяют эндотоксин, который обладает нейротропным действием. Таким образом, часть бактерий, находящихся в кровеносном русле, постоянно погибает и выделяет эндотоксин. Чтобы продлить циркуляцию сальмонелл, из внутренних органов в кровь вновь начинают мигрировать бактерии. Процесс выхода сальмонелл в кровь уже из внутренних органов называется вторичной бактериемией.
Таким образом, развивается порочный круг – бактерии выходят в кровь, где они погибают и выделяют эндотоксин, а им на смену поступают новые сальмонеллы из внутренних органов и лимфатических узлов. В то же время, эндотоксин, обладая сильнейшим нейротропным эффектом, определяет клиническую картину брюшного тифа.
Эффектами эндотоксина сальмонелл являются:
- нейротоксическое действие с поражением центральной нервной системы и развитием токсической энцефалопатии;
- поражение нервных окончаний и вегетативных ганглий, что приводит к развитию язв на слизистой кишечника;
- кардиотоксическое действие, которое проявляется в дистрофических изменениях сердца, что в конечном итоге приводит к развитию токсического миокардита;
- нарушение тонуса периферических сосудов, приводящее к падению артериального давления и развитию коллапса;
- развитие инфекционно-токсического шока, что сопровождается нарушением водно-электролитного баланса;
- поражение почек и развитие синдрома «шоковая почка».
Все эти эффекты приводят к развитию многочисленных симптомов и обуславливают разнообразную клиническую картину.
Источником сальмонеллы тифа для здорового человека в большинстве случаев является бактерионоситель. Носителем называют того, кто практически оставаясь здоровым, не проявляя никаких признаков болезни выделяет в окружающую среду патогенные бактерии. Выделение может продолжаться от нескольких недель до нескольких десятков лет. Данный феномен может объясняться несколькими причинами. В первую очередь, это может быть бактерионоситель-реконвалесцент, то есть выздоравливающий после перенесенного заболевания человек. В период выздоровления бактерионосительство может быть как кратковременным, так и длительным. Кратковременное носительство наблюдается при дизентерии или при дифтерии (от 3 до 4 месяцев). Что касается брюшного тифа, то в данном случае носительство затягивается до 10 лет.
Отдельной категорией бактерионосительства являются иммунные носители. Это те лица, которые ранее были привиты.
Источником инфекции также могут быть больные с атипичными формами брюшного тифа. В этом случае заболевание протекает без классических симптомов и поэтому не диагностируется вовремя. Люди с такими формами брюшного тифа длительное время лечатся амбулаторно (то есть на дому) и остаются не изолированными от членов семьи. В этом случае, заражение может происходить при употреблении зараженной пищи, воды. Большую опасность представляют собой молочные продукты, так как в них бактерии могут не только длительное время сохраняться, но и размножаться.
Восприимчивость населения к брюшному тифу очень высока. В очагах, где регистрируется вспышка брюшного тифа, могут заболевать до 50 – 60 процентов от общего населения.

К периодам (этапам) заболевания брюшного тифа относятся:
- инкубационный период;
- начальный период;
- период разгара заболевания;
- период угасания основных симптомов;
- период выздоровления.
Инкубационный период – это период с момента проникновения сальмонелл в организм человека до момента, когда появляются первые симптомы. При брюшном тифе период инкубации, как правило, длится от 9 до 14 дней. Максимально он может затягиваться до 25 дней. За это время попавшие в организм сальмонеллы активно размножаются в слизистой подвздошной кишки и лимфатических узлах. В тот момент, когда бактерии выходят в кровь, инкубационный период заканчивается, и появляются первые признаки заболевания.
Длительность этого периода зависит от концентрации изначально попавших в организм микробов и от пути заражения. При пищевом заражении инкубационный период короткий — от 7 до 9 дней, а заболевание отличается высокой тяжестью. Водный путь заражения характеризуется более длительным периодом инкубации.
Период угасания основных симптомов начинается с момента снижения температуры, очищения языка, нормализации стула. Все проявления общей интоксикации – головная боль, слабость, разбитость – уходят. Температура тела начинает снижаться, но все еще не доходит до нормы.
Несмотря на редукцию симптомов, этот период болезни является очень опасным. Именно в этот момент болезнь может заново проявить себя, то есть возможен рецидив брюшного тифа. Поэтому в период угасания основных клинических симптомов пациент продолжает оставаться в стационаре под постоянным наблюдением.
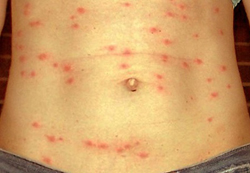
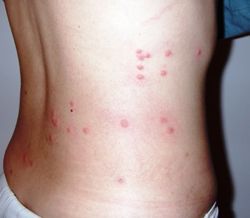
Симптомами брюшного тифа являются:
- лихорадка;
- сыпь;
- кишечное кровотечение;
- поражение внутренних органов.
Специфическим проявлением брюшного тифа является сыпь. Она обусловлена нарушением проницаемости кровеносных сосудов и пропитыванием эпидермиса элементами крови. При брюшном тифе сыпь, как правило, розеолезная, а элементом такой сыпи является розеола. Розеола – это округлое красное пятнышко, размером от 1 до 5 миллиметров. Она не шелушится и не создает зуд, а потому не причиняет беспокойства пациенту. Однако, несмотря на это, сам период высыпания сопровождается резким поднятием температуры тела и ухудшением состояния пациента. Сознание пациента еще больше затуманивается, и он становится сонным, вялым, апатичным.
При брюшном тифе сыпь появляется на 8 – 9 день от начала заболевания. Она локализуется на верхних отделах живота и грудной клетки. Иногда элементы сыпи могут выступать над уровнем кожи и приобретать четкие границы. Чаще всего сыпь необильная и держится от 3 до 5 дней. Она может исчезнуть уже через один — два дня, но потом вновь появится. При тяжелом течении заболевания сыпь приобретает петехиально-геморрагический характер. Элементы сыпи в данном случае пропитываются кровью, что говорит о неблагоприятном прогнозе.
В редких случаях характерная для брюшного тифа сыпь может отсутствовать. Отсутствие сыпи на теле пациента не должно исключать диагноз брюшного тифа.
При брюшном тифе из-за специфического поражения сальмонеллами желудочно-кишечного тракта выявляются признаки энтерита. На начальных стадиях отмечается задержка стула, однако уже во время стадии развернутых клинических проявлений присутствует стул энтерического характера (то есть понос). У некоторых же больных остаются запоры.
Живот больного брюшным тифом вздут, при пальпации болезненный. В умеренных и тяжелых случаях развивается парез кишечника, для которого характерно полное отсутствие перистальтизма. При этом газы и кишечное содержимое скапливаются в просвете кишечника, делая живот напряженным и болезненным.
В результате специфического воздействия эндотоксина сальмонелл на нервные окончания в слизистой кишечника развиваются трофические и сосудистые изменения. Они, в свою очередь, приводят к нарушению питания слизистого слоя кишечника и развитию трофических язв. Трофические язвы – это те, которые развиваются вследствие нарушенного питания (трофики) слизистой оболочки. В своем развитии язвы проходят несколько этапов.
Этапами развития язв являются:
- первая неделя – увеличение лимфатических фолликулов слизистой кишечника;
- вторая неделя – некроз (омертвение) увеличенных образований;
- третья неделя – отторжение некротических (омертвевших) масс и формирование на их месте небольших углублений, то есть язв;
- четвертая неделя – стадия чистых язв;
- пятая неделя – стадия заживления язв.
Все эти стадии могут следовать одна за другой без развития последствий для слизистой оболочки кишечного тракта. Однако, при формировании обширных и глубоких язв течение брюшного тифа осложняется кишечным кровотечением. Происходит это вследствие перфорации (прободения) язвы слизистой. В этом случае целостность оболочек кишечника нарушается, а вместе с ними и тех кровеносных сосудов, которые в них заложены. Нарушение целостности кровеносных сосудов приводит к излитию крови в просвет кишечника, что и является причиной кишечного кровотечения.
Кишечное кровотечение при брюшном тифе, как правило, встречается на 3 – 4 недели от начала заболевания. Неотъемлемым симптомом перфорации кишечной язвы является боль. Пациент предъявляет жалобы на внезапно появившуюся боль острого характера.
Часто боли локализуются внизу животу справа, но могут быть и разлитыми. Болевой синдром сопровождается выраженным напряжением мышц живота, учащенным дыханием и падением артериального давления. Симптомы перфорации язвы ярко выражены при умеренных формах брюшного тифа. Объясняется это тем, что сознание пациента в этом случае не сильно затуманено, и болевая чувствительность сохраняется. Если же кишечное кровотечение начинается на фоне высокой температуры и затуманенного сознания пациента, то клиника его очень стертая.
При осмотре выявляется выраженное защитное напряжение мышц живота. Живот плотный болезненный, движения брюшной стенки во время акта дыхания еле заметны или вовсе отсутствуют. Появляются признаки раздражения брюшины, такие как симптом Щеткина-Блюмберга.
После того как бактерии брюшного тифа выходят в кровь, они разносятся с током крови по всему организму к различным органам и системам. Так, вместе с током крови они попадают в печень, селезенку, почки, сердце.
Поражение сердца
Эндотоксин сальмонелл приводит к дистрофическим изменениям в сердце с развитием токсического миокардита. Термин «миокардит» означает, что воспалительным процессом охвачен мышечный слой сердца. Это приводит к тому, что сердце перестает выполнять свои основные функции. В норме основной функцией сердца является «функция насоса», которая обеспечивает кровоснабжение по всему организму. Из-за поражения мышечного слоя сердце перестает эффективно сокращаться и качать кровь. Сокращения становятся слабыми, глухими, что объясняет брадикардию (редкие сердечные сокращения), артериальную гипотонию (снижение артериального давления). При обследовании пациента сердечные тоны глухие, слабые, артериальное давление низкое, пульс в пределах 50 ударов в минуту.
Следствием поражения сердца, является гипоксия или же кислородное голодание, нарушение водно-электролитного баланса, гиповолемия (уменьшение объема циркулирующей крови).
Поражение почек и легких
На фоне гиповолемии развивается синдром «шоковой почки» и «шокового легкого». Шоковая почка – это состояние, при котором нарушаются все функции почки — фильтрация, секреция и выделения. Диурез (суточный объем мочи) при этом осложнении резко снижается, вплоть до анурии. Вследствие нарушенной выделительной функции в организме начинают накапливаться продукты обмена – креатинин, мочевина. Это еще больше отягощает течение заболевания и обуславливает развитие инфекционно-токсического шока. Лечение шоковой почки должно быть экстренным и включать меры по восстановлению диуреза, выведению токсических продуктов обмена.
Еще одним следствием гиповолемии является шоковое легкое. При этом синдроме в альвеолах легких скапливается большое количество жидкости. Таким образом, легкие заполняются не воздухом, а водой, что лежит в основе отека легких. Пациенту становится трудно дышать, нарастает одышка.
Брюшной тиф часто путают с сыпным тифом, что является неверным. Сыпной тиф – это острое инфекционное заболевание, которое вызывается бактериями рода риккетсий. В отличие от брюшного тифа это заболевание не относится к кишечным инфекциям. Для сыпного тифа характерно преимущественное поражение нервной и сердечно-сосудистой системы. Передается данная инфекция, в основном через, вшей, чаще всего платяных и реже головных. Заражение происходит через укусы этих насекомых. Сами же вши заражаются от больных людей. Таким образом, платяные вши являются переносчиками заразы.
После того как вошь укусила больного человека, она может прожить от 30 до 45 дней. Укус вши является очень болезненным, из-за чего человек начинает болезненно расчесывать место укуса. Расчесывая укус, он втирает фекалии вши в кожу, посредством чего и происходит заражение. Далее риккетсии проникают в кровоток и разносятся кровью по всему организму. Мишенью для риккетсий являются эндотелиальные клетки, то есть структурные элементы сосудистой стенки. Развиваясь внутри сосудистой стенки, риккетсии разрушают ее, что приводит к деструкции кровеносных сосудов. Для сыпного тифа характерен феномен васкулита, то есть поражение эндотелиальной стенки сосудов. Это и обуславливает развитие в клинической картине заболевания таких симптомов как кровоизлияния в кожные покровы и в слизистые, увеличение селезенки, снижение артериального давления.
Еще одной отличительной особенностью сыпного тифа является поражение нервной системы. Сознание пациента спутанное, иногда могут развиваться признаки менингизма. Крайне тяжелым проявлением сыпного тифа является тифозный статус. Во время него у пациента отмечается психомоторное возбуждение, расстройства памяти, прогрессирует бессонница. Если же пациент засыпает, то ему сняться кошмарные сновидения. Иногда может развиваться бред, галлюцинации и другие психотические симптомы.
В эту категорию входят те последствия, которые характерны только для брюшного тифа. Наибольшим значением среди специфических последствий этого заболевания обладает инфекционно-токсический шок. Развивается такое состояние в разгар заболевания по причине массового поступления в кровь токсинов, которые выделяют брюшнотифозные бактерии. Эти токсины провоцируют спазм сосудов, в результате чего циркуляция крови нарушается.
Также токсины способствуют усиленному выбросу в кровь адреналина и других гормонов, которые усиливают сосудистый спазм. Кровь перестает выполнять свою транспортную функцию, что приводит к ишемии тканей (недостаточному кровоснабжению тканей) и к метаболическому ацидозу (повышенному содержанию в крови кислых продуктов). Все это становится причиной дегенеративных (разрушительных) изменений органов и тканей, отеков и других патологических состояний, которые могут привести к летальному исходу. Начинается инфекционно-токсический шок с увеличения температуры тела и развивается в несколько этапов.
Этапами инфекционно-токсического шока являются:
- Ранний. Сознание пациента сохраняется ясным, может наблюдаться тревога, двигательное беспокойство, отек лица и верхней половины туловища. Дыхание при этом учащенное, артериальное давление волнообразно повышается и снижается. У детей ранний этап обычно сопровождается рвотой, поносом, болями в животе (в верхней части).
- Выраженный. Тревожность и общее возбуждение первого этапа сменяется апатичным состоянием, двигательной заторможенностью. Кожные покровы пациента становятся бледными, холодными и влажными. Со временем возможно появление на коже кровоизлияний. Конечности приобретают синеватый оттенок. Температура и артериальное давление снижается, дыхание и пульс становятся слабыми. Резко уменьшается объем мочи. В этот период развиваются различные патологии со стороны почек, дыхательной системы.
- Декомпенсированный. Артериальное давление и температура тела продолжают падать. Пациента мучают судороги, возможна потеря сознания или кома. Кожа приобретает выраженный синий оттенок. Мочеиспускание отсутствует. Начинают проявляться симптомы дисфункции со стороны всех органов.
В эту группу входят заболевания, которые могут выступать в роли последствий не только брюшного тифа, но и других болезней. Брюшнотифозные бактерии кроме кишечника могут поражать и другие органы, провоцируя воспалительные процессы. Ситуация усложняется, когда к первичному воспалению присоединяется вторичная бактериальная инфекция.
К неспецифическим последствиям брюшного тифа относятся:
- со стороны дыхательной системы – пневмония (воспаление легочной ткани);
- со стороны сосудов – тромбофлебит (воспаление вен);
- со стороны сердца – миокардит (воспаление сердечной мышцы);
- со стороны почек – пиелит (воспаление в почечной лоханке), пиелонефрит (воспаление почечной ткани);
- со стороны нервной системы – периферический неврит (воспаление нервов), менингоэнцефалит (воспаление головного мозга и, в некоторых случаях, спинного мозга с последующим параличом);
- со стороны опорно-двигательного аппарата – артрит (воспаление суставов), хондрит (воспаление хрящевой ткани), периостит (воспаление надкостницы);
- со стороны мочеполовых органов – цистит (воспаление мочевого пузыря), простатит (воспаление простаты).
Основными симптомами, наличие которых вызывает подозрение на брюшной тиф, являются:
- сухость и бледность кожных покровов;
- повышенная температура;
- изменения языка – его увеличение, сухость и покрытие по центру налетом;
- появление красноватой сыпи на теле;
- диспепсические расстройства;
- проявления интоксикационного синдрома.
Когда у пациента наблюдаются подобные симптомы в течение 5 – 6 дней, необходимо сдать лабораторные анализы на брюшной тиф и пройти ряд диагностических исследований, посредством которых выявляется возбудитель заболевания.
Анализы на брюшной тиф назначаются как с целью выявления возбудителя болезни, так и для определения степени тяжести заболевания и контроля эффективности лечения.
К анализам, которые назначаются при диагностике брюшного тифа, относятся:
- общеклинические анализы;
- бактериологические анализы (посевы);
- серологические анализы.
Результаты общеклинических анализов указывают на присутствие воспалительного процесса в организме, на степень дегидратации и состояние организма больного в целом.
Бактериологические исследования помогают обнаружить самого возбудителя брюшного тифа в биологических жидкостях организма. К серологическим исследованиям прибегают с целью определения в организме человека антигенов возбудителя брюшного тифа. Серологические анализы особенно важны при диагностике бактерионосительства.
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Общеклинические анализы при брюшном тифе
Общеклинические анализы при брюшном тифе назначаются с момента обращения больного к врачу. Изменения в анализах не являются специфическими для данного заболевания, однако они помогают определить состояние организма больного в целом. Основными анализами являются гемограмма и общий анализ мочи.
Возможными изменениями клинического анализа крови при брюшном тифе являются:
- умеренное повышение лейкоцитов (белых клеток крови);
- лейкопения (уменьшение числа лейкоцитов);
- отсутствие эозинофилов (подвида лейкоцитов);
- умеренное повышение числа лимфоцитов (подвида безъядерных лейкоцитов);
- умеренное ускорение оседания эритроцитов.
Число лейкоцитов может быть повышенным только в первые дни заболевания. На протяжении последующей недели болезни их уровень резко падает. Лейкопения сохраняется на весь период выраженной клинической картины брюшного тифа.
Возможными изменениями в общем анализе мочи при брюшном тифе являются:
- присутствие белка;
- высокий уровень эритроцитов (красных клеток крови);
- высокий уровень цилиндров.
Ранняя специфическая диагностика брюшного тифа начинается с бактериологических исследований на основе посевов. В качестве материала для посева выступают различные биологические жидкости организма.
К биологическим жидкостям, которые используют для посева при брюшном тифе, относятся:
- кровь;
- моча;
- каловые массы;
- содержимое двенадцатиперстной кишки (желчь);
- грудное молоко.
Возбудителя брюшного тифа можно также обнаружить при бактериологическом исследовании розеол и костного мозга.
Для постановки диагноза забор биологических жидкостей должен проводиться до начала этиотропной терапии.
Посев крови
При ранней диагностике брюшного тифа чаще всего прибегают к посеву крови, в которой возбудитель легко обнаруживается даже в период инкубации. Лучше всего выполнять забор крови в период повышения температуры тела. В случае начала антибактериальной терапии кровь берется непосредственно перед тем как вводится следующая доза препарата. До 20 миллилитров крови засеваются на специальные жидкие питательные среды. Наиболее часто используемой средой для посева крови при брюшном тифе является среда Раппопорта, состоящая из бульона на основе желчи с добавлением глюкозы и специального красителя. Питательную среду с кровью помещают на 10 дней в инкубатор с температурой в 37 градусов Цельсия. Лаборанты проверяют посевы каждый день на наличие признаков роста бактериальных колоний – помутнение жидкости, изменение ее окраски. Если по окончании десяти дней рост отсутствует, результат анализа отрицательный. Если обнаруживаются признаки роста колоний, производят высевы на плотные среды в чашках Петри. Новые посевы вновь инкубируют при 37 градусах Цельсия в течение суток. В итоге на поверхности плотной среды разрастаются бактериальные колонии, которые подлежат идентификации при помощи ряда биохимических тестов. Параллельно с этим определяется также чувствительность бактерий к различным антибактериальным препаратам. Окончательные результаты гемокультуры получают через четверо суток.
Посев мочи
Исследование мочи на выявление возбудителя брюшного тифа можно проводить на протяжении всего периода болезни. Учитывая тот факт, что возбудитель выделяется с мочой непостоянно и кратковременно, посевы мочи следует повторять каждые 5 – 7 дней. Собранная моча должна быть доставлена в лабораторию для засева не позже двух часов с момента забора. Чем дольше хранится материал, тем больше шансов отмирания возбудителя или роста других бактерий. Урокультура получается тем же путем засева и инкубации, как и гемокультура.
Посев каловых масс
Посевы каловых масс для диагностики брюшного тифа выполняют, начиная со второй недели болезни. Забор испражнений производится при помощи стерильного шпателя, проволочной петли или ложечки. Для перевозки материала используется стерильный контейнер. В лаборатории готовится копрокультура путем посева кала на плотные питательные среды и инкубации при 37 градусах Цельсия в течение 18 – 24 часов.
Серологические анализы при диагностике брюшного тифа выявляют в крови больного особые антигены и антитела. Существует несколько основных антигенов, которые обнаруживаются при исследовании крови пациента.
Основными антигенами, которые обнаруживаются в крови больного при брюшном тифе, являются:
- О-антиген;
- Н-антиген;
- Vi-антиген.
О-антигены и Vi-антигены представлены частицами оболочек возбудителя, а Н-антигены являются структурными элементами жгутиков.
В качестве антител выступают особые белки, которые вырабатываются иммунной системой человека для нейтрализации антигенов возбудителя. Высокие уровни антител указывают на формирование стойкого иммунитета к возбудителю, что наблюдается в период выздоровления либо при бактерионосительстве. Антигены и антитела определяются в крови больного с помощью особых серологических реакций.
К реакциям серологического обследования на брюшной тиф относятся:
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Серологическую диагностику брюшного тифа проводят не раньше второй недели болезни.
Реакцией Видаля называется реакция прямой агглютинации (склеивания), которая позволяет определить присутствие О-антигена в сыворотке больного. Данная реакция широко применяется при диагностике брюшного тифа, однако она не является специфической, давая ложноположительные результаты за счет распознавания других видов сальмонелл. Для реакции Видаля необходимо 2 – 3 миллилитра венозной крови – обычно из локтевой вены. Кровь оставляют на некоторое время в пробирке до ее полного свертывания. Стерильным шприцем отсасывается образовавшаяся на поверхности сыворотка и помещается в другую пробирку. Реакция агглютинации состоит в поэтапном разведении сыворотки больного до соотношения 1 к 800 и добавлении специального диагностикума (антитела к искомым антигенам).
Этапами реакции Видаля являются:
- наполнение ряда пробирок по 1 миллилитру физиологического раствора;
- добавление 1 миллилитра сыворотки в первую пробирку и получение разведения 1 к 50;
- отсос пипеткой из первой пробирки 1 миллилитра и добавление его во вторую пробирку – получается разведение 1 к 100;
- повтор манипуляций до получения растворов в соотношении 1 к 800;
- добавление специального диагностикума в каждую пробирку;
- двухчасовая инкубация при 37 градусов Цельсия;
- последующее содержание пробирок при комнатной температуре в течение суток.
Реакция агглютинации проявляется в виде образования небольшого осадка на дне пробирки. Реакция Видаля является положительной, если агглютинация присутствует в пробирке с разведением 1 к 200 и более. Положительный результат может указывать не только на присутствие болезни, но и на возможное носительство. Для дифференциации этих состояний реакция повторяется через 5 – 6 дней. Если агглютинация появляется в пробирках с высокими титрами антител, это указывает на наличие болезни. У бактерионосителей титры антител не меняются при повторных исследованиях.
Реакция непрямой гемагглютинации
Реакция непрямой гемагглютинации является более специфической и чувствительной для диагностики брюшного тифа. С ее помощью определяются все три основных антигена возбудителя. В качестве диагностикума выступают эритроциты, сенсибилизированные к антигенам сальмонеллы. Методика выполнения реакции схожа с техникой реакции Видаля, однако разведения начинаются с 1 к 10. Гемагглютинация проявляется в виде образования осадка красного цвета на дне пробирки, похожего на перевернутый зонтик. Положительной считается реакция, при которой осадок образовался в пробирке с разведением 1 к 40 и более. При последующих анализах через 5 и 10 дней титры антител увеличиваются в 2 – 3 раза, особенно О-антител. Повышение титра Vi- и Н-антител наблюдается у больных в период выздоровления. Их уровень также может быть высок у носителей.
Реакции флюоресцирующих антител
С первых дней болезни возбудителя можно опознать при помощи реакций флюоресцирующих антител. Эти реакции заключаются в обнаружении антигенов возбудителя при помощи антител, отмеченных флюоресцирующими веществами. В биологический диагностический материал (кровь, кал, моча) добавляют «маркированные» антитела и изучают его при помощи специальных микроскопов. Когда антитело связывается с антигеном возбудителя, в микроскопе видно свечение. Предварительные результаты реакций готовы в течение одного часа, а окончательные – через 10 – 20 часов. Реакции флюоресцирующих антител достаточно специфичны и высокочувствительны, однако используются редко в диагностике брюшного тифа.
источник
Патогномоничные симптомы брюшного тифа по авторам. Симптомы и течение. Патогенез кишечной инфекции брюшной тиф
Тиф — болезнь, название которой в переводе с древнегреческого означает «помрачнение сознания». Ее сопровождают нарушения психики, которые происходят из-за высокой интоксикации и лихорадки. Профилактика заболеваний очень важна, независимо от того, какой они степени сложности. Проще не допустить заражения, чем потом долго лечить. А тиф — болезнь опасная, поэтому ее профилактика важна тем более. Нередко появляются осложнения, которые даже могут привести к летальному исходу.
История тифа довольно интересна и изобилует многочисленными эпидемиями. Болезнь эта известна достаточно давно, но «расцвет» ее пришелся на 18-19 века. В основном эпидемии происходили в европейских странах и начинались, как правило, в нищих кварталах городов, так называемых трущобах, где проживало самое бедное население. В 19 веке тифозных больных хоть как-то лечили, а в 18 больше уповали на божью волю. Приходил священник, читал молитву и говорил: «Если суждено выжить, то вылечится, нет — так это расплата за грехи его».
В России последняя страшная эпидемия случилась в начале XX века. Тогда она унесла несколько миллионов жизней. В дальнейшем иногда вспыхивали мелкие очаги, но быстро проходили. Умирал каждый второй заболевший, ближе к середине XX века ситуация начала значительно улучшаться благодаря повышению уровня медицины.
Бывают следующие виды тифа: сыпной, брюшной и возвратный. До 19 века они считались одной болезнью, которая проявляется по-разному. Но уже в 1829-м году брюшной тиф тогдашние медики выделили в отдельную группу, а в 1843-м обособили и возвратный. Изначально объединяли эти болезни из-за «тифозной» сыпи, которая появлялась на разных участках тела. Но вскоре выяснилось, что они различаются, и поэтому все три были разделены на определенные виды.
Это острое инфекционное заболевание, которое вызывают бактерии риккетсии. Переносчиками сыпного тифа являются вши. Насекомые эти в прошлые века очень часто встречались у бедного населения, по этой причине болезнь была сильно распространена. Если в одном доме заболевал человек, то вскоре заражались его родственники и соседи. Для этого вида тифа характерны следующие симптомы: сыпь, лихорадка, нарушение деятельности сердечно-сосудистой и нервной систем. Существует две его формы: эпидемический сыпной тиф и эндемический.
Болезнь крайне опасна, раньше было много летальных исходов, современная медицина научилась с ней бороться. Сыпной тиф быстро распространяется, и только в России после революции, в 1917-1921 гг., от него умерло свыше трех миллионов человек. Но в 1942-м году была разработана эффективная вакцина. В результате эпидемию медики предотвратили.
Как уже упоминалось выше, переносчиками этого заболевания являются вши, но далеко не все их виды. Основные возбудители — платяные. То есть те, которые живут в складках одежды. Вши, которые живут в волосах на голове, хоть и в меньшей степени, но тоже могут выступать в роли распространителей этой болезни. А вот лобковые — очень редко. Тиф — заболевание, которое между эпидемиями живет в латентном (спящем) состоянии в людях, являющихся хроническими носителями риккетсий.
Сам укус вши к заражению не приводит. Оно происходит в момент расчесывания кожи, когда в тело втираются оставленные вшами выделения. Тиф — болезнь, инкубационный период которой составляет до двух недель. Лабораторные тесты становятся положительными только спустя 7 дней после заражения.
Болезнь начинается с озноба, лихорадки, сильной головной и спинной боли. Через несколько дней в области живота появляется пятнистая сыпь розового цвета. У больного начинает туманиться сознание, речь становится бессвязной и торопливой. Некоторые люди даже иногда впадают в кому. Температура постоянно держится на уровне 40 градусов и резко снижается через 14 дней. Когда происходят тифозные эпидемии, умирает почти 50% больных.
Это рецидив, он переносится немного легче, но имеет все проявления сыпного тифа. Возбудитель — риккетсия Провачека, по свойствам полностью схожая с бактериями эпидемического тифа. Болезнь названа по имени человека, который ее первый описал. Она не эпидемична, но через вши передается.
Может повторно появиться после первого заболевания спустя десятилетия. Основные симптомы: сильная головная боль, гиперестезия чувств, помутнение рассудка. Имеется гиперемия лица, но более слабая, чем при сыпном тифе. У некоторых больных медики дополнительно находят энантему Розенберга. Это очень обильная сыпь, но иногда заболевание протекает и без нее.
Инфекционное заболевание, которое вызывает риккетсия Провачека. Это классический трансмиссивный антропоноз. Заражение происходит в основном от человека, который болеет сыпным тифом. Эпидемический тиф представляет собой разновидность сыпного.
Для лечения этой болезни используются тетрациклиновые антибиотики, которые нужно пить до 5 раз в сутки. Если форма недуга тяжелая, выписывается левомицетина сукцинат, его принимают по 3 раза в день. Возбудитель эпидемического сыпного тифа — бактерии, поражающие платяных вшей. Через них и происходит заражение. Головные вши находятся на площади более меньшей, чем платяные, этим и обусловлено ограничение эпидемического фактора.
Как уже сказано выше, возбудитель эпидемического сыпного тифа — риккетсия Провачека. Начинается болезнь очень остро. За несколько дней температура повышается до критичной отметки. Больного мучают сильные головные боли, бессонница и непрекращающаяся рвота. У некоторых могут появиться психические и неврологические расстройства, когда сознание затемняется, и даже появляется эйфория.
Кожа больного человека гиперемирована, с первых дней нарушается работа сердца. Из-за сыпного тифа нередко начинается гипотония, тахикардия, появляются сбои сердечного ритма. При осмотре выявляется увеличенная селезенка и печень. Иногда возникают проблемы с мочевыделением, жидкость выходит по каплям, с сильными болевыми ощущениями.
На пятый день болезни появляется сыпь на теле, в основном на боках и конечностях. При более тяжелом протекании недуга высыпания могут наблюдаться на лице и шее. Иногда бывают осложнения в виде менингита. Если эпидемический тиф начать лечить сразу, не упуская драгоценное время, то он полностью проходит в течение двух недель.
Правильно поставить диагноз в первые дни болезни очень сложно, так как симптомы схожи с признаками других заболеваний. Для правильной диагностики необходимы результаты анализов, которые помогут определить болезнь. Сыпной тиф изначально может походить на сифилис, грипп, корь, пневмонию и ряд других недугов. Человек проверяется на наличие вшей, контактов с больными тифом и т. д. Используются иногда и дифференциальные методы, когда врач отделяет симптомы от похожих болезней.
После 5-6 дня диагноз можно поставить уже более уверенно, на основании характера высыпаний и сроков их появления, гиперемии лица, изменений в нервной системе и ряда других показателей. Внимательно изучаются медиками и анализы крови.
Основными лекарственными препаратами считаются тетрациклиновые антибиотики. Если у человека наблюдается их непереносимость, то используется препарат «Левомицетин». Средство «Тетрациклин» назначается чаще. Принимается внутрь по 4 раза в день. Если болезнь протекает в тяжелой форме, то первые два дня делают внутривенно или внутримышечно уколы левомицетина сукцинат натрия по 3 раза в сутки.
Когда температура тела становится нормальной, лекарство принимается в обычной дозировке. Иногда на фоне использования антибиотиков может появиться осложнение. Оно происходит как наслоение второй болезни, например пневмонии. В этом случае назначаются дополнительные лекарственные препараты.
Этиотропная терапия дает обычно очень быстрый эффект, и в результате вакцинотерапия и длительная оксигенотерапия не требуются. Из патогенетических лекарств применяются витамины. В основном прописывают аскорбиновую кислоту и препараты сосудоукрепляющего действия.
Тиф — болезнь, которая может вызвать серьезные осложнения. Особенно часто они наблюдаются у пожилых людей, у которых снижен иммунитет. Им дополнительно назначаются антикоагулянты. Они препятствуют развитию тромбогеморрагического синдрома. Самым эффективным из этих препаратов считается «Гепарин». Его пожилым людям необходимо принимать сразу, как только установлен точный диагноз. Длительность приема таких лекарства — от трех до пяти дней.
Причины болезней кроются во вшах, поэтому бороться нужно начинать именно с ними. Желательно вообще не допускать их появления. Ранняя диагностика тоже немаловажна. Необходимо вовремя изолировать больного и, если есть возможность, госпитализировать. В стационаре он должен пройти тщательную санитарную обработку. Проводится дезинфекция одежды.
При профилактике используется прививка от тифа, инактивированная формалином, которая содержит мертвые риккетсии Провачека. Сейчас, благодаря вовремя и качественно проведенному лечению и профилактике сыпного тифа, вакцинация уже в больших масштабах не требуется. Заболеваемость снизилась значительно.
Острое инфекционное заболевание, вызываемое риккетсиями Музера. Вторая разновидность сыпного. Переносчики тифа — мелкие грызуны (крысы, морские свинки и т. д.). Именно поэтому он имеет еще несколько названий:
- крысиный;
- классический;
- вшивый;
- тюремная, либо корабельная, лихорадка.
Очень распространен среди небольших диких грызунов. Именно они и являются природным резервуаром для вируса. Заразиться можно не только при контакте с ними, но и кушая пищу, в которой есть моча или фекалии крысиных или мышиных блох. А также через расчесы кожи, когда в них попадают их испражнения. Болезнь может передаваться и посредством укусов клещей, которые находятся на больных грызунах.
Острая антропонозная кишечная инфекция, которую вызывают бактерии Сальмонеллы, вырабатывающие патогенный лишь для человека эндотоксин. Споры не образует. Для болезни характерны: лихорадка с общей интоксикацией организма, сыпь на коже, поражения лимфосистемы и тонкой кишки.
После произошедшего заражения максимальное количество вирусных бактерий образуется на третьей неделе. Транзиторные носители выделяют вирус в окружающую среду в течение 14 дней. При остром протекании болезни этот процесс может продолжаться в течение трех месяцев. При хронической форме выделяется брюшнотифозная палочка на протяжении нескольких лет.
Брюшной тиф передается фекально-оральным путем. В основном через воду, но также есть вероятность заражения в быту и при приеме пищи. Люди к этой болезни очень восприимчивы, но если переболеют, у них появляется стойкий иммунитет. Поэтому заранее делается прививка от брюшного тифа.
Болезнь в основном появляется на территориях с загрязненной водой и неблагополучной канализацией. От воды чаще всего заражаются взрослые и подростки, а маленькие дети — при молочных «вспышках». Болезнь возникает обычно летом и осенью.
Делится на несколько периодов. Изначально, в первую неделю, интоксикация проявляется по нарастающей. Брюшной тиф симптомы в этот период имеет такие: бледнеет кожа, появляется слабость, усиливается головная боль, происходит значительное или полное снижение аппетита, начинается брадикардия. На языке виден бледный налет, мучают запоры или поносы.
Разгар болезни происходит на десятый день. Температура высокая и не снижается, резко выражена интоксикация. Наблюдается заторможенность, раздражительность, появляется бледно-розовая сыпь в виде выступающих над кожей розеол. Она появляется на животе, груди, сбоку туловища, на сгибах конечностей. Сердце бьется глухо, начинается гипотония и брадикардия. Налет на языке становится коричневым, по краям видны отпечатки зубов. Живот вздувается, возникают запоры. Увеличивается селезенка и печень, нарушается сознание, больной начинает бредить, появляются галлюцинации. Может возникнуть даже токсический шок, если состояние очень тяжелое.
После того как болезнь начинает отступать, резко снижается температура. У выздоравливающего появляется хороший аппетит, восстанавливается сон, слабость исчезает, и общее самочувствие сильно улучшается.
Период реконвалесценции опасен рецидивами, которые могут возникнуть у 10% больных. Предвестники: селезенка и печень не нормализуются, аппетит слабеет, слабость возвращается, и снова усиливается общее недомогание. Клинические проявления одинаковые с течением основной болезни, но менее короткие по продолжительности.
Брюшной тиф может иметь легкую, среднюю и тяжелую форму. Существует и две атипичные — стертая и абортивная. Они возникают сейчас чаще, в связи в использованием при лечении антибиотиков и применении иммунопрофилактики. Лихорадка продолжается с неделю, но может длиться и три дня. Часто начало болезни очень острое, а серологические реакции могут быть отрицательными на протяжении всего течения болезни.
Профилактика считается основным способом борьбы с этой болезнью. Она подразумевает комплекс мер, многие из которых контролируются системой здравоохранения. Причины болезней могут быть разные и крыться в грязной воде, зараженных продуктах, антисанитарии. Поэтому осуществляется строгий контроль и эпидемиологические проверки.
Медиками наблюдаются группы людей, которые могут быть носителями брюшного тифа. Контролируются все лица, от которых зависит возможное распространение болезни. Это работники медицинских учреждений, коммунального обслуживания, водонапорных станций и общепита.
Профилактика заболеваний также предполагает последующее длительное наблюдение за выздоровевшим человеком. Больных выписывают только поле того, как анализы пять раз подряд показали отрицательный результат. После этого выздоровевший человек регулярно сдает их в поликлинике по месту жительства в течение трех месяцев. По истечении этого срока у него еще два раза в год берут необходимые анализы на брюшной тиф.
Люди, которые переболели, даже после выздоровления должны постоянно следить за своей температурой. И при малейшем ее повышении, даже если это просто обычная простуда, обращаться в поликлинику для проверки, не вернулась ли болезнь снова. Так как подобные случаи иногда бывают.
Если здоровый человек контактировал с больным, то назначается 21-дневное врачебное наблюдение. В это время исследуется кровь, кал и моча, делается брюшнотифозный бактериофаг, используется вакцинация. Болезнетворная палочка очень устойчива к внешней среде, поэтому при несоблюдении правил гигиены существует большая вероятность заражения.
Этот вид объединяет в себе эпидемический и эндемический. При болезни лихорадка чередуется с нормальной температурой тела. Возвратный тиф можно встретить везде в мире, практически в любой стране. Нет его только в Австралии, так как этот континент находится далеко от остальных. Наибольшая заболеваемость наблюдается в Африканских странах и Индии. Крупные вспышки болезни были отмечены в России и на Балканском полуострове. Возбудитель тифа — спирохеты Боррела. Клещевой возвратный тиф — это трансмиссивный зоонозный. В качестве его возбудителей выступает множество бактерий, которые называются боррелиями.
Возвратный тиф переносят клещи и грызуны, которые и являются природным резервуаром болезни. Инфицированные тифом клещи сохраняют в себе вирус в течение всей своей жизни. Вирусные бактерии могут передаваться и трансовариально, проникая в яйцеклетки членистоногих.
Заражение человека происходит при укусах клещами. На этом месте образуется папула, и через некоторое время развивается сама болезнь. Население эндемичных районов имеет к этому заболеванию низкую восприимчивость, а вот у приезжих она очень высокая. Поэтому туристам всегда рекомендуется делать соответствующие профилактические прививки и быть крайне осторожными. Особенно это касается тех людей, которые желают посетить африканские страны.
При эпидемическом возвратном тифе заражение происходит при расчесывании укуса, когда фекалии насекомых втираются в кожу. Если бактерии остаются снаружи и не проникают в кровь, то быстро погибают (в течение получаса). Поэтому если укусил клещ, категорически воспрещается расчесывать пораженное насекомым место. Нужно терпеть, хоть это и неприятно. Эпидемический возвратный тиф — болезнь, поражающая исключительно человека, животным она нестрашна.
И напоследок приведем несколько советов, которые помогут избежать возможного заражения. Обязательно нужно следить за личной гигиеной и регулярно проходить медицинские обследования. Не рекомендуется посещать места, где процветает антисанитария и могут водиться опасные для человека насекомые. Перед выездом за рубеж лучше узнать, нет ли в стране, которую желаете посетить, каких-либо эпидемий. Особенно это касается Азии и Африки. Даже если опасности не наблюдается, следует проявлять максимальную осторожность.
Брюшной тиф относится к тяжелым инфекционным заболеваниям, которое поражает желудочно-кишечный тракт, печень, селезенку, кровеносные сосуды. Брюшной тиф протекает с выраженной интоксикацией.
Возбудитель этой болезни — бактерия S.typhi, очень устойчива в окружающей среде. В организме человека она вырабатывает сильный токсин, который и определяет все симптомы и тяжесть заболевания.
Заразиться брюшным тифом можно только от больного человека или здорового носителя патогенной бактерии.

- постепенное начало с общего недомогания и слабости;
- повышение температуры тела, которое тоже носит постепенный характер. Максимальные значения лихорадка достигает только к третьему-пятому дню заболевания;
- нарастание симптомов интоксикации: слабость, отсутствие аппетита, бессонница;
- обезвоживание организма: сухая кожа, обложенный язык с отпечатками зубов по бокам, жажда;
- стул неустойчивый, понос может сменяться запором.
Постепенно температура поднимается до 39,5-40 градусов и может сохраняться на этом уровне длительное время (до двух недель). Примерно в это время у больного возникает так называемый тифозный статус — заторможенность, оглушенность, бред, нарушение сна, галлюцинации, дрожание конечностей.

- типичная лихорадка — высокие значения температуры, которые имеют характерные суточные колебания;
- тифозная сыпь на передней брюшной стенке и по бокам грудной клетки. Сыпь округлая, имеет четкие очертания и не яркая.
- увеличение печени и селезенки;
- болезненность и вздутие живота;
- увеличение лимфатических узлов в брюшной полости, что проявляется укорочением перкуторного звука в правой нижней части живота;
- поражение нервной системы: тифозный статус, признаки, характерные для менингита и энцефалита.

Для этого делают анализ крови на брюшной тиф. Кровь из вены высевают на питательную среду и через 4-5 дней получают ответ.
Анализ на брюшной тиф можно сделать и быстрее. Для этого в крови определяют титр антител к возбудителю брюшного тифа. Эти данные являются вспомогательными и трактуются в сочетании с клиническими проявлениями заболевания.
Кроме крови, для диагностики брюшного тифа исследуют мочу и кал. В случае, когда человек уже переболел похожим заболеванием, для подтверждения диагноза исследуют содержимое двенадцатиперстной кишки, так как там бактерии сохраняются дольше всего.

Важна строгая диета — пища должна быть жидкой, протертой, легко усваиваться и содержать все необходимые витамины. Обычно это бульоны, кисломолочные продукты, протертое мясо, жидкие каши, соки.
Лечение брюшного тифа невозможно без антибиотиков. Тифозная палочка чувствительна к ампициллину и его производным, левомицетину, бисептолу. Сейчас разработана и вакцина против брюшного тифа.
Как уже отмечалось, тяжесть заболевания обусловлена эндотоксином, поэтому при лечении обязательно проводят инфузионную терапию гемодезом, реополиглюкином и другими растворами. По показаниям присоединяют сердечно-сосудистые препараты, снотворные, витамины.

Другое последствие заболевания — бактерионосительство или повторное заражение. Возбудитель брюшного тифа очень устойчив и часто даже после курса антибактериальной терапии остается жить в желчных протоках печени. При снижении иммунитета клиническая картина брюшного тифа может повториться. Такой человек может выделять S.typhi и быть опасным для окружающих. Для профилактики этих последствий выписку больных тифом проводят не раньше 23 дня после нормализации температуры. Среди анализов обязательным является исследование содержимого двенадцатиперстной кишки.

- Со стороны желудочно-кишечного тракта это кишечное кровотечение или перфорация стенки кишечника с развитием перитонита.
- Со стороны нервной системы может развиться менингоэнцефалит.
- Со стороны других органов — миокардит, пневмония, тромбофлебит, отит, холецистит, остеомиелит и др.
Последствия брюшного тифа могут проявляться через несколько месяцев, после клинического выздоровления. Именно поэтому переболевшие этой инфекцией должны длительное время регулярно наблюдаться у врача.

- соблюдение санитарных норм — правил снабжения и контроля за водой, правил транспортировки и реализации пищевых продуктов, воспитание гигиенических навыков;
- контроль за состоянием здоровья отдельных групп населения, от которых зависит массовое распространение брюшного тифа. Это медицинские работники, работники общественного питания и пищевой промышленности, работники водонапорных станций, коммунального обслуживания. При поступлении на работу на данные предприятия обязательным становится анализ кала и крови на брюшной тиф.
- вылечившихся от брюшного тифа людей выписывают из больницы только после пятикратного отрицательного анализа кала и мочи и однократного отрицательного анализа содержимого двенадцатиперстной кишки. Дальше в поликлинике такие люди сдают анализ на брюшной тиф ежемесячно в течение трех месяцев. После этого проводится повторное исследование содержимого двенадцатиперстной кишки и серологическое исследование крови. Такие люди должны регулярно измерять температуру тела и при малейшем ухудшении состояния здоровья (даже если это вызвано обыкновенной простудой) должны сдавать весь комплекс анализов на брюшной тиф.
- при контакте с больным брюшным тифом необходимо строгое медицинское наблюдение в течение 21 дня. При этом проводят исследование крови, мочи и кала на брюшной тиф для своевременного выявления заболевания. Также, всем лицам, бывшим в контакте с заболевшим, назначают брюшнотифозный бактериофаг. Может использоваться и брюшнотифозная вакцина.
- в очаге инфекции обязательно проведение дезинфекции.
Таким образом, брюшной тиф — это тяжелая инфекция, которую сложно вылечить, и еще сложнее профилактировать. С развитием современного общества заболеваемость брюшным тифом значительно снизилась. Это произошло благодаря комплексным, дорогостоящим мерам профилактики. Но расслабляться не стоит, ведь брюшнотифозная палочка распространена повсеместно и очень устойчива во внешней среде. Это может привести к инфицированию при несоблюдении правил гигиены или контакте с заболевшим человеком или бактерионосителем.
Сыпной тиф — болезнь вызывается риккетсиями Провачека, отличается циклическим течением с лихорадкой, тифозным состоянием, своеобразной сыпью, а также поражением нервной и сердечно-сосудистой систем.
Источник инфекции — только больной человек, от которого платяные и головные вши, насосавшись крови, содержащей риккетсии, передают их здоровому человеку.
Человек заражается при расчесывании мест укусов, втирая экскременты вшей в кожу. При самом укусе вшей заражение не происходит, так как в их слюнных железах возбудитель сыпного тифа отсутствует. Восприимчивость людей к сыпному тифу достаточно высока.
Инкубационный период длится 12-14 дней. Иногда в конце инкубации отмечаются небольшая головная боль, ломота в теле, познабливание. Температура тела повышается с небольшим ознобом и уже ко 2-3 дню устанавливается на высоких цифрах (38-39 0С), иногда она достигает максимальной величины к концу 1 суток.
В дальнейшем лихорадка имеет постоянный характер с небольшим понижением на 4, 8, 12 день болезни. Рано появляются резкая головная боль, бессонница, быстро наступает упадок сил, больной возбужден (разговорчив, подвижен). Лицо красное, одутловатое. На конъюнктиве глаз иногда видны мелкие кровоизлияния. В зеве диффузная гиперемия, на мягком небе могут появиться точечные геморрагии. Язык сухой, не утолщен, обложен серовато-коричневым налетом, иногда с трудом высовывается. Кожа сухая, горячая на ощупь, в первые дни потоотделения почти не бывает.
Наблюдаются ослабление сердечных тонов, учащение дыхания, увеличение печени и селезенки (с 3-4 дня болезни). Один из характерных признаков — сыпнотифозная экзантема. Сыпь появляется на 4-5 день болезни. Она множественная, обильная, расположена преимущественно на коже боковых поверхностей груди и живота, на сгибе рук, захватывает ладони и стопы, никогда не бывает на лице. Высыпание происходит в течение 2-3 дней, в дальнейшем постепенно исчезает (через 7-8 дней), оставляя на некоторое время пигментацию. С началом высыпания состояние больного ухудшается. Резко усиливается интоксикация. Возбуждение сменяется угнетением, заторможенностью. В это время может развиваться коллапс: больной в прострации, кожа покрыта холодным потом, пульс частый, тоны сердца глухие.
Выздоровление характеризуется снижением температуры тела, ускоренным лизисом на 8-12 день болезни, постепенным уменьшением головной боли, улучшением сна, аппетита, восстановлением деятельности внутренних органов.
Острое инфекционное заболевание, обусловленное бактерией из рода сальмонелл. Возбудитель может сохраняться в почве и воде до 1-5 месяцев. Погибает при нагревании и действии обычных дезинфицирующих средств.
Единственный источник распространения инфекции — больной человек и бактерионоситель.
Палочки брюшного тифа переносятся непосредственно грязными руками, мухами, сточными водами. Опасны вспышки, связанные с употреблением инфицированных пищевых продуктов (молоко, холодные мясные блюда и др.).
Инкубационный период длится от 1 до 3 недель. В типичных случаях заболевание начинается постепенно. Больные отмечают слабость, быструю утомляемость, умеренную головную боль.
В последующие дни эти явления усиливаются, начинает повышаться температура тела до 39-40 0С, понижается или исчезает аппетит, нарушается сон (сонливость днем и бессонница ночью). Наблюдается задержка стула, явления метеоризма. К 7-9 дню болезни на коже верхних отделов живота и нижних отделов грудной клетки, обычно на переднебоковой поверхности, появляется характерная сыпь, представляющая собой небольшие красные пятнышки с четкими краями, диаметром 2-3 мм, возвышающиеся над уровнем кожи (розеолы).
На смену исчезающим розеолам могут появляться новые. Характерны своеобразная заторможенность больных, бледность лица, замедление пульса и снижение артериального давления. Над легкими выслушиваются рассеянные сухие хрипы — проявление специфического бронхита. Язык сухой, потрескавшийся, покрыт грязно-бурым или коричневым налетом, края и кончик языка свободны от налета, с отпечатками зубов. Наблюдается грубое урчание слепой кишки и болезненность в правой подвздошной области, печень и селезенка при пальпации увеличены.
Уменьшается число лейкоцитов в периферической крови, особенно нейтрофиллов и эозинофиллов. СОЭ остается нормальной или повышается до 15-20 мм/ч. К 4 неделе состояние больных постепенно улучшается, понижается температура тела, исчезает головная боль, появляется аппетит.
Грозными осложнениями брюшного тифа являются перфорация кишечника и кишечные кровотечения. В распознавании болезни большое значение имеет своевременное выявление основных симптомов: высокая температура тела длительностью более недели, головная боль, адинамия — снижение двигательной активности, упадок сил, нарушения сна, аппетита, характерная сыпь, чувствительность при пальпации в правой подвздошной области живота, увеличение печени и селезенки. Из лабораторных анализов для уточнения диагноза применяются бактериологический (иммунофлюоресцентный метод) посев крови на среду Раппопорта или желчный бульон; серологические исследования — реакция Видаля и др.
Сыпной тиф
Наиболее эффективны антибиотики тетрациклиновой группы, которые назначают по 0,3-0,4 г 4 раза в сутки. Можно использовать левомицетин. Антибиотики дают до 2 дня нормальной температуры длительность курса обычно 4-5 дней. Для дезинтоксикации вводят 5 % раствор глюкозы. Применяют оксигенотерапию.
При резком возбуждении показаны барбитураты, хлоралгидрат. Большое значение имеют полноценное питание и витаминотерапия. Важную роль играет правильный уход за больным: полный покой, свежий воздух, удобная постель и белье, ежедневный туалет кожи и полости рта.
Брюшной тиф
Основной антимикробный препарат — левомицетин. Назначают по 0,5-0,75 г, 4 раза в сутки 10-12 дней до нормальной температуры. Внутривенно капельно вводят 5% раствор глюкозы, изотонический раствор хлорида натрия (500-1000 мг).
В тяжелых случаях — кортикостероиды (преднизолон в дозе 30-40 мл в сутки). Больные должны соблюдать строгий постельный режим минимум 7-10 дней.
Брюшной тиф — антропонозное острое инфекционное заболевание с фекально-оральным механизмом передачи. Характеризуется поражением лимфатического аппарата кишечника, бактериемией, выраженной интоксикацией, увеличением печени и селезёнки, розеолёзной сыпью и в ряде случаев энтеритом.
Резервуар и источник инфекции — человек (больной или бактериовыделитель). Опасность больного для окружающих в разные периоды болезни неодинакова. В инкубационном периоде заражённый человек практически не опасен. Опасность больного для окружающих увеличивается по мере развития болезни и достигает максимума на 2-3-й неделе болезни — в период выделения бактерий с испражнениями, мочой и потом; также их можно обнаружить в грудном молоке и носоглотке. Большая часть переболевших освобождается от возбудителя в первые 1 2 нед или в ближайшие 2-3 мес реконвалесценции. Примерно 3-5% остаются носителями на длительный срок, а некоторые — на всю жизнь. Эпидемиологическая опасность хронического носителя определяется его профессией и зависит от соблюдения им правил личной гигиены. Особую опасность представляют носители, имеющие доступ к приготовлению, хранению и реализации пищевых продуктов.
Механизм передачи фекально-оральный, реализуется водным, пищевым и бытовым путями; в районах с повышенным уровнем заболеваемости распространение идёт преимущественно водным путём. Последнее происходит за счёт использования воды, взятой из загрязнённых открытых или технических водоёмов, а также из-за неудовлетворительного санитарно-технического состояния водопроводных и канализационных сооружений. В результате употребления заражённой воды возникают острые и хронические водные вспышки, способные длительно продолжаться и охватывать большие группы населения. К возникновению водных вспышек приводят аварии на водопроводных сетях и сооружениях, перепады давления и нерегулярность подачи воды, сопровождающиеся подсосом инфицированных грунтовых вод через негерметичные отрезки сетей. Из пищевых продуктов наиболее опасны молоко и молочные изделия, кремы, салаты и другие продукты, служащие благоприятной средой для размножения бактерий. Иногда заражение может произойти и через овощи, особенно при их поливе сточными водами или удобрении фекалиями. Бытовой путь передачи возможен при низкой культуре бактерионосителей или больных со стёртой формой болезни. При этом происходит заражение окружающих предметов, а в последующем — заражение пищи.
Естественная восприимчивость людей. Восприимчивость к болезни высокая, перенесённое заболевание оставляет стойкий пожизненный иммунитет. Повторные заболевания крайне редки.
Инкубационный период варьирует от нескольких дней до 3 нед (в среднем 10-14 сут). Ранее было принято считать, что брюшной тиф начинается постепенно. Однако в настоящее время более чем в 2/3 случаев наблюдают острое начало заболевания. Первую неделю клинических проявлений обозначают как начальный период болезни. Если заболевание развивается постепенно, то в течение первых 3-4 сут происходит нарастание температурной реакции, достигающей к концу этого срока 39-40 °С. Так же постепенно развивается синдром , проявляющийся головной болью, анорексией, прогрессирующей общей слабостью, головокружением, бессонницей. При остром начале заболевания симптомы интоксикации развиваются в более сжатые сроки (1-2 дня).
При осмотре больного в большинстве случаев обращает на себя внимание бледность кожных покровов, однако у части больных лицо может быть слегка гиперемировано, особенно в случае острого начала заболевания. Характерно утолщение языка; при этом в центре он обложен налётом, а края и кончик остаются чистыми. При большой отёчности языка можно наблюдать отпечатки зубов по его краям. Живот обычно вздут вследствие , перистальтические волны кишечника замедлены. Характерны запоры, однако в начальной стадии болезни возможно послабление стула с каловыми массами в виде «горохового супа». Пальпация живота (следует проводить осторожно!) выявляет лёгкую болезненность в правой подвздошной области, там же можно отметить урчание и притупление перкуторного звука (симптом Падалки). Уже к 3-4-му дню заболевания у больного увеличиваются размеры печени и селезёнки. При пальпации они несколько уплотнены, но безболезненны. Тоны сердца приглушены. Характерная для заболевания обычно развивается на более поздних сроках. Учащение пульса в начальном периоде не исключает диагноз брюшного тифа.
Период разгара приходится на конец первой — начало 2-й недели болезни и может продолжаться от нескольких дней до 2-3 нед. Характерно нарастание симптомов интоксикации. Температура тела остаётся высокой, приобретает постоянное, волнообразное или неправильное течение.
На 8-9-е сутки болезни у больных можно обнаружить брюшнотифозные розеолы (roseolae elevatae), слегка приподнимающиеся над поверхностью кожи и располагающиеся на передней брюшной стенке и нижней части груди. Количество розеол незначительно, иногда всего 2-5 элементов. Розеолы исчезают на 3-4-й день после их появления, однако вслед за возникновением первых розеол возможны новые подсыпания. Отсутствие не исключает диагноз брюшного тифа. Характерно развитие брадикардии, частота пульса значительно отстаёт от уровня температурной реакции. Тоны сердца, как правило, глухие, пульс малого наполнения, артериальное давление склонно к снижению. В более тяжёлых случаях наблюдают олигурию. При тяжёлом течении заболевания может развиться так называемый тифозный статус с прострацией больного, резкой слабостью, адинамией, апатией, помрачением сознания, а в некоторых случаях с двигательным беспокойством. В настоящее время подобное состояние встречают достаточно редко.
Период реконвалесценции проявляется падением температуры тела (иногда по амфиболическому типу) и постепенным исчезновением признаков интоксикации. Необходимо подчеркнуть, что несмотря на исчезновение симптомов интоксикации, особенно под воздействием лечебных мероприятий, временные рамки формирования язв в тонкой кишке сохраняются, поэтому остаётся опасность развития кишечных и перфораций кишки.
Следует иметь в виду, что клиническая картина брюшного тифа далеко не всегда характеризуется указанным комплексом симптомов; многие из них проявляются слабо или могут полностью отсутствовать. Подобные ситуации, известные как атипичные формы, трудны для диагностики («амбулаторный тиф»). Также известна абортивная форма заболевания, характеризующаяся кратковременной лихорадкой в течение всего нескольких дней и быстрым исчезновением интоксикации. Стёртая форма брюшного тифа проявляется непродолжительным субфебрилитетом, отсутствием экзантемы и слабо выраженными симптомами интоксикации.
В редких случаях заболевание может протекать в виде пневмо-, менинго-, коло- и нефротифа. При этом течение болезни обычно тяжёлое, на фоне выраженной интоксикации преобладают признаки поражения соответствующих органов и систем.
Обострения и рецидивы. В некоторых случаях заболевание может приобретать затяжной характер, обусловленный развитием обострений. Они обычно возникают на фоне уменьшения симптомов интоксикации и снижения температуры тела, впрочем, не достигающей нормальных показателей. На этом фоне вновь усиливаются все симптомы заболевания, повышается температура тела, появляются новые элементы брюшнотифозной экзантемы, увеличиваются в размерах печень и селезёнка.
Рецидивы заболевания отличаются от обострений тем, что вновь развиваются симптомы интоксикации, появляются свежие розеолы, температура тела повышается до высоких цифр после уже нормализовавшейся температурной реакции и удовлетворительного самочувствия больного. У 7-9% больных рецидивы возникают на 2-3-й неделе апирексии; в некоторых случаях их можно наблюдать и на более поздних сроках. Количество рецидивов обычно не превышает 1-2, в редких случаях — 3. Как правило, рецидивы начинаются остро, в течение 1-2 дней развивается полная клиническая картина заболевания. Особенно следует подчеркнуть, что при рецидивах экзантему можно обнаружить уже в первые сутки. Течение рецидивов легче, а их продолжительность короче первичного заболевания.
Возбудитель — Salmonella typhi, грамотрицательная подвижная палочка рода Salmonella семейства Enterobacteriaceae. Бактерии неприхотливы и растут на обычных питательных средах. У S. typhi выделяют термостабильный соматический О-Аг, термолабильный жгутиковый Н-Аг, термолабильный соматический Vi-Aг и др. Бактерии экзотоксинов не образуют. При разрушении микроорганизмов высвобождается эндотоксин, играющий основную роль в патогенезе заболевания. В определённой степени патогенность брюшнотифозных бактерий также определяют «ферменты агрессии» — гиалуронидаза, фибринолизин, лецитиназа, гемолизин, каталаза и др. По чувствительности к типовым бактериофагам выделяют более 100 стабильных фаговаров. Определение фаговара возбудителя — удобный маркёр для выявления эпидемиологических связей между отдельными заболеваниями, выяснения источника и путей передачи возбудителя. В неблагоприятных условиях, например в иммунном организме, бактерии переходят в L-формы. Бактерии умеренно устойчивы во внешней среде — в почве и воде могут сохраняться до 1-5 мес, в испражнениях — до 25 дней, на белье — до 2 нед, на пищевых продуктах — от нескольких дней до недель. Несколько дольше сохраняются в молоке, мясном фарше, овощных салатах, где при температуре выше 18 «С способны размножаться. При нагревании возбудитель быстро погибает, дезинфицирующие растворы в обычных концентрациях действуют на него губительно. Если в 1993-1995 гг. доминировали фаговары А, К1, В2, то в 1997 г. преобладал фаговар 28, появились фаговары F4 и 45. Установлено наличие антибиотикорезистентных штаммов возбудителя, способных вызывать крупные вспышки заболевания.
Во всех случаях, даже при подозрении на тифо-паратифозное заболевание, больные подлежат госпитализации. Диета больных должна носить механически и химически щадящий характер. Обычно больным назначают стол №4 (в инфекционном стационаре его часто обозначают как стол №4abt). Блюда должны быть отварными и протёртыми через сито. Питание показано дробное, малыми порциями; пищу следует запивать большим количеством жидкости.
Постельный режим больного обусловлен необходимостью избегать напряжения мышц живота, что может спровоцировать перфорацию кишки или кровотечение. Щадящая диета и постельный режим должны продолжаться до конца 4-й недели болезни, т.е. до момента наступления репарации слизистой оболочки кишки. Диету и режим необходимо соблюдать вне зависимости от сроков исчезновения интоксикации.
Для этиотропной терапии обычно применяют левомицетин по 0,5 г 5 раз в сутки по 2-й день с момента нормализации температуры тела (включительно), затем по 0,5 г 4 раза в сутки по 10-й день апирексии. В тяжёлых случаях заболевания назначают левомицетин-сукцинат внутримышечно по 3 г/сут. Учитывая нарастающую устойчивость брюшнотифозной палочки к левомицетину, в лечении больных также применяют ампициллин по 0,5 г внутрь 4 раза в день, азитромицин 500 мг в первые сутки, а в дальнейшем по 250 мг/сут перорально, цефалоспорины III поколения (цефтриаксон по 2 г/сут внутримышечно) и фторхинолоны (ципрофлоксацин внутрь по 500 мг 2 раза в сутки). Продолжительность курсов этих препаратов при их клинической эффективности может быть сокращена до 5-7-х суток апирексии.
Учитывая наличие интоксикационного синдрома, всем больным необходимо проводить активную дезинтоксикационную терапию внутривенным введением коллоидных и кристаллоидных растворов.
В случаях кишечного кровотечения больному на 12-24 ч назначают абсолютный покой в положении на спине, голод, ограниченное количество жидкости (не более 500 мл, чайными ложками). Расширение диеты возможно не ранее 2-го дня от начала кровотечения; в рацион включают мясные и рыбные бульоны, соки, кисели, желе, яйца всмятку. В случае прекращения кровотечения диету в течение 3-5 дней постепенно расширяют до стола №4abt. С первых часов кровотечения больному необходимо подвесить пузырь со льдом, слегка касающийся передней стенки живота. Из медикаментозных средств для остановки кровотечения применяют раствор аминокапроновой кислоты, кровезаменители, ингибиторы фибринолиза. Для профилактики повторного кровотечения назначают викасол.
При диагностике перфорации кишки больной поступает под наблюдение хирурга.
Выписка реконвалесцентов из стационара при полном клиническом выздоровлении возможна после 21-го дня нормальной температуры тела, однако день выписки не может быть ранее окончания 4-й недели болезни.
Брюшной тиф – это инфекционное заболевание из группы антропонозов с фекально-оральным механизмом передачи, вызываемое одной из разновидностей и протекающее с преимущественным поражением лимфатического аппарата тонкого кишечника на фоне выраженных токсических проявлений.
Несмотря на то, что человечеству в прошлом веке удалось значительно снизить количество регистрируемых случаев брюшного тифа, решенной до конца, эту проблему, назвать нельзя. Вероятность развития заболевания существует, особенно в странах с неспокойной военной обстановкой и плохими гигиеническими нормами для жизни. Поэтому антисанитарные условия являются основным условием для распространения болезни.
Брюшной тиф относится к заболеваниям, исключительно, человеческой популяции. Заражение происходит после выделения с испражнениями носителей и больных людей возбудителей заболевания в окружающую среду. При этом ими контаминируется вода, пища, бытовые предметы. Не последнее значение принадлежит мухам, как внешним переносчикам патогенов. Здоровый человек может заболеть после употребления инфицированных продуктов питания или после непосредственного контакта с больным.
В связи с этим брюшной тиф характеризуется такими особенностями:
Преимущественное возникновение в жаркие месяцы и осеннее время;
Быстрое распространение с переходом в эпидемию;
Абсолютная восприимчивость организма человека к возбудителю;
Быстрое размножение сальмонелл с массивным их выбросом в окружающую среду с каждым испражнением;
Длительное течение болезни (около семи недель) и наличие её стертых форм;
Наличие носителей возбудителя заболевания. Такие люди не болеют, но являются заразными для окружающих;
Патогенез заболевания и распространения возбудителя в организме состоит из нескольких стадий:
Попадание достаточной концентрации патогенов в терминальные отделы тонкого кишечника;
Внедрение через слизистую оболочку с развитием воспалительного процесса в виде энтерита;
Проникновение в лимфоидную ткань, к которым у сальмонелл имеется изначальная тропность. Сначала поражаются пейеровы бляшки, а затем регионарные лимфатические узлы брыжейки (мезентериальные) и забрюшинные;
Бактериемия (попадание возбудителей в системный кровоток). Это возникает в связи с невозможностью лимфатической системы удержать и обезвредить возбудителя. Это проявляется в виде их сильного увеличения. Попав в кровь портальной системы, возбудитель, в первую очередь, распространяется на печень и селезенку. В клетках ретикулоэндотелиальной системы этих органов происходит его дальнейшее размножение. Как следствие – воспалительное поражение и селезенки;
Циркуляция возбудителя в системном кровотоке запускает иммунные реакции. При этом возникает массивное разрушение патогенных бактерий, что наряду с бактериемий, вызывает токсемию за счет токсинов, которые выделяются из разрушенных патогенов.
Все эти звенья патогенеза носят циклический характер, постоянно повторяясь до тех пор, пока иммунные механизмы усилятся настолько, чтобы обезвредить всех патогенных возбудителей в тканях лимфатических узлов, печени и селезенки.
Клиническая картина при брюшном тифе выплывает из вышеописанных особенностей его патогенеза и приведена в виде таблицы.
Его продолжительность от трех дней до трех недель. В это время возможны неспецифические симптомы в виде общей слабости, разбитости, плохого самочувствия, тошноты, головных и мышечных болей, легкого субфебрилитета.
Лихорадка и температурные реакции
Отмечается повышение показателей температуры тела до гектических цифр. Такая отмечается периодически, что соответствует массивному выбросу сальмонелл в системный кровоток.
Ознобы на высоте лихорадочного приступа;
Общая слабость, головокружение;
Помрачение сознания и заторможенность;
Высыпания розеолезного характера по всей поверхности кожи (появляются после двух недель болезни);
Фулигинозный язык (резко отечный, по боковым поверхностям отпечатки зубов, покрытый темным налетом);
Резкая одутловатость лица на фоне его бледности;
Измученный внешний вид больного.
Признаки поражения мезентериальных лимфоузлов и тонкого кишечника (мезаденит на фоне энтерита)
Боли в правых отделах живота. Иногда они настолько интенсивные, что симулируют клинику острого аппендицита или острого живота;
Возможно незначительное послабление стула. Симптом не всегда появляется. Осложненный брюшной тиф может проявить себя в виде кровавого или кишечного кровотечения;
Симптом Падалки. Определяется путем перкуссии брюшной стенки, во время которой в правый нижних отделах перкуторный звук становится укороченным;
Пальпаторно определяются опухолевидные образования в подвздошной области справа в виде инфильтрата, резко болезненные;
Симптомы перитонита. Возникают при полном разрушении стенки тонкого кишечника воспалительным процессом и её перфорации;
Признаки поражения печени и селезенки
Гепатомегалия – резкое увеличение размеров печени и её болезненность;
Спленомегалия – пальпаторно определяется выступающая из-под левой реберной дуги, болезненная селезенка;
Желтуха. Как правило носит паренхиматозный характер и свидетельствует о тяжелом течении болезни;
Признаки печеночной недостаточности: усугубление мозговых симптомов и нарушения сознания, кровоточивость, нарастание желтухи, интоксикации;
Динамика симптомов при брюшном тифе позволяет объединить их по стадиям заболевания:
Период инкубации. Продолжается с момента внедрения возбудителя в организм до появления первых клинических проявлений. Длительность этого периода зависит от патогенных свойств возбудителя и защитных сил организма;
Период начала болезни. Длится несколько дней. Клинические его можно ограничить появлением первой температурной реакции до её стойкого поддержания на высоком уровне;
Период развернутого течения. Характеризуется всеми симптомами поражения внутренних органов и интоксикацией;
Период разрешения. Представлен пошаговым обратным развитием симптомов и уменьшением лихорадки;
Период реконвалесценции. Представляет собой полное восстановление организма и формирование стойкого иммунитета.
Не всегда такая четкая последовательность течения соблюдается. Заболевание способно приобретать непредсказуемый характер с молниеносным переходом одной стадии в другую или волнообразной их сменой.
Опасность брюшного тифа заключается в возможности развития осложнений, представляющих непосредственную угрозу жизни больного. В случае прогрессирования заболевания возникает высокий риск прогрессирующей печеночной недостаточности, которая на фоне интоксикации может перейти в полиорганную недостаточность.
Не менее опасны и осложнения местного характера. Их возникновение связано с некротическим и язвенным поражением терминального отдела тонкого кишечника. На этом фоне очень часто возникают профузные кишечные кровотечения и перфорация кишечной стенки. Эти состояния требуют неотложного хирургического лечения. Проведение любой операции на высоте интоксикации и органной недостаточности всегда приводит к утяжелению общего состояния больных брюшным тифом.
Патогенным микроорганизмом, который обуславливает возникновение брюшного тифа, является один из видов сальмонелл – Salmonella typhi. Представляет собой грамотрицательную палочку из семейства энтеробактерий, способных к размножению исключительно в человеческом организме. Морфологических отличий от других сальмонелл не имеет. Строгий аэроб, поэтому может существовать только в живом виде, не образует спор. Не требовательна к окружающим условиях и поэтому хорошо культивируется на обычных питательных средах. Данный вид сальмонелл достаточно устойчив во внешней среде, отлично приспособлен к низким температурам и может пережить даже длительное замораживание.
Не устойчивый к действию высоких температур и мгновенно погибает при кипячении. Хорошо сохраняет патогенные свойства в проточной и стоячей воде и продуктах питания (молочная продукция, овощи, мясной фарш).
Патогенность тифозных сальмонелл обусловлена их антигенной структурой и эндотоксином. Самыми главными из них являются поверхностный антиген вирулентности (Vi-антиген) и липо-сахаридный белковй комплекс клеточной стенки (эндотоксин). Если первый обусловливает способность возбудителя поражать органы и ткани, а также интенсивность иммунного ответа, то второй включается при разрушении сальмонелл иммунными клетками с мощным выбросом их токсических компонентов. Особенности антигена вирулентности возбудителей брюшного тифа таковы, что позволяют изменять ему свои антигенные свойства, переходя в разные формы, в том числе L-формы, устойчивые к действию антибактериальных препаратов. Это позволяет возбудителю длительно циркулировать, поддерживая эпидемическое распространение.
Жизненный цикл тифозных сальмонелл после попадания в восприимчивый организм не может пройти без участия лимфоидной и ретикулярной тканей. Поэтому входными воротами инфекции служак скопления лимфатических клеток кишечника (Пейеровы бляшки) в подслизистом слое. Из них бактерии распространяются на брыжеечные лимфоузлы и в портальный кровоток. Самым главным местом размножения тифозных сальмонелл становится печень и селезенка. Со временем иммунные механизмы способны обезвредить патогенов полностью, так как вырабатываются специфические антитела.
Учитывая, что отличительных микроскопических особенностей тифозных сальмонелл не существует, главным методом диагностики брюшного тифа являются серологические исследования. Их основой выступает обнаружение в плазме крови специфических антител.
Сделать это можно такими способами:
Реакция агглютинации. Самый простой и древний метод, позволяющий определить наличие антител к О-антигену возбудителя. Становится информативной через две недели после начала болезни. Метод неспецифичный, поскольку может давать ложноположительный результат при других видах сальмонеллезной инфекции;
Реакция непрямой гемаглютинации. Помогает в диагностике брюшного тифа уже на первой неделе заболевания;
Реакция флюоресцирующих антител. Высокочувствительный метод диагностики, позволяющий определить любой тип антител к антигенным компонентам возбудителя. Метод помогает не только в оценке динамики заболевания, но и при наблюдении за носителями, и в реконвалисцентном периоде;
Основанием для постановки диагноза брюшной тиф по данным серологических методов диагностики является постоянный рост титра специфических антител. Для этого исследования обязательно повторяются в динамике.
Главным профилактическим мероприятием при брюшном тифе является вакцинация против этого заболевания.
Для этих целей используется два вида вакцин:
Введение компонентов тифозный сальмонелл в организм в небольших дозах приводит к распознанию их иммунными клетками. Результатом такого взаимодействия должен стать долгосрочный иммунитет, который позволит организму противостоять настоящим возбудителям при встрече с ними.
Показаниями для вакцинации любым из видов вакцин служат:
Планирование пребывания в территориях, эпидемичных по брюшному тифу;
Необходимость контакта с больными брюшным тифом;
Непосредственная работа с возбудителями брюшного тифа.
Желательно, чтобы после проведения вакцинации на протяжении двух недель вакцинированный организм не контактировал с истинным возбудителем заболевания. Это нужно для того, чтобы выработался соответствующий иммунитет. В противном случае, вакцинация закончится утяжелением симптомов болезни.
источник
 высокая температура тела (свыше +38° С), выраженная интоксикация, снижение активности нервной системы (больные заторможены, равнодушны к внешним раздражителям), розеолезная сыпь на коже (представляет собой небольшие красные высыпания, которые исчезают при надавливании на них пальцем) с преимущественной локализацией элементов на животе, нижних отделах грудной клетки, на сгибательной поверхности суставов, брадикардия, артериальная гипотония (снижение уровня давления), коричневый налет на языке, увеличение печени и селезенки в размерах. При выраженной интоксикации и большом количестве бактерий, снижении активности иммунитета организма человека может развиваться тифозный статус с резким ухудшением течения, заторможенностью нервной системы (вплоть до комы). В случае инфекционно-токсического шока резко снижается артериальное давление и развивается полиорганная недостаточность, что приводит к высокому риску летального исхода.
высокая температура тела (свыше +38° С), выраженная интоксикация, снижение активности нервной системы (больные заторможены, равнодушны к внешним раздражителям), розеолезная сыпь на коже (представляет собой небольшие красные высыпания, которые исчезают при надавливании на них пальцем) с преимущественной локализацией элементов на животе, нижних отделах грудной клетки, на сгибательной поверхности суставов, брадикардия, артериальная гипотония (снижение уровня давления), коричневый налет на языке, увеличение печени и селезенки в размерах. При выраженной интоксикации и большом количестве бактерий, снижении активности иммунитета организма человека может развиваться тифозный статус с резким ухудшением течения, заторможенностью нервной системы (вплоть до комы). В случае инфекционно-токсического шока резко снижается артериальное давление и развивается полиорганная недостаточность, что приводит к высокому риску летального исхода. (левомицетин).
(левомицетин).
