Инкубационный период от 7 до 25 дней
Начальный период:
- Симптомы общей интоксикации (головная боль, слабость, головокружение), нарастающая гипертермия;
- Задержка стула (диарея редко), возможны: диспепсический синдром (метеоризм, тошнота, рвота), абдоминальные боли;
- К концу первой недели гепатоспленомегалия.
Период разгара (1-2 неделя):
- Экзантема (розеолы о 3-6 мм, с четкими границами, возвышающиеся над уровнем кожи) на коже верхних отделов живота и нижних отделов грудной клетки;
- Выраженные симптомы общей интоксикации, гипертермия;
- Язык сухой, потрескавшийся, покрыт плотным грязно-бурым или коричневым налетом, с отпечатками зубов, края и кончик языка свободны от налета;
- Стул характерный для энтеритов (жидкий, кашицеобразный, или водянистый, обильный, с непереваренными комочками, небольшим количеством прозрачной слизи, зеленью и резким кислым запахом), аускультативно: «урчание» кишечника, пальпаторно: болезненность при пальпации в илеоцекальной области;
- Гепатоспленомегалия;
- Артериальная гипотензия, возможна брадикардия;
- Нарастающее качественное (до делирия) и количественное расстройство сознания до сопора или комы;
- Возможно развитие перфорации кишечных язв и кишечного кровотечения.
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Пульсоксиметрия;
- Термометрия общая;
- Исследование уровня глюкозы в крови с помощью анализатора.
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных;
- Контроль диуреза.
Дополнительно, в период разгара:
- Мониторирование электрокардиографических данных;
Для врачей анестезиологов-реаниматологов:
- Контроль ЦВД (при наличии центрального венозного доступа).
Начальный период:
- Обеспечение лечебно-охранительного режима;
- Горизонтальное положение;
- Катетеризация кубитальной или, и других периферических вен;
- Кристаллоиды (полиионные растворы + Натрия хлорид 0,9%) — 500-1000 мл в/в со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- При гипертермии (t° тела > 38,5°С):
- Анальгин 50% — 2 мл в/м +
- Димедрол 1% — 1мл в/м +
- Папаверин 2% — 2 мл в/м;
- Медицинская эвакуация (см. «Общие тактические мероприятия»).
Период разгара:
- Обеспечение лечебно-охранительного режима;
- Положение пациента в зависимости от показателей гемодинамики;
- Ингаляторное введение 100% О2 на постоянном потоке ч/з маску (носовые катетеры);
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или, и для врачей анестезиологов-реаниматологов — катетеризация подключичной или, и других центральных вен (по показаниям);
5. Кристаллоиды (полиионные калийсодержащие растворы + Натрия хлорид 0,9%) — до 1000 мл в/в (внутрикостно) со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
6. При брадикардии (ЧСС 38,5°С):
- Анальгин 50% — 2 мл в/м (в/в (внутрикостно) болюсом медленно);
8. При сохраняющейся гипотензии (САД 12 баллов по шкале ком Глазго, САД > 90 мм рт.ст., SpО2 > 90% на фоне оксигенации 100% О2:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
источник
  Брюшной тиф — острая циклически протекающая кишечная антропонозная инфекция, вызываемая бактериями Salmonella typhi (Salmonella enterica серотип typhi), с алиментарным путём передачи, характеризующаяся лихорадкой, явлениями общей интоксикации с развитием тифозного статуса, розеолезными высыпаниями на коже, гепато- и спленомегалией, специфическим поражением лимфатической системы нижнего отдела тонкой кишки.
  Грозное заболевание, унесшее много жизней в XIX – начале XX века и снова вернувшееся к нам в начале XXI.
  Возбудитель — сальмонелла, ее особый серотип. Она содержит токсин, поражающий нервную систему, который попадает в кровь при разрушении бактерий. Тифозные сальмонеллы, как и все сальмонеллы, устойчивы во внешней среде и могут сохраняться в воде и почве несколько месяцев.
  Они размножаются на молочных продуктах, мясном фарше и студне. Погибают при кипячении и обработке дезинфицирующими растворами.
  Механизм передачи фекально-оральный. Животные брюшным тифом не болеют, заразиться можно только от больного человека или бактерионосителя через воду, продукты и грязные руки.
  Заражение воды в колодце или другом водяном источнике, а также заражение пищи на пищевом предприятии или общей кухне в общежитии может вызвать локальную эпидемию.
  Попав через рот и желудок в кишечник, сальмонеллы тифа внедряются в местную лимфатическую систему, где размножаются в периферических лимфоузлах и выходят в кровяное русло.
  Здесь с ними начинает бороться иммунная система. Часть бактерий погибает, и в кровь попадает токсин, что обусловливает симптомы интоксикации и нарушения сознания.
  Выжившие сальмонеллы поражают внутренние органы (образуются так называемые брюшнотифозные гранулемы) и кожу, вызывая сыпь. Затем они начинают выделяться вместе с желчью, мочой, потом, слюной.
  Часть из них, снова оказываясь в кишечнике, внедряется в лимфатическую систему, окончательно разрушая лимфатические бляшки, что приводит к образованию язв в кишечнике.
  Инкубационный период составляет 7–25 дней.
  Первая неделя — продромальный период. Начинается с того момента, как возбудитель попадает в кровь. Появляются и быстро нарастают симптомы интоксикации и поражения нервной системы.
  Температура поднимается до 39–40 °С, развивается слабость, головная боль, пропадает аппетит, нарушается сон, больные становятся вялыми, заторможенными, могут не сразу отвечать на вопросы. Может развиваться воспаление бронхов. Давление снижается, тоны сердца становятся глухими.
  Вторая–третья недели — период разгара болезни. Переход сальмонелл в органы и обратное их поступление в кишечник. Лихорадка может сохраняться или приходить волнами. Головная боль и нарушения сна становятся мучительными. Может развиться бред или полная заторможенность, вплоть до комы.
  На 8–10 день недуга на кожных покровах определяется сыпь в виде розовых пятнышек, эта сыпь скудная, количество пятен обычно не превышает десятка. На этом фоне может развиться пневмония. Печень и селезенка увеличены, живот вздут, урчит. Может уменьшиться количество мочи.
  Четвертая неделя — период разрешения болезни. Состояние больного постепенно улучшается.
  Пятая неделя — период выздоровления. Симптомы болезни сходят на нет, но остается сильная слабость.
- постельный режим, щадящая диета, как при дизентерии
- антибактериальная терапия по назначению врача
- дезинтокискационная терапия по показаниям
- общеукрепляющая терапия в периоды разрешения болезни и выздоровления
  Все больные брюшным тифом подлежат обязательной госпитализации
  Этиотропная терапия заключается в назначении курса антибиотиков (хлорамфеникол, ампициллина). Совместно с антибиотикотерапией с целью профилактики рецидивирования заболевания и формирования бактерионосительства нередко проводят вакцинацию. При тяжелой интоксикации дезинтоксикационные смеси (коллоидные и кристаллоидные растворы) назначают внутривенно инфузионно.
  Терапию при необходимости дополняют симптоматическими средствами: сердечно-сосудистыми, седативными препаратами, витаминными комплексами. Выписка больных производится после полного клинического выздоровления и отрицательных бактериологических пробах, но не ранее 23 дня с момента нормализации температуры тела.
  При современном уровне медицинской помощи прогноз при брюшном тифе благополучный, заболевание заканчивается полным выздоровлением.
  Осложнения. На 2–4 неделе может развиться кровотечение из язв кишечника.
  Грозное осложнение — перфорация язв с развитием перитонита (воспаления брюшины), что вызывает кинжальную, острой болью (больной может не жаловаться на нее из-за помрачения сознания), напряжением брюшной стенки.
  При малейшем подозрении на «острый живот» больного должен осмотреть хирург. Если не вовремя диагностировать перитонит, то это приведет к гибели больных при брюшном тифе.
  Бактериовыделение больным начинается с 7-го дня заболевания и прекращается спустя около 3 мес. после излечения, но может стать пожизненным при ослабленном иммунитете. Поэтому главная мера профилактики для людей, контактирующих с заболевшим (например, ухаживающих за ним), — строгое соблюдение правил личной гигиены.
  Больных изолируют в инфекционном стационаре, в очаге проводят дезинфекцию. На контактных накладывают карантин на 21 день.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Материалы, предоставленные на сайте, собраны из открытых источников и носят ознакомительный характер. Все права на данные материалы принадлежат их законным правообладателям. В случае обнаружения нарушения авторских прав — просьба сообщить через обратную связь. Внимание! Вся информация и материалы, размещенные на данном сайте, представлены без гарантии того, что они не могут содержать ошибок.
Есть противопоказания, необходимо проконсультироваться со специалистом!
источник
Статья «Инфекционная лихорадка у детей» находится в разделе 14 «Неотложные состояния в педиатрии»
Лихорадка — защитно-приспособительная реакция организма, характеризующаяся перестройкой терморегуляции с повышением температуры тела выше 37,2 °С (выше 37,8 °С в прямой кишке).
Лихорадку могут вызвать вирусы, бактерии, грибы, паразиты.
Лихорадка есть часть метаболических, эндокринных, неврологических и иммунных изменений, которые вызваны эндогенным и экзогенными пи-рогенами. Высокая температура задерживает размножение вирусов и бактерий. Усиливается циркуляция крови во внутренних органах, особенно в почках и печени, что способствует более быстрому выделению токсических продуктов. Пирогенные вещества активируют гипофиз-надпочечниковую систему и способствуют повышению общей резистентности организма к инфекции. Активируется гипоталамус с последующим избыточным образованием тепла, задержкой теплоотдачи и возникновением лихорадки.
Гипертермия — повышение температуры тела в отсутствие инфекционного агента вследствие функциональных нарушений.
Физиологическое повышение температуры бывает при:
□ изменении циркадных ритмов.
Гипертермия может быть обусловлена неадекватной перестройкой терморегуляции на фоне нарушения микроциркуляции и метаболизма:
□ центрального генеза (при повреждении различных отделов ЦНС — кровоизлияние, опухоль, травма, отёк мозга, дефекты развития);
□ психогенного генеза (неврозы, психические расстройства, эмоциональное перенапряжение, воздействие гипноза);
□ резорбционного генеза (ушиб, сдавление, ожог, некроз, асептическое воспаление, гемолиз);
Неотложные состояния при инфекционных болезнях ■ 161
□ лекарственного генеза [парентеральное введение или приём внутрь ксантиновых препаратов, эфедрина, метиленового синего, антибиотиков, фенитоина (дифенина*), сульфаниламидов].
□ теплового удара, отравления ядами.
При тепловом и солнечном ударах, помимо рефлекторных реакций периферических рецепторов, возможно непосредственное влияние теплового излучения на температуру коры головного мозга с последующим нарушением регуляторной функции ЦНС.
По уровню температуры лихорадку делят на:
□ умеренную фебрильную (38,0—38,9 °С);
□ высокую или фебрильную (39,0—40,0 °С);
□ гипертермическую, или гиперпиретическую (выше 40,0 °С). Выделяют следующие типы лихорадки:
□ постоянная (суточные колебания температуры не более 1 °С);
□ ремиттирующая, или послабляющая (колебания более 1 °С, температура не снижается до нормальной);
□ интермиттирующая, или перемежающаяся (периоды нормальной и высокой температуры в течение суток);
□ извращённая, или обратная (более высокая температура в утренние часы);
□ истощающая, или гектическая (высокая температура тела с резким снижением и повышением);
□ неправильная (без каких-либо закономерностей).
Лихорадка бывает короткой (менее 2 нед) и длительной (более 2 нед), лихорадка неясного генеза может сохраняться более 3 нед.
Общие признаки лихорадки воспалительного происхождения:
□ нарушения ЦНС (головная боль, судороги, нарушение сознания);
□ гемодинамические расстройства (тахи-, брадикардия, снижение АД). Лихорадка менее 2 нед
Выраженность лихорадки, её характер и длительность позволяют разграничить отдельные группы инфекционных болезней, внутри которых диагностика осуществляется с учётом других признаков болезни:
□ степень выраженности интоксикации;
□ интервал между началом лихорадки и появлением экзантемы (её характер и локализация);
Лихорадка при инфекционных болезнях сопровождается рядом синдромов. Можно наблюдать острое или подострое начало, цикличность течения, появление сыпи, интоксикационный синдром, увеличение и болезненность лимфатических узлов, катарально-респираторный синдром (кашель, насморк), диспептические расстройства (тошнота, рвота, диарея), одновременное увеличение печени и селезёнки, менингеальные знаки, ми-алгии и артралгии. Заподозрить данную патологию позволяет сочетание нескольких признаков и эпидемиологический анамнез (контакт с инфекционными больными, пребывание в эндемичных районах, употребление некачественной пищи и воды). Для инфекционных болезней характерен определённый тип лихорадки (табл. 11-1).
Таблица 11-1. Тип лихорадки при инфекционных болезнях
Суточные колебания температуры, °С
При каких болезнях наблюдаются
Брюшной тиф (стадия разгара), сыпной тиф
Брюшной тиф, бруцеллез, туберкулёз
Большие размахи со снижением утренней до нормальной и ниже
Подъём температуры утром и снижение вечером
Тропическая малярия, инфекционный мононуклеоз, орнитоз, брюшной тиф (стадия разгара), сыпной тиф
Периоды пирексии и апирек-сии длятся несколько дней
Два периода подъёма температуры длятся 3-5 дней и разделены коротким (от нескольких часов до 1 сут) периодом апи-рексии
Бактериальные инфекции сопровождает различная температурная реакция. Бактериальная ангина, скарлатина протёкают с высокой температурой. При дифтерии температура повышается умеренно. Рожу, синусит, бронхит, отит, пневмония, плеврит, бактериальный менингит, пиелонефрит, острые кишечные инфекции (дизентерия, сальмонеллез), аппендицит, перитонит, поддиафрагмальный абсцесс, органный туберкулёз сопровождает фебриль-ная температура. Септические заболевания (брюшной тиф, сепсис, септический эндокардит, остеомиелит, милиарный туберкулёз) сопровождает высокая температура.
Неотложные состояния при инфекционных болезнях ■ 162
Двугорбая температурная кривая характерна в случае возникновения осложнений, обусловленных вторичной бактериальной флорой в период выздоровления от основного инфекционного заболевания. Такую картину наблюдают при кори, гриппе и ОРВИ.
Повторные волны лихорадки, более короткие, чем первая, наблюдают при рецидивирующих инфекционных болезнях. Рецидив представляет собой повторение болезни, обусловленное тем же возбудителем. Развитию рецидива предшествует период апирексии различной продолжительности (от нескольких дней до нескольких недель). К числу болезней, при которых наблюдают рецидивы, относят: брюшной тиф, паратифы А и В, малярия, бруцеллёз, лептоспироз, туляремия, вшивый и клещевой возвратные тифы.
Инфекционным болезням свойственна определённая продолжительность лихорадки.
Лихорадка характеризуется как кратковременная, если она сохраняется не более 5 дней. Такая кратковременная лихорадка свойственна ОРВИ, дизентерии, краснухе и др.
Продолжительная (свыше 5 дней) лихорадка характерна для тифопарати-фозных болезней, риккетсиозов, бруцеллёза, орнитоза.
КРАТКАЯ ХАРАКТЕРИСТИКА ОТДЕЛЬНЫХ НОЗОЛОГИЧЕСКИХ ФОРМ
Постепенное или острое начало болезни, повышение температуры до 39— 40 °С постоянного, интермиттирующего или волнообразного характера длительностью свыше 20 дней, интоксикация, сопровождающаяся адинамией, головной болью, нарушением сна и аппетита, в тяжёлых случаях развитием тифозного статуса. Появление на 8-10-й день болезни на животе единичных розеол с последующим их подсыпанием. Относительная брадикардия. Характерный вид языка: с налётом на спинке, чистыми краями и кончиком; язык отёчен. Метеоризм, урчание при пальпации в правой подвздошной области, положительный симптом Падалка, гепатолиенальный синдром.
Острое начало болезни. Повышение температуры до 39-40 °С длительностью 8-12 дней постоянного типа. Выраженная интоксикация (сильная головная боль, бессонница). Гиперемия лица, инъекция сосудов склер. Положительный симптом Киари—Авцына. Появление на 4—6-й день болезни на коже туловища и конечностей розеолёзно-петехиальной сыпи. Тахикардия, гипотония. Гепатолиенальный синдром. Поражение ЦНС: возможны ригидность затылочных мышц, девиация языка, симптом Го-ворова—Годелье.
Острое начало болезни, возможен озноб, высокая температура до 38— 40 °С длительностью до 5 дней, выраженная интоксикация (головная боль, преимущественно в лобной области, боль в глазных яблоках, мышцах). Катаральные явления верхних дыхательных путей (ринофарингит, трахеит, обычно с конца первых суток болезни). Менингококковая инфекция. Менингококцемия. Менингит При менингококцемии наблюдают острое начало болезни, нередко с ознобом, повышение температуры до 39—40 °С, интоксикация (головная боль, рвота, потеря сознания). Появление на 1—2-й дни болезни на коже
конечностей и туловища геморрагической (звёздчатой, с элементами некроза) сыпи. Тахикардия, гипотония. При наличии менингита — положительный менингеальный синдром (ригидность мышц затылка, симптомы Кернига и Брудзинского). Высока вероятность развития инфекционно-токсического шока. Лептоспироз
Острое начало болезни. Высокая температура до 39—40 °С длительностью 7—10 дней постоянного или ремиттирующего типа. Возможен рецидив лихорадки через 3—12 дней нормальной температуры. Выраженная интоксикация (головная боль, бессонница, мышечные боли, особенно в икроножных мышцах). Резкая гиперемия лица, инъекция сосудов склер. С 3—6-го дня болезни — кожные высыпания, в том числе геморрагического характера. Тахикардия, гипотония. Гепатолиенальный синдром. Возможны желтуха и поражение почек с развитием почечно-печёночной недостаточности, менингизма или серозного менингита.
Острое начало болезни, высокая температура до 38—40 °С ремиттирую-щего или интермиттирующего типа от 3 до 15 дней. Интоксикация (головная боль, мышечно-суставные боли). Гиперемия лица, инъекция сосудов склер. Относительная брадикардия. Изменения со стороны органов дыхания (боль в грудной клетке, кашель, сухие и влажные хрипы в лёгких), гепатолиенальный синдром.
Острое начало болезни, высокая температура от 6—8 до 20 дней, постоянного или ремиттирующего характера. Выраженная интоксикация (головная боль, бессонница, миалгии, артралгии, заторможенность). Со 2—4-го дня болезни сухой или со скудной мокротой кашель, боль в груди. Гиперемия лица, инъекция сосудов склер. В лёгких скудные перкуторные изменения. Аускультативно определяют жёсткое дыхание, рассеянные сухие хрипы на ограниченном участке, мелкопузырчатые влажные хрипы. Брадикардия, гипотония. Увеличение печени и селезёнки.
Высокая температура (до 38—39 °С), чаще неправильного типа, периоды лихорадки могут сменяться периодами ремиссии, ознобы, поты, общая слабость. Снижение работоспособности при отсутствии выраженных симптомов интоксикации. Бледность, гепатолиенальный синдром, реже — по-лиаденопатия, артралгии, миалгии, невралгии, кожные высыпания.
Острое или постепенное начало болезни, высокая (до 39 °С) или суб-фебрильная температура, часто длительная. Отёчность верхней половины лица. Затруднение носового дыхания. Ангина. Генерализованная лимфоа-денопатия, гепатоспленомегалия. Иногда — желтуха.
Иерсиниозы, генерализованная форма
Острое начало болезни, высокая температура до 39 °С постоянного или ремиттирующего типа длительностью до 5—7 дней и более. Озноб, головная боль, тошнота, рвота, боль в животе, жидкий стул, артралгии. Нередко сыпь на симметричных участках. Гепатолиенальный синдром, возможна желтуха.
Неотложные состояния при инфекционных болезнях ■ 163
Острое начало болезни, периодически возникающие приступы лихорадки (через 1 день при 3-дневной, тропической и овале-малярии, через 2 дня при 4-дневной малярии) с повышением температуры до 40 °С и нормальной температурой между ними. Во время приступа — озноб, жар, профуз-ное потоотделение. Гепатолиенальный синдром. Лихорадка с признаками ОРЗ, как правило, сезонная; её обнаруживают у нескольких заболевших. Клиническая картина включает кашель без одышки, ринит, ангину или фарингит, отит или бронхит.
Вирусные инфекции с признаками ОРЗ вызывают многочисленные виды возбудителей (табл. 11-2). Это корь, ветряная оспа, краснуха, инфекционный мононуклеоз, грипп, вирусный гепатит А, энцефалит (в том числе клещевой энцефалит), вирусный менингит, полиомиелит, эпидемический паротит, лихорадка Денге.
Таблица 11—2. Вирусы — возбудители острых инфекций
Инфекции верхних дыхательных путей
Вирусы парагриппа, аденовирусы, вирусы гриппа А, В; риновирусы, ЕСНО-вирусы, респираторно-синци-тиальные вирусы
Вирусы парагриппа, вирус кори
Инфекции нижних дыхательных путей
Бронхит, бронхиолит, вирусная пневмония
Респираторно-синцитиальные вирусы, вирусы парагриппа, аденовирусы, Коксаки В
Ротавирусы, ЕСНО-вирусы, аденовирусы, вирусы Коксаки А, В; полио-вирусы
Лихорадку с признаками пневмонии сопровождают кашель, плевральная боль, физикальные признаки уплотнения лёгочной ткани (укорочение перкуторного звука, бронхиальное дыхание, бронхофония и голосовое дрожание, локальные влажные мелкопузырчатые звонкие хрипы, крепитация).
Лихорадка с признаками пиелонефрита проявляется односторонними болями в пояснице, изменением характера и цвета мочи, дизурией. При диагностике важно наличие мочекаменной болезни либо сахарного диабета в анамнезе.
Лихорадку с признаками холангита сопровождают желтуха, боли в правом подреберье, увеличение печени. В анамнезе — указания на желчнокаменную болезнь, ожирение или ранее перенесённые операции на жёлчных путях.
Лихорадка с признаками формирования внутрибрюшных гнойников вызывает боли в животе любой локализации, локальную болезненность при
пальпации живота. В анамнезе травма живота или хирургические операции, а также боли в животе неясного происхождения. Лихорадка более 2 нед
■ Суставно-кожно-мышечный синдром (при ревматоидном полиартрите, системной красной волчанке, дерматомиозите, узелковом периартери-ите, бруцеллёзе, генерализованном иерсиниозе, трихинеллёзе, остром вирусном гепатите В, ВИЧ-инфекции и др.).
■ Лимфаденопатия (при инфекционном мононуклеозе, ВИЧ-инфекции, остром лейкозе и хроническом лимфолейкозе, лимфогранулематозе, лимфосаркоме, реактивном лимфадените, саркоидозе, туберкулёзе, метастатическом поражении лимфатических узлов и др.).
■ Спленомегалия (при сепсисе, абсцессе, туберкулёзе селезёнки, малярии, инфекционном мононуклеозе, брюшном тифе, сальмонеллёзе, лимфогранулематозе, остром лейкозе, хроническом лимфолейкозе, лимфосаркоме и др.).
■ Гепатомегалия (сопровождает холангит, острые вирусные гепатиты, абсцесс или первичный рак печени или метастатическое поражение печени и др.).
■ Поражения лёгких, плевры и средостения (при пневмонии, ВИЧ-инфекции, туберкулёзе лёгких, бронхогенном раке, абсцессе лёгкого, эмпиеме плевры, пневмокониозах, периодической болезни, лимфогранулематозе, лимфосаркоме, диффузных поражениях лёгких, фибрози-рующем альвеолите, саркоидозе лёгких и др.).
■ Поражения сердечно-сосудистой системы (при первичном или возвратном ревмокардите, инфекционном эндокардите, синдроме Дресслера, миксоме предсердий, рецидивирующей ТЭЛА, неспецифическом аор-тоартериите, височном артериите, флеботромбозе и др.).
■ Мочевой синдром (при пиелонефрите, хламидиозе, туберкулёзе почек, сепсисе, инфекционном эндокардите, гипернефроме, ревматоидном артрите и др.).
■ Поражения органов ЖКТ (при нагноительных процессах в брюшной полости, региональном илеите, амёбиазе, хроническом шигеллёзе, сальмонеллёзе, неспецифическом язвенном колите, злокачественных новообразованиях, туберкулёзном перитоните, лимфогранулематозе, лимфосаркоме и др.).
■ Поражения кожи (аллергические и псевдоаллергические реакции, рожистое воспаление, узловатая эритема, паранеопластические кожные синдромы, коллагенозы, сыпной тиф, брюшной тиф и др.).
Ориентировочные причины длительной лихорадки
■ Генерализованные или локальные инфекции (сепсис, туберкулёз, абсцессы различных локализаций, бактериальный эндокардит, ВИЧ-инфекция);
■ Злокачественные опухоли, в том числе гемобластозы;
■ Системные заболевания соединительной ткани (ревматические болезни, системные васкулиты);
При тепловом или солнечном ударе наблюдают: □ вялость;
Неотложные состояния при инфекционных болезнях ■ 164
□ срыгивание, желудочно-кишечные расстройства, нарушение водно-электролитного баланса;
□ гиперемию кожных покровов, потливость;
□ учащение дыхания и пульса.
При лёгком перегревании отмечают слабость, кожа влажная и прохладная на ощупь, зрачки расширены, температура тела нормальная или субфеб-рильная.
При среднем перегревании отмечают выраженную слабость, головную боль, тошноту, рвоту, кратковременную потерю сознания, влажную и ги-перемированную кожу, усиленное потоотделение, учащённое дыхание и пульс, АД в норме или слегка повышенное, температура тела достигает
Тяжёлое перегревание сопровождается быстрым нарастанием психомоторного возбуждения, спутанностью сознания, клонико-тоническими судорогами и комой. Зрачки расширены, не реагируют на свет, выявляются застойные явления на глазном дне. Кожа горячая и сухая, имеются цианоз, значительная тахикардия при пульсе слабого наполнения, выраженная одышка, иногда неправильное дыхание. Возможны отёк лёгких, непроизвольное мочеиспускание и дефекация. Температура тела быстро нарастает, достигая 42 °С.
■ При температуре свыше 42 °С возможна смерть больного вследствие необратимых процессов, возникающих в организме.
■ Судорожный синдром: чаще возникает у детей, но возможен и у взрослых, особенно при наличии сопутствующих заболеваний. Возможны локальные и генерализованные судороги.
■ Остановка дыхания вследствие паралича дыхательного центра. Показана интубация и ведение больного в условиях ИВЛ, литическая смесь в/в, инфузионная терапия в условиях реанимации.
■ Инфекционно-токсический шок (табл. 11-3).
Таблица 11-3. Классификация инфекционно-токсического шока по степени тяжести
Степень тяжести инфекционно-токсического шока
источник
При тяжёлых формах инфекционных заболеваний могут развиваться неотложные состояния, требующие оказания срочной медицинской помощи больным. Успех неотложной терапии зависит от ранней диагностики тяжёлых форм инфекционных заболеваний с развитием критических состояний при них. Наиболее часто неотложные состояния проявляются в виде инфекционно-токсического и анафилактического шоков, гипертермического и гиповолемического синдромов, отёка-набухания головного мозга, острой дыхательной, печёночной и почечной недостаточности, кровотечений из внутренних органов. Больные с выше названными состояниями подлежат немедленной госпитализации в отделение интенсивной терапии и реанимации (ОИТР). Остановимся на основных неотложных состояниях в инфектологии и оказании срочной медицинской помощи при них (в виде доврачебной и врачебной).
Инфекционно-токсический шок.Инфекционно-токсический шок (ИТШ) возникает при генерализованных формах инфекционных заболеваний вследствие массивного разрушения возбудителя в крови с высвобождением токсина. Токсинемия приводит к развитию сложных иммунологических и патофизиологических процессов с развитием острой недостаточности микроциркуляторного кровоснабжения. Происходит повышение проницаемости сосудистой стенки, уменьшение объёма циркулирующей крови, сгущение её, развиваются ДВС-синдром (диссеминированное внутрисосудистое свёртывание), прогрессирующая гипоксия тканей, повреждение клеток.
Основными клиническими проявлениями ИТШ при инфекционной патологии являются нарушения показателей гемодинамики (частота пульса, уровень АД), дыхательной функции (частота и ритм дыхания), мочеотделения и расстройство сознания. Соответственно выраженности клинических проявлений разделяют три степени шока.
ИТШ первой степени (компенсированный) проявляется беспокойством и возбужденностью больных на фоне гипертермии (39 – 41 0 С). Кожа сухая, горячая на ощупь, тахикардия, АД несколько повышено, диурез не нарушен.
ИТШ второй степени (субкомпенсированный) протекает с возбуждением, сменяющимся заторможенностью, некоторым понижением температуры (по сравнению с первоначально высокой). Кожа бледная, с похолоданием кистей и стоп, цианоз кончиков пальцев и носа. Характерны выраженная тахикардия и гипотония, пульс слабый, тоны сердца приглушены, дыхание учащено, диурез снижается (олигурия).
ИТШ третьей степени (декомпенсированный) сопровождается гипотермией, нарушением сознания вплоть до комы. Кожа холодная с выраженным общим цианозом, пульс частый, нитевидный, АД резко понижено, тоны сердца глухие, дыхание частое, поверхностное, наблюдается анурия. У многих больных развивается менингеальный синдром, обусловленный отёком головного мозга.
Успешная патогенетическая терапия ИТШ возможна только при сочетании её с этиотропным лечением основного заболевания.
Приводим схему поэтапного оказания неотложной помощи больным с ИТШ.
Доврачебная помощь:
— придать больному положение с приподнятым ножным концом кровати;
— освободить больного от стесняющей одежды;
— при гипертермии применение льда в области сонных артерий, паховых областях и обкладывание головы пузырями со льдом;
— обеспечить доступ свежего воздуха, дать больному увлажнённый кислород;
— следить за высотой температуры, пульсом и АД;
Первая врачебная помощь:
— реополиглюкин 400 – 800 мл внутривенно, вначале струйно, затем капельно;
— преднизолон 5-10 мг/кг или гидрокортизон 125 – 500 мг внутривенно капельно под контролем АД;
— глюкоза 5 – 10% — 400 мл внутривенно;
— инсулин 8 – 16 единиц внутривенно;
— альбумин 10 – 20% — 200 – 400 мл внутривенно;
— гепарин 5 – 10 тыс. единиц внутривенно;
— фуросемид 1% — 2 мл внутривенно.
Анафилактический шок.Анафилактический шок (АШ) – это аллергическая реакция немедленного типа у лиц с гиперчувствительностью, обусловленной циркулирующими в крови и фиксированными в тканях антителами (реактогенами). АШ развивается при повторном введении гетерологичных иммунных препаратов, антибиотиков и реже химиопрепаратов лицам с гиперчувствительностью к ним. При введении таким лицам аллергенов происходит бурная реакция «антиген-антитело» (класса иммуноглобулинов Е) с разрушением клеточных мембран и высвобождением биологически активных веществ (гистамина, серотонина, брадикинина и др.) Возникает спазм гладкой мускулатуры, повышение проницаемости сосудистой стенки, депонирование крови в венозном русле кровеносной системы. Это вызывает уменьшение сердечного выброса, падение АД, уменьшение доставки кислорода в ткани.
АШ проявляется бурным и нередко молниеносным течением: возникают беспокойство, страх, головная боль, головокружение, тошнота, рвота, и уже через несколько минут наступает потеря сознания и смерть.
При постепенном развитии процесса больные отмечают чувство онемения губ, языка, лица. Появляется чувство сдавливания в груди и нехватки воздуха, развивается приступ удушья с кашлем, шумным, свистящим дыханием при затруднении вдоха и выдоха. Лицо становится красным, одутловатым, появляются отёки разной локализации, включая отёк Квинке, крапивница. Быстро развиваются и прогрессируют симптомы острой сосудистой недостаточности. Катастрофически падает АД, пульс учащается до 160 – 200 ударов в минуту и становится нитевидным. Нарушается сознание, наблюдается расширение зрачков, судороги, иногда возникают боли в животе, рвота, диарея, непроизвольное мочеотделение и дефекация.
При первых признаках АШ медицинская сестра срочно проводит следующие мероприятия и вызывает врача.
Доврачебная помощь:
— прекратить введение препарата;
— опустить головной конец кровати;
— высвободить шею от стесняющей одежды, уложить больного на правый бок;
— наложить жгут выше места введения препарата на 25 минут;
— обколоть место инъекции 0,1 % раствором адреналина;
— обеспечить доступ свежего воздуха;
— ввести ротовой воздуховод;
— дать увлажнённый кислород;
— следить за частотой пульса и высотой АД.
Первая врачебная помощь:
— адреналина гидрохлорид 0,1 % — 0,5 – 1,0 мл внутривенно струйно медленно на 100 – 200 мл 0,9 % раствора хлорида натрия;
— преднизолон 90 – 150 мг или гидрокортизон 400 – 600 мг внутривенно, вначале струйно, затем капельно;
— полиглюкин или реополиглюкин по 400 мл внутривенно капельно;
— супрастин 2 % 2 мл, пипольфен 2,5 % — 2 мл внутривенно капельно;
— дроперидол 0,25 % — 2 – 4 мл внутривенно капельно;
— строфантин 0,05 % — 1 мл, мезатон 1 % — 1 – 2 мл внутривенно капельно на 200 – 250 мл вводимого раствора.
При бронхоспазме:
— эуфиллин 2,4 % — 10 мл внутривенно медленно;
— санация верхних дыхательных путей;
Гипертермический синдром.Лихорадка – наиболее частое проявление инфекционной болезни. Патогенез лихорадки обусловлен нарушением нейрогуморальной регуляции теплообразования и теплоотдачи, возникающих под влиянием микробных токсинов и пирогенных веществ, образующихся при распаде тканей, форменных элементов крови и других компонентов. В норме продукция и отдача тепла уравновешиваются, что поддерживает температуру тела человека около 37 0 С.
Лихорадочная реакция – это не только проявление болезни, но и один из путей её купирования. В период лихорадки у человека активизируется деятельность различных органов и систем, что обуславливает работу организма в более изменённых и трудных условиях. Установлено, что репродукция микроорганизмов при повышенной температуре резко снижается. Таким образом, лихорадка оказывает на макроорганизм не только патологическое влияние, но и санирующее действие.
По степени повышения различают субфебрильную температуру (37 — 38 0 С), умеренно высокую, или фебрильную (38 — 39 0 С), высокую, или пиретическую (39 — 41 0 С) и сверхвысокую, или гиперпиретическую (выше 41 0 С).
При инфекционных заболеваниях, сопровождающихся гипертермией, помимо клинической симптоматики основного заболевания выражены проявления, обусловленные гипертермией, — нарушения со стороны ЦНС, сердечно-сосудистой системы, органов дыхания и почек. Так, со стороны ЦНС отмечается головная боль и головокружение, нарушение сна и сознания, судорожный синдром. Отмечается тахикардия, гипотония, приглушение тонов сердца, развитие коллапса. Дыхание становится частым, аритмичным, развивается почечная недостаточность вплоть до анурии.
Терапевтический эффект при гипертермии может быть достигнут только при сочетании этиотропного лечения, направленного на возбудителя болезни, в комплексе с патогенетической терапией (жаропонижающей, десенсибилизирующей, противосудорожной).
Приводим схему оказания неотложной терапии при гипертермическом синдроме.
Доврачебная помощь:
— прикладывание пузыря со льдом к голове, в области сонных артерий и паховых областях;
— обтирание кожи 70 0 спиртом;
— обеспечить доступ свежего воздуха и увлажнённого кислорода;
— контроль температуры, пульса и АД.
Первая врачебная помощь:
новокаин 0,25 % — 6-8 мл внутримышечно
папаверина гидрохлорид 2% — 2 мл внутримышечно
— но-шпа 2 мл внутримышечно или внутривенно
— охлаждённые до 10 – 15 0 растворы 5 % глюкозы, Рингера, «Трисоль», «Ацесоль», «Лактосоль», гемодез, реополиглюкин по 400-800 мл внутривенно капельно;
— при необходимости перевод в ОИТР для дальнейшей коррекции терапии.
Синдром гипертермии может быть проявлением лекарственной болезни (эндотоксической реакции типа Яриш-Гексгеймера при применении больших доз бензилпенициллина в лечении больных менингококцемией и ударных доз левомицетина при брюшном тифе). В этих случаях одновременно с проведением схемы неотложных мероприятий при гипертермии следует уменьшить дозу выше названных антибиотиков.
Отек-набухание головного мозга.Отёк-набухание головного мозга (ОНГМ) развивается при инфекционных заболеваниях, протекающих с обширными воспалительными изменениями в головном мозге и мозговых оболочках (энцефалитах, менингитах, менингоэнцефалитах). В результате воздействия токсических веществ происходит повышение проницаемости сосудистой стенки, и выход жидкой части крови в межклеточное пространство (отёк оболочек и вещества головного мозга). С увеличением отёка и набухания ткани мозга увеличивается внутричерепное давление, происходит вклинивание продолговатого мозга в большое затылочное отверстие с поражением сосудодвигательного и дыхательного центров.
Клинические проявления ОНГМ соответствуют гипертензионному синдрому. Появляется сильная головная боль, повторная рвота, не приносящая облегчения, расстройство сознания вплоть до комы, клонические и тонические судороги. Внешний вид больного характеризуется следующими признаками: лицо гиперемировано, синюшно, часто одутловато, покрыто потом. Развивается одышка, брадикардия, сменяющаяся тахикардией, отмечается тенденция к повышению АД. Определяется ригидность мышц затылка и другие менингеальные симптомы, очаговые проявления поражения головного мозга. В дальнейшем тахикардия нарастает, пульс становится аритмичным, падает АД, дыхание глубокое, аритмичное, появляется цианоз кожи, расширение зрачков, отсутствие рефлексов.
При развитии ОНГМ, обусловленного конкретным инфекционным заболеванием, необходимо продолжить этиотропную терапию и приступить к выполнению неотложных мероприятий по предлагаемой схеме.
Доврачебная помощь:
— придать больному положение на спине с поворотом головы в сторону;
— контроль температуры, пульса, АД;
— следить за поведением больного;
— при возбуждении – мягкая фиксация больного;
— пузыри со льдом к голове, в области сонных артерий и паховых областях;
— кислород через носовой катетер.
Первая врачебная помощь:
— глюкоза 10% — 400-800 мл внутривенно капельно;
— реополиглюкин, реоглюман по 400 мл внутривенно капельно;
— альбумин 10-20% — 100 мл внутривенно капельно;
— маннитол 20 % — 1-2 г/кг в сутки внутривенно капельно;
— лазикс 40-80 мг внутривенно или внутримышечно;
— при отсутствии эффекта перевод в ОИРТ.
Дегидратационный (гиповолемический) шок.Дегидратационный шок (ДШ) – это тяжёлая степень обезвоживания организма, возникающая при острых кишечных инфекционных заболеваниях (холере, сальмонеллёзе, пищевых токсикоинфекциях, эшерихиозе) вследствие потери жидкости и электролитов с профузной диареей и обильной рвотой.
В патогенезе ДШ основное значение принадлежит усиленной секреции воды и солей энтероцитами тонкой кишки в просвет кишечника вследствие воздействия энтеротоксинов возбудителей острых кишечных инфекционных болезней. В результате массивной потери жидкости с рвотными массами и калом уменьшается содержание жидкости в интерстициальном пространстве и клетках, снижается объём циркулирующей крови, нарушается микроциркуляция, развивается гипоксия тканей, ацидоз с метаболическими нарушениями в органах и системах.
Клинически у больного на фоне частого жидкого, водянистого стула и повторной рвоты отмечается снижение тургора кожи, цианоз, сухость слизистых оболочек полости рта и глаз, осиплость голоса, вплоть до афонии. Пульс частый, мягкий, АД резко понижено, тоны сердца глухие, нарушается ритм сердца. Появляется тонические судороги мышц конечностей, гипотермия. Диурез резко снижен или отсутствует (олигурия или анурия).
При лабораторном исследовании крови отмечается сгущение крови (повышение показателей гематокрита, гемоглобина и эритроцитов), уменьшение содержания калия и натрия, ацидоз.
При запаздывании терапевтических мероприятий у больных ДШ, в связи с нарушением кровообращения в почках («шоковая почка»), может развиться острая почечная недостаточность.
Нельзя начинать лечение с промывания желудка, даже при неукротимой рвоте, вводить адреналин, норадреналин, мезатон при наличии гипотонии вследствие обезвоживания, в качестве стартовых растворов нельзя использовать плазму, белоксодержащие и коллоидные растворы.
Предлагаемая схема оказания неотложной помощи больным с ДШ может быть использована только на начальном этапе терапии, дальнейшая комплексная терапия осуществляется в ОИТР.
Доврачебная помощь:
— поместить больного на холерную кровать, предварительно взвесив его;
— повернуть голову или пациента на бок, убрать подушку;
— оказание помощи при рвоте и диарее;
— контроль пульса, АД и температуры тела;
— учёт количества рвотных масс, кала и мочи;
— оральная регидратация глюкозо-солевыми растворами («Регидрон», «Оралит», «Райслит», «Цитроглюксан» и др.);
— при отсутствии стандартных растворов для приёма внутрь используется следующая смесь: на один литр воды 8 ч л сахара, 1 ч. л. поваренной соли и ½ ч. л. гидрокарбоната натрия.
Первая врачебная помощь:
— стандартные солевые растворы «Квартасоль», «Трисоль», «Ацесоль», «Хлосоль» и др. вначале внутривенно струйно 100-200 мл/мин в течение 30 мин, затем 50-75 мл/мин в течение одного часа, а затем внутривенно капельно с учётом теряемой жидкости под контролем электролитов, рН и относительной плотности крови;
— при отсутствии эффекта от проводимой терапии перевод в ОИТР.
Острая печёночная недостаточность.Острая печёночная недостаточность (ОПН) чаще всего развивается при вирусных гепатитах В и D. Она возникает вследствие массивного некроза гепатоцитов и накопления в крови церебротоксических веществ, обусловливающих развитие симптоматики.
Клинически для ОПН характерно развитие следующих синдромов:
— диспепсический: на фоне нарастающей желтухи появляется анорексия, частая неукротимая рвота, мучительная икота, «печёночный запах» изо рта, сокращение размеров печени нередко с болевым синдромом в правом подреберье.
— геморрагический: геморрагическая экзантема, кровоподтёки, носовые кровотечения, примесь крови в мокроте и рвотных массах типа «кофейной гущи»;
— кардиальный: болевые ощущения в области сердца, брадикардия, сменяющаяся тахикардией, гипотония, склонность к коллапсам;
— гематологический: а) в периферической крови лейкопения с лимфоцитозом сменяется нейтрофильным лейкоцитозом, повышается СОЭ; б) в сыворотке крови повышение уровня билирубина при снижении активности трансфераз (билирубин – ферментная диссоциация), нарушение свёртывающей системы крови.
В зависимости от степени нарушения деятельности центральной нервной системы выделяют четыре стадии печеночной энцефалопатии: прекома I, прекома ІІ, кома І, кома ІІ.
Стадии прекомы I свойственно нарушение ритма сна (сонливость днём и бессонница ночью, тревожный сон нередко с кошмарными сновидениями), эмоциональная лабильность, головокружение, замедленное мышление, нарушение ориентации во времени и пространстве, лёгкий тремор кончиков пальцев.
В стадии прекомы II выявляется спутанность сознания, психомотроное возбуждение, которое сменяется сонливостью, адинамия, усиление тремора кистей рук.
Кома I (неглубокая кома) характеризуется бессознательным состоянием с сохранением реакции на сильные раздражители, появление патологических рефлексов Бабинского, Гордона, Оппенгейма, возникновением непроизвольного мочеиспускания и дефекации.
Кома II (глубокая кома) отличается от предыдущей отсутствием рефлексов, полной потерей реакции на любые раздражители. Характерно появление дыхания типа Куссмауля или Чейна-Стокса.
Ценным лабораторным тестом, позволяющим прогнозировать и контролировать ОПН является протромбиновый индекс, значительно снижающийся на ранних стадиях ОПН (до 0,5 и ниже при норме 0,8 – 1,05).
В клинической практике не всегда энцефалопатия протекает с очерченной стадийностью. ОПН чаще всего бывает проявлением молниеносного острого гепатита В, развивается преимущественно у лиц молодого возраста, в особенности у женщин, и заканчивается в большинстве случаев летально не зависимо от своевременной и полноценной терапии.
Приводим начальную схему патогенетической терапии при ОПН.
Доврачебная помощь:
— следить за поведением больного;
— выявление геморрагического синдрома (кровоизлияния в кожу, примесь крови в рвотных массах, мокроте, кале и моче);
— оказание помощи больному во время рвоты;
— обеспечение питьевого режима;
— ограничение двигательного режима;
— при возбуждении мягкая фиксация больного.
Первая врачебная помощь:
— стартовый раствор (глюкоза 5% — 400 мл., преднизолон 150-250 мг, аскорбиновая кислота 5% — 8-10 мл, коргликон 0,06% — 0,5 мл, инсулин 8 ЕД, панангин 10 мл, папаверина гидрохлорид 2% — 6 мл, кокарбоксилаза 150 мг) внутривенно капельно;
— реополиглюкин 400 мл с гепарином 10 тыс. ЕД внутривенно капельно;
— контрикал 40 тыс. ЕД внутривенно капельно;
Острая дыхательная недостаточность.Острая дыхательная недостаточность (ОДН) может развиться при некоторых инфекционных заболеваниях – дифтерии, гриппе и парагриппе, ботулизме, столбняке, бешенстве и др.
Наиболее часто встречается вентиляционная ОДН, обусловленная нарушением проходимости дыхательных путей – стеноз гортани (истинный круп при дифтерии), стенозирующий ларинго-трахеобронхит, острый бронхоспазм.
При остром стенозе гортани на фоне симптомов основного заболевания появляются осиплость голоса, грубый «лающий» кашель, затем развивается шумное стенотическое дыхание с удлиненным вдохом и втяжением надключичных областей и межреберных промежутков.
I стадия (компенсированная) проявляется беспокойством больного, ощущением нехватки воздуха. Дыхание учащено (тахипноэ) до 25-30 раз в 1 мин., без участия вспомогательной дыхательной мускулатуры. Отмечается бледность и повышенная влажность кожи с акроцианозом, тахикардия, умеренное повышение АД.
II стадия (субкомпенсированная) характеризуется нарушением сознания больного с появлением возбуждения, бреда. Дыхание учащается до 40 раз в мин. с участием вспомогательной дыхательной мускулатуры и втяжением податливых мест грудной клетки. Кожа влажная, холодная с распространенным цианозом. Резко выражены тахикардия (до 120-140 ударов в минуту) и артериальная гипертензия.
III стадия (декомпенсированная) характеризуется развитием комы судорожного синдрома, расширением зрачков, цианозом и бледностью кожи с сероватым оттенком. Частота дыхания более 40 раз в 1 мин., иногда дыхание редкое и аритмичное. Пульс прощупывается с трудом, аритмичный, АД резко снижается.
Доврачебная помощь:
— придать больному полусидячее положение;
— обеспечить доступ свежего воздуха;
— освободить больного от стесняющей одежды;
— дать больному увлажненный кислород через носовой катетер;
— следить за дыханием, пульсом АД;
— теплое укутывание пациента;
-горячие ножные ванны (температура 37-39 о С);
— горчичники на грудную клетку;
— ингаляции 2% раствора гидрокарбоната натрия.
Первая врачебная помощь:
— аэрозоль с эфедрином, эуфиллином, гидрокортизоном ингаляционно;
— глюкоза 40% — 20-40 мл внутривенно;
— атропина сульфат 0,1% — 0,5 мл подкожно;
— эуфиллин 2,4% — 10 мл внутривенно медленно;
— преднизолон 30 мг внутримышечно;
— фуросемид 1% — 2-4 мл внутримышечно.
Острая почечная недостаточность. Острая почечная недостаточность (ОПочН) у инфекционных больных может развиться при геморрагической лихорадке с почечным синдромом (ГЛПС), лептоспирозе, тропической малярии, желтой лихорадке и др. ОПочН при инфекционных заболеваниях развивается вследствие воздействия на почечную ткань возбудителей, бактериальных токсинов, патологических метаболитов и др.
Начальная фаза проявляется незначительным уменьшением диуреза на фоне симптомов основного заболевания.
Олигоанурическая фаза характеризуется уменьшением количества выделяемой мочи, вплоть до полного прекращения мочеотделения (анурия). Появляются боль в поясничной области, головная боль, тошнота, рвота, повышается АД. Вследствие накопления в крови азотистых метаболитов может развиться энцефалопатия с клиникой прекомы или комы. Гиперкалиемия сопровождается мышечной слабостью, брадикардией, нарушением сердечного ритма, парезом кишечника. Развивающийся метаболический ацидоз компенсируется учащенным и глубоким дыханием (типа Куссмауля). Вследствие задержки жидкости в организме (гиперволемия) развиваются отечный синдром, нарастающая сердечная недостаточность.
При благополучном течении ОПочН переходит в фазу полиурии с восстановлением диуреза и выздоровлением.
Доврачебная помощь:
— контроль пульса, АД, дыхания;
— следить за поведением больного;
Первая врачебная помощь:
— глюкоза 40% — 20-40 мл внутривенно;
— эуфиллин 2,4% — 10 мл внутривенно, медленно;
— фуросемид 1% — 2-4 мл внутримышечно;
— маннитол 1-1,5 г/кг массы тела внутривенно, капельно;
— реополиглюкин 400 мл внутривенно, капельно.
Кишечное кровотечение при брюшном тифе.Несмотря на значительное снижение заболеваемости тифо-паратифозными заболеваниями, кишечное кровотечение при них является по-прежнему грозным осложнением.
Кишечное кровотечение развивается чаще всего на третьей неделе заболевания и происходит в результате нарушения целостности стенки сосудов в период образования язв в тонком кишечнике.
В период кровотечения появляется резкая бледность кожных покровов, общая слабость, головокружение. Температура тела у больного снижается до нормы, пульс учащается после относительной брадикардии, становится мягким. На температурном листе происходит перекрёст температуры и пульса («ножницы», по выражению авторов в прошлом «чёртов крест»). АД снижается, иногда развивается коллапс. На следующий день стул приобретает типичный дёгтеобразный вид (мелена). При массивном кровотечении из кишечника выделяется алая кровь. Исход кровотечения зависит от своевременной диагностики и терапии. Приводим схему оказания неотложной помощи при кишечном кровотечении.
Доврачебная помощь:
— контроль за температурой, пульсом и АД;
— уход за слизистыми полости рта;
— голод в течение 10-12 часов;
— приём жидкости в виде кусочков льда до 400 мл за сутки;
— через 10-12 часов желе, кисель;
— на второй день сливочное масло, жидкие каши, два яйца всмятку.
Первая врачебная помощь:
— обязательный осмотр стула;
— контроль свёртывающей системы крови;
-переливание цельной крови 100-200 мл, тромбо-эритроцитарной массы 100-200 мл;
— кальция хлорид 10% 20 мл внутривенно;
— викасол 1% раствор – 2-4 мл внутримышечно;
— аминокапроновая кислота 5 % — 100 мл внутривенно капельно.
Мы остановились на характеристике отдельных неотложных состояний при инфекционных заболеваниях, определили начальную терапевтическую тактику при них, не касаясь некоторых из них, которые редко встречаются в практической инфектологии (циркуляторная недостаточность, ДВС-синдром) и рассматриваются при изучении других медицинских дисциплин (терапии, хирургии и др.).
Контрольные вопросы
1. Как оказать экстренную доврачебную помощь при инфекционно-токсическом и анафилактическом шоке?
2. Как оказать неотложную доврачебную помощь при гипертермическом синдроме?
3. Ваши действия при отёке-набухании головного мозга и гиповолемическом шоке.
4. Начальные проявления ОПН и ваша тактика.
5. Ваша тактика при острой дыхательной недостаточности?
6. Оказание доврачебной помощи при острой почечной недостаточности.
7. Ранние симптомы кишечного кровотечения при брюшном тифе и ваши действия.
Дата добавления: 2014-01-07 ; Просмотров: 1543 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Брюшной тиф относится к заболеваниям, уровень распространенности которых во многом зависит от социально-экономических условий. Так, в прошлом вспышки этой болезни приходились на период войн, экономического кризиса и других социальных бедствий.
С учетом статистических данных Всемирной Организации Здравоохранения, все страны мира в зависимости от распространенности брюшного тифа условно делятся на несколько групп. В первую группу входит Канада, Бельгия, Швеция и другие страны с высоким уровнем экономического развития. В этих регионах на 100 000 человек приходится не больше 1 ежегодного случая этой инфекции. К последней группе относятся такие страны как Чили, Колумбия, Перу. Ежегодно в этих странах регистрируется более 30 случаев заболевания на 100 000 человек.
На территории Российской Федерации с 2007 года число случаев брюшного тифа значительно уменьшилось. Если с 2003 по 2006 год ежегодное количество пациентов варьировало от 150 до 180, то с 2007 по 2013 год этот показатель не превышал 80 человек. В 2014 году было зарегистрировано 14 больных (13 взрослых и 1 ребенок).
Возбудителем брюшного тифа является Salmonella typhi – подвижная палочка со сложным антигенным строением. Это довольно устойчивая во внешней среде бактерия, которая сохраняется в течение многих месяцев в водоемах, почве, овощах и фруктах, а также в молочных продуктах (в них сальмонеллы могут длительное время размножаться). Бактерии можно убить 96-процентным этиловым спиртом или 3-процентным раствором хлорамина. Основной характеристикой сальмонелл является сложная антигенная структура. Она представлена соматическим и жгутиковым антигеном.
Сальмонеллы продуцируют и выделяют сильный эндотоксин, который и определяет клиническую картину заболевания.
К антигенной структуре сальмонелл относятся:
- О-соматический антиген, представлен липосахаридным, устойчивым к действию высоких температур комплексом;
- Н-жгутиковый антиген, быстро разрушающийся под действием высоких температур.
Бактерии брюшного тифа способны к L-трансформации, то есть могут переходить в хроническую форму. При этом процессе бактерии как бы засыпают, но сохраняют свои патогенные свойства. Через некоторое время, когда иммунные силы человека снижаются, они вновь активируются. Этим объясняется возможность длительного персистирования (нахождения) бактерий в организме.
Брюшной тиф относится к инфекциям с фекально-оральным механизмом передачи, что означает, что проникновение патогенных бактерий в организм происходит преимущественно через рот. Заражение может осуществляться пищевым или водным путем. В почве или воде сальмонеллы сохраняются длительное время, что и делает этот путь заражения наиболее частым. Контактный или бытовой путь заражения встречается исключительно редко, в основном у детей. Это может происходить при непосредственном контакте с источником инфекции (например, ребенок может взять в рот игрушку, которая была заражена сальмонеллами).
Попадая через ротовую полость в организм человека, сальмонеллы далее мигрируют в кишечник. Известно, что внедрение возбудителя происходит в подвздошной кишке, которая является отделом тонкого кишечника. Изначально бактерии начинают паразитировать в скоплениях лимфатической ткани подвздошной кишки. Потом вместе с током лимфы они проникают уже в мезентериальные лимфатические узлы. Здесь они также начинают интенсивно размножаться, а достигнув определенной концентрации, проникают в кровь. Находясь в лимфатических узлах, сальмонеллы не только растут и размножаются в них, но и запускают развитие воспалительного процесса. Период времени с момента попадания бактерий в организм и до их выхода в кровь называется периодом инкубации. После его окончания появляются первые симптомы заболевания. Известно, что для возникновения заболевания необходимо, чтобы в желудочно-кишечный тракт попало не менее 10 миллионов микробных клеток. В кишечном тракте их концентрация может достигнуть одного миллиарда.
Попадая в кровь, сальмонеллы приводят к развитию бактериемии. Бактериемией называется циркуляции в крови (которая в норме стерильна) бактерий. Этот процесс совпадает с появлением первых симптомов брюшного тифа и окончанием периода инкубации. Чем массивнее бактериемия, тем сильнее и выраженнее симптомы заболевания.
Патогенезом называется весь комплекс механизмов, необходимых для развития болезни. При брюшном тифе патогенез реализуется на нескольких этапах.
Этапами патогенеза брюшного тифа являются:
- проникновение сальмонелл в желудочно-кишечный тракт вместе с источником заражения (едой, водой);
- внедрение бактерий в слизистую подвздошной кишки;
- размножение сальмонелл в солитарных фолликулах и пейеровых бляшках, откуда они мигрируют в мезентериальные лимфатические узлы;
- развитие воспаления в мезентериальных лимфатических узлах и увеличение концентрации сальмонелл в них;
- выход бактерий в кровь и развитие бактериемии;
- распространение с током крови бактерий по всем органам и тканям;
- формирование очагов инфекции в селезенке, печени и других органах.
Важным моментом в патогенезе брюшного тифа является бактериемия. Она бывает первичной и вторичной. Первичная бактериемия – это, когда сальмонеллы впервые из лимфатических узлов попадают в кровь. Однако когда бактерии попадают в кровь, они гибнут вследствие ее бактерицидного действия. Погибая, они выделяют эндотоксин, который обладает нейротропным действием. Таким образом, часть бактерий, находящихся в кровеносном русле, постоянно погибает и выделяет эндотоксин. Чтобы продлить циркуляцию сальмонелл, из внутренних органов в кровь вновь начинают мигрировать бактерии. Процесс выхода сальмонелл в кровь уже из внутренних органов называется вторичной бактериемией.
Таким образом, развивается порочный круг – бактерии выходят в кровь, где они погибают и выделяют эндотоксин, а им на смену поступают новые сальмонеллы из внутренних органов и лимфатических узлов. В то же время, эндотоксин, обладая сильнейшим нейротропным эффектом, определяет клиническую картину брюшного тифа.
Эффектами эндотоксина сальмонелл являются:
- нейротоксическое действие с поражением центральной нервной системы и развитием токсической энцефалопатии;
- поражение нервных окончаний и вегетативных ганглий, что приводит к развитию язв на слизистой кишечника;
- кардиотоксическое действие, которое проявляется в дистрофических изменениях сердца, что в конечном итоге приводит к развитию токсического миокардита;
- нарушение тонуса периферических сосудов, приводящее к падению артериального давления и развитию коллапса;
- развитие инфекционно-токсического шока, что сопровождается нарушением водно-электролитного баланса;
- поражение почек и развитие синдрома «шоковая почка».
Все эти эффекты приводят к развитию многочисленных симптомов и обуславливают разнообразную клиническую картину.
Источником сальмонеллы тифа для здорового человека в большинстве случаев является бактерионоситель. Носителем называют того, кто практически оставаясь здоровым, не проявляя никаких признаков болезни выделяет в окружающую среду патогенные бактерии. Выделение может продолжаться от нескольких недель до нескольких десятков лет. Данный феномен может объясняться несколькими причинами. В первую очередь, это может быть бактерионоситель-реконвалесцент, то есть выздоравливающий после перенесенного заболевания человек. В период выздоровления бактерионосительство может быть как кратковременным, так и длительным. Кратковременное носительство наблюдается при дизентерии или при дифтерии (от 3 до 4 месяцев). Что касается брюшного тифа, то в данном случае носительство затягивается до 10 лет.
Отдельной категорией бактерионосительства являются иммунные носители. Это те лица, которые ранее были привиты.
Источником инфекции также могут быть больные с атипичными формами брюшного тифа. В этом случае заболевание протекает без классических симптомов и поэтому не диагностируется вовремя. Люди с такими формами брюшного тифа длительное время лечатся амбулаторно (то есть на дому) и остаются не изолированными от членов семьи. В этом случае, заражение может происходить при употреблении зараженной пищи, воды. Большую опасность представляют собой молочные продукты, так как в них бактерии могут не только длительное время сохраняться, но и размножаться.
Восприимчивость населения к брюшному тифу очень высока. В очагах, где регистрируется вспышка брюшного тифа, могут заболевать до 50 – 60 процентов от общего населения.

К периодам (этапам) заболевания брюшного тифа относятся:
- инкубационный период;
- начальный период;
- период разгара заболевания;
- период угасания основных симптомов;
- период выздоровления.
Инкубационный период – это период с момента проникновения сальмонелл в организм человека до момента, когда появляются первые симптомы. При брюшном тифе период инкубации, как правило, длится от 9 до 14 дней. Максимально он может затягиваться до 25 дней. За это время попавшие в организм сальмонеллы активно размножаются в слизистой подвздошной кишки и лимфатических узлах. В тот момент, когда бактерии выходят в кровь, инкубационный период заканчивается, и появляются первые признаки заболевания.
Длительность этого периода зависит от концентрации изначально попавших в организм микробов и от пути заражения. При пищевом заражении инкубационный период короткий — от 7 до 9 дней, а заболевание отличается высокой тяжестью. Водный путь заражения характеризуется более длительным периодом инкубации.
Период угасания основных симптомов начинается с момента снижения температуры, очищения языка, нормализации стула. Все проявления общей интоксикации – головная боль, слабость, разбитость – уходят. Температура тела начинает снижаться, но все еще не доходит до нормы.
Несмотря на редукцию симптомов, этот период болезни является очень опасным. Именно в этот момент болезнь может заново проявить себя, то есть возможен рецидив брюшного тифа. Поэтому в период угасания основных клинических симптомов пациент продолжает оставаться в стационаре под постоянным наблюдением.
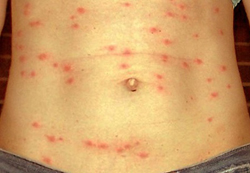
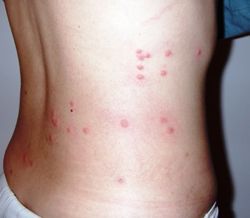
Симптомами брюшного тифа являются:
- лихорадка;
- сыпь;
- кишечное кровотечение;
- поражение внутренних органов.
Специфическим проявлением брюшного тифа является сыпь. Она обусловлена нарушением проницаемости кровеносных сосудов и пропитыванием эпидермиса элементами крови. При брюшном тифе сыпь, как правило, розеолезная, а элементом такой сыпи является розеола. Розеола – это округлое красное пятнышко, размером от 1 до 5 миллиметров. Она не шелушится и не создает зуд, а потому не причиняет беспокойства пациенту. Однако, несмотря на это, сам период высыпания сопровождается резким поднятием температуры тела и ухудшением состояния пациента. Сознание пациента еще больше затуманивается, и он становится сонным, вялым, апатичным.
При брюшном тифе сыпь появляется на 8 – 9 день от начала заболевания. Она локализуется на верхних отделах живота и грудной клетки. Иногда элементы сыпи могут выступать над уровнем кожи и приобретать четкие границы. Чаще всего сыпь необильная и держится от 3 до 5 дней. Она может исчезнуть уже через один — два дня, но потом вновь появится. При тяжелом течении заболевания сыпь приобретает петехиально-геморрагический характер. Элементы сыпи в данном случае пропитываются кровью, что говорит о неблагоприятном прогнозе.
В редких случаях характерная для брюшного тифа сыпь может отсутствовать. Отсутствие сыпи на теле пациента не должно исключать диагноз брюшного тифа.
При брюшном тифе из-за специфического поражения сальмонеллами желудочно-кишечного тракта выявляются признаки энтерита. На начальных стадиях отмечается задержка стула, однако уже во время стадии развернутых клинических проявлений присутствует стул энтерического характера (то есть понос). У некоторых же больных остаются запоры.
Живот больного брюшным тифом вздут, при пальпации болезненный. В умеренных и тяжелых случаях развивается парез кишечника, для которого характерно полное отсутствие перистальтизма. При этом газы и кишечное содержимое скапливаются в просвете кишечника, делая живот напряженным и болезненным.
В результате специфического воздействия эндотоксина сальмонелл на нервные окончания в слизистой кишечника развиваются трофические и сосудистые изменения. Они, в свою очередь, приводят к нарушению питания слизистого слоя кишечника и развитию трофических язв. Трофические язвы – это те, которые развиваются вследствие нарушенного питания (трофики) слизистой оболочки. В своем развитии язвы проходят несколько этапов.
Этапами развития язв являются:
- первая неделя – увеличение лимфатических фолликулов слизистой кишечника;
- вторая неделя – некроз (омертвение) увеличенных образований;
- третья неделя – отторжение некротических (омертвевших) масс и формирование на их месте небольших углублений, то есть язв;
- четвертая неделя – стадия чистых язв;
- пятая неделя – стадия заживления язв.
Все эти стадии могут следовать одна за другой без развития последствий для слизистой оболочки кишечного тракта. Однако, при формировании обширных и глубоких язв течение брюшного тифа осложняется кишечным кровотечением. Происходит это вследствие перфорации (прободения) язвы слизистой. В этом случае целостность оболочек кишечника нарушается, а вместе с ними и тех кровеносных сосудов, которые в них заложены. Нарушение целостности кровеносных сосудов приводит к излитию крови в просвет кишечника, что и является причиной кишечного кровотечения.
Кишечное кровотечение при брюшном тифе, как правило, встречается на 3 – 4 недели от начала заболевания. Неотъемлемым симптомом перфорации кишечной язвы является боль. Пациент предъявляет жалобы на внезапно появившуюся боль острого характера.
Часто боли локализуются внизу животу справа, но могут быть и разлитыми. Болевой синдром сопровождается выраженным напряжением мышц живота, учащенным дыханием и падением артериального давления. Симптомы перфорации язвы ярко выражены при умеренных формах брюшного тифа. Объясняется это тем, что сознание пациента в этом случае не сильно затуманено, и болевая чувствительность сохраняется. Если же кишечное кровотечение начинается на фоне высокой температуры и затуманенного сознания пациента, то клиника его очень стертая.
При осмотре выявляется выраженное защитное напряжение мышц живота. Живот плотный болезненный, движения брюшной стенки во время акта дыхания еле заметны или вовсе отсутствуют. Появляются признаки раздражения брюшины, такие как симптом Щеткина-Блюмберга.
После того как бактерии брюшного тифа выходят в кровь, они разносятся с током крови по всему организму к различным органам и системам. Так, вместе с током крови они попадают в печень, селезенку, почки, сердце.
Поражение сердца
Эндотоксин сальмонелл приводит к дистрофическим изменениям в сердце с развитием токсического миокардита. Термин «миокардит» означает, что воспалительным процессом охвачен мышечный слой сердца. Это приводит к тому, что сердце перестает выполнять свои основные функции. В норме основной функцией сердца является «функция насоса», которая обеспечивает кровоснабжение по всему организму. Из-за поражения мышечного слоя сердце перестает эффективно сокращаться и качать кровь. Сокращения становятся слабыми, глухими, что объясняет брадикардию (редкие сердечные сокращения), артериальную гипотонию (снижение артериального давления). При обследовании пациента сердечные тоны глухие, слабые, артериальное давление низкое, пульс в пределах 50 ударов в минуту.
Следствием поражения сердца, является гипоксия или же кислородное голодание, нарушение водно-электролитного баланса, гиповолемия (уменьшение объема циркулирующей крови).
Поражение почек и легких
На фоне гиповолемии развивается синдром «шоковой почки» и «шокового легкого». Шоковая почка – это состояние, при котором нарушаются все функции почки — фильтрация, секреция и выделения. Диурез (суточный объем мочи) при этом осложнении резко снижается, вплоть до анурии. Вследствие нарушенной выделительной функции в организме начинают накапливаться продукты обмена – креатинин, мочевина. Это еще больше отягощает течение заболевания и обуславливает развитие инфекционно-токсического шока. Лечение шоковой почки должно быть экстренным и включать меры по восстановлению диуреза, выведению токсических продуктов обмена.
Еще одним следствием гиповолемии является шоковое легкое. При этом синдроме в альвеолах легких скапливается большое количество жидкости. Таким образом, легкие заполняются не воздухом, а водой, что лежит в основе отека легких. Пациенту становится трудно дышать, нарастает одышка.
Брюшной тиф часто путают с сыпным тифом, что является неверным. Сыпной тиф – это острое инфекционное заболевание, которое вызывается бактериями рода риккетсий. В отличие от брюшного тифа это заболевание не относится к кишечным инфекциям. Для сыпного тифа характерно преимущественное поражение нервной и сердечно-сосудистой системы. Передается данная инфекция, в основном через, вшей, чаще всего платяных и реже головных. Заражение происходит через укусы этих насекомых. Сами же вши заражаются от больных людей. Таким образом, платяные вши являются переносчиками заразы.
После того как вошь укусила больного человека, она может прожить от 30 до 45 дней. Укус вши является очень болезненным, из-за чего человек начинает болезненно расчесывать место укуса. Расчесывая укус, он втирает фекалии вши в кожу, посредством чего и происходит заражение. Далее риккетсии проникают в кровоток и разносятся кровью по всему организму. Мишенью для риккетсий являются эндотелиальные клетки, то есть структурные элементы сосудистой стенки. Развиваясь внутри сосудистой стенки, риккетсии разрушают ее, что приводит к деструкции кровеносных сосудов. Для сыпного тифа характерен феномен васкулита, то есть поражение эндотелиальной стенки сосудов. Это и обуславливает развитие в клинической картине заболевания таких симптомов как кровоизлияния в кожные покровы и в слизистые, увеличение селезенки, снижение артериального давления.
Еще одной отличительной особенностью сыпного тифа является поражение нервной системы. Сознание пациента спутанное, иногда могут развиваться признаки менингизма. Крайне тяжелым проявлением сыпного тифа является тифозный статус. Во время него у пациента отмечается психомоторное возбуждение, расстройства памяти, прогрессирует бессонница. Если же пациент засыпает, то ему сняться кошмарные сновидения. Иногда может развиваться бред, галлюцинации и другие психотические симптомы.
В эту категорию входят те последствия, которые характерны только для брюшного тифа. Наибольшим значением среди специфических последствий этого заболевания обладает инфекционно-токсический шок. Развивается такое состояние в разгар заболевания по причине массового поступления в кровь токсинов, которые выделяют брюшнотифозные бактерии. Эти токсины провоцируют спазм сосудов, в результате чего циркуляция крови нарушается.
Также токсины способствуют усиленному выбросу в кровь адреналина и других гормонов, которые усиливают сосудистый спазм. Кровь перестает выполнять свою транспортную функцию, что приводит к ишемии тканей (недостаточному кровоснабжению тканей) и к метаболическому ацидозу (повышенному содержанию в крови кислых продуктов). Все это становится причиной дегенеративных (разрушительных) изменений органов и тканей, отеков и других патологических состояний, которые могут привести к летальному исходу. Начинается инфекционно-токсический шок с увеличения температуры тела и развивается в несколько этапов.
Этапами инфекционно-токсического шока являются:
- Ранний. Сознание пациента сохраняется ясным, может наблюдаться тревога, двигательное беспокойство, отек лица и верхней половины туловища. Дыхание при этом учащенное, артериальное давление волнообразно повышается и снижается. У детей ранний этап обычно сопровождается рвотой, поносом, болями в животе (в верхней части).
- Выраженный. Тревожность и общее возбуждение первого этапа сменяется апатичным состоянием, двигательной заторможенностью. Кожные покровы пациента становятся бледными, холодными и влажными. Со временем возможно появление на коже кровоизлияний. Конечности приобретают синеватый оттенок. Температура и артериальное давление снижается, дыхание и пульс становятся слабыми. Резко уменьшается объем мочи. В этот период развиваются различные патологии со стороны почек, дыхательной системы.
- Декомпенсированный. Артериальное давление и температура тела продолжают падать. Пациента мучают судороги, возможна потеря сознания или кома. Кожа приобретает выраженный синий оттенок. Мочеиспускание отсутствует. Начинают проявляться симптомы дисфункции со стороны всех органов.
В эту группу входят заболевания, которые могут выступать в роли последствий не только брюшного тифа, но и других болезней. Брюшнотифозные бактерии кроме кишечника могут поражать и другие органы, провоцируя воспалительные процессы. Ситуация усложняется, когда к первичному воспалению присоединяется вторичная бактериальная инфекция.
К неспецифическим последствиям брюшного тифа относятся:
- со стороны дыхательной системы – пневмония (воспаление легочной ткани);
- со стороны сосудов – тромбофлебит (воспаление вен);
- со стороны сердца – миокардит (воспаление сердечной мышцы);
- со стороны почек – пиелит (воспаление в почечной лоханке), пиелонефрит (воспаление почечной ткани);
- со стороны нервной системы – периферический неврит (воспаление нервов), менингоэнцефалит (воспаление головного мозга и, в некоторых случаях, спинного мозга с последующим параличом);
- со стороны опорно-двигательного аппарата – артрит (воспаление суставов), хондрит (воспаление хрящевой ткани), периостит (воспаление надкостницы);
- со стороны мочеполовых органов – цистит (воспаление мочевого пузыря), простатит (воспаление простаты).
Основными симптомами, наличие которых вызывает подозрение на брюшной тиф, являются:
- сухость и бледность кожных покровов;
- повышенная температура;
- изменения языка – его увеличение, сухость и покрытие по центру налетом;
- появление красноватой сыпи на теле;
- диспепсические расстройства;
- проявления интоксикационного синдрома.
Когда у пациента наблюдаются подобные симптомы в течение 5 – 6 дней, необходимо сдать лабораторные анализы на брюшной тиф и пройти ряд диагностических исследований, посредством которых выявляется возбудитель заболевания.
Анализы на брюшной тиф назначаются как с целью выявления возбудителя болезни, так и для определения степени тяжести заболевания и контроля эффективности лечения.
К анализам, которые назначаются при диагностике брюшного тифа, относятся:
- общеклинические анализы;
- бактериологические анализы (посевы);
- серологические анализы.
Результаты общеклинических анализов указывают на присутствие воспалительного процесса в организме, на степень дегидратации и состояние организма больного в целом.
Бактериологические исследования помогают обнаружить самого возбудителя брюшного тифа в биологических жидкостях организма. К серологическим исследованиям прибегают с целью определения в организме человека антигенов возбудителя брюшного тифа. Серологические анализы особенно важны при диагностике бактерионосительства.
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Общеклинические анализы при брюшном тифе
Общеклинические анализы при брюшном тифе назначаются с момента обращения больного к врачу. Изменения в анализах не являются специфическими для данного заболевания, однако они помогают определить состояние организма больного в целом. Основными анализами являются гемограмма и общий анализ мочи.
Возможными изменениями клинического анализа крови при брюшном тифе являются:
- умеренное повышение лейкоцитов (белых клеток крови);
- лейкопения (уменьшение числа лейкоцитов);
- отсутствие эозинофилов (подвида лейкоцитов);
- умеренное повышение числа лимфоцитов (подвида безъядерных лейкоцитов);
- умеренное ускорение оседания эритроцитов.
Число лейкоцитов может быть повышенным только в первые дни заболевания. На протяжении последующей недели болезни их уровень резко падает. Лейкопения сохраняется на весь период выраженной клинической картины брюшного тифа.
Возможными изменениями в общем анализе мочи при брюшном тифе являются:
- присутствие белка;
- высокий уровень эритроцитов (красных клеток крови);
- высокий уровень цилиндров.
Ранняя специфическая диагностика брюшного тифа начинается с бактериологических исследований на основе посевов. В качестве материала для посева выступают различные биологические жидкости организма.
К биологическим жидкостям, которые используют для посева при брюшном тифе, относятся:
- кровь;
- моча;
- каловые массы;
- содержимое двенадцатиперстной кишки (желчь);
- грудное молоко.
Возбудителя брюшного тифа можно также обнаружить при бактериологическом исследовании розеол и костного мозга.
Для постановки диагноза забор биологических жидкостей должен проводиться до начала этиотропной терапии.
Посев крови
При ранней диагностике брюшного тифа чаще всего прибегают к посеву крови, в которой возбудитель легко обнаруживается даже в период инкубации. Лучше всего выполнять забор крови в период повышения температуры тела. В случае начала антибактериальной терапии кровь берется непосредственно перед тем как вводится следующая доза препарата. До 20 миллилитров крови засеваются на специальные жидкие питательные среды. Наиболее часто используемой средой для посева крови при брюшном тифе является среда Раппопорта, состоящая из бульона на основе желчи с добавлением глюкозы и специального красителя. Питательную среду с кровью помещают на 10 дней в инкубатор с температурой в 37 градусов Цельсия. Лаборанты проверяют посевы каждый день на наличие признаков роста бактериальных колоний – помутнение жидкости, изменение ее окраски. Если по окончании десяти дней рост отсутствует, результат анализа отрицательный. Если обнаруживаются признаки роста колоний, производят высевы на плотные среды в чашках Петри. Новые посевы вновь инкубируют при 37 градусах Цельсия в течение суток. В итоге на поверхности плотной среды разрастаются бактериальные колонии, которые подлежат идентификации при помощи ряда биохимических тестов. Параллельно с этим определяется также чувствительность бактерий к различным антибактериальным препаратам. Окончательные результаты гемокультуры получают через четверо суток.
Посев мочи
Исследование мочи на выявление возбудителя брюшного тифа можно проводить на протяжении всего периода болезни. Учитывая тот факт, что возбудитель выделяется с мочой непостоянно и кратковременно, посевы мочи следует повторять каждые 5 – 7 дней. Собранная моча должна быть доставлена в лабораторию для засева не позже двух часов с момента забора. Чем дольше хранится материал, тем больше шансов отмирания возбудителя или роста других бактерий. Урокультура получается тем же путем засева и инкубации, как и гемокультура.
Посев каловых масс
Посевы каловых масс для диагностики брюшного тифа выполняют, начиная со второй недели болезни. Забор испражнений производится при помощи стерильного шпателя, проволочной петли или ложечки. Для перевозки материала используется стерильный контейнер. В лаборатории готовится копрокультура путем посева кала на плотные питательные среды и инкубации при 37 градусах Цельсия в течение 18 – 24 часов.
Серологические анализы при диагностике брюшного тифа выявляют в крови больного особые антигены и антитела. Существует несколько основных антигенов, которые обнаруживаются при исследовании крови пациента.
Основными антигенами, которые обнаруживаются в крови больного при брюшном тифе, являются:
- О-антиген;
- Н-антиген;
- Vi-антиген.
О-антигены и Vi-антигены представлены частицами оболочек возбудителя, а Н-антигены являются структурными элементами жгутиков.
В качестве антител выступают особые белки, которые вырабатываются иммунной системой человека для нейтрализации антигенов возбудителя. Высокие уровни антител указывают на формирование стойкого иммунитета к возбудителю, что наблюдается в период выздоровления либо при бактерионосительстве. Антигены и антитела определяются в крови больного с помощью особых серологических реакций.
К реакциям серологического обследования на брюшной тиф относятся:
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Серологическую диагностику брюшного тифа проводят не раньше второй недели болезни.
Реакцией Видаля называется реакция прямой агглютинации (склеивания), которая позволяет определить присутствие О-антигена в сыворотке больного. Данная реакция широко применяется при диагностике брюшного тифа, однако она не является специфической, давая ложноположительные результаты за счет распознавания других видов сальмонелл. Для реакции Видаля необходимо 2 – 3 миллилитра венозной крови – обычно из локтевой вены. Кровь оставляют на некоторое время в пробирке до ее полного свертывания. Стерильным шприцем отсасывается образовавшаяся на поверхности сыворотка и помещается в другую пробирку. Реакция агглютинации состоит в поэтапном разведении сыворотки больного до соотношения 1 к 800 и добавлении специального диагностикума (антитела к искомым антигенам).
Этапами реакции Видаля являются:
- наполнение ряда пробирок по 1 миллилитру физиологического раствора;
- добавление 1 миллилитра сыворотки в первую пробирку и получение разведения 1 к 50;
- отсос пипеткой из первой пробирки 1 миллилитра и добавление его во вторую пробирку – получается разведение 1 к 100;
- повтор манипуляций до получения растворов в соотношении 1 к 800;
- добавление специального диагностикума в каждую пробирку;
- двухчасовая инкубация при 37 градусов Цельсия;
- последующее содержание пробирок при комнатной температуре в течение суток.
Реакция агглютинации проявляется в виде образования небольшого осадка на дне пробирки. Реакция Видаля является положительной, если агглютинация присутствует в пробирке с разведением 1 к 200 и более. Положительный результат может указывать не только на присутствие болезни, но и на возможное носительство. Для дифференциации этих состояний реакция повторяется через 5 – 6 дней. Если агглютинация появляется в пробирках с высокими титрами антител, это указывает на наличие болезни. У бактерионосителей титры антител не меняются при повторных исследованиях.
Реакция непрямой гемагглютинации
Реакция непрямой гемагглютинации является более специфической и чувствительной для диагностики брюшного тифа. С ее помощью определяются все три основных антигена возбудителя. В качестве диагностикума выступают эритроциты, сенсибилизированные к антигенам сальмонеллы. Методика выполнения реакции схожа с техникой реакции Видаля, однако разведения начинаются с 1 к 10. Гемагглютинация проявляется в виде образования осадка красного цвета на дне пробирки, похожего на перевернутый зонтик. Положительной считается реакция, при которой осадок образовался в пробирке с разведением 1 к 40 и более. При последующих анализах через 5 и 10 дней титры антител увеличиваются в 2 – 3 раза, особенно О-антител. Повышение титра Vi- и Н-антител наблюдается у больных в период выздоровления. Их уровень также может быть высок у носителей.
Реакции флюоресцирующих антител
С первых дней болезни возбудителя можно опознать при помощи реакций флюоресцирующих антител. Эти реакции заключаются в обнаружении антигенов возбудителя при помощи антител, отмеченных флюоресцирующими веществами. В биологический диагностический материал (кровь, кал, моча) добавляют «маркированные» антитела и изучают его при помощи специальных микроскопов. Когда антитело связывается с антигеном возбудителя, в микроскопе видно свечение. Предварительные результаты реакций готовы в течение одного часа, а окончательные – через 10 – 20 часов. Реакции флюоресцирующих антител достаточно специфичны и высокочувствительны, однако используются редко в диагностике брюшного тифа.
источник