Брюшной тиф — острое инфекционное заболевание из группы кишечных, сопровождающееся явлениями общей интоксикации организма (слабость, недомогание, головная боль, повышение температуры, тошнота, иногда рвота) и преимущественным поражением лимфатического аппарата тонкой кишки. Возбудитель: Salmonella typhi. Путь заражения: парентерально от больного человека или бациллоносителя, в выделениях которого (кал, моча, пот) содерж-ся микробы. Поражается — тонкая кишка. Инкубационный период — 10-14 дней. В этот период в нижнем отделе тонкой кишки бактерии размножаются. Часть их погибает, выделяя при этом эндотоксин, оказывающий токсическое действие на организм, особенно на сердечно-сосудистую и нервную системы. Интрацеллюлярно через микроворсинки слизистой кишки сальмонеллы мигрируют по лимфатическим сосудам в солитарные фолликулы и групповые лимфатические фолликулы (бляшки Пейера), в регионарные лимфатические узлы, а затем в кровь. Изменения при брюшном тифе делят на местные и общие. Местные изменения. Основные морфологические изменения при брюшном тифе выявляются в групповых лимфатических и солитарных фолликулах тонкой кишки. Наиболее характерные изменения развиваются в пейеровых бляшках подвздошной кишки (илеотиф). Иногда морфологические изменения могут наблюдаться как в тонкой, так и в толстой кишках, тогда говорят об илео-колотифе. Если доминируют структурные изменения в толстой кишке — о колотифе. Эти изменения проходят 5 стадий: 1) мозговидного набухания — в слизистой тонкой кишки вначале заболевания развиваются катаральное воспаление и изменения лимфоидного аппарата; групповые фолликулы увеличиваются, выступают над поверхностью слизистой оболочки, на их поверхности образуются борозды и извилины, что напоминает поверхность мозга. На разрезе они серо-красные, сочные. При гистологическом исследовании в лимфоидном аппарате обнаруживаются характерные тифозные узелки, состоящие в основном из крупных мононуклеарных клеток: моноцитов, гистиоцитов и ретикулярных клеток, которые вытесняют лимфоциты. Это крупные клетки со светлой цитоплазмой, фагоцитирующие брюшнотифозные палочки, в сущности, являются макрофагами. Такие макрофаги называют брюшнотифозными клетками. Они образуют скопления, или брюшнотифозные гранулемы. Макро-: слизистая оболочка пораженных отделов умеренно полнокровна; в просвете кишки содержатся полужидкие или кашицеобразные массы с небольшой примесью слизи; групповые и солитарные фолликулы, брыжеечные лимфатические узлы заметно увеличены в размерах, сочные, красноватого цвета. Мозговидное набух-е групповых и солитарных фолликулов сочетается с катаральным энтеритом. В случае выздоровления на этой стадии болезни брюшнотифозные клетки рассасываются, а катаральное воспаление стихает. 2) стадия некроза – в основе лежит некроз брюшнотифозных гранулем; некроз начин-ся в поверхностных слоях групповых фолликулов и постепенно углубляется, достигая иногда мышечного слоя и даже брюшины. Вокруг некротических масс возникает демаркационное воспаление. Макро-: некротизированные участки грязно-серые, в случае пропитывания желчными пигментами — коричневато-зеленого цвета. 3) стадияобразования «грязных» язв — связан с секвестрацией и отторжением некротических масс. В конце 2-й или в начале 3-й недели происходит постепенное отторжение некротизированных масс («стадия образования язв»). Вследствие этого здесь возникают изъязвления, очертания которых повторяют размеры лимфатических фолликулов. Края свежих язв имеют форму валика и нависают над ее дном. Дно язвы неровное, на нем видны остатки некротизированной ткани. Раньше всего язвы, которые называют «грязными», появляются в нижнем отрезке подвздошной кишки, затем — в вышележащих отделах. В этой стадии появляется опасность внутрикишечных кровотечений, реже — перфорации стенки кишки. 4) стадия чистых язв — на 3-4-й неделе заболевания изъязвления уплощаются, некротические массы на них отсутствуют; язвы расположены по длине кишки, края их ровные, слегка закругленные, дно чистое, образовано мышечным слоем, реже серозной оболочкой. В этой стадии велика опасность перфорации стенки кишки. 5) стадия заживления (регенерации) — на месте язв образуются нежные рубчики. Лимфоидная ткань кишки частично или полностью восстанавливается, становится лишь слегка пигментированной. Общие изменения. Возможны изменения и других органов. В частности, отмечается поражение печени, которая несколько увеличена в размерах. В ней, помимо тифозных узелков, выявляется белковая и жировая дистрофия. В лимфатических узлах брыжейки, особенно илеоцекального угла, отмечаются изменения, развивающиеся в той же последовательности, что и в лимфатическом аппарате кишки. Сначала они увеличиваются за счет полнокровия, пролиферации моноцитарных фагоцитов и ретикулярных клеток, вытесняющих лимфоциты. Затем появляются брюшнотифозные гранулемы, происходят их некроз, организация и петрификация некротических масс. Селезенка при брюшном тифе, как правило, увеличена в 3-4 раза, капсула напряжена, ткань темно-красного цвета, дает обильный соскоб пульпы. Отмечаются гиперплазия красной пульпы, пролиферация моноцитарных элементов и ретикулярных клеток с образованием брюшнотифозных гранулем. В костном мозге наблюдается пролиферация ретикулярных клеток, иногда развиваются мелкие очажки некроза. Изредка развиваются серозный или серозно-гнойный менингит и даже менингоэнцефалит. Характерным является развитие очагов некроза в мышцах, особенно прямых мышц живота и приводящих бедер, а также диафрагмы. Здесь же могут встречаться кровоизлияния. Осложнения. Кишечные: внутрикишечные кровотечения; перфорация язв с развитием перитонита. Внекишечные: гнойный перихондрит гортани; восковидный некроз (ценкеровский некроз) прямых мышц живота; внутримышечные абсцессы; пневмония; гнойный остеомиелит; брюшнотифозный сепсис. Причины смерти: внутрикишечное кровотечение, перитонит, пневмония, сепсис.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Увлечёшься девушкой-вырастут хвосты, займёшься учебой-вырастут рога 9538 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
-кишечник
— пейеровый бляшки и солитарные фолликулы обычно мало заметные, увеличены в размерах и выступают в просвет кишки. Поверхность пейеровых бляшек волнообразная, напоминает поверхность мозга. На разрезе пейеровые бляшки серо-розовые, сочные.
— Брюшной тиф — острое инфекционное заболевание с циклическим течением, характеризующееся местными изменениями в тонкой (реже в ободочной) кишке и общими изменениями в связи с бактериемией.
Этиология — S. typhi abdominal is из рода сальмонелл. Источник — больной человек или носитель. Механизмы заражения — водный и пищевой (реже).
Возбудитель размножается в терминальном отделе подвздошной кишки. Проникает в слизистую оболочку кишки (между энтероцитами), минимально повреждая ее. Внедряется в лимфоидный аппарат кишки (групповые и одиночные лимфоидные фолликулы, лимфатические сосуды и регионарные лимфатические узлы) с развитием в них местных изменений — первичного инфекцион-ного комплекса. В конце 1-й —начале 2-й недели:
а) развивается бактериемия длительностью от нескольких дней до нескольких недель (становится положительной гемокультура); б) появляются антитела к возбудителю (становится положительной реакция агглютинации Видаля); в) начинается выведение возбудителя с мочой и потом, развивается бактериохолия (желчь наилучшая среда для размножения сальмонелл), наблюдаются массивное поступление сальмонелл с желчью в кишку и выведение с калом (копрокультура положительна со 2 —3-й недели); г) повторное массивное внедрение возбудителя в лимфоидный аппарат кишки при сенсибилизации (антитела в крови с начала 2-й недели) сопровождается гиперергическими реакциями немедленного типа и приводит к развитию некротических и язвенных процессов в кишке.
Местные изменения. Локализуются преимущественно в терминальном отделе подвздошной кишки (илеотиф), в подвздошной и ободочной кишке (илеоколотиф), изредка — в толстой кишке (колотиф). Выделяют 5 стадий местных изменений: мозговидное набухание, некроз, образование язв, чистые язвы и заживление. Длительность каждой стадии примерно 1 нед.
1) Стадия мозговидного набухания — острое продуктивное гранулематозное воспаление в лимфоидном аппарате кишки с развитием макрофагальных гранулем («брюшнотифозные гранулемы»), состоящих из крупных макрофагов с обширной бледно-розовой цитоплазмой, содержащих возбудитель («брюшнотифозные клетки»); в слизистой оболочке кишки возникает катаральное воспаление. Гранулемы возникают в групповых и солитарных фолликулах, по ходу лимфатических сосудов стенки кишки и в регионарных лимфатических узлах. Групповые и солитарные фолликулы увеличиваются в объеме, выбухают в просвет кишки, поверхность их с бороздами и извилинами, напоминает поверхность головного мозга («мозговидное набухание»).
2) Стадия некроза возникает на 2-й неделе заболевания; некрозу подвергаются брюшнотифозные гранулемы в лимфо-идных фолликулах, по ходу лимфатических сосудов в мышечном слое и лимфатических узлах.
3) Стадия образования язв сопровождается отторжением некротических масс; первые язвы появляются в терминальном отделе подвздошной кишки, края их неровные, прикрыты некротическими массами — «грязные язвы».
4) Стадия «чистых язв», которые приобретают правильную форму, вытянуты по длиннику кишки.
5) В стадии заживления на месте язвы формируется слегка пигментированный едва заметный рубчик, покрытый эпителием.
° В лимфатических узлах фокусы некроза обычно петри-фицируются.
° Часто стадийность течения брюшного тифа нарушается: одномоментно в кишке обнаруживаются разностадий-ные изменения, однако более старые изменения всегда располагаются ближе к илеоцекальному углу, т.е. дистальнее.
Осложнения.
1. Кишечные: кровотечение (чаще на 3-й неделе); прободение язвы (чаще на 4-й неделе). Характернымножественные перфорации; перитонит вследствие перфорации язвы, некроза и
изъязвления брыжеечных лимфатических узлов.
2. Внекишечпые: бронхопневмония (чаще связанная с вторичной инфекцией); гнойный перихондрит гортани; восковидный некроз прямых мышц живота; гнойный остеомиелит и внутримышечные абсцессы; брюшнотифозный сепсис (часто при этом кишечные изменения отсутствуют — typhus sine typho).
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
источник
298. Для брюшного тифа характерен
А) острый язвенный процесс в сигмовидной и прямой кишке
Б) хронический язвенный процесс в слепой кишке
В) некроз мезентериальных лимфоузлов
299. Пейеровы бляшки подвергаются некрозу при
В) брюшном тифе
300. Для брюшного тифа характерны следующие изменения пейеровых бляшек
В) в исходе процесса – склероз
Г) всё перечисленное
Д) ничего из перечисленного
301. К осложнениям брюшного тифа относится
Д) кишечное кровотечение
302. При дизентерии чаще поражается
А) сигмовидная кишка
Г) двенадцатиперстная кишка
303. При дизентерии в начальной стадии имеет место
Б) катаральное воспаление
В) некротическое воспаление
Г) геморрагическое воспаление
304. Для второй стадии дизентерийного колита (шигеллёза) характерно
Б) распространённые очаги некроза слизистой оболочки
В) дистрофические и некротические изменения в нервно-мышечном аппарате кишки
Г) всё указанное верно
305. Для взрослых наиболее характерной формой дизентерийного колита является
В) фибринозный
306. К особо опасным инфекциям относится
307. Острейшая кишечная инфекция с преимущественным поражением желудка и тонкой кишки
308. Обезвоживание организма при холере возникает вследствие
А) нарушения белкового обмена
Б) рвоты и диареи
В) отёка слизистой желудка
309. Характерным морфологическим признаком холеры является
А) острый гастроэнтерит
Б) мозговидное набухание групповых фолликулов тонкой кишки
Г) язвенный колит с гнойным экссудатом
310. Возбудителем чумы является
Б) иерсиния пестис
311. Клинико-морфологической формой чумы при вдыхании возбудителя является
312. Наиболее частая форма сибирской язвы
313. Для сибирской язвы характерен следующий тип воспаления
Г) серозно-геморрагическое
314. Острые респираторные вирусные инфекции вызываются всеми следующими вирусами, кроме
В) респираторно-синцитиального вируса
Г) вируса Коксаки
315. Вирусы гриппа тропны к
Д) всем указанным отделам
316. Поражает ли грипп только органы дыхания
317. При неосложнённом гриппе патологоанатомическая картина складывается из всего указанного, кроме
А) проявлений поражения эпителиального барьера органов дыхания
Б) проявлений поражения периферической нервной системы
В) проявлений токсикоза
318. Вирусы парагриппа наиболее тропны
Д) ко всем отделам дыхательной системы
319. Аденовирусы наиболее тропны
А) к носоглотке
Д) ко всему перечисленному
320. Респираторно-синцитиальные вирусы наиболее тропны к
321. Для респираторно-синцитиальной инфекции со стороны поражения эпителия характерен
Б) пролиферативный процесс
В) всё перечисленное
Г) ничего из перечисленного
322. При генерализации респираторных вирусных инфекций поражаются
Д) всё перечисленное
323. Возможно ли аэрогенное заражение вирусом ГЛПС
324. Какая клинико-морфологическая форма дифтерии преобладает в настоящее время
А) дифтерия зева
325. Во входных воротах при дифтерии воспаление имеет характер
Б) фибринозного
326. К изменениям, возникающим при дифтерии в сердце, относятся
В) токсический миокардит
Д) возвратно-бородавчатый эндокардит
327. b-Гемолитический стрептококк группы А вызывает следующие заболевания
Г) все перечисленное
328. Возбудителем скарлатины является
В) стрептококк группы А
329. Изменения регионарных лимфоузлов при скарлатине носят характер
330. Типичным местом локализации местных изменений при скарлатине является
А) верхние дыхательные пути
Г) слизистая оболочка зева
331. Формой менингококковой инфекции является
В) назофарингит
332. При менингококковом менингите типичным воспалением является
333. Частым осложнением гнойного менингита является
Б) опухоль головного мозга
В) геморрагический инфаркт головного мозга
Г) гидроцефалия
334. Возбудитель кори относится
Б) к вирусам
335. Обычным путем заражения при кори является
В) воздушно-капельный
336. Преимущественная локализация местных изменений при кори
337. Пятна Бильшовского-Филатова-Коплика обнаруживаются
А) на ладонях и стопах
Б) на разгибательных поверхностях предплечий
Г) на внутренней поверхности щёк
338. Развитие острой эмфиземы легких чаще наблюдается
А) при коклюше
339. При полиомиелите наиболее часто поражаются
А) передние рога спинного мозга
В) кора затылочной доли головного мозга
Г) кора лобной доли головного мозга
340. Морфологические изменения спинного мозга в остаточной стадии полиомиелита характеризуются
А) гранулемами
341. Тельца Негри обнаруживаются у больных
Г) бешенством
342. Локализация первичного туберкулезного комплекса
343. Укажите компонент первичного туберкулезного комплекса
Д) верно Б,В,Г
344. Разновидности гематогенного туберкулёза
Б) острый кавернозный туберкулёз
В) цирротический туберкулёз
Г) милиарный туберкулёз
Д) инфильтративный туберкулёз
345. Формы вторичного туберкулёза
Г) всё перечисленное
Д) ничего из перечисленного
346. К вторичному туберкулезу не относится
А) инфильтративный туберкулез
В) туберкулез мочеполовой системы
347. К признакам вторичного тубёркулёза можно отнести все нижеперечисленные, кроме
А) поражения верхушки лёгкого
Б) бронхогенной генерализации
В) казеозного лимфаденита
348. Выражением обострения туберкулезного процесса является воспалительно-тканевая реакция
Б) экссудативная
349. К осложнениям, характерным для туберкулеза, относятся
Г) диссеминация по органам
Д) верно все
350. К характерным осложнениям туберкулеза нельзя отнести
Г) диссеминацию по органам
Д) крупозную пневмонию
351. Туберкулезный менингит встречается
А) при первичном туберкулезном комплексе
Б) при диссеминированном туберкулезе
В) при вторичном туберкулезе
Д) верно все
352. Возбудителем сифилиса является
В) бледная трепонема (спирохета)
источник
1. фрагмент толстого кишечника (подвздошной кишка)
2. СО дистального отдела подвздошной кишки утолщена, набухшая. Лимфатические фолликулы увеличены, выступают над поверхностью СО. Группа лимфатических фолликулов некротизирована. Поверхность напоминает поверхность головного мозга – мозговидное набухание. В проксимальных отделах – изъязвление, отслаивание некротических масс
3. мозговидное набухание и некроз пейеровых бляшек при брюшном тифе
4. благоприятный исход – рубцевание, заживление. Неблагоприятный – развитие осложнений. Кишечные осложнения – внутрикишечное кровотечение, прободения язвы. Внекишечные – пневмония, гнойный перихондрит гортани, восковидный некроз прямых мышц живота, остеомиелит, внутримышечные абсцессы
5. палочка Эберта-Гаффки (Salm. Typhi)
МАКРОПРЕПАРАТ № 237. Язвенно-некротическая ангина.
2. миндалины увеличены, отечны. На дне видны язвы размером 1 х 0,5 см, выполнены некротическими массами
3. язвенно-некротический тонзиллит
4. благоприятный исход – выздоровление. Неблагоприятный – заглоточный абсцесс, отит, остеомиелит височной кости, флегмоны шеи, абсцесс мозга, менингит, септикопиемия, выраженная интоксикация, гломерулонефрит, серозный артрит, васкулит
5. бета-гемолитический стрептококк А, вирус
МАКРОПРЕПАРАТ № 238. Гнойный лептоменингит.
1. часть головного мозга с мягкой оболочкой
2. с внешней стороны извилины и борозды сглажены. Под мягкой оболочкой видны наложения экссудата серо-белого цвета. Хорошо видны расширенные полнокровные сосуды. Мягкая оболочка утолщена, тусклая, пропитана густой желтоватой массой экссудата
3. гнойный лептоменингит (менингит мягкой мозговой оболочки)
4. исход благоприятный при организации. Неблагоприятный – нарушение оттока ликвора, отек, дислокация мозга, образование абсцессов, энцефалит, сепсис, гидроцефалия
5. менингококковая инфекция
МАКРОПРЕПАРАТ № 240. Септическая селезенка.
2. орган увеличен в размерах, капсула напряжена. Пульпа селезенки дряблая, имеет красный цвет, при проведении ножом дает обильный соскоб вещества.
3. гиперплазия селезенки при сепсисе
4. исход в зависимости от основного заболевания (выздоровление, неблагоприятный – разрыв органа, кровотечение)
5. причины – сепсис, лейкоз, брюшной тиф
МАКРОПРЕПАРАТ № 242. Первичный легочный туберкулезный комплекс с милиарной генерализацией.
2. на разрезе в верхней доле левого легкого субплеврально очаг казеозного некроза округлой формы диаметром 1 см серого цвета плотной консистенции (первичный аффект). Перибронхиально увеличенный ЛУ до 1,5 см, выполненный беловато-серыми крошащимися массами. В нижней доли левого легкого множественные мелкие серо-желтого цвета очажки (милиарная генерализация)
3. Первичный легочный туберкулезный комплекс с милиарной генерализацией.
4. исход неблагоприятный. Осложнения: туберкулезный лептоменингит, пневмония, пневмосклероз, легочная недостаточность, генерализация инфекции.
5. причины – микобактерии туберкулеза
МАКРОПРЕПАРАТ № 245. Казеозный некроз лимфатических узлов при туберкулезе.
2. ЛУ спаяны между собой с образованием конгломерата, увеличены в размере. На разрезе видны очаги некроза бело-серого цвета, плотной консистенции: мелкие – 2 х 3 мм, средние – 5 х 7 мм, крупные – 0,9 – 1,2 см. по внешнему виду напоминают творог.
3. казеозный некроз ЛУ при туберкулезе
4. исход благоприятный при незначительной площади некроза: неблагоприятный при гнойном расплавлении
МАКРОПРЕПАРАТ № 254. Фиброзно-кавернозный туберкулез легких.
2. в верхнем отделе легкого имеется обширная полость неправильной формы с толстыми, плотными, неспадающимися стенками белесовато-серого цвета. В полости видны распадающиеся желто-серые казеозные массы, гноевидное содержимое. Отчетливо виден открывающийся в полость крупный бронх. За пределами полости ткань легкого маловоздушна, с выраженными перибронхиальным и периваскулярным склерозом, многочисленными очагами казеозного некроза серо-желтого цвета. Имеются и участки легкого с повышенной воздушностью (эмфизема)
3. Фиброзно-кавернозный туберкулез легких.
4. исход неблагоприятный (переход заболевание в хроническое течение). В дальнейшем процесс переходит по бронхам на противоположное легкое.
5. микобактерии туберкулеза
МАКРОПРЕПАРАТ № 259. Однокамерный эхинококк печени.
2. на срезе видно округлое образование диаметром 8 см с плотной хининовой капсулой. Внутри – множественные дочерние цисты. Вокруг образовался пролежень
3. однокамерный эхинококкоз печени
4. исход неблагоприятный – прорыв содержимого пузыря в брюшную полость, диссимиляция процесса с образованием вторичных очагов, печеночная недостаточность, атрофия, амилоидоз, токсический шок
5. Echynococcus granulosus
МАКРОПРЕПАРАТ № 269. Диффузный зоб.
2. железа равномерно увеличена в размерах за счет правой и левой долей. Имеет коричневый цвет. В нижних отделах долей – участки склероза. На разрезе – фолликулы, заполненные коллоидом
4. если эутиреоидный зоб – сдавление соседних органов (трахеи, пищевода); если гипотиреоидный – микседема, кретинизм; если гипертиреоидный – Базедова болезнь
5. причины – иммунная патология, дефицит йода, гипертиреоидизм
МАКРОПРЕПАРАТ № 280. Гидроцефалия.
2. орган увеличен в размерах. Поверхность сглажена. Вещество головного мозга атрофировано, истончено. Желудочки головного мозга расширены в результате накопления спинномозговой жидкости в результате нарушения ее оттока
4. исход неблагоприятный – прогрессирующая деменция, нарушение функции ЦНС и других систем
5. причины — нарушение оттока ликвора по водопроводу (спайки при менингите, травмы, воспаление)
МАКРОПРЕПАРАТ № 282. Спленомегалия при хроническом миелоидном лейкозе.
2. селезенка резко увеличена в размерах, плотной консистенции, темно-бордового цвета. На разрезе видны участки ишемических инфарктов белого цвета, которые развиваются из-за тканевых и клеточных эмболов
3. спленомегалия при хроническом миелолейкозе
5. причины полиэтиологичны
МАКРОПРЕПАРАТ № 289. Туберкулез почки.
2. почка увеличена в размере, плотной консистенции, поверхность бугристая. На разрезе рисунок стерт, на границе коркового и мозгового вещества видны множественные с неровными контурами полости – каверны с беловато-серыми крошашимися кавернозными массами. Некоторые полости сообщаются с чашечно-лоханочным комплексом (вымывание некротических масс).
3. кавернозный туберкулез почки.
4. исход неблагоприятный. Развитие пионефроза, хронической хронической почечной недостаточности, воспаления мочевыводящих путей, мочевого пузыря, оболочки матки, придатков яичка
5. микобактерии туберкулеза
МАКРОПРЕПАРАТ № 294. Камни желчного пузыря. (Холецистолитиаз).
2. желчный пузырь не изменен в размерах. Его слизистая без изменений, бархатистая, зеленоватого цвета. В просвете желчного пузыря видны желчные камни в форме тутовой ягоды, размером около 0,3 – 1,5 см белого цвета в количестве 10 – 15 штук. Камни плотные, имеют неровную поверхность. Их плотность меньше плотности воды (фосфатные камни).
4. исход: чаще благоприятный. Осложнения – калькулез, холецистит, пролежни стенки, прободение, реактивный панкреатит, опухоли слизистых, обтурационная желтуха при обтурации желчного протока
5. нарушение минерального обмена, холестаз, местное воспаление, дискинезия
МАКРОПРЕПАРАТ № 306. Лимфоузлы при хроническом лимфолейкозе.
2. ЛУ увеличены в размерах, серо-розового цвета, спаяны в виде пакетов, сочные, мягко-эластической консистенции
3. ЛУ при хроническом лимфолейкозе
4. исход неблагоприятный (длительное течение)
источник
МИКРОПРЕПАРАТЫ. Изучить, зарисовать и обозначить мофологические признаки.
1. Мозговидное набухание пейеровых бляшек при брюшном тифе. Окраска гематоксилином и эозином. а) отек и гиперемия слизистой оболочки, б) «брюшнотифозная гранулема», состоящая из брюшнотифозных клеток- макрофагов, гистиоцитов, ретикулярных клеток и моноцитов.
2. Некроз пейеровой бляшки: а) некроз брюшнотифозной гранулемы, проникающий на различную глубину, б) язвенный дефект, в) отек и гиперемия слизистой оболочки.
3. Мезентериальный лимфоузел при брюшном тифе: а) «брюшнотифозная гранулема» — макрофаги, гистиоциты, ретикулярные клетки и моноциты, б) участки некроза лимфоидной ткани, в) лимфоидные клетки.
4. Дифтеритический колит: а) фибринозная пленка на поверхности слизистой оболочки, б) отек и кровоизлияние в подслизистой, в) некроз, захватывающий мышечный слой, г) язвенный дефект, инфильтрация полиморфноядерными лейкоцитами.
5. Энтерит при сальмонеллезе: а) серозный отек ворсин тонкой кишки, полнокровие сосудов, б) гидропическая дистрофия и десквамация энтероцитов, с формированием эрозий, в) лимфоидно-клеточный инфильтрат с примесью нейтрофилов.
6. Язвенный колит. Окраска гематоксилином и эозином. а) язва, проникающая до мышечной пластинки слизистой оболочки, б) диффузная лимфоплазмоцитарная инфильтрация собственной пластинки с примесью эозинофилов и единичных ПЯЛ, в) значительное полнокровие сосудов и отек слизистой оболочки, г) крипт- абсцессы с атрофией и некрозом эпителия в донных отделах,
д) гиперплазиогенные (воспалительные) полипы с умеренной лимфоидной инфильтрацией соединительнотканной основы.
7. Болезнь Крона. Окраска гематоксилином и эозином. а) язва, проникающая в мышечную оболочку и в клетчатку брыжейки, образуя свищевой ход, б) распространение лимфоплазмоцитарного воспалительного инфильтрата на все оболочки кишечной стенки, с сохранением архитектоники крипт и количества бокаловидных клеток, в) стенка кишки утолщена за счет отека, воспалительного инфильтрата, участков фиброза и гипертрофии мышечной оболочки, г) саркоидоподобная гранулема, состоящие из эпителиоидных и гигантских клеток типа Пирогова-Лангханса, окруженных поясом из лимфоцитов, без четких границ. Отличия: нет фиброзного ободка, как при саркоидозе, нет творожистого некроза характерного для туберкулезных гранулем.
7. Флегмонозный аппендицит. Окраска гематоксилином и эозином. а) диффузная лейкоцитарная инфильтрация всех слоев стенки червеобразного отростка, б) обильные фибринозные наложения на серозной оболочке, в) скопление в просвете гноя, г) мезентериолит.
8. Хронический аппендицит. Окраска гематоксилином и эозином. а) слизистая оболочка с атрофией, единичными лимфатическим фолликулами, б) в стенке червеобразного отростка разрастание соединительной ткани, г) резкое сужение просвета.
1. Мозговидное набухание пейеровых бляшек при брюшном тифе. В препарате подвздошная кишка, фолликулы увеличены в размерах, выступают над поверхностью слизистой оболочки, с неровной поверхностью, в виде борозд и извилин, на разрезе сочные, розово-серые.
Осложнения: кишечные- некроз, кровотечение. Внекишечные- гнойный перихондрит гортани, периостит, остеомиелит, артриты, цистит, простатит, внутримышечные абсцессы, пневмония, редко сепсис.
Исход: рубцевание с эпителизацией.
2. Селезенка при брюшном тифе. Селезенка резко увеличена в размерах, 18-15-10см, капсула напряжена, снимается легко, на поверхности разрезе паренхима как бы выбухает, темно-вишневого цвета, дает соскоб пульпы.
Осложнения: разрыв капсулы, кровотечение в брюшную полость, перитонит.
3. Дифтеритический колит. В препарате участок толстой кишки, на разрезе слизистая оболочка гиперемирована, утолщена за счет выраженного отека, на поверхности имеется пленка грязно-коричневого цвета, плотно спаянная с подлежащей тканью. После отторжения фибринозной пленки остаются дефекты -эрозии и изъязвления.
Осложнения: кишечные-кровотечение, перфорация,перитонит, парапроктит, флегмона. Внекишечные осложнения — бронхопневмония, пиелонефрит, артрит, пилефлебитические абсцессы печени, при хроническом течении амилоидоз, истощение.
Исход: рубцовая деформация стенки кишки, хронический дизентерийный колит.
4. Фолликулярно-язвенный колит при дизентерии. В препарате участок толстой кишки,групповые солитарные фолликулы увеличены, за счет гиперплазии, в центре некроз и гнойное расплавление, с формированием язвенных дефектов. Осложнение: кровотечение, перфорация, перитонит. Исход: рубцевание стенки кишки.
5. Острый энтерит при сальмонеллезе. В препарате тонкая кишка с резким полнокровием сосудов, на разрезе слизистая оболочка отечна с кровоизлияниями. На поверхности слизистой имеются эрозии и язвенные дефекты, проникающие на различную глубину.
Осложнения: токсикоинфекционный шок, дисбактериоз, острая почечная недостаточность.
Исход: эпителизация, рубцевание.
6. Язвенный колит. В препарате ректосигмоидальный отдел толстой кишки, с резко полнокровной слизистой оболочкой. По длиннику кишки, эрозивные изменения и язвы различных размеров и формы. Дно язв, чистое, без гнойных наложений, покрыто тонким блестящим слоем фибрина. В сохранившихся островках слизистой оболочки многочисленные полипы небольших размеров (0,2см — 0,5см), без четкого деления на ножку и тело, с гладкой поверхностью.
Причины: генетическая предрасположенность, нарушение бактериального ценоза, бактериальное или вирусное начало, аутоиммунные реакции на АГ, пищевая аллергия, изменение иммунологической реактивности.
Кишечные осложнения: токсическая дилатация толстой кишки, перфорация, гангрена. Внекишечные осложнения: — поражение кожи (узловая эритема, массивные язвы голени, гангренозная пиодермия), артриты, поражения глаз (эписклерит, увеит, иридоциклит), редко сепсис, амилоидоз, перихолангит с развитием фиброзных изменений с исходом в билиарный цирроз.
Исход: частичная или полная эпителизация язв, формирование рубцовой ткани в пределах слизистой оболочки. На фоне дисплазии эпителия может развиться рак.
7. Болезнь Крона. В препарате участок поперечно-ободочной и нисходящей толстой кишки, на разрезе слизистая оболочка даже вблизи язв бледно -розового цвета. Наблюдается чередование пораженных участков с не измененной слизистой. Глубокие щелевидные язвы ориентированы вдоль и поперек оси кишки, имеют ровные и не подрытые края, а сохранившиеся между ними участки отечной слизистой придают поверхности кишки сходство с «булыжной мостовой». Характерно сегментарное сужение просвета кишки протяженностью от 5см до 10см — «шнуровидная кишка». Некоторые язвы проникают сквозь мышечный слой, формируя свищи, соединяющие различные отделы толстой и тонкой кишок. Серозная оболочка тусклая, серая, брыжейка отечная, фиброзирована, имеются обширные спайки между петлями кишок.
Причины: генетическая предрасположенность, нарушение бактериального ценоза, бактериальное или вирусное начало, аутоиммунные реакции на АГ, пищевая аллергия, изменение иммунологической реактивности.
Осложнения: перфорации в свободную брюшную полость, илеоилеальные свищи, тонкотолстокишечные, с выходным отверстием на коже брюшной стенки, свищи, соединяющие просвет кишки с мочевым пузырем, маткой, желудком, прямокишечные свищи.
Исход: Стриктуры тонкой, ободочной и прямой кишки наблюдаются у ¼ больных. Рак на фоне болезни Крона реже, чем при НЯК.
8. Флегмонозный аппендицит. Червеобразный отросток увеличен и утолщен до 1,5 см в диаметре, серозная оболочка тусклая с наложениями фибрина серого цвета. Сосуды брыжейки полнокровны. На разрезе в просвете аппендикулярного отростка скопление гнойного экссудата с пропитыванием всей стенки.
Причины: нарушение кровоснабжения, закупорка просвета, с последующим сдавлением вен и развитием ишемии, инфекция. Осложнения: изъязвление,перфорация, периаппендицит, мезентериолит, гангренозное воспаление, перитонит, пилефлебитические абсцессы печени.
9. Гангренозный аппендицит с перфорацией. Червеобразный отросток увеличен в размерах,утолщен до 1,5см в диаметре, черного цвета, на разрезе в просвете слизисто-геморрагическое содержимое, на слизистой кровоизлияния, в стенке имеется перфоративное отверстие. Причины: периаппендицит, мезентериолит.
Осложнение: перитонит, самоампутация аппендикса.
10. Хронический аппендицит. Аппендикулярный отросток значительно увеличен в размерах-10-5-3см, на поперечном разрезе толщина стенки составляет местами 1см, слизистая оболочка сглажена, в просвете слизистое содержимое.
Причины: перенесенные острые формы простого и поверхностного аппендицита.
Осложнения: гидроцеле, мукоцеле, псевдомиксоматоз брюшины.
Исход: относительно благоприятный.
ТЕСТОВЫЕ ЗАДАНИЯ
Выберите один или несколько правильных ответов
1. НЕ ХАРАКТЕРНЫЙ ПРИЗНАК БРЮШНОГО ТИФА
3) фибринозно-некротическая ангина
5) белковая и жировая дистрофия гепатоцитов
2. ПАТОЛОГИЧЕСКИЙ ПРОЦЕСС ДЛЯ НЕ ОСЛОЖНЕННОГО БРЮШНОГО ТИФА
2) фибринозное воспаление слизистой кишки
3) возникновение дисциркуляторно-гипоэргических язв в кишке
4) гиперплазия лимфоузлов в брыжейки кишки
5) мозговидное набухание пейеровой бляшки
3. ХАРАКТЕРНЫЙ ПРИЗНАК ДЛЯ ПЕРВОЙ СТАДИИ БРЮШНОГО ТИФА
1) дистрофические изменения нервных волокон кишки
3) пролиферация лимфоцитов пейеровых бляшек
4) гиперплазия пейеровых бляшек и катаральный энтерит
5) мукоидное набухание структур пейеровой бляшки
4. ПЕРФОРАЦИЯ КИШКИ ПРИ БРЮШНОМ ТИФЕ ВОЗНИКАЕТ НАИБОЛЕЕ ЧАСТО
1) в связи с патологической регенерацией в пятой стадии болезни
2) во второй стадии в связи с гиперергическим некрозом пейеро-
3) в стадию отторжения некротических масс
4) в первой стадии в связи с прорастанием пейеровой бляшки ре-
5) в стадию образования чистых язв
5. ВОЗНИКНОВЕНИЕ ВНУТРИКИШЕЧНЫХ КРОВОТЕЧЕНИЙ ПРИ БРЮШНОМ ТИФЕ
1) в стадии образования чистых язв
2) в случаях патологической регенерации в пятой стадии болезни
3) в первой стадии в связи с врастанием ретикулярных клеток в
4) в стадии отторжения некротических масс из пейеровой бляшки
5) во второй стадии в связи с гиперэргическим некрозом пейеровой бляшки.
6. ХАРАКТЕРНЫЙ ПАТОЛОГИЧЕСКИЙ ПРОЦЕСС ДЛЯ БРЮШНОГО ТИФА
2) неспецифическое язвенное поражение восходящего отдела
3) фолликулярно-язвенное поражение толстой кишки
4) появление язв в толстой кишке на 10-й день заболевания
7. ХАРАКТЕРНЫЙ ПРИЗНАК ДЛЯ БРЮШНОТИФОЗНОЙ ФОРМЫ САЛЬМОНЕЛЛЕЗА
1) обильная папулезная сыпь
2) дистрофическое обызвествление во всех внутренних органах
3) появление признаков уремии
4) гиперплазия ретикулогистиоцитарных элементов лимфоидных фолликулов стенки кишки
5) выраженное понижение температуры тела
8. ХАРАКТЕРНЫЙ ПРИЗНАК ДЛЯ СЕПТИЧЕСКОЙ ФОРМЫ САЛЬМОНЕЛЛЕЗА
1) Гиперемия слизистой желудочно-кишечного тракта
2) Абсцесс поддиафрагмального пространства
3) Перитонит в связи с прободением стенки кишки
5) Гиперплазия лимфоидного аппарата слизистой оболочки кишки
9. ХАРАКТЕРНЫЙ ПРИЗНАК ДЛЯ ИНТЕСТИНАЛЬНОЙ ФОРМЫ САЛЬМОНЕЛЛЕЗА
1) мозговидное набухание пейеровых бляшек
2) резкое обезвоживание организма, эксикоз
3) гематогенная генерализация возбудителя
4) гиперплазия селезенки с некрозом
5) метастатические гнойники в легком
10. ВОЗБУДИТЕЛЬ ДИЗЕНТЕРИИ
11. СТАДИИ РАЗВИТИЯ КОЛИТА ПРИ ДИЗЕНТЕРИИ
12. ОТДЕЛ КИШЕЧНИКА, НАИБОЛЕЕ ЧАСТО ПОРАЖАЕМЫЙ ПРИ ДИЗЕНТЕРИИ
1) ободочная и сигмовидная
13. ДИССЕМИНАЦИЯ ВОЗБУДИТЕЛЯ ИЗ ПЕРВИЧНОГО ОЧАГА ПРОИСХОДИТ
5) лимфогенно и гематогенно
14. НАИБОЛЕЕ ТИПИЧНЫЙ ПРИЗНАК ДЛЯ КАТАРАЛЬНОЙ ДИЗЕНТЕРИИ
3) поражение лимфоузлов брыжейки поперечно-ободочной кишки
4) паралитическое расширение прямой кишки
1) кровотечение с перфорацией
3) отдаленные известковые метастазы
5) рубцовые стенозы толстой кишки
4) стадий нет, морфологические изменения могут варьировать
17. ХАРАКТЕРИСТИКА ЯЗВ ПРИ ДИЗЕНТЕРИЙНОМ ЯЗВЕННОМ КОЛИТЕ
1) формируются на месте лимфоидных фолликулов
2) развиваются при расплавлении фибринозных пленок
3) обычно не выходят за пределы слизистой оболочки
5) дно черного цвета (солянокислый гематин)
18. НАИБОЛЕЕ ХАРАКТЕРНЫЙ ПРОЦЕСС ДЛЯ ДИЗЕНТЕРИИ
1) дизентерийный еюнит и дуоденит
4) жидкий обильный зловонный стул
5) резкое контурирование мышц трупа, поза « гладиатора»
6) поражение лимфоидных фолликул слизистой оболочки всего нисходящего отдела толстой кишки
19. ПРИЗНАК, НЕ ВСТРЕЧАЮЩИЙСЯ ПРИ ДИЗЕНТЕРИИ
1) массивное слущивание эпителиального покрова с оголением
стромы ворсинок слизистой оболочки кишечника
2) жировая дистрофия миокарда
3) некроз эпителия канальцев почки
20. ФОРМА ДИЗЕНТЕРИИ С ВОЗМОЖНОЙ ПЕРФОРАЦИЕЙ СТЕНКИ КИШКИ
21. ХАРАКТЕРНОЕ ПОРАЖЕНИЕ ПРИ ДИЗЕНТЕРИИ
22. ОТДЕЛ КИШЕЧНИКА, В КОТОРОМ ВОЗНИКАЕТ ПЕРВИЧНОЕ ПОВРЕЖДЕНИЕ ПРИ БРЮШНОМ ТИФЕ
23. ХАРАКТЕРНЫЙ ПРИЗНАК ДЛЯ ПЕРВОЙ СТАДИИ ХОЛЕРЫ
2) обезвоживание организма (эксикоз)
3) некроз эпителиальных клеток кишки
4) селезенка уменьшена, маленькая, плотная
5) серозный отек ворсин тонкой кишки, набухание энтероцитов
24. ПРИЗНАК, НАИБОЛЕЕ ХАРАКТЕРНЫЙ ДЛЯ АЛГИДНОЙ СТАДИИ ХОЛЕРЫ
3) обезвоживание организма (эксикоз)
4) дифтеритическое поражение стенки толстой кишки
5) отеки вплоть до анасарки
1) дистрофия и микроочаговые некрозы печени
3) подострый интраракапиллярный гломерулонефрит
5) серозно-геморрагический энтерит
26. НАИБОЛЕЕ ВЕРОЯТНАЯ ПРИЧИНА ХОЛЕРНОЙ КОМЫ
1) нарушение электролитного баланса
2) раздражение « шоковой зоны « в связи с оголением ворсинок кишки и кровоизлияниями в слизистую кишки
3) поражение Мейснеровского сплетения
4) поражение Ауэрбаховского сплетения
5) действие микробного токсина на Ц.Н.С.
27. ПРИЧИНЫ РАЗВИТИЯ АППЕНДИЦИТА
2) тромбоз аппендикулярной артерии
3) закупорка желчными камнями
28. МИКРОСКОПИЧЕСКИЕ ПРИЗНАКИ ПОВЕРХНОСТНОГО АППЕНДИЦИТА
1) конусовидный очаг гнойного воспаления
3) диапедезные кровоизлияния
4) диффузная нейтрофильная инфильтрация всех слоев стенки
29. МОРФОЛОГИЧЕСКИЕ ФОРМЫ ДЕСТРУКТИВНОГО АППЕНДИЦИТА
30. ОСЛОЖНЕНИЯ ДЕСТРУКТИВНОГО АППЕНДИЦИТА
4) перфорация отростка с развитием перитонита
5) пилефлебитические абсцессы
31. МАКРОСКОПИЧЕСКИЕ ПРИЗНАКИ ФЛЕГМОНОЗНОГО АППЕНДИЦИТА
1) нити фибрина на серозной оболочке
3) гной в просвете отростка
5) изъязвление слизистой оболочки
32. МИКРОСКОПИЧЕСКИЕ ПРИЗНАКИ ФЛЕГМОНОЗНОГО АППЕНДИЦИТА
1) лейкоцитарная инфильтрация всех слоев стенки аппендикса
3) фибринозный экссудат на серозной оболочке
4) в просвете отростка гной
5) лимфоплазмоцитарная инфильтрация
33. ОСЛОЖНЕНИЯ ХРОНИЧЕСКОГО АППЕНДИЦИТА
34. ПРИЗНАКИ ПСЕВДОМЕМБРАНОЗНОГО КОЛИТА
1) развивается при применении антибиотиков широкого спектра действия
2) часто осложняется септикопиемией
3) вызывается Clostridium difficile
4) характерны ограниченные сероватые бляшки на слизистой оболочке толстой кишки
5) повышение температуры, интоксикация, диарея
35. ХАРАКТЕРНЫЕ ПРИЗНАКИ (1,2,3,4,5,6,7) ДЛЯ КАЖДОГО ИЗ НАЗВАННЫХ ЗАБОЛЕВАНИЙ КИШЕЧНИКА (I, II)
II. Неспецифический язвенный колит
1) место поражения — прямая кишка
2) хроническое воспаление захватывает всю толщу кишки
3) слизистая оболочка имеет вид булыжной мостовой
4) характерны крипт-абсцессы
5) характерны псевдополипы
6) чаще приводит к развитию рака кишки
7) часто осложняются межкишечными свищами
36. МОРФОЛОГИЧЕСКИЕ ПРИЗНАКИ БОЛЕЗНИ КРОНА
1) характерно сегментарное поражение кишки, «шланговые стриктуры»
3) фибринозные бляшки на слизистой оболочки
4) атрофия слизистой оболочки
5) саркоидоподобные гранулемы
37. МОРФОЛОГИЧЕСКИЕ ПРИЗНАКИ ЯЗВЕННОГО КОЛИТА
1) язвенный процесс в пределах слизистой оболочки
2) лимфоплазмоцитарный инфильтрат во всех слоях стенки кишки
3) глубокие язвы до мышечного слоя
5) лимфоплазмоцитарная инфильтрация собственной пластинки с примесью эозинофилов и лейкоцитов
Дата добавления: 2018-10-17 ; просмотров: 90 | Нарушение авторских прав
источник
Патологическая анатомия брюшного тифа складывается из местных и общих изменений.
Местные изменения возникают в слизистой оболочке и лимфатическом аппарате — групповых фолликулах (так называемых пейеровых бляшках) и в солитарных фолликулах кишечника. В тех случаях, когда они преобладают в тонкой кишке, говорят об илеотифе, в толстой кишке — о колотифе, в тонкой и толстой кишках — об илеоколотифе. Однако наиболее характерные изменения развиваются в пейеровых бляшках подвздошной кишки (илеотиф).
Эти изменения проходят пять стадий (периодов): мозговидного набухания, некроза, образования язв, чистых язв и заживления. Каждая стадия занимает примерно неделю болезни.
Первая стадия характеризуется мозговидным набуханием групповых фолликулов, которые увеличиваются, выступают над поверхностью слизистой оболочки, на их поверхности образуются борозды и извилины, что напоминает поверхность мозга. На разрезе они серо-красные, сочные. В основе мозговидного набухания лежит пролиферация ретикулярных клеток, которые вытесняют лимфоциты (формально — острое продуктивное воспаление).
Ретикулярные клетки выходят за пределы групповых фолликулов и слизистой оболочки, проникают в мышечный слой и достигают иногда серозного покрова. Многие из ретикулярных клеток превращаются в макрофаги (большие клетки со светлой цитоплазмой), фагоцитирующие брюшнотифозные палочки. Такие макрофаги называют брюшнотифозными клетками.
Брюшнотифозные клетки образуют скопления, или брюшнотифозные гранулемы. Аналогичные изменения возникают в солитарных фолликулах. Мозговидное набухание групповых и солитарных фолликулов сочетается с явлениями катарального энтерита.
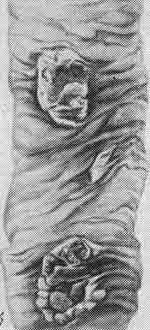
Брюшной тиф
Брюшной тиф:
а — мозговидное набухание групповых фолликулов (так называемых пейеровых бляшек);
б — некроз групповых фолликулов;
в — чистые язвы.
Брюшной тиф
Гранулема из крупных макрофагальных (брюшнотифозных) клеток
при мозговидном набухании групповых фолликулов.
Во второй стадии находят некроз групповых фолликулов, в основе которого лежит некроз брюшнотифозных гранулем. Некроз начинается в поверхностных слоях группового фолликула и постепенно углубляется, достигая иногда мышечного слоя и даже брюшины. Вокруг некротических масс возникает демаркационное воспаление. Омертвевшая ткань бляшки имбибируется желчью и приобретает зеленоватую окраску. Такие же изменения наблюдаются и в солитарных фолликулах. В интрамуральных нервных ганглиях отмечаются дистрофические изменения нервных клеток и волокон.
Третья стадия характеризуется образованием язв в результате секвестрации и отторжения некротических масс. Раньше всего язвы появляются в нижнем отрезке подвздошной кишки, затем в вышележащих отделах. С отторжением некротических масс связана опасность внутрикишечных кровотечений в этот период болезни.
Четвертая стадия — стадия чистых язв, которые имеют характерный вид: расположены подлиннику кишки, края их ровные, слегка закругленные, дно образовано мышечным слоем, реже серозой. В этой стадии велика опасность перфорации стенки кишки.
В пятой стадии происходит заживление язв и на их месте возникает нежный рубчик. Ткань бляшки частично или полностью восстанавливается и становится лишь слегка пигментированной.
Разграничение местных (кишечных) изменений при брюшном тифе на стадии условно, так как нередко можно видеть одновременно сочетание изменений, характерных для двух — трех стадий. Чем проксимальнее расположены изменения, тем они «моложе», чем дистальнее, ближе к илеоцекальному углу, тем «старее». Таким образом, судить на основании патологоанатомических данных о стадии брюшного тифа следует по наиболее «старым» изменениям, наблюдаемым в нижнем отделе подвздошной кишки.
В лимфатических узлах брыжейки, особенно илеоцекального угла, отмечаются изменения, возникающие в той же последовательности, что и в лимфатическом аппарате кишки. Сначала они увеличиваются за счет полнокровия и гиперплазии ретикулярных клеток, вытесняющих лимфоциты. Затем появляются брюшнотифозные гранулемы, наступает некроз гранулем, организация и петрификация некротических масс.
«Патологическая анатомия», А.И.Струков
источник
БОЛЕЗНИ ЖЕЛУДКА И КИШЕЧНИКА
№ 198. Хроническая язва желудка. В стенке желудка со стороны слизистой оболочки виден глубокий дефект диаметром 1,5-2,0 см. Дно и края дефекта плотные. В стадию обострения процесса язва покрыта грязно-серым налётом, в её дне может быть виден кровоточащий сосуд. В стадию ремиссии дно язвы чистое, белесовато-серое. При локализации язвы на пищевой дорожке дистальный край её пологий; проксимальный край подрыт, слизистая оболочка нависает над ним.
№ 203 (119). Блюдцеобразный рак желудка. В полость желудка вдаётся уплощенный узел серого цвета диаметром 3-4 см с обширным изъязвлением в центре и валикообразно приподнятыми краями. Внешне опухоль напоминает блюдце.
№ 204. Эндофитный (диффузный) рак желудка. Стенка желудка в участке роста опухоли утолщена, уплотнена, на разрезе белесовато-серого цвета. Рельеф слизистой оболочки сглажен.
№ 207. Флегмонозный аппендицит. Серозная оболочка червеобразного отростка покрыта желтовато-серыми плёнками фибринозного экссудата (фибринозный периаппендицит). В просвете отростка каловые массы и гнойный экссудат.
№ 208. Гангренозный аппендицит. Серозная оболочка червеобразного отростка покрыта желтовато-серыми плёнками фибринозного экссудата (фибринозный периаппендицит). Видны участки стенки отростка чёрного цвета.
№ 190. Геморрагическая эрозия желудка. Окраска гематоксилином и эозином. В слизистой оболочке желудка имеется дефект, расположенный в пределах собственной пластинки (эрозия) [1]. Дно дефекта покрыто корич- невато-чёрными массами солянокислого гематина (гемина) [2]. Мышечная пластинка слизистой оболочки [3] сохранна.
№ 191. Хроническая язва желудка в стадии обост-
рения. Окраска гематоксилином и эозином. В стенке же-
лудка имеется глубокий дефект (язва) [1], дно которого представлено четырьмя слоями: слоем фибринозного (гнойно-фибринозного) экссудата [2], слоем фибриноидного некроза [3], слоем грануляционной ткани [4] и слоем грубоволокнистой (рубцовой) ткани [5].
№ 192. Флегмонозный аппендицит. Окраска гема-
токсилином и эозином. Во всех слоях стенки червеобразного отростка видны многочисленные нейтрофильные гранулоциты (гнойные тельца) [1].
№ 49. Стеатоз печени (жировой гепатоз, жировая паренхиматозная дистрофия печени, «гусиная печень»).
Печень увеличена, ткань её дряблая, серовато-жёлтая или белесовато-серая, однородная.
№ 51. Массивный некроз печени (токсическая дистрофия), стадия жёлтой дистрофии. Печень уменьшена в размере, ткань её дряблая, серовато-жёлтая. Капсула органа морщинистая.
№ 210. Крупноузловой цирроз печени. Печень несколько уменьшена в размере, плотная, с бугристой поверхностью. Диаметр узлов-регенератов превышает 0,3-0,5 см.
№ 210а. Мелкоузловой цирроз печени. Печень уменьшена, плотная, с мелкозернистой поверхностью. Диаметр узлов-регенератов не превышает 0,3-0,5 см.
№ 211. Селезёнка при циррозе печени. Селезёнка увеличена. Ткань её эластичная, однородная, коричневатокрасного цвета.
№ 214. Рак печени, узловая форма. В ткани печени видны узлы плотной серой ткани различного размера.
№ 82. Портальный (монолобулярный) цирроз пече-
ни. Окраска гематоксилином и эозином (часть препаратов окрашена по ван Гизону) . Печёночные дольки уменьшены
в размере (коллапс долек) [1], со всех сторон окружены прослойками волокнистой соединительной ткани [2] (в норме долька соприкасается только с островками волокнистой ткани портальных трактов). В фиброзных прослойках и между гепатоцитами в ложных дольках видны многочисленные элементы лимфогистиоцитарного инфильтрата (признак хронического гепатита, на фоне которого развился цирроз). В препаратах, окрашенных по ван Гизону, фиброзные прослойки хорошо заметны благодаря коллагеновым волокнам красного цвета.
№ 171. Хронический активный алкогольный гепа-
тит. Окраска гематоксилином и эозином. В ткани печени обильная клеточная воспалительная инфильтрация. Элементы инфильтрата, среди которых обнаруживаются многочисленные нейтрофильные гранулоциты [1], располагаются как в портальных трактах, так и между гепатоцитами внутри долек. Цитоплазма большинства гепатоцитов содержит округлые пустоты с чёткими контурами [2], остающиеся на месте жировых капель (при обычной методике изготовления гистологических препаратов липиды из тканевого среза извлекаются реактивами). В цитоплазме некоторых гепатоцитов и свободно между клетками располагаются гиперэозинофильные тельца Мэллори (алкогольный гиалин) [3].
№ 193. Постнекротический (мультилобулярный)
цирроз печени. Окраска гематоксилином и эозином. В
печени видны обширные поля фиброза [1] и хаотичная пролиферация гепатоцитов с образованием клеточных узелков различного размера [2]. Заметна клеточная воспалительная инфильтрация волокнистой ткани (морфологический признак хронического гепатита, на фоне которого развился цирроз).
№ 200. Массивный некроз печени (токсическая дистрофия печени). Окраска гематоксилином и эозином.
Бóльшая часть гепатоцитов разрушена. Некротические массы расположены в тканевом срезе рыхло, окрашены эозином в розовый цвет. В детрите видны многочисленные макрофаги (гистиоциты) и эритроциты (кровоизлияния).
№ 54. Камень почки. Просвет лоханки, больших и малых чашечек занимает крупный коралловидный конкремент.
№ 216. Почка при липоидном нефрозе. Почка несколько увеличена, ткань её дряблая, желтоватая.
№ 218. Почка при подостром гломерулонефрите («большая пёстрая почка»). Почка увеличена, ткань её дряб-
лая. Корковое вещество с поверхности и на разрезе желтовато-серое, с многочисленными мелкими пятнами красного цвета.
№ 219 (80). Рубцово-сморщенная почка в исходе хронического пиелонефрита. Почка уменьшена, уплотнена,
поверхность её неравномерно бугристая.
№ 44. Амилоидоз почки («большая белая амилоидная почка»). Почка увеличена, плотная. Корковое вещество с поверхности и на разрезе однородное, белесовато-серое или светло-жёлтое.
№ 201. Острый экстракапиллярный экссудативный гломерулонефрит. Окраска гематоксилином и эозином.
Полость капсулы клубочков расширена и содержит бесклеточные эозинофильные массы серозно-фибринозного экссудата [1]. Капилляры клубочков [2] полнокровны, в мезангии увеличено количество макрофагов, встречаются единичные нейтрофильные гранулоциты.
№ 201а. Острый гнойный пиелонефрит (апостема-
тозный нефрит). Окраска гематоксилином и эозином. В
ткани почки выявляется большое количество нейтрофильных гранулоцитов [1], формирующих при разрушении гнойный экссудат. Между клубочками и канальцами располагаются многочисленные микроабсцессы (апостемы). Гнойные тельца заполняют просветы почечных канальцев и собирательных тубул. Микрососуды расширены и полнокровны (воспалительная гиперемия). [2] – почечные клубочки; [3] – канальцы.
№ 202. Гломерулосклероз при хроническом пиело-
нефрите. Окраска по ван Гизону. Некоторые почечные клубочки уменьшены, полностью замещены грубоволокнистой соединительной тканью (гломерулосклероз) [1], коллагеновые волокна которой окрашены в красный цвет кислым фуксином. Фиброзная ткань сморщенных клубочков, как правило, гиалинизирована (гломерулогиалиноз). Часть клубочков уменьшены в размерах и окружены концентрически расположенными вокруг них в виде «луковой шелухи» коллагеновыми волокнами (характерный морфологический признак пиелонефритического гломерулосклероза) [2]. Некоторые почечные канальцы расширены, заполнены однородными пикринофильными (жёлтого цвета) массами, эпителий их уплощен (атрофирован). Расширенные канальцы, содержащие белковый коллоид, напоминают фолликулы щитовидной железы («щитовидная почка», «тиреоидизация почки») [3]. Интерстиций почки расширен за счёт фиброза [4] и клеточной воспалительной инфильтрации [5].
БОЛЕЗНИ ЖЕНСКОГО ОРГАНИЗМА
№ 222. Рак тела матки (рак эндометрия). В полость матки вдаётся узел серой ткани; поверхность его гладкая или сосочковая. В некоторых случаях опухолевая ткань заполняет всю расширенную полость матки.
№ 223. Печень при эклампсии. Ткань печени дряблая, с множественными мелкими светло-жёлтыми очагами некрозов и участками кровоизлияний.
№ 224. Пузырный занос. Полость матки содержит многочисленные кистозно расширенные ворсины хориона, напоминающие виноградные грозди.
№ 225. Трубная беременность. Маточная труба резко утолщена, содержит плодное яйцо.
№ 227. Хориокарцинома (хорионэпителиома) матки. В полость матки вдаётся мягкий красноватый узел опухолевой ткани.
№ 203. Эндоцервикоз (псевдоэрозия шейки матки).
Окраска гематоксилином и эозином. В препарате ткань эктоцервикса (вагинальной порции шейки матки), где в норме однослойный цилиндрический слизь-образующий эпителий отсутствует. Поверхность эктоцервикса частично образует выпячивания (сосочковые структуры), покрытые однослойным цилиндрическим эпителием, аналогичным эпителию эндоцервикса (цервикального канала).
В подлежащей ткани видны железы [1], выстланные таким же эпителием. Часть эктоцервикса покрыта типичным для него многослойным плоским неороговевающим эпителием [2]. В волокнистой ткани сосочков и между железами выявляются многочисленные клетки воспалительного инфильтрата.
№ 204. Аденокарцинома эндометрия в соскобе из полости матки. Окраска гематоксилином и эозином. В
материале соскоба из полости матки видны тесно расположенные железистоподобные структуры, образованные атипичными клетками.
№ 205. Соскоб из полости матки при беременности, прервавшейся в раннем сроке. Окраска гематоксили-
ном и эозином. В соскобе видны фрагменты децидуальной ткани (комплексы крупных клеток с обильной эозинофильной цитоплазмой) [1] и ворсины хориона [2]. Ворсины хориона покрыты двуслойным трофобластическим эпителием: слоем Ланганса (цитотрофобласт), расположенным на базальной мембране, и слоем синцитиотрофобласта.
№ 208. Хорионэпителиома (хориокарцинома) в соскобе из полости матки. Окраска гематоксилином и эозином.
Демонстрационный препарат. В соскобе из полости матки видны группы крупных клеток с обильной эозинофильной цитоплазмой и резко атипичными ядрами.
БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ
№ 52. Кости при рахите. На границе костной и хрящевой частей рёбер заметны очаговые утолщения в виде плотных узелков диаметром до 1,0 см (рахитические чётки). Дистальные эпифизы костей голени и предплечья увеличены (рахитические браслетки). Длинные трубчатые кости искривлены, в некоторых из них обнаруживаются патологические переломы.
№ 233. Диффузный зоб. Щитовидная железа равномерно увеличена. На разрезе её ткань однородная, серокрасная.
№ 234. Узловой коллоидный зоб. Щитовидная железа увеличена, с поверхности бугристая. На разрезе в ней выявляются многочисленные, тесно расположенные, мелкие, неинкапсулированные узелки. Отдельные фолликулы резко увеличены, заполнены однородным коричневым коллоидом.
№ 235. Узловой паренхиматозный зоб. В щитовидной железе на разрезе определяются множественные, мелкие, тесно расположенные, неинкапсулированные узелки. Ткань узелков на разрезе серого цвета, увеличенные фолликулы
№ 35. Коллоидный зоб. Окраска гематоксилином и эозином. Фолликулы щитовидной железы увеличены, заполнены однородным гиперэозинофильным коллоидом [1]. Фолликулярный эпителий уплощен [2].
№ 186. Диффузный токсический зоб (болезнь Грейвза). Окраска гематоксилином и эозином. Тиреоид-
ные фолликулы различной величины, неправильной формы. Фолликулярный эпителий [1] цилиндрический, образует сосочковые структуры, вдающиеся в просвет фолликулов (подушки Сандерсона) [2]. Коллоид [3] бледно эозинофильный, содержит многочисленные очаги резорбции в виде небольших округлых пустот с чёткими границами [4]. В интерфолликулярной волокнистой ткани выявляется скудная лимфогистиоцитарная инфильтрация.
№ 188. Поджелудочная железа при инсулиннезависимом сахарном диабете. Окраска по ван Гизону. Между секреторными отделами ацинусов [1] и островками Лангерганса [2] видны группы жировых клеток (липоматоз поджелудочной железы) [3] и увеличенное количество коллагеновых волокон (фиброз) [4].
ВИРУСНЫЕ ИНФЕКЦИИ. РИККЕТСИОЗЫ
№ 256. Геморрагический ларинготрахеобронхит и геморрагическая бронхопневмония при гриппе. Слизи-
стые оболочки гортани, трахеи и крупных бронхов отёчные, с тёмно-красными пятнами (участками кровоизлияний). В лёгких обнаруживаются очаги уплотнения (пневмонические фокусы) тёмно-красного цвета, ткань в этих очагах безвоздушная.
№ 257. Геморрагический лептоменингит при гриппе. Сосуды мягкой мозговой оболочки резко полнокровны. Обширные участки оболочки окрашены геморрагическим экссудатом в тёмно-красный цвет.
№ 133. Геморрагический лептоменингит при грип-
пе. Окраска гематоксилином и эозином. Сосуды мягкой мозговой оболочки резко расширены и полнокровны [1]; в периваскулярной ткани выявляются многочисленные эритроциты (геморрагический экссудат) [2]. В ткани головного мозга видны полнокровные сосуды [3] и очаги кровоизлияний.
№ 138. Поражение головного мозга при весеннелетнем клещевом энцефалите. Окраска гематоксили-
ном и эозином. Микрососуды головного мозга полнокровны [1]. Пространства Робена–Вирхова (периваскулярные пространства) расширены и заполнены лимфоцитами (периваскулярные лимфоцитарные гранулёмы) [2]. Нейроны с признаками дистрофических изменений (внутриклеточный отёк, липофусциноз). На месте разрушенных нейронов видны очаговые скопления олигодендроглиоцитов и астроцитов (глиальные узелки).
№ 144. Геморрагическая бронхопневмония при гриппе. Окраска гематоксилином и эозином. Межальвео-
лярные перегородки [1] утолщены за счёт полнокровия микрососудов и умеренной лимфогистиоцитарной инфильтрации. В просвете альвеол [2] содержится экссудат, богатый эритроцитами (геморрагический экссудат). Кроме эритроцитов в экссудате обнаруживаются десквамированные альвеолоциты и альвеолярные макрофаги.
№ 76. Дифтеритический колит при бактериальной дизентерии (дифтеритический проктосигмоидит при ши-
геллёзе). Стенка кишки утолщена, слизистая оболочка грязно серого цвета, лишена складок.
№ 239. Мозговидное набухание пейеровых бляшек при брюшном тифе. Фрагмент подвздошной кишки. Пейе-
ровы бляшки увеличены, поверхность их церебриформная (напоминает поверхность головного мозга – рисунок извилин и борозд), ткань мягкая, влажная, серо-розовая.
№ 240. Некроз пейеровых бляшек и образование язв при брюшном тифе. Увеличенные в размерах пейеровы бляшки покрыты грязно-серыми рыхлыми массами детрита, поверхность их неровная с наличием западающих участков (язвы).
№ 121. Мозговидное набухание и некроз пейеровых бляшек при брюшном тифе. Окраска гематоксилином и эозином. Лимфоидная ткань пейеровой бляшки в состоянии гиперплазии. Наряду с многочисленными лимфоидными клетками она содержит большое число макрофагов (гистиоцитов) с обильной бледно-эозинофильной или светлой цитоплазмой («брюшнотифозные клетки») [1]. «Брюшнотифозные клетки» образуют очаговые скопления («брюшнотифозные гранулёмы»). Часть гранулём подвергается некрозу и в препаратах представлена очагами бесструктурных эозинофильных масс [2]. Микрососуды пейеровой бляшки расширены и полнокровны [3].
№ 125. Дифтеритический колит при бактериальной дизентерии. Окраска гематоксилином и эозином. Часть слизистой оболочки толстой кишки некротизирована. Детрит и фибринозный экссудат в виде плёнки [1] покрывают подслизистую основу, микрососуды которой расширены и полнокровны [2], в периваскулярной ткани выявляются многочисленные элементы клеточного воспалительного инфильтрата (макрофаги, нейтрофильные гранулоциты, лимфоидные клетки) [3]. В участках отторжения фибринозно-некротических масс формируются язвы.
№ 261. Дифтерия гортани и трахеи. Слизистые оболочки гортани и трахеи покрыты тонкими серыми, спонтанно отслаивающимися фибринозно-некротическими плёнками.
№ 264. Сердце при токсической дифтерии. Сердце увеличено за счёт расширения (дилатации) полостей, верхушка его закруглена, вследствие чего орган приобретает форму, близкую к сферической («шаровидное сердце»). Стенки желудочков истончены, миокард желтовато-серый, дряблый (жёлтоватый оттенок является результатом развития жировой паренхиматозной дистрофии миокарда). Перечисленные признаки характеризуют декомпенсированное сердце (см также препараты № 47 и 157).
№ 266. Коревые бронхоэктазы. Бронхи расширены на протяжении (цилиндрические бронхоэктазы), стенки их истончены. Ткань лёгкого вокруг бронхов уплотнена, серого цвета, безвоздушная (признаки бронхопневмонии).
№ 268 (70). Гнойный лептоменингит при менингококковой инфекции. Мягкие мозговые оболочки белесова-
тые, непрозрачные (в норме они тонкие, прозрачные) с полнокровными сосудами. Белесоватый цвет обусловлен гнойным экссудатом (гнойный экссудат, образующийся при нейссериозах, имеет белесоватый цвет).
№ 269 (27). Гидроцефалия в исходе менингококкового менингита. Желудочки головного мозга расширены, за-
полнены ликвором. Вещество мозга частично атрофировано вследствие сдавления его накапливающимся в желудочках ликвором (атрофия от давления).
№ 128. Токсический миокардит при дифтерии. Ок-
раска гематоксилином и эозином. Строма миокарда отёч-
на, микрососуды расширены и полнокровны [1], в периваскулярной ткани обнаруживаются единичные элементы клеточного воспалительного инфильтрата (макрофаги и лимфоциты) [2]. В цитоплазме кардиомиоцитов [3] выявляются гранулы липофусцина, мелкие округлые пустоты
с чёткими контурами (жировые капли). Встречаются разрушенные кардиомиоциты (в них отсутствуют ядра, не видна поперечная и продольная исчерченность).
№ 130. Коревая бронхопневмония. Окраска гема-
токсилином и эозином. Слизистая оболочка мелких бронхов и бронхиол в состоянии некроза, в некоторых бронхах отмечается тотальный некроз стенки (деструктивный панбронхит) [1]. Просветы окружающих поражённые бронхи альвеол заполнены экссудатом, богатым клетками (десквамированные альвеолоциты, альвеолярные макрофаги, нейтрофильные гранулоциты) [2]. Сосуды межальвеолярных перегородок расширены и полнокровны [3].
№ 139. Гнойный лептоменингит при менингокок-
ковой инфекции. Окраска гематоксилином и эозином.
Сосуды мягкой мозговой оболочки резко расширены и полнокровны [1]. В периваскулярной ткани видны многочисленные нейтрофильные гранулоциты с признаками распада («гнойные тельца») [2].
№ 181 (53). Заживший первичный очаг (очаг Гона). В ткани лёгкого расположен узел белесовато-серого цвета, каменистой плотности, диаметром 1,0-1,5 см с чёткими границами.
№ 184 (85). Лёгкие при гематогенной генерализации туберкулёза. В лёгких обнаруживаются многочисленные мелкие («милиарные») белесовато-серые плотные узелки (милиарные туберкулы), равномерно распределённые в ткани органа.
№ 189. Туберкулёзный спондилит. На распиле фрагмента позвоночного столба видны разрушенные по типу компрессионного перелома тела позвонков.
№ 193. Фиброзно-кавернозный туберкулёз лёгких. В лёгком располагается полость (полости) неправильной формы с плотными ригидными стенками.
№ 156. Казеозная пневмония. Окраска гематоксили-
ном и эозином. В центральной зоне очага поражения располагается казеозный детрит [1] – аморфные гиперэозинофильные массы с различным количеством фрагментов ядер разрушающихся клеток (кариорексис). По периферии очага сохранные альвеолы расширены, заполнены серозно-фибринозным экссудатом с небольшим числом клеточных элементов [2]. В ряде препаратов зона перифокальной реакции отсутствует и в срезе видны только деструктивные изменения в виде казеозного некроза. Следует обратить внимание на отсутствие в поражённой ткани лёгкого специфических продуктивных изменений.
№ 161. Фиброзно-очаговый туберкулёз лёгких. Ок-
раска гематоксилином и эозином. В ткани лёгкого обна-
руживаются многочисленные казеифицирующиеся туберкулы [1], окружённые грубоволокнистой соединительной тканью [2]. В центре туберкулов расположен очаг казеозного некроза, представленный аморфными бесклеточными гиперэозинофильными массами. Вокруг детрита видны многочисленные клетки воспалительного инфильтрата: гигантские многоядерные клетки Пирогова–Ланганса, эпителиоидные макрофаги, лимфоциты.
№ 271. Сифилитическая аневризма аорты. Стенка восходящей аорты и её дуги образует очаговое выпячивание (аневризму). В некоторых препаратах аневризма содержит париетальный тромб. Интима аорты белесовато-серая, неровная (вид «шагреневой кожи»).
№ 274. Печень при раннем врождённом сифилисе (сифилитический гепатит новорождённых, «кремневая печень»). Печень несколько увеличена, уплотнена, на разрезе светло-серая, однородная.
№ 277. Селезёнка при остром сепсисе. Селезёнка увеличена, дряблой консистенции. На разрезе её ткань бурова- то-красного цвета, кашицеобразная, остаётся на лезвии ножа («обильный соскоб пульпы»).
№ 282. Полипозно-язвенный эндокардит (инфекционный эндокардит). Створки клапана устья аорты частично разрушены, на их поверхности располагаются тромботические наложения в виде полипов.
№ 283. Селезёнка при затяжном септическом эндокардите. Селезёнка увеличена, уплотнена. На разрезе в её ткани выявляются инфаркты – очаги белесовато-серого цвета с чёткими границами, расположенные обычно под капсулой.
№ 79. Почка при септикопиемии (апостематозный нефрит). Окраска гематоксилином и эозином. В ткани почки обнаруживаются небольшие полости, заполненные гнойным экссудатом (апостемы) [1].
Апостемами называются микроабсцессы (гнойнички), располагающиеся во внутренних органах (в отличие от пустул – микроабсцессов, локализующихся на коже и слизистых оболочках).
№ 147. Полипозно-язвенный эндокардит (инфекци-
онный эндокардит). Окраска гематоксилином и эозином.
Часть створок клапана разрушена (изъязвление поверхности клапана) [1], покрыта тромботическими наложениями
[2] с колониями грампозитивных бактерий [3]. Детрит и тромботические наложения имеют вид гиперэозинофильных аморфных масс, а расположенные в них колонии микроорганизмов – тёмно-синих или насыщеннофиолетовых пятен. В сохранной ткани клапана в дне язвы видна клеточная воспалительная инфильтрация.№ 167. Сифилитический мезаортит. Окраска по ван Гизону и резоцин-фуксином ( фукселином ) . Гладкомышеч-
ные клетки медии [1] частично или полностью замещены волокнистой соединительной тканью [2]. Вокруг мелких сосудов видны очаговые скопления клеток воспалительного инфильтрата с обилием плазмоцитов [3]. В стенке аорты выявляются остатки эластических волокон в виде иррегулярных пятен, окрашенных резорцин-фуксином Вейгерта в иссиня-чёрный цвет [4].
источник