Ю.П. Солодовников, доктор медицинских наук, профессор
Современная медицина все еще не в состоянии победить эту болезнь: брюшной тиф широко распространен во всех без исключения регионах мира. В нашей стране ежегодно им болеют около 10 тысяч человек. Вполне вероятно, что эта болезнь будет сопровождать человечество и в XXI веке, продолжая наносить ему большой социальный и экономический ущерб.
Брюшной тиф — тяжелейшее инфекционное заболевание, одинаково опасное для детей и взрослых. Организм больного буквально нафарширован брюшнотифозными бактериями которые попадают с током крови практически во все органы и ткани. В результате могут развиться такие серьезные осложнения, как брюшнотифозный паротит, гнойный плеврит, пиелонефрит, цистит, спондилит, остеомиелит, артрит, менингит, абсцессы различной локализации, поражения периферических нервов. К числу наиболее опасных осложнений относятся перфорация (прободение) брюшнотифозных язв, ведущая к разрыву кишечной стенки с последующим развитием пе:. -тонита (воспаления брюшины), а также угрожающие жизни кишечные кровотечения.
Брюшной тиф так же, как дизентерия и холера,— чисто человеческая инфекция, так называемый антропоноз. Болеют им только люди, и заражение происходит только от больных людей. Однако при брюшном тифе главным источником возбудителей этой болезни (Salmonella typhi) являются не больные, которые из-за тяжелого клинического течения болезни обычно соблюдают постельный режим, а так называемые хронические брюшнотифозные бактериовыделители.
В силу особенностей развития брюшного тифа от 3 до 5% переболевших людей и после выздоровления продолжают в большом количестве выделять брюшнотифозные бактерии, заражая окружающих. Эпидемиологическая опасность резко возрастает в связи с тем, что процесс выделения бактерий у хронических носителей продолжается многие годы— десятки лет, а иногда и всю жизнь.
Нетрудно рассчитать: если в стране в последнее время ежегодно брюшным тифом заболевают около 10 тысяч человек, а из каждых 100 переболевших 3—5, возможно, будут продолжать выделять бактерии, то, следовательно, каждый год могут прибавляться 300—500 новых хронических брюшнотифозных бактерио-выделителей. В этом и заключается одна из главных причин широкого распространения брюшного тифа.
Многие бактерионосители, сыграв свою коварную роль источника инфекции и передав ее многим, получили даже всемирную известность. Особенно «прославились» две американки. Одна из них по имени Мэри, работавшая поваром, заразила многие сотни людей. Другая, ее звали Салли, занималась приготовлением пищи на частной ферме. Она стала источником заражения не только членов обширного семейства, но и многих родственников. Несколько человек умерло.
Многочисленные и не менее трагические истории можно рассказать о бактериовыделителях, живущих у нас. Одни из них заражали людей, разнося молоко от’ коров или коз, которых они держали. Другие участвовали в приготовлении угощения для праздничных столов, и это не раз приводило к трагическому финалу. Через месяц после одной из свадеб молодая жена стала вдовой; вскоре после другой свадьбы от брюшного тифа скончались жених и невеста, а многие гости тяжело заболели.
Как же происходит распространение инфекции? Бактерионоситель выделяет брюшнотифозные микробы с калом, с мочой. После посещения туалета они могут попасть на руки, и если нечистоплотный человек, не вымоет рук, он легко переносит бактерии на пищу, посуду, различные предметы.
Особую опасность представляют в этом отношении женщины, так как, во-первых, у них после болезни чаще развивается бактерионосительство, а во-вторых, они, как правило, хозяйничают на кухне.
Предотвратить распространение брюшного тифа очень просто. Для этого надо соблюдать самые элементарные правила гигиены: мыть с мылом руки после посещения туалета, перед приготовлением пищи, перед едой.
Известен и другой путь передачи инфекции. Брюшной тиф широко распространен на территориях, где отсутствуют канализация и централизованное водоснабжение населения. Именно поэтому у нас более 70% всех заболеваний брюшным тифом ежегодно регистрируется в республиках Средней Азии, в Казахстане, где проблема централизованного снабжения населения доброкачественной водой еще полностью не решена.
А ведь больные и бактерионосители выделяют с фекалиями огромное количество брюшнотифозных бактерий, которые на территориях, где нет канализации, попадают в почву, а из нее— в воду рек, арыков и других водоемов, сохраняют в ней болезнетворность до 5 месяцев, распространяются по течению на большие расстояния. И если загрязненная вода из открытых водоемов используется для питья некипяченой — заражения брюшным тифом не избежать.
При попадании в организм брюшнотифозных бактерий с водой вероятность заражения больше, чем в том случае, когда возбудители проникают в него с пищей. Дело в том, что имеется естественный барьер, защищающий организм от болезнетворного действия микробов: кислое содержимое желудочного сока в какой-то мере подавляет их активность. Вода разбавляет желудочный сок, он становится менее кислым, и его барьерная функция ослабевает. Вот почему взятую из открытых водоемов, колодцев воду, предназначенную, не только для питья, но и для мытья посуды, фруктов и ягод, надо обязательно кипятить. Эта простая мера надежно предохранит от заражения брюшным тифом и многими другими кишечными инфекциями, распространяющимися через воду.
Распространить заболевание могут мыши, обитающие на скотных дворах и живущие в сене. В осеннее время они в поисках корма и прячась от холода забираются в стога сена, в склады с зерном. Пыль, поднимающаяся при разгребании зерна, сена, соломы, содержит кожные чешуйки и волосы грызунов, зараженные грибами, которые оседают на коже и волосах работающих людей.
Зоофильные грибы, так же, как и антропофильные, могут поражать волосистую часть головы, кожу лица, туловища, рук, ног, реже ногти. На голове, в области подбородка и над верхней губой появляются слегка воспаленные шелушащиеся очаги, округлых или овальных очертаний, с четкими границами. Со временем они увеличиваются, приобретают вид опухолевидных образований темно-красного цвета, покрываются гнойными корками. Больных беспокоят головная боль, слабость, отсутствие аппетита, повышается температура тела. Через несколько недель или 3 — 4 месяца обычно процесс заканчивается, но не проходит бесследно. На месте бывших очагов образуются
Обнаружив на теле или волосистой части головы даже незначительные проявления трихофитии, необходимо немедленно обратиться к врачу. Вовремя начатое лечение позволяет избежать развития Рубцовых изменений. Смазывать очаги на коже йодом или какой-либо мазью ни в коем случае нельзя, так как это затруднит диагностику. До посещения врача допустимо заклеить очаг лейкопластырем. Для профилактики трихофитии очень важно соблюдать правила личной гигиены. Нельзя пользоваться чужими расческами, маникюрными принадлежностями, мочалками, полотенцами. Ведь, как уже говорилось, человек может не знать, что он страдает трихофитией, и передать болезнь другому.
источник
Ю. П. Солодовников, доктор медицинских наук, профессор
ВЗЯТУЮ ИЗ ОТКРЫТЫХ ВОДОЕМОВ И КОЛОДЦЕВ ВОДУ, ПРЕДНАЗНАЧЕННУЮ ДЛЯ ПИТЬЯ, МЫТЬЯ ПОСУДЫ, ФРУКТОВ И ЯГОД, НАДО ОБЯЗАТЕЛЬНО КИПЯТИТЬ.
Современная медицина все еще не в состоянии победить эту болезнь: брюшной тиф широко распространен во всех без исключения регионах мира.
В нашей стране ежегодно им болеют около 10 тысяч человек. Вполне вероятно, что эта болезнь будет сопровождать человечество и в XXI веке, продолжая наносить ему большой социальный и экономический ущерб.
Брюшной тиф — тяжелейшее инфекционное заболевание, одинаково опасное для детей и взрослых. Организм больного буквально нафарширован брюшнотифозными бактериями, которые попадают с током крови практически во все органы и ткани.
В результате могут развиться такие серьезные осложнения, как брюшнотифозный паротит, гнойный плеврит, пиелонефрит, цистит, спондилит, остеомиелит, артрит, менингит, абсцессы различной локализации, поражения периферических нервов.
К числу наиболее опасных осложнений относятся перфорация (прободение) брюшнотифозных язв, ведущая к разрыву кишечной стенки с последующим развитием перитонита (воспаления брюшины), а также угрожающие жизни кишечные кровотечения.
БРЮШНОЙ ТИФ — острозаразное заболевание человека, характеризующееся общим отравлением организма, типичной лихорадкой, расстройством функции кишечника, сыпью.
Возбудитель брюшного тифа представляет собой подвижную палочку длиной 1-2 µ, открыт в 1880 г. немецким ученым К. Эбертом в органах людей, погибших от этой болезни.
Заболевания брюшным тифом встречаются во всех странах мира и могут при некоторых условиях приобретать характер эпидемий.
Решающее влияние на распространение брюшного тифа имеют социальные и санитарно-бытовые условия жизни населения. Подробнее >>>
Брюшной тиф так же, как дизентерия и холера, — чисто человеческая инфекция, так называемый антропоноз. Болеют им только люди, и заражение происходит только от больных людей.
Однако при брюшном тифе главным источником возбудителей этой болезни (Salmonella typhi) являются не больные, которые из-за тяжелого клинического течения болезни обычно соблюдают постельный режим, а так называемые хронические брюшнотифозные бактериовыделители.
В силу особенностей развития брюшного тифа от 3 до 5% переболевших людей и после выздоровления продолжают в большом количестве выделять брюшнотифозные бактерии заражая окружающих.
Эпидемиологическая опасность резко возрастает в связи с тем, что процесс выделения бактерий у хронических носителей продолжается многие годы — десятки лет, а иногда и всю жизнь.
Нетрудно рассчитать: если в стране в последнее время ежегодно брюшным тифом заболевают около 10 тысяч человек, а из каждых 100 переболевших 3-5, возможно, будут продолжать выделять бактерии, то, следовательно, каждый год могут прибавляться 300-500 новых хронических брюшнотифозных бактериовыделителей. В этом и заключается одна из главных причин широкого распространения брюшного тифа.
Многие бактерионосители, сыграв свою коварную роль источника инфекции и передав ее многим, получили даже всемирную известность. Особенно «прославились» две американки. Одна из них по имени Мэри, работавшая поваром, заразила многие сотни людей. Другая, ее звали Салли, занималась приготовлением пищи на частной ферме. Она стала источником заражения не только членов обширного семейства, но и многих родственников. Несколько человек умерло.
Многочисленные и не менее трагические истории можно рассказать о бактериовыделителях, живущих у нас. Одни из них заражали людей, разнося молоко от коров или коз, которых они держали. Другие участвовали в приготовлении угощения для праздничных столов, и это не раз приводило к трагическому финалу.
Через месяц после одной из свадеб молодая жена стала вдовой; вскоре после другой свадьбы от брюшного тифа скончались жених и невеста, а многие гости тяжело заболели.
А вы не забываете приучать своих детей
к этому элементарному правилу гигиены?
Как же происходит распространение инфекции? Бактерионоситель выделяет брюшнотифозные микробы с калом, с мочой. После посещения туалета они могут попасть на руки, и если нечистоплотный человек не вымоет рук, он легко переносит бактерии на пищу, посуду, различные предметы.
Особую опасность представляют в этом отношении женщины так как, во-первых, у них после болезни чаще развивается бактерионосительство, а во-вторых, они, как правило, хозяйничают на кухне.
Предотвратить распространение брюшного тифа очень просто. Для этого надо соблюдать самые элементарные правила гигиены: мыть с мылом руки после посещения туалета, перед приготовлением пищи, перед едой.
Известен и другой путь передачи инфекции. Брюшной тиф широко распространен на территориях, где отсутствуют канализация и централизованное водоснабжение населения.
Именно поэтому у нас более 70% всех заболеваний брюшным тифом ежегодно регистрируется в республиках Средней Азии, в Казахстане, где проблема централизованного снабжения населения доброкачественной водой еще полностью не решена.
А ведь больные и бактерионосители выделяют с фекалиями огромное количество брюшнотифозных бактерий, которые на территориях, где нет канализации, попадают в почву, а из нее — в воду рек, арыков и других водоемов, сохраняют в ней болезнетворность до 5 месяцев, распространяются по течению на большие расстояния. И если загрязненная вода из открытых водоемов используется для питья некипяченой — заражения брюшным тифом не избежать.
При попадании в организм брюшнотифозных бактерий с водой вероятность заражения больше, чем в том случае, когда возбудители проникают в него с пищей.
Дело в том, что имеется естественный барьер, защищающий организм от болезнетворного действия микробов: кислое содержимое желудочного сока в какой-то мере подавляет их активность.
Вода разбавляет желудочный сок, он становится менее кислым, и его барьерная функция ослабевает. Вот почему взятую из открытых водоемов, колодцев воду, предназначенную не только для питья, но и для мытья посуды, фруктов и ягод надо обязательно кипятить.
Эта простая мера надежно предохранит от заражения брюшным тифом и многими другими кишечными инфекциями, распространяющимися через воду.
По материалам журнала «Здоровье» 05.1989 г.
источник
По имеющейся информации, в городе Подольске Московской области в ноябре текущего года зарегистрирована вспышка тяжелого инфекционного заболевания (брюшного тифа) среди жителей частного общежития, в котором проживает около 200 человек.
Порядком подзабытая болезнь (брюшной тиф) вернулась и в Беларусь. В Кировском районе Могилевской области 30 ноября диагностирован завозной случай брюшного тифа у гражданина нашей страны, прибывшего 27 ноября из Подольска на родину и проживавшего в данном общежитии.
Роспотребнадзором Российской Федерации проводится расследование по выявлению источника брюшного тифа, причин его распространения, возможных путей передачи возбудителя. Все жители общежития, кто был в контакте с заболевшими, в количестве 283 человек вакцинированы.
В ходе эпидемиологического расследования, проведенного специалистами санитарно-эпидемиологической службы области, при взаимоинформировании с российскими коллегами удалось также установить, что на лечении в инфекционной больнице Подольска в связи с брюшным тифом находятся 2 гражданки из нашей области.
С целью недопущения возникновения на территории Беларусь групповой заболеваемости брюшным тифом и паратифами санитарно-эпидемиологической службой области во взаимодействии с лечебной сетью проводится весь необходимый комплекс противоэпидемических и профилактических мероприятий по предупреждению эпидемиологического неблагополучия по данной нозологии.
В последний раз данное инфекционное заболевание было зарегистрировано в нашей области 14 лет назад.
Заболевание, которое ранее называли «болезнью нищеты», в основном распространено в Африке, Юго-Восточной Азии и Латинской Америке, поскольку его распространение в основном зависит от культуры населения по соблюдению правил личной гигиены и качества питьевой воды.
В связи с этим, выезжая в страны вышеуказанных континентов, с целью недопущения заражения брюшным тифом необходимо строго соблюдать правила личной гигиены, использовать для питья воду только из проверенных источников и доброкачественные пищевые продукты.
Брюшной тиф – это острая кишечная инфекция, вызываемая бактериями Salmonella typhi, с фекально-оральным механизмом передачи, характеризующаяся лихорадкой, явлениями общей интоксикации с развитием тифозного статуса (резко выраженная заторможенность, оглушенность, бледность кожных покровов, нарушение сознания, бред, галлюцинации, дрожание конечностей), высыпаниями на коже, увеличением печени и селезенки и поражением лимфатической системы нижнего отдела тонкой кишки.
Источником заболевания является больной человек или бактерионоситель, которые выделяют в окружающую среду возбудителей с мочой, слюной, испражнениями. Пути передачи – водный, пищевой и контактно-бытовой.
В водопроводной воде возбудитель брюшного тифа сохраняет свои свойства до 3 месяцев, в колодцах – до 6 месяцев. Благотворной средой для сохранения и даже размножения сальмонелл служат пищевые продукты, особенно мясной фарш, овощные салаты, молоко, сметана, творог.
Контактно-бытовой путь передачи возбудителя происходит через загрязненные руки, а также белье, посуду, дверные ручки.
Инкубационный период длится от 7 до 23 дней, в среднем 2 недели. Начальный период болезни характеризуется появлением лихорадки, длительностью до 7 дней и нарастающими симптомами интоксикации: бледностью кожи, слабостью, головной болью, снижением аппетита, обложенностью языка белым налетом, расстройством кишечника от диареи до запора.
Период разгара длится 9 – 10 дней. Температура тела постоянно держится на высоком уровне. Симптомы интоксикации резко выражены. Больные заторможены, негативны к окружающему. При осмотре на коже верхних отделов живота, нижних отделов грудной клетки, боковых поверхностях туловища, сгибательных поверхностях верхних конечностей можно обнаружить бледно-розовую сыпь, слегка выступающую над поверхностью кожи, исчезающую при надавливании.
Язык обложен коричневатым налетом, с отпечатками зубов по краям. Живот вздут, болезненный, имеется склонность к запорам. Увеличивается печень и селезенка. Характерна резкая заторможенность, нарушение сознания, бред, галлюцинации. В этот период может наступить инфекционно-токсический шок.
Далее наступает период разрешения болезни, когда температура постепенно падает, интоксикация уменьшается, появляется аппетит, нормализуется сон, постепенно исчезает слабость, улучшается самочувствие.
Брюшной тиф может протекать в легкой, среднетяжелой и тяжелой формах. В настоящее время в клинической картине брюшного тифа произошли большие изменения. В связи с повсеместным применением антибиотиков стали преобладать атипичные формы болезни, которые характеризуются либо резким, на фоне полного благополучия, острым началом, либо стертыми формами заболевания. Больные брюшным тифом подлежат обязательной госпитализации в инфекционные больницы.
Самым неблагоприятным последствием брюшного тифа является смертельный исход. До изобретения антибиотиков тиф был практически смертельным заболеванием.
Другое последствие заболевания – бактерионосительство. Возбудитель брюшного тифа очень устойчив и часто даже после курса антибактериальной терапии остается жить в желчных протоках печени. При снижении иммунитета у носителей клиническая картина брюшного тифа может повториться. Такой человек может выделять S.typhi и быть опасным для окружающих. Для профилактики этих последствий выписку больных тифом проводят не раньше 21 дня после нормализации температуры тела.
В острый период болезни могут возникнуть такие опасные осложнения брюшного тифа, как кишечное кровотечение или перфорация стенки кишечника с развитием перитонита, менингоэнцефалита (воспаление головного мозга), миокардита (воспаление сердечной мышцы), пневмонии, отита, холецистита и других.
Профилактика брюшного тифа включает в себя целый комплекс мероприятий:
– Соблюдение санитарных норм и правил при транспортировке и реализации пищевых продуктов, при эксплуатации систем питьевого водоснабжения.
– Контроль за состоянием здоровья эпидзначимых групп населения, которые по роду своей деятельности могут стать источником массового распространения брюшного тифа или других острых кишечных инфекций. Это работники торговли, общественного питания и пищевой промышленности, работники водонапорных станций, коммунального обслуживания. До приема на работу данные контингенты обязательно должны пройти предварительный медицинский осмотр.
Населению необходимо придерживаться следующих простых правил:
1. Тщательно мыть руки с мылом после прихода домой с улицы, посещения туалета, перед и во время приготовления пищи, перед едой и кормлением детей.
2. Не пить воду из непроверенных источников, не купаться в открытых водоемах, купание в которых ограничено или запрещено.
3. Фрукты, ягоды и овощи тщательно мыть под проточной водой, затем тщательно ополаскивать их кипяченой водой.
4. Всегда мыть и дезинфицировать после приготовления пищи все используемые поверхности и кухонные принадлежности.
5. Для обработки сырых продуктов пользоваться отдельными кухонными приборами и принадлежностями, такими как ножи и разделочные доски.
6. Соблюдать температурный режим хранения пищевых продуктов.
7. Не переносить и не хранить в одной упаковке сырые продукты и те, которые не будут подвергаться термической обработке.
8. Регулярно и тщательно мыть детскую посуду и игрушки, перед тем как дать ребенку.
9. Не приобретать продукты питания у случайных лиц, в местах несанкционированной торговли, не брать с собой в дорогу скоропортящиеся продукты.
10. При покупке продуктов всегда обращать внимание на срок их годности.
Уважаемые жители Брестской области! Выполнение перечисленных правил оградит вас и ваших близких не только от брюшного тифа, но и от других острых кишечных инфекций и предотвратит заражение окружающих.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Лечение этой болезни чаще актуально летом – в жару она возникает мгновенно, за пару дней переходит в острую форму. Стоит употребить зараженные продукты, воду или контактировать с больным, как развивается кишечная бактериальная инфекция. Профилактика дизентерии включает множество мер: узнайте, как уберечь от заболевания себя и близких.
Источником заражения кишечной бактериальной инфекцией может стать как очевидно больной, так и бессимптомный носитель, загрязненная вода, зараженные продукты. Дизентерию вызывают вредные бактерии рода Шигелла. Являясь возбудителем болезни, шигеллы быстро размножаются в питательной среде, но мгновенно гибнут при высокой температуре. Необходимо 10 мин. при температуре выше 60 градусов, чтобы бактерии погибли. Вторым видом кишечных инфекций считается амебная дизентерия, которая вызывается одноклеточным паразитом – гистолитической амебой.
Заражение дизентерией происходит не только при личном контакте. Главный источник болезни – это сам больной или же носитель заболевания. Однако дизентерия передается и через обычную пищу, воду, если ее готовит зараженный человек. Особо важны профилактические меры в системе общественного питания. Основной механизм передачи дизентерии – фекально-оральный (пищевой или водный) и контактно-бытовой. Диагностирование проводится методом выделения возбудителя из испражнений или крови пациента.
Сложность выявления источника заражения в том, что ее носитель может даже не догадываться, что болен. Легкая форма проходит почти незаметно, симптомы незначительные и напоминают обычный грипп. Бактерии-возбудители болезни выделяются после заражения из организма спустя 10 дней, и даже при выздоровлении болезнетворные микроорганизмы могут передаваться. Длительный период распространения бактерий носителем объясняет возникновение масштабных эпидемий в странах с большим скоплением населения и несоблюдением санитарно-гигиеничных норм.
Важно, что лечение дизентерии усложняется тем, что инкубационный период составляет 3-4 дня, и может достигать до 7 дней. Бактерии через пищеварительную систему попадают в толстую кишку, вызывая воспалительный процесс. Нарушение естественной кишечной флоры вызывает вздутие, сильную диарею (до 10 раз в сутки). Заметен болевой синдром живота, который приобретает схваткообразный характер, отмечается высокая температура. Различают острую форму болезни (типичную колитическую и атипичную гастроэнтеритическую), хроническую дизентерию и бактериовыделение.
Появление в стуле крови, слизи, гноя свидетельствует об образовании эрозий, язв и кровоизлияний на слизистой оболочке кишечника. В таком случае следует незамедлительно обратиться в стационар к врачу для диагностики и помощи. Дальнейшее течение болезни может усложниться сильной интоксикацией, нарушением целостности стенки кишки и появлением перитонита. В тяжелых случаях возможно развитие инфекционно-токсического шока с летальным исходом. Промедление грозит серьезными последствиями.
При амебной дизентерии пациенту назначают интенсивную противопротозойные препараты (Метронидазол, Хиниофон, Тинидазол, Делагил), в показаниях необходимы и противодиарейные средства. При бактериальной дизентерии применяют антибиотики. Антибактериальная терапия предполагает прием бактериофагов. Важно соблюдать строгую диету: щадящее (преимущественно жидкое) питание, например, легкий диетический суп, и обильное питье. Применяется капельное введение изотонических солевых растворов внутривенно.
Соблюдая элементарные меры профилактики дизентерии, можно предупредить заражение. Особенно подвержены инфекции дети: малыша более сложно проконтролировать, чтобы он не брал грязные предметы. Что требуется:
- Соблюдение правила личной гигиены. Регулярно мыть руки перед приемом пищи и после посещения туалета, прогулки.
- Не приобретать продукты на стихийных рынках, с поврежденной упаковкой и истекшим сроком годности.
- Мыть ягоды, фрукты, овощи не только под проточной водой, но и ополаскивать кипяченой водой.
- Не пить воду сомнительного качества и не купаться в случайных водоемах.
При распространении заболевания противоэпидемические мероприятия при дизентерии предполагают проведение таких действий:
- Исследования воды, продуктов, обеспечения населения безопасной, качественной питьевой водой.
- Гигиенического обучения населения: как обезопасить себя, детей от заражения.
- Регистрации всех больных, носителей инфекции и тех, кто с ними контактировал. Выписка больных из стационара проводится только после их клинического выздоровления и отрицательных результатов обследования.
- Проведения дезинфекции в очаге болезни.
Для формирования в организме антител к возбудителю болезни проводится специфическая профилактика дизентерии. В настоящее время эффективной мерой предупреждения возникновения бактериальной дизентерии является вакцинация. Особенно рекомендовано сделать прививку тем, кто планирует поездку в страну с жарким климатом, низким санитарно-гигиеническим уровнем. Стоит сделать прививку людям, которые работают в сфере общественного питания, медицинским работникам.
Для внутримышечного применения используется раствор липосахарида, который представляет собой вакцину для профилактики дизентерии. На протяжении двух-трех недель после вакцинации формируются антитела, благодаря наличию которых организм становится невосприимчивым к болезни. Результат длится два года. Противопоказаниями к вакцинированию являются:
- индивидуальная чувствительность к составляющим вакцины;
- состояние беременности у женщин;
- младенческий возраст (до 3 лет);
- период обострения заболеваний, болезненное состояние;
Кишечные инфекции нередко диагностируются у детей, максимум заболеваний отмечается от двух до семи лет. Профилактика дизентерии у детей заслуживает большого внимания. Начинают с личной гигиены, обеспечения чистоты воды, качества пищи. Завершают выработкой правильных привычек ребенка в быту. Любые нарушения работы пищеварительной системы должны контролироваться. Когда появляется расстройство желудка, лучше посоветоваться с врачом. Если симптомы усиливаются, малыш должен наблюдаться в стационаре, пока состояние не улучшится.
При правильном процессе лечения прогноз дизентерии благоприятный, если начинать терапию своевременно. Острые формы редко переходят в хронические. Иногда после инфекции проявляются функциональные нарушения работы толстого кишечника – постдизентерийный колит. Самолечение может не только усугубить течение болезни, но может начаться хроническая дизентерия, которую лечить гораздо тяжелее.
источник
Профилактика брюшного тифа разделяется на специфическую (вакцина против брюшного тифа) и неспецифическую (заключающуюся в предупреждении инфицирования). Прививка от брюшного тифа не входит в список обязательных (вакцинация согласно национальному календарю профилактических прививок) и выполняется только при наличии эпидемических показаний.
Вакцинация населения, а также надзор за качеством питьевой воды, взятие под контроль приготовление, реализацию и хранение пищевых продуктов т.д. проводится согласно санитарно-эпидемическим правилам: СП 3.1.1.3473-17 профилактика брюшного тифа и паратифов.
Согласно этому документу осуществляется профилактика возникновения и распространения данного заболевания на территории страны.
Брюшной тиф (БТ) является строго антропонозной инфекцией, поэтому источником брюшнотифозных сальмонелл может быть только человек. Эпидемическую опасность представляют больные БТ и бактерионосители сальмонелл.
Бактерионосительство разделяется на три категории:
- острое – развивается после перенесенного в легкой степени БТ при условии, что клиническое выздоровление произошло раньше, чем организм успел очиститься от возбудителя. Острые бактерионосители могут выделять брюшнотифозные сальмонеллы в окружающую среду с каловыми массами и мочой около трех месяцев;
- хроническое – сопровождается выделением возбудителя БТ более трех месяцев. Хроническое носительство может длиться всю жизнь. Данный тип носителей представляет наибольшую эпидемическую опасность, так как возбудитель может выделяться непостоянно, приводя к ошибкам в диагностике;
- транзиторное, сопровождающееся однократным выявлением брюшнотифозных сальмонелл в анализе кала, при условии, что у пациента отсутствуют симптомы брюшного тифа и он ранее не болел им. В анализе желчи или мочи при транзиторном носительстве, возбудитель не выявляется никогда. Транзиторное носительство характерно для вакцинированных лиц (при попадании в их организм сальмонелл) или при условии заражения малыми дозами возбудителя, недостаточной для развития инфекционного процесса.
Неспецифическая профилактика включает в себя:
- осуществление государственного контроля за качеством водоснабжения, продуктов питания (в особенности мясные и молочные продукты);
- проведение сан.просветительных работ с населением (информированность населения о путях передачи брюшного тифа, правилах личной гигиены, первых симптомах болезни и т д.);
- контроль заболеваемости и оценку необходимости проведения вакцинации населения в районах с неблагоприятной эпидемической ситуацией;
- выполнение регулярных анализов воды в водоемах;
- обследование сотрудников пищевых предприятий;
- мониторинг за выполнением сан.профилактических мер и т.д.
Личная (индивидуальная) профилактика БТ заключается в соблюдении правил личной гигиены. Запрещено употреблять термически необработанные мясные и молочные продукты, пить не фильтрованную и некипяченую воду, употреблять в пищу немытые овощи и фрукты, принимать и готовить пищу грязными руками и т.д.
Следует отметить, что отмечается прямая связь с частотой встречаемости брюшного тифа и экономической ситуацией в районе. В развитых странах с высоким уровнем жизни данное заболевание практически не регистрируется, либо встречается в виде единичных вспышек.
В странах с низким уровнем жизни, санитарии и медицинского обслуживания населения (страны Африки, некоторые районы Индии и т.д.), часто отмечаются массовые вспышки брюшного тифа.
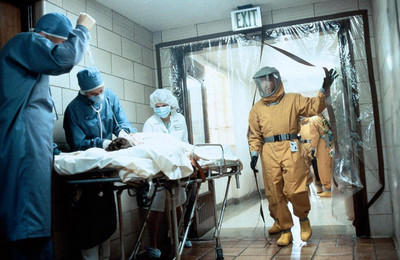
После изолирования больных в очаге проводят заключительную дезинфекцию. Все контактные лица обследуются на бактерионосительство и наблюдаются в течение 21 дня (максимальная длительность инкубационного периода для брюшного тифа).
Диспансерный учет в КИЗе (кабинет инфекционных заболеваний) по месту жительства – 3 месяца, в дальнейшем – 2 года на учете в санэпиднадзоре.
После получения допуска к работе, такие сотрудники пять лет состоят на учете в КИЗе, с проведением регулярных бактериологических обследований.
Показаниями к вакцинации от БТ являются:
- эпидемически неблагоприятная заболеваемость в районе (число больных брюшным тифом превышает 25 на 100 тысяч населения);
- выезд в районы с высоким уровнем заболеваемости БТ;
- наличие постоянных контактов с бактерионосителями.
Плановому вакцинированию подлежат лабораторные сотрудники, работающие с культурами брюшнотифозных сальмонелл, медицинский персонал кишечных инфекционных отделений, а также лица, занимающиеся утилизацией быт.отходов, ремонтом канализаций.
Вакцинация против брюшного тифа проводится в поликлинике по месту жительства. Пациент осматривается вначале терапевтом, затем инфекционистом. Прививка выполняется только при полном отсутствии противопоказаний.
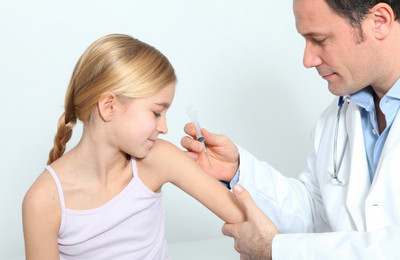
Детям старше трех лет вакцинация может проводиться вакциной Вианвак. Прививка также вводится подкожно (верхняя треть плеча). Первый раз – 0.5 миллилитров. Повторно (ревакцинация по показаниям – каждые три года) – также 0.5 миллилитров.
Противопоказаниями к вакцинации является наличие:
- патологий почек, печени, сердечно-сосудистой системы (миокардитов, гипертонии, ревматизма, сердечной недостаточности, пороков сердца и т.д.);
- эндокринных патологий;
- острых инфекционных болезней (прививка выполняется не ранее чем через 30 дней после полного выздоровления);
- БА (бронхиальная астма) и отягощенного аллергического анамнеза;
- аутоиммунных болезней;
- нарушений системы гемостаза и патологий костного мозга;
- онкологии;
- беременности.
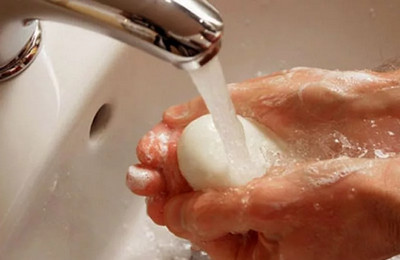
В очагах, с целью профилактики показано трехкратное назначение средства с интервалом в три-четыре дня. Далее, при необходимости, профилактику с применением бактериофага назначают пациентам с высоким риском заражения. Длительность профилактики определяет врач – эпидемиолог. В среднем, она составляет не менее двадцати одного дня с того момента, когда был госпитализирован последний больной.
источник
Одни из самых захватывающих мест в мире являются также и местами, где можно подхватить самые скверные заболевания. Желтая лихорадка, малярия и даже полиомиелит может подкосить даже привыкшего путешественника. Как защитить себя от неожиданных неприятностей, и какие вакцины вам следует принять до того, как вы отправитесь в путь?
Иммунизация против полиомиелита
Если вы планируете африканское сафари, то вам нужна повторная иммунизация против полиомиелита. Это истощающее заболевание все еще активно во многих частях Африки и Азии. Возбудители распространяются через еду, воду и контакты через инфицированного человека. Даже если вы получили вакцину против полиомиелита в детстве, вам может потребоваться повторная иммунизация, чтобы удостовериться в том, что вы защищены от всех трех типов возбудителей.
Вакцина против желтой лихорадки
На границе Аргентины и Бразилии, водопад Игуасу привлекает туристов со всего мира. К сожалению, он также привлекает и комаров, являющихся разносчиками вируса желтой лихорадки. Желтая лихорадка встречается в Южной и Центральной Америке, а также в Тропической Африке и она может быть опасна для жизни. Вакцинация необходима при посещении некоторых стран, а ревакцинация необходима через 10 лет. Также следует избегать укусов комаров.
Вакцина против брюшного тифа
Брюшной тиф — это опасная инфекция, которая распространена в развивающихся странах. Ее вызывает бактерия, которая находится в зараженной еде и воде. Множество туристов заболевают брюшным тифом каждый год после посещения Азии, Южной Америки и Африки. Центр по Контролю заболеваемости рекомендует вакцинацию против брюшного тифа, по крайней мере, за 1-2 недели до путешествия в эти регионы. Если вас раньше вакцинировали, нужно спросить, если вам нужна повторная вакцинация.
До того, как планировать какое-то путешествие, удостоверьтесь в том, что вы делали прививку от столбняка. Столбняк часто возникает из-за травм кожи, включая обморожения, ожоги и проколы. Виновником является бактерия, которая встречается во всех уголках мира. Столбняк может быть смертельным. Обычно прививки делают каждые 10 лет.
Вакцина против гепатита А
Для многих одним из самых больших удовольствий во время международных путешествий является экзотическая кухня. К сожалению, зараженная еда и вода может распространять инфекцию, включая гепатит А. Это вирусное заболевание, которое вызывает воспаление печени, довольно распространено в развивающихся странах. Если вам не делали прививку в детстве, вам стоит обратиться к врачу, чтобы обезопасить себя во время путешествий.
Вакцина против гепатита B
Вирус гепатита B также вызывает воспаление печени, но распространяется через кровь и другие жидкости организма, инфицированные вирусом, а не через еду. Многие хронически больные люди являются носителями этого вируса в Африке, Южной Азии, на Среднем Востоке, Тихоокеанских островах, Карибских островах и бассейне реки Амазонка. Центр по Контролю заболеваемости рекомендует делать прививку против гепатита B всем путешественникам, которые собираются в страны этих регионов, особенно туристам, любящи приключения, миссионерам, волонтерам Корпуса мира и военным.
Бешенство можно найти на всех континентах, кроме Антарктиды, и оно передается через укусы инфицированных животных. Уличные собаки в Африке, Азии и Южной Америке представляют наибольший риск для путешественников. На втором мете по опасности – обезьяны из храмов в Азии. Если бешенство не лечить, оно может быть смертельным. Даже если вам сделали вакцину, после укуса нужно будет пройти лечение. Просто если вы вакцинированы, у вас будет больше времени, чтобы добраться до врача, и потребуются меньшие дозы лекарств.
Если вы каждый год делаете вакцину против гриппа, учитывайте свои планы и расписание вакцины против гриппа. В южной части полушария, эпидемия гриппа наиболее вероятна с апреля по сентябрь. Так, если вы планируете поехать в Австралию, убедитесь в том, что вы вакцинированы.
Меры предосторожности против малярии
Малярия это опасное заболевание, переносимое комарами. Оно наиболее распространено в южных районах Африки, но также встречается в Южной Азии и Южной Америке. Путешественникам стоит узнать о плюсах и минусах противомалярийных лекарств. Также можно использовать репелленты против комаров, носить одежду с длинными рукавами и штаны на свежем воздухе и спать под обработанными инсектицидом противомоскитными сетками.
Меры предосторожности против лихорадки денге
Если вы возвращаетесь с Карибских островов, Южной и Центральной Азии и Центральной Америки, лихорадка денге может стать одной из самых распространенных причин жара. В последнее время, небольшое количество заболеваний, вызванных комарами, были зарегистрированы в Ки-Уэст, штате Флорида в США. Несмотря на то, что в большинстве случаев она неопасна, у некоторых людей развивается геморрагическая лихорадка, которая может быть смертельной. Вакцины против лихорадки денге не существует, но путешественники могут обезопасить себя, избегая укусов комаров.
Меры предосторожности против туберкулеза
Туберкулез наиболее распространен в Азии и южной части Африки, хотя и встречается во всех уголках мира. Инфекция распространяется при кашле зараженного человека. Путешественники, которые проводят много времени, работая в больницах, тюрьмах, приютах для бездомных, подвергаются большему риску заболеть туберкулезом. Чтобы удостовериться, что вы не заболели, проведите кожный тест. При соответствующем лечении можно избежать осложнений.
Меры предосторожности против лейшманиоза
Сон на пляже выглядит романтичным, пока вы не столкнетесь с инфицированными мошками. Их укусы могут распространять болезнь под названием лейшманиоз. Самый известный тип, встречающийся в некоторых частях Среднего Востока, Азии, Африки и Южной Америки, вызывает кожные язвы. Менее распространенная форма воздействует на внутреннюю систему и вызывает опасное заболевание. Чтобы избежать укусов, носите одежду, прикрывающую тело и пользуйтесь репеллентами и сетками.
Меры предосторожности против филяриатоза
Лимфатический филяриоз вызывается мелкими, паразитическими червями, которые передаются через укусы. Он поражает миллионы людей в Азии, Африке, Западной части Тихого океана, а в некоторых случаях он развивается в слоновую болезнь. В Америке, эта болезнь встречается на Гаити, в Доминиканской республике, Гайане и Бразилии. Те, кто путешествуют на короткий срок, подвержены меньшему риску, но лучше избегать укусов комаров, использовать репеллент, носить одежду, прикрывающую тело и спать под москитной сеткой.
Обнаружение постельных клопов
Клопы неразборчивы в размещении –он могут поселиться как в туристическом лагере, так и в пятизвездочном отеле во всем мире. Они вызывают зудящие красные укусы на лице, шее, руках и других частях тела, но может пройти около двух недель, прежде чем укусы появятся. Чтобы быстрее обнаружить заражение, проверьте мелких насекомых в складках матрасов или простыней, ржавых пятнах на матрасах и если вы почувствуете сладковатый плесневелый запах.
Предотвращение диареи путешественников
Диарея путешественников является самым распространенным заболеванием, которое встречается у половины всех туристов. Люди, посещающие Латинскую Америку, Средний Восток, Африку и Азию, подвергаются большему риску. Как правило, эта диарея не опасна и проходит сама по себе. И все же вы можете принять меры, чтобы предотвратить диарею, а также тяжелые формы диареи — холеру. Центр по Контролю заболеваемости рекомендует избегать потребление водопроводной воды, продуктов, продаваемых уличными торговцами, сырое или недожаренное мясо, морепродукты и неочищенные фрукты и овощи.
Вы вполне можете есть фрукты и овощи за границей, за исключением небольших предосторожностей. Избегайте фруктов и овощей, которые вы не можете сами почистить. Золотое правило звучит так: сварите, приготовьте, очистите от кожицы или не ешьте.
Существует несколько способов сделать местную воду более безопасной. Самым безопасным методом является кипячение воды в течение минуты. Если это невозможно, можно дезинфицировать воду таблетками йода, но это не убьет всех паразитов. Вы можете также приобрести переносной фильтр для воды. Если есть возможность, покупайте воду в бутылках, но удостоверьтесь, что она идет из надежного источника.
Даже, несмотря на все предосторожности, все еще существует риск того, что у вас может возникнуть диарея путешественников. Если есть такая вероятность, вы можете спросить своего доктора о том, чтобы взять с собой безопасные антибиотики. При тяжелых формах диареи, вам может понадобиться курс антибиотиков и анализ на наличие паразитов.
Меры предосторожности против обезвоживания
Путешествия в странах с жарким и сухим климатом, подвергают вас опасности обезвоживания. Этот риск еще выше, если у вас диарея. Признаки обезвоживания включают в себя запавшие глаза, сухие слизистые оболочки и редкое мочеиспускания. В этом случае вам могут понадобиться растворы для пероральной регидратации.
Меры предосторожности против солнечных ожогов
Ничто не может так быстро испортить веселье от отдыха, как обгоревшая кожа. Кроме боли, ультрафиолетовые лучи и ожоги могут привести в преждевременному старению и повышенному риску возникновения рака кожи. Защищайте себя, используя солнцезащитные средства с широким спектром защиты. Доктора также рекомендуют оставаться в тени или в помещении между 10-ю часами утра и 4-мя часами вечера.
Меры предосторожности при беременности
Беременность не означает, что вы не можете путешествовать, но стоит принять некоторые меры предосторожности. Центр по контролю заболеваемости рекомендует не путешествовать в страны, где есть случаи малярии. Также стоит придерживаться правил техники безопасности в отношении продуктов и воды. Если вы находитесь на третьем триместре беременности, убедитесь, что рядом есть медицинский центр, на случай возникновения преждевременных родов.
Меры предосторожности для маленьких детей
Самым лучшим способом защиты младенцев от болезней, передаваемых через воду и продукты, является грудное вскармливание во время путешествий. Если это невозможно, убедитесь в том, что вы используете воду и искусственное питание с использованием кипяченой воды или воды в бутылках. Если у маленьких детей начинается диарея, у них может быстро развиться обезвоживание и им может потребоваться медицинская помощь.
Первая помощь при путешествиях
Можно приобрести готовые пакеты первой помощи или сделать самим. Включите туда одноразовые перчатки, пастыри разного размера, марлю, антисептики, вату, ножницы, эластичный бинт для обертывания, противогрибковые и антибактериальные кремы, противозудный крем, гель алое, солевые капли, а также лекарства, которые вы обычно принимаете вместе с копиями рецептов.
источник
Брюшной тиф является опасным для жизни заболеванием, вызываемый бактерией сальмонеллой тифи (Salmonella Typhi). Относится к группе пищевых токсикоинфекций и сальмонеллезов, но в отличии от последних выделяется в самостоятельную нозологию, как и паратиф.
Не следует путать с сыпным тифом. Заболеваемость брюшным тифом сохраняется высокой, особенно в развивающихся странах с низким санитарным уровнем. В развитых странах случаи заболевания связаны в основном с туризмом в регионы, неблагоприятные по тифу. Например, в США около 5700 случаев заболевания ежегодно. В Российской Федерации заболевание встречается редко, в основном в южных регионах. В 2014 году Брюшной тиф отметился в Подмосковье. В мире до 21,5 млн человек ежегодно болеют тифом. Брюшной тиф может быть предотвращен, и достаточно хорошо лечится антибиотиками. Если вы планируете путешествовать в районы с плохой санитарией, то следует знать симптомы заболевания и способы его предотвращения.
Сальмонелла тифи паразитирует только в организме человека. У заболевшего человека бактерии высеваются из крови и желудочно-кишечного тракта. Возможно носительство бактерии, особенно у переболевших лиц. И больные и носители выделяют сальмонеллу с фекалиями. Заражение происходит при употреблении пищи и напитков, загрязненных фекалиями или с водой загрязненной фекалиями и используемой для питья и мытья продуктов и посуды. Следовательно, понятно, почему подвержены заболеванию регионы с низким уровнем развития и плохой санитарией. После попадания в пищеварительный тракт сальмонеллы размножаются, попадают в кровь и распространяются по организму, появляется лихорадка и другие признаки и симптомы.
Инкубационный период около 2х недель. Лица с брюшным тифом, как правило, имеют высокую лихорадку с повышением до 39 ° до 40 ° C. Отмечается выраженная слабость, бледность кожных покровов, гипотония, брадикардия, появляются боли в животе, постоянные или колики, ломота в мышцах, головная боль, потеря аппетита. В большинстве случаев появляется сыпь – розовые пятна, несколько возвышающиеся над поверхностью, на туловище и сгибательных поверхностях конечностей. Увеличивается печень и селезенка. Поносов, как правило, не бывает, наоборот, вследствие обезвоживания наблюдаются запоры, метеоризм. Все эти признаки интоксикации значительно выражены, истощают организм и при сломе защитных механизмов приводят к генерализации инфекции – тифозному статусу, инфеционно-токсическому шоку, сепсису. Течение заболевания может быть рецидивирующим.
Существует два способа избежать заражения брюшным тифом: 1. Избегайте рискованных продуктов питания и напитков, соблюдайте элементарную гигиену. 2. Сделайте прививку от брюшного тифа. В повседневной жизни и особенно в путешествиях внимательно следите за тем, что вы едите и пьете. Даже если вы привиты от ряда заболеваний. Эффективность вакцин не всегда 100%, существует такое понятие как изменчивость возбудителя и вакцина, разработанная для одного штамма микроба, будет неспособна защитить вас от его мутаций. Отказ от рискованных продуктов и жидкостей может защитить вас также от других болезней — холера, дизентерия и гепатит А.
Пейте бутилированную воду или кипяченую водопроводную. Газированная вода в бутылках безопаснее, чем негазированная. Пейте напитки без льда, если лед сделан из некипяченой водопроводной воды или если нет информации из какой воды сделан лед. Избегайте фруктовое мороженное или вообще мороженное в негерметичной фабричной упаковке, развесное мороженное следует исключить. Ешьте продукты, которые были тщательно приготовлены и которые по-прежнему горячие и парят. Избегайте сырых овощей и фруктов, которые не могут быть очищены от кожуры. Овощи и зеленый салат трудно хорошо промыть. Зелень, овощи и фрукты следует кратковременно ошпарить кипятком или после мытья с мылом хорошо прополоскать кипяченой остывшей водой. Сырые овощи и фрукты, которые можно очистить от кожуры чистите сами мытыми с мылом руками. Избегайте продуктов питания и напитков от уличных продавцов, где трудно содержать продукты питания в чистоте. Даже приготовленные продукты (с пылу с жару), если в них до приготовления развивалась инфекции, способны сохранять токсины и вызвать отравление.
Если вы едете в страну, неблагоприятную по брюшному тифу то следует рассмотреть необходимость проведения прививки против брюшного тифа, тем более если не предвидится цивилизации в зоне пребывания. Полную вакцинацию необходимо закончить за 1-2 недели до поездки, поскольку необходимо время для формирования иммунитета. Через несколько лет после вакцинации или перенесенной болезни иммунитет теряется, и вновь возникает необходимость проведения вакцинации. Прием антибиотиков с профилактической целью не исключает вероятность заболевания. Антибиотики используются в основном для лечения.
источник
| ИНФОРМАЦИЯ ДЛЯ НАСЕЛЕНИЯ | ||||||||
| Уважаемые граждане! Стоимость услуг Для сведения Услуги Профилактика природно-очаговых, особо опасных и паразитарных болезней Профилактика инфекций, передающихся воздушно-капельным путем Профилактика острых кишечных инфекций и вирусного гепатита Профилактика инфекций передающихся половым путем Независимые экспертизы Статьи и памятки Актуальные видеоматериалы | ||||||||
| Как уберечься от инфекционных заболеваний, выезжая в зарубежные поездки | ||||||||
Возможности оказания медицинской помощи больным, доступность врачей и медицинских учреждений в каждой стране различны. Уезжая в туристическую поездку, следует поинтересоваться условиями медицинского страхования, которое обычно предоставляет туристическое агентство. Как правило, это страхование на время поездки предусматривает возможность оказания медицинской помощи по неотложным показаниям, все другие случаи придется оплачивать Вам. Не забывайте о медицинском страховании на время поездки.
Вакцинация должна проводиться в соответствии с эндемичностью региона.
|
Инфекционные заболевания, часто встречающиеся в зарубежных странах
| Выезжающим в тропические страны рекомендуют прививки против дифтерии, столбняка, полиомиелита, детям — те же и против коклюша. При выезде в страны Африки (южнее Сахары) и Латинской Америки обязательна прививка против желтой лихорадки , которая вносится в » Международное свидетельство о вакцинации». |
| Паломникам в Мекку рекомендуют антименингококковую вакцинацию. В случаях длительного пребывания в странах Африки и Юго-Восточной Азии целесообразна прививка против гепатита В. При ухудшении эпидемической обстановки в каком-либо регионе рекомендуется прививки по показаниям (например, при поездке летом в Сибирь желательна заблаговременная вакцинация против клещевого энцефалита, а вакцинация против гепатита А — при поездке в страны Центральной Азии и т.п.). |
Необходимо помнить, что путешествуя, Вы находитесь в непривычных для Вас условиях питания, отдыха, климата, местных обычаев и нравов, что создает повышенный риск заражения инфекционным заболеванием. Причем это замечание правомочно вне зависимости от социально-бытового уровня страны.
Полезные советы путешественникам
- Не употребляйте для питья воду из открытых источников или продаваемую в розлив на улице. Нельзя употреблять лед, приготовленный из сырой воды, т.к. в нем сохраняются болезнетворные микроорганизмы.
- Употребляйте в пищу продукты, в качестве которых Вы не сомневаетесь.
- Рыбу и другие продукты моря нельзя употреблять сырыми, т.к. существует вероятность заражения гельминтами или отравления токсинами.
- Нельзя употреблять сырые молочные продукты из-за опасности бруцеллеза, сальмонеллеза и других инфекций.
- Не следует ходить босиком, чтобы не заразиться личинками тропических глистов или грибками. На пляже необходимо лежать на подстилке или лежаке.
- Не следует общаться со случайными животными — это может привести к заражению бешенством.
- Для предупреждения СПИДа, гепатита В, венерических и других болезней при половых контактах следует пользоваться презервативом.
Выезжающие в тропики лица должны быть ознакомлены с признаками заболеваний, наиболее распространенных в этой климатической зоне. Своевременная диагностика позволит избежать возможных грозных осложнений и предотвратить завоз заболевания в Россию. Если при возвращении в момент пересечения границы у Вас имеются признаки заболевания, то необходимо об этом сообщить врачу санитарно-карантинной службы, в противном случае Вы можете быть привлечены к уголовной ответственности за распространение инфекционного заболевания.
Немаловажный момент подготовки к путешествию — готовность оказать самопомощь в случае заболевания. Соберите для этого небольшую аптечку.
Рекомендуем следующий набор личной аптечки, содержащей хотя бы одно из средств каждой группы уже знакомых вам препаратов:
- Средства от головной боли — анальгин, цитрамон, спазмалгон.
- Препараты против диареи — имодиум, энтеросептол, фуразолидон. Препараты при повышенной температуре тела — ацетилсалициловая кислота (аспирин).
- Противоаллергические средства — тавегил, супрастин, диазолин. Антисептические средства — борная кислота, иод, перманганат калия.
- Бактерициды для обеззараживания воды — гидрохлоназон, аквасепт.
- Репелленты (препараты, отпугивающие насекомых) в виде мазей и аэрозолей.
- Ножницы, пинцет, бинт, лейкопластырь (обычный и бактерицидный).
Наличие аптечки, которая может быть дополнена в каждом конкретном случае, позволит избежать значительных неудобств в путешествии.
источник
