Сыпной тиф (исторический, европейский, вшивый, космополитический, голодный, военный, тюремный военная лихорадка, болезнь Брилла – это всё синонимы сыпного тифа) – острое антрапонозное заболевание с трансмиссивным механизмом передачи, вызванное риккетсиями Провачека, характеризующееся циклическим течением с преимущественным поражением сердечнососудистой и нервной систем и розеолёзными высыпаниями на коже, протекают эти симптомы на фон типичной лихорадки.
Это заболевание всегда было связано с социально-экономическим спадом, войнами, переселениями и т.д. Термин «тиф» был введён ещё Гиппократом и означает в переводе с греческого – «дым», «туман», «помрачение сознания» и пользовались для обозначения всех состояний, сопровождающихся помрачением сознания.
Как и все риккетсиозы, сыпной тиф очень заразен и, больной становится заразным с момента появления риккетсий в крови (последние 2-3 дня инкубационного периода) и сохраняя заразительность на протяжении всего лихорадочного периода, и после 7-8 дня от нормализации температуры. Основным переносчиком риккетсий является головная, лобковая и платяная вошь. Расчёсывая кожу в местах укуса вшей, человек втирает их испражнения, содержащие риккетсии – так происходит заражение.
Как и у всех инфекционных заболеваний, у сыпного тифа есть периоды инфицирования (инкубационный, начальный, период разгара и реконволисценция).
Инкубационный период – время от начала внедрения возбудителя, до первых признаков заболевания. Он длится от 6 до 25 дней, но в среднем 12-14 дней. В этот период риккетсии, попавшие в организм через повреждённую кожу (царапины, расчёсы, трещины и т.д), уже через 15 минут оказываются в крови, потом проникают внутрь эндотелиальной клетки (сосудистая клетка), поражая преимущественно мелкие сосуды (капилляры, прекапилляры, арткриолы и венулы), где происходит интенсивное размножение и накопление внутри этих клеток. Это приводит к дальнейшей гибели клеток в результате набухания и десквамации. Гибель вызывает высвобождение риккетсий и часть из них погибает, а часть повторно поражают клетки сосудов (уже новые) и опять происходит гибель клеток с последующим высвобождением риккетсий ещё в большем количестве и, как только количество их достигает определённой концентрации, проявляются начальные симптомы болезни – период клинических проявлений.
Но повреждающее действие на сосуды оказывает не только сами возбудители, но и токсин, оказывающий паралитическое расширение и увеличение проницаемости сосудистой стенки с развитием диффузной гиперемии. В дальнейшем формируется деструктивно-пролиферативный васкулит, то есть формируется функциональный сдвиг с нарушением питания и газообмена, расстройствами гемодинамики и водно-электролитного баланса. В свою очередь нарушение проницаемости ведёт и к нарушению белкового соотношения в органах и тканях – это диагностируется снижением общего белка в крови и системным нарушением метаболизма, что формирует порочный круг, т.к нарушенный метаболизм прямо и опосредованно повреждает эндотелий сосудов, высвобождая риккетсии.
Начальный период клинических проявлений считается от момента появления лихорадки до развития сыпи, этот период продолжается 4-5 дней. Начало острое, с повышения температуры в первые 2 дня до своих максимальных цифр, присоединяются общеинтоксикационные симптомы в виде снижения аппетита, гиподинамии, общего недомогания, беспокойство, раздражительность, отказ от еды, и уже на 3-4 день болезни можно обнаружить специфические проявления.
На первый план выходят гемодинамические нарушения (со стороны сердечно-сосудистой системы):
• характерный вид больного в виде одутловатости и гиперемии лица, а также конъюнктивы (инъецированность сосудов склер);
• появление точечных петехий на слизистых оболочках мягкого нёба, язычка и передних нёбных дужек;
• положителен симптом щипка – после лёгкого щипка на коже остаются геморрагии;
• снижение диастоличнского артериального давления из-за нарушения венозного возврата, а потом падение и системного артериального давления;
• острый миокардит с поражением проводниковой системы, который проявляется чувством сердцебиения и перебоями в сердце, болями различного характера и интенсивности;
• Покраснение кожи лица, шеи, верхней части туловища и слизистых оболочек конъюнктивы/ склер/ мягкого и твёрдого нёба – из-за паралитического поражения сосудов токсином и поражения им же верхнего и среднего шейных симпатических узлов.
• Умеренная, а потом и выраженная тахикардия — это результат компенсаторной реакции на депонирование крови и расширение сосудов.
Симптомы со стороны ЦНС часто регистрируются двигательные нарушения, и специфика их зависит от места поражения:
• симптом Говорова-Годелье (затруднение при высовывании языка изо рта, при котором язык высовывается толчками) и/или девиация языка (отклонение языка при высовывании от средней линии) – это происходит при поражении продолговатого мозга;
• менингиальные знаки – из-за деструктивных изменений возникает специфический негнойный диссеминированный менингоэнцефалит;
• при поражении стриаполидарной системы – маскообразное лицо, следствие гипомимии или амимии;
• при энцефалите – нарушение артикуляции (дизартрии), глотания (дисфагии), умеренный нистагм, внезапное нарушение дыхания, падение АД, ритмическое мелкое дрожание языка/ губ/ пальцев. Если изменения со стороны ЦНС регистрируются уже с первых дней заболевания – это диагностически неблагоприятно.
Со стороны органов дыхания:
• ринит проявляется заложенностью носа и обильным отделяемым; •ларингит и трахеобронхит – осиплость голоса, першение в горле, сухой кашель.
Со стороны мочевыделительной системы: боль в пояснице и уменьшение количества отделяемой мочи; При дополнительном обследовании – положителен симптом Пастернацкого (боль в поясничной области при поколачивании). Нарушение мочеиспускания центрального генеза, а не периферического.
Со стороны пищеварительного тракта наблюдаются нарушения перистальтики в виде спастических или атонических запоров и метеоризм.
Период разгара длится 4-10 дней и считается от момента появления сыпи до нормализации температуры.
Первое место локализации – в области ключицы, боковых поверхностях туловища, в подмышечных впадинах потом сыпь распространяется на живот, грудь, бёдра и конечности.
Сыпь истиннополиморфна, т.е на одном и том же участке тела обнаруживают разный характер сыпи – розеолы и петехии бледно-красного цвета, их размеры от 1-10 мм, границы чёткие, но иногда наблюдают зубчатые края. Сначала образуются розеолы (при надавливании они могут на время исчезнуть, а потом появиться вновь), а спустя 2-3 дня они превращаются в петехии вследствие разрыва стенок мелких сосудов. Но розеолы могут окончить своё существование не превращаясь в петехии, и постепенно бледнея они становятся жёлтыми, а потом полностью исчезают – это происходит на 4 сутки от начала их появления. Петехии также исчезают на 4 сутки, становясь синевато-фиолетовыми, затем желтоватыми, оставляя после себя пигментацию на 5 дней (иногда больше).
Со стороны ЦНС: сильная мучительная головная боль, симптоматика начального периода нарастает, появляются признаки поражения периферической нервной системы: невриты, невралгии, полирадикулоневриты, плекситы. Но наиболее часты полирадикулиты, которые проявляются в виде болевого синдрома при надавливании по ходу соответствующих нервов и мышц. Также часты трофические изменения тканей — быстро образующиеся пролежни, трофические язвы, катарально-язвенные изменения на слизистой оболочке гортани и т.д. Наиболее часто возникают невриты локтевого, подкрыльцового, плечевого, малоберцового и седалищного нервов. Поражение слухового нерва может привести к односторонней утрате слуха, а при поражении ядер слухового нерва – полной глухоте. При поражении вестибулярного аппарата наблюдают головокружение, спонтанный нистагм. Изменения со стороны зрения в виде деформации зрачков, вялость зрачковых рефлексов, анизокория – говорят о поражении зрительного нерва. В этот период появляются патологические рефлексы (Гордона, Оппенгейма, Маринеску-Радовичи) и общий тремор.
Поражение вегетативной нервной системы характеризуется частой сменой совершенно противоположных признаков из-за фазности ответной реакции риккетсиозной интоксикации, и проявляется это в следующем: возбуждение быстро сменяется заторможенностью, гиперемия лица – бледностью, тахикардия — брадикардией (пульс то частый, то слабый), и т.д. Особенности температурной кривой – поднимается в первые дни до 39-40°С, а на 4-5 и 9-10 дни начинает снижаться на несколько часов, а потом снова возвращается в исходное положение, и только на 14 день идёт на медленный но постоянный спад.
Со стороны мочевыделительной системы – поражение центрального генеза проявляется задержкой мочеиспускания или непроизвольным мочеиспусканием.
Со стороны пищеварительной системы – гепатоспленомегалия (увеличение печени и селезёнки), с желтушностью ладонных и подошвенных поверхностей, но не из-за нарушения пигментного обмена, а из-за каротинового, следовательно кожа и склеры остаются без изменений, и уробилин с жёлчными пигментами не определяются.
Стадия реконвалисценции – клиническое выздоровление продолжительностью 2-3 недели. Эта стадия начинается с медленного, но постоянного снижения температуры на 14 день от начала заболевания. Помимо спада температуры, все симптомы сходят на нет.
В зависимости от риккетсиемии и токсинемии будет зависеть степень тяжести течения заболевания: лёгкая, средней тяжести, тяжёлая форма и абортивная.
1.Общеклиничесие методы исследования:
— изменения в ОАК зависит от степени тяжести течения болезни, но неизменными остаются лейкопения с лимфоцитозом (но в разгар болезни возможен и лейкоцитоз), появляются гигантские гранулоциты, клетки Тюрка, снижется число тромбоцитов, умеренно увеличенное СОЭ (20-30 мм/ч), к концу лихорадочного периода – анемия с пойкилоцитозом.
— в ОАМ происходит изменение цвета и увеличение плотности (1030 и более), альюуминурия и цилиндрурия, а на высоте лихорадочного периода – микрогематурия
— Анализ спинномозговой жидкости показывает только лимфоцитарный цитоз
— Биохимические методы исследования указывают только на тяжесть интоксикации в виде метаболического ацидоза, остаточный азот и креатинин, изменение уровня сахара возможно в любом направлении (как снижение, так и увеличение), снижение общего количества белка, нарушаются соотношения альбуминов и глобулинов в пользу последних.
2. Дополнительные методы диагностики заключаются в проведении контроля отдельной системы органов: ЭКГ-исследование в динамике, УЗИ, ЭЭГ, рентгенография лёгких, консультация других специалистов – всё это по показаниям.
3.Специфическая диагностика – серологические методы исследования:
Реакция Вейля-Феликса помогает определить антитела к риккетсиям Провачека, это одна из ведущих реакций, но главные её недостатки – поздняя диагностика (в конце второй недели) и перекрестная чувствительность к другим риккетсиям.
РСК (реакция связывания комплемента) – специфический, высокочувствительный метод диагностики, также помогает определить антитела, но с 5-7 дня болезни (у 60% больных), а на 2 недели болезни – у 100%.
РНГА (реакция непрямой геммаглютинации) – реакция, дающая качественное и количественное определение антигенов и антител. Она становится положительна уже с 3-4 дня заболевания.
ИФА (иммуноферментный анализ) – позволяет определить специфические антитела класса G и М, так если определяются IgM – говорят о свежих заражениях, если определяется повышение IgG – говорят о болезни Брилла (она будет описана ниже), если же IgG остаются в высоких пределах в разные сроки – это говорит о перенесённом заболевании.
Лечение заключается в соблюдении постельного режима, полном покое и щадящей диете, также назначается этиотропная, патогенетическая и симптоматическая терапия. Этиотропное лечение – препараты тетрациклинового ряда (тетрациклин, метациклин, ауреомицин, хлортетрациклин, террамицин, олететрин, окситетрациклин, морфоциклин, доксициклин). Но даже препараты с одной и той же группы могут оказывать разную степень эффективности, поэтому подход в назначении должен быть дифференцированный. Наиболее часто препаратом выбора является доксициклин, т.к на его фоне снижение температуры наступает уже на 3 сутки, также уменьшается выраженность тифозного статуса.
Антибактериальную терапию назначают на протяжении всего лихорадочного периода и ещё 3 дня после нормализации температуры. Если же есть непереносимость тетрациклинов, можно применить резервные препараты – левомицетин, рифампицин, эритромицин.
Патогенетическое лечение направлено на уменьшение интоксикации и ликвидацию нарушений со стороны сердечнососудистой и нервной систем. Так для предотвращения снижения Аартериального давления применяют адреналин, кофеин, норадреналин и адреналин, но эти препараты находятся только в отделениях реанимации, поэтому больных обязательно госпитализируют, чтобы при прогрессивном падении давления срочно применить вышеперечисленные препараты.
Из-за повреждающего действия гистамина назначают антигистаминные препараты – тавегил, диазолин и т.д. При развивающихся тромбофлебитах и тромбозах назначают антикоагулянты с первых дней болезни, и часто препаратом выбора является гепарин.
Симптоматическое лечение назначается в зависимости от преобладающих симптомов.
Выписка осуществляется не раньше 12 дня от нормализации температуры и при положительной динамике со стороны лабораторной диагностики.
Осложнения связаны с сосудистыми нарушениями, приводящими к коллапсу, тромбозам, тромбофлебитам, тромбоэмболиям и, как следствие всего этого — пролежни, гангрены, ишемические инсульты, гемиплегии и гемипарезы, кишечные кровотечения. Вне зависимости от степени кровоснабжения, часты присоединения вторичных инфекций.
Это заболевание возникает только у людей, переболевших сыпным тифом, т.е в результате эндогенных рецидивов, поэтому симптомы идентичны сыпнотифозным, но протекают в более лёгкой форме. Рецидивы зарегистрированы даже спустя 20-30 лет.
В отличии от сыпного тифа, нет взаимосвязи отдельными случаями заболевания, нет участия переносчиков (вшей), нет сезонности, не удаётся определить продолжительность инкубационного периода, т.к речь идёт об эндогенном рецидиве, т.е возбудитель длительное время находится в организме пациента, но в латентном состоянии.
В температурной кривой нет «врезов», в отличии от сыпнотифозной температурной кривой, которая характеризуется резкими суточными спадами температуры 2-3 раза за весь лихорадочный период длившейся в среднем 14 дней. Меньше образуются гранулёмы в сосудах головного мозга. Продолжительность лихорадочного периода сокращается в 2 раза и длится не 12-15 дней, а 6-12
Заболевание протекает гораздо легче, и методы диагностики те же, но реакция Вейля-Феликса остаётся отрицательной, поэтому диагностику всегда нужно проводить в комплексе с другми серологическими реакциями (РАР, РСК, РНГА, ИФА)
Неспецифическая профилактика заключается в изоляции больного и проведение дезинсекции в очагах инфекции, а контактировавшие лица должны ежедневно измерять свою температуру в течении 25 дней и при ее повышении срочно обратиться к врачу.
Специфическая профилактика заключается в использовании химической сыпнотифозной вакцины – это очищенный антиген из риккетсий Провачека (подкожно 0,5 мл однократно). В очагах сыпного тифа проводится экстренная химиопрофилактика путём введния доксициклина по 0,1г 1 раз в сутки, или рифампицин 0,3г 2 раза в сутки, или тетрациклин 0,5г 3 раза в стуки – применяются эти препараты на протяжении 10 дней.
Остальные риккетсиозы по клиническим проявлениям, осложнениям и лечению идентичны сыпному тифу, но есть некоторые особенности, рассмотренные в соответствующих статьях.
источник
Тифом называют такое заболевание, которое характеризуется сбоями в деятельности нервной системы, возникающими вследствие повышенной интоксикации и лихорадочного состояния. Тиф, фото которого показаны в статье, является довольно опасной патологией, так как часто влечет за собой неблагоприятные последствия.
Существует несколько разновидностей тифа, каждый из которых имеет своих возбудителей. Так сыпная форма вызывается бактериями риккетсиями. Они очень боятся тепловой обработки и дезинфицирующих средств. При воздействии кипятка они гибнут в течение нескольких секунд.
Брюшную форму вызывают бактерии Сальмонеллы, которые производят эндотоксин, являющийся вредным исключительно для человеческого организма. Данный возбудитель в отличие от многих других не может образовывать споры и капсулы. Однако, он очень устойчив к низким температурам, а вот высокую выдержать не может, при воздействии кипятка гибнет разу же.
Также боится дезинфекционных средств, погибая от них через нескольких минут. Благоприятной средой для этих бактерий является молочная продукция, они могут находиться в ней по несколько месяцев. Кроме того, они обитают в почвенной и водной среде примерно такое же время, а вот в проточной воде могут жить только несколько дней.
Возвратная форма вызывается микроорганизмами, относящимися к спирохетам рода Borrelia. Самым часто встречающимся возбудителем является бореллия Обермейера. Развиваются они в организме вшей или клещей, через которых и происходит заражение. Данные бактерии также убиваются кипячением и дезинфекцией. Эпидемическая форма вызывается риккетсией Провачека, которая поражает платяных вшей. Именно из-за них и можно заразиться тифом.
Брюшной тип патологии является кишечной инфекцией, которая поражает органы пищеварительной системы. Период инкубации продолжается около 10-14 дней. На начальной стадии пациент чувствует общее недомогание, слабость, разбитость, отмечает потерю аппетита, головной боли, плохой сон или его полное отсутствие.
Ежедневно повышается температура тела, в конце недели она достигает 39-40 °С. Также у больного обложен язык, имеется своеобразный запах из ротовой полости, наблюдается увеличение селезенки, боли, проблемы со стулом, газообразование, сухость кожного покрова.
С течением болезни пациент начинает бредить либо находится в прострации. Примерно через 9-12 дней после начала болезни возникает сыпь на теле, которая характеризуется мягкостью, небольшой возвышенностью над поверхностью покрова и розовой расцветкой. Также высыпания исчезают, когда на них надавливаешь рукой. Сыпь у ребенка проявляться также.
Отмечается сухость языка, наличие на нем серого налета, краснота только по краям и на кончике. Зачастую пациенты начинают болеть бронхитом либо воспалением легких. Самой неблагоприятной для человека является третья неделя заболевания, при которой могут образоваться кровотечения в кишечнике, развиться воспалительный процесс в брюшной полости и почках.
Когда течение патологии подходит к концу, постепенно температура тела пациента понижается, сознание становится ясным, появляется желание принимать пищу. Однако, необходимо еще месяц, что организм полностью восстановился. Есть небольшая вероятность, что болезнь может повториться.
Многих интересует вопрос: «Чешется тиф или нет?». Да, пациент может почувствовать такое проявление заболевания.
Данная разновидность тифа передается фекально-оральным путем. В большинстве случаев заражение происходит через воду. Есть риск, что бактерии перейдут к человеку при употреблении продуктов и в быту. Все люди обладают высокой восприимчивостью к этой патологии. Если человек уже болел тифом, то у него вырабатывается устойчивый иммунитет.
Главным лекарственным средством для лечения брюшной формы является Левомицетин, который направлен на уничтожение болезнетворных микроорганизмов. Употребляют его около 10-12 суток до тех пор, пока температура тела не придет в норму. Также врачи делают инъекции внутривенно, вводя в кровь 5%-ый раствор глюкозы и изотонический раствор хлорида натрия.
При тяжелом течении заболевания назначаются кортикостероиды, обычно выписывают медикамент Преднизолон. Во время терапии пациент должен соблюдать строгий постельный режим не меньше 7 дней.
Несмотря на то, что все люди прививаются от брюшного тифа, фото которого показаны ниже, очень важно придерживаться некоторых профилактических правил. Многие из них находятся под контролем органов здравоохранения. Особое внимание должно уделяться санитарии, так как возбудители могут располагаться в загрязненной воде, продуктах.
Кроме того, есть группы людей, которые могут быть носителями этой формы болезни. Они в обязательном порядке контролируются медицинскими работниками. Ведь от таких людей может распространиться возбудитель инфекции. К ним относятся сами врачи и другие сотрудники медицинских организаций, работники коммунальных служб, водонапорных станций и общепита.
Также врачи в целях профилактики осуществляют довольно продолжительное наблюдение за пациентом, который перенес тиф. Таких людей отпускают домой с больницы только тогда, когда будут проведены 5 исследований подряд, и все они покажут отрицательные результаты. Но и на этом не все, уже здоровый человек должен регулярно сдавать анализы на протяжении трех месяцев.
Когда данный срок истечет, пациенту понадобится пройти обследование только два раза в год. Те, кто перенес тиф, должны всегда внимательно контролировать свою температуру. Если она хоть немного поднимется, даже при развитии обычной простуды, необходимо немедленно обратиться к врачу и проверить, не повторилось ли заболевание снова. Такое вполне возможно, хоть и в редких случаях.
Сыпной тиф представляет собой инфекцию, период инкубации которой длится на протяжении 10—12 дней. Больной жалуется на озноб, стремительное увеличение температуры тела, которая может достигать 38,5-39 °С, сильные головные боли, отсутствие желания спать, отечность и покраснение кожного покрова лица.
Спустя 4-6 дней на коже начинает проявляться мелкая сыпь у взрослых, которая сохраняется в течение нескольких суток. В это время у больного наблюдается тяжелое состояние, при котором отмечается учащенность дыхания, обложенность языка, низкое кровяное давление, обмороки, бредовое состояние.
Если заболевание протекает благоприятно, то примерно через 10-12 дней пациент движется в сторону выздоровления. Восстановление занимает много времени, так как организму трудно избавиться от тяжелого поражения нервной и сердечно-сосудистой систем.
Довольно часто случается, что такой тиф вызывает негативные последствия для человека. Деятельность сердца нарушается, может возникнуть воспаление легких и околоушной железы, тромбофлебит, менингит, энцефалит.
Передается сыпная форма через вшей. Однако, человек не может заразиться от простого укуса этого существа. Проникновение возбудителей происходит, когда человек расчесывает место укуса. Ведь при этом в кожу втираются выделения, которые оставили эти организмы.
Пациенты в обязательном порядке кладутся в больницу. Врачи применяют для борьбы с патологией антибактериальные средства, относящиеся к группе Тетрациклина, Левомицетин, препараты для сердечнососудистой системы, лекарства для избавления от бессонницы, а также транквилизаторы.
Если человека мучает слишком сильная головная боль и высокая температура, то необходимо прикладывать холод на голову. Пациенты должны всегда находится под контролем медицинских работников, потому что у больного может неожиданно возникнуть бредовое или возбужденное состояние.
Его поведение может быть ненормальным, например, он может резко вскочить с постели, убежать и даже выпрыгнуть из окна. В некоторых случаях возможно развитие коллапса. Чаще всего такие проявления происходят в ночное время суток, поэтому так важно обеспечивать круглосуточное наблюдение персонала за такими больными.
Самыми главными профилактическими мерами являются такие, при которых осуществляется активная борьба с педикулезом, обрабатывается область распространения возбудителей, дезинфицируются жилые помещения и личные вещи зараженных людей.
Отдельное внимание уделяется тем, кто контактировал с больным человеком, проживает в регионах, имеющих неблагоприятную эпидемиологическую обстановку. Людям делают прививки, которые состоят из живых и мертвых возбудителей инфекции. Если высок риск заражения, то может быть проведена срочная профилактика с помощью антибактериальных препаратов, относящихся к группе Тетрациклина. Прием этих лекарств осуществляется примерно 10 дней.
Когда патогенные бактерии попадают в человеческий организм, они оседают в нервной ткани, селезенке и прочих внутренних органах. Инкубационный период составляет неделю. В это время пациент чувствует озноб, жар, температура достигает 39-40 °С. Также отмечаются боли в голове, пояснице, ногах, ухудшается общее состояние.
Наблюдается увеличение размера печени и селезенки. У человека возникают проблемы со сном, замечают сильное желание пить, но отсутствие аппетита, в некоторых случаях бывают носовые кровотечения. Также проявляется сыпь на руках, ногах и многих других частях тела.
Такие симптомы мучают больного примерно 6-8 дней, затем болезнь начинает утихать. Резкое спадает температура, интенсивно выделяется пот, улучшается общее самочувствие, уходит слабость, восстанавливается работоспособность, смягчаются болевые ощущения, возникает желание употреблять пищу.
Но спустя 7-14 дней патология повторяется, в общей сложности приступов может быть 5. Могут наблюдаться неблагоприятные последствия вследствие поражения тифом. Так, у женщин могут появиться маточные и прочие кровотечения, а также разрывы селезенки. После того, как человек перенесет данную патологию, у него вырабатывается иммунитет, который на некоторое время предостерегает от повторного проявления болезни.
Передается возвратная форма заболевания через укусы клещей, на месте которых возникает сначала папула, а спустя несколько дней и сам недуг. Высокий риск заражения присутствует у людей, которые проживают в эпидемиологических районах, а также имеют низкую восприимчивость к бактериям.
Больному необходимо соблюдать постельный режим и пить большое количество воды. Врачи назначают средства, которые понижают температуру тела, препараты, поддерживающие работу сердечнососудистой системы. Лечение проводится большими дозами Пенициллина и антибактериальными лекарствами, относящимися к классу Тетрациклина.
В целях предотвращения заболевания людям требуется обязательно придерживаться правил личной гигиены. Также не следует избегать регулярных медицинских обследований. Не стоит ходить в те места, в которых царит полная антисанитария, и есть вероятность, что водятся вредные для человеческого здоровья насекомых.
Перед тем, как решить съездить заграницу, необходимо предварительно узнать, нет ли там каких-либо эпидемий. Особое внимание уделяется странам Азии и Африки. Даже если неблагоприятной эпидемиологической обстановки нет, все равно нужно быть максимально осторожными.
Начало патологии характеризуется остротой. Через несколько дней после заражения температура тела достигает критического уровня. Пациент жалуется на то, что болит голова, нет желания спать, постоянно тошнит и рвет. В некоторых ситуациях могут проявляться нарушения психики и нервной системы, когда происходит затемнение сознания.
Кожный покров человека покрывается высыпаниями, деятельность сердца нарушается. Зачастую врачи наблюдают повышение давления, тахикардию, аритмию. Также селезенка и печень увеличиваются в размере. В симптоматику могут входить и проблемы с опорожнением мочевого пузыря, при которых моча выводится по каплям, сопровождаясь сильным болевым синдромом.
Локализируется сыпь на ногах, руках и на боках. Если заболевание протекает тяжело, то может проявиться сыпь на лице и шее. В некоторых случаях болезнь может вызвать развитие менингита. При своевременном лечении, тиф полностью исчезает в течение 14 дней после заражения.
Заражение человека происходит из-за укусов вшей, в организме которых находятся возбудители тифа. Подцепить эти существа можно в любом помещении, где не соблюдаются санитарные требования.
Для борьбы с этим видом тифа врачи назначают медицинские препараты, которые относятся к группе Тетрациклина. Они направлены на уничтожение бактерий. В случае непереносимости больного этих лекарств, то лечение проводится с помощью Левомицетина. При тяжелом течении патологии делаю инъекции Левомицетина, Сукцинат натрия.
Необходимо бороться со вшами, которые и являются переносчиками инфекции, а лучше всего проводит меры, предотвращающие их появление. Также людям нужно следить за своим здоровьем и проходить регулярное обследование организма.
Зараженные человек должен быть сразу изолирован, подвергнут тщательной санитарной обработке, дезинфекции предметов одежды. Также делается прививка, в которой содержатся мертвые возбудители. Благодаря ей заболеваемость стала довольно низкой.
Тиф, фото которого были представлены в настоящей статье, является достаточно опасным заболеванием, борьба с которым должна проводиться немедленно и только под внимательным контролем медицинских работников. В противном случае могут возникнуть осложнения, способные привести к летальному исходу.
источник
Что такое брюшной тиф? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. А., инфекциониста со стажем в 11 лет.
Брюшной тиф (Typhys abdominalis typhoid fever) — инфекционная патология острого характера, вызываемая бактерией Salmonella typhy, которая поражает эндотелиальную выстилку сосудов и лимфоидные формирования тонкого кишечника. Клинически характеризуется специфическим синдромом общей инфекционной интоксикации, синдромом поражения желудочно-кишечного тракта (энтерит), розеолёзной экзантемой (сыпью), увеличением печени, селезёнки и внутрибрюшных лимфоузлов, а также бронхитом.
Термин «Typhy» (от греч. τῦφος) означает дым, туман.
Данные бактерии являются грамм-отрицательными палочками, не образующими спор. В своей структуре содержат от 8 до 14 жгутиков, мобильны, произрастают на простых питательных средах с примесью желчи.
Их антигенная структура весьма непростая. Она состоит из:
- О-антигена (лежит на поверхности микроорганизма, представляет липидно-полисахаридный комплекс, термолабильный, кипячение около двух часов не приводит к деструкции; отвечает за видовую специфичность — серогруппы);
- Н-антигена (жгутиковый, термолабильный);
- Vi-антигена (включен в О-антиген, термолабилен, является антигеном вирулентности, который способствует к заражению организма);
- К-антигена (белково-полисахаридные комплексы, отвечающие за способность бактерий к внедрению в макрофаги и дальнейшему размножению в них).
Способны к L-трансформации — частичному или полному исчезновения клеточной стенки, в результате чего бактерия обретает способность переносить неблагоприятные для себя условия.
Устойчивы во внешней среде, на белье сохраняются до 80 суток, в испражнениях — до 30 суток, в туалетах — до 50 суток, в воде водопроводов (без достаточного хлорирования) — до 4 месяцев, в почве — до 9 месяцев, в молоке — до 3 месяцев, в овощах — до 10 суток. В воде при нагревании до 50°С живут 1 час, до 60°С — 30 минут, в кипячённой воде погибают мгновенно. При замораживании живут до 60 суток, в 0,4% хлорной извести и современных дезинфектантах сохраняют жизнеспособность до 10 минут. [1] [2] [5]
Антропоноз. Убиквитарная (повсеместная) инфекция, но преимущественно распространённая в тёплых странах. Ежегодная заболеваемость брюшным тифом составляет более 20 млн человек, из которых погибает до 200 тысяч заболевших.
Первоисточник инфекции — люди (больные и носители). Ненамеренным источником брюшнотифозной бактерии иногда становятся улитки, устрицы, инфицирующиеся в контаминированной (загрязнённой вирусом) воде.
Механизм передачи — фекально-оральный (водный, пищевой, контактно-бытовой пути).
Индекс восприимчивости организма (его способность реагировать на внедрение возбудителя развитием заболевания или носительства) составляет 40-50%.
Сезонность летне-осенняя (в жарких странах круглогодично).
Иммунитет типоспецифичный, продолжительный, однако не исключается вторичное заболевание через длительное время. [2] [4]
Инкубационный период длится от 7 до 25 дней. Заболевание начинается постепенно, при этом лихорадка имеет постоянный характер.
- специфической общей инфекционной интоксикации;
- розеолёзной экзантемы — ведущий синдром;
- синдром поражения желудочно-кишечного тракта (воспаления тонкой кишки (энтерита) или запора — парез кишечника);
- увеличения печени и селезёнки (гепатолиенальный синдром);
- воспаления лимфоузлов брыжейки кишечника (мезаденита);
- брюшнотифозного бронхита.
Преимущественно заболевание начинается с медленно нарастающей квёлости, малоподвижности, головной боли нечёткой локализации, появляется озноб, скачок температуры тела до 39-40°С, снижение аппетита, инверсия сна (бессонница ночью и сонливость днём). Через пару дней присоединяется кашель, метеоризм, урчание в животе, диарея (впоследствии сменяющаяся запором), появляются кошмарные сновидения.
Объективные данные выявляют оглушенность, больные мало двигаются, лежат в прострации с закрытыми глазами, на вопросы дают малоинформативные ответы после некоторого раздумья. Лицо больного бледное, покровные ткани суховатые и горячие на ощупь. На 7-8 день от начала заболевания появляется розеолёзная сыпь в виде единичных элементов, отграниченных от здоровых покровов и несколько выступающих над ней, исчезают при нажатии, после себя оставляет пигментацию, иногда происходит пропитывание кровью, редко возникают новые подсыпания. Локализация сыпи — на животе, внизу груди.
Достаточно редким является окрашивание ладоней и стоп в желтый цвет — эндогенная каротиновая гиперхромия (симптом Филипповича).
Иногда увеличиваются и делаются болезненными заднешейные и подмышечные лимфоузлы.
Со стороны сердечно-сосудистых органов намечается брадикардия, снижение артериального давления, общее аускультативное ослабление сердечных тонов.
При аускультации лёгких выслушиваются суховатые хрипы рассеянной локализации, при переходе в пневмонию хрипы становятся влажными.
Во время осмотра живота отмечается его вздутие, глубокое урчание, и восприимчивость к пальпации слепой кишки, возможно возникновение симптома Падалки — укорочение перкуторного звука в правой подвздошной зоне, обусловленное воспалением внутрибрюшных лимфоузлов. С 3-5 дня отмечается увеличение селезёнки, а к концу первой недели — и печени. Появляется симптом Штернберга — лёгкая болезненность при надавливании живота по оси брыжейки в результате воспаления в брыжеечных лимфоузлах. Наблюдается отсутствие стула (обстипация) или умеренный энтерит.
При фарингоскопии виден язык с трещинами, без влаги, со следами зубов, закрытый толстым бурым или грязно-коричневым налётом (фулигинозный язык), но с чистыми краями и кончиком. Ротоглотка умеренно красная.
В последнее десятилетие приобретают значение достаточно видоизмененные формы заболевания, зачастую включающие лишь значительное повышение температуры тела без явных кишечных расстройств и сыпи, с отсутствием выраженной интоксикации, что нередко ставит в тупик даже опытных докторов.
Необходимо дифференцировать брюшной тиф, отличительным симптомом которого является длительная высокая лихорадка при отсутствии органных поражений, с другими заболеваниями:
- гнойно-воспалительные заболевания почек (дискомфорт и боли в поясничной области, положительный симптом Пастернацкого, нарушения мочеиспускания, изменения в общих анализах мочи);
- острые респираторные заболевания (при брюшном тифе нет синдрома поражения верхних дыхательных путей, а при ОРЗ нет мезаденита);
- пневмония;
- малярия (пароксизмы (резкое увеличение) температуры, повышенное потоотделение, колебания температуры более 1°С);
- ку-лихорадка (острое начало, гиперемия лица (приток крови), острая потливость);
- лептоспироз (внезапное начало, боли в мышцах икр, лицо и шея красные, желтуха, нейтрофильный лейкоцитоз);
- бруцеллёз (неплохое самочувствие при высокой температуре, резкая потливость, нет вздутия живота, специфические симптомы). [1]
Заражающая доза — от 10 млн до 1 млрд микробов (находится только лишь в 0,001-0,01 г фекалий больного). Входные ворота — рот. Далее микроорганизмы переходят в желудок (часть их гибнет), затем в тонкий кишечник и его слизистую оболочку, где захватываются макрофагами, в которых тифозные бациллы не только не погибают, но живут и даже множатся.
После этого сальмонеллы мигрируют в лимфоидные органы тонкого кишечника (одиночные лимфатические узлы и бляшки Пейера), а оттуда в умеренном количестве попадают в кровь.
Начинается развитие бактерий в брыжеечных и забрюшинных лимфоузлах, а после посредством грудного протока происходит высвобождение их в системный кровоток — начинается бактериемия (часть их гибнет с высвобождением эндотоксина), вызывая интоксикацию: происходит токсинный удар по нервным центрам с преобладжанием процессов торможения (status typhosus).
Угнетение диэнцефальных структур ведёт к инверсии сна, нарушению аппетита, нарушению вегетативной функции. Эндотоксин воздействует и на чувствительные нервные волокна, что ведёт к питательным нарушениям кожи, нарушению кровоснабжения в слизистой оболочке и лимфоидных структур — механизм возникновения язв тонкого кишечника. Наблюдается токсическое поражение миокарда, возможно возникновение инфекционно-токсического шока. Нарушается тонус периферических сосудов, выход части плазмы в экстравазальное пространство, что ведёт к развитию гиповолемии и циркуляторному коллапсу. В процессе заболевания возбудитель повторно попадает в кишечник с желчью. Происходит патологический процесс в красном костном мозге (нарушение кроветворения).
Значительная роль в патогенезе болезни принадлежит и самостоятельной роли микроорганизма: при бактериемии паренхиматозные органы нашпиговываются болезнетворными агентами, где попадают в захват элементами мононуклеарно-фагоцитарной системы и из-за несостоятельности работы последних образуют гнойные очаговые поражения (менингиты, остеомиелиты, пневмонии и другое). Также при жизни бактерии выделяют энтеротоксин, приводящий к диарее.
В дальнейшем при борьбе организма и микроба начинается освобождение человеческого тела от сальмонелл посредством органов выделения (преимущественно в печени): большая часть их погибает, а некоторые поступают с желчью в просвет кишечника и выделяются в окружающую среду, а оставшиеся снова проникают в лимфоидные образования кишечника. Отдача брюшнотифозной бактерии идёт различными путями с различными секретами организма (кал, моча, пот, материнским молоком).
Приблизительно на пятый день заболевания появляются антитела IgM к возбудителю, а к концу второй недели специфические антитела Ig G. Под влиянием иммунных факторов может происходит L-трансформация бактерий, приводящая к длительному неинфекционному процессу (для иммунитета) и возникновению рецидивов.
Периоды патологических изменений в тонком кишечнике:
- первая неделя — набухание групповых лимфатических фолликулов;
- вторая неделя — их некроз;
- третья неделя — отторжение некротических масс и образование язв;
- третья-четвёртая неделя — период чистых язв;
- пятая-шестая неделя — заживление язв.
В любой период может развиться кровотечение и перфорация язв. [2] [3] [6]
По клинической форме заболевание делится на:
— атипичная форма — подразделяется на абортивную (быстрое обратное развитие) и стёртую (все признаки выражены слабо);
— первичное (при длительной персистенции возбудителя в гранулёмах);
— вторичное (возникает при проникновении возбудителя в патологически измененные органы — желчный пузырь, костный мозг — на любом этапе инфекционного процесса). [5]
Факторами риска развития осложнений являются:
- тяжёлое течение при отсутствии улучшения в течении 3-4 суток;
- поздняя госпитализация;
- микст-инфекция;
- комбинированные поражения;
- появление лейкоцитоза.
К осложнениям заболевания относятся:
- перфорация кишечника — сопросвождается болями в животе, симптомами раздражения брюшины, например симптом Щёткина-Блюмберга, повышением частоты дыхательных движений, напряжением мышц брюшной стенки и способно привести к перитониту;
Важно: при брюшном тифе исключаются любые явные болевые ощущения в животе, поэтому их появление у больного тифопаратифозными заболеваниями расценивается как риск осложнения и требует внимания и возможного перевода в профильное отделение.
- кишечное кровотечение — происходит снижение температуры тела, прояснение сознания, временное улучшение самочувствия, затем больной бледнеет, заостряются черты лица, он покрывается холодным липким потом, снижается артериальное давление, увеличивается пульс;
- инфекционно-токсический шок — снижается температура тела и артериальное давление, возникает состояние прострации, бледность с сероватым оттенком;
- пневмония, миокардит, холецистохолангит, тромбофлебит, менингит, паротит, артриты, пиелонефрит;
- инфекционный психоз. [3][5]
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, так как поражается красный костный мозг, анэозинофилия, нейтропения, относительная лимфопения, тромбоцитопения, анемия, СОЭ в норме);
- общеклинический анализ мочи (показатели острой токсической почки);
- биохимический анализ крови (повышение АЛТ, АСТ, нарушения электролитного баланса);
- копрограмма (нарушение переваривания, жир, крахмал);
- серологическая диагностика (РНГА, в том числе с Унитиолом, РПГА, ИФА различных классов);
- бактериологический метод (посев крови, кала на среды с желчью — желчный бульон или среда Раппопорта, на стерильную дистиллированную воду — метод Клодницкого, на стерильную водопроводную воду — метод Самсонова: предварительные результаты через 4-5 суток, окончательный — через 10 дней). [1][4]
Место лечения — инфекционное отделение больницы.
Режим — бокс, строго постельный до 10 дня нормальной температуры тела. В этот период недопустимо натуживание.
Показана диета № 4 по Певзнеру (калорийная, с повышенным содержанием белка, механически и химически щадящая).
Этиотропная терапия проводится до 10 дня нормальной температуры тела при любой степени тяжести (перекрывается естественный цикл возбудителя). Назначаются препараты выбора — фторхинолоны, цефалоспорины.
Патогенетически осуществляется комплекс мероприятий по восполнению ОЦК, энтеросорбции, повышения регенеративных процессов в кишечнике, а также показана антиоксидантная терапия, насыщение витаминами, восстановление нормальной микрофлоры кишечника.
Проводится постоянный мониторинг больных для исключения осложнений, появление которых требует перевода пациентов в реанимационное отделение.
Выписка осуществляется при нормализации клинического состояния и лабораторных показателей, трёхкратного отрицательного посева кала и мочи, но не ранее 21 дня нормальной температуры тела.
За переболевшими устанавливается диспансерное наблюдение сроком на три месяца с обязательным посевом крови и мочи в конце периода наблюдения. [1] [2]
К методам неспецифической профилактики относятся:
- поддержание на достаточном уровне санитарного состояния источников водоснабжения, очистных сооружений;
- борьба с источниками загрязнения окружающей среды, очистка и обеззараживание сточных вод, выгребных ям;
- соблюдение санитарных норм и правил при сборе, обработке, хранении и приготовлении пищевых продуктов;
- соблюдение людьми правил санитарно-гигиенической культуры;
- своевременное выявление бактерионосителей (особенно среди лиц декретированного контингента, в частности работников сферы питания и обслуживания населения).
В течение трёх месяцев переболевшие из лиц декретированного контингента не допускаются на объекты общепита и водоснабжения.
Специфической профилактикой является вакцинация (полисахаридные вакцины, основанные на очищенном Vi-антигене для лиц с двухлетнего возраста — инъекционно и живая аттенуированная вакцина с 5 лет — орально). [6]
источник
Брюшной тиф представляет собой острую циклическую кишечную антропонозную инфекцию. Она развивается после попадания в организм болезнетворной бактерии Salmonella typhi при помощи алиментарных путей передачи. Это значит, что способ перемещения возбудителя инфекции осуществляется от зараженного организма к восприимчивому иммунитету. Она может попасть внутри через уже зараженную воду, пищу или грязные руки. Именно поэтому важно следить за элементарными правилами личной гигиены.
После заражения человек чувствует лихорадочное состояние, а организм подвергается общей интоксикации. В организме постепенно развивается тифозный статус, появляются розеолезные высыпания на верхних слоях эпидермиса, а также специфическое поражение лимфатической системы в нижних отделах тонкой кишки.
Главный возбудитель брюшного тифа Salmonella typhi представляет собой активную грамотрицательную палочку, которая имеет немного закругленные концы. Она хорошо окрашивается, если задействовать для ее выявления анилиновые красители. После попадания в организм бактерия начинает выработку эндотоксина, который считается патогенным только для людей, процесс протекает без образования спор.
Сальмонелла достаточно устойчива к условиям окружающей среды. Она может находиться в водоемах, где есть пресная вода. Бактерия сохраняет свою жизнедеятельность на протяжении одного месяца, если находится в жидкости. Но если ее поместить в молочную среду, то бактерии начинают активно размножаться и постепенно накапливаться.
Механизм передачи брюшного тифа происходит при помощи приема зараженной пищи или воды. Пациенты, которые столкнулись с этим заболеванием, могут передавать бактерии через системы водоснабжения после похода в туалет. В стуле больного содержится огромное количество болезнетворных микроорганизмов, которые хорошо сохраняются в воде.
Некоторые люди имеют легкую разновидность и степень брюшного тифа, поэтому даже не догадываются о ее существовании. Также ее трудно идентифицировать в обычной жизни. Вследствие этого они остаются носителями очень опасных микроорганизмов на протяжении длительного времени.
Бактерии имеют свойство размножаться в желчном пузыре, протоках и печени. Носитель брюшного тифа Salmonella typhi может не иметь никаких признаков или симптомов, поэтому он не догадывается о своем заболевании и представляет опасность для здоровых людей. Возбудители болезни хорошо сохраняют свою жизнеспособность в сточной воде.
Все чаще люди сталкиваются со следующими разновидностями брюшного тифа:
- Сыпной тиф. Он относится к отдельной группе инфекционных заболеваний, которые в большинстве случаев развиваются после попадания в организм риккетсий. Главные переносчики болезни от больного к здоровому человеку – это платяные, головные или лобковые вши, которые могут распространять педикулез. Существует несколько разновидностей этого заболевания – это эпидемический сыпной тиф риккетсий вида R.mooseri и Rickettsia prowazekii. В роли возбудителей и переносчиков инфекций выступают мыши и вши.
- Возвратный тиф. Этот термин используется для того, чтобы обозначить патогенные спирохеты болезни, когда переносчиками выступают вши и клещи. В таком случае инфекционное заболевание брюшного тифа протекает с чередованием симптомов. Человек может резко почувствовать приступ лихорадки, после чего температура тела приходит в свое нормальное значение.
- Брюшной тиф (дизентерия). Это инфекционная болезнь или кишечный антропоноз, который начинает развиваться после попадания в организм бактерии сальмонеллы. Существует несколько клинических форм этого заболевания – типичная и атипичная.
Также существует несколько стадий брюшного тифа – это легкая, средняя и тяжелая. При любых проявлениях этой болезни необходимо обращаться за квалифицированной медицинской помощью. Также стоит постоянно соблюдать правила личной гигиены, особенно в общественных местах.
В начальной фазе брюшного тифа пациент чувствует отсутствие аппетита, сильные головные боли, слабость, недомогание, лихорадку, диарею и состояние апатии. Если вовремя не принимать никаких мер, то человек может столкнуться с повторным рецидивом брюшного тифа.
Если вовремя не обратиться к врачу, то заболевание может перерасти в более тяжелую форму, что усложнит лечение и выздоровление больного. Несколько столетий назад, еще до внедрения в медицину левомицетина, брюшной тиф становился причиной развития тяжелой степени астении, и приводил к быстрому снижению веса и нарушению питания. В крайне тяжелых формах протекания заболевания у пациентов наблюдалось внутреннее кишечное кровотечение и перфорация толстого кишечника.
В первом случае происходит эрозия кровеносных сосудов в пейеровых бляшках, а также местах, где наблюдается высокое скопление мононуклеарных клеток в стенках кишечника. Пациенты отмечают появление кровяных прожилок в фекалиях. Обильное кровотечение происходит спустя три недели после появления болезни. Основной клинический признак, на который стоит обратить внимание – это быстрое снижение артериального и кровяного давления, а также температуры тела. Это специфические осложнения брюшного тифа, на которые нужно сразу же обратить внимание.
Перфорация кишечника подразумевает под собой развитие патологического процесса в лимфоидной ткани. Постепенно инфекция распространяется на мышечные и серозные слои стенок кишечника, вследствие чего происходит его перфорация. Антимикробные препараты помогают за максимально короткое время справиться с клиническими проявлениями, а также предупреждением осложнений.
Палочка брюшного тифа в некоторых случаях локализуется в любых внутренних органах, где вызывает образование местного гнойного процесса. Эти процессы становятся причиной развития менингита, хондрита, периостита, остеомиелита, артрита, а также пиелонефрита.
К наиболее часто встречающимся осложнениям можно отнести пневмонию, которая образуется после попадания в организм бактериальной инфекции.
Если человек отметил у себя первые симптомы брюшного тифа, то стоит немедленно обратиться за консультацией к инфекционисту. Он внимательно выслушает все жалобы пациента и назначит полное обследование, чтобы определить возбудителя заболевания. Специалист обязательно обратит внимание на историю болезни, а также определит эпидемиологический анамнез. Сюда относится определение контакта с инфицированными больными или выезд в зараженные зоны. Часто врачу может потребоваться дополнительное обследование, после чего он назначит необходимое лечение.
Для определения брюшного тифа потребуется сдать посев и мазки на микрофлору, выполнить ПЦР-диагностику, биохимический анализ и маркеры крови. Важно помнить, что инкубационный период брюшного тифа составляет около двух недель, после чего болезнь начинает развиваться в острой форме. Необходимо вовремя определить заболевание для быстрого выздоровления.
Пути передачи брюшного тифа бывают разнообразными, а маленькие дети часто плохо моют руки после прогулки, поэтому в кишечник может легко попасть инфекция сальмонеллы. Родители смогут заметить первые симптомы очень быстро. Поведение и состояние ребенка изменяются, он становится вялым, снижается физическая активность, а также отношение к любимым игрушкам.
Острая форма брюшного тифа у детей характеризуется появлением высокой температуры, лихорадки, ярко выраженных симптомов интоксикации, а также обнаружением розеолезных высыпаний на коже. Дети, в отличие от взрослых, чаще сталкиваются с негативными последствиями, поэтому важно вовремя обратиться к опытному инфекционисту за квалифицированной помощью.
Дети нуждаются в обязательной госпитализации, где им проведут комплексное лечение и подберут специальную диету. При этом важно соблюдать тщательную гигиену полости рта, а также ухаживать за кожей, чтобы уберечь себя от развития стоматита.
Симптомы брюшного тифа зависят от клинической формы и степени тяжести заболевания. Выделяются типичная и атипичная (абортивная, стертая) формы, различный вид течения заболевания: рецидивирующий, циклический. Признаки брюшного тифа изменяются по мере развития болезни:
- Инкубационный период. Характеризуется общей слабостью, тошнотой, чувством разбитости. Может продолжаться от трех дней до трех недель.
- Повышение температуры. Нарастание температуры идет постепенно, может достигать 40 градусов через неделю после появления первых симптомов болезни у детей.
- Высыпания на животе и груди. Сыпь при брюшном тифе не яркая, округлая, имеет четкие контуры. Появляется после двух недель болезни.
- Интоксикация организма. У больного появляются головокружения, слабость, бредовые состояния, потливость.
- Поражение тонкого кишечника, лимфоузлов. При брюшном тифе врач обращает внимание на синдром Падалки. При простукивании брюшной стенки специалист может отметить, что в правом нижнем отделе изменяется звук. Появляется боль внизу живота.
- Поражение печени, селезенки. Печень увеличивается, у человека начинается желтуха.
Если не производится лечение, при брюшном тифе возможно развитие кишечного кровотечения. Заболевание опасно своими осложнениями: перитонитом, менингитом, холециститом и другими последствиями.
У взрослых симптомы брюшного тифа начинают проявляться еще в инкубационный период. Больные отмечают недомогание, слабость, снижение аппетита, головные и мышечные боли. Температура держится в пределах 37,5-38,5 градусов, повышаясь к вечеру.
Состояние больного ухудшается быстрыми темпами, при брюшном тифе температура может достигать 39,5-40 градусов. Пациенты жалуются на ряд неприятных симптомов:
- бессонницу, отсутствие аппетита;
- жажду, сухость во рту, горечь на языке;
- учащение сердцебиения;
- потливость;
- боли в мышцах и суставах;
- боли в брюшине, вздутие живота;
- заторможенность, потерю сознания.
Сроки появления сыпи при брюшном тифе колеблются от одной недели до двух. Высыпания розоватые, с четкими контурами, чаще всего внизу груди, на боках, вверху живота. Больному элементы сыпи не доставляют неприятных ощущений. Пятна исчезают через 3-5 дней, возможно подсыпание новых элементов, кожа остается слабопигментированной небольшой промежуток времени.
В острый период болезни увеличивается селезенка и печень. Лицо пациента становится бледным, одутловатым. При брюшном тифе отмечается нестабильный стул. Запоры чередуются с поносом. Если развивается осложнение, появляются кровотечения в кишечнике, кровавая диарея.
При тяжелом протекании заболевания специалисты диагностируют у пациентов «тифозный статус», который сопровождается следующими симптомами:
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Брюшной тиф относится к заболеваниям, уровень распространенности которых во многом зависит от социально-экономических условий. Так, в прошлом вспышки этой болезни приходились на период войн, экономического кризиса и других социальных бедствий.
С учетом статистических данных Всемирной Организации Здравоохранения, все страны мира в зависимости от распространенности брюшного тифа условно делятся на несколько групп. В первую группу входит Канада, Бельгия, Швеция и другие страны с высоким уровнем экономического развития. В этих регионах на 100 000 человек приходится не больше 1 ежегодного случая этой инфекции. К последней группе относятся такие страны как Чили, Колумбия, Перу. Ежегодно в этих странах регистрируется более 30 случаев заболевания на 100 000 человек.
На территории Российской Федерации с 2007 года число случаев брюшного тифа значительно уменьшилось. Если с 2003 по 2006 год ежегодное количество пациентов варьировало от 150 до 180, то с 2007 по 2013 год этот показатель не превышал 80 человек. В 2014 году было зарегистрировано 14 больных (13 взрослых и 1 ребенок).
Возбудителем брюшного тифа является Salmonella typhi – подвижная палочка со сложным антигенным строением. Это довольно устойчивая во внешней среде бактерия, которая сохраняется в течение многих месяцев в водоемах, почве, овощах и фруктах, а также в молочных продуктах (в них сальмонеллы могут длительное время размножаться). Бактерии можно убить 96-процентным этиловым спиртом или 3-процентным раствором хлорамина. Основной характеристикой сальмонелл является сложная антигенная структура. Она представлена соматическим и жгутиковым антигеном.
Сальмонеллы продуцируют и выделяют сильный эндотоксин, который и определяет клиническую картину заболевания.
К антигенной структуре сальмонелл относятся:
- О-соматический антиген, представлен липосахаридным, устойчивым к действию высоких температур комплексом;
- Н-жгутиковый антиген, быстро разрушающийся под действием высоких температур.
Бактерии брюшного тифа способны к L-трансформации, то есть могут переходить в хроническую форму. При этом процессе бактерии как бы засыпают, но сохраняют свои патогенные свойства. Через некоторое время, когда иммунные силы человека снижаются, они вновь активируются. Этим объясняется возможность длительного персистирования (нахождения) бактерий в организме.
Брюшной тиф относится к инфекциям с фекально-оральным механизмом передачи, что означает, что проникновение патогенных бактерий в организм происходит преимущественно через рот. Заражение может осуществляться пищевым или водным путем. В почве или воде сальмонеллы сохраняются длительное время, что и делает этот путь заражения наиболее частым. Контактный или бытовой путь заражения встречается исключительно редко, в основном у детей. Это может происходить при непосредственном контакте с источником инфекции (например, ребенок может взять в рот игрушку, которая была заражена сальмонеллами).
Попадая через ротовую полость в организм человека, сальмонеллы далее мигрируют в кишечник. Известно, что внедрение возбудителя происходит в подвздошной кишке, которая является отделом тонкого кишечника. Изначально бактерии начинают паразитировать в скоплениях лимфатической ткани подвздошной кишки. Потом вместе с током лимфы они проникают уже в мезентериальные лимфатические узлы. Здесь они также начинают интенсивно размножаться, а достигнув определенной концентрации, проникают в кровь. Находясь в лимфатических узлах, сальмонеллы не только растут и размножаются в них, но и запускают развитие воспалительного процесса. Период времени с момента попадания бактерий в организм и до их выхода в кровь называется периодом инкубации. После его окончания появляются первые симптомы заболевания. Известно, что для возникновения заболевания необходимо, чтобы в желудочно-кишечный тракт попало не менее 10 миллионов микробных клеток. В кишечном тракте их концентрация может достигнуть одного миллиарда.
Попадая в кровь, сальмонеллы приводят к развитию бактериемии. Бактериемией называется циркуляции в крови (которая в норме стерильна) бактерий. Этот процесс совпадает с появлением первых симптомов брюшного тифа и окончанием периода инкубации. Чем массивнее бактериемия, тем сильнее и выраженнее симптомы заболевания.
Патогенезом называется весь комплекс механизмов, необходимых для развития болезни. При брюшном тифе патогенез реализуется на нескольких этапах.
Этапами патогенеза брюшного тифа являются:
- проникновение сальмонелл в желудочно-кишечный тракт вместе с источником заражения (едой, водой);
- внедрение бактерий в слизистую подвздошной кишки;
- размножение сальмонелл в солитарных фолликулах и пейеровых бляшках, откуда они мигрируют в мезентериальные лимфатические узлы;
- развитие воспаления в мезентериальных лимфатических узлах и увеличение концентрации сальмонелл в них;
- выход бактерий в кровь и развитие бактериемии;
- распространение с током крови бактерий по всем органам и тканям;
- формирование очагов инфекции в селезенке, печени и других органах.
Важным моментом в патогенезе брюшного тифа является бактериемия. Она бывает первичной и вторичной. Первичная бактериемия – это, когда сальмонеллы впервые из лимфатических узлов попадают в кровь. Однако когда бактерии попадают в кровь, они гибнут вследствие ее бактерицидного действия. Погибая, они выделяют эндотоксин, который обладает нейротропным действием. Таким образом, часть бактерий, находящихся в кровеносном русле, постоянно погибает и выделяет эндотоксин. Чтобы продлить циркуляцию сальмонелл, из внутренних органов в кровь вновь начинают мигрировать бактерии. Процесс выхода сальмонелл в кровь уже из внутренних органов называется вторичной бактериемией.
Таким образом, развивается порочный круг – бактерии выходят в кровь, где они погибают и выделяют эндотоксин, а им на смену поступают новые сальмонеллы из внутренних органов и лимфатических узлов. В то же время, эндотоксин, обладая сильнейшим нейротропным эффектом, определяет клиническую картину брюшного тифа.
Эффектами эндотоксина сальмонелл являются:
- нейротоксическое действие с поражением центральной нервной системы и развитием токсической энцефалопатии;
- поражение нервных окончаний и вегетативных ганглий, что приводит к развитию язв на слизистой кишечника;
- кардиотоксическое действие, которое проявляется в дистрофических изменениях сердца, что в конечном итоге приводит к развитию токсического миокардита;
- нарушение тонуса периферических сосудов, приводящее к падению артериального давления и развитию коллапса;
- развитие инфекционно-токсического шока, что сопровождается нарушением водно-электролитного баланса;
- поражение почек и развитие синдрома «шоковая почка».
Все эти эффекты приводят к развитию многочисленных симптомов и обуславливают разнообразную клиническую картину.
Источником сальмонеллы тифа для здорового человека в большинстве случаев является бактерионоситель. Носителем называют того, кто практически оставаясь здоровым, не проявляя никаких признаков болезни выделяет в окружающую среду патогенные бактерии. Выделение может продолжаться от нескольких недель до нескольких десятков лет. Данный феномен может объясняться несколькими причинами. В первую очередь, это может быть бактерионоситель-реконвалесцент, то есть выздоравливающий после перенесенного заболевания человек. В период выздоровления бактерионосительство может быть как кратковременным, так и длительным. Кратковременное носительство наблюдается при дизентерии или при дифтерии (от 3 до 4 месяцев). Что касается брюшного тифа, то в данном случае носительство затягивается до 10 лет.
Отдельной категорией бактерионосительства являются иммунные носители. Это те лица, которые ранее были привиты.
Источником инфекции также могут быть больные с атипичными формами брюшного тифа. В этом случае заболевание протекает без классических симптомов и поэтому не диагностируется вовремя. Люди с такими формами брюшного тифа длительное время лечатся амбулаторно (то есть на дому) и остаются не изолированными от членов семьи. В этом случае, заражение может происходить при употреблении зараженной пищи, воды. Большую опасность представляют собой молочные продукты, так как в них бактерии могут не только длительное время сохраняться, но и размножаться.
Восприимчивость населения к брюшному тифу очень высока. В очагах, где регистрируется вспышка брюшного тифа, могут заболевать до 50 – 60 процентов от общего населения.

К периодам (этапам) заболевания брюшного тифа относятся:
- инкубационный период;
- начальный период;
- период разгара заболевания;
- период угасания основных симптомов;
- период выздоровления.
Инкубационный период – это период с момента проникновения сальмонелл в организм человека до момента, когда появляются первые симптомы. При брюшном тифе период инкубации, как правило, длится от 9 до 14 дней. Максимально он может затягиваться до 25 дней. За это время попавшие в организм сальмонеллы активно размножаются в слизистой подвздошной кишки и лимфатических узлах. В тот момент, когда бактерии выходят в кровь, инкубационный период заканчивается, и появляются первые признаки заболевания.
Длительность этого периода зависит от концентрации изначально попавших в организм микробов и от пути заражения. При пищевом заражении инкубационный период короткий — от 7 до 9 дней, а заболевание отличается высокой тяжестью. Водный путь заражения характеризуется более длительным периодом инкубации.
Период угасания основных симптомов начинается с момента снижения температуры, очищения языка, нормализации стула. Все проявления общей интоксикации – головная боль, слабость, разбитость – уходят. Температура тела начинает снижаться, но все еще не доходит до нормы.
Несмотря на редукцию симптомов, этот период болезни является очень опасным. Именно в этот момент болезнь может заново проявить себя, то есть возможен рецидив брюшного тифа. Поэтому в период угасания основных клинических симптомов пациент продолжает оставаться в стационаре под постоянным наблюдением.
Симптомами брюшного тифа являются:
- лихорадка;
- сыпь;
- кишечное кровотечение;
- поражение внутренних органов.
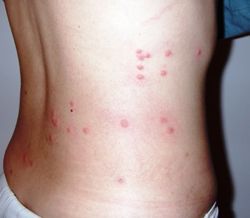
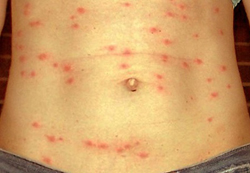
Специфическим проявлением брюшного тифа является сыпь. Она обусловлена нарушением проницаемости кровеносных сосудов и пропитыванием эпидермиса элементами крови. При брюшном тифе сыпь, как правило, розеолезная, а элементом такой сыпи является розеола. Розеола – это округлое красное пятнышко, размером от 1 до 5 миллиметров. Она не шелушится и не создает зуд, а потому не причиняет беспокойства пациенту. Однако, несмотря на это, сам период высыпания сопровождается резким поднятием температуры тела и ухудшением состояния пациента. Сознание пациента еще больше затуманивается, и он становится сонным, вялым, апатичным.
При брюшном тифе сыпь появляется на 8 – 9 день от начала заболевания. Она локализуется на верхних отделах живота и грудной клетки. Иногда элементы сыпи могут выступать над уровнем кожи и приобретать четкие границы. Чаще всего сыпь необильная и держится от 3 до 5 дней. Она может исчезнуть уже через один — два дня, но потом вновь появится. При тяжелом течении заболевания сыпь приобретает петехиально-геморрагический характер. Элементы сыпи в данном случае пропитываются кровью, что говорит о неблагоприятном прогнозе.
В редких случаях характерная для брюшного тифа сыпь может отсутствовать. Отсутствие сыпи на теле пациента не должно исключать диагноз брюшного тифа.
При брюшном тифе из-за специфического поражения сальмонеллами желудочно-кишечного тракта выявляются признаки энтерита. На начальных стадиях отмечается задержка стула, однако уже во время стадии развернутых клинических проявлений присутствует стул энтерического характера (то есть понос). У некоторых же больных остаются запоры.
Живот больного брюшным тифом вздут, при пальпации болезненный. В умеренных и тяжелых случаях развивается парез кишечника, для которого характерно полное отсутствие перистальтизма. При этом газы и кишечное содержимое скапливаются в просвете кишечника, делая живот напряженным и болезненным.
В результате специфического воздействия эндотоксина сальмонелл на нервные окончания в слизистой кишечника развиваются трофические и сосудистые изменения. Они, в свою очередь, приводят к нарушению питания слизистого слоя кишечника и развитию трофических язв. Трофические язвы – это те, которые развиваются вследствие нарушенного питания (трофики) слизистой оболочки. В своем развитии язвы проходят несколько этапов.
Этапами развития язв являются:
- первая неделя – увеличение лимфатических фолликулов слизистой кишечника;
- вторая неделя – некроз (омертвение) увеличенных образований;
- третья неделя – отторжение некротических (омертвевших) масс и формирование на их месте небольших углублений, то есть язв;
- четвертая неделя – стадия чистых язв;
- пятая неделя – стадия заживления язв.
Все эти стадии могут следовать одна за другой без развития последствий для слизистой оболочки кишечного тракта. Однако, при формировании обширных и глубоких язв течение брюшного тифа осложняется кишечным кровотечением. Происходит это вследствие перфорации (прободения) язвы слизистой. В этом случае целостность оболочек кишечника нарушается, а вместе с ними и тех кровеносных сосудов, которые в них заложены. Нарушение целостности кровеносных сосудов приводит к излитию крови в просвет кишечника, что и является причиной кишечного кровотечения.
Кишечное кровотечение при брюшном тифе, как правило, встречается на 3 – 4 недели от начала заболевания. Неотъемлемым симптомом перфорации кишечной язвы является боль. Пациент предъявляет жалобы на внезапно появившуюся боль острого характера.
Часто боли локализуются внизу животу справа, но могут быть и разлитыми. Болевой синдром сопровождается выраженным напряжением мышц живота, учащенным дыханием и падением артериального давления. Симптомы перфорации язвы ярко выражены при умеренных формах брюшного тифа. Объясняется это тем, что сознание пациента в этом случае не сильно затуманено, и болевая чувствительность сохраняется. Если же кишечное кровотечение начинается на фоне высокой температуры и затуманенного сознания пациента, то клиника его очень стертая.
При осмотре выявляется выраженное защитное напряжение мышц живота. Живот плотный болезненный, движения брюшной стенки во время акта дыхания еле заметны или вовсе отсутствуют. Появляются признаки раздражения брюшины, такие как симптом Щеткина-Блюмберга.
После того как бактерии брюшного тифа выходят в кровь, они разносятся с током крови по всему организму к различным органам и системам. Так, вместе с током крови они попадают в печень, селезенку, почки, сердце.
Поражение сердца
Эндотоксин сальмонелл приводит к дистрофическим изменениям в сердце с развитием токсического миокардита. Термин «миокардит» означает, что воспалительным процессом охвачен мышечный слой сердца. Это приводит к тому, что сердце перестает выполнять свои основные функции. В норме основной функцией сердца является «функция насоса», которая обеспечивает кровоснабжение по всему организму. Из-за поражения мышечного слоя сердце перестает эффективно сокращаться и качать кровь. Сокращения становятся слабыми, глухими, что объясняет брадикардию (редкие сердечные сокращения), артериальную гипотонию (снижение артериального давления). При обследовании пациента сердечные тоны глухие, слабые, артериальное давление низкое, пульс в пределах 50 ударов в минуту.
Следствием поражения сердца, является гипоксия или же кислородное голодание, нарушение водно-электролитного баланса, гиповолемия (уменьшение объема циркулирующей крови).
Поражение почек и легких
На фоне гиповолемии развивается синдром «шоковой почки» и «шокового легкого». Шоковая почка – это состояние, при котором нарушаются все функции почки — фильтрация, секреция и выделения. Диурез (суточный объем мочи) при этом осложнении резко снижается, вплоть до анурии. Вследствие нарушенной выделительной функции в организме начинают накапливаться продукты обмена – креатинин, мочевина. Это еще больше отягощает течение заболевания и обуславливает развитие инфекционно-токсического шока. Лечение шоковой почки должно быть экстренным и включать меры по восстановлению диуреза, выведению токсических продуктов обмена.
Еще одним следствием гиповолемии является шоковое легкое. При этом синдроме в альвеолах легких скапливается большое количество жидкости. Таким образом, легкие заполняются не воздухом, а водой, что лежит в основе отека легких. Пациенту становится трудно дышать, нарастает одышка.
Брюшной тиф часто путают с сыпным тифом, что является неверным. Сыпной тиф – это острое инфекционное заболевание, которое вызывается бактериями рода риккетсий. В отличие от брюшного тифа это заболевание не относится к кишечным инфекциям. Для сыпного тифа характерно преимущественное поражение нервной и сердечно-сосудистой системы. Передается данная инфекция, в основном через, вшей, чаще всего платяных и реже головных. Заражение происходит через укусы этих насекомых. Сами же вши заражаются от больных людей. Таким образом, платяные вши являются переносчиками заразы.
После того как вошь укусила больного человека, она может прожить от 30 до 45 дней. Укус вши является очень болезненным, из-за чего человек начинает болезненно расчесывать место укуса. Расчесывая укус, он втирает фекалии вши в кожу, посредством чего и происходит заражение. Далее риккетсии проникают в кровоток и разносятся кровью по всему организму. Мишенью для риккетсий являются эндотелиальные клетки, то есть структурные элементы сосудистой стенки. Развиваясь внутри сосудистой стенки, риккетсии разрушают ее, что приводит к деструкции кровеносных сосудов. Для сыпного тифа характерен феномен васкулита, то есть поражение эндотелиальной стенки сосудов. Это и обуславливает развитие в клинической картине заболевания таких симптомов как кровоизлияния в кожные покровы и в слизистые, увеличение селезенки, снижение артериального давления.
Еще одной отличительной особенностью сыпного тифа является поражение нервной системы. Сознание пациента спутанное, иногда могут развиваться признаки менингизма. Крайне тяжелым проявлением сыпного тифа является тифозный статус. Во время него у пациента отмечается психомоторное возбуждение, расстройства памяти, прогрессирует бессонница. Если же пациент засыпает, то ему сняться кошмарные сновидения. Иногда может развиваться бред, галлюцинации и другие психотические симптомы.
В эту категорию входят те последствия, которые характерны только для брюшного тифа. Наибольшим значением среди специфических последствий этого заболевания обладает инфекционно-токсический шок. Развивается такое состояние в разгар заболевания по причине массового поступления в кровь токсинов, которые выделяют брюшнотифозные бактерии. Эти токсины провоцируют спазм сосудов, в результате чего циркуляция крови нарушается.
Также токсины способствуют усиленному выбросу в кровь адреналина и других гормонов, которые усиливают сосудистый спазм. Кровь перестает выполнять свою транспортную функцию, что приводит к ишемии тканей (недостаточному кровоснабжению тканей) и к метаболическому ацидозу (повышенному содержанию в крови кислых продуктов). Все это становится причиной дегенеративных (разрушительных) изменений органов и тканей, отеков и других патологических состояний, которые могут привести к летальному исходу. Начинается инфекционно-токсический шок с увеличения температуры тела и развивается в несколько этапов.
Этапами инфекционно-токсического шока являются:
- Ранний. Сознание пациента сохраняется ясным, может наблюдаться тревога, двигательное беспокойство, отек лица и верхней половины туловища. Дыхание при этом учащенное, артериальное давление волнообразно повышается и снижается. У детей ранний этап обычно сопровождается рвотой, поносом, болями в животе (в верхней части).
- Выраженный. Тревожность и общее возбуждение первого этапа сменяется апатичным состоянием, двигательной заторможенностью. Кожные покровы пациента становятся бледными, холодными и влажными. Со временем возможно появление на коже кровоизлияний. Конечности приобретают синеватый оттенок. Температура и артериальное давление снижается, дыхание и пульс становятся слабыми. Резко уменьшается объем мочи. В этот период развиваются различные патологии со стороны почек, дыхательной системы.
- Декомпенсированный. Артериальное давление и температура тела продолжают падать. Пациента мучают судороги, возможна потеря сознания или кома. Кожа приобретает выраженный синий оттенок. Мочеиспускание отсутствует. Начинают проявляться симптомы дисфункции со стороны всех органов.
В эту группу входят заболевания, которые могут выступать в роли последствий не только брюшного тифа, но и других болезней. Брюшнотифозные бактерии кроме кишечника могут поражать и другие органы, провоцируя воспалительные процессы. Ситуация усложняется, когда к первичному воспалению присоединяется вторичная бактериальная инфекция.
К неспецифическим последствиям брюшного тифа относятся:
- со стороны дыхательной системы – пневмония (воспаление легочной ткани);
- со стороны сосудов – тромбофлебит (воспаление вен);
- со стороны сердца – миокардит (воспаление сердечной мышцы);
- со стороны почек – пиелит (воспаление в почечной лоханке), пиелонефрит (воспаление почечной ткани);
- со стороны нервной системы – периферический неврит (воспаление нервов), менингоэнцефалит (воспаление головного мозга и, в некоторых случаях, спинного мозга с последующим параличом);
- со стороны опорно-двигательного аппарата – артрит (воспаление суставов), хондрит (воспаление хрящевой ткани), периостит (воспаление надкостницы);
- со стороны мочеполовых органов – цистит (воспаление мочевого пузыря), простатит (воспаление простаты).
Основными симптомами, наличие которых вызывает подозрение на брюшной тиф, являются:
- сухость и бледность кожных покровов;
- повышенная температура;
- изменения языка – его увеличение, сухость и покрытие по центру налетом;
- появление красноватой сыпи на теле;
- диспепсические расстройства;
- проявления интоксикационного синдрома.
Когда у пациента наблюдаются подобные симптомы в течение 5 – 6 дней, необходимо сдать лабораторные анализы на брюшной тиф и пройти ряд диагностических исследований, посредством которых выявляется возбудитель заболевания.
Анализы на брюшной тиф назначаются как с целью выявления возбудителя болезни, так и для определения степени тяжести заболевания и контроля эффективности лечения.
К анализам, которые назначаются при диагностике брюшного тифа, относятся:
- общеклинические анализы;
- бактериологические анализы (посевы);
- серологические анализы.
Результаты общеклинических анализов указывают на присутствие воспалительного процесса в организме, на степень дегидратации и состояние организма больного в целом.
Бактериологические исследования помогают обнаружить самого возбудителя брюшного тифа в биологических жидкостях организма. К серологическим исследованиям прибегают с целью определения в организме человека антигенов возбудителя брюшного тифа. Серологические анализы особенно важны при диагностике бактерионосительства.
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Общеклинические анализы при брюшном тифе
Общеклинические анализы при брюшном тифе назначаются с момента обращения больного к врачу. Изменения в анализах не являются специфическими для данного заболевания, однако они помогают определить состояние организма больного в целом. Основными анализами являются гемограмма и общий анализ мочи.
Возможными изменениями клинического анализа крови при брюшном тифе являются:
- умеренное повышение лейкоцитов (белых клеток крови);
- лейкопения (уменьшение числа лейкоцитов);
- отсутствие эозинофилов (подвида лейкоцитов);
- умеренное повышение числа лимфоцитов (подвида безъядерных лейкоцитов);
- умеренное ускорение оседания эритроцитов.
Число лейкоцитов может быть повышенным только в первые дни заболевания. На протяжении последующей недели болезни их уровень резко падает. Лейкопения сохраняется на весь период выраженной клинической картины брюшного тифа.
Возможными изменениями в общем анализе мочи при брюшном тифе являются:
- присутствие белка;
- высокий уровень эритроцитов (красных клеток крови);
- высокий уровень цилиндров.
Ранняя специфическая диагностика брюшного тифа начинается с бактериологических исследований на основе посевов. В качестве материала для посева выступают различные биологические жидкости организма.
К биологическим жидкостям, которые используют для посева при брюшном тифе, относятся:
- кровь;
- моча;
- каловые массы;
- содержимое двенадцатиперстной кишки (желчь);
- грудное молоко.
Возбудителя брюшного тифа можно также обнаружить при бактериологическом исследовании розеол и костного мозга.
Для постановки диагноза забор биологических жидкостей должен проводиться до начала этиотропной терапии.
Посев крови
При ранней диагностике брюшного тифа чаще всего прибегают к посеву крови, в которой возбудитель легко обнаруживается даже в период инкубации. Лучше всего выполнять забор крови в период повышения температуры тела. В случае начала антибактериальной терапии кровь берется непосредственно перед тем как вводится следующая доза препарата. До 20 миллилитров крови засеваются на специальные жидкие питательные среды. Наиболее часто используемой средой для посева крови при брюшном тифе является среда Раппопорта, состоящая из бульона на основе желчи с добавлением глюкозы и специального красителя. Питательную среду с кровью помещают на 10 дней в инкубатор с температурой в 37 градусов Цельсия. Лаборанты проверяют посевы каждый день на наличие признаков роста бактериальных колоний – помутнение жидкости, изменение ее окраски. Если по окончании десяти дней рост отсутствует, результат анализа отрицательный. Если обнаруживаются признаки роста колоний, производят высевы на плотные среды в чашках Петри. Новые посевы вновь инкубируют при 37 градусах Цельсия в течение суток. В итоге на поверхности плотной среды разрастаются бактериальные колонии, которые подлежат идентификации при помощи ряда биохимических тестов. Параллельно с этим определяется также чувствительность бактерий к различным антибактериальным препаратам. Окончательные результаты гемокультуры получают через четверо суток.
Посев мочи
Исследование мочи на выявление возбудителя брюшного тифа можно проводить на протяжении всего периода болезни. Учитывая тот факт, что возбудитель выделяется с мочой непостоянно и кратковременно, посевы мочи следует повторять каждые 5 – 7 дней. Собранная моча должна быть доставлена в лабораторию для засева не позже двух часов с момента забора. Чем дольше хранится материал, тем больше шансов отмирания возбудителя или роста других бактерий. Урокультура получается тем же путем засева и инкубации, как и гемокультура.
Посев каловых масс
Посевы каловых масс для диагностики брюшного тифа выполняют, начиная со второй недели болезни. Забор испражнений производится при помощи стерильного шпателя, проволочной петли или ложечки. Для перевозки материала используется стерильный контейнер. В лаборатории готовится копрокультура путем посева кала на плотные питательные среды и инкубации при 37 градусах Цельсия в течение 18 – 24 часов.
Серологические анализы при диагностике брюшного тифа выявляют в крови больного особые антигены и антитела. Существует несколько основных антигенов, которые обнаруживаются при исследовании крови пациента.
Основными антигенами, которые обнаруживаются в крови больного при брюшном тифе, являются:
- О-антиген;
- Н-антиген;
- Vi-антиген.
О-антигены и Vi-антигены представлены частицами оболочек возбудителя, а Н-антигены являются структурными элементами жгутиков.
В качестве антител выступают особые белки, которые вырабатываются иммунной системой человека для нейтрализации антигенов возбудителя. Высокие уровни антител указывают на формирование стойкого иммунитета к возбудителю, что наблюдается в период выздоровления либо при бактерионосительстве. Антигены и антитела определяются в крови больного с помощью особых серологических реакций.
К реакциям серологического обследования на брюшной тиф относятся:
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Серологическую диагностику брюшного тифа проводят не раньше второй недели болезни.
Реакцией Видаля называется реакция прямой агглютинации (склеивания), которая позволяет определить присутствие О-антигена в сыворотке больного. Данная реакция широко применяется при диагностике брюшного тифа, однако она не является специфической, давая ложноположительные результаты за счет распознавания других видов сальмонелл. Для реакции Видаля необходимо 2 – 3 миллилитра венозной крови – обычно из локтевой вены. Кровь оставляют на некоторое время в пробирке до ее полного свертывания. Стерильным шприцем отсасывается образовавшаяся на поверхности сыворотка и помещается в другую пробирку. Реакция агглютинации состоит в поэтапном разведении сыворотки больного до соотношения 1 к 800 и добавлении специального диагностикума (антитела к искомым антигенам).
Этапами реакции Видаля являются:
- наполнение ряда пробирок по 1 миллилитру физиологического раствора;
- добавление 1 миллилитра сыворотки в первую пробирку и получение разведения 1 к 50;
- отсос пипеткой из первой пробирки 1 миллилитра и добавление его во вторую пробирку – получается разведение 1 к 100;
- повтор манипуляций до получения растворов в соотношении 1 к 800;
- добавление специального диагностикума в каждую пробирку;
- двухчасовая инкубация при 37 градусов Цельсия;
- последующее содержание пробирок при комнатной температуре в течение суток.
Реакция агглютинации проявляется в виде образования небольшого осадка на дне пробирки. Реакция Видаля является положительной, если агглютинация присутствует в пробирке с разведением 1 к 200 и более. Положительный результат может указывать не только на присутствие болезни, но и на возможное носительство. Для дифференциации этих состояний реакция повторяется через 5 – 6 дней. Если агглютинация появляется в пробирках с высокими титрами антител, это указывает на наличие болезни. У бактерионосителей титры антител не меняются при повторных исследованиях.
Реакция непрямой гемагглютинации
Реакция непрямой гемагглютинации является более специфической и чувствительной для диагностики брюшного тифа. С ее помощью определяются все три основных антигена возбудителя. В качестве диагностикума выступают эритроциты, сенсибилизированные к антигенам сальмонеллы. Методика выполнения реакции схожа с техникой реакции Видаля, однако разведения начинаются с 1 к 10. Гемагглютинация проявляется в виде образования осадка красного цвета на дне пробирки, похожего на перевернутый зонтик. Положительной считается реакция, при которой осадок образовался в пробирке с разведением 1 к 40 и более. При последующих анализах через 5 и 10 дней титры антител увеличиваются в 2 – 3 раза, особенно О-антител. Повышение титра Vi- и Н-антител наблюдается у больных в период выздоровления. Их уровень также может быть высок у носителей.
Реакции флюоресцирующих антител
С первых дней болезни возбудителя можно опознать при помощи реакций флюоресцирующих антител. Эти реакции заключаются в обнаружении антигенов возбудителя при помощи антител, отмеченных флюоресцирующими веществами. В биологический диагностический материал (кровь, кал, моча) добавляют «маркированные» антитела и изучают его при помощи специальных микроскопов. Когда антитело связывается с антигеном возбудителя, в микроскопе видно свечение. Предварительные результаты реакций готовы в течение одного часа, а окончательные – через 10 – 20 часов. Реакции флюоресцирующих антител достаточно специфичны и высокочувствительны, однако используются редко в диагностике брюшного тифа.
источник