Что такое брюшной тиф? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. А., инфекциониста со стажем в 11 лет.
Брюшной тиф (Typhys abdominalis typhoid fever) — инфекционная патология острого характера, вызываемая бактерией Salmonella typhy, которая поражает эндотелиальную выстилку сосудов и лимфоидные формирования тонкого кишечника. Клинически характеризуется специфическим синдромом общей инфекционной интоксикации, синдромом поражения желудочно-кишечного тракта (энтерит), розеолёзной экзантемой (сыпью), увеличением печени, селезёнки и внутрибрюшных лимфоузлов, а также бронхитом.
Термин «Typhy» (от греч. τῦφος) означает дым, туман.
Данные бактерии являются грамм-отрицательными палочками, не образующими спор. В своей структуре содержат от 8 до 14 жгутиков, мобильны, произрастают на простых питательных средах с примесью желчи.
Их антигенная структура весьма непростая. Она состоит из:
- О-антигена (лежит на поверхности микроорганизма, представляет липидно-полисахаридный комплекс, термолабильный, кипячение около двух часов не приводит к деструкции; отвечает за видовую специфичность — серогруппы);
- Н-антигена (жгутиковый, термолабильный);
- Vi-антигена (включен в О-антиген, термолабилен, является антигеном вирулентности, который способствует к заражению организма);
- К-антигена (белково-полисахаридные комплексы, отвечающие за способность бактерий к внедрению в макрофаги и дальнейшему размножению в них).
Способны к L-трансформации — частичному или полному исчезновения клеточной стенки, в результате чего бактерия обретает способность переносить неблагоприятные для себя условия.
Устойчивы во внешней среде, на белье сохраняются до 80 суток, в испражнениях — до 30 суток, в туалетах — до 50 суток, в воде водопроводов (без достаточного хлорирования) — до 4 месяцев, в почве — до 9 месяцев, в молоке — до 3 месяцев, в овощах — до 10 суток. В воде при нагревании до 50°С живут 1 час, до 60°С — 30 минут, в кипячённой воде погибают мгновенно. При замораживании живут до 60 суток, в 0,4% хлорной извести и современных дезинфектантах сохраняют жизнеспособность до 10 минут. [1] [2] [5]
Антропоноз. Убиквитарная (повсеместная) инфекция, но преимущественно распространённая в тёплых странах. Ежегодная заболеваемость брюшным тифом составляет более 20 млн человек, из которых погибает до 200 тысяч заболевших.
Первоисточник инфекции — люди (больные и носители). Ненамеренным источником брюшнотифозной бактерии иногда становятся улитки, устрицы, инфицирующиеся в контаминированной (загрязнённой вирусом) воде.
Механизм передачи — фекально-оральный (водный, пищевой, контактно-бытовой пути).
Индекс восприимчивости организма (его способность реагировать на внедрение возбудителя развитием заболевания или носительства) составляет 40-50%.
Сезонность летне-осенняя (в жарких странах круглогодично).
Иммунитет типоспецифичный, продолжительный, однако не исключается вторичное заболевание через длительное время. [2] [4]
Инкубационный период длится от 7 до 25 дней. Заболевание начинается постепенно, при этом лихорадка имеет постоянный характер.
- специфической общей инфекционной интоксикации;
- розеолёзной экзантемы — ведущий синдром;
- синдром поражения желудочно-кишечного тракта (воспаления тонкой кишки (энтерита) или запора — парез кишечника);
- увеличения печени и селезёнки (гепатолиенальный синдром);
- воспаления лимфоузлов брыжейки кишечника (мезаденита);
- брюшнотифозного бронхита.
Преимущественно заболевание начинается с медленно нарастающей квёлости, малоподвижности, головной боли нечёткой локализации, появляется озноб, скачок температуры тела до 39-40°С, снижение аппетита, инверсия сна (бессонница ночью и сонливость днём). Через пару дней присоединяется кашель, метеоризм, урчание в животе, диарея (впоследствии сменяющаяся запором), появляются кошмарные сновидения.
Объективные данные выявляют оглушенность, больные мало двигаются, лежат в прострации с закрытыми глазами, на вопросы дают малоинформативные ответы после некоторого раздумья. Лицо больного бледное, покровные ткани суховатые и горячие на ощупь. На 7-8 день от начала заболевания появляется розеолёзная сыпь в виде единичных элементов, отграниченных от здоровых покровов и несколько выступающих над ней, исчезают при нажатии, после себя оставляет пигментацию, иногда происходит пропитывание кровью, редко возникают новые подсыпания. Локализация сыпи — на животе, внизу груди.
Достаточно редким является окрашивание ладоней и стоп в желтый цвет — эндогенная каротиновая гиперхромия (симптом Филипповича).
Иногда увеличиваются и делаются болезненными заднешейные и подмышечные лимфоузлы.
Со стороны сердечно-сосудистых органов намечается брадикардия, снижение артериального давления, общее аускультативное ослабление сердечных тонов.
При аускультации лёгких выслушиваются суховатые хрипы рассеянной локализации, при переходе в пневмонию хрипы становятся влажными.
Во время осмотра живота отмечается его вздутие, глубокое урчание, и восприимчивость к пальпации слепой кишки, возможно возникновение симптома Падалки — укорочение перкуторного звука в правой подвздошной зоне, обусловленное воспалением внутрибрюшных лимфоузлов. С 3-5 дня отмечается увеличение селезёнки, а к концу первой недели — и печени. Появляется симптом Штернберга — лёгкая болезненность при надавливании живота по оси брыжейки в результате воспаления в брыжеечных лимфоузлах. Наблюдается отсутствие стула (обстипация) или умеренный энтерит.
При фарингоскопии виден язык с трещинами, без влаги, со следами зубов, закрытый толстым бурым или грязно-коричневым налётом (фулигинозный язык), но с чистыми краями и кончиком. Ротоглотка умеренно красная.
В последнее десятилетие приобретают значение достаточно видоизмененные формы заболевания, зачастую включающие лишь значительное повышение температуры тела без явных кишечных расстройств и сыпи, с отсутствием выраженной интоксикации, что нередко ставит в тупик даже опытных докторов.
Необходимо дифференцировать брюшной тиф, отличительным симптомом которого является длительная высокая лихорадка при отсутствии органных поражений, с другими заболеваниями:
- гнойно-воспалительные заболевания почек (дискомфорт и боли в поясничной области, положительный симптом Пастернацкого, нарушения мочеиспускания, изменения в общих анализах мочи);
- острые респираторные заболевания (при брюшном тифе нет синдрома поражения верхних дыхательных путей, а при ОРЗ нет мезаденита);
- пневмония;
- малярия (пароксизмы (резкое увеличение) температуры, повышенное потоотделение, колебания температуры более 1°С);
- ку-лихорадка (острое начало, гиперемия лица (приток крови), острая потливость);
- лептоспироз (внезапное начало, боли в мышцах икр, лицо и шея красные, желтуха, нейтрофильный лейкоцитоз);
- бруцеллёз (неплохое самочувствие при высокой температуре, резкая потливость, нет вздутия живота, специфические симптомы). [1]
Заражающая доза — от 10 млн до 1 млрд микробов (находится только лишь в 0,001-0,01 г фекалий больного). Входные ворота — рот. Далее микроорганизмы переходят в желудок (часть их гибнет), затем в тонкий кишечник и его слизистую оболочку, где захватываются макрофагами, в которых тифозные бациллы не только не погибают, но живут и даже множатся.
После этого сальмонеллы мигрируют в лимфоидные органы тонкого кишечника (одиночные лимфатические узлы и бляшки Пейера), а оттуда в умеренном количестве попадают в кровь.
Начинается развитие бактерий в брыжеечных и забрюшинных лимфоузлах, а после посредством грудного протока происходит высвобождение их в системный кровоток — начинается бактериемия (часть их гибнет с высвобождением эндотоксина), вызывая интоксикацию: происходит токсинный удар по нервным центрам с преобладжанием процессов торможения (status typhosus).
Угнетение диэнцефальных структур ведёт к инверсии сна, нарушению аппетита, нарушению вегетативной функции. Эндотоксин воздействует и на чувствительные нервные волокна, что ведёт к питательным нарушениям кожи, нарушению кровоснабжения в слизистой оболочке и лимфоидных структур — механизм возникновения язв тонкого кишечника. Наблюдается токсическое поражение миокарда, возможно возникновение инфекционно-токсического шока. Нарушается тонус периферических сосудов, выход части плазмы в экстравазальное пространство, что ведёт к развитию гиповолемии и циркуляторному коллапсу. В процессе заболевания возбудитель повторно попадает в кишечник с желчью. Происходит патологический процесс в красном костном мозге (нарушение кроветворения).
Значительная роль в патогенезе болезни принадлежит и самостоятельной роли микроорганизма: при бактериемии паренхиматозные органы нашпиговываются болезнетворными агентами, где попадают в захват элементами мононуклеарно-фагоцитарной системы и из-за несостоятельности работы последних образуют гнойные очаговые поражения (менингиты, остеомиелиты, пневмонии и другое). Также при жизни бактерии выделяют энтеротоксин, приводящий к диарее.
В дальнейшем при борьбе организма и микроба начинается освобождение человеческого тела от сальмонелл посредством органов выделения (преимущественно в печени): большая часть их погибает, а некоторые поступают с желчью в просвет кишечника и выделяются в окружающую среду, а оставшиеся снова проникают в лимфоидные образования кишечника. Отдача брюшнотифозной бактерии идёт различными путями с различными секретами организма (кал, моча, пот, материнским молоком).
Приблизительно на пятый день заболевания появляются антитела IgM к возбудителю, а к концу второй недели специфические антитела Ig G. Под влиянием иммунных факторов может происходит L-трансформация бактерий, приводящая к длительному неинфекционному процессу (для иммунитета) и возникновению рецидивов.
Периоды патологических изменений в тонком кишечнике:
- первая неделя — набухание групповых лимфатических фолликулов;
- вторая неделя — их некроз;
- третья неделя — отторжение некротических масс и образование язв;
- третья-четвёртая неделя — период чистых язв;
- пятая-шестая неделя — заживление язв.
В любой период может развиться кровотечение и перфорация язв. [2] [3] [6]
По клинической форме заболевание делится на:
— атипичная форма — подразделяется на абортивную (быстрое обратное развитие) и стёртую (все признаки выражены слабо);
— первичное (при длительной персистенции возбудителя в гранулёмах);
— вторичное (возникает при проникновении возбудителя в патологически измененные органы — желчный пузырь, костный мозг — на любом этапе инфекционного процесса). [5]
Факторами риска развития осложнений являются:
- тяжёлое течение при отсутствии улучшения в течении 3-4 суток;
- поздняя госпитализация;
- микст-инфекция;
- комбинированные поражения;
- появление лейкоцитоза.
К осложнениям заболевания относятся:
- перфорация кишечника — сопросвождается болями в животе, симптомами раздражения брюшины, например симптом Щёткина-Блюмберга, повышением частоты дыхательных движений, напряжением мышц брюшной стенки и способно привести к перитониту;
Важно: при брюшном тифе исключаются любые явные болевые ощущения в животе, поэтому их появление у больного тифопаратифозными заболеваниями расценивается как риск осложнения и требует внимания и возможного перевода в профильное отделение.
- кишечное кровотечение — происходит снижение температуры тела, прояснение сознания, временное улучшение самочувствия, затем больной бледнеет, заостряются черты лица, он покрывается холодным липким потом, снижается артериальное давление, увеличивается пульс;
- инфекционно-токсический шок — снижается температура тела и артериальное давление, возникает состояние прострации, бледность с сероватым оттенком;
- пневмония, миокардит, холецистохолангит, тромбофлебит, менингит, паротит, артриты, пиелонефрит;
- инфекционный психоз. [3][5]
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, так как поражается красный костный мозг, анэозинофилия, нейтропения, относительная лимфопения, тромбоцитопения, анемия, СОЭ в норме);
- общеклинический анализ мочи (показатели острой токсической почки);
- биохимический анализ крови (повышение АЛТ, АСТ, нарушения электролитного баланса);
- копрограмма (нарушение переваривания, жир, крахмал);
- серологическая диагностика (РНГА, в том числе с Унитиолом, РПГА, ИФА различных классов);
- бактериологический метод (посев крови, кала на среды с желчью — желчный бульон или среда Раппопорта, на стерильную дистиллированную воду — метод Клодницкого, на стерильную водопроводную воду — метод Самсонова: предварительные результаты через 4-5 суток, окончательный — через 10 дней). [1][4]
Место лечения — инфекционное отделение больницы.
Режим — бокс, строго постельный до 10 дня нормальной температуры тела. В этот период недопустимо натуживание.
Показана диета № 4 по Певзнеру (калорийная, с повышенным содержанием белка, механически и химически щадящая).
Этиотропная терапия проводится до 10 дня нормальной температуры тела при любой степени тяжести (перекрывается естественный цикл возбудителя). Назначаются препараты выбора — фторхинолоны, цефалоспорины.
Патогенетически осуществляется комплекс мероприятий по восполнению ОЦК, энтеросорбции, повышения регенеративных процессов в кишечнике, а также показана антиоксидантная терапия, насыщение витаминами, восстановление нормальной микрофлоры кишечника.
Проводится постоянный мониторинг больных для исключения осложнений, появление которых требует перевода пациентов в реанимационное отделение.
Выписка осуществляется при нормализации клинического состояния и лабораторных показателей, трёхкратного отрицательного посева кала и мочи, но не ранее 21 дня нормальной температуры тела.
За переболевшими устанавливается диспансерное наблюдение сроком на три месяца с обязательным посевом крови и мочи в конце периода наблюдения. [1] [2]
К методам неспецифической профилактики относятся:
- поддержание на достаточном уровне санитарного состояния источников водоснабжения, очистных сооружений;
- борьба с источниками загрязнения окружающей среды, очистка и обеззараживание сточных вод, выгребных ям;
- соблюдение санитарных норм и правил при сборе, обработке, хранении и приготовлении пищевых продуктов;
- соблюдение людьми правил санитарно-гигиенической культуры;
- своевременное выявление бактерионосителей (особенно среди лиц декретированного контингента, в частности работников сферы питания и обслуживания населения).
В течение трёх месяцев переболевшие из лиц декретированного контингента не допускаются на объекты общепита и водоснабжения.
Специфической профилактикой является вакцинация (полисахаридные вакцины, основанные на очищенном Vi-антигене для лиц с двухлетнего возраста — инъекционно и живая аттенуированная вакцина с 5 лет — орально). [6]
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Брюшной тиф — острая антропонозная инфекционная болезнь с фекально-оральным механизмом передачи, характеризующаяся циклическим течением, интоксикацией, бактериемией и язвенным поражением лимфатического аппарата тонкой кишки.
Брюшной тиф является системным заболеванием, обусловленным S. typhi. Симптомы включают высокую лихорадку, прострацию, абдоминальную боль и розовую сыпь. Диагностика основана на клинике заболевания и подтверждается культуральным исследованием. Лечение роводится цефтриаксоном и ципрофлоксацином.
Брюшной тиф относят к группе кишечных инфекций и типичным антропонозам. Источник инфекции — только человек — больной или бактериовыделитель, из организма которого возбудители выделяются во внешнюю среду, в основном с испражнениями, реже — с мочой. С испражнениями возбудитель выделяется с первых дней болезни, но массивное выделение начинается после седьмого дня, достигает максимума в разгар болезни и уменьшается в период реконвалесценции. Бактериовыделение в большинстве случаев продолжается не более 3 мес (острое бактериовыделение), но у 3-5% формируется хроническое кишечное или реже — мочевое бактериовыделение. Наиболее опасны в эпидемиологическом отношении мочевые носители в связи с массивностью бактериовыделения.
Для брюшного тифа характерен фекально-оральный механизм передачи возбудителя, который может осуществляться водным, пищевым и контактно-бытовым путём. Передача возбудителя через воду, преобладавшая в прошлом, играет существенную роль и в настоящее время. Водные эпидемии нарастают бурно, но быстро завершаются, когда прекращают пользоваться заражённым источником воды. Если эпидемии связаны с употреблением воды из загрязнённого колодца, заболевания носят обычно очаговый характер.
Спорадические заболевания в настоящее время нередко обусловлены употреблением воды из открытых водоёмов и технической воды, используемой на различных промышленных предприятиях. Возможны вспышки, связанные с употреблением пищевых продуктов, в которых брюшнотифозные бактерии могут длительно сохраняться и размножаться (молоко). Заражение может происходить также контактно-бытовым путём, при котором факторами передачи становятся окружающие предметы. Восприимчивость значительная.
Индекс контагиозности составляет 0,4. Наиболее часто заболевают люди в возрасте от 15 до 40 лет.
После перенесённого заболевания вырабатывается стойкий, обычно пожизненный иммунитет, однако в последние годы в связи с антибиотикотерапией больных и её иммунодепрессивным действием, по-видимому, напряжённость и длительность приобретённого иммунитета стали меньше, вследствие чего увеличилась частота повторных заболеваний брюшным тифом.
Для брюшного тифа при эпидемическом распространении характерна летне-осенняя сезонность.

Около 400-500 случаев брюшного тифа выявляется в США ежегодно. Тифоидные бациллы выделяются с калом бессимптомных носителей и людей, имеющих активные случаи заболевания. Неадекватная гигиена после дефекации может распространить S. typhi на системы общественного пище- и водоснабжения. В эндемичных регионах, где санитарные меры обычно являются неадекватными, S. typhi передается в большей степени с водой, нежели с пищей. В развитых странах основной путь передачи — пищевой, при этом микроорганизмы попадают в пищу во время ее приготовления от здоровых носителей. Мухи могут переносить возбудителя с фекалий на еду. Иногда брюшной тиф передается прямым путем (фекально-оральный путь). Это может произойти у детей во время игр и у взрослых во время секса. Изредка больничный персонал, не соблюдающий адекватных мер предосторожности, получает заболевания во время смены грязного постельного белья.
Возбудитель попадает в организм человека через желудочно-кишечный тракт. Далее он проникает в кровь через систему лимфатических каналов. При острых случаях заболевания могут возникнуть изъязвление, кровотечение и кишечная перфорация.
Около 3 % нелеченных пациентов становятся хроническими носителями. Микроорганизм находится в их желчном пузыре и выделяется с калом в течение более чем 1 года. Некоторые носители не имеют анамнеза клинического заболевания. Большинство из установленных 2000 носителей в США являются пожилыми женщинами, имеющими хроническую билиарную патологию. Обструктивная уропатия, связанная с шистосомозом, может стать предрасполагающим фактором у определенных пациентов с брюшным тифом к тому, что они станут мочевыми носителями. Эпидемиологические данные указывают на то, что носители имеют большую вероятность развития гепатобилиарного рака, нежели общая популяция.
Брюшной тиф имеет инкубационный период (обычно 8-14 дней), который обратно пропорционально связан с количеством попавших в организм микроорганизмов. Брюшной тиф имеет обычно постепенное начало. При этом появляются лихорадка, головная боль, артралгия, фарингит, запоры, анорексия и абдоминальная боль и болезненность при пальпации живота. Менее частые симптомы брюшного тифа включают дизурию, непродуктивный кашель и носовое кровотечение.
Если лечение брюшного тифа не проводится, то температура тела повышается ступенчато в течение 2-3 дней, остается повышенной (обычно 39,4-40 °С) в течение последующих 10-14 дней, начинает постепенно снижаться к концу 3-й недели и возвращается к нормальным значениям в течение 4-й недели. Длительная лихорадка обычно сопровождается относительной брадикардией и прострацией. В острых случаях заболевания возникают симптомы со стороны ЦНС, такие как делирий, ступор и кома. Приблизительно у 10 % пациентов на поверхностях груди и живота появляется дискретная розовая бледная сыпь (розовые пятна). Данные повреждения появляются на 2-й неделе заболевания и исчезают в течение 2-5 дней. Часты спленомегалия, лейкопения, нарушения функции печени, протеинурия и умеренная коагулопатия потребления. Могут возникнуть острый холецистит и гепатит.
В более поздние стадии заболевания, когда повреждения со стороны ЖКТ выходят на первый план, может появиться кровянистая диарея, и кал может содержать примесь крови (20 % скрытая кровь и в 10 % очевидная). Приблизительно у 2 % пациентов развивается острое кровотечение на 3-й неделе заболевания, что сопровождается уровнем смертности около 25 %. Картина острого живота и лейкоцитоз в течение 3-й недели заболевания наводят на мысль о кишечной перфорации. При этом обычно повреждается дистальный отрезок подвздошной кишки. Это возникает у 1-2 % пациентов. Пневмония может развиться в течение 2-3-й недели заболевания. Она обычно обусловлена вторичной пневмококковой инфекцией, однако S. typhi также может вызывать образование легочных инфильтратов. Бактериемия иногда приводит к развитию фокальных инфекций, таких как остеомиелит, эндокардит, менингит, абсцессы мягких тканей, гломерулит или вовлечение мочеполового тракта. Нетипичные проявления инфекции, такие как пневмонит, лихорадка без других симптомов или симптомы, постоянные для мочевых инфекций, могут стать причиной поздней диагностики. Выздоровление может продолжаться несколько месяцев.
У 8-10 % нелеченных пациентов симптомы брюшного тифа, схожие с начальным клиническим синдромом, исчезают после 2-й недели падения температуры. По неизвестным причинам лечение брюшного тифа антибиотиками в начале заболевания увеличивает частоту возникновения рецидивов лихорадки на 15-20 %. В отличие от медленного падения температуры при инициальном заболевании при рецидиве лихорадки, если снова назначают антибиотики, температура быстро снижается. В некоторых случаях возникают рецидивы лихорадки.
Брюшной тиф необходимо дифференцировать со следующими болезнями: другие инфекции, обусловленные Salmonella, основные риккетсиозы, лептоспироз, диссеминированный туберкулез, малярию, бруцеллез, туляремию, инфекционный гепатит, пситтакоз, инфекцию, обусловленную Yеrsinia enterocolitica, и лимфому. На ранних стадиях заболевание может напоминать грипп, вирусные инфекции верхних дыхательных путей или мочевого тракта.
Необходимо забирать для исследования культуры крови, кала и мочи. Культуры крови обычно положительны только в течение первых 2 недель заболевания, но культуры кала, как правило, положительны в течение 3-5 недель. Если данные культуры отрицательны, а есть все основания подозревать брюшной тиф, МО может выявить культуральное исследование биопсийного образца костной ткани.
Тифоидные бациллы содержат антигены (О и Н), которые стимулируют образование антител. Четырехкратное увеличение титров антител к этим антигенам в парных образцах, забранных с интервалом в 2 недели, предполагает наличие инфекции, обусловленной S. typhi. Как бы там ни было, этот тест имеет лишь умеренную чувствительность (70 %), и ему недостает специфичности. Многие нетифоидные сальмонеллы реагируют перекрестно, а цирроз печени может дать ложноположительные результаты.
Без назначения антибиотиков уровень смертности достигает около 12 %. Своевременное лечение позволяет снизить уровень смертности до 1 %. Большинство случаев смерти возникает среди ослабленных пациентов, младенцев и пожилых лиц. Ступор, кома и шок отображают серьезное заболевание, при них прогноз неблагоприятный. Осложнения в основном возникают у тех пациентов, которые не получают лечение брюшного тифа, либо лечение у них запоздалое.
Брюшной тиф лечится следующими антибиотиками: цефтриаксон 1 г/кг внутримышечно или внутривенно 2 раза в день (25-37,5 мг/кг для детей) в течение 7-10 дней и различные фторхинолоны (например, ципрофлоксацин 500 мг внутрь 2 раза в день в течение 10-14 дней, гатифлоксацин 400 мг внутрь или внутривенно 1 раз в день в течение 14 дней, моксифлоксацин 400 мг внутрь или внутривенно в течение 14 дней). Хлорамфеникол в дозе 500 мг внутрь или внутривенно через каждые 6 часов, все еще находит широкое применение, однако резистентность к нему растет. Фторхинолоны можно использовать при лечении детей. Альтернативные препараты, назначение которых зависит от результатов исследования чувствительности in vitro, включают амоксициллин 25 мг/кг внутрь 4 раза в день, триметоприм-сульфаметоксазол 320/1600 мг 2 раза в день или 10 мг/кг 2 раза в день (по триметоприм-компоненту) и азитромицин 1,00 г в первый день лечения и 500 мг 1 раз в день в течение 6 дней.
В дополнение к антибиотикам для лечения острой интоксикации можно использовать глюкокортикоиды. После такого лечения обычно следуют падение температуры и улучшение клинического состояния. Преднизолон в дозе 20-40 мг 1 раз в день внутрь (или эквивалентный глюкокортикоид) назначают в течение 3 дней, обычно этого достаточно для лечения. Более высокие дозы глюкокортикоидов (дексаметазон 3 мг/кг внутривенно назначают в начале терапии, а впоследствии 1 мг/кг через каждые 6 часов в течение 48 часов) используют для пациентов с выраженным делирием, комой и шоком.
Питание должно быть частым и дробным. До тех пор пока лихорадка не упадет ниже фебрильных значений, пациенты должны придерживаться постельного режима. Необходимо избегать назначения салицилатов, которые могут вызвать гипотермию, гипотензию и отеки. Диарею можно свести к минимуму, при назначении только жидкостной диеты; на какое-то время может понадобиться назначение парентерального питания. Может понадобиться назначение жидкостной и электролитной терапии, а также кровозамещающей терапии.
Кишечная перфорация и ассоциированный с ней перитонит требуют хирургического вмешательства и расширения покрытия антибиотиками грамотрицательной флоры, а также бактероидов.
Рецидивы заболевания подлежат такому же лечению, однако лечение антибиотиками в случаях рецидива редко продолжается более 5 дней.
Если у больного заподозрен брюшной тиф, должен быть оповещен местный отдел здравоохранения, а пациенты должны быть отстранены от приготовления пищи до тех пор, пока не будут получены доказательства отсутствия у них МО. Тифоидные бациллы могут обнаруживаться в течение 3-6 месяцев после перенесенного острого заболевания даже у тех людей, которые не становятся впоследстви и носителями. Поэтому после этого периода необходимо получить 3 отрицательных культуральных исследования кала, проведенных с недельными интервалами, для исключения носительства.
Носители, не имеющие патологии со стороны билиарного тракта, должны получать антибиотики. Частота выздоровления при применении амоксициллина в дозе 2 г внутрь 3 раза в день в течение 4 недель составляет около 60 %. У некоторых носителей, имеющих заболевания желчного пузыря, удается добиться эрадикации путем использования триметоприм-сульфаметоксазола и рифампина. В других случаях эффективна холецистэктомия. Перед ее проведением пациент должен в течение 1-2 дней получать антибиотики. После операции прием антибиотиков также назначается в течение 2-3 дней.
Брюшной тиф можно предотвратить, если питьевая вода подвергается очистке, молоко пастеризованное, хронические носители не допускаются к приготовлению пищи, и больным людям должна применяться адекватная изоляция. Особое внимание должно быть уделено мерам предосторожности по распространению кишечных инфекций. Путешествующие в эндемичных регионах должны избегать употребления в пищу сырых овощей, пищи, которая хранится и подается на стол при комнатной температуре, и необеззараженной воды. Вода должна подвергаться кипячению или хлорированию перед употреблением, исключая те случаи, когда достоверно известно, что данная вода безопасна для употребления.
Существует живая аттенуированная оральная противотифозная вакцина (штамм Ту21а). Данная прививка от брюшного тифа имеет приблизительно 70 % эффективность. Она назначается каждый второй день. Всего назначаются 4 дозы. Так как данная вакцина содержит живые микроорганизмы, она противопоказана иммунокомпромиссным пациентам. В США данная вакцина наиболее часто применяется у детей младше 6 лет. Альтернативной вакциной является Vi полисахаридная вакцина. Она назначается однократной дозой, внутримышечно, имеет эффективность 64-72 % и хорошо переносится.
источник
инфекционная болезнь, проявляющаяся характерной лихорадкой, интоксикацией, поражением желудочно-кишечного тракта, главным образом лимфатического аппарата тонкой кишки, увеличением печени, селезенки, розеолезной сыпью.
Регистрируется во многих странах мира, особенно с жарким климатом, при низком уровне санитарно-коммунального благоустройства. В СССР на фоне спорадической заболеваемости регистрируются, главным образом в южных районах, групповые заболевания в жаркое время года.
Этиология. Возбудитель — Salmonella typhi; относится к семейству кишечных бактерий, к серологической группе D рода сальмонелл. Бактерии Б. т. — грамотрицательные палочки, не образуют спор и капсул, хорошо растут на обычных питательных средах, особенно с добавлением желчи. Содержат О-, Н- К-и Vi-антигены. О-антиген — соматический, обладает полноценными иммуногенными свойствами, его отождествляют с эндотоксином возбудителя. Н-антиген — жгутиковый, Vi-антиген по химическому составу близок к О-антигену, но отличается от него термолабильностью и меньшей токсичностью, высокоиммуногенен. К-антиген — оболочечный, с ним связывают способность возбудителя к внутриклеточному размножению. Бактерии Б. т. имеют 78 фаготипов, что используют для выявления источника возбудителя инфекции (определяют фаготип возбудителя, выделенного от предполагаемого источника инфекции и от больного).
Брюшнотифозные бактерии достаточно устойчивы в окружающей среде, переносят низкие температуры и даже замораживание. При нагревании до 60° погибают через 20—30 мин, при кипячении — мгновенно. В проточной воде выживают до 5—10 дней, в стоячей — до 1 мес. и более, в фекалиях — до 25 дней. В пищевых продуктах (молоке, твороге, сыре, сметане, сливочном масле, мясном фарше, студне) они сохраняются до 5—90 дней и могут размножаться, на черном хлебе — 1—2 дня, на белом — до 20—30 дней. Дезинфицирующие средства (см. Дезинфекция) в общепринятых концентрациях убивают их.
Эпидемиология. Источник возбудителя инфекции — человек (больной и бактерионоситель), выделяющий возбудителя в окружающую среду с фекалиями и мочой, загрязняющими воду, почву, пищу, предметы обихода. Больной Б. т. становится опасным для окружающих уже в конце инкубационного периода. Большую опасность как источники инфекции представляют больные с так называемыми амбулаторными формами Б. т. (стертыми, абортивными, атипичными, которые своевременно не диагностируются, а также бактерионосители. Они являются активными распространителями возбудителя инфекции. С выздоровлением больного выделение возбудителя прекращается не всегда (см. Носительство возбудителей заразных болезней). У части больных бактериовыделение продолжается до 3 мес. (острое бактерионосительство), а у 3—5% — более 3 мес., иногда многие годы и даже всю жизнь (хроническое бактерионосительство).
Механизм передачи возбудителя — фекально-оральный. Пути распространения — контактно-бытовой, водный, пищевой. Для контактных вспышек заболеваний характерно медленное и затяжное развитие; для водных и пищевых — взрывной характер, одновременный охват большого числа людей, употреблявших инфицированную воду или пищевые продукты (чаще всего молоко и молочные продукты). При отсутствии эффективных противоэпидемических мероприятий водные и пищевые вспышки Б. т. могут принимать затяжное течение.
Патогенез, патологическая анатомия, иммунитет. Возбудитель локализуется главным образом в тонкой кишке, поражая ее лимфатический аппарат. Размножаясь, бактерии попадают в кровь, что совпадает с появлением первых симптомов болезни. С нарастанием интоксикации состояние больного ухудшается, нарушается терморегуляция, появляются функциональные расстройства ц.н.с. и вегетативной нервной системы, а также сердечно-сосудистой, пищеварительной и других систем. Возбудитель из очагов размножения с током крови достигает всех органов, богатых ретикулоэндотелиальной тканью (лимфатических узлов, печени, селезенки, костного мозга) и далее выделяется из организма с фекалиями и мочой. Сенсибилизируя организм человека, бактерии вновь внедряются в лимфоидную ткань кишечника (солитарные и групповые фолликулы), вызывая гиперергическую реакцию, приводящую, в частности, к некрозам и образованию язв в кишечнике. Изменения в кишечнике по срокам болезни: первая неделя — гиперплазия солитарных и групповых фолликулов тонкой кишки; вторая неделя — некроз групповых и солитарных фолликулов; третья-четвертая недели — наличие язв, которые могут стать причиной кишечного кровотечения и перфорации кишки; пятая и шестая недели — заживление язв. По мере разрушения бактерий происходит иммунизация организма и формирование специфического гуморального и неспецифического клеточного иммунитета. С помощью иммунных механизмов организм очищается от возбудителя, но у ряда лиц с иммуногенетическим дефектом брюшнотифозные бактерии паразитируют внутриклеточно в костном мозге, селезенке, печени, обусловливая формирование хронического бактерионосительства. Иммунитет после перенесенной болезни достаточно длительный — 15—20 лет, после чего возможны повторные заболевания.
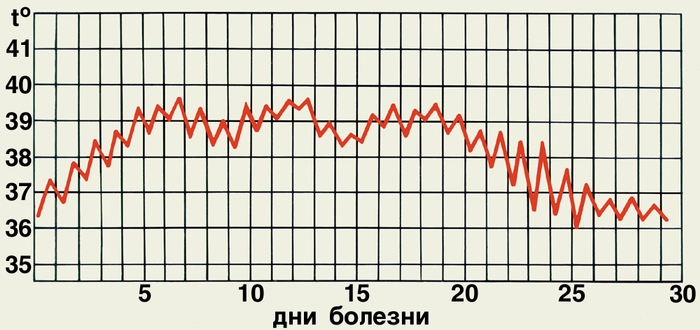
Клиническая картина. Характеризуется выраженной цикличностью с четкой сменой периодов заболевания и многообразием проявлений (от легких до крайне тяжелых и рецидивирующих форм). В типичных случаях после инкубационного периода (3—21 день, в среднем 10—14 дней) наблюдается постепенное развитие болезни: общее недомогание, головная боль, быстрая утомляемость, познабливание, снижение аппетита. С первых дней болезни появляются бледность, сухость слизистых оболочек, относительная брадикардия, дикротия пульса. Язык обложен (края и кончик свободны от налета), утолщен, с отпечатками зубов. У части больных наблюдаются метеоризм, урчание в животе, поносы или запоры, укорочение перкуторного звука в илеоцекальной области (симптом Падалки). Возможно острое начало заболевания. В течение недели болезненные явления нарастают, усиливается головная боль, появляются адинамия, нередко бронхит, температура ступенеобразно повышается, достигая к 3—7-му дню 39° и выше и становится постоянной с небольшими суточными колебаниями. Нарастает интоксикация, больные бредят, впадают в забытье. К 5—7-му дню болезни увеличиваются печень и селезенка. На 8—10-й день преимущественно на коже верхней части живота и прилегающих отделов грудной клетки у большинства больных появляется розеолезная сыпь.
В зависимости от тяжести болезни и проводимой терапии (рис.) температура держится 2—3 нед. и более (чаще 10—17 дней). Затем в течение 1 нед. температура литически снижается, интоксикация уменьшается, восстанавливаются сон и аппетит, улучшается самочувствие больного. Выздоровление постепенное, в течение 2—4 нед. У ряда больных долгое время сохраняются повышенная утомляемость, раздражительность, слабость. В крови в первые 2—3 дня болезни — умеренный лейкоцитоз, сменяющийся лейкопенией. Чем выраженней интоксикация, тем меньше количество лейкоцитов (2,0—3,0․10 9 л тыс. в 1 мкл). Отмечаются нейтропения со сдвигом лейкоцитарной формулы влево, относительный лимфоцитоз, анэозинофилия, тромбоцитопения. СОЭ умеренно повышена.
Наиболее грозными осложнениями являются перфорация кишечника с развитием перитонита и кишечное кровотечение. Следует помнить, что классические симптомы перитонита в связи с интоксикацией и помрачением сознания могут быть стерты. Кишечное кровотечение в связи с парезом тонкой кишки может быть скрытым, характерны бледность кожи, на которой выступают капли пота, временное понижение температуры, учащение пульса, снижение АД, усиление звучности сердечных тонов, появление мелены, снижение уровня гемоглобина Другие осложнения: пневмония, реже холангит, пиелонефрит, остеомиелит, менингит, паротит, отит, тромбофлебит, цистит и др. Возможны рецидивы болезни: ранние (в первые 2—3 нед. периода реконвалесценции) и поздние (через 1—3 мес. после нормализации температуры). Предвестниками рецидива могут быть повторное появление сыпи, сохраняющееся увеличение печени и селезенки в стадии реконвалесценции, субфебрильная температура, тахикардия, анэозинофилия.
Диагноз основывается на характерной клинической картине в начале болезни, данных эпидемиологического анамнеза (возможный контакт с больными, бактерионосителями) и результатах лабораторных исследований. Решающая роль принадлежит бактериологическому методу: выделение возбудителя из крови, фекалий, мочи, желчи (см. Микробиологическая диагностика). Получение гемокультуры — наиболее ранний и достоверный метод специфической диагностики Б. т. Серологические методы имеют меньшее значение, т.к. антитела к возбудителю появляются к 5—8-му дню, достигая максимума на 2—3-й нед. болезни. Практическое распространение получили реакция агглютинации Видаля и реакция пассивной гемагглютинации (РПГА).
Дифференциальный диагноз проводят с острыми лихорадочными заболеваниями — гриппом, паратифами, генерализованными формами сальмонеллеза, сыпным тифом, милиарным туберкулезом и туберкулезным менингитом, бруцеллезом, инфекционным мононуклеозом, туляремией, трихинеллезом, малярией, сепсисом, пневмонией, лимфогранулематозом, диффузными заболеваниями соединительной ткани. В отличие от Б. т. грипп начинается остро, интоксикация выражена особенно резко в первые дни болезни, лихорадочный период продолжается не более 5—6 дней, характерно наличие ларинготрахеобронхита. Дифференциальный диагноз с паратифами и генерализованными формами сальмонеллеза, имеющими сходную с Б. т. клиническую картину болезни, основывается на результатах бактериологического и серологического исследования (реакция Видаля, РПГА).
Сыпной тиф начинается более остро. Характерны гиперемия лица, инъекция конъюнктив, возбуждение; розеолезно-петехиальная, полиморфная сыпь появляется раньше — на 4—6-й день болезни, локализуется преимущественно на боковых поверхностях туловища, не «подсыпает». При милиарном туберкулезе лихорадка неправильного типа с большими суточными колебаниями, выражены потливость, одышка, тахикардия, при рентгенологическом исследовании — характерные для милиарного туберкулеза изменения в легких. При туберкулезном менингите отмечаются сильная головная боль, рвота, менингеальные симптомы, очаговые симптомы поражения ц.н.с. При бруцеллезе температура тела имеет большие суточные колебания, наблюдается выраженная потливость, интоксикация слабо выражена, отмечаются тахикардия, поражение опорно-двигательного аппарата. Диагноз подтверждается соответствующими серологическими ракциями и пробой Бюрне (см. Бруцеллез (Бруцеллёз)). При инфекционном мононуклеозе помимо лихорадки наблюдаются полиаденит, ангина, типичные изменения картины крови с появлением широкоплазменных лимфоцитов. Для туляремии характерно острое начало, поражение лимфатических узлов — лимфаденит; важное значение имеют эпидемиологические данные. Для трихинеллеза характерна связь заболевания с употреблением не подвергшимися достаточной термической обработке свинины, мяса кабана, медвежатины. Отмечаются одутловатость лица, боли в мышцах, гиперэозинофилия в крови. При малярии лихорадка интермиттирующего типа с ознобами, потливостью; рано увеличивается селезенка, сыпь отсутствует; при исследовании мазка и толстой капли крови обнаруживается малярийный плазмодий. Для сепсиса типичны неправильная лихорадка с ознобами и потливостью, полиорганность поражений, ациклическое течение болезни, лейкоцитоз в крови; при посеве крови выделяется культура возбудителя. При пневмонии начало заболевания острое, появляются одышка, тахикардия, кашель с мокротой; при исследовании крови обнаруживаются нейтрофильный лейкоцитоз со сдвигом формулы влево, увеличение СОЭ; диагноз подтверждается данными физикальных и рентгенологических исследований. При лимфогранулематозе лихорадка волнообразная, интоксикация умеренная, тахикардия; наиболее характерный признак — увеличение отдельных лимфатических узлов или их групп; диагноз подтверждается гистологическим исследованием лимфатических узлов. При диффузных заболеваниях соединительной ткани помимо лихорадки и кожной сыпи отмечается поражение суставов, сердца, почек; диагноз подтверждают иммунологическими, цитологическими и биохимическими исследованиями.
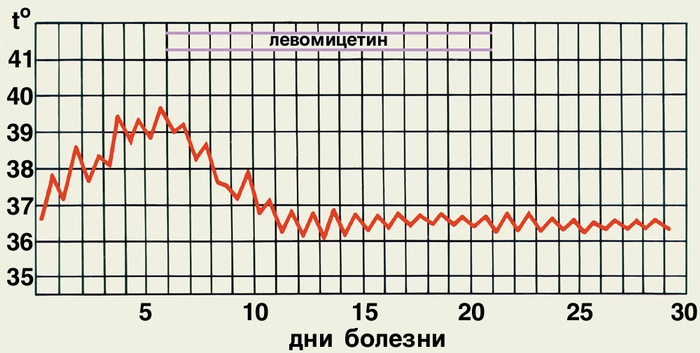
Лечение. Госпитализация обязательна. Основой лечения являются постельный режим, полноценный уход, включающий обработку полости рта и кожи, щадящая витаминизированная пища, достаточное введение жидкости (до 1 1 /2—2 л в сутки). Основным этиотропным препаратом является левомицетин, эффективны также ампициллин, бисептол, фуразолидон. Антибиотики не предотвращают рецидивов болезни и формирования бактерионосительства. С целью дезинтоксикации назначают вливание плазмы, гемодеза, полиглюкина, полиионных растворов. Назначают сердечно-сосудистые средства. При кишечном кровотечении необходим абсолютный покой, холод на живот: вводят аминокапроновую кислоту, викасол, осуществляют дробное переливание препаратов крови. В течение 10—12 ч больному разрешается лишь прием жидкости до 500 мл, а затем дробное питание. Диету постепенно расширяют. При перфорации стенки кишки необходимо срочное хирургическое вмешательство. Выздоровевших выписывают из стационара при трехкратном отрицательном бактериологическом исследовании фекалий, мочи и однократном отрицательном результате посева дуоденального содержимого.
Прогноз при неосложненном Б. т. благоприятный; при перфорации кишки и развитии перитонита — серьезный. Летальность составляет доли процента.
Профилактика включает санитарно-профилактические мероприятия: благоустройство населенных пунктов, снабжение населения доброкачественной водой, создание рациональной системы удаления с территории населенных пунктов нечистот и отбросов, санитарный надзор за водоснабжением, производством, транспортировкой и реализацией пищевых продуктов, борьбу с мухами и санитарную пропаганду (соблюдение правил личной гигиены, мытье овощей, фруктов и ягод обеззараженной водой). К профилактическим мерам относится также медицинский контроль за работниками пищевой промышленности и общественного питания, а также за приравненными к ним лицами (работниками водопроводных станций, предприятий коммунального обслуживания, лечебно-профилактических учреждений). У лиц, поступающих на работу на эти предприятия, проводится однократный бактериологический анализ кала; исследуется также сыворотка крови с помощью реакции пассивной гемагглютинации. При положительном результате бактериологического исследования доказана госпитализация с целью выяснения характера носительства. При положительном результате серологических реакций проводится пятикратное бактериологическое исследование фекалий и мочи, а в случае отрицательного результата — еще однократное исследование желчи.
Все переболевшие Б. т. после выписки из больницы подлежат диспансерному наблюдению в течение 3 мес., во время которого осуществляются медицинское наблюдение, бактериологическое и серологическое исследования (см. Изоляция инфекционных больных, таблица). В случае повышения температуры или ухудшения общего состояния (нарушение сна, появление слабости, головной боли) проводится общий анализ крови и бактериологическое исследование фекалий, мочи, крови на наличие тифо-паратифозных бактерий.
За лицами, общавшимися с больными Б. т., устанавливается медицинское наблюдение работниками СЭС в течение 25 дней с обязательной термометрией. Им проводят однократное бактериологическое исследование фекалий и мочи (у работников пищевых предприятий и лиц, к ним приравненных, — двукратное) и исследование сыворотки крови с помощью реакции пассивной гемагглютинации. При выделении возбудителя из фекалий и в случае положительного результата серологическое реакции обязательна госпитализация для выяснения характера носительства.
В очаге заболевания проводят текущую и заключительную дезинфекцию (см. Дезинфекция, табл.).
Для иммунизации по эпидемиологическим показаниям (см. Иммунизация, таблица) применяют химически сорбированную жидкую вакцину и вакцину, обогащенную Vi-антигеном.
Библиогр.: Белозеров Е.С. и Продолобов Н.В. Брюшной тиф и паратифы, Л., 1978; Вогралик Г.Ф. Заболевания тифо-паратифозной группы. Томск, 1938; Подлевский А.Ф. Брюшной тиф, Л., 1972; Постовит В.А. Брюшной тиф и паратифы А и В, Л., 1988, библиогр.; Руководство по инфекционным болезням, под ред. В.И. Покровского и К.М. Лобана, с. 5, М., 1986; Руководство по кишечным инфекциям, под ред. И.К. Мусабаева, с 56, Ташкент, 1980.
Рис. а). Температурная кривая при брюшном тифе: при симптоматическом лечении.
Рис. б). Температурная кривая при брюшном тифе: при лечении левомицетином.
источник
Брюшной тиф – это острое антропонозное инфекционное заболевание, вызываемое сальмонеллой typhi. Заболевание широко распространено во всем мире, однако наиболее часто брюшнотифозные вспышки отмечаются в странах с жарким климатом и плохими санитарными условиями (отсутствие или низкое качество централизованного водоснабжения и канализации).
На данный момент, в мире каждый год отмечается около 16-ти миллионов случаев брюшного тифа. Из них более 600 тысяч случаев болезни заканчивается летальным исходом.
В странах с развитой экономикой и высоким уровнем жизни заболевание встречается редко и, как правило, в виде единичных вспышек. На территории Российской федерации брюшнотифозные сальмонеллы чаще всего встречаются в Дагестане и Чечне.
Брюшной тиф – это антропонозная болезнь, проявляющаяся развитием выраженного лихорадочного синдрома, общеинтоксикационной симптоматики, гепатолиенального синдрома, а также специфических розеолезных высыпаний и изменений в кишечнике (язвенных поражений лимфоидных структур в тонком кишечнике).
По этиологии, эпидемиологическим особенностям, патогенезу развития и клинической симптоматике болезнь весьма схожа с группой паратифов. Брюшной тиф и паратифы типов А, В и С образуют класс тифопаратифозных патологий. Долгое время паратифы даже описывались как легкие формы брюшного тифа со стертой клинической картиной.
Согласно классификации МКБ10 тифы и паратифы классифицируются как А01. Код брюшного тифа по МКБ10 – А01.0.
Причиной развития брюшного тифа является тифозная сальмонелла, относящаяся к роду сальмонелл и входящая в семейство кишечных энтеробактерий.
Тифозные сальмонеллы способны сохранять жизнедеятельность при низких температурах, однако они отличаются высокой чувствительностью к нагреванию. Температура 60 градусов убивает сальмонеллу за полчаса, а при кипячении брюшнотифозные сальмонеллы погибают за несколько секунд.

Эпидемиологическую опасность представляют, как пациенты с брюшным тифом, так и здоровые бактерионосители.
Для заболевания характерна выраженная летне-осення сезонность. Наиболее часто брюшной тиф регистрируется у пациентов от пятнадцати до сорока пяти лет.
Основной путь передачи брюшного тифа – это фекально-оральный. В детских коллективах могут также реализовываться контактно-бытовые механизмы передачи сальмонелл (общие игрушки).
Больные или носители выделяют сальмонелл с каловыми массами и с мочой (в малом количестве). Бактерии начинают активно выделяться в окружающую среду уже с седьмых суток болезни.
Человек отличается высоким уровнем восприимчивости к брюшнотифозным сальмонеллам.
После перенесенной инфекции происходит формирование стойкого иммунитета. В единичных случаях регистрируют повторный брюшной тиф.
По характеру клинической картины болезнь разделяют на протекающую:
- типично;
- атипично (стерто, абортивно, амбулаторно, также сюда входят редкие формы – пневмотифы, менинготифы, нефротифы, колотифы, тифозные гастроэнтериты).
Патология может быть острой и протекающей с обострениями и периодами рецидивов.
Тяжесть инфекции может быть легкой, среднетяжелой или тяжелой. В зависимости от наличия осложнений, болезнь может протекать неосложненно или осложненно. Осложнения инфекции могут быть:
- специфическими (возникновение кишечной перфорации с профузным кровотечением, шоков и т.д.);
- неспецифическими (возникновение пневмоний, паротитов, холециститов, тромбофлебитов, орхитов и т.д.)

В случае, если сальмонелла попадает в тонкий кишечник, она начинает активно размножаться и фиксироваться в лимфоидных структурах тонкого кишечника и накапливаться в лимфоузлах брюшной полости. Попадание сальмонелл в лимфоидные образования кишечника сопровождается развитием лимфангитов, мезаденитов, воспаления в тонкой и, иногда в толстой кишке.
За счет фагоцитарной активности лейкоцитарных клеток, часть возбудителя гибнет, выделяя при этом эндотоксины и вызывая сильную интоксикацию. На данном этапе развивается яркая клиническая симптоматика брюшного тифа: появляется лихорадка, адинамия, сонливость, заторможенность, бледность и цианоз кожи, брадикардия, запоры, вследствие пареза кишечной мускулатуры и т.д.
Данный период болезни может длиться от пяти до семи дней. Часть возбудителя при этом продолжает активно размножаться в лимфатических узлах брюшной полости, поддерживая постоянное поступление сальмонелл в кровяное русло и развитие тяжелого воспаления лимфоидных кишечных образований по типу «мозговидных набуханий».
На фоне продолжающейся бактериемии поражаются внутренние органы (ткани печени, почек, селезенки, костного мозга). Этот процесс характеризуется возникновением в них специфических воспалительных гранулем, а также развитием нейротоксикозов и гепатоспленомегалии (увеличение печени и селезенки).
Также в организме начинают активно синтезироваться антитела к сальмонеллам и развивается сенсибилизация больного, проявляющаяся появлением специфической сыпи. Высыпания при брюшном тифе являются очагами гиперергических воспалений в местах наибольшего скопления возбудителей в кожных сосудах.
При повторных проникновениях бактерий в кишечник, происходит развитие анафилактической реакции с некрозом лимфатической ткани.
Выраженность бактериемии снижается только на 3-й недели заболевания. При этом воспаление в органах сохраняется, и начинается процесс отторжения участков некроза в кишечнике, с формированием глубоких язв. На данном этапе болезни отмечается высочайший риск развития тяжелых осложнений: прободений кишечных язв, кровотечений и перитонита.
К концу четвертой недели, интенсивность циркулирования бактерий в крови достигает минимума, нормализируется температура тела и уменьшается выраженность интоксикационного синдрома.
Однако, в некоторых случаях, брюшнотифозные сальмонеллы могут сохраняться в моноцитах, приводя к возникновению отдаленных рецидивов или обострения болезни. Также возможно возникновение вторичных бактериальных очагов (пиелитов, холециститов и т.д.) за счет проникновения бактерий в желчевыводящую и мочевыводящую системы.

При постепенном начале, лихорадка прогрессирует медленно. Максимальное повышение температуры (до сорока градусов) наблюдается к пятому-седьмому дню заболевания. У пациентов с острым началом, тяжелая интоксикация и высокая лихорадка может отмечаться уже на вторые сутки заболевания.
Поражение сердечно-сосудистой системы сопровождается снижением артериального давления и замедлением частоты сердечных сокращений (брадиаритмия).
Больных часто беспокоит появление кашля, заложенности носа. При аускультации легких можно выслушать массу рассеянных сухих хрипов.

Характерно утолщение языка, появление на нем четких отпечатков зубов и сероватого налета. При этом на кончике и краях языка налет отсутствует и обращает на себя внимание их ярко-красный цвет.
В зеве умеренная гиперемия, миндалины увеличены.
При пальпации живота отмечается го сильная вздутость, появление грубого звучного урчания в подвздошной области. Пальпация живота резко болезненна.
Пациентов беспокоят сильные боли в животе (проявление илеита и мезаденита), запоры, тошнота, рвота, резко выраженная слабость. Постепенно развивается олигурия (снижение объема мочеиспускания).
В некоторых случаях, возможно появление мелких язвочек на небных дужках (признаки ангины Дюге). К десятому дню болезни у большинства больных появляются красновато-розоватые высыпания розеолезного характера, покрывающие живот, нижнюю часть грудной клетки и, иногда, конечности.
Сыпь держится от трех до пяти дней, после ее исчезновения остается слабая пигментация кожи. В дальнейшем, возможно подсыпание новых элементов. У большинства больных кожа стоп и ладоней приобретает выраженное желтоватое окрашивание (желтуха, связанная с эндогенной каротиновой гиперхромией кожи, за счет нарушения превращения каротина в витамин А).
В единичных случаях возможно появление симптомов сердечной недостаточности.
В разгар болезни язык может покрываться кровоточащими язвами и трещинами, губы сухие, покрытые корками. Стул приобретает зеленоватый цвет. Несмотря на запоры (задержка стула обусловлена парезом кишечника), стул жидкий.
Появление учащенного сердцебиения (тахикардия) характерно для присоединения осложнений (кишечных кровотечений, коллапсов, прободений язв).
Возможно появление симптомов холецистита, пиелита, пиелонефрита, тромбофлебита, цистита, мастита, у мужчин могут возникнуть эпидидимиты и орхиты.
В периоде снижения интенсивности клинической симптоматики (до исчезновения лихорадки), возможно развитие обострений. В таком случае, у пациента вновь начинают нарастать симптомы лихорадки, появляются розеолезные высыпания, заторможенность и т.д. В большинстве случаев, обострение при брюшном тифе возникает единично.
Множественные обострения крайне редки и наблюдаются при неправильно назначенном лечении либо у пациентов с иммунодефицитными состояниями.
Рецидив болезни диагностируют при появлении симптомов болезни на фоне нормальной температуры и полного исчезновения проявлений интоксикации. Рецидивы заболевания могут быть связаны с применением хлорамфеникола, который действует на возбудителя бактериостатически (подавляет рост и размножение), а не бактерицидно (убивает возбудителя).

Исследование кала и крови при помощи ПЦР может выявить дезоксирибонуклеиновую кислоту брюшнотифозных сальмонелл.
Со 2-ой недели заболевания проводят РНГА и реакцию Видаля, а также выделение из желчи, мочи и кала культуры брюшнотифозных сальмонелл.
Вся терапия брюшного тифа проводится исключительно в условиях инфекционных стационаров. Лечение проводится комплексно и включает этиотропную (брюшнотифозную вакцину) и антибактериальную терапию.
Для лечения брюшного тифа отдается предпочтение цефтриаксону, цефиксиму, ципрофлоксацину, офлоксацину, пефлоксацину. Антибактериальная терапия проводится длительно (до десяти суток после стабилизации температуры больного).
При легких формах заболевания возможно применение азитромицина.
В обязательном порядке проводится дезинтоксикационная терапия растворами Рингера, реамберина, реополиглюкина и т.д.
Симптоматическая терапия направлена на поддержание давления, купирования гипотермии, профилактику и лечение осложнений.
Вакцинирование против брюшнотифозных сальмонелл проводится вакциной Тифивак. Вакцинируют пациентов от пятнадцати до пятидесяти пяти лет по эпид.показаниям (при постоянном контакте с бактерионосителями, необходимости выезда в районы с высоким риском заболевания и т.д.). Через месяц проводится вторая прививка, а через два года необходимо выполнить ревакцинацию.
Для пациентов старше трех лет может применяться вакцина Вианвак (через три года показано ревакцинирование).
источник
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой. Брюшной тиф имеет алиментарный путь заражения. Инкубационный период длится в среднем 2 недели. Клиника брюшного тифа характеризует интоксикационным синдромом, лихорадкой, высыпаниями мелких красных пятен (экзантемой), гепатоспленомегалией, в тяжелых случаях — галлюцинациями, заторможенностью. Брюшной тиф диагностируют при выявлении возбудителя в крови, кале или моче. Серологические реакции имеют лишь вспомагательное значение.
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой.
Брюшной тиф вызывается бактерией Salmonella typhi – подвижной грамотрицательной палочкой с множеством жгутиков. Брюшнотифозная палочка способна сохранять жизнеспособность в окружающей среде до нескольких месяцев, некоторые пищевые продукты являются благоприятной средой для ее размножения (молоко, творог, мясо, фарш). Микроорганизмы легко переносят замораживание, кипячение и химические дезинфектанты действуют на них губительно.
Резервуаром и источником брюшного тифа является больной человек и носитель инфекции. Уже в конце инкубационного периода начинается выделение возбудителя в окружающую среду, которое продолжается на протяжении всего периода клинических проявлений и иногда некоторое время после выздоровления (острое носительство). В случае формирования хронического носительства человек может выделять возбудителя на протяжении всей жизни, представляя наибольшую эпидемиологическую опасность для окружающих.
Выделение возбудителя происходит с мочой и калом. Путь заражения – водный и пищевой. Инфицирование происходит при употреблении воды из загрязненных фекалиями источников, пищевых продуктов, недостаточно обработанных термически. В распространении брюшного тифа принимают участие мухи, переносящие на лапках микрочастицы фекалий. Пик заболеваемости отмечается в летне-осенний период.
Инкубационный период брюшного тифа в среднем составляет 10-14 дней, но может колебаться в пределах 3-25 дней. Начало заболевания чаще постепенное, но может быть и острым. Постепенно развивающийся брюшной тиф проявляется медленным подъемом температуры тела, достигающей высоких значений к 4-6 дню. Лихорадка сопровождается нарастающей интоксикацией (слабость, разбитость, головная и мышечная боль, нарушения сна, аппетита).
Лихорадочный период составляет 2-3 недели, при этом отмечаются значительные колебания температуры тела в суточной динамике. Одним из первых симптомов, развивающихся в первые дни, является побледнение и сухость кожи. Высыпания появляются, начиная с 8-9 дня болезни, и представляют собой небольшие красные пятна до 3 мм в диаметре, при надавливании кратковременно бледнеющие. Высыпания сохраняются в течение 3-5 дней, в случае тяжелого течения приобретают геморрагический характер. На протяжении всего периода лихорадки и даже при ее отсутствии возможно появление новых элементов сыпи.
При физикальном обследовании отмечается утолщение языка, на котором четко отпечатываются внутренние поверхности зубов. Язык в центре и у корня покрыт белым налетом. При пальпации живота отмечается вздутие вследствие пареза кишечника, урчание в правом подвздошье. Больные отмечают склонность к затруднению дефекации. С 5-7 дня заболевания может отмечаться увеличение размеров печени и селезенки (гепатоспленомегалия).
Начало заболевания может сопровождаться кашлем, при аускультации легких отмечаются сухие (в некоторых случаях влажные) хрипы. На пике заболевания наблюдается относительная брадикардия при выраженной лихорадке – несоответствие частоты пульса температуре тела. Может фиксироваться двухволновой пульс (дикротия). Отмечается приглушение сердечных тонов, гипотония.
Разгар заболевания характеризуется интенсивным нарастанием симптоматики, выраженной интоксикацией, токсическими поражением ЦНС (заторможенность, бред, галлюцинации). При снижении температуры тела больные отмечают общее улучшение состояния. В некоторых случаях вскоре после начала регресса клинической симптоматики вновь возникает лихорадка и интоксикация, появляется розеолезная экзантема. Это так называемое обострение брюшного тифа.
Рецидив инфекции отличается тем, что развивается спустя несколько дней, иногда недель, после стихания симптоматики и нормализации температуры. Течение рецидивов обычно более легкое, температура колеблется в пределах субфебрильных значений. Иногда клиника рецидива брюшного тифа ограничивается анэозинофилией в общем анализе крови и умеренным увеличением селезенки. Развитию рецидива обычно предшествует нарушения распорядка жизни, режима питания, психологический стресс, несвоевременная отмена антибиотиков.
Абортивная форма брюшного тифа характеризуется типичным началом заболевания, кратковременной лихорадкой и быстрым регрессом симптоматики. Клинические признаки при стертой форме выражены слабо, интоксикация незначительная, течение кратковременное.
Брюшной тиф может осложняться кишечным кровотечением (проявляется в виде прогрессирующей симптоматики острой геморрагической анемии, кал приобретает дегтеобразный характер (мелена)). Грозным осложнением брюшного тифа может стать перфорация кишечной стенки и последующий перитонит.
Помимо этого, брюшной тиф может способствовать развитию пневмонии, тромбофлебитов, холецистита, миокардита, а также паротита и отита. Длительный постельный режим может способствовать возникновению пролежней.
Брюшной тиф диагностируют на основании клинический проявлений и эпидемиологического анамнеза и подтверждают диагноз с помощью бактериологического и серологического исследований. Уже на ранних сроках заболевания возможно выделение возбудителя из крови и посев на питательную среду. Результат обычно становится известен через 4-5 дней.
Бактериологическому исследованию в обязательном порядке подвергаются кал и моча обследуемых, а в период реконвалесценции – содержимое двенадцатиперстной кишки, взятое во время дуоденального зондирования. Серологическая диагностика носит вспомогательный характер и производится с помощью РНГА. Положительная реакция наблюдается, начиная с 405 суток заболевания, диагностически значимый титр антител – 1:160 и более.
Все больные брюшным тифом подлежат обязательной госпитализации, поскольку значимым фактором успешного выздоровления является качественный уход. Постельный режим прописан на весь лихорадочный период и последующие за нормализацией температуры тела 6-7 дней. После этого больным разрешается сидеть и только на 10-12 день нормальной температуры – вставать. Диета при брюшном тифе высококалорийная, легкоусвояемая, преимущественно полужидкая (мясные бульоны, супы, паровые котлеты, кефир, творог, жидкие каши за исключением пшенной, натуральные соки и т. п.). Рекомендовано обильное питье (сладкий теплый чай).
Этиотропная терапия заключается в назначении курса антибиотиков (хлорамфеникол, ампициллина). Совместно с антибиотикотерапией с целью профилактики рецидивирования заболевания и формирования бактерионосительства нередко проводят вакцинацию. При тяжелой интоксикации дезинтоксикационные смеси (коллоидные и кристаллоидные растворы) назначают внутривенно инфузионно. Терапию при необходимости дополняют симптоматическими средствами: сердечно-сосудистыми, седативными препаратами, витаминными комплексами. Выписка больных производится после полного клинического выздоровления и отрицательных бактериологических пробах, но не ранее 23 дня с момента нормализации температуры тела.
При современном уровне медицинской помощи прогноз при брюшном тифе благополучный, заболевание заканчивается полным выздоровлением. Ухудшение прогноза отмечается при развитии опасных для жизни осложнений: прободения кишечной стенки и массированного кровотечения.
Общая профилактика брюшного тифа заключается в соблюдении санитарно-гигиенических нормативов в отношении забора воды для использования в быту и орошения сельскохозяйственных угодий, контроле над санитарным режимом предприятий пищевой промышленности и общественного питания, над условиями транспортировки и хранения пищевых продуктов. Индивидуальная профилактика подразумевает соблюдение личной гигиены и гигиены питания, тщательное мытье употребляемых в сыром виде фруктов и овощей, достаточная термическая обработка мясных продуктов, пастеризация молока.
Сотрудники предприятий, имеющие контакт с продуктами питания на предприятиях пищевой промышленности, и другие декретированные группы подлежат регулярному обследованию на носительство и выделение возбудителя брюшного тифа, в случае выявления выделения – подлежат отстранению от работы до полного бактериологического излечения. В отношении больных применяются карантинные меры: выписка не ранее 23 дня после стихания лихорадки, после чего больные находятся на диспансерном учете на протяжении трех месяцев, ежемесячно проходя полное обследование на предмет носительства брюшнотифозной палочки. Работники пищевой промышленности, переболевшие брюшным тифом, допускаются к работе не ранее, чем спустя месяц после выписки, при условии пятикратного отрицательного теста на выделение бактерий.
Контактные лица подлежат наблюдению в течение 21 дня с момента контакта, либо с момента выявления больного. С профилактической целью им назначается брюшнотифозный бактериофаг. Не относящимся к декретным группам контактным лицам производится однократный анализ мочи и кала на выделение возбудителя. Вакцинация населения производится по эпидемиологическим показаниям при помощи однократного подкожного введения жидкой сорбированной противобрюшнотифозной вакцины.
источник