Профилактика брюшного тифа проводится в медицинских учреждениях, где лежат больные. Инфицированный непременно госпитализируется. При появлении первых признаков брюшного тифа врач ставит диагноз. Не все люди выказывают клинические симптомы. Существует бактерионосительство: проявления отсутствуют, лечение не назначается, субъект опасен для окружающих. Причины плохо исследованы. 5-10% людей остаются носителями при лечении.
Источник инфекции – больной, преимущественно передающий заболевание через испражнения. Окольными путями инфекция достигает пищевых продуктов, питьевой воды. Достаточно попадания внутрь 105 палочек, чтобы у половины аудитории возникли симптомы брюшного тифа; у взрослых порог чуть выше. Потому медики предпринимают чрезвычайные меры для избавления от вредоносных сальмонелл.
Не сразу выработался комплекс борьбы с распространением заболевания. ОГПУ СССР высылало в инстанции предупреждения о развитии эпидемии в населённых пунктах. Профилактика ничем не выделяется. Тиф заразен, палочка упорно борется за жизнь. Не изобрели вакцины, вырабатывающей пожизненный иммунитет. Рассмотрим традиционные меры – несовременные, но легко реализуемые в простых условиях.
Меры борьбы направляются на главные очаги:
- Кал (возбудитель заносится из тонкого кишечника).
- Желчь (рвотные массы несут опасность).
- Моча (выделение через почки).
Источниками считаются больные и на стадии выздоровления, отдельной строкой идут носители. У последних реакция на заразу специфическая: не болеют, но заразить могут. Переносчики часто женщины. Последствия катастрофические: медикам приходится приложить усилия для выявления эпицентра развития эпидемии.
Помимо прямых и окольных путей, которыми бактерия достигает пищевых продуктов (сточные воды, санузлы и пр.) роль в распространении заболевания играют мухи. Путь нельзя назвать распространённым, но неохраняемые выгребные ямы считались бедствием.
Государством реализуется эпидемиологический надзор. Суть заключается в отслеживании путей распространения опасности. Простейший пример: локализация очага по карте путём оценки мест залегания линий снабжения питьевой водой. Медики пытаются отслеживать качество продуктов питания. Потому случаи заражения брюшным тифом проявляются нечасто. Специальные лаборатории исследуют воду в районах общественных пляжей.
Собирается сопутствующая информация, используемая для выявления очагов и их устранения. Не последнее место занимает врачебное наблюдение за лицами, страдавшими указанным заболеванием, носителями.
Сальмонелла размножается в молочных продуктах. Повышенное внимание уделяется снабжению производства водой. Отслеживается отсутствие мух. Старайтесь не покупать продукты питания там, где нарушается это правило.
Медики считают фактором риска плохую гигиену, но кто видел больного бомжа? Спиртное считается однозначно вредным фактором – уничтожает слизистую желудка.
Нейтрализуют кал, мочу, рвотные массы, прочие выделения. Добавляют хлорную известь в размере 20% объёма и перемешивают. Микс настаивается 3 часа, спускается в канализацию. Белье замачивается перед кипячением на 2 часа в 1% растворе хлорамина.
Для лечения брюшного тифа больной госпитализируется. Дальнейшая терапия проводится на базе стационара. Врач, обнаружив симптомы, отправляет пациента в отделение, пока проводится лабораторная диагностика кишечной инфекции. Проводится нейтрализация по методу, описанному выше. Медицинский персонал соблюдает дополнительные меры. Простейшей – избегание прикосновений к кровати больного.
После нормализации температуры больных держат в стационаре. Критерии выписки:
- Через две недели врач отпускает тех, кто не лечился антибиотиками. Лёгкая форма, прошедшая за счёт результативности борьбы с инфекцией организма больного.
- При наличии антибиотиковой терапии срок растягивается до трёх недель. Собственные силы организма плохо справлялись с инфекцией.
При выздоровлении с больного берут анализы кала, мочи на бактериологическое исследование: три раза с интервалом 5 дней. Один раз взимается проба желчи. Первые два месяца после выписки бывшие пациенты находятся под наблюдением: еженедельно измеряется температура, 5 раз берётся анализ кала и мочи (с интервалом 1-2 дня через полторы недели после оставления стационара). На третий месяц раз в 2 недели проводится контроль градусником.
К работникам пищевой промышленности отношение строже. Проявляется увеличением количества исследований. 2 года выписавшиеся стоят на учёте. О комплексе предпринимаемых мер расскажет врач. Сложно приходится пищевикам: при обнаружении носительства они помещаются в стационар для прохождения обследования. Это занимает 1 месяц.
Человек, контактирующий с больным, вызывает у медиков опасения. Чтобы исключить последствия, проводится забор анализов (мочи, кала). Особое отношение к пациентам с обнаруженными заболеваниями билиарных путей или брюшным тифом в анамнезе. Анализы исследуются троекратно, 1 раз проводится забор содержимого 12-перстной кишки. Выделяют другие специфические меры, зависящие от региона.
В неблагополучных районах с детского возраста назначают препараты вакцин. Прививки формируют у человека иммунитет против заболевания. Чем пресекается шанс развития эпидемии. Иммунитет вырабатывается не у всех. Действенность вакцинации оценивается на 55-73%. Врачи рекомендуют использовать препараты параллельно.
Применяется этиотропное лечение – экономически целесообразно. Вакцина дешевле антибиотика, человек спокойно продолжает работать. В отсутствии прививки потребуется экстренная эвакуация в медицинские учреждения.
источник
Брюшной тиф – это острое инфекционное антропонозное заболевание, протекающее с симптомами лихорадки, общей интоксикации и поражением лимфатического аппарата тонкого кишечника.
Возбудитель s. Typhi. Это грамотрицательная подвижная палочка с жгутиками, спор и капсул не образует, хорошо растет на обычных питательных средах. При гибели выделяет эндотоксин.
S. typhi умеренно устойчивы во внешней среде — в почве, воде могут сохраняться до 1-5 мес, в испражнениях — до 25 дней, на белье — до 2 нед, на пищевых продуктах — от нескольких дней до недель, особенно продолжительно — в молоке, мясном фарше, овощных салатах, где при температуре выше 18оС они способны размножаться. При нагревании быстро погибают. Дезинфицирующие средства (лизол, хлорамин, фенол, сулема) в обычных концентрациях убивают возбудителя в течение нескольких минут.
Эпидемиология:
Источник инфекции – человек: больной, бактерионоситель, реконвалесцент.
Механизм передачи: фекально-оральный.
Пути передачи: водный, пищевой (молоко и молочные изделия, кремы, салаты, мясные продукты), контактно-бытовой. Фактор передачи: мухи.
Наибольшая заболеваемость: лето-осень. Восприимчивость всеобщая. После заболевания иммунитет продолжительный.
Классификация:
по клиническим формам — типичная, атипичная (абортивная, стертая);
по степени тяжести — легкая, среднетяжелая, тяжелая;
по характеру течения — циклическое, рецидивирующее;
по наличию осложнений — неосложненный, осложненный
Инкубационный период – 1-3 нед. Начало постепенное: слабость, утомляемость, головная боль, температура 37-37,5. К 5-7 дню – 39-40 и выше. Состояние ухудшается : нарастает интоксикация, усиливаются головная боль и адинамия, понижается или исчезает аппетит, нарушается сон (сонливость днем, бессонница ночью). Стул обычно задержан, появляется метеоризм. Лицо больного спокойное, бледное. Кожа сухая, горячая. Характерна относительная брадикардия, у некоторых больных наблюдаются дикротия пульса, приглушение тонов сердца (или только I тона на верхушке). Артериальное давление понижается.
Над легкими выслушивают рассеянные сухие хрипы (брюшнотифозный бронхит). Язык сухой, обложен серовато-бурым налетом, утолщен (имеются отпечатки зубов по краям), кончик и края языка свободны от налета. Иногда отмечается укорочение перкуторного звука в правой подвздошной области (симптом Падалки). При пальпации здесь определяются грубое урчание слепой кишки и повышение болевой чувствительности. С 3-5-го дня болезни увеличивается селезенка, а к концу 1-й недели можно выявить увеличение печени. Иногда брюшной тиф начинается в виде острого гастроэнтерита или энтерита без выраженной общей интоксикации, когда в первые дни беспокоят тошнота, рвота, жидкий стул без патологических примесей, разлитые боли в животе, а в последующем появляются характерные симптомы болезни. Стул кашицеобразный (в виде горохового пюре).
К 7-14 дню – заторможенность, бред, нарушение сознания, галлюцинации – тифозный статус.
На 7-9 сутки – розеолезная или розеолезно-папулезная сыпь на коже груди, живота, боковых поверхностях туловища. В течении недели подсыпание новых элементов.
К 4-ой неделе состояние улучшается: уменьшается температура, головная боль, улучшаются сон и аппетит (выздоровление).
Выздоровевших выписывают из стационара при трехкратном отрицательном бактериологическом исследовании фекалий, мочи и однократном отрицательном результате посева дуоденального содержимого
Осложнения: перфорация кишечника и кишечные кровотечения.
Перфорация кишечника: на 2-3 неделе болезни из-за образования язв. Способствуют метеоризм и нарушение режима.
Симптомы: сильные боли в животе, в нижних отделах, при пальпации напряжение мышц. Необходима срочная операция.
Падает температура, бледнеет, холодный пот, учащение пульса, падает АД, м.б. коллапс. В кале примесь крови: через 8-12 часов при небольшом кровотечении, при массивном через 1,5-2 часа.
Психоз, тромбофлебит, паротит, плеврит и тд.
Диагностика:
Бактериологический посев: Материал для исследования: кровь, испражнения, моча, желчь (дуоденальное содержимое), розеол, костного мозга, грудного молока.
Кровь берут на гемокультуру из вены на среду Раппопорт в соотношении к среде 1:100.
Серологический метод: кровь на парные сыворотки с 8-9 дня. Реакция Видаля, РНГА, ИФА и др.
Строгий постельный режим (до 7-10 дня нормальной температуры).
Диета – стол № 4а (кормить 4-5 р. в сут, пища легкая, пить настой шиповника, чай, щелочные минеральные воды, соки. За 5-7 дней до выписки общий стол (№15).
Антибиотики: до 10-12 дня нормальной температуры – левомицетин, бисептол.
Дезинтоксикация – 5% — р0р глюкозы, изотонический р-р хлорида натрия, гемодез.
А\гистаминные – супрастин, димедрол, тавегил.
При кишечном кровотечении – покой, холод на живот, в\в 10% р-р хлорида, аминокапроновая к-та, викасол.
Сестринское обслуживание больных брюшным тифом:
Зависимые вмешательства: выполнение назначений врача.
-измерение температуры тела, АД, осмотр стула, мочи, обеспечения строгого постельного режима, обеспечение диеты, питьевого режима, контроль за самочувствием, обеспечение текущей дезинфекции. При запоре нельзя давать слабительное. Очистительную клизму назначает врач, делают под небольшим давлением.
Профилактика:
1.Улучшение санитарного надзора за удалением сточных вод, водоснабжением, пищевыми предприятиями, борьба с мухами.
2.Реконвалесценты выписываются не ранее 21 дня с момента нормализации температуры, при наличии 3-5 кратного отрицательного результат баканализов кала, мочи и однократного исследования желчи.
3. Выявление и лечению бактерионосителей.
4. Лихорадящие больные более 5 дней обследуются на брюшной тиф.(кровь на гемокультуру)
5. Диспансеризация 2 года, декретирование на протяжении всей трудовой деятельности.
6.Вакцинация по эпидпоказаниям брюшнотифозной вакциной (Тифи ВИ)
Противоэпидемические мероприятия:
Экстренное извещение в СЭС.
Наблюдение за контактными 25 дней с однократным бак исследованием кала.
Паратифы [paratyphus, ед. ч.; греч. para около + (брюшной) тиф] — группа кишечных инфекций, вызываемых микроорганизмами рода сальмонелла.
Инфекционные болезни, сопровождающиеся бактериемией, лихорадкой, интоксикацией, язвенным поражением лимфатического аппарата тонкой кишки, увеличением печени и селезенки, сыпью.
Регистрируются повсеместно, особенно в странах с низким уровнем коммунального благоустройства.
Паратиф А чаще встречается на Дальнем и Среднем Востоке, реже в Европе. Паратиф В распространен во всех странах мира.
Этиология:Возбудителем паратифа А является Salmonella paratyphi А, паратифа В — Salmonella paratyphi В (S. schottmueliri). Представляют собой грамотрицательные короткие подвижные палочки, не образующие спор и капсул; относятся к семейству кишечных бактерий, роду сальмонелл. Бактерии отличаются друг от друга разной антигенной структурой. Обладают высокой устойчивостью в окружающей среде: длительно сохраняются в воде, пищевых продуктах (в частности, молоке), в почве, на различных предметах. Дезинфицирующие средства в обычных концентрациях убивают их в течение нескольких минут.
Эпидемиология:Источник инфекции — больные и бактерионосители; для паратифа В, помимо человека, источником возбудителя инфекции являются рогатый скот, свиньи, грызуны, птицы. Механизм передачи возбудителя фекально-оральный, возбудители П. выделяются больными (бактерионосителями) с фекалиями и мочой. Факторами передачи могут быть мясные и молочные продукты, а также пищевые продукты, не подвергающиеся термической обработке, вода, мухи, инфицированные предметы.
Клиника: Инкубационный период паратифа В от 3 до 21 дня, чаще 12 дней. Клиническая картина болезни разнообразная, обычно мало отличается от брюшного тифа, но возможно острое начало болезни с явлений гастроэнтерита (боли в животе, понос, рвота), повышения температуры тела, озноба, головной боли. Стул обильный, с примесью слизи, продолжительность болезни в этих случаях до 5 дней. При паратифе В часто наблюдаются легкие абортивные формы, однако возможно септическое течение болезни. Лихорадка может быть неправильного типа, продолжительность лихорадочного периода колеблется от нескольких дней до нескольких недель. Сыпь иногда отсутствует, но может быть обильной; появляется на 3—5-й день болезни, носит розеолезный или розеолезно-папулезный характер. Увеличиваются печень и селезенка. Отмечается тахикардия, реже брадикардия. Картина крови — без специфических изменений. Рецидивы наблюдаются реже, чем при брюшном тифе и паратифе А.
У детей П. протекают легче, чем у взрослых, возможно дизентериеподобное течение болезни.
Осложненияпри П. наблюдаются реже, чем при брюшном тифе. Возможны кишечное кровотечение, перфорация тонкой кишки с развитием перитонита, пневмония, миокардит.
При паратифе А инкубационный период короче, чем при брюшном тифе, и составляет в среднем 6-10 сут. Характерно острое начало заболевания с быстрым повышением температуры тела и наличием в начальном периоде катаральных явлений — насморка, кашля. Лицо больных гиперемировано, сосуды склер инъецированы, можно наблюдать герпетические высыпания на губах и крыльях носа. Температурная реакция не столь постоянна, как при брюшном тифе, часто принимает неправильный характер, а длительность её меньше. На высоте заболевания возможны озноб и повышенное потоотделение. Достаточно часто экзантема появляется рано (4-7-й день болезни). Помимо характерной розеолёзной сыпь может быть кореподобной или петехиальной. Она более обильная и располагается не только на коже живота и груди, но и на конечностях. Характерны полиморфизм высыпаний и «подсыпания» в динамике заболевания. Чаще заболевание протекает в среднетяжелой форме, интоксикация выражена умеренно, а её продолжительность меньше, чем при брюшном тифе. Так же, как и брюшной тиф, заболевание может принять рецидивирующее течение.
Паратиф C в отличие от паратифа A или B протекает в следующих формах:
— в гастроэнтеритической форме, которая возникает при пищевом пути инфицирования, характеризуется коротким инкубационным периодом, который при массивной инвазии может продолжаться всего в течение нескольких часов. Для начала заболевания характерны многократная рвота, боли в животе и диарейный синдром. Испражнения жидкие, обильные, имеют резкий запах, нередко может отмечаться наличие мутной слизи, зелени, напоминающих болотную тину;
— в тифоподобной форме, не отличающейся клиническими проявлениями от таковых при брюшном тифе;
— в септической форме, которая характеризуется ремитирующей лихорадкой (източные колебания температуры тела в приделах 1,5–2 °С, но при этом температура не снижается до нормальных значений), тяжелым общим состоянием, а также высыпаниями на кожных покровах и наличием гнойных очагов во внутренних органах с частым развитием паренхиматозного гепатита, гнойного менингита, остеомиелита и др.
Диагностика:
Лабораторное исследование (выделение возбудителя в первые дни заболевания из крови, позже из мочи и жёлчи, серологическое исследование в поздние сроки) позволяет установить точный диагноз.
Диагностика паратифа заключается в бактериологическом исследовании испражнений, крови, мочи, рвотных масс и промывных вод желудка, а также выявлении антител к сальмонеллам в РИГА, реакции Vi-агглютинации с типовыми сыворотками и/или линейной РА (реакция Видаля). В качестве антигенов используют монодиагностикумы к конкретным возбудителям. Исследования рекомендуют начинать с 7-х суток (время нарастания титра антител).
Лечение паратифов А, В и С такое же, как и при брюшном тифе. Лечение паратифов проводится антибиотиками, антигистаминные препараты, витамин С, витамины группы В и иные, в том числе витамин U, в течение 2–3 недель с целью ускорения репарации слизистой оболочки кишечника. Для повышения неспецифической резистентности организма назначают пентоксил, метацил, иммуноглобулин внутривенно. При тяжелом течении болезни проводится посиндромная терапия.
С целью активации Т-системы иммунитета комплексная терапия должна включать назначение иммуностимулирующих и иммунокорригирующих средств типа левамизола, тактивина и др.
Все больные паратифом А, В или С, в том числе и дети, подлежат обязательной госпитализации. Постельный режим назначается на протяжении всего лихорадочного периода болезни, при этом необходимо проводить тщательный уход за ротовой полостью и кожными покровами. Полноценная по калорийности и качеству диета, соответствующая возрасту ребенка, также назначается с первых дней болезни. С целью исключения перегрузки желудочно-кишечного тракта полностью исключают продукты, содержащие грубую клетчатку, острые и раздражающие продукты питания, а также картофель и цельное молоко, провоцирующие синдром энтерита. Переход на обычную диету допускается на 15–20-й день после установления нормальной температуры тела. Оральная или инфекционная дегидратация показана при токсикозе с эксикозом.
Соблюдение правил личной гигиены, выполнение санитарно-гигиенических требований, особенно на пищевых предприятиях, в продуктовых магазинах, столовых, ресторанах, буфетах; контроль за источниками водоснабжения; борьба с мухами; изоляция больных, выявление бактерионосителей и отстранение их от работ на пищевых производствах.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой. Брюшной тиф имеет алиментарный путь заражения. Инкубационный период длится в среднем 2 недели. Клиника брюшного тифа характеризует интоксикационным синдромом, лихорадкой, высыпаниями мелких красных пятен (экзантемой), гепатоспленомегалией, в тяжелых случаях — галлюцинациями, заторможенностью. Брюшной тиф диагностируют при выявлении возбудителя в крови, кале или моче. Серологические реакции имеют лишь вспомагательное значение.
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой.
Брюшной тиф вызывается бактерией Salmonella typhi – подвижной грамотрицательной палочкой с множеством жгутиков. Брюшнотифозная палочка способна сохранять жизнеспособность в окружающей среде до нескольких месяцев, некоторые пищевые продукты являются благоприятной средой для ее размножения (молоко, творог, мясо, фарш). Микроорганизмы легко переносят замораживание, кипячение и химические дезинфектанты действуют на них губительно.
Резервуаром и источником брюшного тифа является больной человек и носитель инфекции. Уже в конце инкубационного периода начинается выделение возбудителя в окружающую среду, которое продолжается на протяжении всего периода клинических проявлений и иногда некоторое время после выздоровления (острое носительство). В случае формирования хронического носительства человек может выделять возбудителя на протяжении всей жизни, представляя наибольшую эпидемиологическую опасность для окружающих.
Выделение возбудителя происходит с мочой и калом. Путь заражения – водный и пищевой. Инфицирование происходит при употреблении воды из загрязненных фекалиями источников, пищевых продуктов, недостаточно обработанных термически. В распространении брюшного тифа принимают участие мухи, переносящие на лапках микрочастицы фекалий. Пик заболеваемости отмечается в летне-осенний период.
Инкубационный период брюшного тифа в среднем составляет 10-14 дней, но может колебаться в пределах 3-25 дней. Начало заболевания чаще постепенное, но может быть и острым. Постепенно развивающийся брюшной тиф проявляется медленным подъемом температуры тела, достигающей высоких значений к 4-6 дню. Лихорадка сопровождается нарастающей интоксикацией (слабость, разбитость, головная и мышечная боль, нарушения сна, аппетита).
Лихорадочный период составляет 2-3 недели, при этом отмечаются значительные колебания температуры тела в суточной динамике. Одним из первых симптомов, развивающихся в первые дни, является побледнение и сухость кожи. Высыпания появляются, начиная с 8-9 дня болезни, и представляют собой небольшие красные пятна до 3 мм в диаметре, при надавливании кратковременно бледнеющие. Высыпания сохраняются в течение 3-5 дней, в случае тяжелого течения приобретают геморрагический характер. На протяжении всего периода лихорадки и даже при ее отсутствии возможно появление новых элементов сыпи.
При физикальном обследовании отмечается утолщение языка, на котором четко отпечатываются внутренние поверхности зубов. Язык в центре и у корня покрыт белым налетом. При пальпации живота отмечается вздутие вследствие пареза кишечника, урчание в правом подвздошье. Больные отмечают склонность к затруднению дефекации. С 5-7 дня заболевания может отмечаться увеличение размеров печени и селезенки (гепатоспленомегалия).
Начало заболевания может сопровождаться кашлем, при аускультации легких отмечаются сухие (в некоторых случаях влажные) хрипы. На пике заболевания наблюдается относительная брадикардия при выраженной лихорадке – несоответствие частоты пульса температуре тела. Может фиксироваться двухволновой пульс (дикротия). Отмечается приглушение сердечных тонов, гипотония.
Разгар заболевания характеризуется интенсивным нарастанием симптоматики, выраженной интоксикацией, токсическими поражением ЦНС (заторможенность, бред, галлюцинации). При снижении температуры тела больные отмечают общее улучшение состояния. В некоторых случаях вскоре после начала регресса клинической симптоматики вновь возникает лихорадка и интоксикация, появляется розеолезная экзантема. Это так называемое обострение брюшного тифа.
Рецидив инфекции отличается тем, что развивается спустя несколько дней, иногда недель, после стихания симптоматики и нормализации температуры. Течение рецидивов обычно более легкое, температура колеблется в пределах субфебрильных значений. Иногда клиника рецидива брюшного тифа ограничивается анэозинофилией в общем анализе крови и умеренным увеличением селезенки. Развитию рецидива обычно предшествует нарушения распорядка жизни, режима питания, психологический стресс, несвоевременная отмена антибиотиков.
Абортивная форма брюшного тифа характеризуется типичным началом заболевания, кратковременной лихорадкой и быстрым регрессом симптоматики. Клинические признаки при стертой форме выражены слабо, интоксикация незначительная, течение кратковременное.
Брюшной тиф может осложняться кишечным кровотечением (проявляется в виде прогрессирующей симптоматики острой геморрагической анемии, кал приобретает дегтеобразный характер (мелена)). Грозным осложнением брюшного тифа может стать перфорация кишечной стенки и последующий перитонит.
Помимо этого, брюшной тиф может способствовать развитию пневмонии, тромбофлебитов, холецистита, миокардита, а также паротита и отита. Длительный постельный режим может способствовать возникновению пролежней.
Брюшной тиф диагностируют на основании клинический проявлений и эпидемиологического анамнеза и подтверждают диагноз с помощью бактериологического и серологического исследований. Уже на ранних сроках заболевания возможно выделение возбудителя из крови и посев на питательную среду. Результат обычно становится известен через 4-5 дней.
Бактериологическому исследованию в обязательном порядке подвергаются кал и моча обследуемых, а в период реконвалесценции – содержимое двенадцатиперстной кишки, взятое во время дуоденального зондирования. Серологическая диагностика носит вспомогательный характер и производится с помощью РНГА. Положительная реакция наблюдается, начиная с 405 суток заболевания, диагностически значимый титр антител – 1:160 и более.
Все больные брюшным тифом подлежат обязательной госпитализации, поскольку значимым фактором успешного выздоровления является качественный уход. Постельный режим прописан на весь лихорадочный период и последующие за нормализацией температуры тела 6-7 дней. После этого больным разрешается сидеть и только на 10-12 день нормальной температуры – вставать. Диета при брюшном тифе высококалорийная, легкоусвояемая, преимущественно полужидкая (мясные бульоны, супы, паровые котлеты, кефир, творог, жидкие каши за исключением пшенной, натуральные соки и т. п.). Рекомендовано обильное питье (сладкий теплый чай).
Этиотропная терапия заключается в назначении курса антибиотиков (хлорамфеникол, ампициллина). Совместно с антибиотикотерапией с целью профилактики рецидивирования заболевания и формирования бактерионосительства нередко проводят вакцинацию. При тяжелой интоксикации дезинтоксикационные смеси (коллоидные и кристаллоидные растворы) назначают внутривенно инфузионно. Терапию при необходимости дополняют симптоматическими средствами: сердечно-сосудистыми, седативными препаратами, витаминными комплексами. Выписка больных производится после полного клинического выздоровления и отрицательных бактериологических пробах, но не ранее 23 дня с момента нормализации температуры тела.
При современном уровне медицинской помощи прогноз при брюшном тифе благополучный, заболевание заканчивается полным выздоровлением. Ухудшение прогноза отмечается при развитии опасных для жизни осложнений: прободения кишечной стенки и массированного кровотечения.
Общая профилактика брюшного тифа заключается в соблюдении санитарно-гигиенических нормативов в отношении забора воды для использования в быту и орошения сельскохозяйственных угодий, контроле над санитарным режимом предприятий пищевой промышленности и общественного питания, над условиями транспортировки и хранения пищевых продуктов. Индивидуальная профилактика подразумевает соблюдение личной гигиены и гигиены питания, тщательное мытье употребляемых в сыром виде фруктов и овощей, достаточная термическая обработка мясных продуктов, пастеризация молока.
Сотрудники предприятий, имеющие контакт с продуктами питания на предприятиях пищевой промышленности, и другие декретированные группы подлежат регулярному обследованию на носительство и выделение возбудителя брюшного тифа, в случае выявления выделения – подлежат отстранению от работы до полного бактериологического излечения. В отношении больных применяются карантинные меры: выписка не ранее 23 дня после стихания лихорадки, после чего больные находятся на диспансерном учете на протяжении трех месяцев, ежемесячно проходя полное обследование на предмет носительства брюшнотифозной палочки. Работники пищевой промышленности, переболевшие брюшным тифом, допускаются к работе не ранее, чем спустя месяц после выписки, при условии пятикратного отрицательного теста на выделение бактерий.
Контактные лица подлежат наблюдению в течение 21 дня с момента контакта, либо с момента выявления больного. С профилактической целью им назначается брюшнотифозный бактериофаг. Не относящимся к декретным группам контактным лицам производится однократный анализ мочи и кала на выделение возбудителя. Вакцинация населения производится по эпидемиологическим показаниям при помощи однократного подкожного введения жидкой сорбированной противобрюшнотифозной вакцины.
источник
Лечение этой болезни чаще актуально летом – в жару она возникает мгновенно, за пару дней переходит в острую форму. Стоит употребить зараженные продукты, воду или контактировать с больным, как развивается кишечная бактериальная инфекция. Профилактика дизентерии включает множество мер: узнайте, как уберечь от заболевания себя и близких.
Источником заражения кишечной бактериальной инфекцией может стать как очевидно больной, так и бессимптомный носитель, загрязненная вода, зараженные продукты. Дизентерию вызывают вредные бактерии рода Шигелла. Являясь возбудителем болезни, шигеллы быстро размножаются в питательной среде, но мгновенно гибнут при высокой температуре. Необходимо 10 мин. при температуре выше 60 градусов, чтобы бактерии погибли. Вторым видом кишечных инфекций считается амебная дизентерия, которая вызывается одноклеточным паразитом – гистолитической амебой.
Заражение дизентерией происходит не только при личном контакте. Главный источник болезни – это сам больной или же носитель заболевания. Однако дизентерия передается и через обычную пищу, воду, если ее готовит зараженный человек. Особо важны профилактические меры в системе общественного питания. Основной механизм передачи дизентерии – фекально-оральный (пищевой или водный) и контактно-бытовой. Диагностирование проводится методом выделения возбудителя из испражнений или крови пациента.
Сложность выявления источника заражения в том, что ее носитель может даже не догадываться, что болен. Легкая форма проходит почти незаметно, симптомы незначительные и напоминают обычный грипп. Бактерии-возбудители болезни выделяются после заражения из организма спустя 10 дней, и даже при выздоровлении болезнетворные микроорганизмы могут передаваться. Длительный период распространения бактерий носителем объясняет возникновение масштабных эпидемий в странах с большим скоплением населения и несоблюдением санитарно-гигиеничных норм.
Важно, что лечение дизентерии усложняется тем, что инкубационный период составляет 3-4 дня, и может достигать до 7 дней. Бактерии через пищеварительную систему попадают в толстую кишку, вызывая воспалительный процесс. Нарушение естественной кишечной флоры вызывает вздутие, сильную диарею (до 10 раз в сутки). Заметен болевой синдром живота, который приобретает схваткообразный характер, отмечается высокая температура. Различают острую форму болезни (типичную колитическую и атипичную гастроэнтеритическую), хроническую дизентерию и бактериовыделение.
Появление в стуле крови, слизи, гноя свидетельствует об образовании эрозий, язв и кровоизлияний на слизистой оболочке кишечника. В таком случае следует незамедлительно обратиться в стационар к врачу для диагностики и помощи. Дальнейшее течение болезни может усложниться сильной интоксикацией, нарушением целостности стенки кишки и появлением перитонита. В тяжелых случаях возможно развитие инфекционно-токсического шока с летальным исходом. Промедление грозит серьезными последствиями.
При амебной дизентерии пациенту назначают интенсивную противопротозойные препараты (Метронидазол, Хиниофон, Тинидазол, Делагил), в показаниях необходимы и противодиарейные средства. При бактериальной дизентерии применяют антибиотики. Антибактериальная терапия предполагает прием бактериофагов. Важно соблюдать строгую диету: щадящее (преимущественно жидкое) питание, например, легкий диетический суп, и обильное питье. Применяется капельное введение изотонических солевых растворов внутривенно.
Соблюдая элементарные меры профилактики дизентерии, можно предупредить заражение. Особенно подвержены инфекции дети: малыша более сложно проконтролировать, чтобы он не брал грязные предметы. Что требуется:
- Соблюдение правила личной гигиены. Регулярно мыть руки перед приемом пищи и после посещения туалета, прогулки.
- Не приобретать продукты на стихийных рынках, с поврежденной упаковкой и истекшим сроком годности.
- Мыть ягоды, фрукты, овощи не только под проточной водой, но и ополаскивать кипяченой водой.
- Не пить воду сомнительного качества и не купаться в случайных водоемах.
При распространении заболевания противоэпидемические мероприятия при дизентерии предполагают проведение таких действий:
- Исследования воды, продуктов, обеспечения населения безопасной, качественной питьевой водой.
- Гигиенического обучения населения: как обезопасить себя, детей от заражения.
- Регистрации всех больных, носителей инфекции и тех, кто с ними контактировал. Выписка больных из стационара проводится только после их клинического выздоровления и отрицательных результатов обследования.
- Проведения дезинфекции в очаге болезни.
Для формирования в организме антител к возбудителю болезни проводится специфическая профилактика дизентерии. В настоящее время эффективной мерой предупреждения возникновения бактериальной дизентерии является вакцинация. Особенно рекомендовано сделать прививку тем, кто планирует поездку в страну с жарким климатом, низким санитарно-гигиеническим уровнем. Стоит сделать прививку людям, которые работают в сфере общественного питания, медицинским работникам.
Для внутримышечного применения используется раствор липосахарида, который представляет собой вакцину для профилактики дизентерии. На протяжении двух-трех недель после вакцинации формируются антитела, благодаря наличию которых организм становится невосприимчивым к болезни. Результат длится два года. Противопоказаниями к вакцинированию являются:
- индивидуальная чувствительность к составляющим вакцины;
- состояние беременности у женщин;
- младенческий возраст (до 3 лет);
- период обострения заболеваний, болезненное состояние;
Кишечные инфекции нередко диагностируются у детей, максимум заболеваний отмечается от двух до семи лет. Профилактика дизентерии у детей заслуживает большого внимания. Начинают с личной гигиены, обеспечения чистоты воды, качества пищи. Завершают выработкой правильных привычек ребенка в быту. Любые нарушения работы пищеварительной системы должны контролироваться. Когда появляется расстройство желудка, лучше посоветоваться с врачом. Если симптомы усиливаются, малыш должен наблюдаться в стационаре, пока состояние не улучшится.
При правильном процессе лечения прогноз дизентерии благоприятный, если начинать терапию своевременно. Острые формы редко переходят в хронические. Иногда после инфекции проявляются функциональные нарушения работы толстого кишечника – постдизентерийный колит. Самолечение может не только усугубить течение болезни, но может начаться хроническая дизентерия, которую лечить гораздо тяжелее.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Основным антибиотиком, используемым в лечении брюшного тифа, является левомицетин. Вместо него также может использоваться триметоприм, ампициллин и сульфаметоксазол. Однако препаратом выбора все же является левомицетин. Если после 4 – 5 дней лечения этим медикаментом состояние пациента не улучшается, то подбирается другой препарат. Если же на фоне лечения левомицетином видна положительная динамика, то лечение продолжается до нормализации температуры. После того как температура стабилизовалась, дозу препарата снижают на 30 – 40 процентов от изначальной дозы, и продолжают лечение еще 10 дней.
Антибиотики, назначаемые в лечении брюшного тифа
Необходимо помнить, что антибиотики оказывают такое побочное действие как нарушение естественной кишечной и влагалищной флоры. Поэтому их назначение должно сопровождаться приемом противогрибковых средств (таких как, например, флуконазол).
Основным направлением в симптоматическом лечении является дезинтоксикация. Она направлена на выведение из организма как самих бактерий, так и их токсинов. Параллельно проводится коррекция и стабилизация гемодинамики — артериального давления, пульса. С этой целью назначаются средства, улучшающие циркуляцию крови, и кардиотоники. Важным моментом в лечении брюшного тифа является купирование почечной недостаточности и предотвращение развития синдрома шоковой почки. С этой целью проводится внутривенно капельное вливание (то есть посредством капельницы) изотонических растворов глюкозы, солевых растворов, растворов альбуминов. Так, назначается 5-процентный раствор глюкозы, 10-процентный раствор альбумина, энтеродез и другие растворы. Параллельно назначаются сорбенты (вещества, впитывающие на своей поверхности токсины и бактерии), средства, улучшающие реологические свойства крови.
В тяжелых случаях брюшного тифа назначаются инъекции преднизолона. Этот препарат оказывает выраженное противошоковое и противоаллергическое действие. Назначается он в дозе 1 миллиграмм на килограмм веса, что в среднем равняется 60 миллиграммам на пациента в сутки. Лечение проводится коротким курсом – от 5 до 7 дней под постоянным контролем врача. Также при тяжелых интоксикациях проводятся курсы оксигенотерапии ежедневно по 2 сеанса в течение 60 минут.
Тактика лечения брюшного тифа в случае кишечного кровотечения включает абсолютный покой, холодный компресс на живот, прекращение кормления пациента. Для остановки кровотечения назначают 5-процентный раствор аминокапроновой кислоты (по 100 миллилитров два раза в сутки), 1-процентный раствор викасола (по 1 миллилитру внутримышечно два раза в сутки) и 10-процентный раствор кальция хлорида (внутривенно по 10 миллилитров два раза в сутки). После остановки кровотечения пациент не должен кушать еще 12 часов.

К мерам, направленным на предотвращение брюшного тифа, относятся:
- индивидуальная профилактика;
- дезинфекция (при заражении брюшным тифом);
- экстренные меры при эпидемии брюшного тифа.
Индивидуальная профилактика брюшного тифа направлена на ограничение контактов с возбудителями этого заболевания. Входными воротами для проникновения тифозной палочки в организм человека является ротовая полость. Попасть в рот бактерия может пищевым, контактно-бытовым или водным путем. Поэтому в целях предотвращения этого заболевания нужно соблюдать личную гигиену и гигиену питания, а также выполнять все необходимые санитарные требования по отношению к условиям проживания.
Мерами индивидуальной профилактики являются:
- контроль качества потребляемых продуктов и питьевой воды;
- соблюдение стандартов личной гигиены;
- организация действенной борьбы с мухами.
Контроль качества потребляемых продуктов и питьевой воды
Источниками заражения брюшного тифа могут стать фрукты и овощи, на которых тифозная палочка сохраняется на протяжении 10 дней. Нередко причиной инфицирования являются мясные продукты, на которых бактерии сохраняют свою жизнеспособность в течение 2 месяцев.
Распространенной причиной брюшного тифа является вода из зараженных источников. Заразиться можно не только употребляя воду для питья, но и используя ее для мытья посуды, продуктов.
Бактерия, которая провоцирует брюшной тиф, моментально гибнет при кипячении. Поэтому чтобы предотвратить это заболевание следует блюсти осторожность при употреблении продуктов, которые не проходят термическую обработку. Большую опасность заражения представляет пастеризованное молоко, которое употребляется в сыром виде. Попадая в молоко, бактерия начинает быстро размножаться, так как не встречает конкуренцию со стороны других микроорганизмов.
Мерами профилактики против алиментарного и водного заражения брюшным тифом являются:
- для питья применяется только кипяченая или бутилированная вода;
- все продукты (особенно скоропортящиеся) следует хранить в закрывающейся таре;
- контакт между сырыми продуктами и готовой пищей нужно ограничивать;
- не следует приобретать продукты в местах стихийной торговли (несанкционированные рынки, торговые палатки у обочин дорог);
- молоко следует кипятить, а творог, приготовленный из сырого молока, подвергать термической обработке;
- фрукты и овощи, употребляемые в сыром виде, нужно ошпаривать кипятком.
Соблюдение стандартов личной гигиены
Брюшной тиф часто называют болезнью грязных рук, поэтому в профилактике играет важную роль личная гигиена. После контакта с потенциальной зоной скопления бактерий (туалеты, общественный транспорт, животные, грязные предметы) обязательно нужно мыть руки с мылом. При посещении туалетов общественного пользования рекомендуется пользоваться специальными антисептическими средствами.
Особую бдительность следует соблюдать при контакте с канализацией и другими местами скопления нечистот. В таких местах тифозная палочка сохраняет свою жизнедеятельность на протяжении нескольких месяцев. Поэтому при авариях или проведении очистительных работ следует пользоваться защитной одеждой, которую впоследствии нужно подвергать кипячению.
Организация действенной борьбы с мухами
Мухи представляют собой большую опасность, так как на своих лапках переносят большое количество бактерий, обсеменяя ими продукты питания и предметы быта. В профилактике брюшного тифа борьба с мухами должна проводиться в двух направлениях – против насекомых в преимагинальных стадиях (яиц, куколок, личинок) и против взрослых мух.
Мерами борьбы с мухами являются:
- правильное хранение (в закрывающихся емкостях) и регулярный сбор пищевых отходов;
- обработка мусорных ведер дезинфицирующими средствами;
- при наличии на участках возле дома выгребных ям – обеспечение должного содержания в соответствии с санитарными нормами;
- установление специальных ловушек в местах большого скопления мух;
- предотвращение проникновения насекомых в помещение (установка на двери и окна защитных сеток);
- поддержка чистоты на кухне.
Дезинфекция при брюшном тифе представляет собой комплекс мер, целью которых является уничтожение потенциальных возбудителей болезни в зонах, где высока вероятность их присутствия. Различают 2 типа дезинфекции – текущая и заключительная. Основной мерой дезинфекции является обработка предметов, которыми пользуется больной, различными обеззараживающими средствами.
Текущая дезинфекция
Текущая дезинфекция начинается сразу после установления факта заболевания и до тех пор, пока пациента не госпитализируют. После выписки в помещениях, где проживает выздоравливающий (реконвалесцент) пациент, меры текущей дезинфекции проводятся на протяжении последующих 3 месяцев. В домах или квартирах, где проживают хронические бациллоносители, текущая дезинфекция проводится постоянно.
Мерами текущей дезинфекции являются:
- Предметы личного пользования (посуда, постельное белье, полотенца). Пациенту предоставляется отдельная посуда, полотенца и белье. Грязное белье и полотенца складируются в отдельную закрытую тару и стираются отдельно. Эффективным методом дезинфекции текстильных изделий является кипячение в растворе из соды и мыла (на 10 литров воды берется 100 грамм мыла и 30 грамм кальцинированной соды). Кипятить нужно минимум 2 часа. Посуду после использования кипятят в течение 15 минут, добавляя в воду любое моющее средство.
- Борьба с мухами. Систематически проводится дезинсекция (уничтожение мух химическими препаратами). Особое внимание уделяется местам, где мухи откладывают потомство (туалетам, мусоросборникам). На окна в помещениях, где проживает носитель бактерий, устанавливаются защитные сетки. Также рекомендуется использование липких лент, отравленных приманок и других средств борьбы с мухами.
- Выделения больного. Если пациент проживает в условиях, где отсутствует канализация, продукты его жизнедеятельности (кал, моча) засыпают порошком хлорной извести и только через час сливают в выгребную яму. Предметы, используемые для туалета (горшки, ведра), после каждого раза применения погружают в раствор хлорамина или хлорной извести на 30 минут, после чего подвергают кипячению.
- Стены, пол и другие поверхности. В комнате, где находится пациент, каждый день делают влажную уборку, используя горячую воду, в которую добавлено хозяйственное мыло (натертое на терке) или любой хозяйственный порошок. В туалете после посещения обрабатывают унитаз, пол и стены на высоте 2 метров раствором хлорамина или лизолом.
Заключительная дезинфекция
Заключительная дезинфекция начинается после госпитализации больного. Сначала проводится уничтожение мух и других насекомых путем распыления быстродействующих инсектицидов. Всех павших насекомых необходимо собрать и сжечь. Затем начинается последовательная обработка помещений – от самых дальних комнат и по направлению к выходу. Пол, стены (по возможности) и другие поверхности обрызгивают раствором хлорамина или лизола. Через 2 часа обработанные поверхности протирают салфеткой из ветоши, смоченной дезинфицирующим средством. Таким же образом дезинфицируется деревянная мебель и другие бытовые предметы. Для обработки мягкой мебели рекомендуется воспользоваться услугами специализированных служб.
Все текстильные изделия (полотенца, простыни), а также одеяло, подушки, матрасы отправляют в специальные камеры для дезинфекции. Посуду подвергают кипячению.
Все мероприятия заключительной дезинфекции проводятся под контролем врача (инфекциониста или эпидемиолога). Проверку качества выполненных мероприятий осуществляют представители санэпидстанции.
Экстренные меры (противоэпидемические) проводятся при вспышках брюшного тифа или при возникновении потенциальной угрозы. Относятся такие действия к мерам общей профилактики и играют важную роль в борьбе с брюшным тифом. Экстренные меры направлены на уничтожение источников инфекции и предупреждение их распространения. Ответственность за своевременное выполнение противоэпидемических мероприятий несет государство в лице органов санитарно-эпидемиологического надзора. В то же время, большое значение имеет и участие населения в таких действиях.
К противоэпидемическим мероприятиям относятся:
- повышенное внимание к лицам, которые могут быть больны брюшным тифом;
- учет и регистрация всех случаев заражения с предоставлением информации в соответствующие органы;
- обследование зон, в которых были выявлены случаи заболевания (выявление источника инфекции, путей передачи, условий, способствующих заражению);
- проверка лиц, с которыми контактировал больной (членов семьи, коллег по работе, одноклассников или одногруппников);
- своевременная госпитализация больных;
- выписка пациентов в соответствии с существующими правилами (не ранее, чем через 3 недели, после трехкратного исследования мочи и кала);
- наблюдение выписавшихся пациентов (на протяжении 3 месяцев они должны сдавать анализ на брюшной тиф);
- проведение санитарно-просветительной работы с населением.
Предпосылкой для проведения вакцинации в плановом порядке является высокий уровень заболеваемости в регионе. Иммунизации в таком случае подвергаются лица, проживающие в условиях, которые способствуют заражению брюшным тифом. Также прививаются люди, чей род деятельности связан с высоким риском инфицирования.
Лицами, которые проходят плановую вакцинацию против брюшного тифа, являются:
- сотрудники инфекционных больниц и бактериологических лабораторий;
- работники сетей общественного питания и пунктов торговли пищевыми продуктами;
- персонал служб, занимающихся транспортировкой и утилизацией бытовых отходов;
- персонал служб, обслуживающих канализационные сети;
- отдельные группы населения, подверженные высокому риску инфицирования.
Плановая иммунизация проводится перед началом сезонного всплеска заболеваемости, чаще всего в период с марта по апрель.
Существует несколько известных и широко используемых сегодня вакцин против брюшного тифа. Выбор препарата зависит от условий, которые спровоцировали необходимость вакцинирования и возраста пациента. Все препараты изготавливаются из живых возбудителей этого заболевания, которые проходят специальную очистку.
Видами вакцин против брюшного тифа являются:
- полисахаридные жидкие вакцины;
- сухая спиртовая вакцина;
- ослабленная живая вакцина.
Полисахаридные жидкие вакцины
Этот тип вакцин против брюшного тифа представлен на рынке 2 марками – вианвак (Россия) и тифим ви (Франция). Выпускаются препараты в форме прозрачной жидкости. Вакцина вводится один раз подкожно, в верхнюю часть плеча. После введения препарата начинает увеличиваться количество антител в крови. В результате этого через 1 – 2 недели после прививки у человека формируется стойкий иммунитет к брюшному тифу, который сохраняется на протяжении 3 лет. Спустя 2 года (для вианвак) и 3 года (для тифим ви) проводится ревакцинация (повторная вакцинация).
В большинстве случаев люди хорошо переносят полисахаридные жидкие вакцины. Реакция на введение препарата может проявляться покраснением в месте инъекции и небольшой болезненностью. Также возможна невысокая температура (не выше 37,5 градусов), которая может продолжаться 1 – 2 дня.
Минимальный возраст для вакцинирования этими препаратами – 3 года для вианвак и 5 лет для тифим ви. Но медики отмечают, что дети до 5 лет редко болеют брюшным тифом, поэтому ставить прививки раньше этого возраста не рекомендуется. И одна и другая полисахаридная вакцина обладает некоторыми противопоказаниями.
Противопоказаниями для использования препаратов вианвак и тифим ви являются:
- различные инфекционные и неинфекционные заболевания в острой форме;
- обострившиеся хронические заболевания;
- любые сроки беременности;
- плохая переносимость препарата (по факту прошлых прививок).
Сухая спиртовая вакцина
Этот тип вакцины выпускается в виде сухого белого порошка, который перед инъекцией разбавляется изотонической жидкостью. Существует один вид сухой вакцины – тифивак. Вводится препарат дважды с интервалом в 25 – 35 суток. Зона инъекции – подлопаточная область. Ревакцинацию проводят через 2 года. Минимальный возраст пациента для этого препарата – 15 лет.
После введения препарата у человека могут развиться как местные, так и общие реакции. На протяжении 2 дней после вакцинирования у человека может болеть голова, наблюдаться общая слабость, подниматься температура до 38,5 градусов. На месте инъекции краснеет кожа и формируется инфильтрат (уплотнение).
Сухая спиртовая вакцина обладает достаточным количеством противопоказаний.
Противопоказаниями для препарата тифивак являются:
- патологии печени и желчевыводящих путей;
- болезни почек;
- расстройства эндокринной системы;
- болезни сердца и пороки сердца;
- аллергические заболевания;
- заболевания нервной системы;
- болезни крови;
- беременность.
Ослабленная живая вакцина
Этот тип вакцины выпускается под названием ty21a (по названию штамма бактерии) в форме капсул, покрытых желатиновой оболочкой. В РФ этот препарат не зарегистрирован, но активно применяется для вакцинации в других странах. Принимается вакцина орально, по одной штуке через день (всего 4 капсулы). Повторный прием препарата осуществляется через 5 лет.
источник
Профилактика брюшного тифа разделяется на специфическую (вакцина против брюшного тифа) и неспецифическую (заключающуюся в предупреждении инфицирования). Прививка от брюшного тифа не входит в список обязательных (вакцинация согласно национальному календарю профилактических прививок) и выполняется только при наличии эпидемических показаний.
Вакцинация населения, а также надзор за качеством питьевой воды, взятие под контроль приготовление, реализацию и хранение пищевых продуктов т.д. проводится согласно санитарно-эпидемическим правилам: СП 3.1.1.3473-17 профилактика брюшного тифа и паратифов.
Согласно этому документу осуществляется профилактика возникновения и распространения данного заболевания на территории страны.
Брюшной тиф (БТ) является строго антропонозной инфекцией, поэтому источником брюшнотифозных сальмонелл может быть только человек. Эпидемическую опасность представляют больные БТ и бактерионосители сальмонелл.
Бактерионосительство разделяется на три категории:
- острое – развивается после перенесенного в легкой степени БТ при условии, что клиническое выздоровление произошло раньше, чем организм успел очиститься от возбудителя. Острые бактерионосители могут выделять брюшнотифозные сальмонеллы в окружающую среду с каловыми массами и мочой около трех месяцев;
- хроническое – сопровождается выделением возбудителя БТ более трех месяцев. Хроническое носительство может длиться всю жизнь. Данный тип носителей представляет наибольшую эпидемическую опасность, так как возбудитель может выделяться непостоянно, приводя к ошибкам в диагностике;
- транзиторное, сопровождающееся однократным выявлением брюшнотифозных сальмонелл в анализе кала, при условии, что у пациента отсутствуют симптомы брюшного тифа и он ранее не болел им. В анализе желчи или мочи при транзиторном носительстве, возбудитель не выявляется никогда. Транзиторное носительство характерно для вакцинированных лиц (при попадании в их организм сальмонелл) или при условии заражения малыми дозами возбудителя, недостаточной для развития инфекционного процесса.
Неспецифическая профилактика включает в себя:
- осуществление государственного контроля за качеством водоснабжения, продуктов питания (в особенности мясные и молочные продукты);
- проведение сан.просветительных работ с населением (информированность населения о путях передачи брюшного тифа, правилах личной гигиены, первых симптомах болезни и т д.);
- контроль заболеваемости и оценку необходимости проведения вакцинации населения в районах с неблагоприятной эпидемической ситуацией;
- выполнение регулярных анализов воды в водоемах;
- обследование сотрудников пищевых предприятий;
- мониторинг за выполнением сан.профилактических мер и т.д.
Личная (индивидуальная) профилактика БТ заключается в соблюдении правил личной гигиены. Запрещено употреблять термически необработанные мясные и молочные продукты, пить не фильтрованную и некипяченую воду, употреблять в пищу немытые овощи и фрукты, принимать и готовить пищу грязными руками и т.д.
Следует отметить, что отмечается прямая связь с частотой встречаемости брюшного тифа и экономической ситуацией в районе. В развитых странах с высоким уровнем жизни данное заболевание практически не регистрируется, либо встречается в виде единичных вспышек.
В странах с низким уровнем жизни, санитарии и медицинского обслуживания населения (страны Африки, некоторые районы Индии и т.д.), часто отмечаются массовые вспышки брюшного тифа.
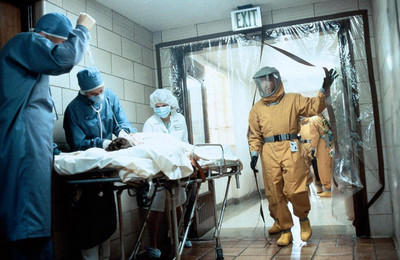
После изолирования больных в очаге проводят заключительную дезинфекцию. Все контактные лица обследуются на бактерионосительство и наблюдаются в течение 21 дня (максимальная длительность инкубационного периода для брюшного тифа).
Диспансерный учет в КИЗе (кабинет инфекционных заболеваний) по месту жительства – 3 месяца, в дальнейшем – 2 года на учете в санэпиднадзоре.
После получения допуска к работе, такие сотрудники пять лет состоят на учете в КИЗе, с проведением регулярных бактериологических обследований.
Показаниями к вакцинации от БТ являются:
- эпидемически неблагоприятная заболеваемость в районе (число больных брюшным тифом превышает 25 на 100 тысяч населения);
- выезд в районы с высоким уровнем заболеваемости БТ;
- наличие постоянных контактов с бактерионосителями.
Плановому вакцинированию подлежат лабораторные сотрудники, работающие с культурами брюшнотифозных сальмонелл, медицинский персонал кишечных инфекционных отделений, а также лица, занимающиеся утилизацией быт.отходов, ремонтом канализаций.
Вакцинация против брюшного тифа проводится в поликлинике по месту жительства. Пациент осматривается вначале терапевтом, затем инфекционистом. Прививка выполняется только при полном отсутствии противопоказаний.
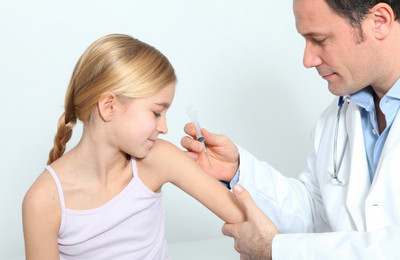
Детям старше трех лет вакцинация может проводиться вакциной Вианвак. Прививка также вводится подкожно (верхняя треть плеча). Первый раз – 0.5 миллилитров. Повторно (ревакцинация по показаниям – каждые три года) – также 0.5 миллилитров.
Противопоказаниями к вакцинации является наличие:
- патологий почек, печени, сердечно-сосудистой системы (миокардитов, гипертонии, ревматизма, сердечной недостаточности, пороков сердца и т.д.);
- эндокринных патологий;
- острых инфекционных болезней (прививка выполняется не ранее чем через 30 дней после полного выздоровления);
- БА (бронхиальная астма) и отягощенного аллергического анамнеза;
- аутоиммунных болезней;
- нарушений системы гемостаза и патологий костного мозга;
- онкологии;
- беременности.
В очагах, с целью профилактики показано трехкратное назначение средства с интервалом в три-четыре дня. Далее, при необходимости, профилактику с применением бактериофага назначают пациентам с высоким риском заражения. Длительность профилактики определяет врач – эпидемиолог. В среднем, она составляет не менее двадцати одного дня с того момента, когда был госпитализирован последний больной.
источник

