Тифоидная палочка под названием Salmonela typhi является провокатором одной из опаснейших инфекций – инфекции брюшного тифа. И лучшей защитой от данного заболевания была и остается вакцина — прививка от брюшного тифа.
Ваш ребенок постоянно болеет?
Неделю в садике (школе), две недели дома на больничном?
В этом виновато много факторов. От плохой экологии, до ослабления иммунитета ПРОТИВОВИРУСНЫМИ ПРЕПАРАТАМИ!
Да-да, вы не ослышались! Пичкая своего ребенка мощными синтетическими препаратами вы, порой, наносите больше вреда маленькому организму.
Чтобы в корне изменить ситуацию, необходимо не губить иммунитет, а ПОМОГАТЬ ЕМУ.
Тифозная инфекция прекрасно себя чувствует в просроченных продуктах питания – кисломолочных и мясных продуктах, обитает на дне сточных канав и мусорных ям. К человеку она может попасть через грязные руки, заражая сначала желудочно-кишечный тракт человека, а потом распространяясь по лимфоидной системе и всем остальным органам организма.
Плохая питьевая вода, несоблюдение или халатное отношение к правилам личной гигиены, жаркая погода и даже природные катастрофы, такие как наводнения и землетрясения – все это является лучшими условиями для развития заражения брюшного тифа, распространения его среди населения. Особенно это касается густонаселенных городов.
Для человека, зараженного брюшным тифом характерны:
- крайне высокая температура тела;
- головная боль;
- сильная лихорадка;
- рвота и понос;
- увеличение печени и селезенки;
- бредовое состояние.
Брюшной тиф — крайне тяжелая сложно переносимая болезнь, имеющая сильную невосприимчивость к большому количеству антибиотиков. Он снижает эффективность, например, таких препаратов как, макролиды и цефалоспорины, а также фторхинолоны.
Именно поэтому главным средством защиты от брюшного тифа является профилактика – меры, принимаемые до наступления предполагаемого заражения. И этим средством помимо банальных правил гигиены и правильного питания здоровой пищей является вакцинация.
В основном вакцинация населения против брюшного тифа делается в то время, когда население подвержено эпидемии или для ее избегания после стихийных катаклизмов, таких как, землетрясение и наводнение, или же после техногенных катастроф.
В случаях отличных от этих, вакцина может понадобиться людям, живущим в городах, странах с высоким шансом возникновения данной эпидемии. Например, это относится к странам Африки.
Многим знакомы эти ситуации:
- Как только начинается сезон простуд — ваш ребенок обязательно заболевает, а потом и вся семья.
- Вроде бы покупаете дорогие препараты, но они действуют только пока их пьешь, а через неделю-две малыш заболевает по-новой.
- Вы переживаете, что иммунитет вашего ребенка слабый, очень часто болезни берут верх над здоровьем.
- Боитесь каждого чиха или покашливания.
Необходимо укреплять ИММУНИТЕТ ВАШЕГО РЕБЕНКА!
Опасность заражения велика у людей, работающих в хозяйственных сферах – вакцина рекомендуется утилизаторам мусорных отходов, работникам канализационных сетей, а также это касается научных сотрудников, лаборантов, исследующих вирусную природу брюшного тифа, медицинских служащих, военных, путешественников в жаркие страны и страны подверженные эпидемии.
Вакцинация происходит один раз. Ее действие продолжается только две недели – количество антител в крови возрастает, гарантируя тем самым защиту от появления инфекции брюшного тифа и помогая воссоздать организму сильный, надежный иммунитет, но только на период до трех лет. После истечения трехлетнего периода вакцинацию можно проводить снова.
Перед тем, как провести вакцинацию нужно проконсультироваться со специалистом и пройти полное обследование. Врач должен провести осмотр и опрос желающего получить вакцину. Перед вводом ампулы нужно чтобы ее проверили на целостность и на срок и хранения. Также важно знать правильно ли хранилась вакцина в медицинском учреждении.
Противопоказания к внедрению вакцины таковы. Нельзя вводить вакцину против брюшного тифа:
- при повышенной температуре, течении какой-либо болезни;
- при обострении хронических заболеваний;
- при аллергии на какой-либо из компонентов препарата. Или при имеющейся генетической предрасположенности к аллергической реакции на составляющие;
- во время беременности;
- детям, возрастом меньше чем пять лет.
У вакцины есть несколько неприятных, но быстро исчезающих побочных эффектов. В течение первых суток после вакцинации может появиться головная боль, повышенная температура тела, болезненный вид, небольшая припухлость и краснота в место укола. Через сутки все эти негативные эффекты уходят без последствий.
Если человек плохо воспринимает какой-то из компонентов препарата, из-за аллергической реакции, то это может проявляться в форме лихорадки, сильной слабости и проблем с дыханием.
Также может участиться сердцебиение, появиться бледность кожи. Что бы этого не было и нужно проходить обследование до начала вакцинации.
На данный момент в мире существует несколько форм вакцины.
Прививка от брюшного тифа на данный момент имеет три самых распространенных и эффективных формы:
- полисахаридный брюшнотифозный препарат под названием Вианвак;
- жидкая вакцина Тифим Ви;
- порошок на спиртовой основе для растворения – Тифивак.
Каждая их этих вакцин — это очищенные специальными ферментативными способами капсульные антигены, изъятые из самого вируса брюшного тифа — Salmonella typhi.
Есть также другой вид вакцины — живая ослабленная вакцина, созданная из штамма сальмонеллы тифа. Она не является разрешенной в России, но используется весьма успешно в некоторых других странах. Представляет собой капсулы с оболочкой из желатина, принимаемые просто употреблением внутрь, растворяясь в кишечнике. В данном случае для создания защиты на три года нужно принять три таблетки каждую с интервалом в два дня.
Вианвак – полисахаридный препарат является не активированной вакциной для иммунизации организма к брюшному тифу для людей различного возраста, но не менее чем три года. Производится данная вакцина в России российской организацией Гритвак.
В число составляющих Вианвака входит очищенный полисахарид, растворенный и изъятый из самого вируса сальмонеллы. Фенол используется как консервант. Вакцинация производится в верхнюю часть плеча. Вианвак также действует в течение трех лет, побочные эффекты могут наблюдаться в течение одного двух дней.
В России разрешено также вакцинация препаратом Тифим Ви.
Производится данное средством французской компанией. Он также создается из полисахарида, извлеченного из микроорганизмов инфекции брюшного тифа. Обладает теми же характеристиками. Единственное значимое различие — это факт того, что данный препарат признан не эффективным при вакцинации детей школьного возраста.
Тифивак создан на основе капсулярного антигена возбудителя. Помогает создать иммунитету специальную защиту от вируса сальмонеллы. Не рекомендуется детям до двух лет. В возрасте от 2 до 5 лет требуется консультация специалиста для того, чтобы получить разрешение на проведение вакцинации против брюшного тифа. Но в большинстве случаев это не имеет смысла, так как дети болеет тифом крайне редко.
Перед тем как провести вакцинацию, нужно к ней подготовиться. В назначенный день нужно легко позавтракать, за день до этого также нежелательно принимать тяжелую пищу и переедать. Не должны быть употреблены в пищу продукты, непривычные для обычного рациона, ранее не пробованные, для уменьшения шанса аллергической реакции.
Даже при условии, что заранее было проведено обследование, в день прививки против брюшного тифа нужно провести осмотр, измерить температуру. После вакцины нужно оставаться некоторое время в больнице под присмотром, первые пару дней желательно провести дома.
По сведениям Всемирной Организации Здравоохранения, современный мир продолжает страдать от эпидемий брюшного тифа. Люди, переезжают в развитые страны, возможно, привозя с собой инфекцию, в некоторых государствах остаются проблемы с переработкой мусора, общей гигиеной. Все это говорит об актуальности, необходимости вакцинации от брюшного тифа для предотвращения возможного заражения.
источник
В общегосударственном календаре обозначен перечень обязательных прививок, среди которых особо выделена прививка от брюшного тифа, применяемая как иммунопрофилактика или в экстренных случаях.
Кишечная энтеробактерия – сальмонелла брюшного тифа – это возбудитель очень опасной инфекционной болезни, а именно брюшного тифа. Если вовремя не сделать профилактические прививки, при инфицировании не принять лечебных мер, то можно довести себя и до предсмертного состояния.
Энтеробактерия обладает важным свойством – умением вырабатывать эндотоксин, находящийся непосредственно внутри сальмонеллы. При её гибели этот яд попадает в кровь, что в свою очередь является причиной интоксикации организма человека. Появляется слабость во всём теле, повышается температура, сознание путается и другие нехорошие моменты.
Брюшным тифом от бактериального носителя можно заразиться многими способами. Чтобы предотвратить это заболевание, необходимо делать по графику профилактические вакцинации. Если сделать прививку при попадании вируса в организм, то также можно побороть брюшной тиф. Тянуть с вакцинацией не рекомендуется.
Вспышка заболевания может наблюдаться летом или осенью, когда люди путешествуют по разным странам. Быстрое размножение сальмонеллы брюшного тифа происходит при высокой температуре. Летом мухи также могут способствовать быстрому распространению бактерии.
Кому же следует воздержаться от проведения вакцинации? В первую очередь, это касается тех государств, где из-за эпидемической обстановки и наличия очагов инфекции, часто проводится иммунопрофилактика по брюшному тифу. Вакцинацию не проводят таким лицам:
- Если наблюдалась реакция на предыдущую прививку;
- Если ребенку менее двух лет, ему не вводят защитные лекарства от инфекции;
- Если женщина ожидает рождения малыша или уже кормящая мать;
- При почечной недостаточности;
- При наличии острых инфекций, заболеваний желчевыводящих путей или системы кровообращения;
- Живые вакцины не вводят при наличии ВИЧ-инфекций, онкологии, при болезнях щитовидной железы, ослабление работы иммунной системы.
Перед тем, как пройти вакцинацию, следует ознакомиться с инструкцией препаратов.
Выше было уже рассмотрено, какие противопоказания вакцины от брюшного тифа имеются. А теперь разберемся, кому следует провести вакцинацию и обязательно ли её делать. В поликлинике эти прививки не станут делать, но бывают такие случаи, когда в этом возникает острая необходимость. Когда и кому следует вакцинироваться от брюшного тифа:
- Если человек собрался совершить путешествие в те страны, где господствуют вспышки брюшного тифа;
- Вакцинация проводится работникам лабораторий, которые непосредственно принимали участие в работе со штаммами клеток, в создании самой вакцины;
- Прививки делают всем медицинским сотрудникам, которые выезжают на работы в регионы, где прогрессирует эпидемия заболевания;
- Если в стране нет эпидемии, но в отдельных районах бывали редкие случаи заражения брюшным тифом, то могут также прививать от болезни;
- Вакцинация проводится сотрудникам, которые принимали участие в обеззараживании инфицируемых территорий, в этих местностях проводили канализационные работы.
Начиная уже с трёх лет и детям и их родителям стоит проходить профилактику, чтобы исключить возможность развития заболевания. Если возникает вспышка брюшного тифа, то всему населению проводится массовая вакцинация.
Врачам приходится комбинировать методики при лечении такого опасного заболевания, как брюшной тиф, так как не создана пока одна конкретная вакцина. Существует два способа, которые вполне дополняют друг друга – это брюшнотифозная вакцина с генной модификацией ViPS и пероральные капсулы с Ту21а.
Применение таких методов не рекомендуется детям до двух лет, так как не будет никакого эффекта. Профилактика проводится через каждые 2-3 года. Защитная реакция у детей обычно срабатывает в 55-70 случаях. С пяти лет профилактика проводится перорально, а затем её необходимо повторить через 5-7 лет. Рассмотрим виды препаратов, применяемых для профилактики заболевания:
1. ViPS «Вианвак» (жидкая полисахаридная вакцина)
Из сальмонеллы брюшного тифа вырабатывают полисахаридный инъекционный препарат ViPS. Вакцина вводится внутримышечно детям, начиная с двух лет. После проведенной процедуры защита организма сформируется уже через неделю. На протяжении последующих десяти лет в крови будут находиться иммуноглобулины IgG, которые и защищают детский организм.
2. Аморфный порошок «Тифивак» белого цвета
Порошок выпускается в ампулах. При применении его необходимо растворить изотоническим прозрачным растворителем, после раствор окрасится в светло-серый оттенок без посторонних примесей. В порошке находятся микробные аттенуированные клетки. Эту вакцину вводят детям, которым уже исполнилось пять лет, а потом вакцинируют после 18 лет.
Брюшнотифозную вакцину вводят в подлопаточную область двукратно с интервалом один месяц. После введения фармакологического препарата в организме образуется максимальный уровень антител. Повторная вакцинация проводится уже через два года.
3. Оральный препарат – это живая вакцина, созданная на основе генетически модифицированного штамма Ту 2 в 80-х гг. прошлого века. Схема вакцинации такая: в течение двух дней ребенку дается три дозы лекарства. В тех областях, где наблюдается повышенная опасность заражения брюшным тифом, профилактику повторяют через три года, а тем, кто любит путешествовать, то каждый год.
Детям, которым ещё не исполнилось три года, капсулы не дают. При приёме этого препарата медики настаивают вести параллельный приём, так как в этом случае иммунитет вырабатывается по-другому. Эффект защитной реакции для организма длится 5-7 лет.
4. «Тифим Ви» – Vi-полисахаридная вакцина (Франция)
Активное вещество в этом фармакологическом препарате – это капсулированный антиген сальмонеллы брюшного тифа. Лекарство очень эффективно себя показывает, когда необходимо провести масштабную иммунизацию населения. Препарат вводят всем однократно (по 0,5 мл) внутримышечно или внутривенно, начиная с пяти лет. Повторяют прививки через три года.
Даже к самым инновационным антибиотикам разновидная сальмонелла может проявлять необычайную стойкость. Поэтому лечение брюшного тифа на сегодня дорогое и крайне труднопроходимое. Каждый препарат помогает бороться организму с заболеванием с разной эффективностью.
В основном вакцина против брюшного тифа детьми и взрослыми хорошо переносится. Из-за применения препаратов побочных эффектов не наблюдалось, но редкие случаи специфического реагирования всё-таки бывают. Как может реагировать организм на вакцину:
- Незначительное повышение температуры тела;
- Местная реакция в виде припухлостей или незначительных покраснений в месте, куда делалась инъекция;
- Нам один из компонентов сыворотки может возникнуть аллергическая реакция в виде сыпи по телу;
- После проведенной вакцинации может наблюдаться головокружение, слабость организма, апатия;
- Боли в животе, тошнота, сдавливающие головные боли.
Недомогания и реакции могут проявляться не у всех. На протяжении пару дней эти симптомы быстро исчезают. Иногда может понадобиться приём жаропонижающих или противовоспалительных препаратов. Профилактика брюшного тифа несложная – просто соблюдать правила гигиены, не купаться в открытых грязных водоемах, перед едой обязательно мыть руки. Соблюдение таких важных правил может защитить от заражения страшным заболеванием.
источник
Согласно действующих в настоящее время «Приказов МЗ РФ, Методических рекомендаций, Инструкций по выявлению, учету, ранней диагностике, диспансерному наблюдению и профилактике брюшного тифа и паратифов у детей», все больные, а также подозрительные на брюшной тиф и паратифы и впервые выявленные бактерионосители подлежат обязательной госпитализации для комплексного обследования, лечения и выяснения причины бактериовыделения.
· Карантин не накладывается, за контактными проводится медицинское наблюдение в течение 21 дня с момента изоляции больного или бактериовыделителя. В течение этого срока проводится: однократное бактериологическое исследование кала на тифопаратифозную группу, исследование сыворотки крови в РПГА с цистеином на наличие и титр специфических антител, ежедневное наблюдение и термометрия. При выявлении возбудителя в испражнениях и в случае положительного результата РПГА – обязательная госпитализация.
· В очаге инфекции в качестве экстренной профилактики используется брюшнотифозный бактериофаг: детям от 6 мес. до 3-х лет – по 1 таб., старше – по 2 таб. в день с интервалом 3-4 дня.
· Выписка из стационара детей, перенесших брюшной тиф или паратифы А и В проводится после полного клинического выздоровления, но не ранее 21–23 дня с момента нормализации температуры и после проведенного 2-кратного отрицательного бактериологического исследования кала и мочи на тифопаратифозную группу бактерий.
· Все переболевшие брюшным тифом или паратифами после выписки из стационара подлежат диспансерному наблюдению в течение 3-х месяцев, во время которых проводятся ежемесячно 1-кратное бактериологическое исследование кала и мочи на тифопаратифозную группу. На 4-м месяце проводят исследование желчи и ставят РПГА с цистеином. При отрицательных результатах – ребенок снимается с диспансерного учета.
· Хронические бактерионосители палочек брюшного тифа или паратифов подлежат 1-кратному исследованию кала и мочи один раз в год. При выявлении носительства у детей – они могут посещать детские коллективы.
Примечание: На отдельных территориях (районах, областях), в зависимости от эпидситуации (угроза вспышки, высокая заболеваемость и т.д.) могут вноситься временные изменения и дополнения в существующие инструкции и приказы МЗ РФ.
Активная иммунизация и фагопрофилактика
В настоящее время в России активная иммунизация детей против брюшного тифа проводится только по эпидпоказаниям:
· массовая иммунизация населения брюшнотифозными вакцинами проводится при угрозе возникновения вспышки или эпидемии брюшного тифа (стихийные бедствия, крупные аварии на водопроводной или канализационной сети и др.) только на определенной территории, районе;
· вакцинацию следует проводить за 3-4 недели до наступления сезонного подъема заболеваемости брюшным тифом в населенных пунктах (районах), в которых заболеваемость брюшным тифом сохраняется в течение длительного времени на высоком уровне, а основным путем передачи инфекции является водный путь;
· если вспышка брюшного тифа уже началась, вакцинацию проводить не следует, так как выработка защитного титра специфических антител после вакцинации наступает лишь на 15-21 день;
· наряду с вакцинацией, для профилактики брюшного тифа у детей может быть использован и брюшнотифозный бактериофаг.
Брюшнотифозный бактериофаг применяют:
· лицам, общавшимся с больными или реконвалесцентами в очаге инфекции 3-кратно с интервалом в 3-4 дня, при этом первое назначение бактериофага должно быть после забора биоматериала для бактериологического исследования;
· в случае возникновения вспышки, фагирование проводят всем лицам, подвергшимся риску заражения на данной территории – в этом случае продолжительность фагирования определяется врачом-эпидемиологом и должна составлять не менее 3-х недель с момента госпитализации последнего пациента;
· при угрозе возникновения вспышки фагирование проводят лицам, не подлежащим вакцинации (дети до 5-7 лет, лицам, имеющим противопоказания для вакцинации);
· на территориях с устойчиво высоким уровнем заболеваемости брюшным тифом на протяжении сезонного подъема целесообразно фагирование проводить хроническим бактериовыделителям с целью уменьшения их эпидемиологической опасности;
· при неблагополучной эпидситуации в отдельном учреждении или коллективе людей, находящихся в неблагоприятных санитарно-гигиенических условиях для предупреждения повторных заболеваний показано проведение сплошного фагирования.
Вакцинопрофилактика. Для проведения активной иммунизации детей и подростков в РФ используются парентеральные вакцины.
· Брюшнотифозная химическая сорбированная вакцина (штамм Тy2 4446), жидкая для в/м и п/к введения. Вакцинация проводится однократно в дозе 1 мл, ревакцинация – через 6 мес., последующие вакцинации – по эпидпоказаниям. Вакцинацию можно совмещать с введением АДС-М и АД-М-анатоксинов. Вакцинируются лица с 15 до 55 лет.
· Брюшнотифозная спиртовая, обогащенная Vi-антигеном моновакцина (штамм Ту2 4446), сухая, растворитель Vi-антиген, инактиватор – этиловый спирт. Вакцинация детей в возрасте 7-14 лет проводится 1-кратно, п/к в дозе 0,5 мл, ревакцинация – проводится по эпидпоказаниям каждые 2 года.
Введение этих вакцин может сопровождаться как общими реакциями (повышение температуры, интоксикация), так и местными (гиперемия кожи, уплотнение мягких тканей в месте инъекции). Общие реакции, помимо повышения температуры, характеризуются головной болью, головокружением, тошнотой, адинамией, расстройством сна и обусловлены токсическим действием вакцины. В редких случаях могут иметь место функциональные нарушения со стороны сердечно-сосудистой, вегетативной, кроветворной, лимфоидной систем. В единичных случаях, особенно при несоблюдении общих правил и противопоказаний для всех вакцин, может развиться нефропатия и даже эндотоксиновый или анафилактический шок.
· Полиозидная капсулярная Vi-вакцина «тифим ви» (Аventis Pasteurs, Франция) жидкая для парентерального введения. Применяется для иммунизации детей с 2-х летнего возраста и взрослых. Выпускается во флаконах по 20 или 50 доз в каждом или в шприцах по 1 дозе. Вакцина производится из очищенного капсулярного Vi-полисахарида Salmonella typhy. Иммунитет развивается в период от 15 до 21 дня после вакцинации и сохраняется, как минимум до 3 лет. Ревакцинация проводится через 3 года.
Противопоказаниями для вакцинации являются только гиперчувствительность к компонентам вакцины, острые инфекционные заболевания и беременность. Побочные эффекты наблюдаются редко (1-5%) и характеризуются незначительной болезненностью в месте инъекции в течение 24 часов, покраснением и уплотнением кожи. При повторном введении (ревакцинация) тяжелых побочных реакций не наблюдается.
В настоящее время в США проходит 3 (завершающую) фазу клинических испытаний брюшнотифозная, живая, Vi-полисахаридная аттенуированная вакцина (штамм Ту 21а). В рамках 1-го и 2-го этапов клинических испытаний проходят изучение безвредности и эффективности вакцины: брюшнотифозная Vi-полисахаридная, конъюгированная с белком и живая аттенуированная на основе ауксотрофных мутантов, а также живая оральная аттенуированная бивалентная вакцина против брюшного тифа и энтеротоксигенного эшерихиоза.
ШИГЕЛЛЕЗЫ (ДИЗЕНТЕРИЯ)
Шигеллезы – острые инфекционные заболевания человека с энтеральным (фекально-оральным) механизмом заражения, вызываемые бактериями рода Shigellae и характеризующиеся симптомами общей интоксикации, нередко с развитием первичного нейротоксикоза, колитическим синдромом. По этиопатогенезу шигеллезы относятся к кишечным инфекциям «инвазивного» типа диареи. Согласно Международной классификации шигелл (1980 г.), возбудители дизентерии по составу антигенов и биохимической характеристике делятся на 4 вида: Sh . dysenteriae, Sh . Flexneri , Sh . boudii , Sh . sonnei. Степень вирулентности всех видов шигелл определяется выраженной инвазивностью, колициногенностью и способностью продуцировать токсические продукты и ферменты.
Шигеллезы у детей являются одной из наиболее распространенных кишечных инфекций, протекающих в виде эпидемических вспышек и спорадических заболеваний. В различных регионах мира периодически регистрируются подъемы заболеваемости и смена доминирующего типа возбудителя. Так, в последние годы в РФ происходит смена менее патогенного вида шигелл Зонне, преобладавшего в прежние десятилетия, на более патогенный вид Флекснера (подсеровар 2а). В то же время в странах жаркого климата (Средняя Азия, Африка и др.) доминирующим является шигеллез Sh . disenteriae (Григорьева-Шига, по старой классификации), характеризующийся тяжелым течением и высокой летальностью у детей. Удельный вес детей в общей заболеваемости шигеллезами составляет 60–70% среди всех кишечных инфекций установленной этиологии.
Наиболее важной клинической особенностью шигеллеза Флекснера является преобладание среднетяжелых и тяжелых форм (особенно у детей первых двух лет жизни), исключительно высокая частота развития паретической кишечной непроходимости, серозных и перфоративных перитонитов. Патоморфологической особенностью дизентерии является гиперплазия регионарных лимфатических узлов, пейеровых бляшек и солитарных фолликулов с выделением из них возбудителей. В прежние годы у детей не документировалось также столь выраженных токсических поражений миокарда и нарушений обмена, особенно белкового и водно-электролитного.
В последнее время получены сведения, углубляющие представление о патогенезе шигеллезов на молекулярном и субклеточном уровнях. Выяснены условия и механизмы колонизации и инвазии шигелл в колоноциты, охарактеризована роль специфических белков наружной мембраны возбудителей, опосредующих основные этапы взаимодействия микробов с клетками-мишенями (табл. 5).
Таблица 5. Клиническая классификация шигеллезов
| Этиология | Тип | Тяжесть | Течение |
| Шигеллез: «дизентерия» Флекснера Бойда Зонне | Типичные формы: А – преобладание симптомов токсикоза (интоксикации). над выраженностью диареи Б – синдром дистального колита («гемоколита») преобладает над выраженностью интоксикации. В – токсикоз и диарейный синдромы имеют одинаковую выраженность. Атипичные формы: · стертая · субклиническая · диспепсическая · гипертоксическая Бактерионосительство | Легкая форма Среднетяжелая форма Тяжелая форма | Острое (до 14 дней) Затяжное (более 2-х недель) Хроническое (более 3-х месяцев) С осложнениями: · выпадение слизистой оболочки прямой кишки · инвагинация · кишечное кровотечение · гемолитико-уремический синдром (Гассера) · прободение кишечника и развитие перитонита |
Тяжесть и полиморфизм клинических проявлений, особенно у детей раннего возраста, возможность развития тяжелых осложнений и затяжного течения диктуют необходимость углубленного изучения шигеллезов у детей в зависимости от этиологии (шигеллез Зонне, Флекснера и др.), возрастных клинико-эпидемиологических особенностей, этиопатогенеза развития диареи и инфекционного процесса для своевременной диагностики заболевания и построения адекватной (рациональной) этиопатогенетической и посиндромной терапии, проведения профилактических и противоэпидемических мероприятий.
Список литературы по базисным разделам темы:
1. Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. Инфекционные болезни и вакцинпрофилактика у детей.– М.: Гэотар Медицина – 2006. – 687 с.
2. Учайкин В.Ф., Шамшева О.В. Руководство по клинической вакцинологии. – М.: Гэотар Медицина. – 2006.
3. Учайкин В.Ф. Руководство по инфекционным болезням у детей. – М.: Гэотар Медицина. – 1998, с.386-402.
1. Воротынцева Н.В., Мазанкова Л.Н. Острые кишечные инфекции у детей. – М., 2001, Раздел «Шигеллез», с. 104-155.
2. Шувалова Е.П., Осипова Г.И., Кроткова М.Р. Актуальные вопросы дизентерии и дисбактериоза //Эпидемиология и инфекционные болезни. – 1997. – № 1. – С. 44-48.
3. Шувалова Е.П., Беляева Т.В., Осипова Г.И. Клиника, диагностика и терапия дизентерии // Российский ж. гастроэнтеролог., гепатолог., колопроктолог. – 1997. – № 5. – С. 61–66.
Цель занятия – научиться диагностировать шигеллез на основании анамнестических, эпидемиологических и клинических данных; уметь правильно интерпретировать данные вспомогательных и лабораторных методов обследования для назначения адекватной терапии в зависимости от этиологии, локализации (уровня поражения ЖКТ), степени тяжести (ведущего клинического синдрома) при данном заболевании; уметь правильно организовать противоэпидемические мероприятия в очаге инфекции.
В процессе самоподготовки к данному практическому занятию студент должен восстановить базисные знания по следующим разделам:
а) анатомо-физиологические особенности желудочно-кишечного тракта у детей раннего возраста;
б) микробиологическая характеристика возбудителя;
в) патоморфологический характер воспаления при дизентерии;
г) лабораторные методы диагностики дизентерии;
д) инструментальные методы ования;
е) особенности общего и местного иммунитета у детей раннего возраста.
· основные звенья патогенеза шигеллеза;
· вспомогательные методы диагностики (бактериологический, серологический, инструментальный);
· клиническую картину в зависимости от локализации поражения ЖКТ и степени тяжести болезни;
· неотложные мероприятия и лекарственную терапию шигеллеза;
· при сборе анамнеза обратить внимание на эпидемиологические данные, выявить контакт с больным желудочно-кишечным заболеванием (в семье, коллективе);
· знать основные правила поведения у постели больного, правильно разместить больных в стационаре;
· собрать анамнез жизни и заболевания;
· при осмотре больного особое внимание обратить на характерные для шигеллеза признаки заболевания;
· подробно отразить данные анамнеза и осмотра в истории болезни;
· в соответствии с клинической классификацией диарей и шигеллезов правильно поставить диагноз и наметить план обследования с учетом оков заболевания;
· правильно анализировать результаты дополнительных методов обследования (анализ крови, мочи, бактериологических, серологических методов и др.);
· провести дифференциальный диагноз с другими ОКИ, соматической, инфекционной и хирургической патологией;
· назначить соответствующую терапию;
· провести неотложную посиндромную терапию нейротоксикоза, шоковых состояний, эксикоза, гемолитико-уремического синдрома и т.д.;
· организовать противоэпидемические мероприятия в очаге (выявить источник инфекции, оформить экстренное извещение и др.);
· оформить эпикриз с оценкой клинических и лабораторных данных, эффективности лечения, дать рекомендации при выписке больного в детское учреждение или под наблюдение участкового врача.
Дата добавления: 2018-11-24 ; просмотров: 82 ; ЗАКАЗАТЬ РАБОТУ
источник

Заболевание наиболее опасно на 2-3 неделе с момента появления первых симптомов. В это время фекалии зараженного содержат наибольшее количество возбудителя. Брюшной тиф поражает преимущественно взрослых людей. Большая часть инфицированных не является источником заражения после 3 недели болезни, но некоторые пациенты в 5-10% случаев представляют эпидемическую угрозу еще долгое время.
Болезнь сопровождается опасными симптомами: диареей, рвотой, повышением температуры тела до 40 градусов. Поэтому защитные меры против заболевания приобретают большое значение, особенно это касается профилактической прививки.
Подробнее узнать о симптомах недуга и формах его проявления можно узнать, посмотрев видео:
Профилактику от заболевания рекомендуют проходить взрослым и детям с 3 лет, если
- люди проживают на территориях с высоким риском заражения брюшным тифом;
- население находится на территории с загрязненными водоемами.
Процедуру должны пройти некоторые категории граждан:
- работники коммунальной сферы обслуживания;
- медицинские сотрудники и ученые, имеющие дело с живыми клетками возбудителя недуга;
- туристы, решившие посетить опасные по брюшному типу регионы, например Тайланд, Индия, страны Африки, Австралия.
Человек, заболевший респираторной инфекцией в день вакцинации, временно освобождается от процедуры. Отсрочка от прививки дается лицам, у которых обостряются хронические патологии. Вакцинацию в этих случаях переносят на месяц.
Среди абсолютных запретов к вакцинации можно выделить:
- сильные аллергические реакции на компоненты препарата;
- период вынашивания ребенка;
- проблемы с почками;
- нарушение работы печени.
Кроме того, прививку не делают малышам до 2 летнего возраста. Необходимость процедуры для детей 2-17 лет устанавливается медицинским персоналом.
Для прививания взрослых и детей от брюшного тифа в настоящее время используют 3 вида вакцин:
«Вианвак» содержит умерщвленные тела возбудителя брюшного тифа. Вакцина предназначена для взрослых и детей с 3 летнего возраста. Препарат производится российской фирмой с 2006 года и имеет в своем составе:
- полисахарид, полученный из сальмонеллы;
- консервант – фенол.
После этой прививки антитела в организме человека вырабатываются в течение 2 недель.
«Тифивак» — вакцина, производимая в России. Минус препарата в том, что он начал выпускаться лишь с 2014 года и до конца не изучен. Кроме того, он запрещен для прививания детей. Огромное преимущество «Тифивак» перед аналогичными вакцинами – отсутствие в составе консервантов. Прививка имеет порошковый вид и содержит капсульный полисахарид возбудителя брюшного тифа. Иммунный ответ организма после проведения вакцинации возникает уже на 7 день.
«Тифим-ви» считается препаратом нового поколения и относится к категории Vi – вакцин, одобренных ВОЗ. Эти препараты содержат Vi – антиген, который подавляет патогенное действие возбудителя. Вакцина разрешена детям с 2 лет и имеет минимальное число побочных эффектов. Только 5 % привитых отметили осложнения после вакцинации «Тифим-ви».
График вакцинирования рассмотрен для каждого из используемых препаратов в таблице
| Этиология | Тип | Тяжесть | Течение |
| Шигеллез: «дизентерия» Флекснера Бойда Зонне | Типичные формы: А – преобладание симптомов токсикоза (интоксикации) над выраженностью диареи Б – синдром дистального колита («гемоколита») преобладает над выраженностью интоксикации В – токсикоз и диарейный синдромы имеют одинаковую выраженность Атипичные формы: · стертая · субклиническая · диспепсическая · гипертоксическая Бактерионосительство | Легкая форма Среднетяжелая форма Тяжелая форма | Острое (до 14 дней) Затяжное (более 2-х недель) Хроническое (более 3-х месяцев) С осложнениями: · выпадение слизистой оболочки прямой кишки · инвагинация · кишечное кровотечение · гемолитико-уремический синдром (Гассера) · прободение кишечника и развитие перитонита |
Тяжесть и полиморфизм клинических проявлений, особенно у детей раннего возраста; возможность развития тяжелых осложнений и затяжного течения, диктуют необходимость углубленного изучения шигеллезов у детей в зависимости от этиологии (шигеллез Зонне, Флекснера и др.), возрастных клинико-эпидемиологических особенностей, этиопатогенеза развития диареи и инфекционного процесса для своевременной диагностики заболевания и построения адекватной (рациональной) этиопатогенетической и посиндромной терапии, проведения профилактических и противоэпидемических мероприятий.
Список литературы по базисным разделам темы:
1. Учайкин В.Ф., Нисевич Н.И., Шамшева О .В. Инфекционные болезни и вакцинпрофилактика у детей.– М.: Гэотар Медицина – 2006. – 687 с.
2. Учайкин В.Ф., Шамшева О.В. Руководство по клинической вакцинологии. – М.: Гэотар Медицина. – 2006.
3. Учайкин В.Ф. Руководство по инфекционным болезням у детей. – М.: Гэотар Медицина. – 1998, с.386-402.
1. Воротынцева Н.В., Мазанкова Л.Н. Острые кишечные инфекции у детей. М., 2001, Раздел «Шигеллез», с. 104-155.
2. Шувалова Е.П., Осипова Г.И., Кроткова М.Р. Актуальные вопросы дизентерии и дисбактериоза — //Эпидемиология и инфекционные болезни, 1997, № 1, с. 44-48.
3. Шувалова Е.П., Беляева Т.В., Осипова Г.И. Клиника, диагностика и терапия дизентерии // Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 1997, № 5, с. 61-66.
ЦЕЛЬ ЗАНЯТИЯ– научиться диагностировать шигеллез на основании анамнестических, эпидемиологических и клинических данных; уметь правильно интерпретировать данные вспомогательных и лабораторных методов обследования для назначения адекватной терапии в зависимости от этиологии, локализации (уровня поражения ЖКТ), степени тяжести (ведущего клинического синдрома) при данном заболевании; уметь правильно организовать противоэпидемические мероприятия в очаге инфекции.
В процессе самоподготовки к данному практическому занятию студент должен восстановить базисные знания по следующим разделам:
а) анатомо-физиологические особенности желудочно-кишечного тракта у детей раннего возраста;
б) микробиологическая характеристика возбудителя;
в) патоморфологический характер воспаления при дизентерии;
г) лабораторные методы диагностики дизентерии;
д) инструментальные методы обследования;
е) особенности общего и местного иммунитета у детей раннего возраста.
· основные звенья патогенеза шигеллеза;
· вспомогательные методы диагностики (бактериологический, серологический, инструментальный);
· клиническую картину в зависимости от локализации поражения ЖКТ и степени тяжести болезни;
· неотложные мероприятия и лекарственную терапию шигеллеза;
· при сборе анамнеза обратить внимание на эпидемиологические данные, выявить контакт с больным желудочно-кишечным заболеванием (в семье, коллективе);
· знать основные правила поведения у постели больного, правильно разместить больных в стационаре;
· собрать анамнез жизни и заболевания;
· при осмотре больного особое внимание обратить на характерные для шигеллеза признаки заболевания;
· подробно отразить данные анамнеза и осмотра в истории болезни;
· в соответствии с клинической классификацией диарей и шигеллезов правильно поставить диагноз и наметить план обследования с учетом сроков заболевания;
· правильно анализировать результаты дополнительных методов обследования (анализ крови, мочи, бактериологических, серологических методов и др.);
· провести дифференциальный диагноз с другими ОКИ, соматической, инфекционной и хирургической патологией;
· назначить соответствующую терапию;
· провести неотложную посиндромную терапию нейротоксикоза, шоковых состояний, эксикоза, гемолитико-уремического синдрома и т.д.;
· организовать противоэпидемические мероприятия в очаге (выявить источник инфекции, оформить экстренное извещение и др.);
· оформить эпикриз с оценкой клинических и лабораторных данных, эффективности лечения, дать рекомендации при выписке больного в детское учреждение или под наблюдение участкового врача.
Схема обследования больного шигеллезом
При сборе анамнеза необходимо выяснить, был ли контакт с больным кишечной инфекцией, либо употреблялись недоброкачественные (инфицированные) продукты питания; имелись ли нарушения санитарно-гигиенических норм в быту или организованном коллективе, который посещает заболевший, а также зарегистрированы ли еще случаи заболевания в семье или в данном учреждении (одновременное заболевание или в течение нескольких дней, недель). Следует обратить особое внимание на дату заболевания, начальные симптомы болезни и степень их выраженности при дизентерии, в том числе у детей раннего возраста, выявить жалобы и характер температурной реакции, наличие судорог; уточнить какую терапию получал больной до обращения к врачу или до госпитализации. Необходимо выяснить особенности преморбидного фона (наличие предшествующих заболеваний и их тяжесть, неблагоприятные факторы, толерантность ЖКТ к пищевым продуктам, вакцинации, лекарственной непереносимости, наследственной патологии и т.д.); характер и тяжесть ранее перенесенных расстройств ЖКТ.
При осмотре больного оценить тяжесть состояния и самочувствие больного, имеются ли симптомы нейротоксикоза: высокая лихорадка, напряжение родничка, наличие менингеальных симптомов, потеря сознания, судороги, бред, сонливость; выявить степень выраженности диспептических нарушений (тошнота, частота рвоты, при этом оценить содержимое рвотных масс, снижение или отсутствие аппетита, наличие жажды или отказ от питья); имеются ли расстройства периферической микроциркуляции (бледность, мраморность, цианоз или акроцианоз кожного покрова), степень эластичности, влажности, цвет слизистых и кожи, степень потери массы тела, состояние подкожно-жирового слоя, снижения тургора тканей и мышечного тонуса, западение большого родничка, снижение диуреза (характер и выраженность токсикоза и эксикоза).
Выявить симптомы дыхательной и сердечной недостаточности (характер дыхания, одышка, тахикардия, брадикардия, аритмия, оценить пульс), оценить участие живота в акте дыхания, его вздутие или втянутость, наличие видимой перистальтики кишечника, степень болезненности при пальпации живота и ее локализацию, обратить особое внимание на типичные проявления колита и сигмоидита, наличие тенезмов, сфинктерита — парез сфинктера, трещины, выпадение слизистой прямой кишки. Оценить частоту и характер стула (его количество, консистенцию, запах, цвет, примеси — вода, слизь, зелень, кровь, гной, наличие или отсутствие каловых масс). Состояние мочеполовой системы, неврологические симптомы.
Проверьте уровень самоподготовки, отвечая на вопросы:
1. Шигеллезами Зонне и Флекснера чаще болеют дети: (1)
а) грудного возраста (6-12 мес)
б) раннего и школьного возраста (2-7 лет)
в) школьного возраста (7-14 лет).
2. Источником инфекции при шигеллезах является: (1)
б) только домашнее животное
в) человек и домашнее животное.
3. Шигеллез Зонне у детей старшего возраста при пищевом пути инфицирования начинается чаще всего остро: (1)
а) с повышения температуры тела и рвоты, затем появляется диарейный синдром
б) с сильных, схваткообразных болей в животе и жидкого стула, затем присоединяется рвота.
4. В патогенезе развития токсического синдрома при шигеллезе ведущим является: (1)
а) гиперэргическая ответная реакция организма на внедрение возбудителя
б) массивный прорыв токсических продуктов (эндо- и экзотоксина в кровь)
в) инвазия шигелл в колоноциты и кровь с развитием бактериемии.
5. Местный воспалительный процесс при шигеллезе развивается: (1)
а) преимущественно в тонкой кишке
б) преимущественно в толстой кишке
в) на всем протяжении желудочно-кишечного тракта.
6. Рвота при шигеллезе Флекснера: (1)
а) имеет место только в начале заболевания
7. В патогенезе развития диарейного синдрома при шигеллезе ведущим является: (1)
а) инвазия шигелл в колоноциты с развитием воспалительного процесса
б) развитие дисахаридазной недостаточности.
8. При шигеллезе Зонне температура тела достигает максимальных цифр: (1)
а) в первые сутки от начала заболевания
в) появляется только после акта дефекации.
9. Боли в животе при шигеллезе Флекснера: (1)
а) постоянные, ноющего характера
б) схваткообразные, усиливающиеся перед актом дефекации
в) появляются только после акта дефекации.
10. Характер стула при шигеллезе: (1)
а) жидкий, обильный, водянистый
б) скудный, с большим количеством мутной слизи, зелени и прожилками крови.
11. Продолжительность курса антибактериальной терапии при шигеллезе: (1)
б) до полной нормализации температуры тела
в) до полной нормализации частоты и характера стула.
12. Особенностями шигеллеза у детей первого года жизни являются: (4)
а) синдром дистального колита выражен слабо или отсутствует
б) синдром дистального колита выражен с первых часов заболевания
в) стул нередко носит энтероколитный характер
г) наличие скудного стула в виде «ректального плевка»
д) кровь в стуле появляется в более поздние сроки
е) отсутствие тенезмов (их эквиваленты).
13. «Дизентериеподобные» формы заболевания могут иметь место при: (3)
в) энтероинвазивном эшерихиозе
д) клостридиозе перфрингенс типа А
14. При лечении шигеллеза необходимо назначать: (4)
а) водно-чайную паузу (на 8-12 часов)
г) ферментные препараты (мезим-форте, фестал)
д) антибиотики независимо от тяжести заболевания
е) антибиотики при среднетяжелых и тяжелых формах болезни.
15. В качестве средств этиотропной терапии шигеллеза могут быть использованы: (4)
а) антибиотики (амикацин, полимиксин и др.)
б) химиопрепараты (эрцефурил, невиграмон)
в) лоперамида гидрохлорид (имодиум)
г) регидрон (глюкосолан, гастролит)
д) энтеросорбенты (смекта, полифепан и др.)
е) комплексный иммуноглобулиновый препарат (КИП) орального применения.
16. В остром периоде шигеллеза из питания детей необходимо исключить: (4)
а) молочно-кислые продукты (кефир и др.)
г) мясные и рыбные бульоны
17. В остром периоде шигеллеза детям старшего возраста в рацион питания можно включать: (2)
а) нежирные сорта мяса, рыбы и птицы
б) мясные и рыбные бульоны
г) сухари из черного хлеба
д) рисовую кашу на половинном молоке
18. С целью энтеральной детоксикации при шигеллезе у детей используются: (2)
б) растворы аминокислот (альвезин, полиамин и др.)
в) энтеросорбенты (смекта, полифепан и др.)
е) белковые гидролизаты (аминин, гидролизин и др.).
19. Показаниями для проведения инфузионной регидратационной терапии при шигеллезе у детей являются: (5)
а) наличие синдрома токсикоза
б) дефицит массы тела за счет обезвоживания (3-5% и более)
в) дефицит массы тела за счет обезвоживания (10% и более)
г) наличие гиповолемического шока
д) неэффективность оральной регидратации
е) частый жидкий, обильный, водянистый стул.
20. Характерными клиническими проявлениями соледефицитного (гипотонического) характера обезвоживания при шигеллезе являются: (4)
б) гипертермический синдром
в) вялость, адинамия, заторможенность
г) снижение или отсутствие сухожильных рефлексов
д) микроциркуляторные нарушения
е) тахикардия, приглушение тонов сердца, падение АД.
21. Тип диарейного синдрома при шигеллезе: (4)
22. Характерными признаками шигеллеза являются: (3)
б) наличие колитического синдрома (тенезмы, спазм сигмы, податливость или зияние ануса и др.)
в) обильный, водянистый «цвета болотной тины» зловонный стул
г) выраженные проявления токсикоза с эксикозом
Проверьте ответы: 1-б; 2 -а; 3 -б; 4 -б; 5 -б; 6 -а; 7 -а; 8 -а; 9 -б;
10 -б; 11 -а; 12 -а,в,д,е; 13 -в,г,д; 14 -б,в,г,е; 15 -а,б,д,е; 16 -б,в,г,д;
17-а,д; 18 -в,г; 19 -а,в,г,д,е; 20 -в,г,д,е; 21 -а; 22 -б,д,е;
Подготовьте неясные вопросы для обсуждения на практическом занятии.
Общая сумма эталонных ответов — 47
Расчет оценки ответа студента:
а (сумма правильных ответов)
б (сумма эталонных ответов)
При К ниже 0,7 оценка – неудовлетворительно
При К равном 0,7-0,79 – удовлетворительно
При К равном 0,8-0,89 – хорошо
При К равном 0,9-1,0 – отлично
Ответьте на вопросы следующих задач:
I. Мальчик, 2,5 лет, заболел остро в детском саду, когда появилась лихорадка до 40°С, трехкратно была рвота и однократно кашицеобразный стул с примесью слизи. Орально получил анальгин и фуразолидон. Через час, на фоне упорной лихорадки появились клонико-тонические судороги. Врач «скорой помощи» поставил предварительный диагноз: Грипп?
1. Согласны ли Вы с этим диагнозом?
2. Ваши неотложные мероприятия?
3. С какими заболеваниями необходимо дифференцировать данное заболевание?
II. Мальчик 5 лет, при обследовании по поводу оформления в детский сад, выделил шигеллу Зонне на фоне удовлетворительного состояния и оформленного стула. При осмотре участковым врачом отмечено удовлетворительное состояние, однако пальпировалась уплотненная сигмовидная кишка, а при осмотре ануса выявлена его податливость. Стул на момент осмотра оформленный, с небольшой примесью слизи. Из анамнеза известно, что 5 дней назад у него во время пребывания на даче в течение 2 дней, на фоне t° — 37,4°C был жидкий стул с примесью слизи (1-2 раза в сутки). Врача не вызывали.
1. Поставьте диагноз, согласно классификации.
2. Какие клинические симптомы позволили установить эту форму болезни?
4. Когда и при каких условиях ребенок сможет посещать детский сад?
III. В стационар поступила девочка 5-ти лет из многодетной семьи. Больна 5 день. Диагноз участкового врача: «Дизентерия Зонне, типичная». При осмотре в стационаре состояние средней тяжести, t°-37,2°С, самочувствие удовлетворительное, самостоятельных жалоб нет. Пальпируется болезненная, уплотненная сигма, стул кашицеобразный, 3-4 раза в день, скудный, с большим количеством слизи и примесью зелени. Дома отмечались тенезмы. Анус мацерирован и податлив.
1. Какой вариант этиотропной терапии показан в данном случае шигеллеза?
2. Нуждается ли девочка в симптоматической терапии?
3. Укажите условия, при которых можно выписать девочку домой?
4. Какие противоэпидемические мероприятия необходимо провести в очаге?
IV. Группа школьников, 10-11 лет, ходили в течение выходного дня в поход, а спустя 10-12 часов заболели одновременно. Известно, что в походе пили воду из колодца и из речки. Заболевание началось остро, с подъема t° – до 38-39°С, жаловались на головную боль, тошноту, у части из них была повторная рвота, беспокоили схваткообразные боли в животе, ложные, болезненные позывы на дефекацию, частый жидкий стул постепенно становился скудным, имея примеси мутной слизи, зелени и прожилок крови. При осмотре выявлялись симптомы сигмоидита, сфинктерита. Лихорадка продолжалась в течение 2-3 дней, стул нормализовался на 8-10 сутки.
1 .Поставьте предполагаемый диагноз.
2. Укажите источник заболевания и механизм инфицирования.
3. В какой терапии нуждаются заболевшие?
4. Какие противоэпидемические мероприятия необходимо провести?
V. В дизентерийном отделении находится больной 10 лет с тяжелой формой шигеллеза Флекснера 2а. Получает антибиотико- и симптоматическую терапию. На 5 день болезни на фоне t° — 37,8°C, частого жидкого стула, в котором значительная примесь алой крови, у мальчика имеет место абдоминальный синдром с постоянными сильными болями по ходу толстого кишечника, во время которых мальчик мечется, несмотря на парентеральное введение спазмолитических препаратов.
1. О каком осложнении можно думать?
2. Какова Ваша тактика в отношении больного?
3. Нуждается ли больной в консультации специалиста и какого?
VI. У 10-ти месячного ребенка участковым врачом диагностирован шигеллез. Поводом для данного диагноза явилось обнаружение плотной, спазмированной сигмовидной кишки и кашицеобразного стула с примесью алой крови во время осмотра ребенка. Мать обратилась к врачу в связи с беспокойством ребенка и отказом его от приема пищи. При осмотре в приемном отделении стационара врач пальпировал конгломерат округлой формы, размером с «куриное яйцо», плотной консистенции в проекции мочевого пузыря, при этом получена алая кровь с небольшой примесью кала без слизи. Температура тела нормальная. В анамнезе ребенка нормальное развитие, привит по возрасту, ничем не болел. Накануне получил новый вариант овощного прикорма.
1. Подберите наиболее вероятный диагноз:
б) энтерогеморрагический эшерихиоз
2. Какой должна быть тактика врача приемного отделения?
Девочка 1 г. 6 мес., заболела остро с подъема t° — до 40°C, на 2-й день болезни появился жидкий стул до 10 раз с примесью слизи и прожилок крови, сохранялась лихорадка до 38-39°С, однократно была рвота. На 3 день болезни повторная рвота до 3-4 раз, снижен аппетит, пила неохотно, жидкий стул до 10 раз, постепенно утративший каловый характер, имея в последних порциях вид слизисто-кровяного «плевка». По назначению участкового врача проводилось лечение жаропонижающими препаратами, левомицетином и бактисубтилом без эффекта.
При осмотре в стационаре, состояние ближе к тяжелому, t°-38°С, отмечались вялость, позывы на рвоту, сонливость, бледность, девочка была капризной, постоянно жаловалась на боли в животе без определенной локализации, отказывалась от еды и питья. Кожные покровы и слизистые сухие, без элементов сыпи. Язык густо обложен белым налетом, в ротоглотке без признаков воспаления. Носовое дыхание свободное, ЧД = 28/мин, в легких хрипов нет, дыхание пуэрильное. Тоны сердца слегка приглушены, на верхушке нежный систолический шум, пульс – 130 уд./мин, удовлетворительных качеств. Живот болезненный при поверхностной пальпации, с активной мышечной защитой в проекции толстого кишечника, резко болезненна сигмовидная кишка, последняя значительно уплотнена и спазмирована. Печень эластичная, пальпируется на 2 см ниже реберного края, селезенка не пальпируется. Стул без каловых масс, в виде слизисто-кровяного сгустка. Область анального отверстия мацерирована, кожа и наружный сфинктер гиперемированы, анус зияет во время тенезмов.
На протяжении последующих 4-х суток состояние ребенка оставалось тяжелым, лихорадила до 38-39°С, пила плохо из-за позывов на рвоту. Заострились черты лица, наросла сухость слизистых и кожи, снизился тургор мягких тканей, дефицит массы тела составлял 9%. Выражена была мраморность кожного покрова, акроцианоз, конечности холодные.
Со стороны легких без патологии. Тоны сердца приглушены, тахикардия до 150-160 ударов в минуту. Живот остро болезненный в левой половине, тенезмы, усилились явления сфинктерита, стул участился до 18 раз в сутки (зелень, мутная слизь, примесь крови) с малым содержанием каловых масс. Диурез снижен.
За неделю до настоящего заболевания девочка имела в семье контакт с братом, у которого были симптомы кишечной инфекции, купировавшиеся в течение 3-х дней (анализ кала на кишечную группу бактерий в работе).
Из анамнеза жизни ребенка известно, что она от нормально протекавшей третьей беременности и родов, психомоторное развитие соответствовало возрасту, привита согласно календаря прививок, аллергологический анамнез не отягощен. Перенесла несколько раз ОРВИ и ветряную оспу.
Данные лабораторных исследований:
Общий анализ крови: эритроциты — 4х10 12 /л; Нв-136 г/л; лейкоциты- 8х10 9 /л; п/я- 25%, с/я- 48%, лимфоциты-17%, моноциты-10%; СОЭ- 38 мм/час.
Анализ мочи : удельный вес- 1016, реакция кислая, следы белка, лейкоциты — 25-30 в п/зрения, оксалаты.
Биохимический анализ крови: общий белок- 73 г/л, АлАТ- 53 ед, АсАТ- 70-ед (норма до 40 ед.), щелочная фосфатаза- 393 ммоль/л (норма до 450).
Бактериологическое исследование кала на кишечную группу— Sh. Flexneri 2a.
Решая данную задачу, ответьте на следующие вопросы:
1. Как сформулировать клинический диагноз? (5)
2. Какие симптомы болезни свидетельствуют о данном заболевании? (8)
3. Какой типичный клинический синдром имеет место при этом заболевании? (2)
4. Какой тип диареи в основе данного заболевания? (1)
5. Каковы критерии тяжести болезни у ребенка? (4)
6. С какими заболеваниями необходимо дифференцировать данную кишечную инфекцию? (6)
7. Нуждается ли ребенок в консультации хирурга? (1)
8. В каком отделении инфекционного стационара должен находиться ребенок? (1)
9. Какие данные анализа периферической крови свидетельствуют о бактериальной инфекции? (3)
10. Чем обусловлены изменения АлАТ и АсАТ? (2)
11. Имеется ли связь лейкоцитурии с данным заболеванием? (1)
12. Нуждается ли ребенок в назначении антибактериальной терапии? (1)
13. Как купировать болевой синдром у ребенка? (1)
14. Будете ли проводить оральную регидратацию? (1)
15. Как купировать повышенный рвотный рефлекс у ребенка? (1)
16. Назовите симптомокомплекс, сопровождающий токсикоз, если таковой имеет место у больной? (2)
17. Есть ли необходимость в проведении инфузионной терапии, если да, то с какой целью и каков ее объем? (3)
18. Нуждается ли больная в дополнительных лабораторных исследованиях для назначения адекватной инфузионной терапии и укажите именно в каких? (2)
19. По каким критериям будете судить об эффективности назначенной Вами антибактериальной терапии и когда ее можно отменить? (2)
20. Какая этиотропная терапия показана при данном заболевании? (1)
21. Есть ли необходимость в усилении этиотропной терапии, если да, то каким препаратом? (2)
22. Какую терапию назначить при выраженном гемоколите? (2)
23. Есть ли необходимость в назначении серологических исследований, если известен возбудитель? (1)
24. Нуждается ли ребенок в коррекции биоценоза кишечника? (1)
25. Какую диету назначите ребенку в остром периоде болезни? (3)
26. При каких условиях можно выписать девочку из стационара? (2)
27. Ваши рекомендации при выписке ребенка из стационара? Нуждается ли в дальнейшем наблюдении и обследовании у специалиста на участке? (4)
28. Возможные патоморфологические изменения в кишечнике? (2)
29. Есть ли необходимость в копрологическом исследовании и в какие сроки его проводить? (2)
31. Каков патогенез развития токсикоза с эксикозом при шигеллезе? (2)
32. Чем обусловлено развитие нейротоксикоза при шигеллезе? (2)
33. Какие возможны варианты развития шоковых состояний при шигеллезе? (2)
34. Может ли развиться гемолитико-уремический синдром при шигеллезе? (1)
35. Каковы осложнения колитического синдрома при шигеллезе и меры их предупреждения? (4)
36. Каков генез затяжного течения при шигеллезе? (4)
37. Терапия при затяжном течении шигеллеза? (5)
38. Проводится ли плановая специфическая профилактика шигеллеза в РФ? (1)
Общая сумма эталонных ответов — 93
Расчет оценки ответа студента:
а ( сумма правильных ответов)
б (сумма эталонных ответов)
При К ниже 0,7 – неудовлетворительно
При К равном = 0,7-0,79 – удовлетворительно
При К равном = 0,8- 0,89 – хорошо
При К равном = 0,9-1,0 – отлично
Эталоны ответов к тест-задаче:
1. а) шигеллез Флекснера 2а
д) токсикоз с эксикозом 2 степени.
ж) стул с утратой калового характера
5. а) интоксикация (лихорадка до 39°С в течение 3-х дней)
д) неспецифическим язвенным колитом
8. Боксированном или дизентерийном отделении.
б) нейтрофилез с палочкоядерным сдвигом
10. а) токсическим влиянием на гепатоциты эндотоксинов
12. Нуждается, по тяжести состояния.
13. Спазмолитики (но-шпа, папаверин и пр.).
15. Вввести парентерально церукал или его аналоги.
16. а) нарушения водно – электролитного обмена
б) нарушения белкового обмена.
б) коррекции обменных нарушений
в) в объеме 40% от суточной физиологической потребности в жидкости.
18. а) необходимы показатели электролитов
19. а) исчезновение интоксикации
б) улучшение характера и частоты стула.
20. Дизентерийный бактериофаг.
б) назначить комплексный иммунный препарат (КИП).
24. Нуждается, после отмены антибиотикотерапии.
25. Уменьшение объема пищи на 50% с исключением:
в) экстрактивных отваров в остром периоде с расширением диеты до возрастной нормы в периоде реконвалесценции.
26. а) после исчезновения клинических симптомов болезни
б) санации кишечника от возбудителя.
27. а) назначение бактерийных препаратов
б) общеукрепляющей терапии
в) наблюдение гастроэнтеролога
г) наблюдение участкового врача.
б) язвенный процесс в дистальном отделе толстого кишечника.
б) по показаниям в периоде реконвалесценции.
а) гемолитико-уремического синдрома
в) дистрофических изменений в печени, миокарде
г) выпадения слизистой прямой кишки
д) инфекционно-токсический шока.
31. а) вовлечение в патологический процесс у детей раннего возраста тонкого кишечника с нарушением всасывания воды и электролитов
б) транссудация через поврежденный воспалительным процессом эпителий.
32. Поражение ЦНС обусловлено:
а) массивным прорывом эндотоксинов в кровь
б) их действием на интерорецепторы сосудов, питающих нервную ткань.
б) инфекционно-токсический шок.
34. Да, при инфицировании штаммом шигелл, способным вырабатывать Шига-токсин.
35. а) выпадение слизистой оболочки прямой кишки
в) не высаживать на горшок
г) своевременное наблюдение хирурга.
36. Затяжное течение шигеллеза обусловлено:
а) недостаточным ответом местного мукозного иммунитета и невозможностью быстрой элиминации возбудителя у детей с отягощенным преморбидным фоном
б) сопутствующей патологией ЖКТ
в) дисбиотическими проявлениями
г) интеркурентными заболеваниями.
37. Показано назначение лекарственных препаратов с:
б) противовоспалительным действием (пентоксила, метилурацила, гепона и др.)
в) бактерийных препаратов (бифидум- и лактобактерина, бифилиза, линекса, биовестина-лакто, примадофилуса и др.) для коррекции дисбиоза кишечника
д) энтеросорбентов (энтеросгель, смекта и др.).
38. Нет, только по эпид. показаниям.
Дата добавления: 2014-12-07 ; Просмотров: 1864 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник




 Вакцина производится в РФ и предназначается только для взрослых. Поскольку препарат был разработан только в 2014 году, изучить его действие до конца не удалось.
Вакцина производится в РФ и предназначается только для взрослых. Поскольку препарат был разработан только в 2014 году, изучить его действие до конца не удалось.
 Для каждого из препаратов, обладающих противотифозными свойствами, предусмотрена разная частота ревакцинации и разные способы введения. Также отличается и способ приготовления раствора для проведения вакцинации.
Для каждого из препаратов, обладающих противотифозными свойствами, предусмотрена разная частота ревакцинации и разные способы введения. Также отличается и способ приготовления раствора для проведения вакцинации. Проведение вакцинации противопоказано в таких ситуациях, как:
Проведение вакцинации противопоказано в таких ситуациях, как:
 Стоимость вакцинации от брюшного тифа может быть разной. Все зависит от того, где именно располагаются заводы производителя, а также от ценовой политики продавца.
Стоимость вакцинации от брюшного тифа может быть разной. Все зависит от того, где именно располагаются заводы производителя, а также от ценовой политики продавца. В Национальном календаре более десятка обязательных прививок, без которых не обойтись. Перечень жизненно необходимых вакцинаций в наше время знает практически каждый. Но существует ещё один перечень препаратов экстренного назначения или та иммунопрофилактика, которая проводится в особых случаях. Прививка от брюшного тифа входит в последний список.
В Национальном календаре более десятка обязательных прививок, без которых не обойтись. Перечень жизненно необходимых вакцинаций в наше время знает практически каждый. Но существует ещё один перечень препаратов экстренного назначения или та иммунопрофилактика, которая проводится в особых случаях. Прививка от брюшного тифа входит в последний список.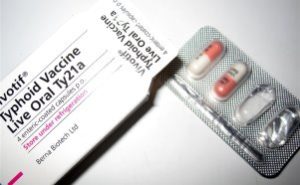 Существуют три основных вида вакцин против инфекции.
Существуют три основных вида вакцин против инфекции.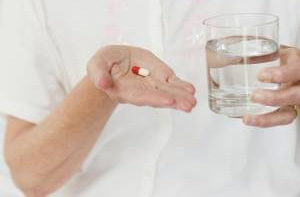 Пероральная прививка вакциной Ty21a — капсулы пьют через день. Она подходит для защиты от брюшного тифа начиная с шестилетнего возраста, а защищает вакцина сроком на 5 лет.
Пероральная прививка вакциной Ty21a — капсулы пьют через день. Она подходит для защиты от брюшного тифа начиная с шестилетнего возраста, а защищает вакцина сроком на 5 лет. Чтобы избежать или минимизировать возможные реакции на прививку от брюшного тифа к вакцинации нужно готовиться заранее.
Чтобы избежать или минимизировать возможные реакции на прививку от брюшного тифа к вакцинации нужно готовиться заранее.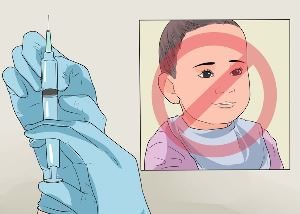 Прививка от брюшного тифа не показана следующим лицам:
Прививка от брюшного тифа не показана следующим лицам: Как и где сделать прививку, если предстоит командировка или туристическая поездка в страны с нестабильной эпидемической ситуацией по брюшному тифу? Куда обратиться за помощью в таких случаях? Первый врач, которого нужно посетить — это участковый терапевт. Он проведёт полноценный осмотр и определит наличие противопоказаний. Затем если в поликлинике есть инфекционист — он и будет заниматься вакцинопрофилактикой.
Как и где сделать прививку, если предстоит командировка или туристическая поездка в страны с нестабильной эпидемической ситуацией по брюшному тифу? Куда обратиться за помощью в таких случаях? Первый врач, которого нужно посетить — это участковый терапевт. Он проведёт полноценный осмотр и определит наличие противопоказаний. Затем если в поликлинике есть инфекционист — он и будет заниматься вакцинопрофилактикой.