Показания.Лечение больных ботулизмом.
Общие сведения.Противоботу.шнические сыворотки представляет собой белковую фракцию сыворотки крови лошадей, гипериммунизированных анатоксинами возбудителей ботулизма. Сыворотки выпускают в виде комплекта моновалентных сывороток, содержащего по 1 ампуле сыворотки каждого типа ( тип А- 10000МЕ, тип В- 5000МЕ, тип С- 10000МЕ) или в виде поливалентной сыворотки, содержащей антитоксины 3-х, 4-х типов. Сыворотки представляют собой прозрачную жидкость от бледно-золотистого до желтоватого цвета. В коробки с сыворотками прилагается разведенная сыворотка (1:100). Ампулы с разведенной сывороткой маркируются красным цветом, с неразведенной — синим или черным. Сыворотку вводят по методу Безредко с определением индивидуальной чувствительности к чужеродному белку лошадиной сыворотки. Для этого проводится внутрикожная и подкожная пробы.
Больной, получивший сыворотку, должен находиться под наблюдением врача не менее I часа. При введении ПБС медицинские работники должны быть обеспечены средствами противошоковой терапии.
Оснащение рабочего места:1) комплект ампул с сывороткой, штатив для ампул, пилка; 2) шприцы однократного применения инсулиновый (туберкулиновый) — 1 шт., шприц 1 (2) мл — 1 шт., шприцы по 10 мл, иглы для набора сыворотки из ампул, иглы для внутри-кожных, подкожных, внутримышечных инъекций; 3) стерильный материал (ватные шарики, марлевые треугольники) в упаковках; 4) лоток для стерильного материала; 5) лоток для использованного материала; 6) пинцет в дезинфицирующем растворе; 7) спирт этиловый 70% или другой антисептический раствор для обеззараживания кожи, другой дезинфицирующий раствор для обработки ампул (флаконов); 8) емкость с теплой водой для подогрева сыворотки, водный термометр; 9) медицинские перчатки, маска; 10) водонепроницаемый обеззараженный фартук; 11) пинцет в дезинфицирующем растворе для работы с использованным инструментарием; 12) емкости с дезинфицирующим раствором для обработки поверхностей, промывания и замачивания использованных шприцев, игл, обеззараживания ватных и марлевых шариков, использованной ветоши; 13) чистая ветошь; 14) инструментальный столик.
Подготовительный этап выполнения манипуляции.
1. Вымыть и просушить руки, провести гигиеническую антисептику рук.
2. Проверить наличие сыворотки в комплекте, срок годности, наличие этикетки, целостность ампул, внешний вид препарата.
3. Надеть фартук, маску, перчатки.
4. Обработать дезинфицирующим раствором лотки, инструментальный столик, фартук. Провести гигиеническую антисептику рук.
5. Поставить на инструментальный столик необходимое оснащение.
Основной этап манипуляции.
Выполнение 1-й пробы,
6. Извлечь из коробки ампулу с сывороткой, разведенной в соотношении 1:100. Поставить ампулу в штатив на обеззараженный лоток.
7. Вымыть и просушить руки.
8. Обработать ампулу шариком, смоченным в спирте, надпилить, повторно обработать спиртом, вскрыть, поставить в штатив.
9. Вскрыть упаковку инсулинового (туберкулинового) шприца, зафиксировать на канюле иглу для набора лекарственных средств.
10. Набрать в шприц 0,2 мл разведенной сыворотки.
11. Зафиксировать на канюле шприца иглу для внутрикожного введения и, не снимая колпачок, вытеснить воздух и избыток сыворотки на ватный шарик, плотно прижатый к канюле иглы.
12. Положить шприц в лоток. Обработать руки спиртом или другим антисептиком.
13. Обработать кожу средней трети предплечья двукратно шариками со спиртом (широко, затем узко). Сухим шариком удалить остатки спирта.
14. Зафиксировать предплечье кистью руки и, натянув кожу в области предстоящей инъекции, ввести внутрикожно 0,1 мл разведенной сыворотки. При правильном введении должна образоваться папула белого цвета диаметром около 8 мм,
15. Наблюдать в течение 20 мин за общей и местной реакциями. Проба считается отрицательной, если диаметр отека и (или) гиперемии кожи менее 10 мм. Проба положительна, если отек и (или) гиперемия кожи 10 мм и более.
16. Вскрытую ампулу сбросить в лоток для отработанного материала. Если проба отрицательная,
выполнить 2-ю пробу.
17. Извлечь из коробки ампулу с неразведенной сывороткой. Поставить в штатив на обеззараженный лоток. Вымыть и просушить руки.
18. Обработать ампулу с неразведенной сывороткой спиртом, надпилить, повторно обработать, вскрыть и поставить в штатив на обеззараженный лоток.
19. Вскрыть упаковку шприца объемом 1 (2) мл, зафиксировать иглу для набора лекарственного средства.
20. Набрать в шприц 0,2 мл неразведенной сыворотки, иглу оставить в ампуле и накрыть ее марлевым треугольником. Вскрытую ампулу с неразведенной сывороткой поставить в штативе в холодильник или хранить при температуре 20 ± 2 °С не более 1 ч.
21. Зафиксировать иглу для подкожного введения и, не снимая колпачок, вытеснить воздух и избыток сыворотки. Положить шприц в лоток. Обработать руки спиртом или другим антисептиком.
2. Обработать кожу средней трети наружной поверхности плеча двукратно шариками со спиртом.
23. Ввести подкожно 0,1 мл неразведенной сыворотки, обработать место инъекции спиртом.
24. Наблюдать в течение 45 ± 15 мин за общей и местной реакцией.
При отсутствии аллергических реакций и осложнений (отек Квинка, крапивница, другая сыпь, анафилактический шок или его начальные проявления — головная боль, боль в крестце, животе, бронхоспазм, снижение давления, тахикардия и др.) ввести лечебную дозу сыворотки.
25. Вымыть и просушить руки.
26. Подогреть ампулу с неразведенной сывороткой до температуры 36 ± 1 °С (см., п. 20).
27. Вскрыть упаковку шприца объемом 10 мл, зафиксировать иглу для набора лекарственного средства.
28. Набрать в шприц неразведенную сыворотку в назначенной врачом дозе.
29. Зафиксировать иглу для внутримышечного введения и, не снимая колпачок, вытеснить воздух и избыток сыворотки. Положить шприц в лоток.
30. Обработать руки спиртом или другим антисептическим раствором.
31. Обработать кожу ягодицы ребенка двукратно шариками со спиртом.
32. Ввести внутримышечно назначенную дозу сыворотки. Кожу обработать шариком со спиртом.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: При сдаче лабораторной работы, студент делает вид, что все знает; преподаватель делает вид, что верит ему. 9070 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
1. Все больные, подозрительные на ботулизм подлежат обязательной госпитализации в инфекционный стационар или реанимационное отделение.
2. Неотложные мероприятия — промывание желудка и введение поливалентной противоботулинической сыворотки внутривенно или внутримышечно по методу Безредко, в лечебной дозе: при типе А – 10 000 МЕ, тип В – 5 000 МЕ, тип С – 10 000 МЕ, тип Е – 10 000 МЕ, в тяжелых случаях вводят 2 – 3 лечебные дозы.
3. Одновременно проводится дезинтоксикационная терапия: внутривенное введение реополиглюкина, неокомпенсана, плазмы крови, внутрь назначаются энтеросорбенты (смекта, энтеросгель, фильтрум и др.). В комплексную терапию включают сердечные, витамины, АТФ, кокарбоксилазу.
4. Этиотропная терапия– назначается левомицетин в дозе 25 мг/кг в сутки в 4 приема через рот или тетрациклин в той же дозировке.
5. При расстройстве дыхания подключают ИВЛ, при парезе мышц глотки, гортани, дыхательных мышц решается вопрос о наложении трахеостомы.
Правила введения сыворотки противоботулинической с лечебной целью
Сыворотки противоботулинические типов А,В,Е жидкие, концентрированные представляют собой содержащую специфические иммуноглобулины белковую фракцию сыворотки крови лошадей, гипериммунизированных ботулиническими анатоксинами или токсинами соответствующего типа. В 1 мл сыворотки типа А содержится не менее 2000 международных антитоксических единиц (МЕ), типа В – не менее 500 МЕ, типа Е – не менее 600 МЕ. С лечебной целью сыворотку вводят в максимально ранние сроки, с момента появления первых симптомов болезни. Для лечения заболеваний, вызванных неизвестным типом возбудителя ботулизма, используют смесь моновалентных сывороток соответствующего типа.
Независимо от степени выраженности клинической симптоматики внутривенно капельно вводят одну лечебную дозу (см. выше), которую разводят в 200 мл стерильного изотонического раствора хлорида натрия. Во избежание возможных аллергических реакций до начала внутривенного вливания сыворотки, больному струйно вводят 60-90 мг преднизолона. Сыворотку вводят однократно.
При положительной внутрикожной пробе с разведенной сывороткой (1:100), с лечебной целью сыворотку вводят под наблюдением врача с особыми осторожностями:
· вначале, после введения 60 мг преднизолона и антигистаминных препаратов вводят подкожно разведенную 1:100 сыворотку, предназначенную для внутрикожной пробы с интервалом 20 минут в дозе 0,5 мл, 2 мл и 5 мл;
· при отсутствии реакции на эти дозы подкожно вводят 0,1 мл неразведенной противоботулинической сыворотки;
· при отсутствии реакции через 30 минут внутримышечно вводят всю дозу сыворотки;
· в случае положительной реакции на одну из указанных выше доз больному внутривенно струйно вводят 180-240 мг преднизолона, спустя 5-10 минут – всю лечебную дозу сыворотки.
Противопоказаниями к введению противоботулинической сыворотки является развитие анафилактического шока при определении чувствительности к чужеродному белку. Реакции, которыми может иногда сопровождаться введение противоботулинической сыворотки, могут развиваться сразу или через несколько часов после ее введения, а также на 2-8 сутки или в более поздние сроки. Они проявляются симптомокомплексом сывороточной болезни ив редких случаях – анафилактическим шоком.
Активная иммунизация против ботулизма
Иммунитет при ботулизме типоспецифичен и нестоек, описаны повторные случаи заболевания, вызванные не только другим, но и тем же серотипом возбудителя.
Для активной иммунизации против ботулизма используют:
· Трианатоксин очищенный адсорбированный (смесь очищенных ботулинических анатоксинов типов А, В и Е, сорбированных на гидроксиде алюминия. Препарат содержит в 1 мл 5 единиц связывания (ЕС) ботулинического токсина типа А и по 3 ЕС ботулинических анатоксинов типов В и Е. Прививки проводят в возрасте от 16 до 60 лет подкожно в подлопаточную область в дозе 1 мл. Курс иммунизации состоит из 2-кратной вакцинации с интервалом 25-30 суток и ревакцинации через 6-9 месяцев. Последующие 1-кратные ревакцинации проводят каждые 5 лет.
· Тетраанатоксин очищенный адсорбированный содержит дополнительно 2,5 ЕС столбнячного анатоксина и предназначен для активной иммунизации против ботулизма и столбняка по той же схеме Учитывая, что основная часть населения, подлежащего иммунизации против ботулизма, полноценно привита против столбняка, вакцинация должна осуществляться двумя иньекциями трианатоксина, а ревакцинация – тетранатоксином.
Реакции на введение препаратов могут быть общими (повышение температуры тела и недомогание) и местными (гиперемия кожи, отечность мягких тканей и небольшой инфильтрат на месте введения диаметром 10-30 мм, который исчезает через 15-30 суток, а также – развитие регионарного лимфаденита). У части больных на месте инфильтрата образуется безболезненное подкожное уплотнение размером с горошину, которое может сохраняться в течение нескольких месяцев.
Прямых противопоказаний к введению ботулинических анатоксинов нет.
ОСНОВНЫЕ ПРИНЦИПЫ (ПРОТОКОЛ) ЛЕЧЕНИЯ ОКИ У ДЕТЕЙ
Лечебное питание является постоянным и ведущим компонентом терапии ОКИ на всех этапах болезни. Принципиально важным моментом в организации питания больных детей является отказ от проведения водно-чайной паузы, так как доказано, что даже при тяжелых формах диареи пищеварительная функция большей части кишечника сохраняется, а голодные диеты способствуют замедлению процессов репарации, содействуют нарушению питания и значительно ослабляют защитные силы организма.
Объем и состав питания зависит от возраста детей, тяжести и выраженности диарейного синдрома, характера предшествующих заболеваний (гипотрофия и др.). Рациональное кормление важно для быстрого восстановления функции кишечника и предотвращения потери массы тела. Грудных детей необходимо кормить чаще, но маленькими порциями. В 1-й день лечения рекомендуется уменьшение объема пищи не более чем на 50% и увеличение кратности кормлений до 8–10 раз в стуки:
| Объем разового кормления (мл) | Интервал (часы) | Количество кормлений | Суточный объем (мл) |
| 10-50 | 100-500 | ||
| 60-80 | 2,5 | 480-640 | |
| 90-100 | 630-700 | ||
| 120-160 | 3,5 | 720-960 | |
| 170-200 | 850-1000 |
Объем разового кормления определяется не только возрастом ребенка, но и тяжестью состояния, наличием и частотой рвоты. Ночной перерыв в кормлении детей обязателен. Начиная со 2-х суток объем разового питания может быть увеличен на 20-30 мл и соответственно удлиняется интервал между кормлениями.
При нарушении всасывания углеводов и развитии первичного «осмотического» типа диареи (при вирусных диареях) или вторичного (при инвазивных диареях) в результате ферментативной (главным образом, дисахаридазной) недостаточности, которая проявляется беспокойством, вздутием живота, отрыжкой, брызжущим пенистым стулом после каждого кормления – необходимо ограничить (либо в тяжелых случаях исключить) сладкие молочные смеси, молоко, соки. В питание назначают низколактозные или безлактозные продукты питания и детские смеси (“Симилак”, “Изомил”, “Хумана-СЛ”, “Нутрисоя” и др.). В рацион рекомендуется вводить также каши на воде или овощных отварах, более раннее назначение мясного гоше. Можно назначать печеные яблоки (до 50–100,0 в сутки), 3-х дневный кефир, творог.
В острый период ОКИ не рекомендуются продукты питания, усиливающие перистальтику кишечника, бродильный процесс и содержащие грубую клетчатку:
· черный хлеб, сухари из черного хлеба;
· цельное молоко, йогурты, ряженка, сливки;
· каши на цельном молоке (в том числе, овсяная);
· бобовые, свекла, огурцы, квашеная капуста, редька, репа, редис;
· цитрусовые (мандарины, апельсины и др.), груши, сливы, виноград;
· мясные и рыбные бульоны, жирные сорта мяса, рыбы, птицы.
Рекомендуемые продукты питания в остром периоде ОКИ у детей
источник
Введение гетерологичных сывороток по методу Безредко
Перед введением сыворотки для выявления чувствительности к чужеродному белку в обязательном порядке проводят внутрикожную пробу с разведенной 1:100 сывороткой, которая находится в пачке с препаратом. Ампулы с разведенной 1:100 сывороткой маркированы красным, а с неразведенной сывороткой – синим цветом.
Разведенную сыворотку вводят в дозе 0,1 мл внутрикожно в сгибательную поверхность предплечья. Учет реакции проводят через 20 мин. Проба считается отрицательной, если диаметр отека или покраснения, появляющегося на месте введения менее 1 см. Проба считается положительной, если отек или покраснение достигают в диаметре 1 см и более.
При отрицательной внутрикожной пробе подкожно в область средней трети плеча вводят 0,1 мл неразведенной сыворотки. При отсутствии местной или общей реакции на последнюю через 30 мин вводят внутривенно или внутримышечно всю назначенную дозу сыворотки.
При положительной внутрикожной пробе с разведенной сывороткой или в случаях появления аллергических реакций на подкожную инъекцию сыворотку вводят только по жизненным показаниям. Вначале, после внутримышечного введения 60 мг преднизолона и антигистаминных препаратов вводят подкожно разведенную 1:100 сыворотку, предназначенную для внутрикожной пробы, с интервалом в 20 мин в дозе 0,5 мл, 2,0 мл и 5,0 мл. При отсутствии реакции на эти дозы подкожно вводят 0,1 мл неразведенной сыворотки. При отсутствии реакции через 30 мин, внутримышечно вводят всю дозу сыворотки.
Для специфической антитоксической терапии используют гетерологичные (лошадиные) антитоксические моновалентные сыворотки. Исследования, проведенные клиникой инфекционных болезней СОГМА, показали, что этиологическим фактором ботулизма в Северной Осетии является серотип В. С учетом этого доза вводимой антитоксической противоботулинической сыворотки типа В составляет 15-20 тыс. АЕ. При неизвестном типе токсина вводят смесь моновалентных сывороток или поливалентную сыворотку ( по 10 тыс. МЕ анатоксина типов А И Е и 15-20 тыс.МЕ анатоксина типа В). Независимо от тяжести течения болезни внутривенно вводят 1 лечебную дозу сыворотки, разведенную в 200 мл подогретого физиологического раствора. Для предупреждения анафилактических реакций до введения сыворотки вводят 60 – 90 мг преднизолона. Перед введением сыворотки проводят пробу по Безредко с сывороткой, разведенной в 100 раз ( см метод введения гетерологичных сывороток по Безредко).
Основным средством лечения является противодифтерийная сыворотка, которая нейтрализует дифтерийный токсин, циркулирующий в крови.
Введение ПДС сыворотки может сопровождаться анафилактическим шоком. АШ возникает у людей с повышенной чувствительностью к чужеродному (лошадиному) белку. С целью профилактики этого осложнения перед началом серотерапии ставят в/к пробу с лошадиной сывороткой. Внутрикожно (в ладонную поверхность предплечья) вводят 0,1 мл разведенной в 100 раз противодифтерийной сыворотки. При отсутствии разведенной сыворотки для в/к пробы ее следует при готовить путем смешивания 0,1 мл лечебной сыворотки и 9,9 мл стерильного физ р-ра. В сгибательную поверхность предплечья в/к вводят 0,1 мл разведенной сыворотки и наблюдают за больным в течение 20 мин. Проба считается «-», если общая реакция отсутствует, диаметр папулы не превышает 0,9 см, а краснота вокруг нее ограничена. Пробу считают «+», если папула достигает 1 см и более и окружена большой зоной красноты. При «-» пробе 0,1 мл неразведенной ПДС применяют п/к. При отсутствии в течение 30 мин реакции вводят всю назначенную дозу препарата.
Доза сыворотки и путь введения определяются тяжестью течения болезни. При локализованной дифтерии зева сыворотка вводится однократно в/м.
Доза сыворотки при различных формах дифтерии
Локализованная ротоглотки, носа, глаза, кожи, половых органов
источник
Ботулизм – острое инфекционное заболевание, развивающееся в результате употребления пищевых продуктов, в которых произошло накопление нейротоксина Clostridium botulinum (ботулотоксина), протекающее с поражением нервной системы и развитием вялых параличей поперечно-полосатой и гладкой мускулатуры.
Этиология: Clostridium botulinum – Гр+ палочки, строгие анаэробы, вырабатывающие нейротоксин (ботулотоксин) – самый сильный токсин, 1 г очищенного ботулотоксина – до 1 млн летальных для человека доз.
Эпидемиология: выделяют пищевой ботулизм – результат употребления в пищу продуктов, в которых уже накопился токсин (чаще всего это грибы, овощи, рыба и мясо домашнего консервирования) и раневой ботулизм – обусловлен токсином, который образуется в анаэробных условиях контаминированной спорами Cl. botulinum раны.
Патогенез: попадание нейротоксина, состоящего из тяжелой и легкой цепи, связанных дисульфидной связью, в ЖКТ (рану) и далее в кровь –> связывание тяжелой цепи с рецепторами на пресинаптической мембране моторных нейронов периферической нервной системы –> интернализация активного токсина в виде эндосомы –> транслокация токсина в цитозоль с помощью тяжелой цепи –> ферментативное расщепление белков-мишеней (синаптобревина и целюбревина) с помощью легкой цепи –> нарушение Са-зависимого высвобождения АХ и передачи нервного импульса –> функциональная денервация мышц –> двусторонние нисходящие вялые параличы мышц –> активизация синтеза нейротрофических факторов –> развитие дополнительных отростков аксона, формирующих новые нервно-мышечные синапсы (процесс реинервации идет несколько месяцев, чем и объясняется срок непосредственного действия ботулотоксина); эффекты ботулотоксина ограничены функциональной блокадой периферических холинэргических нервных окончаний (нервно-мышечные соединения, постганглионарные парасимпатические нервные окончания, периферические ганглии); адренергические и чувствительные нервы не вовлекаются.
Клиническая картина пищевого ботулизма:
– инкубационный период 18-36 ч (от 6 часов до 10 дней)
– начало заболевания может быть острым или постепенным, течение легким или с летальным исходов в 1-ые сутки болезни
– общие кардиальные признаки ботулизма:
1) отсутствие лихорадки (или она может быть обусловлена другими возбудителями и сочетаться с синдромами острого гастрита, гастроэнтерита или гастроэнтероколита)
2) симметричность неврологической симптоматики
3) сохранность сознания (если не присоединилась тяжелая дыхательная недостаточность)
4) отсутствие чувствительных расстройств
– в клинике Превалирует неврологическая симптоматика в виде прогрессирующей нисходящей слабости или параличей в первую очередь мышц, иннервируемых краниальными нервами с последующим вовлечением мышц шеи, верхних конечностей, туловища и нижних конечностей
– наиболее ранние жалобы на сухость во рту, затруднение при рассмотрении близлежащих предметов, при чтении обычного шрифта (дымка или сетка перед глазами), двоение в глазах (диплопия), затем появляются дисфония (изменение голоса, его грубость, хриплость), дизартрия (речь неясная, смазанная, часто с носовым оттенком), дисфагия (ощущение кома в горле, жидкая пища забрасывается в носоглотку) и выраженная мышечная слабость; при выраженной интоксикации Синдром бульбарного паралича и офтальмоплегический синдром могут достичь максимальных проявлений с развитием аспирации пищи, воды, слюны
– характерны затруднения дефекации и мочеиспускания (из-за паралича гладкой мускулатуры ЖКТ и мочевого пузыря)
– при осмотре больные в сознании, адинамичные, лицо гипомимичное, маскообразное, характерны двусторонний птоз, расширенные зрачки, вяло или не реагирующие на свет, иногда косоглазие (стробизм), нистагм; слизистая ротоглотки сухая, гиперемирована; отмечается парез мягкого неба, рефлекс с мягкого неба ослаблен или отсутствует
– из-за слабости скелетной мускулатуры больные малоподвижны, при ходьбе неустойчивые; сухожильные рефлексы снижены или отсутствуют
– дыхание частое, поверхностное, дыхательные шумы ослаблены; вовлечение дыхательной мускулатуры ведет к прогрессирующей дыхательной недостаточности с терминальным исходом без ИВЛ
– характерен выраженный парез ЖКТ, проявляющийся умеренным вздутием живота, резким ослаблением перистальтических шумов
Особенности раневого ботулизма: инкубационный период около 10 дней; неврологическая симптоматика та же, что и при пищевом ботулизме, за исключением гастроинтестинального синдрома; при смешанном микробном раневом процессе возможна лихорадка.
1) эпиданамнез (употребление в пищу продуктов, которые могут быть фактором передачи ботулизма)
2) обнаружение и идентификация ботулинического токсина в сыворотке крови больных, рвотных массах или промывных водах желудка, в пищевых продуктах, при употреблении которых могло произойти отравление, путем биологической пробы на мышах (мышам внутрибрюшинно вводят материал и наблюдают 4 суток; контрольным мышам вводят нейтрализующие сыворотки типов А, В, С и Е; признаки интоксикации у животных регистрируются уже через 6-24 часа) с последующим определением типа токсина в РА с моновалентными противоботулиническими сыворотками типов А, В, С и Е.
Дифференциальная диагностика ботулизма:
А) с отравлением ядовитыми грибами – общее с ботулизмом только диарея, характерен резко выраженный гастроинтестинальный синдром с неукротимой рвотой, кровавой диареей, болью в животе (при отравлении бледной поганкой) или многократной рвотой и диареей (при отравлении мухоморами, строчками, сморчками)
Б) с токсическим стволовым энцефалитом – характерны выраженная лихорадка, общемозговая симптоматика (расстройства сознания, генерализованные судороги), ассиметричная локализация очаговых поражений (парезов, параличей), отсутствие пареза цилиарной мышцы, иннервируемой парасимпатическим нервом
В) с отравлением метиловым спиртом – наблюдаются тошнота, боль в животе, головокружение, нечеткость видения, диплопия, мидриаз, но в отличие от ботулизма характерны спутанность сознания, гипертонус затылочных мышц и мышц конечностей, судороги, необратимая слепота, острая сердечная недостаточность
Г) с бульбарной формой полиомиелита – характерны острое начало с высокой температурой, катаральными явлениями, отсутствием диспепсических проявлений, саливация не нарушена, развивающиеся парезы и параличи часто ассиметричны, сопровождаются исчезновением сухожильных рефлексов, есть изменения в ликворе
1. Обязательная госпитализация, строгий постельный режим (из-за опасности ортостатического коллапса), постоянное наблюдение за больным с готовностью к немедленной дыхательной реанимации
2. Механическое удаление или нейтрализация токсина в ЖКТ: очень тщательное, до чистых вод, зондовое промывание желудка (особенно показано, если прошло не более 72 ч от момента поглощения токсина с пищей) вначале кипяченой водой, чтобы получить материал для лабораторного исследования, а затем 2-5% раствором натрия гидрокарбоната с целью одновременной нейтрализации токсина; если глотание нарушено вместо толстого желудочного зонда используют тонкий или назогастральный + высокие сифонные клизмы с 5% раствором натрия гидрокарбоната (также после отбора проб для лабораторных исследований). После промывания желудка больным вводят энтеросорбенты (полифепан, энтеродез), а также дают внутрь одну дозу противоботулинической сыворотки (для нейтрализации оставшейся в желудке части ботулотоксина)
3. Этиотропная терапия – Введение антитоксической противоботулинической сыворотки
NB! Т. к. антитоксин нейтрализует только свободно циркулирующий в крови токсин, который еще не связался с нервными окончаниями, Промедление недопустимо!
Принцип введения противоботулинической сыворотки:
1) используют гетерологичные (лошадиные) антитоксические моновалентные сыворотки (одна лечебная доза – по 10 тыс. ME антитоксинов типов А и Е, 5 тыс. ME антитоксина типа В); до установления типа токсина вводят смесь моновалентных сывороток (А+В+Е, т. е. 25 000 МЕ), если тип токсина известен, используют соответствующую сыворотку
2) перед введением сыворотки для выявления чувствительности к чужеродному белку проводят пробу По Безредко А. М.: В/к введение 0,1 мл разведенной 1:100 лошадиной сыворотки –> отсутствие местной аллергической реакции, отрицательная внутрикожная проба (диаметр папулы не > 0,9 см, гиперемия ограничена) –> п/к введение через 20 мин 0,1 мл неразведенной противоботулинической сыворотки –> отуствие общих аллергических реакция –> введение через 30 мин всей лечебной дозы
При положительной внутрикожной пробе Антитоксическую сыворотку вводят по жизненным показаниям (тяжелое течение болезни, формы средней тяжести и даже легкие, но с нарастанием неврологической симптоматики) после десенсибилизации путем п/к введения разведенной лошадиной сыворотки с интервалами в 20 мин в дозах 0,5-2,0-5,0 мл и под прикрытием десенсибилизирующих средств (глюкокортикоиды, антигистаминные препараты).
3) сыворотку подогревают до температуры 37°С и вводят внутривенно одну дозу вне зависимости от степени тяжести заболевания
4. Патогенетическая терапия: инфузионно-дезинтоксикационная терапия (5% глюкозой, физ. р-ром с добавлением диуретиков), прозерин по 1 мл 0,05% р-ра 1-2 раза/сут п/к для уменьшения атонии кишечника и мочевого пузыря
5. Учитывая сложный характер развивающейся гипоксии может быть использована гипербарическая оксигенация; при угрозе асфиксии – необходим перевод больного на управляемое дыхание (интубация трахеи и ИВЛ)
6. При риске вторичных инфекционных осложнений – АБ, за исключением ЛС, нарушающих проведение нервных импульсов (стрептомицин, аминогликозиды, тетрациклины).
Профилактика ботулизма: строгое соблюдение технологии производства консервированных продуктов; хранение консервированных в домашних условиях продуктов в холодильниках и их термическая обработка в течение 20 мин перед употреблением.
источник
Лечение ботулизма основано на сути происходящего при попадании бактерий clostr >Ботулизм относится к тяжелым токсикоинфекциям с высоким риском развития жизнеугрожающих осложнений. Токсины, выделяемые бактерией, являются сильнейшим ядом, поэтому от них нужно избавить организм и одновременно нейтрализовать их действие.
Вывод токсинов осуществляется промыванием желудка через зонд раствором пищевой соды (5% раствором гидрокарбоната натрия объемом до 10 л.). Также промывают кишечник очистительными клизмами 5% раствором гидрокарбоната натрия.
Нейтрализация токсинов осуществляется с помощью противоботулинической сыворотки, в которой содержатся анатоксины типа А, С, Е в дозе 5000 МЕ, типа В – 2500 ME и типа F – 1500 ME. Причем сыворотка вводится всем людям, которые употребляли в пищу те продукты, которыми отравились выявленные пострадавшие.
В курс лечения может войти также искусственная вентиляция легких, если будет отмечена дыхательная недостаточность.
Инфицирование происходит при употреблении пищи, содержащей ботулотоксины. В редких случаях, отмечают развитие раневых форм заболевания, связанных с попаданием ботулотоксинов и бактерий на раневую поверхность.
Несмотря на то, что в кишечнике многих животных находятся споры клостридий ботулизма, заразиться от животных также нельзя.
Из ЖКТ споры активно выделяются в окружающую среду и длительное время сохраняются в почве. Однако, при употреблении немытых фруктов или овощей ботулизм также не развивается (возможно возникновение острой кишечной инфекции). Это связано с тем, что ботулизм вызывается ботулотоксином, продуцируемым вегетативными формами клостридий, а сами споры не способны продуцировать токсины.
Для перехода споровой формы в токсинопродуцирующую требуются бескислородные условия, создающиеся во время изготовления домашних солений, консерваций, маринадов и т.д.

Полностью обезопасить домашние продукты можно при помощи качественной термической обработки. Токсины ботулизма имеют полипептидную структуру и окончательно гибнут при обработке в течение 30-ти минут температурой свыше 80-ти градусов. При протушивании продуктов для консервации, их следует тщательно перемешивать, чтобы исключить недостаточную температурную обработку отдельных кусков пищи.
При кипячении вегетативные формы и токсины нейтрализуются в течение 10-15 минут. Следует отметить, что споровые формы бактерий при такой обработке сохраняются в продукте, поэтому при каждом следующем употреблении уже открытой консервы ее снова необходимо термически обрабатывать.
Распознать пищу, содержащую токсины по вкусу, цвету или запаху невозможно. Ботулотоксины абсолютно не изменяют вкусовых свойств продукта и не имеют запаха. В единичных случаях, от консервов, содержащих токсины и вегетативные формы ботулизма, может исходить слабый запах прогорклого масла.
Отличительной особенностью ботулотоксина является также гнездность распределения в твердых продуктах. То есть, если несколько человек употребляли один и тот же продукт, заболеет только тот, кто съел кусок, содержащий токсины и вегетативные формы. Остальные лица, употреблявшие этот же продукт, могут остаться абсолютно здоровыми, либо, при употреблении малого количества токсина, перенести заболевание в более легкой форме.
Наиболее распространенными причинами развития ботулизма является употребление домашних грибных, мясных, рыбных или овощных консерваций, солений, маринадов, колбас, тарани.
Однако, были зарегистрированы также случаи развития ботулизма после употребления:
- не до конца приготовленного в фольге картофеля,
- китовых консерв,
- чеснока в масле,
- меда (у малышей младше шести месяцев).
Первые проявления ботулизма могут напоминать картину пищевого отравления. Пациента начинают беспокоить схваткообразные боли в животе (как правило, в эпигастральной области), появляется сильная тошнота, рвота, вздутие живота. Может отмечаться диарея.
Единственное специфическое лечение ботулизма – это противотоксические сыворотки, применить которые могут только в условиях стационара.
В течение 1-3 часов после появления симптомов отравления присоединяются специфические симптомы болезни (зрительные нарушения, дисфагия, сухость во рту и т.д.). В некоторых случаях, зрительные расстройства (нечеткость зрения, пятна перед глазами, двоение и т.д.) служат первыми проявлениями заболевания.
Основными критериями, позволяющими заподозрить ботулизм, являются:
- употребление незадолго до появления симптомов заболевания домашних консерваций, грибов, тарани, маринадов и т.д.
- невысокая лихорадка или ее отсутствие;
- сильная, нарастающая слабость в мышцах, без болевого синдрома;
- жалобы на сильную сухость во рту;
- появление запоров;
- вздутый, напряженный живот;
- гнусавый голос;
- нарушение акта глотания;
- признаки ДН (дыхательная недостаточность);
- появление специфических зрительных расстройств.

Длительность исследования составляет четыре дня. За это время в живых остается только та мышь, которой была введена сыворотка, соответствующая типу токсина, вызвавшего болезнь.
Также выполняется бак.диагностика каловых масс, рвоты, содержимого ран и остатков употребляемой пищи, с целью выявления токсинов в исследуемом материале.
Все лечение направлено на:
- максимально быструю утилизацию токсинов из организма, предотвращения их дальнейшего образования и всасывания;
- связывание и нейтрализацию токсина в крови;
- лечение последствий воздействия ботулотоксина на центральную нервную систему;
- профилактику осложнений;
- дальнейшую реабилитацию пациентов.
При подозрении на ботулизм, пациенту:
- промывают желудок (эта процедура вначале осуществляется обычной кипяченой водой, а затем растворами двух или пятипроцентного Na гидрокарбоната, с целью максимально быстрого инактивирования токсинов). Промывание может выполняться один-два раза в сутки в течение четырех дней;
- ставят высокую очистительную щелочную клизму (щелочная среда хорошо нейтрализует токсины);
- дают сорбенты.
В дальнейшем, пациент транспортируется в инфекционное отделение для оказания специализированной помощи и проведения специфического лечения ботулизма.
Данный тип терапии включает в себя промывание желудка, постановку сифонных клизм и назначения диеты (стол №10).
В зависимости от состояния пациента, питание может проводиться:
- энтерально (при помощи назогастральных зондов, вводятся питательные смеси, обладающие высочайшей энергетической ценностью);
- парентерально (вводятся концентрированные растворы десяти или сорокапроцентной глюкозы, смеси аминокислот и жировые эмульсии).
Парентеральное питание в обязательном порядке должно дополняться энтеральным.

Единственный специфический метод лечения ботулизма – это введение антитоксических противоботулинических лошадиных сывороток. При известном типе токсина, пациенту вводят моновалентную сыворотку, действующую только на данный тип токсина.
В случаях, если тип токсина, вызвавшего заболевание не известен, пациенту вводят смесь сывороток (поливалентные сыворотки А, В, и Е).
Перед введением сыворотки проводится проба по Безредко, для исключения развития анафилактических реакций. Также проводится дополнительная десенсибилизация пациента.
Сыворотки вводятся в дозировках:
- десять тысяч МЕ анатоксна для токсинов А и Е;
- пять тысяч для токсина В.
Струйное введение сывороток без их предварительного разведения может применяться в исключительных случаях по жизненным показаниям, в случае, если капельное введение невозможно.
Для нормализации кислотности желудочного сока (снижение кислотности, с целью профилактики повреждения слизистых дыхательных путей при аспирации) используют препараты:
- ранитидина,
- фамотидина,
- омепразола,
- рабепразола и т.д.
Также целесообразно применение средств, нормализирующих перистальтику и моторную деятельность желудочно-кишечного тракта, препараты домперидона, метоклопрамида.
С учетом частого развития бактериальных осложнений, лечение ботулизма также включает назначение антибактериальных препаратов, обладающих широчайшим спектром противомикробного воздействия. Рекомендовано использование:
- цефуроксима;
- цефотаксима;
- цефтриаксона;
- цефтазидима;
- оксациллина;
- ампициллина;
- ингибиторозащищенных пенициллинов (амоксициллин+клавулановая кислота).
По показаниям, пациентам могут вводиться препараты иммуноглобулинов (эффективно использование октагама, пентаглобина).
При гипоксии эффективно проведение гипербарических оксигенаций.

Также показано проводить стимуляцию отхождения мокроты (выполняют вибрационные массажи), удалять застоявшуюся мокроту при помощи дренажей, проводить оксигенацию. При этом, используемая дыхательная смесь должна быть подогретой и увлажненной.
Дополнительно могут применяться препараты:
- витаминов группы В,
- витамины А и Е,
- аскорбиновая кислота,
- препараты с антиоксидантной активностью.
При необходимости проводится консультация хирургов (при постоянных болевых синдромах), неврологов (развитие парезов черепно-мозговых нервов, периферических полинейропатий), кардиологов (при возникновении поражений миокарда), реаниматологов (присоединение дыхательной недостаточности при тяжелом течении заболевания, а также развитие полиорганной недостаточности).
Наиболее эффективным методом профилактики заболевая является отказ от приема продуктов домашнего производства (консервы, маринады), не прошедших достаточную термическую обработку.
Особую опасность представляют мясные и рыбные консервы и тушенки, вяленая рыба, домашняя тарань, консервы из грибов и овощей, соления и маринады.
Для полного уничтожения в продуктах вегетативных форм и уже образовавшихся токсинов, перед употреблением продукт необходимо термически обработать. Для этого его нужно кипятить в течение десяти-пятнадцати минут или протушить в течении получаса, регулярно помешивая.
Такие пациенты в дальнейшеем подлежат медицинскому наблюдению в течение двенадцати суток.
В связи с высоким риском развития тяжелых жизнеугрожающих осложнений, прогноз при ботулизме всегда серьезный. Однако, при своевременной госпитализации и введении сыворотки прогноз благоприятный.
Неврологические расстройства при ботулизме временные и после перенесенного заболевания в течениеи от двух до шести месяцев наблюдается полное восстановление утраченных функций.
После выписки пациенту показано наблюдение у узких специалистов по месту жительства (офтальмолог, кардиолог, невролог) в течение шести месяцев.
В восстановительном периоде пациенту показано:
- полноценное питание (исключаются спиртные напитки, жирные, жареные, соленые, острые продукты);
- увеличенное употребление нежирной рыбы, овощей и фруктов;
- прием поливитаминных препаратов (в особенности комплексов, содержащих витамины группы В), адаптогенных средств, антиоксидантных комплексов, кардиотрофических средств (милдронат);
- обильный питьевой режим (эффективно употребление отвара шиповника, щелочных минеральных вод).
Также следует нормализировать режим сна и отдыха.
источник
С целью предупреждения развития анафилактического шока и других аллергических реакций при введении иммунных сывороток используют метод Безредки для определения реакции больного на введение сыворотки. Для этого в шприц набирают 0,1 мл разведённой в 100 раз иммунной сыворотки, вводят её под кожу (в область сгибательной поверхности плеча) и через 20 мин оценивают реакцию. Если у больного нет неприятных ощущений, диаметр образовавшегося бугорка не превышает 0,9 см и зона гиперемии вокруг него ограничена, не появилась крапивница, не снижается АД, то вводят 0,1 мл неразведённой сыворотки, а еще через 30-60 мин при отсутствии реакции — всё остальное количество препарата.______________________________________
Безредка Александр Михайлович (1870-1940) — микробиолог и иммунолог, разработал теорию местного иммунитета, методы вакцинации против некоторых инфекционных заболеваний, метод предупреждения анафилактического шока при введении лечебно-профилактических сывороток (профилактика анафилактического шока по Безредке).
При обнаружении медицинской сестрой уплотнения или покраснения кожи в месте инъекции необходимо информировать об этом врача, поставить согревающий компресс с 40% раствором спирта и положить грелку. Внутримышечная инъекция
Внутримышечные инъекции следует проводить в определённых местах тела, где имеется значительный слой мышечной ткани и близко от места инъекции не проходят крупные сосуды и нервные стволы. Наиболее подходящие места (рис. 11-7) — мышцы ягодиц (средняя и малая ягодичная мышцы) и бедра (латеральная широкая мышца). Значительно реже внутримышечную инъекцию осуществляют в дельтовидную мышцу плеча, так как существует опасность повреждения лучевого или локтевого нервов, плечевой артерии.
Для внутримышечных инъекций пользуются шприцем и иглой длиной 8-10 см. В ягодичной области используют только верхненаружную её часть, наиболее отдалённую от седалищного нерва и крупных кровеносных сосудов. Мысленно разделяют ягодицу на четыре части (квадранты); инъекцию проводят в верхненаружный квадрант в верхненаружной его части приблизительно на 5-8 см ниже уровня гребня подвздошной кости (рис. 11-8).
 Рис. 11-9. Техника внуфимышеч- ной инъекции: после растягивания кожи большим и указательным пальцами левой руки, вводят иглу шприца под углом 90°. Рис. 11-9. Техника внуфимышеч- ной инъекции: после растягивания кожи большим и указательным пальцами левой руки, вводят иглу шприца под углом 90°. |
 Рис. 11-7. Места для проведения внутримышечных инъекций (заштрихованы). Рис. 11-7. Места для проведения внутримышечных инъекций (заштрихованы). |
Случайное травмирование иглой седалищного нерва при выполнении инъекции в не верхненаружный квадрант ягодицы может вызвать частичный или полный паралич конечности.
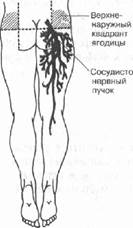 |
Рис. 11-8. Места для внутримышечных инъекций в ягодичной области (заштрихованы).
Больной ни в коем случае не должен стоять во время внутримышечной инъекции, так как в этом положении возможны поломка и отрыв иглы от муфты. Пациент должен лежать на животе, при этом мышцы тела должны быть полностью расслаблены. Максимальный объём внутримышечно вводимого лекарственного вещества не должен превышать 10 мл.
Необходимое оснащение: одноразовый шприц с иглой длиной 5 см, стерильный лоток для шприца, ампула (флакон) с раствором лекарственного вещества, 70% раствор спирта, бикс со сте
рильным материалом (ватные шарики, тампоны), стерильные пинцеты, лоток для использованн шприцев, стерильные маска, перчатки, противошоковый набор, ёмкость с дезинфицирующим раствором.
Порядок выполнения процедуры:
1. Предложить больному занять удобное положение (лёжа на животе или на боку, при этом нога, которая оказывается сверху, должна быть разогнута в тазобедренном и коленном суставах).
2. Тщательно вымыть руки с мылом тёплой проточной водой; не вытирая полотенцем, чтобы не нарушить относительную стерильность, хорошо протереть их спиртом; надеть стерильные перчатки и также обработать их стерильным ватным шариком, смоченным в 70% растворе спирта.
3. Подготовить шприц с лекарственным средством, удалить воздух из шприца (см. выше раздел «Подготовка шприца с лекарственным средством для инъекции»).
4. Обработать область инъекции двумя стерильными ватными
шариками, смоченными в спирте, широко, в направлении сверху вниз: сначала большую поверхность, затем вторым шариком непосредственно место инъекции.
5. Взять шприц в правую руку, фиксируя мизинцем муфту иглы, остальными пальцами удерживая цилиндр; расположить шприц перпендикулярно месту инъекции.
6. Большим и указательным пальцами левой руки растянуть кожу пациента в месте инъекции; если больной истощён, кожу, наоборот, следует собрать в складку.
7. Быстрым движением кисти руки ввести иглу под углом 90° к месту инъекции на 2/3 её длины (рис. 11-9).
8. Не перехватывая шприц, левой рукой оттянуть поршень на себя, чтобы убедиться, что игла не попала в кровеносный сосуд (в цилиндре шприца не должно быть крови); при наличии крови в шприце следует повторить вкол иглы.
9. Продолжая правой рукой удерживать шприц, левой рукой медленно плавно ввести лекарственный раствор.
10. Прижать к месту инъекции стерильный ватный шарик, смоченный в спирте, и быстрым движением вывести иглу.
11. Сложить использованные шприц, иглы в лоток; использованные ватные шарики поместить в ёмкость с дезинфицирующим раствором.
12. Снять перчатки, вымыть руки.
При введении лекарства в бедро шприц необходимо держать как писчее перо под углом 45°, чтобы не повредить надкостницу.
При употреблении нестерильных шприцев и игл, неточном выборе места инъекции, недостаточно глубоком введении иглы и попадании лекарства в сосуды могут возникнуть различные осложнения: постинъекционные инфильтрат и абсцесс, гематома, повреждения нервных стволов (от неврита до паралича), эмболия, поломка иглы и т.д. Внутривенная инъекция
Венепункция (лат. vena — вена, punctio — укол, прокол) — чрескожное введение полой иглы в просвет вены с целью внутривенного введения лекарственных средств, переливания крови и кровезаменителей, извлечения крови (для взятия крови на анализ, а также кровопускания — извлечения 200-400 мл крови по показаниям).
Чаще всего пунктируют вену локтевого сгиба, а при необходимости и другие вены, например вены на тыльной поверхности кисти (вены нижних конечностей не следует использовать из-за опасности развития тромбофлебита). Пациент может сидеть или лежать. Рука его должна быть максимально разогнутой в локтевом суставе, под локтевой сгиб подкладывают плотную клеёнчатую подушку или полотенце. На плечо, выше локтевого сгиба на 10 см, достаточно туго на рукав одежды пациента накладывают жгут, чтобы сдавить вены. Затягивать жгут следует таким образом, чтобы его свободные концы были направлены вверх, а петля — вниз. Нельзя нарушать артериальный кровоток, поэтому пульс на лучевой артерии должен хорошо пальпироваться. Для улучшения наполнения вены пациента нужно попросить «поработать кулаком» — несколько раз сжать и разжать кулак.
Необходимое оснащение: стерильный лоток для шприца, одноразовый шприц с иглой длиной 10 см, ампула (флакон) с раствором лекарственного вещества, 70% раствор спирта, бикс со стерильным материалом (ватные шарики, тампоны), стерильные пинцеты, лоток для использован
ных шприцев, стерильные маска, перчатки, противош ковый набор, ёмкость с дезинфицирующим раствором.
 |
Рис. П-10. Наложение жгута на плечо пациента перед венепункцией: а — последовательность завязывания жгута; 6 — вид жгута после его наложения.
Порядок выполнения процедуры:
1. Предложить больному занять удобное положение (сидя на стуле или лёжа на спине).
2. Тщательно вымыть руки с мылом тёплой проточной водой; не вытирая полотенцем, чтобы не нарушить относительную стерильность, хорошо протереть их спиртом; надеть стерильные перчатки.
3. Подготовить шприц с лекарственным средством, удалить воздух из шприца (см. выше раздел «Подготовка шприца с лекарственным средством для инъекции»).
4. Подложить под локоть пациента клеёнчатый валик для максимального разгибания локтевого сустава.
5. Освободить от одежды руку или поднять рукав рубашки до средней трети плеча таким образом, чтобы был обеспечен свободный доступ к области локтевого сгиба и не мешала одежда.
6. Наложить резиновый жгут на область средней трети плеча (рис. 11-10) выше локтевого сгиба на 10 см (на салфетку или расправленный рукав рубашки, чтобы при завязывании жгут не защемил кожу) и затянуть жгут таким образом, чтобы петля жгута была направлена вниз, а свободные его концы — вверх (чтобы концы жгута во время венепункции не попали на обработанное спиртом поле); убедиться, что пульс на лучевой артерии хорошо прощупывается.
7. Обработать одетые в перчатки руки 70% раствором спирта.
8. Предложить пациенту «поработать кулаком» — несколько раз сжать и разжать кулак для хорошего наполнения вены.
9. Предложить пациенту сжать кулак и не разжимать до разрешения; при этом дважды обработать кожу в области локтевого сгиба ватными шариками, смоченными 70% раствором спирта, в одном направлении — сверху вниз, сначала широко (размер инъекционного поля 4×8 см), затем вторым ватным шариком — непосредственно место пункции.
10. Найти наиболее наполненную вену, затем кончиками пальцев левой руки оттянуть кожу локтевого сгиба в сторону предплечья примерно в 5 см ниже точки инъекции и фиксировать вену (но не пережимать её) (рис. 11-11).
11. В правую руку взять приготовленный для пункции шприц с иглой.
12. Провести венепункцию: держа иглу срезом вверх под углом 45°, ввести иглу под кожу, затем, уменьшив угол наклона и держа иглу почти параллельно кожной поверхности, продвинуть иглу немного вдоль вены и ввести её на треть длины в вену (при соответствующем навыке можно одномоментно прокалывать кожу над веной и стенку самой вены); при проколе вены возникает ощущение попадания иглой в пустоту.
13. Убедиться, что игла находится в вене, слегка потянув поршень иглы на себя, при этом в шприце должна появиться кровь (рис. 11-12).
14. Снять жгут, попросить больного разжать кулак.
15. Медленно ввести лекарство — не до самого упора поршня шприца, оставляя пузырьки воздуха в шприце.
 |
 |
16. Левой рукой приложить к месту прокола ватный шарик со спиртом, правой рукой извлечь иглу из вены.
17. Руку больного согнуть в локтевом суставе на несколько минут до полной останс кровотечения (рис. 11-13).
18. Сложить использованные шприц, иглы в лоток; использованные ватные шарики поместить в ёмкость с дезинфицирующим раствором.
19. Снять перчатки, вымыть руки.
Возможные осложнения при внутривенной инъекции: воздушная эмболия (при попадании воздуха из шприца), масляная эмболия (при ошибочном введении масляных растворов внутривенно), тромбофлебит (при частых венепункциях одной и той же вены), гематома (при сквозном проколе стенок сосуда). Вливание
Вливание, или инфузия (лат. infusio — вливание), — парентеральное введение в организм большого объёма жидкости. Внутривенную капельную инфузию выполняют для восстановления ОЦК, дезинтоксикации организма, нормализации обменных процессов в организме, поддержания жизнедеятельности организма. Подготовку (заправку) системы к капельному вливанию проводят в процедурном кабинете, а вливание — в палате; при этом больной должен находиться в удобном (горизонтальном) положении.
Одноразовая стерильная система для внутривенных капельных вливаний состоит из следующих элементов.
1. Капельница с двумя отходящими от неё трубками — длинная трубка с капельницей и зажимом для регулирования скорости введения жидкости (в капельнице имеется сетка-фильтр для предупреждения попадания в кровоток крупных частиц) и более короткая трубка.
2. Иглы по обеим сторонам трубки: одна (на более коротком конце системы) для прокалывания пробки флакона с раствором, вторая — пункционная.
3. Воздуховод (короткая игла с короткой трубочкой, закрытой фильтром).
В используемых ранее многоразовых системах для внутривенных вливаний роль воздуховода осуществляла длинная игла, которую помещали внутрь флакона таким образом, чтобы конец
иглы находился во флаконе над уровнем жидкости.
Порядок подготовки системы для внутривенного вливания:
1. Тщательно вымыть руки тёплой водой с мылом, обработать их спиртом.
2. Обработать металлическую крышку флакона стерильным ватным шариком, смоченным в спирте, и снять её стерильным пинцетом; резиновую пробку обработать стерильным шариком, смоченным 70% раствором спирта.
3. Вскрыть упаковочный пакет и распаковать систему.
4. ввести иглу воздуховода до упора в пробку флакона, свободный конец короткой трубки воздуховода расположить вдоль флакона таким образом, чтобы её конец был на уровне дна флакона, и закрепить аптечной резинкой или медицинским пластырем.
5. Ввести иглу для прокалывания пробки во флакон до упора (рис. 11-14); флакон перевернуть и закрепить на специальном штативе.
6. Повернуть капельницу в горизонтальное положение (параллельно полу), открыть зажим и заполнить капельницу до половины объёма (рис 11-15)
7. Закрыть зажим и возвратить капельницу в исходное (вертикальное) положение; при этом фильтр капельницы должен быть полностью закрыт жидкостью для переливания.
 |
 |
8. Чтобы заполнить раствором всю систему, открыть зажим и медленно заполнить всю систему до полного вытеснения воздуха в трубке и появления капель из иглы для инъекции; зажим закрыть.
9. Чтобы вытеснить из системы оставшиеся в ней пузырьки воздуха, конец трубки с ка лей для иглы подержать выше перевёрнутого флакона, слегка постукивая по стенке трубки, пока пузырьки не отделятся от стенки и не выйдут через наружное отверстие трубки.
10. Подготовить стерильный лоток, поместив в него ватные шарики, смоченные спиртом, стерильную салфетку; подготовить 2-3 полоски узкого лейкопластыря длиной 4-5 см (для фиксации трубки и иглы к руке пациента).
11. После венепункции (последовательность действий см. в разделе «Внутривенные инъекции») следует снять или открыть зажим, наблюдая в течение нескольких минут, не появятся ли
вокруг вены припухлость и болезненность.___________________________________________________
Припухлость тканей, образующаяся вокруг места инъекции, свидетельствует о попадании в них вводимой жидкости. В этом случае следует немедленно прекратить инфузию и начать внутривенное вливание в другую вену, используя новую стерильную иглу.
12. При удачной венепункции нужно отрегулировать скорость инфузии (число капель в минуту) по назначению врача. Число капель в 1 мин зависит от типа системы и указывается на
упаковке одноразовой системы для внутривенного введения.____________________________________
Например, на упаковке имеется надпись, что на 1 мл приходится 10 капель. По назначению врача пациенту нужно ввести 500 мл 5% раствора глюкозы за 2 ч. Следовательно, всего нужно ввести 5000 капель раствора за 120 мин, т.е. скорость введения должна составлять примерно 42 капли в минуту.
13. Иглу зафиксировать к коже лейкопластырем и закрыть иглу сверху стерильной салфеткой.
14. Для предотвращения попадания воздуха в вену введение раствора следует прекратить в тот момент, когда во флаконе ещё осталось небольшое количество жидкости.
15. Извлечь иглу, разобрать систему.
16. Снять перчатки, вымыть руки.
Правила выписки и хранения лекарственных средств
Процедура выписывания и получения лекарственных средств отделениями лечебно- профилактического учреждения состоит из следующих этапов.
Выборка назначений врача из историй болезни. Ежедневно палатная медсестра делает выборку назначений врача из истории болезни (листа назначений) и проверяет наличие лекарственных средств на посту. При отсутствии или недостаточном количестве необходимых препаратов медсестра оформляет письменное требование старшей медсестре на лекарства, которые необходимо заказать в аптеке. Выписку лекарств в отделении осуществляет старшая медсестра в соответствии с потребностью отделения по письменным заявкам палатных медсестёр на бланках- требованиях.
Составление требования на лекарственные средства. Старшая медсестра оформляет бланки-требования в аптеку, в которых обязательно указывает полное наименование лекарственных средств, их фасовку, лекарственную форму, дозировку, упаковку и количество препаратов. При оформлении заявки на ядовитые, наркотические вещества и все средства, подлежащие учёту, необходимо указывать номер истории болезни, фамилию, имя, отчество больных, их диагнозы и способы введения препаратов.
Заявку на препараты общей группы выписывают на русском языке в двух экземплярах: первый остаётся в аптеке, второй возвращается в отделение при отпуске лекарств. Бланк- требование заверяет заведующий отделением. Заявки на лекарственные средства, подлежащие предметно-количественному учёту, выписывают на отдельных требованиях с печатью учреждения и заверяют подписью главного врача.
Требования на ядовитые и наркотические средства выписывают на латинском языке в трёх экземплярах и заверяют подписью главного врача и печатью учреждения.
Получение лекарственных средств из аптеки. Старшая медсестра ежедневно получает из аптеки лекарственные средства. Лекарственные формы, требующие приготовления, выдаются на следующий день после заявки. При получении заказанных лекарственных препаратов старшая медсестра обязана проверить их внешний вид, дозировку, дату изготовления, герметичность упаковки. На упаковке приготовленных лекарственных форм должна стоять подпись фармацевта, их готовившего.
Правила хранения лекарственных средств
Ответственность за хранение и расход лекарств, а также за порядок на местах хранения, соблюдение правил выдачи и назначения лекарств несёт заведующий отделением. Принцип хранения лекарственных средств заключается в строгом распределении их на три группы.
 |
Внутри каждой группы все лекарственные средства сортируют с учётом способа их применения (внутренние, парентеральные, наружные, глазные капли и пр.).
• Лекарственные средства для наружного и внутреннего применения хранят на посту медсестры в специальном, запираемом на ключ шкафу, в котором предусмотрено несколько отделений. Лекарственные препараты для внутреннего и наружного применения должны храниться на разных полках.
• Лекарственные средства для парентерального введения хранят в процедурном кабинете в стеклянном шкафу.
• Сильнодействующие, наркотические, легковоспламеняющиеся и дефицитные лекарственные средства хранят в отдельном сейфе. Имеются особенности хранения лекарственных средств в зависимости от их формы и свойств. Так, лекарственные препараты, разлагающиеся на свету, хранят в тёмных флаконах в защищённом от света месте. Вакцины, сыворотки, мази, свечи, скоропортящиеся медикаменты (отвары, микстуры) хранят в холодильнике. Сильно пахнущие лекарства также следует хранить отдельно от других лекарственных средств.
Правила хранения и использования ядовитых и наркотических лекарственных средств
Ядовитые и наркотические лекарственные средства хранят в сейфах или железных шкафах. На внутренней стороне дверок шкафа (сейфа) делают надпись «Группа А» и помещают перечень ядовитых и наркотических средств с указанием высших разовых и суточных доз. Запасы ядовитых средств не должны превышать 5-дневной, а наркотических средств — 3-дневной потребности.
Для оказания экстренной помощи в вечернее и ночное время по жизненным показаниям разрешают создавать в приёмных отделениях стационаров 5-дневный резерв наркотических средств. Указанный резерв может быть использован по разрешению ответственного дежурного врача во всех подразделениях стационара.
Применение наркотических средств по назначению врача проводит процедурная или палатная медицинская сестра в присутствии врача. В истории болезни и листе назначений обязательно отмечают дату и время инъекции, ставят подписи врач и медсестра, делавшая инъекцию.
Лекарственные наркотические средства подлежат предметно-количественному учёту в журналах, которые должны быть прошнурованы, пронумерованы, подписаны заместителем главного врача по лечебной части и скреплены печатью лечебного учреждения. Ключи от железных шкафов или сейфа хранятся только у лиц, ответственных за хранение и расход наркотических средств, назначенных приказом по лечебно-профилактическому учреждению и имеющих допуск для работы с наркотическими средствами. В местах хранения препаратов и на постах медицинских сестёр должны быть размещены таблицы высших разовых и суточных доз ядовитых и наркотических средств, а также таблицы противоядий.
За нарушение правил хранения и хищение ядовитых, наркотических и сильнодействующих лекарственных средств медицинский персонал несёт уголовную ответственность.
Дата добавления: 2015-09-19 ; просмотров: 10992 . Нарушение авторских прав
источник
