Этиология. Возбудитель — Clostridium botulinum (Гр(+)). Различают 7 его сероваров (A, B, C, D, E, F, G). Наиболее часто встречаются серовары А, В, Е. Во внешней среде длительно сохраняется в виде спор. Для прорастания спор и преобразования их в вегетативные формы необходимы строгие анаэробные условия.
Вегетативные формы клостридий выделяют экзотоксин (ботулотоксин). Это наиболее сильный из известных в настоящее время науке биологических ядов. Ботулотоксин продуцируется в виде протоксина, который затем активируется. В зависимости от механизма активации токсина штаммы клостридий подразделяют на протеолитические (например А) и непротеолитические (например Е). Первые активируют токсин своими собственными протеолитическими ферментами, у вторых токсин активируется в 100 и более раз протеолитическими ферментами организма человека. Исходя из сказанного, ботулизм, вызванный непротеолитическими штаммами, протекает значительно тяжелее.
Токсин и вегетативные формы в продуктах питания уничтожаются даже при нагревания до 80°С. Споры погибают при температуре 120°С (такой температуры можно достичь только при использовании автоклавов).
Эпидемиология. Резервуаром инфекции являются теплокровные травоядные животные. Во внешнюю среду микробы попадают с испражнениями. Человек заражается при употреблении в пищу инфицированных спорами и недостаточно термически обработанных продуктов, в которых наличествуют анаэробные условия. Это чаще всего продукты, предназначенные для длительного хранения: мясные окорока, консервы, вяленая и копченая рыба и др.
Патогенез. Заболевание вызывается исключительно токсином, который накапливается в пищевых продуктах в анаэробных условиях. Споры и вегетативные формы, которые могут попасть в организм человека с частичками почвы, не вызывают патологического процесса.
Ботулотоксин всасывается в верхних отделах желудочно-кишечного тракта и избирательно поражает строго специфические структуры: большие (a-мотонейроны) передних рогов спинного мозга и аналогичные им ядра клеток черепно-мозговых нервов. Из этого положения вытекают 3 клинически важных факта:
· Поражения нервной системы при ботулизме чаще симметричны
· Полных параличей не наблюдается, т.к. помимо a-мотонейронов существуют еще b-мотонейроны (малые), которые продолжают нормально функционировать
· Чувствительная сфера не поражается
Каков генез нарушения функции нервной системы? Ботулотоксин нарушает высвобождение нейромедиатора (ацетилхолина) в нервоно-мышечных синапсах и блокирует передачу импульса с нервного волокна на мышцу.
Клиника. Инкубационный период длится от нескольких часов до 10 дней. Следует подчеркнуть, что температура тела при ботулизме остается нормальной, реже субфебрильной. Основными синдромами ботулизма являются: интоксикационный, диспепсический и паралитический. Интоксикационный синдром наименее специфичен и сопровождается общей слабостью, недомоганием, головной болью, головокружением и др. У 1/3 больных заболевание может начинаться с диспепсического синдрома. Он сопровождается тошнотой, рвотой, поносом, но не продолжителен (до суток). Ведущий диагностический синдром — паралитический.
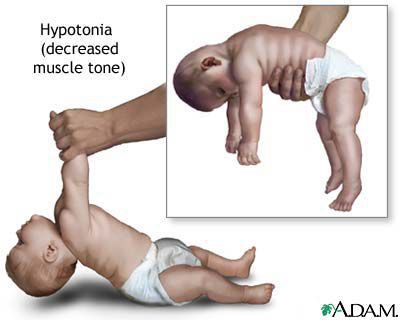
Из черепно-мозговых нервов при ботулизме не поражаются только чисто чувствительные (olfactorius (I), opticus (II), vestibulo-cohlearis (VIII)). Наиболее ранние и глубокие изменения регистрируются со стороны глазодвигательных нервов (oculomotorius (III), troсhlearis (IV), abducens (VI)). Поражение этих пар черепно-мозговых нервов сопровождается следующей симптоматикой:
· Птоз (опущение верхнего века вследствие нарушения иннервации m. levator palpebrae superioris)
· Мидриаз (расширение зрачка вследствие нарушения иннервации m. dulatator pupillae)
· Нарушение прямой и содружественной реакций зрачков на свет (вследствие нарушения иннервации m. dulatator pupillae)
· Нарушение аккомодации (вследствие нарушения иннервации m. ciliaris)
· Ограничение движения глазных яблок и парез взора (вследствие нарушения иннервации глазодвигательных мышц)
· Больного также беспокоит ряд субъективных ощущений: туман и сетка перед глазами, двоение предметов и др.
При поражении двигательных ядер n. trigeminus (V) отмечается слабость жевательных мышц, в более тяжелых случаях больной не может закрыть рот.
При поражении n. facialis (VII) наблюдается слабость мимической мускулатуры вплоть до амимии.
При поражении бульбарной группы нервов (glosso-pharyngeus (IX), vagus (X), hypoglossus (XII)) нарушается иннервация мускулатуры глотки, мягкого неба, гортани, голосовых связок, языка, снижается секреция слюны, страдает висцеральная иннервация. Клинически это проявляется сухостью во рту, вздутием живота, ослаблением перистальтики кишечника, запорами, а также развитием бульбарного синдрома. Последний характеризуется
· Дисфагией — нарушение глотания (жидкая пища выливается через нос, при проглатывании твердой пищи больной ощущает затруднения и поперхивается, угнетается или отсутствует глоточный рефлекс)
· Дисфонией — нарушение фонации (голос сиплый или афония)
· Дизартрией — нарушение речи (гнусавый оттенок голоса, невнятная речь)
Поражение спинальных нервов характеризуется выраженной симметричной миастенией (вплоть до парезов) без нарушения чувствительности. В этой ситуации наиболее катастрофична слабость дыхательной мускулатуры, которая приводит к острой дыхательной недостаточности. Острая дыхательная недостаточность и аспирационные пневмонии являются наиболее частыми причинами смерти при ботулизме.
Специфическая диагностика. Для подтверждения диагноза необходимо обнаружить токсин в крови или рвотных массах больного. С этой целью используется реакция нейтрализации на белых мышах. Подопытным животным вводят 0,5 мл крови больного, а животным контрольной группы вместе с кровью больного вводят противоботулиническую сыворотку (содержит антитоксические антитела). Если подопытные животные погибли, а животные из контрольной группы выжили (произошла нейтрализация токсина сывороткой), диагноз ботулизма можно считать подтвержденным. Менее информативен бактериологический метод: материал от больного (рвотные массы, кал, промывные воды) и остатки подозрительных продуктов высеваются на среды Хоттингера или Китта-Тароцци с последующим получением чистой культуры.
Лечение. Лечебная тактика предполагает следующие мероприятия:
1. Зондовое промывание желудка 5% раствором натрия гидрокарбоната (поскольку токсин инактивируется в щелочной среде) до чистых промывных вод. Показаны высокие сифонные клизмы с использованием того же раствора. В желудок вводятся энтеросорбенты.
2. С целью нейтрализации циркулирующего в крови токсина используют противоботулиническую антитоксическую сыворотку. В случаях, когда тип возбудителя неизвестен, вводят поливалентную сыворотку. Одна ее терапевтическая доза включает по 10000 АЕ сыворотки типов А и Е, а также 5000 АЕ сыворотки типа В. Сыворотка вводится по методу Безредко: 0,1 мл разведенной 1:100 сыворотки внутрикожно, через 20-30 мин. (если нет реакции на введение) — 0,1 мл неразведенной сыворотки подкожно и еще через 20-30 мин. (при отсутствии реакции) — всю лечебную дозу внутримышечно или внутривенно. Исходя из последних литературных данных, для лечения ботулизма необходимо и достаточно 1 терапевтической дозы сыворотки, введенной внутривенно. Однако в практической сфере все еще используется повторное введение сыворотки в течение 2-3 дней в общей сложности до 8-10 терапевтических доз при тяжелом течении.
3. Доказано, что в организме здорового взрослого человека условий для выработки токсина вегетативными формами нет. Тем не менее, гипотетически такую возможность исключить нельзя. Поэтому для уничтожения вегетативных форм, сохранившихся в кишечнике, традиционно используется антибиотикотерапия. С этой целью назначаются левомицетин, доксициклин, тетрациклин, цефалоспорины III поколения.
4. Проводится массивная дезинтоксикационная терапия. При прогрессировании дыхательных нарушений больные переводятся на искусственную вентиляцию легких.
Профилактика. Абсолютно безопасными можно считать только те продукты домашнего консервирования, которые изготовлялись в условиях автоклавирования (споры погибают только при температуре 120°С). Кроме того, зараженные консервы не обязательно характеризуются вздутием и изменением органолептических свойств. Поэтому фактически единственным профилактическим мероприятием является термическая обработка продуктов домашнего консервирования (если это возможно) непосредственно перед употреблением в пищу, т.к. ботулотоксин разрушается уже при 80°С. С целью экстренной профилактики возможно введение противоботулинической сыворотки по 1000-2000 АЕ каждого типа внутримышечно.
Этиология. Возбудитель — холерный вибрион. Различают 2 его биовара: Vibrio cholerae asiaticae и Vibrio El-Tor. Это Гр(-) палочки, имеющие на конце жгутик (монотрих). Являются галофилами (хорошо растут на щелочных питательных средах, кислая среда (например желудочного содержимого) для них губительна). Продуцируют термолабильный экзотоксин (энтеротоксин, холероген), при разрушении вибрионов выделяется термостабильный эндотоксин. Имеют термостабильный О-антиген (соматический) и термолабильный Н-антиген (жгутиковый). По О-антигену выделяют 3 серовара: Огава, Инаба, Гикошима. Стойкие во внешней среде, особенно в воде, где могут не только сохраняться в течение нескольких месяцев, но и размножаться.
Эпидемиология. Источник инфекции — больной человек или бактерионоситель. Больные более контагиозны, нежели носители, поскольку выделяют большие количества вибрионов с каловыми и рвотными массами. Однако в эпидемическом аспекте большее значение имеют бактерионосители, т.к. они вовремя не распознаются и способствуют распространению инфекции. Соотношение больных к носителям при классической холере составляет 1:5, при холере Ель-Тор — 1:25 и даже 1:100. Механизм передачи — фекально-оральный. Он реализуется водным, пищевым и контактно-бытовым путями. Преимущественный путь передачи — водный. Он может также реализоваться через продукты питания (рыба, крабы, пищевые продукты (овощи и фрукты), обработанные зараженной водой). Воспириимчивость высокая. Более тяжело болеют люди с гипо- или анацидным гастритом (возбудитель гибнет в кислой среде). Сезонность летне-осенняя. В настоящее время человечество переживает 7-ю пандемию холеры, начавшуюся в 60-х годах 20 столетия и вызванную вибрионом Эль-Тор.
Патогенез. Кислое содержимое желудка является барьером для вибрионов. Вибрионы, которые преодолели этот барьер, прикрепляются к слизистой оболочке тонкой кишки, размножаются (без проникновения в толщу слизистой) и выделяют энтеротоксин (холероген). Холероген активирует аденилатциклазу и гуанилатциклазу клеточных мембран энтероцитов, что способствует накоплению в клетках цАМФ и цГМФ. Это ведет к повышению проницаемости наружных и внутриклеточных мембран, жидкость и электролиты интенсивно секретируются в просвет кишечника, клетка теряет воду, калий, натрий, хлор, бикарбонаты. Вследствие поноса и рвоты развиваются дегидратация, деминерализация, уменьшается объем циркулирующей крови, нарушается микроциркуляция, наступают гипоксия и метаболический ацидоз тканей. Дегидратация при холере изотоническая (осмотическое давление теряемой жидкости близко к осмотическому давлению крови).
Клиника. Инкубационный период при холере длится от нескольких часов до 5 дней. Заболевание начинается остро. Опорными симптомами являются:
· Нормальная или субнормальная температура тела
· Отсутствие болей в животе
· Объемный водянистый стул по типу “рисового отвара” (мутновато-белая жидкость без запаха с плавающими хлопьями)
· Многократная рвота (как правило, появляется вслед за поносом)
Частые водянистые испражнения (в среднем объеме 400-600 мл за одну дефекацию) и многократная рвота приводят к обезвоживанию организма (дегидратации, эксикозу). Тяжесть холеры обусловлена выраженностью дегидратации. Основными симптомами тяжелого обезвоживания являются:
· бледность и сухость кожи и слизистый оболочек, снижение тургора мягких тканей, запавшие глаза, цианоз
· осиплость голоса или афония, одышка
· тахикардия, слабый пульсовой удар или отсутствие пульсации на a. radialis, гипотония
· субнормальная температура тела
ВОЗ предлагает выраженность дегидратации оценивать по трехбалльной шкале. I степень эксикоза соответствует потере до 4-5% массы тела, II степень — 6-9%, III степень — 10% и более. Наиболее достоверным методом определения степени эксикоза является вычисление дефицита массы тела. Например: Больной до заболевания весил 60 кг, при поступлении в стационар его масса тела составила 54 кг; значит, за время болезни пациент потерял 6 кг, что составляет 10% от его первоначального веса; таким образом, у больного установлена III степень дегидратации.
Если масса тела больного до заболевания неизвестна, степень эксикоза устанавливается по клиническим показателям согласно следующим критериям.
| Критерий | I степень дегидратации | II степень дегидратации | III степень дегидратации |
| Общее состояние | Нормальное или больной несколько беспокоен | Больной беспокоен, раздражителен, отмечает головокружение при изменении положения тела | Больной сонлив, его конечности холодные и влажные, кожа сморщенная, судороги |
| Жажда | Умеренная жажда, пьет нормально | Сильная жажда, пьет с жадностью | Пьет плохо или вообще не может пить |
| Радиальный пульс | Норма | Частый и слабый | Нитевидный или не пальпируется |
| Систолическое АД | Норма | Низкое | Очень низкое, может не определяться |
| Кожная складка | Расправляется быстро | Расправляется медленно | Расправляется очень медленно (> 2 сек) |
| Голос | Норма | Сиплый | Афония |
| Цианоз | Отсутствует | Умеренный | Резко выраженный |
| Дыхание | Нормальное | Умеренная одышка | Глубокое, учащенное |
| Диурез | Нормальный | Снижен | Олигоанурия |
У больных с тяжелым обезвоживанием отмечаются эритроцитоз, лейкоцитоз, повышаются показатели удельного веса плазмы крови (норма 1,024-1,025), гематокрита (норма 36-48%), общего белка крови (норма 60-80 г/л), наблюдаются гипокалиемия (норма 3,4-5,3 ммоль/л), гипонатриемия (норма 130-156 ммоль/л), гипохлоремия (норма 97-108 ммоль/л).
Специфическая диагностика. Основной метод исследования — бактериологический. Материал от больного (каловые и рвотные массы) высевается на щелочные питательные среды (пептонная вода, среды Мансура, Кери-Блека и др.). Ориентировочными можно считать экспресс-методы: иммобилизации и микроагглютинации вибрионов противохолерной О-сывороткой, метод иммунофлюоресценции. З целью серологической диагностики используются ИФА (иммуноферментный анализ), РНГА (реакция непрямой гемагглютинации) и др. в парных сыворотках.
Лечение. Ведущее место при лечении больных холерой занимает патогенетическая терапия. В этом случае она называется водно-солевой или регидратационной. Антибактериальная терапия не имеет жизненно важного значения (больные могут выздороветь и без назначения антибиотиков), хотя и является абсолютно показанной.
Водно-солевая терапия проводится в 2-а этапа. 1-й этап называется регидратацией. В течение этого этапа необходимо в возможно короткий срок (3-4 часа) восполнить тот объем жидкости и солей, который потерян больным от начала заболевания до начала лечения (этот объем соответствует проценту потери массы тела). Например, если больной с III степенью дегидратации весит 60 кг, ему за 3-4 часа необходимо ввести 10% от 60 кг, то есть 6л.
Водно-солевая терапия проводится инфузионными (трисоль, квартасоль, рингер-лактат, ацесоль, хлосоль) или оральными (оралит, регидрон, цитраглюкосолан и др.) солевыми растворами, подогретыми до температуры 38-40°С.
При III степени эксикоза 1 этап проводится инфузионно в объеме 100 мл/кг массы тела в течение 3 часов. Причем в первые 30 мин вводится 30 мл/кг, а в оставшиеся 2,5 часа — 70 мл/кг массы тела. Если больной способен пить, ему параллельно назначаются оральные солевые растворы в объеме 5 мл/кг. При II степени эксикоза 1 этап проводится орально. Объем солевых растворов, которые больной должен выпить за 4 часа, вычисляется путем умножения массы тела больного на 75. Например, больной со II степенью дегидратации и массой тела 60 кг на протяжении 1-го этапа (за 4 часа) должен выпить 60´75 = 4500 мл солевого раствора. При I степени дегидратации назначается частое дробное обильное питье солевых растворов, точный расчет объемов вводимой жидкости в этом случае не обязателен.
Задача 2-го этапа водно-солевой терапии — восполнение продолжающихся водно-электролитных потерь. За определенный промежуток времени (например, за 4 часа) измеряют объем потерянной с испражнениями, мочой и рвотными массами жидкости. В последующий такой же промежуток времени (4 часа) этот объем должен быть введен больному парентерально или орально. Водно-солевая терапия продолжается до нормализации стула.
Этиотропная терапия. При лечении взрослых препаратом выбора является доксициклин. На курс лечения достаточно одной дозы — 300 мг. У детей препаратом выбора является триметоприм-сульфаметоксазол (бисептол, ко-тримоксазол) в суточной дозе 25 мг/кг массы тела (по сульфаметоксазолу) в течение 3-х дней. У беременных препаратом выбора является фуразолидон по 100 мг 4 раза в сутки в течение 3 дней. В качестве этиотропной терапии можно также исспользовать эритромицин и препараты фторхинолонового ряда (норфлоксацин, ципрофлоксацин, офлоксацин).
Индивидуальная профилактика. Соблюдение санитарно-гигиенических правил. Употребление только кипяченной воды и термически обработанной пищи, фрукты и овощи должны быть очищены. После контакта с больным возможно проведение индивидуальной химиопрофилактики (как правило, используется доксициклин). Вакцинация эффективна лишь у 50%, причем на протяжении не более 3-х месяцев.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Что такое ботулизм? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. А., инфекциониста со стажем в 11 лет.
Ботулизм — острое инфекционное заболевание, вызываемое токсином Clostridium botulini, который поражает нервную систему организма, нарушая нервно-мышечную передачу. Клинически характеризуется синдромом общей инфекционной интоксикации, синдромом поражения желудочно-кишечного тракта (гастрит, энтерит), неврологическими синдромами. При отсутствии адекватного лечения может привести к смерти (летальность до 10%).
возбудитель — Clostridium botulinum (ботулотоксин)
Возбудитель был выявлен в 1895 году Эмилем ван Эрменгемом. В природе — грамположительная палочка, имеет вид ракетки для тенниса, в теле человека — грамотрицательная. Анаэроб (развивается только при отсутствии кислорода), подвижна — является перитрихом (жгутиковой бактерией).
Вегетативные формы микроба малоустойчивы в окружающей природной среде. Капсулы нет, формирует споры и выделяет сильнодействующий экзотоксин — ботулотоксин. Он является ферментом белковой природы, достаточно устойчив к факторам окружающей среды, сохраняется в консервах в течение ряда лет, его токсичность резко повышается под влиянием трипсина в желудке. Может вырабатывать газ, определяемый в закрытых банках в виде бомбажа (вздутия консервов). Сахаролитические свойства возбудителя: разлагает лактозу, глюкозу, мальтозу и глицерин с появлением кислоты и газа. Протеолитические свойства: растопляет фрагменты печени, разлагает белок яйца, образует сероводород и аммиак.
В составе имеется общий О-соматический антиген и Н-антигены — подразделение по типам. Все серотипы возбудителей ботулизма выделяют токсин — наиболее сильный из многообразия ядов природного происхождения (всего лишь в 1 мкг ботулинического токсина достаточно для получения 100 миллионов смертельных доз для белой мыши). Типы ботулотоксина: А, B, E, F (патогенные для человека). Из подопытных животных более восприимчивы морские свинки, кролики, белые мыши. При введении данным животным ботулотоксина появляется мышечная слабость, одышка, слабость конечностей. Смерть наступает в течении 1-3 дней.
Под влиянием щелочей при повышенной температуре быстро инактивируется, при кипячении погибает за несколько минут. Хлорсодержащие вещества, марганцовка и другое приводят к его гибели лишь через 20 минут. Солнечный свет и высушивание практически не влияют на него. Вкус пищи не изменяет. Для возбудителя ботулизма характерно гнёздное расположение (в одной банке консервов могут быть зараженные и свободные от возбудителя места — не все, употребляющие одну пищу, могут заразиться). При неблагоприятных условиях образуются споры, обладающие достаточной устойчивостью — при кипячении погибают через пять часов. Иногда возможно формирование «дремлющих» спор — прорастающих через шесть месяцев (образуются при недостаточном прогревании). Развиваются в продуктах питания (консервы с грибами, колбасы, бобовые), размозжённых тканях, в ранах наркоманов. [1] [2] [3]
Зооантропоноз. Clostridium botulinum являются распространённым микроорганизмом природной среды. Источник инфекции и основной накопительный фактор — различные дикие и одомашненные животные, представители пернатых и рыбы (в их пищеварительной системе могут собираться вегетативные формы возбудителя), а также трупы. При попадании в землю бактерии длительно сохраняются в виде спор, загрязняя воду, фрукты и многое другое.
Болезнь появляется только при употреблении продуктов, в которых возникали характерные условиями для развития и роста вегетативных форм и образования токсина (отсутствие кислорода и термической обработки). В основном, это закатанные консервы, особенно приготовленные дома «кустарно», мясные и рыбные блюда.
Таким образом, ботулизм может развиться при попадании в организм человека только ботулотоксина, ботулотоксина и бактерии ботулизма или только спор.
От человека к человеку болезнь не передаётся. Иммунитет к заболеванию не развивается.
Механизмы передачи: фекально-оральный (пищевой, водный и контактно-бытовой пути), воздушно-капельный (пылевой путь — биотерроризм), контактный (раневой, у наркоманов). [1] [2]
Инкубационный период — до 36 часов при заражении через рот, до 14 суток при раневом ботулизме.
Начало внезапное. Характерны синдромы:
- общей инфекционной интоксикации;
- поражения желудочно-кишечного тракта (гастрит, редко энтерит, парез);
- неврологических нарушений (псевдобульбарный — лицо и глотка, офтальмоплегический — нарушения зрения, псевдоспинальный — периферические парезы и параличи).
Первые проявления — симптомы кишечного расстройства (гастроэнтерит) и интоксикация: возникают диффузные головные боли, слабость, адинамия, иногда возникает умеренное повышение температуры тела, боли в животе (преимущественно в проекции желудка), тошнотворное состояние, повторная рвота. Стул до 5 раз в сутки, жидкий, без явных патологических примесей. Внезапно всё быстро прекращается (к концу первых суток), и на первый план выходят неврологические расстройства.
Основной период заболевания характеризуется парезом глазодвигательных мышц (офтальмоплегия) и нарушением зрения. Человек видит туман, сетку, мелькание мушек перед глазами. Контуры вещей расплываются (расслабляется ресничная мышца, возникает парез аккомодации — адаптации), двоится в глазах (диплопия), расширяются зрачки (мидриаз), реакция на свет значительно снижается.
Нарастает чувство сухости во рту, голос становится гнусавым, появляются нарушения глотания (дисфагия), в горле чувствуется «комок». Больной попёрхивается грубой твёрдой, затем уже и жидкой пищей, жидкое питание и вода изливаются через нос. Нарастает и прогрессирует слабость мышц, дыхание становиться поверхностным, ощущается сжимание грудной клетки (как будто «обручем»). Парезы и параличи наблюдаются только симметричные.
Объективно обращает на себя внимание прогрессирующая вялость, адинамичность, невнятная речь, маскообразное лицо, косоглазие (страбизм), нистагм неконтролируемые колебательные движения глаз (нистагм), неравномерные зрачки (анизокория), опущение верхних век (птоз), ограничение диапазона движения глазных яблок (парез взора). Высунуть язык становится сложной задачей.
Со стороны сердечно-сосудистой системы также наблюдаются изменения: повышается частота сердечных сокращений, снижается артериальное давление, тоны сердца резко ослабевают. Дыхание становится поверхностным, шумы вдоха и выдоха ослаблены, кашля нет (может быть попёрхивание слизью). Живот вздут, перистальтические звуки резко ослаблены. Слизистая оболочка ротоглотки высохшая, ярко-красного цвета. В надгортанном пространстве накоплена тягучая вязкая слизь, голосовая щель расширена, что в совокупности с нарушением процесса отхождения мокроты приводит в асфиксии (удушью).
При благоприятном течении процесса (лечении) медленно улучшается слюноотделение, снижается выраженность неврологических проявлений. Глазные феномены и парезы регрессируют достаточно медленно, общий восстановительный период растягивается на несколько месяцев.
Детский ботулизм встречается преимущественно у детей до шести месяцев, которые проглатывают споры, из которых впоследствии произрастают вегетативные формы бактерий, колонизирующие неокрепший кишечник и выделяющие токсин. Наиболее часто источником инфекции является мёд. Клиническая картина напоминает общую при процессе развития болезни у взрослых, включая изменение характера плача, нарушение удержания головки. [1] [3] [4]
Входные ворота инфекции — слизистая выстилка желудочно-кишечного тракта (ЖКТ) и кожа с нарушениями защитной структуры.
Главенствующая роль в патогенезе принадлежит ботулотоксину. При алиментарном заражении (через пищу) ботулотоксин совместно с активной формой бактерии попадает в макроорганизм человека. Ботулотоксин активно всасывается через слизистую оболочку ЖКТ, начало идёт со слизистой полости рта. После поступлении его из желудка и тонкой кишки он проникает в лимфатическую и кровеносную систему и далее с током лимфы и крови попадает во все органы и ткани.
Ботулотоксин обладает способностью крепко объединяться с рецепторами нервных клеток, блокируя освобождение ацетилхолина (нейромедиатора нервной системы) в щель синапса (места соединения с нейроном), тем самым нарушая нервно-мышечную передачу в холинергических нервных волокнах (возникают парезы и параличи).
Угнетается иннервация мышц глазодвигательного аппарата, ротоглотки и гортани, блокируется работа дыхательных мышц, находящихся в состоянии постоянной активности: парезы и параличи межрёберных мышц и диафрагмы → вентиляционная дыхательная недостаточность → гипоксия (нехватка кислорода) → респираторный алкалоз). Дезорганизации вентиляции содействует парез мышц глотки и гортани, накопление вязкой слизи в над- и подсвязочном пространстве, аспирация (вдыхание) рвотных масс, пищи и воды. Влияние ботулотоксина обратимо (нет органической патологии), и со временем (при устранении токсина — лечении) двигательная активность полностью восстанавливается.
Посредством функционального нарушения вегетативной иннервации происходит угнетение секреции пищеварительных желез (выделение слюны и желудочного сока), развитие выраженного пареза желудочно-кишечной системы, на фоне гипосаливации воспаляется слизистая оболочка полости рта (гнойный паротит). Вегетативные (активные) формы бактерии ботулизма, поступившие в организм человека с едой, продолжают вырабатывать токсин — его постоянное поступление в кровь усугубляет токсический эффект.
Совместно с бактерией ботулизма в пищеварительный тракт иногда попадают другие кишечные патогены, что обуславливает симптомы гастроэнтерита в начальном периоде у некоторых больных.
Признаки, позволяющие исключить ботулизм:
- развитие менингеального синдрома (раздражение оболочек мозга);
- патологические изменения ликвора при люмбальной (спинномозговой) пункции;
- центральные (спастические) параличи;
- любые нарушения чувствительности;
- явная болевая симптоматика;
- развитие судорожного синдрома;
- любые нарушения сознания;
- психические отклонения;
- синдром общей инфекционной интоксикации при развёрнутой картине неврологических расстройств.
Дифференциальный диагноз:
- миастенический бульбарный паралич (болезнь Эрба — Гольдфлама) — отличить помогает отсутствие пищевого анамнеза, в большинстве случаев возникает неоднократно, положительная проба с прозерином (антихолинэстеразный препарат);
- полиомиелит (+ паралич мышц конечностей и туловища и наличие препаралитического периода);
- отравление атропином (соответствующий анамнез, психомоторное возбуждение, галлюцинации, гиперемия кожи, сердцебиение, аритмия);
- дифтерийные полиневриты (анемнез и характерная картина заболевания);
- пищевая токсикоинфекция (выраженный синдром общей инфекционной интоксикации и гастроэнтерита). [1][4]
По клинической картине выделяют пять форм ботулизма:
- типичная;
- раневая;
- наркоманов;
- ботулизм у младенцев;
- неуточнённый ботулизм.
По течению ботулизм бывает:
- лёгким (расстройства аккомодации, изменения тембра голоса, гипосаливация — пониженное слюноотделение);
- среднетяжёлым (все симптомы налицо, но жизнеугрожающих расстройств нет);
- тяжёлым (появление жизнеугрожающих расстройств). [1][3]
- острая вентиляционная дыхательная недостаточность (нарастающий цианоз, частое поверхностное дыхание, нет одышки и психомоторного возбуждения);
- ателектазы (спадение доли лёгкого);
- гнойный паротит;
- ботулинический миозит (боли в мышцах на 2-3 неделе заболевания, чаще икроножных);
- сывороточная болезнь (при применении сыворотки);
- миокардит, сепсис. [1][2]
- газовый состав крови (гипоксемия, гиперкапния, ацидоз);
- обнаружение ботулотоксина в сыворотке крови больного (с помощью биопробы на белых мышах с реакцией нейтрализации антитоксическими сыворотками);
- бактериальный посев содержимого желудка, рвотных масс, испражнений, раневого отделяемого, продуктов на анаэробные питательные среды (Китта-Тароцци, бульон Хоттингера, казеиново-грибная);
- серологические реакции (РНГА);
- общий анализ мочи и клинический анализ крови неинформативны (изменения только при осложнениях). [1][3]
Место проведения лечения — инфекционное отделение больницы, ОРИТ.
Во всех случаях заболевания ботулизмом необходимо неотложное лечение и постоянное непрерывное наблюдение с готовностью к немедленной дыхательной реанимации.
Режим палатный, постельный.
Диета определяется тяжестью расстройств глотания и желудочно-кишечного тракта.
Всем больным уже на догоспитальном этапе следует осуществлять промывание желудка, необходимо назначение слабительных, очистительных клизм и сорбентов — это уменьшает количество возбудителя и токсина.
Основным мероприятием является введение специфической антитоксической противоботулинической сыворотки, которая осуществляет нейтрализацию ботулотоксина.
Показано назначение антибактериальной терапии для ускорения элиминации (устранения) возбудителя, нормализация кишечной микрофлоры.
Выписка реконвалесцентов (пациентов, идущих на поправку) производится после полного клинического выздоровления (исключая астенический синдром). [1] [3]
Прогноз при своевременном лечении ботулизма благоприятный.
Основа профилактики — соблюдение гигиены питания и контроль за соблюдением технологии приготовления пищевых продуктов (особенно консервирования) и условиями их хранения. Не следует покупать мясные и рыбные изделия у частных лиц, лучше брать эти продукты только в магазинах, желательно заводского производства. [1] [4]
источник
Ботулизм – это острое инфекционное заболевание, характеризующееся развитием тяжёлых нарушений нервной системы. Кишечная инфекция действует на организм попаданием в кровь высокотоксичным ядом, вырабатываемого бактерией Clostridium botulinum. В 10% случаев ботулизм приводит к летальному исходу.
В зависимости от количества попавшего внутрь токсина и особенностей организма бактериальная инфекция ботулизм проявляет себя по-разному. В медицинской практике зафиксированы такие симптомы ботулизма:
- бледность кожи, вызванная сужением капилляров;
- нарушение дыхания;
- задержка мочеиспускания;
- рвота;
- нарушения стула;
- вздутие живота;
- поражение лицевых нервов, приводящее к амимии (когда не контролируется мимика);
- нарушения зрения;
- птоз (опущение века);
- головная боль;
- изменения голоса;
- сухость во рту;
- увеличение частоты сердечных сокращений;
- гипо- и гипертония;
- мышечная слабость;
- параличи и парезы.
Рвота при ботулизме бывает редко. Обычно в первые дни происходит небольшое послабление стула, которое затем сменяется запорами из-за нарушения мышечного тонуса. В отличие от кишечных инфекций, сильных болей или спазмов в области живота не возникает. Может наблюдаться повышение температуры (38–40 градусов). Общую слабость и подавленность часто списывают на обычное недомогание.
Насторожиться нужно при появлении характерных симптомов ботулизма – нарушении зрительной аккомодации и любой глазной симптоматики. Изменения голоса – он становится более гнусавым и протяжным, язык медленнее ворочается во рту – часто вызывают подозрения на инсульт, особенно у пожилых людей. Если же ко всем симптомам добавляются затруднения дыхания (оно становится неглубоким и порывистым), нужно срочно вызывать врача – начинается паралич дыхательных мышц.
Признаки заражения ботулизма могут проявиться как через несколько часов после еды, так и через несколько дней. Скорость их появления зависит от количества яда. Употребление крепкого алкоголя подавляет активность бактерии. Если заражение ботулизма произошло во время праздника, выпивавший может почувствовать недомогание немного позднее. А симптомы у него будут выражены слабее.
- Начальный этап ботулизма . Заболевание проявляет себя одним из трёх способов – гастроэнтеритическим (нарушения стула, дискомфортные ощущения в эпигастрии, сухость слизистых оболочек в ротовой полости). Глазным – (двоение, ухудшение фокусировки, острая дальнозоркость и т. п.). Дыхательным – (одышка, частое и прерывистое дыхание, тахикардия, цианоз). Смерть может наступить уже спустя три — четыре часа.
- Разгар ботулизма . Затрудняется глотание еды – сначала твёрдой, а затем даже жидкой. Из-за пареза мышц глотки насильно влить воду в пациента также не удаётся – она будет выливаться из носа. Такие меры спровоцируют приступы удушья, т. к. у пострадавшего отсутствует кашлевой толчок. Далее наблюдают парез мышц кишечника, приводящий к запорам. Нередко бывает тахикардия и повышение артериального давления.
- Последствия интоксикации ботулизма бывают тяжёлыми. Возможны сепсис, пиелонефрит, гнойный трахеобронхит, ателектазы. Из-за уменьшения объёма внутреннего дыхания развивается пневмония. Предупредить её превентивным назначением антибиотиков невозможно. Дыхательные расстройства – самое тяжёлое проявление ботулизма. На поздних стадиях ботулизма они выражаются в интенсификации ритма (до сорока вдохов-выдохов в течение минуты). В дыхательном процессе участвует плечевая мускулатура, втягиваются межрёберные промежутки, что может закончиться параличом диафрагмы. Вызывать врача нужно немедленно.
Срок инкубационного периода ботулизма напрямую свидетельствует о тяжести заболевания. Если первые признаки ботулизма стали проявляться через несколько часов после еды, значит, наблюдается тяжёлая форма ботулизма. Прогноз неблагоприятен.
Наивысший уровень концентрации ботулотоксина регистрируется в первые 24 часа после инфицирования. То же количество, которое не связывается с нервными клетками, выводится вместе с мочой спустя три дня. Редко наблюдается продолжительный инкубационный период (до десяти суток). Объясняют это тем, что бактерия-возбудитель производит споры, они прорастают в желудочно-кишечном тракте, и по достижению зрелой формы производят токсин.
Clostr >ботулизма , из которых для человека наибольшую опасность представляют А, В, Е, F.
Из почвы и водоёмов бактерии попадают в организм крабов, моллюсков, рыб, птиц и млекопитающих вместе с едой. Заражение не наносит им значительного вреда. Пройдя по желудочно-кишечному тракту, бактерии вновь возвращаются в грунт или водоёмы; цикл этот повторяется регулярно. Резервуаром могут служить и трупы заражённых животных.
При отсутствии кислорода и температуре +35 градусов клостридии растут и образуют ботулотоксины, которые распространяются по всему заражённому организму. Они накапливаются в источнике. Если рыбу или мясо не освежевать, бактерии станут вырабатывать яд, который из кишечника начнёт распространяться дальше. Точно так же будет в домашних консервах или продуктах, хранимых в вакуумной упаковке.
Воздушно-капельным путём от человека к человеку ботулизм не предаётся. Основной механизм передачи ботулизма – фекально-оральный, т. к. через слизистые оболочки кишечника токсин всасывается в кровь.
Возможно также проникновение ботулизма через слизистые оболочки верхних дыхательных путей и оболочку глаз, но обычного контакта для этого недостаточно. Однако, существуют разработки аэрозолей, содержащих токсин, которые могут применяться в качестве биологического оружия.
Диффдиагностика в начале развития ботулизма затрудняется из-за его схожести с пищевыми отравлениями, вирусами, дифтерией, полиомиелитом в бульбарной форме. Диагноз ставят на основании одновременно нескольких симптомов — офтальмоплегическом синдроме, нарушении глотания и мышечной слабости.
В лаборатории выявить ботулотоксин сразу после заражения ботулизмом невозможно. Споры же могут пребывать в кишечнике совершенно здорового человека, не причиняя ему вред. Их определение в крови не является поводом для диагностирования ботулизма и тем более госпитализации человека.
Обнаружение ботулотоксина возможно на следующем этапе, после исследования на подопытных животных: контрольную группу из пяти белых мышей или морских свинок заражают исследуемым материалом. Четверым подопытным вводят противоботулиновую сыворотку типов (от А до F). По реакции определяют источник заболевания. Также разработаны перспективные методы, основанные на индикации антигенов в ПЦР, РИА или ИФА.
Если обнаружены признаки ботулизма у человека, следует немедленно вызвать «скорую помощь», а затем предпринять некоторые действия самостоятельно:
- В первую очередь нужно помочь организму избавиться от остатков заражённой пищи. Для этого промывают желудок. В домашних условиях следует выпить не менее 2–3 литров воды и вызвать рвоту, надавив двумя пальцами на корень языка. Вместо воды также, подойдёт слабый раствор перманганата калия или настоя ромашки. Такая мера поможет ограничить дальнейшее всасывание ядов в кровь, поэтому проводить её следует максимально оперативно. Если нет тёплой воды – пейте холодную, допускается даже вода из-под крана. Следует промыть кишечник, используя клизму большого объёма.
- Чтобы «связать» и вывести из организма часть ядов, нужно принять сорбенты – активированный или белый уголь, Полисорб или их аналоги. Перед приёмом сухие таблетки лучше растолочь – так они действуют эффективнее. Сорбенты следует принимать в больших количествах – например, не одну таблетку угля на 10 кг веса, как обычно, а по 2–3.
Дальнейшее лечение ботулизма обязательно проводится в условиях стационара. При этом пациента помещают в учреждение, в котором есть аппарат ИВЛ (искусственной вентиляции лёгких). Лечение ботулизма включает такие мероприятия:
- Промывание желудка с помощью толстого зонда. Процедура может быть затруднена из-за отсутствия глотательного рефлекса, тогда для точного введения зонда используют ларингоскоп. Промывание проводят первые два — три дня после употребления заражённой пищи. С той же целью назначают и диализ кишечника с содовым раствором (2–4%) или добавлением Полифепана. Во избежание пареза слабительные средства не применяют.
- Введение противоботулиновой гетерогенной сыворотки, способной вывести токсин из организма – внутривенно или внутримышечно. При её отсутствии летальный исход наступает с вероятностью от 30 до 60%. В большинстве случаев бывает достаточно однократного применения препарата; если спустя 12–24 часа не наблюдаются симптомы улучшения, инъекцию повторяют.
- В качестве альтернативы может быть использована человеческая противоботулиническая плазма, она имеет небольшой срок хранения (4–6 месяцев). В настоящее время также проводятся исследования относительно эффективности противоботулинического иммуноглобулина человека.
- Введение инфузионных сред для восстановления метаболизма, а также в качестве массивной дезинтоксикационной терапии. Применяют соединения на основе поливинипирролидона, которые адсорбируют яд и выводят его через почки вместе с мочой. Чаще всего применяют в этих целях Реополиглюкин и Гемодез.
- Антибактериальные мероприятия. Для предотвращения развития вегетативных форм бактерий из распространившихся спор больному вводят антибиотики. Обычно это пятидневный курс левомицитина (по 2.5 грамма в сутки).
- Искусственная вентиляция лёгких. Определяется сразу после помещения больного в стационар. Для этого устанавливают жидкостную ёмкость лёгких – если она составляет менее 30%, началась гиперкапния и гипоксемия, паралич быстро прогрессирует, назначают ИВЛ.
- Гипербарическая оксигенация (лечение кислородом под давлением в специальной барокамере).
- Лечение осложнений и восстановление нервно-мышечного аппарата. Для этого назначают физиотерапевтические процедуры и медицинские препараты.
Во время лечения ботулизма питание осуществляется с помощью тонкого зонда. После еды его вынимают, чтобы предотвратить образование пролежней. Еда должна быть питательной, в меру жидкой – настолько, чтобы она легко могла пройти через зонд. Исключают жирную и пряную пищу, а также продукты, богатые экстрактивными элементами. Назначают диету №10.
После перенесённого заболевания ботулизма специфический иммунитет не вырабатывается. Выздоровление при должном лечении занимает 3–4 недели. Некоторое время могут наблюдаться остаточные проявления ботулизма (нарушение голоса, зрения), но не более полутора месяцев. Среди возможных последствий ботулизма – гиперфосфатемия, сывороточная болезнь, атрофия кишечника, гипергликемия. Инвалидизирующие осложнения не возникают (т. е. паралич проходит по мере восстановления).
В течение трёх месяцев после перенесённой болезни пациенту следует ограничить физические нагрузки. В ряде случаев полное восстановление наступает спустя год.
Выделяют три степени тяжести ботулизма :
- лёгкая (паралич глазодвигательных мышц);
- средняя (поражение мышц гортани и глотки);
- тяжёлая (поражение черепных нервов и дыхательной системы).
Кроме того, Всемирная организация здравоохранения определяет такие формы заболевания в зависимости от способа заражения:
Ботулизм детского возраста. К нему относятся случаи заражения спорами детей до шести месяцев и младше – в более позднем возрасте формируется естественный защитный механизм кишечника. Зафиксированы случаи инфицирования ребёнка через молоко болеющей матери, попадания спор бактерии в детский организм вместе с пылью, находящейся в помещении, а также после употребления мёда. У грудных младенцев наблюдаются ухудшения сосательного рефлекса, неспособность держать головку, хриплый плач. Инкубационный период дольше, чем у взрослых, но вылечить заболевание сложнее, летальность выше.
Раневой ботулизм – инфицирование происходит через открытую рану, при попадании в неё почв, содержащих споры возбудителя. При этом в размозжённых, некротических тканях создаётся благоприятная для бактерии среда. Симптомы в этом случае проявляются гораздо медленнее (спустя 1.5–2 недели). В группе риска – люди, имеющие наркотическую зависимость.
Пищевой ботулизм – возникает после употребления в пищу заражённых продуктов. Ими могут быть консервированные овощи с низким уровнем кислотности – зелёная фасоль, шпинат, грибы и свёкла. В наивысшую группу риска входят копчёные, сушёные и консервированные рыба и мясо.
Дыхательный ботулизм – споры бактерии попадают в организм при вдыхании. Такое явление наблюдается крайне редко, и в большинстве зафиксированных случаев было связано с террористическими актами, а также применением аэрозоля, содержащего токсин. В этой форме летальная доза в три раза меньше, чем при пищевом заражении.
Ботулизм неясной природы (когда уточнить способ попадания токсина в организм не удаётся). Теоретически возможно заражение через воду, однако официально подтверждённых случаев зарегистрировано не было.
Возбудитель ботулизма – бактерия Clostridium botulinum, используется при изготовлении ботокса. При этом ботулотоксин разбавляют и очищают, потому побочные реакции крайне редки. Однако не исключены случайные заражения при производстве таких косметологических препаратов.
Вегетативная форма бактерии погибает при пятиминутном кипячении, или при получасовом пребывании в среде с 80 градусами. Однако споры более жизнеспособны и погибают только при автоклавировании. Таким образом, для полной очистки продуктов потребуются промышленные установки, обеспечивающие высокое давление и температуры.
Токсин ботулизма также разрушается при кипячении: уже при 40–50 градусах происходит денатурация его белка. Зато действие желудочного сока и содержащихся в нём кислот для него безопасно. Он способен выдержать и высокую концентрацию соли (до 18%).
Для предупреждения и своевременного выявления источников ботулизма осуществляется эпидемиологический надзор за реализуемыми в торговых сетях консервами, сроками их реализации и внешним видом. При выявлении бактерии в каком-либо товаре проверке подлежит не только вся партия, но и место её производства. С не меньшей тщательностью проводится бактериологический контроль пищевого сырья, которое используется для создания рыбных, мясных и овощных консервов.
Своё название ботулизм получил от латинского слова botulus – «колбаса»: в первом официально зарегистрированном случае заражение токсином произошло после употребления домашней колбасы. И сейчас основной фактор риска — продукты домашнего приготовления, не прошедшие должную санитарно-гигиеническую обработку. Копчение, озонирование, заморозка, сушка, вяление, добавление в блюда большого количества соли и перца на токсин никаким образом не воздействуют.
Принцип заражения спор мёдом, которое может представлять опасность для младенцев, до сих пор пока не изучен. Считается, что споры бактериальной палочки попадают вначале в нектар растений, а затем, благодаря пчёлам, в мёд. Взрослый человек переносит употребление такого ингредиента безболезненно, но мёд нередко добавляют в состав сухих детских смесей, что и вызывает болезнь.
Поэтому для профилактики ботулизма стоит придерживаться таких мер:
- контролировать сроки годности потребляемых продуктов;
- внимательно относиться к внешнему виду, запаху и другим методам органолептической оценки пищи;
- избегать употребления продуктов, в качестве которых вы неуверены;
- не покупать на стихийных рынках;
- не давать мёд детям до полугода;
- проверять состав смесей для искусственного кормления младенцев;
- во время приготовления домашней консервации прогревать банки при температуре 100 градусов не менее получаса, а также жестяных крышек;
- перед консервацией все ягоды, фрукты и овощи нужно очищать от грязи жёсткой щёткой;
- рыбу и мясо заготавливать впрок в домашних условиях нельзя.
К сожалению, по внешнему виду продуктов не всегда можно определить наличие инфекции ботулизма. Зная, что такое ботулизм, и насколько он опасен, нужно ограничить употребление продуктов или вовсе исключить их из рациона:
- лесные грибы в любом виде (сырые, жареные, варёные, консервированные);
- рыбу, маринованную, засоленную или сушёную вместе с кишками (при этом в пресноводной возбудитель встречается чаще, чем в морской);
- домашнюю колбасу и любые мясные продукты, если вы неуверены в соблюдении санитарно-гигиенических норм при их приготовлении;
- домашнюю консервацию, особенно после «вздутия»;
- перезрелые и залежавшиеся овощи, ягоды, фрукты.
При вскрытии такие продукты нужно подвергать термической обработке — кипятить на протяжении получаса. Это поможет разрушить образовавшиеся во время хранения токсины. Особое внимание следует уделять качеству питания маленьких детей, так как они переносят болезнь в тяжёлой форме.
Народные методы могут применяться лишь для того, чтобы ускорить восстановление организма после болезни. Их принцип действия основан на введении в рацион витаминов и микроэлементов, а также сорбирующем и антибактериальном эффекте. Использование рецептов необходимо согласовывать с врачом, чтобы не помешать курсу назначенного лечения.
Для приготовления настоя необходимо взять 2 ст. ложки сушёной малины и залить кипятком (0.5 литра). После этого жидкость настаивают в течение трёх часов (оптимальный вариант – в термосе). Затем необходимо процедить настой и принимать в теплом виде по полстакана четыре раза в день.
Это народное средство выводит из организма вредные вещества, укрепляет иммунитет, обогащает рацион ценными микро и макроэлементами. Чтобы не спровоцировать обезвоживание из-за усиленного потоотделения, в жаркую погоду настой принимают с осторожностью или отдают предпочтения другим народным рецептам.
Морс готовят как из свежих, так и из замороженных ягод. На стакан клюквы необходимо взять 1.5 литра воды. Смесь доводят до кипения и варят на медленном огне в течение 10 минут. Затем желательно протолочь клюкву и продолжить варку на протяжении ещё 5 минут. Полученный морс охлаждают, отцеживают и употребляют во время всего периода восстановления.
Клюква богата органическими кислотами, витаминами, а также пектинами, которые связывают и выводят токсины, тяжёлые металлы. Она также усиливает антибактериальное воздействие антибиотиков, повышает иммунный фон и борется с нарушениями сна.
Для приготовления понадобятся обычные сушёные ягоды – примерно полстакана. Их нужно растолочь и залить кипятком (600–700 мл). Напиток настаивается в термосе на протяжении шести часов. Пить его следует три раза в день по стакану в течение трёх недель.
Шиповник способствует нормализации процессов кроветворения, в частности, образования красных кровяных телец. Он укрепляет иммунитет за счёт высокой концентрации витаминов и микроэлементов. Однако при повышенной кислотности, гастрите и язве желудка напиток из шиповника противопоказан.
Для настоя берут 3 чайных ложки высушенной рябины и заливают крутым кипятком в количестве полутора стаканов. Напиток настаивают в термосе, а при его отсутствии – в любой герметичной ёмкости, на протяжении 6 часов. После отцеживания жидкость делят надвое: первая половина предназначается для утреннего приёма, вторая – для вечернего. Настой необходимо готовить ежедневно в течение всего реабилитационного периода.
Черноплодная рябина характеризуется высокой концентрацией пектинов, поэтому способствует ускорению детоксикации. Она связывает и выводит из организма яды, токсины, радионуклиды и другие вредные вещества. Кроме того, напиток из черноплодной рябины содержит бета-каротин, витамины группы В, РР, С, А, Е, К. Минеральный комплекс – йод, молибден, медь, фтор, бор, железо, фосфор, натрий, калий, кальций, магний и марганец – придаёт организму сил для борьбы с недугом.
Понадобится 1 столовая ложка приправы. Лучше натереть свежую палочку, и использовать пряность без добавления сахара. Её заливают стаканом крутого кипятка и варят на медленном огне три минуты, регулярно помешивая. После этого отвар отцеживают, охлаждают и пьют для восстановления по стакану утром и вечером. Корица обладает антибактериальными свойствами, а также способствует очищению кишечника.
Для приготовления отвара смешивают по три столовых ложки сухого подорожника, почек сосны и листьев мать-и-мачехи. Пятую часть смеси нужно залить стаканом тёплой воды и кипятить на небольшом огне 5–10 минут. Отвар настаивается час, а затем принимается дважды в сутки. Подорожник ускоряет восстановление работы желудочно-кишечного тракта, очищает кровь, оказывает антибактериальное воздействие.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лечение ботулизма в первую очередь заключается в назначении постельного или полупостельного режима.
Диета: стол № 10, зондовое или парентеральное питание в зависимости от состояния больного.
Осуществляют энтеральное питание через назогастральный зонд, при этом необходимо помнить, что желудочное кормление предпочтительнее дуоденального. Методика — инфузия в течение 16 ч. Предпочтительны питательные смеси с высокой энергетической плотностью (например, «Isocal HCN», «Osmolite HN»), при дыхательной недостаточности — «Pulmocare». Объём белка в сутки определяют из расчёта 25 ккал/кг массы тела и 1,5 г/кг массы тела. При застойном отделяемом из желудка переходят на парентеральное питание с обязательным частичным энтеральным питанием из расчёта 2000-2500 ккал в сутки на взрослого больного. Парентеральное питание осуществляют концентрированными растворами глюкозы (10-40%), смесями аминокислот и жировыми эмульсиями.
Лечение ботулизма заключается в введении антитоксической противоботулинической сывороткы. Используют гетерологичные (лошадиные) антитоксические моновалентные сыворотки. При неизвестном типе токсина вводят смесь моновалентных сывороток или поливалентную сыворотку (10 тыс. ME анатоксина типов А и Е и 5 тыс. NLE анатоксина типа Е). Независимо от тяжести течения внутривенно вводят одну лечебную дозу сыворотки, разведённую в 200 мл подогретого изотонического раствора натрия хлорида. Для предупреждения анафилактических реакций до введения сыворотки вводят 60-90 мг преднизолона. Сыворотку вводят однократно. Перед введением сыворотки проводят пробу по Безредке с сывороткой, разведённой в 100 раз. Наличие аллергической реакции при постановке пробы служит относительным противопоказанием к введению лечебной дозы сыворотки. В этих случаях предварительную дозу преднизолона увеличивают до 240 мг.
Специфическое антитоксическое лечение ботулизма заключается в введении человеческого противоботулинического иммуноглобулина.
При тяжёлом течении лечение ботулизма прежде всего направлено на замещение или активацию временно утраченных функций организма. Для этого используют определённые принципы терапии.
- Уменьшение риска и последствий аспирации желудочного содержимого в дыхательные пути.
- Постоянный назогастральный зонд, при застойном отделяемом — периодическое промывание желудка.
- При высоком риске аспирации длительная интубация с постоянно раздутой манжеткой. (25 см.вод.ст. — максимальное давление, не приводящее к повреждению трахеи. Необходимо помнить, что раздувание манжеты трахеальных трубок не исключает риска аспирации секрета ротовой полости в нижние дыхательные пути.) Дыхание в данном случае осуществляется через контур вентилятора (обычно при этом применяют один из методов вспомогательной вентиляции), так как необходимо адекватное нагревание и увлажнение дыхательной смеси.
- Назначают препараты, уменьшающие кислотность желудочного сока: ранитидин. фамотидин, блокаторы протонного насоса (омепразол, эзомепразол, рабепразол).
- Препараты, улучшающие моторную функцию ЖКТ (домперидон, метоклопрамид).
- Терапия дыхательной недосаточности.
- Утомляемость больного при дыхании, минимальное ощущение нехватки воздуха, повышение рСО2, >53 мм рт.ст. служат показанием к переводу пациента на вспомогательную вентиляцию (даже если нет одышки, участия вспомогательной мускулатуры, цианоза и других симптомов острой дыхательной недостаточности). Примеры: СРАР (постоянное положительное давление в дыхательных путях), уменьшает работу дыхания; MMV (гарантированный минутный объём). Больному устанавливают стабильный минутный объём — допустимо 6 л/мин. Если объём спонтанной вентиляции 4 л. мин. остальные 2 л/мин больной получит с помощью респиратора. PS (поддержка давлением): на каждую попытку вдоха больного респиратор доводит дыхательный объём до установленного давления (допустимо 20 см.вод.ст.).
- Согревание и увлажнение дыхательной смеси, стимуляция движения мокроты (перкуссия грудной клетки, вибрационный, вакуумный массаж), удаление мокроты (постуральный дренаж, её аспирация), оксигенация.
- Нормализация кислотно-щелочного равновесия, уровня гемоглобина, объёма циркулирующей крови, сердечного выброса, температуры тела, электролитного состава плазмы.
При поражении миокарда необходимо назначать миокардиальные цитопротекторы (триметазидин, карнитин, мельдоний). Развитие бактериальных осложнений требует назначения антибактериальных препаратов с широким спектром действия. Показано введение иммуноглобулинов (иммуноглобулин человека нормальный: октагам, пентаглобин) во все сроки болезни.
Специальное интенсивное лечение ботулизмома, учитывая сложный характер гипоксии, — гипербарическая оксигенация.
Всем больным, чтобы подавить жизнедеятельность возбудителей ботулизма в ЖКТ и предупредить возможное образование токсина, назначают хлорамфеникол по 0,5 г четыре раза в сутки в течение 5 дней. Вместо хлорамфеникола можно применять ампициллин по 0,5-1 г четыре раза в сутки внутрь.
В случаях раневого ботулизма проводят соответствующую хирургическую обработку раны, применяют повышенные дозы (до 12-16 млн ЕД/сут) пенициллина или других антибиотиков.
источник