Бешенство – инфекционное заболевание, поражающее нервную систему, преимущественно мозговые оболочки, провоцируя специфическую форму энцефалита. Болезнь распространена среди диких и в меньшей степени домашних животных. Человеку болезнь передается посредством слюнной жидкости зараженного. Учитывая это, следует рассмотреть лечение бешенства у людей и определить правила оказания первой помощи при потенциальном инфицировании.
Бешенство представляет собой патологию инфекционного характера, поражающую нервную систему животных и человека. Заболевание провоцирует необратимые изменения в структуре мозговых тканей, из-за чего пораженный организм необратимо погибает. Инфекция быстро распространяется посредством нервных клеток, из-за чего инкубационный период бешенства относительно краткий.

В естественной природной среде выживание инфекции поддерживается за счет диких животных. Переносчиками бешенства являются многие виды животных, в особенности волки, лисицы, еноты, грызуны. Среди домашних источниками инфекции чаще всего выступают собаки и кошки, реже крупный скот.

Во всем мире же от представленного заболевания погибает до 55 тыс. человека. В основном это происходит в малоразвитых странах с неблагоприятной экологической и климатической обстановкой.
Основной механизм передачи бешенства – контактный. Некоторые виды, например, желтые мангусты, способны жить с бешенством несколько лет, ускоряя распространение болезни.
Способы заражения человека:
- Укус бешеного животного (чаще всего волков, бродячих собак, лисиц, кошек)
- Попадание слюны инфицированного на открытые участки кожи
- Открытые травмы, повреждения
- Заражение при контакте с больным человеком
Учитывая это, следует отметить, что больной бешенством человек также выступает потенциальным разносчиком инфекции, ввиду чего требуется его строгая изоляция.
Необходимо учесть, что укус бешеного животного или попадание слюнной жидкости не всегда приводит к развитию болезни. Несмотря на это, пострадавшему необходимы профилактические меры с целью полного исключения риска болезни.
Инкубационный период длится от 10 суток до 4 месяцев. На этот показатель влияет большое количество факторов, поэтому однозначно определить срок формирования болезни невозможно.

- Вид животного, от которого передалась инфекция
- Состояние иммунитета
- Количество и расположение укусов
- Наличие сопутствующих травм
Наиболее значимым фактором считается расположение укусов. Это объясняется тем, что если больное животное укусило человека в руку, голову, в области гениталий или другие части тела, в которых располагается большое количество нервных окончаний, инкубационный период сокращается.
Возбудителем бешенства является вирусный микроорганизм, поражающий нервные клетки. Из-за нейротропного характера вирус бешенства практически не подвергается воздействию иммунных клеток. Это определяет высокий процент заболеваемости среди зараженных.

Размножение вируса происходит непосредственно в пораженных нервных тканях. Постепенно патоген достигает спинного и головного мозга, где вызывает воспалительные процессы.
В течение всего инкубационного периода присутствие инфекции в организме не проявляется. Зарегистрированы случаи, при которых интенсивная симптоматика возникала только через год после заражения под воздействием разных факторов. Патология протекает в несколько стадий, которые отличаются симптомами, и соответствует разным степеням тяжести.
Мифы о бешенстве на видео:
Ранняя стадия болезни длится 1-3 дня, в зависимости от локализации укуса и их количества. Начальным симптомом патологии считается болевой синдром и дискомфорт в области укуса, где произошла передача инфекции. Пациент испытывает тянущие или колющие боли даже в том случае, если повреждение уже зарубцевалось. Одновременно отмечают кожный зуд, местное воспаление и отек.
К симптомам ранней стадии бешенства также относят:
- Рост температуры до субфебрильных показателей (в пределах 37-37.3 градусов)
- Головная боль
- Мышечная слабость
- Миалгия (боли в мышцах)
- Нарушения зрительного или обонятельного восприятия
- Снижение аппетита
- Ухудшение сна
Ранняя стадия также может сопровождаться психическими отклонениями, в числе которых тревожность, беспричинный страх, депрессивное состояние. Пациент проявляется апатию.
Следующий этап болезни называется стадией возбуждения. Она длится в среднем 2-3 дня. В этот период описанные выше ранние симптомы бешенства дополняются другими клиническими проявлениями.
-
Повышенная возбудимость вегетативной НС
- Боязнь воды
- Спазмы при глотании жидкости
- Рвотные позывы
- Редкое дыхание
- Судороги мышц лица (возникают как ответ на определенные раздражители)
- Расширение зрачков
- Учащение ЧСС
- Усиленная секреция слюны
- Обильное потоотделение
На данной стадии психические нарушения отягощаются. У пациента возникают приступы, во время которых больной крайне возбужден. Двигательная активность ускоряется, а контроль собственного поведения нарушен, из-за чего пострадавший может навредить себе либо окружающим.
Отмечаются внезапные вспышки агрессии, ярости. У пациентов повышается чувствительность к любым раздражителям, в особенности свету, внезапным звукам. Возникают слуховые и зрительные галлюцинации.
После приступов состояние временно стабилизируется. Больные абсолютно контролируют собственное поведение, ведут себя спокойно, не проявляют агрессию.
Поздняя форма патологии называется стадией паралича. Ее длительность составляет 1 день. В этот период воспаление мозговых клеток протекает наиболее интенсивно. Из-за воздействия на определенные нервные центры у больного угасают двигательные функции.
Патология сопровождается следующими симптомами:
-
Нарушение чувствительности кожи
- Длительные судороги, спазмы
- Нарушение подвижности глазных яблок, век
- Расстройство дыхательных функций
- Резкий рост температуры до 42 градусов
- Ускоренное сердцебиение при одновременном падении давления
Достоверным симптомом поздней стадии является извращенный аппетит. Больной может пытаться употреблять в пищу совершенно несъедобные объекты, что повышает опасность нанесения ущерба. Психические отклонения на фоне тяжелой формы бешенства приводят к тому, что человек прекращает существовать как личность. У него утрачивается способность к самосознанию, самоконтролю. Речь становится неразборчивой, вместо нее больной может издавать нечленораздельные звуки.
Завершением поздней стадии патологии является летальный исход. Больной умирает вследствие спазма мышц, отвечающих за поддержание дыхания либо из-за паралича сердечной мышцы и остановки сердца.
Постановка диагноза осуществляется на основе сведений анамнеза и изучения присутствующих клинических проявлений. В большинстве случаев пациентов, у которых выявлены признаки бешенства, помещают в инфекционное отделение с целью изоляции.
| Критерии при постановке диагноза | Описание |
| Место укуса | Существенное значение при диагностике имеет факт наличия места укуса, через которое предполагаемо произошло проникновение инфекции. Определяются местные симптомы: болевой синдром, отек, припухлость тканей. Отмечаются изменение цвета кожи. |
| Светобоязнь | Является достоверным признаком того, что у больного развилось бешенство. При воздействии яркого света у пациентов развиваются спазмы, возникает интенсивная головная боль, ухудшается общее состояние. |
| Водобоязнь | При бешенстве пациент не способен полноценно употреблять жидкость. Во-первых, питье вызывает сильный страх перед смертью. Во-вторых, у больных возникает спазм в области глотки, что препятствует глотательному рефлексу. Пострадавшие не имеют возможности сделать несколько глотков воды. |
| Слюноотделение | При диагностике бешенства определяется наличие гиперсекреции слюнной жидкости. У пациентов выявляется обильное выделение слюны, которая может вытекать из ротовой полости. Жидкость при этом, как правило, вязкая, белого цвета, иногда пенистая. Одновременно отмечают отвисание челюсти, из-за чего слюна произвольно стекает изо рта. |
В большинстве случаев подтверждение диагноза при помощи лабораторных методов исследования не требуется. Однако существуют специальные методы, которые применяются в случаях, если клиническая картина не выраженная. Чаще всего применяется метод выявления вирусных антигенов в образцах отпечатков поверхности глазных оболочек.
источник
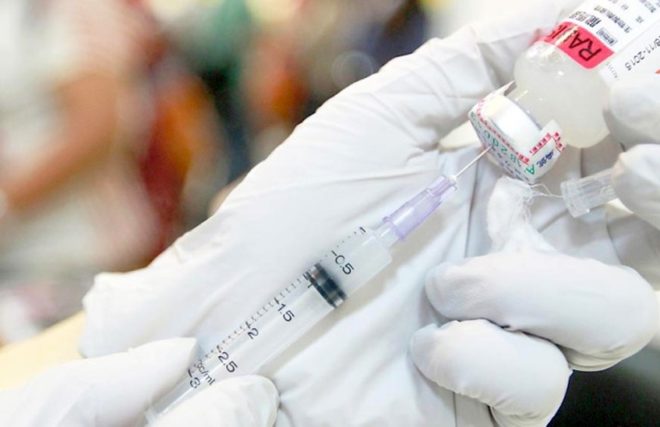
Эту болезнь вызывает вирус, который попадает в человека со слюной больного животного. Самый распространенный способ передачи бешенства – это укус, после которого обязательно нужна прививка, поскольку вероятность развития заболевания может составлять от 25 до 90%.
Если бешеное животное кусает человека, то слюна обязательно попадает в рану, после чего начнет развиваться болезнь. Инкубационный период заболевания – от 1 до 8 недель, и даже через самую маленькую ранку вирус способен попасть в организм. Частыми переносчиками являются домашние кошки, собаки, грызуны, которые были укушены бешеным зверем и являются носителями инфекционного заболевания. Сразу после укуса человеку делается экстренная прививка. Существуют люди, которые регулярно проходят профилактическую плановую вакцинацию по роду профессиональной деятельности:
В большинстве случаев уколы от бешенства человеку делают двумя препаратами: антирабической вакциной и иммуноглобулином. Они имеют различный принцип действия, а выбор их зависит от длительности инкубационного периода вируса. Врач учитывает обширность и глубину укусов, их локализацию и число. Если они легкие, то вводится одна антирабическая вакцина, поскольку у человека есть еще время до начала развития вируса.
Когда укусы тяжелые, средней тяжести или прошло больше 10 дней после заражения, и ждать, пока появится свой иммунитет, нет времени, то проводится комбинированный курс – к вакцине добавляют еще и антирабический иммуноглобулин. Он предоставляет сразу пассивный иммунитет на короткое время, тогда как вакцина дает его только через 2-3 недели, но надолго.
Сама по себе антирабическая вакцина не способна убить вирус. Ее задача – сразу после укуса зараженной собаки или другого животного предоставить организму человека антигенную информацию об инфекции. Считывая ее, иммунная система начинает вырабатывать антитела и нейтрализует вирус. Антирабическая вакцина от бешенства для человека помогает приобретать активный иммунитет на срок не меньше одного года. В инструкции сказано, что антирабическая прививка может делаться после контакта с укушенным или укусившим животным даже спустя несколько месяцев.
Прививка от бешенства с помощью вакцины начинает «работать» только спустя 2 недели. Весь этот период организм остается беззащитным от инфекции, а чтобы его поддержать, вводятся временные готовые антитела. Антирабическая сыворотка иммуноглобулина – препарат, который содержит концентрированные антитела, полученные из донорской крови. Это может быть человек или лошадь с предварительно введенной вакциной. После введения антирабический иммуноглобулин полностью выводится из организма в течение нескольких недель, поэтому такой иммунитет называют пассивным.
Схема проведения вакцинации во всех странах мира основывается на требованиях ВОЗ, но иногда может иметь отличия, обусловленные распространенностью вируса в каждом конкретном регионе. Уколы в живот уже не делают 40 лет. Взрослым прививку вводят в верхнюю часть руки, а детям – в переднюю часть бедра. В ягодичную мышцу сыворотку ни в коем случае вводить нельзя.
Современная прививка от бешенства состоит из 6 инъекций антирабической вакцины на 0, 3, 7, 14, 30 и 90 день от обращения. График и доза препаратов для ребенка и взрослого не отличаются. Антирабический иммуноглобулин вводят однократно до введения вакцины в следующих случаях:
- при запоздалом обращении больного (более 10 дней после укуса подозрительного животного);
- при тяжелых и средних укусах.
источник
Успешное лечение бешенства можно рассматривать как гонку на время. У тех, кого кусает бешеное животное, есть не так много времени, чтобы пройти вакцинацию прежде, чем вирус укоренится в центральной нервной системе: на этом этапе бешенство практически неизлечимо и приводит к смерти.
Однако теперь ученые из университета Джорджии успешно протестировали новую терапию на мышах, которая излечивает бешенство даже после того, как вирус проник в мозг. Результаты прорывного исследования опубликованы в издании Journal of Virology.
« На самом деле, чтобы справиться с бешенством, лучше всего им не болеть», сообщил соавтор исследования профессор Бьяо Хи из колледжа ветеринарной медицины университета. „У нас есть вакцины, способные предотвратить заболевание, и ту же вакцину мы используем для лечения после укуса, но она срабатывает, только если вирус не успел зайти слишком далеко. Наша группа разработала новую вакцину, которая спасает мышей спустя значительно большее время после укуса, чем считалось допустимым до сих пор“.
В экспериментах мышам внедрили штамм вируса бешенства, который обычно достигает мозга зараженных мышей спустя трое суток. Через 6 дней мыши демонстрируют контрольные физические симптомы, которые показывают, что инфекция стала фатальной.
И все же в новом испытании 50% мышей, получивших новую вакцину, были спасены даже после фатальных симптомов шестого дня.
« Это наиболее эффективное лечение, описание которого мы встречали в научной литературе», сказал Хи. „Если нам удастся усовершенствовать результаты и повторить то же самое на людях, мы, возможно, нашил одно из первых полезных средств для лечения бешенства на продвинутой стадии“.
Правовая оговорка: редакция MedNovelty.ru не намеревается давать читателям советы или рекомендации медицинского характера. Помните, пожалуйста, что лишь врач может составить профессиональное мнение и дать квалифицированный совет по лечению вашей болезни. Содержание редакционных материалов чаще всего основано на исследованиях, результаты или конечные продукты которых могут быть не одобрены регулирующими органами ввиду незавершенности. Сайт может содержать материалы 12+, 16+, 18+
Химики из Колорадского университета в Боулдере разработали инновационный метод синтезирования и оптимизации компонента природного антибиотика, который однажды могут начать использовать для борьбы с летальными устойчивыми к антибиотикам бактериями, такими как золотистый стафилококк — МРЗС.
Ученые из университета Нотр-Дам выяснили, что патоген Mycobacterium tuberculosis, вызывающий туберкулез, внедряет РНК в инфицированные клетки.
Многие считают кошек совершенно безобидными животными, с которыми безопасно общаться даже ребёнку.
Пациенты, в моче или стуле которых обнаружили устойчивую к препаратам бактерию, подвержены повышенному риску развития инфекции крови — сепсиса, который наследует устойчивость к антибиотикам у патогена.
Американка умерла в штате Невада от редкой инфекции, оказавшейся стойкой ко всем видам антибиотиков, существующих в США. И это при том, что на территории Соединенных Штатов доступны целых 26 различных видов таких препаратов.
Бактериальная стойкость развивается не только из-за того, что по любому поводу принимает антибиотики. Иногда бактерия просто засыпает.
После проведенных в Вашингтонском университете медицинских исследований ученые обнаружили, что вирус Зика может локализироваться в глазах. Кроме того, наличие генетического материала данного вируса было зафиксировано в слезе.
Биохимики из Калифорнийского университета в Сан-Диего раскрыли паттерны наружного белкового покрытия стрептококка группы А. В итоге это может привести к созданию вакцины от высокоинфекционной бактерии.
Ученые выявили три типа индуцированных вакциной антител, способных нейтрализовать разные штаммы вирусов гриппа, встречающиеся у людей.
Сепсис — это весьма серьезное осложнение после инфекции, которое является одной из ведущих причин смерти и критических недомоганий во всем мире, и все из-за недостаточно эффективных методов лечения.
Подобно графе « место рождения» в документе, удостоверяющем личность, штамм вируса показывает, откуда родом его носитель.
Респираторные заболевания настолько часты, что многие даже не обращают внимание на подобного рода недомогание. Однако если заболел ребенок, родители очень сильно переживают.
Новый класс препаратов, кажется, будет эффективным против бактерии, вызывающей легионеллёз или болезнь легионеров — легочную инфекцию, которая нередко приводит к летальному исходу.
Чиновники системы здравоохранения, фармацевтические компании, члены правительств и видные общественные деятели ломают голову над тем, как одолеть вирус Зика.
Свиной грипп является острым вирусным заболеванием. Этот вирус относится к воздушно-капельным инфекциям. Попадание в человеческий организм происходит через верхние дыхательные пути.
Ослабленная функция мозга — насущная проблема при СПИДе. Вскоре после инфицирования пациента вирус ВИЧ способен проникнуть в мозг и остаться в нем до конца жизни.
Австралийские ученые впервые продемонстрировали, как малярийные паразиты стимулируют воспалительную реакцию, которая мешает нашему организму защищаться.
Результаты нового исследования изменят понимание и отношение ученых к лихорадке денге. Международная группа ученых при участии исследователей из Техасского университета установила антигенные различия между разными штаммами вируса денге.
Белки под названием широко нейтрализующие антитела являются потенциальным средством от ВИЧ — вируса, вызывающего развитие СПИДа.
Группа ученых из Национального института аллергии и инфекционных заболеваний открыла человеческий белок, который помогает вирусу varicella-zoster, вызывающему ветряную оспу и опоясывающий лишай, проникать из клетки в клетку в организме.
Технология УЗИ в последние годы существенно прогрессировала. Группа акушеров и гинекологов утверждает, что ультразвук рентабельней и безопасней других методов визуализации для обследования женского таза и должен быть первоочередным методом, применяемым к пациентам с тазовыми симптомами.
Последнее время в городских поликлиниках фиксируется увеличение количества обращений к врачам-отоларингологам с жалобами на ухудшение слуха и боли в ушах. Как ни странно, за врачебной помощью к ЛОР-врачам обращаются в основном молодые люди, в возрасте от 16 до 22-25 лет. Как выяснилось, проблема со слухом у людей данной возрастной категории возникает в основном у учащихся, студентов дневных и вечерних отделений.
источник
Для прививок от бешенства (антирабической иммунизации) используют два препарата:
Эти препараты имеют разный принцип действия.
Антирабическая вакцина сама по себе неспособна убить вирус. Задача вакцины — предоставить организму антигенную информацию о вирусе. Иммунной системе предоставляют для ознакомления как бы неживой макет реального вируса, лишенный вредоносной силы, но сохранивший его опознавательные знаки — антигены.
Считывая и запоминая информацию об этих опознавательных знаках, иммунная система приобретает способность вырабатывать специфические белки — антитела. Антитела опознают вирус по знакомым антигенам и нейтрализуют его. С помощью вакцины приобретают так называемый «активный иммунитет» на срок не менее 1 года.
Однако на этот процесс уходит примерно две недели. Всё это время организм остается беззащитным перед вирусом.
Что же делать? Предоставить временные «костыли» — ввести готовые антитела.
Откуда их взять? У другого организма. Препарат, содержащий концентрированные антитела, называется «иммуноглобулин» (применяемый раньше прерарат, неочищенный от посторонних белковых фракций, называли «сыворотка»). Иммуноглобулин получают из донорсной крови. Донором может быть человек (гомологический иммуноглобулин) или животное, на практике лошадь (гетерологический иммуноглобулин). Чтобы антител у донора было в достатке, его предварительно иммунизируют антирабической вакциной. Человеческий иммуноглобулин эффективнее лошадиного, поэтому и вводят дозу в 2 раза меньше. К тому же он безопаснее.
Иммуноглобулин, как и любая белковая молекула, сам по себе содержит антигены. Чем более чужероден вводимый белок, тем враждебнее воспринимает его иммунная система. В течение нескольких недель после введения иммуноглобулин полностью разрушается в организме. Этот тип иммунитета называют «пассивным».
Таким образом, иммуноглобулин предоставляет пассивный иммунитет сразу, но на короткое время, а вакцина — активный иммунитет через две-три недели, на надолго.
Выбор препаратов главным образом зависит от предполагаемой длительности инкубационного периода. На его длительность влияет прежде всего локализация укуса, а также число, глубина и обширность укусов.
Если есть уверенность, что прививки успеют создать достаточный иммунитет до начала развития болезни (легкие укусы), делают прививки антирабической вакциной.
Если же невозможно ждать, пока появится активный иммунитет (тяжёлые и средней тяжести укусы, а также запоздалое — больше 10 дней — обращение при укусах любой тяжести, нанесенных неизвестным или подозрительным на бешенство животным) — проводят комбинированный курс лечения — кроме вакцины вводят еще и антирабический иммуноглобулин.
Первую антирабическую вакцину предложил в 1885 году Луи Пастер. Он получил ослабленный (так называемый «фиксированный») штамм вируса путем 90 последовательных пассажей вируса через мозг кролика. Штамм Пастера был предоставлен разным странам для производства вакцин. С тех пор было разработано большое количество вакцин. Долгое время применяли живые вакцины (содержали живые вирусы фиксированного штамма).
Для прививок от бешенства сейчас применяют инактивированные (т. е. содержащие убитый вирус) вакцины, производимые «в пробирке» на культурах тканей.
Дозы и схемы прививок одинаковы для детей и взрослых.
После расстворения вакцины она должна быть использована на протяжении не более 5 минут. Вакцина вводится внутримышечно в дельтовидную мышцу плеча, а детям до 5 лет — в верхнюю часть передне-боковой поверхности бедра. Введение вакцины в ягодичную область недопустимо.
Вакцинированный должен находиться под медицинским наблюдением на протяжении не менее 30 минут.
Показания для введения вакцины:
Профилактическая иммунизация — прививают «на всякий случай и наперед» людей, подвергающихся повышенному риску — охотники, ветерикары, егеря, сотрудники лабораторий, работающих с «диким» вирусом бешенства и др.
Противопоказания для профилактической иммунизации:
- острые инфекционные и неинфекционные заболевания, хронические заболевания в стадии обострения или декомпенсации — прививки проводят не ранее одного месяца после выздоровления (ремиссии)
- местные и системные аллергические реакции на предыдущее введение вакцины (генерализованная сыпь, отек Квинке и др.)
- беременность
Лечебно-профилактическая иммунизация — проводится по поводу уже состоявшегося укуса
Противопоказаний в этом случае нет.
Побочное действие вакцины:
- местные реакции — кратковременный отек, краснота, отек, зуд, уплотнение в месте иньекции
- общие реакции — умеренное повышение температуры, дрожь в конечностях, слабость, головокружение, головная боль, артралгия (боль в суставах), миалгия (боль в мышцах), гастроэнтерологические расстройства (боль в животе, рвота)
- возможно развитие аллергических реакций немедленного типа (крапивница, отек Квинке)
Антирабический иммуноглобулин показан для комбинированного курса иммунизации от бешества совместно с антирабической вакциной:
- при тяжелых укусах и укусах средней тяжести
- при запоздалом обращении (больше 10 дней) при укусах любой тяжести, нанесенных неизвестным или подозрительным на бешенство животным
Применяют иммуноглобулин двух видов:
- гетерологический (лошадиный) иммуноглобулин
- гомологический (человеческий) иммуноглобулин, получаемый из донорской крови.
Гомологичный (человеческий) антирабический иммуноглобулин назначается в дозе 20 МО на 1 кг веса тела.
гетерологичный (лошадиный) антирабический иммуноглобулин назначается в дозе 40 МО на 1 кг веса тела.
Пример: масса тела пациента 60 кг, активность иммуноглобулина укузана на упаковке (например 200 МЕ в 1 мл)
60*40/200 = 12 мл нужно ввести данному пациенту, после определения чувствительности к чужеродному белку.
Как можно большая часть рассчитанной дозы должна быть инфильтрирована возле раны и в глубину раны. Если анатомическое расположение (кончики пальцев и др.) не позволяет ввести всю дозу антирабического иммуноглобулина в ткани возле раны, то остаток вводят внутримышечно ( в верхнюю часть бедра или в дельтовидную мышцу, с противоположной от места введения вакцины стороны тела).
Введение антирабического иммуноглобулина наиболее эффективно в первый день после укуса. Вся доза препарата вводится в один день. Только при особенно широких и множественных укусах, нанесенных бешеным волком или другим плотоядным животным, введение антирабического иммуноглобулина может проводиться повторно, в той же дозе, после чего проводится курс вакцинации с обязательным введением дополнительной дозы вакцины на 60-день от начала лечения (см. схему прививок).
За 20 минут до введения препарата проводят пробу на чувствительность к чужеродному белку — 0.1 мл разведенного (1:100) иммуноглобулина вводят внутрикожно в переднюю поверхность предплечья. Ампула с разведенным (1:100) иммуноглобулином прилагается к каждой дозе неразведенного препарата и находится в одной с ним упаковке.
| Разведенный (1:100) иммуноглобулин в дозе 0,1 мл вводят внутрикожно в переднюю поверхность предплечья. | ||
| через 20 минут — оценка пробы ⇓ | ||
| ||
| проба отрицательная ⇓ | проба положительная ⇓ | |
| Подкожно вводят 0,7 мл разведенного (1:100) иммуноглобулина для выявления общей чувствительности к чужеродному белку. | при появлении общих реакций через 30 минут ⇒ | Вводят разведенный иммуноглобулин (1:100) в дозах 0,5 мл, 2,0 мл, 5,0 мл вводят с интервалами 20 минут в подкожную клетчатку плеча |
| при отсутствии общих реакций через 30 минут ⇓ | через 20 минут ⇓ | |
| Подкожно вводят 0,1 мл неразведенного иммуноглобулина | ||
| через 30-60 минут ⇓ | ||
| Перед первой инъекцией иммуноглобулина назначают антигистаминные препараты (димедрол, супрастин и т.д.) и рекомендуют их принимать перорально в течение 10 дней. С целью предупреждения шока рекомендуется подкожное введение 0,1% раствора адреналина или 5% раствора эфедрина в возрастной дозе. | ||
| ⇓ | ||
| Вводят дробно (в 3 приема с интервалами 15 минут) всю дозу иммуноглобулина, подогретого до 37°С, набирая препарат для каждой порции из невскрытой ампулы. Вся доза должна быть инфильтрирована вокруг раны и в глубину ее. Если анатомические повреждения исключают это (кончики пальцев и т.д.), то препарат может быть введен внутримышечно в другие места (мышцы ягодицы, бедра, плеча и т.д.). Всю дозу вводят в течение часа. | ||
Гетерологический (лошадиный) иммуноглобулин может иметь побочное действие:
- анафилактический шок
- местная аллергическая реакция, которая проявляется на 1-2 день после введения
- сывороточная болезнь, которая чаще проявляется на 6-8 сутки
источник
Эту болезнь вызывает вирус, который попадает в человека со слюной больного животного. Самый распространенный способ передачи бешенства – это укус, после которого обязательно нужна прививка, поскольку вероятность развития заболевания может составлять от 25 до 90%.
Если бешеное животное кусает человека, то слюна обязательно попадает в рану, после чего начнет развиваться болезнь. Инкубационный период заболевания – от 1 до 8 недель, и даже через самую маленькую ранку вирус способен попасть в организм. Частыми переносчиками являются домашние кошки, собаки, грызуны, которые были укушены бешеным зверем и являются носителями инфекционного заболевания. Сразу после укуса человеку делается экстренная прививка. Существуют люди, которые регулярно проходят профилактическую плановую вакцинацию по роду профессиональной деятельности:
В большинстве случаев уколы от бешенства человеку делают двумя препаратами: антирабической вакциной и иммуноглобулином. Они имеют различный принцип действия, а выбор их зависит от длительности инкубационного периода вируса. Врач учитывает обширность и глубину укусов, их локализацию и число. Если они легкие, то вводится одна антирабическая вакцина, поскольку у человека есть еще время до начала развития вируса.
Когда укусы тяжелые, средней тяжести или прошло больше 10 дней после заражения, и ждать, пока появится свой иммунитет, нет времени, то проводится комбинированный курс – к вакцине добавляют еще и антирабический иммуноглобулин. Он предоставляет сразу пассивный иммунитет на короткое время, тогда как вакцина дает его только через 2-3 недели, но надолго.
Сама по себе антирабическая вакцина не способна убить вирус. Ее задача – сразу после укуса зараженной собаки или другого животного предоставить организму человека антигенную информацию об инфекции. Считывая ее, иммунная система начинает вырабатывать антитела и нейтрализует вирус. Антирабическая вакцина от бешенства для человека помогает приобретать активный иммунитет на срок не меньше одного года. В инструкции сказано, что антирабическая прививка может делаться после контакта с укушенным или укусившим животным даже спустя несколько месяцев.
Прививка от бешенства с помощью вакцины начинает «работать» только спустя 2 недели. Весь этот период организм остается беззащитным от инфекции, а чтобы его поддержать, вводятся временные готовые антитела. Антирабическая сыворотка иммуноглобулина – препарат, который содержит концентрированные антитела, полученные из донорской крови. Это может быть человек или лошадь с предварительно введенной вакциной. После введения антирабический иммуноглобулин полностью выводится из организма в течение нескольких недель, поэтому такой иммунитет называют пассивным.
Схема проведения вакцинации во всех странах мира основывается на требованиях ВОЗ, но иногда может иметь отличия, обусловленные распространенностью вируса в каждом конкретном регионе. Уколы в живот уже не делают 40 лет. Взрослым прививку вводят в верхнюю часть руки, а детям – в переднюю часть бедра. В ягодичную мышцу сыворотку ни в коем случае вводить нельзя.
Современная прививка от бешенства состоит из 6 инъекций антирабической вакцины на 0, 3, 7, 14, 30 и 90 день от обращения. График и доза препаратов для ребенка и взрослого не отличаются. Антирабический иммуноглобулин вводят однократно до введения вакцины в следующих случаях:
- при запоздалом обращении больного (более 10 дней после укуса подозрительного животного);
- при тяжелых и средних укусах.
По инструкции, делать прививки для профилактики бешенства не рекомендуется детям, у которых ослаблена иммунная система, женщинам во время беременности и людям с обострениями хронических болезней. Вакцину от бешенства с осторожностью вводят пациентам, страдающим от СПИДА, онкологии или имеющим непереносимость каких-то компонентов средства. После укуса бешеной собаки или другого животного прививка делается в обязательном порядке, поскольку отказ может стать причиной смерти человека.
Введение препарата иногда сопровождается местными или общими реакциями. В самых серьезных случаях развивается синдром Гийена-Барре, который сопровождается вегетативными нарушениями и другими осложнениями. Инъекции против бешенства не имеют совместимости с алкоголем, поэтому его прием запрещен на протяжении всего курса. Распространенные побочные эффекты:
- кожный зуд;
- увеличение лимфатических узлов;
- покраснения и припухлости;
- головная боль;
- повышение температуры тела;
- крапивница;
- боли в суставах;
- лихорадочное состояние.
Если вас интересует вопрос, где сделать прививку после контакта с опасным животным, первым делом обратитесь за помощью в близлежащую больницу. Там, согласно инструкции, сделают бесплатную первую дозу вакцины. Остальной курс лечения проводится препаратами, купленными самостоятельно по ценам производителя. Для детей полный курс вакцинации проводится бесплатно.
Легче всего найти и заказать препараты от бешенства по каталогу в аптечной сети. Недорого купить в интернет-магазине можно аналоги антирабической вакцины Кокав, Рабипур, Рабивак-Внуково-32. Средняя цена на препараты варьируется от 1500 до 6000 рублей за 1 дозу. Стоимость полного курса будет зависеть от количества назначенных инъекций. На цену сыворотки влияет страна производителя и ценовая политика торговой точки.
Когда внучка гуляла во дворе, ее сильно оцарапала кошка, которая к вечеру умерла. Экспертиза в ветеринарной клинике показала бешенство. По закону детям должны колоть инъекции бесплатно, поэтому мы сразу же приехали в детскую больницу. В кабинете врач сделал первый укол и сказал обращаться через 3 дня. Внучка никаких побочных явлений не почувствовала.
На работе меня покусала собака, поэтому в травмопункте направили на вакцинацию. В больнице сказали, что надо пройти трехмесячный курс из 7 уколов, но бесплатно могут уколоть только в первый раз. Цена вакцины меня не обрадовала, поэтому обошелся всего одной инъекцией и остался жив-здоров. Собаку больше не видел, поэтому даже не знаю, была ли она бешеной.
После ослюнения бешеной кошкой мне сделали 3 прививки. Цена их оказалась слишком высокой для моего бюджета. Сказали, что нельзя 6 месяцев пить алкоголь, так как его применение может вызвать неприятные последствия. Врач порекомендовал не мочить место укуса, но самое неприятное для меня, что и желанную беременность порекомендовали отстрочить из-за этого.
Ученым известно довольно много заболеваний, которые не поддаются успешному лечению. Некоторые из таких недугов несут серьезную угрозу здоровью и становятся причиной инвалидности, а то еще хуже смерти. Как раз к таким болезням относится и бешенство – инфекционный недуг, который передается человеку от больных животных при укусах. При подозрении на инфицирование такой болезнью, не обойтись без прививки. Итак, темой нашего сегодняшнего разговора станет вакцина от бешенства для человека. Поговорим о том каковы побочные эффекты укола, и ответим на вопрос, где его сделать.
Вакцина против бешенства для людей
Когда стоит делать прививку от бешенства? Как мы знаем, в случае гриппа вакцину от него стоит получить за 2-3 месяца до начала эпидемии, чтобы в организме мог успеть выработаться иммунитет на соответствующую разновидность вируса. Вероятно, так обстоит дело и с вирусом бешенства? К сожалению, это не так.
Прививка от бешенства пациентам, у которых есть подозрение на возможное развитие такой болезни, проводится в прямом смысле без промедления, то есть в самые ближайшие часы после того как они были искусаны животными. Многие люди уверены, что для профилактики такого нарушения делают целых сорок уколов, но на деле, проводят лишь шесть уколов, полностью избавляющих пациента от агрессивного вируса. Первый укол от бешенства человеку делают сразу, после того как пациент попал в медучреждение, второй – на третьи сутки, третий – на седьмые, четвертый – на четырнадцатые, пятый – на тридцатые, а шестой – на девяностые.
Медики утверждают, что прививка от бешенства является единственным возможным методом лечения данного опасного заболевания. В ряде случаев пациенту могут проводить не весь курс терапии. Если за животным наблюдают в течение десяти дней, и его самочувствие остается нормальным, терапия вакциной может быть прекращена.
Для предупреждения бешенства используют концентрированную очищенную культуральную антирабическую вакцину, сокращенно КОКАВ. Например, это может быть «Иммуноглобулин антирабический из сыворотки крови лошади( жидкий) ». В большей части случаев доктора вводят один миллилитр активного вещества внутримышечно. Взрослым пациентам, а также подросткам вводят средство внутрь дельтовидной мышцы – в плечо. Деткам вакцину вводят в наружную поверхность бедра.
Статистические данные показывают, что вакцина против бешенства позволяет предупредить развитие болезни в 96-98% случаев. Однако проводить вакцинацию нужно не позднее четырнадцатого дня от произошедшего укуса. Иммунитет набирает силу примерно спустя две недели после проведенных прививок, а своего максимума он достигает лишь спустя тридцать-сорок дней. Длительность поствакцинального иммунитета – один год.
Лишь правильный курс вакцинации дает возможность избежать неминуемого летального исхода.
Когда вакцина неэффективна?
В некоторых случаях вакцинация не дает положительного результата, в результате чего наступает летальный исход. Бесполезность вакцины возможна в том случае, если у пациента присутствует врожденная слабость иммунной системы, что может объясняться врожденными заболеваниями.
Также иммунизация может не дать положительного результата, если больной подолгу принимает иммунодепрессанты либо глюкокортикоиды. Вакцина оказывается бесполезной и в том случае, если лечение было начато несвоевременно, если КОКАВ хранилась или вводилась недостаточно правильно. Само собой введение вакцины не дает положительного эффекта и в том случае, если больной не является вовремя на процедуры либо если он принимает алкоголь. Стоит отметить, что именно спиртное чаще всего делает терапию неэффективной.
Имеет ли прививка от бешенства человеку побочные эффекты?
Стоит отметить, что в большинстве случаев вакцина от бешенства сравнительно легко переносится больными и не вызывает никаких неприятных симптомов. Если говорить о возможных побочных эффектах, то самыми распространенными из них считаются местные реакции – зуд, покраснение, сыпь.
Намного реже появляются прочие побочные эффекты, представленные дрожью в конечностях, повышением температуры, болью в суставах, головокружением и крапивницей. В некоторых случаях прививка от бешенства вызывает боли в животе, выраженную слабость, отек Квинке. болезненные ощущения в мышцах и рвоту.
Где сделать прививку от бешенства человеку?
Если вас укусило животное, которое может быть заражено бешенством, нужно первым делом обратиться в травмпункт близрасположенной больницы. Именно там вам введут первую дозу вакцины. Далее травматолог подскажет вам, куда обращаться для проведения последующих уколов.
Чтобы вакцинация от бешенства была максимально эффективной, пациенту необходимо придерживаться нескольких рекомендаций. Их нужно соблюдать в течение всего курса вакцинации, а также в течение шести месяцев после ее проведения.
Так всем пациентам, прошедшим вакцинацию, необходимо отказаться от алкоголя. Им категорически противопоказано физическое переутомление, перегрев на солнышке либо в бане (сауне), а также переохлаждение тела. Каждый из этих факторов способен на порядок ослабить эффект от применения вакцины, снизить выработку антител и подорвать иммунитет. Если же вакцинация проводится у пациентов, которые принимают кортикостероиды и иммунодепрессанты, им нужно обязательно определять количество антител к бешенству в крови. Если антитела не вырабатываются, проводят дополнительный курс терапии.
Стоит отметить, что нет ни одного стопроцентного противопоказания к проведению постконтактной вакцинации, так как бешенство является смертельной болезнью. Именно поэтому при беременности и острых патологиях КОКАВ все равно вводится.
Бешенство – это смертельно опасное заболевание, развитие которого вполне можно предупредить при помощи своевременной вакцинации.
Медики бьют тревогу: все чаще пациенты отказываются от вакцинации, мотивируя свое решение опасностью для жизни, вызванной побочными эффектами от введения той или иной прививки. Современный человек не готов рисковать своим здоровьем в обмен на теоретическую защиту от вирусов. Однако существуют вакцины, от которых отказываться просто нельзя, ведь они спасают жизнь человеку. Мы говорим с вами о прививке от бешенства. В данной публикации рассмотрим два важнейших вопроса: чем так необходима прививка от бешенства человеку – побочные эффекты этой вакцины.
Антирабическая вакцина (вакцина от бешенства) представляет собой единственный способ защиты человека от вируса, который передается от больного животного со слюной. Важно понимать, что бешенство является смертельно опасной болезнью, от которой не существует лечения. Предотвратить летальный исход может только первичная вакцинация (создающая иммунитет от вируса до укуса животного) или же вторичная вакцинация (проводимая человеку после укуса).
Случаи заражения человека вирусом бешенства регистрируются по всему миру. Единственной страной, где нет данного заболевания, являются Гавайские острова. В остальных странах угроза заражения присутствует, но особенно это касается стран с низким уровнем жизни, где контроль вакцинации людей и животных осуществляется слабо. По статистике ВОЗ в год антирабическую прививку получает в среднем 10–12 млн. человек. В то же время ежегодно от вируса бешенства умирает до 35 тысяч человек, причем в большинстве своем это дети, которые были укушены зараженной собакой, лисой, волком или летучей мышью (главными распространителями смертельно опасной инфекции).
Современная медицина предлагает 2 вида вакцин. Рассмотрим каждую из них.
Прививка первого типа (первичная профилактика)
Она призвана сформировать у человека стойкий иммунитет от возможного попадания в организм вируса бешенства. Такая вакцина вводится троекратно (на 1-й, 7-й, а также 28-й день), начинает действовать через семь дней после первого введения и эффективна на протяжении 2 лет.
Прививка второго типа (профилактика после укуса животного)
Называется она антирабический иммуноглобулин и характеризуется кратковременной защитой организма в случае уже имеющегося укуса. Такая прививка представляет собой серию из 5 уколов, которые должны вводиться в течение 28 дней.
Стоит сказать, что рассматриваемое средство можно вводить не всем. Так, первичная вакцинация противопоказана детям с тяжелыми заболеваниями и с ослабленным иммунитетом. С осторожностью этот препарат вводят лицам, имеющим опухоли, больным СПИДом и ВИЧ, а также тем, у кого возникли сильные побочные эффекты во время предыдущей вакцинации.
Доказано, что современные вакцины не вызывают побочных эффектов или провоцируют их крайне редко. В случае с антирабической прививкой риск возникновения неблагоприятных последствий возрастает с количеством вводимых антител.
Как правило, введение вакцины ограничивается следующими проявлениями: припухлостью в месте введения, покраснением и легким зудом. Иногда появляется головная и мышечная боль, наблюдается слабость и головокружение, мучают диспепсические проявления.
К более тяжелым побочным эффектам, сопровождающим вакцинацию, следует отнести: боль и ломоту в суставах, появление крапивницы и развитие лихорадки. В исключительных случаях может развиться синдром Гийена-Барре. Это состояние характеризуется вегетативными расстройствами, нарушением чувствительности, а также вялыми парезами конечностей. Благо данные симптомы полностью исчезают за 12 недель.
Осознавая важность, которую несет в себе прививка от бешенства человеку – побочные эффекты при введении антител не должны смущать ни взрослых, ни детей. Берегите себя!
источник
Прививка от бешенства – это спасение для человека. Только прививка может надежно защитить от вируса и поможет сохранить жизнь пострадавшему. Несмотря на возможные побочные реакции от вакцинации, ее должны пройти все люди, укушенные больным животным, независимо от пола и возраста.

- В случае укусов, царапин или ослюнения кожи и слизистых оболочек бешеными животными.
- Если целостность кожных покровов нарушена предметами, помеченными слюной бешеных животных.
- В случае, когда бешеное животное покусало человека через одежду и наблюдаются явные нарушения кожи.
- При ситуации, если напавшее животное погибло через 5-7 дней после укуса.
- При укусах диких животных.
Также особое внимание к вопросу вакцинации от бешенства стоит уделить людям, профессия которых предполагает взаимодействие с дикими или больными животными. Выделяют такие специальности: лесник, ветеринар, охотник.
Ситуации, при которых вакцинацию против бешенства не делают:
- Если уксус произошел через плотный слой одежды, и кожа не была повреждена.
- В случае если по истечении 10 дней после укуса, животное совершившее нападение осталось здоровым.
- Если животное привито от бешенства.
Если человек стал жертвой больного животного, первое что необходимо сделать – постараться успокоиться, и как можно быстрее добраться до медицинского учреждения.
Неотложная помощь в случае нападения больного животного:
- Сразу же после укуса рану промойте теплой водой с использованием хозяйственного мыла. Щелочь, содержащаяся в мыле, разрушает вирус бешенства, который возможно попал в рану. Также мыльный раствор отлично вымывает слюну животного и грязь.
- Обязательно обработайте поврежденные кожные покровы антисептиком. Для этих целей хорошо подходит йод, зеленка или раствор марганцовки.
- Нанесите на рану антибактериальную мазь.
- После такой тщательной обработки, рану покройте стерильной марлевой повязкой.
- Получив первую скорую помощь, постарайтесь как можно быстрее добраться до кабинета врача.
Очень важно знать, напавшее животное больно бешенством или нет? Чтобы это определить, необходимо знать некоторые признаки бешенства у животных:
- животное неестественно спокойное или наоборот проявляет признаки немотивированной агрессии;
- животное забивается в темные углы;
- наблюдается обильное слюноотделение и вываливается язык;
- животное ест несъедобные предметы и категорически отказывается пить воду;
- если собака бешеная, то она не лает, а только воет или скулит.
Современный метод вакцинации от бешенства более простой, нежели был десять лет тому назад. Существует несколько схем постановки привиок, которые применяются в зависимости от ситуации.
Если на человека напало животное, зараженное бешенством, то используется следующий график вакцинации:
- прививка делается сразу же после обращения пострадавшего к врачу;
- еще одна прививка ставится на 3-й день;
- по окончанию первой недели после укуса больного животного;
- на 14-й день;
- прививка на 30-й день;
- последняя делается на 90-е сутки после укуса.
Такая схема вакцинации против бешенства обеспечивает образование наиболее стойкого иммунитета.
Пациент, получивший прививку от бешенства не более 1 года назад, в случае нападения больного животного проходит дополнительную вакцинацию, осуществляемую по несколько иному графику:
- одна прививка в день, когда произошло нападение животного;
- прививка на 3-й день;
- и еще одна через 7 дней.
Лицам, входящим в группу риска (ветеринары, лесники) рекомендована профилактическая вакцинация, которую проводят по специально установленному графику, независимо от того, было нападение больного животного или нет. Схема прививок выглядит следующим образом:
- прививка в день обращения;
- еще одна через 7 дней;
- прививка на 30-й день;
- через год проводится первая ревакцинация;
- и затем один укол вакцины каждые три года.

- КАВ – культуральная антирабическая вакцина (Рабивак). Препарат вводится подкожно в переднюю стенку брюшной полости. Одна доза составляет 3мл.
- КоКАВ – концентрированная культуральная антирабическая вакцина (Рабипур). Она обладает большей эффективностью. Вакцина очищенная, инактивированная, предназначена не только для лечения бешенства, но и для профилактики болезни. Препарат выпускается в виде сухого порошка, для приготовления инъекций. Вакцину вводят только внутримышечно, и одна доза составляет всего 1 мл.
На выработку антител против вируса бешенства оказывать негативное влияние могут некоторые лекарственные средства:
- Препараты, действие которых направлено на укрепление иммунитета.
- Лекарственные средства химиотерапии.
- Препараты, назначаемые при лучевой терапии.
- Глюкокортикостероиды.
Решение о прекращении приема данных лекарственных препаратов принимает лечащий врач.
Всегда существует риск возникновения побочных эффектов после введения вакцины. Потому прививку от бешенства не рекомендовано делать в случае:
- Беременности (независимо от сроков).
- Обострения хронических заболеваний.
- Наличия у пациента онкологических заболеваний.
- Выявления аллергических реакций на ранее проведенную вакцинацию.
- Индивидуальная непереносимость на отдельные компоненты вакцины.

- Зуд кожных покровов.
- Значительная припухлость в месте укола.
- Увеличение лимфатических узлов.
- Повышение температуры тела до 38,0°С.
- Общая слабость
- Головные и мышечные боли.
Также побочные эффекты от вакцинации против бешенства могут проявляться в более тяжелой форме:
- Появляется ломота в суставах.
- Присутствует лихорадочное состояние.
- На коже появляется крапивница.
- Особо тяжкие случаи могут сопровождаться нарушениями вегетативной системы.
- Отек Квинке.
Наиболее опасным последствием от введения вакцины против бешенства является анафилактический шок. Эта мгновенная аллергическая реакция способна привести к смерти человека.
После того как человеку сделают прививку против бешенства, очень важно придерживаться определенных правил и требований:
- Категорически недопустимо употребление алкоголя. Игнорирование этого правила может привести к нервным припадкам, возникновению особой чувствительности к различным внешним раздражителям, возможным приступам эпилепсии.
- Нельзя перегреваться или наоборот переохлаждаться.
- Нельзя находиться долгое время под прямыми солнечными лучами.
- Категорически запрещено мочить место введения вакцины.
В первый день после проведения вакцинации нельзя контактировать с водой вообще. Под воздействием влаги, риск возникновения аллергических реакций увеличивается в разы. Контакт с водой, в первые сутки после укола вакцины, может спровоцировать повышение температуры тела, возникновение общей слабости и озноба.
О важности вакцинации против бешенства и ее возможных последствиях в видео.
Проведение вакцинации от бешенства после укуса животного – это очень важное мероприятие, способное обезопасить человека от этого серьезного смертельного недуга. Если своевременно не предотвратить распространение вируса, человек умирает в течение десяти дней.
источник
Бешенство относится к числу инфекционных заболеваний, от которых нет эффективного лечения. К сожалению, бешенство в настоящее время не поддается терапевтической коррекции, поэтому приводит к неминуемой смерти больного человека. Единственный способ избежать заражения – своевременная вакцинация. Поэтому чтобы сберечь свою жизнь, крайне необходимо сделать вовремя прививку от бешенства.
Основным источником вируса являются дикие и домашние животные. Заражение происходит после укуса, если слюна инфицированного зверя проникает в кровь. Бешенство – заболевание со 100% летальным исходом. Единственным методом предупреждения гибели зараженного будет введение антирабической вакцины. Итак, для чего нужно прививаться против бешенства?
Вакцина – эффективный способ профилактики бешенства у человека. Необходимость ее создания выражается в следующем:
- предупреждение развития в организме бешенства после укуса зараженного животного, так как риск возникновения этого заболевания в наше время остается очень высоким;
- поскольку недуг является неизлечимым, то прививка – надежный способ предотвратить смерть после инфицирования через укус бешеного зверя.
К сожалению, вирус бешенства обитает повсеместно. Его время от времени встречают в разных уголках мира, поэтому риск заболеть имеется абсолютно у всех людей. Особенно необходима прививка от бешенства охотникам и путешественникам, т.к их деятельность связана с посещением дикой природы.
Вакцинный препарат от бешенства у человека, несмотря на долгую историю своего существования, и сегодня остается единственным вариантом качественного предупреждения заражения бешенством. Среди категорий населения, которым показана обязательная вакцинация, врачи выделяют:
- служащие ветеринарных станций и служб по работе с дикими, а также комнатными животными;
- работники службы отлова бездомных представителей животного мира;
- лаборанты, по роду своей профессиональной деятельности могут лично столкнуться с возбудителем болезни;
- обслуживающий персонал скотобоен;
- люди, занимающиеся охотой, изготовлением чучел из диких зверей;
- лесники;
- пострадавшие от укуса подозрительного или неизвестного животного люди;
- путешественники.
В национальном календаре прививок, инъекция против бешенства указана в списке рекомендованных процедур. Обязательной она будет только после укуса, объявления неблагоприятной эпидемиологической ситуации в регионе, а также у вышеперечисленных категорий людей.
Как уже стало ясно, показаниями к применению вакцины будет укус больного животного или желание человека привить себе иммунитет против бешенства. Известно, что на введение препарата у людей нередко развиваются побочные эффекты, но они не представляют собой противопоказания к дальнейшему ее использованию в случае крайней необходимости. И все-таки, кому противопоказана прививка от бешенства?
Иммунный препарат, предупреждающий бешенство – единственная вакцина в мире, ее вводят, независимо от наличия противопоказаний. Его назначают беременным женщинам и детям до 16 лет, если это необходимо по жизненным показаниям. В случаях, когда взрослого или ребенка укусило инфицированное животное, укол антирабической сыворотки делают несмотря ни на что.
Вакцину целесообразно применять только в инкубационный период заболевания. Считается, что введение раствора спустя две недели от укуса малоэффективно, а его использование после появления клинических симптомов болезни не имеет смысла.
Плановая иммунизация населения от бешенства включает в себя следующие моменты:
- первая инъекция иммунной суспензии;
- повторная вакцинация, спустя семь дней;
- закрепительная инъекция на 30-й день;
- ревакцинация через год и затем каждые три года.
В результате плановой вакцинотерапии человека в его организме вырабатывается стойкий иммунитет, он сохраняется три года.
Среди основных этапов экстренной вакцинации выделяют:
- первый укол – немедленно после укуса животного;
- второй раз – третий день после первой инъекции;
- третий раз – через неделю;
- четвертый раз – через 14 дней;
- пятый раз – через месяц.
Сегодня прививку от бешенства уже не делают в подкожно-жировую клетчатку в области живота. Для этого используют дельтовидную зону (наружный край плеча). Кроме этого, благодаря современным технологиям ученым удалось создать хорошо очищенную вакцину, ее вводят пять раз, а не 20-40, как это было во времена Советского Союза.
Антирабический иммунопрепарат, способствующий выработке антител против бешенства, довольно неплохо переносится организмом. Невзирая на это, существуют случаи, когда его введение провоцирует развитие побочных эффектов, в частности:
- симптомы местного воспаления в месте укола, которые проявляются формированием локального отека, появлением зуда и покраснения, болезненными ощущениями;
- признаки общей интоксикации в виде головокружения, головных болей и тошноты;
- местное увеличение в размерах периферических лимфатических узлов;
- крайне редко у человека могут возникать болевые ощущения в зоне живота;
- незначительное поднятие температурных показателей тела;
- боли в зонах проекции мышечной ткани;
- аллергическая реакция на попадание в организм антирабической суспензии, которая будет результатом индивидуальной непереносимости компонентов препарата;
- нарушения функционирования нервной системы, которые проявляются расстройствами двигательной функции и чувствительности, слабостью работы периферических нервов.
Когда прививается бешенство у человека, врач обязательно предупреждает о возможных нежелательных эффектах после вакцинации. Все перечисленные последствия иммунизации спустя несколько дней бесследно проходят и не нуждаются в медикаментозной коррекции.
Согласно законодательным актам, прививку от патологического процесса можно сделать практически в каждом лечебном заведении. В сельской местности после контакта с бродячим животным необходимо обращаться в сельскую амбулаторию или фельдшерско-акушерский пункт. В крупных городах обезопасить себя от заражения есть возможность в поликлинике, травмпункте, инфекционном отделении, хирургии.
По состоянию на сегодняшний день существует несколько вариантов вакцин, применяемых от бешенства:
- вакцина сухая антирабическая инактивированная;
- отечественная вакцина под торговым названием «Кокав», представляет собой очищенный антирабический препарат из культуры возбудителя;
- индийская вакцина «Индираб», отличается своей доступностью;
- более дорогостоящая немецкая вакцина «Рабипур»;
- российская вакцина «Кав», содержащая небольшие дозы иммунного раствора, в связи с чем очень часто применяемая.
Помимо вакцин, современный рынок предлагает пациентам антирабический иммуноглобулин в качестве дополнения к основному препарату. Он отличается высокой степенью очистки и может быть человеческим, а также лошадиным.
Очень часто пациенты интересуются у врачей эффективностью прививки, ее совместимостью с другими препаратами и алкоголем, а также побочными реакциями со стороны организма и правилами постановки уколов. Среди вопросов. Которые наиболее часто волнуют пациентов, встречаются:
- Сколько длится инкубационный период недуга и когда нужно будет сделать прививку, чтобы не заболеть? Бессимптомный период болезни может длиться от нескольких дней до года. Все зависит от опорной функции организма, количества попавшего в него вируса и благоприятности среды для его размножения. Чтобы спастись от недуга, человеку следует привиться в первые дни после инцидента с укусом. В противном случае иммунизация окажется неэффективной.
- Есть ли необходимость в вакцинации, если укусила привитая собака? Если факт иммунизации животного подтвержден документально и симптомов заболевания у нее нет, тогда прививаться не обязательно. Следует только обработать рану антисептиком и при необходимости обратиться к врачу.
- Нужна ли вакцинация человеку пострадавшему от непривитой домашней кошки? Врачи настаивают на вакцинировать всех людей, которые пострадали от укусов домашних питомцев, независимо от способа их содержания, возраста и особенностей породы.
- Ребенка покусала собака на улице. Стоит ли его вакцинировать? Однозначное, да! В любом случае всегда лучше перестраховаться, чем рисковать жизнью малыша.
- Нужно ли соблюдать постпрививочный карантин? После прививки пациент не нуждается в изоляции, но специалисты предпочитают вести за ним наблюдение еще 2 недели после процедуры. Также не стоит появляться в очень многолюдных местах из-за риска инфицирования. Естественно, не следует отказывать себе в прогулках, но только если они не будут происходить в сильный мороз или жару.
- Когда можно мыться после прививки? Введение противорабического препарата не предусматривает запрет на водные процедуры, за исключением купания в естественных водоемах. Поскольку у вакцинированного человека иммунная система находится в ослабленном состоянии, то ему лучше избегать людных мест.
- Можно ли употреблять спиртные напитки после иммунизации? Категорическое нет! Алкоголь не совместим с вакцинной суспензией, поэтому после ее введения нельзя будет употреблять даже минимальных количеств напитков, содержащих спирт. Этот запрет возник в результате того, что алкоголь существенно снижает вероятность появления полноценного и адекватного иммунного ответа, так как сам по себе является иммуносупрессором. Пить спиртное нельзя на протяжении 2-6 месяцев после инъекции.
- Серьезно ли прерывание курса? Как это скажется на иммунитете? Прерывать установленный график вакцинации нельзя. Если это произошло, важно помнить, что вакцинотерапия теперь неэффективна. Курс можно продолжить только в случае, если человек пропустил один день. При другом варианте развития событий пациенту необходимо советоваться с врачом.
источник
 Повышенная возбудимость вегетативной НС
Повышенная возбудимость вегетативной НС Нарушение чувствительности кожи
Нарушение чувствительности кожи