Бешенство (водобоязнь) –это острая вирусная болезнь, характеризующаяся поражением центральной нервной системы и заканчивающаяся летально. Бешенство регистрируется на территории 167 стран мира, где ежегодно свыше 4 млн. человек получают специфическую антирабическую помощь в результате покусов животными и около 50 тыс. человек погибают от бешенства. В РБ за последние 10 лет зарегистрировано 7 случаев бешенства среди людей, в т.ч. в 2011 г. 2 случая.
Кто болеет бешенством?
К бешенству восприимчивы все теплокровные животные. Чаще болеют дикие животные — волки, лисицы, еноты, барсуки и другие. От них при укусе, ослюнении заражаются сельскохозяйственные, домашние животные и люди. Если в период с 1990 по 1999 годы в среднем по республике регистрировалось около 100 случаев заболеваний животных бешенством в год, то в 2011 г. зарегистрировано 1337 случаев бешенства среди животных, в т.ч. 278 случаев среди домашних собак, кошек, 52 случая среди бесхозных кошек и собак и 117 случая среди сельскохозяйственных животных. Следует отметить, что здоровое дикое животное всегда избегает встречи с человеком, поэтому проявление хищником несвойственного дружелюбия, либо выраженной агрессии должно насторожить людей.
Ещё раз хочется заострить Ваше внимание, что болеют бешенством не только дикие плотоядные, но и домашние и сельскохозяйственные животные.
Как заражаются бешенством ?
Вирус от больного животного выделяется со слюной. При укусе вирус вместе со слюной попадает в рану. Не менее опасно и попадание слюны больного животного на слизистые оболочки глаз, рта, носа, а также на кожу, где могут быть не видимые простым глазом повреждения. Заразиться бешенством можно не только от явно больного, но и от здорового по внешнему виду животного, т.к. за 5-10 дней до появления клинических признаков болезни в слюне животного могут быть вирусы бешенства. Укусы диких зверей более опасны, чем укусы домашних животных.
После внедрения через повреждённую кожу вирус бешенства по нервным стволам достигает центральной нервной системы, а затем направляется на периферию , поражая практически всю нервную систему. Таким же путём вирус попадает в слюнные железы, выделяясь со слюной.
Как протекает бешенство?
У собак, например, первые признаки болезни появляются через 3-6 недель после заражения. Животное становится вялым, раздражительным, отказывается от пищи, воды, не откликается на зов, не слушается хозяина. Собака становится пугливой, беспокойной, не находит себе места, жалобно скулит, способна убежать из дома и молча, без лая, наброситься на встречных и укусить их. К концу болезни у собаки отвисают хвост и нижняя челюсть, обильно выделяется слюна, походка становится шаткой. Есть ещё другая форма бешенства у собак – тихая, при которой все признаки болезни выражены неясно, и люди не принимают мер предосторожности.
А как же протекает бешенство у человека?
Заразившийся бешенством человек некоторое время чувствует себя здоровым, это так называемый скрытый или инкубационный период, т.е. время которое проходит от момента укуса больным животным до наступления первых признаков заболевания. Обычно он колеблется от 25 до 90 дней , но может продолжаться от 15 дней до 1 года и более. Продолжительность скрытого периода зависит от места укуса (лицо или нога), от количества попавшего в рану вируса, от тяжести укуса (с повреждением кожных покровов или нет), от возраста пострадавшего (этот возраст короче у детей), от вида животного (наиболее короткий период при укусе волком) и укорачивает инкубационный период употребление спиртных напитков. Наиболее опасны повреждения головы, лица и кистей рук. Все укусы ниже пояса менее опасны. Продолжительность болезни от 3 до 8 дней. Выделяют продромальный период -длится 1-3 дня. Сопровождается повышением температуры до 37,2 -37,3, угнетенным состоянием, плохим сном, бессонницей, беспокойством больного. Боль в месте укуса ощущается, даже если рана зарубцевалась. Стадия возбуждения— длится 4-7 дней. Выражается в резко повышенной чувствительности к малейшим раздражениям органов чувств: яркий свет, различные звуки вызывают судороги мышц. Больные становятся агрессивными, буйными, появляются галлюцинации, бред, чувство страха. Стадия параличей: глазных мышц, нижних конечностей, тяжёлые паралитические6 расстройства дыхания вызывают смерть.
Что делать в случае негативного контакта с животным?
В случае укуса, ослюнения или оцарапывания , нанесённого любым животным, следует немедленно обратиться в любое лечебно – профилактическое учреждение для получения квалифицированной помощи. Если медицинское учреждение находится далеко, необходимо немедленно обильно промыть раны, царапины, ссадины, места ослюнения струёй воды с мылом, обработать края раны йодной настойкой и наложить стерильную повязку, причём местная обработка раны ни в коем случае не исключает необходимости специфической антирабической помощи. Своевременное и регулярное введение вакцины (6 инъекций в течение 90 дней) во время скрытого периода болезни обеспечивает невосприимчивость (иммунитет) организма к бешенству и предупреждает развитие заболевания.
Никогда не следует убивать или выбрасывать животное нанесшее травму. Дело в том, что у животного убитого в начале заболевания, очень сложно установить диагноз бешенства. Вместе с тем, нельзя и исключить болезнь.
За животным нанесшим травму, необходимо установить 10-ти дневное ветеринарное наблюдение и, если, по истечении этого срока животное оказалась здоровым, то курс антирабических прививок может быть прекращён.
Как защитить себя и своих питомцев от заболевания? Все владельцы животных обязаны:
- Регистрировать принадлежащих им собак, кошек и др. хищных животных (в ЖЭС по месту жительства);
- Ежегодно прививать животных против бешенства (зарегистрированных в Центральном районе животных можно привить ежедневно, кроме выходных, с 9.00 до 18.30 по адресу ул. Оршанская, 33, тел. 288-02-78);
- Сдавать ненужных животных в учреждения, занимающиеся отловом бродячих животных (КУП «Фауна города», ул. Гурского, 42, тел. 251-96-59);
- В случае продажи, гибели, пропажи или сдачи ненужных животных в трёхдневный срок сообщать об этом в организацию, где была произведена их регистрация;
- Сообщать в ветеринарное учреждение о каждом случае заболевания или падежа животного;
- Перевозить собак, кошек и других хищных животных можно всеми видами общественного транспорта с соблюдением правил, действующих на данном виде транспорта, при обязательном наличии жетона и регистрационного свидетельства с отметкой ветеринарного врача о проведении вакцинации против бешенства. Перевозку производить в условиях обеспечения безопасности граждан;
- Производить выгул собак только в отведённых для этих целей местах;
- Владельцы собак, имеющие земельный участок, могут содержать собак в свободном выгуле только на хорошо огороженной территории или на привязи. О наличии собаки должна быть сделана предупреждающая надпись при входе в участок;
- Владельцы животных обязаны поддерживать надлежащее санитарное состояние в местах их содержания и выгула. Лица, осуществляющие выгул животных, обязаны очистить указанные территории от их экскрементов;
- Покусавших людей или животных собак , кошек и других животных (кроме явно больных бешенством) владельцы обязаны немедленно доставлять в ветеринарное лечебное учреждение для осмотра и карантирования под наблюдением специалистов в течение 10 дней;
- Собаки, находящиеся на улицах и в иных общественных местах без сопровождающего лица, и безнадзорные кошки подлежат отлову;
- Продажа, покупка, ввоз и вывоз собак и кошек за пределы области или РБ разрешается при наличии ветеринарного свидетельства с отметкой о вакцинации животного против бешенства;
Сотрудники органов лесного хозяйства, охраны окружающей среды, охотничьего хозяйства, заповедников и заказников обязаны:
Направлять в ветеринарные лаборатории трупы диких животных, обнаруженные в охотничьих угодьях, на территории заповедников, заказников, в зелёных зонах крупных населённых пунктов;
Вакцинировать охотничьих собак. Не вакцинированные животные к охоте не допускаются;
В связи с крайне неблагополучной ситуацией по бешенству в Беларуси, не имеющей тенденции к стабилизации, организовано проведение профилактической иммунизации лиц с высоким риском инфицирования (ветеринарные работники, охотники, лесники, лица выполняющие работу по отлову и содержанию безнадзорных животных и др.). В Центральном районе профилактическая иммунизация против бешенства проводится в 1, 4 поликлиниках
Желаем крепкого здоровья Вам и Вашим питомцам.
источник
ПАМЯТКА о мерах профилактики бешенства
БЕШЕНСТВО – острое вирусное инфекционное заболевание, общее для человека и животных, характеризующаяся тяжелыми поражениями нервной системы.
При наличии клинических проявлений у человека болезнь заканчивается летальным исходом.
Источником инфекции для человека являются животные. Из домашних животных источником заражения людей чаще всего становятся собаки и кошки, из диких – лисицы, волки, енотовидные собаки и различные грызуны.
Заражение человека происходит через укусы, оцарапывание, ослюнение больным животным, а также при контакте с предметами, загрязненными инфицированной слюной больного животного.
Если ваше животное укусило человека, не убегайте, а сообщите пострадавшему свой адрес и доставьте собаку или кошку для осмотра и наблюдения ветеринарным врачом ветеринарной станции. Владелец животного несет полную административную, а при нанесении тяжелых увечий и смерти пострадавшего – уголовную ответственность за нарушение «Правил содержания животных».
Домашние животные должны быть привиты против бешенства и иметь сертификат, подтверждающий иммунизацию.
Бешенство человека можно предупредить только профилактическими прививками, эффективность которых зависит от срока обращения за медицинской помощью.
В целях профилактики бешенства все пострадавшие от укусов, оцарапывания и ослюнения животным и для проведения курса антирабических прививок должны немедленно обратиться за медицинской помощью в травматологический пункт по месту жительства.
Внимание! Прививки против бешенства людям проводятся бесплатно, независимо от наличия полиса обязательного медицинского страхования.
В медицинской практике применяется вакцина, которая практически не дает осложнений и вырабатывает высокий уровень иммунитета. Курс прививок может составлять от 3-х до 6-ти инъекций в зависимости от характера повреждения и состояния здоровья животного.
Помните, что только своевременно проведенные антирабические прививки могут предупредить заболевание бешенством!
Как себя вести, если вас укусила собака.
Профилактика бешенства
Экономический кризис затронул не только российских граждан, но и их лучших друзей – собак. Популяция бездомных собак в последнее время на улицах городов резко увеличилось. Отсюда и ясно поведение многих бродячих собак, ведь всем известно: «собака бывает кусачей только от жизни собачей». Кроме того, в последнее время стало модным заводить агрессивные породы собак – бойцовские и сторожевые. Такие собаки, целыми днями находясь в узких квартирах, подвергаются всевозможным стрессам и поэтому в любой момент могут неадекватно отреагировать на окружающих. Особую опасность представляют стаи бездомных уличных собак весной и осенью. В это время года у собак бурлят гормоны и животные стремятся продемонстрировать свою силу и нападают на всё, что движется. Если встретите стаю бездомных собак ни в коем случае не бегите, не теряя из поля зрения собак, спокойно покиньте место. Когда человек бежит у собак срабатывает рефлекс охотника и тогда укуса не избежать. Также старайтесь не злить суку с щенками и остерегайтесь ее нападения. У нее материнский инстинкт заставляет защитить потомство, поэтому встретив ее, без резких движений уйдите, но только не бегите. Обходите территории охраняемые собаками, если вы зашли на эту территорию, то не бегите, а зовите хозяина собаки. Ни в коем случае собаку нельзя пугать, кричать на нее и размахивать руками или ударить ее. Никогда не смотрите собаке прямо в глаза, это собаки принимают как вызов к нападению. Если собака все-таки напала на вас, то не старайтесь выхватить руку, а наоборот протолкните ее глубже в пасть и тогда собака ослабит хватку. Обычно собаки кусают кисть руки, голени и стопы. У собак на верхней и нижней челюстях имеются два клыка, которые при укусах и наносят наиболее серьезные и тяжелые ранения. Поэтому при укусе собаки могут повреждаться сухожилия, нервы и сосуды, а иногда и кости. Укусы собаки очень болезненны и могут травмировать человека как физически, так и психологически. Но главная опасность в такой ситуации – это бешенство.
Даже незначительный укус собаки повод для немедленного обращения в медицинское учреждение, ведь если хищник заражен вирусом бешенства, то оно передается от больного животного к человеку.
Инкубационный период болезни у человека занимает от 10 дней до 7 месяцев.
Основной признак бешенства у собак – обильное слюноотделение. Восприимчивость людей к бешенству разная и определяется общим состоянием человека, его иммунитетом и местом укуса. От нескольких часов до нескольких дней вирус находится на месте укуса, а затем стремительно начинает распространяться по нервным клеткам и достигает центральной нервной системы. Поэтому особы опасны укусы мест близко расположенных к мозгу, это – лицо, шея и грудь.
После укуса собаки необходимо немедленно промыть рану теплой водой с хозяйственным мылом, чтобы инактивировать вирус бешенства. Если есть аптечка рядом, то рану можно обработать перекисью водорода. Не рекомендуется останавливать кровотечение, а наоборот, постараться выдавить больше крови, чтобы вместе с кровью вымыть попавшую в рану собачью слюну, которая может содержать инфекцию. Затем кожу вокруг раны обработайте йодом и сделайте повязку стерильным бинтом. Немедленно обратитесь в медпункт для оказания необходимой помощи. Если укус очень сильный и вы не можете самостоятельно доехать до больницы, вызывайте скорую помощь.
В травмпункте сообщите врачу следующую информацию – описание животного, его поведение, внешний вид, наличие ошейника, место и обстоятельство укуса. Если вы не знаете хорошо собаку и не владеете информацией о ее здоровье, то врач назначает курс прививок против бешенства.
На время вакцинации и в течение шести месяцев после нее необходимо воздержаться от употребления спиртных напитков. Также во время прививок нельзя переутомляться, перегреваться и переохлаждаться. Если вам известен хозяин собаки, то можете отказаться от прививок и требовать от хозяина сертификат о том, что собака привита от бешенства.
Пострадавшие от укусов, оцарапания, ослюнения животными в п.Искателей должны немедленно обратиться в хирургический кабинет в ГБУЗ НАО «ЦРП ЗР НАО» по адресу: ул. Губкина, 13; в г.Нарьян-Маре – в приемный покой ГБУЗ НАО «НОБ» — ул.Пырерка 13а.
ПОМНИТЕ, ЧТО ЗАБОЛЕВАНИЕ БЕШЕНСТВОМ НЕЛЬЗЯ ВЫЛЕЧИТЬ, НО МОЖНО ПРЕДУПРЕДИТЬ!
БЕШЕНСТВО – острое вирусное инфекционное заболевание, общее для человека и животных, характеризующаяся тяжелыми поражениями нервной системы. При наличии клинических проявлений у человека болезнь заканчивается летальным исходом. Источником инфекции для человека являются животные. Из домашних животных источником заражения людей чаще всего становятся собаки и кошки, из диких – лисицы, волки, енотовидные собаки и различные грызуны. Заражение человека происходит через укусы, оцарапывание, ослюнение больным животным, а также при контакте с предметами, загрязненными инфицированной слюной больного животного.
Причинами, по которым бешенством заражаются домашние животные, специалисты единодушно называют нерадивость их владельцев, вовремя не вакцинирующих своих питомцев, да еще и выпускающих их гулять без сопровождения хозяина. Ветеринары напоминают, что щенков необходимо вакцинировать с двухмесячного возраста, это одна из гарантий, что собака будет защищена от опасного заболевания.
Проблема распространения бешенства в Нарьян-Маре самым удручающим образом накладывается на другую известную городскую напасть – обилие бродячих собак, как стайных, так и «условно хозяйских», – тех псин, которые гордо носятся по улицам в одиночестве, но с ошейником, надетым доброхотами, не задумывающимися об опасности для всех остальных. В условиях карантина по бешенству есть надежда, что окружные и городские власти примут эффективное и законное решение по этой проблеме, не доводя до случая, подобного нашумевшей гибели ребенка в Архангельске.
БЕШЕНСТВО – это вирусное зоонозное заболевание, поражающее домашних и диких животных. Носителями вируса бешенства являются в основном дикие животные, от которых болезнь передается домашним животным и людям. В Северной Америке большинство зарегистрированных случаев смертей произошли от укусов серебристоволосой летучей мыши. Самыми распространенными способами заражения людей бешенством являются укусы инфицированных собак, кошек, диких плотоядных животных – лисицы, еноты, скунсы, шакалы, волки, а так же насекомоядных летучих мышей и летучих мышей-вампиров. Зараженные травоядные животные – коровы, лошади, олени могут передавать вирус другим животным и людям, но крайне редко. Со слюной инфицированных животных при укусах, царапинах через поврежденную кожу или слизистую оболочку, при тесном контакте происходит заражение человека.
Первые симптомы : носят общий характер и затрагивает дыхательные пути, желудочно-кишечный тракт и центральную нервную систему. В острой стадии заболевания проявляются признаки гиперактивности – буйное бешенство или паралича – тихое бешенство. В обоих случаях развивается паралич, с последующей комой и смерти в результате дыхательной недостаточности. Без интенсивного лечения смерть наступает в течении 7 дней болезни. Во всем мире ежегодно происходит гибель 55000 людей от бешенства, причем подавляющее число случаев приходится на сельские районы Африки и Азии. На постэкспозиционную профилактику ежегодно расходуется 560 миллионов долларов США.
Болезнь можно предотвратить если знать меры защиты и правила поведения при получении укусов животными.
Чтобы предохранить себя и своих близких необходимо помнить о следующем:
- При укусах животными, а также ослюнении, оцарапывании с повреждением или загрязнением кожных и слизистых покровов следует немедленно обратиться за медицинской помощью по месту жительства или в медицинское учреждение по месту временного пребывания в не зависимости от наличия медицинского полиса или документа удостоверяющего личность – немедленно .
- Эффективным средством защиты от бешенства является промывание раны или места контакта мылом и водой, моющим средством или просто с последующей обработкой этанолом, тинктурой или водным раствором йода.
- При назначении вакцинации необходимо строго выполнять рекомендации врача, являться в указанные сроки, так как несоблюдение сроков приводит к прерыванию вакцинации из-за его неэффективности по защите от болезни
- При проявлении признаков заболевания поставить в известность медицинского работника о случае укуса животным (ослюнении,оцарапывании) или тесного контакта с ним.
- Необходимо помнить о смертельном исходе заболевания в течении первых 7 дней.
- Ответственность за обращение за медицинской помощью, вакцинацию детей своевременно и в сроки возлагается на взрослых – родителей, попечителей или других взрослых которые оказались в данной ситуации рядом с детьми.
- Проводить профилактический осмотр домашних животных у ветеринарного врача, в случае заболевания животного исключить контакт с ним – глажение и т.д.
- С подозрением животного на заболевание бешенством – изолировать от других животных. Поставить в известность ветеринарную службу.
источник
Далеко не всегда собаки являются лучшими друзьями человека, как принято считать в обществе. Все чаще в медицинской практике фиксируются случаи, когда люди страдают от таких «друзей». Причем совершенно неважно, будет ли агрессивно настроенный пес домашним питомцем маленьких пород, либо огромное животное, живущее на улице. Обе категории могут нести серьезную опасность для окружающих, особенно если речь идет о маленьких детях или незнакомцах.
Наиболее оптимальным вариантом для сохранения собственного здоровья считается игнорирование бродячих псов и прививки домашних любимцев. Но далеко не все уличные животные настроены миролюбиво. Все чаще они нападают даже на тех, кто проявил милость и захотел отдать им остатки собственного обеда. Из-за этого в обществе не утихают споры между желающими избавить улицы от опасных животных и их защитников.
Но при любом раскладе каждый должен знать, что делать, если укусила собака. Особенно это касается случаев, когда у дворняги подозревают бешенство.
Ежегодно специалисты на просторах стран СНГ фиксируют более десятка летальных исходов из-за собачьих укусов. Причина тому – бешенство, вакцины от которой часто не бывает во многих фельдшерских пунктах, что добавляет опасности происходящему.
Ошибочно полагать, будто угрозу несут только огромные беспризорные псы. Мелкие «двортерьеры» часто наносят больше вреда прохожим, нежели их крупные собратья, которых жители стараются сразу обходить стороной.
Бытует мнение, что маленькие псы более агрессивны. Они часто лают без адекватной на то причины и бросаются под колеса мимо проезжающих велосипедистов, автомобилистов. Пешеходы же вынуждены отмахиваться от них зонтами и сумками, но юркие собачонки могут запросто впиться в ногу, особенно если их нападает сразу несколько особей. Не поможет здесь даже мера предосторожности с обходом подозрительной своры стороной, так как некоторые из них из-за обозленности нападают на всех без разбора. Так что делать, если укусила собака?
Изначально нужно сразу же добраться до ближайшего травмпункта или полноценной больницы. Именно там дежурный персонал после оказания первой помощи подскажет, куда обратиться за дальнейшими инструкциями.
В медицинском учреждении также классифицируют полученную рану, исходя из двух вариантов развития событий:
Первая версия подразумевает повреждение только кожного покрова, что свидетельствует о целостности мягких тканей. А вот второе прочтение считается более серьезным, так как предусматривает не только нарушение целостности эпидермиса. Дополнительно повреждается мышечная и соединительная ткань, что приводит к необходимости произвести экстренное наложение швов после обработки раны согласно всем правилам.
Даже если пострадавший сам сумел оказать себе помощь, он не должен избегать посещения врача. Если его покусали собаки и кажется, будто это несерьезное повреждение, это не говорит об отсутствии инфицирования. Даже если это не бешенство, на зубах животных живут сотни различных бактерий, которые способны спровоцировать воспалительный процесс в организме потерпевшего.
Часто больные опасаются обращаться за квалифицированной помощью, считая, что им обязательно назначат уколы. Но подобные меры – далеко не обязательное условие. Только специалист на месте может решить, достаточно ли просто произвести обработку раны с наложением швов, либо потребуется проводить терапию против бешенства.
Многие не знают, чем опасен укус. Он относится к типу травматических повреждений, степень опасности которых варьируется от нескольких аспектов:
- кровотечения,
- повреждение ткани,
- инфицирование,
- шок,
- бешенство.
Чем сильнее повреждение, тем серьезнее будут последствия в виде кровотечений. Объясняется это увеличением риска вероятности зацепить не только рядовые кровеносные сосуды, но и жизненно важные вены, артерии. Отдельного внимания заслуживают внутренние кровотечения, которые можно сразу не распознать.
При наиболее благоприятном исходе происходит только повреждение кожи. Подобные ранения считаются наиболее легкими. Но даже на этой стадии у многих пациентов возникает вопрос, сколько заживает укус собаки. Обычно это зависит от индивидуальных особенностей организма, но редко когда затягивается.
Совсем другое дело, если при повреждении были затронуты мышечные волокна, либо связки. Совсем плохо, если по какой-то причине были задеты кости.
Кроме открытых или закрытых видов ранений опасными считаются случаи инфицирования, которые фиксируются, даже если участок поражения оказался не особо значительным. Причина тому – обилие болезнетворных микроорганизмов, которые в любой момент готовы напасть на ослабевающий иммунитет.
Вредные микробы сначала провоцируют местное воспаление, которое нередко может завершиться общим сепсисом, если не помочь пострадавшему вовремя. Потенциальную угрозу представляет возбудитель столбняка. Подцепить его во время укуса – проще простого.
Если в открытую рану случайно попадет даже микроскопическая частица загрязненной земли, то это завершится инфицированием. Чаще всего подобное происходит, если пострадавший, отмахиваясь от агрессивных животных, падает. Из-за этого медики обычно настаивают на необходимости ввести специальную сыворотку, которая сработает в качестве лекарства против возможно развивающегося столбняка.
Кроме физических проявлений, возможны также психологические травмы. Особенно это касается маленьких детей, а также впечатлительных личностей. Это вполне объяснимое с научной точки зрения явление, поэтому не стоит его стыдиться.
И если у малышей сильный испуг может выразиться в заикании, либо наоборот – молчании, то у взрослых неожиданная ситуация может завершиться даже сердечным приступом. Не говоря уже о стрессе и даже кошмарах по ночам.
Поэтому совершенно незазорно при возникновении затянувшихся проблем после неприятного инцидента обратиться за консультацией к психологу. Моральная помощь так же важна, как и врачебная первая помощь при укусе собаки.
Самым ужасным исходом является фиксирование случая возникновения бешенства. Чем раньше подозрения подтвердятся, тем лучше для пострадавшего. Но перед тем как контактировать с собаками, нужно уяснить, что 60% всех случаев заболевания человека бешенством – укусы зараженных собак.
Чтобы помочь вовремя оказать помощь, необходимо знать симптомы бешенства у человека после укуса собаки. Опасности добавляет тот факт, что в большинстве случаев внешне распознать инфицированного пса проблематично из-за латентного периода развития заболевания.
Внешне виновник травмы может выглядеть вполне здорово, но он будет уже заражен. Характерные проявления могут дать о себе знать только через несколько дней после того, как инкубационный период подойдет к концу.
Часто обыватели не знают, что заразиться бешенством от собаки можно даже без укуса. Если инфицированная слюна попадет на царапину или даже маленькую открытую ранку, слизистые оболочки, то это может запустить механизм развития заболевания. Попав в организм, вирус может некоторое время не давать о себе знать, постепенно распространяясь, существенно повреждая функционирование нервной системы.
Чтобы участникам происшествия было проще распознать тревожные симптомы у собаки, специалисты создали сводку подсказок. Они указывают на следующие признаки:
- агрессивное поведение;
- неадекватное поведение вплоть до попыток пса есть землю и пни;
- обильное слюнотечение;
- преувеличенно резкая реакция на различные раздражители;
- в завершающей стадии – паралич.
Что касается человека, то у него симптоматика проявляется где-то спустя 10 дней после поражения организма. Определить вероятность заражения достаточно проблематично, так как необходимо учитывать:
- участок поражения;
- количество возбудителя заболевания, попавшего в кровь;
- текущего состояния здоровья потерпевшего.
Эксперты отмечают, что гораздо выше шансы заразиться у тех, кого животное укусило за:
Но даже если произошло поверхностное инфицирование – это не повод проигнорировать поход к врачу. В противном случае у пострадавшего может начаться длительный инкубационный период, который может растянуться даже на целый год. При подобном раскладе у потенциального больного будут прослеживаться многочисленные проявления вроде:
- агрессивное поведение,
- ощущения сухости в ротовой полости,
- галлюцинации,
- повышенная чувствительность,
- судороги,
- водобоязнь,
- нарушения сознания,
- мышечные спазмы в области горла,
- парезы.
Если на этом этапе не знать, что делать, то это может завершиться летальным исходом, который произойдет через неделю после проявления первых признаков. В большинстве случаев смерть вызвана параличом дыхания.
Сразу же после того, как потерпевший доберется до безопасного места подальше от опасной своры, нужно сразу же вызвать врача. За то время, пока медики будут ехать, нужно предоставить простейшие меры доврачебной помощи. Они предусматривают:
- Правильную остановку кровотечения. Эксперты настаивают на том, что обработка укуса собаки должна происходить только после того, как из раны вытекло немного крови. Это позволит снизить риски попадания вируса в организм.
- Промыв раны. Здесь действует правило: чем тщательнее будет промыта рана, тем выше вероятность избавиться от вредоносных микроорганизмов. Промывать ее необходимо с теплой водой. По завершении процедуры потребуется обработать пораженный участок антисептическими средствами. Наиболее эффективными вариантами в этом случае выступают перекись водорода или обычное настоящее хозяйственное мыло.
- Правильное обеззараживание. Нельзя заливать открытую рану зеленкой, как любят это делать некоторые народные умельцы. Гораздо эффективнее обработать поврежденную кожу вокруг раны с ее помощи, любо заменить зеленку йодом, спиртом.
- Накладывание повязки. Оптимальным вариантом является марлевая повязка.
Крайне важно не принимать антибиотики при укусе собаки самостоятельно. Некоторые лайфхаки предусматривают необходимость принять обезболивающие или успокоительные, но они могут значительно снизить качество клинической картины. Поэтому столь важно сначала проконсультироваться с дежурным врачом, когда будет подан запрос в службу «скорой».
Если есть подозрение на повреждение кости, больному нужно придать положение, которое позволит ему находиться в спокойном состоянии, будучи максимально обездвиженным.
После того как пострадавшего госпитализируют, в больнице его рану обработают с помощью щелочного раствора и специальных антисептиков. Уже на месте доктор решит, требуется ли накладывать швы. К такому методу прибегают, если у пациента:
- наблюдается обширная зона поражения;
- рана пришлась на лицо;
- требуется зашить кровоточащие сосуды.
Что касается гарантии отсутствия бешенства, то ее может дать только ветеринар при изучении анализов пса, который нанес повреждения.
Еще десяток лет назад терапия против бешенства включала знаменитые и сегодня «сорок уколов в живот». Но теперь медицина далеко продвинулась, предусматривая более щадящий вариант лечения. Он предусматривает инъекционную помощь по календарному графику, детально о котором поведает лечащий доктор.
Медицинская практика предусматривает возможность отказаться от такой прививки. Для этого нужно подписать письменный отказ. Но эксперты не рекомендуют этого делать, так как риск заболевания все равно остается высоким. Это как раз тот случай, когда лучше проявить все меры предосторожности, чем потом пытаться побороть серьезные последствия для собственного здоровья.
источник
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
I квалификационная категория
Кириченко Алексей Викторович
II квалификационная категория
Сапрыкин Владимир Викторович
Высшая квалификационная категория
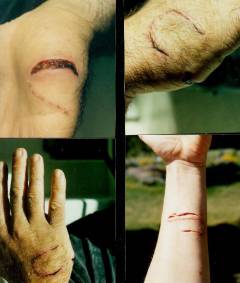
Поведение животных зачастую непредсказуемо, и результатом неосторожного общения с ними могут стать укусы. Чаще всего пострадавшие обращаются к врачу с укусами собак. В большинстве случаев виновниками происшествия становятся чужие собаки, но и домашние питомцы нередко вцепляются зубами в своего хозяина.
По данным статистики, укусы собак составляют более 90% от всех укусов животных. Согласно неофициальным данным, только в Москве от укусов собак ежегодно страдает около 35 тысяч человек. Очень важно помнить о профилактике инфекций и сделать в случае укуса прививки от столбняка и бешенства.
В результате нападения собаки (а также других животных) могут появиться как поверхностные, так и рваные укусы.
При поверхностном укусе пес только прокалывает кожу зубами, и появляется колотая рана.
При рваном укусе собаки наблюдаются не только более серьезные повреждения, но и большая потеря крови.
Чаще всего собака старается укусить следующие части тела: предплечья, ладони, бедра и лодыжки. При укусах собак, кроме ран и царапин, могут появиться повреждения сухожилий, кровеносных сосудов и нервов.
У детей при нападении «четвероногих друзей» могут быть поранены плечи и лицо. Но особенно опасно, когда укус собаки попадает в зону головы или шеи. Это может привести к внутренним кровотечениям, открытым и вдавленным переломам костей черепа, а в некоторых случаях и к летальному исходу.
Основные симптомы укуса — это кровотечение и боль. Если не предпринять лечебные меры, то рана может инфицироваться.
Обратите внимание на следующие признаки развития инфекции:
- повышенная температура тела;
- увеличение лимфатических узлов;
- приступы лихорадки;
- опухание раны, появление боли и жжения в ней.
Последствиями укуса собаки, а также кошки и других животных могут быть бешенство и столбняк. Поэтому важно немедленно обратиться за помощью к врачу-травматологу в ближайший травмпункт.
Бешенство (или рабиес, от латинского слова rabies, гидрофобия, водобоязнь) — острое инфекционное заболевание в результате укуса собаки или другого зараженного животного, которое характеризуется тяжелым поражением нервной системы и заканчивается, как правило, смертельным исходом.
Об опасности бешенства было известно еще в глубокой древности, однако не существовало методов лечения, и каждый пострадавший был обречен на смерть.
Только великому французскому ученому Луи Пастеру в 1885 году удалось создать вакцину от бешенства (антирабическая вакцина). 6 июля 1885 года он спас жизнь 15 летнему подростку, укушенному бешеной собакой.
Возбудитель бешенства — вирус Neuroiyctes rabid, содержащий одну нить РНК. Вирус устойчив к замораживанию, антибиотикам и фенолу, высушиванию, прямым солнечным лучам. Разрушается под воздействием нагревания, кислот и щелочей.
При укусе собаки (или другого животного) заражение происходит в результате попадания в рану слюны бешеного животного. Появившись под кожей, вирус бешенства быстро достигает центральной и периферической нервных систем. Скорость распространения заболевания зависит от расположения раны (чем выше место укуса, тем быстрее заражение), глубины и размера ранения, реактогенности организма человека (т.е. восприимчивости нервной системы к данному возбудителю).
Инкубационный период продолжается от 1 до 3-х месяцев (иногда от 12 дней и до года). На скорость распространения оказывает влияние расположение укуса.
Выделяют 3 стадии заболевания: начальная (депрессия), этап возбуждения, этап паралича.
- неприятные ощущения в месте укуса с иррадиацией к центру, зуд, гиперестезия кожи, хотя рана уже может зарубцеваться;
- иногда в месте раны вновь появляется воспаление, рубец становится красным и опухает;
- если укус пришелся на лицо, то наблюдаются обонятельные и зрительные галлюцинации;
- общая слабость, головные боли;
- нервозность и раздражительность;
- нарушение работы желудочно-кишечного тракта (снижение аппетита, тошнота, рвота);
- постоянное повышение температуры до 37-37,5 градусов;
- нарушение деятельности нервной системы (тоска, страх, тревога, апатия, кошмарные сны);
- выраженная чувствительность зрения и слуха (обычный звук или свет начинают мешать).
- появление тревоги, учащение пульса;
- затруднение дыхания и глотания;
- появление и усиление водобоязни (страх вызывают плеск, журчание, переливание воды, ее вид и т.д.);
- боязнь света, громких звуков, открытого воздуха (сопровождается спазмом и подергиванием мышц, нарушением дыхания);
- судороги;
- приступы агрессии (человек царапается, кусается, плюется, дерется, бьется об стены);
- нарушение рассудка (появление бредовых идей, зрительных и слуховых галлюцинаций).
После того как проходит приступ, человек успокаивается и чувствует себя неплохо.
Симптомы бешенства этапа параличей связаны с выпадением деятельности подкорковых образований и коры головного мозга, проявляются в ослаблении чувствительной и двигательной функций.
Приступы прекращаются. Температура тела повышается до 40-42 градусов, появляются гипотония и тахикардия. Смерть может наступить уже через сутки из-за паралича или остановки сердца.
При укусах собаки проводится терапия, направленная на предотвращение бешенства.
Если на вас напало животное, то необходимо самостоятельно сразу же начать местное лечение. Лечение бешенства от укуса собаки заключается в промывании раны 20-процентным мыльным раствором, перекисью водорода или хлоргексидином. Это приведет к частичной нейтрализации вируса бешенства и снизит риск развития бактериальной инфекции.
Не старайтесь сразу же остановить кровь из раны, вместе с ней вымывается слюна животного.
Кожа вокруг раны обрабатывается антисептическим раствором, накладывается стерильная повязка.
Затем необходимо пострадавшего отправить в травмпункт для проведения экстренных мер по профилактике бешенства и столбняка.
Для предотвращения нагноения раны врачи-травматологи в течение 5-10 дней могут назначить антибиотики.
При повреждении нервов, сосудов и сухожилий может быть проведено хирургическое лечение с целью восстановления их целостности. При обширных ранах мягких тканей могут понадобиться пластические операции с пересадкой кожи.
Кроме того, проводятся пассивная иммунизация с помощью человеческого антирабического иммуноглобулина, а также введение антирабической вакцины для восстановления активного иммунитета.
Человеческий антирабический иммуноглобулин может вводиться однократно (частично путем обкалывания места укуса, частично внутримышечно).
Антирабическая вакцина (т.е. прививка от бешенства) вводится глубоко под кожу на 1, 3, 7, 14, 30, 90 день.
Травмпункт в клинике «МедикСити» работает круглосуточно. Наши врачи-травматологи применяют все необходимые методы диагностики и лечения повреждений и травм — МРТ, рентген, УЗИ и др.
Будьте здоровы с клиникой «МедикСити»!
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.
источник
Укусила собака, что делать? Осложнения травмы, бешенство, симптомы, лечение, последствия, первая помощь. Прививки после укуса собаки детям.
От укусов собак ежегодно в России страдают более 150 тыс. человек, регистрируются десятки смертей от бешенства.
Увеличение случаев укусов собак регистрируется в период июнь-сентябрь.
Пострадавших от укусов бездомных собак в десятки раз меньше чем пострадавших от укусов собак имеющих хозяев.
Наибольшую опасность представляют собаки бойцовских пород (питбули, ротвейлеры, метисы немецкой овчарки, немецкие овчарки, доберманы и др.)
От укусов собак чаще страдают мужчины, дети в возрасте от 1-4 лет и дети 10-13 лет.
Преобладают укусы в область ног (у взрослых), у детей в область головы, лица, шеи.
Более 15% всех укусов собак осложняются присоединением инфекции и развитием воспалительного процесса.
Для человека наиболее частым источником смертельного заболевания как бешенство становятся больные собаки.
Наиболее часто инфицирование раны вызывают следующие микроорганизмы: пастереллы (40-50%), стрептококки (35- 45 %), стафилококки (30-40%), и микробы, размножающиеся в бескислородной среде Fusobacterium, Bacteriodes и др. (20-30%). В большинстве случае микробная флора в инфицированной ране смешанная. Все перечисленные микроорганизмы встречаются в ротовой полости собаки и при укусе попадают в область раны.
Развитие раневой инфекции обычно происходит через 8-24 часа после укуса.
Симптомы развития инфекции в ране:
Местные:
- Признаки воспаления — покраснение, отечность, боль
- Гнойное отделяемое, иногда с неприятным запахом
- Увеличение рядом расположенных лимфатических узлов
Общие симптомы:
- Повышение температуры тела
- Возможна головная боль
- Легкое недомогание, слабость
Возможно заражение такими грозными заболеваниями как столбняк и бешенство.
Бешенство – тяжелейшее инфекционное заболевание, вызываемое вирусом. Передается через укусы и слюну больных животных. Заболевание сопровождается поражением нейронов спинного и головного мозга. При отсутствии своевременного лечения приводит к смерти в 100% случаев.
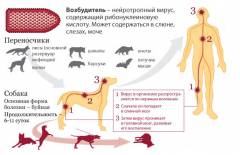
1. Основные источники вируса бешенства это дикие животные:
- В России в 90% это лисица
- Волк
- Енотовидная собака
- Корсак
- Песец (в тундровой зоне)
- В последние году бешенство регистрировалось у бобров, хорьков, барсуков, серых крыс, куниц, диких кошек, лосей, домовых мышей, серых крыс.
- Распространителями заболевания могут быть: белки, ондатры, нутрии, хомяки, медведи, летучие мыши.
2. Домашние животные, такие как собаки, кошки, мелкий и крупный рогатый скот и др., которые обычно заражаются бешенством от диких животных.
От человека к человеку заболевание не передается!
- При укусе больным животным
- При попадании слюны больного животного на слизистые оболочки или на поврежденную кожу
Слюна больного животного становится заразной уже за 8-10 дней до начала проявления заболевания!
- Период разгара заболевания или период возбуждения (длительность 2-3 дня)
Симптомы:
- В этот период возникают приступы возбуждения, которые сопровождаются как психическим, так и физическим возбуждением. В момент приступа у человека возникают судороги мышц, глотки, гортани, диафрагмы, лицевых мышц, расширяются зрачки, присутствует характерное выражение ужаса на лице. Во время приступа изменяется сознание, возникают галлюцинации, бредовые идеи. Дыхание больного учащается, становится неровным с глубокими шумными свистами, возможна остановка дыхания на высоте приступа. Приступы длятся от нескольких секунд до минут, со временем их частота нарастает.
- Приступ может спровоцировать попытка выпить воду (боязнь воды — гидрофобия), или дуновение воздуха (аэрофобия), громкий звук (акустикофобия), яркий свет (фотофобия).
- У больного сильное слюноотделение, постоянно сплевывает слюну, появляется пена изо рта. Возникновение пены изо рта связано с нарушение акта глотания в сочетании с избыточным слюнотечением.
- Пациент сильно возбужден, кричит, мечется, агрессивен, может накинуться с кулаками, укусить. Чрезмерная эмоциональная активность может сохраняться от 2-3 часов до 2-3 дней.
- Период успокоения или мнимого улучшения (длительность 1-3 дня)
- Прекращение судорог и возбуждения
- Проясняется сознание
- Наступает смерть от блока дыхательного или сосудодвигательного центра.
При постановке диагноза бешенства в основном опираются на симптомы заболевания и историю его возникновения . Однако возможно выделение вируса из слюны или спинномозговой жидкости. Кроме того существует анализ с отпечатка роговицы или кусочка кожи затылка позволяющий выявить возбудителя заболевания. Наиболее точно диагноз устанавливается уже посмертно, когда при анализе головного мозга больного определяют специфические включения в нейронах (тельца Бабеша-Негри).
Обычно профилактика проводится лицам, у которых существует высокий риск заражения бешенством (собаколовы, охотники, ветеринары, лесники, работники бойни). На первом этапе вакцинации делают 3 укола по 1 мл вакцины (в первый день, на 7-ой и на 30-ый). Следующая вакцинация через год (1 укол). Затем каждые 3 года по 1 уколу.
- Беременность
- Аллергические реакции на предыдущее введение данного препарата (сыпь, отек Квинке и др.)
- Аллергия на антибиотики
- Острые заболевания (инфекционной и неинфекционной природы), хронические заболевания в обострении, проводить вакцинацию следует через месяц после выздоровления.
- Это первое что следует сделать, особенно если укус глубокий или расположен в области головы.
- По возможности сами отвезите пострадавшего в ближайший травм пункт.
- Бешенство смертельно опасное заболевание.
- На вид здоровое животное может быть источником заболевания. Больное животное способно предавать вирус, за 10 дней до появления симптомов бешенства.
- Во время начатое лечение спасает жизнь!
| Что делать? | Как? | Зачем? |
| 1. Промыть рану | Промывать рану следует под струей воды с мылом на протяжении не менее 5 минут (можно воспользоваться и другим моющим средcтвом, которое растворяет жиры) | Вирус бешенства погибает в щелочной среде, под действием дезинфицирующих средств и жирорастворителей. |
| 2. Обработать рану и её края |
| Дезинфекция, профилактика присоединения инфекции и нагноения раны. |
Перекись водорода можно влить в полость раны, что окажет сразу три положительных эффекта: механически извлечет различные загрязнения, попавшие в рану, остановит кровотечение и обеззаразит рану.
- Края раны не иссекают и не зашивают первые три дня после укуса. Профилактика присоединения вторичной инфекции.
- Швы накладывают только при обширных ранах, для остановки кровотечения на сосуды, и по косметическим показаниям (укусы в области лица).
- Наложение жгута
- Пальцевое прижатие сосуда
- Максимальное сгибание конечности
- Возвышенное положение конечности
- Давящая повязка
См. статья — Первая помощь при кровотечениях
- Прервать потерю крови
- Выиграть время для возможности оказать специализированную медицинскую помощь
- Спасти жизнь
- По возможности использовать стерильный материал (бинты, салфетки, марлевые повязки и др.).
( процедура безболезненна, проводится бесплатно)
Всегда вводится до применения вакцины. По особым показаниям.
Вакцина против бешенства (КОКАВ)
Вводят внутримышечнов плечо (дельтовидная мышца), детям до 5 лет – в бедро (верхняя часть передне — боковой поверхности). Нельзя вводить в ягодичную область.
Существуют 2 основные схемы введения вакцины, которые зависят от тяжести укуса.
Количество уколов не более 6-ти!
- Схема:
- 0 день – 1-ый укол (1мл)
- 3-ий день (1мл)
- 7-ой день (1мл)
- 14-ый день (1мл)
- 30-ый день (1мл)
- 90-ый день (1мл)
- Схема:
В первый день лечения до введения вакцины вводят иммуноглобулин. А затем 6 уколов по выше указанной схеме.
После введения вакцины, за пациентом требуется наблюдение не менее 30 минут.
Места проведения вакцинации должны иметь все необходимые условия для оказания противошокового лечения.
После курса лечения выдается справка с указанием типа и серии введенных вакцин и с упоминанием о поствакцинальных реакциях.
Нельзя:
- во время курса прививок и 6 месяцев после употреблять алкоголь
- переутомляться
- переохлаждаться
- перегреваться
Возможные побочные реакции (редко): покраснение, зуд, припухлость в месте введения вакцины, увеличение лимфатических узлов (подмышечных, шейных), недомогание, слабость, повышение температуры тела, головная боль.
Иммуноглобулин – представляет собой белок, который нейтрализует вирус бешенства.
источник
Укусы собак у детей.
Присутствие дома животного дает много преимуществ для ребенка в психологическом, аффективном, образовательном и даже иногда в терапевтическом плане. В тоже время, детей часто кусают как домашние, так и дикие животные. Укусы и повреждения кожи могут быть очень болезненными, плохо заживают и приносят детям физические и моральные страдания. Укусы бродячих и диких животных представляют наивысшую опасность в плане заражения различными инфекциями.
Эпидемиология. Укусы отмечаются на протяжении всего года, но с пиком частоты с июня по сентябрь. Речь идет, прежде всего, о домашних случаях, внутри дома (15-20%), или в непосредственной близи (35-40%), обычно в доме семьи или друзей. Другие места (парки, скверы, улица) дают от 15 до 20% укусов.
Места поражения варьируют в зависимости от возраста и самой жертвы. У маленького ребенка чаще всего поражается лицо (70-85%): губы, щеки, нос, веки, нос, затем затылок, шея и верхние конечности. У более старших детей локализации более разнообразны, включая нижние конечности (икры), верхние конечности (кисть, основание большого пальца) и, наконец, лицо. Двойные локализации не редки, что соответствует повторным атакам, а чаще всего нападению двух собак при одновременном укусе.
Тяжесть поражений. Если большинство укусов собак оказываются благоприятными по исходу, то некоторые оказываются весьма тяжелыми, особенно в отношении эстетических последствий на лице. Раны простые линейные или неровные по краям являются наиболее частыми. Возможна утрата субстанции (утрата кожи или мышцы).
Укусы обычно поверхностные, но могут быть и глубокими проникающими или трансфиксированными (щеки), если речь идет о крупных животных, а подкожные отслойки могут оставаться нераспознанными при непроведении тщательного обследования.
Лечение пациентов часто запаздывает: 30% детей доставляется на консультацию по прошествии 24 часов. Сбор наиболее точной информации необходим и включает ответы на вопросы об обстоятельствах инцидента и предшествующие случаи с ребенком.
При обследовании определяются признаки тяжести в зависимости от эстетических последствий (на лице — имеется ли утрата ткани), функциональных (поражение нерва, глазного яблока, разрушение мышцы) или инфекционных (ушибленная кожа, экхимотичная, отслойка).
Неотложные мероприятия
Дезинфекция. Проводится, как можно быстрее промывание раны большим количеством воды, с последующей обработкой ammonium quaternaire или раствором йода или хлоргексидина. Это промывание сокращает время нахождения капелек инфицированной слюны животного в ране и уменьшает риск инфекции.
Успокоить и облегчить боль. Часто еще под воздействием шока ребенок находится в состоянии возбуждения и его следует успокоить. Назначаются анальгетики.
Место антибиотикотерапии.
Слюна животного, в частности собак, содержит полиморфную микробную флору. Частота инфекций после укуса собак, в общем определяется в пределах 5-15% . Более 50% ран связанных с укусом животных требующих срочной госпитализации оказываются контаминированными (наличие микрофлоры при прямом исследовании или на культурах).
Раны кисти инфицируются чаще всего. Отсрочка, превышающая шесть часов от времени укуса до проведения первых местных процедур, отражает время нахождения слюны животного в ране и ассоциируют с более высоким риском инфекции. Частота инфекционных осложнений существенно снижается (44%) при проведении профилактической антибиотикотерапии (полусинтетические пенициллины и др.).
Профилактика бешенства. Она определена законом и должна быть систематической. Следует осведомиться о животном, которое покусало. После укуса могут иметь место три варианта, от которых зависит дальнейшее поведение. Хозяин идентифицирован.
Собака вакцинирована соответствующим образом. Идеальным было бы приложить к истории болезни фотокопию сертификата вакцинации укусившего животного. Вакцинация укушенного не проводится.
Собака не вакцинирована и ее вакцинальный статус не известен. Проводится ветеринарное наблюдение в течение установленного законом времени 15 дней и должны быть получены три ветеринарных сертификата на 1 день, 7 день и 14 день.
Возможны три варианта : собака жива и здорова при первом обследовании: вакцианльного лечения не предпринимается. Если к концу срока наблюдения бешенство не установлено, то укус считается не инфицированным. В противном случае вакцинация проводится в антирабическом центре, это вакцианльное лечение проводится по единому принципу (две инъекции на 0 дне, одна на 7 и одна на 21 день); животное живое, но есть подозрение при первом обследовании; проводится вакцианальное лечение ; оно прерывается если животное оказывается здоровым ; животное внезапно умерло или убито после укуса. Начинается вакцианальное лечение. Животное не обнаружено или его труп уничтожен. Полное вакцианальное лечение
Бешенство – это опасное инфекционное заболевание, смертельное для человека и большинства животных
Этиология. Возбудителем бешенства является вирус. Вирус бешенства в большом количестве содержится в слюне больного животного, в то время как кровь, моча и фекалии больных животных практически незаразны.
Вирус бешенства быстро погибает вне тела животного или человека; губительное действие на вирус оказывают солнечные лучи, практически любые дезинфицирующие средства, а также кипячение в течение 2 минут.
Передается инфекция человеку от больных животных во время укуса. Заражение бешенством возможно от: лисы, еноты, волки, песцы, шакалы, летучие мыши и от домашних животных: чаще всего, кошек и собак.
Развитие заболевания наблюдается, когда вирус проникает в нервную систему и, размножаясь, приводит к тяжелым нарушениям работы головного и спинного мозга.
Заражение бешенством от больного животного возможно при следующих обстоятельствах:
1. При укусе больного животного
2. При попадании слюны больного животного на поврежденные участки кожи (царапины, ссадины, раны)
Если произошел контакт со слюной больного (или подозрительного) животного, следует немедленно обратиться за медицинской помощью, для проведения профилактики бешенства.
Очень редко заражение бешенством происходит при вдыхании пыли или воздуха, содержащего вирус бешенства. Так, например, известны случаи развития бешенства у людей, обрабатывающих шкуры больных лисиц.
Заражение бешенством практически исключено при контакте неповрежденной кожи с кровью, мочой или фекалиями больных животных. Также заражение бешенством невозможно при употреблении в пищу мяса больного животного. В этом случае нет необходимости проводить экстренную профилактику бешенства.
Человек, больной бешенством, не может заразить другого человека.
Основные признаки, наличия бешенства у животного:
1. Неадекватное поведение. Дикие животные при бешенстве могут терять чувство осторожности, подходить к другим животным и людям. Домашние животные, заражаясь бешенством, также меняют свое поведение: становятся чрезмерно лаcковыми, пугливыми или сонливыми. Не реагируют на команды хозяина, не отзываются на кличку.
2. Измененный аппетит. Животное, больное бешенством, может поедать различные несъедобные предметы, землю.
3. Слюнотечение и рвота являются частыми симптомами бешенства у животного. Также больные звери не могут нормально глотать и часто давятся во время еды.
4. Нарушение координации: животное не может удержать равновесие, при ходьбе шатается.
5. Судороги – это подергивания или сокращения мышц, которые могут затрагивать только одну конечность или все тело.
6. Агрессия является поздним симптомом бешенства и, как правило, через 2-3 дня животное погибает от бешенства. Агрессивное животное особенно опасно, так как оно может заразить других животных или людей.
7. Параличи — это отсутствие движений в одной или нескольких частях тела животного. Часто развивается паралич нижней челюсти, что приводит к ее отвисанию (при этом животное приобретает характерный вид: открытая пасть и вытекающие из пасти слюни).
Симптомы и признаки бешенства у человека. Инкубационный период у человека зависит от множества факторов: пути заражения, места укуса, величины и глубины раны, возраста, веса человека и пр. Первые симптомы бешенства могут появиться уже спустя 7-10 дней после заражения, либо спустя несколько месяцев (до года).
Наиболее опасными считаются укусы в области головы, шеи, кистей рук. При укусах в эти участки тела вирус бешенства намного быстрее проникает в нервную систему и раньше приводит к появлению симптомов заболевания (меньше, чем через 50 дней после укуса).
Важно понимать, что симптомы бешенства появляются у тех, кто не позаботился о срочной профилактике бешенства после контакта с больным животным.
Первые симптомы бешенства, как правило, появляются в области раны от укуса, это онемение кожи или сильный зуд. На фоне этих симптомов могут появляться слабость, головокружение, тошнота, диарея, повышение температуры тела до 37,5º С, бессонница.
Через несколько дней температура тела повышается до 40-41С, появляются:
— Приступы болезненных судорог (подергивания мышц), которые появляются спонтанно, либо в ответ на яркий свет, громкий звук, прикосновение.
— Повышенное слюноотделение (слюнотечение)
— Затруднения при глотании пищи и проглатывании слюны
— Изменения в поведении: чрезмерная возбудимость, агрессия
Спустя несколько часов или дней после появления этих симптомов у человека развиваются параличи (отсутствие сокращений в мышцах). Вскоре, в результате паралича наступает остановка дыхания и сердцебиения. Как правило, человек умирает на 7-14 день после появления первых признаков бешенства.
У некоторых людей симптомы бешенства могут быть практически незаметны. Это, так называемое, «немое бешенство», при котором не бывает судорог, слюнотечения, агрессивного поведения. С первых дней заболевания отмечаются сильные головные боли, высокая температура тела, параличи.
Организация помощи. Не существует эффективных методов лечения бешенства, поэтому все люди, у которых появились симптомы бешенства, умирают. Тем не менее, описано несколько случаев выздоровления от бешенства на фоне проводимого противовирусного лечения (Рибавирином и Амантадином). Однако, к сожалению, эта схема лечения работает крайне редко.
Люди, больные бешенством, получают симптоматическое лечение (при появлении болей – обезболивающие, при появлении судорог – противосудорожные лекарства и т.д.)
Появления симптомов бешенства и смерти можно избежать, если после укуса больного или неизвестного животного вовремя начать профилактическое лечение.
Профилактика бешенства. Для профилактики заражения бешенством все люди, которые часто контактируют с дикими или бездомными домашними животными, должны пройти вакцинацию против бешенства. Прививка от бешенства необходима ветеринарам, охотникам, работникам животноводческих хозяйств, егерям, заводчикам собак и т.п.
Противопоказания для профилактической прививки от бешенства: острые инфекционные заболевания, аллергия, беременность.
Как обезопаситься от бешенства? Практически любой человек имеет риск заражения бешенством, поэтому следует знать основные правила, соблюдение которых поможет избежать бешенства:
— Не приближатся и не гладить бездомных животных. Животное может быть заразным еще до появления первых признаков бешенства, когда оно выглядит вполне здоровым. Даже маленький безобидный котенок может стать переносчиком бешенства.
— Не позволять детям приближаться к бездомным животным. Объяснить, что если ребенка случайно укусит или поцарапает бездомное животное, ему необходимо как можно быстрее сообщить об этом кому-то из родителей.
— Если в доме есть животные, обязательно вакцинировать их от бешенства.
— Мусор вокруг дома является приманкой для диких и бездомных животных, являющихся потенциальными переносчиками бешенства. Необходимо соблюдать чистоту и держать мусорные баки на улице закрытыми.
— Нельзя оставлять домашних животных без присмотра. Они могут быть атакованы больным животным.
— Обязательно консультация ветеринара, если домашнее животное стало неадекватно себя вести.
— При укусе неизвестного дикого или бездомного животного нужно сразу вымоть руки с мылом, обработать укус перекисью водорода и йодом, а затем как можно скорее обратитесь к врачу.
Укусы клещей. Особую опасность представляют укусы иксодовых клещей — переносчиков вируса клещевого энцефалита и спирохет с развитием борреллиоза.
По времени года, наиболее опасным в плане заражения клещевым энцефалитом является конец весны и начало лета (май — июнь), осенью и зимой возможность заражения сводится к нулю.
Заражение происходит при нападении кровососущего паразита и при прямом присасывании зараженного клеща к коже человека. Это основной путь заражения (примерно 80%), возможно заражение также при попадании вирусов клещевого энцефалита через рот, которое происходит при приеме пищи после снятия клеща с тела человека. Отсюда еще раз подчеркивается значения мытья рук перед едой для профилактики целого ряда заболеваний.
Клещевой боррелиоз (Болезнь Лайма) — инфекционное трансмиссивное природноочаговое заболевание, вызываемое спирохетами и передающееся клещами, имеющее наклонность к хроническому и рецидивирующему течению и преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца.
Этиология. Возбудителями болезни Лайма являются спирохеты рода боррелий. Возбудитель тесно связан с пастбищными (иксодовыми) клещами и их естественными хозяевами. Общность переносчиков для возбудителей иксодовых клещевых боррелиозов и вирусов клещевого энцефалита обуславливает наличие у клещей, а следовательно у больных, случаев смешанной инфекции.
Больной болезнью Лайма для окружающих не заразен.
Заражение происходит при укусе инфицированным клещем. Боррелии со слюной клеща попадают в кожу и в течение нескольких дней размножаются, после чего они распространяются на другие участки кожи и внутренние органы (сердце, головной мозг, суставы и др.). Боррелии в течение длительного времени (годами) могут сохраняться в организме человека, обусловливая хроническое и рецидивирующее течение заболевания. Хроническое течение болезни может развиться после длительного периода времени.
Клиника. Инкубационный период — от 2 до 30 дней, в среднем — 2 нед. Характерным признаком начала заболевания в 70% случаев является появление на месте укуса клещом покраснения кожи. Красное пятно постепенно увеличивается по периферии, достигая 1-10 см в диаметре, иногда до 60 см и более. Форма пятна округлая или овальная, реже неправильная. Наружный край воспаленной кожи более интенсивно красный, несколько возвышается над уровнем кожи. Со временем центральная часть пятна бледнеет или приобретает синюшный оттенок, создается форма кольца. В месте укуса клеща, в центре пятна, определяется корочка, затем рубец. Пятно без лечения сохраняется 2-3 нед, затем исчезает.
Через 1-1,5 мес. развиваются признаки поражения нервной системы, сердца или суставов.
Для подтверждения диагноза производится исследование крови.
Оказание помощи проводится в инфекционной больнице, где прежде всего проводится терапия, направленная на уничтожение боррелий (антибиотикотерапия). Без такого лечения болезнь прогрессирует, переходит в хроническое течение, а в ряде случаев приводит к инвалидности.
Профилактика. Ведущее значение в профилактике болезни Лайма имеет борьба против клещей, где используются, как косвенные меры (защитные), так и прямое истребление их в природе.
При укусе клещом на следующий день следует явиться в инфекционную больницу с удаленным клещом для его исследования на наличие боррелий. С целью предупреждения болезни Лайма после укуса зараженным клещом рекомендуется прием доксициклина по 1 таблетке (0,1 г) 2 раза в день в течение 5 дней (детям до 12 лет не назначается).
Клещевой энцефалит (КЭ) — природно-очаговое заболевание, передающееся трансмиссивным либо пищевым путем, характеризующееся синдромом интоксикации и поражением ЦНС с развитием различных клинических вариантов болезни.
Эпидемиология. Основным резервуаром вирусов являются грызуны, ежи, зайцы, белки, птицы. Из домашних животных наиболее чувствительны к вирусу клещевого энцефалита козы, коровы, овцы, свиньи, лошади.
Переносчик возбудителя — иксодовые клещи. Вирус персистирует в клещах пожизненно, передается потомству трансовариально и сохраняет вирулентность на протяжении всего цикла развития клеща (не менее 3-х лет).
В различных очагах инфицированность клещей вирусом клещевого энцефалита достигает 15-20%.
Механизмы передачи: гемо-контактный, фекально-оральный. Заражение человека происходит трансмиссивным путем при укусе инфицированного клеща (чаще самки в стадии имаго и нимфы) или пищевым — при употреблении инфицированного сырого козьего или коровьего молока, приготовленных из него продуктов (масло, сметана, творог). При этом возникают семейно-групповые вспышки болезни. Возможен воздушно-капельный путь заражения (в лабораториях). Восприимчивость: заболевание наблюдается во всех возрастных группах, наиболее часто среди детей 7-14 лет. Для клещевого энцефалита характерна строгая весенне-летняя сезонность (с максимальным подъемом в мае-июне), обусловленная периодом активности клещей. После болезни возникает стойкий иммунитет.
Классификация клещевого энцефалита. Выделяют неочаговые (менин-геальная), очаговые (энцефалитическая, полиомиелитическая, полиознцефаломиелитическая) и атипичные (лихорадочная, стертая, бессимптомная) формы клещевого энцефалита.
Клиническая картина. Инкубационный период составляет в среднем 7-14 дней, с колебаниями от 1 до 30 дней. Удлинение наблюдается у детей, получивших иммуноглобулин против клещевого энцефалита. Более короткий инкубационный период отмечается при пищевом заражении. Продромальный
период, как правило, отсутствует; иногда больные жалуются на недомогание, общую слабость, умеренную головную боль, нарушение ритма сна.
Заболевание начинается остро с подъема температуры тела до 39-40° С, озноба, жара, сильной головной боли, тошноты, рвоты. Может отмечаться гиперемия лица, шеи, груди, инъекция сосудов склер, светобоязнь, боль в глазных яблоках; реже наблюдаются желудочно-кишечные расстройства (жидкий стул, боли в животе), ломящие боли в мышцах. Гипертермия у больных КЭ стойко сохраняется в течение 3-4 дней — одна «лихорадочная волна». Однако в 10-15% случаев через 2-7 дней отмечается вторая волна лихорадки, которая сопровождается развитием менингеальных или очаговых симптомов.
Организация помощи. Все больные с укусом клеща в анамнезе при появлении первых симптомов болезни подлежат обязательной госпитализации.
В остром периоде показан постельный режим. Необходимо обеспечить постоянное медицинское наблюдение: у больных могут возникнуть возбуждение, психические нарушения, судорожные припадки.
Диета полноценная, с учетом формы болезни и возраста ребенка.
Проводится этиотропная, патогенетическая и симптоматическая терапия.
Переболевшие дети подлежат диспансернму наблюдению невропатологом.
Профилактика. Неспецифическая профилактика в природных очагах клещевого энцефалита включает мероприятия по массовому уничтожению клещей (распыление инсектицидов) и использование индивидуальной защиты (специальная одежда, применение репеллентов, осмотр при выходе из леса), употребление только кипяченого молока и др.
Специфическая активная профилактика осуществляется культуральной инактивированной вакциной (сорбированные жидкие вакцины отечественного производства; FSME-IMMUN ingect фирмы «ИММУНО», Австрия). Курс вакцинации состоит из трех прививок и должен быть закончен за две недели до посещения эндемичного района. Специфическая пассивная профилактика заключается во введении иммуноглобулина против вируса клещевого энцефалита непривитым лицам: перед выездом в природный очаг (защитное действие до 4 нед.) или не позднее 48 ч с момента присасывания клеща (в фазу первичной вирусемии).
Укусы змей. Змеи относятся к активно-ядовитым животным и имеют аппарат, выделяющий ядовитый секрет. Как правило, змеи сами не нападают на человека и животных и используют свой ядовитый аппарат только в целях защиты, часто предупреждая об этом или угрожающей позой и шипением или угрожающими телодвижениями.
Змеиный яд не имеет ни запаха, ни вкуса. Местное действие яда выражается в резком воспалительном раздражении, а резорбтивное (общее) — в поражении ЦНС и гемолизе. Наиболее опасным является укус лица или головы, так как здесь имеется большая сеть кровеносных сосудов, через которые яд быстро всасывается и достигает жизненно важных центров.
Общие признаки: головокружение, снижение артериального давления, возможны обморочные состояния. Чувство онемения в области лица и языка, нарушение речи и глотания, особенно при питье. Быстро возникает восходящий паралич, начинающийся с нижних конечностей (неустойчивая походка, затем невозможность стоять на ногах и передвигаться и, наконец, полный паралич) и распространяющийся на туловище, в том числе и на дыхательную мускулатуру. Дыхание вначале кратковременно учащается, затем становится все более и более редким (паралич дыхательной мускулатуры и угнетение дыхательного центра). Часты нарушения ритма сердца (кардиотоксический эффект).
Тяжесть и темп развития интоксикации варьируют в больших пределах — от полного отсутствия признаков отравления (так называемые ложные укусы или укусы без введения яда — отпугивающие) до крайне тяжелых форм, быстро заканчивающихся летально.
При укусах, нанесенных одним ядовитым зубом, интоксикация протекает легче, чем при наличии следов от двух ядовитых зубов, так как при этом вводится вдвое меньшая доза яда. При прочих равных условиях отравление протекает более тяжело у детей и женщин, а также у лиц в состоянии алкогольного опьянения.
При укусах змей семейства гадюковых и рода щитомордников, на месте укуса, где четко видны две глубокие колотые ранки, образованные ядовитыми зубами змеи, уже в первые минуты возникают гиперемия, затем отечность и петехиально-синячковые геморрагии (подкожные кровоизлияния), быстро распространяющиеся от местаукуса как проксимально, так и дистально. Постепенно укушенная часть тела становится все более и более отечной, кожа над отеком лоснится, багрово-синюшна, покрыта петехиями и пятнистыми кровоизлияниями типа кровоподтеков. На ней могут образовываться пузыри с серозно-геморрагическим содержимым, а в зоне укуса — некротические язвы. Ранки (следы прокола кожи ядовитыми зубами) могут длительно кровоточить либо выделять серозно-сукровичную отечную жидкость. Мягкие ткани в зоне укуса подвергаются геморрагическому пропитыванию; отечная жидкость, распространяющаяся в тяжелых случаях на всю или большую часть пораженной конечности, а иногда и на прилегающую часть туловища, содержит большое количество гемоглобина и эритроцитов (до 50 % объема), вследствие чего развивается тяжелая внутренняя кровопотеря, достигающая 2—3 л и более. Кроме локальной кровопотери, возникают кровоизлияния в органы и серозные оболочки, иногда наблюдаются носовые, желудочно-кишечные и почечные кровотечения.
Общетоксические симптомы характеризуются возбуждением, сменяющимся резкой слабостью, бледностью кожных покровов, головокружением, малым и частым пульсом, снижением артериального давления. Возможны обморочные состояния, часты тошнота и рвота. Развивается картина тяжелого шока. Выраженность этих нарушений отражает тяжесть интоксикации, соответствует величине и распространенности локального отека, нарушениям свертываемости крови.
Возможны осложнения в виде долго незаживающих язв, гангрены, нагноительных процессов (абсцессов, флегмоны и др.). Чаще всего эти осложнения связаны с неправильным оказанием первой помощи и дополнительной травматизацией тканей прижиганиями, перетяжками, обкалыванием окислителями (перманганатом калия и др.).
Неотложная помощь. Крайне важно, чтобы пораженная конечность оставалась неподвижной, поскольку движения усиливают лимфоотток (змеиный яд, как крупная белковая молекула всасывается именно через лимфатические сосуды) и существенно ускоряют поступление яда в общую циркуляцию. С самого начала должны быть обеспечены покой, в положении лежа (как на месте укуса, так и при транспортировке в лечебное учреждение) и неподвижность пораженной конечности, для чего она должна быть фиксирована лонгетой или фиксирующей повязкой.
Первая помощь при укусе ядовитых змей складывается из следующих неотложных действий:
· полную неподвижность укушенной конечности;
· лежачее положение пострадавшего;
· обильное теплое питье (чай, кофе, вода);
· срочно отвезти пострадавшего в ближайшую больницу, где ему будет введена противозмеиная сыворотка.
Для предупреждения укусов ядовитыми змеями, а значит и отравлений главную и основную роль играют приемы самозащиты. Лучшим средством самозащиты являются резиновые или кожаные сапоги, так как зубы змей, как сказано выше, очень хрупкие и легко ломаются при проникновении через плотную кожу или резину. Плотные шерстяные носки, которые в некоторых районах носят летом, также могут до некоторой степени защитить от укусов.
Змеи не агрессивны, т. е. беспричинно не нападают на человека. Они наносят укус тогда, когда их потревожит случайно и неожиданно для самого себя пострадавший. Поэтому наиболее надежная, верная защита от укусов — это собственная осторожность, соблюдение осторожности там, где водятся змеи. Особенно большую осторожность надо соблюдать в ночное время, когда змеи ведут активный образ жизни.
Профилактика укусов змей. В первую очередь перед походом в лес или горы, а также для работы в сенокосную страду в опасных зонах необходимо позаботиться о соответствующей одежде. Из обуви предпочтение нужно отдать сапогам. Брюки должны быть свободными не должны облегать ноги и заправляются в высокие сапоги. Как и ядовитых пауков змей отпугивает запах овечьей шерсти и поэтому если нет сапог, можно надеть ботинки с шерстяными носками. Необходимо внимательно осматривать тропу, по которой происходит движение, перед тем как присесть нужно с помощью палки, раздвигая траву и заросли кустарника, внимательно осмотреть землю.
Если будет обнаружена змея в угрожающей позе, необходимо немедленно отступить.
Укус осы, пчелы, шмеля
Принципиальных отличий междуукусом ос, пчел, шмелей нет. При укусе эти насекомые выделяют яды, которые вызывают местные изменения на коже ребенка: боль, отек, жжение, покраснение в месте укуса;
· часто становятся причиной аллергической реакции;
· отравляюще действуют на нервную систему: могут возникнуть такие общие реакции, как лихорадка, недомогание, головокружение, тошнота, ломота в мышцах (особенно при множественных укусах).
Особенно опасны укусы в рот (корень языка, горло), что случается при случайном вдохе, проглатывании насекомого во время еды, вместе с питьем (пчела в стакане сока). Очень часта ситуация, когда ребенок отхлебывает воду из бутылки или из носика чайника, где сидит пчела. Возникший в ответ на укус отек может перекрыть дыхательные пути.
Дата добавления: 2016-11-18 ; просмотров: 889 | Нарушение авторских прав
источник
