Вакцинация при эпилепсии — такой вопрос решается индивидуально. Большинство проводимых по графику в нашей стране прививок не опаснее для детей с эпилепсией, чем для здоровых.
Но некоторые из прививок могут вызывать ухудшение по эпилепсии. Такими прививками считают вакцины против коклюша, дифтерии, столбняка, паратифа, холеры.
Бывают случаи, когда начало заболевания, первый приступ эпилепсии у ранее здорового ребенка возникает в период после прививки. Родители склонны считать вакцину причиной эпилепсии у их ребенка.
Это далеко не так. Надо отметить, что многие формы эпилепсии начинаются именно в раннем детском возрасте, что совпадает с периодом проведения большинства прививок . А значит
простое совпадение по времени дебюта эпилепсии и проведения вакцинопрофилактики наиболее вероятно.
Нередко у детей возникают реакции на прививку в виде повышения температуры тела , так называемая фебрильная реакция, на некоторые проводимые прививки. Чаще всего это относится к прививкам против дифтерии и коклюша (прививка АКДС).
Фебрильная реакция — это подъем температуры до субфебрильных цифр (37,5 и выше). Гипертермия может привести к развитию фебрильных приступов.
Фебрильные приступы — это возраст-зависимые состояния, характерны для детей от рождения до 3- 7 лет. Фебрильные приступы не относятся к эпилепсии, для них не характерны отдаленные последствия.
Однако, нет правил без исключения.
У некоторых пациентов может развиться аллергическая реакция на компоненты введенной вакцины, что может в редких случаях привести к развитию острой энцефалопатии .
- При острой энцефалопатии различают приступы, возникшие в острый период и являющиеся симптоматическими. В таких случаях мы ставим диагноз: Судорожный синдром.
- И второй вариант, когда в дальнейшем формируется эпилепсия, как осложнение после перенесенной нейроинфекции . Такая реакция очень редко встречается и была зарегистрирована после прививок против бешенства, оспы и коклюша. С использованием более высокоочищенных и менее антигенных вакцин такие случаи стали крайне редки в последние годы.
Изменилась тактика врачей в отношении противопоказаний от вакцинации при эпилепсии. В настоящее время разрешена вакцинация детям, у которых есть указания, что их родственники страдают эпилепсией. Сняты противопоказания от прививок у детей или взрослых, в анамнезе которых были эпилептические приступы.
В каждом случае у ребенка с эпилепсией индивидуально подбирается график иммунизации , с учетом всех особенностей (возраста, формы эпилепсии, продолжительности ремиссии по приступам, сопутствующей патологии, реакцией на предыдущие вакцинации, аллергическим анамнезом). Индивидуальный график иммунизации составляет педиатр совместно с иммунологом, эпилептологом , другими специалистами, в зависимости от сопутствующей патологии.
Есть и относительные, и абсолютные противопоказания от проведения некоторых профилактических прививок , о которых вам сможет рассказать лечащий врач, с учетом индивидуальных особенностей.
Прививки могут быть отложены на некоторое время, или заменены на другие, или строго противопоказаны.
- Так, развитие очаговой неврологической патологии в ответ на проведение предыдущей такой же вакцинации является основанием для запрета на эту прививку.
Нужно помнить, что риск развития заболевания, против которого делается прививка, выше, чем риск осложнений после вакцинации . Родители, посоветовавшись с врачами, должны принимать правильные, осознанные решения в отношении вакцинации своих детей. Вакцинация проводится, чтобы профилактировать развитие тяжелых заболеваний, снизить риск осложнений.
Итак, отвечая на вопрос, можно ли делать прививки при эпилепсии , скажем: в подавляющем большинстве прививки делать можно и нужно для того, чтобы защитить детей от опасных инфекций.
Доктор Комаровский на видео: Негативное влияние прививок на здоровье
На следующем видео история несчастных родителей больного ребенка с ДЦП (диагноз выставлен до вакцинации) и эпилепсией. Родители уверены, что эпилепсия началась после прививки. Им нужна помощь в реабилитации, вины врачей в диагнозе нет.
Причиной ДЦП и эпилепсии являлась не прививка, а повреждающие факторы в период беременности и родов.
источник
Как в настоящее время избежать или победить бешенство, если по сей день нет эффективного лечения и терапии? В тех случаях, когда инфицированное животное укусит человека, к огромному сожалению, но самые известные и новые препараты могут не спасти человека от этого заболевания. Лучшим и подтвержденным медицинским методом остается вакцинация от бешенства и ее нужно принимать каждому человеку на земле.
Нужно учитывать все осложнения после прививки от бешенства и точно следовать всем рекомендациям специалистов, чтобы избежать все тяжбы болезни. Доктор имеет право давать информационные советы, когда назначается прививка от бешенства человеку побочные эффекты и противопоказания при вакцинации.
Бешенство – одно из самых опасных заболеваний, с которым может столкнуться в своей жизни человек. Заражение происходит от укуса больного животного и если это уже случилось нужно срочно обращаться к медикам. Узнать все возможности проведения вакцинации и осложнения после прививки от бешенства для своей же безопасности.
Самый распространенные вопросы: опасна ли прививка от бешенства какие могут быть осложнения после ее проведения? Вредна ли для ребенка прививка от бешенства и почему?
На эти вопросы любой специалист ответит с уверенностью – опасна и даже очень. Нужно следовать всем инструкциям специалиста и придерживаться все нормативных правил для избегания всевозможных последствий. Вакцина от этого недуга, как и другие медицинские препараты может вызывать реакции.
Местные реакции: после проведения вакцинации может появиться кратковременный отек, покраснение, свербеж и уплотнение на месте инъекции и даже болит голова у пациента. А также часто пациенты спрашивают: болела почему рука после прививки или болит плечо после укола? Такие болевые симптомы встречаются редко и обычно отмечаются только незначительными болями в области мышечной системы, но они проходят достаточно быстро и не являются основными проблемами после вакцинации.
Аллергические реакции: аллергические проявления в виде отека Квинке или крапивной лихорадки (такие реакции встречаются редко). Аллергия реакция на прививку от бешенства она относится к наиболее опасным и непредсказуемым последствиям.
Общие реакции: может возникнуть водобоязнь иммунизации, слабость, мигрень, рвота, приступы боли в области живота и поднималась температура после прививки от бешенства.
Одним из самых неприятных осложнений после введения препарата от бешенства есть сбой нервной системы – нарушается чувствительность, периферические нервы становятся слабыми и нарушается их работа и другие характерные изменения в этой области. Такие осложнения, проходят спустя одной двух недель после получения инъекции.
Несмотря на все осложнения, возможные реакции человеческого организма на прививку люди не вправе от нее отказываться ведь жизнь намного дороже и нужно это учитывать.
За два десятилетия прививки от бешенства и беременность — самая обсуждаемая тема ведущих специалистов медицины как российских, так и зарубежных. Проводился мониторинг по состоянию здоровья у беременных и новорожденных малышей, при необходимости они получали вакцинацию от бешенства.
Если сравнивать состояние здоровья всех контрольных групп, которые согласились на исследования, то достоверно не было различий по количеству осложнений беременных и не наблюдались развитие пороков у малышей.
Главным показателем исследований – антирабический препарат и антирабический иммуноглобулин не подтвердил негативное влияние на здоровье женщин и детей. Если верить всем показателям исследований беременной женщине прививка от бешенства не критично опасна и при необходимости врач ее сможет назначить. Но только после сдачи анализов и общего осмотра.
Для выработки антител против инфекционного вируса некоторые препараты могут негативно влиять:
- Лекарственные средства, которые направлены только на укрепление человеческого иммунитета;
- Лекарственные препараты химиотерапии;
- Лекарственные препараты, которые назначаются для лучевой терапии;
- Глюкокортикостероиды.
Обязательно обращайтесь к лечащему доктору, ведь только он может решить прекращать прием этих лекарственных средств или нет.
Важно: любое взаимодействие вакцины с другими лекарственными средствами обсуждается только с медицинским специалистом.
После того как взрослый человек или ребенок получил инъекции от бешенства, нужно прислушиваться рекомендаций специалиста и соблюдать правила поведения после проведения вакцинации:
- Полностью исключить употребление любых алкогольных напитков. Если проигнорировать это правило могут проявиться нервные припадки, возникновение чувствительности и даже приступы эпилепсии;
- Загорать человеку тоже категорически нельзя. Длительное время под прямыми лучами солнца могут вызвать даже аллергические реакции;
- Полностью исключить прием водных процедур и даже попадание воды на место введения инъекции;
- Исключить любое переохлаждение тела.
Важно: нельзя в первый день контактировать с водой абсолютно. Любое воздействие влаги может спровоцировать аллергическую реакцию, повышение температуры, слабость и даже озноб тела.
Любая физическая нагрузка, спорт и прививка от бешенства совместимы. Специалисты не запрещают заниматься спортом и получать нагрузки на тело, но советуют снизить интенсивность тренировок и поберечь себя еще некоторое время.
Встречаются такие случаи, когда прекращается вакцинация, в независимости от количества уже полученных инъекций ранее. Если животное, которое укусило человека на протяжении 10 дней не умерло своей смертью, а осталось абсолютно здоровым. Или же, когда после проведенных анализов, взятых из усыпленного животного оказалось, что диагноз заболевания не подтвердился.
В каких случаях можно обойтись без прививки от бешенства: заражение человека не бывает от укуса мелких грызунов – землероек, хомяков, морских свинок. Заразиться нельзя от укуса птиц, когда производиться кормление. Вакцину не назначают, когда домашнее животное было вакцинировано ранее и находиться под вашим наблюдением.
Прививки не назначают в случаях, когда люди не употребляют молочные продукты или мясные зараженного животного.
Важно: всегда нужно в повседневной жизни проводить тепловую обработку продуктов питания. А если мясные продукты приготовлены за 15 минут, в этом случае вакцинация обязательна.
Любая болезнь может принести человеку множество неприятностей и сильно ударить по здоровью. Не стоит забывать, что именно бешенство одна из самых глобальных проблем человечества и для сбережения своего здоровья, здоровья всех членов семьи и окружающих нужно соглашаться на проведение прививки от бешенства.
источник
Как уже указывалось, лечение больной собаки проводит ветеринарный врач, только он может назначать препарат в определенных дозах. Уменьшать дозы надо постепенно, нельзя делать перерыв в курсе лечения. Если владелец больного животного решается на свое усмотрение изменить лечение или его прекратить, то это, как правило, имеет катастрофические последствия. Наступает серьезное и опасное для жизни собаки состояние, носящее название – эпилептический статус, при котором наблюдается непрерывная серия тяжелых припадков, следующих один за другим. В период между припадками собака находится в сумеречном сознании, затем припадки становятся короткими и нарушаются функции дыхательной системы. Со стороны сердца отмечается стойкая тахикардия. Температура тела повышается до 41°С. Собака, находится в состоянии прострации: глаза открыты, зрачки расширены, пасть открыта. На фоне нарастающей дыхательной и сердечной недостаточности наступает смерть животного.
Кормление собаки при эпилепсии
Питание должно быть строго диетическим. Количество мясной пищи и воды следует ограничить. В продуктах, используемых для кормления больного животного, поваренной соли не должно содержаться. Рекомендуется несоленый молочно-растительный корм.
Кормление собаки при чуме
Кормление собаки, больной чумой, должно быть высококалорийным, с набором всех имеющихся витаминов и проходить в определенное время. Если нет противопоказаний, мясо можно давать в сыром виде, мелко нарезанными кусочками. Причем температура приготовленной еды и питьевой воды должна быть не ниже температуры тела больной собаки. Количество соли, добавленной в пищу, должно быть обычным.
В целях повышения аппетита давать какие-либо напитки, содержащие алкоголь, больной собаке без консультации с ветеринарным врачом не следует.
Когдав доме больная собака.
Каждый владелец собаки должен знать, что его больной питомец становится источником инфекции, поэтому больную собаку следует выгуливать только на поводке и лишь там, где собак нет.
При лечении собаки в домашних условиях необходимо соблюдать все правила гигиены.
Комнату, где находится больная собака, следует проветривать: в холодное время года – два или три раза в день по 10–15 минут, а летом, если нет сквозняков, держать окна открытыми.
Проветривать помещение необходимо также во время влажной уборки с применением дезинфицирующих растворов хлорамина, карболовой кислоты, креолина, лизола, хлорной извести, едкого натрия, стиральных порошков, так как вместе с частицами пыли в воздух поднимаются вирусы и микробы.
При неблагоприятном исходе болезни необходимо провести полную дезинфекцию квартиры, а предметы ухода и снаряжение: поводки, шлейки, ошейники, намордники, щетки – сжечь.
Профилактика чумы
Эффективным единственным методом борьбы с чумой являются профилактические прививки, роль которых чрезвычайно велика, хотя многие владельцы собак недооценивают значения прививок, прежде всего из-за того, что собаки нередко болеют чумой и после прививки.
Однако следует знать: чумой болеют далеко не все вакцинированные животные, а большинству из них прививки просто спасают жизнь.
В качестве вакцины могут быть использованы живые, но ослабленные вирусы или убитые. Первые более эффективны: иммунитет, создаваемый ими, сохраняется до года. Зато вирусы убитые не дают поствакциональных реакций. Прививка взрослых собак живой вакциной, как правило, производится один раз в год, а убитой – 2–3 раза с различными интервалами.
Независимо от типа вакцины иммунитет у собаки вырабатывается не сразу, а постепенно – через 7–14 дней. Чтобы иммунитет был более устойчивым, необходима повторная прививка.
Таким образом, чтобы защитить щенка от чумы, ему необходимо в 8–10 недель сделать первую профилактическую прививку, а через 3–4 недели ее повторить.
Взрослых собак вакцинируют от чумы один раз в год, и делают это на протяжении всей жизни.
Таким образом, вакцинация, прежде всего, а также правильное содержание собаки, прогулки, полноценное кормление с необходимым количеством витаминов способствуют повышению сопротивляемости организма к заразным и незаразным болезням, укрепляют иммунитет и сохраняют здоровье вашей собаки.
Профилактика осложнений, возникающих после прививок
Прививки нельзя делать при простудных заболеваниях, во второй половине беременности, кормящим собакам, а также при повышении температуры тела.
После прививки владелец должен тщательно следить за собакой, не переохлаждать и не перегревать ее. Это убережет животное от возможных осложнений.
Ответная реакция организма на прививку выражается по-разному. Возможны местная (припухлость, болезненность на месте введения вакцины) или общая реакция (собака угнетена, температура повышается до 39,5–40,0°С и более). И местная, и общая реакции могут держаться несколько дней. В этом случае необходима консультация ветеринарного врача.
Общую реакцию многие истолковывают как малую или легкую форму заболевания той болезнью, против которой была сделана прививка. Это неверно. Между легким заболеванием и общей реакцией на прививку существует принципиальная разница. Заболевшая собака может заразить своих сородичей, а собака с общей реакцией на прививку неопасна.
ИНФЕКЦИОННЫЙ ГЕПАТИТ
Инфекционный гепатит собак (т.е. заразное воспаление печени, или болезнь Рубарта) является острозаразным и широко распространенным вирусным заболеванием, наносящим большой урон собаководству. Болезнь по своим симптомам напоминает чуму, протекает с поражением верхних дыхательных путей, печени, почек и центральной нервной системы.
Возбудитель болезни – вирус из группы аденовирусов. Во внешней среде долго не сохраняется: при нагревании до 60°С погибает через 3–5 минут, а при кипячении – мгновенно.
Кроме собак, к вирусу гепатита восприимчивы все представители семейства псовых: волки, еноты, лисы. Для человека он никакой опасности не представляет и с гепатитом людей ничего общего не имеет.
Вирус инфекционного гепатита обычно распространяется больными или уже выздоровевшими собаками-вирусоносителями. Переболевшая собака в течение шести месяцев опасна для других животных, так как вместе с мочой и слюной продолжает выделять вирус.
Владельцы собак должны помнить: заражение их питомцев происходит как при прямом контакте – обнюхивании, подлизывании, так и через предметы ухода, корм, игрушки, снаряжение и т.д.
Инфекционным гепатитом болеют многие собаки, но из-за того, что это заболевание по своим симптомам похоже на чуму, поставить правильный диагноз – дело непростое. Щенки переносят инфекционный гепатит гораздо тяжелее взрослых собак и обычно погибают.
Инкубационный период болезни – от 1 до 8 дней. Заболевание продолжается обычно 2–4 дня, реже – 6–10 дней. Возможны клинически скрытые формы.
В практике собаководства зарегистрированы случаи, когда заболевание протекало почти молниеносно, без каких-либо предшествующих симптомов. Это приводило к скоропостижной смерти собаки.
Заболевание начинается с высокой температуры тела, достигающей 40–41°С, угнетенного состояния, отказа от корма и рвоты. Конъюнктивит обычно отсутствует, воспаление легких не определяется, миндалины ярко-красные, увеличенные. Это мешает собаке глотать, вызывает першение в горле. Именно поэтому многие хозяева полагают, что их питомец просто чем-то подавился. Острое воспаление миндалин и отсутствие воспаления легких – вот что позволяет отличить инфекционный гепатит от чумы. К симптомам, указывающим на инфекционный гепатит, относится и кератит – появление белесого помутнения на одном или обоих глазах без явных признаков гнойного воспаления их слизистых оболочек. Это обычно наблюдается у больных собак через 2–3 дня от начала заболевания, держится несколько дней и может самостоятельно исчезнуть.
У больной собаки могут отмечаться расстройства желудочно-кишечного тракта, т.е. рвота и понос. Рвотные массы обычно содержат желчь, кал беловатый, а моча по цвету напоминает темное пиво. Печень болезненна. При желтушной форме слизистые и кожные покровы имеют желтоватый цвет. Возможны судорожные припадки и другие симптомы поражения центральной нервной системы собаки.
Продолжительность болезни собак составляет в среднем 3–10 дней. Щенки, как правило, не выздоравливают и погибают именно тогда, когда болезнь, как кажется, уже отступила и щенок чувствует себя хорошо.
Быстрый смертельный исход чаще всего наблюдается у молодых собак, которым еще не сделана прививка против чумы. Эта коварная болезнь настигает ослабленный борьбой с другой вирусной инфекцией организм. В этом случае начинают гноиться глаза, появляются гнойные выделения из носа, температура поднимается до 40–41° и выше, развиваются воспаление легких и различные нервные осложнения. Молодой организм не выдерживает натиска двух вирусных инфекций и погибает.
У взрослых собак, перенесших инфекционный гепатит, может развиться цирроз печени, наблюдаются различные отклонения со стороны пищеварительной системы. Собаки страдают бесплодием или рожают преждевременно, а иногда доношенные плоды погибают незадолго до родов.
Лечение собак, больных инфекционным гепатитом, раньше было затруднено из-за отсутствия специфических препаратов, использовались те же средства, что и при лечении чумы. Сегодня имеются специфические сыворотки, но вводить их следует только на начальной стадии заболевания. Если же эти препараты использовать через неделю и более от начала заболевания, то у собак с уже пораженной печенью чужеродный белковый препарат вызовет только ухудшение состояния.
Профилактика вирусного гепатита заключается, прежде всего, в своевременной вакцинации собак. Все остальные рекомендации, включая правильные условия содержания и кормления, точно такие же, как и при чуме.
При заболевании собак вирусным гепатитом в питомнике устанавливается карантин сроком на 30 дней, после чего следует провести заключительную дезинфекцию.
Прививку щенкам делают два раза – в возрасте семи-восьми недель и через три-четыре недели. Иммунитет у собак сохраняется немногим более года.
ПАРВОВИРУСНЫЙ ГАСТРОЭНТЕРИТ
В последние годы владельцам собак и ветеринарным врачам пришлось столкнуться с новым массовым заболеванием, которое сопровождается расстройством нормальных функций желудочно-кишечного тракта (рвота, поносы с кровью) и сердечно-сосудистой недостаточностью, и заканчивается в большей части случаев гибелью животных – как щенков, так и взрослых собак.
Вспышки этой болезни зарегистрированы не только у нас, но и во многих странах мира: США, Канаде, Австрии, Англии, Австралии, Франции, ФРГ, Италии, Греции, Чехословакии, ГДР, Венгрии, Японии, Индии и др.
Исследователями был выделен возбудитель инфекции. Им оказался парвовирус – самый мелкий вирус, когда-либо выделенный от позвоночных животных. Парвовирус очень устойчив к внешним воздействиям, он не гибнет на морозе, а также при нагревании до 60°С в течение часа. И лишь кипячение убивает вирус мгновенно.
Заболеваемость собак парвовирусным гастроэнтеритом имеет свои закономерности. Все собаки, независимо от породы, подвержены этому заболеванию. Оно носит массовый характер, обычно начинается ранней весной, достигает максимума случаев летом, держится до осени и к зиме постепенно затихает. Возможность заражения зависит от возраста собаки: наиболее восприимчивы к этому вирусу молодые собаки от 2,5–3 месяцев до 1 года и взрослые в возрасте восьми-девяти лет, когда защитные силы организма снижаются. Кроме того, чаще болеют кобели, суки менее подвержены этому коварному заболеванию.
Источником заражения и основными распространителями болезни являются больные и переболевшие парвовирусным гастроэнтеритом собаки, выделяющие во внешнюю среду с фекальными и рвотными массами множество вирусных частиц. Появление вирусов в кале собаки совпадает с началом клинических проявлений болезни, достигает максимума к 2–3 дням с момента заболевания. Кроме того, есть основания предполагать, что во время рвоты происходит инфицирование верхних дыхательных путей больной собаки парвовирусами, поэтому, воздушно-капельный путь заражения собак этой инфекцией также необходимо учитывать.
Парвовирусный гастроэнтерит собак, как и всякая инфекционная болезнь, имеет инкубационный, клинический и заключительный периоды.
Инкубационный период болезни длится от 2 часов до трех дней, у кобелей и щенков он значительно короче.
Заболевание протекает, как правило, в двух формах: в виде гастроэнтерита с миокардитом у собак 2–12-месячного возраста и гастроэнтерита у собак старше года. У щенков и молодых собак – одинаковые симптомы заболевания, но у щенков они выражены наиболее ярко, а течение болезни более тяжелое.
Различают три степени тяжести течения болезни: легкую, среднюю и тяжелую. Критериями для такого разграничения служат: общее состояние собаки, нарушения функций желудочно-кишечного тракта, степень обезвоживания, длительность болезни, а также характер восстановительного периода.
В легких случаях у собак отмечаются неярко выраженная апатия, некоторое снижение аппетита, жидкий стул. Рвота необязательна, живот не болезнен. Такое состояние длится 1–2 дня, затем все приходит в норму. Животное охотно ест; постепенно к 3–5 дню нормализуется стул.
Для болезни средней тяжести характерны такие симптомы: отказ от еды, поносы (до 5–8 раз), приступы рвоты (до 3–5 раз в сутки). Живот болезнен. Улучшение состояния наблюдается на 5–7 день с момента заболевания.
В тяжелых случаях болезнь начинается с апатии, абсолютной безучастности ко всему. Собака большую часть времени лежит, от еды и питья отказывается. У нее появляется слюноотделение. Температура повышается до 40°. Собаку лихорадит в течение 12–24 часов, тошнит полупереваренным кормом и желудочной слизью. Воду собака пьет, но сразу же после питья у нее начинается приступ сильной рвоты, после которого она выглядит совсем ослабевшей.
Через 1,5–3 часа после первых приступов рвоты начинается понос: кал жидкий, обычного цвета и запаха. Уже через 3–6 часов понос становится изнурительным, причем фекальные массы представляют собой зловонную жижу с примесью крови. Затем приступы рвоты становятся реже, воду собака не пьет, а все попытки насильно напоить животное заканчиваются рвотой. Ослабевшая собака с трудом передвигается и старается забиться в темное место.
На второй день рвотные приступы более редки и понос уменьшается (с 8–10 раз в сутки до 3–4 раз), но испражнения представляют собой кроваво-бурую жижу с характерным зловонным гнилостным запахом крови. Собака уже не встает, из анального отверстия истекают кроваво-бурые каловые выделения. Животное находится в коматозном состоянии.
Тяжелое течение болезни наиболее типично для парвовирусного гастроэнтерита, однако при легких формах этого заболевания может внезапно наступить резкое ухудшение состояния здоровья и смерть от острой сердечно-сосудистой недостаточности.
Заболевание длится от одного до пяти – семи дней. Но у щенков в возрасте до 10 месяцев болезнь может закончиться смертельным исходом через 2–3 недели от начала заболевания на фоне кажущегося хорошего самочувствия собаки, Это является следствием поражения парвовирусом сердечной мышцы.
При осмотре больных собак выявляются такие симптомы, как обезвоживание организма, интоксикация, сухость языка, слизистых оболочек губ, десен, глаз, носа. Склеры, воспаленные с набухшими сосудами. Гнойных выделений из носа, глаз, характерных для чумы, как правило, не бывает. Живот болезненен, особенно в нижней области. Печень, селезенка находятся в пределах физиологических границ нормы.
Дыхание у собак с тяжелым клиническим течением болезни учащенное, поверхностное. У собак в возрасте 8–10 лет прослушиваются влажные хрипы, сопровождающие отек легких. У некоторых собак, независимо от их возраста, отмечаются коматозное состояние, судороги.
Первая помощь
Доврачебная помощь заболевшему животному достаточно проста: если собака отказывается от пищи, насильно кормить и поить ее не следует. Первое, что должен сделать хозяин, это измерить температуру.
Если больную собаку мучает понос, а рвоты нет, необходимо постараться возместить ей потерю жидкости и микроэлементов. Это сделать легко: в домашних условиях можно приготовить лечебный раствор. В одном литре теплой питьевой воды растворить поваренной соли – 3,5 г, пищевой соды, или бикарбоната натрия, – 2,5 г, калия хлорида – 1,5 г, сахара, глюкозы, сахарозы (что есть дома) – 20 г. Этим раствором необходимо поить собаку дробными порциями из расчета 40 мл на 1 кг массы ее тела. Указанный раствор можно заменить раствором, приготовленным из таблеток Рингера – Локка, которые продаются в обычной или ветеринарной аптеке.
Однако при первых же симптомах заболевания собаку необходимо безотлагательно показать ветеринарному врачу, который поставит точный диагноз, и всеми имеющимися средствами будет стараться вылечить вашего четвероногого друга.
При тяжелой форме заболевания, сопровождающейся безудержной рвотой и отказом от питья, не пытаться самим помочь собаке, а срочно обратиться за помощью к ветеринарному врачу,
так как в этих случаях только инъекции могут помочь вашему питомцу.
Если собака поддается лечению, то постепенно ее состояние улучшается: уменьшается апатия, исчезает сухость слизистых оболочек, нормализуются температура, а также деятельность сердечно-сосудистой системы и желудочно-кишечного тракта.
Необходимо помнить о том, что вливание лечебных растворов больной собаке следует проводить до полного исчезновения рвоты и поноса.
Если у вашего питомца появился аппетит, это значит, что он пошел на поправку и болезнь отступает. Но не забывайте: выздоравливающая собака нуждается в диетическом питании, особенно в первые семь дней после исчезновения признаков этого тяжелого заболевания. Необходимо ограничение углеводов с постепенным увеличением белковой пищи. В первые дни собаке дают кисломолочные продукты: творог, кефир, простоквашу, а также нежирный мясной бульон с белым хлебом. Весьма полезны фруктовые кисели.
На третий день в рацион можно вводить нежирное говяжье мясо, обязательно вареное и в размельченном виде, причем небольшими дозами: начиная с одной чайной или столовой ложки (что зависит от массы собаки) и каждый день, увеличивая порцию наполовину.
Собака должна есть понемногу, но чаще – до 5–6 раз в сутки. Количество поваренной соли, минеральных солей, витаминов такое же, как при обычном рационе. В первый месяц после выздоровления собака не должна есть сырую овсянку, сырые овощи, вареную фасоль или горох, следует отказаться и от костей.
Особое внимание владельцев собак! Ваш питомец – следите за этим – не должен есть траву. Это категорически недопустимо.
Выздоровевшая собака должна находиться под наблюдением ветеринарного врача, который может предотвратить возможные осложнения сердечно-сосудистой системы и желудочно-кишечного тракта.
У собак, переболевших парвовирусным гастроэнтеритом, образуется продолжительный иммунитет против этой инфекции, который передается щенкам вместе с молоком и защищает их от воздействия вируса в течение 10–12 недель после рождения.
Профилактика болезни
Лечить собаку, больную парвовирусным гастроэнтеритом, очень трудно даже опытному ветеринарному врачу. К сожалению, и вовремя начатое лечение собаки не всегда приносит желаемый результат. Единственным эффективным способом борьбы с этим коварным инфекционным заболеванием являются профилактические прививки. Существует отечественная вакцина, но можно пользоваться и импортной. Первую прививку делают щенкам в возрасте 10–12 недель, а через три-четыре недели ее повторяют.
Взрослых собак вакцинируют один раз в год.
Бешенство, или водобоязнь (гидрофобия), – острое вирусное заболевание, возникающее у собаки или человека после укуса больным животным.
Болезнь ведет к поражению нервной системы: повышенной возбудимости, водобоязни и параличам конечностей, мышц дыхательной мускулатуры и т.д. Заболевание всегда заканчивается смертью.
Заболевание, похожее по симптомам на бешенство и поражающее человека, собак и кошек, описано врачами Древнего Востока три тысячи лет до н.э. Самое первое упоминание о бешенстве находим в кодексе законов Эшнунны (Вавилон) в XXIII столетии до н.э.: «Если собака взбесилась, власти должны найти ее владельца; если она не содержалась на привязи, укусила человека, что привело к его смерти, владелец обязан уплатить известную сумму серебра».
Бешенство собак описано Демокритом в V веке до н.э., а Корнелий Цельс в I веке нашей эры, описав аналогичное заболевание у человека, назвал его гидрофобией, или водобоязнью. Он уже указал на то, что человек заражается от собак во время укуса, и рекомендовал прижигать раны для уничтожения яда на их поверхности.
В XVIII веке появляется интерес к изучению возбудителя бешенства. Известный русский ученый Данило Самойлович (1743–1805) был убежден: бешенство является заразным заболеванием. В 1780 году в Москве была напечатана его книга, посвященная бешенству, которая начиналась так: «Из многочисленных болезней, которыми род человеческий ежедневно угнетаем, бывает, едва что страшней и едва что жалостнее может сыскиваться, как только видеть человека, зараженного ядом от укушения бешеной собаки».
Бешенство и в наше время является широко распространенным заболеванием. Оно может возникнуть даже в той стране, где его удалось победить. А всюду, где имеются очаги бешенства среди животных, под угрозой находятся люди.
К бешенству восприимчивы все теплокровные животные, однако в природных условиях инфекция распространяется лишь несколькими видами плотоядных, чаще всего из семейства собачьих. В Европе это волки, лисы, барсуки; в Америке – койоты, лисы, скунсы; в Африке и Азии – шакалы и мангусты. А вот в Южной Америке и Африке переносчиками вируса могут быть рукокрылые млекопитающие – кровососущие, летучие мыши-вампиры. Описан случай, когда в результате нападения вампиров погибло около миллиона голов крупного рогатого скота. В Югославии и Турции возбудитель бешенства был обнаружен у летучих мышей, питающихся насекомыми. Зарегистрированы единичные случаи заболевания бешенством среди ежей, крыс и других мелких животных. А в ФРГ, например, обнаружены очаги бешенства среди птиц. В литературе описаны отдельные случаи нападения больных бешенством птиц на людей.
В настоящее время распространителями бешенства являются, прежде всего, бездомные бродячие собаки, которые, как правило, заражаются от диких животных.
Скрытый период заболевания у взрослых собак обычно равен 3–6 неделям, но у щенят он не превышает 5–7 дней. Иногда скрытый период бывает довольно длительным и достигает у отдельных взрослых особей одного года.
Бешенство у собак проявляется в различных формах.
Буйная форма болезнихарактеризуется следующими признаками: животное становится вялым, сторонится людей, забивается в темные места, неохотно выполняет команды, плохо ест. Иногда заболевшая собака, наоборот, становится навязчивой, излишне ласковой, постоянно лижет хозяину руки, лицо. Однако это состояние сменяется беспокойством, пугливостью и повышенной раздражительностью. Собака озирается по сторонам, к чему-то прислушивается, лает. Привычную пищу ест неохотно, а вот несъедобные предметы (камни, солому, тряпки и пр.) жадно заглатывает. Больное животное постоянно чешет или грызет место укуса, через которое вирус бешенства проник в организм. Затем появляется один из важнейших признаков болезни – собака не может проглотить воду из-за спазмов глоточной мускулатуры. Собака поперхивается, у нее обильно выделяется слюна, лай становится хриплым, переходящим в вой. Возбуждение сопровождается агрессивностью и даже яростью: собака бросается на людей и животных, однако приступы буйства сменяются угнетением, когда животное, обессилев, лежит неподвижно. Малейшее внешнее раздражение (шум, яркий свет, окрик) вызывает новый приступ буйства и агрессивности.
Через некоторое время у собаки пропадает голос, она выглядит истощенной. Нижняя челюсть отвисает, так как развивается паралич мышц. Язык вываливается, обильно течет слюна. Наблюдаются косоглазие и помутнение роговицы. Сначала парализуются задние конечности, затем паралич охватывает мускулатуру передних конечностей и туловища. Паралич дыхательной системы и сердца приводит собаку к гибели. Болезнь длится от 3 до 11дней.
Тихая, или паралитическая, форма бешенствау собак в последние годы встречается значительно чаще. Больная собака может быть очень ласковой, она обычно не отходит от инструктора или хозяина, лижет ему руки, лицо. Но в ее слюне содержится вирус бешенства, крайне опасный для человека. И при тихой форме болезни нанесение укусов людям и сородичам не исключается, особенно в начале заболевания. Собака постепенно становится беспокойной, затем нарастает угнетенное состояние. Первыми признаками проявления бешенства являются отвисание нижней челюсти, обильное слюнотечение, затрудненное глотание. Параличи развиваются быстро, и смерть собаки наступает обычно на 2–4-й день болезни.
Атипичная форма болезни протекает с характерными признаками гастрита и энтерита (рвота, кровавый понос, истощающие собаку), что не позволяет вовремя распознать бешенство.
При малейшем подозрении на заболевание бешенством собаку привязывают и изолируют и немедленно сообщают о своих подозрениях в ближайший ветеринарный пункт. При подтверждении бешенства у животного необходимо обратиться за помощью в медицинский пастеровский пункт.
источник
Собаки кусаются, кошки царапаются — от подобных происшествий не застрахован никто. Все знают, что в таких случаях нужно ехать и делать уколы от столбняка и бешенства. Но, сидя в травмпункте и выслушивая рекомендации врача — не перегреваться, не переохлаждаться, не переутомляться и ни в коем случае не употреблять алкоголь — многие ли относятся к ним со всей ответственностью? Можно или нельзя нарушать эти рекомендации, не являются ли они простой формальностью, пережитком прошлых времен, когда пострадавших мучили тридцатью уколами в живот? Почему и сколько нельзя пить алкоголь? Что плохого в том, чтобы принять немного спиртного на свадьбе или дне рождения… Какие последствия повлекут за собой такие действия? Чтобы разобраться с этими вопросами, следует начать сначала.
Универсального лекарства от бешенства современная медицина не знает, только вовремя поставленная вакцина может спасти жизнь. Иначе при появлении первых симптомов болезни, человека можно считать заболевшим. Вирус разрушает центральную нервную систему: смерть наступает в течение считанных дней, и дни эти проходят весьма неприятно. Сначала возникают слабость и жар, потом — состояние возбуждения, сопровождаемое агрессивным поведением (по этим симптомам болезнь и назвали), приступами водобоязни, страха, раздражительности, потом — постепенный паралич. При «удачном» раскладе третья фаза развивается сразу, без периода буйства, но последствия всегда одинаковы.
Медицине известны единичные случаи исцеления, но сколько их было? Три- четыре за всю историю.
При укусах диких животных, независимо от обстоятельств, профилактика бешенства жизненно необходима. То же относится и к укусам бродячих или домашних собак и кошек. Риск заразиться от домашнего питомца меньше, но он все равно есть. Нельзя быть уверенным наверняка, что в его крови нет вируса бешенства. Во втором случае курс можно прекратить, если на протяжении десяти дней виновник травмы остается живым и здоровым.
Вероятность попадания в организм вируса бешенства есть при:
- глубоких укусах;
- царапинах, нанесенных зубами или когтями;
- попадании на поврежденную кожу или слизистую слюны зараженного зверя.
Чем ближе поврежденное место к голове, тем короче будет инкубационный период болезни, и тем быстрее нужна вакцина. Даже если после инцидента прошло несколько дней — необходимость делать прививки никуда не исчезает: болезнь может активизироваться в период от десяти дней до года и игнорировать эту угрозу нельзя.
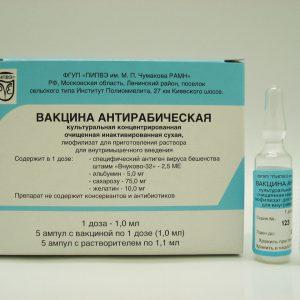
КОКАВ или вакцина антирабическая культуральная концентрированная очищенная инактивированная сухая — применяется при риске заражения человека бешенством и вводится различными курсами, в зависимости от цели прививки.
- для профилактики (людям, работающим на природе или с животными, подверженными риску заражения) — делаются уколы в 1, 7 и 30 день.
- после контакта с предположительно зараженными зверями: в день укуса, на третий, седьмой, четырнадцатый день, и дальше, если животное неизвестно — через месяц и три месяца.
В некоторых случаях вакцина КОКАВ дает побочные реакции:
Возможны слабость, головная боль, повышение температуры. Но это ни в коем случае не означает, что лечение можно прекратить: когда альтернативой является гибель, выбор очевиден.
Подхватить бешенство от прививки нельзя — вирус в вакцине «убит» ультрафиолетом.
Прививки КОКАВ несовместимы с глюкокортикостероидами (гормонами, применяемыми при надпочечниковой недостаточности) и иммунодепрессантами.
Употреблять алкоголь в то время, как в организме работает вакцина КОКАВ, нельзя. Приняв алкоголь, можно не только усилить возможные побочные эффекты от вакцины, но и спровоцировать их. Инструкция к препарату КОКАВ содержит в том числе и такую фразу: «Вакцинирующийся должен быть проинформирован, что ему запрещается употребление каких-либо спиртных напитков в течение всего курса прививок и 6 месяцев после его окончания».
Принцип действия любой вакцины заключается в подготовке иммунитета к борьбе с определенным видом инфекции. Вакцина КОКАВ — не исключение. На ней защитные силы организма «тренируются» отражать атаки чужеродных агентов, вырабатывая антитела. И хотя вакцина содержит инактивированный вирус, чтобы справиться с ним, организм прилагает значительные усилия. Как человек будет переносить уколы, зависит от состояния его здоровья: можно вообще не заметить в себе сколько-нибудь серьезных изменений, а можно ощущать слабость, легче простужаться, чаще болеть. Поэтому в течение года, чтобы помочь организму бороться, иммунитет нуждается в поддержке, и ему совершенно ни к чему лишние нагрузки.
Общеизвестный факт: алкоголь — это яд, который угнетает центральную нервную систему. Даже незначительное его количество нарушает работу отделов головного мозга, не говоря уже о крупных дозах крепкого спиртного. Именно поэтому употреблять алкоголь нельзя не только во время вакцинации КОКАВ, но и спустя полгода после.
Основная часть пострадавших от укусов собак на самом деле не заражены и получают прививки «на всякий» случай. Им легче: организм сражается только с безопасным содержимым вакцины, хотя нагрузка на ЦНС все равно достаточно сильна. Но что если болезнь уже проникла в организм? Тогда иммунитет работает на пределе возможностей и в любой момент может не выдержать: спиртное, стресс, перенапряжение добавляют ему работы и способны значительно снизить количество вырабатываемых антител, что в крайнем случае сведет на нет эффект от вакцинации.
Вот только некоторые последствия, которые могут вызвать алкоголь и вакцина от бешенства вместе даже у здоровых людей:
Случаи возникновения настолько тяжелых последствий редки, но есть ли смысл рисковать? В конечном счете отказ от спиртного не повредил еще ни одному человеку, а уж сколько соблюдать режим трезвости — решать вам.
- Испробовано множество способов, но ничего не помогает?
- Очередное кодирование оказалось неэффективным?
- Алкоголизм разрушает вашу семью?
Не отчаивайтесь, найдено эффективное средство он алкоголизма. Клинически доказанный эффект, наши читатели испробовали на себе . Читать далее>>
Смертельная инфекция – бешенство – передается от инфицированного животного к человеку в момент укуса или даже с брызгами слюны, если на человеческом теле есть небольшие ранки. В первую очередь бешенство проникает в нервные окончания, затем движется по нервным волокнам вплоть до головного и спинного мозга, активно убивая нервные клетки человека и приводя к полному параличу и смерти. Место укуса очень сильно влияет на то, насколько быстро болезнь себя проявит. Если поражена голова, течение болезни будет стремительным, в других случаях возможно проявление заболевания через 90 дней, иногда сроки доходят до года. Весь процесс можно остановить, если сразу же после укуса начать комплекс профилактических мероприятий. Прививка препаратом Кокав помогает устранить последствия травмы и приводит к полному выздоровлению. К тому же, сегодня уже не требуется делать 40 уколов от бешенства – Кокав вводится гораздо меньшее количество раз и действует эффективнее.
В составе Кокава малая концентрация дезактивированного (то есть мертвого, не способного возбудить заболевание) вируса бешенства, которая при попадании в человеческий организм позволяет ему выработать антитела к самому вирусу. На 14-й день антител накапливается достаточно для борьбы с болезнью, а полноценный иммунитет возникает в течение года после начала вакцинации. Применять препарат можно по предписанию врача согласно графика, который разрабатывается индивидуально для каждого больного. Самостоятельный прием препарата недопустим, поскольку у лекарства есть масса побочных эффектов. Они делятся на местные и общие реакции на препарат, требуют медицинского наблюдения и иногда – корректировки дозировки и частоты применения Кокава. Именно благодаря внушительному списку нежелательных реакций организма на вакцину, лекарство вводится исключительно в амбулаторных условиях по назначению хирурга и больной находится под наблюдением медицинских работников еще некоторое время после инъекции.

- боли в месте инъекций;
- отечность и воспаление места введения препарата;
- увеличение лимфатических узлов;
- лихорадку;
- тошноту;
- снижение уровня гемоглобина в крови;
- повышение артериального давления;
- головные боли;
- общую слабость организма;
- различные высыпания на коже;
- ярко выраженные аллергические реакции;
- расстройства нервной системы.
Чтобы избежать побочных эффектов от применения Кокава, врачи не рекомендуют профилактически колоть вакцину в случае:
- воспалительных процессов в организме, в том числе и простудных заболеваний;
- беременности;
- обострений хронических заболеваний;
- иммунодефицита;
- алкогольного опьянения любой степени тяжести.
При очевидном заражении бешенством на все эти состояния не обращают внимания, поскольку существует реальная угроза жизни больного.
Профилактически Кокав требуется вводить, даже если у животного отсутствуют признаки заболевания бешенством, потому что мутации вируса могут привести к большему инкубационному периоду и животное может быть заражено, но еще не болеть. К тому же, существует ряд профессий, представители которых постоянно контактируют с животными и поэтому входят в зону риска. Это разводчики собак, лесники, фермеры, вирусологи и ветеринары. Им предписывается профилактическая прививка не реже, чем раз в год.

Чтобы вакцинация была эффективной, ее проводят по специальному графику, утвержденному врачом. В профилактических целях Кокав колется в момент обращения к врачу, потом через 7 и 14 дней повторно, следующая прививка следует через 3 месяца, а завершающая производится ровно через год после первого укола. Если инфицирование человека не исключено, то график вакцинации назначается более плотный.
Сама вакцина Кокав требует очень внимательного обращения, поскольку условия ее хранения и использования должны быть четко соблюдены:
- вакцина нуждается в специальном температурном режиме во время хранения и транспортировки;
- прививку можно разводить только непосредственно перед применением, поскольку уже за 5 минут препарат теряет свои свойства;
- внешний вид ампулы должен отвечать всем медицинским требованиям, на ней обязательно должна легко читаться маркировка;
- если разводимый препарат становится мутным, вакцину не применяют;
- прививку Кокава делают в мышцы предплечья или бедра, в ягодицу препарат не вводится.
Во время проведения вакцинации организм человека подвергается усиленным нагрузкам. В это время необходимо поддерживать собственное здоровье, чтобы оно смогло и предполагаемый вирус побороть, и других проблем здоровью не доставить. В первые 3 месяца необходимо:
- принимать поливитамины;
- избегать вирусов, простуд, любых обострений хронических заболеваний;
- сбалансировано питаться;
- не перегреваться и не переохлаждаться;
- отказаться от успокоительных средств и антидепрессантов;
- принимать назначенные специалистом иммуномодуляторы.

Этиловый спирт в составе алкогольных напитков способен усилить аллергические реакции на вакцину и спровоцировать возникновение побочных эффектов такой силы, что применение препарата придется приостановить. Это крайний случай, но есть и другие поводы не пить спиртного во время вакцинации:
- реакция препарата Кокав на алкоголь до конца не изучена, остается риск того, что инфекция не будет устранена;
- этиловый спирт очень токсичен и может вызвать сбой в работе печени и других внутренних органов, и без того страдающих от применения вакцины;
- количество Т-лимфоцитов в крови очень важно при вакцинации, а алкоголь резко снижает их уровень, что может привести к тяжелым последствиям со здоровьем.
Вот почему полный отказ от алкогольных напитков является безусловным правилом при применении Кокава. Непредсказуемость поведения вакцины в организме заставляет больных отказаться даже от спиртовых медицинских настоек, например, Валерьянки или сиропов от кашля. В медицинской среде бытует мнение, что через 6 месяцев после третьей прививки можно употребить немного алкоголя, однако, это всего лишь гипотеза и безопасность алкоголя в этот период научно не доказана. А значит лучше не экспериментировать, тем более, что через год курс лечения Кокавом необходимо будет повторять.

- вакцинами против бруцеллеза;
- иммунодепрессантами;
- лекарственными средствами на основе спирта (настойками);
- конфетами и сладостями, для приготовления которых применяется алкоголь.
Пить или не пить спиртное во время лечения любыми препаратами – выбор каждого человека. Никто не может помочь человеку выздороветь, если он сам этого не хочет. А люди, принимающие алкоголь в любых дозах, не относятся серьезно к собственному здоровью и всегда страдают от его слабости и многих хронических заболеваний.
Если вас укусила собака (или другое животное), то перед вами закономерно встанет вопрос о вакцинации от бешенства. И в большинстве случаев он решится в пользу ее проведения. Для этого в России используют один из двух существующих антирабических (против бешенства) препаратов: КАВ (культуральная антирабическая вакцина) и КОКАВ (концентрированная культуральная антирабическая вакцина). Логично, что вторая вакцина более эффективна и удобна, поэтому чаще всего применяют именно ее.
КОКАВ предусматривает 6 уколов с определенной периодичностью, начиная со дня обращения укушенного к врачу: на 0, 3, 7, 14, 30 и 90 день. И на весь этот период терапевт может установить для вас множество запретов, либо вы прочтете о них в инструкции к вакцине: нельзя переохлаждаться, перегреваться (в том числе ходить в баню или загорать), переутомляться и так далее, поскольку все это может снизить выработку защитных антител (и соответственно специфической иммунной защиты).
Одно из строжайших табу – употребление алкоголя. Вам могут запретить применять даже лекарственные препараты на спирту (хотя содержание в них алкоголя мизерное) и «пьянящие» кондитерские изделия (конфеты с коньяком, торты с ромовой пропиткой). И что вовсе пугает, настораживает или, по крайней мере, приводит в недоумение: алкоголь запрещен на весь период вакцинации и еще в течение 6 месяцев после нее. Практически все, кто сталкивается КОКАВом, пытаются понять, чем вызвана такая осторожность. А информация по этому вопросу очень противоречивая.
Вакцина КОКАВ индуцирует выработку в организме укушенного иммунитета к бешенству. Даже если вы уверенны в том, что животное здоровое, все рвано рекомендуется перестраховаться: уж очень велик риск. Не является поводом для отказа от прививки и развитие возможных побочных эффектов при введении препарата – по той же причине (риска). И, конечно, запреты воспринимаются тоже очень серьезно – редко кто позволит себе пренебречь ими. Но срок абсолютного «сухого закона» для многих уж очень длинен. А современные врачи говорят, что еще и вовсе не обоснован. По крайней мере, в других странах за рубежом никаких ограничений на спиртное в период антирабической вакцинации не существует, и никаких научных оснований для этого нет.
Скорее всего, запрет на употребление алкоголя на период вакцинации является пережитком прошлого. Еще во времена СССР, когда использовалось старое поколение антирабических вакцин (по 40 уколов в живот, помните?), укушенному был положен отпуск на весь этот период. И просто грех было не воспользоваться им в собственных целях: кто-то начинал усиленно трудиться на дачных участках, другие использовали возможность для отдыха и поездок, а некоторые пускались во все тяжкие, вплоть до запоев. Вакцинация в таких условиях становилась под угрозу и часто не заканчивалась вовсе.
Естественно, подобное может случиться и сегодня, но если человек сознательно подходит к делу и понимает, что нужно сделать все уколы по графику, многие запреты отпадают сами по себе. Но не алкоголь, точнее не полностью.
КОКАВ не самым лучшим образом действует на печень, собственно, как и спиртное. Алкоголь реально может ослабить действие препарата, а как раз это нежелательно больше всего. Поэтому пьянствовать в период прохождения вакцинации от бешенства таки нельзя. Но бокал шампанского в новогоднюю ночь или 100 г вина на дне рождения не нанесут непоправимый ущерб вашему здоровью, считают многие современные терапевты. Так что позволить себе пригубить можно, но вот злоупотреблять – ни в коем случае.
Впрочем, немало врачей все еще придерживается старой точки зрения. Так что если вам все-таки страшновато, попробуйте обойтись вовсе без алкоголя. И непременно пройдите весь курс вакцинации независимо от того, будете вы выпивать или нет.
Эпилепсия — хроническое нервно-психическое заболевание, характеризующееся повторными припадками и сопровождающееся разнообразными клиническими и параклиническими симптомами.
Этиология, патогенез. В происхождении эпилепсии играет роль сочетание предрасположения и органического поражения мозга (нарушение внутриутробного развития, родовая асфикция, механические повреждения при родах, инфекции, черепно-мозговая травма и др.). В связи с этим нецелесообразно разделение эпилепсии па «генуинную» (наследственно обусловленную) и «симптоматическую» (результат органического поражения мозга).
Эпилептический припадок обусловлен распространением чрезмерных нейронных разрядов из очага эпилептической активности на весь мозг (генерализованный припадок) или его часть (парциальный припадок). Эпилептический очаг может возникать на короткое время при острых заболеваниях мозга, например при нарушениях мозгового кровообращения, менингитах , что сопровождается так называемыми случайными эпилептическими припадками. При хронически текущих мозговых заболеваниях (опухоли, паразитарные заболевания и др.) эпилептический очаг более стойкий, что ведет к появлению повторяющихся припадков (эпилептический синдром). При эпилепсии как болезни повторные припадки обычно являются результатом действия стойкого эпилептического очага в виде склеротически-атрофического фокуса. Важным звеном патогенеза является ослабление функциональной активности структур, оказывающих антиэпилептическое влияние (ретикулярное ядро моста мозга, хвостатое ядро, мозжечок и др.), что и ведет к периодическому «прорыву» эпилептического возбуждения, т.е. к эпилептическим припадкам. Эпилептогенные повреждения особенно часто возникают в медиально-базальных отделах височной доли (височная эпилепсия ).
Симптомы, течение. Генерализованные припадки сопровождаются утратой сознания, вегетативными симптомами (мидриаз, покраснение или побледнение лица, тахикардия и др.), в ряде случаев — судорогами. Судорожный генерализованный припадок проявляется общими тонико-клоническими судорогами (большой судорожный припадок, grand mal), хотя могут быть только клонические или только тонические судороги. Во время припадка больные падают и нередко получают значительные повреждения, часто прикусывают язык и упускают мочу Припадок обычно завершается так называемой эпилептической комой, но может наблюдаться и эпилептическое возбуждение с сумеречным помрачением сознания.
Бессудорожный генерализованный припадок (малый припадок, petit mal, или абсанс) характеризуется выключением сознания и вегетативными симптомами (простой абсанс) либо сочетанием этих симптомов с легкими непроизвольными движениями (сложный абсанс). Больные на короткое время прерывают совершаемые ими действия, а затем после припадка продолжают их, при этом воспоминание о припадке отсутствует.Реже во время припадка происходит утрата постурального тонуса, и больной падает (атонический абсанс).
При парциальных эпилептических припадках симптоматика может быть элементарной, например, очаговые клонические судороги -джексоновский припадок, поворот головы и глаз в сторону — адверсивный припадок и др. , или сложной — пароксизмальные расстройства памяти, приступы навязчивых мыслей, психомоторные припадки-автоматизмы, психосенсорные припадки — сложные расстройства восприятия. В последних случаях имеются галлюцинаторные феномены, явления деперсонализации и дереализации -состояния «уже виденного», «никогда не виденного», ощущение отчуждения внешнего мира, собственного тела и др.
Любой парциальный припадок может перейти в генерализованный (вторично генерализованный припадок). К вторично генерализованным припадкам также относятся припадки, которым предшествует аура (предвестник) — моторные, сенсорные, вегетативные или психические феномены, с которых начинается припадок и о которых сохраняет воспоминание больной.
Течение эпилепсии в значительной степени зависит от ее формы. Так, у детей существуют абсолютно благоприятные (роландическая эпилепсия, пикноэпилепсия) и неблагоприятные (детский спазм, синдром Леннокса — Гасто) формы эпилепсии. У взрослых течение эпилепсии без лечения в большинстве случаев прогредиентное, что проявляется постепенным учащением припадков, возникновением иных типов пароксизмов (полиморфизм), присоединением к ночным припадкам дневных, склонностью к развитию серий припадков или эпилептического статуса, возникновением характерных изменений личности в виде стереотипности и патологической обстоятельности мышления, сочетания аффективной вязкости с эксплозивностью, назойливости, угодливости, эгоцентризма вплоть до конечных состояний, определяемых как эпилептическое слабоумие.
Среди дополнительных методов исследования наибольшее значение имеет ЭЭГ, при которой обнаруживают спайки, пик;’, острые волны, изолированные или в сочетании с последующей медленной волной (так называемые пик-волновые комплексы). Указанные изменения можно вызвать специальными методами провокации — гипервентиляцией, ритмической световой стимуляцией, введением коразола и др. Наиболее полное провоцирующее влияние в отношении эпилептической активности оказывает сон или, наоборот, 24-часовое лишение сна, что позволяет выявлять эпилептические признаки в 85-100% случаев. ЭЭГ-исследования способствуют также уточнению локализации эпилептического очага и характера эпилептических припадков.
Диагностика эпилепсии основывается на внезапности припадков, их кратковременности (секунды, минуты), глубоком выключении сознания и расширении зрачков при генерализованных припадках, явлениях деперсонализации и дереализации при парциальных припадках. Типичные изменения на ЭЭГ подтверждают эпилептический характер припадков, хотя отсутствие таковых его не исключает.Для диагностики эпилепсии как болезни существенны анамнестические данные: болезнь возникает, как правило, в детском, подростковом и юношеском возрасте, часто встречаются наследственное отягощение в семье, отягощенный акушерский анамнез, перенесенные нейроинфекции и черепно-мозговые травмы, пароксизмальные состояния в возрасте до 3 лет.
Лечение проводится непрерывно и длительно. Подбор медикаментов и их дозировок должен быть индивидуальным в зависимости от особенностей припадков, их частоты, периодичности, возраста больного и др. Барбитураты могут быть назначены при всех видах припадков:
фенобарбитал из расчета 2-3 мг/кг массы тела больного, бензонал по 7-10 мг/кг, гексамидин по 10-15 мг/кг в сутки. Максимальное влияние на судорожные формы припадков оказывают барбитураты, а также дифенин в дозе 5-7 мг/кг, карбамазепин (тегретол, стазепин, финлепсин) по 8-20 мг/кг в сутки. При абсансах применяют этосуксимид (пикнолепсин, суксилеп) и близкий к нему по структуре пуфемид по 10-30 мг/кг, триметин по 10-25 мг/кг, клоназепам (антелепсин, ривотрил) по 0,05-0,15 мг/кг в сутки. При парциальных бессудорожных припадках (психомоторные, психосенсорные) наиболее эффективен карбамазепин и производные бензодиазепина (диазепам, нитразепам ) в сочетании с барбитуратами. Производные вальпроевой кислоты (конвулекс, ацедипрол и др.) можно отнести к антиэпилептическим средствам резерва, так как они могут действовать при всех видах припадков, однако максимальный эффект оказывают при абсансах и генерализованных припадках без фокального начала. Дозы варьируют в широких пределах- от 15 до 40 мг/кг и более в сутки.
Во избежание токсических эффектов при полипрагмазии необходим пересчет антиэпилептических препаратов на фенобарбиталовый коэффициент.Он составляет для фенобарбитала условную единицу, дифенина — 0,5, бензонала — 0,5, гексамидина — 0,35, карбамазепина — 0,25, этосуксимида — 0,2, триметина — 0,3, вальпроевой кислоты — 0,15.
Суммарная доза в условном пересчете на фенобарбитал не должна превышать 0,5-0,6 в сутки.
Необходим систематический контроль за состоянием больных (исследование крови и мочи не реже 1 раза в месяц); при появлении признаков интоксикации (головная боль, нарушения сна, головокружение , изменения в крови и др.) дозы лекарств временно уменьшают, дополнительно назначают поливитамины и антигистаминные препараты (тавегил и др.). При появлении осложнений, таких, как гемералопия (триметин), гиперпластический гингмвит (дифенин), тяжелые диспепсические проявления (этосуксимид), мегалобластическая или апластическая анемия, панцитопения, токсический гепатит (гексамидин, фенобарбитал , дифенин , триздетин, карбамазепин , этосуксимид ) и др. , соответствующие препараты приходится отменять. Всякие изменения в лечении противоэпилептическими препаратами должны проводиться осторожно и постепенно.
Наряду с медикаментозной терапией в зависимости от выявленных и лежащих в основе заболевания изменений проводят курсовое лечение средствами рассасывающего, дегидратационного, сосудистого действия. Критерием отмены противоэпилептического лечения является не менее чем трехлетняя ремиссия при благоприятной динамике ЭЭГ. Препараты отменяют постепенно в течение 1-2 лет (нельзя отменять в пубертатном периоде!). Безуспешность длительного консервативного лечения вынуждает решать вопрос о хирургическом лечении эпилепсии.
При эпилепсии могут возникать ургентные состояния, требующие немедленных действий в связи с острой угрозой для здоровья и жизни больного или его окружающих. Таковыми являются эпилептический статус (серия припадков, чаще больших судорожных, между которыми сознание полностью не восстанавливается) и острые психотические состояния. При эпилептическом статусе необходимо удалить инородные предметы из полости рта, ввести воздуховод, сделать в/в инъекцию 10 мг диазепама в 20 мл 40% раствора глюкозы или в/м 5-10 мл 10% раствора тиопентала натрия либо гексенала . Больных направляют в реанимационное отделение многопрофильных больниц, где в случае продолжения припадков им проводят длительный дозированный наркоз. При некупируемом статусе осуществляется сверхдлительный наркоз закисно-азотно-кислородной смесью на мышечных релаксантах и управляемом дыхании, регионарная краниоце ребральная гипотермия. Обязательна коррекция метаболических нарушений.
Профилактика включает превентивное противоэпилептическое лечение детей, перенесших перинатальные поражения мозга,- при наличии изменений ЭЭГ или характерных клинических данных (ночные страхи, фебрильные припадки и др.), а также лиц с черепно-мозговой травмой в анамнезе.
источник