Вирус бешенства попадает в организм человека после укусов больными дикими или домашними животными. Заражение происходит при попадании слюны носителя на поврежденные кожные покровы или слизистые оболочки. Инкубационный период вируса бешенства составляет от 2 недель до 2 месяцев. В некоторых случаях этот срок увеличивается до одного года. При общении с больным человеком следует соблюдать элементарную осторожность, поскольку после заражения в его слюне также содержится вирус бешенства.
Опасность представляют укусы (множественные и глубокие), а также любые повреждения шеи, рук, головы и лица. Более того, при прямом контакте с носителем вирус бешенства может проникнуть в кровь даже через небольшие свежие царапины, открытые ранки, потертости, слизистые оболочки глаз и ротовой полости. При укусах в голову и лицо риск попадания вируса составляет 90%, повреждениях рук – 63%, ног – 23%. Впрочем, эти статистические данные не имеют никакой ценности для обычных людей. Помните о том, что любой укус следует расценивать, как потенциальный источник смертельно опасного заболевания. При этом совершенно неважно, кто именно вас укусил, ведь, подхватив бешенство, самый милый песик может превратиться в злобное, неуправляемое создание.
После попадания в организм человека вирус бешенства начинает быстро размножаться. Во время этого процесса симптомы бешенства проходят через 3 ярко выраженные фазы:
- продромальная – появляются первые признаки бешенства в местах укусов: зуд, боль, припухание и покраснение рубца. Кроме того, человек начинает ощущать общее недомогание, головную боль, нехватку воздуха. У него поднимается температура, и появляются проблемы с проглатыванием пищи. Возможно появление симптомов, свидетельствующих о расстройстве ЦНС (кошмары, бессонница, беспричинный страх);
- энцефалитная – период возбуждения наступает спустя 2-3 дня после появления первых симптомов. Для этой фазы характерно развитие болезненных спазмов мышц тела, провоцирующихся самыми разными факторами (шум, яркий свет, спертый воздух). Пациенты становятся агрессивными. Они кричат, рвут на себе одежду, ломают мебель и прочие предметы интерьера. Между приступами возможно появление слуховых и зрительных галлюцинаций, несвязного бреда. В таком состоянии человек очень опасен, так как у него обнаруживается ненормальная «бешеная» сила. Наряду с вышеперечисленными симптомами, бешенство у человека приводит к выраженной тахикардии, повышенной потливости и чрезмерно сильному слюноотделению. Характерным признаком является и пена изо рта;
- заключительная фаза – вирус бешенства вызывает параличи конечностей и поражения черепно-мозговых нервов, но психомоторное возбуждение ослабевает. Пациент становится более спокойным, может есть и пить самостоятельно, меньше мучается от судорог и спазмов. Но это всего лишь видимость нормализации состояния, потому что уже через 10-20 часов человек неминуемо умрет от остановки сердца или паралича дыхательного центра. Смерть приходит внезапно, без агонии.
Следует особо отметить один важнейший факт: бешенство, симптомы которого свидетельствуют о наступлении третьей фазы, не оставляет пострадавшему ни одного шанса на жизнь. Не забывайте о том, что вирус бешенства – смертельно опасен, и при отсутствии лечения он со 100% вероятностью приведет к летальному исходу. По этой причине к врачу необходимо обращаться не тогда, когда появятся первые признаки бешенства, а сразу после укусов и других травм, связанных с нападениями животных. Особенно важно это на фоне того, что в некоторых случаях у пациентов развивается так называемое тихое бешенство, не имеющее выраженных симптомов возбуждения. При таком развитии признаков бешенства человек не чувствует особых изменений общего состояния и считает, что все обошлось. Ошибочность бездействия становится понятной только после первых параличей, когда спасти жизнь пациента уже невозможно.
Еще раз заметим, что любой укус животного следует рассматривать, как потенциальный источник заражения вирусом бешенства. Соответственно, пострадавшему необходимо обратиться к врачу и пройти курс лечения. Противовирусные прививки от бешенства делаются в травматологических пунктах. В нашей стране для этого используется препарат КОКАВ. Вакцина вводится внутримышечно на 0, 3, 7, 14, 30 и 90 день после укуса. Если травма была вызвана случайно, например, во время игры с хорошо знакомым домашним любимцем, курс лечения можно прекратить через 10-15 дней при отсутствии у животного признаков бешенства.
Множественные повреждения и укусы, даже при отсутствии признаков бешенства, требуют применения антирабического иммуноглобулина. Он используется одновременно с вакцинацией в первые часы после травмирования. Также очень важно правильно обработать рану. Ее промывают теплой водой и обеззараживающим составом. Края раны протирают спиртом или 5% настойкой йода. Кроме того, пациенту вводят противостолбнячную сыворотку.
Видео с YouTube по теме статьи:
источник
Несмотря на многовековую историю изучения инфекционного процесса, бешенство остается одним из наиболее неизученных и пугающих недугов. Ежегодно на всех континентах регистрируются десятки тысяч смертей от этой инфекции. Даже активная борьба с переносчиками вируса не позволяет искоренить инфекционную патологию.
Бешенство – инфекционное заболевание, имеющее раневой механизм передачи. Возникает при укусе или попадании слюны больного животного на поврежденные кожные покровы. Характеризуется болезнь поражением нервной системы с развитием специфического симптомокомплекса и неизбежным летальным исходом при развитии клиники. Основные симптомы:
- водобоязнь;
- аэрофобия (судороги при ощущении резких порывов воздуха);
- галлюцинаторный синдром;
- лихорадка;
- необратимые парезы и параличи.
Важно! При любом укусе и контакте со слюной неизвестного животного следует обратиться к врачу. В последующие 10 дней, по возможности, наблюдают за состоянием животного, или же направляют его тело для исследования в лабораторию
Бешенство относится к острым зоонозным инфекционным болезням с раневым путем передачи возбудителя и развитием специфического поражения нервной системы. После инфицирования через определенное время возникают судорожный синдром, галлюцинаторные проявления, при прогрессировании – параличи. Для этого недуга характерна практически неминуемая смерть при появлении развернутой клинической картины.
Понятие «зооноз» значит, что естественным резервуаром для обитания инфекционного или паразитарного возбудителя выступает животное.
История изучения проявлений летальной инфекционной патологии насчитывает не один век. Еще за 3 тысячи лет до нашей эры на Древнем Востоке врачеватели описывали больных с похожими на бешенство симптомами. У древних греков, славящихся своим многобожием, был бог Аристакс – покровитель этой болезни. Уже тогда появились первые рекомендации по экстренной профилактике – прижигать рану после укуса зараженного животного.
У человека впервые недуг описал Цельс в первом веке нашей эры. Он назвал неизвестную патологию по самому характерному проявлению – «водобоязнь» (гидрофобия). Из истории известны и самые невероятные способы из практики лечения болезни. Предлагалось делать разрез под языком (ибо по древним представлением, необходимо было выпустить червя, живущего в том месте и вызывающего симптомы); иссекать рану и посыпать ее пеплом головы собаки. Древние целители рекомендовали также съесть диафрагму больного животного и проводить кровопускание до обморока.
Страх перед болезнью заставлял верить людей в господнюю кару, посланную им за грехи, в виде бешенства или же в то, что в больного вселилась нечисть. Уже в Средние века появились более жесткие методы борьбы с гидрофобией: в рану вставляли и проворачивали раскаленный ключ. По мнению знахарей, так они открывали ворота для изгнания нечистого духа. Во многих случаях заболевших сжигали на костре Святой инквизиции.
В 1700-1800 годах в России все больше внимания уделяли связи вспышек болезни с дикими собаками и предлагали уничтожать их. В тот же период появились первые эксперименты, доказывающие раневой механизм передачи вируса.
В 1880 году Пастер совершил прорыв в вопросе профилактики бешенства: путем многократных попыток был выведен безопасный штамм возбудителя. На основе безвредного вируса изготовили прививку и она была экстренно опробована на ребенке, которого искусал бешеный пес. После оглашения Пастером о своем изобретении в научных кругах появились разногласия: ученого называли убийцей, другие же признавали гениальность изобретения. Несмотря на противоречия, к испытателю потянулась вереница зараженных смертельным недугом людей. Вакцина для них была единственным шансом для спасения.
В 1886 году в Российской империи открыли первое заведение, которые занималось профилактикой бешенства – пастеровскую станцию. В последующие годы были разработаны другие прививки, но все они основывались на изобретении Луи Пастера.
Случаи заражения бешенством регистрируются повсеместно. Лишь несколько стран (Австралия, Новая Зеландия и Англия) называют себя свободными от опасной инфекции. В связи с тем, что инфекционный процесс плохо поддается контролю, ситуация может измениться в любой момент. Есть регионы, в которых бешенство циркулирует только среди диких зверей. При определенных, не всегда предсказуемых условиях, заражаются и обитатели городской местности.
Эпидемиологическая ситуация неуклонно ухудшается из-за борьбы защитников животных с истреблением бездомных кошек и собак. Достаточно одного зараженного вирусом теплокровного млекопитающего, чтобы инфекция стремительно распространилась по территории.
По данным Всемирной организации здравоохранения (ВОЗ), ежегодно за антирабической помощью обращаются 100 тысяч инфицированных.
Возбудитель Neuroryctus rabiei относится к семейству Рабдовирусы, которое делится на две подгруппы – Лиссавирусы и Везикуловирусы. В Лиссавирусы входит 70 наименований микроорганизмов. Из них большая часть вызывает поражение у млекопитающих, насекомых и растений. Только 7 видов могут вызвать патологию у человека – вирус бешенства и подобные по строению вирусные агенты.
По строению Neuroryctus rabiei относится к РНК-содержащим возбудителям и имеет пулевидную форму. Вирусные частицы размножаются в нейронах головного мозга и клетках слюнных желез.
Возбудитель чувствителен к высоким температурам. При 50º С гибнет через полчаса, при 100 – мгновенно. Хорошо поддается действию дезинфектантов.
Вирус, который выделяют от больных животных, называется диким. Для изготовления вакцин используется «фиксированный» штамм. Между этими двумя видами есть несколько отличий:
- у фиксированного вируса короткий стабильный инкубационный период – неделя. У дикого штамма он может колебаться.
- Инфицирующая доза у вакцинного вида меньше в 20-30 раз.
- Вирус не появляется в слюне.
- Резко снижена патогенность культурного вида инфекции. Животное может заболеть только при целенаправленном введении антигенов под твердую мозговую оболочку.
- Способность вызывать специфический иммунитет у вакцинального вируса сохранена. При подкожном введении быстро вырабатываются защитные антитела.
Хотя в антигенном отношении все дикие вирусы сходны, однако по патогенности штаммы неоднородны. Вирусные агенты из Пакистана и Восточной Европы более активны, нежели из Африки и Западной Европы. Ученые объясняют агрессивность вируса многократным его прохождением через волков и шакалов.
Основной путь передачи – раневой. Антигены в высокой концентрации содержатся в слюне животного за 7-10 дней до проявления типичных симптомов. Вирус попадает в человеческий организм при ослюнении кожи, если на ней были царапины, ссадины или расчесы. Наиболее опасно попадание слюны животного в лицо, глаза. Кровь млекопитающих менее заразительна, нежели слюна.
Важно! Существует закон: чем ближе укус к голове, тем быстрее разовьется болезнь
Некоторое ухудшение эпидемической ситуации отмечается весной, в период наибольшей физиологической активности млекопитающих.
Различают дикое и городское бешенство. В природе резервуаром для размножения вирусных частиц служат млекопитающие. Для дикой инфекции конкретный источник может изменяться в зависимости от региона. Так, в Америке поражение может развиться при укусе скунса. Для наших широт наиболее опасны лисы и волки, в Заполярье – песцы. В Южной Америке бешенство широко распространено среди летучих мышей. По клинике, возникающей у зараженного человека, оно отличается от классического течения.
В городах в 90% случаев переносчиками выступают собаки. Чаще стали регистрироваться случаи заражения от диких и домашних котов. Иногда формируются смешанные очаги дикого и домашнего типов. Это происходит при попадании диких животных в окрестности города. Больные звери теряют чувство страха перед людьми и подбираются поближе к селениям.
Важно! Человек относительно устойчив к вирусу бешенства. Примерно у 25-30% укушенных пациентов развиваются признаки недуга. При наличии патологической симптоматики смертельный исход неизбежен
Сравнивая сельское и городское население, заболеваемость в селах выше, чем в городах. Это связывают с родом деятельности и близостью к дикой природе.
Через кожу Neuroryctus rabiei попадает в мышечную и сухожильную ткань. Там он первично размножается и сохраняется длительный срок (недели, месяцы). При недостаточной иммунной активности вирусный агент попадает в подоболочечные пространства периферических нервных окончаний, которые подходят к мышцам и сухожилиям. По нервным стволам рабический вирус двигается в сторону ЦНС. Далее, проникнув в головной мозг, снова размножается в нейронах. Нервные клетки подвергаются дегенерации. В них появляются специфические включения – тельца Бабеша-Негри. С момента попадания в ЦНС инфекционный агент стремительно разносится по всему организму. Во всех органах, пораженных вирусом, развиваются тяжелые метаболические и нервные нарушения.
Смерть больных связана с тяжелым энцефалитом и миелитом (воспалением спинного мозга), а также с сердечно-сосудистыми нарушениями.
Бешенство – одна из немногих патологий, при которых степень тяжести не указывают. Недуг уже сам по себе чрезвычайно тяжелый, все случаи пока заканчиваются смертельно.
По клиническим формам выделяют:
- гидрофобическая (буйное бешенство);
- паралитическая (тихое бешенство);
С учетом остроты течения различают:
- острейшее – от момента появления симптомов до смерти проходят считанные часы;
- обычное – длится 3-5 дней;
- затяжное – продолжительность составляет 8-15 суток.
Затянувшееся течение наблюдается при активном лечении и реанимационных мероприятиях.
Инкубационный период при бешенстве колеблется от месяца до 3-х. Иногда может сокращаться до недели или увеличиваться до года. Вариабельность сроков связана с глубиной и локализацией раны, количества попавшего вируса и агрессивности штамма.
При буйном бешенстве выделяют три стадии:
- предвестников;
- возбуждения;
- паралитическая.
В период предвестников пациента может беспокоить зуд, подергивание в области раны. Отмечается ощущение ползания мурашек и неопределенная боль в месте бывшей раневой поверхности (сам укус к этому времени заживает). Человек изменяется в своих привычках и настроении:
- снижается аппетит;
- ухудшается настроение, одолеваю негативные мысли;
- ищет уединения, становится раздражительным;
- иногда чувствуется боль в горле и животе;
- отмечается повышение температуры тела до 37-37,5º С.
Депрессивный период длится 1-4 суток.
В стадии возбуждения беспокойство пациента усиливается. Он мечется по комнате, сплевывает обильно выделяющуюся слюну, так как проглотить ее не может. При любой попытке предложить воду или при ее виде начинаются болезненные судороги. Дыхание становится прерывистым. Подобное состояние может возникать при резких порывах воздуха. Человек жалуется на внезапное чувство нехватки воздуха и тяжесть при глотании (аэрофобия).
Совет врача. При данной стадии рекомендуется поместить больного человека в комнату без сквозняков. Желательно закрыть окна темными шторами, чтобы не раздражать ярким светом пациента. Окна также открывать не нужно, даже на проветривание
В период между приступами возбуждения пациента беспокоят галлюцинации устрашающего или эротического содержания. С прогрессированием недуга повышается температура тела до 40º С и более.
Из-за невозможности пить быстро наступает обезвоживание. Длительность описанного периода не превышает двух дней. После чего можно заметить перемены в состоянии здоровья:
- пациент успокаивается, охотно контактирует с окружающими;
- его перестают мучить судороги;
- отмечается некоторая слабость в конечностях, иногда возможно недержание мочи и кала;
- при парезе голосовых связок теряется голос.
В начале паралитического периода кажется, что болезнь отступила. Однако, это мнимое благополучие. Больной может умереть в самый неожиданный момент из-за паралича сосудодвигательного центра. К сожалению, все лечебные мероприятия неэффективны.
Паралитическая форма отличается от описанной тем, что после предвестников наступает стадия развития параличей.
Осложнеия при данной инфекции делятся на ранние и поздние. К ранним относят:
- остановка дыхания;
- асфиксия (удушье);
- отек мозга.
Поздние осложнения в связи с быстротечностью патологического состояния являются скорее теоретическими и включают:
- нарушения сердечного ритма;
- вторичные бактериальные инфекции;
- отек и ателектаз легких;
- желудочное кровотечение;
- артериальные и венозные тромбозы от сгущения крови.
Осложнения могут возникать и при проведении специфической иммунопрофилактики. При вакцинации может развиться энцефалит, и при введении иммуноглобулина антирабического – тяжелая аллергическая реакция.
Прогноз при бешенстве неутешителен. Даже при надлежащем высококлассном лечении все случаи доказанного недуга заканчиваются летально.
Некоторые врачи выделяют атипичные формы этой острой инфекционной патологии:
- бульбарная (сознание сохранно, но резко выражены дыхательные нарушения и глотательная способность);
- мозжечковая (наблюдается шаткость походки, головокружение. Дрожание рук не дает возможности совершать задуманные действия);
- церебрально-маниакальная (в сочетании с судорогами возникают бредовые идеи, маниакально-депрессивный психоз);
- первично-паралитическая (парезы и параличи – единственные проявления бешенства).
После укуса неизвестного животного следует обратиться к хирургу в поликлинику или травматологический пункт. Врач произведет обработку укуса и назначит курс вакцинации. Если инцидент произошел с ребенком, его должны осмотреть педиатр и невролог.
В случае развития клинических проявлений заниматься терапией такого больного должен инфекционист.
В современной врачебной практике диагноз «бешенство» ставится клинически. При жизни больного подтвердить заболевание лабораторными методами затруднительно. Натолкнуть врача на мысль о гидрофобии могут такие признаки:
- наличие в анамнезе факта укуса животных (диких или домашних);
- изменение психического состояния больного (угнетение, возбуждение);
- аэрофобия;
- водобоязнь;
- галлюцинаторные эпизоды;
- лихорадка;
- характер судорожных приступов;
- быстрая динамика развития недуга;
- в поздней стадии – парезы и параличи.
Для специфической диагностики используют обнаружение при микроскопии телец Бабеша-Негри в нейронах. Обычно это делается после смерти пациента при аутопсии. Возможно заражение лабораторных животных слюной больного и посмертное исследование их головного мозга на предмет специфических включений. На практике к этому методу не прибегают, так как он занимает 8-12 дней.
Лечение больного бешенством проводят только в инфекционном стационаре. Палата должна быть затемнена, исключают громкий шум и сквозняки. Специфической терапии нет, слабый положительный эффект дают антирабический иммуноглобулин и сыворотка. До момента развития клиники может сработать курс вакцинации.
Терапия симптоматическая и включает:
- обезболивающие средства;
- противосудорожные лекарства;
- снотворные для улучшения качества сна;
- введение водно-солевых растворов для восполнения жидкости и нормализации солевого баланса;
- кардиотоники и лекарства, влияющие на работу сердечно-сосудистой системы.
Все описанные в литературе и СМИ единичные случаи излечения недостоверны и не имеют подтверждения диагноза «бешенство».
Используют специфическую и неспецифическую профилактику заболевания в нашей стране.
К неспецифическим мерам предупреждения инфекционной патологии относят:
- отлов бродячих животных ветеринарной службой;
- усыпление больных зверей;
- истребление хищников вблизи населенных пунктов;
- санитарно-просветительная работа среди населения;
- карантин в очаге инфекции.
Специфическая профилактика состоит в проведении серии антирабической вакцинации и введения антирабического иммуноглобулина после обработки полученной раны. Обрабатывают повреждение следующим образом:
- обильно промывают мыльным раствором;
- затем обрабатывают йодом или 70-градусным спиртом;
- вокруг раны и непосредственно в нее колется иммуноглобулин; через сутки вводится специфическая сыворотка.
Важно! Запрещено проводить первичную хирургическую обработку раневого канала и накладывать швы
Если укусы были нанесены домашним животным, доктор выясняет обстоятельства произошедшего. Играет роль, был ли спровоцирован питомец и здоров ли он сейчас. Если имеется подтверждение о прививке домашнего любимца – вакцинацию не проводят. В случае отсутствия факта вакцинации рекомендуют наблюдение в течение 10 дней за питомцем. Если его состояние здоровья не изменилось – курс вакцинации приостанавливают после 3 уже сделанных уколов.
В ситуации, когда после укуса животное скрылось и неизвестно, что с ним стало, проводят полный объём экстренных профилактических мер.
В любом случае следует незамедлительно обращаться в лечебное учреждение после описанных ситуаций. Чем раньше начато лечение, тем большая вероятность сохранить жизнь.
источник
Вирус крайне опасен для птиц и животных своей способностью вызывать у них различные патологии. Он существует, благодаря циркуляции в природе, распространяясь с помощью живых теплокровных организмов. Человек заражается чаще всего от собак (и домашних, и бродящих), а они от диких животных. Непосредственно от представителей дикой фауны люди инфицируются не более, чем в 28% случаев. Кошки становятся источником заражения в 10% случаев.
Инфицирование происходит при контакте со слюной больного животного, чаще всего при укусе. Особо опасна в этом плане травма головы и рук. Чем больше укусов, тем выше риск инфицирования. Пик заболеваемости приходится на весну и лето. Теоретически, человек является источником опасности во время развития симптоматики болезни, особенно в тот период, когда перестает контролировать собственное поведение.
В РФ, за 2012 год было заражено 950 человек. 52 процента больных проживают в Центральном федеральном округе, ещё меньше в Приволжском (17%) и Уральском (8%), в Южном и Сибирском – по 7%.
Разносчиком болезни считаются лисы, популяция которых в стране велика. Так, на каждые 10 квадратных километров приходится до 10 особей. Для того, чтобы предотвратить распространение болезни, на эту же площадь должно приходиться не более одного животного.
Кроме того, растет популяция волков и енотовидных собак, они разносят инфекцию не менее активно, чем лисы. Болеть могут также ежи, лоси, рыси, медведи, хотя для них это не типично. Также регистрируются случаи нападения на людей бешеными воронами.
Поэтому так важна прививка от бешенства для домашних животных. Нередки случаи вывоза не вакцинированных псов на природу, где они нападают на инфицированных ежей. Спустя какое-то время их поведение становится неадекватным, они уходят в темные места и гибнут.
В прошлом, вакцину вводили человеку лишь спустя 10 дней. В это время наблюдали за напавшим на него животным. Если оно за это время не погибало, то пострадавшего не прививали. Однако, если человек не обращается к врачу в течение 4 дней после появления первых симптомов, вероятность того, что он выживет – 50%. Если человек начал проходить курс вакцинации лишь на 20-й день, вероятность его гибели составляет 100%.
А если после укуса своевременно обратиться за медицинской помощью и пройти курс вакцинации, то каких-либо последствий удается избежать как минимум в 96-98% случаев.
Инкубационный период этого заболевания может быть, как коротким (9 дней), так и продолжительным – до 40 суток. Болезнь будет развиваться быстрее, если вирус проник в организм через укус на лице и шее. Крайне опасны и укусы на кистях рук – в этом случае инкубационный период может сократится до 5 суток. Так вирус, продвигаясь по нервным путям попадает в спинной и головной мозг, вызывая отмирание клеток. Если же инфицирование произошло через ноги, то инкубационный период значительно увеличивается. Были случаи, когда вирус не проявлялся в течение года и более. Стоит отметить, что у детей заболевание развивается быстрее, чем у взрослых.
Так как современная вакцина позволяет избавить больного от заболевания, то пациенты, поступающие с явными клиническими признаками бешенства – это очень редкое явление. Наступление болезни может быть обусловлено следующими факторами:
Длительное отсутствие медицинской помощи;
Нарушение прививочного режима;
Самостоятельное досрочное завершение вакцинации.
В большинстве случаев причиной болезни становится отсутствие у людей необходимых знаний, а также небрежное отношение к собственному здоровью. Человек часто не придает должного значения тому, что был укушен. К этой ране он относится как к обыкновенной царапине, которая на самом деле несет прямую угрозу жизни. В то время как за помощью нужно обратиться не только после укуса, но даже после попадания слюны на кожу, целостность которой нарушена.
В организме, после инфицирования происходят следующие процессы: вирус попадает в спинной и головной мозг, разрушая его клетки. Гибель нервной системы вызывает ряд симптомов и приводит к летальному исходу.
Для того, чтобы выставить диагноз, врачу потребуется выяснить факт укуса или попадания слюны животного на человека. Клиника у всех заболевших однообразна. В крови повышается уровень лимфоцитов, эозинофилы полностью отсутствуют. Мазок-отпечаток, взятый с поверхности роговицы, указывает на наличие антител, вырабатываемых к попавшей в организм инфекции.
Вирус может бессимптомно существовать в организме от 30 до 90 дней. Реже инкубационный период сокращается до 10 дней, ещё реже увеличивается до года. Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.
Болезнь проходит три стадии развития, каждая из которых проявляется различными симптомами.
Для начального этапа, который продолжается от 24 часов до 3 дней, характерны следующие признаки:
Первой тревожить больного начинает рана. Даже если укус к этому моменту времени уже зарубцевался, человек начинает ощущать его. Поврежденное место болит, ощущения носят тянущий характер, локализуются в центре травмы. Кожа становится более чувствительной, зудит. Рубец воспаляется и припухает.
Температура тела не превышает 37,3 °C , но и не опускается ниже 37 (субфебрилитет).
Возникают головные боли, появляется слабость. Больного может тошнить и рвать.
Когда укус был нанесен в область лица, у человека часто развиваются галлюцинации : обонятельные и зрительные. Пострадавшего начинают преследовать отсутствующие на самом деле запахи, возникают несуществующие образы.
Проявляются психические отклонения: больной впадает в депрессию, его преследует беспричинный страх. Иногда на смену повышенной тревожности приходит чрезмерная раздражительность. Человек испытывает апатию ко всему, становится замкнутым.
Аппетит пропадает. Ночной отдых нарушается, на смену нормальным сновидениям приходят кошмары.
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
Дыхание больного становится редким и судорожным.
Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
Завершающая фаза болезни – стадия параличей. Она длится не более суток, и характеризуется угасанием двигательной функции. У больного нарушается чувствительность, судороги и галлюцинации больше не преследуют его. Парализуются различные мышечные группы и органы. Внешне человек выглядит спокойным. При этом происходит значительный скачок температуры. Она поднимается до 42 °C, усиливается сердцебиение, а артериальное давление падает. Человек погибает по причине паралича сердечной мышцы или дыхательного центра.
От начала проявления симптомов заболевания до момента смерти больного проходит от 3 дней до недели. Иногда бешенство отличается быстрым прогрессированием и стертой клинической картиной. При этом пострадавший может умереть на протяжении первых суток, после того, как появятся первые скудные симптомы.
После того, как симптоматика впервые проявила себя, болезнь становится неизлечимой. Все действия врачей будут сведены лишь к облегчению самочувствия человека. Его стремятся отгородить от внешних раздражителей, вводят опиоидные анальгетики, выполняют поддерживающую терапию. Продлить жизнь помогает искусственная вентиляция легких, однако, летальный исход неминуем.
Оказание первой помощи пострадавшему входит в обязанности врача-хирурга, работающего в центре антирабической помощи. Больной получает инъекцию в тот же день, когда обращается за помощью.
Если раньше вводили до 30 прививок в область живота, под кожу, то начиная с 1993 года, от подобной схемы профилактики заболевания отказались. Сейчас используется современная вакцина (КОКАВ). Она очищенная и даёт возможность значительно сократить лечебный курс, а также уменьшить дозировку, вводимую разово.
Вакцина не вводится в ягодицу! Детям её ставят в бедро (в наружную поверхность), а взрослым и подросткам в дельтовидную мышцу. Стандартная дозировка – 1 мл. Эффект от введенной вакцины достигает 98%, однако, важно сделать первую инъекцию не позднее, чем две недели после получения травмы или укуса.
При первом обращении пациента даже спустя месяцы после опасного контакта ему будет показан лечебный курс.
После того, как была сделана прививка, первые антитела к вирусу появятся спустя 14 дней, их максимальная концентрация наступит через месяц. Когда существует риск сокращения инкубационного периода, больному вводят антирабический иммуноглобулин.
Когда курс будет завершен, у человека сформируется иммунитет, который начнет работать, спустя 14 дней после последней инъекции.
Действовать сформированная защита будет на протяжении года.
Несмотря на существующие вакцины и иммуноглобулин, люди продолжают умирать от вируса. Это происходит в результате их низкой осведомленности об опасности болезни и из-за не обращения к доктору. Некоторые пострадавшие отказываются от оказания медицинской помощи и в 75% случаев погибают из-за факта инфицирования. Иногда вина за смерть таких больных лежит на врачах, которые неправильно оценили степень угрозы здоровью человека (до 12,5%). Некоторые пациенты (до 12,5%) погибают из-за прерывания курса или нарушения режима вакцинации.
Строго запрещено пациентам, проходящим лечение, а также спустя 6 месяцев после его окончания: потреблять любые спиртные напитки, чрезмерное физическое переутомление, нахождение в бане и сауне, переохлаждение. Это объясняется снижением выработки антител, ухудшением иммунитета. Если больной получает параллельное лечение иммунодепрессантами или кортикостероидами, необходим контроль антител к вирусу. Если их продуцируется в недостаточном количестве, то необходима дополнительная терапия.
Как правило, большинство людей не испытывают никаких побочных эффектов, после введения вакцины. Она чаще всего хорошо переносится. Незначительные аллергические проявления отмечаются не более, чем в 0,03% случаев.
Противопоказания для введения вакцины от бешенства отсутствуют, что обусловлено смертельной угрозой больного человека.
Инъекции вводят и женщинам, вынашивающим ребенка, и больным с острыми патологиями.
В каких случаях не нужно вакцинироваться?
При попадании слюны животного или при его прикосновении к целостному кожному покрову;
Если животное укусило человека через ткань, которая толстая и она не повредилась;
Когда произошло ранение клювом или когтем птицы;
При укусе животными, проживающими в домашних условиях, если они были привиты от вируса и в течение года не проявляли признаков болезни.
Что касается домашних животных, то человека не прививают в том случае, если он не был укушен в шею, лицо, пальцы или кисти, а также, если укус единичный. Когда травма локализуется в опасном месте или носит множественный характер, человеку делают 3 прививки. Это необходимо по причине того, что носителем вируса могут быть даже вакцинированные домашние питомцы.
За нанесшим травму животным необходимо наблюдать, если оно проявляет признаки болезни, то вакцинацию следует начать незамедлительно.
Если заражение скорее всего произошло. Вакцину обязательно нужно сделать, если была получена травма (укус, царапина, попадание слюны на поврежденную кожу) от дикого животного. Если имеется возможность проследить за ним, то человеку ставят всего 3 инъекции.
Профилактику прекращают, если животное остается здоровым на протяжении 10 суток после нанесения травмы.
Также достаточно 3 вакцин, если животное было убито, а в его мозге не обнаружили вируса бешенства.
Курс проводят полностью, если:
Судьба животного неизвестна;
Оно имело контакт с представителями дикой фауны.
Если травмированный человек был вакцинирован полным курсом ранее, и с этого времени не прошло 365 дней, то ему ставят три вакцины (первый, 3 и 7 дни). Если год уже истек, то необходимо пройти полный терапевтический курс.
Терапия с использованием иммуноглобулина необходима к реализации в течение суток после получения травмы. Этот срок не должен превышать 3 дней после возможного инфицирования и до того, как была введена 3 вакцина. Доза составляет 20 МЕ/кг иммуноглобулина.
Одна половина рассчитанной дозы вводится инъекционно, вокруг поврежденных тканей (рану можно орошать). Остальную часть вводят в мышцу (в бедро – в его верхнюю треть или в ягодицу). Вакцина и иммуноглобулин не вводятся одним шприцом!
Их возможно сочетать при наличии следующих показаний:
Укус глубокий, наблюдается кровотечение;
Имеются множественные укусы;
Травмы нанесены в опасные зоны.
Следует помнить о смертельной опасности вируса. Необходимо обращаться к врачу сразу после полученной травмы или после возникновения сопряженных с риском заражения ситуаций.
Важно знать, что при даже незначительном укусе, человеку необходимо обратиться за врачебной помощью. Дальнейший ход терапии будет определен доктором. Он реализует экстренное лечение путем введения либо активной, либо пассивной вакцины антирабического иммуноглобулина.
Сразу после укуса важно промыть травмированное место проточной водой. Кроме того, профилактическая вакцина может быть введена лицам, имеющим профессиональные риски, например, дрессировщикам, охотникам, ветеринарам.
Вакцину вводят немедленно, после обращения пострадавшего человека в больницу. Её выполняют в первый день, затем на 3 и 7 день, после на 14 и 28 сутки. Всемирная организация здравоохранения даёт рекомендацию провести вакцинацию ещё и спустя 3 месяца, после того, как была введена последняя инъекция, вводят её в мышцу. Это достаточная для выработки иммунного ответа схема.
Вводят вакцину в случае, если:
Произошел укус дикими грызунами;
Произошло попадание слюны на кожу, имел место укус или царапина животного, точно переносящего вирус или даже при подозрении на его наличие;
Произошел укус сквозь тонкий слой ткани, после ранения любым предметом, запачканным слюной инфицированного животного.
Произошло ранение птицей (не хищником);
Произошел укус, без повреждения кожи (через плотную ткань);
При употреблении внутрь молока или мяса инфицированного животного, прошедшего термическую обработку;
Произошел укус домашним грызуном;
Произошел укус грызуном, на той территории, где болезнь не фиксировалась уже 2 года;
Произошел контакт с зараженным человеком без повреждения кожи или попадания его слюны на слизистые оболочки;
Произошел контакт, но животное не погибло спустя 10 дней после контакта (мера не актуальная).
Вакцина имеет незначительные побочные реакции по сравнению с возможным заболеванием. В некоторых случаях проявляются аллергические реакции, место инъекции может отечь, уплотниться или болеть. Иногда отмечается рост температуры тела (не более 38 °C), появляется озноб и головные боли. Могут увеличиться лимфатические узлы.
Первичную антирабическую помощь оказывает врач-хирург (врач-травматолог) центра антирабической помощи (согласно приказу Минздрава № 297 от 7.10.1997). Вакцина против бешенства вводится в первый день обращения в травматологический пункт.
Образование: в 2008 году получен диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)» в Российском исследовательском медицинском университете имени Н. И. Пирогова. Тут же пройдена интернатура и получен диплом терапевта.
Первые симптомы инсульта и 7 мер экстренной доврачебной помощи
20 эффективных советов сжечь жир на животе, подтвержденных наукой!
 | Холера |
 | Брюшной тиф |
 | Туляремия |
 | Ботулизм Таблицы расчетов для мужчин, женщин и детей, всех возрастов! Узнайте причины отклонений! Расшифровка всех видов анализов! Не знаете своего заболевания? Найдите его по симптомам! источник В современном мире бешенство уже перестало быть смертельным заболеванием и случаи инфицирования регистрируются сравнительно редко. Однако возбудитель болезни постоянно присутствует в природных очагах, поэтому любому важно знать, как проявляется бешенство у человека. В этой статье описано бешенство у человека: его основные симптомы и лечение. Бешенство относится к категории зоонозов, то есть инфекционных заболеваний, возбудитель которых циркулирует в природных очагах и является крайне заразным для человека. Вирус, вызывающий бешенство, крайне патогенен: он поддерживает свою жизнедеятельность, распространяясь в популяциях диких животных. Как передается заболевание? Человек может заразиться от собак и кошек, которые были укушены дикими животными. Причем чаще всего вирус передаётся людям от собак: бешенство у человека после того, как его кусает зараженная кошка, развивается всего в 10% случаев заболевания. Основным разносчиком бешенства считаются лисицы. Кроме того, заражаться могут волки, енотовидные собаки, рыси и даже ежи. Часто регистрируется бешенство у кошек, особенно одичалых. В единичных случаях были зарегистрированы случаи передачи инфекции после нападения на людей, зараженных бешенством ворон. Редко болезнь передается от человека к человеку при контакте со слюной заболевшего.
Вирус присутствует в слюне больного животного. После укуса возбудитель по нервным путям распространяется по организму и поражает прежде всего продолговатый мозг, кору больших полушарий, а также аммонов рог. Инкубационный период бешенства у человека составляет примерно 9 дней. Однако в некоторых случаях он продолжается месяц и более: зависит это от локализации укуса, состояния организма и ряда других факторов. У детей болезнь развивается гораздо быстрее, чем у взрослых: от укуса до первых симптомов может пройти всего два-три дня. Известны случаи, когда продолжительность инкубационного периода составляла более года. Быстрее клиническая картина разворачивается, если укус расположен на лице или на шее, а также на кистях рук. Если укушена нога, заболевание развивается медленнее. Однако это не значит, что риска заболеть нет: даже если за ногу укусил зараженный котенок, необходимо обратиться за помощью. Вакцина для лечения бешенства у человека обладает крайне высокой эффективностью. Если вовремя начать лечение, то можно предотвратить заражение вирусом. Умершие от бешенства люди обращались к врачу слишком поздно. Однако в редких случаях бешенство все же развивается. Происходит это по следующим причинам:
Таким образом, причиной бешенства становится преуменьшение опасности заболеть после укуса, а также недостаточный уровень осведомленности о специфике заболевания. Например, немногие знают, что обращаться к врачу надо не только после укуса, но даже после попадания слюны животного на поврежденные кожные покровы.
Первые признаки развития заболевания проявляются в течение 2-3 суток. На 1 стадии отмечаются следующие симптомы бешенства у человека:
На второй стадии, которая длится примерно 3 дня, характерны следующие проявления:
Третья стадия бешенства носит название стадии параличей. Длится эта стадия не более 24 часов. На этом этапе двигательные функции у зараженного человека постепенно угасают. Снижается уровень чувствительности, исчезают галлюцинации. Наступает паралич дыхательной мускулатуры. Умирающий человек может выглядеть достаточно спокойным, при этом температура тела увеличивается до 40-42 градусов, а артериальное давление резко снижается. Человек умирает от бешенства по причине остановки сердца или паралича дыхательной мускулатуры. Диагностика заболевания осуществляется прежде всего на основании факта наличия укуса собаки, кошки или другого животного. При этом врач проводит дифференциальный диагноз от столбняка, энцефалита или алкогольного делирия. Тем не менее, при развертывании клинических симптомов в первую очередь учитывается именно контакт с потенциально зараженным диким или домашним животным. Дополнительно могут быть рекомендованы лабораторные анализы. На факт заражения указывает повышение в крови уровня лейкоцитов, при этом эозинофилы отсутствуют полностью. Для выявления наличия в организме антител проводится такой анализ на бешенство, как мазок-отпечаток с поверхности роговицы.
Лечение бешенства у человека проводится следующим образом:
К сожалению, способов лечения бешенства у людей на поздних стадиях на данный момент не разработано. Если болезнь диагностирована на поздней стадии, то закончится она гибелью пострадавшего. Даже современные препараты против бешенства не позволяют справиться с вирусом, поэтому их применение считается нецелесообразным. Поэтому идти к врачу важно до момента, когда проявятся первые симптомы.
В связи с тем, что лечение бешенства не дает результатов, после укуса животного необходимо осуществлять профилактические меры. Есть два вида профилактики:
Специфическая вакцинация — самый эффективные способ борьбы с бешенством. Назначается она в следующих случаях:
Сделать прививку от бешенства обязательно следует людям, которые по работе часто контактируют с домашними или дикими животными (ветеринары, лесники, охотники и т.д.) Уколы от бешенства у человека проводятся курсом. Курс нельзя прерывать по собственной воле: в противном случае могут развиться симптомы заболевания. Где сделать прививку, можно узнать у районного терапевта или в поликлинике по месту жительства. Отказываться от прививки ни в коем случае не следует. Многие опасаются, что после вакцинации разовьются побочные эффекты. Действительно, некоторое время назад, когда вакцины изготавливались из нервной ткани погибших животных, курс лечения переносился достаточно тяжело. Однако в наши дни вакцины усовершенствованы и переносятся они сравнительно легко. В редких случаях при непереносимости компонентов препарата развиваются аллергические реакции.
Бешенство — одно из опаснейших заболеваний. К его профилактике и лечению ни в коем случае нельзя относиться безответственно, в противном случае человек, укушенный зараженным животным, умрет. Узнать больше об этой коварной болезни вы сможете из этого видео: источник Бешенство относится к заболеваниям, против которого практически бессильны неспецифические профилактические мероприятия, поскольку возбудитель инфекции постоянно присутствует в природных очагах среди популяции животных. Эта болезнь известна очень давно и до определенного времени всегда приводила к смерти человека. Распространенность заболевания невысока, но случаи инфекции регистрируются практически во всех странах мира, за исключением ряда островных и северных государств (Великобритания, Япония, Норвегия и др.). Бешенство представляет собой инфекционный зооноз с острым течением, возбудителем которого является вирус Neuroiyctes rabid. Заболевание характеризуется тяжелым поражением ЦНС (центральной нервной системы) и при отсутствии своевременной экстренной вакцинации является угрожающим жизни. Несмотря на то, что остановить персистенцию вируса в природе человеку не под силу, развитие заболевания легко предотвращается путем своевременной и правильной вакцинации человека с подозрением на бешенство. Но при несвоевременном обращении к врачу и развитии клинической картины больной обречен на смерть. В этой статье мы рассмотрим симптомы бешенства у человека и профилактические меры для предотвращения развития заболевания. Вирус, вызывающий бешенство, отличается высокой патогенностью для теплокровных птиц и животных. Циркулирующий в природе вирус поддерживает свою жизнедеятельность, распространяясь среди популяции животных и птиц. Несмотря на это, источниками заражения в превалирующем большинстве случаев являются собаки, как домашние, так и бродячие, которые тем или иным способом заражаются от диких животных. Доля диких животных, как источников инфекции, составляет около 25-28 % из всех случаев бешенства. В десяти процентах случаев заражение происходит от кошек. Вирус бешенства находится в слюне зараженного животного. Человек заражается при ослюнении и укусе животным, больным бешенством. Особо опасными в плане заражения считаются укусы кистей рук и головы, а также множественные укусы. Для заболевания характерна сезонность, приходящаяся на весенне-летнее время. Больной человек, как источник инфекции, теоретически представляет опасность в период развития клинической картины, когда он не контролирует свои действия. По данным Россельхознадзор, только за полугодие 2012 г. в России было зафиксировано 950 случаев бешенства, в основном в ЦФО — 52%, Приволжском -17%, Уральском 8%, ЮФО — 7% Сибирском 7%. Основными распространителями бешенства считаются лисы, в России на каждые 10 км2 приходится до 10 лисиц, а для того, чтобы заболевание не развивалось стремительно должно быть не более 1 лисы на 10 км2. В последние годы в России стало увеличивается число волков и енотовидных собак, которые наряду с лисами также могут активно распространять вирус. Более того, стали заболевать и такие животные как рыси, ежи, медведи и лоси, которым это не свойственно. Увеличивается случаи нападения на человека бешеных ворон. Очень важно своевременно вакцинировать домашних животных. Бывают случаи, когда домашние собаки, непривитые от бешенства, выезжают с хозяевами на природу, на дачу, нападают на ежей или возвращаются из леса в крови и взъерошенными, а потом, спустя некоторое время начинают неадекватно реагировать на ласку и избегать света, прятаться в темных местах и вскоре погибают.
Как писалось ранее, борьба с бешенством в случае укуса или ослюнения зараженным животным сводится к проведению вакцинации больного. Поэтому на сегодняшний день больные, поступающие с явной клинической картиной бешенства, являются редкостью. Заболеваемость бешенством связана с тремя основными причинами:
К сожалению, для многих людей роковой становится элементарная безграмотность и безалаберность по отношению к своему здоровью. Воспринимая укус животного, как банальную царапину, человек ставит под угрозу свою жизнь. Бешенство – это как раз тот случай, когда лучше перестраховаться и незамедлительно обратиться к врачу в случае укуса и даже ослюнения животным. Что происходит с организмом человека после заражения бешенством? По нервным путям вирус попадает в головной и спинной мозг и вызывает гибель нервных клеток. Постепенно разрушение нервной системы вызывает определенную симптоматику и, в конце концов, приводит к смерти больного. Диагностика болезни основывается на собранном анамнезе (факт ослюнения или укуса) и клинических проявлениях болезни, которые являются типичными у большинства заболевших. Картина крови характеризуется увеличением лимфоцитов и отсутствием эозинофилов. В отпечатках с поверхности роговицы глаз можно обнаружить антиген вируса бешенства. После попадания вируса в организм человека наступает скрытый или инкубационный период продолжительностью 1-3 месяца. В редких случаях возможно укорочение этого периода до 10-12 дней и удлинение вплоть до одного года. На длительность инкубации влияет место укуса – чем длиннее путь до головного мозга, тем дольше длится скрытый период. Бывали случаи, когда человек заболевал через 4 года после укуса бешеной коровы. После инкубационного периода возникает истинное заболевание. Выделяют три стадии бешенства, которые сменяют друг друга: I — начальная, II — возбуждения, III — параличей. Итак, какие симптомы бешенства появляются у человека после укуса инфицированным животным?
Параличи возникают вследствие выпадения функций коры головного мозга. Параличу подвергаются те или иные группы мышц и органов (языка, гортани и т.д.). Угасают двигательная и чувствительная функции, прекращаются приступы судорог и фобий. Больной внешне успокаивается. Отмечается значительное увеличение температуры до 40-42 С. Возникает учащенное сердцебиение на фоне падения давления. Смерть больного возникает вследствие паралича сердца или дыхательного центра.
При развитии клинической картины прогноз всегда неблагоприятный. В стационаре лечение сводится к облегчению состояния больного – создание особых условий без воздействия ветра, шума и света. В больших дозах больному вводят опиоидные анальгетики и проводят поддерживающую терапию. Перевод на искусственную вентиляцию легких продлевает жизнь. Но исход всегда одинаков – смерть больного. Первое, о чем должен помнить любой человек, укушенный животным – как можно быстрее обратиться за медицинской помощью. Алгоритм дальнейшей лечебной тактики, в том числе необходимость экстренной вакцинации, определяет только врач. Профилактика бешенства у людей из группы риска (укушенных или ослюнявленных больным животным) проводится путем активной и пассивной вакцинации антирабическим иммуноглобулином по схеме. До обращения к врачу нужно как можно раньше промыть рану большим количеством проточной воды. Профилактическая вакцинация против бешенства показана для лиц, имеющих профессиональный риск заражения бешенством (ветврачи, охотники и пр.). Активную иммунизацию следует проводит незамедлительно, она производится в 1 день, на 3 день, 7, 14, 28, ВОЗ также рекомендует осуществлять дополнительную инъекцию через 3 месяца после шестой инъекции. Вакцину вводят по 1 мл внутримышечно. Этой схемы бывает достаточно для формирования иммунитета. Когда показана вакцинопрофилактика?
Когда прививку от бешенства производить не целесообразно?
Побочные эффекты после вакцинации могут быть следующими: повышение температуры до 38С, головная боль, озноб, аллергические проявления, нарушение пищеварения, увеличение лимфатических узлов, боли в суставах, в месте инъекции — уплотнение, легкая болезненность, отеки. источник |
 Будьте очень бдительны при встрече с диким животным, не пытайтесь его покормить или погладить. В случае его нападения на вас или ваше домашнее животное, немедленно обратитесь в врачу
Будьте очень бдительны при встрече с диким животным, не пытайтесь его покормить или погладить. В случае его нападения на вас или ваше домашнее животное, немедленно обратитесь в врачу Слюна больного животного содержит вирус бешенства, после укуса или контакта с зараженным животным следует промыть место поражения теплым мыльным раствором и немедленно отправиться к врачу
Слюна больного животного содержит вирус бешенства, после укуса или контакта с зараженным животным следует промыть место поражения теплым мыльным раствором и немедленно отправиться к врачу Прежде всего бешенство проявляется болью в месте укуса, даже если с этого момента прошло долгое время. Если у человека проявились первые симптомы бешенства, шанса остаться в живых практически нет
Прежде всего бешенство проявляется болью в месте укуса, даже если с этого момента прошло долгое время. Если у человека проявились первые симптомы бешенства, шанса остаться в живых практически нет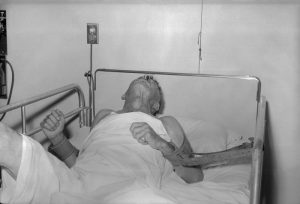 Зараженного бешенством человека ждет долгая и мучительная смерть. К сожалению, на сегодня лекарство от этой болезни не изобретено. Поэтому единственным шансом остаться в живых остается своевременная вакцинация
Зараженного бешенством человека ждет долгая и мучительная смерть. К сожалению, на сегодня лекарство от этой болезни не изобретено. Поэтому единственным шансом остаться в живых остается своевременная вакцинация