Актиномикозом молочных желез является бактериальное заболевание, которое протекает в женском организме преимущественно в хронической форме, а обостряется уже во взрослом детородном возрасте.
Данный диагноз в медицинской практике встречается крайне редко по сравнению с другими воспалительными процессами молочных желез, однако при его диагностировании требуется немедленное лечение.
Грибковая природа актиномикоза, скорее, условная, поскольку основной возбудитель заболевания грибком вовсе не является, хотя симптоматика все-таки сходна. Если говорить об этиологии патологического процесса, то источником болезнетворной инфекции считаются лучистые грибки — актиномицеты, которые способны поражать, как одну, так и обе молочных железы.
В медицине выделяют два пути инфицирования – первичный и вторичный.
В первом случае бактериальные клетки в норме располагаются в ротовой полости, а в молочные железы проникают при механических повреждениях кожи груди, в частности, трещинах сосков или ссадинах характерной области.
Во втором случае развитие актиномикоза наблюдается, если первичный очаг патологии локализуется в других жизненно важных органах. Инфекция, стремительно поражая все на своем пути, сначала проникает в мягкие ткани, а после инфицирует и молочные железы. В случае масштабного воспалительного процесса вполне возможно распространение болезнетворной инфекции через лимфу и кровь.
После непосредственного инфицирования характерного участка актиномицетами наблюдается сильнейшая отечность и покраснение кожи, при этом она становится горячей, вызывая тревогу пациентки.
Спустя незначительный период времени происходит формирование молодых фибропластов, плазматических и ксантомных клеток, которые впоследствии способствуют появлению гранулемы – актиномикотического узелка. Уже такой очаг патологии является главным симптомом актиномикоза молочной железы.
При отсутствии немедленной диагностики патологический процесс стремительно прогрессирует, а вокруг основного узла появляются дополнительные новообразования, несколько отличные по своей форме и размерам. Постепенно такие «узелки» сливаются воедино, а в данной зоне формируется опасный для здоровья инфильтрат с гнойными расплавлениями. Скопившийся гной распространяется на остальные ткани, а после вскрывается, формируя свищ.
Следует отметить, что таких гнойных очагов может быть несколько, соответственно, и свищей тоже. Как следствие, наблюдается масштабное разрастание соединительной ткани, что влечет за собой не только ее структурные изменения, но и обострение ряда серьезных заболеваний.
Первое, на что пациентка должна обратить свое внимание, так это небольшие уплотнения в области сосков, которые имеют отличительный от кожных покровов цвет. Вскоре появляется сильнейшая боль при пальпации, а после и вовсе при ее отсутствии. Скорейшее появление гнойников уже не оставляет сомнений, какое именно заболевание присутствует в женском организме.
После вскрытия гнойников появившиеся свищи приобретают фиолетовый оттенок, при этом очень быстро рубцуются. Однако окончательно устранить такие рубцы весьма затруднительно, а косметический дефект в области груди остается еще надолго. С консультацией к специалисту лучше всего обращаться при первых признаках заболевания, в противном случае положительная динамика не наблюдается.
При появлении тревожных симптомов пациентка должна в срочном порядке записаться на прием к маммологу.
Квалифицированный специалист при осмотре сразу же обнаружит присутствие инфильтративных очагов фиолетового оттенка, заживших свищей, из которых при сдавливании вытекает незначительное количество гноя.
В целом, сомнений относительно диагноза не возникает, однако врач также направляет на полное клиническое обследование. Так, микроскопия мазка и бактериологический посев позволяют выявить патогенные актиномицеты (их количество), которые и провоцируют характерное заболевание.
Также в индивидуальном порядке показано выполнить УЗИ и МРТ обеих молочных желез, маммографию, КТ и ИФА (серологические методы). Такая щепетильность в диагностике позволяет отличить данное заболевание от сифилиса молочных желез, туберкулеза и хронического мастита. Только точно поставленный диагноз обеспечивает благоприятный исход интенсивной терапии, в противном случае ожидать улучшений бесполезно.
Любая женщина должна следить за состоянием молочных желез, а помимо ежедневного обследования груди рекомендуется позаботиться и о надежной профилактике. В данном случае желательно избегать механических повреждений и травмирования груди, например, трещин сосков, ушибов и ссадин молочных желез.
Также важно своевременно тормозить течение воспалительных процессов в организме, заблаговременно лечить все болезни носоглотки, ротовой полости и легких.
Регулярное обследование у маммолога также является не лишним, поскольку позволяет исключить риск серьезных заболеваний и обеспечить уверенность в своем здоровье на полгода.
В данной клинической картине возможно консервативное и оперативное лечение, однако выбор терапии зависит от клинической картины и особенностей организма пациентки. Если актиномикоз диагностирован на ранней стадии, то требуется комплексный подход к лечению.
Так, имеет место назначение следующих медицинских препаратов:
- антибиотики пенициллинового ряда;
- актинолизаты;
- иммуностимуляторы;
- витаминно-минеральные комплексы;
- физиотерапия.
Предложенная специалистом медикаментозная терапия может длиться и несколько месяцев, причем улучшения наступают только на втором месяце. Если же консервативное лечение на продолжении длительного периода времени оказалось неэффективным, либо наблюдается прогрессирование патологического процесса, имеют место хирургические манипуляции.
Цель операции – вскрыть и опорожнить гнойники, искоренить свищи после предварительной обработки свищевых ходов.
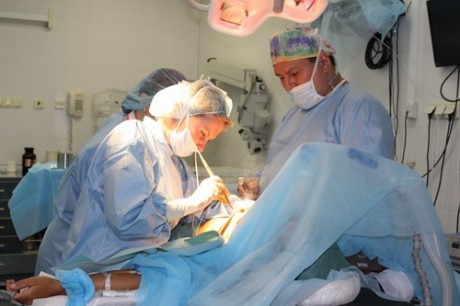
В запущенных клинических картинах лечащий врач назначает секторальную резекцию молочной железы или же мастэктомию с дальнейшей маммопластикой. Такие манипуляции проводятся исключительно под местной анестезией строго по показаниям, а после завершения операции показан длительный реабилитационный период.
Не исключено, что рубцы в области груди остаются до конца жизни, а окончательно избавиться от подобного косметического дефекта не предоставляется возможности.
Какая бы схема интенсивной терапии не была выбрана, важно понимать, что процесс выздоровления может затянуться и на несколько месяцев. Заболевание имеет хронический характер, поэтому периоды ремиссии сменяют сильнейшие рецидивы, которые могут длиться и несколько месяцев. Так что задача пациентки – совместными усилиями с врачом сократить число обострений к минимуму, чтобы не нарушать качество своей жизни.
В большинстве клинических картин наблюдается положительная динамика данного заболевания, однако продолжительное преобладание в организме патологического процесса негативно сказывается на общей работоспособности и жизненной активности характерной пациентки.
источник
Актиномикоз молочных желез это хроническое специфическое поражение молочных желез актиномицетами, которые являются грибоподобными микроорганизмами. Данная форма заболевания является формой висцерального микоза, при развитии которой образуются гранулемы (соединительнотканные бугорки) и абсцессы.
Проявления актиномикоза молочных желез довольно специфичны – сначала образуются мелкие узелки, трансформирующиеся в гнойники, которые вскрываются с формированием длительно незаживающих свищей (патологических ходов).
Понятие «актиномикоз молочных желез» подразумевает заболевание у женщин. Мужчины тоже могут заболеть – в этом случае патология называется «актиномикоз грудных желез».
На актиномикоз молочных желез выпадает 0,05-0,1% всех клинических случаев маммологических воспалительных заболеваний. Иногда его путают с грибком – на самом деле актиномикоз относится к микозам (грибковым поражениям) весьма условно по причине того, что:
- возбудитель похож на грибы, но к ним не относится;
- течение заболевания имеет сходство с течением микотических поражений.
Поэтому узнав про диагноз «Актиномикоз молочных желез», не следует хвататься за антигрибковые препараты (тем более заниматься самолечением без консультации специалиста).
Изолированный актиномикоз сугубо молочных желез диагностируется очень редко – это буквально единичные случаи. В основном это сочетанное поражение актиномицетами молочных желез и других органов/тканей организма (хотя нередко с превалированием клинической симптоматики именно со стороны молочных желез).
Одностороннее поражение левой или правой молочной железы встречается немного реже, чем с двух сторон. При изолированном поражении левая и правая молочные железы поражаются приблизительно с одинаковой частотой.
Возбудители актиномикоза молочных желез это актиномицеты. И хотя их еще называют лучистыми грибками, они на самом деле являются бактериальными клетками. Грибками актиномицеты названы по той причине, что у них развита способность на определенных стадиях развития образовать ветвящийся мицелий, как у грибов. Такая способность проявляется у актиномицетов в условиях, которые являются оптимальными для развития и деятельности данного возбудителя.
Клеточная стенка актиномицетов стойкая к кислотам. Также возбудитель характеризуется выраженной активностью:
Больше всего актиномицеты распространены в почве: именно в этой среде обнаружены представители практически всех известных родов лучистого грибка. К слову, определена роль этих микроорганизмов в экосистеме: они не только вызывают рассматриваемое заболевание, но принимают участие в разложении достаточно сложных устойчивых соединений.
Экзогенным путем (извне) актиномицеты могут попасть в ткани молочной железы через:
- трещины сосков;
- повреждения кожных покровов молочной железы. Для проникновения актиномицетов в ткани молочной железы достаточно микротрещин.
Эндогенный путь предвидит распространение возбудителей актиномикоза в ткани молочной железы из других очагов – чаще всего это:
- легкие;
- полость рта – в частности, зубы. Особенно «богатыми» на актиномицеты могут быть зубы, пораженные кариесом (патологическим процессом, который заключается в постепенном разрушении твердых тканей зуба – эмали и дентина);
- миндалины. Выявлено, что излюбленным местом пребывания актиномицетов являются крипты – углубление естественного характера в многослойном неороговевающем эпителии, который покрывает миндалины.
Существует ряд факторов, которые способствуют большей активности возбудителя актиномикоза. Это:
- различные формы иммунодефицита;
- инфекционное поражение организма другими возбудителями;
- период после недавно перенесенных тяжелых заболеваний и состояний;
- эндокринные нарушения;
- некоторые соматические заболевания;
- лактостаз;
- радиационное облучение;
- гиповитаминоз.
Актиномикоз развивается и прогрессирует быстрее на фоне иммунодефицитов:
- врожденных – тех, с которыми ребенок уже родился;
- приобретенных – наступивших вследствие нарушения разных звеньев иммунной системы после рождения. Классическим примером приобретенного иммунодефицита, способствующего развитию многих инфекционных заболеваний (не только актиномикоза молочных желез), является СПИД – синдром приобретенного иммунодефицита человека.
При наличии других очагов инфекции в органах и тканях актиномикоз проявляется более выражено. Это связано с тем, что ресурсы иммунной системы истощаются быстрее, чем при наличии одного инфекционного очага в организме.
Фактически любые недавно перенесенные тяжелые заболевания и состояния могут способствовать более быстрым, чем обычно, активации возбудителя и развитию актиномикоза молочных желез. Это:
- состояние после перенесенных обширных операций – в частности, полостных, на органах брюшной и грудной полостей;
- политравмы;
- тяжелые гнойно-инфекционные неконтагиозные патологии – гнойный панкреатит (гнойно-воспалительное поражение поджелудочной железы), сепсис (генерализованное распространение инфекции по всему организму), пиоторакс (гной в плевральной полости), гнойный перитонит (гнойно-воспалительное поражение листков брюшины) и многие другие.
Эндокринными нарушениями, которые в первую очередь могут способствовать развитию актиномикоза в целом и актиномикотического поражения молочных желез, являются:
- сахарный диабет – сбой в обмене углеводов, спровоцированный нехваткой инсулина;
- гипотиреоз – стойкая нехватка гормонов щитовидной железы;
- гипертиреоз – избыточный синтез гормонов щитовидной железы.
Соматические заболевания играют опосредованную роль в повышении активности актиномицетов и возникновении актиномикоза молочных желез. В частности, имеют значение хронические затяжные патологии, которые изнуряют организм и облегчают патогенную деятельность возбудителя. Это такие патологии, как:
- гипертоническая болезнь;
- ИБС (ишемическая болезнь сердца) – кислородное голодание сердца, вызванное патологией коронарных сосудов;
- миокардит – воспалительное поражение сердечной мышцы;
- гепатиты – воспалительные процессы в паренхиме печени различного генеза (происхождения)
Лактостаз (застой молока в молочных железах) способствует присоединению любой инфекции – в данном случае актиномикозной.
Радиационное облучение может спровоцировать ослабление организма и активацию актиномицетов. Условиями для этого являются:
- лучевая терапия злокачественных новообразований;
- контакт с радиоактивными источниками в связи с профессиональной деятельностью (в частности, когда не соблюдаются правила охраны труда);
- реже – несанкционированный доступ к радиоактивным источникам.
Гиповитаминоз (нехватка витаминов) способствует ухудшению общего состояния организма, снижению уровня его резистентности (сопротивляемости), благодаря чему может активизироваться любой инфекционный агент – в данном случае актиномицеты.
Актиномикоз молочных желез бывает:
В первом случае актиномицеты попадают извне непосредственно в ткани молочной железы и вызывают в ней патологические изменения.
Определение «вторичный актиномикоз» означает, что первичный очаг (скопление) возбудителей находится в других органах и тканях – далее при миграции актиномицетов по организму они попадают в молочные железы и поражают их. Одним из самых частых механизмов формирования вторичного актиномикоза молочных желез является их заражение актиномицетами из первичного очага в легких – при этом возбудитель сначала поражает ребра и массивы мягких тканей грудной стенки, а затем контактным путем внедряется в молочные железы.
Попадание возбудителя в ткани молочной железы возможно гематогенным путем (с током крови) – оно наблюдется при обширном поражении актиномицетами многих органов и тканей организма.
Пораженные ткани железы выглядят как актиномикотические очаги, формирование которых проходит в виде трех последовательных стадий:
В том месте, где возбудитель внедряется в ткани, развиваются признаки воспаления:
- отечность;
- гиперемия (покраснение);
- повышение местной температуры тела.
Также в этом участке образуются новые сосуды и скапливаются некоторые клетки – в частности, фибробласты (основа развития соединительной ткани). Их них образуется актиномикотический узелок. Это своеобразная гранулема (актиномикома), вокруг которой затем формируются новые узелки.
Далее отдельные очаги поражения сливаются в один большой очаг, в котором со временем появляются участки гнойного расплавления тканей. Процесс образования гноя «ползет» по тканям молочных желез по направлению к коже, а затем вскрывается наружу – образуются свищи (патологические ходы) с гнойным выделяемым.
Также описываемое заболевание способно развиться в виде деструктивной формы, которая может протекать двояко:
- с разрушением тканей и формированием больших абсцессов (гнойно-деструктивная форма);
- с формированием абсцессов и последующим разрастанием соединительной ткани (гнойно-пролиферативная форма).
Особенно неприятной является разновидность с разрушением тканей, так как форма молочной железы искажается, что становится поводом для психологической травмы женщины.
Актиномикотическая гранулема довольно специфическая и не похожа на другие разновидности гранулем, благодаря чему постановка диагноза упрощается. Характеристики актиномикотической гранулемы следующие:
- по консистенции – плотная, но не каменной твердости;
- по структуре – в виде пчелиных сот;
- по окраске – желто-зеленая;
- внутри «тела» гранулемы определяются включения в виде белых крапинок – это друзы (скопления тел актиномицетов).
Клиническую картину актиномикоза молочных желез составляют признаки:
К местным признакам описываемого заболевания относятся:
- болевые ощущения;
- наличие актиномикотических гранулем;
- свищевые ходы;
- увеличение пораженной молочной железы.
Болевые ощущения возникают из-за:
- воспалительного процесса;
- давления образовавшегося гноя на нервные структуры.
Характеристики болей:
по локализации – в области образования гранулем и далее гнойных очагов;
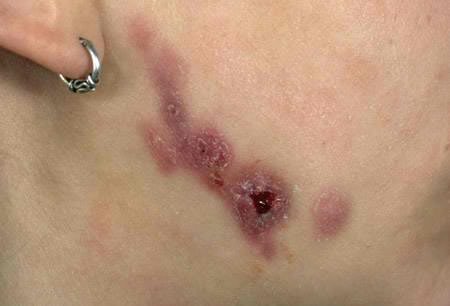
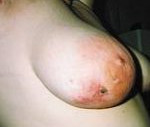
Актиномикотические гранулемы претерпевают характерные изменения. Сперва больные отмечают появления в области соска небольших узелков, кожные покровы над которыми гиперемированы (красные). Затем они превращаются в инфильтраты – уплотненные участки тканей молочной железы, а далее – в гнойники различных размеров. При трансформации гранулем в гнойное образование кожные покровы над ними меняют окраску – из красных становятся фиолетовыми, цвета баклажана.
Со временем гнойники вскрываются, на их месте образуются длительно не заживающие фистулы (свищевые ходы), из которых выделяется гной. Характеристики гноя:
- по количеству – в виде скудных выделений;
- по цвету – грязно-желтой окраски, иногда с зеленоватым оттенком;
- по консистенции – жидкий однородный гной;
- по запаху – без особенностей.
Увеличение пораженной молочной железы наблюдается за счет:
- отечности мягких тканей, которая спровоцирована воспалительным инфекционным процессом;
- образования больших гнойников – если они находятся в тканях неглубоко под кожными покровами, молочная железа может приобретать бугристую форму.
Общими признаками актиномикоза молочных желез являются симптомы ухудшения общего состояния организма, которые развиваются из-за интоксикационного синдрома, в свою очередь, появляющегося из-за попадания продуктов жизнедеятельности и распада возбудителя в кровеносное русло. К таким симптомам относятся:
гипертермия (повышение температуры тела). При развитии гранулем гипертермия имеет реактивный характер, не слишком выраженная – достигает 37,4-37,5 градусов по Цельсию. При абсцедировании (гнойной трансформации гранулем и формировании ограниченных гнойников) гипертермия может достигать 38,0-38,5 градусов по Цельсию и выше:
Актиномикоз молочных желез это патология, спровоцированная инфекционным агентом, но она является неконтагиозным заболеванием – от человека человеку не передается. Если не предприняты лечебные меры, самоизлечение не наступает, клиническая картина может наблюдаться на протяжении многих лет и со временем прогрессировать.
Диагноз актиномикоза молочных желез ставят на основании жалоб пациентки, анамнеза (истории) заболевания, результатов дополнительных методов обследования – физикальных, инструментальных, лабораторных.
Данные физикального обследования следующие:
- при общем осмотре – при абсцедировании гранулем пациентка вялая, изможденная, при выраженной гипертермии несколько заторможенная;
- при местном осмотре – пораженная молочная железа (или железы) увеличена в размерах, отечная, кожные покровы над гранулемами покрасневшие, над сформировавшимися очагами гноя – фиолетовые. При формировании свищевых ходов на кожных покровах определяются небольшие дырочки – наружные отверстия свищевых ходов, из которых периодически вытекает гнойное содержимое;
- при пальпации (прощупывании) – пальпаторно подтверждаются увеличение и отечность пораженной молочной железы, она болезненная, при надавливании на участки с нагноением из наружных отверстий свищевых ходов более форсировано выделяется гнойное содержимое. Над очагами гнойников пальпаторно ощущается повышение местной температуры.
Инструментальные методы исследования, которые применяются в диагностике актиномикоза молочной железы, не считаются основными – определяющую роль играют лабораторные методы, которые помогают выявить возбудителя. Тем не менее, инструментальная диагностика позволяет уточнить характер поражения при актиномикозе молочных желез и степень его развития, угрозу осложнений. Применяются следующие методы:
- ультразвуковое исследование молочных желез – позволяет выявить гнойные очаги, оценить глубину их залегания, а также степень поражения окружающих тканей;
- компьютерная томография (КТ) – компьютерные срезы помогают получить более подробную информацию про патологические очаги;
- магнитно-резонансное исследование (МРТ) – ценность и информативность метода практически те же, что и ценность и информативность КТ.
Лабораторные методы исследования, которые являются ценными в диагностике актиномикоза молочных желез, следующие:
общий анализ крови – повышение количества лейкоцитов и СОЭ свидетельствует о наличии воспалительного очага в организме;
Дифференциальную диагностику актиномикоза молочной железы чаще всего проводят с такими заболеваниями и патологическими состояниями, как:
- лактостаз – послеродовой застой материнского молока в молочной железе;
- мастит – воспалительный процесс, который развился в тканях молочной железы. Актиномикоз данной локализации следует дифференцировать именно с хронической формой маститом;
- абсцесс молочной железы, вызванный неспецифическим инфекционным агентом;
- туберкулез молочных желез – патологический процесс, спровоцированный микобактериями туберкулеза (палочкой Коха);
- сифилис молочных желез – поражение бледной трепонемой.
Осложнения, которые наиболее часто сопровождают актиномикоз молочной железы, это:
- гангрена молочной железы – ее частичное или полное омертвение;
- флегмона молочной железы – разлитое гнойно-воспалительное поражение ее тканей;
- распространение гнойного процесса на соседние структуры – в частности, на стенку грудной клетки;
- сепсис.
Актиномикоз молочных желез лечат при помощи методов:
В основе консервативной терапии лежат следующие назначения:
- антибактериальные препараты пенициллинового ряда – их назначают длительно, на протяжении нескольких месяцев;
- иммуномодуляторы;
- аптечные витаминокомплексы, пероральные и инъекционные – для стимулирования общей резистентности организма и улучшения репарации (восстановления) тканей в месте поражения;
- физиотерапевтические методы – УФО, УВЧ. Методы применяются при отсутствии гнойного процесса в молочных железах.
Хирургическое лечение применяется при наличии:
- гнойников – они подлежат вскрытию без промедления;
- сформировавшихся гнойных свищей – фистулы очень плохо заживают самостоятельно, поэтому их необходимо иссекать. Иссечение поводят после прокрашивания свищевых ходов.
При запущенном состоянии возможно выполнение радикальных оперативных вмешательств:
- секторальная резекция молочной железы – высечение ее фрагмента;
- мастэктомия – полное удаление железы, которое выполняется при ее обширной гангрене. http://onkolog-24.ru/wp-content/uploads/2015/02/Рак-молочной-железы-лечение.jpg
После мастэктомии проводят пластическую операцию с целью восстановления формы молочной железы.
В основе профилактики актиномикоза молочных желез лежат следующие мероприятия:
- предупреждение развития трещин сосков и повреждений кожных покровов молочных желез, а при их возникновении – своевременная диагностика и лечение;
- выявление других очагов актиномикоза;
- усиление иммунного ответа организма.
Прогноз при актиномикозе молочных желез сложный. Зачастую лечение сложное, требует много усилий, времени, терпения врача и пациента. Нередко после клинического излечения наступает рецидив – течение патологии может растянуться на многие годы.
Прогноз для жизни в целом благоприятный, если процесс не сопровождается критическими осложнениями. Но женщине с периодически формирующимися гнойниками даже в одной молочной железе тяжело адаптироваться в обществе, также страдает ее трудоспособность.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
2,747 просмотров всего, 1 просмотров сегодня
источник
Актиномикозом молочных желез является бактериальное заболевание, которое протекает в женском организме преимущественно в хронической форме, а обостряется уже во взрослом детородном возрасте.
Данный диагноз в медицинской практике встречается крайне редко по сравнению с другими воспалительными процессами молочных желез, однако при его диагностировании требуется немедленное лечение.
Грибковая природа актиномикоза, скорее, условная, поскольку основной возбудитель заболевания грибком вовсе не является, хотя симптоматика все-таки сходна. Если говорить об этиологии патологического процесса, то источником болезнетворной инфекции считаются лучистые грибки — актиномицеты, которые способны поражать, как одну, так и обе молочных железы.
В медицине выделяют два пути инфицирования – первичный и вторичный.
- В первом случае бактериальные клетки в норме располагаются в ротовой полости, а в молочные железы проникают при механических повреждениях кожи груди, в частности, трещинах сосков или ссадинах характерной области.
- Во втором случае развитие актиномикоза наблюдается, если первичный очаг патологии локализуется в других жизненно важных органах. Инфекция, стремительно поражая все на своем пути, сначала проникает в мягкие ткани, а после инфицирует и молочные железы. В случае масштабного воспалительного процесса вполне возможно распространение болезнетворной инфекции через лимфу и кровь.
- После непосредственного инфицирования характерного участка актиномицетами наблюдается сильнейшая отечность и покраснение кожи, при этом она становится горячей, вызывая тревогу пациентки.
Спустя незначительный период времени происходит формирование молодых фибропластов, плазматических и ксантомных клеток, которые впоследствии способствуют появлению гранулемы – актиномикотического узелка. Уже такой очаг патологии является главным симптомом актиномикоза молочной железы.
При отсутствии немедленной диагностики патологический процесс стремительно прогрессирует, а вокруг основного узла появляются дополнительные новообразования, несколько отличные по своей форме и размерам.
Постепенно такие «узелки» сливаются воедино, а в данной зоне формируется опасный для здоровья инфильтрат с гнойными расплавлениями.
Скопившийся гной распространяется на остальные ткани, а после вскрывается, формируя свищ.
Следует отметить, что таких гнойных очагов может быть несколько, соответственно, и свищей тоже. Как следствие, наблюдается масштабное разрастание соединительной ткани, что влечет за собой не только ее структурные изменения, но и обострение ряда серьезных заболеваний.
- Первое, на что пациентка должна обратить свое внимание, так это небольшие уплотнения в области сосков, которые имеют отличительный от кожных покровов цвет. Вскоре появляется сильнейшая боль при пальпации, а после и вовсе при ее отсутствии. Скорейшее появление гнойников уже не оставляет сомнений, какое именно заболевание присутствует в женском организме.
- После вскрытия гнойников появившиеся свищи приобретают фиолетовый оттенок, при этом очень быстро рубцуются. Однако окончательно устранить такие рубцы весьма затруднительно, а косметический дефект в области груди остается еще надолго. С консультацией к специалисту лучше всего обращаться при первых признаках заболевания, в противном случае положительная динамика не наблюдается.
При появлении тревожных симптомов пациентка должна в срочном порядке записаться на прием к маммологу.
Квалифицированный специалист при осмотре сразу же обнаружит присутствие инфильтративных очагов фиолетового оттенка, заживших свищей, из которых при сдавливании вытекает незначительное количество гноя.
В целом, сомнений относительно диагноза не возникает, однако врач также направляет на полное клиническое обследование. Так, микроскопия мазка и бактериологический посев позволяют выявить патогенные актиномицеты (их количество), которые и провоцируют характерное заболевание.
Также в индивидуальном порядке показано выполнить УЗИ и МРТ обеих молочных желез, маммографию, КТ и ИФА (серологические методы).
Такая щепетильность в диагностике позволяет отличить данное заболевание от сифилиса молочных желез, туберкулеза и хронического мастита.
Только точно поставленный диагноз обеспечивает благоприятный исход интенсивной терапии, в противном случае ожидать улучшений бесполезно.
Любая женщина должна следить за состоянием молочных желез, а помимо ежедневного обследования груди рекомендуется позаботиться и о надежной профилактике. В данном случае желательно избегать механических повреждений и травмирования груди, например, трещин сосков, ушибов и ссадин молочных желез.
Также важно своевременно тормозить течение воспалительных процессов в организме, заблаговременно лечить все болезни носоглотки, ротовой полости и легких.
Регулярное обследование у маммолога также является не лишним, поскольку позволяет исключить риск серьезных заболеваний и обеспечить уверенность в своем здоровье на полгода.
В данной клинической картине возможно консервативное и оперативное лечение, однако выбор терапии зависит от клинической картины и особенностей организма пациентки. Если актиномикоз диагностирован на ранней стадии, то требуется комплексный подход к лечению.
Так, имеет место назначение следующих медицинских препаратов:
- антибиотики пенициллинового ряда;
- актинолизаты;
- иммуностимуляторы;
- витаминно-минеральные комплексы;
- физиотерапия.
Предложенная специалистом медикаментозная терапия может длиться и несколько месяцев, причем улучшения наступают только на втором месяце. Если же консервативное лечение на продолжении длительного периода времени оказалось неэффективным, либо наблюдается прогрессирование патологического процесса, имеют место хирургические манипуляции.
Цель операции – вскрыть и опорожнить гнойники, искоренить свищи после предварительной обработки свищевых ходов.
В запущенных клинических картинах лечащий врач назначает секторальную резекцию молочной железы или же мастэктомию с дальнейшей маммопластикой. Такие манипуляции проводятся исключительно под местной анестезией строго по показаниям, а после завершения операции показан длительный реабилитационный период.
Не исключено, что рубцы в области груди остаются до конца жизни, а окончательно избавиться от подобного косметического дефекта не предоставляется возможности.
Какая бы схема интенсивной терапии не была выбрана, важно понимать, что процесс выздоровления может затянуться и на несколько месяцев.
Заболевание имеет хронический характер, поэтому периоды ремиссии сменяют сильнейшие рецидивы, которые могут длиться и несколько месяцев.
Так что задача пациентки – совместными усилиями с врачом сократить число обострений к минимуму, чтобы не нарушать качество своей жизни.
В большинстве клинических картин наблюдается положительная динамика данного заболевания, однако продолжительное преобладание в организме патологического процесса негативно сказывается на общей работоспособности и жизненной активности характерной пациентки.
Актиномикоз – инфекционное заболевание, возбудителем которого являются актиномицеты (лучистые грибы). Протекает в острой и хронической форме, проявляется как плотные гранулемы, свищи и абсцессы, поражает кожу и внутренние органы.
Для диагностики используется посев на питательные среды, он позволяет обнаружить характерный мицелий в отделяемом и рост специфических колоний. Для лечения используются иммуностимуляторы и антибиотики, назначается облучение кожи ультрафиолетом и электрофорез.
В тяжёлых случаях требуется хирургическое вмешательство – лечение свищей, вскрытие абсцессов, дренирование поражённых полостей.
Возбудители актиномикоза – лучистые грибы Actinomyces albus, Actinomyces bovis, Actinomyces israelu, Actinomyces violaceus. При наличии питательной среды они активно размножаются и образуют колонии различной формы с выступами, похожими на лучи.
Этот вид патогенных микроорганизмов встречается не только у людей, но и у животных. Чаще всего – в виде желтоватых комочков (друз) диаметром 1-2 мм. При рассмотрении через микроскоп в центре комочков видны скопления нитей мицелия, по краям – вздутия в форме колб.
Встречаются друзы без лучевидных выступов. Лучистые грибы погибают при воздействии бензилпенициллина, левомицетина, стрептомицина, тетрациклина, эритромицина. Инкубационный период может длиться от нескольких дней до нескольких лет.
Поэтому длительное время самочувствие при актиномикозе не ухудшается, а болезнь никак не проявляется.
- Шейно-лицевая (челюстно-лицевая).
- Кожная.
- Костно-суставная.
- Торакальная.
- Абдоминальная.
- Мочеполовая.
- Нервная (актиномикоз ЦНС).
- Мицетома (мадурская стопа или актиномикоз стопы).
- Другие, более редкие формы.
Актиномикоз распространён повсеместно, им болеют люди и сельскохозяйственные животные. Возбудитель заболевания присутствует в окружающей среде, в микрофлоре человека – во рту, на миндалинах, слизистой ЖКТ. Существуют внутренние и внешние способы заражения.
Как выглядят различные формы актиномикоза, можно увидеть на представленных ниже фото.
С момента попадания лучистых грибов в организм до появления первых симптомов может пройти несколько недель и даже лет. На начальном этапе образуются багровые или синюшные инфильтраты шаровидной формы (уплотнения, напоминающие атеромы). Они вызывают эстетический дискомфорт, но не ухудшают самочувствия.
Через некоторые время уплотнения размягчаются, а потом вскрываются. Внутри инфильтратов образуются свищи, из них выделяется кровянистый гной. Иногда внутри свищей обнаруживаются крупинки жёлтого цвета – это и есть скопления болезнетворных грибов. Со временем развивается некроз, на месте свищей образуются язвы.
К характерным симптомам можно отнести и кашель. Сначала он сухой, потом переходит во влажный с выделением мокроты, запах которой похож на запах земли. При переходе в хроническую форму уплотнения и свищи появляются на груди, пояснице и бёдрах.
Если появились симптомы актиномикоза, нужно немедленно обратиться к врачу и получить квалифицированное лечение.
Название возбудителей болезни говорит о том, что они образуют колонии в виде скопления нитей с колбовидными отростками. При окрашивании гематоксилин-эозином скопления становятся синими, а лучи – розовыми. Благодаря этому под микроскопом колонии приобретают весьма необычный вид.
Болезнетворные грибы (актиномицеты) присутствуют в нормальной микрофлоре человека, но в спокойном состоянии они не представляют опасности. Их можно обнаружить в ротовой полости, на зубном налёте при кариесе, на миндалинах, бронхах, в желудке, прямой кишке и анусе. В природе лучевидные грибы присутствуют в почве, воде, сухой траве.
Поэтому заражение может иметь как экзогенный (размножение грибов на поверхности кожи), так и эндогенный характер – развитие болезни изнутри организма. Самое эффективное средство борьбы с лучистыми грибами – антибактериальные препараты. Во многих случаях источник инфицирования выявить невозможно.
Иногда – это контакт с носителем актиномикоза, иногда – инфекция из окружающей среды.
- Контактный (бытовой).
- Воздушно-капельный.
- Аэрогенный (при вдыхании заражённой пыли).
- Попадание в организм с продуктами питания, водой.
При отсутствии благоприятных для актиномицетов условий некоторое время они остаются в состоянии покоя, (сапрофитное существование).
При патогенном влиянии они активно размножаются, вызывают местное воспаление, происходит гематогенное или лимфогенное распространение инфекции по всему организму.
У мужчин актиномикоз диагностируется в два раза чаще, чем у женщин, в группу риска входят мужчины и женщины в возрасте от 21 года до 40 лет. Эффективность и результаты лечения зависят от иммунной системы, частота заболеваний увеличивается в холодное время года.
Согласно статистике актиномикоз у детей в 15% случаев поражает лёгкие, в 20% – кишечник, в 50% – лицо и шею. Поражённая область становится синюшной, плотной на ощупь. В очагах поражения возникают свищи с гноем светло-жёлтого цвета.
В большинстве случаев это челюстно-лицевой или костный актиномикоз. Его разделяют на кожный, подкожный и кожно-мышечный, первичный и вторичный. Провоцирующий фактор при первичном – больные зубы, при вторичном – поражение мягких тканей.
Типичной клинической картиной актиномикоза у детей считается актиномикотическая гранулема.
Что касается костной ткани, то у детей она устойчива к некротическому процессу. Однако при активном течении болезни накапливается большое количества гноя, что приводит к рассасыванию костей, образованию в них полостей и свищей.
Костный актиномикоз имеет две формы. Для первой характерны ярко выраженные пластические изменения, для второй – незаметные на первый взгляд некротические процессы в костной ткани (костный абсцесс).
На начальном этапе заболевание не имеет характерных признаков, поэтому выявить его очень сложно.
Чтобы снизить риск заболевания, нужно, в первую очередь, следить за состоянием зубов ребёнка. При своевременном диагностировании и лечении кожа и кости восстанавливаются. Чтобы излечить ребёнка, требуется длительная комплексная терапия с перерывами на 1-2 месяца.
Диагностировать заболевание может только врач. Имеют значение травмы, хронические инфекции, хирургические операции. На начальной стадии актиномикоз выявить сложно, поэтому подтвердить диагноз можно только при характерном поражении кожи. Для этого назначаются лабораторно-инструментальные исследования:
- Выделяется культура актиномицетов в гнойном содержимом свищей.
- Изучаются посевы на среду Сабуро.
- Проводится микроскопический анализ выращенных колоний.
Предварительный результат можно получить через 3 дня, окончательный – через 12 дней.
Помимо этого, может потребоваться выделение культуры актиномицетов. Макроскопически обнаруживают гранулемы, гнойные преобразования и распад тканей. Микроскопически выявляют распад клеток и некроз, фиброз и волокнистые структуры вокруг очагов поражения.
Различают 2 стадии актиномикоза – начальную (деструктивную) и вторичную (деструктивно-продуктивную). В первом случае наблюдается образование грануляционной ткани, склонность к нагноениям и распаду клеток, во втором – присоединение плазматических, лимфоидных, ксантомных, эпителиоидных клеток, коллагеновых волокон, друз.
- РИФ (реакция иммунофлуоресценции для определения видов актиномицетов).
- РСК с актинолизатом (реакция связывания комплемента).
- Рентген (при подозрении на поражение внутренних органов).
- УЗИ (при абдоминальной форме заболевания).
- Клинический анализ крови, анализ мочи, биохимический анализ крови (вспомогательные методы).
- При шейно-лицевой (челюстно-лицевой) форме – феноксиметилпенициллин (по 2 г в сутки в течение 6 недель), тетрациклин (по 0,75 г 4 раза в сутки в течение 4 недель или по 3 г в сутки первые 10 дней, потом 0,5 г 4 раза в сутки ещё 3 недели), эритромицин (по 0,3 г 4 раза в сутки в течение 6 недель).
- При абдоминальной форме и актиномикозе лёгких – бензилпенициллин внутривенно (10000000 единиц в сутки и более в течение 1-1,5 месяцев), потом – феноксиметилпенициллин (2-5 г в сутки в течение 2-5 месяцев).
- При развитии вторичной стафилококковой инфекции – диклоксациллин или антибиотики тетрациклиновой группы, анаэробной – метронидазол.
- При нарушении работы иммунной системы – актинолизат подкожно или внутримышечно (3 мл 2 раза в неделю в течение 3 месяцев, на курс – не меньше 20 инъекций).
- При эмпиеме и абсцессе – хирургическое вмешательство (вскрытие, дренирование).
- При повреждении лёгочной ткани – лобэктомия.
Наиболее эффективные при лечении актиномикоза препараты – антибиотики тетрациклиновой группы, феноксиметилпенициллин и эритромицин. Устойчивых к ним актиномицетов на сегодняшний день нет.
Важно понимать, что средства народной медицины – это вспомогательная мера при медикаментозной терапии, но никак не отдельный способ избавиться от болезни. Основу лечения составляют антибиотики, повышают эффективность и закрепляют результат – рецепты народной медицины, однако применять их можно только после консультации с врачом.
- Репчатый лук. Очистите луковицу, перетрите в кашицу, отожмите. Смазывайте повреждённые участки кожи, используйте только свежевыжатый сок.
Чеснок. 6 зубчиков мелко нарезанного чеснока залейте 250 мл спирта или водки, оставьте на 2-3 дня в тёмном прохладном месте, потом храните в холодильнике в закрытом виде. - Смазывайте поражённые участки или накладывайте компрессы, разбавив дистиллированной водой в пропорции 1:2.
- Элеутерококк. Готовая настойка продаётся в аптеке. Принимайте 2 раза в сутки по 40 капель, это повысит иммунитет и ускорит процесс выздоровления.
- Эвкалипт. Смешайте по 2 ст. ложки берёзовых почек, листьев полевого хвоща и эвкалипта, залейте 500 мл кипятка. При желании добавьте мелиссу и зверобой, дайте настояться, процедите. Выпивайте по 60 мл каждый раз после еды.
Самой лёгкой формой заболевания считается челюстно-лицевой актиномикоз, однако даже его лечение не исключает развития рецидивов. При отсутствии лечения могут возникнуть опасные для здоровья и жизни осложнения.
В том случае, если грибок поражает внутренние органы, несвоевременная терапия может привести к тяжёлым состояниям и летальному исходу.
В целом прогноз на выздоровление благоприятный, чтобы избежать осложнений, нужно находиться под наблюдением врача, выполнять его рекомендации, принимать меры профилактики.
Профилактика актиномикоза не требует больших усилий, достаточно вести здоровый образ жизни, отказаться от вредных привычек, следить за здоровьем и выполнять простые правила. Чтобы не заболеть или ускорить выздоровление:
- Соблюдайте правила гигиены.
- Своевременно лечите зубы, ЖКТ.
- Как можно раньше уничтожайте всевозможные очаги инфекции, проводите санацию.
- Поддерживайте иммунитет, не допускайте переохлаждения и слишком частых простуд.
- Проходите профилактические медосмотры.
При бронхиальной астме, хронических энтероколитах, циррозе печени, болезни Крона и других сопутствующих хронических заболеваниях регулярно посещайте врача.
Помните: если вовремя не диагностировать актиномикоз кожи и других органов, если не получить медицинскую помощь на начальной стадии, болезнь может привести к летальному исходу.
Непоправимый вред здоровью нанесёт самолечение, а также использование средств
- Одна из форм висцерального микоза, которая поражает молочные железы и провоцирует возникновение гранулем и абсцессов в органе, именуется актиномикоз.
- Заболевание может поражать как отдельную молочную железу, так и обе с образованием одиночных и множественных очагов.
- Локализированное течение актиномикоза достаточно редкий вариант, чаще эта патология развивается как системное или совмещенное поражение.
Этот диагноз выставляется исключительно на основании анализов, в результате которых выявились актиномицеты (грибок возбудитель).
Лечение заболевания на поздних стадиях требует совмещения хирургического воздействия и медикаментозного.
- В медицинской практике, такой вид воспалительного поражения как актиномикоз груди, является достаточно редким – до 0,1% случаев из всех вариантов воспалительных поражений молочной железы.
- Привязка этого заболевания к микозам относительна и основана на особенностях развития патологии, сходных с грибковыми поражениями.
- В процессе развития актиномикоза формируются разрозненные очаги, которые впоследствии перерождаются в гнойники (абсцессы).
- После того, как они прорывают, на их месте остаются свищевые каналы, заживление которых требует большого количества времени.
Наибольшее скопление актиномицетов в человеческом организме располагается в ротовой полости, в особенности при наличии кариозных поражений зубов.
- Актимикоз молочной железы при первичном развитии патологии возникает в результате эндогенного проникновения актиномицетов в ткани.
- Попадание возбудителя происходит через имеющиеся повреждения покровов (через трещины сосков и проникающие повреждения кожи).
- Если воспалительный процесс является вторичным, то наиболее часто его возникновение обусловлено актиномикозным поражением какого-либо органа.
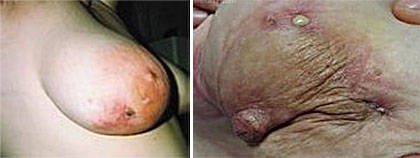
- При общесистемном инфицировании актиномицетами, поражение молочных желез происходит гематогенным путем, то есть посредством кровяного тока.
- Существует 3 основные стадии развития заболевания:
- Инфильтративная — Попадание актиномицетов и формирование гранулем;
- Абсцедирование — Разрастания гнойников до абсцесса;
- Свищевая — Прорыв имеющихся абсцессов и возникновение свищевых каналов.
- Гранулемы, возникающие в тканях желез под влиянием возбудителя, называются актиномикомами.
- Процесс их формирования возможно описать таким алгоритмом:
- Внедрение актиномицетов в тканевые структуры.
- Развитие отечного состояния с усиленным кровообращением.
- Формирование новых сосудов и клеточных структур.
Такая гранулема имеет обособленную структуру, которая определяется при разрезе:
- цвет желтовато-зеленый;
- сотовидное строение;
- консистенция образования плотная;
- присутствие скоплений актиномицетов – друз (вкрапления белесого оттенка).
В дальнейшем, около первичной актиномикомы, возникают дополнительные узлы и пораженная область увеличивается.
Постепенно воспалительный процесс охватывает большее пространство и возникает нагноение, которое формирует абсцесс на коже.
Главным симптомом актиномикозного поражения является явная воспаленность тканей грудных желез в сочетании со следующими признаками:
- повышенная температура тела;
- проявление кровяных узелков в области ареолы;
- возникновение участков фиолетового цвета;
- множественные абсцессы.
На первичном осмотре врач не может с точностью определить данный тип заболевания по причине необходимости выявления возбудителя посредством лабораторных анализов.
Без лечения, актиномикоз молочной железы может присутствовать в организме женщины многие годы и постоянно прогрессировать, поражая близлежащие органы.
- При вторичности патологии и имеющемся в анамнезе указании об актиномикозе какого-либо органа, маммологу, для постановки диагноза требуется только присутствие характерной симптоматики.
- Однако лабораторное исследование биологического материала, взятого в области свищевых каналов или, при их отсутствии, из соска, является обязательной процедурой.
- Также проводиться дифференциальная диагностика для исключения следующих патологий:
- Классические методики диагностирования заболеваний груди – УЗ-исследование, рентгенография, магниторезонансная и компьютерная томограммы, не обладают достаточной информативностью.
На начальных стадиях актиномикоза тканей молочной железы возможно купирование патологии консервативными методиками.
Для этого применяются такие типы фармакологических средств:
- пенициллиновый ряд антибиотиков;
- иммуностимулирующие препараты;
- витаминные комплексы;
- специфические лекарства (актинолизаты).
- В дополнение к медикаментам, маммолог может назначить физиотерапевтические процедуры – ультрафиолетовое облучение и ультравысокочастотная терапия пораженной области.
- Когда заболевание находится на запущенной стадии или патология продолжила прогрессировать необходимо применение хирургических методик.
- В данном варианте классическим процедурами являются:
- Опорожнение гнойных образований и иссечение свищей, при малых поражениях.
- Обширные поражения требуют секторального удаления тканей.
- Тотальная мастоэктомия требуется в случаях развития гангрены.
В последнем варианте предусматривается реконструктивная маммопластика.
- Жизни пациента при актиномикозном поражении желез груди прямой угрозы нет.
- Однако лечение данной патологии может занимать очень длительный период с возможным рецидивированием.
- Профилактика этого заболевания требует соблюдения таких норм:
- посещение профилактических осмотров;
- своевременное лечение повреждений;
- недопущение травмаций груди;
- лечение воспалительных заболеваний;
- устранение патологий ротовой полости (кариес, тонзиллит, пр.).
Кроме того, рекомендуется при возникновении подозрений о возможном развитии такого заболевания срочно обратиться к специалисту для прохождения диагностики.
Актиномикоз молочных желез — хроническое специфическое поражение молочных желез, форма висцерального микоза, протекающая с образованием гранулем и абсцессов. Клиника актиномикоза молочных желез характеризуется формированием отдельных мелких узелков, затем гнойников, которые вскрываются с образованием длительно не заживающих свищей. Диагноз актиномикоза молочных желез устанавливается, исходя из обнаружения актиномицетов в отделяемом свищей. Лечение включает резекцию участка пораженной молочной железы, назначение актинолизатов, пенициллинов, витаминов, иммуномодуляторов.
В маммологии актиномикоз встречается в 0,05-0,1% от всех случаев воспалительных заболеваний молочных желез. Отнесение заболевания к группе микозов довольно условно; оно основывается на морфологическом сходстве возбудителя с грибками и характерном для микотических поражений течении.
Возбудители – лучистые грибки (актиномицеты) представляют собой бактериальные клетки. Случаи изолированного актиномикоза единичны; как правило, обычно наблюдается сочетанное или системное поражение.
Актиномикоз может поражать одну или обе молочные железы, сопровождаться образованием одиночных или множественных гнойников.
Для актиномикоза молочных желез первичным является эндогенный путь проникновения возбудителя. В организме актиномицеты могут присутствовать в полости рта — в зубах, пораженных кариесом, криптах миндалин. В ткани молочной железы возбудители попадают через трещины сосков и поврежденные кожные покровы.
При вторичном актиномикозе первичный очаг располагается в других органах, например, в легких. В этом случае в процесс вовлекаются сначала ребра и мягкие ткани грудной клетки, а затем и молочные железы.
Гематогенное распространение актиномицетов возможно при генерализованном инфекционном процессе.
В своем развитии актиномикотические очаги поражения последовательно проходят следующие стадии: инфильтративную, абсцедирования и свищевую.
В месте внедрения актиномицетов первоначально развивается отек и гиперемия тканей, происходит образование молодых фибробластов, плазматических и ксантомных клеток, новых сосудов.
Так формируется актиномикотический узелок — гранулема (актиномикома), вокруг которой в дальнейшем образуются дополнительные узелки. При слиянии отдельных очагов образуется инфильтрат с зонами гнойного расплавления.
Постепенно гнойный процесс распространяется по клетчатке по направлению к коже и вскрывается наружу с образованием свищей.
- При заболевании молочных желез может развиваться деструктивная форма актиномикоза с преобладанием разрушения тканей и образованием больших гнойников либо деструктивно-пролиферативная форма, характеризующаяся разрастанием соединительной ткани и деструктивными изменениями. Актиномикотическая гранулема имеет плотную консистенцию, на разрезе определяется ее сотовидная структура, желто-зеленая окраска, белесоватые вкрапления – друзы (скопления актиномицетов).
Обычно пациентки отмечают появление в области соска мелких гиперемированных узелков, которые затем превращаются в плотные и болезненные инфильтраты, а в последующем – в гнойники. Кожа над гнойниками приобретает фиолетовую окраску.
На месте вскрывшихся абсцессов молочной железы формируются длительно не заживающие свищевые ходы, из которых периодически выделяется гной. Актиномикоз является неконтагиозным заболеванием; без лечения может протекать годами и иметь тенденцию к прогрессированию.
При осмотре молочных желез маммологом отмечается наличие инфильтративных очагов синюшно-красной окраски, многочисленных свищевых ходов, из которых при сдавливании вытекает гнойное отделяемое. При наличии актиномикоза других локализаций диагноз не вызывает сомнения.
Исследование отделяемого из свищей молочной железы (микроскопия мазка, бактериологический посев на питательные среды) позволяет выявить актиномицеты и скопления друз грибка в виде лучистых образований — утолщенных нитей мицелия с характерными колбовидными расширениями на конце. Также в лабораторной диагностике применяются серологические методы (ИФА).
Специфические методы исследования, которые маммология обычно применяет для диагностики заболеваний молочной железы (УЗИ молочных желез, маммография, МРТ молочной железы, КТ и др.), при актиномикозе неинформативны. Дифференциальная диагностика при актиномикозе проводится с туберкулезом, сифилисом молочных желез, хроническим маститом.
При актиномикозе молочных желез проводится комплексное консервативное и хирургическое лечение. Длительно, в течение нескольких месяцев назначаются антибиотики пенициллинового ряда, актинолизаты, иммунокорректоры, витамины, физиотерапия (УФО, УВЧ).
При прогрессирующем или резистентном к терапии течении актиномикоза производится вскрытие и опорожнение гнойников молочных желез, иссечение свищей после предварительного прокрашивания свищевых ходов.
При обширном поражении показана секторальная резекция молочной железы.
В случае тотального гнойного процесса, сопровождающегося гангреной молочной железы, выполняется мастэктомия с последующей реконструктивной маммопластикой.
Лечение, как правило, трудное и длительное. Клиническое выздоровление может вновь сменяться рецидивами, растягиваясь на долгие годы. Прогноз для жизни при актиномикозе благоприятен, однако особенности течения отрицательно отражаются на трудоспособности пациенток и их социальной адаптации.
Профилактика актиномикоза предполагает своевременное лечение трещин сосков и очагов актиномикоза другой висцеральной локализации, предупреждение травм молочных желез, лечение кариеса, заболеваний ротоглотки и ЖКТ.
Представляет собой хроническое специфическое поражение молочных желез, представляющее собой определенную форму висцерального микоза, который характеризуется формированием гранулем и абсцессов.
При первичном актиномикозе молочных желез наблюдается эндогенное проникновение патогенной флоры. В организме актиномицеты иногда присутствуют в полости рта, например в прожженных зубах, или криптах миндалин. В ткани молочной железы микроорганизмы проникают через трещины сосков либо поврежденные кожные покровы.
При вторичном актиномикозе молочных желез первичный инфекционный очаг находится в других органах, например, в легких.
При этом в воспалительный процесс сначала вовлекаются ребра и мягкие ткани грудной клетки, и только после этого наблюдается воспалительное поражение молочных желез. Гематогенное распространение актиномицетов может наблюдаться при генерализованном инфекционном процессе.
В своем развитии актиномикотические очаги поражения последовательно проходят такие этапы, как развитие инфильтрата, абсцедирование и формирование свищей.
В области внедрения актиномицетов изначально происходит возникновение отека и гиперемии тканей, наблюдается формирование молодых фибробластов, плазматических и ксантомных клеток, новых сосудов.
Вследствие этого формируется актиномикотический узелок – актиномикома, вокруг которой по мере прогрессирования заболевания образуются дополнительные узелки. При слиянии отдельных очагов происходит формирование инфильтрата с зонами гнойного расплавления.
Постепенно происходит распространение гнойного процесса по направлению к коже и вскрытие его наружу с формированием свища.
При тяжелом течении недуга наблюдается развитие деструктивной формы с преобладанием разрушения тканей и формированием больших гнойников или деструктивно-пролиферативной формы, характеризующейся разрастанием соединительной ткани и выраженными деструктивными изменениями.
Заболевание характеризуется возникновением в области соска небольших гиперемированных узелков, которые могут превращаться в болезненные инфильтраты, имеющие плотную консистенцию и в дальнейшем превращающиеся в гнойники. В области гнойников кожа приобретает фиолетовый окрас. С течением времени в области абсцессов появляются плохо заживающие свищевые ходы, из которых наблюдается периодическое отделение гнойного секрета.
При осмотре молочных желез отмечается наличие инфильтративных очагов синюшно-красного цвета, многочисленных свищевых ходов, из которых при сдавливании истекает гнойное отделяемое. Если у пациента имеются актиномикозы других локализаций диагноз не вызывает сомнения.
Таким больным назначается бактериологический посев из соска или микроскопия мазка, также может потребоваться проведение ультразвукового исследования молочной железы, маммография, магниторезонансная или компьютерная томография.
При актиномикозе молочных желез рекомендовано сочетание консервативного и хирургического лечения. Пациентке назначается длительными курсами антибиотикотерапия и физиотерапевтическое лечение.
Профилактика актиномикоза молочных желез предполагает своевременное лечение трещин сосков и очагов актиномикоза другой локализации, предупреждение травм молочных желез, лечение кариеса, заболеваний ротоглотки и органов пищеварительного тракта.
Актиномикоз, поражающие молочные железы, не относится впрямую к грибковым заболеваниям, поскольку лучистые грибки-актиномицеты просто морфологически похожи с возбудителями микозов, но на самом деле считаются бактериальными клетками.
Соответственно, и течение заболевания при отсутствии своевременного лечения будет тяжелым, с прогрессирующим гнойным процессом, часто приводящим к необходимости хирургического вмешательства вплоть до резекции молочной железы.
Своевременное определение возбудителя актиномикоза и тщательная длительная антибиотикотерапия помогут сохранить здоровье груди и трудоспособность пациентки.
Актиномикоз молочных желез развивается, как правило, на фоне системного поражения организма. Возбудитель может попадать в ткани молочной железы через трещины соска или кожные повреждения, а может быть занесен в качестве вторичного инфицирования из другого очага – например, из кариозных зубов, воспаленных глоточных миндалин или пораженных легких.
Молочные железы при актиномикозе не обязательно поражаются обе одновременно, хотя бывает и такое. Проникнув в ткань груди, возбудитель формирует в месте своего внедрения узелок-гранулему, который внешне проявляется гиперемией и отеком кожи груди.
Далее вокруг него образуются новые узелки, склонные к слиянию и очага гнойного поражения.
Процесс либо распространяется по клетчатке вверх, и происходит вскрытие с формированием свищей, либо вызывает деструктивные изменения с разрастанием соединительной ткани молочной железы.
При обращении к врачу пациентки с актиномикозом молочной железы жалуются именно на гнойники и болезненные узелки под кожей груди, причем кожа над созревающими гнойниками может иметь фиолетовый цвет.
После вскрытия гнойников на их месте формируются свищевые ходы с гнойным отделяемым. Заболевание не заразно, но может тянуться годами, периодически обостряясь и прогрессируя.
Традиционные для маммомологии методы диагностики, такие как УЗИ или маммография, не информативны при актиномикозе груди. Диагноз, поставленный на основании первичного осмотра и обнаружения множества свищевых ходов в молочной железе, из которых при сдавливании выделяется гной, подтверждается бактериологическим посевом.
Особенность лечения актиномикоза молочной железы состоит в продолжительности приема антибиотиков (иногда несколько месяцев), назначаются актинолизаты, рекомендуются препараты для укрепления иммунитета, витамины. Гнойники и свищевые ходы подлежат вскрытию и очищению от гнойных масс.
Если антибактериальная терапия не приносит успеха, возможна секторальная резекция, а при осложнении в форме тотального гнойного процесса бывает необходима мастэктомия.
Чаще всего актиномикоз груди имеет благоприятный прогноз, но отрицательно сказывается на социальной адаптации пациентки, выздоровление может сменяться рецидивами, а терапия требуется на протяжении долгих лет.
Актиномикоз молочных желез является бактериальным заболеванием, которое протекает хронически в скрытой форме и проявляется у женщин при достижении ими детородного возраста.
Это заболевание встречается достаточно редко (диагностируется в 0,1% случаев воспалительных заболеваний молочных желез).
При установлении диагноза актиномикоз необходимо срочно проводить лечение, иначе возможно развитие серьезных осложнений.
Заражение актиномикозом может быть первичным или вторичным.
При первичном заражении бактерии актиномицеты (их нормальное место обитания – ротовая полость человека – крипты миндалин и пораженные кариесом зубы) попадают в молочные железы через ранки на коже груди, образующиеся в результате механических повреждений кожи, ссадин, появления трещин на сосках. Вторичным называется актиномикоз, проникающий в молочные железы через кровь или лимфу из других, пораженных бактериями органов (например, из легких).
Процесс быстро прогрессирует, и вскоре узелки сливаются в один, образуя в молочной железе инфильтрат с гноем. Гной может распространяться на другие ткани молочной железы. Затем он вскрывается, образуя свищ. Таких очагов и свищей на молочной железе может быть несколько.
Свищи могут долго не заживать, время от времени из них может выделяться гной. Со временем они рубцуются, кожа на месте таких рубцов приобретает фиолетовый оттенок. Устранить зарубцевавшиеся свищи довольно трудно, а косметический дефект на груди в виде фиолетовых рубцов остается надолго. Обращаться к врачу нужно еще на этапе появления отека на молочной железе.
Диагностика актиномикоза молочных желез производится при осмотре. Для подтверждения диагноза проводится бактериологический посев отделяемого свищей, в котором находят актиномицеты. При постановке диагноза следует дифференцировать актиномикоз с хроническим маститом и сифилисом молочных желез.
Если медикаментозное лечение оказалось неэффективным или, если больная обратилась к врачу на поздней стадии заболевания, проводится хирургическое лечение. При хирургическом лечении актиномикоза производится опорожнение гнойников и искоренение свищей. В сложных случаях может быть проведена секторальная резекция молочной железы. В очень тяжелых случаях – при гангрене молочной железы она удаляется полностью.
Профилактика актиномикоза молочных желез заключается в своевременном лечении трещин сосков и предупреждении травм молочных желез. Обязательно следует пролечивать кариес, заболевания ЖКТ и носоглотки, а также других очагов актиномикоза.
Актиномикоз молочных желез – это специфическое хроническое заболевание молочных желез, которое является формой висцерального микоза. Актиномикоз занимает всего около одной десятой процента среди остальных воспалений молочных желез.
Актиномикоз лишь условно относится к микозам – возбудитель заболевания не является грибком, однако течение болезни весьма похоже на симптоматику грибковых поражений. На самом деле возбудителями актиномикоза являются лучистые грибки, которые являются бактериальными клетками.
Актиномицеты (второе название лучистых грибков) присутствуют в организме обычно в полости рта в каких-либо очагах инфекции. В первую очередь они попадают в молочные железы через трещины на сосках или повреждения на коже груди.
Различают две формы заболевания: первичную (когда болезнь возникает впервые) и вторичную (болезнь развивается в том случае, если первичный очаг заболевания располагается в каких-либо других органах, например, в легких).
При вторичном актиномикозе молочных желёз процесс сначала захватывает мягкие ткани грудной клетки и ребра, а уже затем молочные железы. При обширном воспалительном процессе возможно распространение инфекции через кровь.
- Инфильтрация. В том месте, где актиномицеты внедрились в кожу, развивается сильный отек и повышение температуры конкретного участка тела. В этом месте образуются молодые фибропласты, плазматические и ксантомные клетки, новые сосуды. Так образуется гранулема – актиномикотический узелок.
- Абсцедирование. На этой стадии вокруг узелка появляются дополнительные узелки. Отдельные зоны воспаления сливаются, и на месте слияния образуется инфильтрат с гнойными расплавлениями.
- Свищ. Гнойный процесс постепенно распространяется на остальную клетчатку, а затем вскрывается, образуя свищи.
Для актиномикоза молочных желез характерна деструктивная форма, во время которой преобладает разрушение тканей, появления больших гнойных очагов. Также встречается деструктивно-пролиферативная форма, при которой наблюдается обширное разрастание соединительных тканей, а также деструктивные изменения.
Сначала пациентки замечают появление на соске небольших узелков, окрашенных в необычный цвет. Постепенно эти узелки превращаются сначала в очень болезненные и плотные инфильтраты, а затем – в гнойнички. Кожа над гнойничками становится фиолетовой. Абсцессы со временем вскрываются, и на их месте остаются долгое время не заживающие свищевые ходы. Из этих ходов периодически вытекает гной.
Актиномикоз молочных желез – это неконтагиозное заболевание. Если его не лечить, то оно будет протекать годами и только прогрессировать. Таким образом, актиномикозу необходимо своевременное и усиленное лечение.
Для диагностики заболевания и назначения адекватной терапии используются следующие методы:
- Ультразвуковое исследование молочных желёз.
- Магнитно-резонансную томография пораженно молочной железы.
- Компьютерную томографию пораженной груди.
- Маммографию.
- Микроскопию мазка гнойного содержимого.
Для избавления от актиномикоза молочных желез проводят хирургическое и комплексное консервативное лечение.
Долгое время, на протяжении месяцев, необходимо принимать антибиотики на основе пенициллина, витамины, иммунокорректоры, актинолизаты. Также назначают физиотерапию.
При сильно прогрессирующем заболевании, а также в случае, если актиномикоз не реагирует на терапию, проводят вскрытие гнойников, прокрашивание свищевых ходов и иссечение свищей.
Если поражение особенно обширно, то применяется частичное иссечение молочной железы.
Если гнойный процесс перешел в гангрену, то выполняют удаление молочной железы, за которым следует реконструктивная маммопластика.
Лечение такого заболевания, как актиномикоз молочных желез, обычно очень длительное и трудное. Нередко внешнее выздоровление сменяется рецидивами, а само заболевания растягивается на целые годы. Прогноз для жизни полностью благоприятен, но само заболевание плохо сказывается на социальной адаптации и трудоспособности больных.
Главное в профилактике актиномикоза именно молочных желез – это своевременное лечение трещин на сосках, а также очагов заболевания на других органах. Также следует избегать любых травм молочных желез и вовремя лечить кариес и болезни носоглотки.
источник