Актиномикоз – это хроническое инфекционное заболевание, которое имеет грибковую природу. Оно характеризуется поражением разных органов и тканей. На поврежденной поверхности сначала образуются плотные инфильтраты, потом они нагнаиваются и преобразуются в свищи, из которых постоянно вытекает гнойная жидкость. Чаще всего от патологии страдают люди, проживающие в сельской местности.
Возбудитель – лучистые грибки (актиномицеты). Во внешней среде они обнаруживаются в почве, соломе, водоемах и донных осадках, там, где присутствует повышенное содержание органических веществ. Их колонии имеют неправильную форму и лучистые края. В патологических пробах присутствуют в виде друз (желтоватых комочков, диаметр которых не превышает 2 мм). При микроскопии в центре друз обнаруживаются нити мицелия, а по краям вздутия в виде колдобин.
Лучистые грибки актиномицеты встречаются по всему миру. С ними чаще контактируют люди, чья профессиональная деятельность связана с сельским хозяйством. Заразиться грибками можно экзогенным и эндогенным способом. Патогенные микроорганизмы проникают в организм человека через кожу, при вдыхании пор, вместе с пищей. Их можно обнаружить в ротовой полости, в налете, который постоянно присутствует на зубах, на миндалинах и слизистой ЖКТ. Там они способны жить долгое время в качестве сапрофита.
При развитии любой воспалительной реакции, охватывающей обозначенные области, актиномицеты переходят в паразитическое состояние. Они внедряются в ткани. Их активная жизнедеятельность способствует образованию инфекционного разрастания, внутри которого со временем развивается нагноение. Прорываясь, они превращаются в свищи.
Чаще всего пусковым механизмом развития такого патологического процесса является вторичная стафилококковая инфекция. Именно она и стимулирует преображение сапрофитов в паразитов.
Длительность периода адаптации патогенного микроорганизма неизвестна. От времени заражения до момента развития инфекции могут пройти годы. Проявление клинических симптомов во многом зависит от того, где формируется очаг поражения. На основании этого и производится классификация инфекции.
| Форма | Причины | Клинические признаки | Особенности лечения |
| Актиномикоз шейно-челюстно-лицевой области | Кариозные зубы, воспаленные десневые карманы, поврежденная слизистая полости рта, зева, носа | По тяжести течения различают три формы заболевания: мышечную, подкожную и кожную. При развитии мышечной челюстно-лицевой формы патологическое воспаление развивается в жевательных мышцах. Уплотнение формируется в углу нижней челюсти. Развивается тризм, лицо от этого становится асимметричным. Затем в центре уплотнения происходит размягчение. Оно вскрывается. Таким образом, формируется свищ. Из него постоянно выделяется гнойная жидкость с примесями крови. Вокруг кожа синеет. На шее со временем появляются образования в виде валиков, расположенных поперечно. При подкожной челюстно-лицевой форме инфильтраты похожи на плотные шарики, они не мешают жевать. При кожной форме уплотнения могут появляться в полости рта, на коже языка, щек, губ, на слизистой миндалин, трахеи, глазницы, гортани | Хирургическая стоматология: удаление кариозных зубов, дренирование раны в полости рта, обработка воспаленного участка 5% йодом. Актинолизатотерапия, дезинтоксикация организма, физиотерапия (УВЧ, фонофорез и ионофорез) |
| Торакальный | Органы, расположенные в грудной клетке | Начинается постепенно. Сначала появляется сильная слабость, температура повышается до субфебрильных показателей, возникает сухой кашель, потом появляется гнойно-слизистая мокрота. Она имеет запах земли и вкус меди. После формируется клиника перибронхита. Инфильтрат появляется на плевре, на грудной стенке, захватывает и кожу. На его месте образуется припухлость. Ее пальпация вызывает болезненность. Кожа становится багровой с синюшным отливом. Уплотнения преобразуются в свищи. Из них выделяется гной, в составе которых можно обнаруживать друзы актиномицетов. Свищи эти обязательно сообщаются с бронхами. При отсутствии терапии больные умирают | Короткими курсами проводят противовоспалительную терапию, параллельно осуществляется иммунотерапия «Актинолизатом». Больному прописываются общеукрепляющие средства и физиотерапевтические процедуры. Применяются и хирургические методы лечения, позволяющие удалять свищи |
| Абдоминальный | Илеоцекальная область, область аппендикса, другие отделы толстой кишки. Очень редко пищевод, желудок, начальные отделы тонкой кишки | Первые признаки никак не связаны с развитием воспалительного процесса в обозначенных местах. Больной испытывает общее недомогание и слабость, его беспокоят симптомы лихорадки и нарастающая боль в эпигастральной области, вокруг пупка и в правом подреберье. В месте, где лучистые грибки вторгаются в ткани, формируется уплотнение. Оно прорастает вглубь, таким образом формируется абсцесс, потом он вскрывается. После прорыва образуется свищ. Нагноение стимулирует развитие вторичной инфекции, и тогда рождаются очень опасные осложнения. Они проявляются в виде признаков, характерных для онкологии отделов ЖКТ | Этиотропная терапия («Эритромицин», «Бензилпенициллин»), иммунотерапия «Актинолизатом», хирургическая обработка очага (выскабливание грануляций или иссечение пораженных тканей) |
| Актиномикоз мочеполовых органов | Органы мочеполовой системы (почки, мочевой пузырь, половой член, предстательная железа, мошонка, яички) | Оформление клиники зависит от того, где локализуется патологический процесс. Если в почке, в ней формируются очаги казеозного распада. В мочевом пузыре образуется специфический инфильтрат, имеющий характеристики, схожие с опухолью. На гениталиях появляются уплотнения небольших размеров, которые, распадаясь, преобразуются в свищи. | Для локализации воспалительных процессов, развивающихся в очагах поверхностных тканях, назначаются йодистые препараты («раствор Люголя») и антибиотики широкого спектра действия. Для усиления иммунобиологического статуса применяется актинолизатотерапия. Обязательно подключаются процедуры физиотерапии. Производится хирургическое вскрытие, выскабливание актиномикотических полостей, дренирование ран |
| Мицетома | Подошвы стоп | На поверхности кожи появляется один или несколько плотных узлов, по форме и размерам напоминающие горошину. Постепенно над уплотнением цвет кожных покровов становится багрово-синим. Зона поражения разрастается. Ткани вокруг нее отекают, стопа увеличивается в размерах и перестает помещаться в обувь. Узлы со временем размягчаются и вскрываются. На их месте формируются свищи, из них постоянно сочится серозно-гнойная жидкость. В ней могут появляться и примеси крови. Воспалительный процесс не вызывает сильной боли. При отсутствии лечения он уходит вглубь и затрагивает мышцы, сухожилия и кости. Длиться подобный процесс может до двадцати лет. Проведение полного объема нужной терапии позволяет полностью излечиться | На начальных стадиях лечится консервативно. Больному назначаются противогрибковые препараты («Кетоконазол», «Флуконазол»), сульфаниламидные средства («Дапсон»). Когда медикаментозное лечение не помогает, свищ вскрывается и иссекается хирургическим путем. |
| Актиномикоз кожи | Развивается в местах травмирования кожного покрова | Кожная форма на начальном этапе имеет ряд характерных проявлений. На поверхности покровов появляются узелки, имеющие высокую плотность. Потом они преобразуются в инфильтраты, которые залегают очень глубоко. Вокруг подобных уплотнений можно увидеть кайму, структура которой похожа на структуру дерева. При развитии патологического процесса происходит размягчение уплотнений. Они вскрываются в центре. Появляется ранка, из которой постоянно сочится серозная жидкость | В очаги поражения в большой концентрации вводятся инъекции пенициллина. Они дублируются и внутримышечными инъекциями. Обязательно проводится иммунотерапия с использованием препарата, в составе которого есть фильтрат высушенных культур гриба. В случае затяжного течения показаны переливания крови. Для приема внутрь назначаются препараты йода. При отсутствии положительного эффекта производится хирургическая чистка пораженного участка |
| Актиномикоз ЦНС | Головной мозг | Проявление клиники зависит от того, где находится очаг поражения и как быстро формируется мозговой абсцесс. Есть общие признаки, которые должны заставить родственников больного незамедлительно вызвать скорую помощь. Это сильные головные боли, высокая температура, тошнота и рвота, не связанные с приемом пищи, болезненные судороги, частые потери сознания, нарушение координации | Применяется этиотропное и симптоматическое лечение |
Из свищевых ходов производится забор выделяемого содержимого, добытый биологический материал отправляется на микроскопию. При помощи неё обнаруживаются друзы актиномицетов, это позволяет ставить точный диагноз. Изучение отделяемой мокроты, мазков из полости рта не позволяет получить достоверную клиническую картину: наличие друз актиномицетов в биологических жидкостях, взятых из этих мест, обнаруживается и у здоровых людей. Для идентификации вида лучистых грибков используется реакция иммунофлуоресценции (РИФ).
В 75% случаев развития актиномикоза присутствия лучистых грибков в исследуемых биологических материалах не наблюдается. Для подтверждения диагноза в такой ситуации производится посев гноя, взятого в полости рта, или добытого при помощи биопсии. Через два дня уже можно получить первые положительные результаты, но заключительные выводы производится только через две недели. Осуществление такого анализа позволяет оценить качественный и количественный состав микрофлоры и определить ее чувствительность к антибактериальным препаратам.
Дифференцировать актиномикозы нужно от первичного сифилиса и туберкулезной волчанки. Делать это помогают косвенные симптомы. При грибковом поражении не наблюдается увеличение региональных лимфатических узлов.
Наиболее легкой формой считается актиномикоз челюстно-лицевой области. Правильно подобранное лечение позволяет формировать благоприятные прогнозы. Поражения кожи могут вызывать опасные явления. При отсутствии этиологической терапии патологические процессы прогрессируют и распространяются вглубь очага поражения. Это может стать причиной разрушения костей, суставов.
Торакальный актиномикоз часто сопровождается формированием прикорневых инфильтратов и вовлечением тканей ребер. При абдоминальном актиномицеты кишечника могут по портальной системе распространяться и попадать в печень. Ее абсцессы нередко осложняются прорывом гноя в брюшную полость, распространением инфекции по всем внутренним органам, развитием сепсиса. В запущенных случаях развития мицетомы становится возможной ампутация стопы.
Специфической профилактики нет. Специалисты формулируют общие рекомендации и советуют тщательно соблюдать правила личной гигиены, предупреждать травмирование кожного покрова, своевременно лечить зубы, любые другие воспалительные заболевания полости рта, гортани, органов дыхания и желудочно-кишечного тракта.
источник
Актиномикоз представляет собой хроническую болезнь, которую могут спровоцировать разные подвиды актиномицетов. Данная инфекция поражает различные органы, ткани. На них формируются инфильтраты, они начинают нагнаиваться, после этого возникают свищи. Это опасное поражение эпидермиса также известно как «лучистогрибковая болезнь».
Рассматриваемое нами поражение считается инфекционным, ему свойственно первично-хроническое течение. В областях инфицирования грибком при актиномикозе возникают плотноватые гранулемы, абсцессы, свищи. Поражение тканей провоцируют лучистые грибы. Чтобы поставить точный диагноз изучают отделяемое, взятое с участков поражения. В нем обнаруживают характерный мицелий грибков.
Актиномикоз у человека (фото)
Классификация актиномикоза была разработана специалистами с учетом такого фактора, как расположение инфекции. Болезнь принято делить на такие формы:
- кожная (актиномикоз кожи). Возникает в качестве вторичного поражения, в этом случае инфекция считается следствием прогрессирования очага поражения в других органах. Распознать ее легко в тот момент, когда инфильтраты попадают внутрь подкожной клетчатки. На эпителии формируются свищи;
- шейно-челюстно-лицевая форма актиномикоза. Максимально распространена. Она имеет 2 подвида: мышечный, кожный;
- абдоминальная. По частоте получила третье место. Изначально очаги поражения затрагивают такие области: аппендикс, илеоцекальная область, затем переходят на толстую кишку. Изредка инфекция изначально поражает пищевод, тонкий кишечник, желудок. Болезнь может перейти на позвоночник, почки, печень, даже брюшную стенку. Без правильной терапии летальность достигает 50% случаев;
- суставов, костей. Очень редкая форма. Она начинается из-за распространения инфильтрата на кости, суставы из соседних органов. Часто встречаются остеомиелиты таза, голени, позвоночника с деструкцией костей, появлением секвестров;
- торакальная. Болеющим грозит летальный исход, если своевременно не приступит к терапии;
- ЦНС. Форма болезни весьма нечастая;
- мочеполовая. В медпрактике встречается изредка;
- стопы (мадуроматоз, мадурская стопа, мицетома).
Причины возникновения актиномикоза рассмотрены в видео ниже:
Специалисты еще не определили однозначно продолжительность инкубационного периода рассматриваемой нами патологии. На ее начальном этапе больной чувствует себя хорошо, его самочувствие заметно ухудшается, если инфицируются внутренние органы. Также может возникать кахексия.
Чаще грибок затрагивает такие области:
- ягодицы;
- подчелюстная;
- крестцовая область.
Симптомы отличаются с учетом области, которую поразил актиномикоз:
- Кожная форма. Ей свойственно образование уплотнений внутри подкожной клетчатки. Изначально они плотные, со временем размягчаются, открываются, образуют тяжело заживающие свищи. Форма у этих уплотнений шаровидная, они не причиняют боли. В гное свищей могут содержаться друзы грибков. Этой форме патологии также свойственна смена окраса эпидермиса на синюшно-багровый.
- Шейно-челюстно-лицевая форма. Она включает два вида: мышечный, кожный. Мышечный вид распространяется на межмышечную клетчатку. Зачастую поражаются жевательные мышцы. При этом лицо приобретает асимметричность, возникают свищи из которых выводится кровянисто-гнойная жидкость. На шее появляются валики (своеобразные изменения эпидермиса). Инфильтраты (шаровидные, полушаровидные) локализуются в подкожной клетчатке при возникновении кожного вида болезни. Грибок поражает язык, глазницы, щеки, губы, миндалины, гортань, трахею.
- Абдоминальная форма. Ей характерна имитация хирургических болезней (аппендицит, кишечная непроходимость). Если поражается прямая кишка проявляются симптомы парапроктита. Если грибок затрагивает переднюю стенку живота, на эпидермисе возникают кишечные свищи.
- Актиномикоз костей, суставов. Поражению костей свойственны признаки остеомиелита. При заражении суставов не проявляются нарушения в их функциональности. Если инфильтрат распространился до поверхности эпителия, возникают свищи.
- Торакальный актиномикоз. Патология развивается постепенно. Болеющего начинает тревожить субфебрильная температура, кашель, слабость, изначально сухой, через время с мокротой (слизью, гноем). Кашель бывает с примесью крови. При грудной стенки, плевры, дермы, возникают жгучие боли, припухлость, образуются свищи, сообщающиеся с бронхами.
- Актиномикоз ЦНС. Она проявляется одиночными, множественными абсцессами. При КТ, проводимым с контрастным веществом, абсцессы представлены очагами пониженной плотности, они имеют круглую, неправильную форму. Вокруг таких очагов наблюдаются широкие кольцевидные тени.
- Мочеполовой актиномикоз. Это вторичное поражение, оно возникает после распространения инфильтрата при прогрессировании абдоминальной формы болезни.
- Актиномикоз стоп. Он изначально начинается с подошвы. Она имеет вид плотных ограниченных узлов, эпидермис на которых изначально неизмененный, а затем уплотняется, приобретает буроватый, красновато-фиолетовый окрас. Поражение распространяется на стопу, которая отекает, изменяет форму. Узлы переходят в глубокие свищи, из которых выводится дурно пахнущая жидкость (гнойная, кровянистая, серозно-гнойная). Инфекция может продвигаться вверх, затрагивать голень (ее сухожилия, кость, мышечные волокна).
Грибы рода Actinomyces можно довольно-таки часто встретить в природе. Именно они считаются возбудителями рассматриваемой болезни актиномикоз. Эти грибки обитают в сене, растениях, почве, соломе. Попадание внутрь организма человека проходит такими путями: через травмированный эпидермис; с пищей; при вдыхании.
Чаще всего грибы этого рода не провоцируют начало болезни, они присутствуют в роли сапрофитной флоры внутри полости рта, на слизистой глаз. Их паразитизм активируется при начале воспалительного процесса в определенных частях организма:
Инфекционная болезнь эпидермиса иногда развивается в роли первичного инфицирования (грибки проникают через ранки на эпидермисе), а также в виде вторичного (инфекция переходит на здоровые ткани из пораженных: мышц, лимфатических узлов, зубов, миндалин, молочных желез.
Далее рассмотрены анализы и иные виды диагностики актиномикоза.
Если клиника патологии развита хорошо, у врачей не возникнет никаких затруднений в постановке диагноза. Но для врачей важно обнаружить эту болезнь на ранней стадии развития.
Для постановки точного диагноза необходимо отделяемое, взятое из свищей. Для взятия образца может также проводиться чрескожная пункция пораженного органа. Предварительный диагноз специалисты могут поставит основываясь на результатах микроскопии. Благодаря данному исследованию в образце можно обнаружить друзы грибков. Чтобы определить вид актиномицетов, провоцирующих болезнь, проводят РИФ (реакцию иммунофлуоресценции) со специфическими антигенами.
Сложно поставить диагноз в том случае, когда в исследуемом материале отсутствуют друзы. Это характерно в 75% случаев. Здесь поможет лишь посев биопсийного материала, гноя на среду Сабура. Это исследование может затянуться на 2 недели.
Данное видео расскажет о лечении актиномикоза новыми средствами:
- Терапия рассматриваемой нами болезни осуществляется посредством введения актинолизата (внутримышечно, подкожно).
- Одновременно специалист назначает антибиотикотерапию, которая необходима для предотвращения повторного инфицирования, подавления сопутствующей флоры.
- Кроме того проводится общеукрепляющая, дезинтоксикационная терапия.
При актиномикозе специалисты прибегают также к терапевтическому лечению. Оно заключается в проведении таких процедур:
- электрофорез йода;
- электрофорез актинолизата;
- УФО эпидермиса (область поражения).
- В лечении актиномикоза специалисты рекомендуют препараты пенициллинового ряда. На протяжении 20-40 дней нужно принимать 10-12 млн. Ед/сутки. После этого курса, необходимо принимать 1 млн. Ед/сутки 2-3 месяца.
- Если у больного непереносимость пенициллина, ему назначают тетрациклин, эритромицин (2 г/сутки). Актинолизат нужно вводить подкожно, внутримышечно дважды в неделю (2 г/сутки). Курс включает 20-25 инъекций.
Если образуются абсцессы, их нужно вскрывать.
- При терапии болезни актиномикоз, поражающей брюшину, может понадобиться дренирование брюшной полости.
- При поражении легких может понадобиться лобэктомия, дренирование плевральной полости.
Определенных профилактических мероприятий нет. Предотвратить возникновение болезни можно:
- Соблюдая личную гигиену.
- Своевременно излечивая болезни зубов, миндалин, ЖКТ, органов дыхания, ротовой полости.
- Предупреждая травмирования эпителия.
Какие актиномикоз можешь провоцировать осложнения? Течение болезни на протяжении длительного периода грозит развитием амилоидоза внутренних органов. Челюстно-шейно-лицевая форма опасна распространением актиномикоза на мозг, органы грудной полости.
Легче излечимой считается шейно-челюстно-лицевая форма болезни. Летальный исход грозит при актиномикозе ЦНС, внутренних органов. После излечения больных возможны рецидивы.
В данном видео человек делится своим опытом в борьбе с актиномикозом, а врач комментирует услышанное:
источник
Актиномикоз – это хроническое инфекционное заболевание, которое возникает в результате проникновения в организм лучистых грибов – актиномицетов. Заболевание характеризуется появлением гранулематозных очагов в различных тканях и органах. Несмотря на то, что гранулематозные очаги могут располагаться практически на всех органах и тканях, в 80-85% случаев актиномикоз поражает челюстно-лицевая область.
Возбудителем актиномикоза является лучистый гриб, который впервые был описан у животных в 1877 году. А в 1878 году немецкий врач Джеймс Израиль впервые обнаружил аналогичные образования в воспалительных очагах у человека, и назвал их “лучистыми грибками человека”.
Существуют как аэробные, так и анаэробные виды актиномицетов, но в 90% случаев причиной болезни является анаэробная форма. Следует отметить, что актиномицеты довольно распространены в природе — их можно встретить практически везде. Но что более интересно, возбудителей актиномикоза можно обнаружить и в теле здорового человека: в желудочно-кишечном тракте, в полости рта и т.д. В полости рта их можно найти в области шейки зуба, в десневом кармане и в ретромолярном капюшоне, а также в кариозных полостях.
Из вышесказанного следует, что возбудитель актиномикоза может попасть в организм как эндогенно (из организма), так и экзогенно (из окружающей среды). «Входными воротами» внедрения актиномикоза при поражении тканей и органов челюстно-лицевой области могут быть кариозные зубы, патологические десневые карманы, воспаленная или поврежденная слизистая оболочка полости рта, зева, носа, протоки слюнных желез и др.
После проникновения в организм, актиномикоз начинает, распространяется в нем контактным, лимфогенным (через лимфу) или гематогенным (через кровь) путем. При распространении контактным путем актиномикотические друзы (колони актиномицета) проникают в рыхлую клетчатку, где образуют специфические гранулемы, которые распространяются на окружающие ткани. Гематогенный путь – это когда инфекция проникает в кровеносные сосуды и распространяется по всему организму. Лимфогенный путь – это распространение актиномикоза через лимфатическую систему. По мнению многих авторов, актиномикоз не может распространяться лимфогенно, так как размер друза больше чем размер лимфоузла, следовательно, друз не может проникнуть в лимфоузел, но, по мнению Робустовы в лимфоузел проникает не сам друз, а его маленькая часть, которая называется мицелла.
Следует отметить, что однократное попадание лучистых грибов в ткани недостаточно для возникновения заболевания. Для развития актиномикоза нужно повторное проникновение. Скрытый период заболевания длится 1-3 недели после внедрения актиномицетов, после чего начинают появляться симптомы.
Различают 2 формы морфологического проявления актиномикоза:
В месте внедрения лучистого гриба образуются специфическая гранулема – актиномикома, которая представляет собой друзы грибов, окруженные лимфоцитами, плазматическими клетками и ксантомными клетками, в протоплазме которых имеются капельки жира. Грибные друзы находятся в центре гранулемы. Они представляют собой шаровидные сплетения множества отдельных грибов, образующих плотные крупинки желтовато-серого цвета. Со временем кожа над гранулемами подвергаются некрозному «расплавлению», образуя свищевые ходы. Иногда периферия гранулемы уплотняется, вследствие чего воспалительный инфильтрат обретает деревянистую плотность – это фиброзная форма.
Есть несколько классификаций актиномикоза челюстно-лицевой области, однако наиболее распространенной является классификация Робустовой, которая была предложена в 1992 году.
- Кожная форма
- Подкожная форма
- Слизистая форма
- Подслизистая форма
- Одонтогенная актиномикозная гранулема
- Подкожно-мышечная форма
- Актиномикоз лимфоузлов
- Актиномикоз периоста челюсти
- Актиномикоз кости челюсти
- Актиномикоз органов полости рта и других отделов челюстно-лицевой области: язык, слюнные железы, миндалины, верхнечелюстные пазухи, придатки глаз
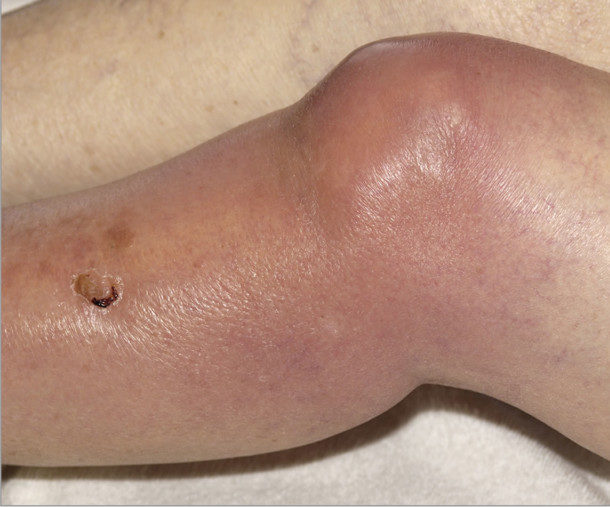
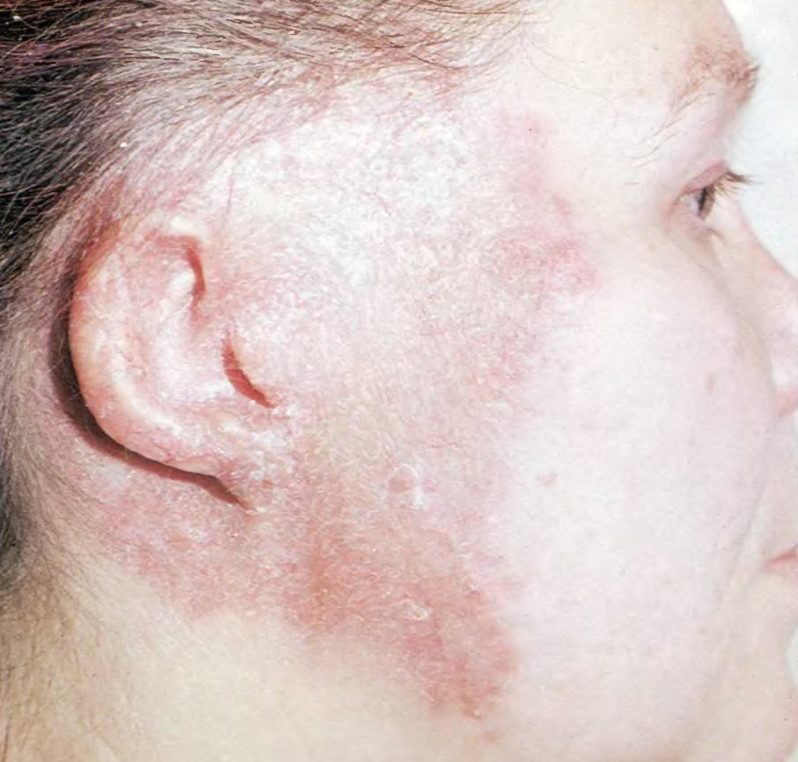
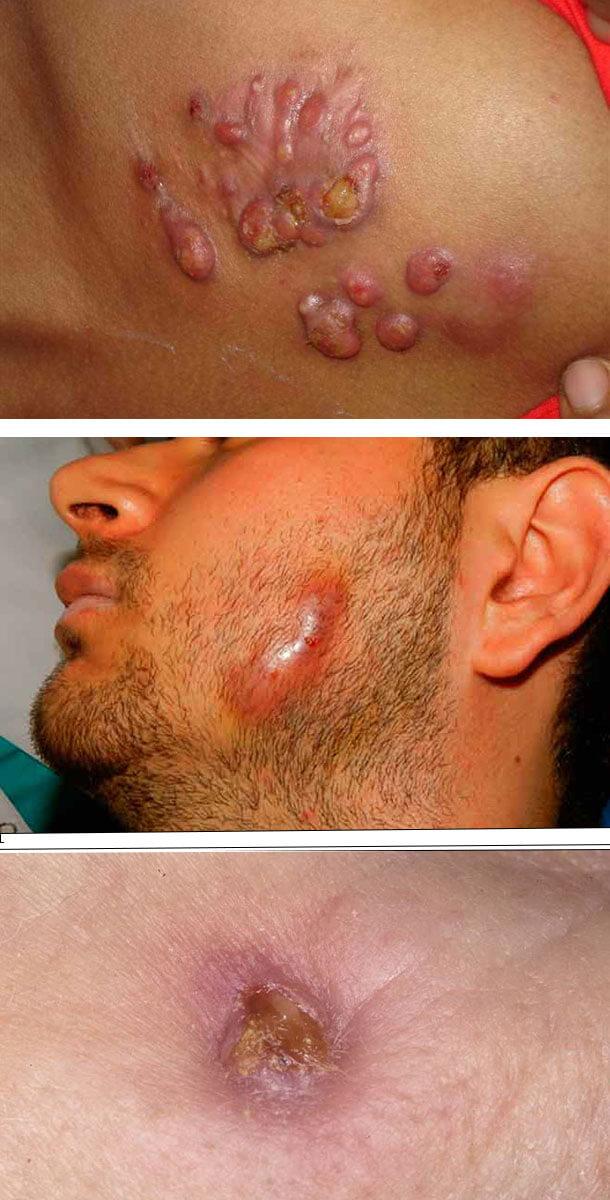
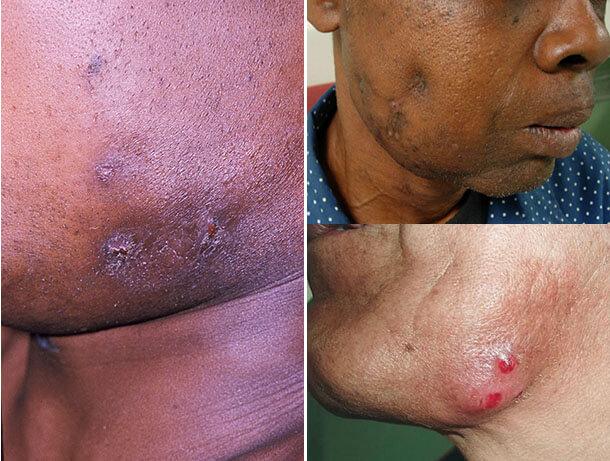
Кожная форма актиномикоза встречается сравнительно редко. Заболевание может возникать при распространении одонтогенного очага или при проникновении актиномицетов через повреждённый участок кожи лица. Заболевание имеет спокойное хроническое течение. Больные жалуются на незначительные боли и уплотнение в пораженной области. Иногда боль может отсутствовать. Больные указывают на постепенное увеличение актиномикозного очага. Температура тела не повышена. При осмотре обнаруживается воспалительная инфильтрация. Кожа над инфильтратом постепенно истончается и ограничивается, а цвет кожи изменяется от ярко-красного до буро-синего.
Кожные покровы лица постепенно расслаивается, и на лице возникают гнойники (пустулы) или бугорки. Пустулы заполнены серозной или гнойной жидкостью, а бугорки содержат грануляционные разрастания. В редких случаях встречается и сочетание бугорков и пустул. В очень поздних стадиях актиномикоза могут образоваться свищи, которые имеют тенденцию самопроизвольно и быстро закрываться. Из свищей идет серозно-гнойное или кровянистое выделение.
Кожная форма актиномикоза лица имеет тенденцию распространяться вдоль тканей лица.
Во время подкожной формы актиномикоза поражается подкожно-жировая ткань. Как правило, пораженная область находится неподалеку от того места, откуда инфекция вошла в организм. Заболевание может возникать на фоне абсцесса, флегмоны или быть следствием контактного распространения кожной формы актиномикоза. Подкожная форма актиномикоза также может образоваться как следствие поражения надчелюстных или щечных лимфатических узлов, после некротического расплавления, которых в процесс вовлекается подкожная клетчатка.
Подкожная форма актиномикоза характеризуется длительным, но спокойным течением. В период распада специфической гранулемы болезнь может сопровождаться незначительными болевыми ощущениями и повышением температуры тела. В актиномикозном очаге могут наблюдаться экссудативные или пролиферативные изменения.
Слизистая форма актиномикоза встречается сравнительно редко. Наиболее частой причиной данной формы является повреждение слизистой оболочки полости рта разными травмирующими факторами: рыбные кости, острые края зубов и т.д. После травмы в слизистой оболочке образуется дефект, через который и проникают лучистые грибы. Чаще всего поражаются слизистая оболочка нижней губы, щек, подъязычной области, а также нижней и боковой поверхности языка.
Течение слизистой формы актиномикоза медленное и спокойное. Боли незначительные, а температура тела не повышена. При осмотре больного определяется воспалительный инфильтрат, который расположен поверхностно, а слизистая оболочка над ним ярко-красная. Постепенно слизистая оболочка истончается и открывается, образуя мелкие свищевые ходы, из которых выделяются грануляции.
Подслизистая форма актиномикоза чаще развивается на фоне травмы слизистой оболочки или в результате одонтогенной инфекции. Данная форма характеризуется преимущественно спокойным течением: температура тела не повышена, болевые ощущения умеренные. Однако в зависимости от локализации процесса боли могут усиливаться при движениях нижней челюсти: открывании рта, разговоре, глотании. Также больных нередко беспокоит ощущение инородного тела в полости рта. При пальпации определяется плотный инфильтрат круглой формы, который постепенно уплотняется, а слизистая оболочка над ним спаивается, становясь мутной. Процесс может обостряться, вследствие чего увеличивается отек соседних тканей, появляется незначительная болезненность и образовывается участок глубокой флюктуации.
Одонтогенная актиномикозная гранулема встречается довольно часто, но распознать данный вид бывает нелегко. Различают одонтогенную актиномикозную гранулему кожи, подкожной клетчатки, подслизистых тканей и периоста челюсти.
При локализации очага в подкожной клетчатке и коже наблюдается образование тяжа по переходной складке, который идет от зуба к очагу в мягких тканях.
Периостальная форма имеет медленное бессимптомное течение, и характеризуется тем, что очаг связан с пораженным периодонтом. При обострении процесс распространяется к слизистой оболочке, образовывая свищевой ход.
Подкожно-мышечная форма актиномикоза встречается сравнительно часто. При этой форме актиномикоза сначала в процесс вовлекаются подкожная, межмышечная, межфасциальная клетчатки, после чего инфекция распространяется на кожу, мышцы и лицевые кости. Больные жалуются на припухлость, вследствие воспалительного отека и последующей инфильтрации мягких тканей. Очень часто клиника подкожно-мышечной формы актиномикоза практически не отличается от картины абсцессов и флегмон. Зачастую первым симптомом является ограниченное открывание рта. При осмотре больного определяется глубокий инфильтрат. С течением болезни кожа над актиномикозным очагом постепенно истончается и перфорируется. Из перфорированного участка выделяется гноевидная жидкость, которая нередко содержит мелкие, беловатые (иногда пигментированные) зерна – друзы актиномицетов.
Начало заболевания острое и сопровождается повышением температуры тела до 38-39 °C. После вскрытия очага острые воспалительные явления стихают. В последующем процесс может развиваться по 2 путям: или происходит постепенная резорбция и ограничение инфильтрата, или процесс распространяется на соседние ткани.
Актиномикоз лимфоузлов является одним из самых разнообразных видов актиномикоза. В зависимости от локализации процесса, актиномикоз лимфоузлов может проявляться в виде абсцедирующего лимфаденита, аденофлегмоны, лимфангита или хронического гиперпластического лимфаденита.
Если процесс локализуется в лицевых, подбородочных, поднижнечелюстных или шейных лимфоузлах, преобладает поражение в виде абсцедирующего или гиперпластического лимфаденита. А если поражаются лимфоузлы поднижнечелюстного или подбородочного треугольника, тогда заболевание протекает в виде аденофлегмоны.
Актиномикозный лимфангит развивается как хронический процесс лимфатических сосудов. Может протекать как изолированно, так и при актиномикозном поражении лимфоузлов. При осмотре обнаруживается поверхностный, плоский инфильтрат, который с течением заболевания размягчается и спаивается с кожей.
Абсцедирующий актиномикозный лимфаденит характеризуется появлением ограниченного, слегка болезненного, плотного инфильтрата. Болезнь развивается медленно, температура тела не повышена. Однако при абсцедировании лимфоузлов боли значительно усиливаются, наблюдается повышение температуры тела до субфебрильной. Но после вскрытия абсцесса, процесс медленно подвергается обратному развитию. Следует отметить, что даже после выздоровления инфильтрат полностью не рассасывается.
Актиномикозная аденофлегмона по клиническому течению похожа на обычную аденофлегмону, вызванную гноеродной инфекцией. Характерно наличие в пораженной области болевых ощущений разной интенсивности. Температура тела повышена. Наблюдается выраженный отек в соседних тканях, а цвет кожи над пораженными участками постепенно меняется до красновато-синего цвета.
Гиперпластический лимфаденит – характеризуется увеличением и уплотнением лимфоузла, который напоминает опухоль или опухолеподобное заболевание. Течение медленное и бессимптомное. Процесс может обостряться и абсцедировать.
Актиномикоз периоста челюсти по сравнению с другими видами актиномикоза встречается реже. Процесс может протекать в виде экссудативного или продуктивного воспаления. Чаще всего поражается периост нижней челюсти с вестибулярной стороны.
При экссудативной форме актиномикоза воспалительные процессы появляются в области зуба, а потом переходят на альвеолярную часть и тело челюсти. Больные жалуются на незначительные болевые ощущения. При обследовании обнаруживается плотный болезненный инфильтрат в преддверии полости рта, который постепенно размягчается и ограничивается. Наблюдается также покраснение слизистой оболочки в области инфильтрата. Перкуссия зубов в области инфильтрата безболезненна.
Продуктивный вид чаще встречается у детей и подростков. Наблюдается утолщение основания нижней челюсти за счет утолщения надкостницы. При длительном течении процесс с периоста может перейти на основание челюсти, деформируя ее.
Актиномикоз челюсти, в подавляющем большинстве случаев, поражает нижнюю челюсть. Различают 2 вида актиномикоза челюсти: деструктивный или продуктивно-деструктивный.
Первичный деструктивный актиномикоз – может проявляться в виде внутрикостного абсцесса или внутрикостной гуммы. При внутрикостном абсцессе больные жалуются на боли, которые постепенно становятся интенсивными и принимают невралгический характер. Наблюдается отек мягких тканей, вследствие чего может развиться воспалительная контрактура жевательных мышц. Течение внутрикостной гуммы медленное и спокойное, болезненные ощущения незначительны. Во время обострений может возникнуть воспалительная контрактура жевательных мышц.
Продуктивно-деструктивный актиномикоз челюсти чаще наблюдается у детей и подростков. В основном заболевание начинается после одонтогенного или тонзилогенного воспалительного процесса. Наблюдается утолщение пораженной кости за счет периостальных наложений. Болезнь имеет длительное хроническое течение. Иногда наблюдаются обострения, в ходе которых появляются боли, повышается температура тела, ограничивается открывание рта.
Наиболее частыми формами актиномикоза органов полости рта являются актиномикоз языка, миндалин и слюнных желез. А актиномикоз верхнечелюстной пазухи встречается сравнительно редко.
Актиномикоз языка, как правило, возникает вследствие хронических травм, причиной которых могут стать острые края зубов, неправильно изготовленный протез, инородные тела и т.д. Клиническая картина болезни зависит от локализации поражения. Поражение в области спинки или кончика языка характеризуется наличием безболезненного или малоболезненного участка, который долгое время может не изменяться. Но в какой-то момент неизбежно происходит абсцедирование или спаивание актиномикозного узла со слизистой оболочкой языка, вследствие чего образуется свищ.
Актиномикоз миндалин встречается редко. Миндалины постепенно увеличиваются и уплотняются до хрящевой консистенции. При обострении процесс распространяется на соседние ткани. Больные жалуются на ощущение инородного тела в глотке.
Актиномикоз слюнных желез может быть первичным или вторичным. Часто инфекция проникает в слюнную железу, через ее проток. В зависимости от течения и характера воспалительной реакции выделяют следующие виды актиномикоза слюнных желез:
- Экссудативный ограниченный и диффузный актиномикоз
- Продуктивный ограниченный и диффузный актиномикоз
- Актиномикоз глубоких лимфоузлов в околоушной железе
Актиномикоз верхнечелюстной пазухи встречается редко. Инфекция проникает одонтогенным или риногенным путем. Клиника актиномикоза верхнечелюстной пазухи напоминает гайморит: наблюдается затрудненное носовое дыхание, иногда гнойные выделения из носа. Слизистая оболочка преддверия полости рта инфильтрирована. При обострении наблюдаются отек в подглазничной, щечной и скуловой области.
Диагноз при актиномикозе ставится на основе следующих исследований:
- Микробиологическое исследование выделений
- Кожно-аллергическая проба с актинолизатом
- Рентгенологическое исследование
Микробиологическое исследование является наиболее простым методом диагностики актиномикоза. Цитологическое исследование окрашенных мазков позволяет определить актиномицетов, вторичную инфекцию. Если этот метод не дает исчерпывающего ответа, то необходимо выделить культуры актиномицетов путем посева.
Кожно-аллергическую пробу ставят по Асину: 0.3мл актинолизата вводят в толщу кожи на поверхности предплечья. На расстоянии 10см от актинолизата вводят 0.3мл мясопептонного бульона. Через час появляются волдыри, которые вскоре (1-2 часа) исчезают и на их месте появляется эритема. У здоровых людей эритема исчезает в течении 12 часов, но если человек болен, эритема исчезнет только через 36-48 ч.
Рентгенологическое исследование играет большую роль при диагностике первичных и вторичных поражений костей актиномикозом. А для диагностики актиномикоза слюнных желез широко используется сиалография.
Лечение актиномикоза комбинированное и включает в себя следующие процедуры:
- Хирургический метод
- Воздействие на специфический иммунитет
- Повышение общей реактивности организма
- Воздействие сопутствующую гнойную инфекцию
- Противовоспалительная, десенсибилизирующая, симптоматическая терапия
- Физические методы лечения
Хирургический метод заключается в удалении зубов, которые являются источниками инфекции, а также в обрабатывании актиномикозных очагов в мягких и костных тканях. Большое значение имеет уход за раной после вскрытия очага. Рану дренируют, обрабатывают 5% настойкой йода, после чего заполняют рану порошком йодоформа.
Специфическая иммунотерапия – проводят актинолизатотерапию, которая дает хорошие результаты.
Для снятия общей интоксикации внутривенно вводят растворы гемодеза, реополиглюкина с добавлением витаминов.
При вторичной инфекции проводят антибиотикотерапию.
Большое значение имеют физические методы лечения – УВЧ, ионофорез и фонофорез лекарственных препаратов.
источник
Актиномикоз кожи и подкожной клетчатки представляет собой гнойное хроническое (очень редко — острое) заболевание, длящееся годами, поражающее людей, преимущественно, в трудоспособном возрасте и имеющее склонность к прогрессированию при отсутствии проведения адекватной терапии. В числе кожных гнойных заболеваний с хроническим течением на него приходится от 3 до 5%.
Основными признаками актиномикоза являются образование специфических гранулем и хронического воспалительного процесса, которые протекают с нагноением из-за присоединения вторичной бактериальной инфекции (до 80% случаев), развитием абсцессов и флегмон, дальнейшим формированием свищей с наличием гнойного отделяемого из них. Болезнь способна вызывать интоксикацию всего организма, расстройство функционирования пораженных органов, приводить к развитию хронической анемии и амилоидоза.
На теле и в организме человека находится огромное количество различных микроорганизмов — вирусов, бактерий, грибов, простейших. Они составляют нормальную микрофлору, которая в нормальных условиях не оказывает ему никакого вреда. Очень часто бывает невозможным провести границу между входящими в этот состав патогенными микроорганизмами и сапрофитами. Это объясняется тем, что все эти микроорганизмы могут быть, в зависимости от условий, как совершенно безобидными, так и становиться причиной инфекционного процесса.
Например, даже совершенно безвредные и необходимые для организма лактобактерии и бифидобактерии способны вызывать патологическое состояние при значительной степени колонизации. В то же время, такие патогенные микроорганизмы, как менигококки, пневмокококки, клостридии, существующие на поверхности кожных покровов и на слизистых оболочках человека, не в состоянии вызвать инфекционное заболевание, благодаря защитным свойствам организма и высокой конкурентной способности микрофлоры, сформировавшейся ранее.
Одним из подобных инфекционных агентов, обладающих «двойными» свойствами, являются актиномицеты, или «лучистые грибки», которые участвуют в формировании совокупности микроорганизмов (микрофлоры), существующих в симбиозе (при определенных условиях) на теле и в организме. Они характеризуются широким распространением в окружающей среде — на растениях, в источниках минеральной и ключевой воды, в водопроводной воде, на поверхности почвы и т. д. и представляют собой группу факультативных грамположительных анаэробных бактерий, способных на определенных стадиях развития формировать хорошо развитые ветвящиеся «нити» (мицелий).
В качестве сапрофитов в человеческом организме они обнаруживаются на кожных покровах, на слизистой оболочке полости рта, десен, бронхов, верхних дыхательных путей, желудка и кишечника, складок (лакуны) миндалин, влагалища, в полости зубов, пораженных кариесом, в зубном налете и зубо-десневых карманах, в анальных складках и т.д.
Таким образом, возбудитель актиномикоза — это не один вид актиномицетов. Заболевание наиболее часто способны вызывать такие бактерии, как Actinomyces israelii, A. albus, A. bovis, A. candidus, A. violaceus, Micromonospora monospora, N. Brasiliensis. В последние годы число обнаруживаемых актиномицетов как патогенных все больше увеличивается. В специальной литературе все чаще встречаются статьи с описанием актиномикоза, вызванного такими редкими видами бактерий, как A. viscosus, A. turicensis, A. meyeri, Propionibactericum propionicus, A. radingae, A. graevenitzii и многими другими.
Заразен или нет актиномикоз?
Несмотря на то, что актиномикоз представляет собой инфекционную патологию, в то же время, это заболевание является неконтагиозным, то есть больные люди и животные не заразные. Активизации актиномицетов способствуют такие провоцирующие факторы, как ослабление иммунной защиты организма, физические и психологические переутомления, различные хронические заболевания внутренних органов (сахарный диабет, язвенная болезнь, геморрой, хронический холецистит и т. д.), кожных покровов и хронические очаги инфекции.
Лучистые грибы актиномицеты
Актиномицеты и сопутствующие им бактерии могут проникать в организм экзогенным путем, при котором входными «воротами» служат поврежденные кожные покровы и слизистые оболочки, или эндогенным — контактным, гематогенным (очень редко), лимфогенным путем.
Как правило, развитию актиномикоза предшествует травматическое повреждение различного характера, например, ушибы и переломы, а также потертости и опрелости кожи, применение внутриматочных контрацептивных средств, травматичная экстракция зуба, трещины в области заднепроходного отверстия, крестцово-копчиковая киста, угревая болезнь, гидраденит, сикоз и т. д.
В процессе возникновения и дальнейшем механизме развития немаловажное значение имеют и сопутствующие анаэробные и аэробные микроорганизмы, выделяющие гиалуронидузу и другие ферменты, которые расплавляют соединительнотканные структуры, чем способствуют распространению процесса актиномикоза. В большинстве случаев механизм развития патологии обусловлен множественной микробной флорой — сочетанием актиномицетов со стафилококками, стрептококками, фузобактериями, энтеробактериями, бактероидами и др. По отношению к местным проявлениям болезни выделяют 3 стадии ее развития:
- Инфильтративную стадию, представляющую собой постепенное формирование специфической гранулемы, которая называется актиномикомой. Она состоит из капсулы, внутри которой находятся лейкоциты и гигантские клетки, инфильтративная ткань, микроскопические абсцессы, грануляции и пролиферативные элементы, перемычки соединительной ткани. Этот этап протекает без особенных субъективных ощущений и видимой клинической симптоматики.
- Стадию абсцедирования — формирования из микроабсцессов более крупных абсцессов в ткани гранулемы, нередко с обильным содержанием друз.
- Свищевую стадию — разрыв капсулы и вскрытие абсцессов с образованием одного или множественных устьев свищевых ходов.
На скорость распространения процесса оказывают влияние различные факторы, например, степень иммунной защиты организма, возраст, локализация очага, своевременность и адекватность проведения лечения и многие другие.
Характерной макроскопической картиной являются формирование гранулем (узелков) с дальнейшим их разрушением и нагноением. Параллельно с этими процессами в нагноившихся гранулемах возникает фиброз с последующим развитием рубцовой ткани, своей плотностью напоминающей хрящ. Эта ткань, благодаря образованию в ней множественных микроабсцессов, имеет губчатое строение, которое напоминает соты.
Микроскопически патоморфологическая картина характеризуется пролиферативной реакцией вокруг проникшего в ткань возбудителя и формированием гранулемы. Последняя отграничивает возникший очаг инфекции от окружающих здоровых тканей. Гистология актиномикоза (при микроскопическом исследовании) выявляет изменение клеточного состава гранулематозного образования на разных этапах его развития. Она выражается некротическим процессом и клеточным распадом в центральных отделах гранулемы и формированием волокнистой структуры вокруг грануляционной ткани.
Типичными для гранулемы при актиномикозе являются фиброзные процессы, степень выраженности которых зависит от степени реакции конкретного организма, и скопления желтоватого цвета, образованные ксантомными клетками. Последние представляют собой находящиеся в дерме и гиподерме многоядерные или одноядерные фагоциты, имеющие пенистую цитоплазму, в которой содержатся жировые включения. Характерной является также определенная обратно-пропорциональная закономерность взаимоотношения ксантомных клеток с бактериальными колониями — при незначительном количестве нитей актиномицетов ксантомных клеток много, и наоборот.
В гистологическом строении гранулемы при актиномикозе выделяют два типа (стадии) строения:
- Деструктивный — первый вариант, или начальная стадия. Характерным для гистологической картины этой стадии является наличие грануляций, в которых содержатся полиморфно-ядерные лейкоциты. Грануляционная ткань состоит из молодых (преимущественно) соединительнотканных клеток, склонна к нагноению и процессу распада.
- Деструктивно-продуктивный — второй вариант, или вторая стадия. Гистологические срезы под микроскопом характеризуются пестротой состава грануляционной ткани. Кроме перечисленных выше клеток, обнаруживаются также лимфоидные, ксантомные, эпителиоидные и плазматические клетки, крупные гиалиновые пятна («гиалиновые шары») и коллагеновые волокна. Кроме того, выявляются микроабсцессы различной величины и гиалинизированные рубцы.
Наряду с описанными выше вариантами реакции тканей большое значение для диагностики рассматриваемого заболевания является гистологическое выявление актиномицетных друз разных размеров, представляющих собой сплетения тонких нитей неравномерного, как правило, дольчатого строения, расположенных радиально. Иногда они имеют вид палочек, но чаще на их концах определяется утолщение в виде колбы. Предполагается, что эти вздутия не выявляются при клинически тяжелом течении болезни.
Друзы являются тканевыми колониями бактерий-актиномицетов. Основную роль в их образовании играет иммунная реакция организма в ответ на антигены, которые секретируют возбудители болезни в окружающие ткани. Таким образом, формирование друз является защитной реакцией макроорганизма, в результате которой происходят замедление распространения возбудителя болезни и процесс локализации развивающегося патологического процесса.
Скопление нитей (друзы), окруженное скоплением лейкоцитов и эпителиоидных клеток, вокруг которых могут находиться гигантские клетки, обычно отмечается в центральном отделе гранулемы. Во время проведения гистологического исследования одновременно с выявлением друз обязательно проводится оценка их состояния, которое определяется реакцией на них окружающих тканей. В связи с этим различают 4 группы изменений, которые могут происходить с друзами:
- краевое или тотальное их растворение (лизис);
- обызвествление, то есть отложение в них солей кальция (кальцификация);
- поглощение гигантскими клетками (фагоцитоз);
- трансформация в стекловидную аморфную массу.
Первый и третий виды изменений (лизис и фагоцитоз) характеризуют повышение степени иммунной защиты организма. Особенно большое значение имеют сопоставление гистологической картины реакции тканей и изменений состояния друз для оценки эффективности используемых методов терапии и лекарственных препаратов.
Выявление при гистологическом исследовании типичных актиномикотических друз является достоверным признаком болезни. В то же время, образование друз свойственно не всем разновидностям возбудителя. Например, они не формируются при нокардиозе. Поэтому их отсутствие, особенно на начальном этапе проведения диагностики, еще не является доказательством отсутствия заболевания.
В связи с этим в ряде случаев диагностика актиномикоза должна базироваться не только на оценке патоморфологических данных и гистологической картине, но и на микробиологическом исследовании. Последнее заключается в микроскопическом изучении и посеве на различные питательные среды необходимого материала. При этом оптимальной температурой выращивания предполагаемого возбудителя заболевания является температура тела (35 ° -37 ° ). Выросшие культуры впоследствии окрашиваются метиленовым синим или по Граму и изучаются под микроскопом. В них определяются нити или палочки актиномицетов с колбовидными концами или окрашиванием по типу четок.
Инкубационный период актиномикоза может составлять от 2 – 3-х недель до нескольких лет, а течение заболевания иногда может быть острым, но чаще всего оно носит изначально хронический характер. Поражение кожи может быть:
Подавляющее большинство случаев этой кожной патологии развивается вторично в результате распространения возбудителя болезни из главного очага поражения. При этом отмечается появление в коже бугристого малоболезненного синюшно-багрового инфильтрата. Характерным признаком актиномикотического инфильтрата является его деревянистая плотность и отсутствие четких очертаний.
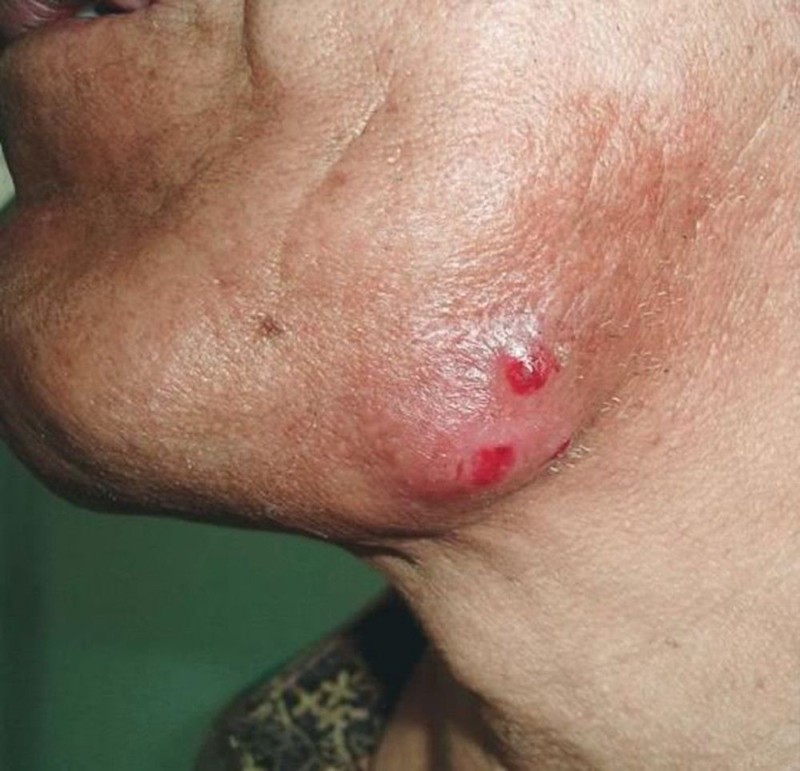
Местами в нем иногда определяются участки размягчения и отверстия тонких свищевых ходов, через которые выделяется гнойно-кровянистое содержимое, не имеющее запаха. В свищевых выделениях часто содержатся друзы. Иногда можно увидеть гранулы диаметром около 2 – 3-х мм белого или желтоватого цвета. Устья свищевых ходов чаще всего имеют вид точек, приподнятых над уровнем кожи, но могут быть втянутыми или с грануляциями.
При локализации в области шеи, паховой или подмышечной области формируются кожные складки в виде валиков, а кожа приобретает багрово-синюшную окраску. Очень часто таким изменениям предшествует гнойный хронический гидраденит. Область очага незначительно болезненна или безболезненна. Сам процесс иногда имеет сходство с хронической пиодермией, флегмоной или кокцидиоидозом. Поражение регионарных лимфатических узлов происходит редко, а на субъективные ощущения оказывает влияние характер первичного поражения.
Первичное поражение кожи вначале проявляется, так же, как и в предыдущем случае, одним или несколькими ограниченными безболезненными плотными узелками, расположенными в гиподерме. В дальнейшем они увеличиваются и, сливаясь между собой, превращаются в одну инфильтрированную бляшку, имеющую деревянистую плотность. Одновременно кожа в очаге поражения приобретает синевато-красную окраску.
Постепенно на одном, а иногда и одновременно на нескольких участках инфильтрата возникает его размягчение. Кожа в этих местах истончается и самопроизвольно вскрывается с образованием свищей, из которых выделяется гнойно-кровянистое или гнойное содержимое желтоватой окраски. Субъективные ощущения при первичном кожном поражении незначительные или вообще отсутствуют.
Патология может иметь, практически, любую локализацию, причем, многочисленную. Очаги могут быть расположены как на теле (голова и шейная область, грудная клетка и область молочных желез, подмышечные и паховые зоны, области брюшной стенки, ягодиц, промежность и параректальная зоны, конечности) и в ЛОР-органах, так и во внутренних органах — легкие, половые органы, печень и кишечник, особенно слепая и прямая кишка.
Очаги поражения при актиномикозе кожи
В зависимости от локализации очагов выделяют различные клинические формы заболевания, например, актиномикоз торакальный, абдоминальный и т. д. Наиболее часто встречающейся клинической формой является актиномикоз челюстно-лицевой области. Он выявляется у 5-6% пациентов, которые обращаются в медицинские учреждения по поводу гнойно-воспалительных процессов этой зоны и приблизительно у 58% людей, страдающих данной патологией.
Эта форма заболевания протекает относительно (по сравнению с другими формами) благоприятно. В то же время, на ее течение и клиническую симптоматику оказывает значительное влияние присоединяющаяся вторичная гнойная инфекция. Это способствует изменению характера течения процесса и к многократным обострениям.
В зависимости от выраженности и преимущественной локализации процесса выделяют следующие основные клинические формы актиномикоза челюстно-лицевой области:
Встречается достаточно редко. Обычная локализация патологического очага — щечная, подчелюстная и подбородочная области. Проявляется на коже пустулами, бугорками или их сочетанием. Эти элементы создают мелкие отдельные или сливные инфильтраты шаровидной или полушаровидной формы, которые возвышаются над окружающими здоровыми участками. Нередко происходит распространение процесса на здоровые участки.
Тоже относительно редкая форма. Характеризуется возникновением ограниченного инфильтрата в подкожной жировой клетчатке. Инфильтрат расположен непосредственно в зоне участка тканей, являющихся входными «воротами» для возбудителя болезни. Наиболее частая локализация — область щек, соответствующая уровню верхней или нижней челюсти, на уровне или под нижней челюстью. В одних случаях отмечается развитие очага с преобладанием отека, в других — пролиферативного процесса. При этой форме возможно распространение основного очага по его протяженности с формированием новых очагов.
Подкожно-межмышечную, или глубокую
Преимущественная локализация актиномикотического процесса — под фасцией, которая покрывает жевательную мышцу (в основном в проекции угла нижней челюсти). Клиническая картина характеризуется большим разнообразием. Обычно появляются отек с последующим уплотнением мягких тканей, асимметрия лица. Несколько реже очаг формируется в околоушной и височной областях, в зоне крыловидно-челюстного пространства, ямке позади нижней челюсти.
При этих локализациях нередко развивается мышечный спазм (тризм) различной степени, являющийся одним из первых признаков заболевания. Вялотекущий процесс может длиться даже несколько месяцев, после чего появляются боли и высокая температура, сопровождающие формирование абсцессов и размягчение инфильтрата, образование свищей, из которых выделяется гнойное или гнойно-кровянистое содержимое, иногда с желтыми крупинками (друзы).
Характерным также является длительно сохраняющийся синюшный цвет кожи вокруг свищевых отверстий. После этого возможно разрешение процесса или формирование новых очагов вплоть до вовлечения костных тканей. Именно эта форма заболевания часто сопровождается присоединением гнойной инфекции, в результате чего процесс протекает остро, бурно и распространяется по протяжению. Очаг актиномикоза очень редко может распространяться не только на щечные области, но и на губы, миндалины, гортань и трахею, глазницы. Однако течение его, по сравнению с другими формами, носит относительно благоприятный характер.
Шейно-лицевая форма заболевания
Диагностика не связана с какими-либо затруднениями в случаях развернутой типичной клинической картины. Начальные этапы болезни диагностировать гораздо сложнее. Определенное значение в диагностике придается внутрикожной пробе с использованием актинолизата, однако при этом во внимание принимаются только положительная и резко положительная реакции, поскольку слабоположительная проба может быть и при других заболеваниях, а отрицательная — не является поводом для исключения заболевания, поскольку она может быть таковой и при угнетении иммунитета. В 80% случаев заболевания положительной оказывается реакция связывания комплимента с актинолизатом. Наиболее достоверными значениями обладает выявление актиномицетов в выделяемом из свищей гное, в биоптате тканей, в друзах, в том числе и с помощью посевов материалов на питательную среду (культуральная диагностика), рентгенологическое, гистологическое (микроскопическое) исследования.
Дифференциальная диагностика
Осуществляется в основном с волчанкой, колликвативным туберкулезом кожи (скрофулодерма), с абсцессами, вызванными обычной гнойной инфекцией, с доброкачественными и злокачественными новообразованиями.
В связи с особенностями возбудителя заболевания, механизмов его развития и многообразием клинических проявлений лечение актиномикоза должно быть комплексным, включающим:
- использование противовоспалительных средств, в том числе антибиотиков с учетом чувствительности к ним сопутствующей микрофлоры;
- проведение иммуномодулирующей терапии с помощью актинолизата;
- применение общеукрепляющих препаратов;
- физиотерапевтическое воздействие (йодистый фонофорез, УВЧ и УФО и др.).
При необходимости осуществляется хирургическое лечение, смысл которого состоит в иссечении очагов, в полном или частичном кюретаже свищевых ходов и т. д. Излечение заболевания не исключает его рецидивов.
источник
Расстановка ударений: АКТИНОМИКО`З
Актиномикоз (actinomycossi; греч. aktis — луч + mykēs — гриб + -ōsis) — хроническое инфекционное неконтагиозное заболевание человека и животных, вызываемое лучистыми грибками.
Первые указания на связь лучистых грибков с гнойным заболеванием у рогатого скота принадлежат Боллингеру (О. Bollinger, 1877); он же предложил и современное название заболевания, хотя колонии лучистых грибков наблюдались и ранее [Лангенбек (B.Langenbeck), 1845; Лебер (Н. Lebert), 1848]. Культура аэробных лучистых грибков была получена в 1885 г. [Бострем (Е. W. Bostroem)], а в 1891 г. Израэль и Вольфф (J. Israel, M. Wolff) выделили из актиномикозного узла у человека культуру анаэробного лучистого грибка.
Большинство зарубежных авторов считает истинным возбудителем А. лишь анаэробные лучистые грибки, тогда как отечественные ученые, основываясь на работах С. Ф. Дмитриева, признают возбудителями А. и аэробные, и анаэробные лучистые грибки (см. Актиномицеты).
Значительный вклад в развитие учения об А. внесли С. Ф. Дмитриев, Г. О. Сутеев, Д. И. Аснин, М. В. Фирюкова и др.
Учет А. в СССР и за рубежом не является обязательным. Случаи заболевания А. зарегистрированы почти во всех странах мира. Данные о числе больных А. в той или иной стране приводятся в литературе на основании суммации опубликованных описаний отдельных наблюдений. Г. О. Сутеев (1951) объяснял рост А. улучшением диагностики заболевания.
По данным Института медицинской паразитологии и тропической медицины МЗ СССР им. Е. И. Марциновского, в СССР ежегодно регистрируется ок. 800 выявленных случаев А.
Больные А. составляют 2,5—10% среди больных с хроническими гнойными процессами различных локализаций.
Мужчины болеют А. в 2 раза чаще, чем женщины. Преимущественно поражаются лица в возрасте 21—40 лет.
А. развивается чаще в осенне-зимний период, что объясняется учащением простудных заболеваний как благоприятного фона для возникновения заболевания.
Нет оснований считать А. профессиональным заболеванием: распределение больных А. по профессиям пропорционально соотношению общественных групп населения на данной территории. Случаи заболевания А. регистрируются чаще там, где лучше развито медицинское обслуживание населения.
Описаны энзоотии А. у рогатого скота.
Экзогенная теория заражения утратила к наст, времени доминирующее значение. Согласно эндогенной теории, возбудителями А. у человека являются, как правило, лучистые грибки, постоянно сапрофитирующие в организме (полость рта, жел.-киш. тракт, верхние дыхательные пути и др.).
Рис. 1. Некоторые пути распространения лучистого грибка в организме больного актиномикозом: 1 — прорыв в полость плевры с образованием наружных свищей; 2 — метастатический актиномикоз печени. Распространение актиномикоза через диафрагму на легкие (первичный очаг — слепая кишка); 3 — распространение актиномикоза в легкие (первичный очаг — нижняя челюсть); 4 — гематогенные метастазы в легких (первичный очаг — легкие)
Возникновению заболевания способствует снижение сопротивляемости организма вследствие заболевания (грипп, туберкулез, диабет и др.), переохлаждения, беременности и пр. Защитная функция слизистой оболочки нарушается предшествующим местным воспалительным процессом или травмой, нарушающей ее целость, в т. ч. в результате оперативного вмешательства. В патогенезе А. своеобразную роль играют слюнные, желчные, мочевые, каловые конкременты: они являются одновременно и травмирующим фактором и носителями лучистых грибков. Подтверждением эндогенной теории заражения А. является развитие заболевания на месте закрытой травмы.
Примером экзогенного генеза А. служит развитие заболевания в области открытой травмы, кожного заболевания (напр., экземы). Развитие А. в урахусе, эпителиальном копчиковом ходе, бранхиогенных свищах с последующим распространением на окружающие ткани может иметь как эндо-, так и экзогенное происхождение.
Определенное значение в патогенезе А. имеет неспецифическая микрофлора; частота выделения ее прямо пропорциональна давности А. При наличии сопутствующей неспецифической микрофлоры А. протекает тяжелее, с частыми обострениями, имеет выраженную тенденцию к распространению и требует более длительного лечения.
Вокруг внедрившегося в подслизистый слой или в подкожную клетчатку лучистого грибка формируется специфическая гранулема — актиномикома, имеющая характерное строение (см. ниже). Закономерности развития актиномикомы определяют пути распространения А. в организме больного (рис. 1). Преимущественный путь — контактный по «кратчайшей прямой», независимо от анатомических границ, от центра очага к периферии и по направлению к поверхности кожи. Доказана возможность распространения А. по лимф, сосудам с поражением лимф, узлов. Гематогенный путь распространения инфекции очень редок.
Изучение А. в эксперименте связано с трудностью создания модели заболевания, т. к. А. у лабораторных животных имеет тенденцию к самоизлечению.
Для макроскопической картины А. характерно образование гранулем, распад, нагноение их и параллельно с этим фиброз нагноившихся гранулем с образованием рубцовой, хрящеподобной ткани. Последняя пронизана мелкими множественными гнойниками, что придает тканям губчатый вид, напоминающий соты.
Вокруг внедрившегося в ткань лучистого грибка развивается пролиферативная реакция и возникает гранулема, отграничивающая инфекционный очаг от окружающих тканей. С помощью микроскопии обнаруживают, что клеточный состав гранулемы по мере развития процесса меняется. В то время как в центральной части узелка происходит некроз и распад клеток, в окружающей грануляционной ткани наблюдается формирование волокнистых структур. Типично для актиномикотической гранулемы наличие ксантомных клеток и процесс фиброза. Хотя взаимоотношения ксантомных клеток с колониями грибка окончательно не выяснены, имеется определенная закономерность: при большом скоплении друз грибка ксантомных клеток мало, при отсутствии их — много. Степень выраженности фиброза различна и зависит от реакции организма.
Рис. 2. Актиномикотические друзы (крупные темные включения) среди гнойного экссудата (окраска по Шабадашу): 1 — малое увеличение;
Рис. 2. Актиномикотические друзы (крупные темные включения) среди гнойного экссудата (окраска по Шабадашу): 2 — большое увеличение
Различают два варианта строения актиномикотической гранулемы — деструктивный и деструктивно-продуктивный. Первый (начальная стадия) характеризуется наличием грануляционной ткани, состоящей преимущественно из молодых соединительнотканных клеток и полиморфно-ядерных лейкоцитов со склонностью к распаду и нагноению; второй вариант (вторая стадия) характеризуется пестрым составом грануляционной ткани, в которой, кроме вышеуказанных, имеются эпителиоидные, лимфоидные, плазматические, ксантомные клетки, гиалиновые шары, коллагеновые волокна и отмечается наличие гиалинизированных рубцов и разной величины гнойников. В диагностике А. наряду с изучением тканевых реакций большое значение имеет также обнаружение друз актиномицетов (рис. 2).
В срезах ткани встречаются друзы актиномицетов различных размеров (от 20 до 320 мкм). Они состоят из сплетения тонких нитей мицелия диаметром 0,4—0,7 мкм, имеют неравномерное, чаще дольчатое строение. Концы располагающихся радиально нитей мицелия представляются колбовидно утолщенными. В центре друзы обнаруживается иногда мицелий палочковидной формы без вздутия на концах. Считают, что друзы с «колбами» образует анаэробная форма актиномицета. Характерно, что в тяжелых по клиническому течению случаях «колбы», как правило, не образуются. Истинные актиномикотические Друзы в срезах ткани необходимо дифференцировать от друзоподобных скоплений, образованных микробами и другими грибками. Это достигается, помимо окраски срезов ткани гематоксилин-эозином, применением различных модификаций окрасок с генцианвиолетом, окраской, по Цилю—Нельсену и применением PAS-реакции. Указанные методики позволяют обнаружить актиномицеты даже тогда, когда нити мицелия распадаются на отдельные короткие фрагменты.
Друзы актиномицетов чаще всего наблюдаются в центральных частях гранулем и окружены зоной лейкоцитарной инфильтрации. При отмирании гриба эта зона представляется более разреженной. Вокруг лейкоцитов, окруженных в свою очередь эпителиоидными клетками, можно нередко наблюдать гигантские клетки инородных тел.
Наряду с обнаружением друз необходимо оценивать их состояние, к-рое зависит от тканевой реакции. Изменение друз в ткани можно разделить на четыре группы: 1) лизис (выражается в краевом или тотальном растворении друз); 2) кальцификация друз; 3) поглощение друзы гигантскими клетками (рис. 3); 4) превращение друз в стекловидные аморфные массы. Фагоцитоз друз и явления лизиса свидетельствуют о повышении иммунных сил организма. Сопоставление тканевой реакции и состояния друз особенно важно при оценке эффективности применяемых методов лечения, когда речь идет о патоморфозе А.
При одной из наиболее частых локализаций А. в области илеоцекального угла различают две формы: первую, когда на слизистой оболочке видны сероватые бляшки из колоний грибка, отдельные нити к-рых выполняют кишечные железы, и вторую (тканевую), при к-рой основное поражение наблюдается в подслизистой основе и мышечной оболочке, где образуются узелки. При переходе процесса на брюшную стенку образуются типичные актиномикотические гранулемы. Поражение печени выражается в развитии одного или нескольких гнойников, состоящих из массы ячеек, разделенных прослойками соединительной ткани.
Рис. 3. Гомогенная, лишенная мицеальной структуры актиномикотическая друза, фагоцитированная гигантской многоядерной клеткой (окраска гематоксилин-эозином; среднее увеличение)
В легких изменения представлены плотными узлами, состоящими из грануляционной ткани, сдавливающими и разрушающими ткань легких. При поражении головного мозга вокруг абсцессов, окруженных слоем васкуляризированной соединительной ткани, отмечается уменыпение количества нервных клеток, отек и увеличение микроглии. При поражении костей образуются множественные полости, стенки к-рых состоят из грануляционной ткани. По периферии отмечается склероз костной ткани.
Отсутствие единой классификации А. создает значительные трудности для его регистрации, учета и изучения.
Предложенные варианты классификаций применимы лишь для определенных локализаций А. или отражают отдельные черты этого своеобразного процесса. Клиническая характеристика и оценка А. должны базироваться на результатах исследования процесса с точек зрения: 1) локализации процесса; 2) периода развития (начальный, хронический, выздоровление); 3) формы (локализованная, распространенная, диссеминированная); 4) стадии заболевания.
Инкубационный период при А. варьирует от нескольких дней до многих лет.
Торакальный актиномикоз составляет 10—20% среди других локализаций этого заболевания. Наиболее часто встречается А. легких.
При локализации первичного очага в центральных участках легкого начало А. остается обычно незаметным. В анамнезе отмечают простудные и респираторные заболевания. Позднее присоединяются тупые боли в груди.
А. верхушки легкого сопровождается непостоянными болями в области плеча, лопатки.
При субплевральной локализации первичный А. развивается остро, сопровождается сухим мучительным кашлем, быстро нарастающими болями, усиливающимися при дыхании и движении. Грудная клетка на стороне поражения отстает при дыхании, иногда определяется шум трения плевры.
А. с преимущественной локализацией в мягких тканях грудной стенки клинически характеризуется развитием обширного инфильтрата с участками абсцедирования, сужением межреберных промежутков, часто при этом имеет место А. ребер. В стадии абсцедирования заболевание имеет все признаки островоспалительного и даже септического процесса. Прорыв абсцесса в крупный бронх сопровождается отхождением значительного количества гнойной мокроты. По мере прогрессирования процесса ухудшается состояние больных, нарастает слабость, понижается аппетит, прогрессирует похудание вплоть до кахексии. Обращает внимание несоответствие между тяжестью процесса и небольшим количеством слизистой или слизисто-гнойной мокроты с прожилками крови.
В последние годы стали встречаться случаи заболевания, когда А. легких ограничивается поражением одного из сегментов легкого, без тенденции к распространению процесса, что объясняется ранним применением антибактериальной терапии.
Перкуторно над очагом поражения может определяться притупление перкуторного звука. В области очага отмечается ослабленное, с жестким оттенком дыхание, рассеянные непостоянные влажные хрипы, чаще мелкопузырчатые, усиленная бронхофония, ослабленное голосовое дрожание.
При первичном аэрогенном А. легких наиболее часто поражаются верхняя правая и нижняя левая доли легких. Вторичный легочный А. при распространении инфекции из брюшной полости в подавляющем числе случаев поражает нижние доли, чаще правую.
А., локализующийся в плевральной полости, сопровождается образованием ограниченных соединительнотканными перегородками полостей, содержащих густой гной и соединенных между собой свищевыми ходами.
Поражение молочной железы при А. обычно первичное, ограниченное пределами железы. Вторичный А. молочной железы развивается в результате распространения из легких, средостения. Клинически А. молочной железы протекает как хронический гнойный мастит (см.).
Одно из осложнений торакального А. — специфическое поражение сердца.
Абдоминальный актиномикоз составляет 10—20% среди других локализаций этого заболевания. В большинстве случаев абдоминальный А. развивается в слепой кишке, что объясняется стазом каловых масс в этом отрезке пищеварительного тракта. Доказана важная роль червеобразного отростка в патогенезе абдоминального А.: в 60,3% случаев из удаленных по поводу острого воспаления отростков выделяется культура анаэробного лучистого грибка; в 10,8% — гистологически обнаружена тканевая форма (друзы лучистого грибка) на разных стадиях их формирования.
Рис. 4. Актиномикоз забрюшинной клетчатки (фистул ограмма)
Заболевание начинается остро, проявляется сильными схваткообразными или постоянными болями в животе коликообразного, тупого или режущего характера, высокой температурой. Боли могут иррадиировать в область мочевого пузыря, прямую кишку, тазобедренные суставы. Иногда к этим симптомам присоединяются диспептические, реже перитонеальные явления.
Значительно реже входными воротами А. является желудок, двенадцатиперстная кишка; еще реже — ободочная кишка (восходящая, поперечная, нисходящая, сигмовидная); очень редко — активно перистальтирующая тонкая кишка. У женщин, страдающих абдоминальным А., часто выявляется специфическое поражение внутренних половых органов.
Прогрессирование процесса при абдоминальном А. выражается в увеличении инфильтрата и необычайно обширном развитии спаек, объединяющих в общий конгломерат собственно актиномикозный инфильтрат и ближайшие органы и ткани, что может привести к развитию спаечной болезни. Слизистая оболочка кишечника остается интактной даже при значительных размерах очага А. и сдавлении просвета кишки. Реже абдоминальный А. протекает в форме абсцедирования с клиникой межкишечного абсцесса или с образованием склеротического процесса в кишечной стенке.
Наиболее часто А. от места первичного аффекта распространяется в сторону передней брюшной стенки, формируя в ней абсцедирующий инфильтрат, вскрывающийся свищом на поверхности кожи.
Второе по частоте направление распространения А. из слепой кишки — в забрюшинную клетчатку (рис. 4) — ретроабдоминальный А. Ретроабдоминальный А. характеризуется необычной для этой инфекции диффузной инфильтрацией клетчатки, отсутствием четких границ очага, значительным отеком окружающих тканей, гнойным расплавлением по типу флегмоны и часто осложняется амилоидозом внутренних органов. Один из наиболее постоянных клинических симптомов при ретроабдоминальном А. — псоит (см.).
Из забрюшинной клетчатки А. может распространиться на позвоночник, грудную клетку, кости малого таза, нижних конечностей. Осложнением абдоминального А. может быть поражение печени, солитарное при контактном распространении, диссеминированное — при гематогенном.
Параректальный актиномикоз (парапроктит актиномикозный) характеризуется появлением в клетчатке плотного неподвижного инфильтрата с относительно четкими границами. Возникшая инфильтрация распространяется по клетчатке, абсцедирует, образуя характерную бугристость, сдавливающую прямую кишку, иногда до полной обтурации. Вскрытие параректальных абсцессов при А. происходит, как правило, на кожу, крайне редко — в просвет кишки. Выявляется небольшая отечность слизистой оболочки прямой кишки, симптом пелотирования — выпячивание плотного инфильтрата в просвет кишки, реже — кровоточивость слизистой оболочки. Больные отмечают тенезмы, запоры. При фистулографии выявляется сеть анастомозирующих свищевых ходов в параректальной клетчатке.
Первичный А. ягодичной области может развиться на месте ушиба, инъекции лекарственного вещества. А. крестцовой области исходит, как правило, из эпителиальной копчиковой кисты. Из параректальной или ягодичной клетчатки А. может распространиться на промежность, моче-половые органы.
Актиномикоз моче-половых органов развивается в результате распространения процесса по контакту или гематогенно.
А. почек проявляется локальными болями, иногда в виде почечной колики, пальпируемым инфильтратом, гематурией. Если очаг А. локализуется в корковом веществе почки, то даже при большой его величине он может не иметь сообщения с полостью лоханки. Расположение очага в мозговом слое приводит к относительно раннему нарушению функции почки. При пиелографии в этих случаях наблюдается дефект наполнения почечных лоханок. При распространении процесса в околопочечную клетчатку развиваются явления паранефрита, ретроабдоминального А. Из почки распространение А. возможно по нисходящим мочевыводящим путям, а также в другую почку.
Поражение мочеточников характеризуется их деформацией, «изъеденностью», зазубренностью стенок, сужением просвета, что хорошо выявляется при контрастном рентгенологическом исследовании.
Первичный А. мочевого пузыря встречается редко и связан обычно с инородными телами. А. мочевого пузыря проявляется болезненным и учащенным мочеиспусканием, гематурией и протекает в дальнейшем по типу язвенно-геморрагического или фибринозно-пленчатого цистита (см.). На цистограмме может определяться дефект наполнения, при цистоскопии видна «опухоль» с редкими и относительно широкими полипозными образованиями.
А. наружных половых органов у мужчин и женщин развивается обычно как осложнение травмы, реже — в результате распространения процесса из тазовой клетчатки или мочевыводящих путей. А. наружных половых органов у женщин обычно сопровождается гнойными выделениями из свищей, а у мужчин характеризуется развитием плотного, малоболезненного инфильтрата, что ведет, особенно при локализации у корня полового члена или на промежности, к дизурии. Абсцедирование А. сопровождается сильными болями и завершается образованием свища.
Особенность А. полового члена — множественные свищи на коже и гл. обр. на головке, где «язвы» образуются не в результате некроза и отторжения тканей, а вследствие слияния близко расположенных устьев свищей. Эти свищи периодически закрываются, в отличие от мочевых, к-рые функционируют постоянно из-за стойкой рубцовой деформации мочеиспускательного канала. Часть мочи проникает и пропитывает клетчатку промежности, мошонки, таза, кавернозные тела полового члена, что значительно ухудшает состояние больных и облегчает присоединение вторичной инфекции. Описан случай А. полового члена, закончившийся гангреной последнего.
А. мошонки характеризуется множественными свищами, лимфостазом вплоть до слоновости ее. Кожа мошонки утолщается и уплотняется, бороздчатость ее становится грубой. Пальпировать яички и придатки удается с трудом. Снижения половой функции, как правило, не отмечается.
Описаны единичные случаи А. предстательной железы, яичек и придатков, периуретральных желез.
А. внутренних половых органов у женщин характеризуется значительных размеров очагом поражения, выходящим за пределы малого таза; образуются сращения с кишечником и сальником. Влагалище сужается настолько, что влагалищное исследование становится невозможным или резко затрудненным. Наиболее часто поражаются придатки, реже — матка.
Свищи могут открываться на кожу передней брюшной стенки, бедра, в область наружных половых органов промежности, поясничную и ягодичную области, во влагалище, прямую кишку, мочевой пузырь и т. п.
У нек-рых больных в начале заболевания из половых путей появляются выделения белого цвета или гноевидные, количество выделений иногда достигает 1 л в сутки. Иногда отмечаются нарушение менструального цикла, ациклические кровотечения.
Актиномикоз костей. Изменения в костях при А. имеют разнообразный характер и зависят от путей проникновения инфекции, преобладания одного из одновременно протекающих процессов (деструктивного, остеомиелитического и продуктивного, склеротического).
При контактном пути распространения А. в первую очередь поражается надкостница, затем корковое вещество кости и, наконец, губчатое. Надкостница утолщается, уплотняется. В дальнейшем может обызвествляться (оссифицирующий периостит). Обызвествление межпозвоночных связок обусловливает деформацию позвоночника в форме бамбуковой палки.
При гематогенном пути очаг А. напоминает центральный костный абсцесс, отличаясь от последнего зоной склероза вокруг, к-рая может быть едва заметна или резко выражена. Выраженность и увеличение зоны склероза вокруг очага А. в кости — благоприятный прогностический признак. Размеры очагов деструкции варьируют: солитарный очаг имеет обычно относительно большие размеры, множественные — меньшие.
А. не поражает хрящевую ткань и, как правило, суставы. По-видимому, именно поэтому А. позвоночника даже при обширном поражении не осложняется его искривлением.
Своеобразная клинико-рентгенологическая картина наблюдается при поражении стопы (см. Мадурская стопа).
Актиномикоз центральной нервной системы. А. головного мозга, развившийся в результате распространения инфекции контактно или по лимф, путям из очага на лице и шее, в ретрофарингеальной клетчатке, протекает по типу гнойного, чаще базилярного менингита, менингоэнцефалита, солитарного абсцесса, к-рый может достигать значительных размеров в той или иной части головного мозга, что и определяет клинику заболевания. Гематогенный А. головного мозга характеризуется множественными рассеянными актиномикомами в мозговой ткани и в оболочках мозга, что клинически проявляется как энцефалит, дахилептоменингит. Возможно сочетание контактного и гематогенного путей проникновения инфекции в головной мозг.
А. спинного мозга может развиться в результате контактного проникновения инфекции из средостения через межпозвоночные отверстия, эпи-дуральное пространство и клинически проявляется как радикуломенингит, острый гнойный менингит. Метастатические очаги в спинном мозге встречаются чрезвычайно редко. Спинной мозг при А. страдает чаще от сдавления, чем от непосредственного поражения. Имеются описания распространения А. по оболочкам сначала головного, затем спинного мозга с клиникой цереброспинального менингита.
Очаг А. центральной нервной системы может в течение многих лет существовать латентно.
Актиномикоз кожи может быть первичным и вторичным. Первичный А. кожи развивается в результате проникновения актиномипетов извне при травмах, ранениях. Вторичный А. кожи наблюдается чаще, он развивается вследствие распространения инфекции из первичного очага во внутренних органах.
Различают следующие клинические формы А. кожи.
Узловатая форма. При первичном А. кожи — плотный или плотно-эластический малоподвижный безболезненный инфильтрат в глубоких слоях кожи размером 3×4 см и более. Увеличиваясь, инфильтрат выступает над уровнем окружающей кожи, к-рая приобретает темно-красный цвет с фиолетовым оттенком (цветн. табл., рис. 7 и 8). Рядом с основным очагом нередко развиваются новые, дочерние, эволюция их такая же. При вторичном А. кожи узлы крупнее, залегают глубже, спаиваясь с окружающими тканями. Узлы абсцедируют и вскрываются с образованием нескольких свищей — гуммозная форма актиномикоза кожи.
Рис. 7 и 8. Актиномикоз кожи. Рис. 9. Актиномикоз челюстно-лицевой области
В гнойном отделяемом свищей часто можно обнаружить желтоватые зерна — друзы актиномицета. Часть свищей рубцуется, но вскоре возникают новые. Эту форму следует дифференцировать с сифилитическими и туберкулезными гуммами, новообразованиями, хронической пиодермией.
Бугорковая форма обычно развивается при первичном А. кожи в виде мелких (0,5×0,5 см), не сливающихся между собой, плотных, безболезненных, полушаровидных, темно-красных бугорков. Большая часть их абсцедирует, вскрываясь с выделением капли гноя. Позже образуются свищи, периодически покрывающиеся корками буро-желтого цвета. Процесс имеет тенденцию поражать подкожную жировую клетчатку и распространяться на соседние топографические области. Иногда глубоко залегающие бугорки пустулизируются (бугорково-пустулезная форма А.), напоминая бугорковый сифилис.
Язвенная форма обычно возникает у ослабленных больных на месте абсцедировавших инфильтратов. Края язв мягкие, подрытые, неровные, кожа вокруг них синеватого цвета. Дно язв покрыто некротизированными тканями, вялыми грануляциями. Язвы чаще возникают в местах, где имеется рыхлая подкожная клетчатка (над- и подключичные области, подмышечные впадины и др.).
Атероматозная форма чаще возникает у детей. Инфильтрат округлой формы, до 5 см в диаметре, эластической консистенции (псевдофлуктуация), с четкими границами, напоминает истинную атерому; в последующем инфильтрат абсцедирует с выделением гноя и образованием свища.
А. кожи может иметь особенности в зависимости от локализации. При А. кожи анальной области образуются множественные свищи, окруженные вегетациями вокруг устьев.
При А. кожи крестцовой области часто образуется плотный инфильтрат с единичными свищами. А. кожи ягодиц локализуется в гиподерме. Процесс захватывает поверхность обеих ягодиц и распространяется на соседние области, образуя множество безболезненных сливающихся инфильтратов со свищами.
Регионарные лимф. узлы при А. кожи вовлекаются в процесс редко, обычно лишь при челюстно-лицевом А.
Актиномикоз лица наблюдается примерно у 58% от общего числа больных А. и почти у 6% больных, обращающихся в лечебные учреждения по поводу воспалительных заболеваний челюстей и областей лица.
Рис. 5. Подкожно-межмышечная (глубокая) форма актиномикоза поднижнечелюстной щечной и околоушно-жевательной
Актиномицеты, являясь постоянными обитателями полости рта, находятся в зубном налете, патологических зубо-десневых карманах, в кариозных полостях зубов, составляют основную строму зубного камня.
Рис. 6. Кожная форма актиномикоза подбородочной области
Такие воспалительные процессы, как пародонтоз, перикоронит, одонтогенный воспалительный процесс, тонзиллит, сиалодохит и другие, а также повреждения слизистой оболочки рта способствуют развитию А.
Рис. 7. Подкожная форма актиномикоза щечной области
А. лица характеризуется хрон. течением, однако большое влияние на клиническую картину оказывает присоединение вторичной гноеродной инфекции. Это обостряет и значительно меняет характер течения заболевания; причем обострения наблюдаются многократно.
При А. лица представляется целесообразным различать следующие клинические формы (рис. 5—7): кожную, подкожную, подкожно-межмышечную (глубокую), А. лимф, узлов, первичный А. челюсти, А. органов полости рта — слюнных желез, языка, миндалин (Т. Г. Робустова). Наиболее часто встречаются подкожная и подкожно-межмышечная формы, а также А. лимф, узлов.
Кожная форма наблюдается редко, патологический процесс обычно локализуется в щечной, подчелюстной и подбородочной областях (цветн. табл., рис. 9). Характеризуется наличием на коже пустул или бугорков, а также их сочетанием, создающим отдельные мелкие или сливающиеся инфильтраты, возвышающиеся над окружающими непораженными участками. Часто процесс распространяется на соседние участки кожи.
При подкожной форме возникает ограниченный инфильтрат в подкожной клетчатке, в непосредственной близости от участка тканей, явившегося входными воротами инфекции. При этой форме А., наиболее часто локализующейся в щечной области, на уровне верхней или нижней челюсти, а также в поднижнечелюстной области в одних случаях наблюдается превалирование экссудативных процессов, в других — пролиферативных. Нередко отмечается распространение по протяжению и образование новых очагов.
Подкожно-межмышечная форма. Начало заболевания и клиническая картина разнообразны. Характерно появление воспалительного отека мягких тканей с последующим уплотнением их.
При локализации процесса в околоушно-жевательной и височной областях, позадичелюстной ямке, в крыловидно-челюстном пространстве, подвисочной ямке наблюдается стойкая воспалительная контрактура нижней челюсти II—III степени. Это может явиться одним из ранних симптомов заболевания.
Нередко на протяжении недель и месяцев отмечается медленное, вялое течение болезни, не сопровождающееся болевым синдромом и повышением температуры. В дальнейшем наступает постепенное размягчение инфильтрата в одном или нескольких участках и абсцедирование. Это сопровождается появлением болей, подъемом температуры до 38—39°. В последующем возможно постепенное рассасывание инфильтрата или распространение его на соседние ткани с образованием новых очагов, вовлечение в процесс костной ткани челюсти.
При этой форме А. наиболее ярко проявляется влияние присоединившейся вторичной гноеродной инфекции, что делает течение заболевания более острым и бурным и обычно способствует распространению процесса по протяжению.
Актиномикоз лимфатических узлов. Вовлечение лимф, узлов, в противоположность утверждению, что лимфоидная ткань не поражается этим патологическим процессом [Траунер (F. Trauner)], при челюстно-лицевом А. встречается нередко. Наиболее часто поражаются лимф, узлы поднижнечелюстной области, щечные, надчелюстные и шейные. Заболевание отличается медленным и вялым течением. Проявляется чаще в виде абсцедирующего лимфаденита, иногда гиперпластического лимфаденита и аденофлегмоны с вовлечением в процесс окружающей клетчатки.
Актиномикоз костной ткани челюсти. Особое место занимает первичное поражение А. костной ткани челюсти, протекающее как деструктивный или продуктивно-деструктивный процесс. По клинической и рентгенологической картине заболевание напоминает развитие одонтогенной опухоли или злокачественного новообразования.
При деструктивном процессе отмечается один или несколько сливающихся очагов деструкции кости с нечеткими, а иногда резко очерченными границами. Чаще поражается нижняя челюсть, хотя описаны случаи поражения верхней челюсти [Ярмер, Тома (К. Jarmer, K.H.Thoma)].
Продуктивно-деструктивный процесс наблюдается при поражении А. нижней челюсти у детей, подростков или молодых людей [Вассмунд (М. Wassmund)]. Характеризуется значительным утолщением пораженных участков кости.
Актиномикоз органов полости рта (языка, слюнных желез, миндалин) наблюдается сравнительно редко. Значительным многообразием проявлений характеризуется А. языка, что зависит от локализации специфической гранулемы в его тканях. Процесс может поражать поверхностные отделы языка, располагаться в толще мышечной ткани спинки или кончика языка в виде ограниченных инфильтратов; наблюдаются также диффузные поражения, напоминающие банальный абсцесс и флегмону основания языка.
В ряде случаев А. вторично поражает нижнюю челюсть, реже верхнюю, редко скуловую и височную кости. При этом возникает картина обширного оссифицирующего периостита, подчас в сочетании с рядом узур коркового вещества кости, иногда отмечается прогрессирующее разрушение значительных ее участков. В случаях присоединения гнойной инфекции может наступить омертвение кортикальных участков челюсти с последующей их секвестрацией (картина кортикального остеомиелита). Это является показанием к оперативному вмешательству — секвестрэктомии.
Генерализованный актиномикоз. Случаи множественного гематогенного метастазирования А. в различные органы и ткани в наст, время почти не встречаются. В ряде работ (Б. Л. Осповат, 1963, и др.) утверждается, что для гематогенной дис-семинации А. достаточно прорыва специфической гранулемы в просвет кровеносного сосуда. Однако имеющиеся в современной литературе данные ставят под сомнение абсолютность этого утверждения: даже прорастание актиномикомы в просвет нижней полой вены и образование значительного по протяженности тромба из специфических грануляций не всегда обусловливает гематогенную диссеминацию. По-видимому, необходимы условия, при к-рых может наступить гематогенная диссеминация.
Клиническая картина генерализованного А. напоминает сепсис с метастазами в различных органах, где сформировались специфические очаги, к-рые затем проходят обычные для А. стадии развития. Исходный (первичный) очаг А. может локализоваться в любом органе или ткани организма больного.
Осложнения. Свойственное А. интенсивное развитие соединительной ткани может привести к рубцовой деформации органа, вовлеченного в процесс, и нарушению его функции (напр., сдавление мочеточников, просвета кишки). Длительно существующий очаг А. может подвергнуться бластоматозной трансформации, обусловить развитие амилоидоза внутренних органов.
Распознавание А. остается трудной задачей: частота ошибочных диагнозов велика и обусловливает позднюю диагностику, задерживает начало рационального лечения, значительно удлиняет его сроки. Для своевременной диагностики А. необходимо комплексное обследование больного, включающее клинические, рентгенологические и лабораторные методы исследования. А. следует дифференцировать с процессами, вызванными банальной гноеродной флорой, новообразованиями, туберкулезом. А. червеобразного отростка может симулировать острый аппендицит. Аппендэктомия при этом является вполне оправданной.
В отличие от абсцесса, вызванного банальной гноеродной флорой, очаг А. не подвергается тотальному гнойному расплавлению, имеет тенденцию к распространению на окружающие ткани; после вскрытия специфического абсцесса выявляется свищ, идущий в глубь тканей (кроме случаев первичного А. кожи).
Ошибочный диагноз новообразования того или иного генеза ставится при значительных размерах очага А., неэффективности антибактериальной терапии. В отличие от злокачественных опухолей, при А. не образуются язвы (кроме очень редкого первичного А. кожи), не поражаются, как правило, регионарные лимф, узлы; боли появляются лишь в начальных стадиях заболевания. При доброкачественных новообразованиях, в отличие от А., не наблюдается абсцедирования очага поражения.
Диагноз туберкулеза чаще ошибочно ставится у больных легочным А., обычно в связи с пневмопатией, не поддающейся антибактериальной терапии. В отличие от А., туберкулез органотропен, тогда как при А. поражается гл. обр. клетчатка вокруг органа.
Рентгенодиагностика актиномикоза. Рентгенологическое исследование при А. должно в зависимости от локализации и соответствующих показаний включать весь доступный комплекс современных методов.
Рис. 8. Актиномикоз левого легкого. Инфильтративная форма с поражением грудной стенки. Остеосклероз и периостит ребер
При первичном А. легких в случае аэрогенного пути инфицирования наблюдаются очагово-инфильтративные формы заболевания, часто схожие с туберкулезными инфильтратами как по клинической картине, так и по рентгенологическим признакам. В дальнейшем при подобном типе поражения возникает перибронхит и периваскулит, в корне легкого появляются увеличенные лимф, узлы, связанные с наличием микотического инфильтрата. Для А. характерно раннее вовлечение в процесс плевральных листков (утолщение плевры в виде грубых шварт), а также ребер (рис. 8). При неблагоприятном течении развиваются долевые поражения с крупными и мелкими полостями распада, вовлечением в процесс клетчатки средостения, пищевода, с образованием внутренних и наружных свищей. Наличие массивного поражения доли легкого, сопровождающееся увеличением лимф, узлов соответствующего корня и средостения, заставляет в первую очередь подозревать рак легкого. Но при А., в отличие от опухоли, долевые границы не являются первоначальным барьером для распространения процесса. Томография и бронхография подтверждают отсутствие важнейшего признака бронхо-легочного рака — бронхостеноза — и наличие крупных и мелких полостей деструкции на фоне обширного пери- и эндобронхита. Ценным диагностическим признаком являются сопутствующие изменения в ребрах в виде диффузного, реже локального остеолиза, остеосклероза и периостальных наслоений, что отличает А. от картины прорастания и метастазирования рака легкого в ребра (деструкции костной ткани).
При более благоприятном (преимущественно продуктивном) типе течения А. легких возникает рентгенологическая картина, очень схожая с хрон. интерстициальной пневмонией вплоть до цирроза легкого. Наступают смещение средостения, сужение межреберий и другие признаки фиброторакса.
А. трахео-бронхиальных и бронхо-пульмональных лимф, узлов рентгенологически проявляется интенсивным затемнением с полициклическими очертаниями в прикорневой зоне легкого.
В редких случаях А. Е. Прозоров наблюдал картину первично-милиарного А. легких. В отличие от милиарного туберкулеза, интерстициальные изменения при данном типе А. легких носят более грубый характер, очаги более плотны, тяжистые уплотнения стромы легкого отчетливо направлены к корню. Наряду с грубыми интерстициальными изменениями в зоне наибольшего поражения при А. в более ранних фазах могут наблюдаться и нежные линейные тени перибронхита как в смежных отделах пораженного легкого, так и на здоровой стороне. При успехе лечения такие изменения исчезают в первую очередь.
При вторичном А. легких наблюдается распространение процесса с клетчатки средостения к периферии. При этом определяются: 1) расширение корней легких и средостения; 2) массивные медиастинальные и костальные шварты; 3) грубая тяжистость, радиально распространяющаяся от увеличенных корней легких к периферии; 4) очаги и инфильтраты по ходу образовавшихся тяжей. При контрастировании пищевода выявляются его деформации и сужения, а иногда свищи. Почти всегда возникают достаточно характерные изменения в ребрах, часто со свищами.
Рис. 9. Изолированный актиномикоз правого поперечного отростка I поясничного позвонка (указано стрелкой)
При А. скелета вторичные изменения вследствие распространения процесса с мягких тканей наблюдаются значительно чаще, чем первичные. Различия в рентгенологической картине между первичным и вторичным А. существенны. При первичном поражении на рентгенограммах выявляется картина так наз. актиномикотической гуммы, т. е. очага (очагов) остеолиза округлой или овальной формы с зоной умеренного, но чаще выраженного склероза по периферии. Нередки периостальные наслоения и свищи. Характерный признак — отсутствие сужения прилежащей суставной щели, а также секвестров, если только нет вторичного инфицирования. Первичный А. позвоночника ведет к значительным разрушениям тел позвонков и межпозвоночных дисков, распространяется на дуги и отростки позвонков (рис. 9). В отличие от туберкулезного спондилита, наблюдаются значительные склеротические реакции и окостенение связок, а в противоположность кокковому спондилиту — гораздо более медленное и скрытое течение, несмотря на наличие свищей. При вторичном А. скелета наиболее часты поражения челюсти при шейно-лицевой локализации первичного процесса. Реже наблюдаются поражения позвоночника при медиастинальном А., а также распространение А. органов брюшной полости на стенки таза и поясничные позвонки. Характерно: 1) раннее вовлечение периоста с его окостенением; 2) образование мелких очагов остеолиза с реактивным остеосклерозом; 3) отсутствие секвестров. При поражении челюстей бывают как массивные гиперостозы вплоть до картины псевдоопухоли, так и преимущественно остеолитические формы. Распространенный лигаментит при поражении позвоночника может симулировать картину болезни Бехтерева, если не принять во внимание очаги остеолиза в телах позвонков и их дугах. При свищах фистулография уточняет распространение процесса в мягких тканях, а томография выявляет наличие мелких очагов остеолиза в кости.
Рентгенодиагностика А. внутренних органов (желудка, кишечника, моче-половой системы) представляет большие трудности. При наиболее частых локализациях в области илеоцекального перехода и в прямой кишке описаны рентгенологические картины, весьма схожие с инфильтративным раком, туберкулезом, болезнью Крона и даже с тяжелыми формами амебной дизентерии. Иногда выявляют мелкую зубчатость стенки пораженного участка («симптом пилы»).
Характерно возникновение не только внутренних, но и наружных свищей, а также образование обширных инфильтратов.
Эндоскопические методы исследования при А. мало результативны, т. к. со стороны слизистой оболочки патология не выявляется, а со стороны серозной оболочки очаг поражения маскируется спаечным процессом.
Лабораторные методы исследования. Наиболее распространенным методом лабораторного исследования при А. является микроскопия гноя, мокроты и др., проводимая с целью обнаружения в патологическом материале колоний (друз) или мицелия лучистых грибков. Выделение культуры лучистых грибков существенно дополняет микроскопическую диагностику (см. Актиномицеты). При оценке результатов микробиологического исследования следует иметь в виду постоянное присутствие лучистых грибков в организме здоровых людей, а также возможность формирования различных друзоподобных образований, напр. колоний возбудителей других глубоких микозов, скоплений стафилококков (стафилококковый актинофитоз), кристаллов жирных кислот и др.
Важным и достоверным является патогистологический метод исследования, цель которого заключается не только в поисках друз лучистых грибков, но и в выявлении характерной структуры актиномикомы.
Иммунологические реакции при А. имеют ориентировочное значение.
Все лабораторные исследования А. вполне доступны и могут быть выполнены в условиях обычной лаборатории.
При своевременно начатом рациональном лечении прогноз при А. следует считать благоприятным. После первого курса лечения больные обычно возвращаются к трудовой деятельности, продолжая лечение в амбулаторных условиях. Во время обострений показана госпитализация. Лица, занятые тяжелым физическим трудом, переводятся временно на более легкую работу. В большинстве случаев заболевание излечивается полностью. У небольшого числа больных после излечения от А. сохраняются остаточные явления, связанные с развитием рубцовой ткани в области очага заболевания: в легких — фиброз с бронхоэктазами и кистами, в брюшной полости — спаечная болезнь (см.) и т. п.
Большое число средств и методов, предложенных для лечения больных А., в значительной мере свидетельствует об их недостаточной эффективности и необходимости комплексного лечения больных, основу к-рого составляет иммунотерапия. Дополнительно могут быть применены антибактериальные препараты, стимулирующие средства, хирургическое лечение.
Специфическая иммунотерапия проводится отечественными препаратами — актинолизатом, актиномицетной поливалентной вакциной (АПВ). Актинолизат представляет собой фильтрат бульонной культуры спонтанно лизирующихся штаммов аэробных лучистых грибков; АПВ изготовляется из спороносных штаммов аэробных лучистых грибков. Введение актинолизата осуществляется путем внутрикожных (по Д. И. Аснину) или внутримышечных (по Г. О. Сутееву) инъекций. Внутрикожные инъекции: в толщу кожи сгибательной поверхности предплечья препарат вводится в повышающихся дозах от 0,5 до 2 мл: 0,5 — 0,7 — 0,9 — 1,0 — 1,1 — 1,2 и т. д. до 2 мл. В каждую точку вводится не более 0,5 мл, так что начиная с 14-й инъекции актинолизат вводится в 4 точки (по 2 на каждой руке). Внутримышечные инъекции: актинолизат вводится в толщу верхне-наружного квадранта ягодичной мышцы по 3 мл. По обоим методам инъекции препарата производятся дважды в неделю. Длительность одного курса — 3 мес.; интервал между курсами — 1 мес.
Метод внутримышечных инъекций более прост, внутрикожных — более экономичен и, по нек-рым данным, более эффективен.
После клинического выздоровления обязательны 1—2 противорецидивных курса иммунотерапии и контрольное наблюдение в течение 2—3 лет.
АПВ вводится внутрикожно в толщу сгибательных поверхностей предплечий ежедневно в постепенно возрастающих дозах, начиная с 0,1 мл, затем 0,2 — 0,3 — 0,4 мл и т. д. до 1,0 мл. В каждую точку АПВ в разведении 1 млрд, микробных тел в 1 мл по оптическому стандарту мутности вводится не более 0,1 мл, так что начиная с 10-й инъекции АПВ вводится в 10 точек. Длительность одного полного курса лечения АПВ — 3 мес., интервалы между курсами — 1 мес. Опубликованные данные свидетельствуют, что в ряде случаев АПВ более эффективна, чем актинолизат.
Антибактериальные препараты (антибиотики, сульфаниламиды) воздействуют не только на сопутствующую микрофлору, но и на лучистый грибок. Целесообразно поэтому определять вначале чувствительность к этим препаратам сопутствующей микрофлоры и лучистых грибков из очага А. Подобранные препараты применяются по существующим схемам. Клиническими показаниями для применения антибиотиков и сульфаниламидов служат частые обострения, сопровождающиеся абсцедированием очага, особенно на новых участках; наличие постоянно функционирующих свищей с гнойными выделениями.
Стимулирующее лечение состоит гл. обр. из курсов переливаний крови в небольших, постепенно повышающихся дозах: 1 раз в неделю по 50 — 75 — 100 — 125 — 150 — 175 — 200 мл; всего на курс в зависимости от показаний — 4—6 гемотрансфузий. Стимулирующая терапия проводится при сниженной реактивности организма больного.
Вопрос о необходимости и характере хирургического лечения решается следующим образом. Радикальные операции с целью иссечения очага поражения (в один этап или поэтапно) производятся, когда весь комплекс консервативных средств оказывается недостаточным и очаг поражения отграничен, а также в случаях развития А. из анатомических аномалий. Цель паллиативных операций — удаление скопления гноя или инородного тела из очага поражения, секвестротомия и др. Рассечение свищей и их кюретаж бесполезны.
Рентгенотерапия и препараты йода в лечении А. имеют ограниченное применение.
Комбинация тех или иных средств лечения А. должна подбираться индивидуально в зависимости от состояния больного, локализации и характера заболевания.
Библиогр.: Аснин Д. И. Иммунодиагностика актиномикоза, М., 1956, библиогр.; Машкиллейсон Л. Н. Лечение и профилактика кожных болезней, М., 1964, библиогр.; Минскер О. Б. Патогенез, клиника и лечение актиномикоза, Хирургия, № 11, с. 130, 1971, библиогр.; Основат Б. Л. Актиномикоз легких, М., 1963, библиогр.; Спасокукоцкий С. И. Актиномикоз легких, М. — Л., 1940; Сутеев Г. О. Актиномикоз, М., 1951, библиогр.; Наuf U., Неinriсh S. u. Lеglеr F. Untersuchungen uber die Empfindlichkeit des Erregers der Aktinomycose gegen Antibiotica (Penicillin, Streptomycin, Aureomycin, Chlormycetin, Terramycin) und Methylenblau, Arch. Hyg. (Berl.), Bd 137, S. 527, 1953, Bibliogr.; Hyltоn R. P., Samuels H. S. а. Оatis G. W. Actinomycosis, Oral Surg., v. 29, p. 138, 1970; Krankheiten durch Aktinomyzeten und verwandte Erreger, hrsg. v. H. I. Heite, В., 1967, Bibliogr.; Lungenmykosen, hrsg. v. H. Bartsch, Stuttgart, 1971.
Патологическая анатомия A. — Жгенти В. К. и Татишвили И. Я. Материалы к изучению морфологии актиномикоза у человека, Труды Всесоюзн. конф. патологоанат.в Ленинграде, с. 191, М.,1956; Минскер О. Б. и Егорова Т. П. Патологическая анатомия актиномикоза, Арх. патол., т. 29, № 12, с. 3, 1967, библиогр.; Многотомное руководство по патологической анатомии, под ред. А. И. Струкова, т. 9, с. 624, М., 1964; Талалаева Л. В. и Аснин Д. И. К диагностике актиномикоза в тканях, Арх. патол., т. 26, № 11, с. 71, 1964, библиогр.
А. лица — Робустова Т. Г. Актиномикоз челюстно-лицевой области и шеи, М., 1966, библиогр.; Руководство по хирургической стоматологии, под ред. А. И. Евдокимова, с. 204, М., 1972; Bethmann W. u. Pape К. Erkrankungen der Kieferknochen, Bd 1, S. 53, В., 1965, Bibliogr.; Smith A. F. J. Actinomycosis of the body of the mandible, J. roy. nav. med. Serv., v. 56, p. 279, 1970.
Рентгенодиагностика A. — Альтшуллер Е. Н. Эффективность дополнительных методов рентгенологического исследования при актиномикозе легких, Вестн. рентгенол. и радиол., №2, с. 27, 1969, библиогр.; Прозоров А. Е. и Тагер И. Л. Рентгенологическое исследование при некоторых инфекциях, с. 5, М., 1950; Соболев В. И. К рентгенодиагностике актиномикоза легких, Вестн. рентгенол. и радиол., № 5, с. 47, 1955, библиогр.; Токарева С. В. Актиномикоз позвоночника в рентгенологическом изображении, там же, № 3, с. 10, 1969, библиогр.
О. Б. Минскер; Г. А. Васильев, Т. Г. Робустова (стом.); B. М. Лещенко (дерм.), И. Л.Тагер (рент.), О. К. Хмельницкий (пат. ан.).
- Большая медицинская энциклопедия. Том 1/Главный редактор академик Б. В. Петровский; издательство «Советская энциклопедия»; Москва, 1974.- 576 с.
источник