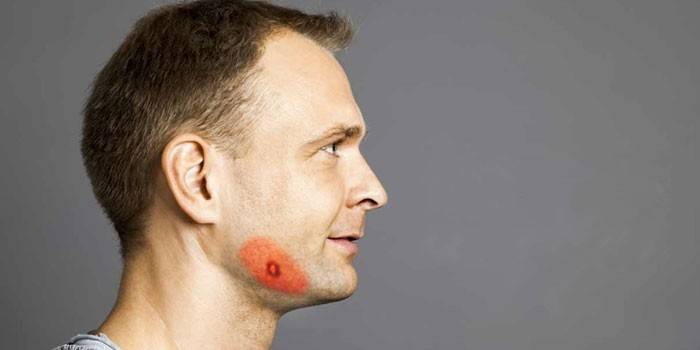
Грибковые поражения желудочно-кишечного тракта локализуются преимущественно в пищеводе, прямой и сигмовидной ободочной кишках. Тонкая кишка поражается исключительно редко.
Среди возбудителей наиболее распространены актиномицеты (лучистый гриб) и кандиды (дрожжеподобные грибы).
Актиномикоз
Актиномикоз кишечника хроническая инфекционная болезнь, вызываемая актиномицетами и характеризующаяся язвенно-гранулематозным Сражением стенки кишки с развитием плотных инфильтратов, абсцессов, свищей и рубцов.
Этиология и патогенез. Актиномикоз развивается вследствие внедрения в организм лучистых грибов, являющихся облигатными паразитами. В основном эта инфекция эндогенная, но инфицирование может происходить и экзогенным путем, например при употреблении зерна прямо из колосков во время полевых работ. Гриб проникает в организм через поврежденную слизистую оболочку желудка или кишечника или в результате аспирации его через легкие. В кишечнике наиболее часто поражается слепая кишка и илеоцекальная область. Вокруг внедрившегося в ткань паразита развивается специфическая гранулема. Гранулема постепенно увеличивается, происходят индурация окружающих тканей, нагноение и распад абсцесса, содержащего друзы лучистого гриба. Абсцесс опорожняется в полость кишки или на поверхность кожи в виде свищевых ходов. Лучистый гриб вызывает также изъязвление слепой кишки, внедряется в забрюшинную клетчатку. Между кишечными петлями возникают гнойные очаги, могут образовываться гнойные и кишечные свищи.
Клиника. Заболевание протекает в хронической и подострой форме. Общее состояние может длительное время оставаться вполне удовлетворительным. Больных беспокоят боли в правой подвздошной области, усиливающиеся при физическом напряжении. При пальпации живота обнаруживают неподвижную, малоболезненную опухоль в области слепой кишки. Из слепой кишки лучистый гриб может проникать в забрюшинную клетчатку и лимфогенным путем распространяться по клетчатке, вызывая паранефрит, поддиафрагмальный абсцесс или парапроктит.
Диагноз. Диагноз основывается на гистологическом выявлении друз актиномицета в пораженных тканях, гнойном отделяемом язв и свищей.
Дифференциальный диагноз. Дифференциальный диагноз при актиномикозе надо проводить с опухолью, туберкулезом, сифилисом толстой кишки, болезнью Крона. Решающее значение в дифференциальной диагностике имеет гистологическое исследование ткани пораженной стенки кишки и посев гнойного отделяемого из свищей.
Лечение. Лечение абдоминальной формы актиномикоза консервативное. Применяют пенициллин и другие антибиотики широкого спектра действия. Лечение начинают с назначения пенициллина, 1 500 000 3 000 000 ЕД внутривенно каждые 4 ч в течение не менее 6 нед., затем для профилактики рецидива в течение 6㪤 мес. применяют феноксиметилпенициллин в дозе 2נ г/сут внутрь. Хирургическое лечение показано при развитии острой кишечной непроходимости или при возникновении абсцесса в брюшной полости.
Прогноз. Прогноз при актиномикозе зависит от своевременности диагностики и лечения, в большинстве случаев благоприятный.
Кандидоз
Кандидоз (кандидамикоз) кишечника заболевание, вызываемое дрожжеподобными грибами.
Этиология и патогенез. Поражение кишечника дрожжеподобным грибом возникает, как правило, при тяжелых соматических заболеваниях, например при панмиелофтизе с агранулоцитозом, у больных с лейкозами опухолями после цитостатической, иммуносупрессивной или лучевой терапии. Чаще заболевают дети и лица старческого возраста. Дрожжеподобные грибы первоначально повреждают слизистую оболочку толстой кишки, образуя на ней псевдомембранозные налеты. В дальнейшем, по мере внедрения в подслизистую основу возможна фаза септицемии и сепсиса с образованием метастатических очагов во внутренних органах.
Клиника. Болезнь проявляется болями в животе, нарушениями стула, в кале часто имеется примесь крови и гноя, повышается температура тела. При кандидозном сепсисе могут поражаться печень, легкие и другие паренхиматозные органы.
Диагноз . Установлению диагноза помогает эндоскопическое и гистологическое исследования желудочно-кишечного тракта. На слизистой оболочке могут быть видны разрастания в виде плотных налетов желтовато-ко¬ричневого цвета, плотно спаянные с поверхностью кишки. В дальнейшем по мере прогрессирования заболевания эти поражения становятся множественными. На слизистой оболочке появляются участки некрозов с геморрагическими изменениями вокруг. Гистологически выявляются характерные грибковые повреждения слизистой оболочки с наличием бластоспор и хламидоспор. Стенка кишки инфильтрирована лимфоцитами, плазматическими клетками и нейтрофильными гранулоцитами. Нередко наблюдается фибробластная пролиферация.
Дифференциальный диагноз. При кандидозе кишечника проводят дифференциальный диагноз с псевдомембранозным энтероколитом и другими воспалительными заболеваниями кишечника.
Лечение. Применяют противогрибковые антибиотики: нистатин, леворин, амфотерицин, амфоглюкамин, микогептин, пимафуцин и др. Препараты назначают внутрь в течение 10㪦 дней. При септических осложнениях применяют амфотерицин В в виде внутривенных инъекций. Раствор для внутривенных введений готовят непосредственно перед применением. Содержимое флакона (50 000 ЕД) растворяют в 10 мл стерильной воды и вливают во флакон, содержащий 450 мл стерильного 5% раствора глюкозы. Вводят капельным методом в течение 4ע ч. Дозу препарата подбирают индивидуально из расчета 250 ЕД/кг. Вводят препарат через день или 2 раза в неделю. Продолжительность лечения колеблется от 4 до 8 нед. Общая доза амфотерицина В для взрослых составляет 1 500 000מ 000 000 ЕД.
Прогноз. Прогноз при кандидозе кишечника зависит от своевременности диагностики и лечения. У большинства больных прогноз отягощается наличием тяжелых соматических заболеваний.
источник
Причины актиномикозов
Патогенное действие актиномицетов
Симптомы и формы болезни
Диагностика
Лечение
Профилактика актиномикозов
Актиномикоз относится к довольно специфическим заболеваниям грибковой природы, поражающим человека, и встречается с определенной частотой во всех странах планеты. Пациенты с актиномикозом составляют до 10% всех гнойных поражений различных локализаций. Характерное образование специфических гранулем с последующим развитием абсцессов и свищей указывает на актуальность болезни для многих медицинских специальностей и требует проведения тщательной дифференциальной диагностики.
Актиномикоз – это инфекционное заболевание хронического течения, вызываемое лучистыми грибами — актиномицетами, поражающее как человека, так и животных, и характеризующееся образованием на коже, слизистых и во внутренних органах специфических гранулематозных очагов, так называемых актиномиком. Нередко заболевание приводит к развитию гнойных осложнений в местах первичной локализации очагов актиномикоза. Синоним заболевания – лучисто-грибковая болезнь.
Впервые причинные связи возникновения гнойных болезней животных (крупнорогатый скот) с грибковой природой (лучистые грибы) отводятся 1845- 1877 годам (ученые О. Bollinger, B.Langenbeck, Н. Lebert). В лабораторных условиях добиться роста мицелия грибов из материала от больного человека удалось лишь в 1885 году что в значительной мере облегчило последующую диагностику заболевания.
Но и по сей день нет четкой регистрации актиномикозов как в России, так и в странах мира. Доктора различных специальностей (хирурги, стоматологи, дерматологи, инфекционисты и другие) имеют дело с такими больными, причем наиболее частой локализацией очагов является область шеи и лица (75-80%всех поражений). Тревожным фактом является развитие в 20% случаев, то есть у каждого 5го больного, висцеральной формы заболевания с поражением внутренних органов и систем. Хронический характер актиномикозов чаще всего обусловлен поздней диагностикой причин поражения.
Возбудителем болезни являются специфические микроорганизмы — лучистые грибы рода Actinomyces (актиномицеты) нескольких видов (Actinomycesalbus, A. bovis, A. candidus, A. israelii, violaceus). Из названия виден особенный признак – рост грибов сопровождается образованием мицелия (или колоний) в виде нитей (друз) с утолщениями на конце (имеющие вид колбочки), располагающихся лучами. Микроскопия материала с окрашиванием (гематоксилин-эозином) выявляет прокрашивание нитей грибов в синий цвет, а утолщений в розовый, в связи с чем колонии приобретают своеобразный вид.
Актиномицеты обнаруживаются в составе нормальной микрофлоры (сапрофитов) в ротовой полости, полостях пораженных кариесом зубов, на поверхности миндалин, в верхних отделах бронхов, пищеварительной системе, в прямой кишке и области ануса. Актиномицеты широко распространены в природе, часто обнаруживаются в почве, водных средах, сухой траве, соломе. Эти находки позволяют выделять как экзогенный характер заражения, так и эндогенное инфицирование (распространение грибов из внутренних сред организма человека). Актиномицеты чувствительны к ряду антибактериальных препаратов – бензилпенициллин, стрептомицин, тетрациклин, левомицетин, эритромицин.
Источник инфекции при актиномикозе часто не прослеживается. Редко можно найти прямое подтверждение контакта заболевшего с другим больным актиномикозом. Учитывая широкую распространенность в природе, а также в составе микрофлоры многих органов и систем организма человека выявлено два вида инфицирования: экзогенное и эндогенное.
Механизм заражения в случае экзогенного инфицирования (что в последнее время все реже) – контактно-бытовой, аэрогенный с воздушно-капельным и воздушно-пылевым путями передачи. При более частом эндогенном инфицировании происходит попадание актиномицетов с различными растениями в организм человека, отсутствие патогенного влияния в определенный период (сапрофитное существование), однако возможно развитие как местного воспалительного процесса, так и лимфогенное или гематогенное распространение инфекции.
Восприимчивость к актиномикозам всеобщая. Отмечена более частая регистрация пациентов – мужчин, которые превышают женскую часть больных в 1,8-2 раза. Наиболее часто поражаемые возрастные группы – это работоспособное население от 21 до 40 лет. На исходы заражения, безусловно, влияет исходное состояние иммунитета человека. Прослеживается увеличение частоты случаев заболевания в период простуд, то есть в осенне-зимний сезон.
1) При эндогенном инфицировании и транзиторном сапрофитном существовании возможно развитие в местах локализаций воспалительных процессов на слизистых оболочках (ротовая полость, слизистая желудочно-кишечного тракта, слизистая дыхательных путей).
Существуют факторы риска возникновения актиномикозов: снижение резистентности входных ворот инфекции (ротоглотка), которое происходит за счет частых простудных заболеваний; снижение сопротивляемости организма за счет наличия сопутствующей патологии (сахарный диабет, туберкулез, цирроз печени, бронхиальная астма, онкологические заболевания и другие), наличие хронических воспалительных очагов; переохлаждение; беременность; различные оперативные вмешательства по поводу гнойно-воспалительных процессов; различные анатомические аномалии (бронхиогенный свищ шеи, урахус – свищ мочевого пузыря и передней фасции живота и другие); травмы, ранения, ушибы.
Происходит формирование специфической гранулемы (актиномикомы), которая может нагнаиваться с образованием абсцессов, образованием свищей. То есть развитие актиномикомы последовательно проходит три стадии: инфильтративная стадия, стадия абсцедирования, стадия свищевая. Гнойные последствия чаще связаны с присоединением вторичной бактериальной инфекции (стафилококк, стрептококк). Процесс может распространиться на кожные покровы.
2) В процессе жизнедеятельности лучистых грибов выделяются токсины, которые являются и аллергенами, вызывая сенсибилизацию организма больного (аллергическую настороженность).
Инкубационный период неизвестен (он может продолжаться от нескольких дней до нескольких лет). Длительное время пациент не предъявляет жалоб, и самочувствие его не меняется.
Клинически выделяют несколько форм заболевания:
1) шейно-лицевая форма (сюда входит и челюстно-лицевое повреждение);
2) кожная форма;
3) костно-суставная форма;
4) торакальная форма;
5) абдоминальная форма;
6) мочеполовая форма;
7) нервная форма (актиномикоз центральной нервной системы);
8) актиномикоз стопы (мадурская стопа или мицетома);
9) редкие формы.
Шейно-лицевая форма актиномикоза является самой распространенной. Процесс может располагаться в мышце, непосредственно под кожей и в коже. Чаще в области мышцы (к примеру, жевательной, в углу нижней челюсти) появляется плотное узловатое образование плотноватой консистенции. Характерна асимметрия лица, пастозность или отечность в месте узла, синюшный оттенок кожи над образованием. Постепенно в области образования прощупываются мягкие очаги (нагноение или инфильтрат), очаги могут вскрыться с образованием свищей. Из свищей вытекает жидкость гнойно-сукровичного характера, при ближайшем рассмотрении видны крупинки желтого цвета (друзы актиномицетов). Течение данной формы благоприятное.
Актиномикоз, челюстно-лицевая форма
Кожная форма возникает в большинстве случаев вторично после шейно-лицевой с поражением мышц. Если страдает кожа, то в подкожно-жировой клетчатке появляются инфильтраты округлой или овальной формы. Процесс может затронуть шею, щеки, губы, переходить на ротовую полость, гортань, миндалины, глазницы и другие области. Характерный признак актиномикоза – длительный цианоз (синюшность) кожи в очаге поражения. Кожная форма может протекать в нескольких вариантах: это может быть
— атероматозный вариант (инфильтраты на коже имеют вид атером и встречаются в более молодом возрасте),
— бугорково-пустулезный вариант (возникают возвышения на коже, которые впоследствии преобразуются в пустулы),
— гуммозно-узловатый вариант (очень плотные узлы),
— язвенный вариант (при выраженном иммунодефиците возникают инфильтраты с последующим некрозом тканей и язвенным поражением кожи).
Костно-суставная форма актиномикоза является достаточно редкой формой болезни. Развивается в результате гематогенного заноса актиномицетов либо прорастания инфильтрата из соседних тканей и органов. Фактором риска являются пациенты с травмами, ушибами, ранениями. Возникают остеомиелиты с последующим деструктивным процессом, могут образовываться свищи. Описаны остеомиелиты тазовых костей, позвоночника и других костей, суставные поражения. Пациенты жалуются на боли, однако функции пораженных суставов страдают мало, больные сохраняют способность передвигаться.
Торакальная форма является второй по частоте возникновения у человека. Ее еще называют торакальный актиномикоз или актиномикоз легких. Формированию данной формы актиномикоза могут предшествовать различные травмы грудной клетки, хронические воспалительные процессы легких и оперативные вмешательства. Заболевание не имеет острого начала, как при многих легочных патологиях. Пациенты чувствуют слабость, утомляемость, невысокую температуру (чаще до 37,5°), появляется сухой кашель, который с течение времени становится влажным (мокрота гнойного характера с примесью крови, землистый запах или запах сырости). Появляются боли в грудной клетке при кашле и дыхании. Образование инфильтрата в легких имеет определенную динамику – распространение от центра к периферии, то есть постепенно в процесс вовлекаются окружающие бронхи участки (перибронхит), плевра, грудная клетка и в последнюю очередь кожные покровы. Видимые изменения характеризуются припухлостью или пастозностью места поражения, болезненности при пальпации (прощупывании), как и при кожной форме, кожа над очагом становится синюшной с багровым оттенком. Также может произойти вскрытие гнойного инфильтрата с образованием свища. Свищ идет на поверхность кожи, свищи могут открываться как на грудной клетке, так и в области поясницы. Случается прорыв инфильтрата и в сам крупный бронх, при котором у больного возникает обильное отхождение гнойной мокроты при кашле. Осложнениями являются поражение сердца и молочной железы. Протекает данная форма обычно тяжело, без своевременно оказанной медицинской помощи исход может быть неблагоприятным.
Актиномикоз, торакальная форма
Абдоминальная форма болезни также является следствием оперативных вмешательств (удаление аппендикса, камней в желчном пузыре и прочих), хронических энтероколитов, непроходимости кишечника, ранений, травм. У части пациентов (до 10%) актиномикоз связан с эндогенной инфекцией. До 60% актиномиком образуется в области аппендикса, толстый кишечник, реже поражается тонкая кишка и желудок. Больного беспокоят боли в животе, порою острые с иррадиацией в мочевой пузырь, прямую кишку. Далее инфильтрат начинает распространяться к периферии, затрагивает «все, что есть на своем пути» — может поражаться печень, селезенка, почки и наконец, брюшная стенка, в финале образуется свищ. Нередко местом локализации свищей при абдоминальной форме является паховая область, при поражении прямой кишки – перианальная область. Данная форма также протекает тяжело, при поздней диагностики и отсутствии специфического лечения неблагоприятный исход у каждого второго больного.
Актиномикоз кишечника, рентгенография
Мочеполовая форма актиномикоза – нечастое проявление заболевания. Факторами риска являются хронические воспалительные заболевания мочевыделительной системы и половых органов, ВМС, мочекаменная болезнь, оперативные вмешательства. Чаще всего происходит образование инфильтратов в соседних системах, а мочеполовая система поражается вторично, то есть происходит прорастание в органы малого таза, например как результат абдоминальной формы.
Нервная форма (актиномикоз центральной нервной системы) развивается в большинстве случаев вторично после формирования шейно-лицевой формы. Инфекция распространяется лимфогенно, гематогенноили контактно. Формируется менингит, менингоэнцефалит или абсцесс головного мозга. При распространении с током крови могут формироваться множественные актиномикомы в головном мозге. Жалобы пациентов совпадают с таковыми при менингите и энцефалите (головные боли, тошнота и рвота, симптомы поражения черепно-мозговых нервов и другие). В процесс может быть вовлечен и спинной мозг.
Актиномикоз стопы (мицетома, мадурская стопа) характеризуется образованием на подошвенной поверхности стопы плотного узла или нескольких узлов размером от 1 см и более, над которыми в последствии начинает меняться цвет кожи от красновато-фиолетовой до багрово-синюшной. Появляется отек стопы, болезненность при ходьбе за счет отека (сами узлы практически безболезненны). Затем происходит вскрытие узла и образование свища на поверхности кожи. Отделяемое свища также как и при других формах имеет гнойный характер с кровянистыми включениями и желтоватыми крапинками друз актиномицетов, имеет запах земли или зловонный. Нередко процесс может прогрессировать и переходить на тыл стопы, окружающую мышечную ткань, сухожилия, костную ткань. Процесс чаще односторонний, имеет хронический характер (десятилетия).
Редкие формы затрагивают такие органы и системы как щитовидная железа, миндалины, нос, среднее ухо, язык, органы зрения, слюнные железы, перикард.
1. Предварительный диагноз – клинико-анамнестический. При первичном обращении пациента правильно собранный анамнез может помочь в постановке предполагаемого диагноза и определить правильный алгоритм дальнейших действий доктора. Имеет значение анамнез жизни пациента: травмы, оперативные вмешательства, наличие хронических очагов инфекции. Клинически начальные стадии болезни трудны для диагностики, большая часть пациентов обращается к врачам различных специальностей длительное время, прежде чем будет выставлен правильный диагноз.
Дифференциальная диагностика проводится с гнойными поражениями кожи, подкожно-жировой клетчатки, остеомиелитами другой этиологии, туберкулезом легких, новообразованиями, аспергиллезом, гистоплазмозом, нокардиозом, абсцессом легкого, аппендицит, перитонит, вторичные менингиты и менингоэнцефалиты различных этиологий, пиелонефриты, простатиты, миомы матки и многие другие забоелвания.
В стадию абсцедирования и образования свищей постановка диагноза облегчается в пользу актиномикоза.
2. Окончательный диагноз выставляется после лабораторно-инструментального обследования больного.
А) Выделение культуры актиномицетов в гнойном содержимом свищей, биоптатах пораженных тканей. Посевы мокроты, слизи зева и носа не имеют диагностического значения в связи с возможным обнаружением сапрофитных актиномицетов. Для исследования используется посев материала на среду Сабуро с последующей микроскопией выращенных колоний. Предварительный результат через 3 дня, окончательный – через 10-12 дней.
Актиномицеты, выделение культуры лучистых грибов
Макроскопически обнаруживают инфильтративные гранулемы (актиномикомы), распад тканей, гнойное преобразование актиномиком, фиброзирование и образование в финале рубцевой ткани, сходной с хрящевой, имеющей вид «соты».
Микроскопически в очаге актиномикоза выявляют: пролиферацию тканей, некроз и распад клеток центральной части гранулемы, образование волокнистых структур по периферии, наличие ксантомных клеток и развитие фиброза. Выделяют 2 варианта актиномикомы: деструктивная или начальная стадия развития (грануляционная ткань, состоящая из соединительно-тканных клеток и полиморфноядерных лейкоцитов, склонность к распаду клеток и нагноению, друзы актиномицетов) и деструктивно-продуктивная или вторичная стадия (к вышеописанным клеткам присоединяются лимфоидные, эпителиоидные, ксантомные клетки, плазматические клетки, гиалиновые клетки, коллагеновые волокна, рубцовая ткань, друзы актиномицетов).
Друзы актиномицетов представляют собой переплетение тончайших нитей мицелия, имеют дольчатое строение, концы нитей колбовидно утолщены (встречаются у аэробных видов актиномицетов). Вместе с тем могут встречаться и нитевидные друзы без колбовидного утолщения на концах (анаэробные актиномицеты, вызывающие более тяжелые формы болезни). Друзы в основном расположена в центре актиномиком, а по периферии воспалительная инфильтрация.
Актиномикоз, электронная микроскопия
Б) В постановке диагноза имеет значение положительная РСК с актинолизатом или РИФ – реакция иммунофлуоресценциидля определения видов актиномицетов (80% больных с актиномикозом имеют положительную данные реакции).
Серологическая диагностика и ПЦР-диагностика пока разрабатывается.
В) Рентгенологическая диагностика при поражении легких выявляет наличие очаговых инфильтратов, схожих по расположению с туберкулезными, признаки перибронхита, периваскулита, увеличение корневых лимфатических узлов. Возможно наличие полостей распада, вовлечение в процесс средостения, пищевода, образование свищей. Процесс может затронуть и долю в целом, но границы доли не являются препятствие для распространения инфильтрата (отличительный признак от рака легкого).
При рентгенографии других форм (например, костно-суставной) отмечаются актиномикотические очаги – так называемые гуммы, явления склероза по периферии, остеолиз, периостальные наслоения, свищи. Отличительный признак – отсутствие сужения суставной щели. При поражении позвонков – разрушение межпозвоночных дисков и тел позвонков, окостенение связок, явления склероза и другие изменения. При шейно-челюстно-лицевой форме – гиперостозы, очаги остеолиза, отсутствие секвестров.
Г) УЗИ-диагностика внутренних органов (при абдоминальной форме болезни)
Д) Параклинические методы диагностики имеют вспомогательное значение (анализы крови, мочи, биохимический анализ крови).
Лечение включает ряд комплексных мероприятий, дополняющих друг друга.
1) Иммунотерапия представляет собой введение специфических препаратов (актинолизат).
Актинолизат – это фильтрат бульонной культуры спонтанно лизирующихся штаммов аэробных актиномицетов. Актинолизат вводится внутрикожнов руку по схеме (по 0,5мл-0,7-0,9-1,0-1,1-1,2-1,3-1,4-1,5-1,6-1,7-1,8-1,9-2,0 мл, далее по 2 мл), причем в каждую точку не более 0,5 мл, то есть с 14й инъекции в 4 разных точки. Актинолизат можно вводить внутримышечно в ягодицу по 3 мл. Инъекции препарата проводятся 2 раза в неделю курсом 3 месяца. Интервал между курсами лечения – 1 месяц. Внутрикожное введение более экономично и более эффективно. После клинического выздоровления показаны 1-2 противорецидивных курса, наблюдение 2 года.
Актиномикоз, терапия актинолизатом
2) Антибактериальная терапия проводится следующими препаратами: бензилпенициллин1-2 млн Ед/сут курсами до 6 недель, тетрациклин 3 гр/сут первые 10 дней, затем 2 гр/сут в течение 14-18 дней, эритромицин 1,2 гр/сут 6 недель и другие. Перед лечением рекомендуется провести антибиотикограмму выделенного материала для проведения эффективной терапии.
Все препараты назначаются строго врачом и под его контролем!
3) Хирургические методы лечения показаны при неэффективности консервативной терапии и включают в себя иссечение очага поражения и поврежденных тканей.
Прогноз заболевания серьезный. При отсутствие специфической терапии тяжелых форм (торакальная, абдоминальная, нервная) могут погибать до 50% больных. Все пациенты состоят на диспансерном наблюдении в течение 12-24 месяцев для профилактики рецидива заболевания.
1) Гигиеническое воспитание молодежи и соблюдение санитарных правил в быту (гигиена полости рта, своевременное лечение зубов).
2) Своевременная диагностика хронических очагов инфекции и их немедленная санация.
3) Исключение ситуаций, вызывающих снижение защитный сил организма (переохлаждение, частые простудные инфекции).
4) Диспансерное наблюдение больных с хронической сопутствующей патологией (бронхиальная астма, ХНЗЛ, хронические энтероколиты, циррозы печени, болезнь Крона и другие).
источник
Если на коже появляются патогенные новообразования, требуется своевременно обратиться к дерматологу, пройти полное обследование. Большая часть заболеваний носит инфекционный характер, склонны к хроническому течению, систематическим рецидивам. Например, лучистые грибы провоцируют возникновение на верхнем слое эпидермиса абсцессов, инфильтратов, свищей и гранулем, которые характеризуют заболевание под названием актиномикоз кожи. При своевременном консервативном лечении можно обеспечить полное выздоровление пациента.
Это инфекционное заболевание спровоцировано лучистыми грибами – актиномицетами (Actinomyces). Патологическому процессу одинаково подвержены люди и животные. Лучисто-грибковая болезнь склонна к хроническому течению, отличается вялотекущей симптоматикой. Сначала патологический процесс распространяется на поверхность кожных покровов, затем поражает ткани внутренних органов, систем.
Опасность заключается в формировании свищевого канала, часто соединяющего две отдаленные точки на теле и более. Чаще в патологический процесс вовлечены такие чувствительные кожные зоны, как шея, челюстно-лицевая область. В группу риска попадают взрослые мужчины, которые проживают в больших городах. Шейно-челюстно-лицевая болезнь успешно лечится в условиях стационара, самолечение полностью исключено.
Основной возбудитель актиномикоза – Actinomyces (актиномицеты), вернее нескольких его разновидностей – Actinomycesalbus, A. bovis, A. candidus, Actinomyces israelii, violaceus. Возможные пути инфицирования – эндогенный и экзогенный. В первом случае речь идет об активации актиномицетов – обитателей слизистой оболочки, легких и кожных покровов с развитием первичного очага поражения типа инфекционной гранулемы. Провоцирующие факторы таковы:
- прогрессирующая глистная инвазия;
- иммунодепрессивное состояние организма;
- повреждение кожных покровов, слизистой оболочки;
- поражение органов ЦНС, сосудов;
- неправильное питание.
Врачи не исключают экзогенный путь передачи патогенных грибов, например, часть их них передается с воздухом или пыльцой растений, обитает в почве. Например, патогенный микроб проникает в организм человека, животного вместе с зараженными злаками, другими продуктами питания, через открытые раны на кожных покровах при термическом или механическом повреждении. Провоцирующие актиномикоз факторы таковы:
- травмы костей и мягких тканей;
- снижение местного иммунитета;
- длительное воздействие стрессов.
Потенциальные осложнения зависят от локализации очага патологии, могут спровоцировать летальный исход заболевания. При отсутствии своевременной терапии воспалительный процесс, сопровождаемый формированием свищей и абсцессов, вызывает такие серьезные последствия для здоровья пациента:
- распространение патологического процесса в мозг и органы грудной полости;
- формирование метастазов в легких;
- интоксикация организма аллергенами, токсинами;
- генерализация антимикозного процесса;
- сенсибилизация к актиномицетам и присоединение гноеродной флоры;
- амилоидоз внутренних органов;
- летальный исход заболевания.
Симптоматика полностью зависит от локализации очага патологии и формы заболевания. Врачи предлагают такую классификацию:
- Абдоминальная форма. Имеет место обширное поражение органов таза, тканей брюшной полости.
- Кожная. Происходит патологическое уплотнение подкожной клетчатки, гиперемия эпидермиса.
- Шейно-челюстно-лицевая. Мышечная форма поражает межмышечную клетчатку, кожная локализуются в подкожной клетчатке.
- Актиномикоз суставов, костей. Развиваются и стремительно нарастают выраженные признаки остеомиелита, образованные инфильтраты провоцируют формирование свищей.
- Торакальная форма. Основной симптом – кашель с кровью. Дополнительно развиваются жгучие боли, образуются свищи.
- Актиномикоз ЦНС. На теле формируются одиночные или пространственные абсцессы пониженной плотности, которым свойственна неправильная форма.
- Мочеполовая форма заболевания. Это присоединение вторичной инфекции к абдоминальному актиномикозу.
- Поражение стоп. Патологический процесс начинается с подошвы, новообразования имеют уплотненную структуру.
Очень важно обнаружить заболевание на ранней стадии, поскольку осложненные формы инфекционного процесса сложно поддаются консервативному лечению. Помимо визуального осмотра новообразований на коже и сбора данных анамнеза, врачи рекомендуют:
- выполнить мазок содержимого свищей;
- чрескожная пункция пораженного органа;
- микроскопическое исследование патогенной микрофлоры;
- РИФ (реакция иммунофлуоресценции) с использованием специфических антигенов для определения разновидности патогенных грибов;
- посев биопсийного материала, гноя на среду Сабура.
Подход к проблеме со здоровьем комплексный. Основная цель лечения – истребить патогенную флору, восстановить травмированные ткани, избавиться от неприятной симптоматики и внутреннего дискомфорта. Последовательность действий такова:
- подкожные, внутримышечные инъекции для введения актинолизата;
- антибактериальная терапия с участием бензилпенициллинов, тетрациклинов;
- обязательно иммунотерапия;
- дезинтоксикационная терапия.
Консервативное лечение предусматривает несколько последовательных этапов. Врачи рекомендуют действовать так с указанием определенных медицинских препаратов:
- На первом этапе необходимо сочетать антибиотики с актинолизатом. Дважды в неделю требуется вводить внутримышечно по 3 мл лекарства. Курс – 20-25 инъекций. После окончания лечения повторить можно только через 1-1,5 месяца. После окончания курса проводится противорецидивная терапия продолжительностью 4-6 недель.
- На втором этапе положено использование сульфаниламидов дозировкой до 100 мг. Разрешено использовать такие комбинированные препараты, как Гросептол, Бактрим, Берлоцид. Допустимая дозировка Сульфадимезина составляет 4-6 г за сутки курсом 2-5 недель. После врачи рекомендуют физиотерапевтическое лечение в стационаре.
- Третий этап лечения предусматривает использование йодистых препаратов. Например, разрешено принимать внутрь раствор йодида калия в каплях, при поражении легких – путем выполнения домашних ингаляций. Дополнительно врач назначает биостимуляторы, иммунокорректоры, индукторы интерферона.
- В осложненных клинических картинах положено проведение гемотрансфузии по 200 мл единожды в неделю. Кроме того, врачи не исключают хирургическое вмешательство строго по медицинским показаниям с дальнейшим реабилитационным периодом.
Врачи оговаривают период заболевания от 1 до 3 лет. При отсутствии адекватно подобранного лечения не исключены деструктивные изменения травмированных тканей кожных покровов, слизистых оболочек внутренних органов, систем. Если пациенту удалось благополучно вылечиться, на протяжении 2 последующих лет он находится на диспансерном учете у дерматолога. Это очень важно, чтобы исключить обострение повторного рецидива.
На начальном этапе методы народного лечения не менее эффективны, чем мази и таблетки. По мере течения патологического процесса клиническая картина усугубляется, поэтому предложенные рецепты выступают в качестве вспомогательной терапии. Вот о каких народных средствах идет речь:
- Измельчить чеснок до состояния кашицы, поместить в емкость и добавить медицинского спирта в соотношении 1:1. Накрыть крышкой и настаивать в темном месте на протяжении 3 дней. Далее спиртовой настойкой смазывать пораженные зоны утром и вечером, продолжать процедуры на протяжении 5-7 дней.
- Измельчить лук до состояния кашицы, а после отжать из него сок через несколько слоев марли. Смазывать свищи и инфильтраты свежеприготовленным составом, поскольку при хранении луковый концентрат теряет большую часть своих полезных свойств. Курс терапии – 5-7 дней. Главное – исключить ожоги, убедиться в отсутствии аллергической реакции на лук.
- Необходимо 50 г высушенных цветков календулы залить 500 мл медицинского спирта и настоять 10 дней в темном месте. Спиртовая настойка предназначена для приема внутрь в такой дозировке: 40 капель состава требуется растворить в половине стакана молока, перемешать, выпивать по 4 раза за сутки на протяжении 2 недель. Дополнительно готовый состав разрешено использовать наружно, аккуратно втирая в очаги патологии.
- В равных пропорциях соединить высушенные травы хвоща, мелиссы, листа эвкалипта и бадана, березовых почек. Перемешать, к 2 ст. л. готового сбора добавить 4 т. л. травы зверобоя, листьев вахты. После 3 ст. л. травяного сбора залить 1 ст. кипятка, настоять два часа, процедить. Принимать по трети стакана трижды за сутки после еды. Курс лечения – до 3 месяцев.
Врачами предусмотрено терапевтическое лечение, как вспомогательная мера при комплексном подходе к проблеме со здоровьем. Физиотерапевтические процедуры дополняют прохождение курса антибиотиков и включает такие разновидности:
- электрофорез йода;
- электрофорез актинолизата;
- УФО эпидермиса в зоне поражения.
Если положительная динамика долгое время отсутствует, специалисты прибегают к радикальным методам лечения. Хирургические манипуляции, устраняющие актиномикоз, таковы:
- дренирование брюшной полости (при поражении органов брюшины);
- лобэктомия, дренирование плевральной полости (при поражении бронхолегочной системы).
источник
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды. В лечении актиномикоза применяется введение актинолизата в сочетании с антибиотикотерапией, УФО кожи, электрофорезом йода. По показаниям производится вскрытие абсцессов, оперативное лечение свищей, дренирование брюшной и плевральной полости.
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды.
Возбудители актиномикоза — грибы рода Actinomyces часто встречаются в природе. Они могут находиться на почве, растениях, сене или соломе. В организм человека актиномицеты проникают через поврежденную кожу, при вдыхании или с пищей. В большинстве случаев они не вызывают заболевания, а живут на слизистых глаз или ротовой полости в качестве сапрофитной флоры. Воспалительные процессы во рту, желудочно-кишечном тракте или органах дыхания могут привести к переходу актиномицетов в паразитическое состояние с развитием актиномикоза. Актиномикоз также встречается у сельскохозяйственных животных. Однако заражение человека от животных или больных актиномикозом людей не происходит.
Актиномикоз кожи может возникать первично при проникновении актиномицетов через ранки и другие повреждения на коже. Вторичное поражение кожи развивается изнутри, при переходе инфекции из подлежащих тканей (миндалины, зубы, лимфатические узлы, мышцы, молочная железа) и внутренних органов.
В зависимости от локализации патологического процесса при актиномикозе выделяют следующие формы:
- шейно-челюстно-лицевая;
- торакальная;
- абдоминальная;
- кожная;
- мочеполовая;
- актиномикоз суставов и костей;
- актиномикоз ЦНС;
- актиномикоз стопы (мицетома, мадурская стопа)
Длительность инкубационного периода при актиномикозе точно не известна. Заболевание характеризуется длительным и прогрессирующим течением и может продолжаться 10-20 лет. В начальном периоде у пациента сохраняется нормальное самочувствие, но при поражении внутренних органов состояние становиться тяжелым, возникает кахексия.
Актиномикоз кожи наиболее часто поражает подчелюстную, крестцовую область и ягодицы. Он характеризуется появлением в подкожной клетчатке уплотнений и синюшно-багровой окраской кожи над ними. Уплотнения имеют шаровидную форму и практически не вызывают болезненных ощущений. Вначале они очень плотные, затем размягчаются и вскрываются с образованием плохо заживающих свищей. В гнойном отделяемом свищей может быть примесь крови. Иногда в нем присутствуют желтые крупинки — друзы актиномицетов.
Актиномикоз кожи бывает 4 видов. При атероматозном варианте, который встречается в основном у детей, инфильтраты напоминают атеромы. Бугорково-пустулезный актиномикоз начинается с образования в коже бугорков, переходящих в глубокие пустулы, а затем и свищи. Для гуммозно-узловатого варианта характерно образование узлов хрящевой плотности. Язвенный актиномикоз, как правило, развивается у ослабленных пациентов. При нем стадия нагноения инфильтрата заканчивается некрозом тканей и образованием язвы.
Шейно-челюстно-лицевой актиномикоз распространен больше других и встречается в нескольких формах: с поражением межмышечной клетчатки (мышечная форма), подкожной клетчатки или кожи. Процесс может распространяться по лицу и шее, захватывая губы, язык, проникая в гортань, трахею и глазницу. При мышечной форме характерный инфильтрат наиболее часто образуется в области жевательных мышц, вызывая тризм и приводя к асимметрии лица.
Торакальный актиномикоз начинается с симптомов простуды: общая слабость, субфебрилитет, сухой кашель. Затем кашель становиться влажным, выделяется слизисто-гнойная мокрота, имеющая вкус меди и запах земли. Постепенно актиномикотический инфильтрат распространяется от центра на грудную стенку и выходит на кожу, образуя при этом свищи, идущие от бронхов. Такие свищи могут открываться не только на поверхности грудной клетки, но и в области поясницы и даже бедра.
Абдоминальный актиномикоз часто имитирует острую хирургическую патологию (кишечную непроходимость, аппендицит и т. п.). Он распространяется на кишечник, печень, почки, позвоночник и может дойти до передней стенки живота с образованием открывающихся на коже кишечных свищей. Актиномикоз прямой кишки протекает с клинической картиной парапроктита. Актиномикоз мочеполовых органов — редкое заболевание, которое чаще возникает вторично при переходе инфекции из брюшной полости.
Актиномикоз суставов и костей обычно возникает при распространении процесса из других органов. Поражение суставов не сопровождается значительным нарушением их функции, а актиномикоз костей протекает по типу остеомиелита. Распространение инфильтрата до поверхности кожи приводит к образованию свищей. Мицетома начинается с появления на подошве нескольких плотных «горошин», кожа над которыми постепенно приобретает буро-фиолетовую окраску. Количество уплотнений увеличивается, возникает отечность, изменяется форма стопы и образуются гнойные свищи. В процесс могут вовлекаться сухожилия, мышцы и кости стопы.
При развитии характерной клинической картины актиномикоза диагностика не вызывает затруднений. Однако важно поставить правильный диагноз еще в начальном периоде актиномикоза. Обнаружение актиномицетов в мокроте, мазках из зева или носа не имеет диагностической ценности, поскольку наблюдается и у здоровых людей. Поэтому для исследования берут отделяемое свищей или проводят чрезкожную пункцию пораженного органа. Обычная микроскопия исследуемого материала может выявить друзы актиномицетов, что позволяет быстро поставить предварительный диагноз актиномикоза. Последующее проведение реакции иммунофлуоресценции (РИФ) со специфическими антигенами направлено на определение вида актиномицетов.
Сложности составляют те случаи актиномикоза, при которых друз нет в исследуемом материале, что наблюдается в 75% заболевания. В таких случаях единственный надежный способ диагностики — это посев гноя или биопсийного материала на среду Сабура. Полное и достоверное исследование посева на актиномикоз может занять более 2-х недель. Но уже через 2-3 дня при микроскопии можно обнаружить характерные для актиномикоза колонии. При исследовании посева обязательно учитывается рост сопутствующей микрофлоры и ее чувствительность к антибиотикам.
Серологическая диагностика актиномикоза, к сожалению, не является достаточно специфичной. А методы ПЦР-исследований в отношении этого заболевания находятся пока в стадии разработки.
Лечение актиномикоза проводят внутримышечным и подкожным введением актинолизата. Совместно с этим проводится антибиотикотерапия, направленная на подавление сопутствующей флоры и предупреждение вторичного инфицирования. Как и любая хроническая инфекция актиномикоз требует дополнительной дезинтоксикационной и общеукрепляющей терапии.
К физиотерапевтическому лечению, которое используется при актиномикозе, относится УФО кожи в области поражения, местный электрофорез актинолизата и йода. При образовании абсцессов необходимо их вскрытие. Также может потребоваться хирургическое лечение свищей, дренирование плевральной полости или брюшной полости. В некоторых случаях при больших поражениях легких проводят лобэктомию.
При отсутствии специфического лечения актиномикоз внутренних органов может привести к летальному исходу. Наиболее легкой формой считается шейно-челюстно-лицевой актиномикоз. После выздоровления пациентов возможно развитие рецидивов.
Специфической профилактики актиномикоза нет. К неспецифической профилактике можно отнести соблюдение гигиены, предупреждение травмирования кожи, своевременное лечение зубов, воспалительных заболеваний ротовой полости, миндалин, органов дыхания и желудочно-кишечного тракта.
источник
Актиномикоз (другое название – лучисто-грибковая болезнь) – это хроническая патология, возникновение которой провоцируют разные виды актиномицетов. При актиномикозе поражение различных органов и тканей заключается в образовании уплотненных инфильтратов, которые через некоторое время нагнаиваются с возникновением свищей (патологических ходов), а также специфическим поражением кожи вокруг них.
Чаще всего актиномикоз вызывают такие разновидности возбудителя:
- Actinomyces Israeli;
- Actinomyces bovis;
- Actinomyces albus;
- Actinomyces violaceus.
Лучистым этот гриб назвали потому, что он, вырастая на той или иной питательной среде, образует своеобразные колонии, нередко характеризующиеся лучистыми краями. В исследуемом патологическом материале различают отдельные комочки желтоватого окраса, имеющие диаметр 1-2 мм – их еще называют друзами. При микроскопическом исследовании в середине комочков видны скопления нитей мицелия (собственно, «тела» грибка), которые на периферии друзы переходят во вздутия, похожие на колбы (иногда они отсутствуют). Микробиологическая картина при закрашивании микробиологическим красителем своеобразная и запоминающаяся: центр друзы по цвету синего цвета, а колбы – розового.
Актиномицеты характеризуются чувствительностью к таким антибиотикам, как:
- бензилпенициллин (он более известен, как просто пенициллин) – при дозе 20 ЕД/мл;
- стрептомицин – при 20 мкг/мл;
- тетрациклин – при 20 мкг/мл;
- левомицетин – при 10 мкг/мл;
- эритромицин – при 1,25 мкг/мл.
Актиномицеты вызывают заболевание не только у людей, но и у сельскохозяйственных животных. Тем не менее, случаи заражения человека от животного, как и от другого человека, зафиксированы не были. Интересно то, что актиномицеты не единожды были случайно обнаружены у других людей, когда проводилось обследование для уточнения другого диагноза. Их находили:
- в полости рта;
- в налете на зубах;
- на небных миндалинах;
- на слизистой оболочке пищеварительного тракта.
Распространенность заболевания обширная – актиномикоз диагностируют у пациентов во всех странах. Возбудители широко распространены в природе. Их обнаруживали в почве, на живых растениях, сене, соломе и других природных структурах.
С растениями актиномицеты попадают в организм и обосновываются на слизистых оболочках в форме сапрофитов – разновидности состояния, когда микроорганизм обитает в организме «хозяина», но не причиняет вреда, живя своей жизнью.
Актиномицеты переходят из сапрофитного в паразитирующее состояние в том случае, когда человек заболевает – в основном при возникновении воспалительного заболевания слизистых:
- полости рта;
- дыхательных путей;
- пищеварительного тракта.
Переходу актиномицетов из сапрофитного в паразитическое состояние способствуют заболевания тканей и органов, где живут эти мироорганизмы. Актиномицеты начинают активно воздействовать на место, где обитают, в результате чего образуется уплотнение – инфекционная гранулема, которая способна прорастать в окружающие ткани. По причине массового рассеивания актиномицетов такие гранулемы могут быть разбросаны на всем протяжении органа, который они поразили. Из-за воздействия вторичной инфекции гранулема претерпевает следующие изменения, идущие один за другим:
- воспаляется;
- нагнаивается;
- появляются множественные абсцессы – ограниченные мелкие полости, наполненные гноем;
- стенка абсцессов не выдерживает переполнения гнойным содержимым и прорывается, образуются свищевые ходы.
Вторичная инфекция присоединяется, так как организм ослаблен борьбой с инфекционным агентом. В большинстве случаев это стафилококки. Они и способствуют нагноению инфильтрационных гранул, созданных актиномицетами. Патологический процесс усугубляется еще тем, что антигены лучистых грибов провоцируют специфическую сенсибилизацию организма, в результате чего он становится более чувствительным к любым антигенам – в частности, микроорганизмов, которые атакуют его на данный момент. Аллергическая перестройка организма проявляется:
- гиперсенсибилизацией замедленного типа;
- гиперсенсибилизацией туберкулинового типа;
- образованием антител (комплементсвязывающие, агглютинины, преципитины и другие).
Инкубационный период может колебаться в очень широких пределах – от 2-3 недель до нескольких лет.
Различают следующие клинические разновидности актиномикоза:
с поражением мягких тканей головы и шеи;
Заболевание относится к первично-хроническим инфекциям, поэтому характеризуется:
- длительным течением;
- непрекращающимся прогрессированием.
Наглядное представление о том, какие изменения тканей провоцирует актиномикоз, дает визуальная картина при вовлечении кожи:
в ее толще появляется очень плотный твердый, но безболезненный инфильтрат;
Это наиболее часто встречающаяся форма актиномикоза. По выраженности процесса можно выделить такие формы:
- кожную, или поверхностную;
- подкожную;
- мышечную, или глубокую.
При кожной форме актиномикоза, которая встречается довольно редко, течение в сравнении с другими формами довольно таки благоприятное. Инфильтраты похожи на шары или имеют полушаровидную форму, находятся неглубоко под кожей. Изменения могут захватывать:
- щеки;
- одну или обе губы;
- язык на всем его протяжении;
- миндалины;
- область глазниц;
- гортань.
При мышечной разновидности патологические изменения касаются преимущественно жевательных мышц (локализуются под соединительнотканной фасцией, которая их покрывает). Могут образовать инфильтрат повышенной плотности (консистенция – как у хряща) в области нижнечелюстного угла. Лицо приобретает характерный вид:
- оно ассиметрично;
- наблюдается тризм (спазм мускулатуры, не позволяющий делать движения нижней челюстью).
Несмотря на то, что инфильтрат имеет повышенную плотность, вскоре в нем образуются участки размягчения, которые увеличиваются и сливаются между собой, затем произвольно прорываются, формируя свищи. Из свищей выделяется гнойная жидкость (или кровянисто гнойная, если процесс разъел мелкие сосуды). В жидкости иногда наблюдаются друзы.
Кожа вокруг свищей имеет характерный багрово-синюшный цвет, который говорит о том, что это свищи именно актиномикозного происхождения. Еще одна характерная особенность – при поражении кожи шеи она приобретает вид поперечно расположенных валиков.
Симптомы торакального актиномикоза
По частоте среди других разновидностей этой болезни занимает второе место. Картина при поражении органов грудной клетки развивается медленно, постепенно появляются:
слабость;
После проявления начальных изменений появляется клиническая картина перибронхита – поражения тканей вокруг бронхов. В тканях образуется инфильтрат, затем он распространяется все дальше, по очереди захватывая:
Поражение кожи свидетельствует о том, что процесс длительный. Характеристики кожных покровов:
- образуется характерная припухлость, очень болезненная при ощупывании (больные жалуются на жгучие ощущения как при ощупывании, так и без него);
- кожа приобретает характерный синюшно-багровый оттенок;
- образуются свищевые ходы, которые сообщаются напрямую с бронхами. В выделениях из свищей можно обнаружить друзы.
Течение такой формы тяжелое, самоизлечения не происходит.
По частоте среди других форм актиномикоза занимает третье место.
Первичный очаг чаще всего образуется в месте перехода подвздошной кишки (конечный отдел тонкого кишечника) в слепую (начальный отдел толстого кишечника), а также в области червеобразного отростка. Всего на эту локализацию приходится около 60% всей абдоминальной формы данного заболевания. На втором месте среди всех форм абдоминального актиномикоза – актиномикоз других отделов толстого кишечника. Чрезвычайно редко первичные очаги обнаруживаются в:
Инфильтрат первичного происхождения, возникший в брюшной полости, провоцирует симптомы, похожие на симптоматику при некоторых хирургических заболеваниях:
Инфильтрат образуется в каком-то отдельно взятом участке брюшной полости, но потом начинает нарастать и распространяется на:
- печень;
- желчный пузырь и желчевыводящие пути;
- почки и мочевыводящие пути;
- позвоночник;
- переднюю брюшную стенку.
Зачастую в стенку живота прорастает инфильтрат, затронувший илеоцекальный угол. В этом случае возникают типичные для актиномикоза изменения кожи:
Свищевые ходы сообщаются с кишечником, а на коже их наружное отверстие чаще всего находится в паховой области. К слову, первичные очаги непосредственно в брюшной стенке не образуются, она поражается вторично, при распространении патологического процесса с соседних участков, пораженных актиномикозом.
Если актиномикоз затронул терминальные (конечные) отделы толстого кишечника, он быстро распространяется на прямую кишку и область вокруг нее, вызывая воспаление параректальной клетчатки и других тканей в этой локализации. Данное воспаление определяется как специфический парапроктит. При переходе парапроктита в гнойную форму образуются свищи, которые самопроизвольно вскрываются наружу в области вокруг ануса.
Выделения из них типичные, как при актиномикозе из свищей – гнойные, с друзами, определяемыми микроскопически.
Эта форма лучисто-грибкового поражения встречается довольно редко. Возникает она:
- в результате распространения актиномикозного инфильтрата с органов, находящихся по соседству (например, тазобедренный сустав может быть вторично поражен при актиномикозном процессе в брюшной полости);
- вследствие заноса актиномицетов с током крови.
Среди актиномикоза костей и суставов, вызывающего остеомиелит (гнойное воспаление костной ткани) чаще всего встречались поражения:
- костей голени;
- тазовых костей;
- позвоночного столба;
- коленного сустава.
Часто заболеванию предшествует травматизация кости или сустава – в этом случае сапрофитные формы актиномицетов, которые обитали тут длительно без вреда для костной, хрящевой ткани или синовиальных оболочек, превращаются в паразитирующего инфекционного агента.
Остеомиелит как заболевание протекает сам по себе тяжело и трудно поддается лечению, а поражение актиномицетами еще больше усугубляет процесс. Образуются секвестры – ограниченные очаги некроза в здоровых тканях, которые при прогрессировании распространяются по всей кости. Но, несмотря на выраженные патологические изменения в костных тканях, больные сохраняют способность к передвижению. При поражении суставов их функция тоже нарушается не критически. При формировании свищевых ходов возникают характерные изменения со стороны кожных покровов.
Кожные покровы поражаются, как правило, вторично при распространении процесса из соседних локаций:
- органов брюшной полости и ее стенки;
- органов грудной клетки и ее стенки;
- костей и суставов
- и так далее.
Диагноз актиномикоза кожи можно ставить уже в том случае, если инфильтрат, двигаясь от соседних органов, достиг подкожно-жировой клетчатки, и образовались свищевые ходы.
Актиномикоз ЦНС встречается редко. Поражение структур головного или спинного мозга проявляется в виде абсцессов (одиночных или
Симптомы актиномикоза ЦНС на начальных стадиях следующие:
- повышение температуры тела – сначала до субфебрильных цифр, затем выше;
- головная боль, которая со временем становится все более выраженной;
- приступы головокружения.
При дальнейшем развитии болезни проявляются выраженные признаки нарушения со стороны ЦНС:
- тошнота и рвота, не связанные с приемом пищи;
- болезненные судороги;
- частая потеря сознания;
- нарушение координации (такие больные даже могут упасть).
Мочеобразующие и мочевыводящие органы при актиномикозе поражаются нечасто, а поражение половых органов встречается вообще крайне редко.
Первичный актиномикоз половых органов возникает как вторичное поражение при абдоминальном актиномикозе из-за активного распространения инфильтрата на них и означает, что в брюшной полости следует искать первичный очаг. Образовавшись в области мочевого пузыря, инфильтрат может перейти на ткани вокруг простаты у мужчин и матки у женщин, но сами простату и матку может не затронуть, несмотря на близость этих органов к патологическому процессу.
- ноющие боли внизу живота;
- гнойные выделения из мочевыводящих путей;
- на поздних стадиях – образование свищей мягких тканей живота в области малого таза.
Мицетома – это своеобразная разновидность актиномикоза, поражающая стопу. Как нозология известна давно, особенно часто обнаруживалась у пациентов, проживающих в тропических широтах.
Начало болезни манифестируется появлением на стопе (в основном на подошве) узлов с характерными признаками:
- плотных по консистенции;
- имеющих четкие границы;
- размерами с горошину и больше;
- покрытых сперва неизмененными кожными покровами, которые затем над самим уплотнением приобретают характерный красно-фиолетовый или бурый цвет.
Через некоторое время вблизи от первичных узлов появляются новые узловатости, ступня отекает, увеличивается, выглядит деформированной – ее форма становится безобразной, как стопа мифической ящерицы с многочисленными бородавками. Узлы «вызревают» в абсцессы, стенка которых через некоторое время разрывается, они вскрываются. И хотя узлы находятся поверхностно – образующиеся свищевые ходы идут глубоко, что свидетельствует о глубоком поражении инфильтрацией тканей стопы. Из свищей вытекает гнойная (иногда с примесью крови) жидкость с друзами, часто с характерным отвратительным запахом.
Наблюдается медленный, но уверенный прогресс процесса, и со временем вся подошва покрывается обезображивающими ее узлами. Они субъективно не тревожат, так как практически безболезненны. Иногда подошва деформируется так, что пальцы стопы выворачиваются кверху. Заполнив всю поверхность подошвы, узловатости начинают появляться на тыльной поверхности стопы. Деформирование прогрессирует до такой степени, что стопа похожа не на анатомическую структуру, а на уродливую массу, покрытую пигментными пятнами, в которой выявляется множество свищевых ходов и полостей, образующихся на месте узлов после выгнивания тканей.
Процесс не останавливается и может распространяться вглубь на мышечные массивы, сухожилия и кости. В ряде случаев отмечаются атрофические изменения мышц голени. Вид конечности при мадурской стопе характерный и устрашающий – тонкая голень и распухшая деформированная стопа.
Как правило, мицетома поражает только одну стопу. Само заболевание может длиться долго, годами и даже десятилетиями (в среднем от 10 до 20 лет).
Если процесс зашел далеко, вплоть до образования свищей и характерных изменений кожи вокруг них, диагностика актиномикоза трудностей не представляет. Начальные стадии развития заболевания без дополнительных методов исследования определить значительно труднее.
Самый достоверный результат при диагностике дает выявление лучистого гриба микробиологическим способом в:
- гнойном содержимом из свищей;
- частичках тканей, взятых для анализа путем биопсии;
- друзах (иногда в них можно обнаружить только нити мицелия).
Для анализа с целью бактериологического подтверждения актиномикоза используют биологический материал – это:
- гнойное отделяемое из свищевых ходов;
- мокрота (бронхиальный секрет);
- биопсийный материал (в частности, из инфильтратов).
Для избежания ошибочной диагностики во время забора биологического материала нужно быть осторожным, чтобы не загрязнить образцы врожденной актиномикотической сапрофитной микрофлорой со слизистых оболочек. С этой целью биологический материал (гной или ткань) во всех возможных случаях получают:
- при черезкожной пункции;
- для диагностирования торакальной формы актиномикоза – посредством транстрахеальной пункции.
Такие пункции в обход врожденных очагов актиномикоза часто являются единственным способом получения удовлетворительных образцов биологического материала для диагностического исследования. Но следует помнить, что при использовании биоматериала, взятого благодаря транстрахеальной пункции, диагноз тоже может быть недостоверным, потому что в бронхи может попадать содержимое ротовой полости, в котором обитают актиномицеты (как сапрофитные, так и патогенные).
Актиномицеты характеризуются способностью к ферментированию, поэтому легко подвергаются окислению (хотя меньше, чем анаэробы). Это значит, что перевозить биологический материал после забора в бактериологическую лабораторию необходимо оперативно, пока он не претерпел изменения, которые способны исказить результаты исследования и повлиять на диагноз. Если все же предстоит длительное транспортирование, то необходимо использовать специальные среды, разработанные для транспортирования – по типу среды Стюарта.
Наличие друз позволяет поставить предварительный диагноз актиномикоза. Их можно определить при рассматривании под микроскопом актиномикотической гранулы, размещенной на покровном стекле с добавлением красителя метиленового синего. Антимикотические друзы визуализируются как частички в виде цветной капусты, в которых:
- не окрашен центр;
- окрашена в синий цвет периферия.
В этих частичках видны лейкоциты и нити мицелия (в ряде случаев с характерными колбами, закрашенными в розовый цвет), которые расходятся из центра гранулы к ее периферии. Польза микробиологического исследования заключается в том, что, помимо актиномицетов, в мазке определяется сопутствующая микрофлора, благодаря чему можно правильно оценить сопутствующие инфекционные заболевания.
Можно выделить культуру лучистого гриба, посеяв материал на так называемую среду Сабурова. При посеве культур первые результаты получают через 2-3 дня. В эти термины под микроскопом можно визуализировать характерные, похожие на пауков микроколонии Actinomyces israelii или Actinomyces gerencseriae.
При определении разных видов актиномицетов в грануле поможет обнаружение специфических антител, которое проводят с помощью иммунофлюоресценции:
Этот метод позволяет определять разные виды возбудителя болезни даже без посева культур.
В ряде случаев с целью диагностики применяют внутрикожную форму с актинолизатом (она положительная у 80% всех заболевших). При этом следует учитывать только положительные и резко положительные результаты – слабоположительные часто отмечаются у пациентов стоматологических клиник (например, при альвеолярной пиорее, проявляющейся выделением гноя из альвеол). С другой стороны, отрицательная проба еще не означает отсутствие актиномикоза. Она определяется у:
- пациентов, страдающих тяжелыми формами этого заболевания; отрицательный результат пробы объясняется значительным и резко наступившим угнетением клеточного иммунитета;
- ВИЧ-инфицированных (в этом случае отрицательный результат будет наблюдаться всегда).
Во многих случаях актиномикоз, развиваясь быстро, требует детализации в сжатые сроки. Ради более быстрой диагностики сейчас разрабатывают такие молекулярные методы, как:
- генетические исследования;
- полимеразная цепная реакция (ПЦР).
В ряде случаев диагноз осложняется из-за того, что:
- клинические симптомы характерны больше для других заболеваний, чем для актиномикоза;
- гистологическое (исследование тканей) и серологическое (определение антител) исследования являются низкоспецифическими и низкочувствительными. Иными словами, они могут быть позитивными не только при актиномикозе, но и других болезнях – с другой стороны, при актиномикозе дают довольно слабые результаты, а это заставляет усомниться в том, что болезнь спровоцирована именно лучистым грибом.
Обнаружение друз не является на 100% точным методом при постановке диагноза актиномикоза: друзы содержало только 25% образцов выделяемого из свищей, их отсутствие не означало отсутствие актиномикоза, который в этих случаях подтверждался с помощью других методов диагностики.
Инструментальные методы диагностики, с помощью которых можно определить наличие гнойников, выступают как вспомогательные, ведь обнаружение абсцессов еще не говорит о том, что они – актиномикозного происхождения. С другой стороны, инструментальные методы могут оказаться важным подспорьем в диагностике, если из-за анатомической специфики выполнить забор гноя или сделать биопсию тканей затруднительно. Так, при актиномикозе ЦНС проводят компьютерную томографию с контрастированием, при этом гнойники визуализируются в виде очагов со следующими характеристиками:
- круглой или неправильной формы;
- с пониженной плотностью;
- окруженных тенями в виде широких колец.
Актиномикоз легких необходимо дифференцировать от:
- опухолей легких;
- гнойников органов грудной полости;
- других микозов (в первую очередь это аспергиллез, нокардиоз, гистоплазмоз – ранее редкие, теперь более часто встречающиеся заболевания);
- туберкулезного поражения легких.
Абдоминальный актиномикоз необходимо отличать от хирургических заболеваний:
Актиномикоз других органов и систем (суставов, костей, почек, половых органов и так далее) следует отличать от их неспецифических гнойных заболеваний.
Для лечения актиномикоза используют сочетание:
- этиотропной терапии – то есть, направленной на причину болезни (антибактериальные средства);
- иммунотерапии.
Антибактериальная терапия – длительная, на протяжении 1-3 месяцев. Применяют:
- пенициллины;
- препараты тетрациклинового ряда.
Эти препараты хорошо влияют на лучистый грибок – нечувствительные к ним штаммы актиномицетов не выделены.
С целью иммунотерапии применяют актинолизат, который:
- стимулирует фагоцитарный процесс («съедание» клетками-фагоцитами инородных клеток);
- усиливает выработку антител к широкому спектру микроорганизмов; это ценно при присоединившейся мультиинфекции.
Для ликвидации гнойников применяют хирургическое лечение. Абсцессы и очаг эмпиемы (разлитого гнойного поражения тканей без стенок, как у абсцесса) вскрывают и дренируют. Если актиномикоз привел к массовому поражению ткани легкого и ее гнойному расплавлению – выполняют лобэктомию (удаление пораженной доли легкого).
Так как возможны рецидивы, реконвалесценты (вылеченные люди, у которых больше не выявляется признаков заболевания) должны пребывать под диспансерным наблюдением длительное время – от 6 до 12 месяцев.
Специфической профилактики актиномикоза нет, вакцины не разработаны. Специфические мероприятия в очаге в случае его выявления не проводятся.
Неспецифическая профилактика включает ряд довольно простых мероприятий, которые защищают не только от возбудителей актиномикоза:
- тщательная гигиена полости рта;
- своевременные походы к стоматологу не только с лечебной, но и профилактической целью, обнаружение мельчайших проблем зубов и устранение их;
- своевременное лечение воспалительных изменений со стороны слизистой оболочки ротовой полости и миндалин, профилактика тонзиллитов.
Без этиотропной терапии прогноз для здоровья и жизни неблагоприятный. При развитии абдоминальной формы актиномикоза погибало 50% нелеченных больных, торакальной – 100%. Сравнительно легче без лечения проходят другие разновидности актиномикоза.
Несвоевременная диагностика и поздно начатое лечение приводят к развитию тяжелых анатомических повреждений тканей и органов. Тяжело поддаются лечению свищи, возникшие в результате заболевания.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
9,621 просмотров всего, 1 просмотров сегодня
источник