Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Актиномикоз глотки — хроническое инфекционное заболевание человека и животных, вызываемое внедрением в глотку актиномицетов (лучистых грибов-паразитов).

Актиномицеты широко распространены в природе; основное место их обитания — почва и растения. По строению актиномицеты сходны с бактериями, но образуют длинные ветвящиеся нити, напоминающие мицелий. Для человека и животных патогенны некоторые виды актиномицетов, среди которых встречаются как аэробы, так и анаэробы. У людей актиномикоз встречается относительно редко. Мужчины болеют этим заболеванием в 3-4 раза чаще. Наблюдения разных авторов не дают оснований рассматривать актиномикоз как профессионаьное заболевание лиц земледельческого труда, хотя в ряде случаев заболевание возникает вследствие внедрения в организм свободно живущего в окружающей природе актиномицета экзогенным путем.

Главным путем заражения является эндогенный путь, при котором заболевание вызывается приобретшим паразитические свойства возбудителем, населяющим полость рта и ЖКТ. Вокруг внедрившегося в ткань паразита развивается специфическая инфекционная гранулема, для которой характерно, наряду с распадом в ее центральной части, образование в грануляционной ткани волокнистой соединительной ткани. В итоге формируется специфический для актиномикоза патоморфологический элемент — актиномикотический узелок — друза, для которой характерно наличие так называемых ксантомных клеток, т. е. клеток соединительной ткани, насыщенных мелкими капельками холестеринэстеров, придающих накапливающим их клеткам желтый (ксантомный) цвет. Актиномицеты могут распространяться в организме контактным, лимфогенным, гематогенным путями и чаще оседают в рыхлой соединительной ткани.
Инкубационный период составляет в среднем 2-3 нед с момента внедрения актиномицета. Нередки случаи длительной, даже многолетней инкубации. Общее состояние больного в начальной стадии заболевания изменяется мало. Температура тела субфебрильиая. При длительно текущих формах актиномикоза температура тела может сохраняться на нормальном уровне.
Актиномикоз может поражать все органы и ткани, но чаще поражается челюстно-лицевая область (5%). Объясняется это тем, что патогенные виды актиномицета являются постоянными обитателями полости рта. Как отмечают Д.П.Гринев и Р.И.Баранова (1976), они обнаружены в зубном налете, патологически измененных десневых карманах, корневых каналах с погибшей пульпой. Чаще всего к стоматологу обращается больной с жалобами на наличие инфильтратов и свищей в челюстно-лицевой области, из которых выделяется гной, содержащий большое количество друз. Инфильтраты малоболезненны, неподвижны, спаяны с окружающими тканями.
Начальный период этого заболевания часто проходит незамеченным, так как не сопровождается болевыми ощущениями и протекает без повышения температуры тела. Нередко первым симптомом развивающегося актиномикоза челюстно-лицевой области является невозможность свободного открывания рта, обусловленная воспалительной контрактурой височно-нижнечелюстного сустава и прилежащих к очагу частей жевательных мышц (симптом де Кервена). Это объясняется тем, что значительная часть возбудителя внедряется в слизистую оболочку, покрывающую не полностью прорезавшийся нижний 8-й зуб, а также в прикорневые ткани коренных зубов с погибшей пульпой (важность своевременной санации зубов, удаление корней, лечение пародонтита!). Поражение актиномицетом может распространяться на жевательную мышцу, что также является причиной тризма. При переходе процесса на внутреннюю поверхность ветви нижней челюсти тризм резко усиливается, появляются затрудненное и болезненное глотание, резкая болезненность при надавливании на язык, ограничение его подвижности, следовательно — жевания и перемещения пищевого комка по полости рта, нарушение артикуляции.
Дальнейшее развитие процесса характеризуется развитием в области угла и в задних отделах тела нижней челюсти, а при оральной локализации процесса — на альвеолярном отростке, внутренней поверхности щеки, в области языка и др., значительной (деревянистой) плотности синюшного инфильтрата, не имеющего четких границ. Постепенно отдельные участки инфильтрата приподнимаются в виде «вздутий» над окружающими тканями (кожей или слизистой оболочкой), в которых выявляются очаги размягчения, напоминающие небольшие абсцессы. Возникновение такого образования в области небной дужки или в перитонзиллярной области может симулировать вяло текущий перитонзиллярный абсцесс. Кожа над инфильтратом собирается в складку, краснеет, а в отдельных местах становится красновато-синюшной, что характерно для актиномикозного инфильтрата в стадии, непосредственно предшествующей образованию свища. Дальнейшее истончение и разрыв кожи ведут к образованию свища, через который выделяется небольшое количество тягучего гноя. Одновременно с расплавлением тканей но периферии очагов размягчения происходит процесс склерозирования, в результате которого на коже образуются характерные валикообразные складки с несколькими свищевыми ходами. Нередко в окружающих тканях в результате вторичного инфицирования развиваются бактериальные абсцессы и флегмоны, требующие хирургического вмешательства, которое, однако, носит характер лишь симптоматического лечения, так как опорожнение гнойника не приводит к ликвидации воспалительного процесса: инфильтрат полностью не исчезает и через несколько дней вновь увеличивается, и весь актиномикотический процесс вновь возобновляется.
Поражение актиномикозом полости рта патоморфологическими проявлениями принципиально не отличается от поражений кожи, однако орофарингеальпый процесс причиняет больному неизмеримо большие страдания, поскольку речь идет о поражении богатой чувствительными нервами слизистой оболочки полости рта, языка, глотки, к тому же весьма подвижных органов, играющих важную физиологическую роль в обеспечении функции как дыхания, так и жевания и пищепроведения.
Наиболее тягостно для больного протекает актиномикоз языка, нередко являющийся источником дальнейшего продвижения процесса в направлении глотки и пищевода. В толще языка возникает один или несколько плотных инфильтратов, придающих ему ригидность и лишающих его подвижности и свойства произвольно изменять форму (например, складываться в трубочку). Очень быстро в толще инфильтрата возникает зона размягчения с истончением слизистой оболочки и образованием свища. Тактика лечение в этом случае состоит в хирургическом вскрытии абсцесса в фазе размягчения до его вскрытия, однако это не ведет к быстрому заживлению, какое наблюдается при вульгарном абсцессе или флегмоне языка: процесс завершается медленным рубцеванием, а нередко и вторичными бактериальными осложнениями.
Первичный актиномикоз глотки не встречается, а является следствием либо актиномикоза челюстно-лицевой области, либо актиномикоза языка. Локализация инфильтрата на задней стенке глотки, мягком небе и небных дужках — явление редкое, однако при его возникновении, в зависимости от структуры анатомического образования, на котором возник этот инфильтрат, клиническая картина представляется разной. Например, при возникновении инфильтратов на задней стенке глотки возбудитель может проникать в глубокие отделы глотки и вызывать не только поражение мягких тканей, но, достигая тел позвонков, может вызывать и поражение костной ткани; или, проникая в гортанную часть глотки, распространяться на стенки пищевода или преддверия гортани, вызывая здесь соответствующие деструктивные поражения.
При актиномикозе, помимо локального процесса, возможно метастатическое поражение головного мозга, легких, органов брюшной полости, а при длительном течении заболевания — развитие амилоидоза внутренних органов — формы белковой дистрофии, при которой в органах и тканях откладывается (или образуется) аномальный белок — амилоид.
источник
Актиномикоз — это хроническое заболевание грибковой природы, причиной которого являются разные виды актиномицетов — лучистых грибов. Болеют люди и крупный рогатый скот. Заболевание часто развивается на фоне травм, гнойных воспалений и снижении иммунитета. При микозе поражаются различные органы и ткани, где образуются плотные инфильтраты (гранулемы), склонные к нагноению и образованию свищей. Более, чем в 75% случаев поражается челюстно-лицевая область и шея, реже регистрируется абдоминальная и торакальная формы. В 70 — 80% случаев отмечается присоединение бактериальной инфекции. Актиномикоз составляет около 10% всех случаев гнойных поражений. Заболевание имеет длительное прогрессирующее течение. Большинство случаев челюстно-лицевого, шейного и абдоминального актиномикоза излечимы. Запущенные формы заболевания протекают тяжело и нередко заканчиваются смертельным исходом.
Впервые актиномикоз описал в 1877 году Отто Боллингер. Исследователь обнаружил возбудителей заболевания в инфильтратах челюстной области крупного рогатого скота.
Рис. 1. В гранулемах и эксудатах актиномицеты находятся в виде скоплений — друз.
Актиномикоз распространен повсеместно. Им болеют как люди, так и сельскохозяйственные животные. Мужчины болеют в 2 раза чаще женщин. Дети болеют редко. Случаев передачи инфекции от больного человека или животного не зарегистрировано.
Актиномицеты имеют широкое распространение. Их обнаруживают в воде, почве, соломе, сене и сухой траве и на хлебных злаках. Лучистые грибы в качестве сапрофитов обитают в ротовой полости человека, кариозных полостях, на поверхности миндалин, слизистой бронхов и пищеварительной системы, в том числе прямой кишки.
- При экзогенном инфицировании актиномицеты проникают в организм человека контактно-бытовым, воздушно-капельным и воздушно-пылевым путями через слизистые оболочки, травмированные участки кожи с пылью, землей или частями растений. Способствуют развитию заболевания также аллергические и парааллергические реакции, сопутствующие заболевания, повреждения кожи и слизистых оболочек травматического происхождения, угревая болезнь, сикоз, гнойный гидраденит и др.
- Но чаще всего актиномикоз развивается в результате самозаражения или путем метастазирования, когда сапрофитная инфекция ротовой полости, желудочно-кишечного тракта и дыхательных путей при ослаблении иммунитета приобретает патогенные свойства.
- Способствуют развитию заболевания частые ОРЗ и сопутствующие заболевания, приводящие к развитию иммунодефицита, аллергические и парааллергические реакции, беременность, оперативные вмешательства, анатомические аномалии, травмы, ушибы и ранения, угревая болезнь, сикоз, гнойный гидраденит и др.
Рис. 2. Скопления актиномицетов в тканях.
Причиной актиминомикоза являются микроорганизмы рода Actinomyces. Ранее возбудители расценивались, как грибы, в настоящее время — как бактерии. Заболевание, которое они вызывают, называется псевдомикоз. Существует несколько видов актиномицетов, патогенных для человека и животных: А. вovis (типовой вид), А. israelii (самый частый возбудитель псевдомикоза у человека), А. odontolyticus, А. naeslundii, A. viscosus и др.
- Аэробные актиномицеты: обитают в почве, встречаются в воде, воздухе и на злаках.
- Анаэробные актиномицеты: являются сапрофитами. Они обитают на слизистых оболочках человека и животных. Обладают наибольшей патогенностью.
Рис. 3. Нити мицелия актиномицетов (фото слева) и скопления Actinomyces Israelii в тканях (фото справа).
Рост возбудителей, расположенных в тканях гранулем и эксудатах, сопровождается образованием переплетающихся нитей мицелия — друз, по периферии которые располагаются радиарно (в виде лучей) и имеют булавовидные утолщения на концах.
Эти образования в патологическом материале имеют вид мелких зерен (комочков) желтоватого или серого цвета размером от 20 до 250 мкм (зависит от возраста колоний).
- При микроскопии в центре друз обнаруживается скопление нитей мицелия актиномицетов, а по периферии — колбовидные вздутия.
- При окраске гистологического материала гематоксилином и эозином центальная часть окрашивается в синий цвет, а колбовидные утолщения — в розовый. Иногда встречаются друзы без колбовидных утолщений по периферии. В ряде случаев друзы не образуются.
Актиномицеты занимают промежуточное место между бактериями и грибами. Они имеют клеточную стенку, как у грамоположительных бактерий, но, в отличие от них в ее составе присутствуют сахара. Не содержат хитин или целлюлозу, неспособны к фотосинтезу, не имеют жгутиков, не образуют спор, образуют примитивный мицелий, некислотоустойчивые.
Рис. 4. Вид друз патогенных актиномицетов.
Рис. 5. На фото плотноупакованные нити мицелия патогенных актиномицетов.
Для своего роста актиномицеты нуждаются в анаэробных условиях (без доступа кислорода). Хорошо растут на белковых средах. При росте на плотных питательных средах к концу первых суток образуют прозрачные микроколонии, через 7 — 14 суток — бугристые колонии, вросшие в питательную среду, по внешнему виду напоминающие коренные зубы.
Рис. 6. Колонии актиномицетов на шоколадном агаре.
Актиномицеты проявляют устойчивость к высушиванию, при низких температурах сохраняются 1 — 2 года.
Возбудители чувствительны к высокой температуре 70 — 80 0 С погибают в течение 5 минут. В течение 5 — 7 минут погибают при воздействии 3% раствора формалина. Чувствительны к антибактериальным препаратам: бензилпенициллину, стрептомицину, левомицетину, тетрациклину, эритромицину и др.
Рис. 7. Вид колоний Actinomyces Israelii — самого частого возбудителя псевдомикоза у человека.
Актиномицеты являются сапрофитами. Они входят в состав нормальной микрофлоры кожи и слизистых оболочек человека и животных. Некоторые штаммы возбудителей при определенных условиях приобретают патогенные свойства и способны вызывать заболевание (эндогенный путь). В ряде случаев актиномицеты проникают в организм через поврежденные участки кожи и слизистых оболочек (экзогенный путь).
При внедрении возбудителей в мягких тканях образуются инфекционные гранулемы, в которых обнаруживаются скопления мицелия лучистых грибов — друзы. Со временем в результате инфицирования стафилококками (чаще всего) в грануляциях развиваются абсцессы, при прорыве которых образуются свищи. Далее возбудители, благодаря выработке ферментов агрессии, распространяются по подкожной клетчатке, с током крови и по лимфатическим сосудам в ткани с пониженным содержанием кислорода.
В результате инфицирования в организме больного развивается специфическая сенсибилизация и аллергическая перестройка, что приводит к образованию антител.
Рис. 8. При внедрении актиномицетов в мягких тканях образуется инфекционная гранулема (фото слева), где обнаруживаются скопления мицелия лучистых грибов — друзы (фото справа).
При заболевании поражаются различные органы и ткани, но наиболее часто встречается актиномикоз челюстно-лицевой области и органов брюшной полости. Реже встречается торакальный актиномикоз, поражение полости рта и носа, языка, миндалин, мочеполовых органов, центральной нервной системы, мицетома или мадурская стопа и др.
Заболевание характеризуется разнообразной клинической картиной, что связано с многочисленными локализациями очагов поражения и длительным прогрессирующим течением. Инкубационный период составляет от 2-х недель до нескольких месяцев и даже лет.
- При каждой из форм развивается малоболезненный инфильтрат, который со временем размягчается.
- Несмотря на анатомические барьеры воспаление неуклонно распространяется на окружающие ткани.
- Постепенно происходит абсцедирование (нагноение) и образуются свищи. Свищевые ходы извилистые, заполнены грануляциями и гноем. Устья свищей втягиваются, образуя валикообразные складки. Их цвет становится багрово-синим. Отделяемое из свищей без запаха.
- В выделяющихся гнойных массах обнаруживается большое количество друз возбудителей в виде гранул. Гранулы желтоватой или белой окраски 2 — 3 мм в диаметре.
- Стенка инфильтрата со временем уплотняется, что придает ему характерную деревянистую консистенцию. Свищи постепенно рубцуются.
- Болевой синдром не выражен.
Рис. 9. Множество свищей — характерная особенность актиномикоза.
Среди всех форм заболевания на долю актиномикоза лица приходится от 55 до 60%, среди всех воспалительных поражений лица и нижней челюсти — от 6 до 10%. Болезнь протекает длительно, часто отмечаются осложнения бактериальными инфекциями. При заболевании поражаются кожа щек, мышцы, губы, миндалины, язык, слюнные железы, гортань, трахея, область глазниц и лимфатические узлы.
Актиномицеты проникают в ткани челюстно-лицевой области через слизистую оболочку полости рта. Однако она первично поражается редко — лишь в 2% случаях. Процесс чаще распространяется из кариозных зубов, десен, через слизистую оболочку носа, из синусов и миндалин, а также с током крови и лимфогенным путем.
Появление очага поражения регистрируется только при достижении воспалительного инфильтрата подкожной клетчатки и образовании свищей. Опухолевидное образование или плотный инфильтрат чаще всего появляется в области угла нижней челюсти, реже локализуется на щеке, передней поверхности шеи и подбородке. Очаг поражения имеет бугристый вид из-за наличия множественных очень плотных инфильтратов, каждый из которых имеет фистулезный ход, из которого выделяются гнойные массы с мелкими включениями в виде зернышек сероватой или желтоватой окраски, представляющие собой друзы актиномицетов. Болевой синдром не выражен. Иногда у больного регистрируется невысокая лихорадка. Болезнь протекает многие месяцы, но сравнительно легче, чем при других формах заболевания. Лимфогенного распространения инфекции не отмечается.
Очень редко регистрируется актиномикоз костей нижней челюсти, симулирующий опухоль и банальный остеомиелит.
Рис. 10. Актиномикоз челюстно-лицевой области.
Кожная форма актиномикоза встречается редко. При заболевании поражается кожа на лице, шее, кистях и стопах. Появление очага поражения регистрируется только при достижении воспалительного инфильтрата подкожной клетчатки и образовании свищей.
Патологический процесс имеет разную степень выраженности. Различают следующие формы заболевания:
- Кожная (гуммозная, абсцедирующая и смешанная).
- Подкожная.
- Глубокая (мышечная).
Гуммозная форма встречается чаще всего. Заболевание характеризуется появлением под кожей деревянистой плотности инфильтратов (узлов), из-за чего они имеют бугристый вид. Кожные покровы в области поражения приобретают фиолетовый оттенок. Местами очаги размягчаются и образуются свищи, которые самостоятельно то открываются, то закрываются. Из них выделяются скудные гнойные массы крошковатой консистенции с мелкими (до 1 мм) включениями в виде зернышек сероватой или желтоватой окраски, представляющие собой друзы актиномицетов. Болевой синдром не выражен.
Абсцедирующая форма актиномикоза характеризуется быстрым нагноением и изъязвлением бугорков-инфильтратов. Из свищевых ходов выделяется большое количество гнойного отделяемого. Поражение протекает по типу холодных абсцессов. У больных отмечается умеренно выраженная интоксикация.
В ряде случаев инфекционный процесс распространяется в глубоко лежащие ткани. При их разрушении образуются язвы с подрытыми краями и грануляциями, покрывающие дно. В грануляциях находится множество друз актиномицетов. При заживлении таких очагов образуются неровные мостикообразные рубцы, плотно спаянные с подлежащими тканями. Течение заболевания длительное и вялое. При благоприятном исходе на месте узла формируется келлоид.
Мышечная форма актиномикоза характеризуется появлением очагов поражения в мышечной ткани (чаще жевательных мышцах в области угла нижней челюсти) под покрывающией их фасцией. Патологический процесс развивается в течение 1 — 3 месяцев. Инфильтраты плотные, хрящевой консистенции. Лицо становится ассиметричным. Развивается тризм. При нагноении образуются свищевые ходы, из которых выделяется гнойно-кровянистая жидкость с примесью друз актиномицетов. Вокруг свищей кожа длительно сохраняет синюшную окраску. При локализации очагов поражения на шее изменения имеют вид поперечно-расположенных валиков. Образованные полости после отторжения гнойных масс со временем заполняются грануляционной тканью.
Патологический процесс может распространиться на надкостницу и кость. Поражение протекает по типу кортикального остеомиелита.
Смешанная форма актиномикоза характеризуется появлением гуммозных образований и абсцессов.
Рис. 12. Поражение подчелюстной области и области щеки при актиномикозе.
Рис. 13. При локализации очагов поражения на шее изменения имеют вид поперечно-расположенных валиков.
Рис. 14. Актиномикоз области туловища и конечности.
Абдоминальный актиномикоз является вторым по частоте среди всех форм заболевания и составляет 25 — 30%. Первичный очаг локализуется чаще всего в слепой кишке и аппендиксе. Болезнь развивается при перфорации желудка или кишечника, язвенных поражениях, дивертикулите, травмах (поражение костью, ножевые или огнестрельные ранения) и оперативных вмешательствах. Поражаются тонкая и прямая кишка, очень редко — пищевод и желудок. Брюшная стенка поражается вторично.
Болезнь начинается постепенно с лихорадки и недомогания, дискомфорта в животе, запора или поноса. Диагноз устанавливается с трудом. На это уходят месяцы и даже годы.
При пальпации можно обнаружить объемное образование. При вскрытии абсцесса в гнойном отделяемом в большом количестве обнаруживаются друзы актиномицетов.
Абдоминальный актиномикоз необходимо отличать от болезни Крона, злокачественных опухолей, абсцессов, амебиаза, туберкулеза и др. Диагноз устанавливается на основании данных биопсии.
При поражении брюшной стенки возникают специфические изменения кожи. Свищи располагаются чаще в паховой области.
При прогрессировании заболевания в патологический процесс вовлекаются прямая кишка, диафрагма, печень, почки, мочеполовые органы и позвоночник:
- При поражении прямой кишки развивается парапроктит. Свищи появляются в перианальной области. При отсутствии адекватного лечения смертность достигает 50%.
- Поражение мочеполовых органов регистрируется редко. Инфекционный процесс распространяется из первичных очагов актиномикоза, расположенных в брюшной полости.
- Актиномикоз половых органов встречается крайне редко.
- В 5% случаев поражается печень. Актиномицеты проникают в орган чаще всего прямым путем.
- Почки поражаются редко. Инфекция распространяется из абсцессов, расположенных в брюшной полости или малом пазу.
Свищи, возникающие при актиномикозе, несмотря на иссечение и дренирование, появляются вновь.
Рис. 15. Актиномикоз брюшной полости.
Торакальный актиномикоз является третьим по частоте среди всех форм заболевания и составляет от 10 до 20%. Чаще всего поражаются легкие и плевра, реже — мягкие ткани. Актиномикоз средостения развивается редко.
Пути поражения носят как первичный, так и вторичный характер. При первичном поражении инфекция распространяется с секретом носоглотки, при вторичном — из очагов, расположенных в области лица, шеи и органов брюшной полости. При гематогенной диссеминации смертность от заболевания достигает 50%.
Торакальный актиномикоз развивается постепенно. Вначале появляются субфебрильная температура тела и слабость. Далее сухой кашель, затем с мокротой, нередко имеющей вкус меда и запах земли. Болезнь длительно протекает под маской бронхита, пневмонии и плеврита. Инфильтрат распространяется по направлению к периферии, поражая плевру, стенку грудной клетки и кожу, которая приобретает багрово-синюшную окраску. При пальпации припухлости появляется сильная жгучая боль. При нагноении инфильтрата образуются свищи. В гнойном содержимом в большом количестве находятся друзы возбудителей. Свищи часто сообщаются с бронхами. Болезнь протекает тяжело. Без адекватного лечения больные погибают.
Торакальный актиномикоз следует отличать от нокардиоза, туберкулеза, пневмокониоза и рака легкого.
Рис. 16. Торакальная форма актиномикоза.
Значительно реже при актиномикозе поражаются органы мочеполовой системы. Развитие заболевания женских половых органов связано с применением внутриматочных контрацептивов. Нередко заболевание развивается спустя несколько месяцев после извлечения внутриматочной спирали. У женщин отмечается лихорадка, снижается масса тела, появляются боли внизу живота, отмечаются кровянистые выделения из половых путей. В тубоовариальной области формируется обширный инфильтрат. В мазках из влагалища обнаруживаются актиномицеты.
Актиномицеты в кости и суставы проникают с пораженных соседних органов или гематогенным путем. Описаны случаи заболевания тазовых костей, позвоночника, голеней, коленного и других суставов. Нередко микоз связывают с травмой. Болезнь протекает по типу остеомиелита. Следует отметить, что несмотря на выраженные поражения, больные способны передвигаться, так как функция суставов серьезно не нарушается. В случае появления свищей отмечается специфическое поражение кожи. Болезнь развивается медленно.
Чаще всего при заболевании поражаются шейные лимфатические узлы, нижнечелюстные и подбородочные. Они увеличиваются в размерах, нередко развивается периаденит и аденофлегмона. Болезнь имеет затяжное течение. Из осложнений отмечается актиномикотический остеомиелит.
Актиномицеты в слюнную железу проникают через ее проток. Болезнь развивается при слюнокаменной болезни, ранениях, а также инфекция распространяется с током крови и по лимфатическим путям. В области железы пальпируется плотный узел, спаянный с окружающими тканями. Со временем инфильтрат размягчается и нагнаивается. Из свищевых ходов выделяется гнойная масса, содержащая друзы грибов. Болезнь протекает длительно волнообразно.
Болезнь протекает по типу рецидивирующего среднего отита. Без лечения микоз осложняется мастоидитом. Густые гнойные массы нередко принимаются за холестеатому. Короткие курсы антибактериальных препаратов дают кратковременный эффект. Рассечение барабанной перепонки не дают желаемого результата.
- При поражении центральной нервной системы заболевание протекает по типу менингита и менингоэнцефалита.
- Описаны случаи поражения верхнечелюстных пазух и решетчатого лабиринта.
- Актиномицеты способны поражать слезный мешок, конъюнктиву глаза, нижнее и верхнее веко.
- При заболевании могут поражаться миндалины, язык и слизистая оболочка полости рта.
Рис. 17. На фото слева вторичный актиномикоз области подмышек. На фото справа поражение кожи в стадии абсцедирования и образовании свищей.
Рис. 18. Актиномикоз ягодичной области.
Мицетома (мадуроматоз или мадурская стопа) известна с давних времен. Наиболее часто заболевание встречается у людей, проживающих в тропических странах. Патологические очаги появляются на стопе в виде нескольких плотных узлов, имеющие размеры от горошины и более. Кожа над узлами вначале не изменена, но далее приобретает красно-фиолетовую или буроватого цвета окраску. Со временем на стопе появляются новые узлы. Стопа отекает и увеличивается в размерах. Со временем ее форма изменяется, а пальцы выворачиваются кверху. При абсцедировании появляются свищи, из которых выделяется гнойная масса с неприятным запахом и массой включений желтоватого цвета. Болевой синдром выражен незначительно. При прогрессировании заболевания свищи начинают появляться на тыльной стороне стопы. Стопа приобретает своеобразный вид — она деформирована и сплошь пронизана свищами. Нередко отмечается атрофия мышц голеней. Без лечения в патологический процесс вовлекаются сухожилия и кости. Обычно поражается одна стопа. Болезнь протекает длительно — 10 — 20 лет.
Чаще всего актиномикозом болеет крупный рогатый скот, чуть реже — овцы, козы, свиньи и лошади. Заболевание регистрируется в течение всего года, но особенно часто в стойловый период, когда животных кормят сухими кормами, а также при выпасе на стерне (остатками стеблей злаков после уборки урожая). В этот период велика вероятность повреждений ротовой полости.
Актиномицеты попадают в организм животного через поврежденные слизистые оболочки, а также аэрогенно (через воздух). В органах и тканях животного развиваются гранулемы, что отражается на здоровье животного и возможности его использования для пищевых целей.
Рис. 20. Актиномикоз у животных.
Диагностика актиномикоза основана на данных клинических и лабораторных методов исследования. С целью проведения микробиологического исследования используются:
- Отделяемое из свищевых ходов.
- Биоптаты тканей.
- Пунктаты из очагов поражения.
- Соскобы с грануляционных тканей.
- Эксудат.
- Промывные воды бронхов.
- Моча.
Выделения из носа и зева, а также мокрота, диагностического значения не имеют, так в них содержатся актиномицеты, обычно обитающие в полостях верхних дыхательных путей, в том числе патогенные виды. Единственно достоверным исследованием является диагностика материала, полученного при трансторакальной и абдоминальной чрезкожной пункционной биопсии.
Данная методика ориентирована на поиск в исследуемом материале специфических гранул. Эти образования представляют собой скопления актиномицетов с плотным гиалиновым центром, окруженным по периферии нитевидными клетками лучистых грибов с колбовидными утолщениями на концах. При окраске по Граму мицелий приобретает фиолетовую окраску, а периферия — розовую.
Актиномикотические друзы следует отличать от гранул, образованных другими аэробными актиномицетами — Actinomadura, Nocardia, Streptomyces. Отличительной особенностью является то, что друзы актиномицетов всегда сопровождает сопутствующая микрофлора, а других возбудителей — нет.
Рис. 21. Актиномицеты под микроскопом.
Рис. 22. На фото друзы актиномицетов.
Актиномицеты хорошо растут на сахарном агаре и среде Сабуро. Первые колонии (микроколонии) появляются уже через 2 — 3 дня. Через — 10 — 14 дней вырастают бугристые или плоские морщинистые макроколонии. По совокупности биологических свойств проводится идентификация чистой культуры. Для идентификации возбудителя в фиксированных тканях или непосредственно в друзах используют метод прямой иммунофлюоресценции. Выявление чувствительности возбудителей к антибактериальным препаратам помогает врачам подобрать адекватную антибиотикотерапию.
Рис. 23. На фото колонии актиномицетов.
Данный метод диагностики является малоспецифичным и недостаточно чувствительным.
Аллергическая проба с актинолизатом имеет второстепенное значение. Во внимание принимаются только положительные или резкоположительные результаты.
- Слабоположительные пробы часто регистрируются у лиц с заболеваниями зубов и в первую очередь при альвеолярной пиорее.
- Отрицательные пробы нередко регистрируются у лиц с резко сниженным иммунитетом, что часто отмечается у ВИЧ-инфицированных больных.
Методика прямой и непрямой флюооресценции используется для обнаружения специфических антител к актиномицетам и определения вида возбудителей, находящимися в друзах.
Генетические исследования в настоящее время находятся в стадии разработки.
Актиномикоз следует отличать от целого ряда заболеваний:
- Легочную форму актиномикоза следует отличать от абсцесса, новообразований, глубоких микозов другой природы и туберкулеза.
- Абдоминальную форму актиномикоза следует отличать от аппендицита, перитонита и других гнойных заболеваний брюшной полости.
- Поражение костей следует отличать от гнойных заболеваний опорно-двигательного аппарата.
- Актиномикоз кожи следует отличать от туберкулезной волчанки, скрофулодермы, гуммозных сифилидов, злокачественных опухолей и других глубоких микозов.
Рис. 24. На фото гистологический препарат пораженного актиномицетами органа. Воспалительный инфильтрат состоит, в основном, из нейтрофилов. Гранулы (друзы) состоят из множества нитей разветвленных грамоположительных бактерий.
Лечение актиномикоза комплексное и включает в себя несколько дополняющих друг друга методик:
- Этиотропная терапия.
- Хирургическое лечение.
- Иммунотерапия.
- Повышение иммунитета.
- Гипосенсибилизирующая терапия.
- Физиолечение.
Обязательной является санация органов, предположительно являющихся входными воротами для инфекции: полости рта, носа, уха, горла и др.
Из антибиотиков препаратом выбора является бензилпенициллин. Назначаются также тетрациклины, эритромицин, клиндамицин, хлорамфеникол, канамицин, ристомицин, левомицетин и др. Антибактериальное лечение назначается и проводится под врачебным контролем.
При неэффективности консервативной терапии показано хирургическое лечение, направленное на иссечение пораженных тканей с последующим дренированием. При обширных нагноениях в легочной ткани показана лобэктомия.
С целью стимуляции иммунитета практикуется введение специфического препарата актинолизата.
После выздоровления больной подлежит наблюдению в течение 2-х лет. Показано проведение 1 — 2 курсов противорецидивного лечения.
При отсутствии адекватного лечения прогноз серьезный. Гибель больных при абдоминальном актиномикозе достигает 50%, при торакальном — 100%. При выявлении актиномикоза на ранних стадиях прогноз благоприятный, значительно ухудшается при актиномикозе внутренних органов.
Специфическая профилактика заболевания не разработана. Следует своевременно санировать полость рта, должным образом лечить болезни ЛОР-органов, бороться с мелким травматизмом, особенно это касается лиц, проживающих в сельской местности.
Следует проводить мероприятия, направленные на повышение защитных сил организма: избегать переохлаждения, правильно питаться, соблюдать санитарные правила в быту и др.
источник
Актиномикоз представляет собой неспецифическое хроническое заболевание, возбудителем которого является лучистый гриб, широко распространенный в природе, и поселяющийся главным образом на злаковых растениях. Он может поражать пшеницу, рожь, ячмень, храниться в соломе или пересохшем сене в качестве спор. В организм актиномицеты попадают при вдохе либо глотании, если в пищу употребляются необработанные колосья. Гриб проникает через поврежденную кожу либо слизистые оболочки рта или желудка.
Когда гриб попадает в ткани, в них образуется инфильтрат, окруженный грануляциями, которые растут и захватывают в своем процессе новые ткани. В инфильтрате содержатся так называемые друзы — зерна с отростками булавовидной и колбоподобной форм. Чаще всего заболевание поражает шею и лицо больного (в 50% случаев), реже в желудочно-кишечном тракте (15–20%) и других внутренних органах организма. В легкие возбудитель попадает примерно в 10–15% случаев.
Симптоматика заболевания следующая: сначала на коже образуются складки, имеющие сине-багровый цвет. Целостность кожи нарушается, она истончается, начинает обрастать множественными язвами и свищами, которые гноятся. В гное содержатся желто-серые крапинки – это и есть друзы.
Если актиномицетами заражаются через пищу, они попадают в кишечник, патологический процесс развивается в слепой кишке. Инфильтраты образуются сначала на внутренней поверхности кишки, затем получают свое распространение на подслизистые и мышечные ткани. Результатом такого развития инфильтратов в брюшной полости становятся образующиеся очаги, они размягчаются, гноятся, появляются свищи, поражающие в дальнейшем кишечник, мочеполовую систему и другие внутренние органы.
Если актиномикоз поражает легкие, то чаще всего он локализуется в нижних долях, прорастая затем в паренхиму, грудную стенку и диафрагму. Болезнь сопровождается со множественными образованиями в брюшной полости и перикарде. Воспаление в легких и бронхах переходит в перифокальную бронхопневмонию, легочный абсцесс и повторные бронхоэктазы. При этом истинную причину природу заболевания выявить бывает трудно, и правильный диагноз иногда устанавливают уже после поражения плевральной и грудной клетки.
Лечение актиномикоза назначается в комплексе и включает в себя применение симптоматической терапии, назначение антимикробных средств широкого спектра действия, йода. Также возможна необходимость в переливании крови, рентгенотерапии. В определенных случаях больной направляется на оперативное лечение.
Тем, кто предпочитает использование в лечении народных средств, нужно четко осознавать факт того, что применение народных методов в лечении актиномикоза может носить лишь вспомогательный характер. Главная роль же роль в лечении заболевания отводится антибиотикам и сульфаниламидам. Лечение средствами народной медицины направлено на укрепление иммунитета, прием антимикробных средств и местное применение на пораженные кожные покровы.
Для повышения иммунных сил организма в лечении актиномикоза широко применяются спиртовые настойки из левзеи, аралии, элеутерококка. Их рекомендуется принимать вовнутрь по 40 капель по 2 раза в день.
Так же при лечении актиномикоза используют настой чеснока на спирту. Для его изготовления в равных частях смешивают медицинский спирт и измельченный чеснок. Такую смесь настаивают 2-3 дня и процеживают. Настой хранят на холоде в плотно закрытой таре. Употребляют его в качестве наружного средства, разводя перед употреблением в небольшом количестве дистиллированной воды.
Для внешнего лечения пораженных участков кожи можно использовать сок из лука. Его выжимают из свежего растения и сразу же применяют, не подвергая хранению.
При лечении актиномикоза народной медициной также рекомендуется прием антимикробных сборов, повышающих иммунитет. Для этого берут по 2 ст. ложки сушенных эвкалиптовых листьев, хвоща, травы мелиссы, бадановых листьев и почек березы. Туда же добавляют листья вахты и траву зверобоя — по 4 ст. ложки. Все массу тщательно измельчают и перемешивают. Из нее готовят настой: на 3 ст. ложки смеси — один стакан крутого кипятка. Такую смесь настаивают примерно два часа. Процеженный через марлю настой принимают по 1/3 стакана после приемов пищи трижды в день. Лечение продолжают не меньше трех месяцев.
Этот сбор имеет противомикробную и противогрибковую активность, и повышает иммунные силы организма.
Актиномикоз может поражать также детей. Возбудитель болезни – лучистый гриб – проявляется в благоприятных для его активного размножения условиях, каковыми чаще всего являются воспалительные процессы либо травмы. Заболеванию также способствует снижение иммунитета.
Симптомы развития актиномикоза у детей аналогичны симптоматике у взрослых. Место, пораженное грибком, внешне обозначается темно-фиолетовым или сине-багровым цветом кожных покровов, свидетельствующих об образовании инфильтрата, который наощупь очень плотный. При размягчении появляются свищи, из которых выходит гной светло-желтого цвета.
При локализации актиномикоза в мягких лицевых тканях различают процессы трех видов: кожные, подкожные и подкожно-мышечные. У детей актиномикоз мягких тканей проявляется типичной картиной развития актиномикотической гранулемы.
Актиномикоз костных тканей у ребенка диагностируется очень сложно и объясняется особенностью растущего детского организма и протеканием заболевания. В этом случае актиномикоз может быть первичным или вторичным в зависимости от места попадания инфекции и времени ее развития.
Первичная форма костного актиномикоза обычно появляется через нездоровые зубы – ворота для проникновения инфекции открываются через кариес либо патологию десен. Вторичная форма актиномикоза костной ткани является продолжением процесса, начавшего свое развитие в мягких тканях.
Первичный челюстный актиномикоз у детей – достаточно частое явление. Специалисты настаивают на версии, что 30% детей, болеющих хроническим остеомиелитом, получили его в результате первичного актиномикоза челюсти. Воспаление челюсти, обусловленное попаданием в кость лучистого грибка, начинается с кариесных зубов.
Костное вещество имеет в большинстве периостальное построение, а костные структуры характеризуются иррегулярным расположением. При активном протекании пластических процессов кость начинает реагировать резким увеличением своего объема. Детские кости некробиотическому (то есть разрушительному) процессу поддаются слабо, но активная форма костного актиномикоза может довольно сильно усилить его, что сопровождается скоплением гнойного экссудата. В результате такого воспалительного процесса кость рассасывается и в ней образуются аномальные полости и свищи.
Характерно также то, что чаще всего расплавление губчатого вещества кости не сопровождается образованием свищей, а заключается лишь в перестройке костного вещества. Если процесс имеет первичный характер, то омертвений костных участков (так называемых секвестров) у ребенка не наблюдается.
Костный актиномикоз подразделяется на несколько форм, в зависимости от преобладания тех или иных изменений в тканях. В одном случае изменения имеют выраженный гиперпластический характер, в других – преобладают некротические процессы, протекающие как костный абсцесс.
Детский организм характеризуется активным ростом, перестройкой и формированием скелета. В такие периоды детского возраста костный актиномикоз приобретает гиперпластические формы. При этом микроскопическое диагностирование заболевания в начальной стадии очень осложнено тем, что картина воспалительного процесса не имеет каких-либо специфических признаков. В костных тканях элементы лучистого грибка также не обнаруживаются.
Для того, чтобы ваш ребенок не заразился актиномикозом, следует принимать профилактические меры ухода за зубами и тщательное отслеживание их состояния. Если появляются какие-то подозрения на кариес, медлить с обращением к детскому стоматологу не стоит.
Если же ребенок все-таки заболел, то важно начать лечение своевременно и в полном соответствии с назначенным врачом терапией. При вовремя начатом лечении новообразования в костных тканях рассасываются и структуры полностью восстанавливаются.
Терапия, как и у взрослых, носит комплексный характер: сюда входит укрепление иммунитета больного, противовоспалительная, общеукрепляющая терапия. Лечение длительное, проводится курсами, между ними делают перерывы в один-два месяца. Также лечение может включать в себя оперативное вмешательство, которое направлено на устранение очага инфекции и пораженных тканей. Хирургическое вмешательство может включать в себя удаление больных зубов, обработку инфекционных очагов в костях и мягких тканях, оперативное вскрытие очагов и удаление новообразований кости.
После полного выздоровления ребенка с целью профилактики специалисты также рекомендуют провести курс инъекций актинолизата – специфического иммуностимулирующего препарата.
источник
Часть из этих заболеваний может проявляться совместно с микозами гортани, и наоборот, микозы гортани могут явиться первичным очагом при инфицировании полости рта и глотки.
Заболевание чаще всего возникает в летнее время у грудных детей, особенно при искусственном вскармливании, а также у детей с нарушением питания и у взрослых, страдающих диабетом, кахексией, туберкулезом и другими хроническими инфекциями, угнетающими иммунитет.
Этиология и патологическая анатомия. Молочница гортани вызывается грибком Oidium albicans, колонии которого развиваются на слизистой оболочке полости рта и глотки в виде белых налетов, которые в первые дни заболевания плотно спаяны с подлежащими тканями, затем легко отторгаются. В гортани наблюдаются мелкие беловатые сосковидные образования, изолированные друг от друга зонами гиперемированной слизистой оболочки. Эти образования, сливаясь, располагаются на надгортаннике и черпалонадгортанных складках, иногда на слизистой желудочков гортани и голосовых складках.
Симптомы и клиническое течение. Жалобы больного сводятся к затруднениям при глотании, охриплости голоса, ощущениям жжения и наличия инородного тела. Нередки случаи нарушения дыхания, ведущего к удушью. Заболевание развивается неагрессивно и медленно. Общее состояние больного в основном зависит от того заболевания, на фоне которого возникла молочница гортани. Заболевание часто рецидивирует.
Диагноз устанавливают по наличию аналогичных изменений в полости рта и глотки. Заболевание дифференцируют от других болезней гортани, проявляющихся образованием псевдомембранозных налетов. Окончательный диагноз устанавливают при микроскопическом исследовании налетов и обнаружении характерных грибов.
Лечение заключается в применении противогрибковых препаратов и щелочных аэрозолей, полоскании щелочными растворами, смазывании пораженных участков генциан-виолетом. Основные усилия должны быть направлены на повышение резистентности организма, налаживание полноценного питания и полноту в нем витаминного и микроэлементного баланса.
Актиномикоз гортани в большинстве случаев ассоциируется с актиномикозом полости рта и глотки. В редчайших случаях актиномикоз гортани встречается первично в изолированном виде.
Этиология. Возбудителем считается Actynomyces bovis (актиномицет — лучистый грибок крупного рогатого скота), однако из работ V. Racovenu следует, что истинным возбудителем актиномикоза является гриб Actinomyces Israeli.
Патологическая анатомия. Заболевание проявляется появлением на надгортаннике, черпалонадгортанных и преддверных складках узлов, которые подвергаются распаду с образованием свищей, через которые в просвет гортани выделяется желтая гноевидная жидкость, содержащая крошковидные включения и характерные для актиномикоза длинные ветвящиеся нити (лучи). При первичном поражении шейно-лицевой области вторичное поражение гортани проявляется внутренним и наружным перихондритом. Одновременно поражаются шейные лимфатические узлы, которые распадаются с образованием наружных свищей и обезображивающих рубцов.
Симптомы и клиническое течение. Функциональные нарушения проявляются дисфагией и выраженным затруднением дыхания, которые усугубляются вторичным отеком гортани. При ларингоскопии выявляются воспалительные и деструктивные изменения.
Диагноз затруднителен при изолированном актиномикозе гортани. В начальной стадии заболевание можно принять за доброкачественную опухоль, в прогредиентной стадии — за сифилис, туберкулез, рак. Окончательный диагноз устанавливают на основании результатов исследования отделяемого из воспалительного очага, в котором обнаруживают друзы актиномицетов. Кроме того, проводят диагностическую кожно-аллергическую пробу с актинолизатом и ряд других исследований.
Прогноз при поражении гортани серьезный как в отношении инвалидизации больного, обреченного на постоянное канюленосительство при обширном разрушении гортани, так и в отношении жизни при возникновении острого стеноза и асфиксии. В современных условиях заболевание излечимо.
Лечение комплексное. Оно включает методы повышения специфического иммунитета, общеукрепляющую и стимулирующую терапию, назначения антибактериальных, антисептических и десенсибилизирующих препаратов, физиотерапевтических методов, рентгенотерапии. Гнойники широко вскрывают, некротизированные ткани и хрящевые секвестры удаляют.
Споротрихоз (sporotrichosis seu morbus de Beurmann) — относительно редкое заболевание человека, поражающее главным образом кожу и подкожную клетчатку, в редких случаях распространяющееся на слизистую оболочку ВДП.
Этиология. Заболевание вызывается грибком семейства Sporotrichum. Возбудитель имеет много разновидностей, в том числе «русский белый стрептотрихон», описанный русским дерматологом А. А. Вевиоровским (1913). Споротрихон вегетирует на травах, кустарниках и деревьях. Его можно обнаружить на злаках, в мучной и уличной пыли, на пищевых продуктах и шерсти животных. Заражение происходит при попадании грибка на поврежденную кожу или слизистую оболочку либо он попадает в организм с пищей, водой и вдыхаемой пылью. В первом случае возникает локализованная форма споротрихоза, во втором — диссеминированная форма заболевания.
Патологическая анатомия и патогенез. При внедрении возбудителя в поврежденный участок кожи или слизистую оболочку на месте внедрения образуется первичный аффект (споротрихозный шанкр), ведущий к лимфангоиту и новым очагам. При попадании в пищеварительный тракт и дыхательные пути грибок, распространяясь гематогенным путем, вызывает различные формы генерализованного гуммозного споротрихоза ВДП. На мягком небе, надгортаннике, черпало-надгортанных и преддверных складках заболевание проявляется инфильтратами, содержащими те же элементы, что и инфильтрат при поражении кожи.
Симптомы и клиническое течение споротрихоза гортани мало чем отличаются от других грибковых заболеваний, за исключением актиномикоза. Больные предъявляют жалобы на жжение в глотке и гортани, ощущение инородного тела, явления дисфагии, иногда затруднение дыхания. При неблагоприятных внешних и внутренних условиях (влажный жаркий климат, реинфекция, снижение сопротивляемости организма и др.) заболевание может прогрессировать, распространяясь по протяжению в трахею и бронхи или гематогенным путем — повсеместно. Течение споротрихоза хроническое, требующее длительного и систематического лечения.
Диагноз споротрихоза, если он протекает изолированно, весьма затруднителен и с достоверностью может быть поставлен только при гистологическом исследовании биоптата, взятого из спиротрихозного инфильтрата. Бактериоскопические исследования малоэффективны, так как в гное редко удается обнаружить элементы гриба. Для подтверждения диагноза выделяют культуру гриба и проводят аллергические кожные и подкожные реакции с фильтратом культуры грибка, а также реакцию агглютинации спор с сывороткой крови больного.
Прогноз. При ранней диагностике прогноз благоприятен даже при диссеминированной форме; он значительно серьезнее, если в процесс вовлечены слизистые оболочки, внутренние органы или кости.
Лечение. Назначают повторные курсы противогрибковых средств (итраконазол, ирунин, флуконазол, флюмикон, фунголон), сочетая их с сульфадимезином, 50% раствором йодида калия в каплях. При споротрихозе гортани применяют местное симптоматическое лечение, направленное на снижение неприятных субъективных ощущений. Излечение зависит от эффективности общего лечения.
Профилактика заключается в тщательной и своевременной обработке поврежденной кожи при сельскохозяйственных работах, на мукомольном производстве, в применении респираторов.
Бластомикозы (blastomycoses) — группа хронических неконтагиозных заболеваний, относящихся к глубоким микозам, поражающих кожу, кости, слизистые оболочки и внутренние органы. Заболевание получило название синдрома Гилкриста, по имени американского дерматолога Т. С. Gilchrist (1862-1927), впервые описавшего его.
Этиология. Заболевание вызывают дрожжевые и дрожжеподобные грибы. Резервуаром возбудителей бластомикоза является почва. Заражение обычно происходит при вдыхании спор гриба с пылью. Преимущественно болеют лица, работающие в сельском хозяйстве.
Патологическая анатомия. Болезнь начинается с появления мелких круглых красных папул преимущественно на открытых частях кожи: лицо, кисти, предплечья и др. Часть папул вскоре превращается в пустулы, вскрывающиеся с выделением гнойно-кровянистой жидкости и последующим образованием корочек. В результате слияния этих элементов образуются более или менее крупные инфильтрированные, малоболезненные язвы, в центре которых развиваются сосочковые и бородавчатые разращения, покрытые серозно-гнойным отделяемым. Кожа вокруг очага нередко темно-фиолетовая; в этой зоне можно видеть милиарные пустулы.
Поражение гортани в изолированном виде встречается исключительно редко, чаще оно протекает совместно с бластоматозом легких или кожи. При ларингоскопии в начале заболевания определяется темно-красная припухлость в области надгортанника, черпалонадгортанных складок и других участках слизистой оболочки. Вскоре на этой припухлости появляются мелкие желтоватого цвета узелки, трансформирующиеся в пустулы, содержащие гнойно-кровянистую жидкость. Эти пустулы рубцуются, а на их месте при хроническом течении болезни появляются новые.
Симптомы и клиническое течение. При заболевании гортани больные предъявляют обычно те же жалобы, что и при споротрихозе, однако эти жалобы редко принимаются во внимание в связи с общим тяжелым состоянием, особенно при одновременно протекающем бластоматозе легких.
Диагностика заболевания проводится так же, как и при споротрихозе гортани.
Лечение практически не отличается от такового при споротрихозе.
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
источник
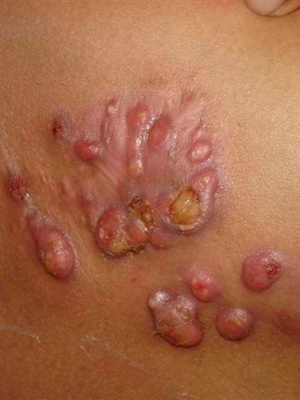
У человека описываемое заболевание впервые было зафиксировано в 1883 году. Это был актиномикоз гениталий женщины.
Как уже было отмечено выше, основные вызывающие актиномикоз причины – это лучистые грибки.
Источником инфекции в данном случае может являться и окружающая среда, и сам организм. Тем не менее, в основном возбудитель все-таки проникает в человека извне.
Так или иначе, грибы-актиномицеты поселяются на слизистых оболочках (в кишке, бронхах или во рту) и живут там как сапрофиты до тех пор, пока на каком-нибудь из участков не появляется воспаление. В последнем случае актиномицеты становятся активными и приступают к усиленному размножению.
Способы проникновения возбудителя в организм разные. Механизм может быть воздушно-капельным или воздушно-пылевым. Помимо этого, в результате разного рода травм возможно проникновение грибков через кожу и слизистые.
Весьма нередко описываемый недуг возникает как результат снижения иммунитета при многих заболеваниях (к примеру, грипп или туберкулез и пр.), а также при переохлаждениях, развитии беременности и т.д.
Немалую роль в патогенезе данного недуга играют и разного рода конкременты (т.е. камни). Они могут быть слюнными, мочевыми, желчными, каловыми. В любом случае это является травмирующим фактором, плюс ко всему камни одновременно служат носителями актиномицетов.
Актиномикоз челюстно-лицевой области, как правило, развивается под действием лучистых грибков, составляющих основу зубного камня. Очаги болезни иной локализации возникают как следствие аутоинфекции.
Характеризующие актиномикоз симптомы зависят от разновидности заболевания.
Наиболее часто возникает челюстно-лицевой тип заболевания. При этом выделяют подкожную, кожную и мышечную формы недуга. В последнем случае болезнь локализуется в межмышечной клетчатке, как правило, жевательных мышц. Лицо при этом становится асимметричным. Возникающие в инфильтрате размягчения вскоре вскрываются и на их месте формируются свищи, из которых появляется гной.
В случае развития актиномикоза легких в начале заболевания отмечается слабость, подъем температуры и сухой кашель. Впоследствии при кашле начинает выделяться слизистая мокрота, иногда с примесями крови, и появляются симптомы, внешне напоминающие бронхит.
Инфильтрат распространяется на грудную стенку и кожу: возникает болезненная при касании припухлость багрово-синюшного оттенка. Формируются свищи, как правило, соединенные с бронхами, в гнойном содержимом из которых обнаруживаются друзы.
При довольно часто встречающемся абдоминальном актиномикозе первичные очаги болезни возникают в области аппендикса, значительно реже в желудке или пищеводе. В качестве вторичного поражения при данном типе болезни выступает актиномикоз половых органов.
Форма, вызывающая поражение опорно-двигательного аппарата проявляется остеомиелитом костей голени, коленей и т.д. Однако пациенты при этом способны нормально передвигаться в силу того, что функция суставов практически не нарушается.
Диагностика актиномикоза в запущенных случаях проходит без затруднений. Гораздо труднее диагностировать недуг на начальных этапах его развития.
Для постановки диагноза обычно используют внутрикожную пробу с актинолизатом. При этом принимая во внимание только резко положительный результат, так как слабоположительные часто появляются при болезнях зубов.
Самое большое значение в диагностировании описываемого недуга имеет выделение актиномицетов из гноя.
Если у человека выявляют актиномикоз, лечение обычно осуществляется в стационаре, где можно полноценно провести хирургическую обработку очага с выскабливанием грануляций и иссечением пораженных тканей.
Также при решении вопроса о том, как лечить актиномикоз, не стоит забывать про антибиотики. К примеру, может быть назначен диклоксациллин (если развилась стафилококковая инфекция), а в случае анаэробной инфекции, как правило, используют метронидазол.
источник
Грибок в горле (фарингомикоз) – воспалительный процесс задней стенки горла и миндалин. Провоцируют заболевание микроскопические дрожжеподобные грибы рода Candida albicans (Кандида) или плесневые грибы рода Aspergillus (Аспергилла). Инфицирование происходит на фоне ослабленного иммунитета.
Причины грибка в горле, симптомы и лечение рассмотрим в статье.
Фарингомикоз поражает как взрослых людей, так и детей. Только в детском возрасте заболевание чаще встречается в виде молочницы.
У взрослых же грибок горла может сочетаться с другими инфекциями:
- глосситом – воспаление языка;
- гингивитом – воспаление десен;
- хейлитом – воспалением губы;
- стоматитом – язвенные поражения ротовой полости.
Мужчины болеют грибковой инфекцией чаще женщин.
Грибковые заболевания горла – это разновидность микоза (общее название инфекций, вызванных паразитическими грибами). Кандиды в небольших количествах обитают в разных частях организма у каждого человека. При неблагоприятных условиях грибы этого рода начинают активно размножаться, что вызывает воспаление.
Такие условия возникают в следующих случаях:
- снижение защитных функций организма;
- хронические заболевания ушей, горла, носа;
- аутоиммунные заболевания – патологии, при которых разрушение органов и тканей происходит в результате нарушений в иммунной системе, вырабатывающей антитела против своих же клеток;
- иммунодефицит.
Воспаление горла, вызванное грибком, может протекать в 3 формах:
- кандидоз (грибковая ангина);
- актиномикоз – возбудитель инфекции живет на слизистых оболочках;
- лептотрихоз – сапрофитные грибки, заражение происходит через почву, пыль.
Грибы рода Кандида провоцируют фарингомикоз в 93% случаев. Остальные инфекции связаны с плесневыми микроорганизмами, возбудителями актиномикоза и лептотрихоза. Чаще всего грибок активируется при ослаблении сопротивляемости организма.
Грибы рода Кандида
Нарушения в иммунной системе вызывают повышение уровня микроорганизмов в ротовой полости. Развивается дисбактериоз. Под воздействием внешних и внутренних факторов начинается активный рост кандид, что вызывает кандидоз – грибковую ангину.
Возбудители обитают повсеместно:
- в организме человека;
- в общественных местах;
- во влажной среде.
Возбудители инфекции являются условно-патогенными микроорганизмами. Это значит, что они обитают в малых количествах на слизистых оболочках здорового человека. При этом они не вызывают каких-либо изменений, не нарушают функций. Вредное влияние – патогенность, проявляется в изменениях бактериального баланса.
У здорового человека микроорганизмы никак себя не проявляют. Как только сопротивляемость организма снижается, грибы активно растут и размножаются.
Некоторые виды возбудителей передаются от человека к человеку бытовым способом.
Пути заражения:
- продукты питания;
- средства гигиены;
- контакт со слюной больного;
- медицинские инструменты;
- от матери к плоду во время родов.
У носителя инфекция может никак не проявляться при хорошем иммунитете. При этом есть риск заражения от него людей со слабыми защитными реакциями.
Грибок способен проявлять патогенные свойства при любой острой инфекции или хроническом заболевании. В группе риска находятся люди с нарушением обменных процессов.
Болезни, при которых создаются благоприятные условия для размножения грибка в горле:
- сахарный диабет;
- ВИЧ;
- патологии эндокринной системы;
- опухоли.
Что приводит к активации фарингомикоза?
- Хронические заболевания горла.
- Врожденный или приобретенный иммунодефицит.
- Дисбактериоз – снижение количества полезных бактерий в организме.
- Лечение антибиотиками. Длительная терапия приводит к нарушению микрофлоры кишечника, что вызывает активацию грибка. Антибиотики борются с вирусами и бактериями. Грибки устойчивы к их свойствам.
- Длительное лечение местными антисептиками: спреями, аэрозолями, леденцами.
- Неправильное питание. В организм поступает мало витаминов и минералов, что приводит к снижению иммунитета.
- Алкоголь. Спиртосодержащие напитки вызывают ожог слизистой и воспаление. Местный иммунитет ослабевает.
- Использование зубных протезов.
- Кариес.
У новорожденных детей грибковая ангина передается от матери с признаками молочницы. Возбудитель инфекции проникает к плоду через плаценту или во время родов. Поражение младенца грибком наступает также при нарушении санитарных норм в роддоме. В домашних условиях ребенок заражается во время грудного вскармливания, если у матери есть вагинальный кандидоз.
Грибковая инфекция характеризуется появлением в горле точек и пятен с язвами и пузырями. Воспаление сопровождается отечностью гортани.
источник