Актиномикоз — это хроническое заболевание грибковой природы, причиной которого являются разные виды актиномицетов — лучистых грибов. Болеют люди и крупный рогатый скот. Заболевание часто развивается на фоне травм, гнойных воспалений и снижении иммунитета. При микозе поражаются различные органы и ткани, где образуются плотные инфильтраты (гранулемы), склонные к нагноению и образованию свищей. Более, чем в 75% случаев поражается челюстно-лицевая область и шея, реже регистрируется абдоминальная и торакальная формы. В 70 — 80% случаев отмечается присоединение бактериальной инфекции. Актиномикоз составляет около 10% всех случаев гнойных поражений. Заболевание имеет длительное прогрессирующее течение. Большинство случаев челюстно-лицевого, шейного и абдоминального актиномикоза излечимы. Запущенные формы заболевания протекают тяжело и нередко заканчиваются смертельным исходом.
Впервые актиномикоз описал в 1877 году Отто Боллингер. Исследователь обнаружил возбудителей заболевания в инфильтратах челюстной области крупного рогатого скота.
Рис. 1. В гранулемах и эксудатах актиномицеты находятся в виде скоплений — друз.
Актиномикоз распространен повсеместно. Им болеют как люди, так и сельскохозяйственные животные. Мужчины болеют в 2 раза чаще женщин. Дети болеют редко. Случаев передачи инфекции от больного человека или животного не зарегистрировано.
Актиномицеты имеют широкое распространение. Их обнаруживают в воде, почве, соломе, сене и сухой траве и на хлебных злаках. Лучистые грибы в качестве сапрофитов обитают в ротовой полости человека, кариозных полостях, на поверхности миндалин, слизистой бронхов и пищеварительной системы, в том числе прямой кишки.
- При экзогенном инфицировании актиномицеты проникают в организм человека контактно-бытовым, воздушно-капельным и воздушно-пылевым путями через слизистые оболочки, травмированные участки кожи с пылью, землей или частями растений. Способствуют развитию заболевания также аллергические и парааллергические реакции, сопутствующие заболевания, повреждения кожи и слизистых оболочек травматического происхождения, угревая болезнь, сикоз, гнойный гидраденит и др.
- Но чаще всего актиномикоз развивается в результате самозаражения или путем метастазирования, когда сапрофитная инфекция ротовой полости, желудочно-кишечного тракта и дыхательных путей при ослаблении иммунитета приобретает патогенные свойства.
- Способствуют развитию заболевания частые ОРЗ и сопутствующие заболевания, приводящие к развитию иммунодефицита, аллергические и парааллергические реакции, беременность, оперативные вмешательства, анатомические аномалии, травмы, ушибы и ранения, угревая болезнь, сикоз, гнойный гидраденит и др.
Рис. 2. Скопления актиномицетов в тканях.
Причиной актиминомикоза являются микроорганизмы рода Actinomyces. Ранее возбудители расценивались, как грибы, в настоящее время — как бактерии. Заболевание, которое они вызывают, называется псевдомикоз. Существует несколько видов актиномицетов, патогенных для человека и животных: А. вovis (типовой вид), А. israelii (самый частый возбудитель псевдомикоза у человека), А. odontolyticus, А. naeslundii, A. viscosus и др.
- Аэробные актиномицеты: обитают в почве, встречаются в воде, воздухе и на злаках.
- Анаэробные актиномицеты: являются сапрофитами. Они обитают на слизистых оболочках человека и животных. Обладают наибольшей патогенностью.
Рис. 3. Нити мицелия актиномицетов (фото слева) и скопления Actinomyces Israelii в тканях (фото справа).
Рост возбудителей, расположенных в тканях гранулем и эксудатах, сопровождается образованием переплетающихся нитей мицелия — друз, по периферии которые располагаются радиарно (в виде лучей) и имеют булавовидные утолщения на концах.
Эти образования в патологическом материале имеют вид мелких зерен (комочков) желтоватого или серого цвета размером от 20 до 250 мкм (зависит от возраста колоний).
- При микроскопии в центре друз обнаруживается скопление нитей мицелия актиномицетов, а по периферии — колбовидные вздутия.
- При окраске гистологического материала гематоксилином и эозином центальная часть окрашивается в синий цвет, а колбовидные утолщения — в розовый. Иногда встречаются друзы без колбовидных утолщений по периферии. В ряде случаев друзы не образуются.
Актиномицеты занимают промежуточное место между бактериями и грибами. Они имеют клеточную стенку, как у грамоположительных бактерий, но, в отличие от них в ее составе присутствуют сахара. Не содержат хитин или целлюлозу, неспособны к фотосинтезу, не имеют жгутиков, не образуют спор, образуют примитивный мицелий, некислотоустойчивые.
Рис. 4. Вид друз патогенных актиномицетов.
Рис. 5. На фото плотноупакованные нити мицелия патогенных актиномицетов.
Для своего роста актиномицеты нуждаются в анаэробных условиях (без доступа кислорода). Хорошо растут на белковых средах. При росте на плотных питательных средах к концу первых суток образуют прозрачные микроколонии, через 7 — 14 суток — бугристые колонии, вросшие в питательную среду, по внешнему виду напоминающие коренные зубы.
Рис. 6. Колонии актиномицетов на шоколадном агаре.
Актиномицеты проявляют устойчивость к высушиванию, при низких температурах сохраняются 1 — 2 года.
Возбудители чувствительны к высокой температуре 70 — 80 0 С погибают в течение 5 минут. В течение 5 — 7 минут погибают при воздействии 3% раствора формалина. Чувствительны к антибактериальным препаратам: бензилпенициллину, стрептомицину, левомицетину, тетрациклину, эритромицину и др.
Рис. 7. Вид колоний Actinomyces Israelii — самого частого возбудителя псевдомикоза у человека.
Актиномицеты являются сапрофитами. Они входят в состав нормальной микрофлоры кожи и слизистых оболочек человека и животных. Некоторые штаммы возбудителей при определенных условиях приобретают патогенные свойства и способны вызывать заболевание (эндогенный путь). В ряде случаев актиномицеты проникают в организм через поврежденные участки кожи и слизистых оболочек (экзогенный путь).
При внедрении возбудителей в мягких тканях образуются инфекционные гранулемы, в которых обнаруживаются скопления мицелия лучистых грибов — друзы. Со временем в результате инфицирования стафилококками (чаще всего) в грануляциях развиваются абсцессы, при прорыве которых образуются свищи. Далее возбудители, благодаря выработке ферментов агрессии, распространяются по подкожной клетчатке, с током крови и по лимфатическим сосудам в ткани с пониженным содержанием кислорода.
В результате инфицирования в организме больного развивается специфическая сенсибилизация и аллергическая перестройка, что приводит к образованию антител.
Рис. 8. При внедрении актиномицетов в мягких тканях образуется инфекционная гранулема (фото слева), где обнаруживаются скопления мицелия лучистых грибов — друзы (фото справа).
При заболевании поражаются различные органы и ткани, но наиболее часто встречается актиномикоз челюстно-лицевой области и органов брюшной полости. Реже встречается торакальный актиномикоз, поражение полости рта и носа, языка, миндалин, мочеполовых органов, центральной нервной системы, мицетома или мадурская стопа и др.
Заболевание характеризуется разнообразной клинической картиной, что связано с многочисленными локализациями очагов поражения и длительным прогрессирующим течением. Инкубационный период составляет от 2-х недель до нескольких месяцев и даже лет.
- При каждой из форм развивается малоболезненный инфильтрат, который со временем размягчается.
- Несмотря на анатомические барьеры воспаление неуклонно распространяется на окружающие ткани.
- Постепенно происходит абсцедирование (нагноение) и образуются свищи. Свищевые ходы извилистые, заполнены грануляциями и гноем. Устья свищей втягиваются, образуя валикообразные складки. Их цвет становится багрово-синим. Отделяемое из свищей без запаха.
- В выделяющихся гнойных массах обнаруживается большое количество друз возбудителей в виде гранул. Гранулы желтоватой или белой окраски 2 — 3 мм в диаметре.
- Стенка инфильтрата со временем уплотняется, что придает ему характерную деревянистую консистенцию. Свищи постепенно рубцуются.
- Болевой синдром не выражен.
Рис. 9. Множество свищей — характерная особенность актиномикоза.
Среди всех форм заболевания на долю актиномикоза лица приходится от 55 до 60%, среди всех воспалительных поражений лица и нижней челюсти — от 6 до 10%. Болезнь протекает длительно, часто отмечаются осложнения бактериальными инфекциями. При заболевании поражаются кожа щек, мышцы, губы, миндалины, язык, слюнные железы, гортань, трахея, область глазниц и лимфатические узлы.
Актиномицеты проникают в ткани челюстно-лицевой области через слизистую оболочку полости рта. Однако она первично поражается редко — лишь в 2% случаях. Процесс чаще распространяется из кариозных зубов, десен, через слизистую оболочку носа, из синусов и миндалин, а также с током крови и лимфогенным путем.
Появление очага поражения регистрируется только при достижении воспалительного инфильтрата подкожной клетчатки и образовании свищей. Опухолевидное образование или плотный инфильтрат чаще всего появляется в области угла нижней челюсти, реже локализуется на щеке, передней поверхности шеи и подбородке. Очаг поражения имеет бугристый вид из-за наличия множественных очень плотных инфильтратов, каждый из которых имеет фистулезный ход, из которого выделяются гнойные массы с мелкими включениями в виде зернышек сероватой или желтоватой окраски, представляющие собой друзы актиномицетов. Болевой синдром не выражен. Иногда у больного регистрируется невысокая лихорадка. Болезнь протекает многие месяцы, но сравнительно легче, чем при других формах заболевания. Лимфогенного распространения инфекции не отмечается.
Очень редко регистрируется актиномикоз костей нижней челюсти, симулирующий опухоль и банальный остеомиелит.
Рис. 10. Актиномикоз челюстно-лицевой области.
Кожная форма актиномикоза встречается редко. При заболевании поражается кожа на лице, шее, кистях и стопах. Появление очага поражения регистрируется только при достижении воспалительного инфильтрата подкожной клетчатки и образовании свищей.
Патологический процесс имеет разную степень выраженности. Различают следующие формы заболевания:
- Кожная (гуммозная, абсцедирующая и смешанная).
- Подкожная.
- Глубокая (мышечная).
Гуммозная форма встречается чаще всего. Заболевание характеризуется появлением под кожей деревянистой плотности инфильтратов (узлов), из-за чего они имеют бугристый вид. Кожные покровы в области поражения приобретают фиолетовый оттенок. Местами очаги размягчаются и образуются свищи, которые самостоятельно то открываются, то закрываются. Из них выделяются скудные гнойные массы крошковатой консистенции с мелкими (до 1 мм) включениями в виде зернышек сероватой или желтоватой окраски, представляющие собой друзы актиномицетов. Болевой синдром не выражен.
Абсцедирующая форма актиномикоза характеризуется быстрым нагноением и изъязвлением бугорков-инфильтратов. Из свищевых ходов выделяется большое количество гнойного отделяемого. Поражение протекает по типу холодных абсцессов. У больных отмечается умеренно выраженная интоксикация.
В ряде случаев инфекционный процесс распространяется в глубоко лежащие ткани. При их разрушении образуются язвы с подрытыми краями и грануляциями, покрывающие дно. В грануляциях находится множество друз актиномицетов. При заживлении таких очагов образуются неровные мостикообразные рубцы, плотно спаянные с подлежащими тканями. Течение заболевания длительное и вялое. При благоприятном исходе на месте узла формируется келлоид.
Мышечная форма актиномикоза характеризуется появлением очагов поражения в мышечной ткани (чаще жевательных мышцах в области угла нижней челюсти) под покрывающией их фасцией. Патологический процесс развивается в течение 1 — 3 месяцев. Инфильтраты плотные, хрящевой консистенции. Лицо становится ассиметричным. Развивается тризм. При нагноении образуются свищевые ходы, из которых выделяется гнойно-кровянистая жидкость с примесью друз актиномицетов. Вокруг свищей кожа длительно сохраняет синюшную окраску. При локализации очагов поражения на шее изменения имеют вид поперечно-расположенных валиков. Образованные полости после отторжения гнойных масс со временем заполняются грануляционной тканью.
Патологический процесс может распространиться на надкостницу и кость. Поражение протекает по типу кортикального остеомиелита.
Смешанная форма актиномикоза характеризуется появлением гуммозных образований и абсцессов.
Рис. 12. Поражение подчелюстной области и области щеки при актиномикозе.
Рис. 13. При локализации очагов поражения на шее изменения имеют вид поперечно-расположенных валиков.
Рис. 14. Актиномикоз области туловища и конечности.
Абдоминальный актиномикоз является вторым по частоте среди всех форм заболевания и составляет 25 — 30%. Первичный очаг локализуется чаще всего в слепой кишке и аппендиксе. Болезнь развивается при перфорации желудка или кишечника, язвенных поражениях, дивертикулите, травмах (поражение костью, ножевые или огнестрельные ранения) и оперативных вмешательствах. Поражаются тонкая и прямая кишка, очень редко — пищевод и желудок. Брюшная стенка поражается вторично.
Болезнь начинается постепенно с лихорадки и недомогания, дискомфорта в животе, запора или поноса. Диагноз устанавливается с трудом. На это уходят месяцы и даже годы.
При пальпации можно обнаружить объемное образование. При вскрытии абсцесса в гнойном отделяемом в большом количестве обнаруживаются друзы актиномицетов.
Абдоминальный актиномикоз необходимо отличать от болезни Крона, злокачественных опухолей, абсцессов, амебиаза, туберкулеза и др. Диагноз устанавливается на основании данных биопсии.
При поражении брюшной стенки возникают специфические изменения кожи. Свищи располагаются чаще в паховой области.
При прогрессировании заболевания в патологический процесс вовлекаются прямая кишка, диафрагма, печень, почки, мочеполовые органы и позвоночник:
- При поражении прямой кишки развивается парапроктит. Свищи появляются в перианальной области. При отсутствии адекватного лечения смертность достигает 50%.
- Поражение мочеполовых органов регистрируется редко. Инфекционный процесс распространяется из первичных очагов актиномикоза, расположенных в брюшной полости.
- Актиномикоз половых органов встречается крайне редко.
- В 5% случаев поражается печень. Актиномицеты проникают в орган чаще всего прямым путем.
- Почки поражаются редко. Инфекция распространяется из абсцессов, расположенных в брюшной полости или малом пазу.
Свищи, возникающие при актиномикозе, несмотря на иссечение и дренирование, появляются вновь.
Рис. 15. Актиномикоз брюшной полости.
Торакальный актиномикоз является третьим по частоте среди всех форм заболевания и составляет от 10 до 20%. Чаще всего поражаются легкие и плевра, реже — мягкие ткани. Актиномикоз средостения развивается редко.
Пути поражения носят как первичный, так и вторичный характер. При первичном поражении инфекция распространяется с секретом носоглотки, при вторичном — из очагов, расположенных в области лица, шеи и органов брюшной полости. При гематогенной диссеминации смертность от заболевания достигает 50%.
Торакальный актиномикоз развивается постепенно. Вначале появляются субфебрильная температура тела и слабость. Далее сухой кашель, затем с мокротой, нередко имеющей вкус меда и запах земли. Болезнь длительно протекает под маской бронхита, пневмонии и плеврита. Инфильтрат распространяется по направлению к периферии, поражая плевру, стенку грудной клетки и кожу, которая приобретает багрово-синюшную окраску. При пальпации припухлости появляется сильная жгучая боль. При нагноении инфильтрата образуются свищи. В гнойном содержимом в большом количестве находятся друзы возбудителей. Свищи часто сообщаются с бронхами. Болезнь протекает тяжело. Без адекватного лечения больные погибают.
Торакальный актиномикоз следует отличать от нокардиоза, туберкулеза, пневмокониоза и рака легкого.
Рис. 16. Торакальная форма актиномикоза.
Значительно реже при актиномикозе поражаются органы мочеполовой системы. Развитие заболевания женских половых органов связано с применением внутриматочных контрацептивов. Нередко заболевание развивается спустя несколько месяцев после извлечения внутриматочной спирали. У женщин отмечается лихорадка, снижается масса тела, появляются боли внизу живота, отмечаются кровянистые выделения из половых путей. В тубоовариальной области формируется обширный инфильтрат. В мазках из влагалища обнаруживаются актиномицеты.
Актиномицеты в кости и суставы проникают с пораженных соседних органов или гематогенным путем. Описаны случаи заболевания тазовых костей, позвоночника, голеней, коленного и других суставов. Нередко микоз связывают с травмой. Болезнь протекает по типу остеомиелита. Следует отметить, что несмотря на выраженные поражения, больные способны передвигаться, так как функция суставов серьезно не нарушается. В случае появления свищей отмечается специфическое поражение кожи. Болезнь развивается медленно.
Чаще всего при заболевании поражаются шейные лимфатические узлы, нижнечелюстные и подбородочные. Они увеличиваются в размерах, нередко развивается периаденит и аденофлегмона. Болезнь имеет затяжное течение. Из осложнений отмечается актиномикотический остеомиелит.
Актиномицеты в слюнную железу проникают через ее проток. Болезнь развивается при слюнокаменной болезни, ранениях, а также инфекция распространяется с током крови и по лимфатическим путям. В области железы пальпируется плотный узел, спаянный с окружающими тканями. Со временем инфильтрат размягчается и нагнаивается. Из свищевых ходов выделяется гнойная масса, содержащая друзы грибов. Болезнь протекает длительно волнообразно.
Болезнь протекает по типу рецидивирующего среднего отита. Без лечения микоз осложняется мастоидитом. Густые гнойные массы нередко принимаются за холестеатому. Короткие курсы антибактериальных препаратов дают кратковременный эффект. Рассечение барабанной перепонки не дают желаемого результата.
- При поражении центральной нервной системы заболевание протекает по типу менингита и менингоэнцефалита.
- Описаны случаи поражения верхнечелюстных пазух и решетчатого лабиринта.
- Актиномицеты способны поражать слезный мешок, конъюнктиву глаза, нижнее и верхнее веко.
- При заболевании могут поражаться миндалины, язык и слизистая оболочка полости рта.
Рис. 17. На фото слева вторичный актиномикоз области подмышек. На фото справа поражение кожи в стадии абсцедирования и образовании свищей.
Рис. 18. Актиномикоз ягодичной области.
Мицетома (мадуроматоз или мадурская стопа) известна с давних времен. Наиболее часто заболевание встречается у людей, проживающих в тропических странах. Патологические очаги появляются на стопе в виде нескольких плотных узлов, имеющие размеры от горошины и более. Кожа над узлами вначале не изменена, но далее приобретает красно-фиолетовую или буроватого цвета окраску. Со временем на стопе появляются новые узлы. Стопа отекает и увеличивается в размерах. Со временем ее форма изменяется, а пальцы выворачиваются кверху. При абсцедировании появляются свищи, из которых выделяется гнойная масса с неприятным запахом и массой включений желтоватого цвета. Болевой синдром выражен незначительно. При прогрессировании заболевания свищи начинают появляться на тыльной стороне стопы. Стопа приобретает своеобразный вид — она деформирована и сплошь пронизана свищами. Нередко отмечается атрофия мышц голеней. Без лечения в патологический процесс вовлекаются сухожилия и кости. Обычно поражается одна стопа. Болезнь протекает длительно — 10 — 20 лет.
Чаще всего актиномикозом болеет крупный рогатый скот, чуть реже — овцы, козы, свиньи и лошади. Заболевание регистрируется в течение всего года, но особенно часто в стойловый период, когда животных кормят сухими кормами, а также при выпасе на стерне (остатками стеблей злаков после уборки урожая). В этот период велика вероятность повреждений ротовой полости.
Актиномицеты попадают в организм животного через поврежденные слизистые оболочки, а также аэрогенно (через воздух). В органах и тканях животного развиваются гранулемы, что отражается на здоровье животного и возможности его использования для пищевых целей.
Рис. 20. Актиномикоз у животных.
Диагностика актиномикоза основана на данных клинических и лабораторных методов исследования. С целью проведения микробиологического исследования используются:
- Отделяемое из свищевых ходов.
- Биоптаты тканей.
- Пунктаты из очагов поражения.
- Соскобы с грануляционных тканей.
- Эксудат.
- Промывные воды бронхов.
- Моча.
Выделения из носа и зева, а также мокрота, диагностического значения не имеют, так в них содержатся актиномицеты, обычно обитающие в полостях верхних дыхательных путей, в том числе патогенные виды. Единственно достоверным исследованием является диагностика материала, полученного при трансторакальной и абдоминальной чрезкожной пункционной биопсии.
Данная методика ориентирована на поиск в исследуемом материале специфических гранул. Эти образования представляют собой скопления актиномицетов с плотным гиалиновым центром, окруженным по периферии нитевидными клетками лучистых грибов с колбовидными утолщениями на концах. При окраске по Граму мицелий приобретает фиолетовую окраску, а периферия — розовую.
Актиномикотические друзы следует отличать от гранул, образованных другими аэробными актиномицетами — Actinomadura, Nocardia, Streptomyces. Отличительной особенностью является то, что друзы актиномицетов всегда сопровождает сопутствующая микрофлора, а других возбудителей — нет.
Рис. 21. Актиномицеты под микроскопом.
Рис. 22. На фото друзы актиномицетов.
Актиномицеты хорошо растут на сахарном агаре и среде Сабуро. Первые колонии (микроколонии) появляются уже через 2 — 3 дня. Через — 10 — 14 дней вырастают бугристые или плоские морщинистые макроколонии. По совокупности биологических свойств проводится идентификация чистой культуры. Для идентификации возбудителя в фиксированных тканях или непосредственно в друзах используют метод прямой иммунофлюоресценции. Выявление чувствительности возбудителей к антибактериальным препаратам помогает врачам подобрать адекватную антибиотикотерапию.
Рис. 23. На фото колонии актиномицетов.
Данный метод диагностики является малоспецифичным и недостаточно чувствительным.
Аллергическая проба с актинолизатом имеет второстепенное значение. Во внимание принимаются только положительные или резкоположительные результаты.
- Слабоположительные пробы часто регистрируются у лиц с заболеваниями зубов и в первую очередь при альвеолярной пиорее.
- Отрицательные пробы нередко регистрируются у лиц с резко сниженным иммунитетом, что часто отмечается у ВИЧ-инфицированных больных.
Методика прямой и непрямой флюооресценции используется для обнаружения специфических антител к актиномицетам и определения вида возбудителей, находящимися в друзах.
Генетические исследования в настоящее время находятся в стадии разработки.
Актиномикоз следует отличать от целого ряда заболеваний:
- Легочную форму актиномикоза следует отличать от абсцесса, новообразований, глубоких микозов другой природы и туберкулеза.
- Абдоминальную форму актиномикоза следует отличать от аппендицита, перитонита и других гнойных заболеваний брюшной полости.
- Поражение костей следует отличать от гнойных заболеваний опорно-двигательного аппарата.
- Актиномикоз кожи следует отличать от туберкулезной волчанки, скрофулодермы, гуммозных сифилидов, злокачественных опухолей и других глубоких микозов.
Рис. 24. На фото гистологический препарат пораженного актиномицетами органа. Воспалительный инфильтрат состоит, в основном, из нейтрофилов. Гранулы (друзы) состоят из множества нитей разветвленных грамоположительных бактерий.
Лечение актиномикоза комплексное и включает в себя несколько дополняющих друг друга методик:
- Этиотропная терапия.
- Хирургическое лечение.
- Иммунотерапия.
- Повышение иммунитета.
- Гипосенсибилизирующая терапия.
- Физиолечение.
Обязательной является санация органов, предположительно являющихся входными воротами для инфекции: полости рта, носа, уха, горла и др.
Из антибиотиков препаратом выбора является бензилпенициллин. Назначаются также тетрациклины, эритромицин, клиндамицин, хлорамфеникол, канамицин, ристомицин, левомицетин и др. Антибактериальное лечение назначается и проводится под врачебным контролем.
При неэффективности консервативной терапии показано хирургическое лечение, направленное на иссечение пораженных тканей с последующим дренированием. При обширных нагноениях в легочной ткани показана лобэктомия.
С целью стимуляции иммунитета практикуется введение специфического препарата актинолизата.
После выздоровления больной подлежит наблюдению в течение 2-х лет. Показано проведение 1 — 2 курсов противорецидивного лечения.
При отсутствии адекватного лечения прогноз серьезный. Гибель больных при абдоминальном актиномикозе достигает 50%, при торакальном — 100%. При выявлении актиномикоза на ранних стадиях прогноз благоприятный, значительно ухудшается при актиномикозе внутренних органов.
Специфическая профилактика заболевания не разработана. Следует своевременно санировать полость рта, должным образом лечить болезни ЛОР-органов, бороться с мелким травматизмом, особенно это касается лиц, проживающих в сельской местности.
Следует проводить мероприятия, направленные на повышение защитных сил организма: избегать переохлаждения, правильно питаться, соблюдать санитарные правила в быту и др.
источник
Если на коже появляются патогенные новообразования, требуется своевременно обратиться к дерматологу, пройти полное обследование. Большая часть заболеваний носит инфекционный характер, склонны к хроническому течению, систематическим рецидивам. Например, лучистые грибы провоцируют возникновение на верхнем слое эпидермиса абсцессов, инфильтратов, свищей и гранулем, которые характеризуют заболевание под названием актиномикоз кожи. При своевременном консервативном лечении можно обеспечить полное выздоровление пациента.
Это инфекционное заболевание спровоцировано лучистыми грибами – актиномицетами (Actinomyces). Патологическому процессу одинаково подвержены люди и животные. Лучисто-грибковая болезнь склонна к хроническому течению, отличается вялотекущей симптоматикой. Сначала патологический процесс распространяется на поверхность кожных покровов, затем поражает ткани внутренних органов, систем.
Опасность заключается в формировании свищевого канала, часто соединяющего две отдаленные точки на теле и более. Чаще в патологический процесс вовлечены такие чувствительные кожные зоны, как шея, челюстно-лицевая область. В группу риска попадают взрослые мужчины, которые проживают в больших городах. Шейно-челюстно-лицевая болезнь успешно лечится в условиях стационара, самолечение полностью исключено.
Основной возбудитель актиномикоза – Actinomyces (актиномицеты), вернее нескольких его разновидностей – Actinomycesalbus, A. bovis, A. candidus, Actinomyces israelii, violaceus. Возможные пути инфицирования – эндогенный и экзогенный. В первом случае речь идет об активации актиномицетов – обитателей слизистой оболочки, легких и кожных покровов с развитием первичного очага поражения типа инфекционной гранулемы. Провоцирующие факторы таковы:
- прогрессирующая глистная инвазия;
- иммунодепрессивное состояние организма;
- повреждение кожных покровов, слизистой оболочки;
- поражение органов ЦНС, сосудов;
- неправильное питание.
Врачи не исключают экзогенный путь передачи патогенных грибов, например, часть их них передается с воздухом или пыльцой растений, обитает в почве. Например, патогенный микроб проникает в организм человека, животного вместе с зараженными злаками, другими продуктами питания, через открытые раны на кожных покровах при термическом или механическом повреждении. Провоцирующие актиномикоз факторы таковы:
- травмы костей и мягких тканей;
- снижение местного иммунитета;
- длительное воздействие стрессов.
Потенциальные осложнения зависят от локализации очага патологии, могут спровоцировать летальный исход заболевания. При отсутствии своевременной терапии воспалительный процесс, сопровождаемый формированием свищей и абсцессов, вызывает такие серьезные последствия для здоровья пациента:
- распространение патологического процесса в мозг и органы грудной полости;
- формирование метастазов в легких;
- интоксикация организма аллергенами, токсинами;
- генерализация антимикозного процесса;
- сенсибилизация к актиномицетам и присоединение гноеродной флоры;
- амилоидоз внутренних органов;
- летальный исход заболевания.
Симптоматика полностью зависит от локализации очага патологии и формы заболевания. Врачи предлагают такую классификацию:
- Абдоминальная форма. Имеет место обширное поражение органов таза, тканей брюшной полости.
- Кожная. Происходит патологическое уплотнение подкожной клетчатки, гиперемия эпидермиса.
- Шейно-челюстно-лицевая. Мышечная форма поражает межмышечную клетчатку, кожная локализуются в подкожной клетчатке.
- Актиномикоз суставов, костей. Развиваются и стремительно нарастают выраженные признаки остеомиелита, образованные инфильтраты провоцируют формирование свищей.
- Торакальная форма. Основной симптом – кашель с кровью. Дополнительно развиваются жгучие боли, образуются свищи.
- Актиномикоз ЦНС. На теле формируются одиночные или пространственные абсцессы пониженной плотности, которым свойственна неправильная форма.
- Мочеполовая форма заболевания. Это присоединение вторичной инфекции к абдоминальному актиномикозу.
- Поражение стоп. Патологический процесс начинается с подошвы, новообразования имеют уплотненную структуру.
Очень важно обнаружить заболевание на ранней стадии, поскольку осложненные формы инфекционного процесса сложно поддаются консервативному лечению. Помимо визуального осмотра новообразований на коже и сбора данных анамнеза, врачи рекомендуют:
- выполнить мазок содержимого свищей;
- чрескожная пункция пораженного органа;
- микроскопическое исследование патогенной микрофлоры;
- РИФ (реакция иммунофлуоресценции) с использованием специфических антигенов для определения разновидности патогенных грибов;
- посев биопсийного материала, гноя на среду Сабура.
Подход к проблеме со здоровьем комплексный. Основная цель лечения – истребить патогенную флору, восстановить травмированные ткани, избавиться от неприятной симптоматики и внутреннего дискомфорта. Последовательность действий такова:
- подкожные, внутримышечные инъекции для введения актинолизата;
- антибактериальная терапия с участием бензилпенициллинов, тетрациклинов;
- обязательно иммунотерапия;
- дезинтоксикационная терапия.
Консервативное лечение предусматривает несколько последовательных этапов. Врачи рекомендуют действовать так с указанием определенных медицинских препаратов:
- На первом этапе необходимо сочетать антибиотики с актинолизатом. Дважды в неделю требуется вводить внутримышечно по 3 мл лекарства. Курс – 20-25 инъекций. После окончания лечения повторить можно только через 1-1,5 месяца. После окончания курса проводится противорецидивная терапия продолжительностью 4-6 недель.
- На втором этапе положено использование сульфаниламидов дозировкой до 100 мг. Разрешено использовать такие комбинированные препараты, как Гросептол, Бактрим, Берлоцид. Допустимая дозировка Сульфадимезина составляет 4-6 г за сутки курсом 2-5 недель. После врачи рекомендуют физиотерапевтическое лечение в стационаре.
- Третий этап лечения предусматривает использование йодистых препаратов. Например, разрешено принимать внутрь раствор йодида калия в каплях, при поражении легких – путем выполнения домашних ингаляций. Дополнительно врач назначает биостимуляторы, иммунокорректоры, индукторы интерферона.
- В осложненных клинических картинах положено проведение гемотрансфузии по 200 мл единожды в неделю. Кроме того, врачи не исключают хирургическое вмешательство строго по медицинским показаниям с дальнейшим реабилитационным периодом.
Врачи оговаривают период заболевания от 1 до 3 лет. При отсутствии адекватно подобранного лечения не исключены деструктивные изменения травмированных тканей кожных покровов, слизистых оболочек внутренних органов, систем. Если пациенту удалось благополучно вылечиться, на протяжении 2 последующих лет он находится на диспансерном учете у дерматолога. Это очень важно, чтобы исключить обострение повторного рецидива.
На начальном этапе методы народного лечения не менее эффективны, чем мази и таблетки. По мере течения патологического процесса клиническая картина усугубляется, поэтому предложенные рецепты выступают в качестве вспомогательной терапии. Вот о каких народных средствах идет речь:
- Измельчить чеснок до состояния кашицы, поместить в емкость и добавить медицинского спирта в соотношении 1:1. Накрыть крышкой и настаивать в темном месте на протяжении 3 дней. Далее спиртовой настойкой смазывать пораженные зоны утром и вечером, продолжать процедуры на протяжении 5-7 дней.
- Измельчить лук до состояния кашицы, а после отжать из него сок через несколько слоев марли. Смазывать свищи и инфильтраты свежеприготовленным составом, поскольку при хранении луковый концентрат теряет большую часть своих полезных свойств. Курс терапии – 5-7 дней. Главное – исключить ожоги, убедиться в отсутствии аллергической реакции на лук.
- Необходимо 50 г высушенных цветков календулы залить 500 мл медицинского спирта и настоять 10 дней в темном месте. Спиртовая настойка предназначена для приема внутрь в такой дозировке: 40 капель состава требуется растворить в половине стакана молока, перемешать, выпивать по 4 раза за сутки на протяжении 2 недель. Дополнительно готовый состав разрешено использовать наружно, аккуратно втирая в очаги патологии.
- В равных пропорциях соединить высушенные травы хвоща, мелиссы, листа эвкалипта и бадана, березовых почек. Перемешать, к 2 ст. л. готового сбора добавить 4 т. л. травы зверобоя, листьев вахты. После 3 ст. л. травяного сбора залить 1 ст. кипятка, настоять два часа, процедить. Принимать по трети стакана трижды за сутки после еды. Курс лечения – до 3 месяцев.
Врачами предусмотрено терапевтическое лечение, как вспомогательная мера при комплексном подходе к проблеме со здоровьем. Физиотерапевтические процедуры дополняют прохождение курса антибиотиков и включает такие разновидности:
- электрофорез йода;
- электрофорез актинолизата;
- УФО эпидермиса в зоне поражения.
Если положительная динамика долгое время отсутствует, специалисты прибегают к радикальным методам лечения. Хирургические манипуляции, устраняющие актиномикоз, таковы:
- дренирование брюшной полости (при поражении органов брюшины);
- лобэктомия, дренирование плевральной полости (при поражении бронхолегочной системы).
источник
Актиномикоз – это затяжная инфекция, вызывающая появление язв и абсцессов на коже и в мягких тканях человеческого организма. Актиномикоз обычно развивается на таких участках тела, как рот, нос, горло, легкие, желудок или кишечник. В других участках тела заболевание развивается редко, и обычно только тогда, когда не затрагивает поверхность кожи. И хотя инфекция не заразна, она может распространяться от первоначально зараженной зоны тела на другие его участки.
Актиномикоз распространен в основном в тропических регионах мира. Заболевание вызывается семейством бактерий, известных под названием Аctinomycetaceae. В большинстве случаев бактерии обитают на слизистой оболочке рта, горла, пищеварительной системы и влагалища (у женщин).
Актиномикоз вызывают бактерии под названием Actinomyces israelii. Эта бактерия в нормальных условиях обитает в носу и горле человека, не вызывая инфекции. Для развития заболевания бактерия должна присоединиться к другой бактерии, попадающей в организм из-за повреждений кожи или других оболочек (например, слизистой). Следующие типы бактерий необходимы Actinomyces israelii для развития актиномикоза:
- Actinomyces naeslundii;
- Actinomyces viscosus;
- Actinomyces odontolyticus.
Бактерии Actinomycetaceae являются анаэробными, а это означает, что они могут размножаться только на тех участках тела, куда поступает малое количество кислорода, в частности, глубоко в тканях. Кроме того, актиномицеты имеют еще одну особенность – они не выживают вне организма человека. Это означает, что актиномикоз не заразен. Актиномицеты не могут выжить в средах, богатых кислородом, а значит во рту или в ЖКТ они не опасны. Однако, если бактериями удастся проникнуть в слизистую оболочку (например, если она травмирована), то они достаточно быстро попадают вглубь тканей и во внутренние органы. Поскольку глубокие слои различных тканей внутренних органов содержат малое количество кислорода, актиномикоз развивается там достаточно быстро и поражает близлежащие здоровые ткани.
Поскольку заболевание прогрессирует крайне медленно, актиномикоз по праву считается грибковой инфекцией. Эта инфекция достаточно редко встречается в Европе и США, а вот в густонаселенных тропических регионах мира актиномикоз — не такое уж редкое явление.
Кто рискует заразиться актиномикозом? Прежде всего, это люди, пренебрегающие стоматологической помощью при травмах челюсти или серьезных инфекциях ротовой полости, люди с иммунодефицитом, а также страдающие от недоедания.
Теоретически актиномикоз может развиваться на любом участке внутренних тканей. Однако условия, способствующие развитию инфекции, определяют четыре основных типа актиномикоза:
- шейно-лицевой актиномикоз;
- торакальный (грудной) актиномикоз;
- абдоминальный актиномикоз (в области живота);
- тазовый актиномикоз.
Шейно-лицевой актиномикоз
При развитии такого типа актиномикоза инфекция развивается внутри шеи, челюстей и ротовой полости. В прошлом этот тип актиномикоза был известен как челюстной актиномикоз. В большинстве случаев орально-шейный актиномикоз провоцируется проблемами с зубами, например, кариесом или травмой челюстей. Одной из наиболее распространенных причин шейно-лицевого актиномикоза является оральный абсцесс. Если у пациента был или наблюдается в настоящее время оральный абсцесс, необходимо срочно обратиться к врачу.
Шейно-лицевой актиномикоз является наиболее распространенным типом актиномикоза, заболеваемость составляет 50-70% от всех случаев заболевания.
Торакальный актиномикоз
При торакальном (грудном) типе актиномикоза инфекция развивается внутри легких или дыхательных путей. Большинство случаев торакального актиномикоза, по мнению медиков, вызвано случайным вдыханием капель зараженной жидкости. Торакальный актиномикоз составляет примерно 15-20% от общего числа случаев заболевания.
Абдоминальный (брюшной) актиномикоз
В этом случае инфекция развивается внутри брюшной полости (живота). Этот тип актиномикоза может иметь довольно широкий диапазон возможных причин. Он может развиваться в качестве вторичного осложнения после общей инфекции, например, после аппендицита или случайного проглатывания постороннего предмета, например куриной кости. Частота брюшного актиномикоза – около 20%.
Тазовый актиномикоз
Инфекция развивается внутри таза. Как правило, таким видом актиномикоза болеют только женщины, потому что бактерии, содержащиеся в женских половых органах, инфицируют внутренние органы таза. Случаи возникновения тазового актиномикоза в основном связаны с долгосрочным использования внутриматочной спирали (ВМС). Тазовый актиномикоз обычно наступает только в том случае, если спираль остается внутри дольше срока, рекомендованного производителем. Частота возникновения тазового актиномикоза – 10%.
После того, как актиномикоз начинает активно развиваться во рту, у больного в челюсти хорошо прощупывается твердый комок. Пальпация, как правило, безболезненна. Актиномикоз приводит к образованию абсцессов, в месте абсцесса кожа обретает красный цвет (как после ушиба). Актиномикоз может также вызвать мышечные спазмы челюсти или такое сжатие челюсти, при котором нельзя открыть рот в обычном порядке.
- лихорадка, потеря веса, образование «шишек» на шее или лице, язвы на языке или во рту;
- кашель, избыток гноя в пазухах, гнойные выделения из носа;
- боль в груди при кашле, хрипы;
- выделения из влагалища у женщин, боль внизу живота.
Возможные осложнения при актиномикозе
Долгосрочные осложнения
Развиваясь в мягких тканях, актиномикоз может поразить также любую кость из расположенных рядом. Иногда, например, при нахождении инфекции в носовых пазухах, может потребоваться хирургическое удаление поврежденной кости и тканей.
Потенциальные осложнения
В редких случаях актиномикоз из носовых пазух может распространиться на головной мозг. Это может привести к такому серьезному заболеванию, как менингит.
Абсцессы при актиномикозе
В попытке остановить распространение заболевания иммунная система человека, являясь естественным механизмом защиты от инфекции, посылает борющиеся с чужеродными бактериями клетки к источнику заражения. Однако лейкоциты зачастую неспособны убить бактерии, и быстро погибают, накапливаясь в виде гноя в месте локализации инфекции. Потерпев неудачу при попытке убить актиномицеты, иммунная система пытается ограничивать распространение инфекции, формируя защитный барьер вокруг места нагноения. В результате развивается нарыв (абсцесс), заполненный гноем. Пытаясь противостоять инфекции, иммунная система тем самым способствует образованию новых абсцессов. Однако Actinomycetaceae способны проникать сквозь защитный барьер абсцесса и перемещаться в здоровую ткань.
Синусовые пазухи
Организм в конечном итоге будет пытаться избавиться от гноя, поэтому из носовых пазух может начаться выделение гноя. Актиномицеты также могут содержаться в гнойных массах, и выходить наружу вместе с выделениями из носа. Бактерии актиномицеты обычно имеют форму небольших гранул желтого цвета, поэтому в медицинской практике называются «гранулами серы».
Актиномикоз обычно диагностируется путем изучения состава жидкостей или образцов пораженных тканей любой из частей тела. Под микроскопом актиномицеты выглядят как желтоватые гранулы.
Наилучшим средством лечения актиномикоза являются антибиотики.
Высокие дозы пенициллина позволяют победить инфекции. Если у пациента аллергия на пенициллин, врачи назначают другие виды антибиотиков, например тетрациклин, клиндамицин или эритромицин. Для полного выздоровления пациенту иногда требуется принимать антибиотики в общей сложности в течение года.
Любые кожные высыпания, а также абсцессы, являющиеся следствием инфекции, необходимо лечить или удалять хирургическим путем, поскольку только так можно будет избежать повторного заражения. Женщинам будет необходимо отказаться от дальнейшего использования внутриматочной спирали. При первых признаках актиномикоза необходимо обращаться к врачу, таким образом, можно избавиться от необходимости хирургического вмешательства.
Одним из наиболее эффективных средств профилактики актиномикоза является соблюдение гигиены полости рта. Регулярное посещение стоматолога позволит выявить потенциальные слабые места, которые могут быть в дальнейшем подвергнуты воздействию инфекции.
Тазовый актиномикоз можно предотвратить, если не использовать внутриматочную спираль дольше срока, рекомендованного производителем и гинекологом. Женщинам необходимо посещать своего врача раз в полгода при проблемах со здоровьем, и не реже раза в год при отсутствии проблем со здоровьем.
По материалам:
Actinomycosis — PubMed Health. (n.d.). National Center for Biotechnology Information.
Actinomycosis: A rare soft tissue infection. (n.d.). Dermatology Online Journal; Jason F Okulicz, MD, FACP, FIDSA Director, HIV Medical Evaluation Unit, Infectious Disease Service, San Antonio Military Medical Center; Associate Professor of Medicine, F Edward Hebert School of Medicine, Uniformed Services University of the Health Sciences; Clinical Associate Professor of Medicine, University of Texas Health Science Center at San Antonio; Adjunct Clinical Instructor, Feik School of Pharmacy, University of the Incarnate Word.
- Микобактерии, их виды. Микобактериальные инфекции -инфекции, вызываемые микобактериями. Нетуберкулезные микобактерии (NTM), распространенные виды и симптомы заражения. Клинические особенности и диагностика микобактериальных инфекций (МБИ). Пути передачи микобактерий. Профилактика и лечение МБИ
- Что такое сепсис? — симптомы, причины появления и развития заражения крови (сепсиса). Возможные осложнения при сепсисе. Диагностика и варианты лечения инфекции
- Стоматит — аллергический, афтозный, грибковый. Причины и лечение стоматита
- Что такое зигомикоз (мукормикоз)? Причины грибковой инфекции. Лечение мукормикоза -виды грибковых инфекций. Диагностика заболеваний, вызываемых грибками, факторы риска, симптомы. Как лечат мукормикоз, возможные осложнения, профилактика инфекции
- Что такое трахома? Описание заболевания — причины глазной инфекции, способы заражения, факторы риска. Этапы развития трахомы по классификации ВОЗ. Симптомы, диагностика, способы лечения и меры профилактики трахомы
- — Магнитно-резонансная ангиография — показания к использованию, принцип действия, противопоказания и недостатки
— Атеросклероз, лечение травами — средства народной, тибетской медицины при этом заболевании
— Типичные ошибки в работе психолога-консультанта или благие намерения как болезни роста — о некоторых основных ошибках, допускаемых начинающими психологами в процессе индивидуального, группового и семейного консультирования (психотерапии) вследствие чрезмерной мотивации помогающего поведения и грозящих стать существенным фактором профессионального выгорания специалиста
— Диагностика наличия вирусов по методу Фолля — вопросы посетителей сайта и ответы врачей
Актиномикоз — хроническая, медленно прогрессирующая инфекционная болезнь человека и животных; вызывается лучистыми грибами — актиномицетами; характерно гранулематозное поражение тканей и органов, развитие плотных, нередко тяжистых инфильтратов, образование абсцессов, свищей и рубцов.
Основным путем инфицирования считается эндогенный — за счет активации актиномицетов — обычных обитателей кожи и слизистых оболочек. Возбудитель может внедряться через слизистую оболочку ротовой полости (включая миндалины), ЖКТ (в частности, кишечник, например, илеоцекальную область), легкие, кожу; реже — другими путями (уретра, глаза, cervix). Проникновение его вглубь окружающих тканей вызывает развитие первичного очага поражения типа инфекционной гранулемы. Возможна гематогенная диссеминация актиномицетов из уже имеющихся в организме очагов микоза. У здоровых людей, как отмечено, актиномицеты могут встречаться в сапрофитном состоянии — во рту, кариозных зубах, зубных гранулемах, криптах миндалин (в т.ч. при местных воспалительных процессах — одонтогенных, ринотонзиллярных и других различных заболеваниях), а также дыхательных путях, кишечнике.
Следует отметить, что в природе существует много актиномицетов (более 300 видов), включая и почву, но далеко не все из них и лишь при определенных условиях могут быть патогенными. Образно отмечено, что «актиномицеты — это еще не актиномикоз». В здоровом организме гриб находится в неблагоприятных условиях и обычно лизируется.

Трансформации его из сапрофитного состояния в патогенное способствуют:
- глистная инвазия.
- воздействие сопутствующей микрофлоры, особенно в иммунодепрессивном организме.
- заболевания нервной системы, сосудов.
- сенсибилизация, многократные попадания гриба и даже алиментарные погрешности (жирная пища).
- особое значение в возникновении заболевания отводится травме (повреждение слизистой оболочки во рту, глистами в кишечнике).
И в настоящее время не исключается экзогенный путь проникновения инфекции. Широкое распространение актиномицетов в воздухе, почве, на растениях может быть одним из факторов экзогенного заражения (например, при попадании на открытую раневую поверхность, уколах растениями, на которых находятся грибы). Полагали, что заражение людей (и животных) может произойти путем внедрения актиномицетов в поврежденную слизистую оболочку, например, при жевании зараженных актиномицетами злаков. Имеются весьма демонстративные доказательства якобы передачи актиномикоза от больного человека или животного — здоровым лицам (но эти случаи представляют редкие исключения). При значительном распространении актиномицетов в природе, актиномикоз встречается относительно редко, не отличаясь заметной контагиозностью.
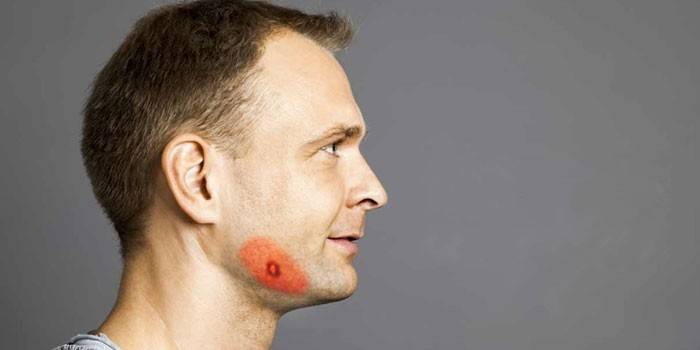
Наиболее часто и характерно актиномикоз протекает в челюстно-лицевой области (включая гайморовые пазухи) и шеи (шейнолицевой актиномикоз встречается до 80% случаев). При актимоми- козе головы и шеи — в местах внедрения лучистого гриба появляются болезненные плотные инфильтраты (неподвижные или малоподвижные, спаянные с окружающими тканями); узлы — плотные, синюшно- красного цвета — с последующим размягчением, вскрытием и образованием длительно не заживающих свищей (с гнойно-кровянистыми выделениями). На месте нагноившихся инфильтратов формируются язвы и рубцы. Известна также абсцедирующая форма актиномикоза (протекает по типу флегмон, абсцессов).
У многих больных значительных субьективых ощущений (в т.ч. болевых) актиномикоз не вызывает; однако, резкая, жгучая, «огненная» боль в области свищей возникает при пальпировании. Могут наблюдаться поражения в полости рта (в т.ч. на языке), слюнных желез, жевательных мышц (развивается тризм, асимметрия лица), костей; в дальнейшем процесс иногда распространяется на придаточные полости, область черепа, окружающие участки кожи и подкожной клетчатки. Лимфатические узлы обычно не вовлекаются; однако, при их поражении, течение актиномикоза бывает затяжным.
При торакальном актиномикозе (около 13-15% случаев) процесс захватывает органы грудной полости и грудной стенки — с выходом свищей на кожу грудной клетки, разрушением межреберных мышц, ребер, позвонков (периостит или остеомиелит деструктивного типа с секвестрами). При актиномикозе легких нарастает слабость, потеря аппетита, падение веса; больных беспокоит мучительный кашель со скудной мокротой, кровохарканье. Реже заболевание начинается остро, по типу банальной пневмонии, принимая в дальнейшем хроническое течение. Иногда образуются легочные абсцессы. Характерным является вовлечение в процесс плевры — в виде экссудативного плеврита или эмпиемы. Известны формы актиномикоза в виде бронхоэктатической болезни.
При абдоминальном актиномикозе (около 3% случаев) поражаются органы брюшной полости и ткани брюшной стенки. Процесс обычно распространяется по забрюшинной клетчатке. Первые проявления нередко отмечаются в ЖКТ (чаще в илеоцекальной области). Реже поражаются другие отделы кишечника, желудок. Характерно формирование свищей. Дифференциальную диагностику следует проводить с новообразованиями, абсцессами различной этиологии, эхинококкозом и др.
Выделяют также актиномикоз органов таза и мочеполовой областей, параректальной (парапроктит), крестцово-копчиковой (с поражением костей), ягодичной. Описаны случаи генерализации инфекции — с развитием актиномикотических абсцессов мозга, менингоэнцефалитов; в редких случаях — поражений роговицы и др.
Еще на тему грибковых заболеваний:
Клинический диагноз актиномикоза следует подтверждать:
1 )бактериоскопическими исследованиями; при этом решающим для диагностики является обнаружение друз лучистого гриба. Материалом для исследования служат: пунктаты, мокрота, биоптаты и особенно — отделяемое плотных инфильтратов, свищевых ходов и гноя. Для исследования извлекают из материала белые или желтоватые плотные зерна («крупинки») и в раздавленном виде — для мацерации добавляют 15-20% раствора едкого натрия или калия, стекло слегка подогревают, накладывают покровное стекло.
Микроскопия неокрашенных препаратов проводится под большим увеличением сухой системы. При этом видны характерные друзы — густо переплетенные тонкие нити мицелия в центре конгломерата; по периферии — радиально располагаются колбовидные образования, резко преломляющие свет (представляют собой конечные «вздутия» мицелия). При окраске по Грамму мицелий гриба фиолетовый (окрашивается генциан-виолетом), а колбовидные «вздутия» — красные (обесцвечиваются и воспринимают окраску фуксином). Однако, даже при типичной клинической картине друзы не всегда обнаруживаются, а выявляются тонкие ветвящиеся нити мицелия (обладающие кислотоустойчивостью) — т.н. атипичный актиномикоз Берестнева (отличается от типичного отсутствием в гное друз — без каких-либо клинических различий). 2)Микроскопические исследования дополняется культуральными (засевают «крупинки», содержащие элементы гриба).
3)Рекомендуются также исследования: гнойного отделяемого с помощь прямой пробы флюоресцирующих антител; ультразвуковое сканирование; компьютерная томография; радиоизотоп- ное исследование (могут помочь в обнаружении «молчащих» абдоминапьных абсцессов).
4)В диагностике актиномикоза большое значение придается гистопатологическим исследованиям; при этом удается обнаружить друзы лучистого гриба в пораженной ткани. Дифференцируют актиномикоз — с туберкулезными язвами (скрофулодерма, волчанка), сифилитическими гуммами, хронической глубокой пиодермией, опухолями, глубокими микозами, остеомиелитами иной этиологии и другими нагноительными процессами. При этом следует учитывать наиболее характерные клинические признаки актиномикоза (очень большая плотность узлов и инфильтратов, наклонность их к вскрытию и образованию свищей), а главное — обнаружение друз лучистого гриба (выявление друз считалось обязательным критерием диагностики актиномикоза).
Лечение актиномикоза включает: специфическую иммунотерапию, антибиотики, сульфаниламиды, общеукрепляющие и стимулирующие средства, витамины, хирургические и физические методы. Комплексное лечение актиномикоза можно проводить последовательно:
1-й этап — сочетанное применение актинолизата и антибиотиков. Основным специфическим иммунопрепаратом при актиномикозе является актинолизат; вводится по 2 схемам:
- в/м по 3 мл 2 р/нед, на курс 20-25 инъекций; через 1-1,5 мес лечение повторяют;
- в/к, начиная с 0,5 мл до 2 мл 2 р/нед, курсами по 3 мес с интервалом 1-1,5 мес.
3-й этап — использование йодистых препаратов — йодид калия внутрь в виде 25% раствора (в молоке или мясном бульоне); ингаляторно — при актиномикозе легких. На всех этапах проводится общеукрепляющая и стимулирующая терапия (витамины С, гр.В, биостимуляторы; по показаниям — иммунокорректоры, гамма-глобулин, индукторы интерферона). Пища должна быть богата белками, витаминами. В тяжелых случаях проводится дезинтоксикационная терапия; применяют гемотрансфузии по 200 мл 1 р/нед. По показаниям проводят хирургичекое вмешательство (вскрытие и дренирование абсцессов, иссечение фиброзно-измененных тканей).
Течение заболевания — обычно 1-3 года; без лечения процесс прогрессирует, вызывая деструктивные изменения. [blockquote align=»center»]После клинического выздоровления больные актиномикозом должны находиться под наблюдением не менее 2 лет (ввиду возможного рецидива заболевания).[/blockquote] Профилактика актиномикоза заключается в санации полости рта, борьбе с травматизмом и своевременной обработке микротравм (йоддицерин, 5% раствор йода спиртовой) — особенно у жителей сельской местности.
Актиномикоз — медленно прогрессирующая хроническая инфекция, вызываемая условно-патогенными бактериями рода Actinomyces.
Актиномикоз обычно возникает у иммунокомпетентных пациентов и проявляется в виде хронического гранулематозного воспалительного процесса с поражением различных органов и систем, образованием абсцессов и свищей с отделяемым, содержащим специфические гранулы (друзы).
Длительное время актиномицеты относили к грибам, поэтому до сих пор встречаются случаи неадекватного лечения актиномикоза противогрибковыми препаратами.
Actinomyces israelii, реже — A. naeslundii, A. odontolyticus, A. gerencseriae, A. meyeri, A. pyogenes, A. neuii, A. radingae, A. urogenitalis, A. bovis, A. turicensis, A. georgiae, A. viscosus, A. suis, A. hyovaginalis, A. bernardiae, A. slackii.
Распространены повсеместно, обитают в почве. Actinomyces spp. — представители нормобиоты ротовой полости, ЖКТ, слизистых оболочек влагалища и цервикального канала.
Актиномицеты обычно являются анаэробами, но могут быть факультативными ана- и аэробами. Они слабовирулентны. Для развития инфекции необходимо нарушение целости кожи или слизистой оболочки.
Почти все Actinomyces spp. обладают протео- и липолитической активностью, что способствует хроническому течению инфекционного процесса.
Возможна инфекция, обусловленная двумя и более видами актиномицетов: A. israelii + A. naeslundii; A. israelii + A. meyeri; A. gerencseriae + A. odontolyticus и др.
Кроме актиномицетов, из очага поражения нередко выделяют другие микроорганизмы: грамотрицательные бактерии, Staphylococcus и Streptococcus spp., анаэробы группы В. fragilis и пр.
Некоторые виды актиномицетов патогенны для животных: A. bovis, A. turicensis, A. slackii.
Актиномицеты чувствительны in vitro ко многим антибактериальным препаратам: большинству пенициллинов, макролидам, тетрациклином, линкосамидам, цефалоспоринам и карбапенемам.
Нечувствительны к метронидазолу, азтреонаму, котримоксазолу, метициллину, оксациллину ицефалексину. Даже при длительной антибактериальной терапии вторичная резистентность развивается редко.
Факторы риска варьируют при различной локализации инфекции. Ими являются:
- для шейно-лицевого актиномикоза — кариозные зубы, зубные гранулемы и абсцессы, стоматологические манипуляции, нарушение гигиены полости рта;
- для актиномикоза органов грудной полости — аспирация в дыхательные пути содержимого полости рта;
- для актиномикоза органов брюшной полости — перфорация органов ЖКТ, абдоминальные операции;
- для актиномикоза малого таза у женщин — длительное применение внутриматочного контрацептива;
- для актиномикоза мягких тканей — травма.
Болеют преимущественно люди в возрасте от 20 до 50 лет, мужчины — чаще, чем женщины.
Основной источник возбудителя — эндогенный, реже – экзогенный вследствие травматической имплантации возбудителя.
При актиномикозе возможно поражение практически любых органов. Наиболее часто заболевание локализуется в шейно-лицевой области, грудной и брюшной полостях, а также в органах малого таза у женщин. Реже возникает поражение кожи и подкожной клетчатки, фасций, мышц и костных структур различной локализации (промежность, ягодичная область, подмышечные впадины).
Описаны случаи актиномикотического поражения слюнных желез, щитовидной и молочной желез. При прогрессировании возможны гематогенная диссеминация, поражение ЦНС и внутренних органов. Лимфогенная диссеминация нехарактерна.
Кроме того, актиномицеты могут вызывать бактериальную мицетому.
Для актиномикоза любой локализации характерно формирование плотных «деревянистых» инфильтратов, абсцессов, гнойных полостей и множественных свищей с отделяемым, содержащим специфические гранулы (друзы). Кожа над пораженным участком часто багровая, с синюшным оттенком.
При прогрессировании инфекции появляются признаки интоксикации (снижение массы тела, лихорадка, анемия, увеличение СОЭ) и нарушения функции близлежащих органов. Для висцеральных вариантов актиномикоза характерна выраженная интоксикация. При длительном актиномикотическом процессе формируется фиброз окружающих тканей.
Шейно-лицевой актиномикоз составляет 25-55% от числа всех случаев заболевания. Чаще возникает после стоматологических манипуляций или при кариесе, остеомиелите челюстей, нарушении гигиены полости рта.
Слабоболезненный или безболезненный инфильтрат (реже – несколько инфильтратов) локализуется преимущественно в подчелюстной области.
Воспалительная лимфаденопатия нехарактерна. Постепенно увеличивается и уплотняется инфильтрат, формируются свищи. При прогрессировании и отсутствии лечения возможны распространение процесса, гематогенная диссеминация с поражением головного мозга.
Актиномикоз органов малого таза составляет 20-40% от числа всех случаев заболевания. Обычно развивается у женщин как осложнение длительного (в среднем около 8 лет) применения внутриматочных контрацептивов.
Характеризуется болевым синдромом, интоксикацией, кровянистыми выделениями или маточным кровотечением. При прогрессировании развивается специфический перитонит или пенетрация в органы брюшной полости. При обследовании выявляют плотное образование, которое обычно принимают за опухоль.
Актиномикоз органов грудной полости составляет 15-20% от числа всех случаев заболевания. Возникает после аспирации содержимого полости рта, реже — вследствие распространения патологического процесса из соседних органов или диссеминации из отдаленных тканей, а также как осложнение перфорации пищевода.
Клинические проявления неспецифичны: повышение температуры тела, сухой или продуктивный кашель, кровохарканье. При рентгенографии легких обычно выявляют объемное образование, которое нередко принимают за опухоль, реже — инфильтрацию легочной ткани или полостные образования.
При прогрессировании возможны поражения перикарда, плевры, а также стенки грудной полости с формированием свищей.
Актиномикоз органов брюшной полости составляет 10-20% от числа всех случаев заболевания. Возникает как осложнение аппендицита, перфорации кишечника или абдоминальных хирургических вмешательств, реже – вследствие диссеминации из других органов.
Наиболее частая локализация — илеоцекальный угол. Возможно поражение любых органов брюшной полости и костей. По клиническим проявлениям актиномикоз органов брюшной полости похож на медленно растущее злокачественное новообразование.
Диагноз обычно устанавливают после хирургического удаления патологического материала.
Актиномикоз мягких тканей составляет 10-20% от числа всех случаев заболевания. Обычно возникает через некоторое время (иногда длительное) после травмы. Основная локализация — ягодицы, промежность, нижние конечности. Образуются характерный плотный инфлильтрат, позднее -свищи.
Возможно развитие остеомиелита.
При ранней диагностике и адекватном лечении наступает полное выздоровление. Развитие осложнений (остеомиелит, абсцесс головного мозга, хронический менингит, эндокардит, фиброз мягких тканей, множественные свищи) может потребовать хирургического вмешательства и привести к инвалидизации больного. Даже при распространенном процессе атрибутивная летальность низкая.
Диагностика основана на выявлении в материале из очагов поражения возбудителя или характерных тканевых форм — друз (гранул), состоящих из сплетений актиномицета.
Актиномицеты не обладают выраженной иммуногенностью, поэтому иммунологические реакции (связывания комплемента, непрямой гемагглютинации и пр.) существенного значения не имеют.
Actinomyces spp. на питательных средах растут медленнее многих других бактериальных патогенов. Макроколонии актиномицетов нередко обнаруживают через 7-14 дней. Поэтому актиномицеты не всегда выявляются в составе другой микробиоты. Для выявления возбудителей актиномикоза необходима инкубация посевов в анаэробных условиях.
Нередко для выделения возбудителей необходимо многократно производить посев патологического материала.
В ряде случаев для получения исследуемого материала необходимы инвазивные диагностические мероприятия: пункция полостей и гнойных образований, лапароскопия или диагностическая лапаротомия.
При висцеральных формах актиномикоза патологический очаг нередко малодоступен для исследования, поэтому диагноз нередко устанавливают при исследовании удаленных органов. Для успешного выявления возбудителей актиномикоза важна быстрая транспортировка материала в лабораторию, желательно в анаэробных условиях.
Гистологическая картина характеризуется лейкоцитарной инфильтрацией с очагами гнойного расплавления, разделенными соединительной тканью.
В центре фокусов гнойного воспаления располагаются гранулы (друзы) из сплетений актиномицета, которые обычно окружены распадающимися нейтрофильными лейкоцитами. Применение специальных методов окраски (по Граму, Вейгерту, PAS-реакция с дополнительной окраской гематоксилином) увеличивают вероятность выявления друз.
Для определения объема и длительности лечения необходимо определить распространенность актиномикоза (переход процесса на близлежащие органы, кости, клетчатку) и глубину поражения мягких тканей и костей.
Дифференциальную диагностику проводят с новообразованиями, туберкулезом, нокардиозом, другой бактериальной или микотической инфекцией.
- микроскопия — поиск друз (гранул) в материале из очагов поражения;
- посев материала из очагов поражения в анаэробных условиях;
- гистологическое исследование биоптата;
- определение распространенности процесса: рентгенография, КТ, МРТ, УЗИ.
клинические признаки актиномикоза в сочетании с выявлением специфических гранул (друз) при микроскопии отделяемого из свищей, материала из очага поражения и (или) выделением Actinomyces spp. При посеве отделяемого из свищей, материала из очага поражения.
Основа лечения актиномикоза — длительная антибактериальная терапия. Продолжительность лечения и его эффективность зависят от локализации, распространенности инфекционного процесса и своевременности диагностики.
Препаратами выбора для лечения актиномикоза являются пенициллины.
Все патогенные для человека виды актиномицетов чувствительны к пенициллином.
Неэффективность начального лечения пенициллином может быть связана с сопутствующей бактериальной микробиотой (грамотрицательные бактерии, Staphylococcus и Streptococcus spp., анаэробы группы В. fragilis и пр.). В этом случае используют ингибиторозащищенные пенициллины, например амоксициллин/клавуланат, или другие препараты широкого спектра действия (цефтриаксон, имипенем).
Другая распространенная причина неэффективности начального лечения пенициллином — выраженный фиброз тканей или остеомиелит, при которых необходимо хирургическое лечение.
При непереносимости пенициллинов применяют тетрациклины (тетрациклин, доксициклин), макролиды (эритромицин, азитромицин и др.), линкосамиды (клиндамицин). Их назначают от среднетерапевтических доз до максимальных.
Для лечения актиномикоза не следует назначать противогрибковые препараты, аминогликозиды, метронидазол, котримоксазол, азтреонам, оксациллин и цефалексин.
Распространенная ошибка в лечении актиномикоза — раннее прекращение антибактериальной терапии. При актиномикозе кожи и подкожной клетчатки продолжительность лечения не должна составлять менее 12 нед.
При осложненных клинических вариантах актиномикоза (висцеральные формы, распространенный процесс, поражение костей) длительность антибактериальной терапии в среднем составляет 6-12 мес.
Обычно адекватная антибактериальная терапия обеспечивает стойкий клинический эффект, но нередко требуется хирургическое вмешательство: дренирование гнойных полостей, иссечение и удаление пораженных тканей и органов.
Препараты выбора:
- пенициллин в/в или внутримышечно 12-24 млн ЕД/сут, каждые 4 ч в течение 14-21 сут;
- затем амоксициллин per os по 1,5 г/сут, каждые 8 ч.
- эритромицин в/в — 2-4 г/сут, каждые 6 ч; per os — 1-2 г/ сут, каждые 6 ч;
- тетрациклин peros — 1-2 г/сут, каждые 6 ч;
- доксициклин в/в или per os — 200 мг/сут, каждые 12-24 ч;
- клиндамицин в/в — 1,2- 1,8 г/сут, каждые 8 ч, per os — 0,9-1,2 г/сут, каждые 6-8 ч;
- цефтриаксон в/в или внутримышечно 2 г/сут;
- имипенем — 1,5-3,0 г/сут, каждые 8 ч.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться «Актиномикоз – возбудители, проявления, диагностика, лечение.»
Актиномикоз представляет собой хроническую болезнь, которую могут спровоцировать разные подвиды актиномицетов. Данная инфекция поражает различные органы, ткани. На них формируются инфильтраты, они начинают нагнаиваться, после этого возникают свищи. Это опасное поражение эпидермиса также известно как «лучистогрибковая болезнь».
Рассматриваемое нами поражение считается инфекционным, ему свойственно первично-хроническое течение. В областях инфицирования грибком при актиномикозе возникают плотноватые гранулемы, абсцессы, свищи. Поражение тканей провоцируют лучистые грибы. Чтобы поставить точный диагноз изучают отделяемое, взятое с участков поражения. В нем обнаруживают характерный мицелий грибков.
Актиномикоз у человека (фото)
Классификация актиномикоза была разработана специалистами с учетом такого фактора, как расположение инфекции. Болезнь принято делить на такие формы:
- кожная (актиномикоз кожи). Возникает в качестве вторичного поражения, в этом случае инфекция считается следствием прогрессирования очага поражения в других органах. Распознать ее легко в тот момент, когда инфильтраты попадают внутрь подкожной клетчатки. На эпителии формируются свищи;
- шейно-челюстно-лицевая форма актиномикоза. Максимально распространена. Она имеет 2 подвида: мышечный, кожный;
- абдоминальная. По частоте получила третье место. Изначально очаги поражения затрагивают такие области: аппендикс, илеоцекальная область, затем переходят на толстую кишку. Изредка инфекция изначально поражает пищевод, тонкий кишечник, желудок. Болезнь может перейти на позвоночник, почки, печень, даже брюшную стенку. Без правильной терапии летальность достигает 50% случаев;
- суставов, костей. Очень редкая форма. Она начинается из-за распространения инфильтрата на кости, суставы из соседних органов. Часто встречаются остеомиелиты таза, голени, позвоночника с деструкцией костей, появлением секвестров;
- торакальная. Болеющим грозит летальный исход, если своевременно не приступит к терапии;
- ЦНС. Форма болезни весьма нечастая;
- мочеполовая. В медпрактике встречается изредка;
- стопы (мадуроматоз, мадурская стопа, мицетома).
Причины возникновения актиномикоза рассмотрены в видео ниже:
Специалисты еще не определили однозначно продолжительность инкубационного периода рассматриваемой нами патологии. На ее начальном этапе больной чувствует себя хорошо, его самочувствие заметно ухудшается, если инфицируются внутренние органы. Также может возникать кахексия.
Чаще грибок затрагивает такие области:
- ягодицы;
- подчелюстная;
- крестцовая область.
Симптомы отличаются с учетом области, которую поразил актиномикоз:
- Кожная форма. Ей свойственно образование уплотнений внутри подкожной клетчатки. Изначально они плотные, со временем размягчаются, открываются, образуют тяжело заживающие свищи. Форма у этих уплотнений шаровидная, они не причиняют боли. В гное свищей могут содержаться друзы грибков. Этой форме патологии также свойственна смена окраса эпидермиса на синюшно-багровый.
- Шейно-челюстно-лицевая форма. Она включает два вида: мышечный, кожный. Мышечный вид распространяется на межмышечную клетчатку. Зачастую поражаются жевательные мышцы. При этом лицо приобретает асимметричность, возникают свищи из которых выводится кровянисто-гнойная жидкость. На шее появляются валики (своеобразные изменения эпидермиса). Инфильтраты (шаровидные, полушаровидные) локализуются в подкожной клетчатке при возникновении кожного вида болезни. Грибок поражает язык, глазницы, щеки, губы, миндалины, гортань, трахею.
- Абдоминальная форма. Ей характерна имитация хирургических болезней (аппендицит, кишечная непроходимость). Если поражается прямая кишка проявляются симптомы парапроктита. Если грибок затрагивает переднюю стенку живота, на эпидермисе возникают кишечные свищи.
- Актиномикоз костей, суставов. Поражению костей свойственны признаки остеомиелита. При заражении суставов не проявляются нарушения в их функциональности. Если инфильтрат распространился до поверхности эпителия, возникают свищи.
- Торакальный актиномикоз. Патология развивается постепенно. Болеющего начинает тревожить субфебрильная температура, кашель, слабость, изначально сухой, через время с мокротой (слизью, гноем). Кашель бывает с примесью крови. При грудной стенки, плевры, дермы, возникают жгучие боли, припухлость, образуются свищи, сообщающиеся с бронхами.
- Актиномикоз ЦНС. Она проявляется одиночными, множественными абсцессами. При КТ, проводимым с контрастным веществом, абсцессы представлены очагами пониженной плотности, они имеют круглую, неправильную форму. Вокруг таких очагов наблюдаются широкие кольцевидные тени.
- Мочеполовой актиномикоз. Это вторичное поражение, оно возникает после распространения инфильтрата при прогрессировании абдоминальной формы болезни.
- Актиномикоз стоп. Он изначально начинается с подошвы. Она имеет вид плотных ограниченных узлов, эпидермис на которых изначально неизмененный, а затем уплотняется, приобретает буроватый, красновато-фиолетовый окрас. Поражение распространяется на стопу, которая отекает, изменяет форму. Узлы переходят в глубокие свищи, из которых выводится дурно пахнущая жидкость (гнойная, кровянистая, серозно-гнойная). Инфекция может продвигаться вверх, затрагивать голень (ее сухожилия, кость, мышечные волокна).

Чаще всего грибы этого рода не провоцируют начало болезни, они присутствуют в роли сапрофитной флоры внутри полости рта, на слизистой глаз. Их паразитизм активируется при начале воспалительного процесса в определенных частях организма:
Инфекционная болезнь эпидермиса иногда развивается в роли первичного инфицирования (грибки проникают через ранки на эпидермисе), а также в виде вторичного (инфекция переходит на здоровые ткани из пораженных: мышц, лимфатических узлов, зубов, миндалин, молочных желез.
Далее рассмотрены анализы и иные виды диагностики актиномикоза.
Если клиника патологии развита хорошо, у врачей не возникнет никаких затруднений в постановке диагноза. Но для врачей важно обнаружить эту болезнь на ранней стадии развития.
Для постановки точного диагноза необходимо отделяемое, взятое из свищей. Для взятия образца может также проводиться чрескожная пункция пораженного органа. Предварительный диагноз специалисты могут поставит основываясь на результатах микроскопии. Благодаря данному исследованию в образце можно обнаружить друзы грибков. Чтобы определить вид актиномицетов, провоцирующих болезнь, проводят РИФ (реакцию иммунофлуоресценции) со специфическими антигенами.
Сложно поставить диагноз в том случае, когда в исследуемом материале отсутствуют друзы. Это характерно в 75% случаев. Здесь поможет лишь посев биопсийного материала, гноя на среду Сабура. Это исследование может затянуться на 2 недели.
Данное видео расскажет о лечении актиномикоза новыми средствами:
- Терапия рассматриваемой нами болезни осуществляется посредством введения актинолизата (внутримышечно, подкожно).
- Одновременно специалист назначает антибиотикотерапию, которая необходима для предотвращения повторного инфицирования, подавления сопутствующей флоры.
- Кроме того проводится общеукрепляющая, дезинтоксикационная терапия.
При актиномикозе специалисты прибегают также к терапевтическому лечению. Оно заключается в проведении таких процедур:
- электрофорез йода;
- электрофорез актинолизата;
- УФО эпидермиса (область поражения).
- В лечении актиномикоза специалисты рекомендуют препараты пенициллинового ряда. На протяжении 20-40 дней нужно принимать 10-12 млн. Ед/сутки. После этого курса, необходимо принимать 1 млн. Ед/сутки 2-3 месяца.
- Если у больного непереносимость пенициллина, ему назначают тетрациклин, эритромицин (2 г/сутки). Актинолизат нужно вводить подкожно, внутримышечно дважды в неделю (2 г/сутки). Курс включает 20-25 инъекций.
Если образуются абсцессы, их нужно вскрывать.
- При терапии болезни актиномикоз, поражающей брюшину, может понадобиться дренирование брюшной полости.
- При поражении легких может понадобиться лобэктомия, дренирование плевральной полости.
Определенных профилактических мероприятий нет. Предотвратить возникновение болезни можно:
- Соблюдая личную гигиену.
- Своевременно излечивая болезни зубов, миндалин, ЖКТ, органов дыхания, ротовой полости.
- Предупреждая травмирования эпителия.
Какие актиномикоз можешь провоцировать осложнения? Течение болезни на протяжении длительного периода грозит развитием амилоидоза внутренних органов. Челюстно-шейно-лицевая форма опасна распространением актиномикоза на мозг, органы грудной полости.
Легче излечимой считается шейно-челюстно-лицевая форма болезни. Летальный исход грозит при актиномикозе ЦНС, внутренних органов. После излечения больных возможны рецидивы.
В данном видео человек делится своим опытом в борьбе с актиномикозом, а врач комментирует услышанное:
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды. В лечении актиномикоза применяется введение актинолизата в сочетании с антибиотикотерапией, УФО кожи, электрофорезом йода. По показаниям производится вскрытие абсцессов, оперативное лечение свищей, дренирование брюшной и плевральной полости.
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды.
Возбудители актиномикоза — грибы рода Actinomyces часто встречаются в природе. Они могут находиться на почве, растениях, сене или соломе. В организм человека актиномицеты проникают через поврежденную кожу, при вдыхании или с пищей. В большинстве случаев они не вызывают заболевания, а живут на слизистых глаз или ротовой полости в качестве сапрофитной флоры. Воспалительные процессы во рту, желудочно-кишечном тракте или органах дыхания могут привести к переходу актиномицетов в паразитическое состояние с развитием актиномикоза. Актиномикоз также встречается у сельскохозяйственных животных. Однако заражение человека от животных или больных актиномикозом людей не происходит.
Актиномикоз кожи может возникать первично при проникновении актиномицетов через ранки и другие повреждения на коже. Вторичное поражение кожи развивается изнутри, при переходе инфекции из подлежащих тканей (миндалины, зубы, лимфатические узлы, мышцы, молочная железа) и внутренних органов.
В зависимости от локализации патологического процесса при актиномикозе выделяют следующие формы:
- шейно-челюстно-лицевая;
- торакальная;
- абдоминальная;
- кожная;
- мочеполовая;
- актиномикоз суставов и костей;
- актиномикоз ЦНС;
- актиномикоз стопы (мицетома, мадурская стопа)
Актиномикоз кожи наиболее часто поражает подчелюстную, крестцовую область и ягодицы. Он характеризуется появлением в подкожной клетчатке уплотнений и синюшно-багровой окраской кожи над ними. Уплотнения имеют шаровидную форму и практически не вызывают болезненных ощущений. Вначале они очень плотные, затем размягчаются и вскрываются с образованием плохо заживающих свищей. В гнойном отделяемом свищей может быть примесь крови. Иногда в нем присутствуют желтые крупинки — друзы актиномицетов.
Актиномикоз кожи бывает 4 видов. При атероматозном варианте, который встречается в основном у детей, инфильтраты напоминают атеромы. Бугорково-пустулезный актиномикоз начинается с образования в коже бугорков, переходящих в глубокие пустулы, а затем и свищи. Для гуммозно-узловатого варианта характерно образование узлов хрящевой плотности. Язвенный актиномикоз, как правило, развивается у ослабленных пациентов. При нем стадия нагноения инфильтрата заканчивается некрозом тканей и образованием язвы.
Шейно-челюстно-лицевой актиномикоз распространен больше других и встречается в нескольких формах: с поражением межмышечной клетчатки (мышечная форма), подкожной клетчатки или кожи. Процесс может распространяться по лицу и шее, захватывая губы, язык, проникая в гортань, трахею и глазницу. При мышечной форме характерный инфильтрат наиболее часто образуется в области жевательных мышц, вызывая тризм и приводя к асимметрии лица.
Торакальный актиномикоз начинается с симптомов простуды: общая слабость, субфебрилитет, сухой кашель. Затем кашель становиться влажным, выделяется слизисто-гнойная мокрота, имеющая вкус меди и запах земли. Постепенно актиномикотический инфильтрат распространяется от центра на грудную стенку и выходит на кожу, образуя при этом свищи, идущие от бронхов. Такие свищи могут открываться не только на поверхности грудной клетки, но и в области поясницы и даже бедра.
Абдоминальный актиномикоз часто имитирует острую хирургическую патологию (кишечную непроходимость, аппендицит и т. п.). Он распространяется на кишечник, печень, почки, позвоночник и может дойти до передней стенки живота с образованием открывающихся на коже кишечных свищей. Актиномикоз прямой кишки протекает с клинической картиной парапроктита. Актиномикоз мочеполовых органов — редкое заболевание, которое чаще возникает вторично при переходе инфекции из брюшной полости.
Актиномикоз суставов и костей обычно возникает при распространении процесса из других органов. Поражение суставов не сопровождается значительным нарушением их функции, а актиномикоз костей протекает по типу остеомиелита. Распространение инфильтрата до поверхности кожи приводит к образованию свищей. Мицетома начинается с появления на подошве нескольких плотных «горошин», кожа над которыми постепенно приобретает буро-фиолетовую окраску. Количество уплотнений увеличивается, возникает отечность, изменяется форма стопы и образуются гнойные свищи. В процесс могут вовлекаться сухожилия, мышцы и кости стопы.
При развитии характерной клинической картины актиномикоза диагностика не вызывает затруднений. Однако важно поставить правильный диагноз еще в начальном периоде актиномикоза. Обнаружение актиномицетов в мокроте, мазках из зева или носа не имеет диагностической ценности, поскольку наблюдается и у здоровых людей. Поэтому для исследования берут отделяемое свищей или проводят чрезкожную пункцию пораженного органа. Обычная микроскопия исследуемого материала может выявить друзы актиномицетов, что позволяет быстро поставить предварительный диагноз актиномикоза. Последующее проведение реакции иммунофлуоресценции (РИФ) со специфическими антигенами направлено на определение вида актиномицетов.
Сложности составляют те случаи актиномикоза, при которых друз нет в исследуемом материале, что наблюдается в 75% заболевания. В таких случаях единственный надежный способ диагностики — это посев гноя или биопсийного материала на среду Сабура. Полное и достоверное исследование посева на актиномикоз может занять более 2-х недель. Но уже через 2-3 дня при микроскопии можно обнаружить характерные для актиномикоза колонии. При исследовании посева обязательно учитывается рост сопутствующей микрофлоры и ее чувствительность к антибиотикам.
Серологическая диагностика актиномикоза, к сожалению, не является достаточно специфичной. А методы ПЦР-исследований в отношении этого заболевания находятся пока в стадии разработки.
Лечение актиномикоза проводят внутримышечным и подкожным введением актинолизата. Совместно с этим проводится антибиотикотерапия, направленная на подавление сопутствующей флоры и предупреждение вторичного инфицирования. Как и любая хроническая инфекция актиномикоз требует дополнительной дезинтоксикационной и общеукрепляющей терапии.
К физиотерапевтическому лечению, которое используется при актиномикозе, относится УФО кожи в области поражения, местный электрофорез актинолизата и йода. При образовании абсцессов необходимо их вскрытие. Также может потребоваться хирургическое лечение свищей, дренирование плевральной полости или брюшной полости. В некоторых случаях при больших поражениях легких проводят лобэктомию.
При отсутствии специфического лечения актиномикоз внутренних органов может привести к летальному исходу. Наиболее легкой формой считается шейно-челюстно-лицевой актиномикоз. После выздоровления пациентов возможно развитие рецидивов.
Специфической профилактики актиномикоза нет. К неспецифической профилактике можно отнести соблюдение гигиены, предупреждение травмирования кожи, своевременное лечение зубов, воспалительных заболеваний ротовой полости, миндалин, органов дыхания и желудочно-кишечного тракта.
источник