В младенческом возрасте аденовирусная инфекция может проявиться с осложнениями, поэтому важно вылечить ее как можно быстрее, после появления 1 или 2 симптомов болезни. У детей возникает воспаление горла, носа, конъюнктивы, а иногда и желудка. Обнаружив первые симптомы, нужно обязательно показаться врачу.
Аденовирусная инфекция у детей, симптомы которой проявляются почти сразу – на 1-2 сутки после заражения, протекает с некоторыми особенностями.
Клинические проявления, характерные для детей:
- общая слабость;
- воспаление слизистых носа, горла, легких и органов пищеварения;
- осложнения – воспаление печени, лимфатических узлов и селезенки.
Возбудители инфекции – Adenoviride обладают высокой устойчивостью преимущественно в холодных температурах. Средний срок их жизни – 2 недели.
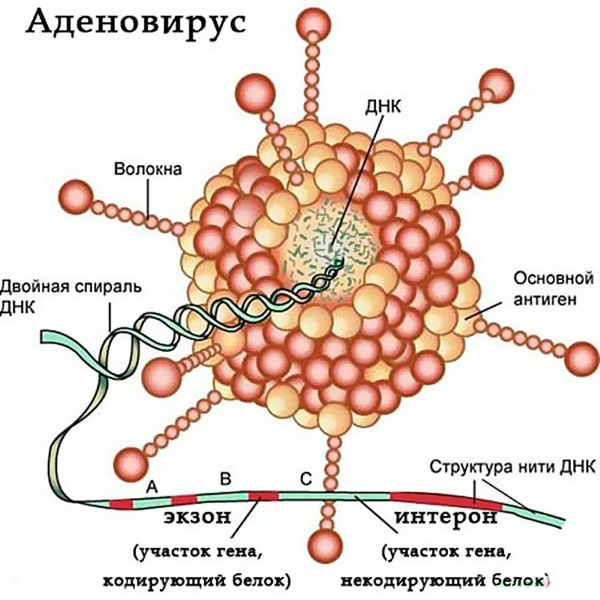
Аденовирус – антропонозная инфекция и одна из форм ОРВИ, которая всегда протекает остро и способствует воспалению органов дыхания, зрения, пищеварения. Возможно воспаление лимфоидной ткани. Чаще всего это заболевание переносят дети младшего возраста, в том числе, с достаточно крепким иммунитетом. Это связано с тем, что аденовирус имеет множество форм — возбудителей заболевания.
После выздоровления у ребенка формируется иммунитет, но только к одному виду вируса, поэтому, нет гарантии того, что он не заболеет снова. Закаленные дети с хорошей иммунной системой болеют в среднем 2-3 раза за зиму из-за того, что организм поражают разные вирусы. Возникают все типичные симптомы «простуды» — кашель, насморк, температура.
В старшем возрасте (7-10 лет) у ребенка формируется приобретенный иммунитет, и количество простуд в холодный сезон сокращается, как и вероятность возникновения опасных осложнений.
Дети, находящиеся на грудном вскармливании, практически не подвержены аденовирусным инфекциям, поскольку у них сформирован пассивный иммунитет. Антитела к аденовирусу могут сформироваться еще во время беременности. Если же у самой матери иммунная система слабая, то ребенок все же заболевает.
Возбудитель болезни – аденовирус, практически полностью устойчив к воздействиям внешней среды. В нормальной температуре он сохраняется до 2 недель, а проведенные исследования пыли, скапливаемой на детских площадках, в закрытых помещениях, в том числе – дома, показали, что в ней тоже может содержаться вирус, который наносит «удар» по организму при изменении погодных условий.
Аденовирус полностью уничтожается только при высоких температурах – летом. В остальные времена года он сохраняется в воздухе, на поверхностях и попадает в организм человека. Другой вариант заражения – через слюну, частички насморка зараженного человека.
Когда аденовирус попадает в организм, он проникает в слизистые оболочки и лимфоузлы. Если иммунная система организма не справляется с вирусом, возникает разрушение клеток и воспаление. Распространение инфекции в организме происходит через кровь и лимфу. В этот момент возникают внешние признаки болезни. Если течение болезни не осложненное, вирус быстро погибает и ребенок выздоравливает.
Скрытый период – до 12 дней, после чего аденовирус начинает поражать клетки организма, и возникает реакция. Болезнь опасна для детей любого возраста со слабым иммунитетом, поскольку могут возникнуть осложнения, требующие лечения антибиотиками.
Степени тяжести болезни у детей в возрасте от 3 до 10 лет:
- Легкая (1) – общий период болезни – до 7 дней. Осложнений нет, и ребенок быстро вылечивается.
- Среднетяжелая (2) – средняя продолжительность болезни – 3 недели. Возможны осложнения из-за поражения органов дыхания, пищеварения.
- Тяжелая (3) – самая опасная форма из-за проникновения вируса в мозговые оболочки и развития менингита. Развиваются и другие осложнения. К обычным воспалениям присоединяется бактериальная инфекция и несколько сопутствующих заболеваний.
У детей до 2-3 лет чаще всего встречаются такие осложнения, как пневмония, отит, бронхит, а также воспаление носовых пазух. У детей старше – от 3 до 6 лет развивается энцефалит, менингит, конъюнктивит, если не был вовремя проведен эффективный и правильно подобранный курс лечения. К дополнительным осложнениям можно отнести воспаление аппендикса.
Заболевание может проходить по – разному: типично и нетипично, в зависимости от того, каким образом проявляются симптомы.
После полного осмотра и обследования врач устанавливает тип вируса и выбирает подходящее лечение. Ребенок с сильным иммунитетом может являться носителем вируса, но при этом никакие симптомы не проявляются и воспаление не наступает до момента переохлаждения или заболевания другой инфекцией.
Здоровый ребенок заражается аденовирусом от больного.
Это происходит несколькими путями:
- Водный. Дети заболевают при посещении бассейна или купании в одной ванне с зараженным братом или сестрой.
- Воздушно – капельный.
- Фекально – оральный. Этот вариант возможен при несоблюдении элементарных норм гигиены: мытье рук после посещения туалета и при возвращении с улицы, после поездки в общественном транспорте.
Аденовирус имеет лимфотропные свойства и после попадания в организм внедряется в оболочки миндалин, глаз, кишечника. В местах поражения возникают воспалительные процессы.
Вероятность заражения ребенка повышается в «сезон простуд», особенно, при посещении детских садов, школ и секций.
Основные факторы риска и причины заражения:
- детский возраст до 5 лет и слабая сопротивляемость инфекциям;
- большое количество детей в учреждении;
- слабый иммунитет из-за врожденной патологии, наличие хронических заболеваний;
- склонность ребенка к простудам и воспалениям.
Штамм аденовируса живет целый год, но проявляется в холодный сезон. Наиболее вероятное время для заражения – середина или конец осени, зимние месяцы и начало весны. Дети до трех лет особенно подвержены инфекции, поскольку иммунитет, полученный с молоком матери, уже ослабевает, а собственный еще не успел выработаться. В этом случае болезнь протекает особенно остро.
Аденовирусная инфекция у детей, симптомы которой появляются уже почти сразу после заражения, характеризуется 2 синдромами:
- Фарингоконъюктивальная лихорадка;
- Респираторный синдром.
Поскольку аденовирус является разновидностью ОРВИ, на начальной стадии заболевания проявляются те же симптомы, из – за чего трудно понять тип инфекции. У ребенка появляется озноб и высокая температура, воспаляются лимфоузлы.
Однако, аденовирус имеет свои особенности, которые важно выделить, чтобы правильно поставить диагноз:
- в отличие от ОРВИ, заболевания, вызванные аденовирусом, практически никогда не принимают характер пандемии;
- вирус хорошо распространяется в детских коллективах;
- заразиться аденовирусом можно в бассейне, при этом основным симптомом станет конъюнктивит.
Инкубационный период заболеваний, вызванных аденовирусной инфекцией, продолжается от 4 до 7 дней.
Начальные симптомы, которые проявляются почти сразу после заражения:
- высокая температура — до 38С°;
- затруднения при глотании пищи – першение и боль в горле;
- покрасненье глаз, резь, повышенное слезотечение;
- капризность ребенка, отсутствие аппетита и общая слабость.
На 2 или 3 день проявляются и другие симптомы:
- повышение температуры до 39 С° и выше;
- кашель. Начиная с 3-4 дня, появляется мокрота;
- выделения из носа;
- воспаление лимфатических узлов;
- понос со слизью – у новорожденных и грудничков;
- одышка;
- гноение глаз.
В некоторых случаях высокая температура – от 38,4 и выше сопровождается судорогами. Возможно также увеличение селезенки и печени.
Ученые, исследующие аденовирусы, считают, что этот вирус относится к ОРВИ, из-за чего многие принимают заражение им за обычный грипп. Однако, очень важно вовремя понять, что ребенок не просто простыл, а заболел из-за попадания в организм аденовируса.
Об этом «говорят» следующие симптомы:
- Конъюнктивит при общем ослаблении организма – верный признак аденовируса. Глаза краснеют, слезятся и болят. Ребенок может пожаловаться на ощущение песка в глазах. Воспалению подвергается как один, так и оба глаза.
- Общее недомогание: тошнот, рвота – сохраняются 1-2 суток, в отличие от обычного вируса, при котором эти симптомы сохраняются до 7 дней.
- Температура 38 С°, сохраняющаяся 1-2 дня – верный признак аденовируса. Изматывающая лихорадка практически не встречается.
У детей возможен особый характер течения заболевания: температура чаще всего не очень высокая и быстро спадает, но остальные симптомы сохраняются. Ребенок будет жаловаться на резь в глазах, першение в горле, а при осмотре врач заметит воспаленные лимфоузлы, ринофарингит, бронхит. Возможно воспаление лимфатических узлов в области желудка.
У новорожденных из-за наличия остаточного иммунитета, болезнь протекает практически без температуры, лимфоузлы не увеличиваются, но может развиться пневмония.
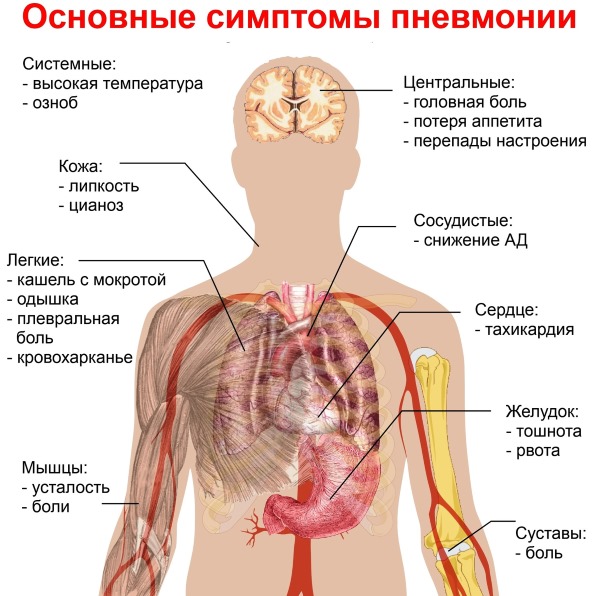
В случае пневмонии характерны следующие симптомы:
Для грудничков также свойственен такой признак, как изменение стула – появление в нем слизи и кровяных сгустков. Изредка можно перепутать аденовирусную инфекцию с аппендицитом из-за ноющих и сильных болей в животе.
Аденовирус у детей может проявиться в легкой и тяжелой формах.
При легкой форме наблюдаются следующие заболевания:
- Катаральный ларингит, трахеит, бронхит.
- Лимфаденит (регионарный).
- Конъюнктивит — гнойный и не гнойный.
У детей до 1 года в этой форме может развиться аденовирусная пневмония, которая чаще всего переходит в тяжелую форму.
При тяжелой форме наблюдается:
- Нарушение работы кишечника, почек и печени.
- Бактериальные инфекции.
- Нарушение функций ЦНС.
Не имеет значения, какая форма заболевания возникла у ребенка – аденовирус может вызвать осложнения при неправильном и затяжном лечении. Чаще всего болезнь переходит на органы пищеварения и дыхания.
Гораздо реже возникает аппендицит. При появлении у малыша сильных болей в животе и хотя бы одного сопутствующего симптома – одышка, кашель, слезотечение, нужно как можно скорее вызвать скорую помощь.
Аденовирусная инфекция у детей, симптомы которой проявляются уже на 1-3 сутки после заражения, чаще всего возникает у детей до 7 лет. Новорожденные реже заболевают аденовирусом, но, если инфекция попадает в организм, то осложнения могут быть серьезными – бронхит, пневмония и отит. Период выздоровления – до 2-4 недель.

Чаще всего заражаются малыши, которых матери не кормили грудью – из – за отсутствия иммунитета, передаваемого с молоком матери.
В целом клиническая картина схожа у детей и взрослых, но малыши тяжелее выздоравливают. У них возникает интоксикаций, потеря аппетита и осложнения. Нарушается и работа кишечника – возникает понос, потеря аппетита. Возможны боли в пупке, примесь крови и слизи в стуле. При обследовании у детей отмечается увеличение лимфатических узлов.
Возможно и внутриутробное заражение плода аденовирусом. В таком случае ребенок рождается с болезнями органов дыхательных путей, которые нужно лечить как можно быстрее.
Аденовирусная инфекция диагностируется у детей на основании клинических признаков. Однако те симптомы, которые проявляются, могут быть не достаточными для правильной диагностики, поэтому, проводятся дополнительные медицинские обследования.
В первую очередь врач должен осмотреть ребенка внешне, изучить его общее состояние и провести первичный осмотр:
- носоглотки;
- живота (мягкость тканей, наличие/отсутствие болевых ощущений);
- легких (наличие/отсутствие хрипов).
Измеряется температура тела. Затем может быть дано направление на анализы крови, мочи и кала для выявления вируса. В зависимости от наличия осложнений – бронхита, конъюнктивита, аппендицита, отита , ребенка должен осматривать не только педиатр, но и врач узкого профиля – отоларинголог, окулист, хирург.
Самую высокую диагностическую полезность имеют образцы тканей и секреты из пораженных органов. Возможно исследование по носоглоточным мазкам, конъюнктивальных проб. Для эпидемиологического исследования берут стул, в котором можно обнаружить аденовирус.
Чаще всего после заражения проходит несколько месяцев без симптомов, и только при охлаждении или воспалении организма инфекция проявляется. Если у ребенка иммунитет ослаблен, образцы тканей, которые подверглись патологическому изменению, очень полезны для диагностирования вируса, а также гепатита или колита.
Образцы бронхов забирают у пациентов со слабым иммунитетом, при условии развития бронхита и при сильном кашле. Сегодня проводят исследование количественной ПЦР с целью измерения нагрузки аденовирусов в крови. Этот анализ коммерчески доступен и дает хорошие результаты. Данное тестирование может быть выполнено и с другими образцами.
Чаще всего заболевания, вызванные аденовирусом, лечат в домашних условиях, но с наблюдением врача. В стационар детей помещают при наличии осложнений и при тяжелом течении заболевания, например, если высокая температура держится больше 3 дней или происходит генерализация процесса.
Стандартные противовирусные лекарства малоэффективны, поэтому врач должен подбирать препараты индивидуально, в зависимости от симптомов.
До тех пор, пока не пройдет лихорадка, обязательно соблюдение постельного режима во всех случаях. Антипиретики назначают при повышении температуры тела до 38,5С° и выше. Если показатель температуры ниже, то жаропонижающие средства врач назначает только при высокой вероятности развития судорог или лихорадки. Для симптоматического лечения назначают: Парацетамол, Нурофен.
Кроме средств для снижения температуры и болевого синдрома назначают другие, противовирусные препараты:
- Лазолван – ингаляции;
- Бромгексин и АЦЦ;
- Мукалтин, Амброксол;
- Офтальмоферон.
Обязательно строгое соблюдение возрастных дозировок, поэтому противовирусную терапию может назначить только врач, знакомый с историей болезни.
Аденовирусная инфекция у детей, симптомы которой могут проявиться не сразу, лечится путем назначения этиотропной терапии. Назначаются противовирусные препараты. Использовать их нужно только по назначению врача и в тех дозах, которые указаны в рецепте. Антибиотики назначаются, если заболевание дало серьезные осложнения, либо возник риск вторичного развития инфекций.
Виды заболеваний, при которых требуется лечение антибиотиками:
Местные антибиотики дают меньше побочных эффектов, поэтому их назначают в первую очередь для детей.
Основные виды препаратов и дозировки:
| Препарат | Правила применения | Форма выпуска |
| Биопарокс | Делают впрыскивания в ноздри или в горло, количество впрыскиваний определяется врачом | Аэрозоль |
| Граммидин | В течение 30 мин принимают 2 таблетки подряд. Дневная дозировка – 4 таблетки | Таблетки для рассасывания |
| Стопангин | 2 раза в день по 2 впрыскивания | Спрей |
Применение этих препаратов дает существенное улучшение самочувствия ребенка и устраняет воспаление. Необходимо пройти полный курс лечения, даже если кажется, что ребенок уже здоров – инфекция может оставаться в организме и проявиться снова.
В сочетании с медикаментозной терапией следует применять некоторые народные средства, чтобы ускорить процесс выздоровления ребенка.
Врачи одобряют следующие способы домашнего лечения:
- Прикладывание грелки со льдом и холодные обтирания – в местах проекции крупных сосудов. Прикладывания делают на короткое время и только по рекомендации врача.
- Обильное теплое питье. Можно давать ребенку теплую воду, чаи и травяные настои.
- Для смягчения кашля следует приготовить молоко с добавлением соды на кончике ч.л.
- Промывания глаз при воспалении. Используют раствор фурацилина или марганцовку, разбавленные с водой. Можно делать промывания настоем из ромашки или слабой чайной заваркой.
- Полоскание горла теплой водой с добавлением морской соли – щепотку на стакан.
Какие – либо другие методы лечения противопоказаны. Народную терапию обязательно совмещают с медикаментозной для устранения воспаления и уничтожения вируса в организме.
Если отсутствуют серьезные осложнения, то выздоровление наступает через 6-7 дней с момента начала лечения. Если болезнь затяжная, то симптоматика сохраняется на протяжении 2-3 недель.
В первую очередь исчезают признаки вирусного поражения конъюнктивы, а кашель и воспаление легких и горла может сохраняться до 3 недель.
В некоторых случаях отмечается «волнообразное» течение болезни, когда у ребенка состояние улучшается и ухудшается, а на фоне явного улучшения могут сохраняться остаточные симптомы – чаще всего кашель.
Осложнения у детей возникают часто, если снижен иммунитет и не обеспечено достаточное лечение при появлении первых симптомов. В случае осложнения процент выздоровления высокий, но необходимо правильно подобрать медикаментозное: противовирусное и противовоспалительное лечение.
Все осложнения, как правило, проявляются на фоне аденовирусной инфекции при активном размножении патогенной микрофлоры – если организм ослаблен. В этом случае инфекция попадает преимущественно в дыхательные органы и вызывает обширное воспаление.
Тяжелое осложнение – проникновение аденовируса в брыжейки – лимфатические узлы, расположенные в брюшинной области. В этом случае не исключено развитие аппендицита, в результате чего потребуется хирургическое вмешательство. Однако, и в этом случае исход благоприятный, если вовремя обратиться к врачу.
Другие возможные осложнения: тонзиллит, синусит, обострение ранее диагностированных хронических заболеваний.
Чем быстрее будет выявлена аденовирусная инфекция, тем больше шансов на то, что у детей не возникнет серьезных осложнений, которые могут стать причиной затяжных проблем со здоровьем. Как правило, первые симптомы можно заметить уже через несколько дней после заражения. Лечение следует начинать при появлении насморка, кашля, чихания и общего недомогания, а также при проблемах с пищеварением.
Автор статьи: Аксинья Осина
Оформление статьи: Лозинский Олег
Что такое аденовирусы, особенности и лечение заболевания:
источник
29. Аденовирусная инфекция. Эпидемиология. Патогенез. Классификация клинических форм. Диагностика. Лечение на дому.
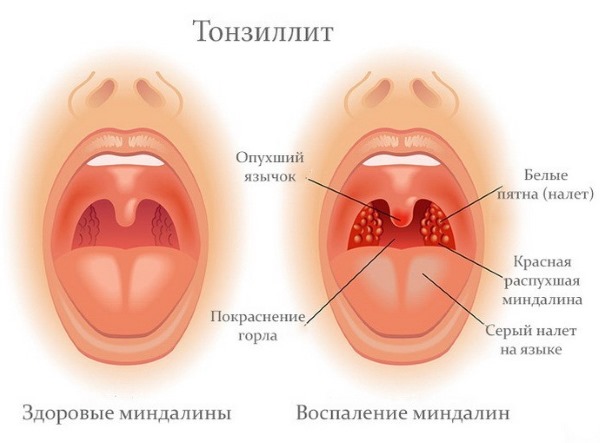
Аденовирусная инфекция — острое инфекционное заболевание, вызываемое различными серотипами аденовируса, передающееся воздушно-капельным путем, характеризующееся преимущественным поражением глотки, миндалин, конъюнктив, лимфаденопатией и лихорадкой.
Этиология: ДНК-овый аденовирус человека, имеет 3 АГ: А-антиген — групповой, общий для всех серотипов; В-антиген — токсический, обусловливающий цитопатическое действие в культуре ткани, подавляющий активность интерферона, С-антиген — типоспецифический; эпителиотропен, поражает эпителий респираторного тракта, кишечника, конъюнктивы, лимфоидную ткань.
Эпидемиология: источник – больные (наиболее опасны в первые 2 нед. заболевания) и вирусоносители, пути передачи – воздушно-капельный (основной), редко — пищевой, водный, контактно-бытовой; наиболее восприимчивы дети 6 мес – 3 лет; иммунитет после перенесенного заболевания типоспецифический, продолжительный.
Патогенез: проникновение аденовируса через слизистые верхних дыхательных, конъюнктивы, эпителий ЖКТ путем пиноцитоза —> репликация вируса в ядрах чувствительных клеток —> местный воспалительный процесс, повреждение и разрушение пораженных клеток —> вирусемия —> различные диссеминированные поражения (поражение эндотелия сосудов с развитием выраженного экссудативного воспаления слизистых и склонностью к выпадению фибрина и др.) —> снижение активности ИС —> наслоение вторичной флоры
Классификация клинических форм аденовирусной инфекции:
1) катар верхних дыхательных путей
2) фарингоконъюнктивальная лихорадка
5) эпидемический кератоконъюнктивит
Для любой клинической формы характерна совокупность поражения респираторного тракта и других симптомов (конъюнктивит, диарея, мезаденит и др.).
Клиническая картина аденовирусной инфекции:
— инкубационный период 4-14 дней
— острое начало с повышения температуры, симптомов интоксикации (познабливания, головной боли, слабости, снижения аппетита, миалгий), но даже при высокой лихорадке общее состояние остается удовлетворительным; лихорадка длительная, от 2-3 дней до 14 дней, иногда носит двухволновой характер
— чаще протекает в форме ОРЗ, преобладает катаральный синдром с выраженным экссудативным компонентом воспаления
— катар верхних дыхательных путей (поражение слизистых носа, глотки и небных миндалин) — наиболее частая форма аденовирусной инфекции, начинается остро, температура повышается до 38-39 °С, наиболее выражена на 2-3 сутки заболевания и сохраняется 5-10 дней, интоксикация выражена умеренно; типичны ринит (обильное серозное отделяемое из носовых ходов, затрудненное носовое дыхание) и фарингит с выраженным экссудативным компонентом воспаления (застойная гиперемия и отечность слизистой задней стенки глотки, ее зернистость из-за гиперплазия подслизистых лимфоидных фолликулов, умеренная гиперемия и отечность небных дужек и язычка), тонзиллит (гипертрофия, отечность и умеренная гиперемия миндалин), аденоидит
— характерен синдром полиаденита — увеличение шейных и подчелюстных л.у., а иногда и гепатоспленомегалия
— при фарингоконъюнктивальной лихорадке на фоне выраженной лихорадки и явлений фарингита присоединяется острый конъюнктивит; как правило, вначале поражается один глаз, жалобы на жжение, резь, ощущение инородного тела в глазу, при осмотре веки отечны, глазная щель сужена, конъюнктива зернистая, резко гиперемированная, иногда с фибринозной пленкой; при присоединении кератита в субэпителиальном слое роговицы образуются инфильтраты, возникает ее помутнение с последующим снижением остроты зрения
— эпидемический кератоконъюнктивит – у детей встречается редко, как правило, не сопровождается катаральными явлениями; начало острое, с лихорадкой и интоксикацией; вначале развивается конъюнктивит — катаральный или фолликулярный, изредка пленчатый, через неделю на фоне исчезающего воспалительного процесса в конъюнктиве возникает кератит; чувствительность роговицы резко снижаются, появляются субэпителиальные инфильтраты без наклонности к изъязвлению; процесс протекает длительно, но имеет доброкачественный характер, очаги помутнения роговой оболочки рассасываются обычно полностью через несколько месяцев
— из внереспираторных проявлений наиболее характерны диспепсические расстройства в виде болей в животе, рвоты, повторной диареи без патологических примесей; у детей может развиться мезаденит, бронхиолиты, пневмонии, менингиты и менингоэнцефалиты, геморрагический цистит
— пневмония развивается, как правило, у детей первого года жизни, патологический процесс в легких имеет мелкоочаговый, а при тяжелых формах — сливной характер:
— заболевание начинается с катара верхних дыхательных путей и повышения температуры тела до 38-39° С
— состояние ребенка резко ухудшается, развивается гипертермия с размахами температуры тела в течение суток в 1-3° С, характерна выраженная интоксикация — ребенок вялый, сонливый, отказывается от еды, появляются рвота и судороги
— кашель частый, непродуктивный, иногда коклюшеподобный
— в легких на 3- 4-й день болезни появляются обильные сухие, мелко- и среднепузырчатые влажные и крепитирующие хрипы; при перкуссии участки укорочения перкуторного звука чередуются с тимпанитом
— выражены признаки дыхательной недостаточности
— при альвеолитах аденовирусной природы развивается склерозирование межуточной ткани, нарушается эластичность альвеол и ацинусов
— аденовирусная пневмония протекает тяжело и длительно (до 4-8 нед.), может принимать рецидивирующее течение с развитием новых очагов поражения
— диарея — развивается у детей младшего возраста:
— в первые дни заболевания на фоне катарального синдрома появляется учащенный до 3-6 раз в сутки стул энтеритного характера, который нормализуется через 3-5 дней
— у детей старшего возраста заболевание может протекать в виде острого гастроэнтерита без катарального синдрома
— мезаденит — проявляется остро возникающими сильными приступообразными болями в животе, как правило, в правой подвздошной области, лихорадкой, редкой рвотой; возможно появление слабовыраженных симптомов раздражения брюшины, симулирующих картину «острого живота»; характерно сочетание мезаденита с катаром верхних дыхательных путей и другими проявлениями аденовирусной инфекции
Диагностика аденовирусной инфекции:
1. Опорные клинико-диагностические критерии: характерный эпиданамнез; острое начало с последовательным развитием симптомов заболевания; полиморфизм клинических проявлений; наличие с первого дня болезни выраженного катарального синдрома, преобладающего над синдромом интоксикации; выраженный экссудативный характер воспаления; сочетание симптомов катара верхних дыхательных путей и конъюнктивита; синдром полиаденита, гепатоспленомегалия; волнообразное течение.
2. Иммунофлюоресцентный и иммуноферментный методы для обнаружения АГ аденовирусов в пораженных эпителиальных клетках
3. Серологические реакции (РСК, РН) в парных сыворотках, взятых с интервалом в 10-14, диагностически значимо нарастание титра специфических АТ в 4 раза и более
4. Вирусологический метод (выделение вируса на культуре клеток) – в клинике не применяется
5. ОАК: в первые дни иногда умеренный лейкоцитоз, сдвиг нейтрофильной формулы, атипичные мононуклеары до 5-10%; на 2-3-й день болезни: лейкопения, лимфоцитоз.
Лечение аденовирусной инфекции:
1. Госпитализируются дети с тяжелыми и осложненными формами
2. В течение острого периода — постельный режим, диета полноценная, богатая витаминами
3. Этиотропная терапия – показана детям с тяжелой формой аденовирусной инфекции: лейкоцитарный человеческий ИФН, чигаин, виферон, человеческий нормальный иммуноглобулин; для лечения конъюнктивитов и кератоконъюнктивитов 0,5% флореналевую или 0,25% оксолиновую мазь закладывают за веки 3 раза/сут, при ринитах смазывают ими слизистую оболочку носа, 0,2% р-р дезоксирибонуклеазы закапывают в конъюнктивальный мешок или в носовые ходы 3-4 раза/сут
4. Патогенетическая и симптоматигеская терапия: поливитамины, при рините — галазолин, назол, пиносол интраназально, УВЧ на область носа, УФО на стопы, при малоэффективном кашле — туссин, микстуры с алтеем, термопсисом, бромгексин, бронхикум, при конъюнктивите и кератоконъюнктивите в конъюнктивальный мешок закапывают 20% р-р сульфацила-натрия, 0,25% р-р и др.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
ОРВИ – группа инфекционных болезней, вызываемых респираторными вирусами, передающимися воздушно – капельным путем, протекающих с поражением дыхательной системы, характеризующихся повышением температуры тела, интоксикацией и катаральным синдромом.
Название протокола: ОРВИ у детей
Код протокола:
Код (коды) по МКБ-10:
J00- J06 Острые респираторные инфекции верхних дыхательных путей
J00 –Острый назофарингит (насморк)
J02.8 – Острый фарингит, вызванный другими уточненными возбудителями
J02.9 – Острый фарингит, не уточненный
J03.8 – Острый тонзиллит, вызванный другими уточненными возбудителями
J03.9 – Острый тонзиллит, не уточненный
J04 –Острый ларингит и трахеит
J04.0 – Острый ларингит
J04.1 – Острый трахеит
J04.2 – Острый ларинготрахеит
J06 –Острые респираторные инфекции верхних дыхательных путей множественной и неуточненной локализации
J06.0 – Острый ларингофарингит
J06.8 – Другие острые инфекции верхних дыхательных путей множественной локализации
J06 – Острая инфекция верхних дыхательных путей неуточненная
J10- J18 – Грипп и пневмония
J10 – Грипп, вызванный идентифицированным вирусом гриппа
J11 – Грипп, вирус не идентифицирован
Дата разработки протокола: 2013 год.
Сокращения, используемые в протоколе:
ВОП — врач общей практики
ДВС – диссеминированное внутрисосудистое свертывание
ИФА – иммуноферментный анализ
МНО – международное нормализованное отношение
ОРВИ – острая респираторная вирусная инфекция
ОРЗ – острое респираторное заболевание
ПВ – протромбиновое время
ПМСП – первичная медико-санитарная помощь
ПЦР – полимеразноцепная реакция
РНГА – реакция непрямой гемагглютинации
РПГА – реакция пассивной гемагглютинации
РСК – реакция связывания комплемента
РТГА – реакция торможения гемагглютинации
СОЭ — скорость оседания эритроцитов
ТОРС – тяжелый острый респираторный синдром
ИВБДВ- интегрированное ведение болезней детского возраста
ВИЧ- вирус иммунодефицита человека
ОПО- общие признаки опасности
Категория пациентов: больные дети до 18 лет поликлиник и инфекционных стационаров/отделений, многопрофильных и специализированных стационаров,
Пользователи протокола: ВОП ПМСП, врач-педиатр ПМСП, врач — инфекционист детский ПМСП;
— врач-инфекционист детский инфекционного стационара/отделения, врач — педиатр многопрофильных и специализированных стационаров
— Ведущие специалисты в сфере ВРТ из Казахстана, СНГ, США, Европы, Великобритании, Израиля и Японии
— Симпозиумы, дискуссии, мастер-классы по актуальным проблемам
Клиническая классификация ОРВИ:
— легкая,
— среднетяжелая,
— тяжелая.
По течению:
— гладкое без осложнений;
— с осложнениями.
Например: ОРВИ, ларингит, средней степени тяжести. Осложнение стеноз гортани 1 степени. При уточнении этиологии ОРВИ заболевание классифицируют по нозологической форме.
Клиническая классификация гриппа и других острых респираторных заболеваний (ОРЗ):
1.1. Этиология
1.1.1. Грипп типа А.
1.1.2. Грипп типа В.
1.1.3. Грипп типа С.
1.1.4. Парагриппозная инфекция.
1.1.5. Аденовирусная инфекция.
1.1.6. Респираторно-синцитиальная инфекция.
1.1.7. Риновирусная инфекция.
1.1.8. Коронавирусная инфекция.
1.1.9. Микоплазменная инфекция.
1.1.10. ОРЗ бактериальной этиологии
1.1.11. ОРВИ смешанной этиологии (вирусно-вирусная, вирусно-микоплазменная, вирусно-бактериальная, микоплазмо-бактериальная).
1.2. Форма клинического течения
1.2.1. Бессимптомная.
1.2.2. Легкая.
1.2.3. Среднетяжелая.
1.2.4. Тяжелая.
1.3. Осложнения
1.3.1. Пневмония.
1.3.2. Бронхит.
1.3.3. Гайморит.
1.3.4. Отит.
1.3.5. Синдром крупа.
1.3.6. Поражение сердечно-сосудистой системы (миокардит, ИТШ и др.).
1.3.7. Поражение нервной системы (менингит, энцефалит и др.).
ΙΙ. Методы, подходы и процедуры диагностики и лечения
Перечень диагностических мероприятий
Основные:
1) Сбор жалоб и анамнеза, в том числе эпидемиологического (контакт с больным и/или большим числом людей в период сезонного подъема ОРВИ и гриппа и т.п.);
2) Объективное обследование (визуальный осмотр, пальпация, перкуссия, аускультация, общая термометрия, измерение артериального давления, определение частоты пульса и дыхания, оценка мочевыделительной функции);
3) Общий анализ крови (гемоглобин, эритроциты, лейкоциты, лейкоцитарная формула, СОЭ).
4) Общий анализ мочи.
5) Исследования для установления этиологии болезни проводятся обязательно методом иммунофлюоресценции и серологическими реакциями;
6) Микроскопия кала для обнаружения яиц гельминтов.
Дополнительные:
1) ИФА, вирусологическое исследование и ПЦР проводятся в лабораториях департамента Госсанэпиднадзора для определения этиологии гриппа и ОРВИ;
Методы этиологической диагностики ОРВИ и гриппа
| Диагноз | Иммунофлюо-ресценция | РНГА РТГА | ИФА | Посев на культуру клеток эмбриона человека, почек обезьяны (вирусологическое исследование) | ПЦР |
| Грипп | + | +++ | + | + | + |
| Парагрипп | + | РТГА | — | + | — |
| Аденовирусная инфекция | + | РТГА | — | — | — |
| Респираторно-синцитиальная инфекция | + | РНГА | — | + | — |
| Риновирусная инфекция | + | — | — | + | — |
| ТОРС | — | — | + | — | + |
2) Тромбоциты, МНО, ПВ – при наличии геморрагического синдрома;
3) Микроскопия толстой капли крови для обнаружения малярийных плазмодиев (при лихорадке более 5 дней);
4) Спинномозговая пункция с исследованием ликвора;
5) Рентгенография легких – при подозрении на пневмонию или бронхит;
6) ЭКГ – при наличии осложнения со стороны сердечнососудистой системы;
7) Консультация невролога при наличии судорог и симптомов менингоэнцефалита;
8) Консультация гематолога при выраженных гематологических изменениях и геморрагическом синдроме;
— обследования, которые необходимо провести до плановой госпитализации (минимальный перечень) – не проводится.
Диагностические критерии
Жалобы и анамнез, в том числе эпидемиологический
Грипп [3*]:
— острое начало с развитием симптомов интоксикации в 1-е сутки, высокая лихорадка с ознобом;
— общая продолжительность лихорадочного периода 4-5 дней;
— головная боль с типичной локализацией в области лба, надбровных дуг, глазных яблок;
— слабость, адинамия;
— боли в костях, мышцах, вялость, «разбитость»;
— гиперестезия;
Парагрипп:
— начало болезни может быть постепенным;
— интоксикация выражена слабо;
— боли и першение в горле, заложенность носа, обильное отделяемое из носа, сухой кашель «лающий кашель», осиплость голоса;
Аденовирусная инфекция:
— начало болезни острое;
— насморк и заложенность носа, затем присоединяются обильные слизистые выделения из носа;
— могут быть чувство першения или боль в горле, сухой кашель;
— явления конъюнктивита – боли в глазах, слезотечение.
Респираторно-синцитиальная инфекция:
— постепенное начало;
— субфебрильная температура;
— упорный кашель, сначала сухой, затем продуктивный, часто приступообразный;
— характерна одышка (астмоидное дыхание у детей до 5 лет).
Риновирусная инфекция:
— умеренная интоксикация
— начало острое;
— чихание, выделения из носа, затрудненное носовое дыхание, покашливание;
ТОРС:
— острое начало с ознобом, головной болью, болью в мышцах, общей слабостью, головокружением, повышением температуры тела, выделения из носа;
— боли в горле, гиперемия слизистой оболочки неба и задней стенки глотки, кашель;
— возможны тошнота, одно- двукратная рвота, боли в животе, жидкий стул;
— через 3-7 дней возможно повторное повышение температуры тела и появление упорного непродуктивного кашля, одышки, затрудненного дыхания.
Эпидемиологический анамнез:
— контакт с больными гриппом и ОРВИ
физикальное обследование
Объективные симптомы, характерные для гриппа и ОРВИ:
— повышение температуры тела;
— заложенность носа, нарушение носового дыхания, чихание, отделение слизи из носа (острый ринит);
— гиперемия слизистой ротоглотки, першение и сухость в горле, болезненность при глотании (острый фарингит);
— гиперемия и отечность миндалин, небных дужек, язычка, задней стенки глотки (острый тонзиллит);
— сухой лающий кашель, осиплость голоса (ларингит);
— саднение за грудиной, сухой кашель (трахеит);
— астмоидное дыхание (обструктивный бронхит)
— кашель (в начале заболевания сухой, через несколько дней влажный с увеличивающимся количеством мокроты); мокрота чаще имеет слизистый характер, на 2-й неделе может приобретать зеленоватый оттенок; кашель может сохраняться в течение 2 недель и дольше (до 1 месяца при аденовирусной и респираторно-синтициально-вирусной инфекциях).
| Возбудители | Основные синдромы поражения дыхательных путей |
| Вирусы гриппа | Трахеит, ларингит, ринофарингит, бронхит |
| Вирусы парагриппа | Ларингит, ринофарингит, ложный круп |
| Респираторно-синцитиальный вирус | Бронхит, бронхиолит |
| Аденовирусы | Фарингит, тонзиллит, ринит, конъюктивит |
| Риновирусы | Ринит, ринофарингит |
| Коронавирусы человека | Ринофарингит, бронхит |
| Коронавирус ТОРС | Бронхит, бронхиолит, респираторный дистресс-синдром |
Объективные симптомы, характерные для гриппа [3]:
— температура 38,5-39,5 0 С;
— частота пульса соответствует повышению температуры;
— дыхание учащено;
— умеренно выраженные катаральные явления (насморк, сухой кашель);
— гиперемия лица и шеи, инъекция сосудов склер, повышенное потоотделение, мелкая геморрагическая сыпь на коже, разлитая гиперемия и зернистость слизистой оболочки зева;
— при тяжелой форме: высокая лихорадка, нарушение сознания, явления менингизма, одышка, геморрагическая сыпь, тахикардия, глухость сердечных тонов, слабость пульса, артериальная гипотензия, акроцианоз и цианоз, судорожная готовность или судороги;
– носовые кровотечения, геморрагическая сыпь на коже и слизистых вследствие развития ДВС-синдрома;
— признаки острой дыхательной недостаточности у больных тяжелым (особенно пандемическим) гриппом: приступообразный звонкий кашель, свистящее стридорозное дыхание, инспираторная одышка, исчезновение голоса, центральный и акроцианоз, тахикардия, слабый пульс, ослабление тонов сердца, артериальная гипотония;
— признаки острой сосудистой недостаточности у больных тяжелым (особенно пандемическим) гриппом: снижение температуры тела, бледность кожных покровов, холодный липкий пот, адинамия с потерей сознания, цианоз и акроцианоз, тахикардия, слабый нитевидный пульс, глухость тонов сердца, артериальная гипотония, прекращение мочеотделения;
— признаки отека и набухания вещества мозга у больных тяжелым (особенно пандемическим) гриппом: психомоторное возбуждение и нарушение сознания, патологический тип дыхания, брадикардия, сменяющаяся тахикардией, гиперемия лица, рвота, не приносящая облегчения, судороги, очаговые неврологические знаки, менингеальные синдромы, лабильность артериального давления, гиперстезия, гиперкаузия;
— признаки отека легких у больных тяжелым (особенно пандемическим) гриппом: нарастание одышки и удушья, центральный и акроцианоз, появление пенистой и кровянистой мокроты, снижение температуры тела, слабый частый пульс, множество сухих и влажных разнокалиберных хрипов в легких.
Критерии степени тяжести гриппа и ОРВИ (оценивается по выраженности симптомов интоксикации):
Легкая степень — повышение температуры тела не более 38°С; умеренная головная боль;
Средняя степень — температура тела в пределах 38,1–40°С; выраженная головная боль; гиперестезия; тахикардия
Тяжелая степень — острейшее начало, высокая температура (более 40°) с резко выраженными симптомами интоксикации (сильной головной болью, ломотой во всем теле, бессонницей, бредом, анорексией, тошнотой, рвотой, менингеальными симптомами, иногда энцефалитическим синдромом); пульс более 120 уд/мин, слабого наполнения, нередко аритмичен; систолическое артериальное давление менее 90 мм рт.ст.; тоны сердца глухие; частота дыхания более 28 в 1 мин.
Очень тяжелая степень — молниеносное течение с бурно развивающимися симптомами интоксикации, с возможным развитием ДВС-синдрома и нейротоксикоза.
лабораторные исследования:
Общий анализ крови:
— нормо-лейкопения (нормальные показатели лейкоцитов в крови: 4-9·10 9 /л);
— лимфоцитоз (нормальные показатели лимфоцитов в крови: 20-37% у детей старше 5 лет, до 5 лет- 60- 65%);
— в случае присоединения бактериальной суперинфекции – лейкоцитоз и/или «сдвиг формулы влево»; [4];
— нормальные показатели эритроцитов ( 4,0-6,0•10 12 /л), гемоглобина ( 120-140 г/л), СОЭ (мальчики 2-10 мм/ч, девочки 2-15 мм/ч).
— положительные результаты иммунофлюоресценции и нарастание титра специфических антител в 4 и более раз в серологических реакциях (в парных сыворотках).
Спинномозговая пункция – ликвор прозрачный, цитоз в норме, (нормальные показатели ликвора: прозрачный, бесцветный, цитоз 4-6 в мл, в том числе, лимфоциты 100%, нейтрофилы 0%; белок 0,1-0,3 г/л, глюкоза 2,2-3,3 ммоль/л).
Инструментальные исследования:
Рентгенография органов дыхания:
— признаки бронхита, пневмонии, отека легкого.
Показания для консультации специалистов:
— невролога при судорогах и явлениях менингоэнцефалита;
— гематолога при выраженных гематологических изменениях и геморрагическом синдроме;
— окулиста при отеке головного мозга.
Дифференциальный диагноз
| ДИАГНОЗ или причина заболевания | В пользу диагноза |
| Пневмония | Кашель и учащенное дыхание: возраст |
| Бронхиолит | — Первый случай астмоидного дыхания у ребенка в возрасте |
| Туберкулез | — Хронический кашель (> 30 дней); — Плохое развитие/отставание в весе или потеря веса; — Положительная реакция Манту; — Контакт с больным туберкулезом в анамнезе — Рентгенологические признаки: первичные комплекс или милиарный туберкулез — Обнаружение микобактерий туберкулеза при исследовании мокроты у детей более старшего возраста |
| Коклюш | — Пароксизмальный кашель, сопровождающийся характерным судорожным свистящим вдохом, рвотой, цианозом или апноэ; — Хорошее самочувствие между приступами кашля; — Отсутствие лихорадки; — Отсутствие вакцинации АКДС в анамнезе. |
| Инородное тело | — Внезапное развитие механической обструкции дыхательных путей (ребенок «подавился») или стридора — Иногда астмоидное дыхание или патологическое расширение грудной клетки с одной стороны; — Задержка воздуха в дыхательных путях с усилением перкуторного звука и смещением средостения — Признаки коллапса легкого: ослабленное дыхание и притупление перкуторного звука — Отсутствие реакции на бронхолитические средства |
| Выпот/эмпиема плевры | — «Каменная» тупость перкуторного звука; — Отсутствие дыхательных шумов |
| Пневмоторакс | — Внезапное начало; — Тимпанический звук при перкуссии с одной стороны грудной клетки; — Смещение средостения |
| Пневмоцистная пневмония | — 2-6-месячный ребенок с центральным цианозом; — Ращирение грудной клетки; — Учащенное дыхание; — Пальцы в виде «барабанных палочек»; изменения на рентгенограмме при отсутствии аускультативных расстройств; — Увеличенные размеры печени, селезенки, и лимфоузлов; — Положительный ВИЧ-тест у матери или ребенка |
| Признаки | Пандемичес- кий грипп | Сезонный грипп | ТОРС | Парагрипп | Респиратор- но-синцитиаль- ная инфекция | Аденовирус- ная инфекция | Риновирус- ная инфекция |
| Возбудитель | Вирус гриппа А (Н5N1) | Вирусы гриппа: 3 серотипа (А, В, С) | Коронавирус новой группы | Вирусы парагриппа: 5 серотипов (1-5) | Респиратор- но-синтициаль- ный вирус: 1 серотип | Аденовирусы: 49 серотипов (1-49) | Риновирусы: 114 серотипов (1-114) |
| Инкубацион- ный период | 1-7 сут, в среднем 3 сут | От нескольких часов до 1,5 сут | 2-7 сут, иногда до 10 сут | 2-7 сут, чаще 3-4 сут | 3-6 сут | 4-14 сут | 23 сут |
| Начало | Острое | Острое | Острое | Постепенное | Постепенное | Постепенное | Острое |
| Течение | Острое | Острое | Острое | Подострое | Подострое, иногда затяжное | Затяжное, волнообраз- ное | Острое |
| Ведущий клинический синдром | Интоксика- ция | Интоксика- ция | Дыхательная недостаточ- ность | Катаральный | Катаральный, дыхательная недостаточ- ность | Катаральный | Катаральный |
| Выражен- ность интоксика- ции | выраженная | выраженная | Сильно выраженная | умеренная | Умеренная или отсутствует | Умеренная | Умеренная или отсутствует |
| Длитель- ность интоксика- ции | 7-12 сут | 2-5 сут | 5-10 сут | 1-3 сут | 2-7 сут | 8-10 сут | 1-2 сут |
| Температура тела | 390С и выше | Чаще 39 0 С и выше, но может быть субфебриль- ная | 380С и выше | 37-38 0 С и выше | Субфебриль- ная, иногда нормальная | Фебрильная или субфебриль- ная | Нормальная или субфебриль- ная |
| Катаральные проявления | Отсутствуют | Умеренно выражены, присоединя- ются позднее | Умеренно выражены, экссудация слабая | Выражены с первого дня течения заболевания. Осиплость голоса | Выражены, постепенно нарастают | Сильно выражены с первого дня течения заболевания | Выражены с первого дня течения заболевания. |
| Ринит | Отсутствует | Затруднение носового дыхания, заложен- ность носа. Серозные, слизистые или сукровичные выделения в 50% случаев | Возможен в начале заболевания | Затруднение носового дыхания, заложен- ность носа | Заложен- ность носа, необильное серозное отделяемое | Обильное слизисто-серозное отделяемое, резкое затруднение носового дыхания | Обильное серозное отделяемое, носовое дыхание затруднено или отсутствует |
| Кашель | Выраженный | Сухой, мучительный, надсадный, с болями за грудиной, на 3 сут. влажный, до 7-10 сут. течения заболевания | Сухой, умеренно выраженный | Сухой, лающий может сохранятся длительное время (иногда до 12-21 сут) | Сухой приступо- образный (до 3 нед.), сопровож- дающийся болями за грудиной, астмоидное дыхание у детей чаще до 2 лет | Влажный | Сухой, першение в глотке |
| Изменения слизистых оболочек | Отсутствуют | Слизистая оболочка глотки и миндалин синюшная, умеренно гиперемиро- вана; инъекция сосудов. | Слабая или умеренная гиперемия слизистых оболочек | Слабая или умеренная гиперемия зева, мягкого неба, задней стенки глотки | Слабая гиперемия слизистых оболочек | Умеренная гиперемия, отечность, гиперплазия фолликул миндалин и задней стенки глотки | Слабая гиперемия слизистых оболочек |
| Физикаль- ные признаки поражения легких | Со 2-3-х сут течения заболевания | Отсутствуют, при наличии бронхита – сухие рассеянные хрипы | С 3-5-х сут течения заболевания часто выявляют признаки интерстици- альной пневмонии | Отсутствуют | Рассеянные сухие и редко влажные среднепузыр- чатые хрипы, признаки пневмонии | Отсутствуют. При наличии бронхита – сухие, рассеянные хрипы. | Отсутствуют |
| Ведущий синдром респиратор- ных поражений | Нижний респиратор- ный синдром | Трахеит | Бронхит, острый респиратор- ный дистресс синдром | Ларингит, ложный круп | Бронхит, бронхиолит, возможен бронхоспазм | Ринофарин- гоконъюнкти- вит или тонзиллит | Ринит |
| Увеличение лимфатичес- ких узлов | Отсутствует | Отсутствует | Отсутствует | Заднешей- ные, реже – подмышеч- ные лимфатичес- кие лимфоузлы увеличены и умеренно болезнен- ные | Отсутствует | Может быть полиаденит | Отсутствует |
| Увеличение печени и селезенки | Возможно | Отсутствует | Выявляют | Отсутствует | Отсутствует | Выражено | Отсутствует |
| Поражение глаз | Отсутствует | Инъекция сосудов склер | Редко | Отсутствует | Отсутствует | Конъюнкти- вит, керато- конъюнкти- вит | Инъекция сосудов склер, |
| Поражение других органов | Диарея, возможно поражение печени, почек, лейко-, лимфо-, тромбоци- топения | Отсутствует | Часто в начале заболевания развивается диарея | Отсутствует | Отсутствует | Может быть экзантема, иногда диарея | Отсутствует |
J11.0. Грипп, типичная, токсическая форма с геморрагическим синдромом тяжелой степени тяжести. Осложнение: нейротоксикоз 1 степени.
J06 ОРВИ, легкой степени тяжести.
J04 ОРВИ. Острый ларингит и трахеит, средней степени тяжести.
источник
Аденовирусная инфекция у детей чаще всего встречается в возрасте от 6 месяцев до 5 лет. Это связано с незрелостью иммунной системы. Правильный подход к лечению позволит избавиться от недуга быстро и без осложнений.
Возбудители инфекционного заболевания – аденовирусы. Проникая в детский организм, они поражают слизистые органов зрения, носоглотки и кишечника. Заражаются детки воздушно-капельным способом или через «грязные руки». Иногда вирусы попадают в организм после купания в зараженной воде.
Заболевание опасно тем, что вирусы вырабатывают токсины и отравляют органы. Хуже всего приходится печени, селезенке и лимфоузлам.
Груднички болеют намного реже по сравнению с детьми постарше – мамино молоко содержит антитела, которые подавляют деятельность возбудителей.
После заражения проходит в среднем 5 дней. Первые признаки болезни:
- боль в горле, першение, невозможность сглотнуть;
- покраснение и отечность слизистых поверхностей носоглотки и глаз;
- заложенность носа;
- слезоточивость;
- потеря аппетита, слабость.
Температура растет до 38°С, но если заболевание протекает в среднетяжелой и тяжелой форме, может повыситься и до 39,5°С. Неприятные ощущения усиливаются, появляется кашель, одышка, обильные зеленые сопли. Опухают лимфатические узлы. При поражении конъюнктивы гноятся глазки, малышу трудно их открыть после сна. В сложных случаях у крохи увеличивается селезенка и печень, что вызывает болезненные ощущения в пупочной области.
Самые маленькие пациенты страдают от диареи. Если столбик термометра зашкаливает, у детей до 2 лет могут развиться судороги. Такое состояние требует неотложной помощи. До прибытия врачей стоит обтереть тельце крохи марлей, смоченной в слабом уксусном растворе, чтобы немного снять жар.
Терапия инфекционного заболевания обязательно проводится под медицинским контролем. Если соблюдать рекомендации педиатра, лихорадочное состояние пройдет уже на первой неделе болезни, а воспалительные процессы на слизистых исчезнут через 2 недели. Если недуг протекает тяжело, потребуются консультации отоларинголога, офтальмолога, гастроэнтеролога, иммунолога и невролога. В самых сложных случаях кроху положат в больницу.
При легкой форме болезни симптоматика выражена только больным горлом, кашлем и незначительным конъюнктивитом. Известный педиатр Комаровский считает, что медикаментозное лечение здесь не требуется. Нужно помочь крохе справиться с инфекцией самостоятельно. Для этого ему дают много витаминизированного питья: морсы, отвар шиповника, кисели, домашние компоты. Заставлять есть кроху врач не рекомендует: после исчезновения неприятных ощущений аппетит вернется.
Если столбик термометра не растет выше 38°С, сбивать температуру не следует. Так кроха выздоровеет быстрее. Важно также проветривать детскую и увлажнять воздух в ней.
При среднетяжелой форме без медикаментозных препаратов не обойтись. Врач прописывает:
- противовирусные средства;
- жаропонижающие лекарства при очень высокой температуре;
- капли для глаз и носа;
- ингаляции и полоскания горла – для ребятишек старше 3 лет;
- иммуномодуляторы и витамины.
При сухом кашле рекомендуют лекарства, разжижающие мокроту и улучшающие ее выход. Те составы, что подавляют кашлевой центр, применять нельзя. Врач может прописать и антибиотики, если присоединилась бактериальная инфекция.
Домашняя терапия заболевания предполагает постельный режим. Малыша нужно изолировать, чтобы избежать вспышки заболеваемости в садике или среди соседских детей.
источник
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ ЛЕЧЕНИЯ) ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ДЕТЯМ БОЛЬНЫМ АДЕНОВИРУСНОЙ ИНФЕКЦИЕЙ Предисловие
1 1 КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ ЛЕЧЕНИЯ) ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ДЕТЯМ БОЛЬНЫМ АДЕНОВИРУСНОЙ ИНФЕКЦИЕЙ Предисловие Разработано: Внесен: Принято и введено в действие: Введено впервые: 2013г. Отредактировано: Код протокола ФГБУ «НИИ гриппа» МЗ РФ ФГБУ НИИДИ ФМБА России ФГБУ «НИИ гриппа» МЗ РФ ФГБУ НИИДИ ФМБА России Утверждены на заседании Профильной комиссии 9 октября 2013г A87.1 B97.0 A85.1 J12.0 B30.0 B30.1 B30.2 B34.0 A08.2 J00 J04.1 J04.2 J06 J06.0 J Код отрасли здравоохранения по ОКОНХ 11 Группа нормативных документов в системе стандартизации в отрасли, согласно «Основным положениям стандартизации здравоохранения» A87.1 B97.0 A85.1 J12.0 B30.0 B30.1 B30.2 B34.0 A08.2 J00 J04.1 J04.2 J06 J06.0 J06.9 Код класса протокола для нозологических форм (синдромов) принимает значение от А00.0 до Z99.9 (соответственно четырехзначной рубрикации МКБ- 10), а для клинических ситуаций в порядке их классифицирования 01 Порядковый номер варианта протокола принимает значение от 01 до Год утверждения протокола принимает значения 20ХХ
2 2 Кодирование вновь создающихся протоколов происходит таким образом, что внесение дополнений не требует изменения кодов уже существующих протоколов ведения больных. Порядковое значение этих кодов достаточно для проведения разработки и добавления новых протоколов и пересмотра существующих. Содержание 1. Область применения 2. Нормативные ссылки 3. Термины, определения и сокращения 4. Общие положения 4.1. Определения и понятия 4.2 Этиология и патогенез 4.3 Клиническая картина и классификация 4.4 Общие подходы к диагностике 4.5 Клиническая дифференциальная диагностика характера проявления синдрома 4.6 Эпидемиологическая диагностика 4.7 Лабораторная диагностика 4.8 Инструментальная диагностика 4.9 Специальная диагностика 4.10 Обоснование и формулировка диагноза 4.11 Лечение 4.12 Реабилитация 4.13 Диспансерное наблюдение 4.14 Общие подходы к профилактике 4.15 Организация оказания медицинской помощи больным 5. Характеристика требований 5.1 Модель пациента (вид медицинской помощи: первичная доврачебная медико-санитарная помощь) Критерии и признаки определяющие модель пациента Требования к диагностике в амбулаторных условиях Характеристика алгоритмов и особенностей выполнения диагностических мероприятий Требования к лечению в амбулаторных условиях Характеристика алгоритмов и особенностей выполнения немедикаментозной помощи в амбулаторных условиях Требования к лекарственной помощи в амбулаторных условиях Характеристика алгоритмов и особенностей применения лекарственных средств в амбулаторных условиях Требования к режиму труда, отдыха, лечению или реабилитации Требования к диетическим назначениям и ограничениям Требования к уходу за пациентом и вспомогательным процедурам Правила изменения требований при выполнении протокола и прекращение действия протокола Возможные исходы и их характеристика 5.2 Модель пациента (вид медицинской помощи: первичная врачебная медико-санитарная помощь) Критерии и признаки определяющие модель пациента Требования к диагностике в амбулаторных условиях
3 5.2.3 Характеристика алгоритмов и особенностей выполнения диагностических мероприятий Требования к лечению в амбулаторных условиях Характеристика алгоритмов и особенностей выполнения немедикаментозной помощи в амбулаторных условиях Требования к лекарственной помощи в амбулаторных условиях Характеристика алгоритмов и особенностей применения лекарственных средств в амбулаторных условиях Требования к режиму труда, отдыха, лечению или реабилитации Требования к диетическим назначениям и ограничениям Требования к уходу за пациентом и вспомогательным процедурам Правила изменения требований при выполнении протокола и прекращение действия протокола Возможные исходы и их характеристика 5.3 Модель пациента (вид медицинской помощи: специализированная медицинская помощь, средняя степень тяжести) Критерии и признаки определяющие модель пациента Требования к диагностике в амбулаторных условиях Характеристика алгоритмов и особенностей выполнения диагностических мероприятий Требования к лечению в амбулаторных условиях Характеристика алгоритмов и особенностей выполнения немедикаментозной помощи в амбулаторных условиях Требования к лекарственной помощи в амбулаторных условия Характеристика алгоритмов и особенностей применения лекарственных средств в амбулаторных условиях Требования к режиму труда, отдыха, лечению или реабилитации Требования к диетическим назначениям и ограничениям Требования к уходу за пациентом и вспомогательным процедурам Правила изменения требований при выполнении протокола и прекращение действия протокола Возможные исходы и их характеристика 5.4 Модель пациента (вид медицинской помощи: специализированная медицинская помощь, тяжелая степень тяжести) Критерии и признаки определяющие модель пациента Требования к диагностике в условиях стационара Характеристика алгоритмов и особенностей выполнения диагностических мероприятий Требования к лечению в условиях стационара Характеристика алгоритмов и особенностей выполнения немедикаментозной помощи в условиях стационара Требования к лекарственной помощи в условиях стационара Характеристика алгоритмов и особенностей применения лекарственных средств в условиях стационара Требования к режиму труда, отдыха, лечению или реабилитации 5.4.9Требования к диетическим назначениям и ограничениям Требования к уходу за пациентом и вспомогательным процедурам Правила изменения требований при выполнении протокола и прекращение действия протокола Возможные исходы и их характеристика 6. Графическое, схематическое представления протокола ведения больных 7. Мониторинг протокола ведения больных 3
4 8. Экспертиза проекта протокола ведения больных 9. Приложения 10 Библиография 4
5 5 Введение Клинические рекомендации (протокол лечения) оказания медицинской помощи детям (Протокол) больным аденовирусной инфекцией разработан: Фамилии, имена, отчества разработчиков Место работы с указанием занимаемой должности, ученой степени и звания Адрес места работы с указанием почтового индекса Рабочий телефон с указанием кода города Киселев Олег Иванович Директор ФГБУ НИИ гриппа Минздрава России; академик РАМН д.б.н. профессор , С-Пб, ул. проф. Попова 15/17 Дриневский Владимир Павлович ФГБУ НИИ гриппа Минздрава России руководитель клинического отделения РВИ у детей д.м.н. профессор; , С-Пб, ул. проф. Попова 15/17 (812) Афанасьева Ольга Ивановна ФГБУ НИИ гриппа Минздрава России ведущий научный сотрудник клинического отделения РВИ у детей, д.м.н , С-Пб, ул. проф. Попова 15/ Головачева Екатерина Георгиевна ФГБУ НИИ гриппа Минздрава России старший научный сотрудник клинического отделения РВИ у детей, к.м.н , С-Пб, ул. проф. Попова 15/17 (812) Суховецкая Вера Федотовна ФГБУ НИИ гриппа Минздрава России старший научный сотрудник клинического отделения РВИ у детей, к.м.н , С-Пб, ул. проф. Попова 15/17 (812) Шарипова Е.В. ФГБУ НИИДИ ФМБА России. Научный сотрудник, кандидат медицинских наук Санкт-Петербург Ул. Профессора Попова, д (812)
6 6 1. Область применения Клинические рекомендации (протокол лечения) оказания медицинской помощи детям (Протокол) больным аденовирусной инфекцией предназначен для применения в медицинских организациях Российской Федерации 2. Нормативные ссылки В Протоколе использованы ссылки на следующие документы: Федеральный закон от 21 ноября 2011 г. 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, 48, ст. 6724); Федеральный закон Российской Федерации от 29 ноября 2010 г. N 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации»; Приказ Минздравсоцразвития России от 5 мая 2012г. 521н Об утверждении Порядка оказания медицинской помощи детям с инфекционными заболеваниями, зарегистрирован в Минюсте РФ 10 июля 2012г., регистрационный 24867; Приказ Минздравсоцразвития России 1664н от 27 декабря 2011 г. «Об утверждении номенклатуры медицинских услуг», зарегистрирован в Минюсте 24 января 2012, регистрационный 23010; Приказ Минздравсоцразвития России от 23 июля 2010 г. 541н «Об утверждении Единого квалификационного справочника должностей руководителей, специалистов и служащих, раздел «Квалификационные характеристики должностей работников в сфере здравоохранения», зарегистрирован в Минюсте РФ 25 августа 2010 г., регистрационный 18247; Приказ Минздрава России от 29 декабря 2012 г. 1629н «Об утверждении перечня видов высокотехнологичной медицинской помощи»; Приказ Минздрава РФ от N 1654н «Об утверждении стандарта первичной медико-санитарной помощи детям при острых назофарингите, ларингите, трахеите и острых инфекциях верхних дыхательных путей легкой степени тяжести» (Зарегистрировано в Минюсте РФ N 27051); Приказ Минздрава РФ от N 798н «Об утверждении стандарта специализированной медицинской помощи детям при острых респираторных заболеваниях средней степени тяжести» (Зарегистрировано в Минюсте РФ N 27623); Приказ Минздрава РФ от N 1450н «Об утверждении стандарта специализированной медицинской помощи детям при острых респираторных заболеваниях тяжелой степени тяжести» (Зарегистрировано в Минюсте РФ N 27058); Приказ Минздрава РФ от N 875н «Об утверждении стандарта специализированной медицинской помощи детям при вирусном конъюнктивите средней степени тяжести» (Зарегистрировано в Минюсте РФ N 26991); Приказ Минздрава РФ от N 878н «Об утверждении стандарта специализированной медицинской помощи детям при вирусной инфекции неуточненной локализации легкой степени тяжести» (Зарегистрировано в Минюсте РФ N 27546); Приказ Минздрава РФ от N 779н «Об утверждении стандарта специализированной медицинской помощи детям при серозном менингите средней степени тяжести» (Зарегистрировано в Минюсте РФ N 26664); Приказ Минздрава РФ от N 1536н «Об утверждении стандарта специализированной медицинской помощи при вирусном энцефалите, миелите» (Зарегистрировано в Минюсте РФ N 27861); Приказ Минздрава РФ от N 799н «Об утверждении стандарта специализированной медицинской помощи детям при гастроэнтеритах вирусной этиологии тяжелой степени тяжести» (Зарегистрировано в Минюсте РФ N 27232).
7 7 3. Термины, определения и сокращения В документе применяются термины в интерпретации, делающей их однозначными для восприятия медицинскими работниками. Для целей настоящего нормативного документа используются следующие термины, определения и сокращения: Клинические рекомендации (протокол лечения) оказания медицинской помощи детям (Протокол) Нормативный документ системы стандартизации в здравоохранении, определяющий требования к выполнению медицинской помощи больному при определенном заболевании, с определенным синдромом или при определенной клинической ситуации. Модель пациента Сконструированное описание объекта (заболевание, синдром, клиническая ситуация), регламентирующее совокупность клинических или ситуационных характеристик, выполненное на основе оптимизации выбора переменных (осложнение, фаза, стадия заболевания) с учетом наибольшего их влияния на исход и значимых причинно-следственных связей, определяющее возможность и необходимость описания технологии оказания медицинской помощи. Нозологическая форма Совокупность клинических, лабораторных и инструментальных диагностических признаков, позволяющих идентифицировать заболевание (отравление, травму, физиологическое состояние) и отнести его к группе состояний с общей этиологией и патогенезом, клиническими проявлениями, общими подходами к лечению и коррекции состояния. Заболевание Возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма; Основное заболевание Заболевание, которое само по себе или в связи с осложнениями вызывает первоочередную необходимость оказания медицинской помощи в связи с наибольшей угрозой работоспособности, жизни и здоровью, либо приводит к инвалидности, либо становится причиной смерти. Сопутствующее заболевание Заболевание, которое не имеет причинно-следственной связи с основным заболеванием, уступает ему в степени необходимости оказания медицинской помощи, влияния на работоспособность, опасности для жизни и здоровья и не является причиной смерти. Тяжесть заболевания или состояния критерий, определяющий степень поражения органов и (или) систем организма человека либо нарушения их функций, обусловленные заболеванием или состоянием либо их осложнением.
8 8 Исходы заболеваний Последствия (результаты) Медицинские и биологические последствия заболевания. Исходы заболеваний, социальные, экономические результаты применения медицинских технологий. Осложнение заболевания Присоединение к заболеванию синдрома нарушения физиологического процесса; — нарушение целостности органа или его стенки; — кровотечение; — развившаяся острая или хроническая недостаточность функции органа или системы органов. Состояние Клиническая ситуация Синдром Изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи. Случай, требующий регламентации медицинской помощи вне зависимости от заболевания или синдрома. Состояние, развивающееся как следствие заболевания и определяющееся совокупностью клинических, лабораторных, инструментальных диагностических признаков, позволяющих идентифицировать его и отнести к группе состояний с различной этиологией, но общим патогенезом, клиническими проявлениями, общими подходами к лечению, зависящих, вместе с тем, и от заболеваний, лежащих в основе синдрома. Симптом Любой признак болезни, доступный для определению независимо от метода, который для этого применялся Пациент Медицинское вмешательство Медицинская услуга Физическое лицо, которому оказывается медицинская помощь или которое обратилось за оказанием медицинской помощи независимо от наличия у него заболевания и от его состояния. Выполняемые медицинским работником по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, исследовательскую, диагностическую, лечебную, реабилитационную направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности; Медицинское вмешательство или комплекс медицинских вмешательств, направленных на профилактику, диагностику и лечение заболеваний, медицинскую реабилитацию и имеющих самостоятельное законченное значение; Качество помощи медицинской Совокупность характеристик, отражающих своевременность оказания медицинской помощи, правильность выбора методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи, степень достижения запланированного результата.
9 9 Физиологический процесс Взаимосвязанная совокупная деятельность различных клеток, тканей, органов или систем органов (совокупность функций), направленная на удовлетворение жизненно важной потребности всего организма. Функция органа, ткани, клетки или группы клеток Формулярные статьи на лекарственные препараты В тексте документа используются следующие сокращения: Составляющее физиологический процесс свойство, реализующее специфическое для соответствующей структурной единицы организма действие. Фрагмент протоколов ведения больных, содержащий сведения о применяемых при определенном заболевании (синдроме) лекарственных препаратах, схемах, и особенностях их назначения. ВОЗ ОМС МКБ-10 ПМУ МЗ РФ Всемирная организация здравоохранения Обязательное медицинское страхование граждан Международная классификация болезней, травм, и состояний, влияющих на здоровье 10-го пересмотра Простая медицинская услуга Министерство здравоохранения Российской Федерации ОКОНХ Общероссийский классификатор отраслей народного хозяйства ФЗ ССД СКД Федеральный закон Средняя суточная доза Средняя курсовая доза 4. Общие положения Клинические рекомендации (протокол лечения) оказания медицинской помощи детям (Протокол) больным аденовирусной инфекцией разработан для решения следующих задач: проверки на соответствие установленным Протоколом требований при проведении процедуры лицензирования медицинской организации; установление единых требований к порядку диагностики, лечения, реабилитации и профилактики детей больных аденовирусной инфекцией; унификация разработок базовых программ обязательного медицинского страхования и оптимизация медицинской помощи детям больным аденовирусной инфекцией; обеспечение оптимальных объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинской организации; разработка стандартов медицинской помощи и обоснования затрат на ее оказание;
10 обоснования программы государственных гарантий оказания медицинской помощи населению, в том числе и детям; проведения экспертизы и оценки качества медицинской помощи объективными методами и планирования мероприятий по его совершенствованию; выбора оптимальных технологий профилактики, диагностики, лечения и реабилитации для конкретного больного; защиты прав пациента и врача при разрешении спорных и конфликтных вопросов. 10 Область распространения настоящего Протокола медицинские организации вне зависимости от их форм собственности. Методология Методы, использованные для сбора/селекции доказательств: Поиск в электронных базах данных. Описание методов, использованных для сбора/селекции доказательств: Доказательной базой для рекомендаций являются публикации, вошедшие в Кохрановскую библиотеку, базы данных EMBASE, MEDLINE, Clinicalkey ELSEVIER, электронную библиотеку ( Глубина поиска составляла 5 лет. Методы, использованные для оценки качества и силы доказательств: Консенсус экспертов; Оценка значимости в соответствии с рейтинговой схемой (схема прилагается). Рейтинговая схема для оценки силы рекомендаций (Таблица 1): Уровни Описание доказательс 1++ Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень 1+ Качественно проведенные мета-анализы, систематические обзоры или РКИ с низким риском систематических ошибок 1- Мета-анализы, систематические обзоры или РКИ с высоким риском + систематических ошибок Высококачественные систематические обзоры исследований случайконтроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском Хорошо эффектов проведенные смешивания исследования или систематических случай-контроль ошибок или и когортные средней исследования со средним риском эффектов смешивания или 2- систематических ошибок и средней вероятностью причинной взаимосвязи исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней 3 Не аналитические исследования (например: описания случаев, серий 4 случаев) Мнение экспертов Методы, использованные для анализа доказательств: обзоры опубликованных мета-анализов; систематические обзоры с таблицами доказательств.
11 11 Описание методов, использованных для анализа доказательств: При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь влияет на силу вытекающих из нее рекомендаций. Методологическое изучение базируется на нескольких ключевых вопросах, которые сфокусированы на тех особенностях дизайна исследования, которые оказывают существенное влияние на валидность результатов и выводов. Эти ключевые вопросы могут варьировать в зависимости от типов исследований, и применяемых вопросников, используемых для стандартизации процесса оценки публикаций. На процессе оценки, несомненно, может сказываться и субъективный фактор. Для минимизации потенциальных ошибок каждое исследование оценивалось независимо, т.е. по меньшей мере двумя независимыми членами рабочей группы. Какие-либо различия в оценках обсуждались уже всей группой в полном составе. При невозможности достижения консенсуса, привлекался независимый эксперт. Таблицы доказательств: таблицы доказательств заполнялись членами рабочей группы. Методы, использованные для формулирования рекомендаций: консенсус экспертов. Рейтинговая схема для оценки силы рекомендаций (таблица 2) Сила A Описание По меньшей мере, один мета-анализ, систематический обзор, или РКИ, оцененные, как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные, как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов B группа доказательств, включающая результаты исследовании, оцененные, как +, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных, как 1++ или 1+ C группа доказательств, включающая результаты исследований оцененные, как, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных, как + D Доказательства уровня 3 или 4; или экстраполированные доказательства, из исследований, оцененных, как Индикаторы доброкачественной практики (Good Practice Points GPPs): Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций. Экономический анализ: При наличии отечественных данных по эффективности затрат на анализируемые
12 вмешательства в рекомендованных для селекции/сбора доказательств базах данных, они учитывались при принятии решения о возможности рекомендовать их использование в клинической практике. Метод валидизации рекомендаций: внешняя экспертная оценка; внутренняя экспертная оценка. Описание метода валидизации рекомендаций: Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать прежде всего то, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания. Получены комментарии со стороны врачей первичного звена в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций, как рабочего инструмента повседневной практики. Предварительная версия была также направлена рецензенту, не имеющему медицинского образования, для получения комментариев, с точки зрения перспектив пациентов. Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался, и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений. Консультация и экспертная оценка: Последние изменения в настоящих рекомендациях были представлены для дискуссии в предварительной версии на Всероссийском Ежегодном Конгрессе «Инфекционные болезни у детей: диагностика, лечение и профилактика», Санкт-Петербург, 8-9 октября 2013г. Предварительная версия была выставлена для широкого обсуждения на сайте для того, чтобы лица, не участвующие в конгрессе, имели возможность принять участие в обсуждении и совершенствовании рекомендаций. Проект рекомендаций был рецензирован также независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций. Рабочая группа: Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму. Основные рекомендации: Сила рекомендаций (A-D), уровни доказательств (1++, 1+, 1-, +,, 2-, 3, 4) и индикаторы доброкачественной практики — good practice points (GPPs) приводятся при изложении текста рекомендаций. Ведение протокола: Ведение клинических рекомендаций (протокол лечения) оказания медицинской помощи детям (Протокол) больным аденовирусной инфекцией осуществляется Федеральным государственным бюджетным учреждением «Научно-исследовательский институт детских инфекций» Федерального медико-биологического агентства». 12
13 Система ведения предусматривает взаимодействие Федерального государственного бюджетного учреждения «Научно-исследовательский институт детских инфекций» Федерального медико-биологического агентства со всеми заинтересованными организациями Определения и понятия Аденовирусная инфекция (Adenovirus infection; A87.1; B97.0; A85.1; J12.0; B30.0; B30.1; B30.2; B34.0; A08.2; J00; J04.1; J04.2; J06; J06.0; J06.9 по МКБ-10) острая инфекционное заболевание, которое вызывается различными серотипами аденовируса, передающееся воздушно-капельным путем, поражающее слизистые оболочки верхних дыхательных путей, конъюнктив глаз, кишечника и лимфоидной ткани, характеризующееся умеренной интоксикацией, лихорадкой, катаральным синдромом с выраженным экссудативным компонентом. Структура заболеваемости: Аденовирусная инфекция занимает одну треть всех респираторных вирусных инфекций и особенно часто встречается у детей младшего возраста. Дети до полугода жизни практически никогда не болеют аденовирусной инфекцией в силу наличия у них пассивного иммунитета, переданного им матерью в виде специфических антител. После шести месяцев иммунная защита ослабевает, ребенок становится восприимчив к вирусу. До 7 летнего возраста ребенок может неоднократно переболеть аденовирусной инфекцией, с формированием естественного приобретенного иммунитета. В последующие годы аденовирусной инфекцией болеют редко. Заболевание встречается повсеместно, возможны вспышки аденовирусной инфекции, особенно в организованных детских коллективах. Наибольшее число заболевших приходится на зимний период. — доля в общей заболеваемости 0,7-1%; — доля в инфекционной заболеваемости -10%; — доля заболеваемости в группе острых респираторных инфекций (ОРИ) — 24%. 4.2 Этиология и патогенез Этиология: аденовирусы ДНК-содержащие вирусы, из семейства Adenoviridae, рода Мastadenovirus. Устойчивы в окружающей среде, сохраняются в течение нескольких недель в воде, лекарственных растворах, на предметах обихода, резистентны к эфиру. Разрушаются при 56 C в течение 30 минут, погибают под воздействием ультрафиолетового облучения и хлорсодержащих дезинфекционных препаратов. Известно 49 серотипов аденовируса. Аденовирусы по гемагглютинирующим характеристикам и патогенности для человека подразделяются на 7 подгрупп (А, В, С, D, E, F, G). Антигенная структура аденовируса стабильна, представлена тремя растворимыми антигенами: А-антиген групповой, общий для всех серотипов; В-антиген токсический, обусловливающий цитопатическое действие в культуре ткани, подавляющий активность интерферона; С-антиген типоспецифический. Основными свойствами аденовирусов являются эпителиотропность — поражение эпителия респираторного тракта, лимфоидной ткани, конъюнктивы и кишечника. Манифестные формы заболевания вызывают эпидемические серотипы (3, 4, 7, 14, 21) подгрупп В и Е. Серотипы 1, 2, 5, 6 подгруппы С вызывают латентное течение, способствуя формированию хронического тонзиллита, аденоидита. Некоторые серотипы чаще выделяются при определенных клинических вариантах: 1, 7, 14, 21 при острых респираторных заболеваниях; 1, 3, 4, 7 вирусных пневмониях; 3, 7, 10, 14, 19, 37 конъюнктивите; 8 эпидемическом кератоконъюнктивите; 9, 11, 31 энтерите; 40, 41 гастроэнтерите; 1, 2, 3, 5 мезадените.
14 Патогенез аденовирусной инфекции обусловлен развитием под воздействием вируса местных воспалительных реакций в слизистой оболочке верхних дыхательных путей и конъюнктивы, гиперплазией лимфоидной ткани и общим токсическим воздействием на организм. Входными воротами являются слизистые оболочки верхних дыхательных путей, значительно реже эпителий кишечника. Репликация вирусной ДНК в ядре клетки достигает максимального уровня через сутки после внедрения в эпителиальные клетки верхних дыхательных путей, конъюнктивы, кишечника, с последующим поражением региональных лимфатических узлов. Лимфогенным путем вирусы попадают в кровь, вирусемия обычно продолжается до 10 суток. Поражается эндотелий сосудов, что обусловливает экссудативный тип воспаления слизистых оболочек и склонность к выпадению фибрина на поверхности слизистых оболочек. Под действием тромбокиназы, образующейся при некрозе эпителия, на слизистых оболочках носоглотки, миндалин и конъюнктивы появляются пленчатые налеты. Аденовирусы бронхогенным или гематогенным путями могут проникать в легкие и вызывать развитие пневмонии. Возбудитель из верхних дыхательных путей с заглатываемой слизью или гематогенно попадает в желудочно-кишечный тракт. В тонкой кишке происходит размножение аденовирусов. Репликация аденовирусов в энтероцитах кишечника более длительная, чем в респираторном тракте; нередко сопровождается диареей и мезаденитом, а также дистрофическими изменениями в печени и селезенке. Аденовирусы серотипов (1, 2, 5, 6) имеют склонность к длительной персистенции в лимфоидных клетках миндалин, аденоидов, лимфатических узлов вследствие интеграции вирусного генома с геномом лимфоидных клеток человека. 4.3.Клиническая картина и классификация Наиболее частые симптомы и совокупность симптомов, определяющих понятие «Аденовирусная инфекция» Инкубационный период составляет 2-12 суток, чаще 5-7 дней. Начинается заболевание остро с интоксикационного и катарального синдромов. Характерные синдромы: — интоксикационный синдром; — синдром поражения респираторного тракта (катаральный синдром); — синдром поражения глаз; — лимфопролиферативный синдром; — синдром поражения кишечника (энтерит, гастроэнтерит); — синдром поражения головного мозга (менингит, энцефалит). Преобладает синдром поражении респираторного тракта, носо- и ротоглотки с проявлениями синдрома конъюнктивита и частым вовлечением в патологический процесс кишечника и лимфоидной ткани. 1. Интоксикационный синдром. Синдром интоксикации при типичной форме аденовирусной инфекции выражен умеренно. Проявляется головной болью, вялостью, снижением аппетита, возможны мышечные, суставные боли, температура до 38,0-39,0 С, наиболее высокая на 2-3 сутки и сохраняется в течение 5-10 суток. У части больных при выраженной интоксикации возможны рвота. 2. Синдром поражения респираторного тракта (катаральный синдром). Типичными проявлениями катарального синдрома являются ринит и фарингит (ринофарингит) с выраженным экссудативным компонентом воспаления. Ринит характеризуется отеком слизистой носа и скоплением экссудата в носовых ходах. Фарингит характеризуется застойной гиперемией и отечностью задней стенки глотки, гиперплазией подслизистых лимфоидных фолликулов (зернистость). С первых дней болезни нередко развивается влажный кашель. Пневмония развивается, преимущественно, у детей раннего 14
15 возраста. Возникает пневмония в различные сроки, чаще на 2-4 день болезни с развитием как мелкоочаговых поражений, так и сливного воспаления при тяжелой форме болезни. 3. Синдром поражения глаз. Конъюнктивит (катаральный, фолликулярный, пленчатый) развивается на 2-4 сутки от начала заболевания, иногда в первый день болезни. Вначале развивается одностороннее поражение, через несколько дней в патологический процесс вовлекается другой глаз. Характерно жжение, резь, ощущение песка в глазах. Отмечается слезотечение. Лицо больного пастозное, веки отечные, кожа век гиперемирована, глазные щели сужены. Скопление серозного экссудата приводит к склеиванию век. Конъюнктивы ярко гиперемированы, отечные, отделяемое скудное, возможны точечные кровоизлияния в конъюнктивы или склеры глазных яблок. На 2-3 день конъюнктивы становятся зернистыми вследствие выбухания фолликулов. При пленчатом конъюнктивите веки резко отечные, мягкие при пальпации, на 4-6 день на хрящевых частях век и переходных складках появляются сероватого цвета пленки, которые не распространяются на глазные яблоки, самостоятельно отторгаются без дефекта слизистой оболочки. Характерно длительное течение конъюнктивита, возможно кровоизлияние в склеры. Кератоконьюнктивит вызывается 8-м серотипом аденовируса. Не сопровождается поражением респираторного тракта, у детей встречается редко. Через 6-7 дней на фоне исчезающего конъюнктивита возникает кератит. Резкое снижение чувствительности роговой оболочки, субэпителиальные инфильтраты без наклонности к изъязвлению. Протекает длительно, но имеет доброкачественное течение. Очаги помутнения роговой оболочки рассасываются полностью через 3-6 месяцев. Древовидный кератит является хроническим заболеванием аденовирусной этиологии. Фарингоконъюнктивальная лихорадка является наиболее типичным клиническим вариантом аденовирусной инфекции. 4. Лимфопролиферативный синдром. Характерный синдром для больных типичной формой аденовирусной инфекции. Лимфопролиферативный синдром сочетает синдром поражения рото-, носоглотки (острый фарингит с гипертрофией лимфоидной ткани носоглотки, острый аденоидит, острый тонзиллит), синдром поражения лимфатических узлов (лимфаденопатия), синдром гепатоспленомегалии (спленомегалия, гепатомегалия). Острый тонзиллит и аденоидит проявляется гипертрофией небных и глоточной миндалин, их отечностью и умеренной гиперемией. Характерен пленчатый характер налета на слизистых нежные белесоватые налеты на задней стенке глотки и небных миндалин. Поражение глоточной и небных миндалин не сопровождается нарушением ее функции. Гипертрофия небных и глоточной миндалин свойственна детям младшего возраста как проявление общей гиперплазии лимфоидной ткани и защитных реакций организма. При аденовирусной инфекции наблюдается обычно у детей в возрасте 3-10 лет. Лимфаденопатия проявляется преимущественным увеличением подчелюстных и шейных лимфоузлов (ЛУ). При тяжелой форме аденовирусной инфекции возможно увеличение мезентериальных лимфоузлов (мезаденит), с симптомами раздражения брюшины (клиническая картина острого живота). Наблюдается увеличение поднижнечелюстных, предушных, заднешейных лимфатических узлов. Другие группы периферических ЛУ поражаются в меньшей степени, возможна микрополиадения. Увеличение мезентериальных ЛУ (мезадениты), сопровождающееся болью в правой подвздошной области, умеренным лейкоцитозом, может дать повод для ошибочной диагностики острого аппендицита. Во избежание диагностических ошибок при разграничении аденовирусной инфекции с другими заболеваниями следует учитывать катаральное состояние верхних дыхательных путей, полиадению, конъюнктивит, нередко односторонний, а также возможное увеличение печени и селезенки, которое встречается у 1/3 заболевших. Синдром гепатоспленомегалии развивается у каждого четвертого больного аденовирусной инфекции с начала заболевания, исчезая по мере убывания катарального 15
16 синдрома. 5. Синдром поражения кишечника. Энтерит и гастроэнтерит у детей младшего возраста наблюдается преимущественно на фоне проявлений синдрома поражения респираторного тракта. Гастроэнтерит у детей старшего возраста развивается без катарального синдрома в 5-10% случаев. В большинстве случаев все характерные для аденовирусной инфекции симптомы исчезают или подвергаются обратному развитию к дню болезни. Возможно волнообразное течение заболевания до дня Классификация аденовирусной инфекции Классификация аденовирусной инфекции учитывает преимущественную локализацию воспалительного процесса. В зависимости от ведущего синдрома выделяют следующие клинические формы аденовирусной инфекции. I. Классификация МКБ X: 1. A87.1 Аденовирусный менингит (протокол по серозным менингитам) 2. B97.0 Аденовирусы как причина болезней, классифицированных в других рубриках 3. A85.1 Аденовирусный энцефалит (протокол по вирусным энцефалитам) 4. J12.0 Аденовирусная пневмония 5. B30.0 Кератоконъюнктивит, вызванный аденовирусом 6. B30.1 Конъюнктивит, вызванный аденовирусом 7. B30.2 Вирусный фарингоконъюнктивит 8. B34.0 Аденовирусная инфекция неуточненная 9. A08.2 Аденовирусный энтерит 10. J00 — Острый назофарингит (насморк) 11. J Острый трахеит 12. J Острый ларинготрахеит 13. J06 — Острые инфекции верхних дыхательных путей множественной и неуточненной локализации 14. J Острый ларингофарингит 15. J Острая инфекция верхних дыхательных путей неуточненная II. По типу: 1. Типичные. 2. Атипичные: Стертая; Бессимптомная. Атипичные формы развиваются при повторном инфицировании аденовирусом, диагноз подтверждается при условии лабораторного подтверждения этиологии заболевания. При стертой форме синдром интоксикации отсутствует. Симптомы ринофарингита слабо выражены, самочувствие и состояние пациента удовлетворительные. При бессимптомной форме клинические проявления отсутствуют, наблюдается нарастание титра специфических антител к аденовирусам в 4 раза и более. III. По тяжести заболевания: 1. Легкая форма; 2. Среднетяжелая форма; 3. Тяжелая форма. IV. По характеру течения: 1. Гладкое (7-10 суток) 2. Негладкое (10-14 суток): 16
17 17 с осложнениями; отит (катаральный, гнойный), гайморит, фронтит, евстахиит; — аденовирусная пневмония (до 18 суток) с обострением хронических заболеваний 4.4. Общие подходы к диагностике Диагностика аденовирусной инфекции производится путем сбора анамнеза, клинического осмотра, дополнительных методов обследования и направлена на определение тяжести состояния и показаний к лечению, а также на выявление в анамнезе факторов, которые препятствуют немедленному началу лечения или требующие коррекции лечения. Такими факторами могут быть: — наличие непереносимости лекарственных препаратов и материалов, используемых на данном этапе лечения; — неадекватное психо-эмоциональное состояние пациента перед лечением; — угрожающие жизни острое состояние/заболевание или обострение хронического заболевания, требующее для назначения лечения привлечения специалиста по профилю состояния/заболевания; — отказ от лечения. 4.5 Клиническая дифференциальная диагностика характера проявления заболевания Клинические критерии диагностики аденовирусной инфекции»: интоксикационный синдром, синдром поражения респираторного тракта, конъюнктивит, лимфопролиферативный синдром. Опорные диагностические признаки аденовирусной инфекции: — характерный эпиданамнез; — острое начало с характерным развитием симптомов заболевания; — наличие с первого дня болезни выраженного катарального синдрома в сочетании с конъюнктивитом, преобладающих над синдромом интоксикации; — выраженный экссудативный характер воспаления; — полилимфаденопатия; — гепатоспленомегалия; — волнообразное течение. Признак Характеристика Сила* Интоксикационный синдром Синдром поражения респираторного тракта (катаральный синдром) Синдром поражения глаз Лимфопролиферативный синдром Синдром интоксикации выражен умеренно: головная боль, вялость, снижение аппетита, рвота, возможны мышечные, суставные боли, температура высокая, волнообразная до 38,0-39,0 С, наиболее высокая на 2-3 сутки и сохраняется в течение 5-10 суток. Возможна рвота. Проявляется ринитом и фарингитом (ринофарингит) с выраженным экссудативным компонентом воспаления. Проявляется конъюнктивитом (кактаральный, фолликулярный, пленчатый), кератоконъюнктивитом, фарингоконъюнктивальной лихорадкой. Проявляется преимущественным увеличением подчелюстных и шейных лимфоузлов, возможно увеличение мезентериальных лимфоузлов. Характерен острый тонзиллит, аденоидит. С В В В
18 18 Синдром гепатоспленомегалии Синдром поражения кишечника. У каждого четвертого больного аденовирусной инфекции гепато- и спленомегалия развивается с начала заболевания. Энтерит и гастроэнтерит сочетается преимущественно с выраженным катаральным синдромом. С D Примечание: * — Оценка силы рекомендаций в соответствии с рейтинговой схемой Критерии оценки степени тяжести заболевания по клиническим признакам Признак Легкая степень тяжести Характеристика признака Средняя степень тяжести Начало заболевания Острое Острое Острое Выраженность и длительность интоксикационного синдрома Выраженность и продолжительность лихорадки Синдром поражения респираторного тракта (катаральный синдром) Степень гипертрофии небных миндалин Степень увеличения лимфатических узлов Синдром гепатоспленомегалии Синдром поражения глаз Обратное развитие симптомов Отсутствует или легкой выраженности, 1-3 дня Повышение температуры до 38 ₒ С, длительность 1-3 дня Острый ринит, фарингит Умеренной выраженности, 5-7 дней Повышение температуры 39,0-39,5 ₒ С, 3-5 дней Острый ринит, фарингит, фарингоконъюнктивальная лихорадка Тяжелая степень тяжести Резко выражен, 5-14 дней Повышение температуры более 39,5 ₒ С, 5-14 дней. Острый ринит, фарингит, фарингоконъюнктивальная лихорадка, пневмония I степени I-II степени II-III степени Подчелюстные, переднешейные лимфоузлов до 1,0-1,5 см Подчелюстные, переднешейные лимфоузлов до 2,0-2,5 см; мезаденит Нет Есть Есть Конъюнктивит катаральный, фолликулярный Через 5-7 дней Конъюнктивит катаральный, фолликулярный, пленчатый Клинические симптомы сохраняются 7-14 недели Осложнения Нет Поражения ЛОРорганов (отит, гайморит, фронтит, Подчелюстные, переднешейных лимфоузлов до 2,0-2,5 см; мезаденит Конъюнктивит катаральный, фолликулярный, пленчатый; кератоконъюнктивит Клинические симптомы сохраняются более 2-4 недель Аденовирусная пневмония
19 19 евстахиит) 4.6 Эпидемиологическая диагностика Эпидемиологические критерии диагностики аденовирусной инфекции Контакт с источниками распространения аденовирусной инфекции (больные, реконвалесценты и здоровые вирусоносители). Больные выделяют вирус в окружающую среду длительно: из дыхательных путей до 25 дня болезни, из фекалий до 2 мес. Возможна длительная персистенция вируса в тканях ротоглотки. Основной путь передачи инфекции воздушно-капельный, механизм распространения аэрозольный. Возможен алиментарный путь передачи инфекции, заражение через конъюнктиву глаз в водоемах и плавательных бассейнах. Контактно-бытовой путь передачи возможен. Путь передачи Характеристика Сила* Воздушно-капельный Контакт с больным типичными и атипичными формами аденовирусной инфекции или вирусовыделителем Контактно-бытовой Контакт (бытовой) с больным, с вирусоносителем В Примечание: * — Оценка силы рекомендаций в соответствии с рейтинговой схемой. 4.7 Лабораторная диагностика Методы диагностики Метод Показания Сила* Прямой метод флюоресцирующих антител (МФА) Молекулярно-генетический метод (ПЦР) Гематологический метод Серологические методы (ИФА, РСК, РТГА, РН) Пациенты с клиническими симптомами аденовирусной инфекции для верификации возбудителя Пациенты с клиническими симптомами аденовирусной инфекции для определения нозологии Пациенты с клиническими симптомами аденовирусной инфекции Пациенты с клиническими симптомами аденовирусной инфекции Критерии лабораторного подтверждения диагноза — выявление аденовируса МФА или ПЦР; — нарастание титров специфических антител к аденовирусу не менее чем в 4 раза в парных сыворотках; — выявление IgM к аденовирусу Критерии оценки степени тяжести заболевания по результатам лабораторной диагностики: Гемограмма при аденовирусной инфекции не имеет закономерных изменений, однако ее показатели могут использоваться для определения степени тяжести заболевания. А В А С В
20 Признак Легкая степень тяжести Средняя степень тяжести Лейкоцитоз лейкоциты в норме Лейкоциты в норме или повышены до12-15х10 9 /л со сдвигом нейтрофильной формулы, возможна лейкопения (> 6,0х10 9 /л) Лимфоцитоз лимфоциты до 40% лимфоциты до 60% Лимфоцитопения нет лимфоциты 6,0х10 9 /л) лимфоциты более 60% нет до 5% до 5-10% 20 лимфоциты 21 Критерии оценки степени тяжести заболевания по результатам инструментальной диагностики Признак Синдром гепатоспленомегалии Наличие инфильтративных изменения в легких Поражение ЛОР-органов (синусит, гайморит) Размер внутрибрюшных лимфоузлов Легкая степень тяжести Средняя степень тяжести нет есть есть нет нет есть нет есть есть Не увеличены Не увеличены Увеличены Кератоконъюнктивит нет нет есть/нет Тяжелая степень тяжести 4.9 Специальная диагностика Методы специальной диагностики: ИФМ (экспресс-метод) — иммунофлуоресцентный метод определения антигенов возбудителей в эпителиальных клетках слизистой носа с использованием стандартных препаратов иммуноглобулинов флуоресцирующих сухих (ИГФС) для ранней диагностики известных возбудителей гриппа и других ОРВИ; наиболее эффективен в первые часов от начала заболевания. ИФА (иммуноферментный анализ) определение антигенов в смывах из носа. ПЦР (полимеразная цепная реакция) — определение вирусспецифической ДНКаденовирусов в различных средах Критерии диагностики специальными методами: — ПЦР — определение ДНК аденовирусов Критерии оценки степени тяжести заболевания по результатам специальной диагностики — не разработаны Обоснование и формулировка диагноза При постановке диагноза «Аденовирусная инфекция» формулируют диагноз и приводят его обоснование. При обосновании диагноза следует указать эпидемиологические, клинические и лабораторные (инструментальные) данные, на основании которых поставлен диагноз «Аденовирусная инфекция». Примеры диагноза: Аденовирусная инфекция, фарингоконъюнктивальная лихорадка, средней степени тяжести. Диагноз выставлен на основании эпидемиологических предпосылок (контакт с больным подобным заболеванием в пределах инкубационного периода, характерного для аденовирусной инфекции или при достоверном подтверждении (контакт с больным аденовирусной инфекцией); острого начала заболевания; преимущественных клинических симптомов (синдромов): выраженного общеинфекционного синдрома, умеренно выраженного фарингита, коньюнктивита, ринита и т.п.; лабораторных данных лейкопении, лимфоцитоза и т.п.; данных инструментального обследования УЗИ брюшной полости.
22 При наличии осложнений и сопутствующих заболеваний запись делается отдельной строкой: — Осложнение: — Сопутствующее заболевание: 4.11 Лечение Общие подходы к лечению аденовирусной инфекции Лечение детей больных аденовирусной инфекции легкой и средней степени тяжести осуществляется при отсутствии противопоказаний — в амбулаторных условиях, при тяжелом течении — в условиях стационара. Принципы лечения детей больных аденовирусной инфекцией предусматривают одновременное решение нескольких задач: устранение интоксикационного и катарального синдромов; предупреждение развития осложнений со стороны других органов и систем; предупреждение распространения инфекции. Лечение детей больных аденовирусной инфекцией включает: мероприятия, направленные на уменьшение интоксикационного синдрома; мероприятия, направленные на уменьшение катарального, лимфопролиферативного синдромов; поражения глаз; мероприятия, направленные на предупреждение развития осложнений, в том числе и присоединения бактериальной инфекции. Критерии для перевода в отделение реанимации и интенсивной терапии или в палату интенсивной терапии: — недоношенные и дети первого года жизни с тяжелой формой аденовирусной инфекции; — нарушение сознания и необходимость ИВЛ при РаО 2 23 23 санация верхних дыхательных путей (носовых ходов); аэрация помещения; гигиенические мероприятия. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, используемых при лечении аденовирусной инфекции: Лекарственная группа Лекарственные средства Показания Уровень* доказательности Интерфероны (L03AB) Интерферон альфа Клинические проявления аденовирусной инфекции в любом возрасте Другие иммуностимуляторы (L03AX) Арбидол (J06BA) Иммуноглобули ны, нормальные человеческие (J06BA) Меглюмина акридонацетат Тилорон Анаферон Метилфенилтиом етилдиметиламин ометилгидроксиб роминдол карбоновой кислоты этиловый эфир Иммуноглобулин человека нормальный Клинические проявления аденовирусной инфекции. Противопоказан детям до 4 лет, беременным, кормящим грудью, при повышенной чувствительности к препарату Клинические проявления аденовирусной инфекции. Противопоказан детям до 7 лет, беременным, кормящим грудью, при повышенной чувствительности к препарату. Клинические проявления аденовирусной инфекции. Применяется с 1 месяца жизни. Клинические проявления аденовирусной инфекции. При лечении тяжелых форм вирусной инфекций Аскорбиновая кислота (витамин С) (А11GA) Аскорбиновая кислота Обладает выраженным антиоксидантным действием Местные анестетики (С01ВВ) Лидокаин Обезболивание при манипуляциях Пиразолоны (N02BB) Метамизол натрия При повышении температуры более 39,0 ₒ С, болевом синдроме +
источник