Склонны к возникновению заглоточного абсцесса дети в возрасте до 4 лет. Чаще всего заглоточный абсцесс встречается у малышей первого года жизни, что обусловлено физиологической особенностью клетчатки, которая в этом возрасте очень рыхлая и состоит из большого количества лимфатических узлов. К школьному возрасту заглоточные миндалины атрофируются и проблема исчезает сама по себе.
У взрослых людей это заболевание может возникать только в результате травмирования слизистой оболочки носоглотки.
Заглоточный абсцесс — образуется в результате нагноений лимфатических узлов и клетчатки заглоточного пространства. Возбудители инфекции проникают по лимфатическим путям со стороны полости носа, носоглотки, слуховой трубы и среднего уха. Иногда абсцесс является осложнением гриппа, кори, скарлатины, а также может развиться при ранениях слизистой оболочки задней стенки глотки инородным телом, твердой пищей.
Наблюдается, как правило, в раннем детском возрасте у истощённых и ослабленных детей.
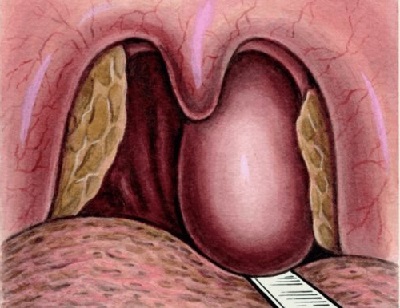
Гнойник классифицируется по месту расположения. Абсцесс может локализоваться в нижней, центральной, верхней области глотки.
- эпифарингеальный абсцесс – воспаление происходит чуть выше небной занавески;
- гипофарингеальный абсцесс – патологический процесс размещается в подкорневой области языка;
- мезофарингеальный абсцесс – нарыв происходит между корнем языка и краем небной дужки;
- смешанный абсцесс – охватывает заглоточное пространство в нескольких зонах и является самым тяжелым видом данной патологии.
Воспалительный процесс появляется на протяжении 5–6 дней развивающей инфекционной болезни либо тогда, когда симптоматика немного утихла.
Причиной возникновения заглоточного абсцесса в взрослом возрасте на первое место среди причин формирования заглоточного абсцесса выходит травматический фактор. Повреждение глотки может произойти рыбной костью, грубой пищей, инородным предметом. Травматизация глотки возможна при проведении гастроскопии, бронхоскопии, установке назогастральной трубки и эндотрахеальном наркозе.
Заглоточный абсцесс у взрослых может возникать как осложнение тяжелой ангины. В некоторых случаях он оказывается вызван специфической микрофлорой и является следствием туберкулеза или сифилиса, протекающих с поражением шейного отдела позвоночника. В таких случаях говорят о «холодном» заглоточном абсцессе. Риск развития заглоточного абсцесса повышен у пациентов с хроническими заболеваниями и сниженным иммунитетом, при наличие сахарного диабета, злокачественной опухоли, ВИЧ-инфекции.
В детском возрасте чаще всего является инфекция. Первичным очагом инфекции может быть гнойный отит, мастоидит, осложнившийся паротит, фарингит, ринит, синусит, тонзиллит. Распространение инфекционного процесса в заглоточное пространство происходит по лимфатическим путям с поражением заглоточных лимфатических узлов. Благоприятствующим этому фактором является ослабленное состояние организма ребенка, сниженный иммунитет, наличие диатеза или рахита.
У детей заглоточный абсцесс может развиваться на фоне острых инфекционных заболеваний: ОРВИ, кори, скарлатины, дифтерии, гриппа. В редких случаях он является осложнением аденотомии или тонзиллэктомии.
Симптомы заглоточного абсцесса (см. фото) отличаются в зависимости от возраста пациента:
- лихорадка;
- отек шеи;
- отказ от кормления;
- насморк;
- сонливость;
- кашель.
- боль в горле;
- лихорадка;
- скованность в шее;
- нарушение глотания;
- кашель.
- боль в горле;
- лихорадка;
- нарушение глотания;
- боль в шее;
- одышка.
- Обычно больные жалуются на поперхивание пищей при глотании, при этом она попадает в нос.
- Если абсцесс расположен относительно высоко, появляется гнусавость и затруднение носового дыхания.
- Если гнойник проникает вниз вдоль глотки, нарушается процесс вдоха, появляются хрипы.
- Голова больного запрокинута назад и наклонена в сторону поражения.
- Температура повышается до 39-40 ˚С.
- Может отмечаться отечность за углом нижней челюсти и по передней поверхности шеи, слюнотечение.
У части больных отмечаются признаки непроходимости дыхательных путей , и это сразу дает возможность распознать заглоточный абсцесс. Кроме того, у взрослых отмечаются такие внешние проявления болезни:
- отек задней стенки глотки;
- ригидность (напряжение) затылочных мышц, невозможность наклонить голову вперед;
- увеличение и болезненность лимфоузлов на шее;
- повышенная температура тела;
- слюнотечение;
- шумное, хриплое дыхание;
- наклон головы в сторону;
- спазм жевательных мышц.
У детей чаще отмечаются такие признаки заглоточного абсцесса:
- болезненность и увеличение лимфоузлов на шее;
- припухлость, вздутие на задней стенке глотки (только у половины больных);
- лихорадка;
- шумное дыхание;
- нарушение движений в шее;
- слюнотечение;
- возбуждение, постоянный плач;
- отек шеи;
- заторможенность;
- нарушение дыхания;
- связанные заболевания – тонзиллит, фарингит, отит.
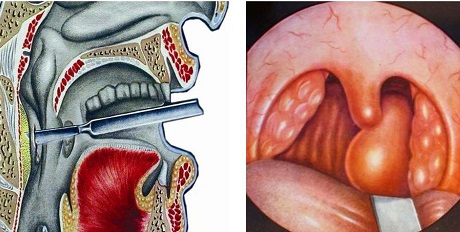
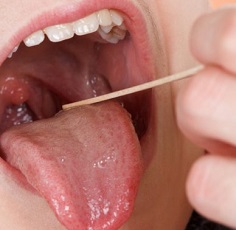
При подозрении на заглоточный абсцесс врач выполняет фарингоскопию – осмотр задней стенки глотки с помощью специального небольшого зеркала. Обнаруживается припухлость с флюктуацией, то есть колебанием стенок под действием жидкого содержимого. В первые дни шарообразное выпячивание расположено с одной стороны, а затем перемещается посередине глотки. При сомнениях в диагнозе через стенку полости вводят шприц и получают гнойное содержимое.
Осложнения могут возникнуть вследствие распространения инфекции по дыхательным путям. В данном случае заболевание может спровоцировать развитие пневмонии, других воспалительных заболеваний легких. Также есть опасность попадания инфекции с током крови в мозг, тогда вероятно появление гнойного менингита. В целом появление заглоточного абсцесса может ухудшить течение заболевания, которое послужило причиной развития данного состояния.
Более опасное, но достаточно редкое последствие, — асфиксия, удушье, возникающее, если абсцесс перекрывает дыхательные пути. К этому может привести отек гортани или самопроизвольное вскрытие воспалительного очага, вследствие чего разливается гной и закрывает просвет. В данном случае может возникнуть поражение сосудов при проникновении гноя сквозь клетчатку, это может привести к тромбозу яремной вены, флебиту, сепсису.
Для установления диагноза врач-отоларинголог проводит ряд исследований наряду с опросом. Используются следующие мероприятия:
- фарингоскопия (осмотр горла) – определяет покраснение и выпирание слизистой оболочки, покрывающей заднюю стенку глотки;
- рентгенография и КТ – обнаруживают гнойные очаги;
- пальпаторное исследование органов – выявляет расширение лимфоузлов, затвердения, припухлости, температуру тела пациента;
- общий анализ тела – свидетельствует о существовании воспаления, а мазок из зева способен обнаружить некоторых раздражителей заболевания;
- диагностика на сифилис, туберкулез – выполняется при помощи рентгенографии и исследования крови;
- оценка жалоб пациента;
- при необходимости – консультация терапевта.
Может потребоваться произведение диагностической пункции – в случае на допущение опухолевых образований или при переходе заболевания в хроническую форму с размытой клинической картиной для установления возбудителя абсцесса.
При этом заглоточный абсцесс следует отличать от некоторых других патологий, схожих по симптоматике:
- от паратонзиллярного абсцесса (гнойник вокруг миндалин) – при заглоточном абсцессе не наблюдается изменений миндалин, характерных для паратонзиллярного абсцесса;
- от отечного ларингита – при нем слизистая гортани поражена на более широком протяжении, нет флюктуации гноя;
- от новообразования задней стенки глотки – при нем нет признаков воспаления в виде резкой болезненности, покраснения, повышенной температуры;
- от аневризмы восходящей глоточной артерии – при ней процесс ограниченный, нет стремительного увеличения припухлости и признаков воспаления (боли, покраснения, гипертермии).
Для лечения больной должен в экстренном порядке быть госпитализирован в хирургическое или отоларингологическое отделение. Заниматься самолечением противопоказано, т. к. возможны осложнения – острый отек входа в гортань или самопроизвольное вскрытие абсцесса с последующим удушьем из-за попадания гноя в полость гортани; гной может распространиться на область больших сосудов шеи или спуститься по предпозвоночной фасции в грудную полость и вызвать гнойный медиастинит (воспаление средостения) или сдавление трахеи, тромбоз внутренней яремной вены, кровотечение, пневмонию (воспаление легких), сепсис (заражение крови микробами).
При самопроизвольном вскрытии гной внезапно вытекает изо рта и носа. Описаны случаи прорыва абсцесса через наружный слуховой проход. При наличии признаков сдавления верхних дыхательных путей и затруднении дыхания необходимо произвести крикотомию (создание отверстия в хряще гортани со стороны передней поверхности шеи).
Лечение хирургическое – незамедлительное вскрытие гнойника. На 2–3 день нужно развести края раны и опорожнить накопившийся в полости абсцесса гной. После чего назначаются антибиотики в высоких дозах, проводится дезинтоксикационная терапия, поливитамины, иммуностимуляторы, при необходимости назначают жаропонижающие средства.
С целью не допустить развития заглоточного абсцесса можно рекомендовать своевременное и адекватное лечение инфекционного заболевания, осторожность при употреблении в пищу рыбы с костями.
Сразу после проведения операции человеку запрещено есть, поскольку это может стать причиной инфицирования раны. Спустя несколько часов после вмешательства можно в небольших количествах употреблять воду.
На протяжении 3-5 суток после вскрытия следует выполнять полоскания рта и горла раствором соли или соды. Делать это необходимо 4-6 раз в день. Также обязательно проводят полоскания после еды. Благодаря этой несложной манипуляции удастся снизить угрозу появления инфекционных патологий.
После операции человека обычно выписывают через 1-3 суток. Однако на протяжении месяца каждую неделю нужно посещать отоларинголога. Врач будет контролировать заживление раны и вовремя выявит осложнения.
Если абсцесс был удален наружным способом, пациента выписывают лишь через 10 дней и даже больше. Все зависит от степени тяжести состояния человека.
Заглоточный абсцесс – это серьезное заболевание, которое требует квалифицированного медицинского вмешательства. Некоторые народные рецепты могут временно устранить симптомы болезни и приостановить прогрессирование инфекции, однако крайне не рекомендуется начинать самолечение без консультации врача.
При заглоточном абсцессе можно использовать:
- Полоскание горла антисептическими растворами. Солевые и содовые растворы обладают свойством повреждать бактериальные клетки, вызывая их гибель. Для приготовления раствора нужно 1 столовую ложку соли или пищевой соды растворить в стакане (200 мл) теплой кипяченой воды и полоскать горло по 5 – 6 раз в сутки в течение 2 – 3 минут. После полоскания нужно избегать приема пищи или жидкости в течение минимум 1 часа.
- Травяной настой для полоскания горла. Чтобы приготовить настой необходимо смешать по 1 столовой ложке цветков ромашки, липы и листьев эвкалипта. Полученный сбор нужно залить кипятком и настаивать в течение 1 – 2 часов, после чего применять для полоскания горла 2 – 3 раза в день (перед применением нужно подогреть до температуры тела). Улучшает работу иммунной системы, обладает антибактериальным и общеукрепляющим действием.
- Сок каланхоэ. Обладает местным противовоспалительным и антибактериальным действием. Способствует удалению гнойного налета со стенок глотки и ускоряет заживление раны после операции. Для приготовления раствора для полоскания горла 50 – 100 мл сока каланхоэ нужно разбавить в таком же количестве теплой кипяченой воды. Применять 2 – 3 раза в день за 2 часа до или через час после еды.
- Отвар из коры ивы. В коре ивы содержатся дубильные вещества, флавоноиды и смолы, которые обладают противовоспалительным, жаропонижающим и болеутоляющим действием. Для приготовления раствора 1 столовую ложку измельченного сырья нужно залить 200 мл воды, довести до кипения и кипятить в течение 30 минут. Охладить при комнатной температуре, процедить и применять 3 – 4 раза в день.
Если вовремя поставить точный диагноз и подобрать терапию, прогноз является положительным. Оперативное вмешательство и лекарственная терапия помогают предотвратить развитие опасных осложнений.
Профилактика появления абсцессов у детей младшего возраста заключается в следующем:
- своевременное лечение воспалительных заболеваний ЛОР-органов;
- санация кариозных зубов;
- лечение очагов хронической инфекции в организме;
- закаливание;
- массаж и воздушные ванны грудничкам и занятия легкими физическими нагрузками детей дошкольного возраста.
Профилактика абсцессов у взрослых заключается в осторожности при употреблении в пищу продуктов, содержащих мелкие кости и своевременная санация кариозных зубов.
источник
Одним из самых неприятных осложнений острого тонзиллита является ангина с абсцессом. Гнойное образование возникает, как правило, уже после того, как пройдет острая фаза заболевания, но может повлечь за собой большие осложнение или же тяжелые последствия. Почему возникает ангина с абсцессом и как обнаружить ее первые признаки?
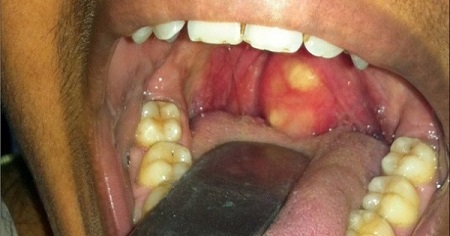
Собственного говоря, гнойник в области небной миндалины возникает как результат воспалительного процесса (паратонзиллита) в околоминдаликовой зоне (в тканях вокруг гланд).
Причиной его образования служит наличие сразу нескольких видов болезнетворных бактерий в этой области, среди которых есть обязательно стрептококковые или стафилококковые. Острый воспалительный процесс, существующий в тканях вокруг миндалин, переходит в стадию нагноения, при непосредственном участии определенного типа бактерий (анаэробных, аэробных) и приводит к образованию абсцесса.
Нередко гнойник возникает уже после того, как спадет температура при острой ангине, но также часто он образуется в остром периоде болезни.
Вероятность возникновения нагноения очень высока при не долеченном остром тонзиллите.
Абсцесс при ангине часто возникает из-за наличия в организме больного хронических инфекций: ринитов, отитов, синуситов.
Нагноение может возникнуть не только в области гланд (небных миндалин), но также и в области язычной, носоглоточной, трубных миндалин.
Однако возникновение нагноения в области небных миндалин связывают как раз с непролеченной ангиной, он носит название паратонзиллярный абсцесс.
Абсцессы других миндалин связывают с инфекционными болезнями и наличием хронической инфекции в области горла. Реже всего встречается воспаление язычной миндалины, она находится в основании глотки и хорошо защищена.
Обычно признаки воспаления миндалин и тканей вокруг них обнаруживаются задолго до сформировавшегося гнойника. В этом начальном периоде паратонзиллярного абсцесса возможно терапевтическое лечение без применения хирургических методов.
Среди наиболее характерных проявлений будут такие симптомы:
- боль с одной стороны горла;
- болезненные ощущения при глотании;
- покраснение зева.
Они возникают за несколько дней до образования гнойной капсулы (от 2 до 8 дней перед тем).
Постепенно появятся и другие симптомы.
- Сильная головная боль.
- Увеличение шейных лимфоузлов.
- Больному тяжело глотать и больно открывать рот (тонический спазм жевательной мускулатуры).
- Язык опухает, язычок смещается в сторону здоровой миндалины.
- Появляется неприятный запах изо рта (гнилостный).
- Возникает общая слабость, повышенная потливость, быстрая утомляемость.
- Нередко боль отдает в ухо.
В период образования абсцесса:
- очень сильно повышается температура тела (до 39-40 С);
- возникают галлюцинации.
В среднем абсцесс образовывается через 2-8 дней после начала острого периода паратонзиллита.
Непролеченная вовремя ангина, абсцесс провоцирует более обширный.
Среди причин возникновения болезни будут следующие.
- Недолеченная ангина, миндалины в этом периоде еще не окрепли, на них есть рубцы, ткани вокруг миндалин рыхлые и воспаленные. При попадании анаэробных или аэробных бактерий начинается процесс нагноения.
- Слишком частые фолликулярные ангины также могут стать причиной возникновения абсцесса.
- Частые, сильные переохлаждения, провоцирующие снижение иммунитета. Они особенно опасны во время острого тонзиллита.
- Наличие в области глотки других хронических инфекций уха, носоглотки, зубов, которые во время ангины могут стать причиной возникновения нагноения.
- Плохая санация воспаленной ротовой полости (нечастые полоскания, отсутствие обработки воспаленных миндалин).
Медики выделяют три вида абсцессов.
- Заглоточный. Чаще всего возникает после инфицирования у деток.
- Боковой. Появляется в результате инфекций или как результат механического повреждения миндалин у взрослых. Он считается самым сложным, так как может распространиться на область глотки.
- Околоминдаликовый. Его связывают с инфекционными заболеваниями, ослаблением иммунитета в результате болезней, возникновением рубцов во время ангины, рыхлой клетчаткой вокруг миндалин (как результат той же ангины) и наличием анаэробных или аэробных бактерий (стрептококков или стафилококков). Этот вид абсцесса возникает как результат ангины, в процессе которой к основной инфекции присоединились другие бактерии.
В остром периоде возникает воспаление, но гнойная капсула еще не сформировалась. Этот период менее опасен для здоровья и жизни пациента, однако, он требует стационарного лечения. Для него характерные сильные болевые ощущения, которые отличаются меньшей интенсивностью, чем при сформировавшемся гнойнике.
При абсцессе уже существует нагноение, которое сделает состояние пациента тяжелым и может вызвать ощущения невозможности глотать пищу и воду, иногда возникает трудность с дыханием.
Показатели температуры тела поднимаются до самых высоких отметок, больной лишается возможности открыть рот. Абсцесс требует срочного хирургического лечения, так как болезнь может представлять угрозу для здоровья пациента.
Околоминдаликовый абсцесс всегда требует лечения в стационаре, даже если вскрытие его случилось самопроизвольно!
Выбор программы лечение паратонзиллярного абсцесса будет зависеть от того на какой стадии развития находится болезнь. Возможны такие методы: терапевтическое лечение, сочетание терапевтических методов и хирургического вмешательства и только хирургическая операция.
Терапевтические методы лечения
Среди медикаментозного лечения, которое показано в период начального и острого периода выделяют следующие процедуры.
- Назначение больших доз антибактериальных препаратов широкого спектра действия. Среди хорошо зарекомендовавших себя оказываются амоксициллины, макролиды. Альтернативу им составляют цифалоспорины второго и третьего поколения.
- Назначение обезболивающих препаратов.
- Местное лечение с использованием антисептиков, местных антибиотиков и аналгетиков, например, Биопарокс.
- В ряде случаев назначают кортикостероиды.
При хирургическом вмешательстве возможны два варианта.
- Это вскрытие абсцесса посредством разреза (инцизии). Разрез делается во рту или на опухшей части шеи либо на пересечении горизонтальных и вертикальных линий. В надрез вводится шприц Гартмана, с его помощью разрез расширяется, и перемычка абсцесса разрывается. Из капсулы отсасывается гнойное содержимое. В ряде случаев вскрытие капсулы гнойника приводит к склеиванию стенок и приходится прибегать к дренированию раны. Это может занять от 2 до 5 дней. Наряду с хирургическим вмешательством проводится медикаментозное лечение антибиотиками, антисептиками и обезболивающими препаратами. Наиболее сложным будет проведение инцизии при абсцессе после ангины язычной миндалины.
- Тонзилэктомия (удаление гланд) является радикальным способом лечения паратонзиллярного абсцесса. Наиболее часто при проведении данной операции прибегают к двухсторонней тонзилэктомии (удаляют обе гланды). Ошибочно некоторые считают, что ангина без гланд уже невозможна. Однако это не так. В глотке остались другие, более мелкие миндалины, которые могут также воспалиться и вызвать острый тонзиллит. Если небные миндалины во время тонзилэктомии удалены не полностью (осталось небольшое количество клеток), то возможна рецидивная реакция.
Обезболивания при паллиативных способах лечения
Проведение анестезии при инцизии и тонзилэктомии имеет свои особенности. Использование местного обезболивания, как правило, желаемых результатов не дает.
Поэтому пациенту следует решить, он сможет потерпеть или необходимо проводить операцию под общим наркозом.
Детям, а также беспокойным сложным пациентам эту хирургическую процедуру следует проводить под общим наркозом.
Среди последствий околоминдаликовых абсцессов будут следующие сложные состояния.
- Отек гортани, опасен тем, что может вызвать удушье пациента.
- Флегмона дна полости рта, при которой гной не имеет четких границ и процесс распространяется на всю ротовую полость.
- Медиастинит. Воспалительный процесс в области средостения, который может иметь летальный исход.
Очень важно проводить своевременное лечение абсцесса горла в условиях стационара. Это позволит определить правильную тактику лечение и поможет грамотно избежать грозных осложнений.
источник
Лечение простуды и гриппа
Одним из самых неприятных осложнений острого тонзиллита является ангина с абсцессом. Гнойное образование возникает, как правило, уже после того, как пройдет острая фаза заболевания, но может повлечь за собой большие осложнение или же тяжелые последствия. Почему возникает ангина с абсцессом и как обнаружить ее первые признаки?
Почему возникает нагноение в горле после ангины?
Собственного говоря, гнойник в области небной миндалины возникает как результат воспалительного процесса (паратонзиллита) в околоминдаликовой зоне (в тканях вокруг гланд).
Причиной его образования служит наличие сразу нескольких видов болезнетворных бактерий в этой области, среди которых есть обязательно стрептококковые или стафилококковые. Острый воспалительный процесс, существующий в тканях вокруг миндалин, переходит в стадию нагноения, при непосредственном участии определенного типа бактерий (анаэробных, аэробных) и приводит к образованию абсцесса.
Нередко гнойник возникает уже после того, как спадет температура при острой ангине, но также часто он образуется в остром периоде болезни.
Вероятность возникновения нагноения очень высока при не долеченном остром тонзиллите.
Абсцесс при ангине часто возникает из-за наличия в организме больного хронических инфекций: ринитов, отитов, синуситов.
Нагноение может возникнуть не только в области гланд (небных миндалин), но также и в области язычной, носоглоточной, трубных миндалин.
Однако возникновение нагноения в области небных миндалин связывают как раз с непролеченной ангиной, он носит название паратонзиллярный абсцесс.
Абсцессы других миндалин связывают с инфекционными болезнями и наличием хронической инфекции в области горла. Реже всего встречается воспаление язычной миндалины, она находится в основании глотки и хорошо защищена.
Обычно признаки воспаления миндалин и тканей вокруг них обнаруживаются задолго до сформировавшегося гнойника. В этом начальном периоде паратонзиллярного абсцесса возможно терапевтическое лечение без применения хирургических методов.
Среди наиболее характерных проявлений будут такие симптомы:
- боль с одной стороны горла;
- болезненные ощущения при глотании;
- покраснение зева.
Они возникают за несколько дней до образования гнойной капсулы (от 2 до 8 дней перед тем).
Постепенно появятся и другие симптомы.
- Сильная головная боль.
- Увеличение шейных лимфоузлов.
- Больному тяжело глотать и больно открывать рот (тонический спазм жевательной мускулатуры).
- Язык опухает, язычок смещается в сторону здоровой миндалины.
- Появляется неприятный запах изо рта (гнилостный).
- Возникает общая слабость, повышенная потливость, быстрая утомляемость.
- Нередко боль отдает в ухо.
В период образования абсцесса:
- очень сильно повышается температура тела (до 39-40 С);
- возникают галлюцинации.
В среднем абсцесс образовывается через 2-8 дней после начала острого периода паратонзиллита.
Непролеченная вовремя ангина, абсцесс провоцирует более обширный.
Причины возникновения абсцесса ангины
Среди причин возникновения болезни будут следующие.
Виды и формы абсцесса ангины
Медики выделяют три вида абсцессов.
- Заглоточный. Чаще всего возникает после инфицирования у деток.
- Боковой. Появляется в результате инфекций или как результат механического повреждения миндалин у взрослых. Он считается самым сложным, так как может распространиться на область глотки.
- Околоминдаликовый. Его связывают с инфекционными заболеваниями, ослаблением иммунитета в результате болезней, возникновением рубцов во время ангины, рыхлой клетчаткой вокруг миндалин (как результат той же ангины) и наличием анаэробных или аэробных бактерий (стрептококков или стафилококков). Этот вид абсцесса возникает как результат ангины, в процессе которой к основной инфекции присоединились другие бактерии.
В остром периоде возникает воспаление, но гнойная капсула еще не сформировалась. Этот период менее опасен для здоровья и жизни пациента, однако, он требует стационарного лечения. Для него характерные сильные болевые ощущения, которые отличаются меньшей интенсивностью, чем при сформировавшемся гнойнике.
При абсцессе уже существует нагноение, которое сделает состояние пациента тяжелым и может вызвать ощущения невозможности глотать пищу и воду, иногда возникает трудность с дыханием.
Показатели температуры тела поднимаются до самых высоких отметок, больной лишается возможности открыть рот. Абсцесс требует срочного хирургического лечения, так как болезнь может представлять угрозу для здоровья пациента.
Околоминдаликовый абсцесс всегда требует лечения в стационаре, даже если вскрытие его случилось самопроизвольно!
Методы лечения абсцесса ангины
Выбор программы лечение паратонзиллярного абсцесса будет зависеть от того на какой стадии развития находится болезнь. Возможны такие методы: терапевтическое лечение, сочетание терапевтических методов и хирургического вмешательства и только хирургическая операция.
Терапевтические методы лечения
Среди медикаментозного лечения, которое показано в период начального и острого периода выделяют следующие процедуры.
При хирургическом вмешательстве возможны два варианта.
- Это вскрытие абсцесса посредством разреза (инцизии). Разрез делается во рту или на опухшей части шеи либо на пересечении горизонтальных и вертикальных линий. В надрез вводится шприц Гартмана, с его помощью разрез расширяется, и перемычка абсцесса разрывается. Из капсулы отсасывается гнойное содержимое. В ряде случаев вскрытие капсулы гнойника приводит к склеиванию стенок и приходится прибегать к дренированию раны. Это может занять от 2 до 5 дней. Наряду с хирургическим вмешательством проводится медикаментозное лечение антибиотиками, антисептиками и обезболивающими препаратами. Наиболее сложным будет проведение инцизии при абсцессе после ангины язычной миндалины.
- Тонзилэктомия (удаление гланд) является радикальным способом лечения паратонзиллярного абсцесса. Наиболее часто при проведении данной операции прибегают к двухсторонней тонзилэктомии (удаляют обе гланды). Ошибочно некоторые считают, что ангина без гланд уже невозможна. Однако это не так. В глотке остались другие, более мелкие миндалины, которые могут также воспалиться и вызвать острый тонзиллит. Если небные миндалины во время тонзилэктомии удалены не полностью (осталось небольшое количество клеток), то возможна рецидивная реакция.
Обезболивания при паллиативных способах лечения
Проведение анестезии при инцизии и тонзилэктомии имеет свои особенности. Использование местного обезболивания, как правило, желаемых результатов не дает.
Поэтому пациенту следует решить, он сможет потерпеть или необходимо проводить операцию под общим наркозом.
Детям, а также беспокойным сложным пациентам эту хирургическую процедуру следует проводить под общим наркозом.
Возможные осложнение абсцесса ангины
Среди последствий околоминдаликовых абсцессов будут следующие сложные состояния.
- Отек гортани, опасен тем, что может вызвать удушье пациента.
- Флегмона дна полости рта, при которой гной не имеет четких границ и процесс распространяется на всю ротовую полость.
- Медиастинит. Воспалительный процесс в области средостения, который может иметь летальный исход.
Очень важно проводить своевременное лечение абсцесса горла в условиях стационара. Это позволит определить правильную тактику лечение и поможет грамотно избежать грозных осложнений.
Лечитесь и будьте здоровы!
Не пролеченные эпизоды ангины чреваты множественными осложнениями – это факт, не требующий подтверждения. К наиболее распространенным последствиям неадекватной терапии острого тонзиллита можно отнести воспалительные процессы в паратонзиллярной клетчатке околоминдаликовой области. В большинстве случаев такие гнойники проявляются после стабилизации состояния больного. Но не менее редки эпизоды, когда ангина с абсцессом возникает в острой стадии заболевания.
Осложнения в виде паратонзиллярного гнойника (ПТА) проявляются у пациентов независимо от их возраста. Околоминдаликовые нарывы могут возникать как у детей, так и у взрослых. Чем же так страшна ангина, осложненная паратонзиллярным абсцессом? Прежде всего тем, что существует возможность распространения гнойного содержимого в близлежащие ткани шеи. А это в свою очередь чревато такими серьезными осложнениями, как медиастинит, флегмона парафарингеального пространства, сепсис и так далее.
Околоминдаликовый гнойник – конечная стадия паратонзиллита: воспалительного процесса в тканях, окружающих небную миндалину. Патология возникает в пределах паратонзиллярной области после проникновения вирулентной инфекции. Зачастую возбудителями выступают стрептококки, стафилококки, дрожжевые грибы рода Candida, а также Haemophilus Influenzae, Klebsiella и Escherichia colli.
Паратонзиллит может возникать у пациентов разных возрастов и занимает первое место среди гнойных процессов глотки по степени тяжести течения и сложности лечения заболевания. Наиболее часты случаи возникновения абсцесса в результате неадекватной терапии всех форм острого тонзиллита (ангины). Тем не менее, многие специалисты отмечают сезонность заболевания. Случаи возникновения околоминдаликового нарыва наиболее часто фиксируются ранней весной и глубокой, поздней осенью.
Симптомы паратонзиллярного гнойника возникают задолго до его формирования. Первые признаки надвигающейся беды, такие как односторонние острые боли в горле и боли при глотании, можно заметить за два-восемь дней до появления гнойника. Постепенно состояние пациента ухудшается, появляются постоянные боли в области паратонзилляра и начинается лихорадка.
Дополнительно паратонзиллярный абсцесс характеризуется такими симптомами как:
- Возникновение постоянной головной боли
- Увеличение лимфоузлов
- Возникновение неприятного, гнилостного запаха изо рта
- Нарушение фонации
- Возникновение тризма (тонического спазма жевательной мускулатуры)
- Общая интоксикация организма
- Возникновение боли в области уха
Обычно абсцесс возникает после ангины, когда общее воспаление снято, а состояние больного улучшилось. Клиника начинается с внезапной и стремительной гипертермии до 39 С (в отдельных случаях температура повышается еще сильнее). Появляется боль при глотании или питье (одинофагия). Часто болевой синдром локализуется с одной стороны. Возможно смещение язычка в строну здоровой миндалины.
В дальнейшем наблюдаются два варианта развития ситуации. Или благодаря лечению воспаление проходит, или спустя три-восемь дней образовывается нарыв, лечение которого осуществляется хирургическим методом. При этом паратонзиллярный абсцесс зачастую проявляется повторно. Возникновению рецидива способствуют аэробные и анаэробные бактерии. Зачастую в процесс вовлекаются стафилококки, стрептококки и Hemophilus.
Нарывы в околоминдаликовой области невозможно вылечить в домашних условиях. Все средства, применяемые для лечения ангины – неэффективны. Даже если нарыв созрел и вам показалось, что гной вытек – это далеко не так. Большая часть патологического гнойного содержимого осталась в глубине мягких тканей. С течением времени патологическая микрофлора будет способствовать образованию гнойных масс. Гной в абсцессе будет накапливаться до тех пор, пока не достигнет критической массы и не произойдет повторное его излияние.
«Важно: паратонзиллярный абсцесс при ангине лечится исключительно в амбулаторных условиях хирургическим путем. Самолечение при образовании околоминдаликовых нарывов – недопустимо. »
Паратонзиллярный нарыв относится к группе заболеваний, требующих экстренного медицинского вмешательства. Как и все типы абсцессов, паратонзиллярные гнойники лечатся хирургическим путем, при помощи разреза. При этом тип нарыва определяет план проведения операции.
В зависимости от преимущественного расположения нарыва, выделяют четыре типа паратонзиллярных абсцессов:
- Передневерхний
- Передненижний
- Боковой
- Задний
Самым опасным и труднооперируемым принято считать боковой нарыв, так как он может распространиться на окологлоточное клеточное пространство. Также проведение операции может осложниться возможным возникновением тризма мышечной ткани. Это существенно затрудняет как диагностику паратонзиллярного нарыва, так и проведение оперативного вмешательства. После успешно осуществленной операции пациенту проводят дренаж пораженной области, тем самым облегчая боль от растяжения тканей.
Дополнительно назначается терапия антибиотиками и препаратами антигистаминной группы. Пациенту предписываются жаропонижающие и болеутоляющие медикаменты. Также в лечении паратонзиллярных абсцессов хорошо себя зарекомендовали полоскания дезинфицирующими растворами. Для быстрейшего выздоровления больного назначаются глюкокортикостероидные препараты.
Большое значение имеет и диета в постоперационный период. Больному рекомендована теплая, мягкая или даже полужидкая пища, обогащенная витаминами и микроэлементами. Для скорейшей детоксикации организма пациентам назначается частое и обильное питье. При благоприятном прогнозе срок продолжительности нетрудоспособности больного исчисляется в среднем десятью-четырнадцатью днями.
Существует расхожее мнение, что удаление паратонзиллярного гнойника должно проводиться исключительно под местной или общей анестезией. Но, как показывает практика, хорошее и результативное местное обезболивание при ПТА фактически невозможно. Еще более бесполезно поверхностное обезболивание (сбрызгивание или смазывание) места разреза.
Введение анестетиков инъекционно (паракапсулярно) также не приводит к требуемому результату, так как вызывает еще больший болевой синдром от компрессии нарыва под действием вводимой жидкости. Другими словами, вскрытие паратонзиллярного абсцесса осуществляется хирургом либо без обезболивания, либо под общим наркозом.
«В случае если у пациента наблюдается тризм (спазм) и добиться полного открытия рта не представляется возможны, проводится внутрикожная новокаиновая блокада в области угла нижней челюсти с той стороны, на которой диагностирован нарыв».
Если пациент согласен перетерпеть боль и проводить удаление абсцесса без анестезии, хирург вскрывает нарыв зажимом Пеана с тонким и заостренным концом. После вскрытия полость дренируется и обрабатывается дезинфицирующими препаратами. В случае если паратонзиллярный абсцесс диагностируется у детей или тревожных пациентов, применяется общая анестезия. Также общее обезболивание проводится при показаниях к тонзилэктомии (удалению миндалин).
Основные показания к удалению миндалин (тонзилэктомии):
- Рецидивирующие ангины
- Неблагоприятная локализация нарыва, мешающая эффективному дренажу и вскрытию
- Отсутствие изменений после проведенного вскрытия абсцесса
- Появление симптомов осложнений, вызванных гнойником
Если операция проводится под общим наркозом, обычно после удаления абсцесса проводится тонзилэктомия (под тем же обезболивающим). Удаление миндалины производится с больной стороны, при этом достаточно часто в процессе операции удаляются обе гланды.
Решение об удалении второй миндалины принимается хирургом в каждом частном случае. Но, как показывает практика, одномоментное удаление обеих миндалин наиболее целесообразно. Операция начинается с больной гланды, так как в таком случае существенно упрощается доступ для оперативного вмешательства на другой стороне.
Околоминдаликовый нарыв опасен возможными осложнениями. При отсутствии квалифицированного лечения накопившийся гной изливается в мягкие ткани шеи и приводит к возникновению таких патологических процессов, как:
- Заглоточный гнойник
- Ангина Людвига
- Сепсис
- Некроз тканей
- Медиастинит
- Флегмона парафарингеального пространства
Все эти заболевания сложно поддаются лечению и предполагают длительную госпитализацию больного в лор-отделении. Более того, в каждом из этих случаев проводятся сложные хирургические вмешательства с большой операционной областью. Рассмотрим наиболее плачевные последствия непролеченного паратонзиллярного гнойника.
Заглоточный, или ретрофарингеальный нарыв является частым осложнением в запущенных эпизодах паратонзиллярного гнойника. Приводит к острому отеку входа в полость гортани, а также к удушью в случае самопроизвольного вскрытия.
Гнилостно-некротическое двухстороннее воспаление мягких тканей дна полости рта, приводящее к размягчению и расплавлению мышц на всем протяжении или на отдельных участках. Ангина Людвига сложно поддается лечению. Терапия заболевания комплексная, с непременным вскрытием пораженной обширной полости хирургическим путем. В процессе операции зачастую дополнительно проводится некрэктомия.
Воспаление средостения, являющееся угрожающим жизни заболеванием и требующее экстренного хирургического вмешательства, так как медиастинит приводит к обширному разрастанию фиброзной ткани вокруг дыхательных путей и близлежащих сосудов.
Дополнительно паратонзиллярные нарывы приводят к образованию окологлоточной флегмоны, а также к образованию некротических тканей в близлежащем пространстве. Нередко в запущенных случаях острых тонзиллитов, осложненных абсцессом, наблюдается сепсис.
Как таковых общих специфических методов профилактики околоминдаликовых гнойников не существует. Тем не менее каждый человек должен соблюдать ряд правил, способствующих укреплению иммунитета и повышению его устойчивости к инфекционным воздействиям.
Так, например, для профилактики возникновения гнойных нарывов в паратонзиллярной области полезны процедуры местного и общего закаливания организма. Не менее результативны:
- Занятия физкультурой
- Систематические спортивные нагрузки
- Воздушные и водные процедуры
- Ультрафиолетовое облучение
Для ликвидации очагов инфекции важно соблюдать гигиену полости рта. Так, например, зубы с кариозными поражениями, аденоиды, гингивиты являются постоянными источниками патогенной микрофлоры. Она со стечением неблагоприятных факторов может активизироваться.
Но, несомненно, паратонзиллярный абсцесс – клиническое проявление недолеченных эпизодов ангины. Поэтому при терапии острого тонзиллита так важно вовремя обратиться за рациональным лечением в клинику и соблюдать назначенный доктором режим.
Но даже в тех случаях, когда ангина осложняется абсцессом, своевременное обращение к врачу способно избавить больного от болезни в короткие сроки. Прогноз при паратонзиллярном абсцессе в целом благоприятный. Уже спустя десять-четырнадцать дней пациент может вернуться к выполнению своих трудовых обязанностей.
Паратонзиллярный, или околоминдалинный абсцесс является острым воспалительным процессом с локализацией в околоминдалиновой клетчатке. Другие названия — флегмозная ангина, паратонзиллит. В основном является результатом распространения воспаления при ангине или хроническом тонзиллите.
Процесс может носить односторонний или двусторонний характер.
В зависимости от локализации принято различать несколько видов паратонзиллита:
- Воспалительный процесс при первой разновидности локализуется между небно-язычной дужкой и верхним полюсом миндалины. Данная форма заболевания является наиболее распространенной, что обусловлено характерной особенностью верхней части миндалины: ее недостаточным дренированием. При этом на пораженной стороне отечное небо выступает вперед. Спустя пять дней после начала заболевания на поверхности небно-язычной дужки проявляется очаг воспаления в виде возвышений желтоватого цвета. В этом месте абсцесс имеет тенденцию самостоятельно вскрываться.
- При задней форме воспаление локализуется между небно-глоточной дужкой и миндалиной. Подобное расположение не приводит к проблемам при открывании рта — этот момент очень важен для диагностики. При задней локализации абсцесса воспалительный процесс нередко переходит на гортань, что в дальнейшем приводит к значительному сужению его просвета и затруднению дыхания.
- Нижняя форма характеризуется наличием воспалительного процесса у нижнего полюса миндалины. Данная разновидность может развиваться вследствие неправильного прорезывания зубов мудрости, кариеса, некоторых других стоматологических заболеваний.
- В некоторых классификациях выделяют также наружную разновидность паратонзиллирного абсцесса, при которой воспаление охватывает область кнаружи от миндалин. Данная форма встречается достаточно редко.
Суть данного заболевания заключается в нагноении рыхлой клетчатки и развитии нарыва около миндалины. Процесс развивается следующим образом:
Ангина, сопровождающая острый тонзиллит, приводит к образованию на миндалинах рубцов, препятствующих оттоку гнойного секрета и проникновению инфекции в околоминдалинную область. Рыхлая клетчатка начинает воспаляться, капилляры наполняются кровью и расширяются, появляется значительный отек слизистой оболочки.
Паратонзиллит с одинаковой частотой встречается как у взрослых, так и у детей (в отличие от тонзиллита, которым чаще болеют в детском возрасте).
Клиническая картина проявляется за 2-8 дней до начала формирования абсцесса. Состояние больного постепенно ухудшается:
- в горле появляются односторонние боли;
- болевые ощущения усиливаются при глотании;
Эти два признака являются самыми первыми симптомами болезни.
По мере развития абсцесса присоединяются и другие симптомы:
- боли в перитонзиллярной области, носящие постоянный характер;
- общее недомогание;
- лихорадка;
- головные боли;
- нарушение сна;
- нарушение фонации;
- боли в ухе на стороне поражения;
- увеличение лимфатических узлов;
- отечность языка;
- озноб;
- повышение температуры тела до 39-40 градусов;
- наличие неприятного запаха изо рта;
- тризм (тонический спазм жевательных мышц);
- отечность и покраснение неба и области миндалин, постепенно приводящее к тому, что отек начинает закрывать миндалину и как бы “вытесняет” язык в обратную сторону.
Говоря о болевом синдроме при паратонзиллярном абсцессе, следует отметить, что он имеет некоторые отличия от боли при ангине:
- носит более острый характер;
- наблюдается в спокойном состоянии;
- усиливается вследствие малейшего движения;
- иррадирует в зубы или ухо.
В результате больной не может открывать рот, старается держать голову неподвижно, немного склоненной в пораженную сторону. Прием пищи значительно затруднен или вообще невозможен.
Лечение паратонзиллита проводится тремя основными методами
- консервативным;
- хирургическим;
- комплексным.
Консервативное лечение оказывается эффективным в течение начальной стадии болезни. Оно подразделяется на два вида:
В процессе общего лечения используют следующие препараты:
- Антибактериальные средства. В ходе исследований было выявлено, что при лечении паратонзиллярного абсцесса применение тетрациклиновых и аминогликозидовых антибиотиков не является эффективным. Целесообразно назначение амоксициллина незащищенного или защищенного — амоксициллин-клавуланата, обладающего широким спектром антибактериального действия на грамотрицательные и грамположительные микроорганизмы.
- Макролиды применяют при отсутствии эффекта в результате предшествующей терапии.
- Альтернативными антибактериальными средствами являются цефалоспорины второго или третьего поколений.
- Общее лечение включает в себя также следующие меры: проведение обезболивающей терапии; гипосенсибилизирующую терапию; прием витаминов; применение иммуностимуляторов.
Местная терапия заключается в проведении следующих процедур:
- полоскания глотки с применением антисептических растворов;
- использования местных антибактериальных препаратов.
Широко применяется препарат биопарокс (фузафунгин), обладающий широким спектром действия. Он останавливает размножение патогенной микрофлоры на слизистой оболочке глотки в самом очаге инфекции. О
Средство оказывает двойное действие:
При переходе заболевания во вторую стадию (т.е. когда уже формируется абсцесс) консервативных методов оказывается недостаточно: необходимо использовать также хирургические способы лечения. Они подразделяются на две группы:
Паллиативные методы включают в себя:
- пункцию паратонзиллярного абсцесса с последующим отсасыванием гнойного инфильтрата;
- вскрытие абсцесса посредством инцизии (разреза).
Следует отметить, что вскрытие не во всех случаях приводит к опорожнению гнойника и выздоровлению больного. Иногда отверстие может склеиваться гнойным экссудатом или фибрином, что приводит к необходимости расширения раны. Дренирование полости может занимать 2-5 дней.
Радикальный способ лечения заключается в двусторонней тонзиллэктомии. Она дает возможность наряду с дренированием полости абсцесса устранять локализованный в миндалине инфекционный очаг, являющийся причиной образования абсцесса в околоминдалиновой клетчатке.
В некоторых случаях возможно появление осложнений. В большинстве случаев – в основном при ослабленном иммунитете — абсцесс приводит к развитию флегмоны окологлоточного пространства. Причиной является проникновение болезнетворных бактерий из пораженной клетчатки в окологлоточную часть посредством верхнего констриктора глотки.
При появлении флегмоны состояние пациента начинает ухудшаться:
- резко повышается температура тела;
- возникает общая интоксикация организма;
- больному трудно открывать рот;
- наблюдается обильное слюнотечение;
- появляется гнилостный запах из ротовой полости;
- глотание почти невозможно из-за отека и боли;
- затрудняется также дыхание.
Флегмона может перейти в гнойный медиастинит или стать причиной других осложнений:
- кровотечения из крупных шейных сосудов;
- ангины Людвига;
- тромбофлебита;
- некроза тканей;
- тромбоза яремной (внутренней) вены;
- появления септических явлений;
- инфекционно-токсического шока.
1. Основной профилактической мерой является корректное лечение основной патологии.
2. Индивидуальная профилактика заключается в мерах по укреплению защитных сил организма и повышению сопротивляемости по отношению и воздействиям инфекционного характера. Прекрасно помогают:
- общее и местное закаливание;
- водные и воздушные процедуры;
- занятия спортом;
- УФ-облучение.
3. Санация ротовой полости и носа помогает устранить очаги инфекции.
Необходимо своевременное лечение кариозных зубов, аденоидов, хронического гингивита и других патологических состояний, способствующих распространению болезнетворной микрофлоры, активизирующейся на фоне ряда неблагоприятных факторов.
4. Меры по общественной профилактике включают в себя:
- улучшение условий быта и труда;
- соблюдение санитарно-гигиенических норм;
- улучшение экологической обстановки.
Абсцесс горла, который еще называют ретрофарингеальным абсцессом, представляет собой последствия нагноения клетчатки заглоточной области и лимфоузлов.
Появлению болезни способствуют гноеродные микроорганизмы, которые попадают в организм по лимфопутям через среднее ухо, носоглотку и нос.
В некоторых случаях заглоточный абсцесс развивается вследствие таких болезней, как:
Кроме того, абсцесс миндалины может появиться вследствие механических травм слизистой заглоточной полости.
Об этом должен знать КАЖДЫЙ! НЕВЕРОЯТНО, НО ФАКТ! Ученые установили ПУГАЮЩУЮ взаимосвязь. Оказывается, что причиной 50% всех заболеваний ОРВИ, сопровождающейся повышенной температурой, а также симптомами жара и озноба, являются БАКТЕРИИ и ПАРАЗИТЫ, такие как Лямблия, Аскарида и Токсокара. Чем опасны эти паразиты? Они могут лишать здоровья и ДАЖЕ ЖИЗНИ, ведь непосредственно воздействуют на иммунную систему, нанося непоправимый вред. В 95% случаев иммунная система оказывается бессильной перед бактериями, и заболевания не заставят себя долго ждать.
Чтобы раз и навсегда забыть о паразитах, сохранив свое здоровье, эксперты и ученые советуют принимать…..
Выделяют такие виды абсцессов:
Заглоточное нагноение чаще всего развивается в раннем возрасте. Оно возникает в процессе инфекционной болезни воспалительного характера или после ее протекания.
Боковой заглоточный абсцесс зачастую встречается во взрослом возрасте. Причем гнойные высыпания сосредотачиваются в окологлоточной зоне. Факторы возникновения этого процесса кроются в инфекционных болезнях горла или в механической травме слизистой.
Околоминдаликовый абсцесс – это частые последствия при ангине и травмах слизистой горла.
Гнойный абсцесс горла развивается из-за смешанной микрофлоры, в которой вместе с другими разновидностями кишечных палочек обитают стафилококки и стрептококки. Чаще всего факторы возникновения такого состояния кроются в хронических воспалениях ЛОР-органов.
Так, этому осложнению может способствовать хроническая фолликулярная ангина. Кроме того, оно появляется в случае обострения хронической формы тонзиллита. Еще воспаленные гланды могут быть следствием проблем с аденоидами, которые являются увеличенными носоглоточными миндалинами.
После попадания в носоглотку гноеродные бактерии начинают размножаться на слизистой горла, вследствие чего вначале возникает покраснение, а после образуются высыпания гнойного характера, как показано на фото.
К тому же присутствуют такие симптомы, как покраснение и увеличение миндалин. Этот процесс сопровождает боль, которая зачастую иррадириует в ухо.
Симптомы заболевания провялятся мгновенно. Так, у больного при ангине, когда воспалены гланды, присутствуют следующие проявления:
- дискомфорт при движении околочелюстными мышцами;
- повышенная температура;
- тяжело говорить, дышать и глотать;
- слизистые выделения;
- заложенный нос;
- боль в области подчелюстной железы.
Эти симптомы дополняются ознобом, тошнотой, неприятным запахом изо рта, обезвоживанием оргазма и рвотой. Кроме того, абсцесс горла характеризуют такие признаки, как сонливость, боль в мышцах и голове, упадок сил и быстрая утомляемость.
Высыпания гнойного характера на тканях, расположенных около гортани, сопровождаются зыблением (флюктуацией). В процессе ощупывания горла наблюдаются уплотнения, увеличенные лимфатические узлы, опухлость и местное увеличение температуры.
При постановлении диагноза «абсцесс горла при ангине» фарингоскопия выявляет овальный инфильтрат, немного преобладающий над здоровыми тканями. Зачастую он отечен и гиперемирован. При проведении лабораторных исследований обнаруживается увеличение СОЭ и лейкоцитоз.
Гнойный абсцесс при ангине имеет медицинское название – паратонзиллярный абсцесс. Симптомы заболевания – воспаление околоминдаликвого пространства. Как правило, болезнь локализуется на одной стороне горла, хотя бывают и двусторонние абсцессы.
Зачастую это осложнение развивается после обострения хронического тонзиллита и на фоне неполноценной терапии фолликулярной или лакунарной ангины. В таком случае после уменьшения прогрессирования болезни, даже когда исчезают ее симптомы, по истечении 2-3 дней случается сильный рецидив.
Причем в процессе глотания пациент испытывает боль в ухе. А в зеве имеются покраснения и припухлости. Кроме того, в процессе жевания в горле возникает першение и боль.
Под челюстью увеливаются шейные лимфоузлы, из-за отека тканей невозможно полностью открыть рот. Воспаление горла сопровождает высокая температура, которая спадает под утро и нарастает к вечеру.
К тому же появляются такие симптомы как:
- затрудненное дыхание;
- мышечные и головные боли;
- гнусавость;
- повышенное слюноотделение.
Стоит заметить, что гнойный абсцесс горла при ангине, если отсутствует грамотная и своевременная терапия может привести к серьезным осложнениям.
Если лечить такое явление в домашних условиях, то все может закончиться неприятными последствиями. Поэтому при возникновении начальных проявлений нагноения, необходимо обратиться к отоларингологу.
Врач проведет визуальный осмотр, а затем проведет различные анализы. Так, больному может быть назначена пункция, которая берется из гнойного образования.
Кроме того, необходимо сдать анализы на бак – посев из зева. К тому же доктор просматривает историю болезни пациента. Возможно больной уже переносил ранее подобные заболевания ЛОР-органов.
Стоит заметить, что лечение абсцесса горда нельзя проводить в домашних условиях. Терапия болезни обязательно должна осуществляться в стационарных условиях. Она может быть хирургической либо медикаментозной.
Лечение медикаментами проводится, если патология была диагностирована на раннем этапе развития. При отсутствии должного результата либо запущенной форме заболевания проводится операция.
Лечение медикаментозными средствами подразумевает внутримышечное введение больших доз антибактериальных препаратов широкого спектра действия, таких как Цефазолин и Пенициллин. Чтобы облегчить тризмы челюсти больному назначается Новокаин (0.5%).
В домашних условиях можно полоскать горло с помощью:
- содового раствора;
- отвара ромашки;
- Фурацилина;
- настоя шалфея;
- Ротокана.
При ангине врач назначает лечение антисептическими аэрозолями, жаропонижающими препаратами и анальгезирующими средствами. Еще больному необходимо повысить защитные функции организма.
С этой целью ему нужно пропить иммуностимулирующие лекарства, такие как Дезоксирибонуклеинат натрия и Азоксимер.
Когда болезнь пребывает в запущенной стадии либо применение антибактериальных средств оказывается малорезультатным, используется оперативное вмешательство. Так, абсцесс, который созревал четыре дня, необходимо немедленно вскрыть без его самопроизвольного опорожнения.
Вскрытие гнойного образования делается согласно определенной схеме. Вначале проводится местное обезболивание с помощью пульверизации либо обработки средствами. Для этого может использоваться:
Затем на опухшей области шеи делается надрез. Если явного опухания нет, тогда хирург ориентируется на точку пересечения горизонтальных и вертикальных линий, а в сагиттальном направлении на длину и глубину не больше двух сантиметров. Затем он производит разрез, используя скальпель.
В полученное отверстие вводится шприц Гартмана, после чего оно расширяется до 4 см, благодаря чему перемычки в полости абсцесса разрываются. После этого делается дренирование.
В некоторых случаях вскрытие проводиться с помощью специальных инструментов – шприц Гартмана либо инструмент Шнайдера. Как они выглядят показано на фото ниже.
Самыми непростыми для вскрытия являются абсцессы с наружной локализацией. В таких случаях используется абсцесстонзиллэктомия, которая на сегодняшний день пользуется огромным спросом.
Для осуществления такой процедуры есть определенные показания, которые заключаются в следующем:
- Наличие симптомов обострения паратонзиллита (медиастатинит, сепсис, парафарингит и флегмона).
- Паратонзиллиты, повторяющиеся в анамнезе;
- Отсутствие улучшения состояния и положительной динамики после вскрытия абсцесса и выкачивания гноя;
- Неудобные места расположения абсцесса, к примеру, боковое образование сложно вскрывать и дренировать.
Стоит заметить, что такое лечение требует последующего диспансерного наблюдения.
источник