Забрюшинное пространство спереди ограничено задней париетальной брюшиной, сзади — мышцами задней брюшной стенки, покрытыми внутрибрюшной фасцией, сверху — диафрагмой, снизу — мысом крестца и пограничной линией таза, ниже которой оно переходит в подбрюшинное пространство малого таза. Забрюшинное пространство выполнено жировой клетчаткой и рыхлой соединительной тканью, в которых расположены забрюшинные органы: почки, надпочечники, мочеточники, поджелудочная железа, аорта и нижняя полая вена. Для удобства в составе забрюшинной клетчатки выделяют околопочечное (паранефральная клетчатка) и околоободочное (para colon) клетчаточные пространства, так как именно в этих отделах часто возникают скопления гноя.
Гнойные заболевания тканей забрюшинного пространства
Абсцессы и флегмоны возникают как осложнение воспалительных заболеваний забрюшинно расположенных органов. Инфекция может проникать гематогенным и лимфогенным путями из отдаленных гнойных очагов. Выделяют гнойные параколиты, паранефриты, флегмоны парапанкреатической клетчатки («дорожки некроза» при остром деструктивном панкреатите). Задняя стенка абсцессов брюшной полости и несформировавшихся кист поджелудочной железы нередко располагается в забрюшинной клетчатке, что дает возможность вскрытия и дренирования их без вскрытия брюшной полости. Флегмона забрюшинного пространства, чаще всего, развивается при ретроперитонеальном аппендиците, при панкреонекрозах, при разрывах забрюшинной части 12-перстной кишки, при остеомиелите тазовых костей и позвонков.
Клиническая картина и диагностика.Клиническая симптоматика гнойников забрюшинной клетчатки разнообразна, что создает определенные трудности в диагностике. Начало забрюшинной флегмоны наслаивается на течение основного заболевания и практически не выявляется, характерно ухудшение состояния больных после определенного светлого промежутка.
На первый план выступают общие симптомы, характерные для синдрома системной реакции на воспаление (высокая температура тела, ознобы, тахикардия, тахипноэ, лейкоцитоз 12 000 и более, повышенная СОЭ). Отмечаются боли в поясничной области, боковых отделах живота, парез кишечника. При контакте абсцесса с подвздошно-поясничной мышцей отведение бедра назад вызывает боли, иногда развивается сгибательная контрактура в тазобедренном суставе. В случае прорыва забрюшинного абсцесса в брюшную полость возникает перитонит.
Обзорная рентгенография органов брюшной полости — выявляется стертость контуров поясничной мышцы чаще с обеих сторон, возможно наличие горизонтального уровня жидкости.
Существенную помощь в диагностике оказывают компьютерная томография и ультразвуковое исследование.
При УЗИ, КТ — выявляются признаки инфильтрации забрюшинной клетчатки, нередко ячеистой структуры.
Лечение. При отсутствии симптомов гнойного расплавления тканей применяют консервативное лечение. В случае выявления абсцесса или флегмоны показано широкое вскрытие и дренирование гнойника. Абсцессы можно дренировать под контролем УЗИ.
Надо стараться вскрыть забрюшинную флегмону забрюшинно, для чего выполняют либо люмботомию, либо лапаротомию, вскрытие сальниковой сумки и забрюшинного пространства с последующей изоляцией — марсупиализацей.
Оперативное вмешательство сочетают с комплексом консервативного лечения.
ОСТРЫЙ МАСТИТ
Острый мастит— воспаление молочных желез. Заболевание может быть острым и хроническим. Мастит обычно развивается в одной молочной железе; двусторонний мастит встречается в 10% наблюдений. Послеродовой мастит у кормящих женщин составляет около 80—90% всех заболеваний острым маститом.
Этиология и патогенез. Возбудителями мастита обычно является стафилококк, стафилококк в сочетании с кишечной палочкой, стрептококком, очень редко протей, синегнойная палочка, грибы типа кандида. Первостепенное значение придают внутрибольничной инфекции. Входными воротами являются трещины сосков, протоки (при сцеживании молока, кормлении). Инфекция может распространяться на железу гематогенным или лим-фогенным путем из других инфекционных очагов. Развитию заболевания способствуют нарушения оттока молока.
Патологоанатомическая картина. Различают следующие фазы развития острого мастита: серозную, инфильтративную и абсцедирующую. В фазе серозного воспаления ткань железы пропитана серозной жидкостью, вокруг сосудов отмечается скопление лейкоцитов, характерное для местной реакции на воспаление. При прогрессировании воспалительного процесса серозное пропитывание сменяется диффузной гнойной инфильтрацией паренхимы молочной железы с мелкими очагами гнойного расплавления, которые, сливаясь, образуют абсцессы. Реакция организма на такое воспаление принимает системный характер — в этих случаях развивается синдром системной реакции на воспаление, фактически болезнь протекает как сепсисе. Особой тяжестью течения отличаются множественные и гангренозные формы мастита. По локализации абсцессы делят на подкожные, субарео лярные, интрамаммарные, ретромаммарные.
Клиническая картина и диагностика. Острый мастит начинается с боли и нагрубания молочной железы, подъема температуры тела. По мере прогрес сирования заболевания боль усиливается, увеличивается отек молочной же лезы, в ней четко определяются болезненные очаги плотной инфильтриро ванной ткани, появляется гиперемия кожи. Подмышечные лимфатические узлы становятся болезненными и увеличиваются в размере, повышается температура тела, появляется озноб. В крови выявляется лейкоцитоз, повы шение СОЭ. Переход серозной формы мастита в инфильтративную и гной ную происходит быстро — в течение 4—5 дней. Крайне тяжелое состояние больных наблюдается при множественных абсцессах, флегмонозном и ган гренозном мастите. Оно обусловлено переходом контролируемой иммунной системой местной реакции в тяжелый синдром системной реакции на вос паление, при котором контроль иммунной системы ослабевает. В связи этим появляются характерные для тяжелого синдрома системной реакци] на воспаление признаки — повышение температуры тела до 39°С и выше пульс учащается до 100—130 в 1 мин, увеличивается частота дыхания, мо лочная железа становится резко болезненной, увеличивается в объеме. Ко жа над очагами воспаления гиперемирована, появляются участки цианоза и отслойки эпидермиса. В крови отмечается выраженный лейкоцитоз со сдви гом лейкоцитарной формулы влево, при посеве крови иногда удается выде лить бактерии. В моче определяется белок. Клиническая картина болезни этот период сходна с таковой при сепсисе (гнойный очаг, бактериемия, тя желый синдром системной реакции на воспаление, полиорганная дисфунк ция жизненно важных органов). На этом фоне часто развивается полиор ганная недостаточность со смертельным исходом.
Лечение. В начальном периоде острого мастита применяют консервативное лечение: возвышенное положение молочной железы, отсасывание молока молокоотсосом. До определения возбудителей инфекции показана антибиотикотерапия препаратами широкого спектра действия. После бактериологического выделения возбудителя препараты назначают с учетом чувствительности микрофлоры. Параллельно с этим проводят интенсивную терапию для коррекции метаболических сдвигов. При любой форме мастит кормление грудью прекращают, чтобы не инфицировать ребенка. Сцеженное из здоровой груди женщины молоко используют для кормления ребенка лишь после пастеризации.
После излечения мастита несколько раз делают посев молока. При отсутствии роста микрофлоры разрешают восстановить кормление ребенка грудью. При тяжелом течении острого мастита показано подавление лактации Назначают препараты, ингибирующие секрецию пролактина: бромокриптин (парлодел), комбинацию эстрогенов с андрогенами; ограничивают при ем жидкости. Тугое бинтование груди нецелесообразно. Показанием к по давлению лактации является быстро прогрессирующий мастит, особенно гнойный (флегмонозный, гангренозный).
При абсцедирующем гнойном мастите необходимо хирургическое лечение — вскрытие абсцесса, удаление гноя, рассечение перемычек между гнойными полостями, удаление всех нежизнеспособных тканей, хорошее дренирование двухпросветными трубками для последующего промывания гнойной полости.
Операцию производят под наркозом. Лишь при небольших подкожных абсцессах возможно применение местной анестезии. В зависимости от локализации абсцесса разрез выполняют над местом наибольшего уплотнения или флюктуации. При подкожном и интрамаммарном абсцессах производят радиальный разрез, при околоареолярном — дугообразный по краю ареолы. При ретромаммарном абсцессе разрез Барденгейера по нижней переходной складке молочной железы дает оптимальные возможности для вскрытия ретромаммарного гнойника и близко расположенных гнойников в ткани железы, иссечения нежизнеспособных тканей и дренирования ретромаммарного пространства, при этом появляется возможность вскрыть и глубоко расположенные абсцессы в задних отделах молочной железы, прилегающих к грудной стенке. Во время операции удаляют гной, все некротические ткани и ликвидируют перемычки и затеки. Полость абсцесса промывают антибактериальным раствором и дренируют одной или двумя двухпросветными трубками, через которые в последующем осуществляют промывание полости. Дренирование гнойной раны однопросветной трубкой, рассчитанное на пассивный отток гноя, не обеспечивает достаточное дренирование. От применения однопросветной трубки, а также тампонов, резиновых выпускников и пункционного метода лечения следует отказаться, так как при этом не удается провести полноценную санацию гнойной полости.
Хронический мастит(неспецифический) может быть либо исходом острого при неправильном его лечении, либо самостоятельным первичным заболеванием, вызванным маловирулентной инфекцией.
Диагностика основывается на данных анамнеза (перенесенный острый мастит, склонность к рецидивам воспаления), объективного обследования (рубцы или свищи после вскрытия бывшего абсцесса, инфильтрация ткани). Для дифференциальной диагностики с опухолью необходимо провести биопсию пальпируемого образования и гистологическое исследование полученного материала.
Лечение. При гнойном процессе гнойник вскрывают, иссекают измененные ткани, дренируют двухпросветным дренажем и ушивают рану. При воспалительном инфильтрате проводят физиотерапевтическое лечение (УВЧ).
ГНОЙНЫЙ ПАРОТИТ
Гнойный паротит − гнойное воспаление околоушной железы.
Из секрета, выделяемого гнойно-воспаленной слюнной железой, обычно выделяют стафилококков и стрептококков. Считают, что существуют соматогенный, гематогенный и лимфогенный пути распространения инфекции.
Формы гнойного паротита
Катаральная формахарактеризуется воспалительной гиперемией, припуханием и сгущением секрета.
Пригнойной форме, встречающейся наиболее часто, наблюдаются лейкоцитарная инфильтрация паренхимы, местами выявляются очаги гнойного ее расплавления, отмечается значительное уменьшение или прекращение секреции. При этой форме заболевания могут наблюдаться гнойные затеки на шею, в височную область и т.д.
Гангренозный паротит вызывает некротическое расплавление паренхимы и почти полное уничтожение железы.
Клиническая картина.
В ходе инфекционных заболеваний гнойный паротит обычно развивается во второй половине болезни, а послеоперационный — на 4—5-й день после операции.
Общие проявления — повышение температуры тела, головные боли, боль при жевании и глотании. В общем анализе крови могут присутствовать лейкоцитоз, сдвиг лейкоцитарной формулы влево.
Местные явления выражаются в припухании, уплотнении и болезненном увеличении железы. Кожа над ней становится гиперемической и отекает. Из-за напряжения под плотной фасциальной капсулой флюктуации не бывает. Слизистая оболочка полости рта отечна, около отверстия канала околоушной железы гиперемирована. На 3—4-й день заболевания начинается выделение гнойного экссудата из канала.
Прогноз.
После излечения катарального и гнойного паротита функция железы полностью восстанавливается.
Лечение.
В начале заболевания проводится консервативное лечение (антибиотики, уход за полостью рта, диета и др.). При наличии гнойного процесса не следует медлить с операцией. Имеющиеся слюнные камни необходимо удалять. Операция состоит во вскрытии гнойного очага и дренажа. Операция также способствует уменьшению напряжения тканей железы. Во время операции производятся разрезы от 1,5 до 3,0 см. При выполнении операции следует учитывать расположение лицевого нерва и его разветвлений.
источник
Флегмона забрюшинного пространства (phlegmone retroperitoneal) — острый гнойный процесс в ретроперитонеальной клетчатке поясничной и подвздошной областей.
Гнойные процессы в забрюшинной клетчатке, как правило, вторичного характера. Источником инфекции являются такие заболевания, как острый аппендицит, остеомиелит костей таза, позвоночника, воспалительные заболевания почки (карбункул почки, пионефроз), перфорация восходящей или нисходящей кишки при опухолевом процессе, их разрыве при травматических повреждениях и т.д. Очень редко возникает гематогенное инфицирование клетчатки забрюшинного пространства. В зависимости от локализации воспалительного процесса в забрюшинной клетчатке различают паранефрит, параколит, флегмоны и абсцессы подвздошной ямки. Чаще воспалительный процесс начинается с аденофлегмоны, возникающей в связи с лимфогенным распространением инфекции.
Распространение воспалительных очагов определяется особенностями анатомического строения забрюшинного пространства. Через естественные щели в фасциях, а также при их разрушении воспалительный процесс может распространяться из одного пространства в другое, а по передней поверхности пояснично-подвздошной мышцы гной может проникать в подвздошную ямку и через мышечную лакуну — под паховую связку и на бедро с развитием абсцесса, флегмоны передневнутренней поверхности бедра. В запущенных случаях возможен прорыв гнойников в плевральную полость, прямую кишку, брюшную полость.
Клинические проявления острых гнойных процессов в забрюшинной клетчатке в начальном периоде выражены нечётко. При этом сначала возникают общие признаки воспаления (повышение температуры тела, озноб, общая слабость, недомогание, головная боль), а местные (боль, припухлость, болезненность при пальпации) появляются позже. В связи с этим в самом начале заболевание протекает под видом гриппа, иногда тифа, паратифа.
Важным симптомом является боль. Боли могут быть локализованы в соответствующей половине живота, подвздошной, реже — в поясничной области. Локализация болей определяется соответственно патологическому процессу (параколит, абсцесс подвздошной ямки, паранефрит).
Чаще боли бывают разлитого характера, иногда выходят за пределы соответствующей локализации. Из-за болей больные с трудом передвигаются. Боли усиливаются при попытке встать, при ходьбе больные сгибаются вперёд и в больную сторону. Иррадиация, усиление болей наблюдают при попытке сесть, встать, повернуться на бок, ротировать, поднять или разогнуть бедро, а также при пальпации по ходу поясничной мышцы, в области гребня подвздошной кости, позвоночника, крестца.
Близкое анатомическое соседство околопочечной и собственно ретроперитонеальной клетчатки поясничной области являются причиной того, что клиническая картина острых гнойных процессов в этих отделах (особенно в ранних стадиях) имеет много сходных общих и местных симптомов.
Из клинических симптомов имеет значение появление болезненности при поколачивании области поясницы. Можно определить контрактуру бедра — нахождение его в положении сгибания с некоторой ротацией кнутри и небольшим приведением. Данный симптом обусловлен рефлекторным сокращением пояснично-подвздошной мышцы вследствие давления на неё гнойника, влияния лимфангиита, лимфаденита. Попытка выпрямить ногу приводит к усилению болей. Этот симптом известен под названием «псоас-симптом», он патогномоничен для воспалительных процессов, локализованных в собственно ретроперитонеальном пространстве.
При пальпации болезненность определяется в соответствующей половине живота кнаружи от прямой мышцы, в подвздошной ямке, поясничной области. Через переднюю брюшную стенку можно пропальпировать воспалительный инфильтрат. При паранефритах инфильтрат может пальпироваться через брюшную стенку в области подреберья, по краю прямой мышцы живота, иногда он может распространяться от подреберья сверху до пупка по направлению к средней линии живота.
Напряжение мышц поясницы больше свидетельствует о воспалительном процессе в собственно ретроперитонеальной клетчатке. Симптом флюктуации даже при обширных забрюшинных гнойниках не определяется. При поясничной локализации гнойника в ряде случаев отмечается сглаженность контуров соответствующей половины поясницы.
При рентгенологическом исследовании можно обнаружить сколиоз позвоночника или исчезновение контуров поясничной мышцы на стороне поражения. Наличие воспалительного инфильтрата в забрюшинном пространстве, полости гнойника помогает выявить УЗИ.
источник
До внедрения антибиотиков большинству больных с острыми воспалительными процессами в забрюшинной клетчаточном пространстве проводили оперативное лечение. Рано начатая общая антибиотикотерапия существенно изменила течение воспалительных процессов в забрюшинной клетчатке. Возможны обратное развитие процесса и рассасывание инфильтрата, если лечение начато до абсцедирования.
Показанием к оперативному вмешательству служит неэффективность консервативного лечения: ухудшение самочувствия, значительное повышение температуры тела по вечерам, ознобы, нарастание болезненности, припухлости, усиление контрактуры бедра, появление признаков деструкции инфильтрата по данным УЗИ и КТ.
При показаниях не следует длительно выжидать с операцией, так как это может привести к серьезным осложнениям вплоть до септикопиемии. Операцию необходимо проводить при первых признаках абсцедирования.
В случаях точной топической диагностики при поясничной забрюшинной флегмоне (нагноение собственно забрюшинной клетчатки) используют доступ Симона. Гнойные паранефриты вскрывают, используя заднелатеральный или заднемедиальный доступ.
При флегмонах в области параколона используют переднелатеральный доступ, при распространенных поясничных флегмонах, спускающихся в подвздошную ямку, а также в случаях, когда нет точного топического диагноза поясничной забрюшинной флегмоны, применяют косые поясничные доступы Пирогова, Шевкуненко, Израэля, которые можно считать универсальными при поясничных забрюшинных флегмонах.
Для вскрытия гнойного очага при паранефрите можно использовать заднелатеральный доступ. Больного укладывают на здоровый бок с валиком на уровне поясничной области. Разрез кожи производят от конца XII ребра к гребню подвздошной кости через поясничный треугольник, практически по наружному краю широчайшей мышцы спины.
Рассекают кожу, подкожную клетчатку, поясничную фасцию, широчайшую мышцу спины отводят к середине, наружную косую мышцу живота — кнаружи, обнажают внутреннюю косую мышцу, которую вместе с поперечной мышцей расслаивают по ходу волокон и разводят крючками. Обнажают внутрибрюшную поперечную фасцию, которую рассекают в поперечном направлении и проникают в забрюшинное клетчаточное пространство. Зажимом фиксируют позадипочечную фасцию, пунктируют паранефральное пространство и вскрывают гнойник.
Отсосом аспирируют гной, расширяют отверстие и тщательно обследуют пальцем паранефральное пространство. Необходимость удаления почки в каждом случае определяют индивидуально, в большинстве случаев из-за тяжести состояния больного нефрэктомию (если она показана) выполняют вторым этапом после купирования гнойного процесса.
Полость гнойника дренируют трубкой (диаметром 1-1,5 см) с боковыми отверстиями. Трубку фиксируют отдельным швом к краям кожного разреза или выводят через отдельный разрез вне раны.
Паранефральный гнойник можно вскрыть с использованием заднемедиального доступа. Больного укладывают на живот. Разрез кожи производят от середины XII ребра книзу и кнутри до места пересечения длиннейшей мышцы с крылом подвздошной кости. Рассекают кожу, подкожную клетчатку, поясничную фасцию и по ходу волокон расслаивают широчайшую мышцу спины и разводят в стороны мышцы: кнаружи — наружную и внутреннюю косые и кнутри — длиннейшую и нижнюю заднюю зубчатую.
Рассекают апоневроз и расслаивают квадратную мышцу поясницы, обнажают внутрибрюшинную фасцию и рассекают ее в поперечном направлении, проникают в забрюшинное клетчаточное пространство, вскрывают и дренируют паранефральный гнойник.
Для вскрытия гнойника при паранефрите с использованием доступа Симона больного укладывают на живот. Вертикальный разрез кожи производят по наружному краю длинных мышц спины от XII ребра до гребня подвздошной кости. Рассекают кожу, подкожную клетчатку, поясничную фасцию, расслаивают широчайшую мышцу спины и в глубине разводят наружную и внутреннюю косые мышцы живота и одноименную фасцию. Гнойник вскрывают и дренируют.
Указанные доступы для вскрытия гнойника при паранефрите можно использовать при установленном диагнозе. При забрюшинной флегмоне без точной локализации, показано вскрытие забрюшинного пространства косым поясничным разрезом по Пирогову, Шевкуненко или Израэлю.
Переднелатеральный разрез для вскрытия верифицированного гнойника параколона производят по вертикальной линии от передней верхней ости подвздошной кости до реберной дуги.
Рассекают кожу, клетчатку, фасцию и апоневроз наружной косой мышцы живота. Внутреннюю косую и поперечную мышцы расслаивают и разводят крючками. Мышцы смещают кзади, тем самым смещая разрез фасции к задней поверхности инфильтрата, чтобы избежать опасности вскрытия и инфицирования брюшной полости.
Внутрибрюшинную фасцию берут зажимами, приподнимают и рассекают, вскрывая тем самым забрюшинное пространство и гнойник, расположенный в нем. Гной аспирируют, полость абсцесса промывают раствором антисептика и проводят тщательную ревизию путем осмотра и пальпации. Воспаленный червеобразный отросток удаляют.
Если отросток не удается обнаружить, ограничиваются дренированием гнойника. Дренажную трубку выводят через рану или через контрапертуру по задней подмышечной линии таким образом, чтобы дренаж был установлен в нижней точке гнойника у больного, лежащего на спине.
При абсцессе в треугольнике Пти операцию выполняют в положении больного на здоровом боку с валиком, подложенным под поясничную область на здоровой стороне. Разрез начинают на 1,5—2 см ниже угла, образованного XII ребром и длинными мышцами спины, и ведут книзу и кпереди параллельно гребню подвздошной кости на 1—1,5 см выше него до передней верхней подвздошной ости. Рассекают кожу, подкожную клетчатку, фасцию и край широчайшей мышцы спины.
По ходу кожного разреза рассекают наружную косую мышцу живота, затем внутреннюю косую и поперечную, обнажают внутрибрюшную фасцию, которую рассекают вдоль кожного разреза и вскрывают забрюшинное клетчаточное пространство. Удаляют гной, пальцем обследуют полость, разделяют перемычки. Полость промывают раствором перекиси водорода и дренируют широкой трубкой с боковыми отверстиями, которую располагают по длиннику гнойной полости.
Хороший доступ к забрюшинному пространству с адекватными условиями для ревизии органов, расположенных забрюшинно, санации и дренирования обеспечивают разрезы Пирогова или Шевкуненко.
Больного укладывают на здоровый бок с валиком в поясничной области. Разрез Шевкуненко начинают от вершины угла, образованного XII ребром и наружным краем длиннейшей мышцы, и ведут косо по передней поверхности живота на 2-3 см выше крыла подвздошной кости параллельно паховой связке к лобковому бугорку. По ходу разреза рассекают апоневроз наружной косой мышцы живота, широкую мышцу спины, внутреннюю косую и поперечную мышцы, поперечную фасцию живота. Брюшину вместе с предбрюшинной клетчаткой сдвигают тупо кнутри к позвоночнику.
Обнажают переднюю поверхность подвздошно-поясничной мышцы. Гнойник, расположенный по ее передней поверхности, вскрывают и дренируют, ход к позвонкам обследуют пальцем, секвестры удаляют. Затек под паховой связкой на бедре вскрывают дополнительным разрезом по передневнутренней поверхности бедра. Если гнойник расположен в фасциальном футляре подвздошно-поясничной мышцы, то его рассекают, удаляют гной и дренируют.
Образовавшуюся полость гнойника дренируют силиконовой трубкой и сигаретным дренажем. Можно дренировать полость гнойника двумя широкими (1,5 см) трубками, введенным в верхний и нижний углы раны для проточного дренирования в послеоперационном периоде. В таких случаях на кожную рану накладывают швы до выхода дренажной трубки.
Гнойный псоит — гнойное воспаление (абсцесс, флегмона), локализованное в подвздошной ямке, фасциальном футляре подвздошно-поясничной мышцы.
В основе заболевания лежит аденофлегмона — воспаление лимфатических узлов, расположенных в толще подвздошно-поясничной мышцы, под ней, или воспаление жировой клетчатки в тех же местах. Заболевание, как правило, вторичное, обусловлено распространением гнойного процесса при остеомиелите подвздошной кости, поясничных позвонков или лимфогенным распространением инфекции на лимфатические узлы подвздошной ямки при гнойно-воспалительных заболеваниях таза, бедра. При деструктивном аппендиците в случаях забрюшинного расположения отростка воспалительный процесс может распространиться на подвздошно-поясничную мышцу.
Клиническая картина острого псоита складывается из общих и местных признаков, обусловленных локализацией гнойно-воспалительного процесса. Источник гнойной инфекции определяет локализацию абсцесса, флегмоны: при остеомиелите подвздошной кости, воспалении лимфатических узлов, расположенных под подвздошно-поясничной мышцей, гнойно-воспалительный процесс локализуется кзади от мышцы; при остеомиелите поперечных отростков поясничных позвонков, воспалении внутримышечных лимфатических узлов нагноение локализуется непосредственно в мышце; при распространении воспаления с червеобразного отростка — кпереди, т.е. над мышцей.
Заболевание сопровождается болями в подвздошной, паховой областях, на передневнутренней поверхности бедра. Рано появляются приведение бедра к животу, резкое усиление болей в подвздошной области и в области бедра при активных и пассивных попытках выпрямить ногу — разогнуть в тазобедренном суставе (псоас-симптом). Глубокая пальпация подвздошной ямки вызывает резко выраженную болезненность, особенно усиливающуюся при пальпации с поднятой ногой (напряжение подвздошно-поясничной мышцы).
Заболевание сопровождается высокой температурой тела, интоксикацией. Тахикардия, повышенная потливость, головная боль и прочие признаки наслаиваются на клинические проявления основного заболевания: остеомиелита подвздошной кости, поясничных позвонков, деструктивного ретроцекального аппендицита и др.
Диагноз заболевания устанавливают на основании клинической картины и результатов обследования. При рентгенографии таза, позвоночника можно выявить признаки остеомиелита. На обзорном снимке брюшной полости при гнойном псоите определяются смазанность и расплывчатость контуров, нечеткие очертания подвздошно-поясничной мышцы на стороне поражения. Диагностике помогают томографическое исследование, УЗИ, КТ. В крови отмечаются лейкоцитоз, сдвиг лейкоцитарной формулы влево, токсическая зернистость лейкоцитов.
Диагноз гнойного псоита служит показанием к хирургическому вскрытию гнойника, удалению гноя и дренированию с последующим промыванием гнойной полости растворами протеолитических ферментов и антисептиков.
Гнойник вскрывают из внебрюшинного доступа. Разрез проводят над паховой связкой кнаружи от подвздошных сосудов и вдоль подвздошного гребня. Рассекают кожу, подкожную клетчатку, фасцию, апоневроз наружной косой мышцы, брюшину отслаивают кверху, удаляют гной. Обязательно исследуют полость гнойника для установления источника инфекции (острый аппендицит, остеомиелит подвздошной кости, позвоночника). Дальнейший ход операции определяется конкретной ситуацией.
При своевременно выполненной операции прогноз, как правило, благоприятный. При правильном лечении никаких функциональных нарушений подвздошно-поясничной мышцы не остается. Серьезным осложнением гнойного псоита является прорыв абсцесса в брюшную полость с развитием гнойного перитонита, что значительно осложняет прогноз.
источник
Флегмона забрюшинного пространства (phlegmone retroperitoneal) — острый гнойный процесс в ретроперитонеальной клетчатке поясничной и подвздошной областей.
Гнойные процессы в забрюшинной клетчатке, как правило, вторичного характера. Источником инфекции являются такие заболевания, как острый аппендицит, остеомиелит костей таза, позвоночника, воспалительные заболевания почки (карбункул почки, пионефроз), перфорация восходящей или нисходящей кишки при опухолевом процессе, их разрыве при травматических повреждениях и т.д. Очень редко возникает гематогенное инфицирование клетчатки забрюшинного пространства. В зависимости от локализации воспалительного процесса в забрюшинной клетчатке различают паранефрит, параколит, флегмоны и абсцессы подвздошной ямки. Чаще воспалительный процесс начинается с аденофлегмоны, возникающей в связи с лимфогенным распространением инфекции.
Распространение воспалительных очагов определяется особенностями анатомического строения забрюшинного пространства. Через естественные щели в фасциях, а также при их разрушении воспалительный процесс может распространяться из одного пространства в другое, а по передней поверхности пояснично-подвздошной мышцы гной может проникать в подвздошную ямку и через мышечную лакуну — под паховую связку и на бедро с развитием абсцесса, флегмоны передневнутренней поверхности бедра. В запущенных случаях возможен прорыв гнойников в плевральную полость, прямую кишку, брюшную полость.
Клинические проявления
Клинические проявления острых гнойных процессов в забрюшинной клетчатке в начальном периоде выражены нечётко. При этом сначала возникают общие признаки воспаления (повышение температуры тела, озноб, общая слабость, недомогание, головная боль), а местные (боль, припухлость, болезненность при пальпации) появляются позже. В связи с этим в самом начале заболевание протекает под видом гриппа, иногда тифа, паратифа.
Важным симптомом является боль. Боли могут быть локализованы в соответствующей половине живота, подвздошной, реже — в поясничной области. Локализация болей определяется соответственно патологическому процессу (параколит, абсцесс подвздошной ямки, паранефрит).
Чаще боли бывают разлитого характера, иногда выходят за пределы соответствующей локализации. Из-за болей больные с трудом передвигаются. Боли усиливаются при попытке встать, при ходьбе больные сгибаются вперёд и в больную сторону. Иррадиация, усиление болей наблюдают при попытке сесть, встать, повернуться на бок, ротировать, поднять или разогнуть бедро, а также при пальпации по ходу поясничной мышцы, в области гребня подвздошной кости, позвоночника, крестца.
Близкое анатомическое соседство околопочечной и собственно ретроперитонеальной клетчатки поясничной области являются причиной того, что клиническая картина острых гнойных процессов в этих отделах (особенно в ранних стадиях) имеет много сходных общих и местных симптомов.
Из клинических симптомов имеет значение появление болезненности при поколачивании области поясницы. Можно определить контрактуру бедра — нахождение его в положении сгибания с некоторой ротацией кнутри и небольшим приведением. Данный симптом обусловлен рефлекторным сокращением пояснично-подвздошной мышцы вследствие давления на неё гнойника, влияния лимфангиита, лимфаденита. Попытка выпрямить ногу приводит к усилению болей. Этот симптом известен под названием «псоас-симптом», он патогномоничен для воспалительных процессов, локализованных в собственно ретроперитонеальном пространстве.
При пальпации болезненность определяется в соответствующей половине живота кнаружи от прямой мышцы, в подвздошной ямке, поясничной области. Через переднюю брюшную стенку можно пропальпировать воспалительный инфильтрат. При паранефритах инфильтрат может пальпироваться через брюшную стенку в области подреберья, по краю прямой мышцы живота, иногда он может распространяться от подреберья сверху до пупка по направлению к средней линии живота.
Напряжение мышц поясницы больше свидетельствует о воспалительном процессе в собственно ретроперитонеальной клетчатке. Симптом флюктуации даже при обширных забрюшинных гнойниках не определяется. При поясничной локализации гнойника в ряде случаев отмечается сглаженность контуров соответствующей половины поясницы.
При рентгенологическом исследовании можно обнаружить сколиоз позвоночника или исчезновение контуров поясничной мышцы на стороне поражения. Наличие воспалительного инфильтрата в забрюшинном пространстве, полости гнойника помогает выявить УЗИ.
В начальных стадиях воспалительного процесса проводят антибактериальную терапию антибиотиками широкого спектра действия, дезинтоксикационную терапию. При безуспешности консервативной терапии, абсцедировании воспалительного инфильтрата применяют хирургическое лечение — вскрытие гнойников внебрюшинным доступом. Показанием к оперативному вмешательству считают отсутствие эффективности консервативного лечения: ухудшение самочувствия, значительное повышение температуры тела по вечерам, озноб, нарастание болезненности, увеличение припухлости, усиление контрактуры бедра. Операцию выполняют при первых признаках абсцедирования, её цель — удаление гноя и дренирование забрюшинного пространства (рис. 110).
При установлении диагноза гнойного паранефрита используют люмботомический вертикальный разрез по наружному краю длинных мышц спины от XII ребра до гребня подвздошной кости. При забрюшинной флегмоне, когда не установлена точная её локализация, показано вскрытие забрюшинного пространства косым поясничным разрезом по Пирогову, Шевкуненко (рис. 111).
Дренирование забрюшинного пространства выполняют, подводя дренажную трубку к нижней точке гнойника в положении больного на спине. Трубку выводят через рану или через дополнительный разрез (контрапертуру).
Парапроктит
Острый парапроктит (paraproctitis) — гнойное воспаление околопрямокишечной клетчатки.
Рис. 110. Вскрытие гнойника (при параколите) и абсцесса в области подвздошной мышцы. а — вскрытие гнойника при параколите: 1 — линии разреза, 2 — вскрытие гнойника; б — вскрытие гнойника в области подвздошной мышцы: 1 — используемые разрезы, 2 — вскрытие гнойника.
Рис. 111. Разрезы для вскрытия забрюшинных флегмон: 1 — разрез по Пирогову; 2 — разрез по Шевкуненко.
Этиология и патогенез
Возбудителями парапроктита чаще являются кишечная палочка, золотистый и белый стафилококки, анаэробы и др. Как правило, определяется смешанная микрофлора.
Внедрению микроорганизмов в параректальную клетчатку способствуют трещины заднего прохода, воспаление геморроидальных узлов, повреждение слизистой оболочки прямой кишки и заднепроходного канала, воспаление крипт, промежностные гематомы, расчёсы покровов заднего прохода и др. Флегмоны околокишечной клетчатки возможны как осложнение огнестрельных ранений, а также распадающейся опухоли. Воспалительный процесс отличается выраженным отёком и гнойной инфильтрацией рыхлой соединительной ткани. Гнилостная инфекция, распространяясь по околопрямокишечной клетчатке либо по лимфатическим путям на клетчатку таза, часто вызывает некроз — распад тканей без формирования гнойников (гнилостно-некротический парапроктит). Различают пять форм ограниченных параректальных гнойников: подкожный, ишиоректальный, подслизистый, пельвиоректальный и ретроректальный (рис. 112).
Подкожный парапроктитлокализуется под кожей около заднепроходного отверстия. Больные ощущают резкую боль в области заднепроходного канала, особенно при дефекации. Повышается температура тела. Отчётливо определяется болезненная припухлость, кожа над ней гиперемирована. При абсцедировании можно определить симптом флюктуации.
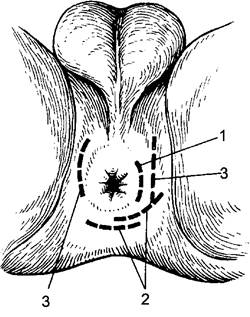
Рис. 112. Расположение гнойников при остром парапроктите. Поперечный (а) и сагиттальный (б) срезы. 1 — подкожный; 2 — ишиоректальный; 3 — пельвиоректальный; 4 — подслизистый; 5 — ретроректальный.
Ишиоректальный парапроктитпротекает с тяжёлыми общими явлениями. Процесс, захватывая глубокие слои клетчатки седалищно-прямокишечных впадин, распространяется позади прямой кишки на другую сторону до предстательной железы и, идя кверху, захватывает тазовую клетчатку. Больные отмечают пульсирующую боль в области прямой кишки, высокую температуру тела, иногда озноб.
Отёк, гиперемия кожных покровов при общей интоксикации облегчают диагностику у больных с этой формой парапроктита. Однако в начальной стадии заболевания, когда отсутствуют внешние его признаки, необходимо произвести бимануальное исследование, вводя палец одной руки в прямую кишку и помещая палец другой руки на припухлость снаружи. При этом можно определить болезненный инфильтрат.
Подслизистый парапроктитлокализуется в подслизистом слое прямой кишки выше заднепроходных столбов. При пальцевом исследовании можно определить отёчность и болезненность в области заднепроходного отверстия. В отличие от подкожных абсцессов боль при подслизистой форме парапроктита менее интенсивная.
Пельвиоректальный парапроктит— редкая, но самая тяжёлая форма околопрямокишечных гнойников. Абсцесс формируется выше тазового дна, но может быть расположен также низко, спереди, сзади, по бокам прямой кишки. Заболевание в начальной стадии характеризуется отсутствием каких-либо наружных признаков воспаления в области заднего прохода, ишиоректальных впадин. В дальнейшем воспалительный процесс, перфорируя мышцу, поднимающую задний проход, спускается книзу между сухожильной дугой и запирательной фасцией в клетчатку седалищно-прямокишечной впадины, при этом здесь возникает гнойник с характерными клиническими признаками ишиоректального абсцесса.
Если пельвиоректальные абсцессы располагаются низко над мышцей, поднимающей задний проход, то при пальцевом исследовании прямой кишки сравнительно рано можно определить выбухание.
Ретроректальный парапроктитобразуется в результате занесения инфекции в лимфатические узлы и отличается от пельвиоректального только тем, что сначала гнойник располагается в клетчатке позади прямой кишки, а затем может также спуститься в ишиоректальную клетчатку и вызвать её флегмонозное воспаление.
В самой начальной стадии заболевания при наличии небольшого инфильтрата в перианальной области применяют консервативные методы лечения: сидячие тёплые ванны с раствором перманганата калия, поясничную прокаиновую блокаду, грелки, УВЧ-терапию и др. Все тепловые процедуры сочетают с антибиотикотерапией.
Оперативное лечение острого парапроктита включает раннее экстренное хирургическое вмешательство путём вскрытия гнойника с удалением гноя и некротизированных тканей, обследование полости гнойника пальцем, разделение перемычек и дренирование полости.
Применяют радиальный, полулунный, крестообразный разрезы, наиболее удобные из них — полулунный и радиальный (рис. 113, 114). Они обеспечивают зияние раны и отток гнойного экссудата, а также менее травматичны. Необходим строгий постельный режим. При рефлекторной задержке мочи больным кладут грелку на область мочевого пузыря или внутривенно вводят 5-10 мл 40% раствора метенамина.
Рис. 113. Разрезы, применяемые при остром парапроктите: 1 — пе- рианальный абсцесс; 2 — позадипрямокишечный; 3 — ишиоректальный.
Рис. 114. Хирургические доступы, применяемые при ишиоректальном (1) и пельвиоректальном (2) абсцессах.
При гнилостно-некротическом парапроктите во время операции производят полное иссечение омертвевшей клетчатки в пределах здоровых тканей, а также выполняют два-три дополнительных разреза кожи и подкожной клетчатки для дренирования.
источник



Полость живота включает брюшную полость и забрюшинное пространство. В составе брюшной полости выделяют брюшинную полость (полость брюшины), которая представляет собой пространство между париетальным и висцеральным листками брюшины, а также содержащиеся в ней органы и ткани.
Локализация внутрибрюшинных и забрюшинных гнойников, как правило, соответствует расположению сумок (печеночной, над- и подпеченочной, преджелудочной, сальниковой), карманов, боковых каналов (правого и левого) и брыжеечных синусов брюшной полости, а также пространств забрюшинной клетчатки. Верхний и нижний этажи брюшинной полости сообщаются спереди через щелевидное отверстие между большим сальником и внутренней поверхностью передней стенки живота, а по бокам — посредством латеральных каналов.
Кроме этого, одно из наиболее вероятных мест скопления экссудата в брюшинной полости — полость малого таза, где у мужчин имеется пузырно-прямокишечное углубление, а у женщин — два углубления: пузырно-маточное (переднее дугласово пространство) и маточно-прямокишечное (заднее дугласово пространство). Следует учитывать возможность образования других пространств в самой брюшинной полости, в которых может скапливаться экссудат. Это, прежде всего, связано со спаечными процессами в брюшинной полости, при которых топографоанатомические взаимоотношения пространств и щелей брюшной и брюшинной полостей могут значительно измениться.
Забрюшинное пространство расположено между париетальным листком брюшины и внутрибрюшной фасцией, покрывающей поясничный отдел позвоночника, большую поясничную и квадратную мышцы поясницы. Внутриорганные гнойные процессы чаще локализованы в печени и поджелудочной железе, реже — в селезенке и стенках полых органов живота.
Наиболее часто встречающиеся в хирургической практике и прогностически тяжелые послеоперационные внутрибрюшинные и забрюшинные гнойные процессы:
- поддиафрагмальный абсцесс;
- абсцессы сальниковой сумки;
- абсцессы печени;
- межкишечные абсцессы;
- забрюшинные абсцессы и флегмоны.
Наиболее частые причины возникновения абсцессов — воспалительные заболевания органов живота и гнойно-септические послеоперационные осложнения, среди которых выделяют несостоятельность швов сформированных анастомозов или ушитых дефектов полых органов, гематомы и истечение желчи. Очень редко абсцессы брюшинной полости возникают вследствие гематогенного и лимфогенного распространения.
Поддиафрагмальным абсцессом называют любое скопление гноя в верхнем этаже брюшинной полости, ограниченное с какой-либо стороны диафрагмой.
Наиболее часто встречают правосторонние поддиафрагмальные абсцессы, несколько реже — левосторонние.
Поддиафрагмальные абсцессы могут возникать после операций на пищеводе, желудке, двенадцатиперстной кишке, поджелудочной железе, желчном пузыре и внепеченочных желчных протоках, несколько реже — после операций на тонкой и толстой кишках. Иногда его развитие осложняет течение послеоперационного периода после аппендэктомии. Крайне редко поддиафрагмальный абсцесс развивается при распространении гнойного воспаления из плевральных полостей.
Абсцессы сальниковой сумки могут возникать:
- после операций на желчном пузыре или желчных ходах;
- после операций, производимых по поводу огнестрельных и ножевых ранений верхней части живота с множественными повреждениями внутренних органов;
- после грыж пищеводного отверстия диафрагмы;
- при прободении язв задней стенки желудка;
- при абсцессах и флегмонах желудка, двенадцатиперстной и толстой кишок.
Абсцессы в зоне сальниковой сумки после гастрэктомии или резекции желудка, по мнению О. Б. Милонова и соавт. (1990), правильнее считать поддиафрагмальными, так как при этих операциях сальниковая сумка разрушается.
Послеоперационные абсцессы печени возникают вследствие гематогенного (через воротную или пупочную вены), холангиогенного (по желчным протокам) или непосредственного (при переходе инфекции со смежных органов, ножевом или огнестрельном повреждении) заноса в орган микрофлоры.
При закрытых повреждениях живота с разрывами печени в ней могут образовываться участки некроза с последующим формированием абсцесса. Одной из наиболее частых причин возникновения пилефлебитических абсцессов печени является деструктивный аппендицит, осложненный тромбофлебитом системы воротной вены.
Межкишечные абсцессы представляют собой отграниченные скопления гноя между петлями тонкой и толстой кишок. В образовании стенок таких абсцессов могут принимать участие большой сальник, брыжейки, париетальная брюшина.
Межкишечные абсцессы наиболее часто встречают после операций по поводу острых заболеваний, осложнившихся перитонитом. Развитию таких абсцессов способствуют недостаточная санация брюшинной полости или ее неадекватное дренирование, технические погрешности при наложении кишечных швов.
Забрюшинные абсцессы и флегмоны как осложнения хирургического лечения редки. Они могут возникать после операций на поджелудочной железе, восходящем и нисходящем отделах толстой кишки, аппендэктомий (при ретроцекальном расположении червеобразного отростка).
Известно, что в каком бы из трех отделов забрюшинной клетчатки ни возникла первоначально флегмона, она обычно распространяется на соседние отделы.
Пример. Больному Ц. , 56 лет, на фоне сахарного диабета по поводу флегмонозного аппендицита (на 4-е сут. от начала заболевания) проведено удаление ретроцекально и забрюшинно расположенного червеобразного отростка (продолжительность операции — 2,5 ч). В ходе операции выпот в брюшинной полости не обнаружен. Ранний послеоперационный период осложнен возникновением абсцесса в правой подвздошной области и разлитым перитонитом в сочетании с острой почечной недостаточностью. По поводу гнойных осложнений по жизненным показаниям проведено три релапаротомии. В крови содержание лимфоцитов снижено до 1 % при выраженном лейкоцитозе (19,2 · 10 9 · л –1 ). Однако, несмотря на массивную антибактериальную многокомпонентную терапию в сочетании с экстракорпоральной детоксикацией, состояние больного продолжало ухудшаться. В терминальном периоде развилась некорригируемая метаболическая гиперосмолярная (осмолярность плазмы крови — 364 мосмоль · л –1 ) кома с последующей остановкой сердца. Реанимационные мероприятия (ИВЛ, закрытый массаж сердца, внутривенное введение растворов адреналина, соды и хлористого кальция) в течение 40 мин эффекта не имели.
На вскрытии: кожный покров бледный, с цианотическим оттенком. Ногтевые фаланги кистей выраженно цианотичны. В плевральных полостях по 250 мл мутноватой жидкости. Легкие резко увеличены в размерах, «стоят» и полностью заполняют плевральные полости; правое массой 1470 г и левое — 1070 г. Головной мозг со сглаженными извилинами и бороздами, массой 1500 г. В области лапаротомной раны — выраженные признаки фибринозно-гнойного воспаления. На париетальном и висцеральном листках брюшины — множественные фибринозно-гнойные наложения. Физико-химически выявлена чрезвычайно выраженная гипергидратация стволовых отделов мозга (содержание воды в области моста — 85,6 %, ромбовидной ямки — 81,0 %) и мозжечка (85,7 %). Выраженная гипергидратация почек (в среднем — 86,9 %), легких (в среднем — 85,7 %) и печени (в среднем — 78,0 %). В трупной крови повышено содержание мочевины (67,8 ммоль · л –1 ), креатинина (0,48 мкмоль · л –1 ), триглицеридов (7,2 ммоль · л –1 ) и хиломикронов (46,6 %), снижено содержание β-липопротеидов (15,7 %). Посмертно бактериологически в брюшине выделены Е. coli, Klebsiella, Streptococcus faecalis.
В данном наблюдении развитие поддиафрагмального абсцесса и разлитого перитонита во многом связано с поздней госпитализацией по причине позднего обращения больного за медицинской помощью. Возникновению гнойных осложнений также способствовал сахарный диабет и вторичное иммунодефицитное состояние (абсолютная лимфопения).
источник
Забрюшинная флегмона – это разлитой гнойный процесс, локализованный в клетчатке ретроперитонеального пространства. Заболевание проявляется лихорадкой, недомоганием, тянущим умеренным или интенсивным болевым синдромом в пояснице и животе, усиливающимся при перемене положения тела. Для подтверждения диагноза проводят хирургический осмотр, УЗИ забрюшинного пространства, рентгенографию органов брюшной полости, анализ крови. Консервативное лечение предполагает назначение антибиотиков. Во время операции осуществляют вскрытие флегмоны и дренирование ретроперитонеального пространства.
Забрюшинная флегмона – острое гнойное поражение позадибрюшинной жировой клетчатки. Отличительной особенностью ретроперитонеальной флегмоны является отсутствие границ расплавления тканей и склонность к быстрому распространению воспалительного процесса на близлежащие структуры (фасции, мышцы, соседние органы). Рыхлое строение забрюшинной клетчатки способствует стремительному размножению гнилостной инфекции, более выраженной интоксикации, нежели при ограниченном нагноении (абсцессе). Заболевание преимущественно распространено среди людей молодого и среднего возраста (25-45 лет), в равной степени наблюдается у мужчин и женщин.
Флегмонозный процесс в забрюшинной клетчатке чаще имеет вторичный характер и возникает в условиях протекающей в организме инфекции (пиелонефрита, параколита и др.). Патогенная флора, способствующая развитию гнойного процесса, представлена преимущественно золотистым стафилококком, кишечной палочкой, зеленящим стрептококком и др. В абдоминальной хирургии выделяют две группы причин образования забрюшинной флегмоны:
- Первичные. Флегмона может возникать в результате нарушения принципов асептики и антисептики во время хирургических манипуляций на органах малого таза и брюшной полости или инфицирования ретроперитонеальной клетчатки при открытых ранениях живота.
- Вторичные. В этих случаях флегмона забрюшинной области развивается вследствие гематогенного, лимфогенного распространения инфекции из первичного очага воспаления при пионефрозе, гнойном панкреатите, флегмонозном аппендиците, остеомиелите костей таза и др. Патология может возникать при прорыве забрюшинного абсцесса и проникновении пиогенного содержимого в клетчатку, в результате нагноения забрюшинных гематом при закрытых травмах и ранениях крупных сосудов с переходом воспаления на ретроперитонеальную область.
Вероятность развития забрюшинной флегмоны возрастает при снижении резистентности организма (после перенесенных вирусных, бактериальных инфекций, химиотерапии, лучевой терапии), тяжелом течении хронических заболеваний (сердечной недостаточности, бронхиальной астмы, сахарного диабета и др.), авитаминозе, пожилом и старческом возрасте пациентов.
Толчком к началу заболевания служит проникновение возбудителя в забрюшинную клетчатку на фоне ослабленного общего иммунитета, декомпенсации хронических заболеваний и т. д. Под воздействием токсинов, которые выделяются патогенными микроорганизмами, развивается серозный отек, воспалительная инфильтрация клетчатки с последующим образованием гнойного экссудата и расплавлением жировой ткани. Особенности строения ретроперитонеального пространства определяют быстрый переход воспаления на окружающие анатомические области. Распространение инфекции происходит через естественные промежутки в фасциях, которые способствуют проникновению гнойного экссудата из одного пространства в другое.
Выделяют острое и хроническое течение забрюшинной флегмоны. Острая флегмона развивается внезапно и сопровождается интенсивной болью и интоксикацией. Хроническое течение возникает на фоне сниженной вирулентности патогенной флоры и быстрой активации защитных сил организма и проявляется слабовыраженной симптоматикой с периодами обострения и ремиссии. По характеру экссудата абдоминальные хирурги различают серозную, гнойную, некротическую и гнилостную формы заболевания. Исходя из локализации пиогенного процесса в ретроперитонеальном пространстве, выделяют следующие виды флегмоны:
- Поясничная. Наиболее распространённый вариант заболевания. При данной локализации флегмона, расположенная над гребнем подвздошной кости, распространяется по наружному краю поясничной мышцы до края длинных мышц спины.
- Подвздошная. Инфильтрат локализуется в среднем и верхнем отделах подвздошной ямки, начинаясь вблизи тела лобковой кости, проходит вдоль наружного края поясничной мышцы и достигает передней верхней ости подвздошной кости. Верхний край флегмоны обычно хорошо определяется при пальпации живота.
- Паховая. Данный тип забрюшинной флегмоны встречается редко. Инфильтрат расположен в позадибрюшинной клетчатке в проекции наружной подвздошной артерии и вены.
Клинические проявления на начальной стадии не имеют специфических черт. Появляются общие признаки воспалительного процесса: повышение температуры тела до фебрильных значений, слабость, повышенная утомляемость, озноб, тошнота, головокружение. По мере прогрессирования патологии возникает боль. Болезненные ощущения вначале носят периодический тянущий, пульсирующий характер и локализуются в зависимости от расположения флегмоны в поясничной области, левой и правой половинах живота.
Боли постепенно нарастают, становятся постоянными, интенсивными и не имеют четкой локализации. Болевой синдром усиливается при попытке встать, сесть, повернуться на бок, значительно ухудшая уровень жизни пациента и мешая ему нормально передвигаться. При пальпации спины и живота отмечается резкая болезненность в поясничной области. При поясничном расположении инфильтрата можно заметить сглаженность контуров на пораженной половине поясницы, при глубокой пальпации живота определяется утолщение клетчатки в зоне воспаления.
Распространение гнойного процесса на окружающие ткани может стать причиной гнойного перитонита, пиелонефрита, эмпиемы плевры. Попадание инфекции в кровоток приводит к развитию тромбофлебита, лимфаденита, артериита. Поражение артерии может осложняться ее расплавлением и артериальным кровотечением. Генерализация инфекционного процесса приводит к возникновению сепсиса, выраженной интоксикации вплоть до септикопиемии, инфекционно-токсического шока и летального исхода.
Диагностика патологии часто вызывает трудности в связи с отсутствием патогномоничных симптомов и четкой клинической картины. В некоторых случаях заболевание удается обнаружить только на поздних стадиях, при развитии осложнений. Для установления диагноза проводятся следующие виды исследований:
- Осмотр хирурга. При сборе анамнеза специалист обращает внимание на травмы, операции и инфекционные заболевания в прошлом. Во время физикального осмотра отмечается напряжение мышц живота и спины на стороне поражения, наличие инфильтратов различной локализации, болезненных при пальпации.
- УЗИ брюшной полости и забрюшинного пространства. Позволяет визуализировать патологический инфильтрат в забрюшинной области. При наличии первичного очага инфекции (в почках, поджелудочной железе, кишечнике) удается выявить изменения в органах и жидкость в брюшной полости.
- Обзорная рентгенография брюшной полости. На рентгенограммах отмечается исчезновение контуров поясничной мышцы в области поражения. В зоне флегмоны в пределах ограниченного участка кишки определяется выраженный метеоризм, который не исчезает после использования клизм.
- Анализ крови. Лабораторное исследование крови выявляет наличие общего инфекционного процесса в организме, при котором повышается уровень лейкоцитов, ускоряется СОЭ, наблюдается сдвиг лейкоцитарной формулы влево. Анализ крови на стерильность выполняют для верификации возбудителя инфекции и назначения грамотной антибиотикотерапии.
В сомнительных и трудных случаях назначают КТ забрюшинного пространства. Данное исследование с большей точностью помогает определить этиологию болезни, местоположение флегмоны и изменения со стороны соседних органов. Дифференциальную диагностику забрюшинной флегмоны проводят с гриппозной инфекцией, тифом, паратифом, пиелонефритом, остеомиелитом костей таза. На начальных этапах симптомы болезни часто ошибочно принимают за проявления дегенеративных заболеваний позвоночника (остеохондроза поясничного отдела позвоночника, протрузии позвоночных дисков).
Тактика лечения зависит от локализации и величины флегмоны, а также наличия осложнений. Все пациенты с данным заболеванием подлежат госпитализации в хирургическое отделение. В настоящее время существует два основных подхода к лечению патологии:
- Консервативный. Применяется на начальных этапах болезни, при малых размерах флегмоны и отсутствии осложнений со стороны других органов и систем. Этиотропная терапия представлена антибактериальными препаратами широкого спектра действия. Наряду с основным лечением назначают дезинтоксикационную терапию, противовоспалительные и обезболивающие средства, витамины и иммуномодуляторы.
- Хирургический. При отсутствии эффекта от консервативной терапии, больших флегмонах и выраженной интоксикации применяют оперативное лечение. Выполняют вскрытие нагноения и санацию забрюшинного пространства, после чего устанавливают дренажную систему с целью активной аспирации гнойного экссудата из ретроперитонеальной области. При поясничной локализации применяют доступ Симона, при паранефритах – задний латеральный или медиальный доступы. При отсутствии данных о точном расположении флегмоны выполняют косые поясничные разрезы по Израэлю, Пирогову, Шевкуненко. До и после операции назначают антибактериальную и противовоспалительную терапию.
Прогноз зависит от расположения, размеров флегмоны и выраженности интоксикационного синдрома. При своевременном обнаружении заболевания и адекватной антибиотикотерапии течение благоприятное. Поздняя диагностика, развитие перитонита, инфицирование других органов может повлечь за собой серьезные последствия (шок, сепсис и др.) вплоть до смертельного исхода. Основу профилактики заболевания составляет строгое соблюдение медицинским персоналом правил асептики во время инвазивных вмешательств, рациональное назначение антибиотиков и грамотное послеоперационное наблюдение за больными с хирургической патологией. Важную роль играет раннее распознавание и лечение хронических заболеваний брюшной полости и ретроперитонеального пространства (пиелонефрит, колит и др.).
источник
Редкое, но опасное заболевание, которое является осложнением предшествовавших гнойно-деструктивных заболеваний, протекающих в брюшных и внебрюшных органах, называется забрюшинной флегмоной. Эта болезнь делает состояние организма тяжелее и может привести к возникновению сепсиса.
Забрюшинная флегмона может возникнуть при панкреонекрозе или протекании гнойного процесса в почках, а также в случаях иных подобных заболеваний. Обычно микробы заносятся в забрюшинное пространство гематогенным или лимфогенным путем, а также по промежуткам между тканей во время операции.
Но бывают случаи, когда заболевание возникает и много позже после перенесенной операции – через несколько месяцев или лет. Встречаются даже случаи возникновения такой флегмоны у людей, не оперированных никогда в жизни, а перенесших воспаление.
Данное заболевание всегда является вторичным, при диагностике прослеживается связь с очагами первичной инфекции. Это может быть любое заболевание или воспаление органов брюшной полости или малого таза. В этом случае возможно проникновение в забрюшинную клетчатку микрофлоры, способной породить гноение – как гематогенно, так и лимфогенно. Самыми уязвимыми являются больные, у которых иммунитет ослаблен, так как сниженные защитные силы организма в этом случае не способны противостоять широкому распространению болезнетворных микробов, и поэтому отграничение вторичных очагов инфекции не происходит.
Наиболее восприимчивыми к развитию забрюшинных флегмон являются в равной степени и мужчины и женщины в возрасте 25–42 лет. Развитие процесса образования нагноений происходит в одинаковой степени, нередко с двух сторон, в таких областях ретроперитонеальной клетчатки как поясничный, включающий клетчатку, которая расположена над самым гребнем подвздошной кости, вдоль наружной границы поясничной мышцы, непосредственно в околопочечной области и рядом с аортой, близ нижней полой вены; подвздошный, включающий клетчатку, которая распложена в районе подвздошной ямки, по наружной границе поясничной мышцы, вдоль подвздошных сосудов; паховый, включающий клетчатку непосредственно над основанием внешних сосудов подвздошной области.
Симптоматика забрюшинной флегмоны крайне неспецифична. В самом начале заболевания появляется высокая температура до 38 ° по Цельсию, озноб и общее недомогание. Болевой синдром со своими особенностями проявляется позже. Сначала локализация тянущей или пульсирующей боли происходит в поясничной области. Затем она распространяется на другие области, как бы разливаясь на значительные расстояния от места очага нагноения. Это происходит из-за наличия широкой связи забрюшинной клетчатки с ЦНС. Усиление болей происходит при движениях, в частности при ходьбе, попытках сесть или встать.
Бурное распространение забрюшинной флегмоны может привести к развитию осложнений, в том числе и к сепсису.
Диагностируется забрюшинная флегмона весьма трудно, особенно если перед нами вялотекущий её вариант с уже назначенными мероприятиями по лечению ошибочного заболевания, например, остеохондроза позвоночника. Проще диагностировать острые флегмоны, они обнаруживают путем пальпации резко болезненные инфильтраты, величина которых будет зависеть от места расположения нагноения. Если процесс развивается в подвздошном отделе забрюшинной клетчатки, то инфильтрат будет располагаться в районе подвздошной кости передней её ости вдоль наружной границы спинных мышц. Осматривая поясничную область, можно будет увидеть окатанность силуэта той части спины, где происходит развитие воспалительного процесса. Часто во время пальпации можно наблюдать напряжение как спинных, так и мышц живота. Во время осмотра можно видеть искривление поясницы в районе позвоночника, при этом отклонения будут фиксироваться в сторону здоровой части. Но при диагностики забрюшинной флегмоны из-за того, что нагноение располагается глубоко, очень сложно определить изменения и колебания.
Лабораторные анализы тоже слабо помогают в диагностике, так как обычно обозначают лишь наличие самого воспалительного процесса, не указывая места расположения. Анализы крови показывают ярко выраженный лейкоцитоз с наблюдением сдвига лейкоцитарной формулы влево и увеличенную СОЭ.
Лечение забрюшинной флегмоны начинают проводить консервативным путем, но им не следует ограничиваться в случае, когда не наблюдается улучшения состояния больного даже после двух суток с момента госпитализации. Несмотря на то что терапия антибиотиками в настоящее время достигает определенных успехов в лечении гнойных заболеваний и связанных с ними осложнений, часто случается так, что единственной эффективной мерой, способной излечивать ретроперитонеальные флегмоны, является оперативное вмешательство. Проводят такую операцию под общим наркозом. Её целью является вскрытие нагноения, дренирование раны с целью проведения активной аспирации. Послеоперационный период лечения характеризуется проведением комплекса мер, которые направлены на лечение главного заболевания и предупреждение повторения флегмоны. Это терапия антибиотиками и общеукрепляющая. Также проводят дезинтоксикационную терапию путем переливания крови, белковых заменителей, плазмы, инфузий гюкозо-солевых растворов, электролитов и пр.
Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
16 самых вредных продуктов питания — доказанных наукой
источник