Вмешательство следует производить при лежачем положении больного, при хорошем освещении, в стерильных асептических условиях, с помощью ассистентов. Достаточное вскрытие некротического очага, расширение раны крючками без ассистентов невозможно, и, таким образом, более глубокие процессы могут быть пропущены хирургом. Кроме того, при отсутствии ассистента более часты повреждения тонких сосудов и нервов, а также сухожильных влагалищ на ладони и на пальцах.
Применение антибиотиков не уменьшает значения хирургического вмешательства в лечении панарициев. Часто приходится видеть неправильно проведенные разрезы со всеми их последствиями. Это говорит о том, что применение правильных современных разрезов все еще не вошло в широкую практику хирургов. Мезон в своей статье «50 лет хирургии кисти» вспоминает о том, что в начале столетия при лечении гнойных заболеваний кисти хирурги стремились лишь к вскрытию гнойника при помощи разреза, проведенного по срединной линии пальца.
Однако быстро выяснилось, что после подобных разрезов остаются сморщенные рубцы или обширные келоиды, которые придают пальцу положение сгибания. Вир отвергал разрезы, проведенные по всей длине пальца, и вместо этого предлагал проводить их по отдельным фалангам, оставляя при этом неповрежденными сгибатель-ные борозды. Клапп усовершенствовал этот способ, проводя параллельные разрезы по краям отдельных фаланг. Лексер рекомендовал проводить по одному разрезу на фаланге, причем на одной по радиальному, а на другой по ульнарному краю. Гертель проводил мелкие разрезы на уровне межпальцевых суставов. Его способ не получил широкого распространения.
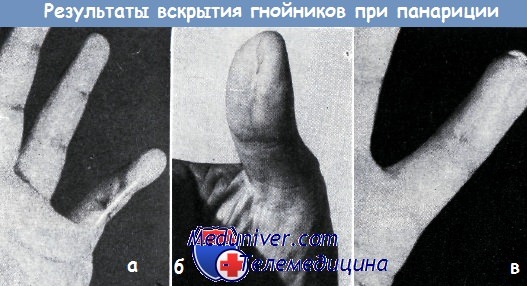
б — средне-продольный рубец после разреза по поводу подкожного панариция ограничивает функцию большого пальца. В рубце возникла неврома, вследствие чего при захвате появились боли. После удаления невромы и проведения пластики по Морестену жалобы больного исчезли
в — рубцовое изменение мякоти мизинца вследствие средне-продольного разреза. Рубцевание осложнилось атрофией мякоти пальца, отставанием роста ногтя и болями.
Мошковиц и Шисс рекомендовали поперечные разрезы по сгибательным бороздам ладонной поверхности пальцев. Изелен, Зегессер и Велькер дополнили способ Клаппа вскрытием проксимального конца сухожильного влагалища при наличии панариция сухожилия, так как он является местом наибольшего накопления гноя. В период между первой и второй мировыми войнами наиболее широкое распространение получил способ Клаппа. Способы Изелена и Зегессера, антеро-латеральные разрезы Коха и Мезона являются видоизменениями этого способа. Поль в своем руководстве о панарициях рекомендует такие же парные разрезы. Недостатком антеро-латеральных парных разрезов является то, что они проходят непосредственно над ладонными пальцевыми нервами и сосудами, и, таким образом, существует опасность повреждения этих элементов. Максимальное щажение кожи и остальных важных образований пальцев стало возможным только с применением среднелатеральных разрезов, рекомендованных Буннеллом, а позже Иоффе.
Из приведенного исторического обзора понятно, что ранее главнейшей задачей считалось воспрепятствовать любой ценой распространению гноя. При выборе направления разреза, очевидно, стремление хирургов направлено на щажение продольно расположенных глубоких образований. Действительно, при вмешательствах без обескровливания один длинный разрез в продольном направлении применялся с целью уменьшить риск повреждения нижележащих образований. Применение антибиотиков, обезболивание и обескровливание несколько изменили наши взгляды наэтот вопрос. В настоящее время вскрытие гнойника «любой ценой» и через «любые образования» не является единственной целью. Сегодня также считается важным и функциональный результат вмешательства. При вскрытии панариция, кроме обеспечения достаточного оттока гноя, важной задачей является сохранение иннервации, а также избежание образования рубца и контрактуры.
Вскрытие панариция разрезами неправильного направления в настоящее время наблюдается еще очень часто. Применение рациональных разрезов при лечении панарициев является чрезвычайно важным вопросом.
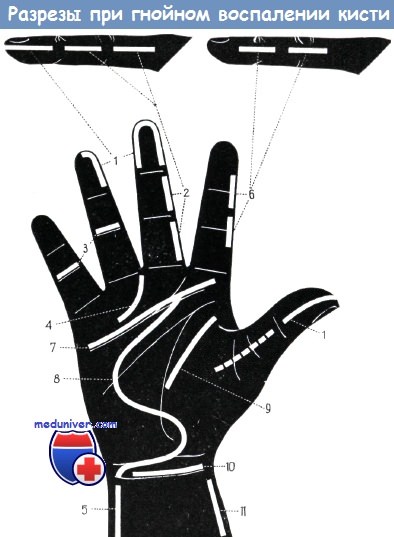
Правильные разрезы при различных видах панарициев:
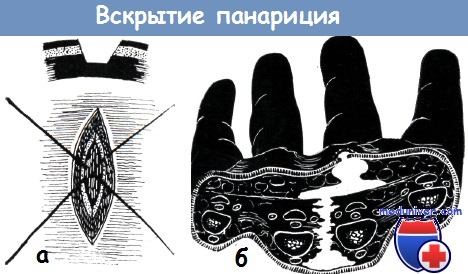
а) Подкожные панариции концевых фаланг вскрываются створчатыми разрезами, проведенными на 3 мм ниже ногтя с обеих или с одной стороны (рис. 1). Перпендикулярные соединительнотканные волокна разделяют гнойник на ячейки. Таким образом, передне-срединные разрезы не только приводят к серьезному нарушению осязательной функции, но и не дают возможности для достаточного вскрытия гнойника. Створчатый разрез нельзя вести слишком близко к ладонной поверхности, так как при этом повреждаются «toruli tactiles» кончика пальца и образующийся рубец нарушает функцию пальца. Вскрытие подкожного панариция кончика пальца поперечным разрезом, рекомендованное Васкотто, нашло немногочисленных сторонников. Подкожные панариции остальных фаланг вскрываются разрезом по среднелатеральной линии (рис. 2).
При вскрытии небольших кожных и подкожных панарициев основных и средних фаланг можно применять разрезы, параллельные межфаланговым складкам (рис. 3). Согласно Нигсту, панариции основной и средней фаланг вскрываются единственным боковым разрезом, щадящим сухожильное влагалище сгибателей.
б) Сухожильные панариции Буннелл вскрывает одно-, а Иоффе — двусторонним разрезом, проведенным по среднелатеральной линии. Иоффе доказал на экспериментальном материале, что при этом разрезе сухожилие не прилегает к ране и освобождение боковых углублений сухожильного влагалища от гноя является менее опасным, чем при передне-латеральных разрезах. Если над проксимальным отделом сухожильного влагалища имеется припухлость или жз эта область чувствительна при пальпации пуговчатым зондом, то мы рекомендуем одновременно с дугообразным разрезом (рис. 4) вскрывать и этот обычно наполненный гноем «cul de sac». Нигст производит опорожнение гнойника без вскрытия, путем пункции.
Введение антибиотиков производится также через инъекционную иглу. Однако наш опыт говорит о том, что вскрытие проксимального отдела сухожильного влагалища приводит к удивительно быстрому затиханию процесса. При применении вскрытия проксимального отдела сухожильного влагалища на пальцах достаточно применение разреза лишь с одной стороны.
в) Вскрытие V-образной флегмоны: отток гноя обеспечивается среднелатеральными разрезами, проведенными на большом пальце и на мизинце, а так же продольным разрезом по ульнарному краю запястья (рис. 1, 5, 11).
г) Суставной панариций вскрывается также среднелатеральным разрезом (рис. 4), так как именно на этом уровне расположен сустав наиболее поверхностно.
д) Глубокая флегмона ладони вскрывается разрезом, идущим параллельно дистальной ладонной борозде (разрез Мек Айндо, рис. 7), или же дугообразным разрезом Буннелла (рис. 8). Вскрытие фасциального пространства тенара и складки большого пальца осуществляется разрезом, направление которого совпадает с направлением продольной борозды возвышения большого пальца (рис. 9). При этом следует щадить двигательный нерв тенара (мышечная ветвь срединного нерва, иннервирующая короткую отводящую мышцу большого пальца, противопоставляющую мышцу большого пальца и лучевую головку короткого сгибателя большого пальца).
е) Операцию по поводу межпальцевой флегмоны лучше всего производить из разреза, описанного при вскрытии «cul de sac» (рис. 4). Перемещать отток гноя с ладонной стороны на тыльную ни в коем случае не допустимо.
ж) Флегмона предплечья, а также лучевое и локтевое сухожильные влагалища не могут быть полностью вскрыты поперечным разрезом (рис. 10), поэтому помимо разреза по проксимальной складке запястья проводятся и продольные разрезы над лучевой и локтевой костями (рис. 5, 11). При этом следует щадить поверхностную тыльную ветвь лучевого нерва и сам локтевой нерв.
з) Вскрытие очагов тыльной поверхности кисти производится из разреза, проходящего параллельно элементарным образованиям кожи. Более значительные поперечные разрезы тыла кисти, соответствующие ходу кожных складок, вследствие повреждения вен и лимфатических сосудов приводят к возникновению отека, стаза и нарушению функции.
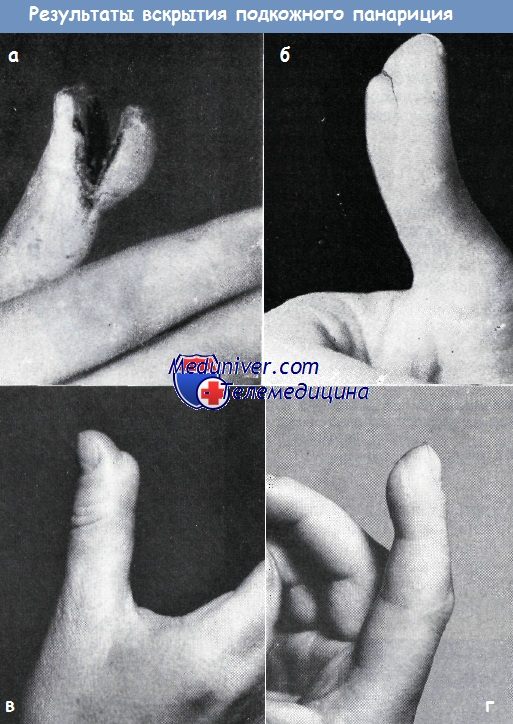
б-в — створчатый разрез кончика большого пальца, проведенный слишком близко к волярной поверхности, привел к образованию «языка», нарушающего осязательную функцию пальца
г- орригирование последствий неправильного разреза, показанного на предыдущих рисунках, путем операции
Следует отметить, что разрезы, проходящие параллельно поперечным бороздам пальцев и ладони, нельзя проводить непосредственно по сгибательным бороздам, так как они выполняют «фиксирующую» функцию, действуют как суставы кожи. Поэтому их сохранение чрезвычайно важно.
Как видно из вышеизложенного, направление разрезов при вмешательствах по поводу панарициев следует выбирать весьма продуманно и никоим образом нельзя производить разрез через область наибольшей припухлости по принципу «как попало». Поэтому следует серьезно относиться к словам Буди: «Палец кисти является сложной сетью сосудов, нервов и сухожилий и очень неблагодарной почвой для «смелого» хирурга».
Тем не менее слишком малые, поверхностные и не на соответствующем месте проведенные разрезы могут создавать условия для распространения инфекции. По Лексеру, разрез «должен быть настолько длинным, как это необходимо, и настолько коротким — насколько возможно». Вторая часть этого высказывания в настоящее время при применении «среднелатеральных» разрезов почти полностью потеряла свое значение. Вскрытие панариция, однако, далеко не так просто, как об этом обычно думают. Мы вполне согласны с высказыванием Буди: «Насколько малым является хирургическое вмешательство, настолько большое требуется умение и хирургическая опытность». Итак, практический врач, прежде чем вскрывать панариций, должен всесторонне обдумать последствия применяемого разреза.
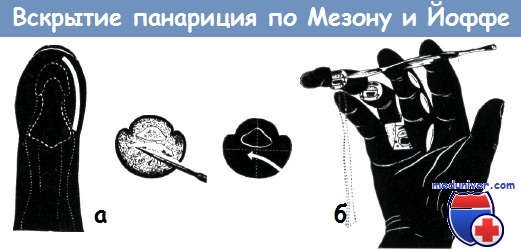
Рубец, образующийся на его месте, нарушает осязательную функцию пальца
б — разрезы, предложенные И. Л. Иоффе, для вскрытия сухожильного панариция
Дренирование кисти после вскрытия панариция. Для предупреждения склеивания краев раны Верт предлагал производить овальную вырезку кожи. Овальная вырезка краев кожной раны не только не целесообразна, но и вредна, особенно в тех случаях, если все равно применяется дренирование. Для дренирования рапы применяются: полоски, вырезанные из резиновой перчатки, мягкие кусочки из дренажной трубки «Penrose» или ленточки из дренажной трубки «Wellen».
Цель дренирования — создать хороший отток из раны. Поэтому не следует заполнять рану марлевыми тампонами. Введение дренажа в сухожильное влагалище или в полость сустава также не рекомендуется. Толстые резиновые дренажные трубки вызывают некроз окружающих тканей, так как на пальцах и на ладони между тканями имеются чрезвычайно узкие пространства.
На ладони, на тыле кисти, а также на предплечье следует дренировать наиболее глубоко расположенные абсцессы; это особенно важно при наличии глубокой флегмоны ладони, прорвавшейся в различных направлениях.
б — панариций в виде запонки на тыле и ладони, возникший при прорыве глубокой флегмоны ладони. Задача хирурга — вскрытие и дренирование глубокой флегмоны (по схеме Хомана)
источник
39. Острые гнойные заболевания пальцев и кисти (панариций, тендовагинит, абсцесс и флегмона кисти). Этиология, клиника, диагностика, лечение.
Классификация воспалительных заболеваний кисти.
В основу классификации воспалительных заболеваний кисти положен анатомический принцип.
1). При поражении пальца выделяют следующие виды панариция: кожный, подкожный, паранихия, подногтевой, сухожильный, суставной, костный, пандактилит.
2). На ладонной поверхности кисти можно выделить: кожный (мозольный) абсцесс, поверхностная (надапоневротическая) флегмона, межпальцевая флегмона, глубокая (подапоневротическая) флегмона тенора, срединного пространства, гипотенора, лучевой синовиальной сумки, локтевой синовиальной сумки, U-образная флегмона.
3) На тыльной поверхности — кожный абсцесс, фурункул и карбункул, поверхностная флегмона.
Возбудителями воспалительных заболеваний кисти почти всегда являются стафилококки, стрептококки, смешанная флора.
Кожный панариций состоит из гнойного пузырька, приподнимающего эпидермис с гиперемией и отеком кожи вокруг. В ряде случаев под кожный панариций может маскироваться по типу запонки, когда гной с глубжележащих тканей в результате прорыва в кожу отслаивает эпидермис. После удаления отслоенного эпидермиса можно заметить свищевой ход, через который при надавливании на пораженную фалангу появляется капля гноя.
Подногтевой панариций — характеризуется скоплением гноя под ногтевой пластинкой и ее отслоением от ложа. Беспокоят интенсивные боли, отек ногтевой фаланги, через ногтевую пластинку просвечивает гной.
Паранихий — проявляется отеком, гиперемией и болезненностью околоногтевого валика, появлением гнойных грануляций. Заболевание часто приобретает хроническое течение с краевой отслойкой ногтевой пластинки в ростковой зоне с формированием гнойного кармана, поддерживающего воспалительный процесс.
Подкожный панариций — наиболее часто встречающаяся форма, при которой на месте микротравмы появляется отек, умеренная гиперемия, резко болезненный инфильтрат. Чаще всего поражается ногтевая фаланга. Из-за особенности строения клетчатки инфекция легче распространяется в глубину, подкожный панариций поэтому нередко предшествует костному, сухожильному или суставному панарицию.
Симптом флюктуации для подкожного панариция не характерен и появляется лишь на поздней стадии, в связи с чем ориентация на него при определении сроков операции является тактической ошибкой. Большое значение для определения точной топики воспаления и его размеров имеет точечная пальпация пуговчатым зондом фаланги, а о переходе серозно-инфильтративной стадии в гнойно-некротическую может свидетельствовать усиление болей пульсирующего характера, не дающее больному покоя ни днем ни ночью. Принято считать, что первая бессонная ночь свидетельствует о нагноении панариция и является сигналом к применению хирургического способа лечения. Своевременная и адекватная операция во многих случаях является профилактикой развития более тяжелых форм панариция.
Сухожильный панариций или гнойный тендовогинит развивается при проникновении инфекции в сухожильное влагалище. Больных беспокоят интенсивные боли во всем пальце, выраженный отек и колбасовидное его утолщение. Палец находится в вынужденном полусогнутом положении, попытка пассивных и активных движений в суставах пальца вызывает резкую болезненность. При пальпации пуговчатым зондом выявляется болезненность по ладонной поверхности пальца по ходу сухожилия. Ранняя диагностика сухожильного панариция и своевременное оперативное лечение имеют исключительно важное значение для купирования воспаления и профилактики гибели сухожилия. В противном случае из-за резкого увеличения гипертензии в сухожильном влагалище из-за воспаления сдавливаются сосуды, питающие сухожилие и оно некротизируется.
Артрит чаще наблюдается в зоне среднего сустава пальца. Больные жалуются на боли и увеличение сустава в объеме, отмечается резкая болезненность при активных и пассивных движениях, веретенообразное утолщение в области сустава, резкое усиление болей при осевой компрессионной нагрузке на палец. Рентгенологически отмечается расширение суставной щели по сравнению с непораженными суставами.
Костный панариций или остеомиелит довольно часто является следствием неадекватного лечения подкожного и других форм панариция, чаще всего наблюдается в области ногтевой фаланги и характеризуется булавовидным утолщением пальца, наличием гнойной раны со свищевым ходом, ведущим к кости. Рентгенологически выявляется деструкция кости с наличием костного секвестра.
Пандактилит — наиболее тяжелое поражение пальца, когда в воспалительный процесс вовлечены практически все ткани его образующие и клинически характеризуется в ряде случаев тяжелым состоянием больного, болями разной интенсивности, наличием множественных гнойно-некротических ран с гнойным отделяемым деструкцией кости, некрозом сухожилий, секвестрацией целых костных фаланг. Ему сопутствует лимфангит, лимфаденит.
Кожный (мозольный) абсцесс появляется на ладонной поверхности, чаще всего в области головок пястных костей. Больных беспокоят умеренная боль, припухлость, а при осмотре виден гной, просвечивающий через отслоенный эпидермис.
Поверхностная флегмона ладонной поверхности кости, включая и межпальцевую флегмону, проявляется болью пульсирующего характера, отеком, гиперемией, резкой болезненностью при пальпации, сгибании и разгибании пальцев. На поздней стадии может определяться флюктуация.
Глубокая флегмона характеризуется интоксикацией организма, интенсивной болезненностью, отеком и нарушением функции кисти. При воспалении тенора или гипотенора нарушается преимущественно функция I или V пальца, при срединной флегмоне — 2, 3 и 4 пальцев. Из-за вовлечения в процесс червячных мышц кисть приобретает типичное положение, когда пальцы разведены в пястно-фаланговых сочленениях и согнуты в межфаланговых сочленениях (положение когтистой лапы).
Воспаление синовиальных сумок и у-образная флегмона, чаще всего развивается как следствие запущенного сухожильного панариция I, V пальцев и как следствие их прямой контаминации. Заболевание характеризуется тяжелой интоксикацией организма, проявляется интенсивными болями, выраженным отеком, гиперемией и нарушением функции кисти. Пальпация вызывает резкую болезненность по ходу соответствующей воспаленной синовиальной сумки. При у-образной флегмоне полусогнутое положение I и V пальцев, их выраженный отек, переходящий на ладонь и предплечье, резкая болезненность при их пальпации, пассивных и активных движениях.
Лечение воспалительных заболеваний кисти
При серозно-инфильтративной стадии показано консервативное лечение. Оно включает в себя адекватную иммобилизацию пальца или всей кисти, антибиотикотерапию в виде приема антибиотиков per os, в/м, в/в, регионарной застойной перфузии, в показанный случаях местно короткий новокаиновый блок с антибиотиками, полуспиртовые компрессы, ванночки с антисептиками (перманганатом калия, димексидом, фурацилином и др.), физиолечение.
При гнойно-некротической стадии в силу неэффективности консервативной терапии или поступления больного в поздние сроки с уже развившимся гнойным процессом показано оперативное лечение. При панариции, особенно подкожном, первая бессонная ночь из-за боли является показанием к операции.
источник
Бесплатная консультация врача по телефону
ООО «Ваш Врач»
Адреса медицинских центров в Москве (единая справочная) +7 (495) 255-45-59
Хирургические центры в Москве

Чтобы не произошло заражения и не пришлось лечить воспаление, любую травму на пальце следует обрабатывать зеленкой или йодом.
Полезная информация по теме:
Такой нарыв на пальце проявляется явно, и перепутать его достаточно сложно. Четко определяются местные симптомы:
- В месте воспаления чувствуется боль, которая в некоторых случаях бывает очень острой.
- Место, где протекает воспаление, характеризуется припухлостью и покраснением.
На фоне воспаления могут наблюдаться и симптомы общего характера, а именно:
Основной причиной возникновения воспалительных процессов на пальце, которые вызывают формирование абсцесса, является попадание в организм болезнетворных бактерий.
Среди наиболее распространенных можно выделить стафилококки, стрептококки и так далее. В том месте, где они проникают в организм, и образуется полость абсцесса. Чтобы в дальнейшем не появлялись такие гнойники, следует каждую, даже самую незначительную травму (уколы, ссадины, царапины), обрабатывать антисептиками.
Полезная информация о приеме хирурга в клинике:
Чтобы ликвидировать такие гнойные образования, следует обратиться к специалисту. Лечением занимается хирург.
Мы предлагаем посетить наших специалистов, чтобы процедура вскрытия такого образования, как абсцесс на пальце, прошла с минимальными осложнениями для здоровья.
Как уже отмечалось, абсцесс – это скопление гноя на ограниченном пространстве, которое образуется как результат воспалительных процессов.
Лечение абсцесса заключается в хирургическом вмешательстве.

При наличии абсцесса на пальце следует незамедлительно обращаться к врачу, а не пытаться самостоятельно лечить такую проблему. Стоит помнить, что вскрывать самостоятельно нарыв не стоит, также не нужно массировать такое нагноение. Если нарыв прорвался самостоятельно, следует аккуратно его выдавить, предварительно тщательно вымыв руки. После извлечения гноя обязательно должна быть проведена процедура обработки, для которой необходимо использовать растворы борной кислоты или марганцовки.
С какими симптомами обращаются к хирургу:
В нашей клинике лечение абсцесса проводится очень быстро и качественно. Мы предлагаем своим клиентам не только качественное медицинское обслуживание, но и массу других преимуществ:
- Невысокая стоимость всех оказываемых услуг.
- Профессиональная помощь в экстренных ситуациях.
- Проведение анализов и обследований на современном оборудовании.
- Использование современных методик в лечении.
- Отсутствие очередей, так как прием осуществляется строго в установленное время.
И это далеко не все преимущества, которые человек заметит в нашей клинике.
Мы ждем каждого, кому нужна срочная медицинская помощь такого плана. Если вы желаете получить качественное обслуживание европейского уровня, вам непременно стоит посетить именно наше медицинское учреждение.
Методы диагностики в хирургии:
источник
Нарыв на пальце руки или ноги является распространенной проблемой и у взрослых, и у подростков и даже у малышей от 6 месяцев и до 1 года.
Часто нарывы на пальце руки проходят самостоятельно и относительно легко поддаются лечению.
Но бывает и так, что пациенту требуется хирургическая помощь.
При внутрикожном нарыве палец опухает со стороны ладони, там появляется пузырь с гноем. Появление нарыва, как правило, вызвано микробами, проникшими в кожу при ее повреждении (в результате некачественно выполненного педикюра или маникюра, а также глубокого укола, ссадины, царапины или занозы).
При подкожном нарыве пораженная фаланга пальцев утолщается, а кожа краснеет. Возникает пульсирующая боль при попытке двинуть пальцем.
Если инфекционный процесс «пойман» до образования большого гнойника, может быть назначено лечение антибиотиками. При отсутствии улучшений требуется дренаж гноя.
В случае подногтевого нарыва опухоль обычно развивается в течение нескольких дней. Без надлежащего лечения, инфекция может прогрессировать и привести к серьезным осложнениям, например, отслойке ногтевой пластины от ногтевого ложа.
Острый гнойный тендовагинит (сухожильный панариций) является потенциально серьезной инфекцией и требует оперативного лечения.
- Он может привести к нарушению функции сухожилия и постоянному ограничению функции пальца и руки.
- Может быть следствием гнойного или инфекционного процесса, а также ревматического заболевания или длительной микротравматизации.
Паронихия — инфекция вокруг ногтя, в области поперечного околоногтевого валика. Как правило, такой нарыв на пальце вызван вросшим ногтем или неаккуратной обрезкой заусенец, оставившей ранку — «ворота» для инфекции (чаще всего бактерии под названием «золотистый стафилококк»).
- Кожа вокруг проксимальной части ногтя опухает, и палец довольно сильно болит.
- Если инфекция обнаружена рано, палец можно успешно лечить с помощью замачивания в теплой мыльной воде несколько раз в день, и приема оральных антибиотиков.
- Если гной присутствует вокруг основания ногтя, необходим дренаж.
Суставной и костный нарыв на пальце руки. Это гнойный процесс, протекающий с «участием» сустава и кости фаланги пальца. Движение пораженного пальца практически невозможно, так как возникают сильный отек и болевые ощущения.
Герпетический нарыв вызван вирусом простого герпеса и чаще всего локализован на кончике пальца.
- Отмечаются боль, зуд и припухлость, с последующим возникновением четко ограниченных пузырьков.
- Обычно локализован только на одном пальце.
При острой паронихии у взрослых часто достаточно горячих компрессов и, возможно, короткого курса мед. препаратов («Эритромицина», «Тетрациклина» и др).
Если же внутри нарыва скопилось много гноя, потребуется небольшая хирургическая операция.
Процедура проводится под местным обезболиванием или вовсе без него, в случае, если кожа над абсцессом побелела или пожелтела (это указывает на повреждение нервов).
При хронической паронихии лечение состоит из избегания предрасполагающих факторов и использования антисептических (повязка с мазью Вишневского на ночь), регенерирующих (крем «Бепантен»), антибактериальных или противогрибковых средств.
Хирургическое вмешательство показано, только если медикаментозное лечение нарыва на пальце руки не удается.
Если абсцесс затрагивает ткани пальца руки (панариций), врач может порекомендовать разрез нарыва и дренаж гноя. Вскрытие панариция выполняется под местным обезболиванием.
Для предотвращения дальнейшего распространения инфекции при герпетическом панариции достаточно повязать сухую марлевую повязку на пострадавший палец. Лечение при инфекционном тендовагините и (или) абсцессе в глубоких фасциальных пространствах состоит из постановки правильного диагноза, антибактериальной терапии и консультации опытного хирурга. Если затронут только палец, операция выполняется под местным наркозом, если воспаление перешло на кисть — под общим.
Если гнойник находится под ногтем, то может быть проведено либо полное удаление ногтевой пластины (если она отслоилась от ногтевого ложа), либо вскрытие ногтя над скоплением гноя, либо иссечение края ногтевой пластины.
Чем лечить нарыв на пальце руки в домашних условиях? На помощь придут продукты — картофель и лук.
- Возьмите сырой картофель и нарежьте его толстыми ломтиками.
- Срезы должны быть толщиной в 3 см.
- Поместите эти ломтики картофеля на нарыв, а сверху замотайте бинтом.
- Меняйте картофельный компресс каждые 3 часа.
Лук содержит химические вещества, которые обладают антисептическими свойствами.
- Возьмите сырой лук и нарежьте толстыми ломтиками.
- Поместите эти кусочки на пораженные участки кожи, сверху оберните тканью.
- Спустя три часа уберите лук и замените свежим.
- Повторяйте процедуру до уменьшения нарыва.
Вместо сырого лука также можно использовать одну половинку печеного лука.
Вот легкий способ, как вылечить нарыв на пальце руки горячей водой:
- Заполните кастрюлю горячей водой.
- Добавьте немного соли в воду.
- Замочите больной палец в этой воде в течение пятнадцати-тридцати минут.
- Повторяйте четыре раза в день.
- Горячая вода сделает кожу мягкой и инфекция «выйдет» на поверхности кожи.
Можно делать пятиминутные ванночки со слабым раствором марганцовки (вода должна быть бледно-розовой) и мазать нарыв зеленкой или перекисью.
Куркума помогает в лечении воспаления и инфекции, которые являются основными причинами абсцесса кожи.
- Смешайте куркуму с молоком или водой и нанесите пасту на место нарыва.
- Оставьте на три часа, затем смойте водой.
Как вылечить нарыв на пальце руки у ребенка:
- Нарыв может возникнуть даже у грудничка, недавно привезенного из роддома. В этом случае известный детский врач Комаровский Е.О. советует показать младенца педиатру, а до этого наложить на палец влажную, толстую повязку, смоченную в водно-солевом растворе (на чашку воды столовая ложка поваренной соли). Каждые несколько часов нужно увлажнять повязку.
- Избавиться от нарыва у ребенка можно с помощью спирта и куриного яйца. Нужно разбить яйцо, отдельно поместить белок и желток. В белок, помешивая ложечкой, добавить 96% спирта и процедить через марлю (на ней останутся хлопья, так как белок свернется). Затем марлю поместить на больное место, сверху замотать тканью и сменить повязку через 7 часов.
Трудно предотвратить внутренние нарывы, так как они часто являются осложнением других заболеваний, но можно уменьшить риск возникновения абсцесса кожи, соблюдая несложные правила.
- Если вы собираетесь работать с деревом или другими материалами, которые могут оставить занозы, носите защитные перчатки.
- Людям с сахарным диабетом, которые колют пальцы для домашних тестов крови, необходимо сначала вымыть палец с антисептиком.
- Старайтесь избегать контакта с людьми, у которых есть герпес, чтобы предотвратить герпетическую инфекцию.
- Мойте руки регулярно и не пользуйтесь общими полотенцами с другими членами семьи.
источник

Абсцесс пальца, как и любой другой воспалительный процесс, требует своевременного лечения. В нашей клинике больной сможет получить помощь в лечении уже при первом посещении. Опытный хирург при помощи современного медицинского оборудования в кратчайшие сроки поставит диагноз, определит стадию развития заболевания, место локализации абсцесса, его характер и назначит оптимальный вариант лечения.
В связи с тем, что абсцесс пальца зачастую не воспринимается как серьезное заболевание, многие предпочитают не обращаться к врачу, и лечат больной палец в домашних условиях.
- Среди распространенных средств встречаются:
- Различные «вытягивающие» мази, например, мазь Вишневского или ихтиоловая;
- Наложение листа капусты, подорожника, алоэ;
- При появлении созревшей головки абсцесса – вскрытие нарыва и удаление гнойной массы;
- Применение антисептиков.
Все эти средства, за исключением самостоятельного вскрытия абсцесса, могут возыметь эффект на ранней стадии формирования абсцесса. Но велика вероятность, что такое лечение не поможет, а драгоценное время будет упущено. И пациент обратиться в медицинское учреждение уже с запущенной стадией абсцесса. Поэтому квалифицированные специалисты рекомендуют обращаться за помощью при появлении первых симптомов воспаления.
Вскрыть абсцесс без опасных для жизни пациента последствий способен только квалифицированный хирург. Важно понимать, что вскрытие абсцесса пальца – это хирургическая операция.
Проводится она в несколько этапов:
- Оперируемая область обрабатывается антисептиками.
- Обезболивание области разреза.
- Нанесение разреза при помощи ножниц и скальпеля.
- Освобождение полости от гнойных масс, удаление перегородок абсцесса.
- Дренирование полости абсцесса.
Подобную процедуру необходимо осуществлять в условиях стерильности, которые наша клиника обеспечивает в полной мере. В некоторых случаях, если пациент обращается в нашу клинику своевременно, на ранней стадии воспаления, хирургического вмешательства удается избежать. Врач назначает больному антибиотики, мази и физиопроцедуры.
Под абсцессом пальца следует понимать образование на пальце руки или ноги человека полости с гнойным содержимым. Полость сформирована стенками-мембранами, ограничивающими поступление гноя на здоровые ткани. Абсцесс возникает при попадании и распространении микробов в пораженных тканях.
Начало любого воспалительного процесса характеризуется повышением температуры тела, головной болью, слабостью, отсутствием аппетита. При абсцессе пальца к общим симптомам следует добавить покраснение и отек области воспаления. В месте абсцесса пациент чувствует резкую или пульсирующую боль.
Причиной распространения инфекции и формирования абсцесса пальца, как правило, является действие внешних факторов. Это может быть вредная привычка грызть ногти, заноза, вросший ноготь. Инфекцию также можно занести во время косметических процедур (маникюр, педикюр), сделанных неаккуратно и нестерильными инструментами. Люди, работающие с различными химическими веществами, также находятся в группе риска.

Важно помнить, что предотвратить распространение инфекции гораздо проще, чем вылечить сформировавшийся абсцесс. А отсутствие квалифицированной помощи может спровоцировать осложнения: инфицирование здоровых тканей или заражение крови.
источник
Абсцесс руки встречается довольно часто. Воспалением может быть поражен любой участок мягкой ткани руки, а также кости руки.
В нашей клинике осуществляется диагностика и лечение всех видов абсцессов, в частности и руки. Квалифицированный специалист нишей клиники проведет все необходимые мероприятия для скорейшего выздоровления пациента.

Обратиться к врачу в нашей клинике следует при появлении следующих симптомов:
- Отек области воспаления;
- Резкая боль при попытке пошевелить рукой и, как следствие, ограничение подвижности руки;
- Повышение температуры тела и особенно места воспаления;
- Увеличение лимфатических узлов вблизи воспаленной области.
Абсцесс мягких тканей диагностируется лабораторными исследованиями. Проводится анализ мочи и крови пациента. Абсцесс костной ткани имеет название абсцесса Броди. Он встречается довольно редко. Гной скапливается в полости, образующейся в губчатой части кости. Клиническая картина абсцесса Броди во многом схожа с ревматизмом или артритом, поэтому очень важно верно поставить диагноз. В нашей клинике хирург диагностирует костный абсцесс при помощи рентгена и компьютерной томографии.

Сначала формируется полость со стенками-мембранами, которая постепенно заполняется гноем. Далее головка капсулы созревает, и абсцесс прорывается. Гнойные массы выходят наружу. Важно обнаружить абсцесс на ранних стадиях развития. Чем раньше начать проводить мероприятия по устранению воспалений, тем эффективнее и быстрее пройдет лечение.
Проведя диагностические исследования с помощью современного оборудования, которым оснащена наша клиника, и определив стадию и локализацию воспаления, врач определяет схему лечения. На ранней стадии образования абсцесса возможно медикаментозное лечение. Если же нарыв, образованный в мягких тканях руки уже созрел, хирург вскрывает абсцесс.
Это хирургическая операция, состоящая из нескольких этапов:
- Обработка места вскрытия антисептическими средствами.
- Местное обезболивание новокаином или лидокаином.
- Проведение небольшого (до двух сантиметров) разреза скальпелем и последующее расширение его.
- Опорожнение капсулы с гноем и обработка освобожденной полости антисептиками.
- Установка дренажа.

Без своевременного диагностирования и вмешательства квалифицированного специалиста, возникают серьезные осложнения и нежелательные последствия. Чаще всего заболевание перетекает в хроническую форму, лечение которой проводится годами. На фоне хронического абсцесса образуются другие серьезные заболевания. Возможно заражение крови, ампутация конечностей, распространение воспаления на здоровые органы.
источник
Из-за несоблюдения правил личной гигиены, травмы, неправильно проведенной процедуры маникюра или педикюра кожа вокруг ногтя может начать нарывать. Появляется покраснение, зуд, отечность, развивается панариций — острое гнойное воспаление тканей пальцев рук, намного реже — пальцев ног. Затягивать с лечением этого заболевания не стоит. Если не принять меры вовремя, то могут возникнуть осложнения: от воспаления лимфатических узлов и сосудов до общего заражения крови. Медицина и народные средства эффективно справляются с последствиями нарыва.
Перед началом лечения необходимо установить причину возникновения этого заболевания. Таких причин бывает несколько. Вот самые распространенные из них:
- 1. Инфекция. Самой распространенной формой заражения могут послужить гноеродные микроорганизмы, попавшие в мягкие ткани кожи через царапины, уколы, ссадины и порезы. Инфекция распространяется по организму и может привести к развитию абсцесса и паронихии.
- 2. Неправильный уход за ногтями и руками в целом . Несоблюдение гигиены и неправильный уход за кожей могут привести к заражению. Причиной является неаккуратно выполненный маникюр и педикюр, с использованием необеззараженного инструмента. Даже неправильно обрезанный кутикул может послужить образованию нарыва.
- 3. Недостаток необходимых витаминов в организме. Кожа шелушится, становится более восприимчивой к различным инфекциям.
- 4. Гноение кожи. Причина кроется в сбое иммунной системы организма человека.
- 5. Попадание занозы под ноготь. Если вовремя не извлечь и не обработать рану йодом или перекисью водорода, произойдет нарыв.
- 6. Грибковое заболевание. Несоблюдение гигиены может вызвать грибок кожи, если не принимать никаких медицинских мер по его устранению, он начнет появляться на ногтях.
- 7. Вросший ноготь. Является следствием неправильного ухода за ногтями, а также индивидуальной особенностью человеческого организма. В основном ноготь врастает именно на больших пальцах ног.
Довольно часто панариций можно заметить у детей, поскольку во время игр они пренебрегают элементарными правилами гигиены, трогают грязные предметы, повреждают кожу рук и инфицируют ее. Не стоит забывать, что детская кожа очень нежная.
Скорость распространения заражения зависит от иммунной системы человека и в целом от общего физического состояния.
Гноеродные микроорганизмы через рану на коже проникают внутрь. Сначала появляется зуд, отек, покраснение кожи. Место заражения начинает болеть. Далее, воспалительный процесс распространяется глубже, поражая ткани, кости и сухожилия. Если не принимать никаких мер, палец может потерять свои функции (станет обездвиженным).
При нагноении жировой клетчатки и сухожилий наблюдается повышение температуры, ухудшение самочувствия.
При заражении всех тканей пальца возникает пандактилит — самое тяжелое гнойное поражение пальца кисти. Довольно часто это заболевание заканчивается ампутацией.
Ниже представлена таблица с указанием причин и симптомов различных форм заболевания:
| Форма | Участок появления | Симптомы | Причина появления |
| Кожный | Район ногтевой пластины | Жжение, покраснение, отек, редкие болевые ощущения | Мозоль, ожог или механическая травма |
| Околоногтевой | Возле ногтя | Гной, болезненные ощущения, отечность, покраснение | Неправильное удаление заусениц, травмы при маникюре |
| Подногтевой | Под ногтем или рядом | Изменение цвета ногтя, припухлость, боль | Повреждение ногтя и появление гематомы |
| Подкожный | Подушечки пальцев или сбоку | Резкая боль (при нажатии боль усиливается) | Царапины, проколы, уколы, инфицирование раны |
| Костный | Любое место | Боль с нарастанием, чувство слабости, лихорадка, тахикардия и симптомы общей интоксикации | Воспалительный процесс подкожного панариция, переходящий в кость. Перелом пальцев с занесением инфекции |
| Суставной | Район суставов пальцев | К симптомам костного панариция добавляется затруднение сгибания пальцев | Костный панацирий |
| Сухожильный | Места сухожилий | Усиливающаяся резкая боль при попытке пошевелить пальцем. Сильный отек, припухлость. Выраженная интоксикация организма. | Повреждение сухожилий, последствием является кожное заболевание. |
Важной составляющей домашнего лечения является осторожность. Если переусердствовать, то можно вызвать аллергическую реакцию или усугубить заболевание. Зачастую лучшим решением будет консультация у врача.
Рецепты действенны либо в начале заражения, либо в конце, во время реабилитации.
Совет: проводить лечение в домашних условиях можно только на первых стадиях (палец слегка покраснел и имеется небольшой отек). Если заметны гнойные воспаления, сопровождающиеся болью и снижением двигательной функции пальца, следует незамедлительно обратиться к специалисту.
Если нарывает палец на руке возле ногтя, он воспалился, опух, гноится — в домашних условиях можно воспользоваться следующими рецептами:
| Название рецепта | Способ приготовления |
| Компресс из печеного лука | |
| Белок со спиртом |
Менять компресс каждые 7 часов, на протяжении 3 дней |
| Настойка золотого уса |
Процедуру производить 2–3 раза в сутки. В заключение просушить обработанное место и смазать 5-процентной йодной настойкой |
| Настойка из прополиса |
Снять повязку после того, как марля подсохнет.
Держать ее можно в течение суток. В перерывах рекомендуется делать содово-солевые ванночки:
Выполнять процедуру 3 раза в сутки |
| Настойка из календулы |
Выждать 3 часа и заменить марлю. Процедуру производить 2–3 раза в день |
| Пихтовое масло и мазь Вишневского |
Менять компресс несколько раз в сутки Для того чтобы вывести гной и очистить рану:
Оставить примерно на 10 часов |
| Овощная мазь |
|
| Йод и соль |
|
| Мыло и лук |
Компресс менять каждые 4 часа |
| Травы |
|
| Сосновая смола |
Опухоль спадет через несколько часов |
| Настойка зверобоя |
Менять повязку каждые 3 часа |
| Японская софора |
Менять ватку каждые 3–4 часа. Для предотвращения заражения необходимо :
Если вовремя не взяться за свое лечение, панариций может привести к тяжелым последствиям. Большинство нарывов образуется из-за мелких ссадин, царапин и т. п., на которые не обращают внимание. Не стоит забывать о средствах защиты, осторожности и соблюдении личной гигиены. Если палец нарывает, стоит незамедлительно принять меры для устранения этого заболевания. Или панариций – это воспалительный гнойный процесс в мягких тканях и костях пальца. Основными являются: ссадины, порезы на пальцах, некачественный маникюр и педикюр, вросший ноготь, которые способствуют проникновению микробов в глубь кожи. От того в какой ткани и на какой глубине идет воспалительный процесс, панариций может быть: Причин, вызывающих панариций много. Чаще всего – это микроповреждения пальца острыми предметами, порезы и ссадины. Факторами, предрасполагающими к развитию нарыва пальца, являются:
Быстрое развитие нарыва на пальце объясняется особенностью анатомического строения тканей пальца. Кожа пальцев плотно примыкает к структуре кости за счет плотных соединительнотканных перегородок, которые образуют множество ячеек с подкожно-жировой клетчаткой. Микротравма на коже разрушает множество таких ячеек, что приводит к быстрому развитию инфекции, так как подкожно-жировая клетчатка является идеальной средой для размножения патологической флоры. Воспалительный процесс на пальце распространяется не по поверхности кожи, а в более глубокие слои – к кости. Поэтому развитие нарыва сопровождается сильными распирающими болями. Общими признаки нарыва на пальце:
В зависимости от вида локализации панариция, симптомы могут носить разную степень проявления:
Как правило, на начальных этапах развития нарыва на пальце пациенты не спешат за медицинской помощью. Это совершенно неправильная позиция, так как панариций, как было сказано выше, имеет тенденцию к быстрому развитию и проникновению в глубокие тканевые структуры. Поэтому, пропустив возможность локализовать и устранить процесс на начальной стадии с помощью консервативного лечения, пациенты обрекают себя на страдания и хирургическое лечение.
Среди наиболее эффективных и часто применяемых медицинских средств в лечении панариция используются:
Народные средства от нарыва на пальце используются с давних времен и их эффективность бесспорна. Наиболее результативными являются следующие средства, использующиеся в народной медицине:
В начале процесса, когда только развивается воспалительный процесс, применяется консервативная антибактериальная терапия. Помимо антибиотиков в виде таблеток, или внутримышечных инъекций, применяются ванночки с гипертоническим раствором и физиопроцедуры. Но как только начинается гнойный процесс, который можно определить по покраснению и отеку на пальце, а также сильной пульсирующей боли и повышению температуры, необходимо не откладывать визит к хирургу.
При сильных пульсирующих болях при развитии гнойника применяются обезболивающие средства – Парацетамол, Анальгин и другие препараты в виде таблеток или инъекций. Панариций в запущенной стадии опасен серьезными осложнениями:
В более тяжелых случаях гнойный процесс может перейти на кисть и предплечье. Поэтому важно не допускать микротравмирования пальцев рук и ног. Но если травма произошла, то необходимо правильно ее обработать и наложить на ранку асептическую повязку. На руке? Этот вопрос особенно интересует тех, кого крайне сильно беспокоит нагноение, образовавшееся возле ногтя. Как известно, такое отклонение в медицинской практике носит название «панариций». Под этим термином понимается гнойно-воспалительный процесс кожных покровов и глубоких тканей. Рассмотрим более подробно, почему нарывает палец на руке у тех или иных людей. Почему может появиться нарыв? Вот несколько причин:
Если у больного уже довольно долго нарывает палец на руке, то периодически он может чувствовать дергающую и сильную боль, наблюдать припухлость и покраснение кожных покровов вокруг ногтя, а также ощущать незначительное повышение температуры тела. Следует особо отметить, что иногда панариций может стать причиной возникновения достаточно серьезных осложнений, которые требуют немедленного хирургического вмешательства. Как правило, это происходит при проявлении таких симптомов, как большое скопление гноя под кожей, повышение температуры тела, невыносимые и нестерпимые болевые ощущения. Чаще всего нарывает палец на руке у следующих категорий людей: Чаще всего такое заболевание проходит самостоятельно. Многие люди не обращаются с этой проблемой к врачу и не используют лекарственные препараты. Однако бывают такие случаи, когда нагноение не проходит в течение длительного периода, тем самым причиняя больному огромный дискомфорт. В таких ситуациях врачи рекомендуют использовать консервативное лечение. Для этого необходимо:
Теперь вы знаете, что делать, если нарывает большой палец на руке. Следует отметить, что описанные мероприятия нужно проводить лишь в том случае, если нарыв небольшой и не требуется хирургического вмешательства. Фурункулез является распространенной патологией. Нарывы могут появляться на любой части тела. Также может возникать чирей на руке. Вызвать такой недуг могут болезнетворные микроорганизмы. Сами по себе нарывы являются не опасными в том случае, если лечение проходит правильно и своевременно. Совет. Ни в коем случае нельзя пытаться самостоятельно выдавить или проколоть фурункул на руке или на любой другой части тела. Фурункул на пальце, на кисти, на ладони руки появляется в том случае, если бактерии проникают в волосяные луковицы, в сальные железы и в окружающие участки эпидермиса, вследствие чего начинает развиваться гнойный процесс. Чаще всего возбудителем является золотистый стафилококк. Причинами появления нарыва могут стать:
Также провоцирующими факторами развития проблемы могут стать резкая смена климатических условий, неврозы, частые стрессы и эмоциональные перенапряжения. По мнению некоторых людей, фурункулезом страдают только те, кто и до этого испытывал определенные проблемы с кожей или имеет хронические кожные заболевания. Но это мнение неверно. Столкнуться с чирьями может каждый человек, независимо от пола и возрастной категории. Обычно на локтевом суставе или на другом участке руки нарыв проходит за семь-девять дней. Развитие чирья происходит быстро. Вначале на эпидермисе появляется небольшое уплотнение, оно краснеет, опухает, сильно болит, после чего внутри скопляется гнойное содержимое. Когда гноя становится много, нарыв вскрывается, его содержимое изымается наружу. Это может сопровождаться небольшим кровотечением из образовавшейся ранки. На месте гнойника остается шрам, который в норме проходит спустя время. Такие процессы происходят в норме. Если же нарыв опухает, уплотняется, вокруг него отмечается появление красного ободка, это дополняется сильными болями, местной и генерализованной температурой, это повод к обращению к врачу. Такое состояние является опасным для организма и может спровоцировать следующие осложнения:
На локтевом сгибе или на другом участке руки на первых этапах чирей можно спутать с прыщем. Важно! Нельзя давить образование, особенно грязными руками, это может вызвать осложнения. Выявить гнойное образование можно по следующим симптомам:
Такие симптомы можно устранить, если своевременно начать лечение. Фурункул на локте появляется чаще всего, поскольку в этом участке отмечается постоянный контакт с одеждой и при повышенном потоотделении это становится отличной средой для развития бактерий. Гнойник имеет несколько стадий развития:
Такие стадии развития проходят в норме, если человек не вмешается. Но такое случается нечасто, поскольку во многих случаях больной пытается выдавливать содержимое, результатом становится образование ранки. Болезненные ощущения становятся более выраженными, а образование увеличивается в размерах. При наличии фурункула на руке рекомендуется обратиться к доктору, поскольку только профессионал может назначать грамотное лечение. Вначале следует посетить дерматолога, который занимается лечением болезней кожи. В некоторых ситуациях после консультации дерматолога может понадобиться посещение эндокринолога (если образование вызвано гормональными сбоями) и хирурга (если нарыв очень большой и медикаментозное лечение не помогает либо он находится в таком месте, которое следует избавить от чирья как можно быстрее). Для постановки правильного диагноза, дерматолог проводит следующие мероприятия:
После проведенных диагностических мероприятий врач может достоверно поставить диагноз и назначит самое эффективное средство для того, чтобы вылечить фурункул. С помощью аптечных препаратов можно снять выраженность воспалительного процесса, ускорить созревание нарыва, вытянуть гнойное содержимое, способствовать регенерации кожи. Чаще всего назначаются такие терапевтические мероприятия:
Совет. В период лечения следует периодически обращаться за консультацией к лечащему специалисту. После того, как гнойник созревает, происходит его вскрытие, обязательно проводятся дальнейшие мероприятия по обеззараживанию и по лечению. Поврежденный участок тщательно промывается раствором перекиси водорода. Также назначается аппликация из солевого раствора. Чистая марля или бинт пропитывается в концентрированном растворе соли, прикладывается к ранке, фиксируется лейкопластырем. В данный этап лечения помочь может и раствор бриллиантового зеленого. С помощью этого средства можно отлично подсушить и обеззаразить ранку. Дополнительно можно делать примочки из отвара ромашки и календулы. В большинстве ситуаций лечение ограничивается консервативной терапией. к помощи хирурга обращаются только в том случае, если консервативная терапия не приносит желаемого эффекта, либо если требуется быстрое лечение и удаление образования. К хирургу рекомендуется обращаться в следующих ситуациях:
Иногда после различных ранок, порезов и царапин мы встречаемся с нарывом на пальце. Такой нарыв на медицинском языке называется панарицием. представляет собой гнойное воспаление кожного покрова и подкожных тканей. В результате воспаления появляется полость, которая затем наполняется гноем. Гной является продуктом жизнедеятельности проникших в ткани через разорванную кожу микробов, как правило, это стафилококки или . Иногда причиной панариция служит либо плохо сделанный маникюр или педикюр, после которого остались ранки. Во избежание развития инфекции после любых повреждений кожи необходимо обрабатывать пострадавший участок зеленкой или йодом. Возникновению нарыва на пальце сопутствуют следующие симптомы:
В зоне риска возникновения нарыва находятся люди, для которых характерны следующие явления:
В первую очередь необходимо осуществить дезинфекцию места повреждения кожного покрова при помощи растворов йода, соли либо соды. После этого следует применить народный метод лечения с помощью медовой лепешки, поскольку она способствует вытягиванию гноя. Изготавливается эта лепешка следующим образом:
Чтобы ускорить созревания гнойника, воспользуйтесь следующим народным рецептом:
Репчатый лук активно используют в народной медицине для лечения нарывов на пальцах рук и ног, поскольку он ускоряет процесс выздоровления. Растение необходимо измельчить при помощи мелкой терки и полученную массу приложить к больному месту. Можно также использовать репчатый лук по-другому:
Эффективным средством является и смесь лука с детским мылом. Из этой смеси необходимо сделать лепешку. Лепешка изготавливается предельно просто:
Кстати, лук в последнем рецепте можно заменить запеченным чесноком. Это средство эффективно применять для ускорения созревания нарыва.
Напишите в комментариях о своём опыте в лечении заболеваний, помогите другим читателям сайта! источник |













