Паратонзиллярный абсцесс – диагноз не очень приятный.
Обратимся к Гуглу: Паратонзиллярный абсцесс – это полость, заполненная гноем, расположенная в тканях, окружающих небную миндалину.
В марте месяце я ощутила, что одна гланда (левая) у меня больше другой. Сначала не придавала этому никакого значения – боли же не было. Брызгала мирамистином, когда было не лень. И жила себе спокойно.
То ли из-за созревания абсцесса, то ли поедание холодного мороженого в непостоянную «весеннюю» мартовскую погоду гланда заболела.
С каждым днём глотать было всё больнее и больнее. Горло разболелось так, что начала пить антибиотики без рекомендации врача. Принимала Амоксиклав 500+125 с 14 или 15 марта.
16.03 – запомню надолго. Терпеть не было сил, я плакала. Не могла не то, что есть, я не могла даже сделать глоток воды. Рот не открывался, максимум на 2 пальца. И от этого похудела еще на пару кг (при своих 39-40 кг…). Записалась в этот же день к терапевту после работы.
До этого начиталась в интернете статей и говорила себе: «Эля, это абсцесс».
Но терапевт решила иначе. При односторонней боли в гландах, она мне дала заключение: ангина. И прописала антибиотики, лизобакт и полоскание.
Антибиотики я уже принимала, а вот остальное докупила и начала «полноценное» лечение, только впустую лечилась. Ведь была вовсе не ангина.
2 суток полоскала, 3-4 день антибиотиков. Мне не легче. Одно было странным — температуры нет.
В пятницу 17 марта я звоню в больницу со слезами и прошу приехать, они дали отказ (ведь я без температуры) и совет дали: «Деточка, полоскай чаще».
Знаете, что меня спасло от осложнений, которые между прочим не шутки?
Я додумалась за 2 недели до этого записаться к лору. 18 марта я и попала на прием. Лор, сквозь мою боль, открыла рот и дала вердикт: «Милая, да у тебя паратонзиллярный абсцесс. Его срочно вскрывать надо».
Первая моя мысль: «Я так и знала».
Она дала мне направление на госпитализацию в больницу. Сказала на выбор ехать либо в 50 больницу на Вучетича, либо в Пироговку. Я поехала в 50 (была ближе).
Вся в слезах и в панике. Было страшно.
Там меня еще раз осмотрели и оформили. Впервые в своей жизни в сознательном возрасте я оказалась в больнице. Разревелась еще сильнее, потому что рядом не было поддержки.
Через полтора часа, после оформления, замечательная врач лор-отделения Прасковья стала вскрывать мой абсцесс.
Процесс вскрытия:
1. вкололи обезболивающее (вроде Кетанов)
2. попшикали обезболивающим
3. сделали скальпелем надрез, в длину размером около 7-8 мм.
4. На этом моменте Прасковья сказала мне: «А теперь будет самое неприятное». Вскрытие абсцесса. В сделанный разрез она засунула непонятную штуку (похоже на бельевые цапки (а может они и есть) – гугл в помощь). И как раздвинула их внутри. У меня был такой шок. Начал выходить гной вместе с кровью. (К слову, гноя было не так много). Боль чувствовала.
5. Выполаскивание всего, что накопилось.
6. Уколы антибиотика 2 р/д и витамины.
После первого же раза боль утихла и я уже могла спокойно пить. Есть было больновато, потому что еда попадала в надрез и было очень неприятно.
В воскресенье 18 числа Прасковьи не было, но была другая девушка (интерн). И с утра она опять вскрыла мне абсцесс.. Да вскрывала прибором не по-размеру. Разорвала надрез так, что он стал вдвое больше. Честно говоря, было на столько больно, что слезы потекли рекой.
А перед этим сказала: «Ну сегодня будет не больно». Очешуеть.
Я пошла выполаскивать всё, вышел огромный сгусток крови. К вечеру боль стихла, и единственное о чем я молилась, чтобы завтра мне его НЕ вскрывали.
Наступил понедельник. Вскрывать больше не стали. Смотрел заведующий отделением и сказал, что паратонзиллярный абсцесс – показание к удалению гланд, а с моими и так рыхлыми гландами их надо было уже удалить давно.
Дали рекомендацию через месяц начать собирать документы на удаление. Я отложила этот вопрос до следующего раза, т.к. на носу свадьба, а летом удалять нельзя.
Но я решила: если я и решу удалять гланды, то точно в 50 больнице. Даже врачей уже выбрала. Но пока это в дальнем ящике.
Выписали меня на 4 день во вторник. Дали больничный до 22 марта. В рекомендациях было указано:
- Продолжение лечения амоксиклавом,
- Полоскание,
- Тонзилгон Н
- удаление гланд.
- Так же не переохлаждаться.
В такую непостоянную погоду мне было очень страшно заболеть опять, у меня уже пошла паранойя, потому что опять-таки свадьба и вдруг на самой свадьбе не дай Бог что…
В середине апреля, перед самой свадьбой, я пропила еще один курс антибиотиков (амоксиклав 800+125).
Рецидива не было, и, надеюсь, что уже не будет никогда.
p.S. самое интересное, когда я пришла в поликлинику, где меня лечили от «ангины», терапевт сказала: не может быть такого, ты ко мне приходила не в таком состоянии, это за эти дни так ухудшилось. Дааа, конечно..
Вывод: паратонзиллярный абсцесс не вылечишь одними антибиотиками и лекарствами, особенно если он начал созревать. Вскрытие паратонзиллярного абсцесса – обязательная операция при лечении.
После вскрытия необходимо соблюдать меры, чтобы не подцепить заразу опять.
Причина возникновения абсцесса: в основном, не долеченный тонзиллит, ангина и пр. В моем случае, скорее всего, не долеченный тонзиллит. Т.к. за пару месяцев до этого болели и опухли гланды, но я лечилась мирамистином и всё, вроде как, прошло. Самолечение – злая штука.
Так же было мною замечено, что перестали образоваться пробки в лакунах миндалин, хотя до этого в одном и том же месте они возникали.
Для наглядности ФОТО ДО И ПОСЛЕ
Операцию рекомендую, т.к. без неё никак.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое вскрытие паратонзиллярного абсцесса?
Вскрытие абсцесса является основным методом лечения гнойных заболеваний в области глотки (паратонзиллярный абсцесс, заглоточный абсцесс). Оно проводится почти у всех пациентов, независимо от их возраста или пола. Считается, что абсцесс можно вскрывать на 4 – 5 день после его образования. Если сделать операцию раньше, может оказаться, что полость с гноем еще не сформирована. На этом этапе гноеродные микробы уже пропитали клетчатку вокруг миндалины, однако расплавления ткани еще не наступило. Для проверки «готовности» абсцесса к вскрытию иногда делают диагностическую пункцию.
Диагностическая пункция представляет собой укол специальной толстой иглой в наиболее выпирающую область возле миндалины. Если есть возможность, ход иглы контролируют с помощью рентгеноскопии или ультразвука. После прокола врач аккуратно оттягивает поршень шприца и набирает небольшое количество содержимого в цилиндр. Обнаружение гноя является сигналом, что абсцесс сформировался и готов к вскрытию. Если в шприц не набирается жидкость, или набирается смесь крови, лимфы и небольшого количество гноя, значит, абсцесс еще формируется. На этой стадии лучше начать интенсивную антибиотикотерапию, так как еще есть шанс избежать операции.
Показаниями для проведения диагностической пункции являются:
- ангина длительностью более 5 дней (этого времени достаточно, чтобы сформировался абсцесс);
- сильные боли в горле (усиливаются при глотании, разговоре, движении головы);
- температура более 39 градусов;
- сильное увеличение одной из миндалин (очень редко встречается и двусторонний паратонзиллярный абсцесс);
- увеличение регионарных лимфатических узлов (хотя бы одного);
- признаки общей интоксикации — головные боли, апатия, сонливость, боли в мышцах;
- умеренное учащение дыхания и сердцебиения.
В принципе, во время пункции под контролем аппарата УЗИ или рентгеноскопии можно удалить большую часть гноя из полости. Однако все равно рекомендуется проводить вскрытие абсцесса.
Вскрытие абсцесса считается необходимой процедурой по следующим причинам:
- Она помогает предотвратить распространение гноя. Содержимое полости выпускается или отсасывается специальным шприцом.
- Во время вскрытия (в отличие от пункции) врач имеет возможность обработать полость абсцесса. Для этого он промывает ее специальными антисептическими растворами.
- При абсцессах маленького размера (до 1 сантиметра в диаметре) может быть принято решение не о вскрытии полости, а об ее удалении целиком, со стенками.
- После выпускания гноя наблюдается резкое улучшение состояния пациента. Боль спадает, температура тела снижается, а общее состояние нормализуется в течение нескольких дней.
- Вскрытие абсцесса предполагает уничтожение гноеродных микробов (в отличие от пункции), поэтому риск повторного образования гнойной полости очень мал.
- При вскрытии абсцесса часто проводят параллельную тонзилэктомию (удаление гланд). Это облегчает доступ к глубоким абсцессам и устраняет хронический воспалительный очаг. Благодаря удалению гланд риск рецидивов (повторного образования абсцесса) сильно снижается.
Сама операция с точки зрения медицины является довольно несложной и редко приводит к каким-либо осложнениям. Большинство пациентов даже не оставляют на стационарное лечение. Вскрытие абсцесса проводится амбулаторно, после чего пациенту расписывают подробный курс лечения на дому и предупреждают о необходимости контрольного обследования через несколько дней.
Госпитализации подлежат следующие категории людей с паратонзиллярным абсцессом:
- дети (дети дошкольного возраста могут быть госпитализированы с одним из родителей);
- лица со сниженным иммунитетом;
- лица с тяжелыми сопутствующими заболеваниями;
- беременные женщины;
- больные с высокой угрозой осложнений (сепсис, флегмона, медиастинит);
- пациенты, у которых пункция показала отсутствие сформировавшейся полости с гноем, госпитализируются для тщательного медицинского контроля.
Непосредственно вскрытие абсцесса проводят под местным обезболиванием (раствор дикаина 2%, раствор кокаина 5%). В экстренных случаях допускается рассечение стенки абсцесса и без дополнительного местного обезболивания. Разрез делается в месте наибольшего выпячивания стенки глотки (здесь стенка наиболее тонкая, а абсцесс лежит более поверхностно). Глубина разреза не должна превышать 1 – 1,5 см, чтобы не повредить находящиеся поблизости пучки сосудов и нервов. После выпускания основной массы гноя врач проникает в полость тупым инструментом и разрушает перегородки внутри нее, если таковые имеются. Это улучшает отток гноя и предотвращает его точечные скопления, которые могут впоследствии привести к рецидиву. После этого в полость нагнетается дезинфицирующий раствор. После ушивания полости обычно не требуется дополнительных мер по остановке кровотечения.
Обязательным элементом хирургического лечения паратонзиллярного абсцесса является антибиотикотерапия. При плановой операции противомикробные препараты начинают давать за несколько дней до вмешательства. Это ослабляет гноеродные микробы и не дает им распространиться на соседние области в ходе операции. После вскрытия паратонзиллярного абсцесса антибиотики принимают еще несколько дней. Это необходимо, чтобы предотвратить рецидив заболевания.
Если проводится вскрытие абсцесса, но обнаруживается, что гной не локализован, а начал распространяться между фасциями шеи, врач действует по ситуации. Такие случаи представляют опасность для жизни пациента, поэтому нет единых правил для подобных операций. Если абсцесс образовался под действием анаэробных микробов, масштабы операции могут быть расширены. Эти микроорганизмы лучше всего развиваются в условиях без доступа воздуха. Чтобы создать неблагоприятные для них условия может быть оставлен дренаж (специальная трубка или трубки). Они выводятся наружу через дополнительные разрезы на коже шеи. Это создает дополнительный приток воздуха и отток формирующегося гноя и крови. Через несколько дней при отсутствии признаков рецидива дренаж убирают, а разрезы зашивают.
После вскрытия паратонзиллярного абсцесса пациенту нужно соблюдать следующие правила:
- запрещено прогревать шею, так как это усилит отек и замедлит заживление;
- запрещено пить чрезмерно горячие или холодные напитки, чтобы не вызвать сильное локальное сужение или расширение сосудов;
- желательно употреблять полужидкую или жидкую пищу;
- в период реабилитации запрещено употреблять алкоголь и желательно воздержаться от курения;
- во избежание рецидива необходимо принимать противовоспалительные препараты, антибиотики и витаминно-минеральные комплексы, назначенные лечащим врачом;
- через несколько дней после хирургического вмешательства нужно обязательно показаться лечащему врачу, чтобы он оценил процесс заживления.
У подавляющего большинства пациентов вскрытие паратонзиллярного абсцесса проходит без каких-либо осложнений. Период реабилитации обычно длится не более недели, после чего пациент может возвращаться к привычной жизни.
источник
Воспалительный процесс, возникающий в тканях вокруг миндалин, получил название паратонзиллярного абсцесса. Чаще всего он является осложнением после стрептококкового фарингита или ангины и имеет второе название – флегмонозная ангина.
Причинами паратонзиллярного абсцесса могут стать некоторые стоматологические заболевания (кариес, травмы и воспаления ротовой полости и глотки). Наиболее предрасположены к заболеванию курильщики и те, чей иммунитет ослаблен, обмен веществ нарушен.
Многие очень неохотно обращаются в больницу, особенно если кажется, что с проблемой можно запросто справиться и в домашних условиях. К сожалению, данное заболевание не позволяет подобной халатности.
В случае подозрения паратонзиллярного абсцесса горла нельзя затягивать с лечением, так как гнойные массы могут проникнуть в шейные ткани, провоцируя их воспаление (флегмона), а после поражая и ткани грудной полости (медиастинит). Заражение может распространиться и на кровь (сепсис), а также вызвать удушье (острый стеноз гортани).
При этом нельзя исключить риск потерять больного, в связи с чем своевременное лечение не только обязательно, но и жизненно необходимо.
Задний. В этом случае болезнь локализуется в месте, где небно-глоточная дужка переходит в миндалины.
Передний. Паратонзиллярный абсцесс этого вида встречается наиболее часто. Располагается он, как следует из названия, спереди миндалины, в верхней ее части, и чаще всего вскрывается самостоятельно.
Нижний. Его причинами становятся по большей части проблемы с деснами или зубами, место локализации – нижний полюс миндалины.
Боковой. Распложен снаружи миндалины и проявляет себя мышечной болью и невозможностью полностью открыть рот на ранних стадиях.
В среднем паратонзиллярному абсцессу требуется не менее трех суток для проявления первых симптомов. Инкубационный период может затянуться и на пять дней. В отдельный случаях, когда иммунитет больного сильно ослаблен, болезнь может вступить в силу в рекордные сроки – один день.
Проявляется заболевание, в первую очередь, болью в горле при том, что неприятные ощущения затрагивают только одну сторону (могут охватить также зубы и ухо). Может болеть и все горло целиком, но с одной стороны боль все равно будет чувствоваться значительно сильнее.
Тризм мышц не дает нормально жевать и открывать рот. Также наблюдаются осложнения при проглатывании и ощущение застрявшего в горле кома. Лимфоузлы под челюстью увеличиваются с одной или обеих сторон. Воспаление сопровождается повышением температуры, которое может дойти до 40°С. Ощущения сходны со свойственными таким болезням, как ОРЗ, ОРВИ, грипп: слабость, гнусавость, головные боли и пр.
Иногда абсцесс может прорваться самостоятельно, тогда все перечисленные выше симптомы быстро проходят, и лечения не требуют. В неопасной форме бывает достаточно антибактериального и противоотечного воздействия в сопровождении жаропонижающих лекарств и средств обезболивания. Однако так происходит далеко не всегда и зачастую требуется врачебное вмешательство.
После осмотра горла больного производится вскрытие вскрытие паратонзиллярного абсцесса. Местное обезболивание обеспечивает отсутствие неприятных впечатлений. Чтобы полностью очистить абсцесс, его промывают сразу после удаления гноя и регулярно в течение нескольких последующих дней. Паратонзиллярный абсцесс после вскрытия требует ухода и наблюдения врача.
В случаях, когда простое вскрытие неэффективно или расположение и состояние гнойника несет угрозу здоровью и жизни пациента, врач удаляет его вместе с миндалиной (абсцесстонзиллэктомия).
источник
Паратонзиллярный абсцесс относится к категории тяжелых патологических состояний, ставших следствием развития паратонзиллита. В воспалительный процесс вовлекается клетчатка, окружающая миндалины. В подавляющем большинстве случаев заболевание развивается у подростков и молодых людей до 30 лет. Риски возникновения патологии не зависят от пола пациента. Лечение предполагает проведения вскрытия гнойника с последующим проведением медикаментозной терапии (курс антибиотиков).
-
6 358 пациентов сделали эту операцию в нашей клинике. 175 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим эту процедуру по методике, разработанной в нашей клинике.
-
Врачи «Клиники АВС» не просто проводят операцию, но и единственная в России клиника со своей авторской программой
Запишитесь на прием по телефону
+7 (495) 132-16-07 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
| Описание | Цена, руб. |
|---|---|
| Вскрытие кисты, гнойного фолликула, абсцесса небной миндалины | 2500 рублей |
| Посев на микрофлору и определение чувствительности к антибиотикам отделяемого верхних дыхательных путей (зев) | 1500 рублей |
| Прием лечебно-диагностический | 1500 рублей |
| Фарингоскопия (осмотр глотки) | 500 рублей |
-
Постоперационная терапия проводится препаратами нового поколения
-
Малоинвазивным метод
-
Операция в условиях дневного стационара (в день операции пациент может покинуть клинику)
Хирургическое вмешательство в Москве применяется в качестве основного метода лечения гнойного поражения, локализирующегося в глотке. Вскрытие паратонзилярного абсцесса рекомендуется как основной способ борьбы с болезнью, причем исключений нет ни по полу, ни по возрасту пациента.
Стандартно, вскрытие проводится на четвертый – пятый день после начала процесса созревания. Именно в этот период создаются оптимальные условия для вмешательства: окончательно формируется гнойная полость; клетчатка вокруг миндалин пропитывается патогенными микроорганизмами, но при этом еще не наблюдается расплавления ткани. Для выбора лучшего времени для проведения вскрытия паратонзилярного абсцесса, врачи проводят забор пунктата (при необходимости).
Пунктирование проводится в самой выпирающей области небной миндалины с помощью толстой иглы. Ее введение и дальнейший ход требует контроля со стороны ультразвукового или рентгеновского оборудования. Достигнув заданной точки, врач набирается некоторое количество материала. Наличие гноя сигнализирует о достаточном уровне созревания. Если же в полости отсутствует жидкостное содержимое или же смесь состоит из лимфатической ткани, крови и лишь небольшого количества гноя, то со вскрытием проходится подождать. На этой стадии лечение проводится с применением антибиотиков, которые помогают уменьшить выраженность воспалительного процесса. В некоторых случаях именно антибиотикотерапия локализирует очаг и позволяет пациенту избежать оперативного вмешательства.
Чехонина Элла Мстиславовна
Врач-отоларинголог, фониатр, кандидат медицинских наук. Заслуженный врач Российской Федерации
Андрияшкин Дмитрий Вячеславович
Амутов Идрис Абдрахимович
Врач-отоларинголог, хирург, кандидат медицинских наук, врач высшей категории.
Кордоняну Татьяна Петровна
Врач оториноларинголог, ведущий специалист по лазерной хирургии
Врач-оториноларинголог высшей квалификационной категории, стаж работы более 20 лет. Постоянно практикующий ринохирург-эндоскопист.
Суриков Егор Владимирович
Врач-оториноларинголог, лор, кандидат медицинских наук
Диагностическое пунктирование проводится пациентам по следующим показаниям:
- продолжительное и сложное течение ангины (срок более 5 дней);
- интенсивные боли в голе, проявляющие себя при сглатывании слюны, поворотах головы, разговоре;
- длительная и устойчивая температура тела в пределах 39 градусов;
- гиперемия, отечность, увеличенный размер миндалины;
- увеличение лимфоузлов на фоне воспалительного процесса в гортани;
- проявление клинической картины общей интоксикации организма;
- интенсивное сердцебиение и учащение дыхания.
В ходе забора пункции врач может выкачать из полости все гнойное содержимое. Однако, врачи МЦ «АВС-Клиника» в Москве рекомендуют не ограничиваться данным методом, а провести полноценное вскрытие созревшего абсцесса. Причин для такого решения несколько, среди них можно выделить:
- В ходе процедуры удается предотвратить распространение гнойной инфекции.
- Полость подвергается дополнительной санации с применением антисептиков, что снижает возможные риски рецидива и осложнений.
- Для абсцессов небольших размеров (до 10 мм) в качестве тактики лечения выбирается полное иссечение вместе с полостью.
- Вскрытие помогает существенно облегчить общее состояние пациента: снять боль, напряжение, температуру. Самочувствие полностью нормализуется всего за несколько дней.
- Именно хирургическое вмешательство снижает риски возобновление болезни.
В ряде случаев врачи совмещают удаление гланд с вскрытием нагноения. В ходе операции удается получить доступ к абсцессам, имеющим глубокое расположение, а также устранить источник хронического воспалительного процесса.
С технической точки зрения операция не отличается сложностью и, как правило, не провоцирует дополнительных осложнений. Все манипуляции проводятся в амбулаторных условиях. После операции пациент получает врачебные назначения и рекомендации для продолжения лечения дома. Для контроля состояния обязательно приходить на очный осмотр в Москве в Медцентре.
Для назначения грамотного лечения следует проконсультироваться с врачом. Диагноз обычно выставляется на основании жалоб и данных осмотра. Если у вас есть уже готовые анализы и медицинские заключения — врачи «Клиники АВС» предлагают их взять с собой. Это поможет вам сэкономить деньги и ускорить процесс определение диагноза и назначения эффективного лечения.
Если принимается решение о проведении операции, то проводится обязательная подготовка пациента. Курс антибиотиков помогает снизить остроту симптомов и улучшить его самочувствие.
Сама процедура проводится в назначенное время. Госпитализация не предусматривается. Снятие болевого синдрома выполняется путем введения препаратов местного действия. Непосредственно разрез выполняется в месте наибольшего выпирания стенок глотки. Его глубина составляет 10-15 мм, что исключает риски повреждения сосудистых и нервных сплетений. После вскрытия оболочки и выпускания ее содержимого проводится разрушение оборочки гнойной капсулы (при наличии).
Такая последовательность обеспечивает полное устранение очага и точечных скоплений гнойного секрета. Освобожденная полость дополнительно дезинфицируется и ушивается.
После оперативного вмешательства пациенту требуется последующее лечение с применением антибактериальных препаратов. Прием лекарств перед процедурой помогает снизить микробную активность и предотвратить их распространение. Последующее применение антибиотиков (в течение нескольких дней) исключает риски повторного нарастания нагноения.
В качестве мер профилактики появления паратонзиллярного абсцесса следует использовать следующие советы:
- своевременное устранение патологий, провоцирующих развитие заболевания;
- обращение к квалифицированной врачебной помощи;
- использование эффективных методов укрепления иммунной системы;
- борьба с вредными привычками.
После того как проводится вскрытие паратонзиллярного абсцесса, пациенту рекомендуется следовать ряду правил, помогающих стимулировать процесс выздоровление и снизить риски развития осложнений.
- Исключить тепловые процедуры (прогревания) области шеи, так как они могут стать причиной появления отечности и задержать процесс заживления.
- Употреблять только теплую еду и напитки, избегая тем самым локальных изменений состояния сосудов.
- Следить за консистенцией продуктов, отдавая предпочтение жидким и пюреобразным блюдам.
- Исключить употребление алкоголя, отказаться (хотя бы на время) от курения.
- Выполнять врачебные назначения: осуществлять регулярный прием лекарственных препаратов.
- Обеспечить наблюдение за динамикой процесса заживления: регулярно приходить на прием к врачу.
Как правило, вскрытие паратонзиллярного абсцесса, выполненное врачами медицинского центра «АВС-Клиника» в Москве, не провоцирует появления осложнений. Полное восстановление организма занимает порядка 5-7 дней. Человек без проблем возвращается к нормальной жизни и труду.
Запишитесь на прием по телефону
+7 (495) 132-16-07 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
источник
Когда в организм проникают вредоносные бактерии, тот отвечает универсальной защитной реакцией — воспалением. При определенных обстоятельствах воспаление способно приобрести гнойный характер. Образуется гной — густая жидкость, в которой содержится много белка, погибших лейкоцитов и микробные клетки. Если в одном месте скапливается достаточно много гноя, возникает абсцесс, или, выражаясь простыми словами, гнойник.
Абсцессы могут появляться в любой части тела, даже в костях. Чаще всего они образуются под кожей, в области подмышки, паха, половых органов, ануса, в других местах. Встречаются гнойники под слизистой оболочкой (например, на десне, если долго не лечить кариозный зуб, или заглоточный абсцесс — воспаление жировой клетчатки позади глотки), во внутренних органах: в печени, селезенке, почках, легких и др.
Чаще всего врачам-хирургам приходится сталкиваться с подкожными абсцессами. Об их лечении мы и поговорим ниже.
В принципе, если гнойник меньше 1 см в диаметре и не доставляет особого беспокойства, с ним можно попробовать справиться самостоятельно. Помогают согревающие компрессы по 30 минут 4 раза в день.
Ни в коем случае нельзя пытаться «выдавить» абсцесс. Надавливая на полость с гноем, вы создаете в ней повышенное напряжение, это способствует распространению инфекции. Нельзя протыкать гнойник иголкой. Острый кончик иглы может повредить находящуюся под гноем здоровую ткань или кровеносный сосуд. Зловредные микробы не преминут воспользоваться такой возможностью и бросятся на освоение новых «территорий».
Если у вас на коже появилось нечто напоминающее гнойник, с визитом к хирургу лучше не медлить. Особенно если:
- абсцесс очень большой или их несколько;
- вы плохо себя чувствуете, температура тела повысилась до 38°C и больше;
- на коже появилась язва;
- от абсцесса «пошла» красная линия по коже — это говорит о том, что инфекция распространилась на лимфатический сосуд, и развился лимфангит.
Еще древнегреческий врач Гиппократ любил говаривать: «где гнойник — там разрез». С тех пор в принципах лечения абсцессов мало что изменилось.
Почему гнойник нужно обязательно вскрывать? Организм человека устроен очень мудро, обычно он сам избавляется от всего лишнего. Если где-то скопился гной, это говорит о том, что естественные механизмы оказались неэффективны. Организм не знает, как вывести его наружу. При этом полость с гноем становится похожа на бомбу замедленного действия. Болезнетворные микробы могут распространиться за пределы абсцесса, иногда это приводит к тяжелым осложнениям, вплоть до сепсиса.
Лучшее решение в подобной ситуации — выпустить гной через разрез. Как правило, после этого быстро наступает улучшение, начинается процесс заживления.
После вскрытия абсцесса хирург может назначить антибиотики, но они бывают нужны не всем пациентам.
Операцию обычно проводят под местной анестезией. Вы практически не почувствуете боли. Врач сделает разрез и очистит рану от гноя — при помощи специального отсоса, или вручную, вооружившись марлевой салфеткой.
Когда рана будет очищена, хирург введет в нее палец или хирургический зажим, чтобы проверить, не остались ли еще карманы, заполненные гноем. Иногда внутри абсцесса есть перегородки, которые делят его на две, три или больше «комнат». Все перегородки нужно разрушить и выпустить весь гной.
Рану промывают антисептическим раствором. Но ушивать её не торопятся. Под швами может снова скопиться гной. Полость нужно оставить открытой, чтобы она лучше очистилась и быстрее зажила. Для оттока лишней жидкости в ней оставляют дренаж — полоску из латекса, один конец которой выпускают наружу. Впоследствии проводят перевязки с растворами антисептиков, заживляющими и антибактериальными мазями.
источник
Криолечение ЛОР-органов в Санкт-Петербурге: хронический тонзиллит, аденоиды у детей, вазомоторный ринит, храп . Ответы на все вопросы на www.vertogolov.com
Криолечение ЛОР-органов в Санкт-Петербурге http://www.vertogolov.com
Перитонзиллярный абсцесс у ребенка 6 лет. Вначале я и не поняла, что же это такое Терапевт сказала, что это ангина. Но миндалины раздулись настолько, что рот ребенок мог открывать только чуть-чуть. Антибиотики не помогали. Терапевт направила к лору и та выдала направление на госпитализацию. В больнице в приемном покое сразу вскрыли абсцесс, откачав шприц гноя. Потом лежали в больнице 7 дней. 4 первых дня на осмотре у врача края раны раскрывали, чтобы выходил весь оставшийся гной. Потом в течении года мы промывали миндалины у лор-врача, пили прибиотики, гомеопатические препараты, вывозила на 3 недели ребенка на море. НО Через год у ребенка опять абсцесс. Делала все, чтобы Абсцесс не ╚созрел■. Полоскали горло каждые 30 минут. Пили сильные антибиотики. Казалось, что ребенок пошел на поправку. Рот открывал и все кушал. Но мы все-таки решили подъехать сами в больницу, где врачи обнаружили опять перитонзиллярный абсцесс. В приемном покое его вскрыли. Гноя было не много. Ребенок быстро пошел на поправку. После двух абсцессов мы решили удалить миндалины. Записались на плановую операцию под общим наркозом. Ребенку на тот момент было 8 лет.
Легли в больницу в воскресенье. В понедельник к 15.00 ребенка забрали на операцию. До этого момента нельзя было ни пить, ни кушать. Через 1.20 его привезли в палату. Очень просил пить, плакал. Потом минут 30 поспал. Проснулся и написал на бумаге, что хочет пить и играть в плей-стейшн)). Через 2 часа сделал глоток молока. В течении 3 дней не могла заставить его поесть, очень мало пил воды. Не разговаривал. Больно было глотать. Сильно болело ухо. Температура держалась 37.2-37.9. 3 раза в день кололи обезболивающее.(анальгин + демидрол), 2 раза антибиотик. Врач сказала, что миндалилы были полны гноя и в спайках. Короче, хорошо, что удалили. Но сын не шел на поправку. На 6 день ночью проснулся от кашля, пошла кровь. Врач сказала, что это тромб и его вскрыли. Ребенок по-прежнему ничего не ел, мало пил. Сдали анализы на ацетон. Было 3 плюса. Поставили капельницу(глюкоза+ фурацелин). Ребенок пошел на поправку. На 10-ый день после операции нас выписали. Дома еще были 10 дней. Прошел уже месяц после операции, ребенок все ест и активен. И еще с нами лежало много детей, которым удаляли миндалины и/или аденойды. Все они хорошо отходили от наркоза после операции. Тем, кому удаляли аденойды утром, к вечеру бегали по коридорам и кушали все в столовой.
уже 3 недели назад начался тонзелит что не делала не чего не помогает подскажите что делать
Лично я себе и детям хронический тонзиллит (и на фоне его острый) + ринит вылечила пиявками, после прохождения официального обучения. Следов не остается, ремиссия — устойчивая. Эффект — после 1го-2го сеанса. Обращайтесь (Москва) 🙂 L2010.chska@rambler.ru
У меня часто болело горло. Обычно происходит так, что несколько дней хожу нормально, через неделю вторую – заболеваю и так происходит постоянно.
Начала по интернету искать методы лечения. Нашла информацию об этой клинике (http://lorklinika.com/). Нашла отзывы в интернете. Люди, которые здесь лечились сказали, что остались довольны, так как после трех-четырех курсов лечения забыли о проблеме, которая мучала несколько лет.
Я сейчас прошла первый курс. Пока результата окончательного нет, нужно хотя бы два курса пройти. Могу отметить, что пока проходила процедуры заметила кратковременные улучшения.
Я очень просто избавилась от тонзиллита. У меня был декомпенсированный тонзиллит. Я пошла к лору, очень хорошая пожилая врач. В период обострения она мне, конечно, назначила какое-то лечение, сказала удалять пока не нужно. Я пролечилась и потом она мне дала совершенно простой рецепт. Она сказала, что нужно после каждого приема пищи чистить зубы, жедательно пастой Эльгидиум, что ли, она бактерии убивает и делать специальную гимнастику три раза в день. Упражнение простое, проводим языком по зубам вкруговую, 10 раз в одну сторону и 10 в другую. С внешней части зубов. И, о чудо, уже почти год нет обострений, нет этих белых комочков, нет запаха и тонзиллит стал компенсированным. Я ходила несколько раз к врачу, нажимали на гланды — все чисто! Попробуйте, очень помогает
Одно время пыталась лечить тонзиллит в домашних условиях народными методами, результата никакого, в итоге обратилась к Никонорову в Столичную клинику, где и избавилась от этого недуга
Не реклама! Расскажу свою историю и дам дельный совет. Читать всем)) Мне 40 лет. Страдаю хр.тонзиллитом с детства — мама первую мою гнойную ангину залечила авиационным керосином и вся инфекция ушла вглубь миндалин. Всю сознательную жизнь я пила или колола сама себе антибиотики как минимум два раза в год. Удалять миндалины нежелательно, ибо они являются защитным барьером на пути инфекции в нижние дыхательные пути. Но бороться с тонзиллитом надо обязательно. Однажды восемь лет назад я пустила на самотек очередную фолликулярную ангину, ничего не принимала и не полоскала горло, т.к. из-за череды празднований было не до того. У меня сформировался паратонзиллярный (околоминдальный) абсцесс. Вовремя обратилась, тут же вскрыли без особой анестезии, сбрызнув лидокаином. Боль была адская, я аж плакала и сказала себе, что не хочу больше такое пережить. Плюс курс цефотаксима и промывания. Так вот врач меня оперировавшая спросила, почему не пользуюсь ИРС-19. Я о нем и слышать не слыхивала. Теперь о главном! Практически у всех людей, страдающих хроническими заболеваниями верхних дыхательных путей по разным причинам снижен местный клеточный иммунитет. И пока его не повысить, в борьбе с тем же тонзиллитом поражение обеспечено. Препаратом ИРС-19 я пользуюсь 2-3 раза в год. Ангин таких, как раньше, нет уже 7 лет. Если пропускаю курс иммуномодуляции (10 дней брызгать препарат в обе ноздри), то появляются пробки и я быстренько повторяю курс. Моего местного иммунитета хватает на 4-5 месяцев. Трех флаконов хватает на 2 года. Даже когда вокруг все чихают и кашляют, у меня признаки воспаления длятся максимум день-два и сходят на нет. Я смеюсь, что в эти дни мои Т-киллеры и макрофаги «дерутся» с инфекцией и побеждают))) Подробно о препарате прочитаете в инструкции. Всем добра и здоровья!
А солью пробовали полоскать? Говорят, затягиевает всё и заживляет. У самой тонзиллит, но не так сильно напрягает..
Да уж,у меня у самой хронический тонзиллит, не знаю к кого как, но я чуть простыла-сразу болит горло. Так что часто о себе тонзиллит даёт о себе знать, лечу горло биопароксом, он хорошо помогает убрать боль. Удобно,что в виде спрея сделан, я прям во все уголки горла его распыляю, так он всех микробов убивает, эффективно очень.
источник

Ослабленная инфекционными поражениями, травмами десён, нёба и языка, курением и кариесом ротовая полость, а также угнетённый иммунитет – факторы, которые способствуют развитию заболевания. Скопление гноя провоцирует болевые ощущения и мешает больному нормально глотать пищу, разговаривать, и даже двигать головой.
Острое воспаление околоминдаликовой клетчатки выглядит как огромный ком в глубине горла, наполненный гноем. Он может быть односторонним, или поражать правую и левую миндалину одновременно.
Развитие недуга происходит на фоне острой ангины, стрептококкового фарингита и общего ослабления организма. Когда из нагноившихся фолликулов и лакун инфекция попадает в клетчатку миндалин, в ней начинает накапливаться гнойное содержимое.
Понятие “паратонзиллярный абсцесс” характеризует уже завершённый процесс формирования гнойной полости. При этом больной чувствует сильную нарастающую боль в горле, трудности с глотанием, слабость, признаки лихорадки, сильное повышение температуры. У него отмечается увеличение лимфатических узлов, озноб и неприятный запах изо рта.
Болезненные ощущения отдают в ухо и зубы, из-за них развивается тризм жевательных мышц, и больной не может нормально открыть рот.
Опасность патологии заключается в том, что если гной будет продолжать накапливаться в горле, он может попасть в более глубокие ткани шеи, и вызвать развитие сепсиса, острого стеноза гортани, флегмона и медиастинита. В тяжёлых случаях возможен летальный исход. Наличие перечисленных осложнений является показанием для госпитализации пациента.
В зависимости от расположения гнойной полости, паратонзиллит может быть нескольких форм.
Задний абсцесс локализуется между нёбно-глоточной дужкой и миндалиной, с высокой вероятностью перехода воспаления на область гортани.
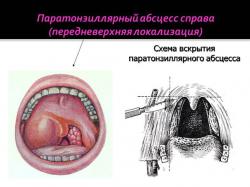
Передняя форма располагается между верхней частью миндалины и нёбно-язычной дужкой. Такой гнойник часто вскрывается самостоятельно, после чего гной попадает в горло.
Некоторые воспалительные стоматологические болезни становятся причиной формирования нижнего паратонзиллита – гнойника на нижнем краю миндалины.
Наружный паратонзиллярный абсцесс диагностируется достаточно редко – он локализуется снаружи миндалины. В таком случае разрыв гнойника опасен попаданием гноя в мягкие ткани шеи.

Первый тип патологии развивается без выраженного воспаления, и характеризуется сильной отёчностью тканей, при том, что симптомы практически не проявляются на этом этапе.
Далее появляются признаки гиперемии, болевые ощущения и повышение температуры. На этом этапе уже можно диагностировать заболевание.
Абсцедирующая форма наступает через 4-7 дней после начала воспаления. В это время формируется массивное образование, заполненное гноем, из-за чего происходит деформация зева.
Учитывая, что абсцесс, особенно на абсцедирующем этапе, имеет характерные проявления, у врача обычно не вызывает проблем постановка предварительного диагноза.
После того, как доктор закончит осмотр и опрос пациента, он направит его на фарингоскопию и сдачу некоторых анализов – общего анализа и биохимии крови, мазка на бакпосев из зева.
Чтобы определить степень глубины поражения, дополнительно могут назначаться УЗИ и компьютерная томография шеи. Важно дифференцировать заболевание от других поражений – скарлатины, дифтерии, аневризмы сонной артерии.
Лечение паратонзиллита включает в себя медикаментозную терапию и хирургическое вмешательство -вскрытие паратонзиллярного абсцесса.
В обязательном порядке назначаются антибиотики в качестве антибактериальной терапии. Кроме того, поражённому нужно принимать жаропонижающие, противовоспалительные и обезболивающие препараты для местного воздействия на воспалительный процесс. Растворами антисептиков нужно полоскать ротовую полость.
Хирургическая операция – наиболее эффективный метод устранения заглоточного гнойника. Она может проводиться пациентам вне зависимости от пола и возраста, если того требует состояние больного.
Вскрытие гнойного образования с последующим удалением содержимого может назначаться при наличии таких симптомов:
- ангины, продолжительность которой превышает 5-6 дней: за это время может сформироваться абсцесс;
- сильных выраженных болей в горле, которые ощущаются при глотании или движениях головы;
- повышения температуры более 39 градусов;
- значительного увеличения одной или двух миндалин;
- признаков интоксикации и лихорадки (слабости, недомогания, болей в мышцах, апатии и сонливости);
- увеличения лимфатических узлов;
- учащённого сердцебиения и дыхания.
Развитие абсцесса, которому сопутствуют такие симптомы, является прямым показанием к вскрытию гнойника.

Вскрытие производится в амбулаторных условиях, то есть, для его проведения больному не нужно ложиться в стационар медицинского учреждения.
За несколько дней до запланированной операции пациенту необходимо начать приём антибиотиков.
Прежде чем приступить к вскрытию, больному вводится анестетик для местного обезболивания. В том месте, где стенка глотки наиболее выпячивается и имеет наименьшую толщину, доктор производит надрез гнойного образования. Его глубина не превышает 10-15 миллиметров – так удаётся не допустить повреждения прилежащих сосудов и нервов. Специальным отсосом хирург удаляет из полости гнойное содержимое, после чего вставляет в разрез тупой инструмент и разрушает перегородки полости изнутри, чтобы улучшить отток гноя. Далее в полость вводится антисептик, доктор останавливает кровотечение и ушивает края раны.
Если в процессе обнаруживается, что гной не имеет чёткой локализации, а распространился между фасциями шеи, хирург принимает решение о принятии необходимых лечебных мер. Масштабы операции расширяются, так как такое состояние является смертельно опасным для оперируемого. При необходимости больному могут внедрять дренажную трубку через разрезы на шее. Каждая конкретная ситуация требует различных хирургических мер.
Развитие гнойной полости в тканях миндалин в некоторых случаях может представлять реальную опасность для жизни пациента. Лечащий врач принимает решение о помещении в стационар таких категорий больных:
- детей;
- беременных женщин;
- людей с выраженным снижением иммунитета;
- тех, у кого присутствуют тяжёлые сопутствующие болезни;
- пациентов с угрозой развития осложнений;
- больных с отсутствием локализованного расположения гноя, когда он распределяется в тканях шеи.
Обязательное требование реабилитации абсцесса после вскрытия – приём антибиотиков, антисептическая и противовоспалительная медикаментозная терапия. Врач может предписать полоскания ротовой полости заживляющими средствами и отварами лекарственных растений.
В течение 7-10 дней после вскрытия пациенту необходимо придерживаться некоторых правил, чтобы не мешать процессу заживления тканей.
Прогревать шею и место операции запрещено, так как это усиливает отёк и способствует распространению инфекции.
Чтобы избежать локального или глобального расширения сосудов, запрещено употреблять очень горячие или очень холодные напитки и пищу. Блюда должны быть жидкими или полужидкими.
На протяжении всего периода реабилитации нельзя принимать алкоголь и курить.
Через 2-3 дня после операции следует прийти на первый профилактический приём к доктору, чтобы он оценил эффективность проведённого вмешательства, и проверил процесс заживления места вскрытия.
Обычно уже через неделю пациент может возвращаться к привычному образу жизни, а полноценное выздоровление наступает через 2-3 недели.
Паратонзиллярный абсцесс представляет собой скопление гноя в клетчатке, окружающей миндалины горла. Наличие длительных воспалительных процессов, курение, болезни зубов, десён и горла увеличивают риск развития патологии. Чаще всего болезнь поражает детей, подростков, молодых людей в возрасте до 30 лет.
Хирургическое вскрытие полости требуется далеко не в каждом случае – в норме, гнойник формируется на пятый день болезни, после чего самопроизвольно лопается, а гной из него попадает в горло. Однако если развитие патологии сопровождается опасными симптомами, а больной чувствует серьёзное недомогание, хирургическое удаление становится объективной необходимостью.
источник
Паратонзиллярный абсцесс — это патологический процесс, который является тяжёлой стадией паратонзиллита. Этот недуг характеризуется воспалением клетчатки, которая окружает небные миндалины. Чаще всего паратонзиллит поражает людей в возрасте 15-30 лет. При этом диагностируют его в равном соотношении между женщинами и мужчинами. Лечение абсцесса сводится к тому, что гнойники вскрывают хирургическим путем, а после этого назначают антибактериальную терапию.
Чтобы назначить пациенту вскрытие абсцесса, должны быть следующие показания:
- ангина рецидивирующей формы, которая будет указывать о хроническом тонзиллите у больного;
- паратонзиллиты, которые повторяются в анамнезе;
- неблагоприятные сосредоточения абсцессов: боковые, которые сложны для вскрытия и дренирования;
- отсутствие положительной динамики даже после того, как было проведено вскрытие гнойничков;
- присутствуют симптомы обострения патологического процесса: сепсис, медиастатинит, парафарингит.
Если заболевание имеет тяжелое течение или является запущенным, то применять антибактериальные препараты не стоит, так как они не дадут нужного результата. В этом случае врач принимает решение относительно хирургического метода терапии. Когда абсцесс созрел, то в течение 4 дней он может вскрыться самостоятельно. Если же по истечении указанного времени самопроизвольного опорожнения не наблюдается, то дальше тянуть с лечением не стоит, нужно сразу же вскрывать абсцесс.
На видео- как происходит вскрытие паратонзиллярного абсцесса:
Происходит эта операция следующим образом:
- Пациенту производят местное обезболивание. Для этих целей задействуют пульверизатор и раствор лидокаина. Также могут применять раствор прокаина. После того, как был подобран препарат, им обрабатывают пораженную область.
- На том месте, где наблюдается максимальная отечность, выполняется разрез.
- Если отечность отсутствует, то стоит ориентироваться на то место, где наблюдается пересечение вертикальной и горизонтальной линий.
- Относительно сагиттального направления на глубину и длину не большую 2 см выполняют разрез. Делать это нужно при помощи скальпеля.
- В полученный разрез вводят шприц Гартмана. Благодаря ему происходит расширение отверстия до 4 см. Кроме этого, выполняют разрывание перемычек в полости абсцесса.
- В последнюю очередь выполняют дренирование гнойника.
Чаще всего процесс вскрытия выполняют шприцом Гартмана. Заменить его может инструмент Шнейдера. Они разработаны специально для таких действий. После процедуры отсутствуют осложнения, а самочувствие пациента заметно улучшается. Крайне редко может подняться температуры, что указывает на недостаточное очищение гнойника.
Если имеет место данный симптом, а еще пациент жалуется на боль, покраснение или отечность кожи около абсцесса, то стоит немедленно посетить врача. Он скорее всего выполнит повторную процедуру по удалению гноя, обработает рану антисептическим раствором и назначит антибактериальные препараты.
Как выглядит киста на миндалине у ребенка и какими средствами можно избавиться от данной проблемой, рассказывается в данной статье.
А вот что делать, когда у ребенка увеличены миндалины и какие средства стоит использовать, в ом числе и медицинские, поможет понять данная статья.
А вот как удалить гнойники на миндалинах и что стоит использовать для эффективного результата, рассказывается здесь в статье: https://prolor.ru/g/lechenie/gnojniki-na-mindalinax-bez-temperatury.html
А вот как бороться с пробками в миндалинах и какие лекарственные средства стоит использовать. поможет понять данная информация.
Терапия после вскрытия абсцесса происходит при помощи антибактериальных препаратов. В схему лечения врач назначит препарат пенициллинового ряда: Амоксициллин (какие отзывы о Амоксициллине при гайморите существуют, можно прочесть в данной статье) и Цефалексин. Их прием вести 4 раза в сутки по 200 или 500 мг. Длительность терапии составит 10 дней. Если на пенициллин у больного аллергическая реакция, то назначают макролиды – Эритромицин, Кларитромицин (а вот лечит ли антибиотик Кларитромицин тева от бронхита, поможет понять данная статья)
Еще назначают антибиотики для наружного использования. Сюда стоит отнести такие мази, как Левосин, Мафедин и Левомеколь. Они оказывают местный эффект, так как действуют исключительно на область поражения и не всасываются в кровь.
Также после вскрытия необходимо обрабатывать обработанную ранку. Необходимо, чтобы ее края не слипались до того, пока не произошла грануляция полости из глубины. В тканях, которые подверглась операции, оставляют тампон с мазью Вишневского или маслом вазелина. Менять тампон каждые 2-3 дня. Относительно того, как развивается грануляция, необходимо удалять тампон из глубины. После вскрытия стоит прижигать излишки грануляции, при этом следите, чтобы эпителий, растущий по краям ранки, не травмировать. Если рана медленно зарастает, то нужно будет наложить шов.
Как выглядят в горле на миндалинах белые точки и какими лекарственными средствами можно вылечить данное заболевание, поможет понять данная статья.
Почему болит горло, белый налет на миндалинах и как определить самостоятельно какое заболевание, очень подробно рассказывается в данной статье.
Как происходит лечение белого налета на миндалинах и можно ли вылечить всё в домашних условиях, рассказывается в данной статье.
- Юрий, 32 года: «Мне выполняли вскрытие, когда я вовремя не вылечил острую ангину. Тогда я был в командировке, поэтому обратиться за помощью к врачу не было возможности лечился самостоятельно, в результате чего стали образовываться гнойнички. Из-за них я не мог нормально есть, пить. Боль была просто невыносимая. Когда пошел к врачу, то он сразу же направил меня на вскрытие. После я ходил на перевязку, а еще принимал назначенные врачом антибиотики».
- Анна, 43 года: «У меня хронический тонзиллит, так что 2-3 раза в год у меня возникает обострение. При этом появляется сильная боль, которая не дает мне нормально есть, пить, даже говорить. Как-то во время очередного обострения у меня случился абсцесс. Я проконсультировалась со специалистом, и он сказал, что нужно подождать 4 дня, так как в этот период гнойник может вскрыться самопроизвольно. Но этого не произошло, поэтому вскрывали абсцесс мне в больнице. После этого у меня снизилась температура, исчезла боль и улучшилось общее самочувствие».
- Ксения, 23 года: «У меня на фоне острой ангины возник абсцесс. Но посетить врача для его вскрытия мне не удалось, так как этот процесс произошел у меня самопроизвольно. Конечно, назвать это приятным делом нельзя. Но зато я почувствовала долгожданное облегчение. Затем я все равно пошла к врачу, так как мне обработали рану антисептиком, а еще назначили антибиотики. Я переживала долго, чтобы не возникло никаких осложнений (все-таки все произошло дома, в не в больнице), но все закончилось нормально и уже через 2 недели я полностью выздоровела».
Паратонзиллярный абсцесс – это довольно неприятный патологический процесс, на развитие которого влияют острая ангина и хронический тонзиллит. Эффективным способом лечения остаётся вскрытие гнойника. Только так можно остановить инфекционный процесс и избежать осложнений. Если после вскрытия гнойники возникли во второй раз, то здесь уже не нужно ждать 4 дня, а необходимо немедленно отправляться в больницу для повторной чистки.
источник
Гнойное воспаление околоминдальных тканей – паратонзиллярный абсцесс – встречается редко. Оно стремительно развивается и наносит серьезный вред здоровью. В случае появления заболевания ЛОРы «САНМЕДЭКСПЕРТ» предложат современные методы фармакологической коррекции состояния, а при серьезных стадиях проведут оперативное вмешательство.
Формирование абсцесса в околоминдальных тканях провоцируют запущенный тонзиллит, невылеченный кариес, общее снижение иммунитета, инфекции верхних дыхательных путей.
Сигнализирует о себе воспаление околоминдальных тканей следующими симптомами:
- отечность и покраснение глотки с одной стороны. Это отличие от тонзиллита, при котором покраснение и отечность симметричны с двух сторон;
- болезненность. Пациент ощущает трудности при глотании, не может широко открыть рот;
- увеличенные региональные лимфатические и слюнные железы;
- головная боль;
- повышение температуры до 39 ºС.
Лечение паратонзиллярного абсцесса проходит только в амбулаторных условиях. Коррекция состояния проводится по нескольким направлениям:
- применение медикаментов. Антибиотики, противоотечные и противовоспалительные препараты целесообразно использовать на ранних стадиях. Для положительного результата, прекращения воспаления и предупреждения повторного абсцесса больным запрещается самостоятельно подбирать фармакологические средства. Под наблюдением врача, при приеме назначенных лекарств выздоровление наступает через 5 дней;
- оперативное вмешательство. Если паратонзиллярный абсцесс не рассосался, полость имеет достаточное количество гноя, ЛОР вскрывает образование. В ходе операции применяется общая или местная анестезия. Оперативное вмешательство при паратонзиллярном абсцессе проводится классическими методами хирургии или современными малотравматичными техниками. ЛОР-хирург решает, как именно провести вскрытие гнойной капсулы, в зависимости от возраста пациента, локализации образования и наличия дополнительных осложнений.
Недавно мне поставили диагноз «паратонзиллярный абсцесс». Могу ли я самостоятельно с помощью народных средств вылечить его?
Ответ: Терапия в домашних условиях без участия врача – опасное занятие. При таком лечении возможно повторное образование очагов гнойного воспаления, осложнения вплоть до сепсиса. Поэтому стоит при первых тревожных симптомах посетить кабинет ЛОРа.
Мне несколько раз ставили диагноз «паратонзиллярный абсцесс». При последнем обращении врач порекомендовал удалить миндалины. Можно ли обойтись без такой крайней меры?
Ответ: К сожалению, рецидивы паратонзиллярного абсцесса не редкость. Поэтому для снижения вероятности повторного формирования гнойного воспаления в некоторых случаях ЛОРы предлагают удалить миндалины. Такая процедура имеет высокую эффективность. В «САНМЕДЭКСПЕРТ» ее проводят радиоволновым методом.
Какую опасность таит для беременной паратонзиллярный абсцесс?
Ответ: Любые гнойно-воспалительные процессы опасны для будущей мамы и плода. Наличие очага инфекции – непосредственная угроза малышу, риск преждевременных родов, плацентарной недостаточности. Поэтому беременной женщине необходимо постараться не допустить такого развития событий. Если абсцесс начался, то команда специалистов «САНМЕДЭКСПЕРТ» сделает все, чтобы убрать угрозу для женщины и ее ребенка.
Какие осложнения бывают при паратонзиллярном абсцессе?
Ответ: Без лечения высока вероятность развития:
- ангины Людвига;
- сепсиса (общего заражения крови);
- инфекционно-токсического шока;
- медиастинита.
Все эти болезни могут привести к летальному исходу. Поэтому важно своевременно обратиться к ЛОРу и принять меры, чтобы не допустить подобного развития событий.
источник







 6 358 пациентов сделали эту операцию в нашей клинике. 175 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим эту процедуру по методике, разработанной в нашей клинике.
6 358 пациентов сделали эту операцию в нашей клинике. 175 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим эту процедуру по методике, разработанной в нашей клинике. Врачи «Клиники АВС» не просто проводят операцию, но и единственная в России клиника со своей авторской программой
Врачи «Клиники АВС» не просто проводят операцию, но и единственная в России клиника со своей авторской программой Постоперационная терапия проводится препаратами нового поколения
Постоперационная терапия проводится препаратами нового поколения Малоинвазивным метод
Малоинвазивным метод Операция в условиях дневного стационара (в день операции пациент может покинуть клинику)
Операция в условиях дневного стационара (в день операции пациент может покинуть клинику) Как выглядит киста на миндалине у ребенка и какими средствами можно избавиться от данной проблемой, рассказывается в данной статье.
Как выглядит киста на миндалине у ребенка и какими средствами можно избавиться от данной проблемой, рассказывается в данной статье.