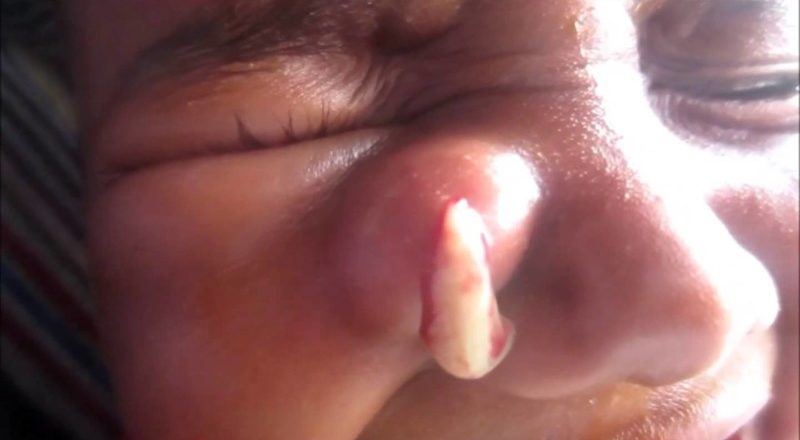
Что такое абсцесс? Это заполненная гноем полость, которая расположена в мышцах или подкожной жировой клетчатке. Вызывают такое патологическое состояние патогенные вирусы или бактерии. В результате скопления большого количества гноя область поражения начинает увеличиваться, и возникает риск прорыва абсцесса с выходом гноя в находящуюся рядом здоровую клетчатку. Это приводит к развитию обширного воспаления, называемого флегмоной.
Кроме этого, запущенный абсцесс провоцирует неврит, что способствует возникновению остеомиелита. Лечится ли эта патология консервативным путем, как происходит вскрытие абсцесса? Рассмотрим это более подробно.
Гнойное заболевание возникает в результате попадания в ослабленный или поврежденный орган патогенной инфекции, которая начинает быстро размножаться. Организм в это время активно борется с воспалением и ограничивает воспаленное место. В результате этого возникает гнойная капсула.
Инфекция проникает в мягкие ткани в результате нарушения кожного покрова, которое случается из-за травм, порезов, ранений, отморожений, ожогов, открытых переломов. Возникновению абсцесса способствуют следующие возбудители:
Абсцесс может возникать из-за того, что под кожу вместе с лекарственным препаратом было введено инфицированное содержимое или произошло вливание медикаментов, которые предназначены только для внутримышечных инъекций. Это приводит к развитию асептического некроза клетчатки и гнойного воспаления мягких тканей.
Иногда абсцесс может возникнуть в результате предшествующих заболеваний: фарингита, ангины, пневмонии, остеомиелита, вросшего ногтя.
Что может произойти после того, как возникла эта гнойная полость? Исход такого недуга бывает следующим:
- прорыв наружу или внутрь (в брюшную или суставную полость);
- прорыв в органы (кишку, желудок, мочевой пузырь или бронхи).
Как только абсцесс прорвется, происходит уменьшение размера гнойной капсулы, после чего язва начинает рубцеваться. Но если гной вышел не полностью, то воспаление часто возникает повторно или может стать хроническим. Поэтому абсцесс необходимо вскрывать, чтобы удалить скопившийся гной.
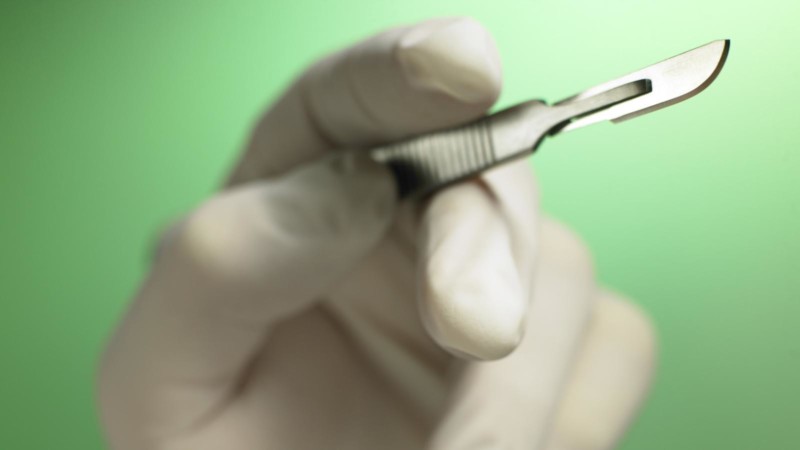
Вскрытие абсцесса необходимо осуществлять как можно быстрее, если ему уже больше четырех дней и головка капсулы уже созрела. Осуществляется такой процесс следующим образом: сначала область воспаления обрабатывают антисептическим раствором и обезболивают лидокаином. С помощью скальпеля врач производит разрез ткани (не больше 2 см) в участке гнойной головки или в месте наибольшего воспаления.
С помощью шприца Гартмана разрез расширяют до 4-5 см и при этом осуществляют разрыв связующих перемычек абсцесса. Начинают удалять гной электрическим отсосом, после чего пальцем обследуют полость, чтобы удалить остатки тканей и перемычек. Полость промывают антисептиком и осуществляют дренаж, введя в нее резиновую трубку, что обеспечивает отток гнойного экссудата.
Лечение после вскрытия абсцесса осуществляется с помощью антибиотиков. В основном врач назначает препараты пенициллинового ряда («Амоксициллин», «Цефалексин»), которые следует принимать 4 раза в день по 200 или 500 мг. Курс лечения длится 10 дней. Если на пенициллин у пациента аллергия, то назначают макролиды («Эритромицин», «Кларитромицин»).
Антибиотики для наружного применения – это мази «Мафедин», «Левомеколь», «Левосин» и другие, преимущество которых заключается в том, что их действие распространяется только на область поражения, и они не всасываются в кровь.
Кроме того, рана после вскрытия абсцесса требует обработки. Чтобы ее края не слипались до тех пор, пока не произошла грануляция полости из глубины, в прооперированных тканях оставляют тампон с мазью Вишневского или вазелиновым маслом. Менять его следует каждые 2-3 дня при перевязках. По мере развития грануляции осуществляют удаление тампона из глубины. Производят прижигание излишков грануляции, при этом стараясь не задеть эпителий, растущий по краям раны. При медленном зарастании раны показано наложение шва.
Рассмотрим, как происходит вскрытие абсцесса бартолиновой железы и в области глотки.
Эта железа считается самой крупной из тех, которые располагаются в преддверии влагалища. Воспаляется она довольно редко, и если произошло образование гнойной капсулы, то ее необходимо вскрывать. Как проводится эта процедура?
Вскрытие абсцесса бартолиновой железы начинается с того, что врач делает аккуратные надрезы, вскрывая гнойную полость, и выпускает скопившуюся жидкость. Затем проводится промывка железы раствором перекиси водорода (3 %). В полость вставляют специальную трубку (дренаж), которая необходима для выведения остатков гноя. Удаляют ее через 5 или 6 дней. Лечение проводится с помощью антибиотиков и аппликаций с мазями.
Вскрытие паратонзиллярного абсцесса считается основным методом лечения заболеваний гнойного характера в области глотки. Такая операция считается несложной и редко вызывает осложнения. Проводится она под местным обезболиванием (раствор кокаина 5 % и дикаина 2 %). Разрез выполняется в области наибольшего выпячивания стенки глотки и его глубина не должна быть больше 1,5 см, иначе можно повредить расположенные рядом пучки нервов и сосудов. Выпустив гной, врач тупым инструментом проникает в полость, чтобы разрушить внутри нее перегородки.
После того, как было произведено вскрытие паратонзиллярного абсцесса, полость заполняют дезинфицирующим раствором. После ее ушивания обычно никаких мер по остановке кровотечения не предпринимают. Послеоперационное лечение подразумевает прием антибиотиков.
Таким образом, вскрытие абсцесса является обязательной процедурой, так как, если не лечить его, это может привести к различным осложнениям. Самостоятельно вскрывать его категорически запрещено, иначе это может способствовать распространению инфекции на органы и ткани, расположенные рядом.
источник
Когда в организм проникают вредоносные бактерии, тот отвечает универсальной защитной реакцией — воспалением. При определенных обстоятельствах воспаление способно приобрести гнойный характер. Образуется гной — густая жидкость, в которой содержится много белка, погибших лейкоцитов и микробные клетки. Если в одном месте скапливается достаточно много гноя, возникает абсцесс, или, выражаясь простыми словами, гнойник.
Абсцессы могут появляться в любой части тела, даже в костях. Чаще всего они образуются под кожей, в области подмышки, паха, половых органов, ануса, в других местах. Встречаются гнойники под слизистой оболочкой (например, на десне, если долго не лечить кариозный зуб, или заглоточный абсцесс — воспаление жировой клетчатки позади глотки), во внутренних органах: в печени, селезенке, почках, легких и др.
Чаще всего врачам-хирургам приходится сталкиваться с подкожными абсцессами. Об их лечении мы и поговорим ниже.
В принципе, если гнойник меньше 1 см в диаметре и не доставляет особого беспокойства, с ним можно попробовать справиться самостоятельно. Помогают согревающие компрессы по 30 минут 4 раза в день.
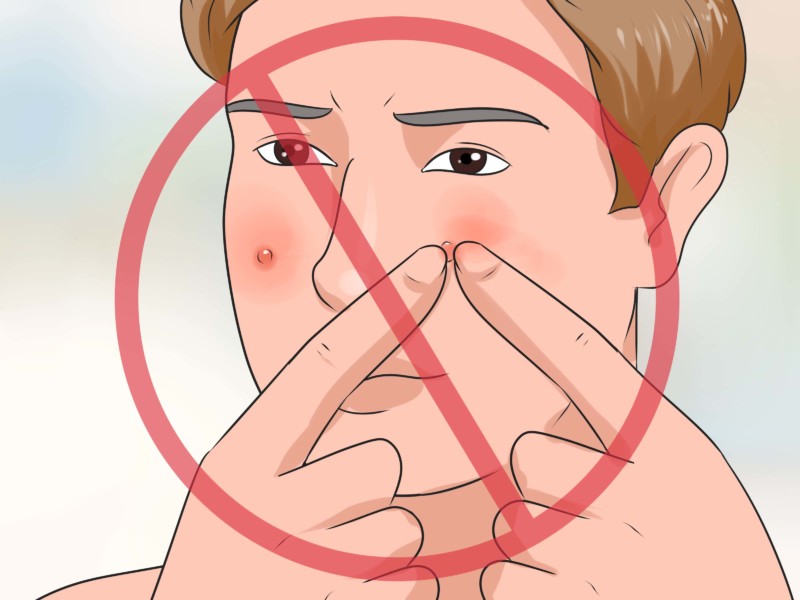
Ни в коем случае нельзя пытаться «выдавить» абсцесс. Надавливая на полость с гноем, вы создаете в ней повышенное напряжение, это способствует распространению инфекции. Нельзя протыкать гнойник иголкой. Острый кончик иглы может повредить находящуюся под гноем здоровую ткань или кровеносный сосуд. Зловредные микробы не преминут воспользоваться такой возможностью и бросятся на освоение новых «территорий».
Если у вас на коже появилось нечто напоминающее гнойник, с визитом к хирургу лучше не медлить. Особенно если:
- абсцесс очень большой или их несколько;
- вы плохо себя чувствуете, температура тела повысилась до 38°C и больше;
- на коже появилась язва;
- от абсцесса «пошла» красная линия по коже — это говорит о том, что инфекция распространилась на лимфатический сосуд, и развился лимфангит.
Еще древнегреческий врач Гиппократ любил говаривать: «где гнойник — там разрез». С тех пор в принципах лечения абсцессов мало что изменилось.
Почему гнойник нужно обязательно вскрывать? Организм человека устроен очень мудро, обычно он сам избавляется от всего лишнего. Если где-то скопился гной, это говорит о том, что естественные механизмы оказались неэффективны. Организм не знает, как вывести его наружу. При этом полость с гноем становится похожа на бомбу замедленного действия. Болезнетворные микробы могут распространиться за пределы абсцесса, иногда это приводит к тяжелым осложнениям, вплоть до сепсиса.
Лучшее решение в подобной ситуации — выпустить гной через разрез. Как правило, после этого быстро наступает улучшение, начинается процесс заживления.
После вскрытия абсцесса хирург может назначить антибиотики, но они бывают нужны не всем пациентам.
Операцию обычно проводят под местной анестезией. Вы практически не почувствуете боли. Врач сделает разрез и очистит рану от гноя — при помощи специального отсоса, или вручную, вооружившись марлевой салфеткой.
Когда рана будет очищена, хирург введет в нее палец или хирургический зажим, чтобы проверить, не остались ли еще карманы, заполненные гноем. Иногда внутри абсцесса есть перегородки, которые делят его на две, три или больше «комнат». Все перегородки нужно разрушить и выпустить весь гной.
Рану промывают антисептическим раствором. Но ушивать её не торопятся. Под швами может снова скопиться гной. Полость нужно оставить открытой, чтобы она лучше очистилась и быстрее зажила. Для оттока лишней жидкости в ней оставляют дренаж — полоску из латекса, один конец которой выпускают наружу. Впоследствии проводят перевязки с растворами антисептиков, заживляющими и антибактериальными мазями.
источник
Вскрытие абсцесса — это операция, которая выполняется с целью открытия, опорожнения, дренирования гнойной полости. Абсцесс – это гнойное воспаление тканей с образованием полости, отграниченной от окружающих тканей капсулой. Абсцесс обусловлен попаданием в ткани и органы гноеродных микроорганизмов. Абсцесс может возникнуть, как в мягких тканях кожи, подкожной клетчатки, мышцах, а также в любых других органах, тканях и полостях организма.
- появление болезненного твердого болезненного узла и покраснения вокруг него;
- далее появляется выраженный отек кожи, размягчение в центральной части, усиление болевого синдрома;
- возможное увеличение расположенных рядом лимфатических узлов.
Общие проявления абсцесса:
- слабость, недомогание, головная боль;
- повышение температуры тела, которая может достигать 39-40 °C и сопровождаться ознобом – данные симптомы могут быть связаны с всасыванием в кровоток токсических веществ, образующихся в результате распада тканей внутри абсцесса или свидетельствовать о распространении гнойного процесса.
- открытые раны, порезы – проникновение патогенных микроорганизмов, вызывающих абсцесс мягких тканей, чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений;
- неправильно выполненные инъекции, пункции и блокады – инфицирование с образованием абсцесса мягких тканей может произойти при проведении инъекции нестерильной иглой;
- наличие в организме гнойных и воспалительных процессов – абсцесс мягких тканей может возникать при распространении микроорганизмов через лимфатические или кровеносные сосуды из имеющихся в организме гнойных очагов (например – фурункула, карбункула, пиодермии, гнойной ангины, перитонита и т.д.);
- общее понижение сопротивляемости организма в результате хронических заболеваний, переохлаждения, снижения иммунитета.
NB! Развитию абсцесса способствует наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит и т.п.), обменные нарушения (ожирение, гипотиреоз, сахарный диабет, авитаминоз), а также нарушение кровоснабжения верхних и нижних конечностей.
- если вовремя не обратиться к хирургу и не провести вскрытие абсцесса, он может привести к развитию флегмоны (острое разлитое гнойное воспаление тканей, без четких границ, с тенденцией к вовлечению в гнойный процесс мышц, сухожилий, кровеносных сосудов), гнойного расплавления стенки расположенного рядом крупного сосуда;
- возможно вовлечение в процесс нервного ствола с развитием неврита, а также переход гнойного воспаления на подлежащую кость с возникновением остеомиелита;
- возможно спонтанное вскрытие абсцесса на поверхность кожи, однако возможен прорыв гнойника в соседние ткани, в полые органы или в полость самого тела, тем самым происходит распространение гноя по всему организму;
- в отдельном случае, при несвоевременном обращении или самолечении народными средствами (использование мазей, компрессов), абсцесс может инкапсулироваться. Из-за этого вокруг него увеличивается капсула, которая утолщается, и процесс переходит в хроническое течение, которое уже нельзя вылечить без объемного хирургического вмешательства и длительного медикаментозного лечения.
- отсутствие эффекта при консервативном лечении инфильтрата;
- уплотнение, покраснение, боль и отек тканей;
- появление жидкости или гноя в воспаленной полости;
- повышение температуры тела, снижение аппетита, общая слабость;
- изменения в лабораторных показателях крови (признаки острого воспаления).
Операция проводится после консультации хирурга, который проведет детальную и быструю диагностику, подтверждающую диагноз. Стандартная подготовка к вскрытию гнойника включает:
- осмотр хирурга;
- УЗИ;
- возможно понадобится диагностическая пункция для оценки содержимого полости абсцесса и его исследование для выявления возбудителя и установления его чувствительности к антибиотикам;
- лабораторные методы исследования (указывают на степень выраженности воспалительного процесса);
- компьютерная томография (показана при внутрибрюшных абсцессах).
Вскрытие гнойника осуществляется тремя этапами – вскрытие, опорожнение содержимого и дренирование полости. Суть этой методики в следующем:
- предварительно выполняется обезболивание (препарат подбирается индивидуально), при обширных абсцессах возможен общий наркоз;
- после удаления гноя, врач исследует полость абсцесса, устраняя возможные дополнительные полости и затеки;
- полость абсцесса промывается антисептиком;
- в полость абсцесса помещаются лекарственные растворы либо мази;
- проводится дренирование абсцесса, либо его тампонирование.
В хирургическом отделении GMS Hospital операции по вскрытию абсцесса выполняют опытные хирурги с помощью малотравматичных и щадящих техник малоинвазивной хирургии. Манипуляция проходит безболезненно в максимально комфортных условиях для пациентов.
Для выбора доступа и улучшения дренирования абсцесса учитывается анатомическое строение и топографическое расположение пораженного органа.
Преимущества миниинвазивных хирургических видов оперативного вмешательства в GMS Hospital в следующем:
- небольшой доступ;
- минимальное травмирование;
- быстрое заживление раны с отсутствием рецидивов;
- нет необходимости в госпитализации;
- быстрое возвращение к прежнему образу жизни;
- длительность вмешательства около 20 минут (зависит от размера и локализации гнойника).
В зависимости от размера и локализации гнойника полное восстановление наступает через 5-14 дней после оперативного вмешательства.
При необходимости назначаются курс медикаментозной терапии. Она может включать:
- обезболивающие и жаропонижающие препараты;
- антибиотикотерапия;
- иммуностимулирующая терапия.
После манипуляции необходимо:
- соблюдать правильную гигиену;
- регулярно выполнять перевязки;
- являться на контрольные осмотры по назначению хирурга.
Не затягивайте с обращением к специалисту. Любые процессы в организме, сопровождающиеся образованием гноя оказывают негативное влияние на работу всех органов и систем организма и могут быть опасны для жизни.
источник
Хирург-терапевт просто какой то
1. Должно быть положение о травмпункте, там прописано чем занимается эта контора
2. функциональные обязанности травматологов травмпункта включают эти манипуляции?
3. квалификационные характеристики травматологов (общероссийские) и(это если есть) включают эти умения?
По идее при таких вариантах с площадями хирург должен приходить в выделенный кабинет в травмпункте там осуществлять малую хирургию.
Давайте начнем с самого простого. Откроем ПОЛОЖЕНИЕ ОБ ОРГАНИЗАЦИИ ДЕЯТЕЛЬНОСТИ ТРАВМАТОЛОГО — ОРТОПЕДИЧЕСКОГО ОТДЕЛЕНИЯ (КАБИНЕТА) АМБУЛАТОРНО — ПОЛИКЛИНИЧЕСКОГО УЧРЕЖДЕНИЯ ДЛЯ ВЗРОСЛЫХ (ПРИКАЗ МЗРФ от 20 апреля 1999 г. N 140)
Читаем
7. В соответствии с основной задачей Отделение выполняет следующие функции:
7.1. Оказание экстренной помощи обратившимся с травмами опорно — двигательного аппарата, независимо от места жительства, и направление для дальнейшего наблюдениями к травматологу — ортопеду по месту жительства с соответствующей медицинской документацией; при наличии медицинских показаний направление на госпитализацию в специализированное учреждение.
7.2. Амбулаторное лечение, в т.ч. и на дому, диспансерное наблюдение за больными с травмами и заболеваниями опорно — двигательного аппарата, проживающих в районе обслуживания данной поликлиники; при наличии показаний — направление на консультацию и (или) госпитализацию в специализированное учреждение.
7.3. Направление на восстановительное лечение в отделение реабилитации больных, проживающих в районе обслуживания данной поликлиники.
7.4. Направление больных с признаками стойкой утраты трудоспособности на медико — социальную экспертизу при очевидном неблагоприятном клиническом и трудовом прогнозе вне зависимости от сроков временной нетрудоспособности.
7.5. Обеспечение преемственности в ведении больных с врачами других специальностей амбулаторно — поликлинического учреждения и травматолого — ортопедического и (или) ортопедического отделения больничного учреждения.
7.7. Проведение профилактики столбняка и бешенства.
7.8. Передача информации о пострадавших в дорожно — транспортных происшествиях — в Государственную инспекцию безопасности дорожного движения; о телесных повреждениях насильственного характера — в соответствии с Приказом Министерства здравоохранения Российской Федерации и Министерства внутренних дел Российской Федерации от 09.01.98 за N 4/8 «Об утверждении Инструкции о порядке взаимодействия лечебно — профилактических учреждений и органов внутренних дел Российской Федерации при поступлении (обращении) в лечебно — профилактические учреждения граждан с телесными повреждениями насильственного характера».
7.9. Ведение медицинской документации утвержденного образца.
Где здесь «лечение острых хирургических заболеваний»?
Далее, прошу пардону, сертификат хирурга у Вас есть. А что написано в трудовом договоре? Работа в должности хирурга или травматолога? Исполнение каких обязанностей Вы брали на себя? (запрещено требовать исполнения обязанностей, не предусмотренных трудовым договором — ТК)
В нашем травмпункте тоже пытались принудить перевязывать гнойные раны, ну, «хотябы в гипсовой, или в кабинете приема, на худой конец в коридоре».
Я потребовал собрать всех вместе, ЗГВ (ГВ была в отпуске), главную медсестру, старшую медсестру травмпункта, зав травмпунктом и им, всем вместе, единогласно объяснить мне, где перевязывать «гной». Единогласного ответа не поступило, итог переговоров — Отправлять либо к хирургу, либо в стационар.
Запомните, что в вашем травмпункте, как и в любом травмпункте г. Москвы нет гнойной перевязочной, и, в ближайшее время не предвидится их организация.
Далее, прошу пардону, сертификат хирурга у Вас есть. Вот у меня, к примеру, есть, и что это меняет? Я, что, одновременно с чистыми ранами гнойные обязан перевязывать в одном кабинете?
С 5 мая сего года, нас обязали вести прием с 8-30. До этого, рабочий день начинался в 8-30, прием начинался с 9-00, 30 минут выделялось на уборку и на кварцевание кабинетов.
«Согласно приказа № 288 о санитарно-эпидемиологическом режиме лечебно-профилактического учреждения, проводится уборка помещений, кабинетов дезсредствами 2 раза в день с последующим 15-минутным кварцеванием и проветриванием. Исключение составляет хирургический кабинет и манипуляционный кабинет, где проводится 3-кратная уборка с дезсредствами. Кварцевание кабинета проводится перед сменой по 45 мин.
Еженедельно проводится генеральная уборка
Правило проведения генеральной уборки: составляется график, в котором отмечается номер кабинета, срок проведения, дата фактического проведения, роспись, утверждается заведующей поликлиникой и старшей медсестрой. Перед проведением генеральной уборки все предметы, находящиеся в кабинете, сдвигаются на середину. Уборка проводится в защитной одежде: халат, обувь, респиратор, защитные очки, клеенчатый фартук, шапочка, перчатки.
Стены отмываются 1%-ным мыльным содовым раствором, а затем 5%-ным раствором хлорамина орошаются стены и полы сроком на 1 ч. Через 1 ч стерильной ветошью проточной водой смывается хлорамин и кабинет кварцуется 2 ч. Генеральная уборка проводится в течение 4-5 ч.»
С 5 мая сего года, нас обязали вести прием с 8-30. До этого, рабочий день начинался в 8-30, прием начинался с 9-00, 30 минут выделялось на уборку и на кварцевание кабинетов.
Соответственно и график Ваших медсестёр и санитарок (не Ваш!) должен расписываться с 8-00 или с 7-45
Ох и пободался я с экономистами примерно месяц назад по поводу времени на уборку помещения. Но победил, аргументы — те же, что и у Вас, см. в этой ветке ([Ссылки могут видеть только зарегистрированные и активированные пользователи]).
Единственное «но» — все графики уборки, кварцевания и проветривания должны быть утверждены эпидемиологом ЛПУ и включены во внутреннее «положение о хирургическом (травматологическом, урологическом и т.д.) отделении (кабинете)» Вашего ЛПУ.
Этого приказа не достаточно, Вы его «живьём» ([Ссылки могут видеть только зарегистрированные и активированные пользователи]) читали?
СанПиН 2.1.3.1375-03 ([Ссылки могут видеть только зарегистрированные и активированные пользователи])»Гигиенические требования к размещению, устройству, оборудованию и эксплуатации больниц, родильных домов и других лечебных стационаров» с изменением №1 ([Ссылки могут видеть только зарегистрированные и активированные пользователи]) и дополнением — Санитарно-эпидемические правила СП 3.1.2485-09 ([Ссылки могут видеть только зарегистрированные и активированные пользователи]) «Профилактика внутрибольничных инфекций в стационарах (отделениях) хирургического профиля лечебных организаций».
Приказ Минздрава СССР от 31.07.1978 №720 ([Ссылки могут видеть только зарегистрированные и активированные пользователи]) «Об улучшении медицинской помощи больным с гнойными хирургическими заболеваниями и усилении мероприятий по борьбе с внутрибольничной инфекцией»
Приказ Минздрава РСФСР от 14.04.1979 №215 ([Ссылки могут видеть только зарегистрированные и активированные пользователи]) «О мерах по улучшению организации и повышению качества специализированной медицинской помощи больным гнойными хирургическими заболеваниями»
Ну и, конечно же, ст. 109 ТК РФ ([Ссылки могут видеть только зарегистрированные и активированные пользователи]).
В инструкции по охране труда детского травматологического отделения нашей поликлиники, подписанной председателем профкома и ГВ сказано:
«II Действия сотрудников перед началом работы.
2.1 Дежурная бригада перед началом работы проверяет чистоту в травмпункте, устраняя недостатки. Кварцует кабинеты первичного приема, перевязочную, гипсовую, антирабичекий кабинет.
Проверяет температурный режим холодильников (+3 +5), накрывает перевязочный стол, проверяет размещение медикаментов, инструментов, дезсредств, материалов.»
Так, слушаю Ваши предложения :bn:
7.2. Амбулаторное лечение, в т.ч. и на дому, диспансерное наблюдение за больными с травмами и заболеваниями опорно — двигательного аппарата, проживающих в районе обслуживания данной поликлиники; при наличии показаний — направление на консультацию и (или) госпитализацию в специализированное учреждение.
А по Санкт-Петербургу, например, есть своё внутреннее городское распоряжение ([Ссылки могут видеть только зарегистрированные и активированные пользователи]), где о лечении на дому, а также заболеваний опорно-двигательного аппарата в травмпунктах уже не упоминается. А также приводятся диагнозы, с которыми положено лечиться в травмпунктах.
ПРИЛОЖЕНИЕ 1
к распоряжению Комитета
по здравоохранению
от 27.10.2003 N 344-р
ПОКАЗАНИЯ
К НАПРАВЛЕНИЮ БОЛЬНЫХ В АМБУЛАТОРНЫЕ И СТАЦИОНАРНЫЕ
ТРАВМАТОЛОГО-ОРТОПЕДИЧЕСКИЕ ОТДЕЛЕНИЯ
I. Амбулаторные травматолого-ортопедические подразделения — травматологические кабинеты и травматолого-ортопедические отделения поликлиник (травматологические пункты) оказывают специализированную квалифицированную медицинскую помощь больным с травмами опорно-двигательной системы, не нуждающимся в госпитализации. К таким травмам относятся:
— неинфицированные раны мягких тканей, в т.ч. с повреждением сухожилий разгибателей кисти и пальцев;
— неинфицированные ожоги I степени и изолированные — II степени;
— ушибы тела без общих расстройств и значительных кровоизлияний;
— подногтевые гематомы;
— растяжение связок крупных суставов без гемартроза;
— закрытые и изолированные открытые переломы фаланг кисти (до 2);
— закрытые изолированные переломы пястных костей и костей запястья;
— закрытые переломы плюсневых костей, фаланг стопы и костей предплюсны без смещения отломков;
— изолированные переломы малоберцовой кости;
— переломы без смещения ключицы, лучевой кости в типичном месте обеих лодыжек;
— вколоченные переломы хирургической шейки плечевой кости;
— отрывные переломы суставных концов костей;
— переломы остистых и поперечных отростков позвонков, не нуждающиеся в хирургическом лечении;
— изолированные переломы ребер без повреждения плевры;
— неосложненные вывихи в плечевом и локтевом суставах, суставах кисти и пальцев стопы;
— привычные вывихи плеча и надколенника;
— неполные вывихи акромиального конца ключицы.
II. Стационарные травматологические (травматолого-ортопедические) отделения оказывают неотложную помощь при травмах, не подлежащих лечению в амбулаторных условиях, а также проводят оперативное и консервативное восстановительное лечение ортопедических заболеваний и последствий травм опорно-двигательной системы.
К таким травмам относятся:
— обширные неинфицированные раны мягких тканей, в т.ч. с повреждением крупных сосудисто-нервных пучков и сухожилий;
— инфицированные и неинфицированные ожоги II-IV степеней;
— ушибы тела с общими расстройствами и значительными кровоизлияниями;
— проникающие ранения суставов;
— изолированные и множественные переломы длинных трубчатых костей;
— переломы лодыжек со смещением и (или) подвывихом стопы;
— переломы луча в типичном месте со значительным смещением отломков и (или) интерпозицией мягких тканей;
— переломы локтевого отростка;
— переломы хирургической шейки плечевой кости (кроме вколоченных);
— переломы лицевых костей черепа, костей основания и свода черепа;
— переломы костей таза;
— переломы, вывихи и переломо-вывихи тел позвонков;
— множественные переломы остистых и поперечных отростков позвонков с выраженным болевым синдромом и (или) неврологической симптоматикой;
— множественные (более 3) переломы ребер без повреждения плевры и изолированные переломы ребер с повреждением плевры;
— переломы ключицы со смещением, полные вывихи и переломо-вывихи акромиального конца ключицы;
— закрытые и открытые переломы двух и более фаланг кисти;
— закрытые множественные (более 2) и все открытые переломы пястных костей и костей запястья со смещением отломков;
— закрытые множественные (более 2) и все открытые переломы плюсневых костей, фаланг стопы и костей предплюсны со смещением отломков;
— повреждения связок крупных суставов, сопровождающиеся гемартрозом;
— повреждения менисков и связок коленного сустава;
— переломы надколенника;
— свежие осложненные и неосложненные вывихи в крупных суставах, суставах кисти и стопы;
— повторные привычные вывихи плечевой кости и надколенника, нуждающиеся в хирургическом лечении;
— последствия травм (несросшиеся и неправильно сросшиеся переломы, замедленная консолидация, контрактуры и анкилозы суставов).
И по какому приказу работать?
Я уже задавал подобный вопрос в другой теме ([Ссылки могут видеть только зарегистрированные и активированные пользователи]) — к сожалению, обсуждение скатилось на фтизиатрию, про хирургию/травматологию забыли.
Проблема действительно актуальная — около года назад наше ЛПУ было наказано ФСС за то, что амбулаторные хирурги вели по л/н пациента с травмой. Своего травматолога у нас нет — травмпункт района расположен в другой поликлинике. Лицензии на оказание травматологической помощи, соответственно, тоже.
Я не имею в виду оказание неотложной помощи по экстренным показаниям, которую должен уметь выполнить любой врач.
1. Может ли врач-хирург, не имеющий сертификата травматолога, оказывать травматологическую помощь? Накладывать гипс, выполнять ПХО ран (с учётом наличия только гнойной операционно-перевязочной, без чистой и гипсовой), выполнять пункцию сустава при гемартрозе?
2. Может ли. (то же самое) вести пациентов с указанием в л/н «травма»? Особенно актуально — травматологи нашего ТП ведут пациентов до снятия иммобилизации, а дальше — в поликлинику по м/ж!
3. Где проходит граница между амбулаторной хирургией и ортопедией? Имеет ли. (то же самое) право производить лечение ортопедических заболеваний? Артрозы, застарелые повреждения менисков, плоскостопие, сколиозы и т.п.? Выполнять манипуляции ортопеда — блокады суставов, например, или операции по удалению ганглиев, накладывать шов на застарелое повреждение дистальных участков сухожилий разгибателей пальцев? Операции апоневрэктомии при контрактуре Дюпюитрена? Рассечение кольцевидных связок при стенозирующем лигаментите?
Как смотрит на это современное медицинское право — с учётом, повторюсь, отсутствия лицензии по травматологии у ЛПУ и сертификата травматолога-ортопеда у врачей-хирургов?
источник

Поэтому очень важно понимать, что диагностикой и лечением абсцесса должен заниматься квалифицированный специалист. Лечение абсцесса часто требует хирургического вмешательства. В нашей клинике ведет прием опытный хирург, который сможет провести данную операцию. Ни в коем случае нельзя вскрывать нарывы в домашних условиях.
Нарывы бывают поверхностными и внутренними. И те, и другие подвергаются вскрытию, но процедура имеет некоторые отличия. Гораздо проще обнаружить и вскрыть абсцесс кожных покровов. Внутренние абсцессы требуют более глубокой диагностики.
Прежде чем приступить непосредственно к процедуре вскрытия предварительно хирург совершает следующие манипуляции:
- Волосы, растущие на коже в месте абсцесса, сбривают.
- Место разреза и прилегающую область обрабатывают антисептиком.
- Место абсцесса обезболивается местной анестезией, чаще всего используют Ледокаин или Новокаин.
Хирург в нашей клинике проводит операцию в условиях стерильности, поэтому пациенту не следует беспокоиться о занесении инфекции во время операции. Операция проводится при помощи стерильных инструментов: ножниц, скальпеля, иглы.
При вскрытии глубоких абсцессов используют зонд. Процедура разреза ткани имеет несколько нюансов.
-
Разрез не должен задевать глубокую (внутреннюю) стенку нарыва, иначе это приведет к попаданию инфекции на здоровые ткани.
- Его проводят длиной не более двух сантиметров, далее его расширяют.
- Линия надреза проходит параллельно мышцам, сосудам и нервам.
- При глубоких абсцессах разрезы проводят послойно, постепенно добираясь до капсулы абсцесса, так как важно не задеть сосуды и нервные окончания. Это может привести к осложнениям и более длительному выздоравливанию.
После надреза хирург опорожняет капсулу. Это можно делать вручную, но в нашей клинике для этой процедуры используется электрический отсос. Он обеспечивает максимальное очищение от гноя, что очень важно, ведь если оставить инфекцию в ране, абсцесс может не только не зажить, но и перейти в хроническую форму. Далее опорожненную область обрабатывают антисептическим раствором, туда вставляют дренаж или тампон. Через некоторое время их удаляют.
Абсцессом называют скопление гнойных масс, вследствие инфицирования поврежденных тканей. Во время гноеобразования вокруг пораженного участка образуется стенка-мембрана. Таким образом организм защищает себя от распространения инфекции и проникновения в другие ткани. Так появляется гнойная капсула, которая и требует вскрытия.
Во время диагностики абсцесса основной задачей лечащего врача является определение причины возникновения абсцесса, места его локализации и стадии прогрессирования. От точного определения этих параметров будет зависеть схема лечения больного. Наш медицинский центр оборудован высокоточным диагностическим оборудованием, что способствует скорейшему определению наличия абсцесса, определению его характеристик, что соответственно способствует скорейшему излечению пациента.
Возбудителями абсцесса часто являются различные бактерии. Иногда абсцесс возникает как осложнение на фоне другого заболевания. От причины возникновения нарыва зависит место его локализации.

Регулярный уход за раной, обработка антисептиками и смена повязки помогут максимально снизить процесс восстановления и заживления. В случае появления болезненных ощущений или повышения температуры следует обратиться за помощью к врачу.
источник
Абсцесс – гнойное образование воспалительного характера, вызванное патогенными бактериями или вирусами. Оно относится к хирургическим заболеваниям. Можно ли вылечить абсцесс консервативным путем? Где кроется причина этого заболевания и как происходит вскрытие абсцесса?
Причиной любого гнойного заболевания является попадание в поврежденный или ослабленный орган патогенного микроба, который в благоприятных условиях начинает размножаться быстрым делением клеток. В это время организм усиленно борется с воспалением и ограничивает воспаленный участок. Появляется гнойная капсула.
Микроорганизмы находятся в каждом здоровом человеке и не опасны, пока не превышена их норма или не появились благоприятные условия для развития воспаления. Чаще всего они скапливаются на слизистых оболочках носа, глаз, рта, половых органов. Бывают скопления внутри кишечника.
Самые распространенные возбудители:
- Золотистый стафилококк. Является причиной абсцесса в более чем 25%. Для его выявления применяют высевание. В 60% случаев, вызванных золотистым стафилококком, воспаления образуются в верхней части тела.
- Proteus mirabilis. Обитает внутри толстого кишечника. Выявляется при помощи микроскопического анализа кала. Чаще всего абсцессы, вызванные этим возбудителем, распространяются в нижней части тела.
- Кишечная палочка. Также располагается в кишечнике и является составляющим его флоры. Начинает активно действовать в период ослабления иммунитета и может стать причиной тяжелых заболеваний. Возможен даже летальный исход.
- Иногда причиной возникновения абсцесса могут быть предшествующие заболевания: вросший ноготь, фарингит, пневмония, ангина, остеомиелит.
- Зачастую формирование абсцесса связано с медицинскими процедурами (уколы, системы, хирургические вмешательства), если не соблюдалась стерильность.
Возможные исходы абсцессов:
- Прорыв наружу
- Прорыв внутрь (в брюшную полость или полость сустава)
- Прорыв в органы (желудок, кишку, бронхи или мочевой пузырь)
После прорыва размер гнойной капсулы уменьшается, и язва начинает рубцеваться. Но если гнойные образования вышли не полностью, то воспалительный процесс может возникнуть повторно или даже стать хроническим.
Диагностика наружного абсцесса не составляет труда и уже при осмотре врач делает предположение, отправляет на анализ крови. При внутреннем абсцессе, кроме анализа крови может потребоваться УЗИ, рентгеновское обследование или компьютерная томография. Также для диагностики скрытого абсцесса может применяться метод пункции, который иногда контролируют с применением УЗИ.
Всего абсцессов более 50 видов. Они отличаются между собой местом локализации, причиной возникновения, характером гнойных выделений и тяжестью воспаления.
Самые распространенные виды:
- Аноректальный. Локализуется в анальной части прямой кишки или непосредственно на заднем проходе. Чаще всего причиной является парапроктит.
- Апикальный. Образуется в зоне корней зубов, чаще всего причиной является периодонтит.
- Абсцесс головного мозга. Локализуется в тканях мозга, причиной могут быть травмы головы и непосредственно мозга.
- Горячий (острый). Может возникнуть на любом участке тела, отличается высокой скоростью развития, сильными воспалениями и резким ухудшением самочувствия.
- Абсцесс легкого. Развивается в легком, чаще всего является осложнением пневмонии.
- Абсцесс печени. Локализуется возле органа или непосредственно в нем и на нем. Может быть вызван как инфекцией, так и являться осложнением печеночных заболеваний.
- Аппендикулярный. Чаще всего причина кроится в воспалении аппендикса.
- Холодный абсцесс. Локализуется на любых участках тела, обычно захватывает небольшую площадь. Холодный абсцесс опасен тем, что развивается очень медленно. Достаточно сложно диагностировать на ранней стадии.
- Гангренозный или гангренозный газовый. Гной имеет ярко выраженный гнилостный характер, с запахом и может содержать микробы, образующие газ.
Под диафрагменный. Гной скапливается в районе диафрагмы, чаще всего причиной является осложнение панкреатита, холецистита, язва или травмы брюшной полости.
Это далеко не все виды абсцесса, а только наиболее распространенные. Но наиболее часто встречаются кожные абсцессы, которые локализуются на разных участках тела.
Симптомы кожного абсцесса:
Покраснение, болезненность и отек небольшого участка кожи. Боль увеличивается при физической активности и кашле. Длиться этот период около 5 дней. Через 5 дней начинает появляться гнойная головка капсулы, болезненные ощущения увеличиваются. Капсула может расти очень долго, до 15 дней.
Может подняться температура.
Иногда проявляются симптомы интоксикации: тошнота, слабость, боль в мышцах и ухудшение общего самочувствия.
Особо опасны скрытые абсцессы, так как опорожнение капсулы происходит внутрь, что может повести за собой очень тяжелые последствия. А также особо неприятно появление гнойного образования на лице, в таком случае нельзя допустить самопроизвольного прорыва и необходимо сделать вскрытие.
Пи любом виде абсцесса необходимо хирургическое вмешательство. Если абсцессу более 4 дней и головка капсулы уже созрела, то вскрытие просто необходимо.
- Обработка области воспаления антисептическим раствором.
- Обезболивание. Чаще всего применяется обработка Лидокаином, при сильных болезненных ощущениях возможно использование инъекциями местного назначения.
- Разрез ткани скальпелем в участке наибольшего воспаления или гнойной головки.
- Если припухлость не имеет видимую выпуклость, то разрез производят на
- предположительном пересечении диагоналей опухоли или на пересечении вертикали с горизонтальной линией. Также иногда для определения места капсулы могут использовать иглу.
- Разрез делают длиной не более 2 см.
- При помощи шприца Гартмана расширяют разрез до 4-5 см и одновременно разрывают связующие перемычки абсцесса.
- Производится опорожнение абсцесса. В современных клиниках для этого применяют электрический отсос. Но возможно ручное очищение.
- После удаления гноя пальцем обследуют полость для удаления оставшихся перемычек и тканей.
- Полость промывается антисептиком.
- Для дренажа в полость абсцесса вводят резиновую трубку или тампоны, пропитанные антисептиками и ферментами.
- После вскрытия и очищение полости производится лечение, аналогичное гнойным ранам.
- Обработка раствором Хлорида Натрия или любыми другими гипертоническими растворами, например, Борной кислоты.
- Применение заживляющих мазей, например, Вишневского, Тетрациклиновой, Неомициновой. Важно чтобы мази имели жировую или вазелиновую основу. В противном случае будет впитываться влага.
Хорошо сказывается применение мазей, содержащих антибиотики. К таким относятся Левомиколь, Левосин, Мафенид. Антибиотик переходит на ранку, и ускоряют процесс заживления. Перевязывать рану с использованием этих мазей достаточно один раз в день.
Процесс вскрытия абсцесса и лечение раны может изменяться, в зависимости от места локализации воспаления, сложности и запущенности заболевания. Также имеют значения имеющиеся заболевания, возраст и состояние здоровья пациента. Сама операция длится не более 10 минут, при внешних абсцессах проводится амбулаторно. Но лечение полости и рубцевание может длиться до месяца. В тяжелых случаях потребуется оформление в стационар.
При ранней диагностике и легкой степени заболевания иногда практикуется лечение абсцесса без хирургического вмешательства. Для этого нужно своевременно обратиться за помощью к специалисту, который назначит комплексное лечение. Хорошо, если будет возможность сделать полное обследование и доскональную диагностику. Чаще всего такая возможность есть в клиниках и центрах, имеющих многопрофильную лабораторию.
Для лечения абсцесса без хирургической операции применяется метод дренирования под контролем УЗИ. Он отлично зарекомендовал себя при лечении абсцессов на молочных железах и некоторых скрытых на внутренних органах. Вопрос о применении данного метода решается индивидуально и подходит не во всех случаях. После такого лечения требуется пройти курс приема антибиотиков. Иногда может потребоваться прием средств, укрепляющих иммунитет.
Если абсцесс внешний самопроизвольно вскрылся, то необходимо удалить гнойные образования, очистить рану и обработать растворами Марганцовки или Борной кислоты. В последующие дни потребуется регулярная промывка раны и наложение лечебных повязок. Лучше, если это будут делать специалисты. При повышении температуры следует принять жаропонижающее.
Если самопроизвольно вскрылся фурункул, нарыв или прыщ небольшого размера, то можно выдавить содержимое пальцами и обработать ранку по приведенной выше схеме, обязательно использовать ранозаживляющие средства. Но ни в коем случае нельзя массировать глубокий абсцесс или пытаться самостоятельно вскрыть капсулу. Такие действия могут привести к осложнениям.
Кроме вскрытия и лечения полости абсцесса, возможно, потребуется переливание крови или плазмы. Его назначают больным, которые имеют внутренние крупные воспаления. Либо при переходе заболевания в тяжелую форму.
Лечение абсцесса достаточно сложное, кроме вскрытия требуется правильная обработка и соблюдение правил санитарии. В качестве дополнительной терапии можно использовать средства из народной медицины.
Не стоит целиком и полностью полагаться на средства из народной медицины. Но они вполне могут быть дополнением к хирургическому лечению внешних абсцессов. Есть много растений и продуктов, обладающих бактерицидными, заживляющими и иммуностимулирующими действиями, которые использовались на протяжении многих лет и являются вполне безопасными.
- Зверобой. Используют водный настой, спиртовую настойку или масляную вытяжку. Обладает хорошими антисептическим и бактерицидным действием, недаром в народе зверобой называют природным антибиотиком. При лечении абсцессов делают компрессы, примочки или просто протирают пораженный участок.
- Прополис. Для лечения внешних абсцессов можно приготовить целебную мазь. Также она хорошо заживляет порезы, ожоги, ссадины и другие кожные повреждения. Для этого берут 100 гр. перетопленного и профильтрованного нутряного жира любого животного, нагревают до 70 градусов, добавляют 10 гр. прополиса и, непрерывно помешивая, охлаждают. Хранится мазь в холодильнике.
- Эхинацея. При абсцессе потребуется восстановление иммунитета. Хорошо с этой задачей справляется настойка эхинацеи. Можно купить готовую в аптеке, приготовить самостоятельно или применить аналоги, например, Иммунал. Для приготовления настойки 1 часть сырья заливают 10 частями водки. Настаивают 2 недели. Принимают по 30 капель внутрь до еды.
- Алоэ. Для лечения используется чистый сок растения. Хорошо, если его возраст более 3 лет и листья полежали несколько дней в холодильнике. Пораженное место смазывают соком или делают примочки. Хорошо действует сок, смешанный в равных частях с медом. Важно, чтобы не было аллергии.
- Лук. Помогает вылечить абсцесс не хуже алоэ и присутствует в каждом доме. Рецептов с луком очень много, этот овощ достаточно популярен при лечении гнойных образований. Луковицу проваривают в коровьем молоке, разрезают и прикладывают к больному месту. Можно использовать печеную в духовке луковицу. Хорошо действует следующий компресс: печеный лук измельчить, смешать с медом и прибинтовать к нарыву.
- Картофель. Он знаменит своим вытягивающим действием. Тертый картофель привязывают к гнойному образованию. Часто можно почувствовать толчки – это целебный овощ очищает полость абсцесса. Привязывают картофельную массу на ночь.
- В народной медицине огромное количество рецептов от абсцесса. Не стоит применять средства из малоизвестных трав или сложных сборов. Любое растение может вызвать аллергическую реакцию, которая усложнит ситуацию. Также следует быть осторожным при приеме средств внутрь. И ни в коем случае не пытаться вылечить абсцессы самостоятельно.
Если лечение запущено или производилось неправильно, то абсцесс может дать осложнение. Чаще всего это распространение инфекции на соседние ткани или приобретение заболеванием хронической формы.
Инфицирование соседних органов и тканей зависит от вида абсцесса. Чтобы этого избежать, нужно вовремя обратиться за помощью и провести вскрытие. Важно после него довести дело до полного выздоровления.
Хроническим абсцесс становится, если острое заболевание не вылечена до конца. При такой форме образуется глубокий свищ, который не поддается заживлению. Прорыв, произошедший внутрь закрытой полости, может стать причиной менингита, перитонита, перикардита или артрита.
Факторы, влияющие на переход острого абсцесса в хроническую форму:
- Отсутствие дренажа полости или его некачественное выполнение.
- Слишком большие по размеру (более 4 см) или многочисленные полости на внутренних органах и тканях.
- Результат консервативного лечения. Чаще всего возникает, если пациент отказывается от хирургического вмешательства или занимался самолечением.
- Ослабление иммунитета.
В 20% случаев причиной перехода абсцесса в хроническую форму являются остаточные гнойные вещества. Причиной 30% осложнений является самолечение и позднее обращение к специалистам. В отличие от острого, хронический абсцесс плохо поддается лечению, негативно сказывается на близлежащих тканях и ухудшает общее состояние.
Для профилактики абсцессов в первую очередь нужно соблюдать гигиену и своевременно обрабатывать повреждения тканей специальными средствами, например, хорошо зарекомендовал себя Мирамистин. Также не менее важен правильный уход за ротовой и носовой полостью, именно они часто являются путями проникновения инфекций внутрь. И, конечно, любое заболевание, от ангины до кариеса должно быть вылечено и не являться носителем болезнетворных микроорганизмов.
В приложенном видео Вы можете узнать об абцессе.
Вскрытие абсцесса в 98% случаев процедура обязательная. Лучше, если она будет проводиться специалистами и с соблюдением санитарных норм. Своевременное лечение поможет избежать тяжелых последствий.
источник
Абсцесс представляет собой инфекционно-воспалительный процесс, проявляющийся образованием в тканях полости, заполненной гноем. От всех других локальных хирургических инфекций его отличает наличие капсулы, выстилающей полость гнойника изнутри. Эта оболочка, или мембрана, является защитной реакцией организма, изолирующей воспалительный процесс и не позволяющей ему распространяться на окружающие ткани.
Основным механизмами, приводящими к развитию абсцесса, являются следующие:
- ссадины, уколы и другие повреждения, приводящие к нарушению целостности кожных покровов;
- воспалительные заболевания кожи и подкожной клетчатки (фурункул, карбункул, гидраденит и др.);
- воздействие на ткани агрессивных химических соединений (концентрированные растворы кислот и щелочей, скипидар), вызывающих омертвение ее участков;
- лечебные инъекции с нарушением правил асептики;
- метастатические процессы, при которых возбудитель заносится током крови из первичного гнойного очага.
Различают острые гнойники, проявляющиеся бурной воспалительной реакцией, и хронические, протекающие со стертой клинической картиной.
Для острых абсцессов характерно наличие местных и общих симптомов. Над областью гнойного очага, за исключением глубоких процессов, отмечается припухлость и покраснение кожи, а также боль, усиливающаяся при надавливании в области поражения.
При поверхностных важным признаком сформировавшегося гнойника является наличие симптома флюктуации (ощущение колебания при надавливании), свидетельствующего о наличии жидкости в полости очага воспаления.
Общие симптомы – лихорадка, головная боль, слабость – являются результатом интоксикации, и могут быть выражены в различной степени. Степень выраженности клинических проявлений определяется локализацией гнойника, его размерами, стадией процесса, состоянием иммунной защиты и другими факторами.
Абсцессы внутренних органов проявляются болью в месте образования, изменением общего состояния, нарушением функций пораженного органа. Причинами таких гнойных очагов могут быть локальные инфекционные процессы в этих органах или занос возбудителей из общего кровотока.
Для профилактики абсцессов необходимо своевременное удаление кожных образований. Например, удаление фурункулов на лице и теле можно с успехом провести в нашей клинике.
Диагностика поверхностного гнойника основывается на наличии типичных симптомов и не представляет особых трудностей. Подтвердить диагноз глубокого поражения помогают ультразвуковое исследование и пункция полости толстой иглой. Высокая квалификация специалистов нашей клиники и наличие современного оборудования позволяют выявлять нарывы любой локализации.
При проведении оперативного лечения применяют, как правило, кратковременный наркоз. Это позволяет полноценно обследовать гнойную полость, провести адекватную эвакуацию содержимого и исключить наличие гнойных затеков. После вскрытия абсцесса проводится лечение гнойной раны по общим принципам. Кроме перевязок, назначают антибактериальное лечение, обезболивающие средства, препараты общеукрепляющего действия.
УСЛУГА ДНЕВНОГО СТАЦИОНАРА
Ничем не отличаются от таковых при других гнойно-воспалительных заболеваниях. Они делятся на местные и общие. К местным осложнениям мягких тканей относятся развитие флегмоны, лимфангита, гнойного лимфаденита.
Несмотря на то, что полость абсцесса отграничена от окружающих тканей капсулой, препятствующей распространению гнойного воспаления, при отсутствии лечения и прогрессировании воспалительного процесса количество экссудата в полости гнойника постепенно увеличивается. Это приводит к разрушению защитной мембраны и проникновению инфекции в окружающие ткани. В этом случае развивается флегмона – острое разлитое гнойное воспаление мягких тканей. Распространение возбудителя из очага поражения по лимфатическим путям ведет к возникновению лимфангита, проявляющегося покраснением и отеком кожи по ходу лимфатических сосудов. Попадание инфекции в регионарные лимфатические узлы грозит развитием гнойного лимфаденита (абсцесса лимфоузлов).
К общим осложнениям относят прогрессирующий тромбофлебит (воспаление вен с образование в них тромбов), сепсис и метастатические воспаления внутренних органов. Эти осложнения крайне редки, но могут привести к серьезным последствиям, вплоть до летального исхода.
Абсцессы внутренних органов опасны разрывом капсулы гнойника с последующим гнойным расплавлением органа или инфицированием соседних образований (эмпиема плевры, гнойный перитонит и др.). Профилактические мероприятия должны быть направлены на обработку повреждений кожи, своевременное лечение кожных инфекций, поддержание иммунной защиты на должном уровне.
Ответ: Иногда на фоне применения антибиотиков удается добиться стихания воспалительных явлений и обратного развития процесса. Без применения антибиотиков риск осложнений значительно выше вероятности спонтанного выздоровления.
Ответ: Все индивидуально. Небольшие поверхностные очаги лечатся амбулаторно. Для вскрытия глубоких и осложненных гнойников требуется нахождение в стационаре. Сроки лечения, опять же, зависят от многих причин: локализации, размеров, общего состояния, наличия сопутствующей патологии.
Ответ: Да. Это связано с тем, что у больных сахарным диабетом гнойно-некротические процессы имеют тенденцию к быстрому распространению с развитием осложнений. К тому же, они способствуют еще большему усугублению нарушений углеводного обмена. При стабилизации состояния и коррекции уровня глюкозы в крови такие больные могут продолжить лечение амбулаторно.
Ответ: Основной целью, которую преследуют при операции, является удаление гнойного содержимого. Лечение абсцессов возможно проводить из щадящих разрезов, оставляющих небольшие кожные дефекты, с постоянным активным удалением содержимого гнойной полости. Но такая методика применима не во всех случаях.
источник
Гнойник, абсцесс и нарыв представляют собой воспаленный процесс, в результате которого образуется полость с гноем. По сравнению с заболеванием под названием флегмона, при котором гнойное содержимое распространяется по тканям без четкого ограничения, гнойники и абсцессы имеют границы между очагом и здоровой тканью.
К развитию нарывов может привести попадание через кожные покровы патогенной микрофлоры или занос инфекции. Развитие гнойника связано с иммунной системой человека и конкретного возбудителя заболевания. Абсцесс легко может возникнуть в различных частях тела: в печени, в глотке, миндалинах и даже в мозговой ткани.
Часто гнойники возникают на теле после таких серьезных заболеваний как грипп, пневмония, ангина и сепсис. Нарыв бывает один или в количестве нескольких штук. Существуют мелкие и крупные высыпания. А абсцесс разделяют на острый и хронический.
Нарывы мягких тканей могут возникнуть после небольших ушибов. Часто инфицирование происходит на фоне ослабления организма.
Образование гнойника возникает так:
- Из-за нарушения кожи в организм попадает стафилококковая инфекция.
- На пораженном месте возникает капсула, которая предотвращает поражение других тканей. В месте инфицирования появляется покраснение и затвердение.
- В капсуле расположены гнойные выделения.
- Через 7 дней гнойные массы выходят наружу, после чего происходит процесс заживления раны и восстановление тканей кожи.
Если нагноение находится глубоко, то оно имеет возможность проникнуть вглубь кожных покровов. Всё это может привести к сепсису, лечение которого бывает длительным и не всегда результативным.
В медицине часто придерживаются правила: если видят гной, то его сразу устраняют. Проводят вскрытие гнойников под общим или местным наркозом. Дальше производится чистка раны, устанавливается дренаж для отхода гноя. В завершение такой процедуры накладывается марлевая повязка, которую придется не один раз поменять.
Когда весь гной из раны выйдет, дренаж можно убирать. Параллельно этому врач выписывает препараты, которые помогают быстрому заживлению раны. Но вот небольшое нагноение можно легко устранить в домашних условиях.
Важно знать, что любое повреждение кожи, кроме стерильного медицинского инструмента, связано с занесением инфекции. Если заметны первые признаки воспаления, следует не допускать закрытия раны и постоянно смачивать её перекисью водорода. Для ускорения процесса созревания гнойного стержня нужно использовать медикаментозные средства. Все они продаются в аптеке по низким ценам.
Дома пациенты могут вылечить абсцесс с помощью таких препаратов:
- Ихтиоловая мазь;
- Левомеколь;
- Стрептоцидная мазь;
- Мазь Вишневского.
Перед наложением мази следует обработать кожу перекисью водорода, а после этого наложить чистую повязку. Менять мазь следует по инструкции используемого средства.
Нельзя выдавливать или срезать нарыв, ведь это может привести к распространению инфекции по всему телу. Устранить гнойник имеет возможность только квалифицированный специалист в оборудованном кабинете с использованием стерильного инструмента и обезболивающих препаратов.
В лечении гнойников хорошо зарекомендовала себя народная медицина. Существует огромное количество полезных рецептов, которые помогают быстрому прорыву и заживлению пораженных участков кожи. С использованием данной методики можно снизить боль и ускорить процесс регенерации кожных покровов.
- Ржаной хлеб с давних лет используют для лечения гнойников. Для этого нужно во рту перемолоть свежий хлеб из ржаной муки вместе с солью. Полученную кашицу нужно приложить к воспаленному месту и завязать бинтом, чтобы она не отпала. С помощью данного рецепта можно ускорить процесс прорыва гнойника и его заживление.
- Мёд обладает большим количеством полезных свойств. Его польза заключается в заживлении ран. Чтобы гнойник быстрее рассосался, нужно сделать лепешку из равного количества муки и меда. Данное средство эффективно помогает на первой и второй стадии фурункулеза.
- Хоть говорят, что нарыв нельзя прогревать, однако существует рецепт, который опровергает эти слухи. Репчатый лук запекают в духовке, а после этого прикладывают к воспаленному месту. Через каждые 4 часа луковицу нужно менять. Если использовать данный рецепт, то гнойник может быстро рассосаться.
- Золой ус в горшочке обладает многими полезными свойствами. Он хорошо заживляет гнойные раны. Предварительно следует выбрать толстый стержень и очистить его от кожуры. Дальше золотой ус разрезают вдоль, нагревают и прикладывают к воспаленному месту. Также можно кашицу данного растения смешать с медом и приложить к воспалению на ночь. Утром повязку нужно сменить, а пораженное место следует обработать любой мазью против образования гнойных выделений.
- Также отлично устранить воспаление помогает хозяйственное мыло. Его нужно натереть на терке и смешать с 300 мл воды. После этого нужно его варить до того момента, пока не испарится вся жидкость. Готовую кашицу остужают, кладут на бинт и прикладывают на пораженное место.
- Из отвара ивы делают компрессы. Рецепт состоит из 20 грамм измельченной коры ивы, который смешивают со стаканом кипятка. После этого нужно подогреть всё в емкости на медленном огне в течение 30 минут. Готовую кашицу необходимо на марлевой повязке приложить к воспаленному месту на непродолжительное время.
- Подорожник можно использовать для остановки кровотечения из нарыва и при длительных незаживающих ранах. Этот ингредиент можно использовать в качестве настоев и отваров. На практике часто используют кашицу из листьев подорожника. Её прикладывают к воспаленному месту, чтобы ранка заживала.
Больным следует лечить нарыв комплексно, ведь на фоне сниженного иммунитета часто развиваться хронический фурункулез, который после лечения оставляет на кожных покровах большие рубцы. Защитную функцию организма поддерживают с помощью витаминов, иммуномодуляторов и здорового образа жизни. Больные обязаны придерживаться правил гигиены. Те женщины, которые часто имеют воспаления волосяных фолликул, обязаны отказаться от депиляции. Ведь такая процедура приводят к врастанию волосков.
Главный метод лечения гнойников – хирургический метод. Устранить абсцесс можно с помощью вскрытия капсулы с гноем. Иногда врачи ограничиваются только пункцией, откачивают гной, а в пораженное место вводят антибиотик. Пораженное место, где раньше был гной, необходимо промывать с помощью раствора Риванола или Фурацилина.
После проведенной операции нельзя ковырять воспаленное место, чтобы не занести инфекцию. Для смены старой повязки пациенту понадобится бинт и перекись водорода, чтобы устранить инфекцию. Обрабатывать рану нужно до того времени, пока она не заживет. Перед проведением всех операций важно не забывать мыть руки.
Чтобы не столкнуться с тяжелыми формами фурункула, необходима профилактика гнойничковых заболеваний кожи. Ведь именно так можно предотвратить появления сложных абсцессов.
источник
 Разрез не должен задевать глубокую (внутреннюю) стенку нарыва, иначе это приведет к попаданию инфекции на здоровые ткани.
Разрез не должен задевать глубокую (внутреннюю) стенку нарыва, иначе это приведет к попаданию инфекции на здоровые ткани.