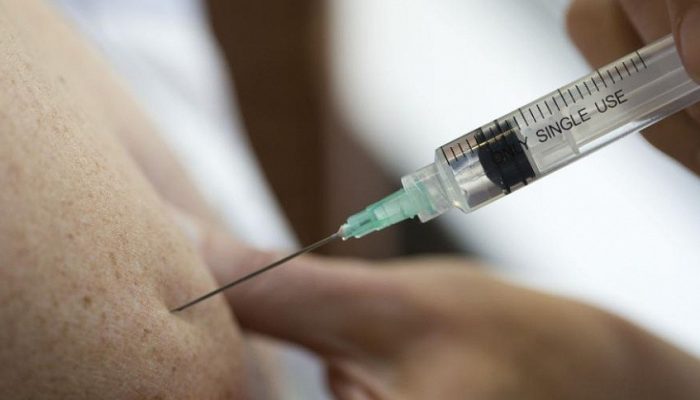
Каждый хоть раз в жизни испытывал на себе то неприятное чувство, когда врач говорит, что без уколов не обойтись. Приходится готовить место для укола и, сцепив зубы, терпеть, пока медсестра не закончит процедуру. Да, процедура неприятная, но в большинстве случаев жизненно необходимая. Не всегда она проходит так, как хотелось бы. Иногда могут возникать осложнения, к таким и относится постинъекционный абсцесс.
В чем причина осложнения и можно ли его избежать? Так как укол – это проникновение через природные барьеры человека, он, как и любые другие вмешательства в мягкие ткани, может стать причиной возникновения абсцесса ягодицы. Самая распространенная причина – несоблюдение норм стерильности:
- Плохо обработаны руки медсестры.
- Через шприцы, вату или раствор, который ввели.
- Плохо обработанная кожа пациента, которую, к слову, должны обрабатывать до и после проведения инъекции.
Также существуют и другие факторы:
- Неправильное использование препарата. Так, если лекарственное средство должно использоваться для внутривенных или подкожных инъекций, но ошибочно было введено в ягодицу, то лекарство полностью не рассасывается. На месте укола образуется инфильтрат.
- Неправильная техника выполнения манипуляции. В основном сюда относится выбор слишком маленькой иглы или неполное введение в мышцу.
- Длительное лечение пациента, в результате чего в мышцу вводится слишком много лишней жидкости.
- Абсцесс ягодицы возникает и в результате введения раздражающих препаратов, таких как антибиотики или сульфат магния.
- Абсцесс наблюдается у людей, склонных к ожирению и имеющих внушительный слой подкожного жира.
- Пролежни.
- Повышенный аллергостатус. Абсцесс может развиться в результате аллергической реакции.
- Гнойные инфекции кожи тоже могут стать причиной нагноения.
- Абсцесс после укола в ягодицу может возникнуть и на фоне сниженного иммунитета, особенно у пожилых людей и истощенных разнообразными болезнями.
- Наличие аутоиммунных заболеваний.
Для того чтобы определиться с методом лечения, нужно установить тяжесть осложнения, а также выявить возбудителя, который высеивают из содержимого, отделяемого из раны. Для более эффективного лечения подбирают антибиотик, который лучше всего справляется с возбудителем. Также прописывают антибактериальные средства и обезболивающие. Но только терапии медицинскими препаратами для лечения абсцесса ягодицы будет недостаточно. Хирург посоветует вскрыть гнойник и очистить рану от гноя. Иначе возможно обширное поражение тканей с последующим некрозом тканей и слизистых. Только комплексное лечение даст желаемый результат.
Лечение на разных этапах отличается друг от друга. Их лучше рассматривать отдельно. Этап образования инфильтрата:
- Первое, что нужно сделать, – прекратить лечение препаратом и сразу приступить к лечению воспаленной области.
- Очень эффективными являются физиопроцедуры и введение в место воспаления протеолитических ферментов.
- Обязательно нужно следить за динамикой развития гнойника. Если через 4 часа не видно улучшения, то больного оформляют в стационар для хирургического лечения.
Глубина поражения может быть разной, поэтому визуально определить наличие воспаления иногда невозможно. При надавливании на область скопления гноя больной чувствует сильную боль. Различают местные симптомы и общие.
- Покраснение ягодицы в месте укола.
- Припухлость.
- Ощущение боли при надавливании, в дальнейшем и без надавливания.
- В месте воспаления кожа горячая.
- Если положить пальцы на воспаленную область и легонько нажать одной их частью, то другая из-за наличия жидкости в ягодице приподнимется.
- На более запущенных стадиях наблюдается образование свищей, инфекция захватывает все большие территории.
- Плохой аппетит.
- Повышенная потливость.
- Повышение общей температуры тела.
- Быстрая утомляемость.
- Слабость в организме.
Абсцесс после укола на ягодице, лечение которого может затянуться, возникает не сразу. А это значит, что время протекания осложнений можно значительно уменьшить. Для этого важно распознать проблему на стадии инфильтрации. Общее состояние больного во многом зависит от степени и размера области поражения. Чем сильнее – тем токсинов в крови больше.
Абсцесс ягодицы, фото которого не вызывает приятных ощущений, может привести к серьезным проблемам. Отличительная его черта – наличие инфильтрационной капсулы. Поэтому воспалительный процесс не распространяется, а находится приблизительно в одном месте. Но если абсцесс от укола на ягодице не лечить, то капсула под напором большого количества гноя прорывается, и содержимое распространяется по тканям. На фоне этого может развиться флегмона или свищевой ход. Они, в свою очередь, могут спровоцировать сепсис и остеомиелит.
Как правило, врачу достаточно одного осмотра пациента, чтобы поставить правильный диагноз. Для уточнения масштабов поражения организма назначаются ОАК, ОАМ, биохимический анализ мочи и посев на микрофлору. При хронических проявлениях назначают УЗИ, смотрят локализацию и степень поражения тканей.
Не стоит заниматься самостоятельным врачеванием, оно может сильно навредить, и тогда лечение абсцесса ягодицы может затянуться надолго и иметь плачевные последствия. Наилучшим методом лечения является хирургический, при котором абсцесс вскрывается, и содержимое капсулы отсасывается вакуумным аспиратором.
При наложении шва обязательно оставляют дренажи для лучшего промывания пораженной области. Для этой процедуры используют протеолитические ферменты. Это позволяет не только вымывать гной, но и предотвратить возможные новые очаги воспаления.
Покажут всю серьезность абсцесса после укола в ягодицу фото, которые находятся в свободном доступе. Поэтому не стоит запускать и доводить до такого состояния, ведь болезнь можно предотвратить, нужно лишь придерживаться простых правил. Также одним из неприятных моментов, который появляется после лечения абсцесса ягодицы, считается косметический дефект. После прорывания остается некрасивый рубец. В результате деформации жирового слоя на коже видна впадина. А значит, не стоит затягивать с походом к врачу, и нужно сделать это как можно быстрее.
- Очень важно соблюдать правила введения медицинских препаратов. Всегда стоит учитывать скорость введения лекарственного средства, совместимость и соотношение в шприце.
- Обязательное соблюдение техники ввода инъекции. Иголку нужно вводить полностью, чтобы она проникла в мышцу.
- После укола медсестра должна сделать легкий массаж места проникновения, чтобы лекарство лучше рассосалось.
- Никогда не стоит вводить препарат в одно место несколько раз подряд. Лучше чередовать одну сторону с другой.
- Не стоит забывать о таких важных понятиях, как антисептика и асептика. Весь медицинский персонал обязан обеззараживать руки необходимыми для этого составами. Кожу больного также нужно обрабатывать до и после введения укола. Для инъекции используется только стерильный и одноразовый расходный материал.
- Правильный выбор места укола. Если пациенту по каким-либо причинам невозможно сделать правильный укол в ягодицу, то лучше искать другое, подходящее для этого место. Это касается и людей с ожирением, у которых не так-то и просто найти подходящий участок.
Если проводится хирургическое лечение, то пациент должен находиться под присмотром врача не меньше двух недель. Прогноз выздоровления чаще всего зависит от наличия осложнений и общего протекания болезни. Стоит учитывать возраст больного и состояние его иммунной системы. Реабилитационные мероприятия направлены на возобновление нормальной мышечной активности. Отдельное внимание стоит уделить восстановлению кожных покровов. Обязательно нужно посвятить время мероприятиям, которые направлены на возобновление привычной работоспособности и нормального самочувствия.
источник
Физические методы лечения больных альвеолитом
| Лечебные эффекты | Методы |
| Бактерицидные | КУФ-облучение слизистой оболочки альвеолы, дарсонвализация, ультратонотерапия, лазерофорез антисептиков, гидромассаж полости рта с антисептиками или лекарственными травами (ротокан, ромазулан, календула) |
| Противовоспалительные | УВЧ — терапия, СУФ-облучение в эритемных дозах, флюктуоризация, УФФ гепарина,ИК- лазеротерапия |
| Анальгезирующие | Флюктуоризация, ультратонтерапия, красная и инфракрасная лазеротерапия |
| Трофические, остеорегенераторные | Лазерная терапия, лазерофорезостеорегенераторных препаратов (хондроксида, элкоропана) и препаратов крови (актовегина, пантоника, солкосерила), ультратонтерапия и дарсонвализация |
Физические методы лечения больных острым периоститом
| Противовоспалительные | Низкоинтенсивная УВЧ — терапия, флюктуоризация, инфракрасная лазеротерапия |
| Бактерицидные | КУФ-облучение слизистой оболочки альвеолярного отростка |
| Анальгезирующие | Флюктуоризация, инфракрасная лазеротерапия |
| Ионокорригирующие | Транскутанное лазерное облучение крови |
Физические методы лечения больных абсцессами и флегмонами
| Лечебные эффекты | Методы |
| Иммунокорригирующие и дезинтоксикационные | Транскутанное лазерное облучение крови, лазерофорезмексидола, из атравматических салфеток «Колетекс» проекции регионарных лимфатических узлов, УФО воротниковой зоны, УФ-облучение крови |
| Повышающие резистентность организма | Инфракрасная лазеротерапия проекции каротидных синусов |
| Бактерицидные и микоцидные | Лазерофорез антисептических препаратов, интегральное УФО полости рта и проекции очага, УЗ-орошение антибиотиками и антисептиками |
| Противовоспалительные | УВЧ -терапия, флюктуоризация,ИКлазеротерапия |
| Тромболитические и антикоагулянтные | Транскутанное лазерное облучение крови в проекции сонных и лицевых артерий |
| Некролитические | УЗ-орошение, флюктуоризация, флюктофорез протеолитических ферментов, высокоинтенсивная УВЧ-терапия |
| Анальгетические | Флюктуоризация, инфракрасная лазеротерапия |
| Лечебные эффекты | Методы |
| Противовоспалительные | Магнитная составляющая низкоинтенсивной УВЧ — терапии, широкополосное низкоинтенсивное электромагнитное поле, флюктуоризация, ИК лазеротерапия, ДМВ-терапия, флюктуоризация, К- и ИК лазеротерапия, ультратонотерапия, диадинамофорез или СМТ-форез ферментов, йода, Cu, Zn, УФФ гидрокортизона, НПВС. |
| Лимфодренирующие | широкополосное низкоинтенсивное электромагнитное поле, ультратонотерапия, диадинамофорез или СМТ-форезэуфилина, сосудорасширяющих препаратов, УФФ гепарина, троксевазина, магнитотерапия |
| Слюностимулирующие | Электрофорез и УФФ йода, препаратов грязи, апилака, прополиса, дарсонвализация, парафинотерапия, пелоидотерапия, нафталанотерапия |
| Дефиброзирующие | Электрофорез йода, лидазы, коллализина, эластолитина, террелитина, грязевых препаратов, элкоропана, УФФ контрабекса, йода (раствор Люголя), лонгидазы, коллализина, элкорапана |
| Иммуностимулирующие | Транскутанное лазерное облучение крови, общее УФО, циркулярный душ, грязевые и морские ванны, массаж воротниковой зоны и головы, электрофорез сернокислой магнезии, элкорапана, кальция по воротниковой методике |
| Седативные | Электросонтерапия, мезодиэнцефальная модуляция, электрофорез брома, седативных препаратов по воротниковой или лобно-затылочной методике, хвойные ванны |
1.Принцип универсальности. Использование любого физического фактора при различных патологических состояниях или применение pазличных по природе физических факторов при одном и том же заболевании. Принцип облегчает выход из ситуаций, когда требуется срочно изменить первоначально назначенный метод в процессе лечения при его непереносимости или быстром привыкании к лечебному фактору.
2.Принцип единстваэтиотропного, патогенетического и симптоматического подходов. Например, этому принципу отвечает назначение УФО при лечении инфицированных ран, которое оказывает бактерицидное влияние (этиотропное), противовоспалительный эффект, улучшают кровообращение,репаративные процессы (патогенетическое), обладает обезболивающим и противоотечным действием (симптоматическое).
3.Принцип малых дозировок. Физические факторы в небольших дозировках способны стимулировать собственные защитные силы организма. Общие и местные патологические реакции наблюдаются при применении лечебных факторов в больших дозировках, что сопровождается тканевыми повреждениями
4.Принцип адекватности. Время и методика применения, основные дозиметрические параметры физического фактора должны соответствовать характеру, остроте и фазе патологического процесса. При этом следует ориентироваться на реакцию организма, которая должна быть физиологической, безболезненной и предусмотренной. В острый период ФТ методы применяются ограниченно, в небольших дозировках; в подострый период шире, а в небольших дозировках — и местно; в хронической стадии число методов расширяется, интенсивность воздействия увеличивается.
5.Принцип индивидуализации. Это обязательный учет общей и иммунологической реактивности больного, его возраста (например, УВЧ-терапию назначают с первых дней жизни ребенка), гормональной активности,конституциональных признаков, биоритмов больного, наличия сопутствующих заболеваний, переносимости процедур и т.д.
6.Принцип динамизма. Динамика заболевания требует замены физического фактора или изменения его дозировки вследствие вторичной резистентности к процедурам
7.Принцип комплексности.Вытекает из сложности и системности любого патологического процесса: «надо дать больному столько, сколько нужно, но не больше, чем можно» (Б.Е. Вотчал).
8.Принцип преемственности. Предполагает учет всего спектра предшествующего или сопутствующего лечения. При этом важны 3 аспекта:субъективное отношение пациента к ФТ методу, учет предшествующего медикаментозного лечения и наличие последействия физиолечения для назначения повторного курса.
Усвоение сформулированных принципов позволит лучше ориентироваться и упорядочить лечебный процесс, тем самым способствуя повышению эффективности лечения больных
При остром воспалительном процессе в стадии серозной экссудацииприменяют: УВЧ-терапию,светолечение (УФО, Пайлер-свет, лазер), ИК-лазеромагнитотерапию и магнитотерапию.
· УВЧ-терапия в атермической дозе. В основе физиологического действия лежит активация нейро-рефлекторно-гуморальных реакций энергией ЭП УВЧ. В результате обеспечивается противовоспалительное, противоотечноевоздействие,ограничение и локализация воспалительного очага, предотвращение перехода в фазу гнойной экссудации.
· УФО с целью противовоспалительного, десенсибилизирующего, бактерицидного и дегидратирующего действия, активации фагоцитоза, предотвращения перехода в гнойную экссудацию
· Пайлер-свет, низкоинтенсивное ЛИ, ИК-лазеромагнитотерапия оказывают противовоспалительное,обезболивающее, регенерирующее действие. Лазеротерапию целесообразно сочетать с медикаментозным воздействием (лазерофотофорез).
· Магнитотерапия— применение постоянного или переменного магнитного поля низкой частоты, под действием которого в тканях возникают вихревые токи вследствие перемещения заряженных частиц. Это способствует улучшению кровообращения, обмена веществ,ускорениюрепаративных процессов
При остром воспалительном процессе в стадии гнойной экссудации (после хирургического вмешательства) и подостром воспалении назначают: УВЧ, флюктуоризацию, УЗ, светолечение, магнитотерапию, микроволновую терапию, ультратонтерапию, дарсонвализацию.
УВЧ-терапию в атермической дозе с целью дегидратации тканей, усиления фагоцитоза,ускорения течения раневого процесса и очищения раны, стимуляции образования соединительной ткани
· УВЧ-индуктотермия для ускорения отторжения некротизированных масс и рассасывания инфильтрата
· Флюктуоризация применяется для ускорения оттока экссудата, очищения и заживления раны,стимуляции мышц
· УЗ-орошение раны растворами антисептиков
· Светолечение(УФО, Пайлер-свет, низкоинтенсивное ЛИ), ИК-лазеромагнитотерапию и магнитотерапию
· Микроволновая терапия – применение переменных электромагнитных колебаний сверх высокой частоты, которые, проникая в ткани (СМВ на глубину 3-6 см, ДМВ на 9-12 см), вызывают образование эндогенного тепла. При этом слабо нагреваются кожа и подкожная клетчатка,интенсивно – васкуляризированные ткани, что способствует улучшению периферического кровообращения, отторжению некротических масс и рассасыванию воспалительного инфильтрата
· Ультратонтерапия и дарсонвализация используются с целью ускорения рассасывания воспалительного инфильтрата и бактерицидного действия за счет образования озона и окислов азота, образующихся во время проведения процедуры
При хроническом воспалении применяют:
· УВЧ — индуктотермию — метод воздействует на ткани наведенными вихревыми или индукционными токами. В результате происходит равномерный нагрев тканей на глубину до 6-8 см. В большей степени нагреваются хорошо васкуляризированные ткани (слизистые, мышцы), глубокая гиперемия улучшает трофику, обмен веществ, ускоряет рассасывание воспалительного инфильтрата
· Микроволновую терапию, ультратонтерапию, дарсонвализацию, флюктуоризацию, амплипульстерапию, ДДТ с целью ускорения кровообращения и рассасывания инфильтратов
· ИК-облучение и парафинотерапию для прогревания тканей, болеутоляющего,рассасывающего, трофического и регенерирующего действия.
· Электрофорез для введения препаратов йода, кальция, меди, лидазы, трипсина, димексида
· УЗ-терапия и ультрафонофорез гидрокортизона, анальгина, лидазы
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8140 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
При лечении больных с острыми воспалительными процессами челюстно-лицевой области физические факторы позволяют стимулировать иммунобиологические реакции организма, снизить явления общей и местной сенсибилизации, изменить нервно-гуморальные процессы в организме и патологическом очаге, усилить локальное избирательное действие лекарственного вещества. Наряду с таким неспецифическим эффектом большинство физических факторов обладает специфическим действием на биофизические, биохимические и патофизиологические механизмы воспалительного процесса, что обусловливает дифференцированный подход к выбору лечебного средства.
Своевременное и правильное назначение физических факторов в комплексной терапии воспаления позволяет либо копировать его начальные проявления, снизить степень выраженности процесса, тяжесть клинических симптомов и вероятность возникновения осложнений, либо ускорить смену фаз воспаления, что позволяет провести хирургическое вмешательство в наиболее благоприятных условиях и добиться быстрейшей регенерации тканей и реабилитации больного.
Важно правильно выбрать методику и параметры воздействия физическим фактором, так как от них зависит степень выраженности общей и местной реакции организма, органов, тканей. При включении физических средств в комплексную терапию воспалительного процесса следует учитывать два основных аспекта: во-первых, дифференциацию по механизму действия, методике, параметрам назначения процедуры и, во-вторых, общее состояние организма, стадию и. клиническую картину заболевания.
Изменение течения воспалительного процесса требует смены физического фактора, методики или дозы воздействия. В начальной стадии заболевания воздействие должно быть направлено на подавление остроты, снижение экссудации и обратное развитие воспаления. В фазе экссудации, когда воспалительный процесс переходит в стадию нагноения, необходимо ограничить распространение воспалительного очага, уменьшить выраженность симптомов и ускорить переход в следующую стадию. После опорожнения гнойного очага воздействие должно стимулировать очищение от некротизированных, регенерацию поврежденных тканей, способствовать устранению остаточных инфильтратов, образованию грубых рубцов и восстановлению полноценной функции тканей и органов. Клиническая практика показала, что физические факторы можно применять при различных формах и стадиях течения воспалительного процесса, но во избежание непредвиденных реакций необходимо соблюдать важный принцип: чем острее воспалительный процесс, тем менее интенсивным должно быть воздействие. При назначении физиотерапии необходимо учитывать противопоказания общего плана и специфические к данному физическому фактору. Противопоказания к физиотерапевтическому воздействию:
Острый гнойно-воспалительный процесс, при котором не проведена адекватная хирургическая обработка гнойного очага
Нарастание воспалительных проявлений в зоне воспаления
Склонность к кровотечениям из раны
Тромбофлебиты и флебиты вен лица или угроза их воспаления
Наличие в зоне предполагаемого воздействия опухолей и опухолеподобных состояний (в т.ч. кист)
Злокачественные новообразования другой локализации
Сердечно-сосудистые заболевания в стадии декомпенсации
Эпилепсия и заболевания ЦНС
Инфекции: туберкулез, ВИЧ, сифилис
Заболевания крови (лейкоз, коагулопатия)
Тяжелое общее состояние пациента
К средствам, снижающим остроту воспалительного процесса, которые могут копировать его начальные проявления, относится холод. При поверхностном расположении очага холодовое воздействие назначают на короткое время (15—20 мин) с перерывом в 1—2 ч в случае многократного применения. Длительное назначение холода нецелесообразно, так как при этом снижаются нервная возбудимость и проводимость, увеличивается клеточная проницаемость, нарушается венозный отток, что приводит к развитию венозной гиперемии, гипоксии и усилению отека.
Для создания локальной гипотермии можно использовать различные средства: пузырь со льдом или часто сменяемой холодной водой, охлаждение хлорэтилом и выпускаемый промышленностью специальный прибор «Гипоспаст-1», который позволяет дозировать локальную гипотермию в пределах 10—20 °С.
Активным фактором противовоспалительной терапии является электрическое поле ультравысокой частоты (УВЧ), которое назначают на всех стадиях течения воспалительного процесса. Образующееся при этом эндогенное тепло оказывает обезболивающее, дегидратирующее, спазмолитическое, десенсибилизирующее и противовоспалительное действие. Стимулируется функция клеток ретикулоэндотелиальной системы, снижается вязкость крови, что способствует улучшению ее текучести, происходит дегидратация тканей в очаге воспаления на фоне снижения бактериальной активности и явлений интоксикации. Вследствие накопления ионов кальция, рН. сдвигается в щелочную сторону, активируется тканевое дыхание, отмечается пролиферация соединительно-тканных структур. УВЧ стимулирует функции парасимпатической нервной системы и угнетает симпатические влияния, что способствует снятию спазма гладких и поперечно-полосатых мышц. Отмечается успокаивающее действие за счет рефлекторной нормализации процессов возбуждения и торможения в коре головного мозга, изменяется функциональный тонус эндокринной системы, в том числе оси гипофиз — кора надпочечников.
Физиологические реакции в большой степени связаны с интенсивностью УВЧ, которая определяется по субъективному ощущению тепла больным. Поле слабой интенсивности (атермическая доза) оказывает противовоспалительное действие, поэтому даже при гиперергической форме воспаления может применяться для купирования клинических проявлений процесса. В таком случае .процедуры следует проводить черев день при выходной мощности .5—20 Вт, уменьшив их длительность до 8—10 мин. Доза, вызывающая слабое ощущение тепла, стимулирует сосудистые реакции, обменные процессы, пролиферацию соединительной ткани, поэтому может применяться при нормергичесной или гипергической форме воспаления и после вскрытия воспалительного очага. Время воздействия 10 мин при выходной мощности 5—20 Вт. Такая доза показана в том случае, если процесс находится в стадии мелкоочагового абсцедирования и необходимо ускорить образование гнойной •полости, чтобы облегчить выбор места разреза.
Тепловые дозы вызывают чрезмерную дилатацию глубоких сосудов, венозный застой, стаз, повышение тканевой и сосудистой проницаемости, усиление отека, сдвиг рН в кислую сторону из-за распада белковых молекул на отдельные аминокислоты, тромбирование капилляров в очаге воспаления. Это проявляется клинически усилением боли ломящего или распирающего характера, явлениями общего недомогания (головная боль, повышение температуры тела, слабость) черев 1—2 ч после проведения такой процедуры, что свидетельствует о нарастании воспалительных явлений и может быть причиной возникновения более тяжелых осложнений. Тепловые дозы УВЧ можно применять лишь при вяло текущем воспалительном процессе, например хронической фазе остеомиелита, для провокации обострения, если к этому имеются соответствующие клинические показания, но в условиях стационара при четком врачебном контроле течения местного процесса и общего состояния организма.
Специфическими противопоказаниями к •назначению УВЧ являются гипотония, активная форма туберкулеза легких, аневризмы аорты и крупных сосудов, вторая половина беременности.
При воспалительных заболеваниях проводится светолечение. Наибольшее признание получили ультрафиолетовые (УФ) лучи, состоящие из трех спектральных отрезков — короткого, среднего и длинного. Общий их спектр получил название интегрального. При терапии воспаления чаще всего используют короткий и интегральный спектры УФ-лучей.
УФ-лучи оказывают обезболивающее, десенсибилизирующее, бактерицидное, противовоспалительное, витамипо- и пигментообразующее действие, наиболее выраженное при назначении эритемных доз. При эритеме возникает активная гиперемия поверхностных тканей (кожа, слизистая оболочка) вследствие стойкого расширения функционирующих и резервных капилляров, что способствует оттоку крови из глубжерасположенпых органов и тканей. В этом перераспределении объема циркулирующей крови заключается основное отличие сосудистой реакции от таковой при воздействии УВЧ. В эритемной зоне развивается асептическое воспаление кожи (слизистой оболочки), сопровождающееся распадом белка и образованием медиаторов (гистамин, серотошш и др.), которые активируют течение воспалительной реакции. Вокруг воспалительного очага образуется лейкоцитарный барьер, ограничивающий распространение процесса. Чем сильнее до определенного уровня выражена эритема, тем более выражены указанные сдвиги и противовоспалительное действие УФ-лучей.
Для определения времени УФ-облучеиия устанавливают индивидуальную биодозу на коже живота или внутренней поверхности предплечья. По интенсивности, получаемой после облучения эритемы, различают дозы: субэритемную (1/4—3/4 биодозы), малую (1—2 биодозы), среднюю (3—4 биодозы), большую (5—6 бнодоз), гиперэритемную (7—8 биодоз). Субэритемные дозы применяют при общих облучения для закаливания, повышения общей и местной •резистентности, активации витаминообразовашш и обмена веществ. Эритемпые (малая, средняя, большая) дозы назначают местно на очаг воспаления с захватом окружающей здоровой ткани. Одномоментно можно облучать участок кожи площадью до 500 см 2 .
При нормергической и гипергической формах воспаления используют малую и среднюю эритемные дозы в фазе неклеточной и клеточной экссудации для подавления процесса или отвлечения крови из глубоких тканей в кожу. Гиперэритемные дозы назначают •после вскрытия гнойника при наличии избыточных разрастаний грануляционной ткани и для расплавления некротизпрованных тканей.
Для усиления бактерицидного действия можно применять короткие УФ-лучи, в зоне прямого действия которых микроорганизмы погибают. Повторные облучения проводят через 1—3 дня с учетом стихания эритемы, увеличив дозу на 50—100%. Курс эритемотерапии очага воспаления составляет 4—6 процедур па коже я 8—10 на слизистой оболочке, так как большее число малоэффективно вследствие развития адаптации кожи.
Специфическим противопоказанием к УФ-облучеиию служат активная форма туберкулеза легких, гипертиреоз, недостаточность почек, заболевания нервной системы с повышенной возбудимостью.
Противовоспалительное действие оказывает монохроматическое когерентное излучение (лазерное) с длиной волны 0,63 мкм при плотности мощности 100—250 мВт/см 2 . В начальной стадии воспаления отмечается снижение экссудации, отека, а на высоте реакции это действие выражено слабее. В стадии регенерации лазерное облучение способствует быстрейшей эпителизации тканевого дефекта. Облучение проводят с помощью физиотерапевтической лазерной установки (УФЛ-1) по сканирующей методике в течение 1—2 мин. Курс лечения составляет 6—8 процедур, которые проводят ежедневно.
Специфические противопоказания для лазерной терапии такие же, как к УФ-облучению.
При поверхностном (до 5—8 см) расположении воспалительного очага вместо УВЧ можно применять микроволновую терапию сантиметрового (СМВ-терапия) и дециметрового (ДМВ-терапия) диапазона. В начальной стадии процедуры способствуют ликвидации воспалительного очага, при выраженном процессе — ускорению течения процесса. С осторожностью, следует назначать микроволновую терапию при гиперергической форме воспаления, особенно при наличии резкого отека тканей. Это связано с тем, что энергия микроволн усиленно поглощается водой, вследствие чего наступает перегрев отечных тканей, приводящий к усилению экссудации, дилатации сосудов, венозному застою и стазу. При отсутствии путей оттока для воспалительного экссудата необходимо применять микроволновое воздействие минимальной интенсивности (2—3 Вт) и ограничивать время процедуры 3—5 мин. После вскрытия воспалительного очага и в стадии регенерации интенсивность и время процедуры можно увеличить.
Специфическими противопоказаниями к назначению микроволновой терапии служат активная форма туберкулеза легких, аневризмы аорты и крупных сосудов, вторая половина беременности. В последние годы появились сообщения об эффективности переменного и постоянного магнитного полей при лечении воспалительных процессов. Установлено, что магнитотерания способствует снятию болей, отечности тканей, активирует кровообращение и трофику, снижает гемокоагуляционные свойства крови, стимулирует репаративные процессы. В то же время отмечено, что в магнитном поле уменьшается вирулентность микроорганизмов и возрастает фармакологическая активность лекарственных препаратов. Это позволяет рекомендовать магнитотерапию в комплексе с другими лечебными мероприятиями при остром воспалении на всех стадиях его течения. Индукция поля 5—50 мВт, время воздействия 15—30 мин. Имеются данные о наилучшем действии переменного низкочастотного магнитного поля в импульсном режиме, что должно учитываться при выборе типа источника поля.
Специфическим противопоказанием к назначению магнитотерапии является активная форма туберкулеза легких.
Ультразвуковую терапию назначают после вскрытия гнойного очага и при переходе воспаления в подострую фазу. Она способствует снижению вирулентности микрофлоры, отека, боли, активирует трофику и регенерацию поврежденных тканей. Для усиления противовоспалительного действия проводят ультрафонофорез необходимых лекарственных препаратов из водного или масляного раствора, что способствует повышению локальной концентрации и химической активности препарата. В хронической фазе воспаления ультразвук вызывает быстрое рассасывание инфильтрата, повышает эластичность и подвижность рубцовой ткани, восстанавливает чувствительность, что особенно важно при повреждении нервных стволов в зоне воспаления.
Интенсивность воздействия 0,05—0,4 Вт/см 2 в импульсном режиме, время воздействия 5—10 мин. При рубцах режим работы непрерывный, плотность мощности 0,4—0,8 Вт/см 2 . Лечебный курс составляет до 10—12 процедур, которые проводят ежедневно или через день.
Специфическим противопоказанием к ультразвуковой терапии являются органические нарушения артериального и венозного кровообращения в тяжелой форме.
Импульсные токи вызывают сокращение гладкой и поперечно-полосатой мускулатуры, что способствует развитию активной гиперемии и устранению явлений венозного застоя. Вокруг очага воспаления образуется мощный лейкоцитарный вал, который препятствует распространению процесса. Уменьшаются отек и боль, активируется фагоцитоз. Импульсные электрические воздействия — диадинамические, синусоидальные модулированные, флюктуирующие токи (ДДТ, СМТ, ФТ) — показано назначать в начальной стадии воспаления, когда они способствуют его ликвидации. В стадии инфильтрации очаг ограничивается и быстрее созревает, что позволяет произвести хирургическое вмешательство в оптимальных условиях. Вследствие того, что первая процедура при отсутствии оттока экссудата может вызвать некоторое усиление воспалительной реакции, импульсные воздействия целесообразно применять при нормергической и гипергической форме воспаления. После вскрытия воспалительного очага импульсное воздействие стимулирует очищение раны от некротических тканей, устраняет явления отека и инфильтрации, стимулирует регенерацию.
Для усиления лечебного эффекта проводят электрофорез необходимых фармакологических препаратов импульсными токами, что позволяет значительно сократить сроки лечения и предотвратить развитие осложнений.
ДДТ: длительность процедуры 6—10 мин. В начальной стадии воспаления назначают малые интенсивности воздействия, после вскрытия переходят на средние и большие, которые вызывают выраженную фибрилляцию мышц, под электродами. Лечебный курс включает 6—12 процедур, которые проводят ежедневно или через день.
Постоянный ток не оказывает выраженного противовоспалительного действия, но его сочетание с лекарственными препаратами усиливает их фармакологическую активность и повышает чувствительность микроорганизмов к ним. В связи с этим на всех стадиях течения воспалительного процесса назначают электрофоре» лекарственных веществ. Выбор препарата зависит от клиники, симптоматики и стадии воспаления, общего состояния организма. В настоящее время для электрофореза в стадии начального и выраженного острого воспаления применяют антибиотики (пенициллин, тетрациклин и др.), обезболивающие (новокаин, тримекаин, димедрол).
После стихания острых явлений и вскрытия очага проводят электрофорез протеолитических ферментов (трипсин, химотрипсин) и гепарина.
Лекарственный электрофонофорез протеаз оказывает дегидратационное действие вследствие ускорения диффузии жидкости, влияет на антисвертывающую систему крови, активирует микроциркуляцию. После 2—3 процедур уменьшаются отек, инфильтрация и боль, нормализуется коагулограмма и улучшается общее-состояние больного.
В подостррй стадии в дополнение к названным мероприятиям проводят электрофорез лидазы, ронидазы, гиалуронидазы, галаскорбина, димексида для активации некролитических, иммунологических процессов, стимуляции регенерации, предотвращения образования избыточной рубцовой ткани.
Для повышения эффекта электрофорез указанных препаратов можно сочетать с ультразвуком или проводить их ультрафонофорез.
В стадии регенерации и рубцевания электрофонофорез лекарственных препаратов постоянным или импульсными токами целесообразно сочетать с тепловыми воздействиями (инфракрасное, лазерное облучение, парафино-озокерито-грязелечение), что позволяет устранить образование грубых рубцов и повысить качество и сроки реабилитации больных.
Электрофорез постоянным током проводят, накладывая электроды непосредственно на очаг так, чтобы он находился в электрическом поле. Время воздействия 20 мин при плотности тока 0,1 мА/см 2 . курс лечения состоит из 10—30 процедур, которые проводят ежедневно или через день.
Специфическим противопоказанием к лечению электрическими токами являются обширные заболевания кожи (экзема, пемфигус) и нарушения ее чувствительности.
Тепловые воздействия применяют в острой стадии воспаления при переходе в стадию нагноения для ускорения формирования гнойника. При этом длительность и интенсивность теплового фактора должны быть меньше указанных ниже, а общее состояние организма должно находиться под контролем. После вскрытия воспалительного очага в случае усиленной экссудации и наличия мокнутия проводят облучение инфракрасными лучами для подсушивания раневой поверхности. После стихания воспалительных явлений при наличии холодного инфильтрата тепловые процедуры оказывают рассасывающее действие.
Для теплолечения используют прогревание инфракрасными лучами, начиная с 15 мин и увеличивая длительность процедуры постепенно до 40 мин, или воздействие магнитным полем ультравысокой частоты при выходной мощности 15—30 Вт длительность воздействия 10 мин.
Хороший эффект дает парафин (озокерит, грязь) температуры 52—55 °С. Продолжительность воздействия увеличивают с 30 мин до 2—3 ч. Процедуры проводят ежедневно или через день во время перевязок.
Специфическими противопоказаниями к назначению теплового лечения служат: воспалительный процесс в острой фазе, активная форма туберкулеза легких, прогрессирующая глаукома, мокнущая экзема, пемфигус.
источник
Для каждого человека здоровье должно быть на первом месте, поэтому и уход за собой нужен тщательный и частый. Помимо внутренних органов нашего организма, нужно заботиться и о внешнем состоянии тела, а именно о коже. На этом мы сегодня и остановимся, а именно на том, как происходит лечение и удаление, такого заболевания как абсцесс ягодицы.
Понятие абсцесс можно довольно широко рассматривать, но главное его пояснение в том, что это скопление гноя, в начальной стадии в тканях, а в более сложной в органах. Абсцесс возникает при попадании микробов в ткани кожного покрова, например через ранки или ссадины, либо от хирургических вмешательств, хронических болезней и т.д. В результате начинается процесс заражения и образуется гнойный свищ. Он может возникнуть где угодно, на почках, в горле и на других многочисленных органах. Давайте разберем такое место, как ягодицы, которое является наиболее частым местом появления абсцесса. Чаще всего гнойник образуется после введения инъекции какого-либо препарата.
Одной из причин может быть использование нестерильного шприца. Результат – проникновение микробов в организм. Здесь речь идет об асептическом абсцессе. Однако абсцесс может начинаться и по другим причинам:
- при использовании для инъекций средств, способных повреждать ткани и вызывать формирование асептических некрозов (наиболее распространенными препаратами, обладающими таким действием, являются анальгин и раствор сульфата магния)
- если для инъекции используется шприц с короткой иглой, поэтому препарат, предназначенный для внутримышечного введения, вводится подкожно (в подкожную клетчатку)
- при ослаблении иммунитета
- при введении иглы в кровеносный сосуд и инфицировании последнего
Если имел действие один из вышеперечисленных факторов, место укола постепенно начнет болеть, а вокруг него появится покраснение и припухлость. Через некоторое время образуется инфильтрат, что приводит к формированию уплотнения, хорошо ощутимого при пальпации. Инфильтрат может «рассосаться». В противном случае формируется абсцесс, созревание которого будет сопровождаться повышением температуры тела за счет скопления гноя в больном участке. Из-за последнего центр уплотнения становится более мягким.
Постепенно болевые ощущения будут усиливаться. В зависимости от стадии заболевания температура может повышаться до 41 С. Также наблюдаются:
Общий анализ крови в этом случае покажет превышение допустимого уровня лейкоцитов, обусловленное воспалительным процессом. Диагноз будет поставлен достаточно быстро.
Методы и способы лечения места появления нарыва довольно различны, поэтому в каждом случае подбираются индивидуально. Абсцесс ягодицы является наиболее популярным среди абсцессов мягких тканей, такой вид абсцесса появляется в большинстве случаев после укола, поэтому место будет сразу заметно.
Не забывайте, что своевременное обращение к врачу может избавить от множества проблем. Так, если при ощупывании области укола обнаружено уплотнение, не ждите пока оно пройдет самостоятельно. Обращение к специалисту на этой стадии позволит избежать оперативного вмешательства. В большинстве случаев курс лечения ограничивается прогреванием (сеансами УВЧ) и приемом антибиотиков.
В случае накопления гноя без вскрытия образовавшейся полости не обойтись. Врачи проведут очищение пораженной зоны, и через некоторое время вы забудете о произошедшей неприятности. Гнойник в подкожной зоне удаляют под местной анестезией с использованием лидокаина и новокаина.
Глубокий абсцесс ягодицы потребует госпитализации и хирургического вмешательства под внутривенным наркозом. Объем гноя может составлять от нескольких миллилитров до литра. При необходимости врачи накладывают дренаж и повязки.
После операции больной будет посещать ежедневные перевязки. Но его состояние резко улучшится уже после удаления гноя.
Даже на этой стадии проблема может быть устранена. Однако затягивание хирургического вмешательства может привести к опасным последствиям, например, к переходу абсцесса в сепсис.
Сделать инъекцию в ягодицу может каждый человек. Однако даже такая несложная процедура требует минимальных знаний, поэтому врачи настоятельно рекомендуют проводить все процедуры в больнице. В противном случае помните, что:
- место введения инъекции должно быть обработано антисептиком,
- одноразовый шприц может быть использован только один раз, что соответствует его названию
- лекарство вскрывают и набирают в шприц непосредственно перед инъекцией
- не вводите лекарство постоянно в одну и ту же ягодицу — чередуйте их
- выбирайте шприцы с длинной иголкой, чтобы не лекарство не осталось в подкожной клетчатке
Как правильно делать укол в ягодицу Вы сможете узнать из следующего видео:
Даже маленький укол может привести к серьезным проблемам. Соблюдайте правила, указанные выше и не игнорируйте болевые ощущения. При обнаружении гнойного места с отвердением внутри нужно обязательно обратиться к врачу. Это поможет избежать длительного лечения и хирургического вмешательства.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
источник
- Боль при касании к пораженному месту
- Быстрая утомляемость
- Нарушение сна
- Отечность в пораженном месте
- Повышенная температура
- Повышенная температура в пораженной области
- Покраснение кожи в месте поражения
- Потеря аппетита
- Потливость
- Появление свища на коже
- Раздражение кожи между ягодицами
- Слабость
- Снижение работоспособности
Абсцесс ягодицы (син. постинъекционный абсцесс) — патологическое состояние, на фоне которого отмечается формирование очага воспалительного процесса в области проведенного ранее укола. Отмечается скопление гнойного экссудата и расплавление тканей.
Главная причина развития патологии обуславливается несоблюдением медицинским персоналом правил асептики и антисептики. Образование гнойника может быть спровоцировано протеканием патологических процессов в человеческом организме.
Клинические проявления специфические и множественные, начиная от покраснения кожного покрова в области введения инъекции и заканчивая формированием внутренних или наружных свищей.
Диагностика, как правило, не вызывает проблем у опытного клинициста, отчего правильный диагноз ставят уже на этапе первичного обследования. Лабораторно-инструментальные процедуры носят вспомогательный характер.
Лечение заключается в проведении хирургического вмешательства, направленного на вскрытие абсцесса. Однако при диагностировании проблемы на ранних стадиях терапия может ограничиться консервативными способами.
Согласно международной классификации болезней десятого пересмотра подобному недугу отведено отдельное значение. Код по МКБ-10 будет L02.3.
Основополагающая причина того, что формируется абсцесс от укола на ягодице, заключается в не соблюдении стерильности медицинскими работниками.
Существует лишь 3 способа проникновения инфекционного агента в мягкие ткани человека:
- необработанные руки персонала;
- расходные медицинские материалы, которыми выступают шприц, вата и лекарственное вещество;
- кожный покров, который не был полноценно обработан как до, так и после инъекционного введения медикамента.
Абсцесс ягодицы имеет такие предрасполагающие факторы:
- ошибка врача при введении препарата;
- нарушение техники осуществления укола;
- введение большого количества лекарства в одну и ту же область — этот источник инфекции отмечается у пациентов, находящихся на длительном инъекционном лечении;
- продолжительное использование веществ, обладающих раздражающим эффектом — сульфат магния и антибиотики;
- большой слой подкожного жира, что отмечается у лиц с лишней массой тела;
- поражение кожи гнойными или инфекционными процессами;
- проникновение иглы в кровеносный сосуд, на фоне чего происходит образование гематомы;
- расчесывание пациентом места укола грязными руками — человек самостоятельно провоцирует формирование гнойника в области ягодицы;
- пролежни у лежачих или обездвиженных больных;
- протекание различных аутоиммунных заболеваний;
- повышенный аллергостатус человека;
- иммунодефицитные состояния;
- чрезмерная толщина кожного покрова;
- протекание сахарного диабета.
Стоит отметить, что часто абсцесс мягких тканей развивается у лиц преклонного возраста, однако это вовсе не означает, что патология не может появиться у людей другой возрастной категории.
На степень выраженности клинических проявлений абсцесса ягодицы после укола влияет глубина воспалительного процесса. Это означает, что чем глубже проблема, тем более интенсивно будут проявляться симптомы.
Для болезни характерно возникновение разной симптоматики: признаки инфекции принято разделять на две группы (местные и общие).
- слабость;
- быстрая утомляемость;
- снижение работоспособности;
- возрастание температурных показателей вплоть до 40 градусов;
- повышенное потоотделение;
- нарушение сна;
- снижение аппетита.
Местные симптомы при абсцессе:
- покраснение кожного покрова в месте инъекции;
- припухлость проблемной области;
- появление болевых ощущений при надавливании или прикосновении к гнойнику;
- повышение местной температуры — кожа на ягодице горячая в сравнении с остальными участками кожных покровов;
- симптом флюктуации;
- раздражение кожи между ягодицами — из-за вытекания гнойного инфильтрата;
- распространение инфекции на соседние ткани — провокатором служит свищ, который может быть наружным или внутренним;
- скопление гнойного инфильтрата — предупредить нагноение можно при помощи своевременного обращения за квалифицированной помощью.
Чем раньше будет начато адекватное лечение, тем ниже вероятность осложнений.
Симптомы абсцесса после укола специфичны и ярко выражены, в результате чего в процессе диагностирования не возникает проблем. Однако с точностью поставить окончательный диагноз невозможно без проведения лабораторно-инструментальных обследований.
В первую очередь клиницист должен самостоятельно выполнить несколько манипуляций:
- изучение истории болезни — для поиска патологического этиологического фактора;
- сбор и анализ жизненного анамнеза;
- пальпация проблемной зоны;
- оценка состояния кожного покрова в пораженной области;
- измерение значений температуры;
- детальный опрос — поможет узнать, как давно появился абсцесс ягодицы и насколько сильно выражены симптомы подобного заболевания.
Наибольшей диагностической информацией обладают следующие лабораторные исследования:
- общеклинический анализ крови;
- биохимия крови;
- бактериальный посев гнойного инфильтрата, выделяемого из гнойника;
- общий анализ мочи.
Для подтверждения или опровержения развития осложнений могут потребоваться такие инструментальные процедуры:
В большинстве ситуаций лечение осуществляется хирургическим путем. Единственное исключение — раннее обращение за медицинской помощью при появлении первых признаков.
Принципы консервативной терапии:
- немедленное прекращение введения лекарств в проблемную зону;
- осуществление физиотерапевтических процедур — влияние динамических токов и лекарственный электрофорез;
- пероральный прием антибиотиков и противовоспалительных веществ.
Не запрещается лечение народными средствами. Несмотря на то, что курс проводится в домашних условиях, такая тактика должна быть полностью согласована с доктором и проконтролирована лечащим врачом.
Методы альтернативной медицины предполагают применение компрессов из таких средств:
- капустный лист;
- хлебный мякиш;
- смесь на основе меда и тертого лука;
- кукурузная мука и горячая вода;
- аспирин, растворенный в спирте.
Если после 4 сеансов физиотерапии не будет положительной динамики, показано хирургическое вскрытие абсцесса.
Подобное лечение выполняется несколькими способами:
- некрэктомия с ферментативным некролизом, что подразумевает формирование первичного шва и вакуумную аспирацию гнойного содержимого через дренажи с последующим проточно-промывным дренированием;
- открытая техника ведения раны — без формирования первичного шва;
- пункция гнойного очага.
Если не лечить абсцесс, появившийся после инъекции на ягодице, высок риск возникновения осложнений:
- образование флегмоны;
- гнойные затеки;
- вторичное инфицирование;
- переход болезни в хроническую стадию;
- сепсис;
- остеомиелит.
Постинъекционный абсцесс имеет специфические причины возникновения, поэтому согласованы профилактические мероприятия, направленные на предупреждение развития патологии.
- контроль медицинского персонала — врачи и медсестры должны пользовался только стерильными средствами для уколов, а перед процедурой тщательно мыть руки и обрабатывать кожу пациента антисептическими растворами;
- соблюдение правил введения лекарств и техники выполнения инъекции;
- недопущение прикосновения грязных рук к месту укола как до, так и после процедуры;
- массаж области инъекции — чтобы лекарственное вещество лучше рассосалось;
- правильное определение точек для введения иглы;
- устранение любого вышеуказанного этиологического фактора, который повышает вероятность развития гнойника;
- исключение введения медикаментов в одну и ту же точку на ягодицах;
- раннее обращение за квалифицированной помощью при возникновении первых признаков.
Прогноз абсцесса ягодицы во многом зависит от провокатора, однако своевременная диагностика и комплексное лечение дают возможность добиться полного выздоровления.
Развитие осложнений не только ухудшает прогноз, но и может стать причиной летального исхода. Тем не менее, постинъекционный абсцесс крайне редко приводит к смерти.
источник
Абсцесс является патологией мягких тканей, когда в них образуется полость, заполненная гноем. Могут поражаться различные участки тела, но очень частой локализацией процесса становится ягодичная область. Почему там появляется абсцесс, какими симптомами характеризуется и чем лечится – с этими аспектами стоит разобраться подробнее.
Гнойное воспаление возникает под влиянием патогенных микробов: стафило — и стрептококков, кишечной или синегнойной палочки и пр. Но они должны каким-то образом проникнуть в мягкие ткани ягодицы. А происходит это по нескольким причинам:
- Медицинские манипуляции (внутримышечные и подкожные инъекции).
- Ранения острыми предметами.
- Осложнение другой патологии (фурункул, пролежни).
Постинъекционные абсцессы случаются при нарушении правил асептики и техники введения лекарств. Недостаточная обработка кожных покровов, использование короткой иглы, случайное повреждение сосуда (с последующей гематомой), длительные и частые уколы раздражающих веществ (например, магния сульфата) – все это становится факторами, способствующими появлению абсцесса на попе.
Воспалительная реакция мягких тканей сначала имеет инфильтративный характер, но вскоре наблюдается образование экссудата. Он скапливается в полости, которая отграничена от здоровых участков грануляционным валом и тонкой фиброзной капсулой. Гнойный процесс гораздо легче развивается у лиц со сниженным иммунитетом, склонностью к аллергическим реакциям, сопутствующими заболеваниями (гематологическими, обменными, аутоиммунными).
Абсцесс ягодицы развивается при занесении в мягкие ткани инфекции извне или как осложнение уже существующего воспалительного процесса.
Клиническая картина абсцесса достаточно характерна. Она складывается из местных и общих признаков воспалительного процесса. К первым относят:
- Покраснение кожных покровов.
- Болезненная припухлость.
- Повышение локальной температуры.
Сначала в ягодичной зоне образуется плотный инфильтрат, а по мере гнойного расплавления тканей появляется симптом флюктуации – при поколачивании пальцами в центре припухлости ощущается колебание скопившегося в полости экссудата. Болевые ощущения сначала беспокоят при надавливании на пораженную область, а потом и в покое (пульсирующие, тянущие, распирающие). Кроме того, воспаление сопровождается общими проявлениями: высокой лихорадкой (до 40 градусов), недомоганием, ломотой в теле и потерей аппетита.
Если вовремя не проведено лечение, то абсцесс на ягодице прорывает наружу с образованием свищей.
Однако гной может распространиться по межфасциальным промежуткам в другие зоны, например, на бедро, или положить начало серьезным осложнениям: флегмоне, остеомиелиту, сепсису.
Нарыв на попе диагностируется по клиническим признакам во время врачебного осмотра. Но в ряде случаев требуются дополнительные исследования, уточняющие характер патологического процесса и состояние организма. Чаще всего пациенту назначают:
- Общий анализ крови (лейкоцитарная формула, СОЭ ).
- Общий анализ мочи (форменные элементы, белок, цилиндры).
- Биохимические показатели крови ( протеинограмма , коагулограмма ).
- Анализ отделяемого (микроскопия, посев).
- УЗИ мягких тканей.
Обязательна консультация хирурга, а в сложных случаях даже проводят магнитно-резонансную томографию. И лишь после подтверждения диагноза переходят к лечебным мероприятиям.
Большое значение отводится ранней диагностике воспалительного процесса в ягодичной зоне, чтобы не допустить дальнейшего развития абсцесса и появления осложнений.
Абсцесс ягодичной области необходимо лечить комплексно. Основным направлением считается хирургическое вскрытие гнойника. Разрез делают в месте наибольшего выбухания кожи, эвакуируют гной и иссекают некротизированные ткани вместе с капсулой. Операционная рана промывается антисептическими растворами, а затем ушивается первичными швами. В процессе лечения осуществляют проточно-промывное дренирование с протеолитическими ферментами (трипсин, химопсин ) и натрия гипохлоритом.
Помимо местной коррекции, необходима системная терапия, объем которой определяется тяжестью состояния пациента. Необходимо введение антибиотиков (с
Если абсцесс еще только формируется, т. е. находится на стадии инфильтрации, то хирургическое лечение проводить нет смысла. В этом случае на фоне системной медикаментозной коррекции рекомендуют физиопроцедуры: электрофорез с протеолитическими ферментами, диадинамические токи, УВЧ .
Чтобы не появился абсцесс на попе, следует соблюдать технику инъекций и правила введения лекарств:
Некоторые медикаменты, предназначенные для внутривенного введения, ни в коем случае нельзя вводить внутримышечно (например, кальция хлорид), поскольку они могут вызвать некроз тканей. Об этом также следует помнить, выполняя внутримышечные инъекции. Кроме того, к профилактическим мерам относят своевременное лечение фурункулов или ранений, которые могут осложниться абсцессом.
Если воспалительный процесс в ягодичной области сопровождается гнойным расплавлением и образованием полости, то речь идет об абсцессе. Подобная ситуация не терпит отлагательства , ведь гной может распространиться на другие участки с развитием опасных состояний. Поэтому при появлении первых симптомов, внушающих тревогу, следует обращаться к врачу.
источник
Постинъекционный абсцесс – форма осложнения ввода лекарственной инъекции внутривенно или внутримышечно. Обычно ему дают отдельную группу, поскольку данный вид абсцесса имеет свои особенные характеристики. На участке ввода формируется гнойничковый воспалительный процесс.
Каждый человек с детства знаком с уколами, когда лекарство вводят внутримышечно. Данный процесс сопровождается небольшой болью в области укола, однако лечебный эффект от уколов гораздо лучше, чем от таблеток. Иногда из-за неправильного ввода лекарства появляются гематомы, в результате это приводит к осложнению, которое носит название постинъекционный абсцесс.
Постинъекционный абсцесс – форма осложнения ввода лекарственной инъекции внутривенно или внутримышечно. Обычно ему дают отдельную группу, поскольку данный вид абсцесса имеет свои особенные характеристики. На участке ввода формируется гнойничковый воспалительный процесс.
Основная причина постинъекционного абсцесса — халатное отношение к правилам предупреждения нагноения ран. Инфекция попадает в человеческую ткань несколькими способами:
- плохо обработанные руки медперсонала;
- материалы (например, само лекарство или шприц. Также иногда инфекция может попадать через вату);
- плохо обработанная врачом кожа пациента на месте на месте ввода инъекции (или после ввода) — подобное халатное отношение к правилам безопасности обычно приводит к тем или иным серьезным последствиям. Среди них абсцесс сам по себе или инфильтрат даже не входят в ряд особо серьезных;
- ошибка — например, ввод в ягодичную область инъекцию внутривенного или подкожного типа. При такой ошибке средство плохо рассасывается или не рассасывается вовсе, тем самым образуя асептический инфильтрат. В итоге возникает застой жидкости.
- неправильный ввод инъекции;
Основная причина постинъекционного абсцесса
Ситуации, когда игла входит в мышцу не до конца (наполовину). Сюда же входят случаи с использованием короткой иглы.
- гнойные инфекции;
- когда игла попадает в сосуд, после чего появляется большая гематома;
- плотный слой подкожной жировой клетчатки;
- введение слишком большого числа уколов в одну область (обычно во время долговременного лечебного курса);
- длительный ввод антибиотиков.
Учитывая, что большую часть внутримышечных уколов вводят в область ягодиц, то именно в этой зоне зачастую возникают осложнения. Здесь жировая клетчатка очень хорошо развита, что отлично подходит для распространения бактерий, попадающих в неё.
Также нередко постинъекционный абсцесс возникает на бедрах. Зачастую больные, которые проводят ввод инъекций самостоятельно, делают это на боковой или передней поверхности. Именно здесь частой причиной абсцесса является халатное отношение к правилам антисептики и асептики.
В большинстве случаев данный тип абсцесса имеет вид гнойного инфильтрата. Область укола начинает краснеть и уплотняться. Дальше зона смягчается, но внутри капсулы скапливается гной, который содержит в себе лейкоциты, протеины, всё то, что ограничивает развитие и распространение бактерий и прочих микроорганизмов.
В редких случаях возникает так называемый «холодный абсцесс». В нем также имеет место скопление гноя, однако он не имеет тех же симптомов (покраснение, отек, повышение температуры), что и у обычного гнойного абсцесса.
Симптомы постинъекционного абсцесса у человека
Выраженность абсцесса зависит от того, насколько глубоко идет воспаление. Чем оно глубже, тем симптоматика менее выражена. Но если на рану надавить, то можно ощутить небольшую боль.
В первый день после ввода укола пациент может почувствовать боль и небольшое уплотнение. И чем сильнее разрастается гнойник, тем сильнее становятся и болевые ощущения. На месте укола возникает ярко-выраженное покраснение и отек. В это время обычно пациент начинает плохо себя чувствовать, повышается локальная температура. Сильная и неприятная боль в области укола может нарушить физическое и эмоциональное состояние пациента. В таких случаях не стоит медлить, и лучше сразу связаться с врачом.
Местные симптомы постинъекционного абсцесса:
- Краснота;
- Отек;
- Боль при прикосновении или надавливании на отек. В последствие болевые ощущения могут возникнуть при соприкосновении с кожей;
- Флюктуация;
- Локальная высокая температура;
- Образование наружных и внутренних свищей, которые развивают и распространяют инфекцию.
- Слабость;
- Пониженная работоспособность;
- Отсутствие аппетита;
- Утомляемость;
- Повышенное потоотделение;
- Температура тела повышается до 40 градусов.
Диагноз постинъекционного абсцесса ставится в процессе первого осмотра врача и на основании жалоб больного. Признаки болезни очень характерны. Осмотр может показать определенный этап болезни:
- Ранний этап: припухлость, ощущение боли, краснота.
- Вторая стадия: смягчение инфильтрата, образование гнойного «венчика».
- Третий этап: самопроизвольное вскрытие постинъекционного абсцесса.
Для выявления уровня выраженности заболевания проводят такие исследования как: ОАК (общий анализ крови, благодаря ему можно убедиться в наличии воспаления) и ОАМ (общий анализ мочи), биохимическое исследование крови, посев (выявляет принадлежность возбудителя).
Если болезнь перетекла в хроническую стадию врач назначает исследование УЗИ, которое точно устанавливает место воспаления и его масштабы. Если случай гораздо серьезнее, то проводится МРТ и КТ тканей.
Прежде всего, не стоит полагаться на собственные силы, а лучше сразу обратиться к доктору. Под влиянием омертвевших масс мягкие ткани повреждаются, в результате увеличивается зона инфекционного развития.
Существует два вида лечения постинъекционного абсцесса.
Хирургический метод лечения является результативным. Перед процедурой пациенту вкалывают обезболивающее. В хирургическое лечение входит удаление омертвевших тканей по средствам вмешательства опытного хирурга, а также вакуумное удаление гноя путем оттока её из раны. После чего проводится проточно-промывное дренирование (с применением гипохлорита натрия и протеолитических ферментов). Эта процедура также является прекрасной профилактической мерой от возникновения вторичной инфекции. Сама же рана обычно заживает очень быстро. Если у пациента наблюдаются сильные боли и повышенная температура, то ему назначается симптоматическое лечение.
Хирургическое лечение постинъекционного абсцесса фото
Лечение постинъекционного абсцесс ягодичной области проводится с применением пункции. Впрочем, сейчас этот метод потерял свою актуальность из-за участившихся осложнений.
Данное лечение зависит от тяжести абсцесса и его возбудителя. Лечебная процедура включает в себя использование антибиотиков, дезинтоксикацию и обезболивание. Правда, данный вид лечения далеко не всегда отличается эффективностью, а иногда возникает угроза сепсиса.
Нанесение йодной сетки – очень результативный метод не только лечебных, но и профилактических процедур. А электрофорез, компресс, УВЧ-терапия отлично устраняет воспаление.
На начальном этапе образования абсцесса можно использовать домашние средства. Правда, врачебной помощью пренебрегать нежелательно. Особенно в тех случаях, если общая ситуация с абсцессом не улучшается.
По рекомендациям народной медицины можно использовать такие средства:
- Йодная сетка;
- Лист капусты;
- Лист подорожника;
- Спиртовой компресс;
- Тертый сырой картофель;
- Лист лопуха.
Наилучшим отличием постинъекционного абсцесса от других является плотная оболочка, в результате воспаление не распространяется за пределы своей локализации.
Однако, если запустить лечение, либо при неправильном лечении, количество гнойной массы может увеличиться до такой степени, что стенки могут не выдержать и прорваться. В результате может появиться флегмонозное воспаление, а оно в свою очередь имеет риск осложнения образованием свищей.
Также при запущенном случае из-за попадания болезнетворных микроорганизмов развивается септическое поражение. Есть риск заражения крови, которое может сочетаться с тяжелой патологией. Попадание болезнетворных бактерий в кровь может привести к остеомиелиту.
Прогноз может быть благоприятным, если лечение начать вовремя, не давая возможности развиться осложнениям постинъекционного абсцесса. При спонтанном вскрытии гнойные массы выходят наружу. В худшем варианте возможно образование свища.
Профилактика постинъекционных абсцессов включает в себя следующие правила:
- следите, чтобы иглы не были искривлены или затуплены;
- пользуйтесь только одноразовыми шприцами и иглами;
- если инъекции частые, то область укола лекарства необходимо менять;
- если вам нужно сделать внутримышечный ввод инъекции, не используйте с этой целью инъекции иных видов;
- не стоит вводить изначально негодное, нестерильное средство, либо препарат, содержащий осадок;
- перед процедурой обязательно следует вымыть руки тщательно;
- ампула с лекарством должна иметь комнатную температуру, после чего ее нужно протереть мед.спиртом;
- необходимо провести спиртовое обеззараживание области кожи, куда будет сделан укол;
- не следует после укола сидеть на холоде;
- если вы обнаружили небольшое уплотнение, как можно скорее сделайте йодную сеточку на месте укола.
источник