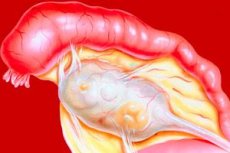
Тубоовариальное образование – воспаление верхней части маточной трубы с яичником, приводящее к загноению. Этот процесс имеет несколько названий, но его суть сводится к одному — без лечения инфицированная труба с яичником превращаются в гнойную массу, покрытую оболочкой.
Заболевание бывает одно- и двусторонним. Во втором случае, если с лечением опоздали, женщина навсегда остается бесплодной, так как доктору приходится удалять оба яичника.
По статистике треть пациенток в стационарах имеют одну из форм тубоовариальных образований.
Инфекция в виде комплекса возбудителей приходит из нижнего отдела половых органов и кишечника, проникая в трубы. Затем поражается яичник. Занести заразу можно и во время гинекологических манипуляций.
Воспаление яичника (аднексит) делится на две фазы: сначала орган воспаляется, затем образуется гнойник. Это состояние называют тубоовариальным образованием.
Образования быстро переходят из одной стадии в другую. Созревший гнойник (абсцесс) может лопнуть, вызвав гинекологический перитонит (воспаление брюшины) и другие, не менее опасные осложнения — например, спайки, преграждающие путь яйцеклетке в фаллопиевых трубах. Тубоовариальные образования — частая причина хронического невынашивания беременности и бесплодия.
Сначала заболевание не дает о себе знать, но как только процесс переходит в опасную стадию, симптомы проявляют себя ярко. Появляется боль в животе (с одной или обеих сторон), она отдает в крестец, поясницу, внутреннюю поверхность бедра, прямую кишку.
Повышается температура, ощущаются слабость и озноб. Из-за давления опухоли нарушается работа кишечника (запоры, диспепсия — боль, жжение). Учащенное и болезненное мочеиспускание свидетельствует о вовлечении в процесс мочевого пузыря.
Для тубоовариальной опухоли характерны обильные выделения из половых путей, боли при менструации, нарушения цикла. Если затронута матка, добавляются кровотечения.
Врач при ручном обследовании чувствует неподвижную опухоль. Обследование проводится с обезболиванием, так как образования болезненны. На УЗИ можно увидеть, что яичник потерял форму и окружен плотной капсулой с мутным содержимым. Гной содержится и в маточных трубах.
Лечение любой стадии процесса проводится в стационаре.
Начальные формы болезни устраняют без операции. Доктор подбирает антибиотики, обезболивающие и рассасывающие опухоль препараты. Когда воспаление утихнет, лечат последствия — часто это спайки.
При наличии гноя нужна операция под лапароскопическим контролем. Доктор выкачивает гной через небольшие разрезы, затем обрабатывает полость — это предупреждает перитонит. Образовавшиеся спайки также убирают лапароскопией. Щадящие хирургические методики сохраняют функции органов, поэтому пациентка сможет в дальнейшем рожать.
Профилактика заболевания заключается в своевременном лечении сальпингитов и сальпингоофоритов, соблюдении сроков замены внутриматочных спиралей, бережном отношении к половому здоровью.
Тубоовариальный абсцесс — это осложнение воспалительных заболеваний органов малого таза (ВЗОМТ). Составляющие этого гинекологического заболевания:
- скопление инфицированной гнойной жидкости внутри маточных труб (пиосальпинкс);
- гнойное расплавление яичника.
Без лечения гнойник лопается, содержимое попадает в брюшную полость, развивается обширный перитонит — тяжелое гнойное воспаление, приводящее к гибели.
Инфекция проникает в маточные трубы, провоцируя гнойное воспаление серозной оболочки придатков матки – фаллопиевых труб и яичников – а также брюшной полости. Чаще нагноение вызывается сразу несколькими видами микроорганизмов, поэтому погасить процесс сложно.
Микробы чаще всего попадают в придатки из наружных половых органов и матки. Иногда инфекция может проникнуть в яйцеводы или яичники с кровью и лимфой из микробных очагов, расположенных в соседних органах. Абсцесс может возникнуть на фоне сальпингита, эндометрита, цервицита, оофорита, сальпингоофорита, опухолевидных образований яичников.
В группу риска попадают женщины с ослабленным иммунитетом, гормональными проблемами, тяжелыми хроническими заболеваниями, анемией.
Иногда гнойный процесс — следствие неправильного проведения хирургических вмешательств и гинекологических процедур — абортов (особенно подпольных), диагностических выскабливаний, операций на матке и яичниках, ЭКО, введения ВМС. Внутриматочная контрацепция в четыре раза повышает риск возникновения болезни.
Скопление гноя в организме вызывает тяжелую лихорадку, сопровождающуюся ознобом, головной болью, ломотой в суставах, сухостью слизистых, сильным сердцебиением.
Вовлечение в процесс кишечника приводит к запорам, метеоризму, диарее, тошноте и рвоте. При тубоовариальном абсцессе часто нарушено мочеиспускание. Еще один признак — гнойные выделения из половых путей с неприятным запахом, раздражающие слизистую.
Так как брюшина воспалена, надавливание на живот болезненно. Когда доктор ослабляет нажатие, боль усиливается.
Во время осмотра доктор четко чувствует в области маточных придатков плотное образование, спаянное с соседними тканями. Оно имеет нечеткие контуры и неравномерную консистенцию из-за содержащегося в нем гноя. Определить точное нахождение гнойного очага можно на УЗИ.
При прорыве или подтекании абсцесса боли распространяются по всему животу. Температура повышается, нарастает обезвоживание. Общее состояние – тяжелое. Характерно вынужденное положение тела – на боку с подогнутыми к животу ногами. Это состояние очень опасно и может привести к септическому шоку с летальным исходом.
При тубоовариальном абсцессе нужна операция. Доктор удаляет гной и вводит антибиотики. При подтекании выпота (гнойной жидкости) и разрыве абсцесса проводится операция с обработкой брюшной полости и установкой дренажных трубок.
Место разреза определяется локализацией абсцесса — доступ к органам осуществляется через переднюю брюшную стенку или задний свод влагалища. В хорошо оснащенных клиниках классическую операцию заменяют малотравматичной лапароскопией.
При обширных абсцессах проводится удаление матки, пораженного яичника и маточной трубы. У пациенток, не стремящихся сохранить детородную функцию, такое вмешательство – самое эффективное. У молодых женщин матку оставляют, но шанс на беременность снижается в 10 раз.
В послеоперационном периоде назначаются антибиотики широкого спектра, противогрибковые средства, обезболивающие препараты, витамины, общеукрепляющие и рассасывающие средства. Обязательны капельницы с лекарствами, восстанавливающими водный баланс и снимающими интоксикацию организма. В ряде случаев с помощью лапароскопических операций удается полностью восстановить проходимость маточных труб.
Профилактика заключается в своевременной диагностике и терапии воспалений органов малого таза и половых инфекций, грамотной контрацепции, недопущении подпольных абортов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
Тубоовариальный абсцесс – это редкое гинекологическое заболевание малого таза. При несвоевременном обращении к гинекологу болезнь начинает быстро прогрессировать, возможен летальный исход. Женщине рекомендуется проходить медосмотр у гинеколога каждые полгода для профилактики.
В зоне риска тубоовариального абсцесса
Для начала необходимо осознать, насколько серьезным является данная патология. Этой проблемой страдают до десяти процентов женского населения. Абсцесс сразу охватывает все половые органы – маточные трубы, костную структуру малого таза, яичники и даже кишечник. При тубоовариальном абсцессе организм теряет способность самостоятельно локализовать инфекцию и травмированные участки.
Если данный воспалительный процесс не остановить, происходит инфицирование всего организма и наступает смерть. На первой ступени развития болезнь удается вылечить путем длительного приема антибиотиков, если воспаление протекает с гнойными выделениями, тогда назначается операция.
Первые, кто попадают в зону риска – это молодые, так как именно в их возрасте характерно менять половых партнеров и хаотично относиться к своей половой жизни.
Основными причинами развития данной болезни являются:
- пониженный иммунитет
- хроническая или острая форма сальпингоофорита
- оплошность доктора во время проведения операции на придатках (не полностью было удалено гнойное накопление)
- патологии кишечника, нарушение кровеносного потока к сосудам пищеварительного тракта
Иногда абсцесс может развиться и при нормальном гинекологическом состоянии женщины. Причиной поражения может послужить попадающая через маточную трубу или матку инфекция. Женский организм имеет защитную функцию, которая отвергает микроорганизмы и бактерии, но при нарушении микрофлоры эта функция начинает бездействовать. Из-за этого инфекция проникает глубоко, поражая все органы на своем пути.
Если женский организм ослаблен, то неконтролируемая половая жизнь способна вызвать образование гноя и абсцесс. При хроническом течении заболевания могут начать формироваться спайки, которые можно будет убрать только путем хирургического вмешательства.
Причиной патологии также могут быть такие возбудители: стрептококк, кишечная палочка, актиномицеты, превотелла и бактероиды. Самолечением заниматься нельзя – это опасно для жизни!
Характерной клинической картиной такого заболевания являются следующие симптомы:
- озноб и лихорадка
- обильные выделения из женского влагалища (иногда с примесью гноя)
- сильные спазматические болевые ощущения в области живота или придатков
- острая боль во время мочеиспускания
В очень редких случаях наблюдается:
Все эти признаки могут свидетельствовать о различных заболеваниях гинекологического характера, поэтому без диагностирования начинать лечение не стоит. Для абсцесса характерным является приступообразная боль, если произошел разрыв, то быстро развивается сепсис.
Во время осмотра врач может обнаружить развитие патологии, если будет присутствовать:
- смещение шейки и болезненный синдром
- боль во время контактов с яичниками и маткой
- гнойные и слизистые выделения
- присутствие болевого синдрома, который локализуется слева и справа в нижней части живота
При наличии этих факторов доктор просто обязан отправить женщину на дальнейшее обследование.
Первое, что может произойти – это разрыв абсцесса. Из-за этого весь гной и инфекция быстро заражает организм и начинается перитонит. Если на данном этапе не провести антибактериальную терапию и экстренное дренирование, то пациентка умрет.
Заболевание данного характера способно в дальнейшем привести к таким осложнениям:
- разрушению маточных труб
- поражению обоих придатков
- развитию бесплодия
- хронической патологии тазового отдела
- острые боли при половом акте
- развивается гонадная недостаточность
Чтобы избежать негативных последствий, необходимо соблюдать меры предосторожности, сюда входит:
- Полностью отказаться от вредных привычек: алкогольных напитков и курения.
- Заниматься спортом и следить за своей физической активностью.
- Равномерно и полноценно питаться.
- Обогащать свой организм нужным количеством витаминов.
- Проходить своевременно обследование и медосмотр у гинеколога.
- Иметь одного полового партнера, который также должен обследоваться у своего врача.
Такие профилактические мероприятия защитят женщину от заражения и серьезных венерических заболеваний.
Для точной диагностики понадобится:
- В первую очередь врач выслушает жалобы пациентки и изучит ее историю болезни, для того, чтобы исключить другие возможные варианты.
Если в момент поступления в больницу у пациентки произошел разрыв тубоовариального абсцесса, тогда врач должен сразу же провести операцию. Уже в операционной доктор определяет локализацию гнойного очага и проводит удаление абсцесса.
Если во время диагностирования больной поставили диагноз тубоовариальный абсцесс, то пациентку нужно тут же госпитализировать. Лечебная терапия включает в себя консервативное и хирургическое вмешательство.
Операция назначается уже в критических ситуациях и в тех случаях, когда доктор на сто процентов уверен в месте расположения абсцесса. В данном случае проводится лапароскопическое вмешательство (операция включает в себя прокалывание брюшной полости).
Консервативное лечение включает антибиотикотерапию. Внутривенно вводятся такие препараты: Гентамицин, Цефокситин, Ампициллин, Клиндамицин.
Иногда, если состояние пациентки удовлетворительное, осуществляется предоперационный курс лечения антибиотиками, зачастую он продолжается и после проведения операции.
Госпитализация при консервативной терапии длится до пяти дней, а после проведения операции – до 14 дней.
Итак, тубоовариальный абсцесс – это инфекционное гинекологическое женское заболевание. При своевременном обращении к врачу можно избежать разрыва гноя и излечить патологию медикаментозно. Также важно вести здоровый образ жизни, в том числе и в интимной области.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
источник
Ультразвуковое исследование в акушерстве и гинекологии является важным диагностическим методом и помогает безболезненно определить локализацию патологического процесса.
Тубоовариальный абсцесс — воспаление маточной трубы и яичника с образованием общей гнойной полости. Проявляется разлитой болью внизу живота, лихорадкой, выделениями из влагалища, болезненностью при влагалищном исследовании, повышением СОЭ.
Ультразвуковые признаки полиморфны (разнообразны). Как правило, абсцесс неоднороден, гипер- или гипоэхогенен, имеются жидкостные включения. Часто яичник на пораженной стороне не обнаруживается. Обычно в околоматочном пространстве определяется свободная жидкость. Иногда при осмотре через брюшную стенку видны фрагменты расширенных фаллопиевых (маточных) труб (вытянутые или четкообразные тубулярные жидкостные образования).
Внематочная беременность возникает при имплантации (внедрении) плодного яйца за пределами полости матки. В 95% случаев она имеет трубную локализацию. Клинически — признаки беременности, боль в нижних отделах живота, повышение уровня сывороточного хорионического гонадотропина.
Ультразвуковое исследование высокоинформативно при использовании влагалищного датчика; при трансабдоминальном исследовании диагностическая ценность метода снижается.
При этом на УЗИ имеют место:
- отсутствие внутриматочной беременности (последнюю может имитировать псевдоплодное яйцо в просвете — реакция эндометрия на беременность),
- аднекстумор (комплексное образование, включающее яичник, фрагмент трубы),
- визуализация плодного яйца в проекции придатка,
- свободная жидкость в околоматочном пространстве,
- визуализация желтого тела в яичнике.
Не всегда можно обнаружить все симптомы внематочной беременности, в ряде случаев отмечаются только косвенные признаки: жидкость в околоматочном пространстве, аднекстумор.
Перекрут неизмененного или кистозно-измененного яичника приводит к его ишемии (недостатку кислорода), что сопровождается острой болью внизу живота.
Результаты УЗИ неспецифичны. Часто выявляется объемное образование неоднородной эхоструктуры с жидкостными включениями. Иногда яичник на стороне поражения резко увеличен (нарушение кровообращения). Зона кровоизлияния в яичнике определяется как гиперэхогенный участок. В околоматочном пространстве находится свободная жидкость.
Размеры нормального фолликула в норме не превышают 25-30 мм. При больших размерах может наблюдаться клиническая картина «острого живота». Фолликулярная киста выглядит как овальное жидкостное образование с тонкой стенкой диаметром до 80 мм. Киста желтого тела имеет неровные контуры. При кровоизлиянии в стенку или просвет кисты в ее содержимом обнаруживаются эхогенные включения. Разрыв кисты сопровождается ее исчезновением и появлением свободной жидкости в малом тазу.
УЗИ матки и придатков относится к УЗИ органов малого таза и может проводиться двумя способами:
- трансабдоминально (датчик снаружи на животе), при этом мочевой пузырь должен быть наполнен. Такое УЗИ стоит дешевле.
УЗИ желательно проводить на аппарате с возможностью допплерографии, это позволяет документировать потоки крови в органе.
Ориентировочная цена УЗИ матки и придатков в июне 2012 года:
Обратите внимание, что УЗИ при беременности стоит дороже на 20-50%.
- Богданович Б. Б. (10-я городская клиническая больница г. Минска). «Использование ультразвукового исследования в экстренной абдоминальной хирургии».
источник
Тубоовариальный абсцесс — это нагноение, возникшее в результате воспалительного процесса придатков матки (аднексита).
Симптомы тубоовариального абсцесса напоминают симптоматику острого сальпингита. Но они более выражены, особенно при разрыве абсцесса или подтекании гноя в брюшную полость.
Для некоторых пациенток характерны боли внизу живота, тазовые боли, появившиеся за несколько дней или недель до поступления в стационар. Некоторые больные поступают в клинику с жалобами на боли, возникшие в течение последних суток. Болевые ощущения локализуются, как правило, в области таза и могут быть односторонними.
При разрыве абсцесса или подтекании из него гноя в брюшную полость могут наблюдаться боли по всему животу, которые усиливаются при движении. Чаще всего, из-за этого больные лежат неподвижно, с согнутыми в коленях ногами.
Другими типичными признаками тубоовариального абсцесса являются озноб, потеря аппетита, общее недомогание, тошнота, рвота, понос и выделения из влагалища. При развитии перитонита появляются симптомы, характерные для поражения желудочно-кишечного тракта. Могут наблюдаться нерегулярные менструальные кровотечения, симптомы внематочной беременности (но только симптомы).
Диагностические процедуры позволяет определить тяжесть заболевания. Характерны лихорадка (температура 38,2-40,0 С) и выраженная тахикардия; понижение артериального давления и горячие сухие конечности говорят о возможном септическом шоке.
До разрыва стенки абсцесса боли локализуются в одном или обоих нижних квадрантах живота. Могут наблюдаться симптомы раздражения брюшины; кишечные шумы в пределах нормы. Разрыв абсцесса или подтекание гноя сопровождается выраженными признаками раздражения брюшины, боли становятся генерализованнее. Возникает регидность мышц передней брюшной стенки, вздутие живота, кишечные шумы не прослушиваются.
При исследовании органов малого таза можно обнаружить гнойные выделения из шейки матки. Смещение шейки матки усиливает боли. Односторонние боли при этом указывают на возможный тубоовариальный абсцесс с той же стороны, куда смещается шейка. Матка болезненна, но не увеличена и не размягчена, за исключением случаев маточной беременности. Нередко абсцессы трудно диагностировать даже при бимануальном исследовании из-за выраженной болезненности и регидности мышц передней брюшной стенки.
Диагностика тубоовариального абсцесса
Диагноз тубоовариального абсцесса и пиосальпинкса ставится на основании данных анамнеза и объективного обследования, подкрепленных результатами лабораторных исследований, из которых наиболее характерен лейкоцитоз с явным сдвигом в сторону полиморфно-ядерных клеток. Иногда наблюдается слабо выраженная анемия, но очень низкий уровень гемоглобина может указывать на внутрибрюшное кровотечение.
Диагностика пиосальпинкса или тубоовариального абсцесса упрощается, если наличие пальпируемых билатеральных опухолевидных образований сопровождается характерными признаками и симптомами инфекционных заболеваний. При односторонних опухолевидных образованиях следует проводить дифференциальную диагностику с аппендикулярным инфильтратом, внематочной беременностью, септическим абортом, перекрутом придатков матки, кистами или опухолями яичников.
Точная диагностика и исключение разрыва стенки абсцесса чрезвычайно важны для выбора надлежащего лечения.
Для исключения других заболеваний может потребоваться проведение лапароскопии или лапаротомии. Признаки разлитого перитонита и получение гноя при пункции заднего свода влагалища свидетельствуют о разрыве стенки абсцесса или подтекании его содержимого в брюшную полость и являются показаниями к срочному оперативному вмешательству.
Получить медицинскую помощь, грамотную квалифицированную консультацию гинеколога Вы можете в нашем центре, записавшись на прием к врачу по телефонам, указанным на сайте.
источник
Запишись на прием по телефону +7 (495) 604-10-10 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Клиника «Столица» гарантирует полную конфиденциальность Вашего обращения.
Тубоовариальный абсцесс (воспалительный аднекстумор) – инфекционное гинекологическое заболевание, при котором происходит расплавление яичника и маточной трубы с формированием одной полости, заполненной гнойным содержимым.
Тубоовариальный абсцесс не возникает внезапно на фоне полного здоровья. Ему чаще всего предшествуют длительные хронические воспалительные процессы в области придатков – аднексит, сальпингоофорит, часто рецидивирующие. Также можно выделить ряд факторов, повышающих риск возникновения тубоовариального абсцесса:
- Частая смена половых партнеров.
- Нахождение ВМС (спирали) в полости матки более 5 лет.
- Проведение процедуры ЭКО.
- Внутриматочные вмешательства
- Любые инфекции, передающиеся половым путем (в острой или хронической форме).
- Аборты, выскабливания полости матки.
Заболевание может начаться остро с резкого подъема температуры и болей внизу живота справа или слева. Если абсцессу предшествовал длительный воспалительный процесс в придатках, то женщины отмечают, что беспокоившие ранее периодические ноющие боли стали постоянными и более интенсивными.
Среди основных клинических проявлений можно выделить:
- Боль в левой или правой паховой области. Носит резкий, интенсивный характер, может быть пульсирующей. Часто боль отдает в прямую кишку и усиливается в положении сидя.
- Повышение температуры тела до 38 градусов и выше, ознобы, слабость, учащение пульса.
- Обильные гнойные выделения из влагалища.
- Очень часто имеется тошнота, рвота, расстройство стула (понос).
Обследование женщин с подозрением на тубоовариальное образование включает:
- Изучение жалоб, истории заболевания и возможных факторов риска.
- Гинекологический осмотр.
- УЗИ органов малого таза – высокоинформативный метод исследования. При осмотре можно обнаружить образование с нечеткими контурами, часто многокамерное, заполненное неоднородным содержимым. Зная о важности метода ультразвуковой диагностики, врачи сети клиник «Столица» работают только на новейшем оборудовании, помогающем с высокой точностью определить локализацию абсцесса, его размеры, а также наличие гноя в брюшной полости.
- Данные лабораторных методов исследования (воспалительный характер общего анализа крови и др.).
- Исследование влагалищных выделений для определения возбудителя болезни и его чувствительности к лекарственным средствам.
- В тяжелых ситуациях, когда произошел разрыв абсцесса, выполняется экстренная операция, которая является и диагностической (определяется гнойный очаг), и лечебной (удаление тубоовариального абсцесса).
Основным методом лечения при любых гнойных процессах является хирургическая операция. Если общее состояние пациентки удовлетворительное и абсцесс четко отграничен, возможно проведение лапароскопической операции (через проколы брюшной стенки). При тяжелом состоянии пациентки или при прорыве гнойника в брюшную полость операция выполняется в экстренном порядке через открытый доступ.
В некоторых случаях, когда состояние женщины позволяет, проводится небольшой предоперационный курс антибиотикотерапии, который может продолжаться и после хирургического лечения.
Для исключения возникновения данного состояния рекомендуется тщательное курсовое лечение острого и/или хронического воспалительного процесс придатков матки.
Если Вам понравился материал, поделитесь им с друзьями!
источник
Тубоовариальный абсцесс – это тяжелое инфекционно-гнойное заболевание женской репродуктивной системы. Протекает остро, является осложнением воспалительных процессов в малом тазу, половых органах. Отсутствие своевременного лечения на базе гинекологического стационара чревато развитием перитонита.
Тубоовариальное воспаление затрагивает придатки матки, происходит их расплавление и формирование осумкованного новообразования. По МКБ 10 диагнозу присвоен код N73.5. Гнойная инфекция сопровождается болью, повышением температуры, расстройством мочеиспускания и дефекации.
Заражением тубоовариальным типом абсцесса подвержены девушки преимущественно младше 20 лет с низким социальным статусом и активной половой жизнью.
Причина тубоовариального гнойного абсцесса – осложнение других инфекций в репродуктивной системе. Первичные формы диагностируют крайне редко. По мнению гинекологов, для начала развития заболевания должно совпасть несколько факторов:
- наличие патогенной флоры – преимущественно гонококки, трихомонады, гарднелла, энтеробактерии, стрептококки, прочие условно-патогенные организмы;
- синехии в малом тазу – гнойник формируется у женщин с хроническими заболеваниями придатков матки, осложненными спаечными процессами. Образование межорганных соединительных тяжей повышает вероятность появления пиогенной мембраны, которая ограничивает абсцесс;
- тубоовариальное воспаление из-за нарушения иммунной защиты активируется на фоне стресса, простудных, вирусных, бактериальных заболеваний, при лечении глюкокортикоидами, цитостатиками, прочими агрессивными препаратами;
- инвазивные процедуры на органах малого таза – аборт, полипэктомия, установка ВМС, ЭКО.
В зоне риска возникновения абсцесса находятся женщины с баквагинозом или ЗППП в анамнезе.
Возбудители тубоовариального гнойного процесса попадают в органы малого таза восходящим путем – из влагалища, шейки матки. На начальной стадии воспаление затрагивает слизистую оболочку фаллопиевой трубы, затем переходит на прочие ткани ее стенки. На данном этапе диагностируют сальпингит. При образовании спаек – пиосальпинкс.
Далее патогенная флора колонизирует яичник с формированием множественных полостей с гноем. При их объединении появляется мешочек-пиовар. При его слиянии с пиосальпинксом формируется тубоовариальный острый абсцесс.
- боли внизу живота – резкие, приступообразные, могут отдавать в прямую кишку;
- повышение температуры тела;
- тошнота и рвота;
- слабость и интоксикация;
- выделения из влагалища – белые, зеленые, желтые значительного объема;
- боли при мочеиспускании;
- нарушение дефекации;
- отсутствие аппетита.
Признаки заболевания дают картину острого живота. Диагностика проводится методом исключения патологических процессов.
Обследование пациентки с тубоовариальным видом абсцесса включает:
- Визуальный осмотр гинекологом – бимануальная диагностика затруднена из-за болевого синдрома. Он усиливается при попытках изменить положение шейки матки, стенок влагалища. Локализация – справа или слева внизу живота. Наблюдается выделение гнойных масс из половых органов. В редких случаях удается прощупать объемное уплотнение.
- УЗИ с использованием трансвагинального датчика – выявляется новообразование размерами до 20 см в диаметре. Определяется наличие инфильтрата. Очаг тубоовариального гнойного абсцесса располагается вне фаллопиевой трубы. Яичник рассмотреть невозможно.
- КТ или МРТ определяет образование неправильной и нечеткой формы. Стенка капсулы может быть утолщена или истончена.
- Лабораторные исследования – анализ крови, мочи, мазок отделяемого из влагалища. Выявляется смещение лейкоцитарной формулы крови влево, лейкоцитоз, увеличение РОЭ.
Во время дифференциальной диагностики тубоовариального типа абсцесса следует исключить:
- беременность, в том числе внематочную;
- почечную колику;
- кисту с перекрутом ножки;
- аппендицит;
- перитонит;
- заболевания кишечника и органов билиарной системы.
При подозрении тубоовариального гнойного абсцесса обязательны консультации врачей смежных специальностей – хирурга, уролога, онколога, анестезиолога.
При наличии симптомов воспаления репродуктивных органов пациентку следует госпитализировать. Далее методика лечения зависит от результатов обследования. Если общее состояние стабильно и размер тубоовариального образования не превышает 90 мм, рекомендована консервативная терапия абсцесса.
При гнойных процессах любой локализации показана массированная антибиотикотерапия. На начальном этапе необходимо назначение препаратов широкого спектра действия. Лекарственные средства при тяжелом течении тубоовариальной болезни вводятся капельно. Способ позволяет доставить активные вещества в очаг абсцесса, снизить проявления интоксикации. При нормальном состоянии пациентки показаны внутримышечные или внутривенные инъекции.
Самочувствие женщины оценивают через 48 часов. По результатам бакпосева и при неэффективности лечения препарат из аптеки заменяют на средство другой фармакологической группы или комбинацией нескольких медикаментов.
Антибиотики от тубоовариального гнойного абсцесса с доказанной эффективностью:
- синтетические пенициллины;
- линкозамины;
- цефалоспорины 3 и 4 поколения;
- макролиды;
- фторхинолоны;
- аминогликозиды.
Препараты группы НПВС – диклофенак, мелоксикам – купируют воспаление, оказывают обезболивающее действие. На начальных этапах показано инъекционное введения препарата. При стабилизации состояния применяют ректальные суппозитории.
В течение 48–72 часов пациентка находится под динамическим наблюдением. При неэффективности антибиотикотерапии, повышении температуры и нарастающем лейкоцитозе показаны оперативные мероприятия.
Способы хирургического лечения тубоовариального гнойника:
- Лапароскопия применяется при незначительных размерах абсцесса, длительности воспалительного процесса не более 3 недель, при единичном образовании и отсутствии спаек. Прокол проводится через брюшную стенку или влагалище. Очаг дренируется, промывается антисептиками. Процедура выполняется под общим наркозом.
- Удаление придатков показано при множественном поражении, тубоовариальном хроническом абсцессе.
- Экстирпация матки, ее придатков – при тяжелом течении заболевания, появлении свищевых ходов, заражении крови, перитоните. Оперативное вмешательство проводится под общим наркозом.
После дренирования гнойника выполняется массированная антибиотикотерапия. Показаны препараты группы НПВС, антибиотики, пробиотики, витамины.
Перед ЭКО женщина проходит комплексное обследование. Методика требует мобилизации всех резервов организма. Важно удачно имплантировать, выносить эмбрион.
Женщина на момент процедуры должна быть здорова, хронические заболевания – в стадии устойчивой ремиссии. ЭКО при тубоовариальном абсцессе яичника противопоказано.
Манипуляция проводится после полного выздоровления пациентки, включая курс восстановления. Когда была проведена экстирпация матки, ЭКО не может быть выполнено.
Осложнения тубоовариального абсцесса делятся на ближайшие и отдаленные. Особую опасность представляет разрыв образования. Излив гнойных масс в брюшную полость вызывает перитонит, сепсис, шоковое состояние, появление свищевых ходов в область прямой кишки. У большей половины пациенток диагностируют нефриты, водянку почки, мочевого пузыря.
Прогноз при тубоовариальной гнойной инфекции зависит от реакции организма пациентки на лечение. Благодаря грамотной терапии абсцесса можно сохранить репродуктивную функцию в полном объеме. При развитии воспалительного процесса во влагалище следует обратиться в клинику к гинекологу.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пиосальпинкс – скопление гноя в маточной трубе при сальпингите.
Тубоовариалъный абсцесс – полость в области маточной трубы и яичника, содержащая гной и отграниченная от окружающих тканей пиогенной мембраной. Выраженная клиническая картина наблюдается при разрыве абсцесса и попадании его содержимого в брюшную полость.

- боли внизу живота до поступления в стационар;
- генерализованная боль по всему животу при попадании гноя в брюшную полость;
- иррадиация боли в верхний квадрант живота, поясницу;
- усиление болей при движении;
- вынужденное положение тела;
- озноб, тахикардия, понижение артериального давления;
- общее недомогание, слабость, потеря аппетита;
- тошнота, рвота, понос;
- лихорадка (38-40° С);
- гнойные выделения из влагалища;
- положительные симптомы раздражения брюшины;
- усиление боли при смещении шейки матки;
- пальпация опухолевидного образования с одной или сторон от матки, болезненного, с нечеткими контурами.
При диагностике необходимо учитывать:
- данные анамнеза (наличие в прошлом воспалительных заболеваний гениталий, очагов хронической инфекции у женщины);
- данные объективного исследования, которые позволяют выявить гнойно-воспалительный процесс в малом тазе; при проведении лабораторных исследований крови определяется лейкоцитоз со сдвигом в сторону полиморфноядерных клеток, увеличение ЛИИ до 10, СОЭ до 30 мм/ч, иногда умеренно выраженная анемия.
Лапароскопия позволяет верифицировать диагноз и в ряде случаев провести хирургическое лечение.

Дифференциальная диагностика пиосальпинкса и тубоовариального абсцесса:
- маточная или внематочная беременность;
- перекрут ножки цистаденомы яичника или субсерозного миоматозного узла матки;
- аппендикулярный инфильтрат.

Точная диагностика и исключение разрыва стенки абсцесса чрезвычайно важны для выбора лечения.
На начальных этапах проводят консервативную терапию, включающую:
- постельный режим;
- коррекцию нарушения водного и электролитного баланса, иммуномодуляторы;
- седативные препараты, десенсибилизирующие средства;
- антибиотики внутривенно, метронидазол;
- при наличии ВМС – удаление ее;
- дренирование воспалительных образований и тазовых абсцессов.
Показания к хирургическому лечению:
- отсутствие эффекта от интенсивной консервативной терапии в течение 4 часов ее проведения;
- перфорация пиосальпинкса или тубоовариального абсцесса, разлитой перитонит;
- инфекционно-токсический шок.
Объем хирургического лечения определяется индивидуально. Экстирпация или надвлагалищная ампутация матки с одно- или двусторонним удалением придатков производится в следующих клинических ситуациях:
- при тяжелом состоянии больной и формировании множественных внутрибрюшных абсцессов;
- при разлитом гнойном перитоните;
- при первичном вовлечении в процесс матки (после родов, абортов, ВМС);
- при двухсторонних тубоовариальных абсцессах в малом тазе.
В молодом возрасте удаление матки должно быть скорее исключением, чем правилом. Необходимо использовать самую минимальную возможность для сохранения тканей яичника.
источник
Тубоовариальный абсцесс — острое гнойное инфекционно-воспалительное заболевание придатков матки, при котором происходит их расплавление с формированием осумкованного образования. Проявляется острой односторонней болью внизу живота, тошнотой, рвотой, гипертермией, дизурическими расстройствами. Для диагностики используют влагалищное исследование, трансвагинальное УЗИ, КТ малого таза, лабораторные методы. Схемы медикаментозного лечения предполагают назначение антибиотиков, НПВС, иммуномодуляторов, инфузионной терапии. При тяжелом течении и неэффективности консервативной терапии абсцесс удаляют хирургически.
Тубоовариальный абсцесс (тубоовариальное гнойное образование, воспалительный аднекстумор) — наиболее тяжелая форма гинекологических воспалений. В структуре инфекционно-воспалительных заболеваний тазовых органов у женщин его доля, по данным разных авторов, достигает 6-15%. Патологию выявляют преимущественно у молодых пациенток в возрасте до 20 лет с низким социально-экономическим статусом, что, вероятнее всего, связано с их высокой сексуальной активностью. В последнее десятилетие чаще возникают стертые формы воспаления: почти у трети больных острая клиническая картина развивается на фоне хронически текущего воспалительно-деструктивного процесса.
Формирование объемного гнойно-воспалительного образования в области придатков матки зачастую становится возможным при сочетании нескольких факторов и является осложнением уже существующих гинекологических заболеваний. Первичные абсцессы тубоовариальной области наблюдаются крайне редко. По мнению специалистов в сфере гинекологии, для возникновения заболевания обычно требуется сочетание двух или трех условий:
- Наличие агрессивной ассоциативной флоры. В посеве из очага абсцесса обычно присутствует несколько микроорганизмов. У 25-50% пациенток определяются гонококки, у 25-30% — трихомонады, у 25-60% аэробно-анаэробные ассоциации гарднерелл, бактероидов, пептострептококков, стрептококков, энтеробактерий, мобилункусов, других условно-патогенных инфекционных агентов.
- Спайки в малом тазу. Нагноение придатков чаще выявляют у пациенток с длительно текущими хроническими оофоритами, сальпингитами, аднекситами, наружным генитальным эндометриозом, осложненными спаечным процессом. Наличие межорганных синехий упрощает и ускоряет формирование пиогенной мембраны, которая ограничивает снаружи тубоовариальное образование.
- Ослабление иммунитета. Активизация микрофлоры обычно происходит при снижении защитных сил организма. Причинами иммуносупрессии становятся обострение генитальной и экстрагенитальной патологии, тяжелые простудные заболевания, стрессы, физические нагрузки, длительный прием кортикостероидов, производных ацетилсалициловой кислоты, цитостатиков и др.
Риск развития абсцесса в тубоовариальной области повышен у пациенток, часто меняющих сексуальных партнеров, перенесших бактериальный вагиноз или заболевания, передающиеся половым путем. Вероятность возникновения патологии возрастает после выполнения внутриматочных манипуляций (абортов, раздельных диагностических выскабливаний, установки спирали, экстракорпорального оплодотворения, гистеросальпингографии, удаления полипов эндометрия и др.).
Проникновение инфекции в придатки обычно происходит восходящим (интраканаликулярным) путем из влагалища, шейки и полости матки. В редких случаях воспаление начинается за счет контактного инфицирования с серозного покрова трубы. До окончательного формирования тубоовариального гнойного образования патологический процесс проходит несколько стадий. Сначала в фаллопиевой трубе под действием инфекционных агентов воспаляется слизистая оболочка, в последующем воспаление распространяется на остальные слои стенки ‒ развивается картина острого гнойного сальпингита. Облитерация просвета трубы завершается образованием пиосальпинкса.
Из маточных труб микроорганизмы попадают на поверхность яичника и проникают в его ткани, что приводит к развитию острого гнойного оофорита с образованием множественных гнойных полостей, стенки которых представлены грануляциями и соединительной тканью. В результате слияния абсцессов возникает мешотчатое образование — пиовар. Формирование тубоовариального абсцесса завершается частичным разрушением стенок пиосальпинкса и пиовара со слиянием внутри общей пиогенной соединительнотканной мембраны. Заболевание может протекать хронически с увеличением патологического конгломерата во время обострения, фиброзом и склерозом тканей в ремиссии.
Клиническая симптоматика обычно развивается остро. У пациентки возникают сильные приступообразные боли слева или справа в нижней части живота. Болезненные ощущения могут иррадиировать в поясничную область, прямую кишку, внутреннюю поверхность бедра с соответствующей стороны. Женщину беспокоят лихорадка, озноб, возможны тошнота и рвота. Температура обычно повышена до 38°С и более. Типичны беловатые, желтоватые, желто-зеленые гнойные влагалищные бели, болезненность при мочеиспускании, раздражение кишечника в виде частого жидкого стула. За счет общей интоксикации возникают эмоциональная лабильность, слабость, быстрая утомляемость, потеря аппетита, общая заторможенность.
Наиболее грозное последствие тубоовариального абсцесса — разрыв аднекстумора с возникновением клиники острого живота, развитием перитонита, септического шока, полиорганной недостаточности, образованием межкишечных, прямокишечно-влагалищных, уретро-влагалищных, пузырно-влагалищных свищей в отдаленном периоде. Почти у двух третей пациенток выявляются функциональные нарушения мочевыделительной системы, а у половины распространение воспаления на предпузырную и тазовую клетчатку вызывает развитие гидроуретера и гидронефроза. Вовлечение в инфекционный процесс смежных органов сопровождается возникновением вторичного параметрита, аппендицита, сигмоидита, ректита, оментита, тазовых абсцессов и др. В будущем у таких женщин чаще встречаются дисгормональные состояния, внематочная беременность, бесплодие, хронический пельвиоперитонит, хронические тазовые боли, тазовый тромбофлебит, тромбоз вены яичника.
Симптоматика тубоовариального абсцесса сходна с проявлениями других состояний, при которых наблюдаются признаки «острого живота». Поэтому с учетом высокой вероятности осложненного течения инфекционно-воспалительного процесса диагностический поиск направлен на быстрое подтверждение или исключение патологии. Наиболее информативными методами являются:
- Осмотр на кресле. Бимануальную пальпацию выполнить сложно из-за интенсивных болей и перитонеальных явлений. Типичным признаком является усиление болезненности при исследовании бокового и задних сводов влагалища, попытках смещения шейки матки. Из цервикального канала выделяются слизь и гной. Иногда удается пропальпировать болезненный конгломерат, расположенный справа или слева от матки.
- Трансвагинальное УЗИ. На стороне поражения определяется многокамерное образование размерами 5-18 см неправильной овоидной формы с признаками воспалительного процесса. Стенки трубы утолщены до 5 мм и более. В отличие от пиосальпинкса скопления гноя расположены за пределами фаллопиевой трубы. Выражен спаечный процесс в полости малого таза. Присутствуют признаки эндометрита. Яичник не визуализируется.
- КТ тазовых органов. Томографически гнойное тубоовариальное образование имеет вид овальной или округлой объемной патологической структуры, примыкающей к матке и смещающей ее. Характерны нечеткость контуров, неоднородность структуры конгломерата с наличием полостей пониженной плотности. Капсула может быть как утолщена, так и истончена. Информативность метода достигает 99-100%.
Инвазивные методы (пункцию заднего свода влагалища, лапароскопию) применяют ограничено из-за распространенного спаечного процесса и риска повредить капсулу тубоовариального абсцесса. Косвенным подтверждением острого воспалительного процесса служат характерные изменения общего анализа крови: увеличение количества лейкоцитов, ускорение СОЭ, сдвиг лейкоцитарной формулы влево. Рекомендовано проведение теста на беременность, микробиологическое исследование мазка на гонорею и хламидиоз. Заболевание дифференцируют с сальпингоофоритом, разрывом кисты яичника или перекрутом ее ножки, внематочной беременностью, септическим абортом, аппендицитом, острым холециститом, дивертикулитом, пиелонефритом, приступом мочекаменной болезни, перитонитом, кишечной непроходимостью, другой острой хирургической патологией. К постановке диагноза привлекают хирурга, уролога, онколога, инфекциониста, анестезиолога-реаниматолога.
При подозрении на гнойное расплавление маточных придатков показана экстренная госпитализация, обеспечение покоя и постельного режима. При стабильных показателях пульса и давления, размерах конгломерата до 9 см, наличии у пациентки репродуктивных планов показана консервативная терапия, позволяющая в 75% случаев отказаться от проведения операции. Для лечения тубоовариальных гнойных образований рекомендованы:
- Антибиотикотерапия. При выборе препарата желательно учитывать чувствительность возбудителя. Но поскольку заболевание обычно вызвано полимикробной ассоциацией, еще до получения результатов бактериологического посева мазка с антибиотикограммой назначают комбинации цефалоспоринов, полусинтетических тетрациклинов, пенициллинов, линкозамидов, аминогликозидов и др.
- Нестероидные противовоспалительные средства. НПВС за счет ингибирования изоформ фермента циклооксигеназы уменьшают выработку простагландинов, тромбоксана и других медиаторов воспаления. Одновременно с этим препараты оказывают анальгезирующий эффект за счет повышения болевого порога периферических рецепторов. Особенно эффективны в виде ректальных свечей.
С учетом клинической картины и для снижения возможных осложнений основной медикаментозной терапии также используют другие патогенетические и симптоматические средства — эубиотики, иммуномодуляторы, диуретики, инфузионные растворы, седативные препараты, витамины. При отсутствии эффекта от антибактериального лечения в течение 48-72 часов (дальнейшем ухудшении состояния больной, нарастании температуры и лейкоцитоза) рекомендовано хирургическое вмешательство для дренирования абсцесса.
При выборе метода оперативного лечения учитывают распространенность и динамику тубоовариального воспалительного процесса, тяжесть состояния женщины. В более легких случаях гнойник дренируется через прокол брюшной стенки, прямой кишки или влагалища с последующим промыванием полости антимикробными средствами. В случаях распространенных абсцессов и тяжелого течения заболевания выполняется операция по удалению тубоовариального воспалительного конгломерата и иссечению пораженных придатков. Лапароскопический подход оправдан при давности заболевания не более 3-х недель и отсутствии выраженного спаечного процесса. Наличие осумкованного толстостенного абсцесса и хроническое течение расстройства являются показаниями для лапаротомии. Экстирпацию матки и придатков выполняют в наиболее сложных случаях — при выявлении множественных гнойников, свищей, сепсисе, разлитом перитоните. В послеоперационном периоде показаны антибактериальная и дезинтоксикационная терапия.
Ранняя диагностика и адекватная терапия тубоовариального абсцесса позволяет сохранить репродуктивную функцию у 70-90% пациенток. Первичная профилактика заболевания предполагает отказ от незащищенного секса со случайными партнерами, обоснованное назначение и технически точное выполнение инвазивных гинекологических манипуляций, регулярное наблюдение у гинеколога, своевременное лечение генитальных инфекций. Для укрепления иммунитета рекомендованы достаточная двигательная активность, рациональное питание, соблюдение режима сна и отдыха, исключение чрезмерных психологических и физических нагрузок, прекращение курения и злоупотребления спиртными напитками.
источник
Среди гинекологических заболеваний воспаление матки и придатков встречается наиболее часто. Особенно тяжелым является гнойный воспалительный процесс, апогеем которого является тубоовариальное образование. Это может привести к дисфункции яичников, бесплодию, внематочным беременностям, хроническим тазовым болям, а также другим серьезным последствиям.
В результате воспалительного процесса образуются спайки между яичниками, брюшиной и маточной трубой, а также другими соседними органами. Между спайками скапливается гной. Эти спаянные друг с другом органы имеют название тубоовариальное образование.
При остром воспалении матки, маточных труб и яичников весь процесс можно разделить на две фазы. В первой фазе аэробная инфекция провоцирует развитие воспаления, которое быстро переходит во вторую фазу – с анаэробным воспалением. Именно во второй фазе может сформироваться абсцесс.
Аэробные микроорганизмы представлены энтерококком, кишечной палочкой, эпидермальным стафилакокком. Анаэробная микрофлора представлена чаще всего пептококками, пептострептококками, бактероидами.
При накоплении в маточных трубах или яичниках большого количества гноя есть вероятность, что он может прорваться в брюшную полость или другие внутренние органы.
Основными причинами, которые могут спровоцировать тубоовариальное образование, являются:
- Мочеполовые инфекции (хламидиоз, микоплазмоз, уреаплазмоз, трихомониаз)
- Обострение хронических болезней
- Постоянно меняющиеся половые партнеры
- Любые хирургические вмешательства в полость матки (выскабливание, гистеросальпингография, гистероскопия)
- Прерывание беременности
- Послеродовые осложнения
- Осложнения после аппендицита
- Экстракорпоральное оплодотворение
- Переохлаждение
- Внутриматочный контрацептив (если внутриматочная спираль находится в матке более пяти лет или установлена некачественно)
- Сальпингит
- Сальпингоофорит
После подробного анализа причин, приводящих к тубоовариальному образованию, можно сделать следующие выводы:
- Хронический сальпингит и сальпингоофорит приводят к тубоовариальному образованию очень часто.
- В свою очередь к развитию сальпингита и сальпингоофорита ведет хронический эндометрит, который спровоцирован внутриматочным контрацептивом, абортами, внутриматочными вмешательствами.
- Кистозные образования могут привести к хроническому сальпингиту
- Абсцесс яичника связан гнойным сальпингитом
- Абсцессы яичников вызваны кистозными образованиями в них
Женщинам необходимо проходить регулярное обследование у гинеколога, чтобы исключить развитие воспаления. Осмотр у врача должен быть не реже одного раза в год. Если выявить начало воспалительного процесса, его будет намного легче вылечить, и хирургическое вмешательство не потребуется.
Существует перечень определенных симптомов, которые проявляются у женщин при тубоовариальном образовании. Рассмотрим их более подробно:
- Лихорадка, повышение температуры тела
- Тянущие боли в поясничном отделе
- Кровотечения из маточных путей
- Учащенное мочеиспускание
- Боли в нижней части живота и сбоку
- Общая слабость и недомогание, ломота в мышцах и суставах
- Потеря аппетита, бессонница
- Расстройство стула, тошнота, рвота
- Бледные кожные покровы
- Сухой, обложенный белым налетом, язык
Данные симптомы говорят об имеющемся воспалительном процессе в организме. Чтобы выявить наличие тубоовариального образования, необходимо обратиться к врачу.
При тубоовариальном образовании в период развития заболевания всегда имеется несколько этапов:
- Интоксикация
- Болезненность
- Инфекция
- Почечные расстройства
- Гемодинамические расстройства
- Воспаление смежных органов
- Метаболические нарушения
Интоксикация начинается с общей слабости, утомляемости, лихорадки. Пациент чувствует озноб, температура тела повышается. Затем с развитием воспалительного процесса добавляются головные боли, тяжесть в голове, тошнота, учащенный жидкий стул, возможна рвота. В особо тяжелых случаях проявляется затуманенность сознания, бред, вплоть до коматозного состояния. Также состояние осложняется нарушениями в работе сердца, появляется тахикардия, сильная одышка.
Отмечается различный характер болей при тубоовариальных образованиях. На первом этапе боль локализуется в нижней части живота, затем разрастается в бок.
При перитоническом процессе боль распространяется на весь живот. Болезненность постепенно или резко нарастает, ухудшается и общее состояние пациента.
Брюшина болезненна, также смещение шейки матки при гинекологическом осмотре вызывает резкую боль.
Боль носит пульсирующий характер, при этом остается повышенная температура тела, лихорадка, диарея. Опухоль на УЗИ не имеет четко выраженных очертаний.
Нет эффекта от противовоспалительной и антибактериальной терапии. Все это является показателями для проведения экстренного оперативного вмешательства.
Инфекционный синдром является обязательным при наличии тубоовариального образования у женщины. Он проявляется лихорадкой, нарастанием температуры тела от субфебрилитета до 38 градусов и выше. Чем более выражена лихорадка, тем сильнее проявляется учащенное сердцебиение. СОЭ обязательно повышается, появляется лейкоцитоз, количество лимфоцитов уменьшается.
Проявляется у больных дизурическими явлениями, которые связаны с давлением опухоли на мочевой пузырь. Появляется белок в моче, лейкоцитурия, эритроцитурия.
Гемодинамические расстройства проявляются в недостаточной регенерации тканей.
Воспаление распространяется на рядом расположенные органы. Тазовая брюшина раздражена, ткани и органы сращиваются между собой. В результате может возникнуть вторичное поражение аппендикса и развиться аппендицит. Воспаляются прямая и толстая кишки (сигмоидит), мочевой пузырь (пиелоцистит), развивается параметрит, острая почечная недостаточность.
Происходит нарастание симптомов интоксикации, образуется кишечная непроходимость. Увеличение воспалительной опухоли может привести к перфорации гноя в брюшину или смежные органы, образованию множественных свищей.
Тубоовариальные образования приводят к нарушению метаболических процессов в организме. Нарушается белковый обмен, электролитный баланс. Проявляются они сердечной и дыхательной недостаточностью, моторика желудочно-кишечного тракта снижается.
При появлении данных симптомов необходимо незамедлительно обратиться за медицинской помощью, поскольку необходимо выявить тяжесть заболевания. Возможно, потребуется экстренное хирургическое вмешательство.
Различают несколько видов гнойных тубоовариальных образований:
- Пиосальпинкс
- Пиоварий
- Тубоовариальная опухоль
Рассмотрим данную классификацию более подробно. Пиосальпинксом называют состояние, при котором поражается главным образом маточная труба. Пиоварий – воспаление, при котором затронут яичник.
Данные процессы могут привести к следующим осложнениям:
- Гнойники перфорируются в брюшную полость или другие расположенные рядом внутренние органы
- Развитие абсцесса, не приводящего к перфорации
- Развитие перитонита, пельвиоперитонита
- Образование тазового абсцесса
- Развитие параметрита
- Поражения органов, расположенных рядом
Перитонит может быть нескольких видов – ограниченным, диффузным, серозным и гнойным. Поражение смежных органов называют вторичным поражением, не исключено развитие вторичного аппендицита, сигмоидита, оментита, межкишечных абсцессов, могут формироваться свищи.
Осложнения тубоовариальных образований очень серьезны, могут привести к летальному исходу. Поэтому ни в коем случае нельзя заниматься самолечением или проводить терапию народными средствами. Иногда спасти жизнь человеку можно только хирургическим путем.
При подозрении на тубоовариальное образование необходимо провести дифференциацию с перитонитом, внематочной беременностью, костозным или опухолевым образованием в яичнике. Врач должен при пальпации живота определить увеличение яичников и придатков, а также их болезненность.
Диагностические процедуры позволяют определить тяжесть заболевания. Гинекологический осмотр затруднен по причине болевых ощущений, поэтому иногда целесообразно применение анестезии. Обязательно проводят ультразвуковое исследование, по результатам которого определяется наличие гноя в матке и маточных трубах, не произошло ли расплавления яичника.
К основным эхографическим признакам тубоовариального образования можно отнести:
- Яичник и маточная труба не имеют разграничения
- В основном располагается позади матки
- Образование неправильной или овоидной формы
- Большое количество перегородок
- У образования нет четкого контура
- Имеет кистозно-солидную структуру
- Наличие пузырьков газа и жидкости в области малого таза
- Болезненные ощущения при обследовании.
По результатам лабораторных исследований в крови пациента чаще всего обнаружено, что СОЭ увеличено, лейкоцитарная формула со сдвигом влево, наличие умеренного лейкоцитоза.
Лечение при тубоовариальном образовании полностью зависит от тяжести состояния пациента. Важно как можно раньше выявить заболевание и начать адекватную терапию. Необходимо проанализировать клиническую картину в целом. Имеется ли интоксикация, насколько выражен болевой синдром. В ряде случаев для более точной диагностики требуется проведение лапароскопии и пункции брюшины.
Прежде всего, пациентку направляют в больницу на стационарное лечение. Назначают прием антибиотиков, противовоспалительных препаратов, а также снимающих боль и успокоительных препаратов. Это предоперационная терапия.
После медикаментозного этапа проводят хирургическое вмешательство – лапароскопическую операцию. Абсцесс вскрывается, его содержимое удаляется и в полость вводится антибактериальный препарат.
Хирургическая операция тубоовариального образования относится к сложным операциям, поскольку нередки травматические повреждения смежных органов, а также развитие осложнение при операции и в послеоперационном периоде. Могут расходиться швы, происходить нагноение.
После операции лечение антибиотиками продолжают, также назначают антигрибковые препараты, уросептики. Инфузионная терапия направлена на снятие симптомов интоксикации и коррекцию метаболических нарушений. Нормализуется моторика желудочно-кишечного тракта при помощи стимуляции кишечной функции, промывания желудка.
Кроме того, проводят общеукрепляющую терапию, профилактику гиподинамии. Для повышения защитных сил организма предусмотрен прием иммуномодулирующих и иммуностимулирующих препаратов.
Для профилактики рецидивов нужно вылечить все остаточные явления воспалительного процесса.
Чаще всего после хирургического вмешательства репродуктивная функция исчезает навсегда. Но иногда ее можно сохранить при помощи динамической лапароскопии.
Лечение тубоовариальных образований проводят хирургическим путем. Лапароскопическая операция, с одной стороны, является более щадящим хирургическим методом в отличие от полостной операции. Но с другой стороны, лапароскопия является одной из самых сложных и ответственных операций на органах малого таза.
Оперативное вмешательство ликвидирует спайки между смежными органами, тем самым восстанавливая их нормальную работу.
В особо тяжелых случаях, когда начался перитонит или спаечный процесс очень обширный, показана лапаротомия.
Если женщина молода, врачи стараются при проведении операции сохранить все органы, чтобы репродуктивная функция также сохранилась. Есть ли возможность провести органосохраняющую операцию или такой возможности нет – решает врач, в каждом отдельном случае индивидуально.
Но по статистике около 70% женщин могут иметь детей в дальнейшем после лапароскопической операции. Для полного восстановления здоровья требуется время. В среднем этот период составляет около года.
Обязательно необходимо беречься, не простывать и не переохлаждаться. Не использовать внутриматочные контрацептивы, применять барьерные методы контрацепции.
Также желательно вести здоровый образ жизни, употреблять в пищу больше витаминов. Главная цель – укрепить организм, чтобы избежать рецидивов.
Во время просмотра видео Вы узнаете о воспалении яичников.
Таким образом, тубоовариальное образование является серьезным поводом обратиться к врачу. Для лечения потребуется операционное вмешательство и антибактериальная терапия. Интенсивность лечения зависит от тяжести заболевания и от общего состояния пациента.
источник