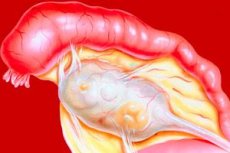
Тубоовариальный абсцесс — это широко распространенное и крайне опасное воспалительное заболевание, развивающееся у женщин. В подавляющем большинстве случаев данный патологический процесс ассоциирован со специфической инфекционной флорой. Суть этой патологии заключается в том, что в придатках матки формируется отграниченная полость, заполненная гнойными массами. Ранее выявление и правильно подобранная терапия позволяют сохранить репродуктивную функцию более чем семидесяти процентам женщин с таким диагнозом. В запущенных случаях гнойная воспалительная реакция может распространяться на брюшину с последующим возникновением септического шока. Помимо этого, существует риск развития и других чрезвычайно неблагоприятных осложнений.
Тубоовариальный абсцесс также называется воспалительным аднекстумором. По различным данным, среди всех гинекологических патологий, сопровождающихся возникновением воспалительного процесса, на долю данного заболевания приходится от шести до пятнадцати процентов. Наиболее часто этот диагноз выставляется молодым девушкам в возрасте до двадцати лет. Предположительно это связано с высоким уровнем половой активности, а также с низкой осведомленностью о принципах защиты от половых инфекций. Интересно то, что в последние годы выявляется все больше случаев, когда такое воспаление протекает в стертой форме. Данный вариант является самым опасным, так как ведет к поздней диагностике. У женщин, перенесших данную патологию, в последующем нередко возникают проблемы с зачатием и вынашиванием ребенка.
В подавляющем большинстве случаев тубоовариальный абсцесс имеет вторичную природу. Другими словами, он формируется на фоне уже имеющихся гинекологических заболеваний. Первичный характер этой патологии встречается крайне редко. Специалисты склоняются ко мнению о том, что в развитии данного патологического процесса играет роль совокупность сразу нескольких провоцирующих факторов. Как мы уже сказали, чаще всего возникающая воспалительная реакция имеет специфический характер. Более чем у тридцати процентов женщин в качестве возбудителей выделяются гонококки. Еще тридцать процентов отводится на трихомонады. Во всех остальных ситуациях воспаление имеет неспецифический характер и может быть вызвано стрептококками, бактероидами, энтеробактериями и другими представителями условно-патогенной флоры.
Еще одним важным предрасполагающим фактором являются спайки, образующиеся в органах малого таза. Привести к развитию спаечного процесса могут многие хронически протекающие воспалительные патологии. Нередко возникновению тубоовариального абсцесса предшествуют длительно протекающие воспалительные реакции со стороны яичников или маточных труб. Также способствовать появлению спаек может наружный генитальный эндометриоз.
Отдельно стоит сказать о таком моменте, как снижение уровня иммунной защиты, благодаря чему организм не может бороться с воздействующей на него инфекционной флорой. Имеющиеся в организме хронические инфекционные очаги, сильные стрессы, вредные привычки, иммуносупрессивная терапия, переохлаждения — все это создает благоприятные условия для развития гнойной воспалительной реакции. Также к предрасполагающим факторам для формирования тубоовариального абсцесса относятся различные внутриматочные манипуляции, например, аборты или диагностические выскабливания.
Зачастую инфекционная флора при данном патологическом процессе распространяется из ниже расположенных гинекологических органов, например, из влагалища. Первоначально воспалительная реакция захватывает только слизистую оболочку придатков, а затем распространяется и на более глубоко лежащие слои. Под воздействием бактерий в яичниках формируются полости, стенки которых представлены грануляционным и соединительнотканным компонентами. Внутри этих полостей обнаруживается гной.
Как правило, данное заболевание не сопровождается какими-либо специфическими симптомами, что создает определенные трудности в диагностике. Кроме этого, как мы уже говорили ранее, иногда оно и вообще протекает в стертой форме. В подавляющем большинстве случаев клиническая картина нарастает остро.
Больная женщина начинает предъявлять жалобы на сильный приступообразный болевой синдром. Боль локализуется внизу живота, преимущественно с правой или левой стороны. Однако иногда болевой синдром приобретает разлитой характер и начинает определяться в области промежности, поясницы, примой кишки и так далее. Чаще всего отмечается усиление боли при процессе мочеиспускания. Дополнительно присоединяются такие симптомы, как обильные выделения из влагалища, имеющие желтоватый или желто-зеленый цвет, и учащение стула.
В обязательном порядке присутствует общий интоксикационный синдром. Пациентка указывает на наличие фебрильной лихорадки. Нарастают и другие симптомы, свидетельствующие об общей интоксикации организма. Они представлены слабостью, тошнотой и рвотой, ознобами, снижением аппетита и так далее.
Ранее мы уже говорили о том, что диагностика этого воспаления не может основываться только на сопутствующих клинических проявлениях. В обязательном порядке проводятся полный гинекологический осмотр, трансвагинальное ультразвуковое исследование или компьютерная томография. Дополнительно необходимо назначить общий анализ крови, свидетельствующий о наличии воспалительного процесса, а также бактериологическое исследование мазка.
Чаще всего лечение тубоовариального абсцесса начинается с консервативных мероприятий. Пациентке показана антибактериальная терапия, выбирающаяся на основании чувствительности выделенной флоры. Также проводятся дезинтоксикационные мероприятия, назначаются нестероидные противовоспалительные средства. При отсутствии эффекта от антибактериальной терапии в течении двух суток решается вопрос о проведении хирургического вмешательства.
Для профилактики возникновения этого заболевания следует избегать незащищенных половых актов и случайных связей, своевременно лечить имеющиеся воспалительные патологии со стороны репродуктивной системы.
источник
Среди воспалительных заболеваний женских половых органов симптомы «острого живота» чаще возникают в результате гнойного воспалительного процесса в маточных трубах и яичниках.
Пиосальпинкс— преимущественное поражение маточной трубы.
Пиовар— преимущественное поражение яичников.
Тубоовариальная гнойная опухоль— конгломерат гнойных воспалительных образований трубы и яичника.
Все остальные сочетания являются осложнениями этих процессов: перфорация гнойников, пельвиоперитонит, перитонит, тазовый абсцесс, параметрит. Клинически дифференцировать каждую из подобных локализаций практически невозможно и нецелесообразно, так как их течение принципиально одинаково.
Этиология. Среди факторов риска развития инфекции внутренних половых органов выделяют следующие:
♦ социально-демографические (семейный статус и возраст больной);
♦ половая функция: раннее начало половой жизни, частая смена партнеров, половой акт во время менструации, инфекционные болезни половых органов партнера;
Глава 10. Неотложные состояния в гинекологии 477
♦ анатомо-физиологические нарушения функции половых органов: нейтральная или щелочная среда влагалища, выпадение матки, опускание стенок влагалища;
♦ соматические заболевания: сахарный диабет, пиелонефрит, цистит, туберкулез;
♦ ятрогенные факторы: использование ВМК, лечебно-диагностические внутриматочные процедуры, длительная антибиотикотерапия, аборты, оперативные вмешательства на органах малого таза и брюшной полости (аппендектомия).
Патогенез. Выделяют 4 основных механизма инфицирования придатков матки:
1. Восходящий (интраканаликулярный) — проникновение вирулентных микроорганизмов через интактный эндо-цервикальный барьер, нарушение эндоцервикального барьера в результате травм шейки матки, занесения инфицированной слизи в полость матки во время внутри-маточных манипуляций.
3. Гематогенная диссеминация бактерий из первичного экстрагенитального очага в маточные трубы или яичники (нисходящее инфицирование).
4. Контактный путь — прямое проникновение бактерий из инфицированных органов брюшной полости и малого таза в придатки матки.
Гнойные воспалительные заболевания придатков матки относятся к смешанным полимикробным инфекциям, главными возбудителями которых являются анаэробно-аэробные микроорганизмы. Они постоянно обитают в нижних отделах половых путей и при возникновении условий, благоприятных для развития инфекции, мигрируют во внутренние половые органы, вызывая воспаление. К анаэробам относятся пептококки, пептострептококки, к аэробам — стрепто- и стафилококки, кишечная и синегнойная палочка, гонококк.
Патологический процесс при гонококковом сальпингите связан с проникновением возбудителя в маточные трубы восходящим путем. Главными переносчиками являются сперматозоиды и трихомонады. С помощью длинных трубочек (пили),
478 Практическая гинекология
находящихся на поверхности бактерий, гонококк прикрепляется к клеткам эндосальпинкса. При этом выделяется эндотоксин, замедляющий двигательную активность реснитчатого эпителия, что создает оптимальные условия для проникновения микроорганизмов в ткани.
Хламидийная и микоплазменная инфекция имеет свои особенности. Она вызывает нарушения гемодинамики, особенно капиллярной системы, в результате чего клетки реснитчатого эпителия подлежат деструкции и аутолизу. В суббазальном слое эпителия образуются лимфоплазмоцитарные инфильтраты с зоной некроза в центре, позже замещающиеся фибробластами. Это приводит к уменьшению барьерной функции эпителия, снижению сократительной активности труб с последующей их облитерацией.
При бактериальных инфекциях после инвазии патогенных микроорганизмов в тканях происходит кратковременный спазм артериол, затем отмечается расширение сосудов микроцирку-ляторного русла и увеличение проницаемости их стенок как для крови, так и для сывороточных белков. Этот процесс связан с изменением главного комплекса стенки сосуда, а также с активацией протеолитических ферментов и тканевых гиалу-ронидаз. Пусковым механизмом вазодилатации являются биологически активные вещества, продукты распада ДНК и РНК, простагландины. В результате длительной вазодилатации возникает венозный застой, инфильтрация тканей лейкоцитами, нарушение реологических свойств крови. Накопление в очаге воспаления продуктов нарушенного обмена приводит к ацидозу, что вызывает раздражение нервных окончаний (клинически проявляется болевым синдромом).
В начальной стадии воспаления в стенке маточной трубы развивается гиперемия, отек слизистой оболочки, усиливается секреция ее эпителия. Формируется катаральный сальпингит. Стенка трубы равномерно утолщается. При прогрессировании процесса в просвете маточной трубы скапливается секрет. Складки слизистой отечны, утолщены, нарушается проходимость маточной трубы. В дальнейшем образуется гидросальпинкс, а в случае присоединения вторичной инфекции — пиосальпинкс.
Воспалительные заболевания яичников имеют свои особенности. Сначала поражается покровный эпителий (пери-
Глава 10. Неотложные состояния в гинекологии 479
оофорит), после овуляции — корковый и мозговой слой яичника (оофорит). Вторичная инфекция вызывает образование единичных или множественных гнойных полостей, по периферии которых находятся гранулярная соединительная ткань (абсцессы яичника). При слиянии множественных абсцессов образуется пиовар с фиброзной капсулой. При наличии гнойника и в маточных трубах и в яичнике развивается деструкция перегородки между ними и образуется общая полость, заполненная гноем — тубоовариальный абсцесс.
Клиника. Гнойные тубоовариальные образования представляют собой сложный в диагностическом и тяжелый в клиническом плане процесс. Однако можно выделить ряд патогномонич-ных синдромов: интоксикационный, болевой, инфекционный, ранний почечный, гемодинамических расстройств, воспаления смежных органов и метаболических нарушений.
Интоксикационный синдром. Образующиеся в лейкоцитах лизосомальные ферменты выделяются в кровь, вызывая катаболические процессы и освобождение полипептидов. В патологический процесс включаются продукты кинин-кал-ликреинового комплекса, отрицательно влияющие на ферментативные системы тканей; увеличивается проницаемость стенок капилляров, что приводит к выходу за пределы сосудистого русла электролитов, форменных элементов крови, белков. Уменьшается объем циркулирующей жидкости. Микробная интоксикация развивается вначале за счет аэробов, к которым присоединяется действие токсинов неспорообразующих и/или спорообразующих анаэробов, отличающихся чрезвычайной токсичностью. Клинические проявления интоксикационного синдрома:
♦ интоксикационная энцефалопатии: головная боль, заторможенность или эйфория, затрудненная речь или многословие, постоянно закрытые глаза, «туманный» вид, страх смерти;
♦ диспептические расстройства: сухость видимых слизистых оболочек, горечь во рту, тошнота, рвота, не приносящая облегчения;
♦ нарушения ССС: тахикардия, гипертензия, гиперемия лица на фоне общего цианоза.
480 Практическая гинекология
Болевой синдром. Характерна нарастающая боль пульсирующего характера внизу живота или в подвздошных областях с иррадиацией в мезогастрий; при перитоните боли распространяются по всему животу; положительные симптомы раздражения брюшины. Шейка матки при смещении болезненна.
Инфекционный синдром: лихорадка (t > 38 °С), озноб, профуз-ный пот. Температура соответствует тахикардии, при явлениях пельвиоперитонита или перитонита имеется расхождение температуры тела и частоты пульса. Нарастает лейкоцитоз, увеличивается СОЭ, прослеживается сдвиг лейкоцитарной формулы влево. Уменьшение количества моноцитов и лимфоцитов свидетельствует об угнетении имунных защитных сил, а появление в циркулирующей крови молодых и незрелых форм — о напряженности компенсаторных механизмов.
Ранний почечный синдром. Встречается у 55—65 % больных [4]. Протеин-, эритроцит-, лейкоцит- и цилиндрурия, функциональные нарушения мочевыделительной системы обусловлены интоксикацией, сдавлением воспалительной опухолью. При этом наблюдается нарушение пассажа мочи с развитием гидронефроза. Клинические признаки почечного синдрома проявляются рано, так как в воспалительный процесс вовлекается тазовая и предпузырная клетчатка. В результате этого может сформироваться передний параметрит с нагноением и перфорацией гнойников в мочевой пузырь и образованием мочеполовых свищей.
Синдром гемодинамических расстройств заключается в уменьшении объема циркулирующей крови, снижении количества эритроцитов, что приводит к динамическим нарушениям микроциркуляции, а в дальнейшем — к плохой регенерации тканей.
Синдром воспаления смежных органов. Гнойные воспаления придатков матки всегда сопровождаются распространением интоксикационного процесса в близлежащие ткани и органы, следствием чего являются: возникновение реакции тазовой брюшины, и в дальнейшем образование обширных межорганных сращений; вторичное поражения аппендикса с формированием вторичного аппендицита. Клинические проявления этих осложнений чрезвычайно тяжелые, так как несмотря на проводимую терапию, нарастает интоксикация, динамическая
Глава 10. Неотложные состояния в гинекологии 481
кишечная непроходимость, увеличиваются размеры воспалительной опухоли, распространяется зона перитонеальных симптомов, что в конечном итоге приводит к перфорации гнойников с возникновением осложнений — разлитого гнойного перитонита, мочеполовых, кишечнополовых, брюшностеноч-ных свищей. Распространение гнойного процесса по клетчатке из параметрия на переднюю брюшную стенку приводит к образованию флегмоны, абсцессов.
Синдром метаболических нарушений. Характеризуется нарушением белкового, водно-электролитного обмена и кислотно-основного состояния. Белковый обмен нарушается в связи с гиперметаболизмом, деструкцией тканей, потерей белка с экссудатом, мочой, рвотными массами. Развивается гипопро-теинемия, диспротеинемия с уменьшением альбуминов, увеличением а- и у-глобулинов. Нарушается азотистый баланс. По мере прогрессирования процесса развивается гиперкалиемия, выраженная гипернатриемия, гипоксия, метаболический ацидоз, дыхательный алкалоз.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Острый гнойный сальпингит — это воспаление маточной трубы с её нагноением.
Гнойный тубоовариальный абсцесс — гнойное расплавление маточной трубы и яичника с образованием единой полости, окружённой пиогенной капсулой.
Абсцесс маточной трубы, яичника, тубоовариальный абсцесс, пиосальпинкс, пиовариум, воспалительный аднекстумор.
КОД ПО МКБ-10 N70.0 Острый сальпингит и оофорит.
Женщины с ВЗОМТ составляют 60–65% всех гинекологических больных, обратившихся в женские консультации, и 30% — всех, направленных на стационарное лечение. У 4–5% женщин диагностируют гнойные воспалительные заболевания маточных труб и яичников.
Процесс формирования воспалительных образований придатков матки сложен. Этиология мультимикробная, в патогенезе преобладает восходящий (интраканаликулярный) тип инфицирования из нижнего отдела половых органов.
Распространение микроорганизмов происходит также из экстрагенитальных очагов, в том числе из кишечника. Микро и макроповреждения тканей при инвазивных вмешательствах — входные ворота инфекции. При этом существенное значение имеют анаэробы, так как они проникают из соседних «экологических ниш» — кожи, слизистых влагалища и цервикального канала, толстого кишечника, наружных половых органов. Таким образом, воспалительные заболевания придатков матки начинаются с эндометрита, затем интраканаликулярно процесс перетекает в гнойный сальпингит, захватывая истмический и ампулярный отделы маточной трубы. Защитный покровный зародышевый эпителий в яичниках — довольно мощный барьер, поэтому они поражаются в основном при кистозных образованиях. Именно поэтому гнойный процесс в яичниках наблюдают, в большинстве случаев, только вместе с пиосальпинксами, в виде воспалительного аднекстумора. При перфорации гнойников (или без неё) могут возникать тазовые абсцессы или гинекологический перитонит. Таким образом, формирование гнойных тубоовариальных абсцессов происходит вследствие обострения хронических сальпингоофоритов. Распространение инфекции идёт преимущественно интраканаликулярным путём: от хронического эндометрита (при внутриматочных кровотечениях, абортах, внутриматочных вмешательствах и др.) к гнойному сальпингиту и оофориту.
Зависит от форм гнойных воспалительных заболеваний: осложнённые и неосложнённые. К неосложнённым формам относят только острый гнойный сальпингит, к осложнённым (все осумкованные воспалительные опухоли придатков) — гнойные тубоовариальные образования. Клинические проявления гнойного воспалительного процесса придатков матки многообразны.
Гнойный сальпингит и гнойные тубоовариальные образования в острой стадии воспаления имеют сходную клиническую картину и напоминают симптомы специфического процесса с нагноением (гонорея). Если причину выяснить не удаётся, то гнойный сальпингит начинается остро с повышения температуры, тахикардии, острых болей локального характера в левой или правой гипогастральной области, иррадиирующих в поясницу, прямую кишку и бедро на стороне поражения.
Распространённый характер болей (по всему животу) наблюдают у пациенток при пельвиоперитоните (требует дифференциальнойдиагностики с хирургическими заболеваниями брюшной полости). Постоянный симптом гнойного сальпингита — патологический гнойный характер белей. Бели могут отделяться не только из влагалища, но и из уретры (уретрит и шеечный цистит) и цервикального канала, сопровождаясь дизурическими расстройствами. Могут возникать симптомы «раздражённой» кишки в виде частого и жидкого стула. Проявления интоксикации:
эмоциональноневротические расстройства с симптомами возбуждения или депрессии;
При влагалищном исследовании чётких образований придатков пропальпировать не удаётся изза резкой болезненности и перитонеальных явлений. Наиболее типичный признак — болезненность при движении за шейку матки и при пальпации заднего и боковых сводов.
Лабораторные данные — умеренный лейкоцитоз, сдвиг лейкоцитарной формулы влево и увеличение СОЭ — дополняют представление о нагноительном процессе. Решающую роль в благоприятном исходе играют ранняя диагностика заболевания на стадии гнойного сальпингита и ранняя и адекватная терапия.
источник
Тубоовариальный абсцесс — острое гнойное инфекционно-воспалительное заболевание придатков матки, при котором происходит их расплавление с формированием осумкованного образования. Проявляется острой односторонней болью внизу живота, тошнотой, рвотой, гипертермией, дизурическими расстройствами. Для диагностики используют влагалищное исследование, трансвагинальное УЗИ, КТ малого таза, лабораторные методы. Схемы медикаментозного лечения предполагают назначение антибиотиков, НПВС, иммуномодуляторов, инфузионной терапии. При тяжелом течении и неэффективности консервативной терапии абсцесс удаляют хирургически.
Тубоовариальный абсцесс (тубоовариальное гнойное образование, воспалительный аднекстумор) — наиболее тяжелая форма гинекологических воспалений. В структуре инфекционно-воспалительных заболеваний тазовых органов у женщин его доля, по данным разных авторов, достигает 6-15%. Патологию выявляют преимущественно у молодых пациенток в возрасте до 20 лет с низким социально-экономическим статусом, что, вероятнее всего, связано с их высокой сексуальной активностью. В последнее десятилетие чаще возникают стертые формы воспаления: почти у трети больных острая клиническая картина развивается на фоне хронически текущего воспалительно-деструктивного процесса.
Формирование объемного гнойно-воспалительного образования в области придатков матки зачастую становится возможным при сочетании нескольких факторов и является осложнением уже существующих гинекологических заболеваний. Первичные абсцессы тубоовариальной области наблюдаются крайне редко. По мнению специалистов в сфере гинекологии, для возникновения заболевания обычно требуется сочетание двух или трех условий:
- Наличие агрессивной ассоциативной флоры. В посеве из очага абсцесса обычно присутствует несколько микроорганизмов. У 25-50% пациенток определяются гонококки, у 25-30% — трихомонады, у 25-60% аэробно-анаэробные ассоциации гарднерелл, бактероидов, пептострептококков, стрептококков, энтеробактерий, мобилункусов, других условно-патогенных инфекционных агентов.
- Спайки в малом тазу. Нагноение придатков чаще выявляют у пациенток с длительно текущими хроническими оофоритами, сальпингитами, аднекситами, наружным генитальным эндометриозом, осложненными спаечным процессом. Наличие межорганных синехий упрощает и ускоряет формирование пиогенной мембраны, которая ограничивает снаружи тубоовариальное образование.
- Ослабление иммунитета. Активизация микрофлоры обычно происходит при снижении защитных сил организма. Причинами иммуносупрессии становятся обострение генитальной и экстрагенитальной патологии, тяжелые простудные заболевания, стрессы, физические нагрузки, длительный прием кортикостероидов, производных ацетилсалициловой кислоты, цитостатиков и др.
Риск развития абсцесса в тубоовариальной области повышен у пациенток, часто меняющих сексуальных партнеров, перенесших бактериальный вагиноз или заболевания, передающиеся половым путем. Вероятность возникновения патологии возрастает после выполнения внутриматочных манипуляций (абортов, раздельных диагностических выскабливаний, установки спирали, экстракорпорального оплодотворения, гистеросальпингографии, удаления полипов эндометрия и др.).
Проникновение инфекции в придатки обычно происходит восходящим (интраканаликулярным) путем из влагалища, шейки и полости матки. В редких случаях воспаление начинается за счет контактного инфицирования с серозного покрова трубы. До окончательного формирования тубоовариального гнойного образования патологический процесс проходит несколько стадий. Сначала в фаллопиевой трубе под действием инфекционных агентов воспаляется слизистая оболочка, в последующем воспаление распространяется на остальные слои стенки ‒ развивается картина острого гнойного сальпингита. Облитерация просвета трубы завершается образованием пиосальпинкса.
Из маточных труб микроорганизмы попадают на поверхность яичника и проникают в его ткани, что приводит к развитию острого гнойного оофорита с образованием множественных гнойных полостей, стенки которых представлены грануляциями и соединительной тканью. В результате слияния абсцессов возникает мешотчатое образование — пиовар. Формирование тубоовариального абсцесса завершается частичным разрушением стенок пиосальпинкса и пиовара со слиянием внутри общей пиогенной соединительнотканной мембраны. Заболевание может протекать хронически с увеличением патологического конгломерата во время обострения, фиброзом и склерозом тканей в ремиссии.
Клиническая симптоматика обычно развивается остро. У пациентки возникают сильные приступообразные боли слева или справа в нижней части живота. Болезненные ощущения могут иррадиировать в поясничную область, прямую кишку, внутреннюю поверхность бедра с соответствующей стороны. Женщину беспокоят лихорадка, озноб, возможны тошнота и рвота. Температура обычно повышена до 38°С и более. Типичны беловатые, желтоватые, желто-зеленые гнойные влагалищные бели, болезненность при мочеиспускании, раздражение кишечника в виде частого жидкого стула. За счет общей интоксикации возникают эмоциональная лабильность, слабость, быстрая утомляемость, потеря аппетита, общая заторможенность.
Наиболее грозное последствие тубоовариального абсцесса — разрыв аднекстумора с возникновением клиники острого живота, развитием перитонита, септического шока, полиорганной недостаточности, образованием межкишечных, прямокишечно-влагалищных, уретро-влагалищных, пузырно-влагалищных свищей в отдаленном периоде. Почти у двух третей пациенток выявляются функциональные нарушения мочевыделительной системы, а у половины распространение воспаления на предпузырную и тазовую клетчатку вызывает развитие гидроуретера и гидронефроза. Вовлечение в инфекционный процесс смежных органов сопровождается возникновением вторичного параметрита, аппендицита, сигмоидита, ректита, оментита, тазовых абсцессов и др. В будущем у таких женщин чаще встречаются дисгормональные состояния, внематочная беременность, бесплодие, хронический пельвиоперитонит, хронические тазовые боли, тазовый тромбофлебит, тромбоз вены яичника.
Симптоматика тубоовариального абсцесса сходна с проявлениями других состояний, при которых наблюдаются признаки «острого живота». Поэтому с учетом высокой вероятности осложненного течения инфекционно-воспалительного процесса диагностический поиск направлен на быстрое подтверждение или исключение патологии. Наиболее информативными методами являются:
- Осмотр на кресле. Бимануальную пальпацию выполнить сложно из-за интенсивных болей и перитонеальных явлений. Типичным признаком является усиление болезненности при исследовании бокового и задних сводов влагалища, попытках смещения шейки матки. Из цервикального канала выделяются слизь и гной. Иногда удается пропальпировать болезненный конгломерат, расположенный справа или слева от матки.
- Трансвагинальное УЗИ. На стороне поражения определяется многокамерное образование размерами 5-18 см неправильной овоидной формы с признаками воспалительного процесса. Стенки трубы утолщены до 5 мм и более. В отличие от пиосальпинкса скопления гноя расположены за пределами фаллопиевой трубы. Выражен спаечный процесс в полости малого таза. Присутствуют признаки эндометрита. Яичник не визуализируется.
- КТ тазовых органов. Томографически гнойное тубоовариальное образование имеет вид овальной или округлой объемной патологической структуры, примыкающей к матке и смещающей ее. Характерны нечеткость контуров, неоднородность структуры конгломерата с наличием полостей пониженной плотности. Капсула может быть как утолщена, так и истончена. Информативность метода достигает 99-100%.
Инвазивные методы (пункцию заднего свода влагалища, лапароскопию) применяют ограничено из-за распространенного спаечного процесса и риска повредить капсулу тубоовариального абсцесса. Косвенным подтверждением острого воспалительного процесса служат характерные изменения общего анализа крови: увеличение количества лейкоцитов, ускорение СОЭ, сдвиг лейкоцитарной формулы влево. Рекомендовано проведение теста на беременность, микробиологическое исследование мазка на гонорею и хламидиоз. Заболевание дифференцируют с сальпингоофоритом, разрывом кисты яичника или перекрутом ее ножки, внематочной беременностью, септическим абортом, аппендицитом, острым холециститом, дивертикулитом, пиелонефритом, приступом мочекаменной болезни, перитонитом, кишечной непроходимостью, другой острой хирургической патологией. К постановке диагноза привлекают хирурга, уролога, онколога, инфекциониста, анестезиолога-реаниматолога.
При подозрении на гнойное расплавление маточных придатков показана экстренная госпитализация, обеспечение покоя и постельного режима. При стабильных показателях пульса и давления, размерах конгломерата до 9 см, наличии у пациентки репродуктивных планов показана консервативная терапия, позволяющая в 75% случаев отказаться от проведения операции. Для лечения тубоовариальных гнойных образований рекомендованы:
- Антибиотикотерапия. При выборе препарата желательно учитывать чувствительность возбудителя. Но поскольку заболевание обычно вызвано полимикробной ассоциацией, еще до получения результатов бактериологического посева мазка с антибиотикограммой назначают комбинации цефалоспоринов, полусинтетических тетрациклинов, пенициллинов, линкозамидов, аминогликозидов и др.
- Нестероидные противовоспалительные средства. НПВС за счет ингибирования изоформ фермента циклооксигеназы уменьшают выработку простагландинов, тромбоксана и других медиаторов воспаления. Одновременно с этим препараты оказывают анальгезирующий эффект за счет повышения болевого порога периферических рецепторов. Особенно эффективны в виде ректальных свечей.
С учетом клинической картины и для снижения возможных осложнений основной медикаментозной терапии также используют другие патогенетические и симптоматические средства — эубиотики, иммуномодуляторы, диуретики, инфузионные растворы, седативные препараты, витамины. При отсутствии эффекта от антибактериального лечения в течение 48-72 часов (дальнейшем ухудшении состояния больной, нарастании температуры и лейкоцитоза) рекомендовано хирургическое вмешательство для дренирования абсцесса.
При выборе метода оперативного лечения учитывают распространенность и динамику тубоовариального воспалительного процесса, тяжесть состояния женщины. В более легких случаях гнойник дренируется через прокол брюшной стенки, прямой кишки или влагалища с последующим промыванием полости антимикробными средствами. В случаях распространенных абсцессов и тяжелого течения заболевания выполняется операция по удалению тубоовариального воспалительного конгломерата и иссечению пораженных придатков. Лапароскопический подход оправдан при давности заболевания не более 3-х недель и отсутствии выраженного спаечного процесса. Наличие осумкованного толстостенного абсцесса и хроническое течение расстройства являются показаниями для лапаротомии. Экстирпацию матки и придатков выполняют в наиболее сложных случаях — при выявлении множественных гнойников, свищей, сепсисе, разлитом перитоните. В послеоперационном периоде показаны антибактериальная и дезинтоксикационная терапия.
Ранняя диагностика и адекватная терапия тубоовариального абсцесса позволяет сохранить репродуктивную функцию у 70-90% пациенток. Первичная профилактика заболевания предполагает отказ от незащищенного секса со случайными партнерами, обоснованное назначение и технически точное выполнение инвазивных гинекологических манипуляций, регулярное наблюдение у гинеколога, своевременное лечение генитальных инфекций. Для укрепления иммунитета рекомендованы достаточная двигательная активность, рациональное питание, соблюдение режима сна и отдыха, исключение чрезмерных психологических и физических нагрузок, прекращение курения и злоупотребления спиртными напитками.
источник
Острый гнойный сальпингит — это воспаление маточной трубы с её нагноением.
Гнойный тубоовариальный абсцесс — гнойное расплавление маточной трубы и яичника с образованием единой полости, окружённой пиогенной капсулой.
Абсцесс маточной трубы, яичника, тубоовариальный абсцесс, пиосальпинкс, пиовариум, воспалительный аднекстумор.
КОД ПО МКБ-10
N70.0 Острый сальпингит и оофорит.
Женщины с ВЗОМТ составляют 60–65% всех гинекологических больных, обратившихся в женские консультации, и 30% — всех, направленных на стационарное лечение. У 4–5% женщин диагностируют гнойные воспалительные заболевания маточных труб и яичников.
Процесс формирования воспалительных образований придатков матки сложен. Этиология мультимикробная, в патогенезе преобладает восходящий (интраканаликулярный) тип инфицирования из нижнего отдела половых органов.
Распространение микроорганизмов происходит также из экстрагенитальных очагов, в том числе из кишечника. Микро и макроповреждения тканей при инвазивных вмешательствах — входные ворота инфекции. При этом существенное значение имеют анаэробы, так как они проникают из соседних «экологических ниш» — кожи, слизистых влагалища и цервикального канала, толстого кишечника, наружных половых органов. Таким образом, воспалительные заболевания придатков матки начинаются с эндометрита, затем интраканаликулярно процесс перетекает в гнойный сальпингит, захватывая истмический и ампулярный отделы маточной трубы. Защитный покровный зародышевый эпителий в яичниках — довольно мощный барьер, поэтому они поражаются в основном при кистозных образованиях. Именно поэтому гнойный процесс в яичниках наблюдают, в большинстве случаев, только вместе с пиосальпинксами, в виде воспалительного аднекстумора. При перфорации гнойников (или без неё) могут возникать тазовые абсцессы или гинекологический перитонит. Таким образом, формирование гнойных тубоовариальных абсцессов происходит вследствие обострения хронических сальпингоофоритов. Распространение инфекции идёт преимущественно интраканаликулярным путём: от хронического эндометрита (при внутриматочных кровотечениях, абортах, внутриматочных вмешательствах и др.) к гнойному сальпингиту и оофориту.
Зависит от форм гнойных воспалительных заболеваний: осложнённые и неосложнённые. К неосложнённым формам относят только острый гнойный сальпингит, к осложнённым (все осумкованные воспалительные опухоли придатков) — гнойные тубоовариальные образования. Клинические проявления гнойного воспалительного процесса придатков матки многообразны.
Гнойный сальпингит и гнойные тубоовариальные образования в острой стадии воспаления имеют сходную клиническую картину и напоминают симптомы специфического процесса с нагноением (гонорея). Если причину выяснить не удаётся, то гнойный сальпингит начинается остро с повышения температуры, тахикардии, острых болей локального характера в левой или правой гипогастральной области, иррадиирующих в поясницу, прямую кишку и бедро на стороне поражения.
Распространённый характер болей (по всему животу) наблюдают у пациенток при пельвиоперитоните (требует дифференциальной диагностики с хирургическими заболеваниями брюшной полости). Постоянный симптом гнойного сальпингита — патологический гнойный характер белей. Бели могут отделяться не только из влагалища, но и из уретры (уретрит и шеечный цистит) и цервикального канала, сопровождаясь дизурическими расстройствами. Могут возникать симптомы «раздражённой» кишки в виде частого и жидкого стула. Проявления интоксикации:
- эмоциональноневротические расстройства с симптомами возбуждения или депрессии;
- эмоциональная лабильность;
- явления диспареунии.
При влагалищном исследовании чётких образований придатков пропальпировать не удаётся изза резкой болезненности и перитонеальных явлений. Наиболее типичный признак — болезненность при движении за шейку матки и при пальпации заднего и боковых сводов.
Лабораторные данные — умеренный лейкоцитоз, сдвиг лейкоцитарной формулы влево и увеличение СОЭ — дополняют представление о нагноительном процессе. Решающую роль в благоприятном исходе играют ранняя диагностика заболевания на стадии гнойного сальпингита и ранняя и адекватная терапия.
Следует выяснить анамнез пациентки в отношении имеющихся факторов риска, наличия хронических воспалительных процессов половых путей, данных об инвазивных вмешательствах. Эта информация, а также клиническая картина острого начала заболевания и прогрессии симптомов инфекции помогают в постановке клинического диагноза.
Физикальные данные позволяют выделить ряд патогномоничных проявлений: интоксикацию, болевой симптом, инфекцирование, раннюю почечную недостаточность, гемодинамические расстройства, воспаление смежных органов, метаболические нарушения.
Заболевание cопровождается как экзогенной интоксикацией (действие микробных токсинов), так и эндогенной (вследствие мембраннодеструктивного процесса). Интоксикационная энцефалопатия проявляется заторможенностью или эйфорией, тяжёлыми головными болями, иногда коматозным состоянием.
Болевой синдром может быть вначале локализованным, затем, по мере прогрессирования заболевания, зона боли распространяется выше, а при перитоните — по всему животу. Клинические проявления нарастающей боли свидетельствуют о возможной перфорации гнойной опухоли с образованием наиболее тяжёлых осложнений — разлитого гнойного перитонита, межкишечных абсцессов, мочеполовых и кишечнополовых свищей.
Инфекционный синдром возникает у всех больных.
- Лихорадка.
- Познабливание.
- Ухудшение общего состояния.
- Нарастание лейкоцитарного индекса интоксикации и количества средних молекул.
У 55–65% больных развивается ранний почечный синдром. Функциональные нарушения мочевыводящей системы встречаются у 2/3 больных, а у половины больных развивается гидроуретер и гидронефроз, вследствие вовлечения в воспалительный процесс тазовой и предпузырной клетчатки.
Синдром гемодинамических расстройств выражается в изменении волемических показателей, нарушениях микроциркуляции.
Синдром воспаления смежных органов сопровождается распространением инфекционного процесса на близлежащие органы и ткани с образованием вторичного аппендицита, тазовых абсцессов, вторичных воспалительных изменений в петлях кишечника (сигмоидит, ректит), сальнике (оментит), клетчатке параметриев (параметрит) и др. Происходит наслоение симптомов основного заболевания и процессов в смежных органах.
Синдром метаболических нарушений выражается гипопротеинемией, диспротеинемией, электролитными нарушениями в сторону ацидоза, гипоксией и дезорганизацией клеточного метаболизма. Клинически, как до операции, так и после неё, метаболические нарушения проявляются в нарастающей полиорганной недостаточности.
Включают бактериоскопическое, бактериологическое, биохимическое исследования, иммунологические методы, составление коагулограммы, клинические анализы крови и мочи.
Включают трансвагинальную эхографию, функциональные методы (электрокардиографию, рентгенографию лёгких, ирригоскопию, урографию, ректороманоскопию), КТ, МРТ, диагностическую (или лечебную) лапароскопию, диагностическую пункцию брюшной полости через задний влагалищиный свод.
Клинически дифференцировать каждую локализацию нагноительного процесса половых органов невозможно и нецелесообразно, так как лечение принципиально одинаково — хирургическое и интенсивное. Тем не менее всегда проводят дифференциальную диагностику с острой патологией брюшной полости (острый аппендицит, холецистит, кишечная непроходимость, хирургический перитонит, онкологический процесс).
Необходимость в консультации других специалистов возникает часто: хирурга — для дифференциальной диагностики от хирургической патологии (острый аппендицит, перитонит, острый холецистит, «острый живот»), уролога — при подозрении на мочекаменную болезнь, опухоль мочевого пузыря, гнойный цистит и пиелонефрит.
Острый гнойный сальпингит с формированием двусторонних пиосальпинксов. Пельвиоперитонит.
Стратегия лечения больных с гнойными тубоовариальными образованиями строится на органосохраняющих принципах, но с радикальным удалением основного гнойного очага инфекции с последующей многокомпонентной интенсивной терапией инфекционного процесса.
При гнойном сальпингите и, тем более, при тубоовариальных образованиях показания всегда есть. Чем раньше поставлен диагноз, тем лучше прогноз, и можно выполнить более щадящий объём операции.
При нагноительном процессе неэффективно.
- ограничиться только консервативным противовоспалительным лечением (в случаях диагностических трудностей между гнойным и просто острым воспалительным процессом без нагноения);
- предоперационной терапии. Когда диагноз гнойного процесса установлен, используют антибиотики, антипротозойные, антигрибковые средства; дезинтоксикационную терапию с целью инфузионной коррекции волемических и метаболических нарушений; антигистаминные препараты.
Лечение в послеоперационном периоде предусматривает продолжение антибактериальной терапии в сочетании с антипротозойными препаратами и уросептиками; инфузионную терапию для борьбы с гиповолемией, интоксикацией, метаболическими нарушениями. Проводят мероприятия для нормализации моторики ЖКТ, гипербарическую оксигенацию, гемосорбцию или плазмаферез. Применяют ферменты, эпидуральную блокаду и т.д. Также в комплекс лечебных мероприятий входят гепатотропная терапия, иммуностимулирующая терапия (ультрафиолетовое облучение, лазерное облучение крови, иммунокорректоры), антианемическая терапия, парентеральное питание, общеукрепляющая терапия, борьба с гиподинамией и др.
При нагноительных процессах хирургическое лечение — главный этап. При этом консервативное лечение необратимых изменений вследствие нагноительных процессов ведёт к возникновению новых рецидивов, усугубляет нарушенные обменные процессы и приводит к тяжёлым нарушениям функций почек; увеличивает риск предстоящей операции (невозможность произвести необходимый объём операции, реальная вероятность травматизации смежных органов и тяжёлые послеоперационные осложнения). При верифицированном диагнозе любой формы нагноительного процесса придатков матки лечение может быть только комплексным.
- Предоперационная медикаментозная подготовка.
- Своевременный хирургический этап, направленный на удаление очага деструкции.
- Дальнейшее интенсивное многокомпонентное ведение послеоперационного периода.
- Ранняя госпитальная и постгоспитальная реабилитация.
Проведение паллиативных операций (пункция абсцесса или кольпотомия) возможно только при угрозе перфорации абсцесса в брюшную полость (с целью предупреждения развития перитонита), или при образовании свищей, или при крайней степени тяжести интоксикационного синдрома. При наличии осумкованного гнойного тубоовариального образования выбор метода хирургического пособия, доступа, объёма операции, времени в каждом конкретном случае определяется индивидуально — от пункции абсцесса, лапароскопического дренирования до пангистерэктомии.
Лапароскопия — наиболее эффективный и современный метод хирургического лечения гнойного сальпингита и некоторых осложнений гнойного процесса (пиосальпинксы, пиовариум, гнойное тубоовариальное образование) с давностью заболевания более 2–3 нед. Её всегда применяют при неясных случаях и трудностях дифференциальной диагностики (острый аппендицит, острый сальпингоофорит и др.), особенно у молодых женщин.
При осумкованных гнойных тубоовариальных образованиях и их осложнениях (вторичный аппендицит, ректит, сигмоидит, оментит, перитонит) адекватное хирургическое пособие — лапаротомия. При этом успех операции, тщательность выполнения её, атравматичность, возможность радикального удаления гнойнонекротических тканей и выполнения щадящего объёма зависят от выбора анестезии и уровня квалификации хирурга.
Требуется освобождение от трудовой деятельности на срок от 3–4 до 6–8 нед.
Связано с задачами реабилитации: ликвидация остаточных инфильтративных изменений в сохранённых органах и тканях малого таза; профилактика рецидивов воспалительного процесса; восстановление специфических функций женского организма и лечение СПТО (ГЗТ естественными эстрогенгестагенными препаратами, коррекция биоценоза пробиотиками); коррекция астенического синдрома, полноценное питание, использование гепатопротекторов, витаминов, иммунокорректоров. Используют медикаментозные и немедикаментозные факторы; физиотерапевтическое лечение — для достижения противовоспалительного, рассасывающего эффекта при спаечноинфильтративных остаточных явлениях в малом тазу; санаторнокурортное лечение. Обязательный компонент полноценной реабилитации для восстановления личностного и социального статуса — психотерапевтическая поддержка.
Пациентки, перенёсшие оперативные вмешательства по поводу нагноительных процессов половых органов, требуют дальнейшего диспансерного наблюдения. Женщинам с остаточными рубцовоспаечными изменениями в малом тазу без клинических симптомов показано проведение гинекологического осмотра 2 раза в год и соблюдение поддерживающего общеукрепляющего режима питания с витаминотерапией. Пациентки с нереализованной детородной функцией, перенесшие тубэктомию, по окончании постгоспитальной реабилитации могут быть направлены на ЭКО. Дальнейшая противорецидивная терапия требуется женщинам с односторонней аднексэктомией (или сальпингэктомией) как восстановительная терапия, включающая физиотерапию, санаторнокурортное лечение, гормональную коррекцию овариальноменструальной функции.
Для жизни — благоприятный (летальные исходы крайне редки), а для сохранения репродуктивной функции — ограниченный, вследствие нередкого удаления маточных труб, яичников и развития рубцовоспаечного процесса в малом тазу.
СПИСОК ЛИТЕРАТУРЫ
Краснопольский В.И., Буянова С.Н., Щукина Н.А. Гнойные воспалительные заболевания придатков матки. — М.: МЕДпресс,1999. — 233 с.
Стрижаков А.Н., Подзолкова Н.М. Гнойные воспалительные заболевания придатков матки. — М.: Медицина, 1996. —256 с.
Источник: Гинекология — национальное руководство под ред. В.И. Кулакова, Г.М. Савельевой, И.Б. Манухина 2009 г.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пиосальпинкс – скопление гноя в маточной трубе при сальпингите.
Тубоовариалъный абсцесс – полость в области маточной трубы и яичника, содержащая гной и отграниченная от окружающих тканей пиогенной мембраной. Выраженная клиническая картина наблюдается при разрыве абсцесса и попадании его содержимого в брюшную полость.

- боли внизу живота до поступления в стационар;
- генерализованная боль по всему животу при попадании гноя в брюшную полость;
- иррадиация боли в верхний квадрант живота, поясницу;
- усиление болей при движении;
- вынужденное положение тела;
- озноб, тахикардия, понижение артериального давления;
- общее недомогание, слабость, потеря аппетита;
- тошнота, рвота, понос;
- лихорадка (38-40° С);
- гнойные выделения из влагалища;
- положительные симптомы раздражения брюшины;
- усиление боли при смещении шейки матки;
- пальпация опухолевидного образования с одной или сторон от матки, болезненного, с нечеткими контурами.
При диагностике необходимо учитывать:
- данные анамнеза (наличие в прошлом воспалительных заболеваний гениталий, очагов хронической инфекции у женщины);
- данные объективного исследования, которые позволяют выявить гнойно-воспалительный процесс в малом тазе; при проведении лабораторных исследований крови определяется лейкоцитоз со сдвигом в сторону полиморфноядерных клеток, увеличение ЛИИ до 10, СОЭ до 30 мм/ч, иногда умеренно выраженная анемия.
Лапароскопия позволяет верифицировать диагноз и в ряде случаев провести хирургическое лечение.

Дифференциальная диагностика пиосальпинкса и тубоовариального абсцесса:
- маточная или внематочная беременность;
- перекрут ножки цистаденомы яичника или субсерозного миоматозного узла матки;
- аппендикулярный инфильтрат.

Точная диагностика и исключение разрыва стенки абсцесса чрезвычайно важны для выбора лечения.
На начальных этапах проводят консервативную терапию, включающую:
- постельный режим;
- коррекцию нарушения водного и электролитного баланса, иммуномодуляторы;
- седативные препараты, десенсибилизирующие средства;
- антибиотики внутривенно, метронидазол;
- при наличии ВМС – удаление ее;
- дренирование воспалительных образований и тазовых абсцессов.
Показания к хирургическому лечению:
- отсутствие эффекта от интенсивной консервативной терапии в течение 4 часов ее проведения;
- перфорация пиосальпинкса или тубоовариального абсцесса, разлитой перитонит;
- инфекционно-токсический шок.
Объем хирургического лечения определяется индивидуально. Экстирпация или надвлагалищная ампутация матки с одно- или двусторонним удалением придатков производится в следующих клинических ситуациях:
- при тяжелом состоянии больной и формировании множественных внутрибрюшных абсцессов;
- при разлитом гнойном перитоните;
- при первичном вовлечении в процесс матки (после родов, абортов, ВМС);
- при двухсторонних тубоовариальных абсцессах в малом тазе.
В молодом возрасте удаление матки должно быть скорее исключением, чем правилом. Необходимо использовать самую минимальную возможность для сохранения тканей яичника.
источник
Существуют два основных варианта развития гнойных тубоовариальных образований:
● могут явиться исходом острого сальпингита при запоздалой или неадекватной его терапии – острый сальпингоофорит с окклюзией маточных труб и развитием тубоовариальных образований);
● формируются первично, не проходя явных клинических стадий острого гнойного сальпингита.
Отмечено преобладание стертых форм воспаления с отсутствием типичных для острого воспаления клинических и лабораторных признаков.
Воспалительные заболевания изначально протекают как первично-хронические и характеризуются длительным, рецидивирующим течением при крайней неэффективности медикаментозной терапии.
Провоцирующими факторами являются:
Основным клиническим симптомом у данного контингента больных, помимо болей и температуры, является наличие признаков изначально тяжелой гнойной эндогенной интоксикации. Гнойные бели характерны для больных, у которых причиной формирования гнойников явились роды, аборты и ВМК. Они обычно связаны не с опорожнением придаткового образования, а с наличием продолжающегося гнойного эндометрита.
Следует отметить наличие выраженных невротических расстройств, при этом наряду с симптомами возбуждения (повышенной раздражительности) на фоне интоксикации появляются и симптомы угнетения ЦНС — слабость, быстрая утомляемость, нарушение сна и аппетита.
Следует также отметить, что течение гнойного процесса на фоне ВМК отличается особой тяжестью, причем консервативное (даже интенсивное) лечение малоэффективно.
Для больных с гнойными осложнениями после ранее проведенных операций типичны следующие клинические симптомы: наличие преходящего пареза кишечника, сохранение или нарастание основных признаков интоксикации на фоне проводимой интенсивной терапии, а также их возобновление после короткого «светлого» промежутка.
Для акушерских больных наряду с изменениями придатков матки характерны признаки, свидетельствующие о наличии гнойного эндомиометрита, панметрита или гематом (инфильтратов) в параметрии или позадипузырной клетчатке. Прежде всего это наличие матки больших размеров, по сроку явно не соответствующей сроку нормальной послеродовой инволюции. Также обращает на себя внимание отсутствие тенденции к формированию шейки матки, гнойный или гнилостный характер лохий.
Одной из отличительных особенностей клинического течения гнойных тубоовариальных образований является волнообразность процесса, связанная с проводимым лечением, изменением характера, формы микробного возбудителя, сопутствующей флоры, иммунного статуса и многих других факторов.
Периоды обострения или активации процесса у таких больных чередуются с периодами ремиссии.
В стадии ремиссии воспалительного процесса клинические проявления выражены нерезко, из всех симптомов сохраняется практически лишь интоксикация легкой или средней степени тяжести.
В стадии обострения проявляются основные признаки острого гнойного воспаления, при этом часто происходит появление новых осложнений.
У больных с сформировавшимися осумкованными абсцессами придатков матки при проведении влагалищного исследования мы обращаем особое внимание на такие симптомы заболевания, как контуры воспалительного образования, его консистенция, подвижность, болезненность и расположение в полости малого таза. Гнойное образование придатков при остром воспалительном процессе при влагалищном исследовании характеризуется нечеткими контурами, неравномерной консистенцией, полной неподвижностью и выраженной болезненностью. При этом оно всегда находится в едином конгломерате с маткой, которая определяется и пальпируется с большим трудом. Размеры гнойных образований придатков весьма вариабельны, но в острой стадии воспаления они всегда несколько больше истинных.
В стадии ремиссии конгломерат имеет более четкие контуры, хотя сохраняется неравномерность консистенции и полная его неподвижность.
При сопутствующем параметрите у больных определяются инфильтраты различной в зависимости от стадии процесса консистенции — от деревянистой плотности в стадии инфильтрации до неравномерной с участками размягчения при нагноении; инфильтраты могут иметь различные размеры (в тяжелых случаях они не только достигают боковых стенок малого таза, крестца и лона, но и распространяются на переднюю брюшную стенку и паранефральную клетчатку).
Поражение параметрия, в первую очередь задних его отделов, особенно хорошо выявляется во время прямокишечно-влагалищного исследования, при этом косвенно оценивается степень вовлечения в процесс прямой кишки (слизистая подвижна, ограниченно подвижна, неподвижна).
Основным дополнительным методом диагностики является эхография. Для больных с гнойными тубоовариальными образованиями характерны следующие эхографические признаки:
1. Сопутствующий эндомиометрит, проявляющийся наличием в полости матки множественных гетерогенных эхопозитивных структур, наличием на стенках полости матки эхопозитивных структур толщиной более 0,5 см, диффузным изменением структуры миометрия в виде множественных включений пониженной эхогенности с нечеткими контурами (что отражает наличие гнойного эндомиометрита с участками микроабсцедирования). Если эндомиометрит развился в результате ношения ВМК, в полости матки четко определяется контрацептив.
2. В полости малого таза определяется выраженный спаечный процесс. Во всех случаях патологические придатковые образования фиксированы к ребру и задней стенке матки. У 77,4% больных в полости малого таза определяется единый конгломерат без четких контуров, состоящий из матки, патологического образования (образований), спаянных с ними петель кишечника и сальника.
3. Форма воспалительных образований при осложненном течении чаще бывает неправильной, хотя и приближается к овоидной.
4. Размеры образований варьируют от 5 до 18 см, площадь — соответственно от 20 до 270 см 2 .
Внутренняя структура гнойных воспалительных образований отличается полиморфизмом — она неоднородна и представлена среднедисперсной эхопозитивной взвесью на фоне повышенного уровня звукопроводимости. Ни в одном случае нам не удалось эхоскопически четко разграничить маточную трубу и яичник в структуре тубоовариального образования, лишь у 3 больных (8,1%) определялись фрагменты ткани, напоминающие яичниковую
Диагностические возможности компьютерной томографии у больных с гнойными заболеваниями гениталий являются самыми высокими среди всех неинвазивньгх методов исследования, информативность метода КТ в диагностике абсцессов придатков матки приближается к 100%. Однако ввиду малодоступности и высокой стоимости исследование показано ограниченному числу самых тяжелых больных.
На томограмме тубоовариальные образования определяются в виде одно- или двусторонних объемных патологических структур, форма которых приближается к овальной или округлой. Образования примыкают к матке и смещают ее, имеют нечеткие контуры, неоднородную структуру и плотность. Они содержат полости с пониженной плотностью, визуально и по данным денситометрического анализа соответствующей гнойному содержимому.
Диагностическая лапароскопия обладает низкой диагностической ценностью из-за выраженного спаечно-инфильтративного процесса.
Лечение складывается из трех основных компонентов, однако при наличии осумкованного гнойного образования придатков матки базовым компонентом, определяющим исход заболевания, является хирургическое лечение.
В большинстве случаев больным с осложненными формами (хронический гнойно-продуктивный процесс) антибактериальная терапия не показана. Исключением из данного правила является наличие у больных явных клинических и лабораторных признаков активизации инфекции, в том числе наличие клинических, лабораторных и инструментальных симптомов предперфорации абсцессов или генерализации инфекции.
В данных случаях антибактериальная терапия назначается немедленно, продолжается интраоперационно (профилактика бактериального шока и послеоперационных осложнений) и в послеоперационном периоде.
Используются следующие препараты:
● комбинации бета-лактамных антибиотиков с ингибиторами бета-лактамаз – тикарциллин/клавулоновая кислота (тиментин) в разовой дозе 3,1 г, суточной дозе 12,4 г и курсовой дозе 62 г;
● комбинации линкозаминов и аминогликозидов, например линкомицин + гентамицин (нетромицин) или клиндами-цин + гентамицин (нетромицин) (линкомицин в разовой дозе 0,6 г, суточной дозе 2,4 г, курсовой дозе 12 г, клиндамицин в разовой дозе 0,15 г, суточной дозе 0,6 г, курсовой дозе 3 г, гентамицин в разовой дозе 0,08 г, суточной дозе 0,24 г, курсовой дозе 1,2 г), нетромицин в суточной дозе 0,3-0,4 г в/в; комбинация линкозаминов и нетромицина более эффективна, обладает меньшими побочными действиями и хорошо переносится больными;
● цефалоспорины III генерации или их комбинации с нитроимидазолами, например, цефотаксим (клафоран) + метронидазол или цефтазидим (фортум) + метронидазол (цефотаксим в разовой дозе 1 г, суточной дозе 3 г, курсовой дозе 15 г, цефтазидим в разовой дозе 1 г, суточной дозе 3 г, курсовой дозе 15г, метронидазол (метрогил) в разовой дозе 0,5 г, суточной дозе 1,5 г, курсовой дозе 4,5 г);
● монотерапия меропенемами, например, меронем в разовой дозе 1 г, суточной дозе 3 г, курсовой дозе 15 г.
Следует помнить, что линкозамины (бактериостатики) и гаминогликозиды (создают конкурентный блок с миорелаксантами) интраоперационно вводить нельзя.
Первостепенное значение в проведении предоперационной подготовки имеет дезинтоксикационная терапия инфузионными средами.
1. При тяжелой степени интоксикации трансфузионную терапию целесообразно проводить в течение 7-10 дней (первые три дня ежедневно, а затем через день) в объеме 1500-2000 мл в сутки. При средней степени интоксикации объем ежедневных трансфузий уменьшается наполовину (до 500-1000 мл в сутки).
Инфузионная терапия должна включать: кристаллоиды – 5 и 10% растворы глюкозы и заменителей, способствующие восстановлению энергетических ресурсов, а также корректоры электролитного обмена — изотонический раствор натрия хлорида, раствор Рингера-Локка, лактасоль, йоностерил;
− плазмозамещающие коллоиды – реополиглюкин, гемодез, желатиноль. В составе инфузионной терапии рекомендуется применение этилированного 6% раствора крахмала НАЕS-СТЕРИЛ — 6 в объеме 500 мл/через день;
− белковые препараты – свежезамороженную плазму; 5, 10 и 20% растворы альбумина.
Улучшению реологических свойств крови способствует применение дезагрегантов (трентал, курантил). Последние сбавляются соответственно по 10 или 4 мл в/в в инфузионные среды.
3. Обосновано назначение антигистаминных препаратов в сочетании с седативными средствами.
4. Целесообразно применение иммуномодуляторов: тималина или Тактивина по 10 мг ежедневно в течение 10 дней (на курс 100 мг).
5. По соответствующим показаниям назначаются кардиальные, гепатотропные средства, а также препараты, улучшающие функцию головного мозга (сердечные гликозиды в индивидуальной дозе, эссенциале по 5-10 мл в/в и ноотропил по 5-10 мл в/в).
Продолжительность предоперационной подготовки должна быть сугубо индивидуальной. Оптимальной для операции считается стадия ремиссии гнойного процесса. При наличии абсцедирования в малом тазу интенсивное консервативное лечение должно продолжаться не более 10 дней, а при развитии клиники угрозы перфорации — не более 12-24 часов.
В случае появления экстренных показаний к операции в течение 1,5-2 часов проводится предоперационная подготовка. Она включает катетеризацию подключичной вены и проведение трансфузионной терапии под контролем ЦВД в объеме как минимум 1200 мл коллоидов, белков и кристаллоидов в соотношении 1:1:1.
Во всех остальных случаях проводится плановая операция после соответствующей предоперационной подготовки в полном объеме.
Объем хирургического вмешательства зависит от тяжести гнойного процесса (неблагоприятные факторы — наличие двусторонних гнойных тубоовариальных абсцессов, а также осложнений в виде выраженного обширного; гнойно-деструктивного процесса в малом тазу с множественными абсцессами и инфильтратами тазовой и параметральной клетчатки, свищей, экстрагенитальных гнойных очагов) и возраста больных.
При отсутствии отягощающих факторов выполняются органосберегающие операции – аднексэктомия.
При невозможности сохранить менструальную и детородную функции необходимо «бороться» за сохранение гормональной функции пациентки – экстирпацию матки следует производить, оставляя по возможности хотя бы часть неизмененного яичника.
Принципы интенсивной терапии в послеоперационном периоде.
1. Антибиотикотерапия. Поскольку возбудителями гнойно-септической инфекции являются ассоциации микроорганизмов с преобладанием колибациллярной флоры, неспорообразующих анаэробов и грамположительных микробов, антибиотиками выбора являются препараты широкого спектра действия или комбинации препаратов, влияющих на основные патогены. В зависимости от тяжести заболевания лечение проводится средними или максимально допустимыми разовыми и суточными дозами при строгом соблюдении кратности введения в течение 5-7 дней.
Рекомендуется применение следующих антибактериальных препаратов или их комбинаций:
● комбинации бета-лактамных антибиотиков с ингибиторами бета-лактамаз — тикарциллин/клавулоновая кислота (ти-ментин) в разовой дозе 3,1 г, суточной дозе 12,4 г и курсовой дозе 62 г;
● комбинации линкозаминов и аминогликозидов, например: линкомицин + гентамицин (нетромицин) или клиндами-цин + гентамицин (нетромицин);
● линкомицин в разовой дозе 0,6 г, суточной дозе 2,4 г, курсовой дозе 12 г;
● клиндамицин в разовой дозе 0,15 г, суточной дозе 0,6 г, курсовой дозе 3 г;
● гентамицин в разовой дозе 0,08 г, суточной дозе 0, 24 г, курсовой дозе 1,2 г;
● нетромицин в разовой суточной дозе 0,3-0,4 г, курсовой дозе 1,5-2,0 г внутривенно;
● комбинация антибактериальных препаратов с нетилмицином высокоэффективна, менее токсична и более комфортно переносится больными;
● цефалоспорины III генерации или их комбинации с нитро-имидазолами, например: цефотаксим (клафоран) + клион (метронидазол) или цефтазидим (фортум) + клион (метронидазол); цефотаксим (клафоран) в разовой дозе 1 г, суточной дозе 3 г, курсовой дозе 15 г; цефтазидим (фортум) в разовой дозе 1 г, суточной дозе 3 г,
● курсовой дозе 15 г; клион (метронидазол) в разовой дозе 0,5 г, суточной дозе
● монотерапия меропенемами, например: меронем в разовой дозе 1 г, суточной дозе 3 г, курсовой дозе 15 г.
По окончании антибактериальной терапии всем больным следует провести коррекцию биоценоза лечебными дозами пробиотиков: лактобактерином или ацилактом по 10 доз 3 раза в сочетании со стимуляторами роста нормальной микрофлоры кишечника, например, хилаком форте по 40-60 капель 3 раза в день и ферментами (фестал, мезим форте) по 1-2 таблетке при каждом приеме пищи.
2. Адекватное обезболивание. Оптимальным методом является применение длительной эпидуральной анестезии. Если по каким-либо причинам, не связанным с наличием противопоказаний, во время операции не проводилась комбинированная анестезия, то в послеоперационном периоде следует применить данный метод обезболивания и лечения.
При наличии противопоказаний к использованию метода ДЭА в течение первых трех суток обезболивание следует проводить наркотическими анальгетиками с введением их через адекватные интервалы (4-6-8-12 часов). Для потенцирования действия и уменьшения потребности в наркотиках их следует сочетать с антигистаминными и седативными препаратами.
Нецелесообразно совместное назначение наркотических и ненаркотических анальгетиков, так как анальгетический эффект наркотиков на фоне использования нестероидных противовоспалительных препаратов резко снижается.
3. Инфузионная терапия. Для коррекции полиорганных нарушений в послеоперационном периоде важно как качество инфузионных сред, так и объем инфузий.
Показано введение коллоидов (400-1000 мл/сут.), белковых препаратов из расчета 1-1,5г нативного белка/1 кг массы тела (при тяжелом течении процесса доза белка может быть увеличена до 150-200 г/сут.); остальной объем замещается кристаллоидами
Количество вводимой жидкости, при условии сохраненной функции почек, должно составлять 35-40 мл/кг массы тела в сутки.
При повышении температуры тела на 1 градус количество вводимой в сутки жидкости следует увеличить на 5 мл/кг массы тела. Таким образом, общее количество вводимой жидкости в сутки при нормальном мочевыделении не менее 50 мл/ч в среднем составляет 2,5-3 л.
При тяжелых формах осложнений (перитонит, сепсис) количество вводимой жидкости может быть увеличено до 4-6 л (режим гиперволемии) с регуляцией мочеотделения (форсированный диурез). При септическом шоке количество вводимой жидкости не должно превышать количества выделенной мочи более чем на 800-1000 мл.
Характер инфузионных сред аналогичен применяемым в предоперационном периоде, за исключением преимущественного применения в группе коллоидов этилированных крахмалов, обладающих нормоволемическим и противошоковым действием.
В составе инфузионной терапии рекомендуется применение этилированного 6 и 10% раствора крахмала: НАЕS-СТЕРИЛ-6 или НАЕS-СТЕРИЛ-10 (плазмозамещающий коллоид) в объеме 500 мл/сут.
Для нормализации микроциркуляции в инфузионные среды целесообразно добавление дезагрегантов (трентал, курантил).
4. Стимуляция кишечника. Адекватной является «мягкая», физиологическая стимуляция кишечника за счет применения в первую очередь эпидуральной блокады, во вторую — адекватной инфузионной терапии в объеме нормо или незначительной гиперволемии, в третью — за счет преимущественного использования препаратов метоклопрамида (церукала, реглана), оказывающих регулирующее влияние на моторику желудочно-кишечного тракта.
В лечении пареза кишечника немаловажную роль также играет коррекция гипокалиемии. Вводить препараты калия необходимо под контролем его содержания в сыворотке крови медленно, в разведенном виде, лучше в отдельную вену. В среднем в сутки вводится 6-8 г калия с учетом его содержания в других растворах (свежезамороженная плазма, гемодез и пр.).
5. Ингибиторы протеаз. Целесообразно использование 100 000 ЕД гордокса, 75 000 ЕД трасилола или 30 000 ЕД контрикала, что улучшает протеолитическую активность крови и потенцирует действие антибиотиков
У всех больных при отсутствии противопоказаний должен применяться гепарин в средней суточной дозе 10 тыс. ед. (по 2,5 тыс. ед. под кожу живота в околопупочной области) с плавным снижением дозы и отменой препарата при улучшении состояния и показателей коагулограммы.
7. Лечение глюкокортикоидами — вопрос дискутабельный. Известно, что преднизолон и его аналоги обладают рядом положительных свойств:
подавляют избыточное образование иммунокомплексов с эндотоксином; оказывают детоксицирующее воздействие на эндотоксин; проявляют антигистаминный эффект; стабилизируют клеточные мембраны; оказывают положительное миокардиальное действие; уменьшают выраженность синдрома рассеянного внутрисосудистого свертывания.
Кроме того, преднизолон оказывает апирогенное действие, меньше других стероидных гормонов подавляет функциональную активность нейтрофилов. Наш большой клинический опыт свидетельствует, что назначение преднизолона в суточной дозе 60-90 мг с постепенным снижением и отменой препарата через 5-7 дней существенно улучшает течение послеоперационного периода.
Применение нестероидных противовоспалительных средств, обладающих противовоспалительным, анальгетическим и антиагрегационным эффектом, патогенетически обосновано. Препараты назначаются после отмены антибиотиков и гепарина. Рекомендуется применение диклофенака (вольтарена) по 3 мл в/м ежедневно или через день (на курс 5 инъекций).
Одновременно целесообразно назначение препаратов, ускоряющих репаративные процессы: актовегина по 5-10 мл в/в или солкосерила по 4-6 мл в/в капельно, затем по 4 мл/м ежедневно.
9. Терапия органных нарушений гепатотропными (эссенциале, спазмолитики) и кардиологическими средствами проводится по показаниям
Как уже было сказано, подавляющее большинство осложненных форм гнойных заболеваний внутренних половых органов возникает на фоне ношения ВМК, поэтому основным резервом снижения заболеваемости мы считаем работу именно в данном направлении, и в частности:
● расширение применения методов гормональной и барьерной контрацепции;
● разумная оценка риска применения ВМК;
● ограничение использования ВМК у юных и нерожавших женщин;
● ограничение использования ВМК после родов и абортов;
● отказ от применения ВМК при хронических воспалительных заболеваниях гениталий, ИППП;
● соблюдение сроков ношения ВМК;
● извлечение ВМК без выскабливания полости матки;
● при развитии воспалительного процесса удаление ВМК на фоне антибактериальной терапии без выскабливания полости матки (в стационаре).
Дата добавления: 2016-06-06 | Просмотры: 444 | Нарушение авторских прав
источник