Нар-медиальн крыл м. околоушн сл жел, внутр- боковая стенка глотки и м. поднимающие и натяг мягкое нёбо, перед-крылочел шов, задняя- боковые фасциальные отроги идущие от предпозв фасции к стенке глотки подъяз-язычн м., верх-основание черепа.
Основные источники и пути проникновения инфекции
Очаги тонзиллогенной инфекции, инфицированные раны стенки глотки. Вторичное поражение при распространении инфекции из крыловидно-челюстного пространства, поднижнечелюстной и околоушно-жевательной областей.
Жалобы на боль при глотании, резко затрудняющую или исклю-чающую прием пиши, жидкости.
Объективное обследование. Умеренно выраженная припухлость тканей заднего отдела поднижнечелюстной области. Кожные покровы обычной окраски. При глубокой пальпации под углом нижней че-люсти определяют инфильтрат; давление не него вызывает боль. Можно наблюдать умеренное ограничение открывания рта за счет воспалительной контрактуры медиальной крыловидной мышцы. Боковая стенка глотки смещена к средней линии («выпячивается»); покрывающая ее слизистая оболочка гиперемирована.
Пути дальнейшего распространения инфекции
Во влагалище основного сосудисто-нервного пучка шеи и далее по периваскулярной клетчатке в переднее средостение; вдоль боковой и задней стенок глотки в заднее средостение.
Абсцессы и флегмоны окологлоточного пространства часто бывают тонзиллогенными, или их возникновение связано с ранением стенки глотки и внедрением в нее инородного тела. В связи с ограниченностью воспалительного процесса и локализацией его в под-слизистом слое операцию по их дренированию чаще выполняют доступом со стороны глотки и привлекают оториноларинголога. При одонтогенных воспалительных процессах обычно имеет место вторичное поражение окологлоточного пространства в результате распространения инфекции из соседних анатомических областей, т.е. инфекционно-воспалительный процесс носит разлитой (флегмо-нозный) характер. Наружный поднижнечелюстной оперативный доступ позволяет в таких случаях осуществить адекватное дренирование не только окологлоточного пространства, но и пораженных смежных областей.
Методики вскрытия флегмоны окологлоточного пространства
1. Обезболивание — наркоз (ингаляционный, внутривенный) или местная инфильтрационная анестезия в сочетании с проводнико вой анестезией по Берше-Дубову, Уварову, Вишневскому.
2 Проводят разрез кожи и подкожной клетчатки на 1 см кпереди от грудино-ключично-сосцевидной мышцы длиной 4-5 см парал лельно краю нижней челюсти и на 2-3 см ниже его.
3 Над браншами кровоостанавливающего зажима пересекают скальпелем подкожную мышцу шеи (т. platysma) с покрывающей ее поверхностной фасцией шеи (fascia colli superficialis).
4 Отслаивают с помощью кровоостанавливающего зажима и там пона подкожную мышцу шеи с покрывающей ее фасцией вверх и вперед вместе с краевой ветвью лицевого нерва (ramus marginalis mandibulae nervi facialis) до появления в ране поднижнечелюстной слюнной железы (gl. submandibularis).
6. Расслаивая кровоостанавливающим зажимом клетчатку между поверхностным листком собственной фасции шеи и наружной поверхностью поднижнечелюстной слюнной железы ы submandibularis), достигают ее верхнего полюса.
7. Поднижнечелюстную слюнную железу оттягивают крючком книзу, после чего можно увидеть внутрикапсулярную часть лицевой артерии и вены (a. et v.faciales), после чего их можно пересечь и перевязать с целью лучшего доступа к окологлоточному пространству и профилактики аррозионного кровотечения в послеоперационном периоде.
8. Кровоостанавливающим зажимом расслаивают клетчатку между нижним краем челюсти и верхним полюсом поднижнечелюстной слюнной железы и, продвигаясь вдоль внутренней поверхности т. pterygoideus medialis, проникают в окологлоточное пространство (spatinum peripharyngeum), вскрывают гнойно-воспалительный очаг, эвакуируют гной.
9. Гемостаз. В рану вводят дренажи, накладывают асептическую повязку.
62.Абсцесс, флегмона подподбородочной области (regio submentalis)передневер-нижн край подбородочн отдела нч, зад- чел-язычн м., нар-передн брюшки 2брюшн мышцы, низ-подъязычн кость.
Основные источники и пути проникновения инфекции
Очаги одонтогенной инфекции в области нижних резцов, клыков. Вторичное поражение возникает в результате распространения инфекции по протяжению из поднижнечелюстной и подъязычной областей, а также лимфогенным путем.
Жалобы на боль в подподбородочной области, усиливающуюся при жевании и глотании.
Объективное обследование. Припухлость тканей подподбородочной области. При пальпации определяют инфильтрат; давление на него вызывает боль. При распространении инфекционно-воспалительного процесса на подкожную клетчатку кожа над инфильтратом становится гиперемированной, напряженной, можно определить флюктуацию.
Пути дальнейшего распространения инфекции
Поднижнечелюстная область, область сонного треугольника шеи (по протяжению и лимфогенным путем).
Методика вскрытия абсцесса, флегмоны подподбородочной области
1. Обезболивание — местная инфильтрационная анестезия, наркоз (внутривенный, ингаляционный).
2. При абсцессе подподбородочной области разрез кожи и под кожной клетчатки длиной 3-4 см проводят вертикальпо средней линии, отступя на 1-1.5 см от нижнего края челюсти. При флегмо не разрез проводят в подподбородочной области параллельно краю нижней челюсти на середине расстояния между челюстью и подъя
3. Отслаивают края раны от подкожной мышцы шеи (m. platysma) с покрывающей ее поверхностной фасцией шеи (fascia colli superficialis).
4. При абсцессе рассекают по средней линии поверхностный ли сток собственной фасции шеи на всем протяжении кожной paны, а при флегмоне- дополнительно производят крестообразное рассе чение подкожной мышцы шеи с целью лучшего дренирования гной. но-воспалительного очага.
5. Расслаивая клетчатку подподбородочного пространства кровоостанавливающим зажимом по направлению к центру ин фильтрата, вскрывают гнойно-воспалительный очаг, эвакуи руют гной.
6. Гемостаз. В рану вводят дренаж, накладывают асептическую повязку.
58.Абсцесс, флегмона поднижнечелюстной области (regio submandibularis)верхвнутр-челподъязычн м., нар-внутр поверх тела нч, передннижн- передн брюшко 2брюшн мышцы, задннижн-заднее брюшко 2брюшной м.
Основные источники и пути проникновения инфекции
Очаги одонтогенной инфекции в области нижних премоляров и моляром, инфицированные раны поднижнечелюстной области. Вторичное поражение происходит в результате распространения инфекции по протяжению из подъязычной, подподбородочной, око-лоушно-жеиательной областей, из крыловидно-челюстного пространства, а также лимфогенным путем, так как в поднижнечелюстной области расположены лимфатические узлы, служащие коллекторами для лимфы, опекающей от тканей всей челюстно-лицевой зоны.
Жалобы на боль в поднижнечелюстной области, усиливающую-
Объективное обследование. Асимметрия лица за счет припухлости, инфильтрации тканей поднижнечелюстной области, выражен-ность которых зависит от локализации инфекционно-воспалительного процесса. При локализации гнойно-воспалительного очага в подкожной клетчатке инфильтрат имеет значительные размеры, кожа над ним гиперемированная, можно определить флюктуацию. При локализации гнойно-воспалительного очага под поверхностной фасцией шеи припухлость и гиперемия кожных покровов выражены в меньшей мере, а при глубокой локализации (под собственной фасцией шеи, в клетчатке, расположенной между поднижнечелюстной слюнной железой, челюстно-подъязычной и подъязычно-язычной мышцами) — практически могут отсутствовать. В подобных случаях необходимо проводить бимануальную пальпацию, позволяющую Уточнить локализацию воспалительного инфильтрата.
Пути дальнейшего распространения инфекции
В подъязычную, подподбородочную области, окологлоточное пространство (откуда возможно распространение в заднее средостение!), позадичелюстную ямку, фасциальное влагалище сосудисто-нервного пучка шеи (откуда возможно распространение в переднее средостение!), а также на все перечисленные клетчаточные пространства надподъязычного отдела шеи и глубокой зоны бокового отдела лица противоположной стороны.
Методика вскрытия абсцесса, флегмоны поднижнечелюстной области
1. Обезболивание — наркоз (внутривенный, ингаляционный) или местная инфильтрационная анестезия в сочетании с проводниковой анестезией по Берше-Дубову, Уварову, Вишневскому.
2. Проводят разрез кожи и подкожной клетчатки в поднижнече-люстной области длиной, соответствующей протяженности инфильтрата, по линии, соединяющей центр подбородка с точкой, расположенной на 3 см ниже вершины угла нижней челюсти. Если гнойно-воспалительный очаг локализуется в подкожной клетчатке его вскрывают, в рану вводят дренаж.
3. Если имеется более глубокая локализация воспалительного процесса, надсекают, а затем пересекают над разведенными бран-шами зажима «москит» подкожную мышцу шеи (т. platysma) с покрывающей ее поверхностной фасцией шеи 4. Расслаивая кровоостанавливающим зажимом межфасциальную клетчатку, продвигаются к центру инфильтрата, вскрывают гнойно-воспалительный очаг, эвакуируют гной, рану дренируют. 5. При локализации воспалительного процесса под капсулой под-нижнечелюстной слюнной железы (gl. submandibularis) отслаивают верхний край пересеченной подкожной мышцы шеи от поверхностного листка собственной фасции шеи 6. Надсекают, а затем пересекают над разведенными брашнами кровоостанавливающего зажима поверхностный листок собственной фасции шеи (lamina supeificialis fasciae colli propriae) и проникают в замкнутое межфасциальное пространство (saccus hyomandibularis), где находится поднижнечелюстная слюнная железа. 7. Расслаивая клетчатку между слюнной железой и листками собственной фасции шеи, образующими капсулу железы, вскрывают гнойно-воспалительный очаг, эвакуируют гной. 8. При гнилостно-некротической флегмоне с целью предупреждения аррозионного кровотечения в послеоперационном периоде может быть осуществлена перевязка и пересечение лицевой артерии (a.facialis) и лицевой вены (v.facialis) в промежутке между поднижнечелюстной слюнной железой и краем нижней челюсти. 9. Гемостаз, В рану вводят дренажи, накладывают асептическую повязку. Дата добавления: 2015-09-20 ; просмотров: 903 | Нарушение авторских прав источник Окологлоточное или парафарингеальное пространство (spatium peripharyngeum) располагается сзади и сбоку от глотки. В нем различают боковой отдел — spatium lateropharyngeum (его называют собственно парафарингеальным или окологлоточным) и задний отдел — spatium retropharyngeum (его называют ретрофарингеальным или позади глоточным пространством). Границу между ними образует соединительно-тканный листок, натянутый между предпозвоночной фасцией и собственной фасцией глотки — aponeurosis pharyngopraevertebralis. Собственно парафарингеальное пространство имеет следующие границы (рис. 70): внутренняя — стенка глотки с покрывающей ее фасцией, мышцы, поднимающие и натягивающие мягкое нёбо; наружная — глубокий листок капсулы околоушной слюнной железы и медиальная крыловидная мышца (m. pterygoideus medialis); верхняя — основание черепа; нижняя — m. hyoglossus; передняя — межкрыловидная, щечно-глоточная фасция и латеральная крыловидная мышца (m. pterygoideus lateralis); задняя — глоточно-предпоззоночный апоневроз. К парафарингеальному пространству медиально примыкает нёбная миндалина, латерально — глоточный отросток околоушной слюнной железы (в промежутке между внутренней крыловидной мышцей и шиловидным отростком). На этом участке наблюдается истончение, а иногда и дефект капсулы околоушной железы. По латеральной границе парафарингеального пространства, ближе к предпозвоночной фасции, располагаются сосуды и нервы. Наиболее латеральное положение занимает внутренняя яремная вена. Кнутри от нее проходит внутренняя сонная артерия, а также нервы: n. glossopharyngeus. n. vagus, n. accessorius, n. hypoglossus, а на предпозвоночной фасции — truncus sympathicus. Здесь же располагается верхняя группа глубоких шейных лимфатических узлов. В переднем отделе парафарингеального пространства находятся ветви восходящей небной артерии с одноименными венами. Основные источники и пути проникновения инфекции Очаги тонзиллогенной инфекции, инфицированные раны стенки глотки. Вторичное поражение в результате распространения инфекции из крыловидно-челюстного пространства, поднижнечелюстной и околоушно-жевательной областей. Характерные местные признаки абсцесса, флегмоны окологлоточного пространства Жалобы на боль при глотании, резко затрудняющую или исключающую прием пищи, жидкости, проглатывание слюны. Объективно. Умеренно выраженная припухлость тканей верхнезаднего отдела поднижнечелюстной области. Кожные покровы обычной окраски. При глубокой пальпации под углом нижней челюсти определяется инфильтрат, давление на который вызывает боль. Может быть умеренное ограничение открывания рта за счет воспалительной контрактуры медиальной крыловидной мышцы. Боковая стенка глотки смещена к средней линии («выпячивается»), покрывающая ее слизистая оболочка гиперемирована. Пути дальнейшего распространения инфекции Во влагалище основного сосудисто-нервного пучка шеи и далее по периваскулярной клетчатке в переднее средостение; вдоль боковой и задней стенок глотки в заднее средостение; в подъязычную и поднижнечелюстную области. Методика операции вскрытия флегмоны окологлоточного пространства Абсцессы окологлоточного пространства часто являются тонзиллогенными или их возникновение связано с ранением стенки глотки и внедрением в нее инородного тела. В связи с ограниченностью воспалительного процесса и локализацией в подслизистом слое операция по их дренированию чаще выполняется доступом со стороны глотки с привлечением ЛОР-специалиста. При одонтогенных воспалительных процессах обычно имеет место вторичное поражение окологлоточного пространства в результате распространения инфекции из соседних анатомических областей, т. е. инфекционно-воспалительный процесс носит разлитой (флегмонозный) характер. Наружный поднижнечелюстной оперативный доступ позволяет в таких случаях осуществить хорошее дренирование не только окологлоточного пространства, но и пораженных смежных областей. При флегмоне окологлоточного пространства (рис. 71, А): — обезболивание — наркоз (ингаляционный, внутривенный) или местная инфильтрационная анестезия в сочетании с проводниковой анестезией по Берше-Дубову, В.М.Уварову, А.В. Вишневскому на фоне премедикации. — отслойка верхнего края раны от подкожной шейной мышцы (m. platysma) и покрывающей ее поверхностной фасции шеи (fascia colli superficialis) с помощью кровоостанавливающего зажима, куперовских ножниц или марлевого тампона до появления в ране края нижней челюсти (рис. 71, Г). При этом вместе с подкожножировой клетчаткой смещается вверх и краевая ветвь лицевого нерва. — вскрытие гнойно-воспалительного очага в окологлоточном пространстве расслоением, клетчатки вдоль внутренней поверхности внутренней крыловидной мышцы (m. pterygoideus medial is) с помощью кровоостанавливающего зажима, эвакуация гноя (рис. 71, Ж, З). — введение через операционную рану в окологлоточное пространство ленточного или трубчатого дренажа (рис. 71, И, К). — наложение асептической ватно-марлевой повязки с гипертоническим раствором, антисептиками, а при использовании трубчатого дренажа — подключение его к аппарату, системеобеспечивающей возможность диализа и вакуумного дренирования раны без снятия повязки. источник Одонтогенные абсцессы и флегмоны ЧЛО встречаются часто, так как они могут возникнуть при любом заболевании из группы одонтогенной инфекции — периодонтитах, периоститах, остеомиелитах, при ретенции и дистопии зубов, нагноившихся кистах, альвеолитах и др. Абсцесс — это ограниченное гнойное воспаление мягких тканей. Флегмона — разлитое гнойно-некротическое воспаление клетчаточных пространств, подкожножировой клетчатки, межфасциальных пространств и других мягких тканей. Различают гнойную, анаэробную или гнилостную флегмоны. Возбудителем абсцессов и флегмон являются стафилококки, стрептококки, реже синегнойная палочка, кишечная палочка, анаэробы. Распространение инфекции чаще происходит контактным путем, по протяжению либо с током лимфы. Началу заболевания часто предшествует острая респираторная инфекция, грипп, ангина, переохлаждение, перегревание, стресс, анемия, удаление зуба, травма и др. В клинике абсцессов и флегмон различают острую и подострую стадии. Острая стадия характеризуется нарастанием местных признаков воспаления (отек, гиперемия, боль, образование инфильтратов, нарушение функции), выраженными общими реакциями организма в виде лихорадки, повышения температуры, недомогания, головной боли, лейкоцитоза в крови. Если своевременного вскрытия гнойника не происходит (через свищ или хирургическим путем), инфекционно-воспалительный процесс может распространится на соседние анатомические области, в полость черепа, на глубокие клетчаточные пространства шеи, средостение. В связи с этим могут развиться такие осложнения, как тромбоз синусов твердой мозговой оболочки, менингоэнцефалит, медиастинит, вторичный деструктивный остеомиелит челюстей, сепсис. Лечение заключается в широком вскрытии и дренировании гнойного очага, иногда приходится делать несколько разрезов в ЧЛО, ежедневное промывание гнойной раны растворами антисептиков, пассивную и активную иммунизацию, введение десенсибилизирующей терапии и гормонотерапии, проведение дезинтоксикационной инфузионной терапии. Производится нормализация водно-солевого обмена. Ежедневно необходимо следить за состоянием раны и общим самочувствием, артериальным давлением, температурой, диурезом, соблюдением личной гигиены. При стихании острых воспалительных проявлений назначают физиотерапевтическое лечение (электрофорез, УВЧ, СВЧ и др.). Питание таких пациентов должно быть калорийным, щадящим, богатым витаминами. В настоящее время известно несколько схем классификации флегмон ЧЛО. С точки зрения практической стоматологии целесообразно применять схему Евдокимова, построенную на топографо-анатомических принципах: Абсцессы и флегмоны подглазничной области Границы подглазничной области: верхняя — нижний край глазницы, нижняя — альвеолярный отросток верхней челюсти; внутренняя — край грушевидного отверстия; наружная — скулочелюстной шов. Основные источники и пути инфицирования: очаги инфекции в пародонте 543 | 345 зубов, раны, инфекционно-воспалительные поражения кожи подглазничной области, занесение инфекции при инфицированной анестезии. Симптомы: сильная пульсирующая боль, отек тканей подглазничной области, век, инфильтрат, определяющийся в области свода преддверия рта, болезненность при пальпации, флюктуация при созревании гнойника. Абсцессы и флегмоны скуловой области Границы скуловой области: верхняя — передненижний отдел височной области и нижний край глазницы; нижняя — передне-верхний отдел щечной области; передняя — скулочелюстной шов; задняя — скуловисочный шов. Основные источники и пути инфицирования: очаги инфекции в пародонте 654 | 456 зубов, раны, инфекционно-воспалительные процессы кожи скуловой области, инфицирование при проведении инфильтрационной анестезии, распространение инфекции из щечной и подглазничной области. Симптомы: инфильтрация тканей скуловой области, отек век, гиперемия кожи, флюктуация при нагноении, умеренная боль, ограниченное открывание рта, умеренная интоксикация. Абсцессы и флегмоны глазницы Границы области: стенки глазницы. Основные источники и пути инфицирования: очаги инфекции пародонта 543 | 345 зубов, раны, инфекционно-воспалительные поражения кожи и век, распространение инфекции по протяжению из гайморовой пазухи, подглазничной области, скуловой области, подвисочной и крыло-нёбной ямок. Симптомы: выраженный отек век и коньюктивы; экзофтальм, ограниченное движение глазного яблока, диплопия, частичная или полная слепота, общая реакция в виде лейкоцитоза, повышения температуры, симптомов интоксикации. Абсцессы и флегмоны щечной области Границы области: верхняя — нижний край скуловой кости, нижняя — нижний край нижней челюсти, передняя — линия, соединяющая скулочелюстной шов с углом рта, задняя — передний край жевательной мышцы. В этой области различают поверхностные и глубокие флегмоны и абсцессы (по отношению к щечной мышце). Основные источники инфицирования: очаги инфекции в периодонте моляров и премоляров обеих челюстей, раны, инфекционно-воспалительные процессы по протяжению из подглазничной, скуловой и околоушно-жевательной областей. Симптомы: инфильтрация тканей щечной области и век; гиперемия и напряжение кожи над инфильтратом; боль, усиливающаяся при пальпации инфильтрата и открывании рта; флюктуация в центре инфильтрата, общее состояние удовлетворительное, при глубоких флегмонах и абсцессах появляются местные признаки воспаления со стороны полости рта. Абсцессы и флегмоны подвисочной области Границы подвисочной ямки: верхняя — подвисочный гребень основной кости, нижняя — щечно-глоточная фасция, передняя — бугор верхней челюсти и скуловой кости, задняя — шиловидный отросток с прикрепляющимися к нему мышцами, наружная — внутренняя поверхность ветви нижней челюсти. Основные источники и пути инфицирования: очаги инфекции в пародонте 87 | 78 зубов, инфицирование во время проводниковой анестезии у бугра верхней челюсти, распространение инфекции по протяжению из крыловидно-челюстного пространства, щечной области. Симптомы: сильная боль в области инфильтрата, даже в покое, иррадиирующая в соответствующую половину головы, усиливающаяся при открывании рта; местные признаки воспаления выражены неярко из-за глубоко расположенного инфильтрата; отек мягких тканей выше и ниже скуловой дуги; в полости рта инфильтрат расположен в задних отделах свода преддверия рта, болезненный при пальпации; слизистая над ним гиперемирована; выражены симптомы интоксикации. Абсцессы и флегмоны височной области Границы височной области: верхняя и задняя — височная линия лобной и теменной кости, нижняя — подвисочный гребень основной кости, внутренняя — височная площадка, образованная лобной, височной, теменной и основной костями, наружная — скуловая дуга. Различают поверхностные абсцессы и флегмоны, расположенные между кожей и височным апоневрозом, между височным апоневрозом и височной мышцей, и глубокие, находящиеся между височной мышцей и дном височной кости. Основные источники и пути инфицирования: раны и инфекционно-воспалительные поражения кожи височной области, распространение инфекции из подвисочной ямки, щечной области, околоушно-жевательной области. Симптомы: при поверхностной локализации гнойного очага появляется выраженный отек мягких тканей височной области, гиперемия кожи, боль, усиливающаяся при пальпации, флюктуация. При глубоких флегмонах и абсцессах на первый план выходит сильная самопроизвольная боль, воспалительная контрактура челюсти, умеренный отек и гиперемия кожи, выражены симптомы интоксикации. Абсцессы и флегмоны околоушно-жевательной области Границы: верхняя — нижний край скуловой кости скуловой дуги, нижняя — нижний край тела нижней челюсти, передняя — передний край жевательной области, задняя — задний край ветки нижней челюсти. Поверхностные флегмоны и абсцессы расположены между кожей и околоушно-жевательной фасцией и наружной поверхностью ветви нижней челюсти. Глубокие абсцессы и флегмоны располагаются между жевательной мышцей и наружной поверхностью ветви нижней челюсти. Основные источники и пути инфицирования: очаги одонтогенной инфекции в области третьих моляров, раны, инфекционно-воспалительные процессы кожи околоушно-жевательной области, распространение инфекции из щечной области, позадичелюстной, подчелюстной, околоушной слюнной железы. Симптомы: при поверхностных абсцессах и флегмонах резкий отек мягких тканей околоушно-жевательной области, гиперемия кожи над инфильтратом, боль, усиливающаяся при пальпации и открывании рта, флюктуация, умеренная контрактура челюсти. При глубоких флегмонах и абсцессах — интенсивная боль при открывании рта и в покое, выраженная контрактура челюсти, отек мягких тканей умеренный, более выражены общие симптомы воспаления. Абсцессы и флегмоны позадичелюстной области Границы области: верхняя — наружный слуховой проход, нижняя — нижний полюс околоушной железы, передняя — задний край ветви нижней челюсти, задняя — сосцевидный отросток височной кости и грудинно-ключично-сосцевидной мышцы, внутренняя — шиловидный отросток височной кости с прикрепленными к нему мышцами; наружная — околоушно-жевательная фасция. Основные источники и пути инфицирования: раны и инфекционно-воспалительные поражения кожи позадичелюстной области, распространение инфекции из околоушно-жевательной области, подчелюстной, крыловидно-челюстного пространства, околоушной слюнной железы. Симптомы: боль в позадичелюстной области, усиливающаяся при открывании рта, отек мягких тканей, напряжение и гиперемия кожи над инфильтратом, флюктуация, умеренная контрактура челюстей, общие признаки воспаления. Абсцессы и флегмоны крыловидно-челюстного пространства Границы: наружная — внутренняя поверхность ветви нижней челюсти и нижняя — отдел височной мышцы, внутренняя, задняя и нижняя — наружная поверхность медиальной крыловидной мышцы, верхняя — наружная крыловидная мышца, передняя — щечно-глоточный шов. Основные источники и пути инфицирования: очаги инфекции пародонта третьих моляров нижней челюсти, инфицирование во время проводниковой анестезии нижнелуночкового нерва, распространение инфекции с нёбных миндалин. Симптомы: ограниченное открывание рта, боль в горле, усиливающаяся при глотании, при глубокой пальпации надчелюстной области можно выявить инфильтрат, гиперемия и отек слизистой оболочки полости рта в области крылочелюстной складки, тяжелое асептическое состояние, интоксикация. Абсцессы и флегмоны окологлоточного пространства Границы: наружная — медиальная крыловидная мышца, внутренняя — боковая стенка глотки и мышца, поднимающая и натягивающая мягкое нёбо, передняя — межкрыловидная фасция, задняя — боковые фациальные отроги, идущие от предпозвоночной фасции к стенке глотки, нижняя — подчелюстная слюнная железа. Основные источники и пути инфицирования: раны, инфекционно-воспалительные процессы слизистой оболочки глотки, распространение инфекции из крыловидно-челюстного пространства, подчелюстной области, подъязычной, околоушно-жевательной и позадичелюстной областей, со стороны нёбных миндалин. Симптомы: боль в горле при глотании и в покое, затрудненное дыхание, выражен отек мягких тканей подчелюстной области, инфильтрат расположен глубоко, может пальпироваться в области угла нижней челюсти, болезненный, отек боковой стенки ротоглотки, зев асимметричен, общее состояние тяжелое, выражена контрактура нижней челюсти. Абсцессы и флегмоны подъязычной области Границы: верхняя — слизистая оболочка дна полости рта, нижняя — челюстно-подъязычная мышца, наружная — внутренняя поверхность тела нижней челюсти, внутренняя — подбородочно-язычная и подбородочно-подъязычная мышца. Основные источники и пути инфицирования: очаги инфекции в пародонте зубов нижней челюсти, чаще в области премоляров и моляров, раны и инфекционно-воспалительные поражения слизистой подъязычной области, выводного протока подчелюстной слюнной железы. Симптомы: боль в подъязычной области, усиливающаяся при глотании, разговоре, движении языка, пальпации. Характерен внешний вид пациента: рот полуоткрыт, вытекает слюна, изо рта исходит гнилостный запах. Открывание рта ограничено. Язык покрыт грязно-серым налетом, приподнят. Слизистая оболочка дна полости рта гиперемирована, отечна. Общее состояние средней тяжести. Абсцессы и флегмоны подъязычной области Флегмона дна полости рта. Флегмона дна полости рта — это разлитое гнойное воспаление тканей, расположенных выше и ниже мышечной диафрагмы дна полости рта (подъязычной и подчелюстной областей). Основные источники и пути инфицирования: очаги инфекции в пародонте зубов нижней челюсти, раны, инфекционно-воспалительные поражения слизистой оболочки дна полости, кожи подбородочной области и подчелюстной области, позадичелюстного и окологлоточного пространства. Симптомы: боль, усиливающаяся при глотании, разговоре, пальпации инфильтрата, затрудненное дыхание, вплоть до асфиксии, вынужденное положение пациента (он сидит, наклонив голову вперед, страдальческий вид, рот полуоткрыт, из него вытекает слюна, речь невнятная, изо рта исходит неприятный запах); инфильтрат разлитой, кожа над ним гиперемирована, напряжена, определяется флюктуация; ткани подчелюстной области отечны, зык приподнят, отечен, с серым налетом; слизистая дна полости рта гиперемирована. Общее состояние тяжелое, выражены симптомы интоксикации. Абсцессы и флегмоны основания языка Границы основания языка: верхняя — собственные мышцы языка, нижняя—челюстно-подъязычная мышца, наружная — подбородочно-подъязычная мышца, наружная — подбородочно-подъязычная мышцы правой и левой стороны. Основные источники и пути инфицирования: очаги одонтогенной инфекции и в пародонте зубов нижней челюсти, раны и инфекционно-воспалительные поражения слизистой оболочки языка и дна полости рта, распространение инфекции из смежных областей. Симптомы: боль сильная в области основания языка, усиливающаяся при глотании, разговоре, при пальпации; рот полуоткрыт, из него вытекает слюна, изо рта исходит зловонный запах; язык приподнят, отечен, с трудом перемещается в полости рта; речь и дыхание затруднены, инфильтрат располагается ближе к подъязычной кости, кожа над ним не изменена; общее состояние тяжелое, выражены симптомы интоксикации. Гнилостно-некротическая флегмона дна полости рта (ангина Женсуля—Людвига) Заболевание встречается редко. Возбудителем является анаэробная инфекция в симбиозе с кишечной палочкой, стрептококками и др. Заболевание характеризуется острым началом и тяжелой интоксикацией пациента, сопровождающееся быстро нарастающим отеком мягких тканей, который распространяется на верхние дыхательные пути и приводит к асфиксии. Температура тела повышена до 40-41°С, пульс 130-140 ударов в минуту, может развиться шок. В течение первых трех дней кожные покровы лица и шеи бледные, с землянистым оттенком, затем появляются характерные пятна бронзовой окраски. Инфильтрат болезненный и не имеет четких границ. В тканях развивается некроз, гноя нет. Общее состояние резко и прогрессивно ухудшается, развивается сепсис. Смерть пациента может наступить в результате интоксикации и гипоксии на фоне нарастающей сердечно-сосудистой недостаточности. Лечение комплексное — в условиях стационара. Зубной врач должен уметь диагностировать абсцесс или флегмону, определить топографию локализации воспалительного процесса, оценить состояние пациента, выявить сопутствующие заболевания, своевременно направить пациента в гнойно-септическое отделение стационара. Предварительно зубной врач может провести общее лечение — назначить сердечные, десенсибилизирующие препараты, противовоспалительные препараты, анальгетики. При обтурации верхних дыхательных путей и нарастающем удушье зубной врач должен помочь стоматологу в проведении трахеотомии. Зубной врач может принимать участие в лечении пациента в послеоперационном периоде в условиях поликлиники: орошение раны антисептиками, наложение лечебных повязок, проведение гигиенических мероприятий, проведение санации полости рта, профилактических мероприятий, санитарно-просветительской работы. «Практическое руководство по хирургической стоматологии» источник Поскольку окологлоточное пространство размещено глубоко, начальные симптомы заболевания нечеткие, особенно если появляются на фоне патологии, вызывающей абсцесс (паратонзиллит, мастоидит, острый пародонтит или острый паротит). Характерными симптомами являются тризм жевательных мышц, высокая температура тела, боль в горле, изменения в крови, свойственные для острого воспалительного процесса. При объективном обследовании отмечают пастозность и инфильтрацию тканей за углом нижней челюсти и под ним, резкую боль по ходу внутренней яремной вены. Во время фарингоскопии определяется выпячивание небной миндалины, мягкого неба на больной стороне, но в отличие от паратонзиллита сохраняется подвижность передней дужки. Возможно выпячивание боковой стенки глотки на уровне миндалины, распространяющееся книзу. Выполняя пункцию такого выпячивания, можно получить гной. Следует обследовать расположенные рядом органы, чтобы определить источник проникновения инфекции в окологлоточную клетчатку. Больные с подозрением на окологлоточный абсцесс подлежат неотложной госпитализации. Им назначают антибиотики широкого спектра действия в больших дозах. Для ликвидации или уменьшения тризма челюсти целесообразно вводить 0,5 % раствор новокаина в толщу жевательных мышц с обеих сторон. Разрез абсцесса делают позади небно-горловой дужки в области наибольшего выпячивания. В случае парафарингеального абсцесса тонзиллогенного происхождения следует удалить миндалины на стороне поражения. Если после тонзиллэктомии отмечается выпячивание в нише, проводят его пункцию. При наличии гноя тупо расщепляют глоточную фасцию и мышцу — верхний сжиматель глотки. В образованное отверстие, вводят корнцанг и раскрывают абсцесс. Если абсцесс плохо очищается от гноя через боковую стенку глотки или симптомы заболевания нарастают, а также при невозможности раскрыть абсцесс через горло, проводят наружное раскрытие окологлоточного пространства. В таком случае разрез кожи и поверхностной шейной фасции проводят вдоль переднего края грудино-ключично-сосцевидной мышцы таким образом, чтобы середина разреза находилась на уровне угла нижней челюсти. Абсцесс раскрывают послойно и дренируют. Острый тонзиллогенный сепсис может развиться как после ангины, так и вследствие обострения хронического тонзиллита. Нередко это осложнение возникает во время течения паратонзиллита. В зависимости от путей распространения инфекции из небной миндалины различают 3 формы сепсиса: 1-я — преимущественно гематогенная; 2-я — преимущественно лимфогенная; 3-я — преимущественно тканевая. В случае преимущественно гематогенной формы инфекция распространяется по венам, происходит их тромбоз, доходящий до внутренней яремной вены. Эта форма характеризуется тяжелой клинической картиной, и ее течение может происходить в виде септицемии и септикопиемии. Последняя характеризуется появлением метастатических гнойников в разных органах. Более легкое течение наблюдается в случае преимущественно лимфогенной формы, когда инфекция распространяется по лимфатическим сосудам, вызывая гнойный и регионарный лимфаденит. Менее бурно протекает тканевая форма сепсиса, когда инфекция распространяется по межтканевым пространствам. Сначала инфекция из миндалины проникает в приминдаликовую клетчатку, вызывая развитие паратонзиллита. Со временем распространяется в окологлоточное пространство, провоцируя возникновение иарафарингеального абсцесса, из которого воспалительный процесс по межфасциальным промежуткам шеи опускается книзу (что вызывает флегмону шеи), а затем — в переднее средостение. Это способствует развитию переднего медиастинита, вследствие которого больной может погибнуть. Клиническая картина острого тонзиллогенного сепсиса зависит от его формы. При преимущественно гематогенной форме наблюдается гектическая лихорадка. Повышение температуры тела сопровождается ознобом, а снижение — густым потоотделением. Кожные покровы имеют землистый оттенок, черты лица обострены, наблюдается впадение глазных яблок (лицо Гиппократа), возможна иктеричность склер. Слизистая оболочка ротовой полости и полости глотки сухая, покрытая густой слизью. У некоторых больных определяются метастатические абсцессы в подкожной жировой клетчатке, мышцах, печени, головном мозге и других органах. При исследовании крови определяются лейкоцитоз, сдвиг лейкоцитной формулы влево до появления юных форм и даже миелоцитов, СОЭ — 50— 60 мм/ч. Возможны изменения в моче. В случае преимущественно лимфогенной формы отмечается увеличение лимфатических узлов за углом нижней челюсти и под ним, температурная реакция менее выражена, менее заметны изменения в крови. Преимущественно тканевая форма характеризуется последовательным развитием паратонзиллита, иарафарингеального абсцесса, глубокой флегмоны шеи и переднего медиастинита. Очень важно выявить источник инфекции. У больных с острым тонзиллогенным сепсисом обнаруживают различные изменения в зеве. При фарингоскопии можно выявить симптомы катаральной, фолликулярной, лакунарной ангины или паратонзиллита, Если сепсис развился спустя некоторое время после острого воспаления в горле, то при осмотре можно выявить остаточные симптомы перенесенного острого заболевания или признака хронического тонзиллита. Важно на высоте лихорадки провести посев крови, что даст возможность определить возбудителя заболевания и подобрать наиболее эффективный антибиотик. Прежде всего необходимо устранить источник инфекции. Поэтому ургентно проводят удаление миндалин — тонзиллэктомию. Одновременно проводят интенсивную антибиотикотерапию. При стафилококковом сепсисе вводят антистафилококковую сыворотку. В случае распространения тромбофлебита на внутреннюю яремную вену ее перевязывают. Больному с преимущественно тканевой формой сенсиса после тонзиллэктомии раскрывают боковой окологлоточный абсцесс. В случае развития флегмоны проводят ее разрез с дальнейшим дренированием (рис. 125, а, б, в), а при развитии переднего медиастинита приходится проводить колярную медиастинотомию с дренированием переднего средостения. Д.И. Заболотный, Ю.В. Митин, С.Б. Безшапочный, Ю.В. Деева источник *Импакт фактор за 2017 г. по данным РИНЦ Журнал входит в Перечень рецензируемых научных изданий ВАК. Осложнения воспалительных заболеваний глотки разделяют на гнойные (паратонзиллярный абсцесс, парафарингеальная флегмона, ретрофарингеальный абсцесс, флегмона шеи, медиастинит, сепсис) и негнойные (скарлатина, септический шок, ревматизм, острый гломерулонефрит). Вопросу о гнойных осложнениях воспалительных заболеваний глотки отечественная литература уделяет сравнительно мало внимания. В то же время возникновение таких осложнений является весьма важной проблемой, порой с непредсказуемыми последствиями. Диагностика паратонзиллита и паратонзиллярного абсцесса обычно не представляет трудностей. Однако при локализации воспалительного процесса в пара- и ретрофарингеальном пространствах возможны диагностические ошибки. Такие заболевания, своевременно не диагностированные и адекватно не леченные, дают высокий процент смертности в результате развития медиастинита, сепсиса и других осложнений [1–4]. Парафарингеальный абсцесс (флегмона) – сравнительно редкое осложнение воспалительного процесса в миндалине или окружающих ее тканях. В большинстве случаев он возникает у больных паратонзиллитом [2]. Окологлоточное или парафарингеальное пространство (spatium peripharyngeum) располагается сзади и сбоку от глотки. В нем различают боковой отдел − spatium lateropharyngeum (его называют собственно парафарингеальным, или окологлоточным) и задний отдел − spatium retropharyngeum (ретрофарингеальное, или позадиглоточное пространство). Границу между ними образует соединительнотканный листок, натянутый между предпозвоночной фасцией и собственной фасцией глотки − aponeurosis pharyngopraevertebralis [5]. В клиническом отношении большое значение имеет передний отдел парафарингеального пространства, т. к. в нем, как правило, и развиваются острые гнойные процессы [2, 5]. Парафарингеальные абсцессы и флегмоны в большинстве случаев являются тонзиллогенными. Реже они имеют одонтогенную, а в отдельных случаях (при верхушечных мастоидитах) – отогенную этиологию. В некоторых случаях причиной заболевания является гнойный паротит или травма глотки, в частности инородным телом [2, 6–8]. Тонзиллогенные парафарингеальные абсцессы могут развиваться вследствие прорыва гноя при паратонзиллярных абсцессах и как осложнение после их вскрытия, когда случайно повреждается боковая стенка глотки и инфицируется клетчатка парафарингеального пространства. Аналогичным путем иногда возникает инфицирование этого пространства во время анестезии при тонзиллэктомии у больных хроническим тонзиллитом [2, 6–8]. Большое значение при тонзиллогенных парафарингеальных абсцессах имеет лимфогенный занос инфекции в регионарные лимфатические узлы шеи, что впоследствии может осложниться их нагноением [2, 7, 9, 10]. При возникновении флегмонозного воспалительного процесса в парафарингеальном пространстве отмечается резкая боль при глотании, в основном на стороне поражения. За 2–3 дня она становится настолько интенсивной, что больной отказывается от пищи. Боль иррадиирует в область зубов и уха. Состояние больного ухудшается: отмечаются слабость, озноб, повышение температуры тела и т. д. На 3–4-й день заболевания появляется тризм, обнаруживается болезненный инфильтрат в подчелюстной области, из-за которого перестает прощупываться угол нижней челюсти [1, 8, 9, 12]. В результате наличия токсических явлений у больных с парафарингеальными абсцессами (флегмонами) наблюдаются реактивные изменения со стороны органов кровообращения и кроветворения, а нередко и почек. Температурная реакция организма обычно выраженная (свыше 38ºС). Отмечаются приглушенность тонов сердца, тяжелое нарушение сердечной деятельности. Изменения периферической крови, как правило, свидетельствуют о наличии гнойного воспаления в организме. После вскрытия и дренирования парафарингеального абсцесса (флегмоны) общее состояние больных и картина крови заметно улучшаются [2, 3, 11, 12]. У большинства больных отмечается реакция со стороны лимфатических узлов, чаще всего подчелюстных, глубоких шейных яремных и латеральных поверхностных. Однако при образовании в парафарингеальном пространстве воспалительного очага определить отдельные лимфатические узлы часто не удается, т. к. вся подчелюстная область и верхний отдел боковой поверхности шеи представляют собой плотный болезненный инфильтрат. Порой наблюдается диффузная инфильтрация тканей в подчелюстной области, боковой поверхности шеи с распространением на подбородочную и окологортанную области: ткани бывают очень плотными, болезненными при пальпации. В большинстве случаев наблюдается ограниченный воспалительный инфильтрат, занимающий подчелюстную и шейную области. Иногда все ткани от угла нижней челюсти до ключицы значительно инфильтрированы, при пальпации весьма болезненны [1, 6, 9, 10]. Гиперемии кожных покровов, а также флюктуации в области ограниченной или разлитой инфильтрации тканей, как правило, не бывает. При гнойном подчелюстном или шейном лимфадените кожа может быть гиперемированной, прощупываются участки флюктуации [2, 3, 8, 11, 12]. Большое диагностическое значение при острых тонзиллогенных воспалениях парафарингеального пространства имеют фарингоскопические изменения. Наиболее выраженным признаком абсцесса или флегмоны парафарингеального пространства является наличие выбухания (инфильтрата) в области боковой стенки глотки; слизистая оболочка над воспалительным уплотнением значительно инфильтрирована [2, 6, 11, 12]. Клиника парафарингеального абсцесса (флегмоны) не всегда укладывается в определенные рамки, характерные для этого заболевания, нередко отмечаются стертость симптомов, затруднение при их интерпретации. Гнойное воспаление парафарингеального пространства чаще всего протекает с формированием абсцесса, значительно реже наблюдается развитие разлитой флегмоны. Флегмонозный процесс развивается по клетчаточным и межмышечным пространствам, лимфатическим путям, обычно бывает распространенным, иногда прогрессирующим, т. е. приводит к тяжелым осложнениям, например, к переходу гнойного процесса на переднее и заднее средостение, к тромбофлебиту, а иногда и к сепсису [13–16]. При парафарингитах необходимо немедленно начинать интенсивную противовоспалительную терапию – парентерально вводить максимальную дозу препарата. В начальной (воспалительно-инфильтративной) фазе этим можно ограничиться при условии срочного хирургического устранения причины заболевания (удаление миндалин при паратонзиллите, зуба при одонтогенной этиологии и т. д.). При наличии парафарингеального абсцесса или флегмоны требуются их вскрытие и достаточно хорошее дренирование. Последнее может быть проведено 2-мя путями: через нишу во время тонзиллэктомии и снаружи при боковой фаринготомии. Первый способ является наиболее доступным и технически простым, хотя и небезопасным из-за возможности повреждения крупных кровеносных сосудов. Основным способом является вскрытие парафарингеального пространства снаружи, как это принято при флегмонах шеи. Если паратонзиллит осложняется парафарингитом, то после удаления миндалины следует попытаться провести дренирование парафарингеального пространства (вскрытие парафарингеального абсцесса) через нишу. В поисках гноя при парафарингитах нишу удаленной миндалины можно пунктировать в разных направлениях. Обнаружение гноя является основанием для более широкого дренирования парафарингеального пространства. Его вскрытие проводят осторожно путем расщепления мышечных волокон и глоточной фасции тупым путем с помощью корнцанга. Таким способом следует ревизовать и зоны некроза [1, 3, 6, 12]. Нередко во время абсцесстонзиллэктомии обнаруживается, что ниша выстлана некротическими тканями, а в латеральном среднем или нижнем отделе имеется свищ, ведущий в парафарингеальное пространство. В таких случаях инструментом Гартмана расширяется свищевой ход, и после проникновения в парафарингеальное пространство абсцесс вскрывается и дренируется [2, 6]. После вскрытия парафарингеального пространства при подозрении на наличие гноя в ложе околоушной слюнной железы создается широкое сообщение с парафарингеальным пространством. Если во время операции обнаруживается, что ткани по направлению к ретрофарингеальному пространству изменены, то разрывается перегородка, разделяющая пара- и ретрофарингеальное пространства, и последнее дренируется. В тех случаях, когда гнойный процесс распространяется на дно полости рта или окологортанную область, эти отделы тщательно обследуются, разъединяются образовавшиеся спайки и рубцы. Поскольку больные с парафарингеальными абсцессами и флегмонами обычно не могут глотать, им в течение 2–3 дней следует вводить жидкости в/в капельно (0,9% раствор хлорида натрия, 5% раствор глюкозы, декстрана и т. д.) или кормить их через носопищеводный зонд [12, 14]. Иногда парафарингеальный абсцесс (флегмона) строго ограничен, и вовремя проведенное вскрытие и адекватное дренирование абсцесса ведут к быстрому излечению. Однако нередко гнойный процесс распространяется на соседние ткани, окружающие парафарингеальное пространство [13, 15, 16]. При недренированном парафарингеальном абсцессе развиваются тяжелые осложнения, чаще всего сепсис. Процесс может распространяться вверх до основания черепа, вызывая тромбоз крыловидного венозного сплетения, затем ретроградно инфицируется кавернозный синус, в результате чего развиваются его тромбоз, менингит и сепсис. Может также возникнуть гнойный паротит вследствие прорыва гноя в ложе околоушной слюнной железы. Распространение воспалительного процесса книзу приводит к флегмоне шеи и медиастиниту [17–20]. Флегмоны шеи представляют опасность для жизни больного, что обусловлено анатомо-топографическими особенностями этой области, возможностью быстрого распространения процесса по клетчаточным пространствам и генерализации инфекции [4, 13, 20]. В последнее время отмечается некоторый рост числа больных с флегмонами шеи. Это связано с разными причинами, как правило, всегда отмечаются позднее обращение больных за медицинской помощью, неадекватное стартовое лечение. Источниками флегмоны шеи могут быть инородные тела глотки и гортани, кариес зубов, паратонзиллярный абсцесс, флегмонозная ангина, парафарингит, периодонтит, слюннокаменная болезнь, перикоронариты, перелом и остеомиелит челюстей. Иногда флегмона шеи развивается в результате ранений стенок пищевода [4, 17, 18]. Флегмоны шеи подразделяют на верхние, средние и нижние, глубокие и поверхностные. Выделяют флегмоны подчелюстные и подбородочные; бокового или переднего, заднего отдела шеи; околопищеводные. Встречаются флегмоны, занимающие несколько анатомических областей, но не выходящие за пределы шеи, включая циркулярную флегмону шеи. В отдельную группу выделяют флегмоны, течение которых осложняется развитием медиастинита. По мнению многих авторов, это деление условно, однако в конкретной ситуации оно позволяет выбрать наиболее адекватный способ хирургического лечения [13, 14, 16, 20]. Для флегмон шеи характерно отсутствие склонности к прорыву наружу и спонтанному опорожнению, поэтому ведущим методом их лечения является хирургический, причем вмешательство должно быть проведено в максимально ранние сроки (профилактика медиастинита, сепсиса и др.). Необходимы широкие (лампасные) разрезы на шее с удалением пораженных участков тканей и качественным, беспрепятственным дренажом [4, 17, 18]. Особо неблагоприятно флегмона шеи протекает у пожилых пациентов и на фоне сопутствующих заболеваний, таких как сахарный диабет, гипертоническая болезнь, ишемическая болезнь сердца, атеросклероз, хронический алкоголизм, патологическое ожирение и др. [4]. Гнойное воспаление клетчатки средостения – гнойный медиастинит остается одной из тяжелых форм гнойной хирургической инфекции мягких тканей. Распространенность этого заболевания не имеет тенденции к снижению. На протяжении многих лет заболеваемость первичными и вторичными гнойными медиастинитами колеблется в диапазоне 0,15–0,6 на 100 тыс. человек в год [21, 22]. Медиастиниты плохо диагностируются на ранних стадиях. Частично диагностические затруднения и ошибки объясняются недостаточными знаниями врачей в данной области. Объективные причины диагностических проблем заключаются в скудности начальных проявлений медиастинита и часто наблюдающихся диссоциациях между выраженностью и распространенностью процесса в средостении и самочувствием больного, между данными клинического и рентгенологического обследований. Медиастиниты протекают тяжело. Весьма затруднительно назвать другое хирургическое заболевание, которое с таким постоянством сопровождается развитием многочисленных и разнообразных жизнеугрожающих осложнений. Осложненное течение гнойного медиастинита наблюдается так часто, что порой достаточно сложно определиться, относится то или иное состояние к проявлениям гнойного медиастинита или к его осложнениям [21, 22]. Обследование больных с подозрением на гнойный медиастинит должно проводиться по специально разработанным алгоритмам и основываться на раннем применении методов, позволяющих в максимально короткие сроки подтвердить или исключить этот диагноз. Основу своевременной диагностики гнойного медиастинита составляют 3 непременных условия: предположение о возможности развития этого грозного осложнения у данного больного, знание клинической картины гнойного медиастинита и осведомленность об алгоритмах объективной диагностики гнойного медиастинита в различных клинических ситуациях. Рентгенологическим способам исследований, безусловно, принадлежит ведущее место в объективной диагностике гнойных медиастинитов. Их основные рентгенологические признаки: расширение тени средостения и глубоких клетчаточных пространств шеи, наличие в клетчаточных образованиях шеи и средостения пузырьков и полосок газа, уровней жидкости. В диагностике гнойных медиастинитов придается все большее значение компьютерной томографии. Основное показание к ее применению – это ситуация, когда имеется диссоциация между данными клиники и рутинного рентгенологического исследования. Методики ультразвукового исследования органов средостения не получили еще достаточно широкого распространения, и сообщения о применении сонографии для диагностики гнойного медиастинита немногочисленны. Лечение гнойного медиастинита, как и любого другого вторичного гнойного хирургического заболевания, складывается из устранения источника заболевания, адекватного дренирования гнойных полостей, рациональной антибактериальной терапии, посиндромной коррекции органных и системных расстройств [21, 22]. Эмпирическую антибиотикотерапию при гнойных медиастинитах, протекающих как банальный нагноительный процесс, следует проводить по принципу эскалации, а при гнойных медиастинитах, протекающих по типу некротизирующего фасциита, − по принципу деэскалации. Основу выбора антибактериальных препаратов для стартовой терапии должны составлять данные анализа антибиотикочувствительности штаммов, выделенных от больных отделения реанимации и интенсивной терапии данного стационара. В дальнейшем необходимы повторные микробиологические исследования в связи с высокой вероятностью смены возбудителей в процессе лечения. Наиболее типичные рекомендации, содержащиеся в публикациях, посвященных эмпирической антибактериальной терапии гнойных медиастинитов, включают в себя следующие положения: при использовании в эмпирической антибактериальной терапии цефалоспоринов предпочтение следует отдавать препаратам III (цефоперазон, цефтазидим, цефтриаксон) или IV поколения (цефепим); из препаратов группы аминогликозидов применяются гентамицин, тобрамицин, нетилмицин, амикацин; при возможности выбора карбапенема предпочтительно использование меропенема; при неэффективности терапии карбапенемами используют ванкомицин; в случаях выявления флоры, малочувствительной к ванкомицину, последний обычно не отменяют, но лечение дополняют вторым антибиотиком или нитрофурановым препаратом; в случае неэффективности терапии гликопептидами к лечению добавляют противогрибковый препарат (амфотерицин В или флуконазол) [21, 22]. Обязательным компонентом лечения больных гнойным медиастинитом должна быть иммунотропная терапия, при тяжелом течении – с использованием современных средств пассивной иммунизации. Больные гнойным медиастинитом максимально рано должны быть обеспечены энтеральным зондовым питанием, позволяющим полностью компенсировать как энергетические, так и пластические потери. Ведение больных гнойным медиастинитом в послеоперационном периоде помимо строгого соблюдения принципов терапии должно включать в себя реализацию программы мониторинга с целью раннего выявления осложнений, вероятность развития которых весьма высока. Одной из основных задач мониторинга является динамическая оценка эффективности санации гнойных полостей. В клинической практике большинство глубоких флегмон шеи, следовательно, и вторичных гнойных медиастинитов, имеют тонзиллогенное происхождение. Поражения других локализаций чаще приводят к развитию поверхностных флегмон, при которых гнойные медиастиниты, как правило, не развиваются [21, 22]. Отличительной особенностью вторичных тонзиллогенных гнойных медиастинитов является то, что достаточно часто инфекционный процесс в медиастинальной клетчатке развивается на фоне выраженного иммунодефицита и протекает по типу некротизирующего фасциита. В таких случаях защитно-отграничительная роль фасциальных образований сводится на нет, а клиническое течение заболевания отличается значительной тяжестью и быстрым развитием осложнений [21, 22]. Кроме того, нельзя забывать о тонзиллогенном сепсисе, который является осложнением ангин, паратонзиллитов и паратонзиллярных абсцессов и может быть острым и хроническим. В неотложной помощи нуждаются больные с его острыми формами. Для острого тонзиллогенного сепсиса характерны озноб со значительным повышением температуры тела, иктеричность склер, резкая слабость, головная боль, жажда, боль в суставах и мышцах. Снижение температуры тела сопровождается потоотделением. Может появиться геморрагическая сыпь, становятся болезненными и увеличиваются лимфатические узлы шеи, как правило, увеличиваются селезенка и печень. В крови – умеренная анемия, лейкоцитоз (20–30х109/л клеток), нейтрофилез (80–90%), лимфопения (5–15%), СОЭ 45–60 мм/ч. Из крови обычно высеивают стрептококк группы А, изредка стафилококк. При дифференциальной диагностике следует исключить другие возможные местные инфекционные очаги, которые могут явиться источником сепсиса [17, 18, 22]. Способом лечения является интенсивная антибиотикотерапия. Большое значение имеют устранение очага инфекции и прерывание путей ее распространения. При наличии паратонзиллита или выраженных признаков ангины миндалины удаляют в остром периоде. Если ангина уже закончилась, то миндалины могут быть временно сохранены [2, 19, 21, 24]. Если, несмотря на проведение антибиотикотерапии и вскрытие паратонзиллярного абсцесса (и тонзиллэктомию), клинические проявления сепсиса сохраняются, и отмечается болезненность сосудистого пучка на шее, показана операция. Сигналом к ее выполнению может быть появление очередного озноба. Операция заключается в ревизии вен миндалин вплоть до внутренней яремной (доступ такой же, как при перевязке наружной сонной артерии). Оптимальный уровень разреза – место впадения общей лицевой вены во внутреннюю яремную. В случае тромбирования лицевой или яремной вены их резецируют в пределах непораженных частей. Встречающиеся по ходу операции увеличенные, воспаленные или расплавленные лимфатические узлы иссекают. У таких больных следует одновременно дренировать клетчатку парафарингеального пространства [17, 18, 20, 22, 23]. Операцию обычно проводят с одной стороны, которую определяют по клинической симптоматике. В том случае, если невозможно определить «виновную» сторону, например, при развитии сепсиса ко времени излечения ангины, то операция может быть двусторонней. Если крупные вены кажутся интактными, то их прослеживают вверх до паратонзиллярной области [2]. Таким образом, проблема лечения больных парафарингитом, парафарингеальным абсцессом с образованием глубоких флегмон шеи и медиастинитом, тонзиллогенным сепсисом остается чрезвычайно актуальной. Несмотря на значительный арсенал средств медикаментозного лечения данных заболеваний, сохраняющийся высокий процент осложнений требует особого внимания к этой проблеме и подготовки персонала с целью своевременной диагностики и адекватной терапии подобных больных. Флегмоны шеи и медиастиниты тонзиллогенной этиологии отличаются бурным течением и высокой летальностью. Это обусловлено снижением иммунологической реактивности организма, высокой вирулентностью инфекции, поздним обращением больного за специализированной помощью, неадекватной стартовой терапией. Для успешного лечения больных с флегмоной шеи, гнойным медиастинитом, сепсисом необходимо тесное взаимодействие оториноларинголога, хирурга-стоматолога, торакального хирурга, анестезиолога-реаниматолога. Успех лечения зависит от своевременной диагностики, особенно на догоспитальном этапе, детального обследования в специализированном ЛОР-отделении, раннего и адекватного хирургического вмешательства и комплексной консервативной терапии. Только для зарегистрированных пользователей источник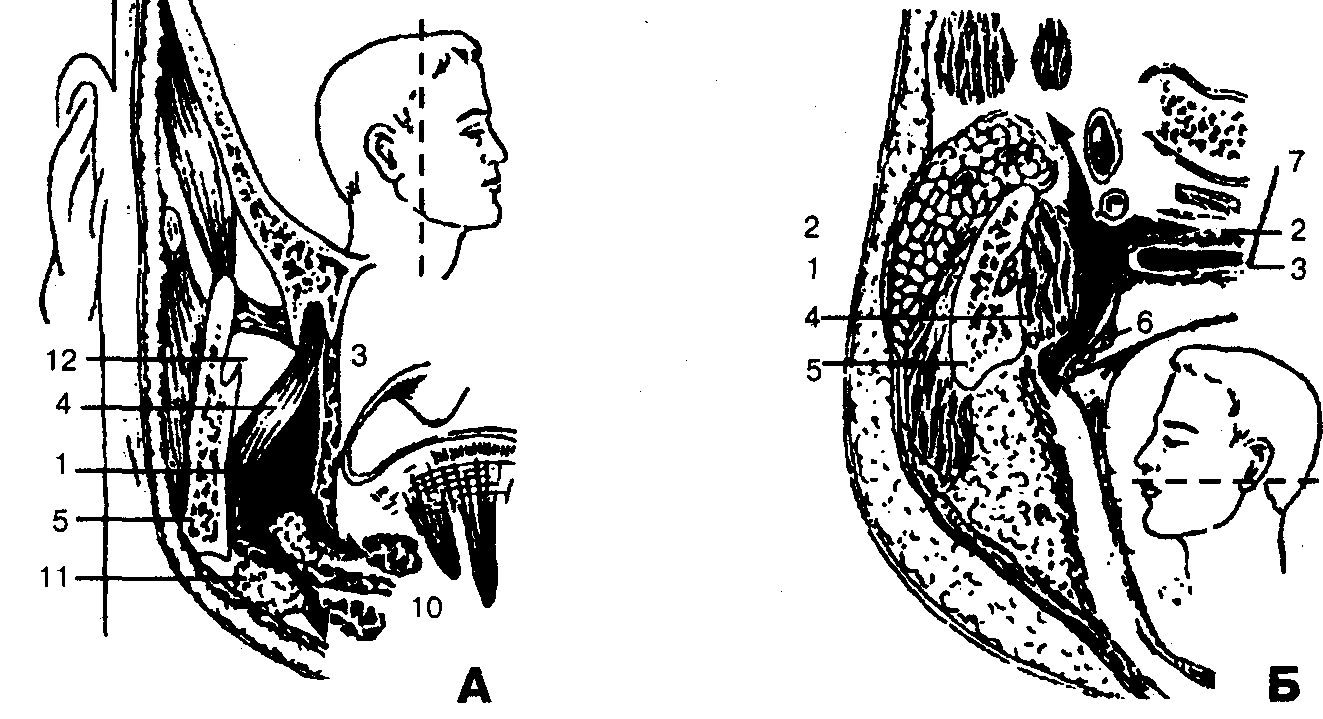
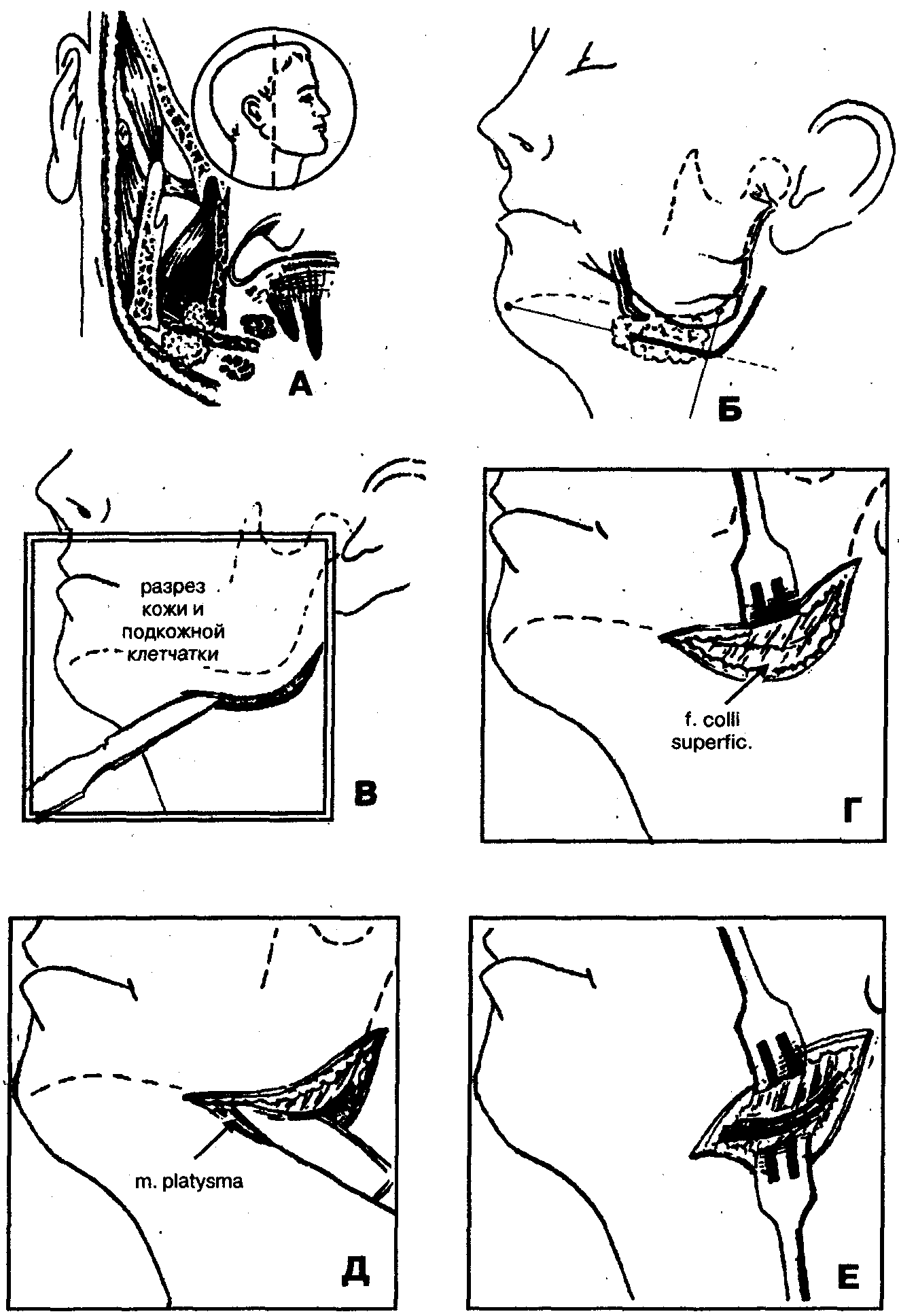
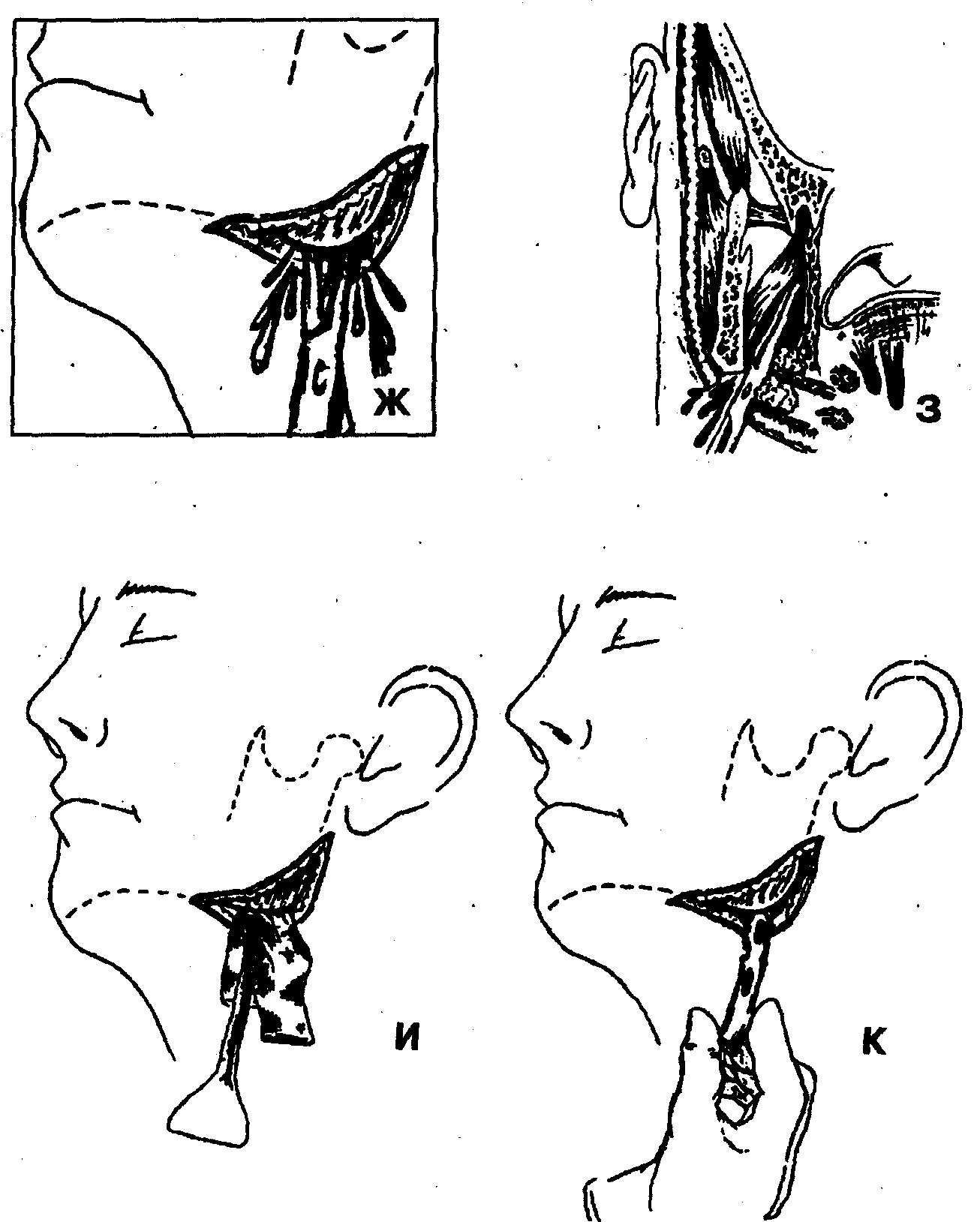
Рис. Схема локализации флегмон.
а — крылонёбной и подвисочной ямок:
1 — головка нижней челюсти;
2 — воспалительный инфильтрат;
3 — медиальная крыловидная мышца;
б — височная область:
1 — жевательная мышца;
2 — нижняя челюсть;
3 — скуловая кость;
4 — височная кость;
5 — воспалительный инфильтрат
Рис. Схема локализации окологлоточного пространства:
а — фронтальная плоскость:
1 — жевательная мышца;
2— медиальная крыловидная мышца;
3 — латеральная крыловидная мышца;
4 — височная мышца;
5 — воспалительный инфильтрат;
6 — нижняя челюсть;
7 — боковая стенка глотки;
б — горизонтальная плоскость:
1 — жевательная мышца;
2 — медиальная крыловидная мышца;
3 — околоушная железа;
4 — глоточно-предпозвоночная фасция;
5 — воспалительный инфильтрат;
6 — нижняя челюсть;
7 — шилодиафрагма;
8 — нёбная миндалина;
9 — внутренняя сонная артерия;
10 — внутренняя яремная вена;
11 — задний отдел окологлоточного пространства
Рис. Схема локализации флегмон подчелюстного пространства:
1 — челюстно-подъязычная мышца;
2 — двубрюшная мышца;
3 — воспалительный инфильтратРис. Схема локализации флегмон дна полости рта и подбородочного пространства
А.В. Вязьмитина



