Тонкая серозная оболочка — брюшина, — которая в том или ином виде располагается на большей части органов, имеет специфические защитные свойства. Так, например, при возникновении воспаления она может отграничивать пораженную область, формируя абсцесс брюшной полости. На медицинском сленге это называется «припаивание», то есть образование спаек между соседними органами таким образом, чтобы получилось замкнутое пространство.
Абсцесс брюшной полости – это гнойное воспаление органа или его части, с дальнейшим расплавлением тканей, образование полости и капсулы вокруг нее. Он может сформироваться абсолютно в любом «этаже» брюшной полости и сопровождаться явлениями интоксикации, лихорадки и сепсиса.
Кром этого, у пациента будут превалировать болевые ощущения, наблюдаться дефанс мышц живота, возможна тошнота и рвота. Иногда, в сложных случаях, спайки вызывают кишечную непроходимость.
Абсцесс брюшной полости, что не удивительно, образуется после хирургических вмешательств и трактуется как осложнение этого вида лечения. Ввиду роста количества проводимых ежегодно операций, число подобных осложнений тоже прогрессивно увеличивается. Большую роль в этом играет снижение иммунитета и повсеместное применение антибиотиков, формирующее у микроорганизмов устойчивость и затрудняющее послеоперационную профилактику осложнений.
Согласно заключениям статистов, у одного процента хирургических пациентов развивается послеоперационный абсцесс. Эта цифра выше, если вмешательство было экстренным и времени на предоперационную подготовку не было.
Основной фактор риска, из-за которого может возникнуть абсцесс брюшной полости, — это, конечно, полостное оперативное вмешательство. Чаще всего он возникает после лечения заболеваний поджелудочной железы, желчного пузыря, сшивания петель кишечника.
Появление воспаления связано с попаданием содержимого кишечника на брюшину, а также обсеменения ее в условиях операционной. Оно может быть вызвано и тупой травмой живота. В месте сдавления образуется асептическое воспаление, к которому позже присоединяется вторичная флора.
Более чем в половине случаев абсцесс располагается либо за париетальным (пристеночным) листком брюшины, либо между ее париетальным и висцеральным листками.
Абсцесс брюшной полости (МКБ 10 — К65) может появиться в результате травм живота, например, длительных сдавлений или ударов, инфекционных заболеваний кишечной трубки (иерситеоз, сальмонелез, брюшной тиф), развития воспалительных процессов в органах или на слизистых, а так же после перфорации язвы желудка или кишечника.
Выделяют три основные причины:
- Наличие вторичного перитонита из-за разрыва аппендикса, несостоятельности кишечных анастомозов после полостных операций, некроза головки поджелудочной железы, травмы живота.
- Гнойное воспаление тазовых органов, например, сальпингит, параметрит, пиосальпинкс, тубоовариальный абсцесс и другие.
- Острое воспаление поджелудочной железы и желчного пузыря, неспецифический язвенный колит.
Помимо вышеперечисленного, иногда причиной абсцесса может быть воспаление околопочечной клетчатки, остеомиелит поясничного отдела позвоночника, туберкулезный спондилит. Чаще всего в очаге воспаления высеивают стафилококков, стрептококков, клостридий и ишерихий, то есть ту флору, которая и в норме может встречаться в кишечнике.
Абсцесс после операции брюшной полости появляется вследствие чрезмерной реакции иммунной системы на вмешательство во внутреннюю среду или на размножение микроорганизмов. Возбудитель может проникнуть в брюшную полость и с током крови или лимфы, а так же просочиться через стенку кишечника. Кроме того, всегда есть риск занести инфекцию с руками хирурга, инструментарием или материалами во время операции. Еще одним фактором выступают органы, сообщающиеся с внешней средой, такие как маточные трубы или кишечник.
Нельзя исключать появление воспалительных инфильтратов после проникающего ранения брюшной полости, перфорации язв и расхождении швов после хирургического лечения.
Брюшина реагирует на появление раздражающего фактора (воспаления) стереотипно, а именно, она вырабатывает на своей поверхности фибрин, который склеивает участки слизистой между собой и отграничивает таким образом очаг от здоровых тканей. Если в результате действия гноя эта защита разрушается, то воспалительный детрит затекает в карманы и отлогие места живота. При развитии такого сценария говорят уже о сепсисе.
Что происходит с человеком, когда у него формируется абсцесс брюшной полости? Симптомы схожи с любым воспалительным заболеванием:
- Высокая, внезапно начавшаяся лихорадка сопровождающаяся ознобом и обильным потом.
- Тянущие боли в животе, которые усиливаются при дотрагивании или надавливании.
- Учащенное мочеиспускание, так как брюшина натягивается и это раздражает барорецепторы стенки мочевого пузыря.
- Нарушения стула в виде запора.
- Тошнота и рвота на высоте лихорадки.
Кроме того, у пациента может быть учащенное сердцебиение. Оно возникает по двум причинам: высокая температура и интоксикация. А так же патогномоничным симптомом является напряжение мышц пресса. Это защитный рефлекс, который не позволяет еще больше травмировать воспаленную область.
Если абсцесс расположен непосредственно под диафрагмой, то помимо общих симптомов будут такие, которые укажут на эту особенность. Первым отличием будет то, что боль локализуется в подреберной области, усиливается во время вдоха и иррадиирует в лопаточную область. Второе отличие – это изменение походки. Человек начинает невольно беречь больную сторону и наклоняется к ней, чтобы уменьшить напряжение мышц.
Абсцесс брюшной полости (МКБ 10 – К65) может остаться не диагностированным, если развивается на фоне других тяжелых состояний, либо пациент не обращается за помощью. Но следует помнить, что в результате такого халатного поведения могут развиться угрожающие жизни состояния, такие как сепсис и разлитой перитонит.
Поддиафрагмальные абсцессы способны расплавлять диафрагму и прорываться в плевральную полость, образуя там спайки. Такой сценарий может даже привести к повреждению легкого. Поэтому, если после операции или травмы у вас поднялась температура или возникли болевые ощущения, не ждите, что все само пройдет. В таком вопросе лишняя проверка не помешает.
Послеоперационный абсцесс брюшной полости в условиях стационара выявить достаточно легко. Самыми информативными методами являются рентген, УЗИ, КТ и МРТ органов груди и живота. Помимо этого, можно женщинам сделать пункцию свода влагалища, чтобы проверить, есть ли гнойные затеки в отлогих местах.
Кроме того, не стоит забывать и о лабораторной диагностике. В общем анализе крови будет наблюдаться резкое повышение скорости оседания эритроцитов (СОЭ), лейкоцитарная формула будет иметь резкий сдвиг влево, возможно даже до юных форм, а абсолютное число лейкоцитов повысится за счет нейтрофилов.
Эталоном в диагностике абсцессов остается ультразвуковое исследование брюшной полости. Существуют четкие признаки, которые указывают на наличие воспалительного инфильтрата:
- образование имеет четкие контуры и плотную капсулу;
- внутри его находится жидкость;
- содержимое неоднородное по структуре и разделяется на слои;
- над жидкостью есть газ.
Основным методом лечения абсцессов, конечно же, остается оперативное вмешательство. Необходимо дренировать гнойник, промыть полость антисептиком и раствором антибиотиков. Консервативное лечение не дает никакой гарантии того, что воспаление утихнет, а жидкость внутри абсцесса самостоятельно эвакуируется.
Конечно, после того как очаг будет удален, пациенту обязательно назначают противомикробную терапию антибиотиками широкого спектра. Как правило, врач выписывает одновременно два препарата, имеющих различный механизм действия и эффективно уничтожающих разных представителей микробной флоры.
Обязательно стоит предупредить больного о возможных последствиях данного лечения, таких как рвота, отсутствие аппетита, воспаление сосочкового слоя языка, головные боли и учащенное мочеиспускание. Да и самому врачу стоит о них помнить и не добавлять их к клинической картине заболевания.
Абсцесс брюшной полости (код по МКБ 10 – К65) — достаточно серьезное осложнение, поэтому врачам и пациентам стоит озаботиться профилактикой этого состояния. Необходимо адекватно и в полном объеме лечить воспалительные заболевания любых органов брюшной полости, обязательно проводить пред- и постоперационную подготовку больных, а так же хорошо стерилизовать инструментарий и руки хирурга.
При подозрении на аппендицит или в случае внезапного подъема температуры не стоит ждать знака свыше, а необходимо немедленно обратиться к врачу за консультацией. Это может спасти вам жизнь и здоровье.
Смертность от абсцесса брюшной полости достигает сорока процентов. Все зависит от того, насколько распространен процесс, где он располагается и какое заболевание его вызвало. Но при своевременно обращении в больницу вероятность неблагоприятного исхода снижается.
источник
Абсцесс брюшной полости может сформироваться под диафрагмой, в тазовой полости, а ещё в почке, селезёнке, поджелудочной железе, печени и других органах. Как правило, такая патология является последствием травм, воспалений или прободения кишечника.
В брюшной полости могут сформироваться такие абсцессы – внутрибрюшинные, забрюшинные, внутриорганные. Первые два типа болезни формируются в зоне анатомических каналов, карманов, сумок брюшины и межорганных пространствах. А внутриорганные формируются в самих органах, о чём и говорит название абсцесса.
Медики определили, что гнойник в теле человека начинает появляться после перенесённых травм, инфекционных болезней, прободений и воспалений. Поддиафрагмальный тип развивается в том случае, когда инфицированная жидкость из поражённого органа перемещается наверх брюшной полости. Новообразования в средней части пространства прогрессируют по причине разрыва или повреждения аппендикса, воспаления в кишечнике или дивертикулеза. Абсцессы полости таза образуются по тем же причинам, что и вышеперечисленные, а также при заболеваниях органов, которые расположены в этой области.
Формированию и прогрессированию недуга способствует наличие таких бактерий:
- аэробные – кишечная палочка, протей, стрептококки, стафилококки;
- анаэробные – клостридии, бактероиды, фузобактерии.
Помимо бактерий, источником гнойного процесса может быть наличие паразитов в организме.
Появление гнойника в аппендиксе или поджелудочной железе провоцируется инфекционным воздействием. В межкишечном пространстве развивается абсцесс после деструктивного аппендицита, перфорации язвенных образований и перитонита гнойной формы.
Абсцессы в зоне таза у женщин формируются вследствие гинекологических патологий. Причины образования опухоли в иных органах брюшной полости могут быть такие:
- в почках – провоцируется бактериями или инфекционными процессами;
- в селезёнке – инфекция проникает в орган с кровотоком и повреждает селезёнку;
- в поджелудочной – проявляются после приступа панкреатита острой формы;
- в печени – злокачественные бактерии попадают из кишечника в печень по лимфатическим сосудам, из заражённого желчного пузыря, из места инфекции в брюшине или из другого органа.
Зачастую абсцесс не является первичной патологией, а только осложнением при разных недугах. Доктора диагностируют, что после проведения операции в брюшной полости может сформироваться такое гнойное образование.
В медицинской практике доктора неоднократно сталкивались с разными формами недуга. В связи с этим абсцессы брюшной полости разделяются на такие типы:
- внутрибрюшинный;
- забрюшинный;
- внутриорганный.
По первоисточнику абсцесс разделяют по таким характеристикам:
- после травм;
- после операции;
- метастатический;
- перфоративный.
В зависимости от возбудителя, который спровоцировал гнойный процесс, подразделяется на:
- бактериальный;
- паразитарный;
- некротический.
Абсцессы могут быть разного количества, а именно:
Также отмечают различие гнойного процесса в зависимости от места расположения:
- пристеночный;
- внутриорганный;
- межмышечный;
- поддиафрагмальный;
- аппендикулярный;
- тазовый.
В основном признаки недуга проявляются по-разному. Наиболее часто абсцесс брюшной полости характеризуется лихорадкой и дискомфортом в зоне живота. Также для прогрессирования недуга характерны тошнота, нарушенный стул, частое мочеиспускание, плохой аппетит и похудение.
Ещё у патологии есть характерные симптомы:
- ускоренное сердцебиение;
- напряжённые мышцы передней стенки живота.
Если болезнь развилась в поддиафрагмальной зоне, то к вышеупомянутым основным признакам добавляются и иные показатели:
- болевые приступы в зоне подреберья, которые прогрессируют при вдохе и переходят на лопатку;
- изменение в ходьбе больного – туловище наклоняется в сторону;
- высокая температура тела.
Во время первичного осмотра пациента, доктору важно определить основные симптомы. При принятии горизонтального положения больной чувствует неприятные ощущения в районе гнойного процесса. Также, диагностируя абсцесс, важно учитывать состояние языка — появляется сероватый налёт и сухость слизистой рта. Живот при воспалении немного вздувается. Доктор обязательно проводит пальпацию передней брюшной стенки, во время которой пациенту прощупывают воспалённую зону. При обнаружении гнойника больной почувствует сильную боль.
После проведения физикального осмотра, больного направляют на проведение общеклинических и биохимических анализов крови, мочи и кала.
Во время диагностирования недуга, ещё нужно провести такие инструментальные исследования:
- УЗИ;
- рентген;
- КТ и магнитно-резонансная томография;
- пункция.
Рентген позволяет обнаружить в теле больного с поражённой стороны купол диафрагмы, который немного приподнялся, в плевральной полости можно выявить реактивный выпот. А при поддиафрагмальном типе абсцесса, на снимке заметен газовый пузырь с определённым уровнем жидкости под ним.
В медицине лучшим методом исследования считается УЗИ. Во время такого исследования можно точно диагностировать недуг, рассмотреть состояние органа и определить локализацию, размер и плотность гнойника.
При осложнённом диагностировании болезни и в целях установления дифференциального диагноза доктора назначают компьютерную томографию и лапароскопию.
После того как доктором проведено УЗИ, и диагноз «абсцесс брюшной полости» подтверждён с помощью КТ, то можно назначать схему лечения. Самый эффективный и кардинальный способ лечения – операция.
Способ и объем хирургического вмешательства зависит от места расположения патологического процесса. При гнойном процессе обширных размеров производится разрез передней брюшной стенки с дальнейшим удалением гнойника.
Если же у пациента несколько абсцессов маленьких размеров, то используется метод дренирования. При этом делают несколько небольших проколов через кожу и, под контролем УЗИ аппарата, удаляют гной.
При лечении больного, врачи стараются найти более адекватные и консервативные способы устранения недуга для предотвращения разных осложнений. На любой стадии больному назначаются антибиотики. Такие препараты используются для уменьшения гематогенного размножения инфекции, поэтому медикаментозная терапия проводится до и после операции. Также доктор может назначить лекарства для подавления кишечной микрофлоры.
Так как абсцесс в брюшной полости — заболевание, которое может рецидивировать даже после проведения операции и очистки органа, то прогноз на жизнь зависит от многих факторов. Для установления предположительной продолжительности жизни, доктор учитывает показатели обследования, общее состояние пациента, его возраст, объем поражения инфекцией органа и место расположения гнойника.
По статистическим данным докторов, от абсцесса умирают 10–35% пациентов. Если же у пациента развилось несколько гнойников, то прогноз будет неблагополучным.
Дабы не допустить развития тяжёлой гнойной патологии, доктора советуют вовремя проходить обследование и своевременно устранять такие недуги:
- гастроэнтерологические болезни;
- острые хирургические патологии;
- воспаления женских половых органов.
Предотвратить формирование гнойника довольно просто, если вовремя выявить причину и своевременно её ликвидировать.
источник
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом».
В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% — внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
- Перитонит. В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д. Типичными местами локализации служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
- Инфекционные процессы в малом тазу. Причиной абсцесса могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинкс, тубоовариальный абсцесс.
- Заболевания органов ЖКТ. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
- Инфекции забрюшинного пространства. Псоас-абсцесс может являться следствием остеомиелита позвоночника, туберкулезного спондилита, паранефрита.
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников — одиночные или множественные.
По локализации встречаются:
- поддиафрагмальные,
- межкишечные,
- аппендикулярные,
- тазовые (абсцессы дугласова пространства),
- пристеночные
- внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц. Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Решающая роль в диагностике абсцесса брюшной полости отводится рентгенологическому обследованию. Как правили, обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии.
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.
При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
источник
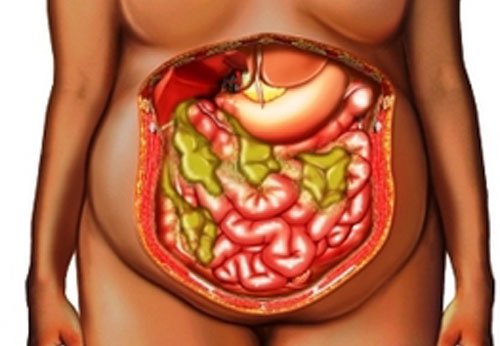
Абсцесс брюшной полости – это неспецифический воспалительный процесс, при котором между внутренними органами формируется полость, заполненная гнойным содержимым. Стенками образования могут выступать анатомические углубления, «карманы», листки сальника или связок. Заболевание обычно сопровождается интоксикацией организма и выраженным болевым синдромом.
Клиническая картина болезни зависит от локализации, вида и давности абсцесса. Характер и интенсивность жалоб также напрямую связаны с общим состоянием организма человека, болевым порогом. Встречаются случаи, когда пациента беспокоят лишь незначительные боли в животе и субфебрильная лихорадка.
-
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
- учащенное сердцебиение (тахикардия) на фоне гипертермии;
- общая интоксикация (головная боль, тошнота, ухудшение аппетита, слабость);
- бледность или мраморность кожных покровов;
- боли в животе различной интенсивности и локализации, которые могут распространяться на грудную клетку, поясничную область;
- локальное напряжение мышц передней брюшной стенки.
Возможно присоединение признаков пареза кишечника: запоры, сильное вздутие живота, рвота. В клиническом анализе крови обнаруживаются изменения, характерные для острого воспалительного процесса: повышенные значения СОЭ, лейкоцитоз с нейтрофилезом.
Особенность клинической картины абсцесса также зависит от его локализации:
- Поддиафрагмальный абсцесс. Чаще всего образуется после оперативных вмешательств на брюшной полости, в результате травм. Типичная локализация – справа, в области печени. При таком расположении боли возникают в правом подреберье и могут иррадиировать в грудную клетку, правое надплечье, усиливаться во время ходьбы, при кашле.
-
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
- Аппендикулярный абсцесс. Появляется на фоне воспалительного инфильтрата вокруг измененного аппендикса. На первых стадиях характерно уменьшение болей в подвздошной области, снижение температуры тела. Спустя 6-7 суток симптомы возвращаются с новой силой, и пальпируется болезненное неплотное образование.
- Абсцесс Дугласова кармана. Характеризуется скоплением гноя в позадиматочном пространстве в результате воспалительных заболеваний матки, яичников, маточных труб или аппендикулярного отростка. Кроме сильных болей внизу живота женщину могут беспокоить частые позывы на мочеиспускание, акт дефекации, чувство распирания в этой области, диарея.
-
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Полости с гноем в области поджелудочной железы, селезенки встречаются реже и имеют сходные признаки с острым воспалением этих органов (деструктивный панкреатит, спленит).
К формированию абсцессов в брюшной полости может привести:
- хирургическое вмешательство с несоблюдением правил антисептики, «забытый» инструментарий, салфетки;
- ножевые, тупые травмы живота, огнестрельные ранения;
- острый холецистит, деструктивный панкреатит, перфоративная язва 12-перстной кишки или желудка;
- острый флегмонозный аппендицит, воспаление придатков матки;
- разлитой перитонит.
В формировании гнойных полостей большую роль играет микробная инфекция, некрозы тканей, несколько меньшую – паразитарные инвазии.
При появлении характерных для гнойного воспаления жалоб следует обратиться к терапевту, который после осмотра и опроса должен перенаправить пациента к соответствующему специалисту. Это может быть врач- хирург или врач-гинеколог. В случае острого развития симптомов или резкого ухудшения состояния, рекомендуется вызвать бригаду скорой медицинской помощи, которая доставит больного в специализированное отделение.
Для подтверждения диагноза, а также для поиска его причины могут быть назначены такие исследования:
-
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
- Компьютерная томография. Исследование назначается в случае малоинформативности УЗИ, для обследования труднодоступных зон. КТ позволяет выявить не только локализацию образования, но и количество абсцессов, их размеры.
- Обзорная рентгенография брюшной полости. Методика позволяет отличить поддиафрагмальный абсцесс от печеночного или межкишечного. Полости с гноем выявляются в виде округлых образований с уровнем жидкости.
-
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
- Диагностическая лапароскопия. Исследование брюшной полости выполняется через прокол в стенке живота с помощью специальной аппаратуры – эндоскопа. При необходимости такая диагностика может закончиться полноценной операцией.
Основной метод лечения сформировавшихся в брюшной полости абсцессов – хирургический. В обязательном порядке назначается один или несколько антибактериальных препаратов с широким спектром воздействия. При необходимости используют антипаразитарные средства, ингибиторы протеолитических ферментов, человеческие иммуноглобулины.
При поддиафрагмальных, подпеченочных и при межкишечных абсцессах дренирование осуществляется через переднюю брюшную стенку под контролем УЗИ. Если гной скопился в малом тазу, то доступ происходит через прямую кишку или позадиматочное пространство.
При неэффективности предыдущего метода, в случае труднодоступного расположения абсцесса выполняется общий доступ путем срединного разреза. В обязательном порядке в брюшной полости оставляют дренажи для дальнейшего оттока гноя, регулярного промывания растворами антисептика.
Ингибиторы протеолиза («Гордокс», «Контрикал») помогают остановить процессы распада ткани, а также улучшают проникновение антибактериальных препаратов в место воспаления. При недостаточном ответе пациента на системную противомикробную терапию к лечению добавляют иммуноглобулины, которые содержат антитела против большого количества микроорганизмов.
При отсутствии должного лечения возрастает риск развития таких осложнений:
- Разлитой перитонит вследствие разрыва капсулы абсцесса. Проявляется острой болью, ухудшением состояния, появлением сильного напряжения мышц брюшного пресса, тахикардией, лихорадкой.
- Сепсис – системная ответная реакция организма на гнойное воспаление. Характеризуется выраженной интоксикацией, образованием некрозов во внутренних органах и полиорганной недостаточностью.
В случае проведения оперативного вмешательства, аспирации гноя и назначения адекватной антибактериальной терапии, прогноз заболевания является благоприятным — возможно полное излечение.
источник
В пособии приводятся методы исследования и семиологии при хирургических заболеваниях отдельных органов и систем, а также дается описание основных заболеваний и их лечение. Для студентов высших медицинских учебных заведений, хирургов.
Приведённый ознакомительный фрагмент книги Факультетская хирургия: конспект лекций (В. Ф. Гладенин) предоставлен нашим книжным партнёром — компанией ЛитРес.
Лекция 7. Абсцессы брюшной полости. Этиология. Клиника. Диагностика. Лечение
В связи с высокими пластическими свойствами брюшины воспалительный процесс, исходящий из первичного очага инфекции, нередко принимает ограниченный характер. Развитию отграничения способствуют сращения, возникающие между органами, сальником и париетальной брюшиной. Формируется своеобразная пиогенная капсула, препятствующая распространению процесса. Эта форма воспаления брюшины обозначается как отграниченный перитонит или абсцесс брюшной полости. Локализация такого очага может быть различной. Она зависит от месторасположения первичного очага инфекции (червеобразный отросток, желчный пузырь, женские половые органы), а также от перемещения гнойного экссудата под действием силы тяжести или распространения инфекции по лимфатическому и венозному пути.
К абсцессам брюшной полости относят поддиафрагмальный абсцесс, абсцесс малого таза, периаппендикулярный абсцесс и межкишечные абсцессы (одиночные и множественные).
Поддиафрагмальный абсцесс локализуется в правом или левом поддиафрагмальном пространстве и является осложнением различных острых хирургических заболеваний органов брюшной полости: аппендицита, острого холецистита, перфоративной язвы желудка и двенадцатиперстной кишки, острого панкреатита и различных операций на органах брюшной полости, а также травм и огнестрельных ранений брюшной полости.
Клиника и диагностика. Основная жалоба – постоянные боли, локализующиеся в правом или левом подреберье, которые могут иррадиировать в спину, лопатку, надплечье за счет раздражения окончаний диафрагмального нерва. Кроме того, больных беспокоят тошнота, икота. Типичным является наличие затянувшейся лихорадки, ремиттирующий характер ее, ознобы. Пульс учащен до 100—110 ударов в минуту. Характерно появление одышки.
При осмотре отмечается вынужденное положение больного на спине или на боку, иногда полусидя. Язык суховат, обложен налетом грязно–серого цвета. Живот несколько вздут, болезненен при пальпации в подреберье, в межреберных промежутках соответственно локализации гнойника. При значительных размерах поддиафрагмального абсцесса определяется асимметрия грудной клетки за счет выпячивания нижних ребер и межреберий. Поколачивание по реберной дуге резко болезненно. Может быть болезненным «френикус–симптом». При перкуссии определяется увеличение верхней границы печени; становится доступной пальпации и нижний край печени, что может создать ложное представление об увеличении размеров самой печени.
В общем анализе крови выявляют лейкоцитоз со сдвигом влево, нейтрофилию и ускорение СОЭ.
Решающую роль при поддиафрагмальном абсцессе играет рентгенологическое исследование. Отмечаются высокое стояние правого купола диафрагмы, утрата его куполообразной формы, уплощение и резкое ограничение подвижности. Прозрачность легочного поля понижается за счет ателектаза нижней доли правого легкого или развития «содружественного» экссудативного плеврита. Прямым рентгенологическим симптомом поддиафрагмального абсцесса является наличие уровня жидкости с газовым пузырем над ним.
Лечение – хирургическое вскрытие и дренирование гнойника. Оперативное лечение представляет значительные трудности в связи с опасностью вскрытия свободной полости плевры или брюшины и инфицированию их. В связи с этим путь к поддиафрагмальному гнойнику должен быть наиболее коротким и без вскрытия серозных полостей. Известны 2 доступа к поддиафрагмальному пространству: чрезбрюшинный; внебрюшинный доступ по А. В. Мельникову или со стороны спины с резекцией ребер. Последний предпочтительнее, так как удается избежать массивного бактериального обсеменения брюшной полости. При использовании этого метода разрез производится по ходу 11–12 ребра от паравертебральной до средне–подмышечной линии. Рассекается задний листок надкостницы, отыскивается переходная складка плевры, которая тупым путем отслаивается от диафрагмы кверху, после чего вскрывается диафрагма и опорожняется гнойник.
Следует помнить о возможности рецидива поддиафрагмального абсцесса при неполном его опорожнении или образовании гнойника в новом месте.
Межкишечные абсцессы развиваются на ограниченном участке брюшины, замкнутом петлями кишечника (чаще тонкой кишки), его брыжейкой, иногда сальником. Они развиваются в результате деструктивного аппендицита, прободной язвы желудка и двенадцатиперстной кишки, после перенесенного разлитого гнойного перитонита.
Клиника и диагностика: тупые боли в животе умеренной интенсивности, периодическое вздутие живота. По вечерам возникает повышение температуры тела до 38 ?С и выше. Живот остается мягким, признаков раздражения брюшины нет, лишь при близкой локализации гнойника к передней брюшной стенке и при его больших размерах определяется защитное напряжение мышц передней брюшной стенки. В крови определяют умеренный лейкоцитоз, увеличение СОЭ. При достаточно больших размерах абсцесса рентгенологически выявляют очаг затемнения, значительно реже с уровнем жидкости и газа. Диагностика межкишечных абсцессов достаточно трудна. Определенную помощь может оказать ультразвуковое исследование.
Лечение хирургическое: вскрытие и дренирование полости гнойника. Доступ осуществляют строго в месте проекции абсцесса на брюшную стенку.
источник
Связь их с верхним этажом брюшной полости и полостью малого таза, значение при перитонитах. 3. Типичные места образования абсцессов брюшной полости.
Нижний этаж брюшной полости: границы, синусы, каналы, карманы. 2. Связь их с верхним этажом брюшной полости и полостью малого таза, значение при перитонитах. 3. Типичные места образования абсцессов брюшной полости.
Нижний этаж брюшной полости занимает пространство между брыжейкой поперечной ободочной кишки и малым тазом. Если в верхнем этаже находятся 4 сумок (правый и левый печеночные сумки- в правом есть еще два пространства: правое поддиафрагмальное и правое подпеченочное; третья сумка преджелудочная; четвертая место позадижелудочной говорим сальниковая сумка) в нижнем этаже есть 4 отделов (2 боковых каналов и два брыжеечных синусов) и 5 карманов.
Восходящая и нисходящая ободочные кишки, корень брыжейки тонкой кишки делят нижний этаж брюшной полости на четыле отдела: правый и левый боковые каналы и правый и левый брыжеечные синусы.
1. Правый боковой канал расположен между восходящей ободочной кишкой и правой боковой стенкой живота. Вверху канал переходит в поддиафрагмальное пространство, а внизу – в правую подвздошную ямку, а затем в малый таз.
2. Левый боковой канал ограничен нисходящей ободочной кишкой и левой боковой стенкой живота и переходит в левую подвздошную ямку. Наиболее глубокими при горизонтальном положении являются верхние отделы каналов.
1. Правый брыжеечный синус справа ограничен восходящей ободочной кишкой, сверху – брыжейкой поперечной ободочной кишки, слева и снизу – брыжейкой тонкой кишки. Этот синус в значительной степени отграничен от других отделов брюшной полости. При горизонтальном положении наиболее глубоким оказывается верхнеправый угол синуса.
2. Левый брыжеечный синус по величине больше правого. Сверху ограничен брыжейкой поперечной ободочной кишки, слева – нисходящей ободочной кишкой и брыжейкой сигмовидной, справа брыжейкой тонкой кишки. Снизу синус не ограничен и непосредственно сообщается с полостью малого таза. При горизонтальном положении наиболее глубоким оказывается верхнелевый угол синуса. Оба брыжеечных синуса сообщаются между собой через щель между брыжейкой поперечной ободочной кишки и начальной частью тощей кишки. Воспалительный экссудат из брыжеечных синусов может распространяться в боковые каналы брюшной полости. Левый брыжеечный синус больше правого, и в связи с отсутствием анатомических ограничений в его нижних отделах нагноительные процессы, развивающиеся в синусе, имеют тенденцию опускается в полость малого таза значительно чаще, чем из правого брыжеечного синуса.
Наряду с тенденцией распространения воспалительных экссудатов по всем щелям брюшной полости существуют анатомические предпосылки к образованию осумкованных перитонитов как в боковых каналах, так и в брыжеечных синусах, особенно в правом, как более замкнутом. При операциях на органах брюшной полости, особенно при перитонитах, важно отвести петли тонкой кишки вначале влево, затем вправо и удалить из брыжеечных синусов гной, кровь, чтобы предупредить формирование осумкованных гнойников.
Брюшина, переходя с органа на орган, образует связки, рядом с которыми находятся углубления, получившие названия карманов (recessus).
Recessus duodenojejunalis образуется у места перехода ДПК в тощую, racessus iliocaecalis superior образуется у места впадения подвздошной кишки в слепую в области верхнего подвздошно-слепокишечного угла, racessus iliocaecalis inferior образуется в области нижнего подвздошно-слепокишечного угла, racessus retrocaecalis находится за слепой кишкой, racessus intersigmoideus – воронкообразное углубление между брыжейкой сигмовидной кишки и париетальной брюшиной, начало его обращено в левый боковой канал.
Карманы брюшины могут стать местом образования внутренних грыж. Карманы брюшины при внутренних грыжах могут достигать очень больших размеров. Внутренние грыжи могут ущемлятся и вызывать кишечную непроходимость.
Связь их с верхним этажом брюшной полости и полостью малого таза, значение при перитонитах. 3. Типичные места образования абсцессов брюшной полости.
Хорошо выраженная диафрагмально-ободочная связка, lig. phrenicocolicum, отделяет левый отдел поддиафрагмального углубления от левой боковой борозды (канала) нижнего этажа брюшинной полости, поэтому на этом участке оно свободного сообщения с нижним этажом не имеет.
Существует и внебрюшинное поддиафрагмальное пространство. Оно расположено в забрюшинном пространстве под диафрагмой позади печени.
Внебрюшинные поддиафрагмальные абсцессы чаще всего являются осложнениями при параколитах (воспалении околоободочной клетчатки) и паранефритах (воспалении околопочечной клетчатки).
Подпечёночное углубление, recessus (bursa) subhepatwus, расположено под правой долей печени, справа от ворот печени и сальникового отверстия. Снизу оно ограничено поперечной ободочной кишкой и ее брыжейкой. К нему прилегают нижняя поверхность жёлчного пузыря и верхненаружная поверхность двенадцатиперстной кишки.
В глубине, ближе к позвоночнику, располагается печёночно- почечное углубление, recessus hepatorenale [Morison]. Кроме почки, к нему прилежит и правый надпочечник.
Абсцессы, возникающие вследствие прободения язвы двенадцатиперстной кишки, гнойного холецистита или в результате поступления гноя из сальникового отверстия, располагаются сначала в подпе-чёночном углублении; периаппендикулярный абсцесс распространяется преимущественно в печёночно-почечное углубление. Сюда же в конце концов попадает экссудат и из подпечёночного углубления.
В нем выделяют две боковые брюшинные борозды (правую и левую) и два брыжеечных (мезентериальных) синуса (правый и левый).
Рис. 8.40. Верхнее дуоденальное углубление:
1 — colon transversum; 2 — mesocolon transversum; 3 — plica duodenalis superior; 4 — recessus duodenalis superior; 5 — recessus duodenalis inferior; 6 — plica duodenalis inferior; 7 — a. mesenterica superior; 8 — a., v. mesenterica inferior; 9 — aorta abdominalis
Рис. 8.41. Синусы и околоободочные борозды нижнего этажа брюшинной полости:
1 — vesica biliaris; 2 — sinus mesentericus dexter; 3 — sulcus paracolicum dextrum; 4 — sinus mesentericus sinister; 5 — radix mesenterium; 6 — sulcus paracolicum sinistrum; 7 — gaster; 8 — splen; 9 — hepar; 10 — lig. coronarium hepatis
397. Общий вид толстой кишки.1 — ventriculus; 2 — flexura coli sinistra; 3 — colon descendens; 4 — mesocolon sigmoideum; 5 — colon sigmoideum; 6 — vesica urinaria; 7 — rectum; 8 — appendix vermiformis; 9 — mesenteriolum appendicis vermiformis; 10 — caecum; 11 — ileum (отсечена); 12 — colon ascendens; 13 — colon transversum; 14 — flexura coli dextra; 15 — vesica fellea; 16 — hepar.
398. Задняя стенка брюшной полости после удаления желудка, тонкой и толстой кишок.1 — oesophagus; 2 — lien; 3 — lig. gastrolienale (отсечена); 4 — pancreas; 5 — корень брыжейки поперечной ободочной кишки; 6 — геn sinister; 7 — ложе colon descendens; 8 — aorta abdominalis; 9 — ureter sinister; 10 — корень брыжейки сигмовидной кишки; 11 — rectum; 12 — корень брыжейки тонкой кишки; 13 — ureter dexter; 14 — ложе colon ascendens; 15 — геn dexter; 16 — duodenum; 17 — lig. hepatoduodenale (отсечена).
Карман в области дуоденоеюнального перехода
источник
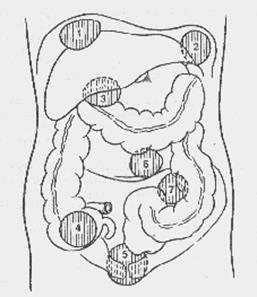
Типичные места локализации абсцессов брюшной полости:
1 — правосторонний поддиафрагмальный абсцесс;
2 — левосторонний поддиафрагмальный абсцесс;
4 — абсцесс правой подвздошной ямки;
7 — абсцесс у корня брыжейки сигмовидной кишки
По патогенетическому механизму
По расположению относительно брюшины
Причиной абсцесса брюшной полости могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинск, тубоовариальный абсцесс.
Общими симптомами являются повышение температуры тела (стойкое или интермитирующее), озноб, тахикардия, паралитическая кишечная непроходимость, местное напряжение мышц передней брюшной стенки, отсутствие аппетита, тошнота.
Другие симптомы заболевания во многом зависят от локализации патологии. 1.поддиафрагмального абсцесса могут включать кашель, боль при дыхании и боль в одном плече — пример отраженной боли, которая возникает потому, что плечо и диафрагма имеют общую иннервацию, вследствие чего мозг неправильно интерпретирует источник боли.
2.Боль при абсцессе селезенки может возникать в левой стороне брюшной полости, спины или в левом плече.
Брюшная стенка в области абсцесса обычно болезненна.
3.Для забрюшинного абсцесса характерна боль, обычно в нижней части спины, которая усиливается, когда человек сгибает ногу в тазобедренном суставе.
4.Симптомы абсцесса поджелудочной железы: повышение температуры тела, боль в животе, тошнота и рвота – часто возникают через неделю или больше после того, как приступ острого панкреатита был купирован (снят).
5.Симптомы абсцесса печени включают в себя потерю аппетита, тошноту и повышение температуры тела, общее недомогание. Боль в животе может отсутствовать. Печень увеличивается, ее край болезненный при пальпации.
6.Симптомы тазовых абсцессов могут включать боль в животе, понос из-за раздражения кишечника и учащенное мочеиспускание в связи с раздражением мочевого пузыря.
7.Симптомы абсцесса почки включают повышение температуры тела, озноб и боль в нижней части спины. Мочеиспускание может быть болезненным, иногда в моче присутствует кровь.
8.При абсцессе предстательной железы мочеиспускание становится болезненным, частым или затрудненным. Реже больной чувствует боль в основании полового члена или замечает гной или кровь в моче.
1.вынужденное положение :лежа на боку или спине, полусидя, согнувшись . Язык сухой, обложен сероватым налетом, живот незначительно вздут. 2.Пальпация живота при абсцессе брюшной полости обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер.
3.ОАК лейкоцитоз, нейтрофилез, ускорение СОЭ.
4.Обзорная рентгенография брюшной полости
5.исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии)
6. УЗИ брюшной полости , КТ, диагностической лапароскопии.
1.оперативного лечения всех видов абсцессов брюшной полости заключаются во вскрытии гнойника, его адекватном дренировании и санации
2.АБ (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола)
Постоянные боли в нижних отделах живота, тенезмы, жидкий стул со слизью. Температура гектическая. Перитонеальные симптомы не выражены.
Диагностика. При пальцевом исследовании прямой кишки – нависание ее передней стенки, резкая болезненность и уплотнение тканей, иногда с размягчением в центре. При исследовании через влагалище – нависание заднего свода. В диагностике — УЗИ малого таза.
Лечение. Вскрытие и дренирование через переднюю стенку прямой кишки или задний свод влагалища.
Поддиафрагмальные и подпеченочные абсцессы.
Постоянные боли, усиливаются при глубоком вдохе, локализуются в подреберьях, иррадиируют в спину, лопатку, плечо. Тошнота, икота. Температура гектическая. Тахикардия. Вынужденное положение больного на спине, на боку или полусидя. Живот поддут. При пальпации определяется болезненность соответственно локализации процесса. Симптомы раздражения брюшины не определяются. Характерен реактивный плеврит.
Диагностикалейкоцитоз, нейтрофилез, сдвиг формулы влево. УЗИ.
Рентген.Более высокое стояние купола диафрагмы на стороне поражения, ограничение её подвижности, выпот в плевральной полости на стороне поражения, уровень жидкости с газовым пузырем над ним.
Лечение.Хирургическое – вскрытие и дренирование полости абсцесса. Применяют чрезбрюшинный и внебрюшинный доступы. Пункция под контролем УЗИ.
Межкишечные абсцессы. Тупые боли в животе нечеткой локализации, вздутие живота, гектическая температура.
Париетальные абсцессы. Может быть местная симптоматика — инфильтрат. Вскрытие и дренирование.
источник
Абсцесс брюшной полости — это жизнеугрожающее состояние, при котором в данной анатомической области формируется отграниченная пиогенной капсулой полость, заполненная гноем и некротическими тканями. Клиническая картина при этом заболевании будет напрямую зависеть от локализации патологического очага. Однако существует и ряд общих моментов, включающих в себя прежде всего выраженную интоксикацию организма. Своевременно оказанная медицинская помощь позволяет свести риск возникновения каких-либо осложнений к минимуму. В противном же случае такая патология может стать причиной развития воспалительной реакции в области брюшины, что называется перитонитом, или даже сепсиса.
Некоторые авторы также называют абсцесс брюшной полости отграниченным перитонитом. Точных сведений о распространенности такого патологического процесса среди населения нет. Какая-либо зависимость от пола или возраста также не прослеживается. Все это говорит о том, что с данным заболеванием могут сталкиваться даже дети. Согласно статистике, примерно у одного процента людей, перенесших хирургическое вмешательство на брюшной полости, в последующем формируется это осложнение. Цифры еще выше в том случае, если операция была проведена экстренно и предоперационной подготовке не уделялось должного внимания.
Существует очень большое количество факторов, которые могут привести к возникновению этой болезни. Однако, прежде чем говорить о них, стоит заметить, что существует три основные формы данного заболевания. К ним относятся внутрибрюшинная, забрюшинная и внутриорганная формы. Примерно в семидесяти пяти процентах случаев встречаются забрюшинная и внутрибрюшинная формы. Если говорить о внутриорганной форме, то чаще всего она приводит к поражению печеночной паренхимы и тканей поджелудочной железы, однако возможны и другие локализации.
В подавляющем большинстве случаев абсцесс брюшной полости бывает обусловлен первичным воспалением брюшины. Непосредственно воспаление брюшины может быть связано с нарушением целостности червеобразного отростка при запущенных стадиях аппендицита. Различные травмы, деструктивные процессы со стороны поджелудочной железы, хирургические вмешательства — все это также относится к предрасполагающим факторам. Нередко данное заболевание развивается на фоне имеющегося гнойного воспаления в области гинекологических органов у женщин. В качестве примера можно привести сальпингит, параметрит и так далее. Острый панкреатит или холецистит, язвенная болезнь, сопровождающаяся прободением стенки пораженного органа — все это также относится к предрасполагающим факторам.
Значительно реже образованию абсцесса брюшной полости предшествует воспаление костного мозга в области поясничного отдела позвоночника, инфекционно-воспалительное поражение околопочечной клетчатки и так далее. Что касается непосредственно инфекционной флоры, то она может быть представлена самыми различными бактериями. Нередко в качестве возбудителей обнаруживаются стафилококки, стрептококки, кишечная палочка, клостридии и так далее. Однако чаще всего патологический процесс все же бывает обусловлен полимикробными ассоциациями.
В классификацию абсцесса брюшной полости включены четыре его варианта, выделяющиеся на основании причины развития: посттравматический, послеоперационный, перфоративный и метастатический. И если с первыми тремя вариантами все понятно, то метастатический вариант развивается в результате распространения инфекционной флоры из каких-либо удаленных очагов с током крови или лимфы. Стоит заметить, что он диагностируется крайне редко.
Также существует разделение на несколько форм, обусловленных локализацией гнойного очага. Именно от них будут зависеть преобладающие клинические проявления.
Если более подробно поговорить о формах, то к ним относятся поддиафрагмальная, межкишечная, тазовая, аппендикулярная, пристеночная и внутриорганная формы. Сопутствующие симптомы будут отличаться, однако для каждой из этих форм существует и ряд общих проявлений. В первую очередь — это выраженный интоксикационный синдром. Пациент указывает на повышение температуры тела до отметки в тридцать восемь градусов и выше. На фоне лихорадки присутствуют ознобы, головные боли, повышенная слабость и так далее.
Нередко присоединяются такие симптомы, как приступы тошноты и рвоты, задержка стула и отхождения газов. Стоит заметить, что рвота может быть всего лишь несколько раз, а может быть многократной. При этом она не приносит облегчения больному человеку. Еще одним обязательным моментом является боль. Ее локализация зависит от места расположения гнойника. За счет болевого синдрома определяется напряжение мышц передней брюшной стенки.
Тазовая форма сопровождается несколько другими симптомами. Клиническая картина также включает в себя боль, которая дополняется учащением позывов к мочеиспусканию, диареей и болезненными ложными позывами к акту дефекации.
Заподозрить острый воспалительный процесс в брюшной полости можно уже на основании объективного осмотра. Однако для того чтобы обнаружить абсцесс, необходимо прибегнуть к помощи дополнительных методов. Они включают в себя обзорную и контрастную рентгенографию, а также ультразвуковое исследование. В сомнительных случаях показаны компьютерная томография и диагностическая лапароскопия. В общем анализе крови будут присутствовать признаки, указывающие на воспаление.
Основным методом лечения этой болезни является хирургическое вмешательство. Тактика операции выбирается индивидуально в зависимости от локализации патологического очага. Параллельно назначаются антибактериальные препараты широкого спектра действия.
Принципы профилактики сводятся к своевременному лечению заболеваний, которые могут спровоцировать появление гнойника. Также следует уделять должное внимание соблюдению всех правил при хирургическом вмешательстве и правильному ведению пациента в послеоперационном периоде.
источник
Абсцессы брюшной полости — опасное заболевание, чреватое тяжелыми осложнениями. Лечение, как правило, оперативное.
Абсцессом называется заболевание, заключающееся в образовании ограниченных гнойных очагов в тех или иных органах или в мягких тканях. Они могут иметь различную локализацию: в органах грудной, брюшной полости, в забрюшинном пространстве, в малом тазу, в головном мозге, в межмышечных пространствах конечностей. Характерная особенность абсцессов: они имеют специфическую пиогенную оболочку (мембрану), отделяющую их от соседних здоровых тканей.
По локализации можно выделить абсцессы внутрибрюшинные (в каналах, сумках или карманах брюшной полости), внутриорганные (расположенные в печени, почке, селезенке, поджелудочной железе) и забрюшинные (в жировой ткани вокруг органов забрюшинного пространства). В органах абсцедирование возникает приблизительно в четверти случаев, остальное приходится на внутри- и забрюшинные процессы.
По причине возникновения их делят на посттравматические, послеоперационные, метастатические (в результате распространения гнойных участков с током крови или лимфы) и перфоративные (при разрыве полого органа). То есть причиной возникновения абсцессов в брюшной полости может быть травма с инфицированием тканей, операция с удалением части или целого органа, деструктивные формы аппендицита или осложненный дивертикулит, другие заболевания кишки с разрывом стенки, перитонит с затеками гноя в полостные карманы или каналы, несостоятельность послеоперационных швов с вытеканием содержимого кишечника, крови, выпота в брюшную полость.
В зависимости от рядом находящегося органа могут образоваться абсцессы Дугласова пространства (в полости малого таза), межкишечные, поддиафрагмальные, абсцессы печени и поджелудочной железы, аппендикулярный. Несколько реже встречаются абсцессы почек, селезенки, предстательной железы, псоас-абсцесс (в поясничной мышце).
По количеству абсцессы бывают единичные и множественные.
По виду возбудителя абсцессы классифицируются на бактериальные, некротические (без первичного микробного агента), паразитарные. Среди бактерий-возбудителей чаще высевается флора, содержащая стафилококк, стрептококк, кишечная палочку.
Клиническая картина заболевания зависит от вида и расположения абсцесса. Однако можно выделить ряд общих симптомов. Это:
- повышение температуры тела со скачками до 38-39 градусов, потливость и озноб;
- учащенное сердцебиение (тахикардия), одышка;
- признаки интоксикации (снижение аппетита, рвота, тошнота, нарушение стула, бледность кожного покрова);
- боли в животе, которые в зависимости от локализации и размера процесса могут быть от умеренных до значительно интенсивных;
- напряжение мышц передней брюшной стенки;
- признаки кишечной непроходимости из-за пареза кишки (вздутие живота, отсутствие опорожнения кишечника, рвота);
- изменения воспалительного характера в анализах крови (увеличение СОЭ, лейкоцитов, сдвиг формулы влево) и мочи.
- Аппендикулярный абсцесс осложняет аппендицит в 2% случаев. Он образуется из инфильтрата вокруг аппендикса при неэффективности антибактериальной терапии. Проявляется уменьшением болей в правой подвздошной области, снижением температуры, а на 5-7 сутки возвращением всех симптомов. В зоне аппендикса врач может нащупать округлое тестоватое болезненное образование. Боли могут проявляться при осмотре через прямую кишку или гинекологически.
- Поддиафрагмальные абсцессы в большинстве случаев возникают как осложнение после хирургического вмешательства на органах ЖКТ (желудке, кишечнике, желчных путях), травмах печени или поджелудочной железы. Гной скапливается под диафрагмой, в основном справа. Боли локализуются в правом подреберье, могут отдавать в надплечье и грудную клетку, усиливаться при ходьбе и кашле.
- Абсцесс Дугласова пространства (малого таза) возникает в ответ на деструкцию дивертикула или аппендикса, гнойные заболевания матки и придатков, как остаточные явления перитонита. Проявляется частыми позывами на дефекацию и мочеиспускание, болями, тяжестью и распиранием в нижних отделах живота и промежности, диареей.
- Забрюшинные абсцессы могут образовываться при нетипичном расположении аппендикса, панкреатите. Проявляются припухлостью и болями в поясничных областях, которые усиливаются при ходьбе или сгибании ноги в тазобедренном суставе.
- Межкишечные абсцессы обычно бывают множественными. Они развиваются между петлями кишечника, брюшиной, сальником и брыжейкой. Довольно часто сочетаются с тазовыми. Развивается такой тип абсцесса у лиц, перенесших перитонит, не закончившийся полным выздоровлением. Для абсцесса этого вида характерен такой симптом, как асимметрия брюшной стенки. При ощупывании абсцесс определяется как неподвижное болезненное образование.
- Абсцессы печени могут сформироваться при ранении печени, холангиокарциноме, амебиазе, инфицировании из желчевыводящих путей или других органов с током крови. Чаще множественного характера. Специфических признаков болезни нет.
- Абсцессы селезенки, почек, предстательной или поджелудочной железы будут иметь такие же признаки болезни, как и простые воспалительные процессы в этих органах. Установить достоверный диагноз без вспомогательных методов в таких случаях невозможно.
- Редкий тип абсцесса в поясничной мышце появляется вследствие туберкулезного разрушения позвонков, остеомиелита или нагноения околопочечной жировой ткани (паранефрита).
Крайне редко установить диагноз возможно лишь по опросу, осмотру пациента, ощупыванию живота. В пользу абсцедирования будут говорить симптомы интоксикации, воспалительные изменения в анализах крови, мочи, отсутствие положительной динамики в лечении. Но основная роль в постановке диагноза принадлежит инструментальным методам исследования брюшной полости, в первую очередь рентгенологическому.
На обзорных рентгенограммах абсцесс обычно выглядит как округлое образование соответствующей локализации с уровнем жидкости, может сообщаться с полостью кишки или другого органа. Косвенно на наличие заболевания могут указывать смещения органов относительно своего привычного расположения.
К высокоинформативным методам выявления абсцессов верхней части брюшной полости относится УЗИ. При трудностях диагностики прибегают к КТ, ангиографии, сцинтиграфии и лапароскопии.
Доврачебная помощь будет заключаться в своевременном направлении пациентов с непонятными болями в животе и признаками интоксикации в стационар на обследование и лечение.
Основная роль в лечении абсцессов принадлежит хирургическим методам и антибактериальной терапии двумя-тремя препаратами одновременно. В случаях аппендикулярного, поддиафрагмального, межкишечного, забрюшинного или тазового абсцесса операция будет заключаться во вскрытии и дренировании гнойного очага под контролем УЗИ или открытым способом, с последующими периодическими санациями (промываниями) его полости антисептическими растворами. При внутриорганных абсцессах (печени, простаты) операция не всегда показана.
Самым частым осложнением абсцесса является спонтанный разрыв капсулы и развитие сепсиса и тотального перитонита. Кроме того, фрагменты гнойника могут забрасываться током крови и лимфы в другие органы с формированием вторичных абсцессов и утяжелением состояния пациента. В любом случае прогноз болезни крайне серьезен и требует принятия экстренных мер.
Адекватное и своевременное наблюдение и лечение всех хирургических и гинекологических заболеваний брюшной полости и малого таза является самой главной профилактической мерой для предотвращения формирования абсцесса.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
источник


 волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью; Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром. Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.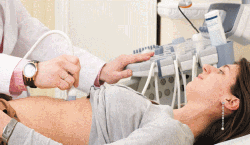 Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.). Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.