Легкие – жизненно важный орган в человеческом организме. В них происходит обмен кислорода с углекислым газом. В конце концов, мы душим легкими! Если человек оказывается на медицинской кушетке по какому-либо заболеванию, либо только что оперированный, то ему необходим правильный уход. Как правильно ухаживать за пациентом?
В первую очередь, проветривание палаты, дезинфекция поверхностей, передвижение больного, правильное кормление, если тяжелобольной пациент. Но, в силу тех или иных обстоятельств, правильный уход может быть нарушен. Именно тогда может появиться абсцесс легких. Что это такое? Абсцесс легких – нагноительный процесс двух долей легкого и ткани.
Чем вызван данный процесс? Процесс может быть вызван аэробными бактериями. Как известно, аэробы – бактерии, которые развиваются в условиях присутствия воздуха, отсюда и заболевание легких. Анаэробы присущи гангрене. Каковы же, клинические признаки абсцесса? Симптомы заболевания: кашель с гнойной мокротой, неприятный запах изо рта, озноб, пот, лихорадка, хрипы. Какие же симптомы присущи абсцессу? Ответы вы найдете на сайте: bolit.info
Коварное заболевание, еще более серьезное по тяжести процесса. Гангрена легкого – омертвление всей ткани легкого. Вызвана данная болезнь анаэробными бактериями, которые, как было сказано выше, развиваются в условиях отсутствия воздуха.
Клиника гангрены напоминает картину абсцесса, только мокрота серого цвета с неприятным запахом. Что происходит с легкими при гангрене? Представить страшно. Гангрена любого органа – малоприятный процесс, как на вид, так и клинически. Скорее всего, гангрена представляет собой конечную точку абсцесса, то есть как результат воспаления и нагноения ткани легкого.
Абсцесс и гангрена легкого у взрослого человека – это более сложный и тяжелый процесс, чем у детей. Чаще происходят рецидивы, абсцесс в гангрену и так далее. Бывает, что болезнь плавно переходит в хроническую стадию. Тогда уже вылечить практически невозможно. Это зависит от состояния организма, иммунной реакции, микрофлоры легких. Ведь микрофлора – показатель стойкости иммунитета. Если она нарушена, значит, человек ослаблен, у него все шансы вместе с пневмонией, допустим, заполучить абсцесс. В любом случае, заболевание лечится, главное правильно подобранное лечение, включающее антибиотики. Но одними антибиотиками не обойдется! Лечение должно быть комплексным.
Антибиотики разрушают защитные силы организм, они воздействуют на бактерии, которые имеют чувствительность к ним. Препараты: стрептомицин, пенициллин, левомицетин, группа сульфаниламидов. Обязательно добавляют витамины: А, В, С. Важным составляющим лечения являются отхаркивающие вещества, а также полноценное питание.
Дети, к счастью, заболевают абсцессом реже, нежели взрослые. У детей, скорее всего иммунитет еще ни чем не испорчен, крепче, чем у взрослого человека. Да и абсцесс – осложнение какого-либо заболевания. Пневмония – абсцесс – гангрена. Примерная последовательность в процессах заболевания. Хотя детки заболевают пневмонией тоже.
Если же ребенок заболел абсцессом легких, то это лечится антибиотиками, вводится сыворотка противогангренозная и конечно, общеукрепляющая терапия. Симптомы такие же, как у взрослых людей.
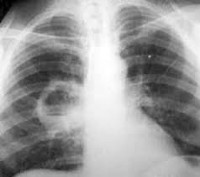
Прежде всего, акцент делается на рентгенографии. При абсцессе легкого заметно затемнение, а если же произошло разрешение процесса, то на снимке высвечивается определенное количество жидкости с просветлением.
Обязательно проводятся лабораторные исследования, а именно, кровь берется на анализ. В картине крови – лейкоцитоз, воспалительный процесс с высоким содержанием СОЭ. Бактериологические исследования с анализом мокроты, при которых обнаруживается цвет и консистенция мокроты. Проводится перкуссия, при которой, выслушиваются хрипы и обнаруживаются притупления. Более показательна – рентгенография, так как по снимку можно с легкостью определить степень абсцесса.
При абсцессе и гангрене легких профилактика направлена на своевременное и правильное лечение, для начала, воспаления легких. Если принять во внимание пожилых, тяжелобольных пациентов, то – правильный уход. Недаром говорят, что легче предупредить, чем вылечить. И, конечно же, противопоказано заниматься самолечением, это чревато последствиями.
Мало кто сейчас доверяет медикам, многие пытаются вылечиться сами, самостоятельно ставя себе диагнозы. Правильнее определить воспаление или пневмонию, полагаясь на медицину. Профилактику проводить вовремя, соблюдая все условия в стационаре. Это касается медицинских работников, в том числе. Ведь кто кроме вас!
Сложно делать прогнозы особенно на ранних стадиях воспаления. Ни факт, что воспаление не перейдет в пневмонию, а пневмония в абсцесс. Не дай Бог конечно. Но, какие-либо прогнозы может делать только опытный медицинский работник.
Если пожилой человек в просторной палате, его правильно кормят, убирают слизь со рта, обрабатывают и осуществляют гигиену, то беспокоиться не о чем. Можно прогнозировать выздоровление. А если же наоборот, то осложнение.
Как было сказано выше, исход заболевания зависит от своевременности лечения, а также состояния иммунной системы. У истощенных людей чаще бывают осложнения. Правильное питание, надлежащий уход, профилактика – все это важные составляющие в победе над любым заболеванием, даже таким серьезным, как абсцесс.
Если абсцесс и гангрену не удалось вылечить в течение небольшого промежутка времени, три месяца, то человеку показана операция. Удаление абсцесса производят оперативным путем. Это, безусловно, влияет на продолжительность жизни.
Представьте ситуацию, пациент с абсцессом более 3 месяцев, отказывающийся от операции. Естественно, в таком случае, человек сам укорачивает себе жизнь. И наоборот, пациент, который согласился на оперативное вмешательство – продлил себе жизнь!
источник
Воспаление ткани легких неспецифического характера, провоцирующее ее расплавление в виде очага с четкими границами и образованием полостей с гнойно-некротическим содержимым – это абсцесс легкого. Он возникает в результате инфекции, вызывающей образование некротизированных тканей и скопление гноя. В большинстве случаев он возникает из-за попадания в легкие содержимого полости рта во время пребывания человека в бессознательном состоянии.
Лечение патологии проводится антибактериальными препаратами из группы бетта-лактамных антибиотиков. У 7-10 больных из ста через 2 месяца от начала заболевания абсцесс легких переходит в хроническую форму. Примерно 5% случаев острой формы заболевания и 15% от всех случаев хронического абсцесса легкого заканчиваются летальным исходом.
Патогенные микроорганизмы попадают в легкие бронхогенным путем. Исключительно редко абсцесс в легких провоцируют возбудители, попавшие туда гематогенным путем через систему кровообращения.
Анаэробные бактерии – грамположительные и грамотрицательные бациллы;
Аэробные бактерии — грамположительные и грамотрицательные бациллы;
Паразиты (возбудители эхинококкоза, амебиаза, парагонимиаза).
Причины появления абсцесса:
Аспирация секрета из ротовой полости у больных, имеющих в анамнезе гингивит, тонзиллит, пародонтоз, не соблюдающих правила ухода за полостью рта, во время приема алкоголя, наркотиков, седативных препаратов, опиоидов.
Попадание в легкие содержимого полости рта у пожилых пациентов и у больных с неврологическими патологиями, провоцирующими беспомощное состояние.
Осложнение некротизирующей пневмонии в виде обсеменения легких септическими эмболами, как следствие гнойной тромбоэмболии, внутривенных инъекций наркотиков. Гематогенный путь заражения провоцирует множественные абсцессы легкого.
Инфицирование легкого в результате его инфаркта из-за легочной эмболии.
Аспирация рвотными массами или инородными телами.
Наличие раковой опухоли легкого, гранулематоза Венгера, узлового силикоза в анамнезе.
В начале инфицирования ткань легких подвергается воспалению, формируется ограниченный инфильтрат. С развитием заболевания инфильтрат от центра к периферии подвергается гнойному расплавлению. Образуется полость, выстланная грануляционной тканью, образуется область пневмосклероза.
Участок, подвергавшийся некрозу, преобразуется в абсцесс. Если он прорывается в бронх, гнойное содержимое абсцесса откашливается. Оставшаяся полость заполняется жидкостью и воздухом. При неблагоприятном исходе, когда гнойный процесс переходит в хроническую форму, инфекция в полости поддерживается очень долго, воспалительный очаг не очищается.
Осложнения хронического инфицирования легкого:
Легочное кровотечение возникает в результате повреждения бронхиальных артерий. При этом выделяется от 50 до 500 мл крови. Признаки легочного кровотечения – выделение при кашле или самопроизвольно мокроты с примесью пенистой алой крови. Больной становится бледным, у него фиксируется частый пульс и снижение артериального давления. В тяжелых случаях кровотечение бронхиальных артерий становится причиной смерти больного.
При классифицировании заболевания по этиологии обращают внимание на возбудителя патологии.
По патогенезу ориентируются на пути заражения:
По расположению в ткани легких различают:
Абсцесс легкого может располагаться в одном или в обоих легких (двусторонний процесс).
До прорыва гнойника в бронхи различают следующие симптомы патологии:
Выраженная гипертермия высоких значений;
Признаки дыхательной недостаточности (невозможность сделать глубокий вдох, одышка, затрудненное дыхание);
Боль в груди при кашле, возникает на пораженной стороне;
При прослушивании фонендоскопом различают ослабленное жесткое дыхание, приглушенные тоны сердца;
При перкуссии – укорочение звука над областью абсцесса;
Стремление больного занять вынужденное положение;
Пониженное артериальное давление, при шоке – резкое падение АД.
После прорыва абсцесса в полость бронхов у больного начинается приступ кашля, заканчивающийся выделением большого количества гнойной мокроты с неприятным запахом. В среднем выделяется от 100 до 150 мл.
Симптомы после прорыва абсцесса:
Улучшение общего состояния;
При прослушивании – мелкопузырчатые хрипы;
При перкуссии – укорачивание звука над областью абсцесса.
Спустя 1,5-2 месяца симптомы заболевания не проявляются. Если дренирование легкого затруднено, симптомы воспалительного процесса остаются. Больной с трудом выделяет при кашле зловонную мокроту, у него фиксируются следующие характерные симптомы:
Последние фаланги пальцев приобретают форму «барабанных палочек»;
Ногти на пальцах рук становятся похожи на «часовые стекла».
Отхаркиваемая мокрота при выдерживании ее в емкости разделяется на фракции:
Нижняя – густой плотный слой тканевого детрита;
Средняя – жидкий гной со слюной;
Верхний – пенистая серозная жидкость.
За сутки у больного может выделиться до литра мокроты. Ее количество зависит от объема полости, образованной абсцессом.
Наиболее информативный метод диагностирования абсцесса легких – рентгенография. До прорыва абсцесса на снимке заметен инфильтрат в ткани легкого, после прорыва гнойного образования фиксируется светлое пятно с горизонтальным уровнем жидкости. Это исследование поможет поставить точный диагноз и дифференцировать его от других легочных заболеваний.
Дополнительные инструментальные методы:
МРТ, КТ легких – проводится при подозрении на кавитацию легкого или при сдавлении бронхов образованием большого размера;
Бронхоскопия – позволяет исключить злокачественные опухоли легкого;
Для исключения плеврита при появлении похожих симптомов проводится плевральная пункция.
Лабораторная диагностика – методы и показатели, подтверждающие заболевание:
Общий анализ крови – на первой стадии лейкоцитоз, повышенный уровень СОЭ, сдвиг лейкоцитарной формулы, на второй стадии показатели приближаются к норме, при переходе в хроническую стадию – признаки анемии, уровень СОЭ стабилен.
Общий анализ мочи – микрогематурия, альбуминурия, наличие белка;
Биохимический анализ крови – увеличение количества фибрина, гаптоглобинов, ?-глобулина.
Общий анализ мокроты – наличие атипичных клеток, жирных кислот, микобактерий туберкулеза, эластических волокон;
Бактериоскопия мокроты – выявление возбудителя;
Бактериальный посев мокроты – определение чувствительности возбудителя к антибактериальным препаратам.
По результатам диагностического обследования врач определяет тактику лечения, ориентируясь на тяжесть состояния больного.
Это заболевание лечат в стационарных условиях в отделении пульмонологии. В острой стадии больному показан постельный режим. Несколько раз в день, от 10 до 30 минут его помещают в дренирующее положение для стимулирования оттока мокроты.
Возможные манипуляции и лечебные процедуры:
Лечение антибиотиками, эффективно действующими против вида поразивших легкое патогенных бактерий – Клиндамицин, Ампициллин-сульбактам, Метронидазол, Цефтриаксон, Цефотаксим, Амоксициллин-клавуналат;
Переливание крови, аутогемотрансфузия – активирует иммунитет пациента;
Назначение антистафилококкового глобулина и гамма-глобулина при необходимости;
Бронхоальвеолярный лаваж – промывание полостей абсцесса антисептиками;
Трансторокальная пункция на крупных периферических абсцессах;
Трахеотомия и отсасывание мокроты у ослабленных пациентов;
Чрескожный или хирургический дренаж абсцессов;
Дренирование сопутствующей эмпиемы;
Резекция легкого при неэффективности консервативной терапии, множественных абсцессах, гангренозном поражении тканей.
Средняя продолжительность лечения абсцесса легкого – 3-6 недель, при крупных образованиях и множественных поражениях она продлевается до 6-8 недель.
Возбудители хронической формы заболевания те же, что и при острой форме патологии – грибы, грамотрицательные и грамположительные бациллы, различные штаммы стафилококка.
Диагностировать переход заболевания в хроническую форму непросто, потому что его симптомы могут быть минимальны, находиться в стадии ремиссии. Совершенствование методов диагностики и лечения острого абсцесса легкого привели к снижению числа переходов его в хроническую форму.
Клинические проявления хронической формы:
Симптомы интоксикации (головная боль, слабость, быстрое утомление);
Боль в груди на пораженной стороне;
Нарушение работы других органов неясной этиологии.
Причины перехода заболевания в хроническую форму:
Наличие множественных или слишком крупных абсцессов;
При неэффективном дренировании образовалась фиброзная капсула, покрытая соединительной тканью, что затрудняет уменьшение полости абсцесса;
Наличие секвестров в полости абсцесса, препятствующих полноценному дренажу;
После лечения образовалась сухая остаточная полость;
Сниженный иммунитет, неадекватный ответ организма на лечение;
Наличие в легком плевральных сращений, препятствующих деструкции полости абсцесса.
Наличие хронического воспалительного процесса негативно влияет на функционирование организма. Хроническая гипоксия и интоксикация продуктами жизнедеятельности патогенных бактерий, разбалансировка деятельности эндокринной и нервной системы приводит к опасным последствиям:
Формирование легочной гипертензии;
Нарушение микроциркуляции в тканях различных органов;
Нарушение белкового и энергетического обмена.
Хронический абсцесс легкого может осложниться легочным кровотечением, развитием сепсиса, вторичной бронхоэктазии, амилоидозом паренхимы.
Лечение хронического абсцесса. Единственно эффективный путь лечения – операционное вмешательство для удаления полости с гноем из легкого. Поскольку больные значительно ослаблены, требуется тщательная подготовка к операции.
Санация гнойной полости антисептиками;
Борьба с последствиями интоксикации;
Коррекция общего состояния организма больного для повышения иммунитета и резервных возможностей.
После операции важно уделить особое внимание реабилитации пациента для профилактики послеоперационных осложнений.
При реанимации особое внимание уделяется восстановлению кровообращения и дыхательной функции, профилактике инфекционного поражения. После расправления оперированного легкого, восстановления нормальных показателей крови, наличии у больного возможности самостоятельно вставать и ходить можно считать, что операция завершилась успешно.
Для профилактики образования абсцесса легких нужно своевременно лечить заболевания дыхательной системы, санировать полость рта и очаги хронического инфицирования.
Автор статьи: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
5 лучших продуктов для мужской силы!
Боль в левом боку — что это может быть и как лечить?
Острое гнойное воспаление клетчатки миндалин – это паратонзиллярный абсцесс, последняя и самая тяжелая стадия паратонзиллита. Чаще всего это заболевание встречается в возрастной группе 15-35 лет. И женщины, и мужчины страдают от паратонзиллярного абсцесса с одинаковой частотой.
Абсцесс горла – это гнойное воспаление заглоточной, паратонзиллярной или окологлоточной клетчатки, с вовлечением в процесс регионарных лимфатических узлов. При промедлении с диагностированием и лечением может привести к асфиксии из-за удушья. Может являться осложнением тонзиллита, фарингита, гнойного отита, следствием травмы гортани.
Основной метод лечения паратонзиллярного или заглоточного абсцесса, возникающего в глотке, – это вскрытие гнойного образования хирургическим путем. Оно показано больным любого возраста с учетом противопоказаний. Технология проведения оперативного вмешательства рекомендует проводить операцию на 4-5 день с начала.
Абсцесс печени – это следствие воспалительного процесса в паренхиме органа, приведшего к некрозу и формированию полости, заполненной гноем. Основная категория больных с абсцессом печени – пациенты среднего и старшего возраста. Заболевание является вторичным, то есть возникает, как следствие других патологий.
источник
Абсцесс легкого – воспаление участка ткани самого органа, образованное из-за гнойного расплавления. В нем образуется заполненная этой жидкостью полость. При появлении первых признаков заболевания требуется срочный вызов терапевта на дом.
В роли возбудителя заболевания обычно выступают болезнетворные бактерии, особо часто — золотистый стафилококк. Заболевание может развиться на фоне общего снижения иммунитета и слабости организма в результате попадания в дыхательные пути и легкие различных инородных тел. В состоянии сильного опьянения или без сознания рвотные массы, слизь и другие вещества могут проникнуть в легкие, провоцируя развитие абсцесса. На фоне хронических заболеваний и инфекций, при длительном курсе приема антидепрессантов или глюкокортикоидов, при нарушении дренажа бронхов абсцесс легких развивается достаточно часто. Еще один способ заражения – гематогенный. В этом случае инфекция проникает в легкие при сепсисе. Такой путь заражения крайне редок. Вторичное инфицирование может произойти на фоне инфаркта легкого. Еще одна довольно часто встречающаяся причина заболевания – ранение в область груди.
Первый этап абсцесса отличается инфильтрацией ткани легкого на ограниченном участке. Потом гнойник расплавляется, постепенно образуя полость. На следующем этапе болезни инфильтрация по краям полости пропадает. Полость в это время покрывается грануляционной тканью. Если болезнь проходит в легкой форме, полость закрывается, а на ней образуется участок пневмосклероза. Если полость имеет фиброзные стенки, то внутри процессы образования гноя склонны к самоподдерживанию. В этом случае развивается хронический абсцесс легкого. Такой этап болезни более свойственен мужчинам, чем женщинам. При этом почти половина заболевших употребляли алкоголь в больших дозах.

2. Попадание какого-либо инородного тела в легкие или бронхи.
3. Инфекция миндалин и придаточных пазух.
4. Многочисленные абсцессы в анамнезе, возникающие на фоне септикопиемии.
5. Эмболы, проникающие в легкие из различных очагов заболеваний: простатита, онита; а при лимфогенном способе – из инфицированной полости рта, фурункулов с губ.
6. Распад раковой опухоли в легком или осложнение инфаркта легкого.
Признаки абсцесса легкого, как правило, не заставляют себя долго ждать. Заболевание развивается стремительно – больной чувствует боль в грудине, у него повышена температура, появляется озноб. Мокрота при абсцессе легкого выделяется через ротовую полость после прорыва бронха. Мокрота неприятно пахнет, могут быть вкрапления крови. При прослушивании ясно, что дыхание ослаблено, после прорыва оно становится бронхиальным с сопутствующими влажными хрипами. Образование тонкостенной кисты или пневмосклероза – подход к благоприятному завершению болезни. Его следует ждать примерно через 2 месяца после инфицирования. Может возникнуть хронический абсцесс легкого, причины этого кроются в неправильном лечении или его отсутствии.
Первый этап болезни длится около недели. Начало болезни может затянуться и до трех недель. Бывает, что гнойной полости на развитие нужно только 2 дня, такое начало заболевания считают стремительно быстрым.
Второй этап абсцесса характеризуется разрывом полости и ее гнойного содержимого. Развивается лихорадка, сухой кашель уступает место влажному отхаркивающему. Больной постоянно кашляет и отхаркивает гной в больших количествах. Количество гноя варьируется в зависимости от объема полости и может достигать 1 и более литра.
Завершающий этап заболевания характеризуется снижением симптомов интоксикации и лихорадки. Больной чувствует себя значительно лучше. Анализы крови, взятые на этом этапе, указывают на отступление инфекции.
Сложность состоит в том, что этапы заболевания четко разграничить возможно не всегда. В случае маленького размера дренирующего бронха мокрота не будет отходить большими объемами, как это должно быть. Хотя если собранная мокрота будет стоять какое-то время в стеклянной емкости, она расслоится. Верхний слой станет пенистым, средний – жидким, а нижний – густым и серым.
При привлечении плевры либо ее области к течению болезни могут возникнуть осложнения абсцесса. Осложнения болезни протекают на фоне гнойного плеврита. Легочное кровотечение может возникнуть в случае гнойного расплавления сосудистых стенок. Инфекция может беспроблемно распространиться на здоровые участки легкого, образуя многочисленные гнойные очаги. Возможен переход инфекции и на соседнее здоровое легкое. Если распространение инфекции происходит гематогенным способом, очаги абсцесса могут возникнуть на других органах, что может вызвать бактериемический шок и распространение болезни по всему организму. Абсцесс легкого приводит к летальному исходу в пяти процентах случаев из ста.
При первых признаках такого заболевания, как абсцесс легкого, диагностика проводится в полном объеме, необходимо сдать все анализы: кровь, мочу. В анализе крови врач увидит выраженный лейкоцитоз, повышение допустимого уровня СОЭ, токсичную зернистость нейтрофилов. Анализируемая кровь улучшается к началу второго этапа абсцесса. Когда болезнь переходит к хронической форме, заметно понижается уровень гемоглобина в крови. Изменяется биохимия крови: количество серомукоида, гаптоглобинов, фибрина растет, а количество альбумина в крови падает.
Анализ мочи покажет, как изменяются показатели альбуминурия и микрогематурия. 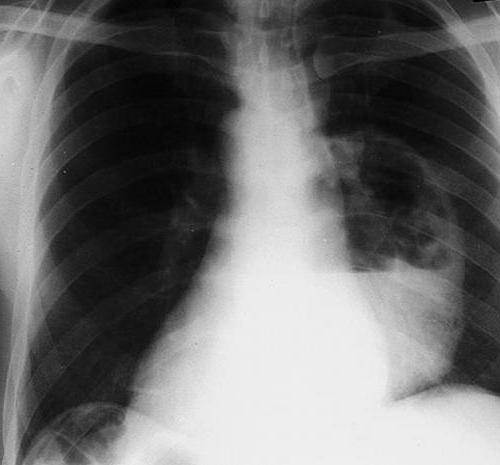
Для правильной постановки диагноза обязательно проводят анализ отделяемой мокроты. Ее проверяют на наличие жирных кислот, атипичных клеток, эластичных волокон, а также на наличие туберкулезных бактерий.
Возбудитель заболевания выявляется с помощью бактериоскопии мокроты. Затем выявляется чувствительность и реакция на антибиотики.
Самый верный и быстрый способ постановки данного диагноза – проведение рентгеноскопии легких. При затруднении диагностики выполняют МРТ легких, КТ легких, бронхоскопию и другие процедуры, предписанные врачом. При подозрении на плеврит обязательна пункция плевры.
Если по результатам анализов подтвердился абсцесс легкого, лечение производится незамедлительно. В зависимости от степени тяжести абсцесса врач назначает целесообразную терапию. Возможен консервативный либо хирургический путь лечения. Оба способа терапии ведутся в стационаре под наблюдением специалистов-пульмонологов.
Чтобы победить абсцесс легкого, лечение заболевания проводят консервативно, что подразумевает обязательный дренаж мокроты, т. е. больной несколько раз в сутки должен принимать положение, удобное для отхода мокроты. Соблюдение постельного режима необходимо для благоприятного исхода болезни. Как только лаборантом определена чувствительность микроорганизмов, врач назначает лечение антибиотиками. Назначается переливание необходимых компонентов донорской крови. В отдельных случаях пациенту переливается его собственная кровь, взятая заблаговременно. Данные процедуры назначаются с целью восстановления функций иммунной системы. Также лечащий врач принимает решение о целесообразности назначения больному глобулинов.
В отдельных случаях, когда естественный дренаж незначительно улучшает состояние больного и отход мокроты, ему назначается бронхоскопия с аспирацией полостей. Во время данной процедуры полость промывается и антисептически обрабатывается. В трудных случаях антибиотик вводится непосредственно в гнойную полость. Гнойный абсцесс легкого в 75-80 процентах случаев бывает одиночным и локализуется в сегментах правого легкого.
При отсутствии результатов консервативного лечения или возникновении опасных для жизни осложнений прибегают к хирургическому пути решения проблемы: врач удаляет часть больного легкого под наркозом.
Абсцесс и гангрена легкого являются наиболее частыми острыми нагноительными заболеваниями легких.
Профилактические меры в случае данного заболевания не всегда эффективны. Но следует знать о некоторых правилах:
— нужно вовремя лечить пневмонию, бронхит и другие заболевания органов дыхания;
— предупреждение попадания инородных тел в легкие и бронхи;
-своевременное лечение гнойных заболеваний, фурункулов на теле и особенно абсцессов в полости рта;
— не злоупотреблять алкогольными напитками.
Прогноз этого заболевания при правильном и своевременном лечении благоприятный. Часто абсцесс легкого со времен проходит: инфильтрация вокруг полости истончается. Со временем полость уже не определяется. В течение 8 недель заболевание проходит (если не затягивается или не переходит в хроническую форму).
В случае отсутствия должного лечения острый абсцесс легкого станет хроническим с соответствующими обострениями и ремиссиями. Данная нозологическая форма отличается формированием в пораженном органе некой полости, а вокруг нее происходит необратимый процесс изменения паренхимы и бронхиального дерева. Данные метаморфозы приобретают форму деформирующего бронхита, пролиферации соединительной ткани, а в будущем они могут перетечь в бронхоэктазы. Переход острой формы абсцесса легкого в хроническую наблюдается в 2,5–8% случаев.
Если подтверждается хронический абсцесс легкого, история болезни пациента начинается еще задолго до него. Хронические абсцессы возникают из-за тех же возбудителей, которые провоцируют острые нагноения в легких. К ним можно причислить стафилококк с преобладанием штаммов, имеющих устойчивость к большинству антибиотиков, самых современных в том числе. Есть также подобные, в плане устойчивости к медицинскому воздействию, микроорганизмы со значительной ролью в этиологии хронических абсцессов легких. Это такие грамотрицательные палочки, как протея, эшерихий, псевдомонад и пр. Микологическое исследование, имеющее четкую направленность, выявляет у большей доли больных наличие возбудителей глубоких микозов, которые выделяются из мокроты. Причем только выявив серологические маркеры активной грибковой инфекции, получается доказать их этиологическое значение. Данные условия делают этиотропную терапию хронических абсцессов нелегкой задачей.
Переход от острой формы легочного абсцесса к хронической обусловлен следующими основными факторами:
- в легком находится либо слишком большая деструкция (больше 5 см), либо их слишком много; процесс дренирования полости деструкции был неэффективен или прошел неадекватно, в связи с чем в окружающей паренхиме развилась соединительная ткань, а также сформировалась фиброзная капсула, которая впоследствии будет препятствовать уменьшению размеров полости; в полости абсцесса есть секвестры, которые загораживают устья дренирующих бронхов, а также постоянно поддерживают нагноение внутри полости и воспаление вокруг нее; консервативное лечение острого абсцесса легкого спровоцировало образование сухой остаточной полости, а также ее эпителизацию из устьев дренирующих легких; неспецифический характер резистентности организма и скомпрометированный иммунитет; в пораженных абсцессом сегментах легких образовались плевральные сращения, из-за чего не происходит ранний спад и облитерация полости.
Из-за хронической гипоксии и гнойной интоксикации, из-за дефицита негазообменных легочных функций и из-за сбоя в работе эндокринной, нервной и других регуляционных систем организма длительному хроническому нагноительному процессу сопутствуют разнообразные нарушения:
- компенсаторные и резервные возможности кровообращения снижаются; наблюдается легочная гипертензия; микроциркуляция в органах и тканях нарушается; приобретается вторичный иммунодефицит; происходят изменения в энергетическом и белковом обмене.
Хронический абсцесс легкого симптомы имеет следующие:
- постоянный кашель; боли в грудной клетке; длительное ощущение нехватки воздуха; хроническая гнойная интоксикация; возможны осложнения со стороны других органов и систем организма.
Сложно точно определить хронический абсцесс легкого, симптомы могут быть выражены в любой степени, это зависит от тяжести или стадии заболевания, фазы его течения (ремиссия или обострение), характера изменений легочной ткани, степени нарушения бронхиальной дренирующей функции. Примечательно, что за последние 20 лет методы лечения острых легочных нагноений усовершенствовались настолько, что частота переходов в хроническую форму существенно снизилась, к тому же их клинические проявления стали гораздо слабее.
Чаще всего хронический абсцесс легкого сопровождаются следующими осложнениями:
- легочное кровотечение; вторичные бронхоэктазии; сепсис.
Они в большинстве случаев проявляются при обострении болезни или ее длительном лечении. За последнее время амилоидоз паренхиматозных органов стал встречаться значительно реже.
Если диагностирован хронический абсцесс легкого, лечение происходит только путем хирургического вмешательства.
Консервативный метод лечения львиной доли больных состоит в предоперационной подготовке. Эти мероприятия могут стать даже единственным возможным путем лечения, если оперативное вмешательство невозможно по каким-либо причинам. Этому методу характерны следующие мероприятия:
- санация трахеобронхиального дерева и полости деструкции; купирование обострения гнойной деструкции; коррекция нарушенных функций организма для повышения его резервных возможностей, которые помогут противостоять хирургической агрессии.
Очень сложным и трудоемким является послеоперационное лечение людей, которые перенесли хронический абсцесс легкого. Такие больные требуют особого внимания, так как может возникнуть целая цепь взаимообусловленных осложнений после оперативного вмешательства. Послеоперационные осложнения у данной категории больных могут быть всевозможными:
Общими: декомпенсация кровообращения, осложнения тромбоэмболического характера. Легочными и бронхоплевральными, такими как пневмония, плевральная эмпиема, бронхиальные свищи, несостоятельность культи бронха. Общехирургического характера: инфицирование послеоперационной раны, послеоперационное кровотечение.
В послеоперационный период, длящийся сутки–двое, главным образом необходимо обеспечить все условия для восстановления и поддержания главных жизнеобеспечивающих систем организма, ослабленных перенесенной болезнью и оперативным вмешательством. К ним относятся дыхательная система и система кровообращения. Когда дыхательный процесс стабилизировался, наладилась гемодинамика, пора переключать интенсивную терапию на профилактику инфекционных осложнений. Она должна сопровождаться терапией корригирующего и поддерживающего характера. Ранняя стадия послеоперационного периода считается удачно завершенной, если оперированное легкое расправилось, показатели крови нормализовались, а больной уже легко встает и ходит. Через большее время после операции, после проведения симптоматической терапии приступают к местному лечению и устранению осложнений, которые не удалось ликвидировать ранее. Вместе с этим дыхательная и кровеносная системы стабилизируются, а обменные процессы приходят в норму.
Хирургическое вмешательство у пациентов с хроническими абсцессами легких за последние несколько десятков лет стало показывать гораздо лучшие результаты. Но даже успешное хирургическое лечение легких не исключает летальных исходов. К сожалению, процент смертности пациентов данной категории по-прежнему высок и достигает 15%. Чаще всего больные гибнут из-за кровотечений, сердечной и дыхательной недостаточности, а также в связи с эмпиемой плевры. Анализируя статистику летальных исходов пациентов с хроническими абсцессами легких после резекций, можно сделать вывод о методах улучшения результатов лечения. Для этого нужно максимально тщательно готовить пациентов к операции, сделать технику оперативного вмешательства более совершенной, а также своевременно предупреждать и лечить развивающиеся послеоперационные осложнения.
источник
Абсцесс легкого — состояние, сопровождающееся некрозом легочных тканей и образованием полостей, содержащих некротический мусор или жидкость. Легочный абсцесс вызывается микробной инфекцией и может сопровождаться пневмонией или протекать без симптомов пневмонии, как самостоятельное заболевание.
Не исключено формирование множества малых абсцессов (менее 2-х см в объеме). Подобное состояние иногда называют некротической пневмонией или гангреной легких. В некоторых случаях некротические процессы затрагивают средостение, тогда имеет место абсцесс средостения и легкого.
И абсцесс легких, и некротическая пневмония являются схожими проявлениями одного патологического процесса. Несвоевременное распознавание и лечение абсцесса легкого ассоциируется с негативным клиническим исходом, не исключена смерть пациента от осложнений. Современная медицина позволяет успешно диагностировать и лечить случаи абсцессов легких без негативных последствий для здоровья пациента.
Около века назад треть больных с некротическими процессами в легких умирала. Британский врач Дэвид Смит предположил, что механизм заражения легких берет начало в ротовой полости. Он же заметил, что бактерии, найденные на легочных стенках во время аутопсии, идентичны бактериям, взятым из десневого кармана.
Рисунок 1. Абсцесс легкого
Основными возбудителями абсцесса легкого являются такие бактерии:
- Fusobacterium nucleatum;
- все виды Peptostreptococcus;
- Prevotella melaninogenicus;
- стрептоккоки;
- стафилококки;
- Aspergillus.
- рецидивирующие абсцессы органов дыхательной системы;
- хроническая эмпиема;
- бронхоэктазия;
- гнойное воспаление легких;
- абсцесс средостения.
Современная медицина использует антибиотики пенициллинового ряда и тетрациклин. Благодаря современным методам лечения выживаемость больных с абсцессом легких за последние десятилетия значительно повысилась.
Абсцессы легких могут быть классифицированы по длительности и этиологии. Острые абсцессы длятся обычно менее 4-6 недель, в то время как хронические — от 6 и более недель, в зависимости от успешности лечения и ответа организма на лекарственные препараты.
Легочные абсцессы по происхождению разделяются на:
Чаще всего абсцесс легкого возникает как осложнение аспирационной пневмонии, вызванной анаэробами, заселяющими ротовую полость.
Пациенты, у которых развивается абсцесс легкого, предрасположены к аспирации и обычно имеют пародонтоз. Бактериальное содержимое из десневого кармана достигает нижних дыхательных путей, развивается инфекция в легких, поскольку бактерии не могут быть удалены из организма механизмом защиты. Эти процессы приводят к аспирационной пневмонии и прогрессированию некроза тканей в течение 7-14 дней. По истечении данного времени в легких образуется абсцесс, то есть скопление гноя.
Другие механизмы формирования гнойных полостей в легких могут быть обусловлены бактериемией или трехстворчатым эндокардитом. Подобные состояния способствуют развитию септической эмболии легких.
Другие причины легочного абсцесса это:
- синдром Лемьера;
- острые инфекции ротоглотки;
- септический тромбофлебит яремной вены;
- оральный анаэроб F. Necrophorum (наиболее распространенный патоген ротовой полости);
- инфицированный пародонт.
Абсцесс легкого обычно вызывается бактериями, которые обитают во рту или горле, а затем, попадая в легкие, способствуют началу инфекционного процесса (острому воспалению).
Человеческий организм имеет множество защитных механизмов (например, кашель), которые предотвращают попадание бактерий в легкие. Заражение происходит главным образом, когда человек находится в бессознательном состоянии, в том числе во время проведения операций, требующих общего наркоза, а также в процессе употребления алкоголя или наркотических веществ. Не исключена передача инфекции во время заболеваний нервной системы — тогда способность организма реагировать кашлем на постороннее содержимое дыхательных путей снижается, в легкие попадает большее количество бактерий.
У людей с плохой реакцией иммунной системы абсцесс легких может быть вызван организмами, которые обитают не только во рту или горле, например, грибами или микобактериями туберкулеза. Не редки случаи возникновения гнойных процессов из-за активности золотистого стафилококка.
Обструкция дыхательных путей так же может привести к формированию абсцесса. Если ветви трахеи или бронхов блокируются опухолью или посторонним предметом, выделяется большое количество слизи. Эта слизь накапливается, в ней задерживаются бактерии (любые из тех, о которых написано выше). Обструкция предотвращает выход бактерий с кашлем наружу через дыхательные пути.
В еще более редких случаях абсцесс вызывают зараженные сгустки крови, проходящие по кровеносным сосудам, например, при септической легочной эмболии.
Как правило, первоначально у больных развивается единичный абсцесс, причем даже если очагов скопления гноя несколько, все они остаются в пределах одного легкого. Если инфекция достаточно мощная и распространилась по организму через кровь, появляются гнойные очаги в обеих долях легких. Такое течение болезни является наиболее распространенным среди людей, употребляющих наркотики в инъекционной форме с использованием грязных игл и нестерильных методов введения.
В конечном итоге большинство абсцессов разрываются, производя большое количество гнойной мокроты. Эта мокрота выходит путем развития сильного кашля. Если разрыв абсцесса происходит вне полости легких, например, между легкими и грудной стенкой (то есть, вне плевральной полости), заполнение пространства гноем называется эмпиемой. Крайне редко абсцесс нарушает целостность стенок кровеносных сосудов, это приводит к серьезным кровотечениям.
Диагностика абсцесса легкого
Для диагностики абсцесса легкого рекомендованы следующие тесты:
- рентгенограмма грудной клетки;
- компьютерная томография;
- посев мокроты на бактериальные культуры;
- бронхоскопия (необходима для того, чтобы исключить рак и выявить необычные патогены, например, грибы или микобактерии).
Полостные легочные повреждения не всегда вызваны инфекцией. Среди неинфекционных причин:
- эмпиема;
- кистозные бронхоэктазы;
- рак легких;
- узловой силикоз с центральным некрозом;
- легочная эмболия;
- саркоидоз;
- гранулематоз Вегенера.
Обязательным является проведение рентгенологического исследования грудной клетки, этот метод визуализации позволяет определить уровень жидкости в легких, а также обозначить расположение полостей, содержащих гной. Например, при туберкулезе поражается в основном верхняя часть легких, в то время как гнойные очаги при абсцессе могут быть расположены по всей плоскости легкого или в одной точке.
Бронхоскопия необходима для того, чтобы исключить рак или наличие инородного тела, а также с целью диагностирования грибковых поражений или микобактерий.
Симптомы легочного абсцесса обычно развиваются медленно. В зависимости от первоначальной причины состояния, симптомы могут появиться внезапно или проявляться постепенно.
Ранние симптомы абсцесса легкого схожи с симптомами пневмонии:
- усталость;
- потеря аппетита;
- потоотделение в ночное время;
- лихорадка;
- кашель с мокротой;
- озноб;
- сохранение недомоганий в течение нескольких недель (месяцев);
- быстрое сердцебиение;
- обильное потоотделение;
- общее плохое состояние здоровья;
- потеря веса;
- боль в груди;
- появление крови в мокроте;
- голубоватый оттенок кожи.
Мокрота может быть с неприятным запахом (потому что бактерии из полости рта или горла, как правило, являются источником гнилостного запаха), а также с прожилками крови.
Абсцессы легких, вызванные золотистым стафилококком, могут привести к летальному исходу в течение нескольких дней или даже нескольких часов.
Лечение абсцесса легкого проводится с помощью антибиотиков.
Антибиотики вводятся внутривенно на начальных стадиях, а позднее — перорально, когда проходят такие симптомы, как лихорадка и температура.
Антибактериальная терапия продолжается до тех пор, пока количество проявляемых симптомов не сократится.
При эмпиеме требуется дренаж жидкости из легких. В некоторых случаях инфицированные ткани легких или даже целое легкое необходимо полностью удалять.
Также рекомендуется чрескожное или хирургическое дренирование любого абсцесса, не поддающегося лечению антибиотиками.
- клиндамицин 600 мг внутривенно каждые 6 — 8 ч;
- амоксициллин;
- имипенем;
- циластатин;
- ванкомицин;
- линезолид;
По материалам:
© 2016 Merck Sharp & Dohme Corp., a subsidiary of Merck & Co., Inc., Kenilworth, NJ, USA
© 1994-2016 by WebMD LLC.
Johns Hopkins Symptoms and Remedies: The Complete Home Medical Reference
Как любимые, но вредные для здоровья блюда, превратить в полезные?
Ученые обнаружили шпоры на затылке людей, которые часто использовали смартфон
Что произойдет с организмом, если начать много ходить пешком?
Почему нельзя выходить на работу сразу после возвращения из путешествия?
Какие правила помогут сохранить хорошее зрение?
Психолог Вероника Степанова об особенностях трудоголизма
Скажите пыли «Нет»: чем опасна бытовая пыль и как с ней бороться с помощью пылесоса и других средств
Как уберечь себя от рака, рекомендации для здравомыслящих
Страшный диагноз — не приговор! Что делать, чтобы не умереть
Психология внушения — о механизме гипноза Распутина
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник
Абсцесс легкого – гнойный процесс в легочной ткани.
Разложение легочной ткани, которое происходит под действием гноя, называется абсцессом легкого. Причинами абсцесса легкого может быть и деятельность патогенных микроорганизмов, и попадание предметов в легкое. Часты случаи, когда инфекция может проникнуть в легкие из гайморовых пазух или гланд, из фурункула на лице или нарыва во рту. Если в легком произошло разложение злокачественного образования, то такой процесс также может спровоцировать острый абсцесс легкого.
Медицина выделяет несколько видов абсцесса легкого. Это гангренозный, острый и хронический абсцесс легкого. Общее во всех этих формах заболевания тот факт, что возникают они из-за безвоздушности легочной ткани и последующего воспаления. Воспаление в легких способствует нарушению тока крови внутри органа, поэтому начинают усиленно вырабатываться токсины. Гангрену легкого вызывает гноеродная флора. Сюда относятся стафилококки, стрептококки, кишечная палочка. Гангрену легкого могут вызвать микробактерии, грибы и паразиты.
При остром абсцессе легкого мучают сильные боли в области грудной клетки. Острый абсцесс легких обычно проходит с кровохарканьем и одышкой. Также бывает сильный кашель, при котором выходит гнойная мокрота. Иногда больной начинает чувствовать себя плохо после прорыва полости абсцесса в бронхах. Может отойти большое количество мокроты, которая обладает гнилостным запахом.
Абсцесс легкого часто развивается как острое заболевание, но процесс дальше часто идет по пути хронического процесса. Обострения и ремиссии провоцируют хронический абсцесс легкого. В этот период у пациента проявляются признаки острого абсцесса легкого, но во время ремиссии боли в грудной клетке снижаются, однако увеличивается количество гнойной мокроты. Может возникнуть лающий кашель и сильная ночная потливость, больной начинает сильно утомляться.
В развитии абсцесса легкого часто играют факторы, которые снижают защитные силы организма человека. Такие факторы создают условия, чтобы в дыхательные пути попали патогенные микрофлоры. К таким факторам можно отнести алкоголизм и передозировку наркотиков. Оказывают влияние хирургические вмешательства с применением общей анестезии, длительная рвота и неврологические расстройства. Многие заболевания тоже могут выступить факторами, способствующими появлению и развитию абсцесса легкого. Это, прежде всего, эпилепсия, новообразования в лёгких, инородные тела, попавшие в дыхательные пути, желудочно-пищеводный рефлюкс, сахарный диабет и операции на пищеводе и желудке.
Успешное лечение абсцесса легкого зависит от ранней диагностики заболевания и вовремя начатого лечения. Для этого должен быть поставлен точный диагноз специалистами в условиях современных диагностических лабораторий, где не может быть никакой ошибки.Лечение абсцесса легкого в зависимости от фазы его развития может быть консервативным или хирургическим. Использование антибиотиков широкого спектра действия в настоящее время при начале лечения в ранней фазе дает успех в лечении большого процента больных, имеющих острый абсцесс легкого. При таком диагнозе, подтверждающем поверхностный абсцесс, лечение проводится в амбулаторных условиях.
При поставленном диагнозе, подтверждающем, что у больного абсцесс легкого не в ранней стадии или гангрена легкого, главный показатель лечения – хирургическое вмешательство, при котором вскрывают гнойную полость. Пациенты должны госпитализироваться в хирургическое отделение. После вскрытия и удаления абсцесса легкого пациент нуждается в полноценном питании, переливании крови и назначении кровезаменителей. Антибиотики нужно использовать осторожно, учитывая индивидуальную чувствительность пациента к ним. Лечение абсцесса легкого заключается и в использование средств специфической терапии. Это использование гамма-глобулина и стафилококкового анатоксина. Иногда больному проводят коррекцию нарушенного обмена веществ.
Вовремя обнаруженный острый абсцесс легкого имеет благоприятный прогноз лечения. Это верно, когда диагноз поставлен врачами абсолютно точно при использовании современного медицинского оборудования. А также используются для лечения абсцесса легкого все необходимые современные препараты. Операция, выполненная поздно, может привести к развитию хронического абсцесса легкого или гангрены легкого. Квалификация персонала, степень развития воспаления и индивидуальные особенности организма больного также играют не последнюю роль в благоприятном исходе лечения. Пациенту следует знать, что важен и послеоперационный уход, и соблюдение всех предписаний врачей длительное время после операции, а также прием всех прописанных лекарственных препаратов. После выписки из стационара пациент должен обязательно наблюдаться у пульмонолога по месту жительства. Через три месяца пациент должен сделать контрольное рентгенологическое исследование.
источник