Абсцесс – гнойное образование воспалительного характера, вызванное патогенными бактериями или вирусами. Оно относится к хирургическим заболеваниям. Можно ли вылечить абсцесс консервативным путем? Где кроется причина этого заболевания и как происходит вскрытие абсцесса?
Причиной любого гнойного заболевания является попадание в поврежденный или ослабленный орган патогенного микроба, который в благоприятных условиях начинает размножаться быстрым делением клеток. В это время организм усиленно борется с воспалением и ограничивает воспаленный участок. Появляется гнойная капсула.
Микроорганизмы находятся в каждом здоровом человеке и не опасны, пока не превышена их норма или не появились благоприятные условия для развития воспаления. Чаще всего они скапливаются на слизистых оболочках носа, глаз, рта, половых органов. Бывают скопления внутри кишечника.
Самые распространенные возбудители:
- Золотистый стафилококк. Является причиной абсцесса в более чем 25%. Для его выявления применяют высевание. В 60% случаев, вызванных золотистым стафилококком, воспаления образуются в верхней части тела.
- Proteus mirabilis. Обитает внутри толстого кишечника. Выявляется при помощи микроскопического анализа кала. Чаще всего абсцессы, вызванные этим возбудителем, распространяются в нижней части тела.
- Кишечная палочка. Также располагается в кишечнике и является составляющим его флоры. Начинает активно действовать в период ослабления иммунитета и может стать причиной тяжелых заболеваний. Возможен даже летальный исход.
- Иногда причиной возникновения абсцесса могут быть предшествующие заболевания: вросший ноготь, фарингит, пневмония, ангина, остеомиелит.
- Зачастую формирование абсцесса связано с медицинскими процедурами (уколы, системы, хирургические вмешательства), если не соблюдалась стерильность.
Возможные исходы абсцессов:
- Прорыв наружу
- Прорыв внутрь (в брюшную полость или полость сустава)
- Прорыв в органы (желудок, кишку, бронхи или мочевой пузырь)
После прорыва размер гнойной капсулы уменьшается, и язва начинает рубцеваться. Но если гнойные образования вышли не полностью, то воспалительный процесс может возникнуть повторно или даже стать хроническим.
Диагностика наружного абсцесса не составляет труда и уже при осмотре врач делает предположение, отправляет на анализ крови. При внутреннем абсцессе, кроме анализа крови может потребоваться УЗИ, рентгеновское обследование или компьютерная томография. Также для диагностики скрытого абсцесса может применяться метод пункции, который иногда контролируют с применением УЗИ.
Всего абсцессов более 50 видов. Они отличаются между собой местом локализации, причиной возникновения, характером гнойных выделений и тяжестью воспаления.
Самые распространенные виды:
- Аноректальный. Локализуется в анальной части прямой кишки или непосредственно на заднем проходе. Чаще всего причиной является парапроктит.
- Апикальный. Образуется в зоне корней зубов, чаще всего причиной является периодонтит.
- Абсцесс головного мозга. Локализуется в тканях мозга, причиной могут быть травмы головы и непосредственно мозга.
- Горячий (острый). Может возникнуть на любом участке тела, отличается высокой скоростью развития, сильными воспалениями и резким ухудшением самочувствия.
- Абсцесс легкого. Развивается в легком, чаще всего является осложнением пневмонии.
- Абсцесс печени. Локализуется возле органа или непосредственно в нем и на нем. Может быть вызван как инфекцией, так и являться осложнением печеночных заболеваний.
- Аппендикулярный. Чаще всего причина кроится в воспалении аппендикса.
- Холодный абсцесс. Локализуется на любых участках тела, обычно захватывает небольшую площадь. Холодный абсцесс опасен тем, что развивается очень медленно. Достаточно сложно диагностировать на ранней стадии.
- Гангренозный или гангренозный газовый. Гной имеет ярко выраженный гнилостный характер, с запахом и может содержать микробы, образующие газ.
Под диафрагменный. Гной скапливается в районе диафрагмы, чаще всего причиной является осложнение панкреатита, холецистита, язва или травмы брюшной полости.
Это далеко не все виды абсцесса, а только наиболее распространенные. Но наиболее часто встречаются кожные абсцессы, которые локализуются на разных участках тела.
Симптомы кожного абсцесса:
Покраснение, болезненность и отек небольшого участка кожи. Боль увеличивается при физической активности и кашле. Длиться этот период около 5 дней. Через 5 дней начинает появляться гнойная головка капсулы, болезненные ощущения увеличиваются. Капсула может расти очень долго, до 15 дней.
Может подняться температура.
Иногда проявляются симптомы интоксикации: тошнота, слабость, боль в мышцах и ухудшение общего самочувствия.
Особо опасны скрытые абсцессы, так как опорожнение капсулы происходит внутрь, что может повести за собой очень тяжелые последствия. А также особо неприятно появление гнойного образования на лице, в таком случае нельзя допустить самопроизвольного прорыва и необходимо сделать вскрытие.
Пи любом виде абсцесса необходимо хирургическое вмешательство. Если абсцессу более 4 дней и головка капсулы уже созрела, то вскрытие просто необходимо.
- Обработка области воспаления антисептическим раствором.
- Обезболивание. Чаще всего применяется обработка Лидокаином, при сильных болезненных ощущениях возможно использование инъекциями местного назначения.
- Разрез ткани скальпелем в участке наибольшего воспаления или гнойной головки.
- Если припухлость не имеет видимую выпуклость, то разрез производят на
- предположительном пересечении диагоналей опухоли или на пересечении вертикали с горизонтальной линией. Также иногда для определения места капсулы могут использовать иглу.
- Разрез делают длиной не более 2 см.
- При помощи шприца Гартмана расширяют разрез до 4-5 см и одновременно разрывают связующие перемычки абсцесса.
- Производится опорожнение абсцесса. В современных клиниках для этого применяют электрический отсос. Но возможно ручное очищение.
- После удаления гноя пальцем обследуют полость для удаления оставшихся перемычек и тканей.
- Полость промывается антисептиком.
- Для дренажа в полость абсцесса вводят резиновую трубку или тампоны, пропитанные антисептиками и ферментами.
- После вскрытия и очищение полости производится лечение, аналогичное гнойным ранам.
- Обработка раствором Хлорида Натрия или любыми другими гипертоническими растворами, например, Борной кислоты.
- Применение заживляющих мазей, например, Вишневского, Тетрациклиновой, Неомициновой. Важно чтобы мази имели жировую или вазелиновую основу. В противном случае будет впитываться влага.
Хорошо сказывается применение мазей, содержащих антибиотики. К таким относятся Левомиколь, Левосин, Мафенид. Антибиотик переходит на ранку, и ускоряют процесс заживления. Перевязывать рану с использованием этих мазей достаточно один раз в день.
Процесс вскрытия абсцесса и лечение раны может изменяться, в зависимости от места локализации воспаления, сложности и запущенности заболевания. Также имеют значения имеющиеся заболевания, возраст и состояние здоровья пациента. Сама операция длится не более 10 минут, при внешних абсцессах проводится амбулаторно. Но лечение полости и рубцевание может длиться до месяца. В тяжелых случаях потребуется оформление в стационар.
При ранней диагностике и легкой степени заболевания иногда практикуется лечение абсцесса без хирургического вмешательства. Для этого нужно своевременно обратиться за помощью к специалисту, который назначит комплексное лечение. Хорошо, если будет возможность сделать полное обследование и доскональную диагностику. Чаще всего такая возможность есть в клиниках и центрах, имеющих многопрофильную лабораторию.
Для лечения абсцесса без хирургической операции применяется метод дренирования под контролем УЗИ. Он отлично зарекомендовал себя при лечении абсцессов на молочных железах и некоторых скрытых на внутренних органах. Вопрос о применении данного метода решается индивидуально и подходит не во всех случаях. После такого лечения требуется пройти курс приема антибиотиков. Иногда может потребоваться прием средств, укрепляющих иммунитет.
Если абсцесс внешний самопроизвольно вскрылся, то необходимо удалить гнойные образования, очистить рану и обработать растворами Марганцовки или Борной кислоты. В последующие дни потребуется регулярная промывка раны и наложение лечебных повязок. Лучше, если это будут делать специалисты. При повышении температуры следует принять жаропонижающее.
Если самопроизвольно вскрылся фурункул, нарыв или прыщ небольшого размера, то можно выдавить содержимое пальцами и обработать ранку по приведенной выше схеме, обязательно использовать ранозаживляющие средства. Но ни в коем случае нельзя массировать глубокий абсцесс или пытаться самостоятельно вскрыть капсулу. Такие действия могут привести к осложнениям.
Кроме вскрытия и лечения полости абсцесса, возможно, потребуется переливание крови или плазмы. Его назначают больным, которые имеют внутренние крупные воспаления. Либо при переходе заболевания в тяжелую форму.
Лечение абсцесса достаточно сложное, кроме вскрытия требуется правильная обработка и соблюдение правил санитарии. В качестве дополнительной терапии можно использовать средства из народной медицины.
Не стоит целиком и полностью полагаться на средства из народной медицины. Но они вполне могут быть дополнением к хирургическому лечению внешних абсцессов. Есть много растений и продуктов, обладающих бактерицидными, заживляющими и иммуностимулирующими действиями, которые использовались на протяжении многих лет и являются вполне безопасными.
- Зверобой. Используют водный настой, спиртовую настойку или масляную вытяжку. Обладает хорошими антисептическим и бактерицидным действием, недаром в народе зверобой называют природным антибиотиком. При лечении абсцессов делают компрессы, примочки или просто протирают пораженный участок.
- Прополис. Для лечения внешних абсцессов можно приготовить целебную мазь. Также она хорошо заживляет порезы, ожоги, ссадины и другие кожные повреждения. Для этого берут 100 гр. перетопленного и профильтрованного нутряного жира любого животного, нагревают до 70 градусов, добавляют 10 гр. прополиса и, непрерывно помешивая, охлаждают. Хранится мазь в холодильнике.
- Эхинацея. При абсцессе потребуется восстановление иммунитета. Хорошо с этой задачей справляется настойка эхинацеи. Можно купить готовую в аптеке, приготовить самостоятельно или применить аналоги, например, Иммунал. Для приготовления настойки 1 часть сырья заливают 10 частями водки. Настаивают 2 недели. Принимают по 30 капель внутрь до еды.
- Алоэ. Для лечения используется чистый сок растения. Хорошо, если его возраст более 3 лет и листья полежали несколько дней в холодильнике. Пораженное место смазывают соком или делают примочки. Хорошо действует сок, смешанный в равных частях с медом. Важно, чтобы не было аллергии.
- Лук. Помогает вылечить абсцесс не хуже алоэ и присутствует в каждом доме. Рецептов с луком очень много, этот овощ достаточно популярен при лечении гнойных образований. Луковицу проваривают в коровьем молоке, разрезают и прикладывают к больному месту. Можно использовать печеную в духовке луковицу. Хорошо действует следующий компресс: печеный лук измельчить, смешать с медом и прибинтовать к нарыву.
- Картофель. Он знаменит своим вытягивающим действием. Тертый картофель привязывают к гнойному образованию. Часто можно почувствовать толчки – это целебный овощ очищает полость абсцесса. Привязывают картофельную массу на ночь.
- В народной медицине огромное количество рецептов от абсцесса. Не стоит применять средства из малоизвестных трав или сложных сборов. Любое растение может вызвать аллергическую реакцию, которая усложнит ситуацию. Также следует быть осторожным при приеме средств внутрь. И ни в коем случае не пытаться вылечить абсцессы самостоятельно.
Если лечение запущено или производилось неправильно, то абсцесс может дать осложнение. Чаще всего это распространение инфекции на соседние ткани или приобретение заболеванием хронической формы.
Инфицирование соседних органов и тканей зависит от вида абсцесса. Чтобы этого избежать, нужно вовремя обратиться за помощью и провести вскрытие. Важно после него довести дело до полного выздоровления.
Хроническим абсцесс становится, если острое заболевание не вылечена до конца. При такой форме образуется глубокий свищ, который не поддается заживлению. Прорыв, произошедший внутрь закрытой полости, может стать причиной менингита, перитонита, перикардита или артрита.
Факторы, влияющие на переход острого абсцесса в хроническую форму:
- Отсутствие дренажа полости или его некачественное выполнение.
- Слишком большие по размеру (более 4 см) или многочисленные полости на внутренних органах и тканях.
- Результат консервативного лечения. Чаще всего возникает, если пациент отказывается от хирургического вмешательства или занимался самолечением.
- Ослабление иммунитета.
В 20% случаев причиной перехода абсцесса в хроническую форму являются остаточные гнойные вещества. Причиной 30% осложнений является самолечение и позднее обращение к специалистам. В отличие от острого, хронический абсцесс плохо поддается лечению, негативно сказывается на близлежащих тканях и ухудшает общее состояние.
Для профилактики абсцессов в первую очередь нужно соблюдать гигиену и своевременно обрабатывать повреждения тканей специальными средствами, например, хорошо зарекомендовал себя Мирамистин. Также не менее важен правильный уход за ротовой и носовой полостью, именно они часто являются путями проникновения инфекций внутрь. И, конечно, любое заболевание, от ангины до кариеса должно быть вылечено и не являться носителем болезнетворных микроорганизмов.
В приложенном видео Вы можете узнать об абцессе.
Вскрытие абсцесса в 98% случаев процедура обязательная. Лучше, если она будет проводиться специалистами и с соблюдением санитарных норм. Своевременное лечение поможет избежать тяжелых последствий.
источник
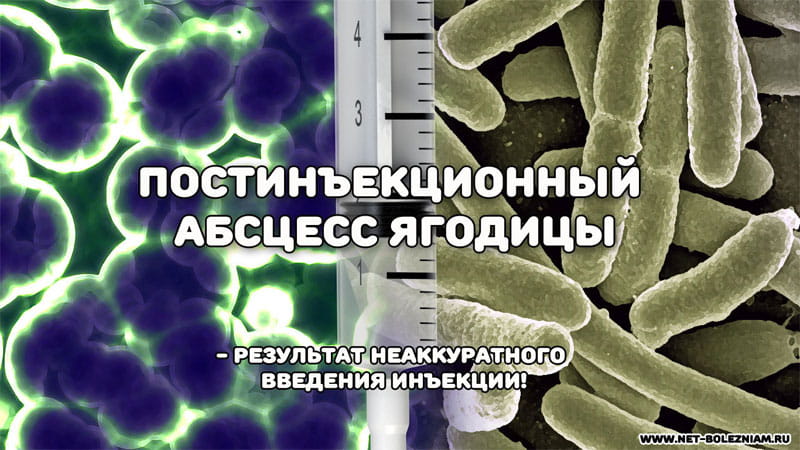
Постинъекционный абсцесс (гнойник) ягодицы — локализованное скопление гноя в этой области тела. Содержимое абсцесса является жидким гноем, возникающего в результате омертвения тканей тела.
Это расстройство — осложнение, появляющееся в результате неаккуратного введения инъекции в ягодицу. Чаще всего возбудителем данного вида абсцесса — стафилококк.
В этой статье описываются технические детали для операции по вскрытию постинъекционного абсцесса ягодицы.
Материал содержит указания по поводу:
- необходимых материалов и инструментов;
- хода операции.
Внимание! Этот материал представляет исключительно информативный характер и предназначен только врачам для лучшего понимания хода операции при этом расстройстве!
Внимание! В зависимости от комплектации больницы, познаний врача и состояния больного, ход этой операции может отличаться в практике от теоретической части. Эта статья не является инструкцией и представляется исключительно в информационных целях.
- шприцы —2—5 и 10 мл;
- 3 иглы для анестезии, одна из них длиной не менее 10 — 15 см;
- 0,25 % раствор новокаина не менее 250—500 мл;
- скальпель;
- ножницы Купера;
- 2 зажима Штилле;
- иглодержатель;
- режущая кругля игла;
- несколько нитей кетгута № 3—4;
- стерильные перчатки;
- раствор перекиси водорода;
- растворы антисептиков;
- спирт;
- йодонат;
- перевязочный материал;
- стерильное белье.
Перед операцией (за 30 мин) обязательно проведение премедикации.
Больной укладывается на здоровый бок. Промежность и половые органы защищаются от затекания гноя подкладной или полотенцем. Производится обработка операционного поля йодонатом. Перед выполнением обезболивания нужно наметить ватной кисточкой, смоченной бриллиантовым зеленым, линию предполагаемого разреза.
С помощью внутрикожной иглы вдали от зоны гиперемии начинают вводить раствор новокаина для образования «лимонной корочки», затем берут более длинную иглу и производят инъекции обезболивающего раствора в подкожную клетчатку и под инфильтрат. Обычно расходуется от 250 до 400 мл 0,25 % раствора новокаина.
Внимание! Основная ошибка при выполнении обезболивания — это анестезия только кожи без введения новокаина под инфильтрат и по бокам его.
Скальпелем производят вскрытие абсцесса на протяжении не менее 5 см. Потом, удалив гной, производят ревизию полости гнойника указательным пальцем, тупо, но без усилий разделяя перемычки и вскрывая имеющиеся карманы. Затем расширяют разрез в ту или иную сторону так, чтобы не было карманов.
Внимание! Нужно помнить, что, чем шире будет вскрыт гнойник, тем скорее наступит выздоровление. Постинъекционный абсцесс должен быть вскрыт так, чтобы разрез несколько заходил за границы инфильтрата.
Иногда одного разреза для полноценного дренирования полости абсцесса бывает недостаточно. Тогда над наиболее удаленным от основного разреза карманом производят дополнительный разрез — делают контрапертуру.
После вскрытия гнойника пальцем и салфетками, смоченными раствором перекиси водорода, удаляют гной и детрит, т. е. распавшиеся ткани. Останавливают имеющееся кровотечение, которое в большинстве случаев бывает незначительным. Венозное кровотечение останавливают прижатием марлевым шариком или тугой тампонадой полости гнойника. Тампоны при этом вводят в рану вертикально. Иногда из кожи или подкожной клетчатки может возникнуть артериальное кровотечение — его останавливают прошиванием кетгутом. Тампоны вводят обычно с гипертоническим раствором или сухие. Накладывается асептическая повязка.
Больной после операции вскрытия абсцесса подлежит наблюдению врача. Это необходимо потому, что в первые 12 ч после операции может внезапно возникнуть кровотечение из раны, которое изредка бывает весьма обильным. При возникновении кровотечения нужно выполнить ревизию раны. Для этого больному внутривенно проводят премедикацию:
- 1 мл 1—2 % раствора промедола или 5 мл баралгина;
- 2 мл 1 % раствора димедрола и 0,5 мл 0,1 % раствора атропина сульфата.
Лекарственные средства разводят в 20 мл изотонического раствора натрия хлорида и медленно вводят внутри венно. Через 2—3 мин можно приступать к ревизии раны.
Для ревизии раны могут потребоваться:
- пластинчатые крючки;
- кровоостанавливающие зажимы;
- иглодержатель;
- режущая игла;
- шовные материалы.
При ревизии осторожно удаляют тампоны из раны; первыми вынимают те из них, которые меньше всего промокли кровью. После удаления всех тампонов внимательно, помогая себе пластинчатыми крючками, осматривают рану. Выявив место кровотечения, его останавливают наложением зажима и прошиванием кетгутом кровоточащего сосуда. Ревизию заканчивают новой тампонадой.
Первая перевязка после вскрытия постинъекционного абсцесса ягодицы производится в первый день после операции. При этом обычно меняют лишь верхний промокший кровью слой повязки. На 2-й день с предварительной премедикацией (внутримышечной) производят смену тампонов с повторной санацией раны растворами перекиси водорода. На этой перевязке можно ввести в рану протеолитические ферменты с антибиотиками. В дальнейшем лечение обычное.
Материалы и инструменты те же, что при операции по поводу карбункула. Премедикация также обязательна. Ход…
Материалы и инструменты те же, что и при операции вскрытия абсцедирующего фурункула. К ним нужно…
Материалы и инструменты: шприц 2—5 мл, 2 иглы, раствор новокаина, 2 стаканчика для растворов, растворы…
Материалы и инструменты: шприцы —5 и 10 мл, 2 иглы для анестезии, одна из них…
Консервативное лечение артроза коленного сустава: медикаменты, ЛФК, диета, физиотерапия, массаж, народные средства. Особенности операции эндопротезирования.
Материалы и инструменты. Для операции по поводу гнойников пальцев стопы и кисти нужно приготовить скальпель,…
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Необходима ли госпитализация при лечении заглоточного абсцесса?
Обязательной госпитализации подлежат следующие категории больных с абсцессом горла:
- Дети. Дети должны обязательно ложиться в больницу для лечения данного заболевания, так как из-за особенностей их организма могут крайне быстро развиться осложнения, коррекция которых требует экстренной медицинской помощи. Кроме того, в больничных условиях упрощается прием препаратов, а также осуществляется постоянный контроль общего состояния ребенка.
- Тяжелые больные с нарушениями дыхания. Абсцесс горла может спровоцировать нарушения дыхания за счет значительного сужения дыхательных путей. В подобной ситуации могут потребоваться экстренные меры для поддержания дыхания, поэтому рационально положить пациента в больницу.
- Больные, не способные самостоятельно пить и принимать оральные препараты. При тяжелом течении недуга может быть значительно нарушен процесс глотания, что может привести к проблемам с приемом лекарственных препаратов, пищи, воды. В подобной ситуации назначается внутривенное введение антибактериальных препаратов, а также активная гидратация, что позволяет уменьшить явление интоксикации.
- Больные с сомнительным диагнозом. Неподтвержденный или сомнительный диагноз является поводом для госпитализации, так как на фоне абсцесса горла могут развиться многие опасные патологии (флегмона шеи, сепсис, медиастинит). В больнице создаются оптимальные условиях для полноценного обследования и для экстренного вмешательства в случае необходимости.
- Больные с подозрением на локальные или системные осложнения. Локальные и системные осложнения абсцесса горла необходимо лечить в больничных условиях, так как это обеспечивает наиболее эффективный терапевтический подход.
- Больные с признаками интоксикации. Так как абсцесс горла развивается на фоне инфекционно-воспалительного процесса, он нередко сопровождается явлениями общей интоксикации, для лечения которых необходимо внутривенное вливание антибактериальных препаратов, десенсибилизирующих средств, а также дезинтоксикационных растворов.
Госпитализации также подлежат больные, степень сознательности которых в вопросах следования предписанному лечению вызывает сомнения, так как в условиях больницы возможно эффективное терапевтическое вмешательство, не зависящее от поведения больного.
Амбулаторное лечение (без госпитализации) предполагает вскрытие и дренирование абсцесса горла в стерильных условиях, а также прием оральных антибактериальных препаратов. В большинстве случаев необходим повторный визит пациента на следующий день для контроля локального статуса и общего состояния, а также для проведения дополнительных процедур и изменения схемы лечения в случае необходимости.
Тем не менее, только при госпитализации могут быть созданы наиболее подходящие для каждого конкретного случая условия, от которых будет зависеть время терапии и исход заболевания. Больничное лечение позволяет эффективно организовывать режим приема препаратов и пищи, а также создает оптимальную обстановку для своевременной коррекции возникающих осложнений.
Больничное лечение обладает следующими преимуществами:
- Квалифицированный персонал. Успех лечения зависит от всех медицинских работников, с которыми контактирует пациент. Квалификация каждого из них в той или иной мере влияет на исход заболевания.
- Диагностика и лечение аллергических реакций. После хирургического вскрытия абсцесса пациенту назначается ряд медикаментов с различной целью: антибиотики – для предотвращения рецидива, анальгетики – для купирования боли, противогрибковые препараты – для восстановления нормальной функции кишечника и др. Каждый из назначенных медикаментов может спровоцировать аллергическую реакцию от банальной крапивницы до анафилактического шока. Поэтому во время приема лекарств лучше находиться под присмотром медицинского персонала.
- Лечение осложнений. Абсцесс горла может осложниться множеством тяжелых и опасных состояний, которые требуют немедленного и адекватного лечения. Наиболее грозными осложнениями являются тромбоз венозных синусов (развивается при распространении частичек гноя из абсцесса в синусы и цистерны основания головного мозга, что провоцирует крайне тяжелое состояние) и кровотечение (которое развивается после хирургического вмешательства или из-за инфекционного расплавления кровеносных сосудов). Кроме того, из-за сильного микробного загрязнения ротовой полости нередко возникают рецидивы заглоточных, паратонзиллярных и других абсцессов горла, с которыми необходимо бороться путем многократной обработки места разреза антисептиками локального действия.
- Корректное питание. Оперированная рана должна в течение нескольких дней находиться в состоянии покоя. Область раны такова, что питание через рот становится невозможным. Вместе с тем хорошее питание необходимо для скорейшего заживления и укрепления иммунитета. Выходом из сложившейся ситуации является питание через назогастральный зонд (трубка) или посредством внутривенного введения питательных веществ. Само собой разумеется, подобные условия могут быть достигнуты только в больнице.
- Лабораторные исследования. Для назначения адекватного лечения и для контроля состояния больного необходимо регулярно проводить ряд лабораторных исследований. В первую очередь речь идет об идентификации возбудителя абсцесса, так как от этого зависит стратегия дальнейшего лечения (при абсцессе туберкулезной или сифилитической этиологии необходимы повторные промывания полости абсцесса, которые не рационально проводить при абсцессе кокковой природы). Также в условиях больницы проводится лабораторный контроль показателей анализа крови и анализа мочи. Данные тесты позволяют оценивать эффективность лечения, а также контролировать общую динамику больного.
- Физиотерапевтические процедуры. В период восстановления после операции назначаются физиотерапевтические процедуры (электрофорез с йодистым калием, лидазой и другими лечебными препаратами), которые значительно ускоряют процесс выздоровления и возврата к привычному образу жизни.
При отсутствии осложнений больничное лечение при абсцессе горла длится не более 3 – 5 дней. Необходимо понимать, что качество такого лечения значительно выше, чем при лечении в амбулаторных условиях или на дому. Полное излечение и восстановление наступает через 10 – 14 дней.
источник
Не буду рассказывать долгую историю о том, как меня отфутболили в одной больнице и как мне пришлось ехать в другую, сколько времени я на всё это потратила. скажу лишь, что к моменту, когда я добралась до больницы, где меня осмотрел врач, я едва могла говорить, мне было слегка затруднительно дышать. Есть, пить, сглатывать слюну и просто широко открывать рот (шире, чем на 1-2 см) я просто не могла. Всё это отдавалось адской болью. Меня кидало в слёзы от одной только попытки что-то проглотить.
Диагноз — паратонзиллярный абсцесс. Как сказали врачи в хорошей больнице, если бы мне сразу прописали антибиотики и назначили правильное лечение в целом, то абсцесс бы не дошёл до такой крайней степени. А так — только вскрывать. И то, опять же, как сказал врач, это делать нужно было уже три дня назад.
До сих пор благодарна врачу за то, что он сразу честно меня предупредил о том, что обезболивание не подействует (хотя горло мне сбрызнули и даже вкололи укол), так как ткани воспалены максимально. А с воспалёнными тканями, увы, уже ничего не сделать. Когда мне полоснули скальпелем абсцесс, я думала, что эта боль была самой страшной в моей жизни. Но порадовалась, что это всё, что пытка подошла к концу. Но не тут-то было. Вскрыть — дело нехитрое. А вот гной ещё нужно и выдавить. Таким образом, самой мучительной и уничтожающей меня болью обернулось выдавливание гноя. Хорошо ещё, что врач был опытный, рука у него лёгкая, сделал всё быстро. Ровно в тот момент, когда я осознала, что терпеть больше не смогу, (а кричать не получалось, потому что я начала захлёбываться текущей кровью), он закончил операцию, и я смогла выплюнуть всё то, что выходило из гнойника. Точнее, даже не выплюнуть (на это у меня банально не было сил), а просто открыть рот и позволить всему вытекать. Во время вскрытия поняла, что вся остальная боль — ничто. Мне никогда не было так больно (ни с переломами, ни с другими операциями).
После вскрытия боль была неимоверной. Меня трясло, пока я промывало горло. Я почти не помнила себя. Единственное, что меня спасло — укол. Он так хорошо мне всё обезболил, что через час я уже спокойно разговаривала и ела всё то, что мне хотелось есть. Без боли, без последствий. Жизнь была прекрасной. Действие укола прошло часов через 10-12. А потом. мне даже не потребовался второй. Заживление в дальнейшем идёт хорошо. Единственный огромнейший минус — ваше горло будут вскрывать до тех пор, пока не выйдет весь гной, до последней капли. Вскрывать болезненно, но уже не с такой невероятной болью. Не скальпелем, а специальным инструментом, раздвигающим края раны. После второго вскрытия я просила обезболить. После третьего вскрытия мне не требовался укол, я спокойно ела и разговаривала.
Я ни в коем случае не пытаюсь вас напугать. Это та боль, которую можно терпеть и можно перенести. Я просто пишу честно, пишу так, как есть, чтобы вы знали и были морально готовы. Я из тот человек, которому лучше знать заранее о том, что боль будет, чем находиться в сладком неведении и во время операции от неожиданности всё испортить.
Подобная оценка за опытность и мастерство врача, а также за приятный (почти безболезненный) реабилитационный период. Не могу сказать, можно это рекомендовать или нельзя. Ситуация тут безвыходная. Если абсцесс вовремя не заглушили антибиотиками — нужно идти вскрывать. В противном случае вам обеспечен сепсис. Главное, чтобы попался толковый врач, чтобы он был честен, аккуратен, быстр, а движения его были максимально чёткими и точными. Одно могу посоветовать: носите шарф и шапку, утепляйтесь максимально. Пережить эту операцию и эту боль я не желаю никому.
источник
И пройдёт, но не тут то было). В субботу боль немного приутихла (ну, думаю, все хорошо). В ночь на воскресенье спать от боли уже не могла, на утро побежала в аптеку спросила что можно от горла подейственней, предложили «Гексорал»
, и полоскать горло «ротоканом»
. В добавок купила ещё и антибиотик «Супракс»
В капсулах(говорят он очень сильный, третьего поколения). Всё воскресенье, пшикала, полоскала, облегчение наступало, но не надолго. Плюс к этому ещё поднялась температура(пила «немесил»),
Но сбивалась она не надолго. К тому же начали воспаляться лимфоузлы на шее. Промучившись ещё одну ночь, в понедельник отправилась к участковому врачу. Посмотрев она выписала мне уколы »Цефтриаксон»
И полоскать горло » Фурасолом»,
И сказала, если не полегчает, то в среду идти к лору. В надежде что легче все таки станет, начала лечиться прописанными лекарствами и уколами, но становилось только хуже. Гланда опухла ещё сильнее, шея тоже, пить я уже не могла, разговаривать почти тоже, даже слюни глатнуть невозможно. Рот практически не открывался, температура не сбивалась, ни лекарства ни уколы не помогали (короче страшно вспоминать). С утра в среду, я уже сидела у кабинета лор врача. Чуть преоткрыв рот она сразу сказала диагноз паратонзиллярный абсцесс. Говорит в больницу надо, срочно вскрывать, ещё спросила что раньше не пришла, может смогли бы без вскрытия обойтись.(ну теперь то поздно было об этом говорить). Приехав в больницу дежурный врач осмотрел и говорит иди по лежишь под капельницой может без вскрытия можно обойтись, а потом спросил сколько дней болит я говорю что сильно с воскресенья, он говорит ну тогда не чего ждать. Два раза пшикнул в горло ледокаином, и сделал два укола, каких не знаю и скальпелем два раза разрезал гланду. Ощущения прямо скажу не из приятных: во первых боль от того что тебе пытаются открыть не открывающийся рот, боль от укола, сильный рвотный рефлекс когда опускают язык вниз, и жуткий рвотный рефлекс когда гланду разрезали и в горло льётся кровь с гноем. Потом дали баночку с фурацилином прополоскать горло и отправили в палату. Сразу по чувствовалось большое облегчение. К вечеру могла не много говорить, и просто ужасно хотелось пить. Начали делать капельницы и уколы. За последние дни я хотя бы поспала. На следующий день при осмотре врач развёл гланду опять, (чтоб вышел гной) прополоскала фурацилином. На третий день разводить не стал, сказал вроди все пока нормально. Чем закончиться моё лечение не знаю, будет ли ещё разводить или нет, узнаю завтра (так как пока ещё лежу в больнице). Но уже порекомендовали удалять гланды, так как абсцесс показание к удалению(если не удалять, всё с большой вероятностью может повториться, но я пока не решилась). Моё мнение раз настигла такая болячка(а от неё ни кто не застрахован), то не тяните как я, бегом к врачу и не занимайтесь самолечением как я
Подробное объяснение проблемы паратонзиллярных, перитонзиллярных и заглоточных абсцессов (нарывов в горле) у детей и взрослых
На приеме у врача или из медицинской литературы вы могли узнать такие термины как перитонзиллярный, паратонзиллярный, заглоточный или окологлоточный, абсцесс. Ниже мы объясним, что означают эти термины:
В медицине термином перитонзиллярный абсцесс называют скопление гноя (то есть нарыв) в тканях, окружающих небные миндалины (гланды). Слово перитонзиллярный означает – расположенный вблизи миндалин.
Вместо термина перитонзиллярный абсцесс некоторые врачи используют термин паратонзиллярный абсцесс (паратонзиллит), означающий то же самое.
Ниже в этой статье мы будем использовать оба эти термина.
В тех случаях, когда инфекция проникает через стенку горла (в медицине горло называется глоткой или pharynx) в глубокие ткани шеи образуются заглоточные или окологлоточные абсцессы.
Если инфекция пройдет в боковую часть шеи (справа или слева от горла) может образоваться парафарингеальный (то есть, окологлоточный) абсцесс.
Если инфекция распространится через заднюю стенку горла на лимфатические узлы, располагающиеся в этой области образуется ретрофарингеальный (то есть, заглоточный) абсцесс.
Точные причины, которые приводят к образованию нарывов в горле, в настоящее время, не установлены.
Ниже мы приведем несколько важных фактов касающихся причин и обстоятельств появления нарывов в горле.
Паратонзиллярный или окологлоточный абсцесс может развиться не только у ребенка, но и у взрослого человека.
Более того, наблюдение за людьми заболевшими нарывом в горле показали, что у пациентов старше 40 лет нарывы в горле развиваются тяжелее, чем у более молодых людей или у детей, требуют более интенсивного лечения и более длительного пребывания в больнице.
Нет. В ходе одного научного исследования было установлено, что примерно у 24% людей, которые попадают в больницу с нарывом в горле, до начала болезни нет ни ангины, ни фарингита.
Во всех остальных случаях паратонзиллярные, заглоточные или окологлоточные абсцессы развиваются через несколько дней после начала обычной ангины (острого тонзиллита). см. Научно обоснованное руководство для пациентов по вопросам, связанным с острыми болями и воспалением в горле.
Прием антибиотиков во время ангины действительно снижает вероятность развития нарывов в горле, однако не может полностью устранить риск развития этой болезни. По этой причине паратонзиллярные или окологлоточные абсцессы могут образоваться даже у людей, которые принимали антибиотики.
Да, это возможно. В ходе одного научного исследования было установлено, что нарывы в горле действительно чаще образуются у курящих людей, чем у людей, которые на курят.
Нарывы горла относятся к категории чрезвычайно опасных болезней, требующих немедленного вмешательства врачей.
Без адекватного лечения, инфекция из области перитонзиллярного или заглоточного абсцесса может распространиться на соседние ткани горла, в глубину шеи, в грудную клетку или в кровь, что может привести к смерти заболевшего человека в течение нескольких часов или дней.
У детей перитонзиллярные абсцессы могут вызывать очень сильный отек горла, от которого ребенок может задохнуться.
Выше мы уже говорили, что перитонзиллярные, окологлоточные или заглоточные абсцессы, как правило, развиваются через несколько дней после начала обычной ангины.
В связи с этим, вы можете предположить, что у вас начал развиваться абсцесс горла, если, вы заметили, что через несколько дней после начала ангины, вам внезапно стало хуже:
- боли в горле (особенно во время глотания) усилились; появилась (или вернулась) температура; вы заметили нарастающее ощущение распирания в одной половине горла или сильное выпирание одной из миндалин;
Образование абсцесса в горле также можно заподозрить, если вы принимаете лечение антибиотиками, но, несмотря на это, ангина и боли в горле не проходят уже больше 7-10 дней.
источник
Сколько лежат в больнице с гнойным абсцессом. Вскрытие абсцесса: техника проведения, описание и лечение. Вскрытие паратонзиллярного абсцесса. Стадии созревания гнойников
Это заполненная гноем полость, которая расположена в мышцах или подкожной жировой клетчатке. Вызывают такое патологическое состояние патогенные вирусы или бактерии. В результате скопления большого количества гноя область поражения начинает увеличиваться, и возникает риск прорыва абсцесса с выходом гноя в находящуюся рядом здоровую клетчатку. Это приводит к развитию обширного воспаления, называемого флегмоной.
Кроме этого, запущенный абсцесс провоцирует неврит, что способствует возникновению остеомиелита. Лечится ли эта патология консервативным путем, как происходит вскрытие абсцесса? Рассмотрим это более подробно.
Гнойное заболевание возникает в результате попадания в ослабленный или поврежденный орган патогенной инфекции, которая начинает быстро размножаться. Организм в это время активно борется с воспалением и ограничивает воспаленное место. В результате этого возникает гнойная капсула.
Инфекция проникает в мягкие ткани в результате нарушения кожного покрова, которое случается из-за травм, порезов, ранений, отморожений, ожогов, открытых переломов. Возникновению абсцесса способствуют следующие возбудители:
- стафилококки;
- стрептококки;
- микобактерии туберкулеза;
- клостридии;
- кишечная палочка.
Абсцесс может возникать из-за того, что под кожу вместе с лекарственным препаратом было введено инфицированное содержимое или произошло вливание медикаментов, которые предназначены только для внутримышечных инъекций. Это приводит к развитию клетчатки и гнойного воспаления мягких тканей.
Иногда абсцесс может возникнуть в результате предшествующих заболеваний: фарингита, ангины, пневмонии, остеомиелита, вросшего ногтя.
Что может произойти после того, как возникла эта гнойная полость? Исход такого недуга бывает следующим:
- прорыв наружу или внутрь (в брюшную или суставную полость);
- прорыв в органы (кишку, желудок, мочевой пузырь или бронхи).
Как только абсцесс прорвется, происходит уменьшение размера гнойной капсулы, после чего язва начинает рубцеваться. Но если гной вышел не полностью, то воспаление часто возникает повторно или может стать хроническим. Поэтому абсцесс необходимо вскрывать, чтобы удалить скопившийся гной.
Вскрытие абсцесса необходимо осуществлять как можно быстрее, если ему уже больше четырех дней и головка капсулы уже созрела. Осуществляется такой процесс следующим образом: сначала область воспаления обрабатывают антисептическим раствором и обезболивают лидокаином. С помощью скальпеля врач производит разрез ткани (не больше 2 см) в участке гнойной головки или в месте наибольшего воспаления.
С помощью шприца Гартмана разрез расширяют до 4-5 см и при этом осуществляют разрыв связующих перемычек абсцесса. Начинают удалять гной электрическим отсосом, после чего пальцем обследуют полость, чтобы удалить остатки тканей и перемычек. Полость промывают антисептиком и осуществляют дренаж, введя в нее резиновую трубку, что обеспечивает отток гнойного экссудата.
Лечение после вскрытия абсцесса осуществляется с помощью антибиотиков. В основном врач назначает препараты пенициллинового ряда («Амоксициллин», «Цефалексин»), которые следует принимать 4 раза в день по 200 или 500 мг. Курс лечения длится 10 дней. Если на пенициллин у пациента аллергия, то назначают макролиды («Эритромицин», «Кларитромицин»).
Антибиотики для наружного применения — это мази «Мафедин», «Левомеколь», «Левосин» и другие, преимущество которых заключается в том, что их действие распространяется только на область поражения, и они не всасываются в кровь.
Кроме того, рана после вскрытия абсцесса требует обработки. Чтобы ее края не слипались до тех пор, пока не произошла грануляция полости из глубины, в прооперированных тканях оставляют тампон с мазью Вишневского или вазелиновым маслом. Менять его следует каждые 2-3 дня при перевязках. По мере развития грануляции осуществляют удаление тампона из глубины. Производят прижигание излишков грануляции, при этом стараясь не задеть эпителий, растущий по краям раны. При медленном зарастании раны показано наложение шва.
Рассмотрим, как происходит вскрытие абсцесса и в области глотки.
Эта железа считается самой крупной из тех, которые располагаются в преддверии влагалища. Воспаляется она довольно редко, и если произошло образование гнойной капсулы, то ее необходимо вскрывать. Как проводится эта процедура?
Вскрытие абсцесса бартолиновой железы начинается с того, что врач делает аккуратные надрезы, вскрывая гнойную полость, и выпускает скопившуюся жидкость. Затем проводится промывка железы раствором перекиси водорода (3 %). В полость вставляют специальную трубку (дренаж), которая необходима для выведения остатков гноя. Удаляют ее через 5 или 6 дней. Лечение проводится с помощью антибиотиков и аппликаций с мазями.
Вскрытие считается основным методом лечения заболеваний гнойного характера в области глотки. Такая операция считается несложной и редко вызывает осложнения. Проводится она под местным обезболиванием (раствор кокаина 5 % и дикаина 2 %). Разрез выполняется в области наибольшего выпячивания стенки глотки и его глубина не должна быть больше 1,5 см, иначе можно повредить расположенные рядом пучки нервов и сосудов. Выпустив гной, врач тупым инструментом проникает в полость, чтобы разрушить внутри нее перегородки.
После того, как было произведено вскрытие паратонзиллярного абсцесса, полость заполняют дезинфицирующим раствором. После ее ушивания обычно никаких мер по остановке кровотечения не предпринимают. Послеоперационное лечение подразумевает прием антибиотиков.
Таким образом, вскрытие абсцесса является обязательной процедурой, так как, если не лечить его, это может привести к различным осложнениям. Самостоятельно вскрывать его категорически запрещено, иначе это может способствовать распространению инфекции на органы и ткани, расположенные рядом.
Абсцесс – гнойное образование воспалительного характера, вызванное патогенными бактериями или вирусами. Оно относится к хирургическим заболеваниям. Можно ли вылечить абсцесс консервативным путем? Где кроется причина этого заболевания и как происходит вскрытие абсцесса?
Причиной любого гнойного заболевания является попадание в поврежденный или ослабленный орган патогенного микроба, который в благоприятных условиях начинает размножаться быстрым делением клеток. В это время организм усиленно борется с воспалением и ограничивает воспаленный участок. Появляется гнойная капсула.
Микроорганизмы находятся в каждом здоровом человеке и не опасны, пока не превышена их норма или не появились благоприятные условия для развития воспаления. Чаще всего они скапливаются на слизистых оболочках носа, глаз, рта, половых органов. Бывают скопления внутри кишечника.
Самые распространенные возбудители:
- Золотистый стафилококк. Является причиной абсцесса в более чем 25%. Для его выявления применяют высевание. В 60% случаев, вызванных золотистым стафилококком, воспаления образуются в верхней части тела.
- Proteus mirabilis. Обитает внутри толстого кишечника. Выявляется при помощи микроскопического анализа кала. Чаще всего абсцессы, вызванные этим возбудителем, распространяются в нижней части тела.
- Кишечная палочка. Также располагается в кишечнике и является составляющим его флоры. Начинает активно действовать в период ослабления иммунитета и может стать причиной тяжелых заболеваний. Возможен даже летальный исход.
- Иногда причиной возникновения абсцесса могут быть предшествующие заболевания: вросший ноготь, фарингит, пневмония, ангина, остеомиелит.
- Зачастую формирование абсцесса связано с медицинскими процедурами (уколы, системы, хирургические вмешательства), если не соблюдалась стерильность.
Возможные исходы абсцессов:
- Прорыв наружу
- Прорыв внутрь (в брюшную полость или полость сустава)
- Прорыв в органы (желудок, кишку, бронхи или мочевой пузырь)
После прорыва размер гнойной капсулы уменьшается, и язва начинает рубцеваться. Но если гнойные образования вышли не полностью, то воспалительный процесс может возникнуть повторно или даже стать хроническим.
Диагностика наружного абсцесса не составляет труда и уже при осмотре врач делает предположение, отправляет на анализ крови. При внутреннем абсцессе, кроме анализа крови может потребоваться УЗИ, рентгеновское обследование или компьютерная томография. Также для диагностики скрытого абсцесса может применяться метод пункции, который иногда контролируют с применением УЗИ.
Всего абсцессов более 50 видов. Они отличаются между собой местом локализации, причиной возникновения, характером гнойных выделений и тяжестью воспаления.
Самые распространенные виды:
- Аноректальный. Локализуется в анальной части прямой кишки или непосредственно на заднем проходе. Чаще всего причиной является парапроктит.
- Апикальный. Образуется в зоне корней зубов, чаще всего причиной является периодонтит.
- Абсцесс головного мозга. Локализуется в тканях мозга, причиной могут быть травмы головы и непосредственно мозга.
- Горячий (острый). Может возникнуть на любом участке тела, отличается высокой скоростью развития, сильными воспалениями и резким ухудшением самочувствия.
- Абсцесс легкого. Развивается в легком, чаще всего является осложнением пневмонии.
- Абсцесс печени. Локализуется возле органа или непосредственно в нем и на нем. Может быть вызван как инфекцией, так и являться осложнением печеночных заболеваний.
- Аппендикулярный. Чаще всего причина кроится в воспалении аппендикса.
- Холодный абсцесс. Локализуется на любых участках тела, обычно захватывает небольшую площадь. Холодный абсцесс опасен тем, что развивается очень медленно. Достаточно сложно диагностировать на ранней стадии.
- Гангренозный или гангренозный газовый. Гной имеет ярко выраженный гнилостный характер, с запахом и может содержать микробы, образующие газ.
Под диафрагменный. Гной скапливается в районе диафрагмы, чаще всего причиной является осложнение панкреатита, холецистита, язва или травмы брюшной полости.
Это далеко не все виды абсцесса, а только наиболее распространенные. Но наиболее часто встречаются кожные абсцессы, которые локализуются на разных участках тела.
Симптомы кожного абсцесса:
Покраснение, болезненность и отек небольшого участка кожи. Боль увеличивается при физической активности и кашле. Длиться этот период около 5 дней. Через 5 дней начинает появляться гнойная головка капсулы, болезненные ощущения увеличиваются. Капсула может расти очень долго, до 15 дней.
Может подняться температура.
Иногда проявляются симптомы интоксикации: тошнота, слабость, боль в мышцах и ухудшение общего самочувствия.
Особо опасны скрытые абсцессы, так как опорожнение капсулы происходит внутрь, что может повести за собой очень тяжелые последствия. А также особо неприятно появление гнойного образования на лице, в таком случае нельзя допустить самопроизвольного прорыва и необходимо сделать вскрытие.
Пи любом виде абсцесса необходимо хирургическое вмешательство. Если абсцессу более 4 дней и головка капсулы уже созрела, то вскрытие просто необходимо.
- Обработка области воспаления антисептическим раствором.
- Обезболивание. Чаще всего применяется обработка Лидокаином, при сильных болезненных ощущениях возможно использование инъекциями местного назначения.
- Разрез ткани скальпелем в участке наибольшего воспаления или гнойной головки.
- Если припухлость не имеет видимую выпуклость, то разрез производят на
- предположительном пересечении диагоналей опухоли или на пересечении вертикали с горизонтальной линией. Также иногда для определения места капсулы могут использовать иглу.
- Разрез делают длиной не более 2 см.
- При помощи шприца Гартмана расширяют разрез до 4-5 см и одновременно разрывают связующие перемычки абсцесса.
- Производится опорожнение абсцесса. В современных клиниках для этого применяют электрический отсос. Но возможно ручное очищение.
- После удаления гноя пальцем обследуют полость для удаления оставшихся перемычек и тканей.
- Полость промывается антисептиком.
- Для дренажа в полость абсцесса вводят резиновую трубку или тампоны, пропитанные антисептиками и ферментами.
- После вскрытия и очищение полости производится лечение, аналогичное гнойным ранам.
- Обработка раствором Хлорида Натрия или любыми другими гипертоническими растворами, например, Борной кислоты.
- Применение заживляющих мазей, например, Вишневского, Тетрациклиновой, Неомициновой. Важно чтобы мази имели жировую или вазелиновую основу. В противном случае будет впитываться влага.
Хорошо сказывается применение мазей, содержащих антибиотики. К таким относятся Левомиколь, Левосин, Мафенид. Антибиотик переходит на ранку, и ускоряют процесс заживления. Перевязывать рану с использованием этих мазей достаточно один раз в день.
Процесс вскрытия абсцесса и лечение раны может изменяться, в зависимости от места локализации воспаления, сложности и запущенности заболевания. Также имеют значения имеющиеся заболевания, возраст и состояние здоровья пациента. Сама операция длится не более 10 минут, при внешних абсцессах проводится амбулаторно. Но лечение полости и рубцевание может длиться до месяца. В тяжелых случаях потребуется оформление в стационар.
При ранней диагностике и легкой степени заболевания иногда практикуется лечение абсцесса без хирургического вмешательства. Для этого нужно своевременно обратиться за помощью к специалисту, который назначит комплексное лечение. Хорошо, если будет возможность сделать полное обследование и доскональную диагностику. Чаще всего такая возможность есть в клиниках и центрах, имеющих многопрофильную лабораторию.
Для лечения абсцесса без хирургической операции применяется метод дренирования под контролем УЗИ. Он отлично зарекомендовал себя при лечении абсцессов на молочных железах и некоторых скрытых на внутренних органах. Вопрос о применении данного метода решается индивидуально и подходит не во всех случаях. После такого лечения требуется пройти курс приема антибиотиков. Иногда может потребоваться прием средств, укрепляющих иммунитет.
Если абсцесс внешний самопроизвольно вскрылся, то необходимо удалить гнойные образования, очистить рану и обработать растворами Марганцовки или Борной кислоты. В последующие дни потребуется регулярная промывка раны и наложение лечебных повязок. Лучше, если это будут делать специалисты. При повышении температуры следует принять жаропонижающее.
Если самопроизвольно вскрылся фурункул, нарыв или прыщ небольшого размера, то можно выдавить содержимое пальцами и обработать ранку по приведенной выше схеме, обязательно использовать ранозаживляющие средства. Но ни в коем случае нельзя массировать глубокий абсцесс или пытаться самостоятельно вскрыть капсулу. Такие действия могут привести к осложнениям.
Кроме вскрытия и лечения полости абсцесса, возможно, потребуется переливание крови или плазмы. Его назначают больным, которые имеют внутренние крупные воспаления. Либо при переходе заболевания в тяжелую форму.
Лечение абсцесса достаточно сложное, кроме вскрытия требуется правильная обработка и соблюдение правил санитарии. В качестве дополнительной терапии можно использовать средства из народной медицины.
Не стоит целиком и полностью полагаться на средства из народной медицины. Но они вполне могут быть дополнением к хирургическому лечению внешних абсцессов. Есть много растений и продуктов, обладающих бактерицидными, заживляющими и иммуностимулирующими действиями, которые использовались на протяжении многих лет и являются вполне безопасными.
- Зверобой. Используют водный настой, спиртовую настойку или масляную вытяжку. Обладает хорошими антисептическим и бактерицидным действием, недаром в народе зверобой называют природным антибиотиком. При лечении абсцессов делают компрессы, примочки или просто протирают пораженный участок.
- Прополис. Для лечения внешних абсцессов можно приготовить целебную мазь. Также она хорошо заживляет порезы, ожоги, ссадины и другие кожные повреждения. Для этого берут 100 гр. перетопленного и профильтрованного нутряного жира любого животного, нагревают до 70 градусов, добавляют 10 гр. прополиса и, непрерывно помешивая, охлаждают. Хранится мазь в холодильнике.
- Эхинацея. При абсцессе потребуется восстановление иммунитета. Хорошо с этой задачей справляется настойка эхинацеи. Можно купить готовую в аптеке, приготовить самостоятельно или применить аналоги, например, Иммунал. Для приготовления настойки 1 часть сырья заливают 10 частями водки. Настаивают 2 недели. Принимают по 30 капель внутрь до еды.
- Алоэ. Для лечения используется чистый сок растения. Хорошо, если его возраст более 3 лет и листья полежали несколько дней в холодильнике. Пораженное место смазывают соком или делают примочки. Хорошо действует сок, смешанный в равных частях с медом. Важно, чтобы не было аллергии.
- Лук. Помогает вылечить абсцесс не хуже алоэ и присутствует в каждом доме. Рецептов с луком очень много, этот овощ достаточно популярен при лечении гнойных образований. Луковицу проваривают в коровьем молоке, разрезают и прикладывают к больному месту. Можно использовать печеную в духовке луковицу. Хорошо действует следующий компресс: печеный лук измельчить, смешать с медом и прибинтовать к нарыву.
- Картофель. Он знаменит своим вытягивающим действием. Тертый картофель привязывают к гнойному образованию. Часто можно почувствовать толчки – это целебный овощ очищает полость абсцесса. Привязывают картофельную массу на ночь.
- В народной медицине огромное количество рецептов от абсцесса. Не стоит применять средства из малоизвестных трав или сложных сборов. Любое растение может вызвать аллергическую реакцию, которая усложнит ситуацию. Также следует быть осторожным при приеме средств внутрь. И ни в коем случае не пытаться вылечить абсцессы самостоятельно.
Если лечение запущено или производилось неправильно, то абсцесс может дать осложнение. Чаще всего это распространение инфекции на соседние ткани или приобретение заболеванием хронической формы.
Инфицирование соседних органов и тканей зависит от вида абсцесса. Чтобы этого избежать, нужно вовремя обратиться за помощью и провести вскрытие. Важно после него довести дело до полного выздоровления.
Хроническим абсцесс становится, если острое заболевание не вылечена до конца. При такой форме образуется глубокий свищ, который не поддается заживлению. Прорыв, произошедший внутрь закрытой полости, может стать причиной менингита, перитонита, перикардита или артрита.
Факторы, влияющие на переход острого абсцесса в хроническую форму:
- Отсутствие дренажа полости или его некачественное выполнение.
- Слишком большие по размеру (более 4 см) или многочисленные полости на внутренних органах и тканях.
- Результат консервативного лечения. Чаще всего возникает, если пациент отказывается от хирургического вмешательства или занимался самолечением.
- Ослабление иммунитета.
В 20% случаев причиной перехода абсцесса в хроническую форму являются остаточные гнойные вещества. Причиной 30% осложнений является самолечение и позднее обращение к специалистам. В отличие от острого, хронический абсцесс плохо поддается лечению, негативно сказывается на близлежащих тканях и ухудшает общее состояние.
Для профилактики абсцессов в первую очередь нужно соблюдать гигиену и своевременно обрабатывать повреждения тканей специальными средствами, например, хорошо зарекомендовал себя Мирамистин. Также не менее важен правильный уход за ротовой и носовой полостью, именно они часто являются путями проникновения инфекций внутрь. И, конечно, любое заболевание, от ангины до кариеса должно быть вылечено и не являться носителем болезнетворных микроорганизмов.
В приложенном видео Вы можете узнать об абцессе.
Вскрытие абсцесса в 98% случаев процедура обязательная. Лучше, если она будет проводиться специалистами и с соблюдением санитарных норм. Своевременное лечение поможет избежать тяжелых последствий.
Фурункул представляет собой крупный очаг нагноения, спровоцированный анаэробными бактериями (стафилококковая инфекция). Такие гнойники располагаются глубоко под кожей и долго созревают. Воспаления могут болеть, поэтому для быстрого избавления от проблемы практикуют хирургическое вскрытие фурункула.
Для лечения фурункула часто практикуются медикаментозные методы. Они заключаются в обработке гнойника специальными мазями. На каждом этапе развития гнойника применяются разные препараты. Сначала используют мази, ускоряющие созревание фурункула. Применения таких препаратов позволяет ускорить формирование гнойного стержня и вытолкнуть содержимое полости гнойника ближе к поверхности кожи.
Затем применяют смягчающие мази, облегчающие процесс самостоятельного вскрытия фурункула. Когда гнойное содержимое начинает выходить наружу, образуется глубокая ранка, для обработки которой применяются антисептики. Одновременно с антисептиками необходимо дополнительно использовать антибактериальные препараты, которые позволяют избежать инфицирования здоровой кожи. Также применяют ранозаживляющие лекарства.
Иногда возникает необходимость вскрыть фурункул. Нередко пациенты сталкиваются с тем, что гнойник длительное время не созревает. Гнойное содержимое остается глубоко под кожей и не может выйти наружу, что сопровождается рядом неприятных симптомов – повышением температуры, болью в области нагноения, дискомфортом при прикосновении.
Если необходимо ускорить процесс выздоровления, следует обратиться к хирургу, который проведет процедуру вскрытия и удалит гнойное содержимое воспаленной полости. В домашних условиях вскрывать фурункул нельзя.
Вскрытие фурункула должен проводить только врач. Лечение проводится в хирургическом кабинете. Вся процедура не занимает много времени, но требует правильного подхода. Из-за особенностей глубокого расположения нагноения, хирургическое вскрытие проводится под местной анестезией.
Врач обрабатывает кожу обезболивающим средством и антисептическим раствором. Затем с помощью скальпеля делается небольшой надрез. Специальным инструментом хирург удаляет твердый гнойный стержень, а затем очищает полость от остатков содержимого. На месте фурункула образуется крупная рана, которая затем обрабатывается антисептическим раствором и прикрывается повязкой.
Повязку необходимо менять несколько раз в день. Непосредственно в образовавшуюся полость накладываются мази, предотвращающие заражение ранки и ускоряющие регенерацию тканей. С этой целью врач может использовать тетрациклиновую или гидрокортизоновую мазь, для обработки небольших ранок применяется Левомеколь.
Ранка заполняется мазью, а сверху прикрывается повязкой. При следующей смене повязки рану необходимо очистить от остатков мази и заново обработать препаратом.
Обратиться к врачу для консультации о том, как вскрыть фурункул, необходимо в следующих случаях:
- если размеры гнойника превышают 10 мм в диаметре;
- если фурункул воспален, но гнойное содержимое не выходит наружу;
- при повторном образовании гнойника;
- в случае сильной боли в области нагноения и повышения температуры.
Также следует проконсультироваться с хирургом, если фурункул самостоятельно прорвался, но спустя время на том же месте снова развилось нагноение.
Вскрывать фурункул в домашних условиях категорически запрещено. Самостоятельно очистить ранку после вскрытия гнойника невозможно, это проводится только с помощью специальных инструментов.
Неправильно вскрытый фурункул в лучшем случае снова воспалится, а в худшем случае возможно развитие сепсиса, в результате чего инфекция распространится по всему организму.
Лечение фурункула дома проводится с помощью специальных мазей. Какой препарат следует использовать зависит от стадии развития гнойника.
Когда на коже только появилось небольшое воспаление, применяют мази, ускоряющие созревание гнойников. Для этого часто назначают ихтиоловую мазь. Препарат вытягивает гной наружу и одновременно смягчает ткани, способствуя легкому вскрытию гнойника. Лекарство наносят на марлевую повязку, которую затем прикладывают к фурункулу. Повязка меняется 3-4 раза в день.
Когда гнойное содержимое отчетливо видно под кожей и видно полностью сформированный стержень гнойника, ихтиоловую мазь заменяют Левомеколем. Этот препарат оказывает выраженное антибактериальное действие и эффективен против анаэробных микроорганизмов, в числе которых и золотистый стафилококк, провоцирующих появление фурункулов. Левомеколь также наносят на повязку, которую накладывают на воспаленный гнойник.
Спустя несколько дней после того, как фурункул созреет, происходит его вскрытие. Фурункул вскрывается обычно на 3-5 сутки после начала использования мазей, ускоряющих созревание гнойника. Гнойное содержимое выходит наружу и его необходимо тщательно удалять. Для этого следует смочить ватный диск в любом антисептическом растворе и тщательно протереть ранку и кожу вокруг нее.
Чтобы избежать инфицирования, необходимо использовать антибактериальные мази. После вскрытия гнойника лечение можно продолжать, так как наличие гноя в ране не снижает эффективность этого препарата. Обработка ранки продолжается даже тогда, когда весь гной выйдет и ранка очиститься. При этом важно проконтролировать, чтобы стержень фурункула также вышел наружу. Если этого не произошло, его нельзя удалять самостоятельно, необходимо посетить хирурга.
Если стержень вышел, лечение продолжают с использованием ранозаживляющих препаратов. Для этого можно продолжить использовать Левомеколь, так как в его составе есть компонент, ускоряющий регенерацию тканей, либо мазь Вишневского. Выбранная мазь накладывается на ранку толстым слоем и сверху прикрывается повязкой. Повязку следует менять трижды в день.
Если несмотря на использование мазей гнойник долго не вскрывается, следует проконсультироваться с врачом.
Фурункул после вскрытия обрабатывается антисептическими растворами. Если фурункул вскрылся в хирургическом кабинете, врач проведет первичную обработку раны и наложит повязку, а затем объяснит, как ускорить заживление раны и как часто делать перевязку.
Для заживления вскрывшегося фурункула применяют следующие препараты:
Несколько раз в день следует обрабатывать рану антисептическим средством. Для этого можно применять раствор перекиси либо хлоргексидина. Выбранный антисептик обильно наносится на ватный тампон, который прикладывают к ране на несколько секунд. После обработки накладывается мазь. Мазь наносят толстым слоем, заполняя полость, образовавшуюся после удаления гноя. Сверху накладывается повязка. Обработка мазью проводится трижды в день. Прежде чем наложить свежий слой мази, необходимо удалить остатки препарата с помощью ватной палочки.
Какую мазь использовать после вскрытия фурункула – это каждый пациент решает сам либо назначает врач. Левомеколь оказывает антибактериальное действие и ускоряет регенерацию тканей. Этот препарат рекомендуется использовать для заживления крупных фурункулов, так как антибактериальные компоненты средства защитят от повторного развития нагноения.
Для заживления чирия средних размеров используется мазь Вишневского. Не все пациенты готовы терпеть специфический запах этой мази, поэтому она может быть заменена на Спасатель либо Солкосерил. Эти препараты предназначены для заживления неглубоких ран, поэтому при крупных фурункулах не применяются.
Лечить заживающий фурункул необходимо не менее 5-ти суток. Врачи рекомендуют применять мазь до тех пор, пока ранка полностью не затянется. Левомеколь длительно применять нельзя, лечить фурункул этим препаратом следует не дольше семи дней. Затем Левомеколь заменяется на мазь Вишневского, Солкосерил либо любое другое ранозаживляющее средство.
Сколько заживает чирей зависит от его размеров. Полное заживление раны после вскрытия небольшого гнойника происходит в течение двух недель. Крупные фурункулы заживают дольше – вплоть до одного месяца. Если фурункул зажил, а на его месте образовался рубец, в течение некоторого времени применяют мази, рассасывающие шрамы.
Абсцесс кожи — вскрытие и дренаж — Лечение фурункула — Операции и процедуры — описание, методика проведения, восстановление
Incision and Drainage of a Skin Abscess (Skin Abscess, Incision and Drainage)
Абсцесс кожи — воспаленная и инфицированная полость в коже, наполненная гноем. Его часто называют нарыв или фурункул. Разрез (вскрытие) и дренаж представляет собой процедуру, выполняемую для удаления гноя из абсцесса.
Дренаж абсцесса является предпочтительным методом лечения фурункулов. Процедура часто используется, если абсцесс большой, растущий, инфицированный, причиняет сильную боль, или не прорывает самостоятельно.
Нельзя выдавливать или прокалывать абсцесс самостоятельно. Это может привести к распространению инфекции и усугубить ее.
Возможные осложнения могут включать:
- Боль;
- Кровотечение;
- Формирование шрама в месте операции.
Факторы, которые могут увеличить риск осложнений:
- Курение;
- Диабет или другие заболевания, которые ослабляют иммунную систему.
- Сначала врач осмотрит абсцесс;
- Если абсцесс большой и глубокий, может быть сделано УЗИ или использована другая техника медицинской визуализации. Также могут быть проведены анализы крови, чтобы узнать, насколько серьезна инфекция;
- Обратитесь к врачу по поводу принимаемых лекарств. За неделю до операции вас могут попросить прекратить принимать некоторые лекарства:
- Аспирин или другие противовоспалительные препараты;
- Разжижающие кровь, такие как клопидогрель (Плавикс) или варфарин;
- Врач может убедиться, что пациенту сделана прививка против столбняка.
Применяется местная анестезия, которая обезболивает оперируемую область тела, во время операции пациент находится в сознании. Может быть предоставлена в виде инъекций.
Чаще всего эта процедура может быть проведена в кабинете врача. Большие, глубокие абсцессы, абсцессы в очень чувствительных областях (например, абсцесс ануса), могут потребовать лечения в больнице.
Область проведения процедуры протирается специальной жидкостью для очистки, затем вводится анестезия. На нарыве будет сделан небольшой разрез. Для отвода гноя из абсцесса может быть использован шприц или катетер, также гной может быть выдавлен. Чтобы впитать жидкость, используется марлевый тампон. Место проведения процедуры очищается водным раствором антисептика.
Для изучения в разреза могут быть использованы специальные приборы. С помощью ватного тампона могут быть отобраны образцы бактерий.
Иногда, доктор заполняет полость чистой марлей, чтобы удостовериться, что абсцесс не формируется снова. Если это произойдет, нужно вернуться в больницу через день или два, чтобы удалить или заменить наполнитель. Для закрытия раны накладывается повязка.
Приблизительно 30-40 минут.
Нет, процедура не должна причинить боль. Вы можете почувствовать небольшой укол и жжение при введении местного анестетика.
Когда вы вернетесь домой, выполняйте следующие действия, чтобы обеспечить нормальное восстановление:
- Принимайте все лекарства по назначению. Если вы принимаете антибиотики, пройдите весь курс лечения;
- Меняйте повязку 1-3 раза в день, как указано врачом;
- Очищайте место разреза теплой водой и мягким антибактериальным мылом;
- Используйте для мытья мягкую ткань, после чего аккуратно протирайте насухо область разреза;
- Нужно спросить доктора, когда можно безопасно принимать душ, купаться, или подвергать место операции воздействию воды;
- Возможно, придется ограничить движение пораженного участка на время заживания;
- Посетите врача для осмотра после процедуры.
Кожа должна полностью зажить примерно за 14 дней.
После возвращения домой нужно обратиться к врачу, если появились следующие симптомы:
- Обострение боли;
- Покраснение;
- Опухание;
- Кровотечение;
- Лихорадка и озноб;
- Сыпь или крапивница.
Фурункул представляет собой образование на коже гнойно-некротического характера. Зона поражения такого нарыва – это волосяной мешочек, именно там начинает развиваться воспалительный процесс. Если не решить эту проблему вовремя, то развитие событий может быть крайне неблагоприятным.
Нужно понимать всю опасность этой патологии, поэтому вскрытие фурункула должно проводиться в условиях медицинского учреждения, домашние действия такого плана чреваты серьезными осложнениями и могут закончиться даже смертью.
Обычно люди ждут, чтобы гнойник созрел и вышел полностью самостоятельно, что и должно произойти при нормальном процессе. Однако иногда необходимо применять определенные мероприятия, чтобы избавиться от этого кожного недуга. Нарыв может не созревать длительный период, что предполагает медицинскую помощь. Доктор хирургическим путем произведет вскрытие гнойника, пациенту останется лишь обрабатывать этот участок медикаментозными средствами для наружного применения, и рана быстро затянется.
При появлении фурункулов мало кто обращает на них внимание на первом этапе формирования гнойника. Это образование не проявляет себя никак в первые сутки. Возникновение нарывов начинается постепенно, все происходит в несколько этапов:
После самопроизвольного выхода стержня гнойника, человеку необходимо несколько дней для восстановления и заживления изъязвления. Если нарушить этот процесс и попытаться самому выдавливать или вскрывать такие абсцессы, то есть большой риск появления сепсиса, что смертельно опасно.
Осложнения при этом могут быть такими:
- обширный абсцесс;
- флегмона;
- фурункулез;
- лимфаденит.
После неправильного удаления гнойника появляются осложнения, признаками которых являются повышение температуры тела и увеличение лимфатических узлов, сопровождающееся болью и плохим самочувствием.
Важно, что фурункул может вызвать тяжелые последствия даже после тщательной обработки и дезинфекции места удаления этого образования. Микробы все равно способны попасть в кровь, даже если участок пораженной ткани тщательно обработан.
Если нарыв начать вовремя лечить, то вскрытие этого образования может не понадобиться вовсе. Для того чтобы помочь себе самостоятельно, нужно ускорить созревание гнойника. Важно не упустить время, тогда воспаление не перейдет на соседние участки тела и нарыв сам вскроется.

Если все эти манипуляции оказались неэффективными, необходимо вскрытие хирургическим путем. Антибиотики входят в список препаратов, помогающих уменьшить проявления воспалительно-гнойного процесса. В начале образования фурункула можно использовать антибактериальные средства местного действия (Тетрациклиновая мазь), а после вскрытия нарыва у врача антибиотики могут быть назначены в виде таблеток (Цефиксим, Амоксиклав). Если к патологии присоединились высокая температура или воспаление лимфоузлов, вполне возможно назначение инъекций антибактериальных препаратов (Цефтриаксон).
Кроме того, врачи вскрывали фурункулы всегда, если состояние пациента резко ухудшалось. Есть определенные признаки, которые являются показанием для хирургического вмешательства:
- сильный отек окружающей ткани, который стремительно увеличивается в размерах;
- высокая температура;
- слабость, вялость, упадок сил.

Небольшие фурункулы после вскрытия заживают быстро, примерно в течение 10 дней после вскрытия. Главное, соблюдать все рекомендации, который дает доктор по обработке раны в послеоперационный период. Если в нее попадет инфекция, воспалительный процесс способен распространиться на весь организм. При больших фурункулах сама процедура вскрытия займет более длительное время, а восстановление будет долгим, около 10-30 дней.
Чаще происходит самопроизвольное вскрытие чирья. Нужно понимать, что делать, если это произошло. При возникновении такой ситуации важно, чтобы вместе с гнойным содержимым вышел стержень, иначе рана не заживет совсем или гнойно-воспалительный процесс возобновится. Место фурункула затянется тонкой кожей на некоторое время, но позже опять начет нарывать. Если фурункул вскрылся сам по себе, необходимо тщательно протереть его дезинфицирующим средством. Обработку повторять до полного заживления раны.

При соблюдении мер профилактики риск развития гнойных образований на коже существенно снижается. Нужно следить за личной гигиеной и обрабатывать обеззараживающими средствами любые повреждения кожного покрова, тогда появление фурункулов не грозит. Восстановление иммунитета тоже является профилактикой фурункулеза, так как организм самостоятельно сможет бороться с этим заболеванием, без применения лекарственных препаратов.
У вас на теле появились бородавки, папилломы? Если вовремя не лечиться, то в будущем это может обернуться раком, увеличением количества бородавок и другими проблемами. Запомните! Вы забудете о бородавках, папилломах и сухих мозолях за 3-5 дней! Бородавки и папилломы исчезнут, если 2 раза в день. А вы уверены, что не заражены вирусом ПАПИЛЛОМЫ?
По последним данным ВОЗ, 7 из 10 человек заражено вирусом папилломы. Многие живут и мучаются годами, даже не подозревают о разрушающих внутренние органы заболеваниях.
- быстрая утомляемость, сонливость.
- отсутствие интереса к жизни, депрессии.
- головные боли, а также различные боли и спазмы во внутренних органах.
- частые высыпания БОРОДАВОК и ПАПИЛЛОМ.
Все это возможные признаки наличия вируса папилломы в вашем организме. Многие живут годами и не знают, что на их теле есть “бомбы” замедленного действия. Если вовремя не принять меры, то в будущем это может обернуться раком, увеличением количества папиллом и другими проблемами.
Возможно стоит начать лечение уже сейчас? Рекомендуем ознакомиться с новой методикой Елены Малышевой, которая помогла уже многим людям очистить свой организм от вируса папилломы и избавиться от бородавок и папиллом. Читать статью >>>
Фурункул представляет собой воспалительное заболевание волосяного фолликула, при котором наблюдаются скопление гноя и некроз тканей. Вызывает заболевание золотистый стафилококк, который проникает в организм благодаря разным сопутствующим факторам.
Чтобы не спровоцировать развитие осложнений, необходимо знать, что делать, если вскрылся фурункул. Есть несколько основных правил, которые непременно стоит учитывать.

Через какое-то время в центре гнойника образуется некротический стержень и после этого в большинстве случае происходит вскрытие чирья.
Если во время этого правильно проводить лечение, а затем ухаживать за раной, то она быстро заживет и риск, что останется грубый шрам, будет минимален.
Некоторые люди совершают огромную ошибку – самостоятельно выдавливают гной из фурункула, который не созрел. В результате ситуация усугубляется, поскольку инфекция будет распространяться на другие ткани с занесением в кровь, что приводит к сепсису. К тому же рана – открытый доступ для различных микробов, что приведет к дополнительному инфицированию.
Заниматься вскрытием гнойника может только хирург, что позволяет избежать негативных последствий. Операция проводится в течение небольшого промежутка времени под местным наркозом. Помните, если фурункул не вскрывается, то существует риск образования абсцесса и распространения болезни на другие ткани и органы.
Чирей удаляется в амбулаторных условиях, и госпитализация требуется только при развитии осложнений заболевания, например, при позднем обращении больного к врачу или же при образовании гнойника на лице, шее и в носу.
Вскрытие фурункула проводится по такой схеме:
- Чтобы больной не чувствовал сильной боли, выполняется местное обезболивание. Для анестезии обычно применяются такие препараты: Новокаин, Лидокаин, Убестезин и др.;
- Цель хирургического вмешательства заключается в удалении стержня и обеспечении оттока накопившего гноя. Для проведения операции используется скальпель и ножницы. Делается надрез, а затем удаляется стержень;
- Бывают случаи, что после проведения всех манипуляций врач оставляет в ране дренаж – резиновую полоску, которая является стерильной. Это нужно для того, чтобы обеспечить выход всего гноя;
- После этого рану необходимо обработать перекисью водорода, а затем наложить стерильную повязку. Если все было сделано правильно, то температура и отек спадают за непродолжительный промежуток времени. Если повторно возникает лихорадка, это говорит о том, что происходит задержка гноя. Дренаж врач удаляет, когда выйдет весь гной.
В период эпителизации необходимо использовать мази. Так, хорошие результаты можно получить при нанесении Левомеколя и Левосина, поскольку эти средства обладают антибактериальным и заживляющим действиями. Перевязки делаются каждый день. Назначаются и антибиотики, причем как для приема внутрь, так и в виде инъекций. В большинстве случаев достаточно пятидневного курса приема.
Стоит уделить внимание и инновационным методам удаления фурункула, которые стали более щадящей заменой операции. Физиотерапевтические процедуры используют вместе с курсом антибиотиков для быстрого вскрытия чирья, а также они помогают ускорить процесс заживления раны. Обычно используют процедуры, основанные на использовании сухого тепла и волн различной длины.
У физиопроцедур есть ряд преимуществ и в первую очередь это касается того, что больной не чувствует боли во время осуществления манипуляций, а только покалывание. Чтобы исключить какие-либо ощущения, использовать анестезию разрешается. Кроме этого, такое лечение является практически бескровным, а развитие побочных эффектов сводится к нулю.
Лазерные или ультрафиолетовые лучи дополнительно обеззараживают рану, что снижает риск развития рецидивов. Одно значимое преимущество физиопроцедур заключается в том, что после лечения не остаются шрамы и рубцы, что особенно важно в ситуациях, когда чирей появился на лице или на других открытых участках тела.
Основные используемые процедуры:
Часто вскрытие фурункула происходит самостоятельно и в таком случае необходимо знать правила обработки кожи и раны, чтобы избежать осложнений:
- Сначала определите, вышел ли из гнойника стержень, представляющий собой плотное образование, которое по цвету темнее, чем гной. В том случае если этого не произошло, тогда необходимо обратиться к врачу, поскольку такая ситуация опасна и может привести к распространению инфекции внутри;
- Когда стержень вышел полностью и осталась чистая полость, ее необходимо обработать 3% перекисью водорода. Важно двигаться тампоном от краев к центру, чтобы избежать распространения гноя на другие здоровые ткани;
- Используйте для обработки места повреждения марлевый тампон, поскольку вата может привести к тому, что в ране останутся волокна. Это приведет к повторному нагноению;
- На этом этапе накладывается стерильная повязка с антибактериальными или заживляющими мазями. Подбирать их должен врач по показаниям. В том случае если существует риск распространения инфекции, тогда стоит использовать Левомеколь, Диоксизоль и Офлокаин;
- Многих интересует, чем обработать фурункул после вскрытия. Так вот, чтобы ускорить процесс заживления и улучшить регенеративные способности, целесообразно делать повязки с заживляющими мазями.
Отдельно стоит рассмотреть свойства некоторых препаратов, применяемых при чирьях:
- Ихтиоловая мазь. Используется после вскрытия гнойника. В составе есть продукт переработки сланцев – ихтиол, который является сильным антисептиком, эффективно справляющимся с широким спектром микроорганизмов. Обладает это средство дезинфицирующим, бактерицидным, противовоспалительным и обезболивающим действием. Ускоряет эта мазь и процесс регенерации повреждений. Перед использованием рекомендуется провести тест на наличие аллергии. Мазь накладывают в виде аппликаций. Для этого небольшое количество нанесите на ватный диск или марлю. Прикладывают ее на проблемное место, закрепляя пластырем. Менять повязку рекомендуется 2-3 раза в сутки. Лечение проводите 3-5 дней;
- Тетрациклиновая мазь. Это антибактериальное средство является наиболее доступным. Входящий в состав антибиотик быстро разрушает патогенную микрофлору на клеточном уровне. Наносить препарат лучше под повязку, накладывая толстый слой. Держать компресс следует несколько часов;
- Синтомициновая мазь. В состав входит антибиотик широкого спектра действия, справляющийся с разными бактериями. Согласно инструкции, обработать проблемное место мазью следует до нескольких раз в день. Длительное время использовать это средство нельзя, поскольку многие микроорганизмы вырабатывают привыкание к действующему веществу;
- Левомеколь. Этот препарат считается комбинированным, поскольку он не только содержит антибиотик, но и вещество метилурацил, который стимулирует иммунитет и ускоряет процесс регенерации тканей. Левомеколь позволяет быстро купировать воспалительный процесс, справляясь с патогенными бактериями. Используют его до нескольких раз в сутки, наносят на кожу. Разрешено применять Левомеколь, если фурункул находится на лице. Если гнойник расположен на теле, то наносите его под повязку;
- Цинковая мазь. Этот заживляющее средство, которое оказывает подсушивающее, антисептическое и легкое противовоспалительное действие. Благодаря наличию гигроскопических свойств ускоряется процесс регенерации. Эта мазь считается наиболее безопасной, поскольку она не имеет побочных действий и противопоказаний;
- Солкосерил. Обработать рану можно и этой мазью, которая обладает выраженным регенерирующим и ранозаживляющим действием. Входящие в состав препарата вещества стимулируют выработку коллагена, ускоряя процесс деления клеток. Еще это средство улучшает обменные процессы, что важно для быстрого восстановления кожных покровов. Солкосерил считается безопасным лекарством, поскольку его единственное противопоказание – индивидуальная непереносимость.

В том случае если лечение было проведено неправильно, тогда процесс заживления затянется и существует риск возникновения осложнений.
Разберемся, сколько заживает рана после вскрытия фурункула? Так вот, все зависит от его размера. Если гнойник был маленького или среднего размера, тогда заживает все в течение 7-10 дней, а при крупных образованиях время регенерации составляет 2-4 недели.
Теперь вы знаете, как нужно действовать, если вскрылся фурункул. Соблюдайте все правила и при необходимости обращайтесь к врачу, чтобы не было осложнений.
Гнойник, абсцесс и нарыв представляют собой воспаленный процесс, в результате которого образуется полость с гноем. По сравнению с заболеванием под названием флегмона, при котором гнойное содержимое распространяется по тканям без четкого ограничения, гнойники и абсцессы имеют границы между очагом и здоровой тканью.
К развитию нарывов может привести попадание через кожные покровы патогенной микрофлоры или занос инфекции. Развитие гнойника связано с иммунной системой человека и конкретного возбудителя заболевания. Абсцесс легко может возникнуть в различных частях тела: в печени, в глотке, миндалинах и даже в мозговой ткани.
Часто гнойники возникают на теле после таких серьезных заболеваний как грипп, пневмония, ангина и сепсис. Нарыв бывает один или в количестве нескольких штук. Существуют мелкие и крупные высыпания. А абсцесс разделяют на острый и хронический.
Нарывы мягких тканей могут возникнуть после небольших ушибов. Часто инфицирование происходит на фоне ослабления организма.
Образование гнойника возникает так:
- Из-за нарушения кожи в организм попадает стафилококковая инфекция.
- На пораженном месте возникает капсула, которая предотвращает поражение других тканей. В месте инфицирования появляется покраснение и затвердение.
- В капсуле расположены гнойные выделения.
- Через 7 дней гнойные массы выходят наружу, после чего происходит процесс заживления раны и восстановление тканей кожи.
Если нагноение находится глубоко, то оно имеет возможность проникнуть вглубь кожных покровов. Всё это может привести к сепсису, лечение которого бывает длительным и не всегда результативным.
В медицине часто придерживаются правила: если видят гной, то его сразу устраняют. Проводят вскрытие гнойников под общим или местным наркозом. Дальше производится чистка раны, устанавливается дренаж для отхода гноя. В завершение такой процедуры накладывается марлевая повязка, которую придется не один раз поменять.
Когда весь гной из раны выйдет, дренаж можно убирать. Параллельно этому врач выписывает препараты, которые помогают быстрому заживлению раны. Но вот небольшое нагноение можно легко устранить в домашних условиях.
Важно знать, что любое повреждение кожи, кроме стерильного медицинского инструмента, связано с занесением инфекции. Если заметны первые признаки воспаления, следует не допускать закрытия раны и постоянно смачивать её перекисью водорода. Для ускорения процесса созревания гнойного стержня нужно использовать медикаментозные средства. Все они продаются в аптеке по низким ценам.
Дома пациенты могут вылечить абсцесс с помощью таких препаратов:
- Ихтиоловая мазь;
- Левомеколь;
- Стрептоцидная мазь;
- Мазь Вишневского.
Перед наложением мази следует обработать кожу перекисью водорода, а после этого наложить чистую повязку. Менять мазь следует по инструкции используемого средства.
Нельзя выдавливать или срезать нарыв, ведь это может привести к распространению инфекции по всему телу. Устранить гнойник имеет возможность только квалифицированный специалист в оборудованном кабинете с использованием стерильного инструмента и обезболивающих препаратов.
В лечении гнойников хорошо зарекомендовала себя народная медицина. Существует огромное количество полезных рецептов, которые помогают быстрому прорыву и заживлению пораженных участков кожи. С использованием данной методики можно снизить боль и ускорить процесс регенерации кожных покровов.
- Ржаной хлеб с давних лет используют для лечения гнойников. Для этого нужно во рту перемолоть свежий хлеб из ржаной муки вместе с солью. Полученную кашицу нужно приложить к воспаленному месту и завязать бинтом, чтобы она не отпала. С помощью данного рецепта можно ускорить процесс прорыва гнойника и его заживление.
- Мёд обладает большим количеством полезных свойств. Его польза заключается в заживлении ран. Чтобы гнойник быстрее рассосался, нужно сделать лепешку из равного количества муки и меда. Данное средство эффективно помогает на первой и второй стадии фурункулеза.
- Хоть говорят, что нарыв нельзя прогревать, однако существует рецепт, который опровергает эти слухи. Репчатый лук запекают в духовке, а после этого прикладывают к воспаленному месту. Через каждые 4 часа луковицу нужно менять. Если использовать данный рецепт, то гнойник может быстро рассосаться.
- Золой ус в горшочке обладает многими полезными свойствами. Он хорошо заживляет гнойные раны. Предварительно следует выбрать толстый стержень и очистить его от кожуры. Дальше золотой ус разрезают вдоль, нагревают и прикладывают к воспаленному месту. Также можно кашицу данного растения смешать с медом и приложить к воспалению на ночь. Утром повязку нужно сменить, а пораженное место следует обработать любой мазью против образования гнойных выделений.
- Также отлично устранить воспаление помогает хозяйственное мыло. Его нужно натереть на терке и смешать с 300 мл воды. После этого нужно его варить до того момента, пока не испарится вся жидкость. Готовую кашицу остужают, кладут на бинт и прикладывают на пораженное место.
- Из отвара ивы делают компрессы. Рецепт состоит из 20 грамм измельченной коры ивы, который смешивают со стаканом кипятка. После этого нужно подогреть всё в емкости на медленном огне в течение 30 минут. Готовую кашицу необходимо на марлевой повязке приложить к воспаленному месту на непродолжительное время.
- Подорожник можно использовать для остановки кровотечения из нарыва и при длительных незаживающих ранах. Этот ингредиент можно использовать в качестве настоев и отваров. На практике часто используют кашицу из листьев подорожника. Её прикладывают к воспаленному месту, чтобы ранка заживала.
Больным следует лечить нарыв комплексно, ведь на фоне сниженного иммунитета часто развиваться хронический фурункулез, который после лечения оставляет на кожных покровах большие рубцы. Защитную функцию организма поддерживают с помощью витаминов, иммуномодуляторов и здорового образа жизни. Больные обязаны придерживаться правил гигиены. Те женщины, которые часто имеют воспаления волосяных фолликул, обязаны отказаться от депиляции. Ведь такая процедура приводят к врастанию волосков.
Главный метод лечения гнойников – хирургический метод. Устранить абсцесс можно с помощью вскрытия капсулы с гноем. Иногда врачи ограничиваются только пункцией, откачивают гной, а в пораженное место вводят антибиотик. Пораженное место, где раньше был гной, необходимо промывать с помощью раствора Риванола или Фурацилина.
После проведенной операции нельзя ковырять воспаленное место, чтобы не занести инфекцию. Для смены старой повязки пациенту понадобится бинт и перекись водорода, чтобы устранить инфекцию. Обрабатывать рану нужно до того времени, пока она не заживет. Перед проведением всех операций важно не забывать мыть руки.
Чтобы не столкнуться с тяжелыми формами фурункула, необходима профилактика гнойничковых заболеваний кожи. Ведь именно так можно предотвратить появления сложных абсцессов.
). Оно проводится почти у всех пациентов, независимо от их возраста или пола. Считается, что абсцесс можно вскрывать на 4 – 5 день после его образования. Если сделать операцию раньше, может оказаться, что полость с гноем еще не сформирована. На этом этапе гноеродные микробы уже пропитали клетчатку вокруг миндалины , однако расплавления ткани еще не наступило. Для проверки «готовности» абсцесса к вскрытию иногда делают диагностическую пункцию .
Диагностическая пункция представляет собой укол специальной толстой иглой в наиболее выпирающую область возле миндалины. Если есть возможность, ход иглы контролируют с помощью рентгеноскопии или ультразвука. После прокола врач аккуратно оттягивает поршень шприца и набирает небольшое количество содержимого в цилиндр. Обнаружение гноя является сигналом, что абсцесс сформировался и готов к вскрытию. Если в шприц не набирается жидкость, или набирается смесь крови, лимфы и небольшого количество гноя, значит, абсцесс еще формируется. На этой стадии лучше начать интенсивную антибиотикотерапию, так как еще есть шанс избежать операции.
Показаниями для проведения диагностической пункции являются:
- ангина длительностью более 5 дней (этого времени достаточно, чтобы сформировался абсцесс );
- сильные боли в горле (усиливаются при глотании, разговоре, движении головы );
- температура более 39 градусов;
- сильное увеличение одной из миндалин (очень редко встречается и двусторонний паратонзиллярный абсцесс );
- увеличение регионарных лимфатических узлов (хотя бы одного );
- признаки общей интоксикации — головные боли , апатия, сонливость , боли в мышцах ;
- умеренное учащение дыхания и сердцебиения.
В принципе, во время пункции под контролем аппарата УЗИ или рентгеноскопии можно удалить большую часть гноя из полости. Однако все равно рекомендуется проводить вскрытие абсцесса.
Вскрытие абсцесса считается необходимой процедурой по следующим причинам:
- Она помогает предотвратить распространение гноя. Содержимое полости выпускается или отсасывается специальным шприцом.
- Во время вскрытия (в отличие от пункции ) врач имеет возможность обработать полость абсцесса. Для этого он промывает ее специальными антисептическими растворами.
- При абсцессах маленького размера (до 1 сантиметра в диаметре ) может быть принято решение не о вскрытии полости, а об ее удалении целиком, со стенками.
- После выпускания гноя наблюдается резкое улучшение состояния пациента. Боль спадает, температура тела снижается, а общее состояние нормализуется в течение нескольких дней.
- Вскрытие абсцесса предполагает уничтожение гноеродных микробов (в отличие от пункции ), поэтому риск повторного образования гнойной полости очень мал.
- При вскрытии абсцесса часто проводят параллельную тонзилэктомию (удаление гланд ). Это облегчает доступ к глубоким абсцессам и устраняет хронический воспалительный очаг. Благодаря удалению гланд риск рецидивов (повторного образования абсцесса ) сильно снижается.
Сама операция с точки зрения медицины является довольно несложной и редко приводит к каким-либо осложнениям. Большинство пациентов даже не оставляют на стационарное лечение. Вскрытие абсцесса проводится амбулаторно, после чего пациенту расписывают подробный курс лечения на дому и предупреждают о необходимости контрольного обследования через несколько дней.
Госпитализации подлежат следующие категории людей с паратонзиллярным абсцессом:
- дети (дети дошкольного возраста могут быть госпитализированы с одним из родителей );
- лица со сниженным иммунитетом ;
- лица с тяжелыми сопутствующими заболеваниями;
- беременные женщины;
- больные с высокой угрозой осложнений (сепсис , флегмона , медиастинит );
- пациенты, у которых пункция показала отсутствие сформировавшейся полости с гноем, госпитализируются для тщательного медицинского контроля.
Непосредственно вскрытие абсцесса проводят под местным обезболиванием (раствор дикаина 2%, раствор кокаина 5% ). В экстренных случаях допускается рассечение стенки абсцесса и без дополнительного местного обезболивания. Разрез делается в месте наибольшего выпячивания стенки глотки (здесь стенка наиболее тонкая, а абсцесс лежит более поверхностно ). Глубина разреза не должна превышать 1 – 1,5 см, чтобы не повредить находящиеся поблизости пучки сосудов и нервов. После выпускания основной массы гноя врач проникает в полость тупым инструментом и разрушает перегородки внутри нее, если таковые имеются. Это улучшает отток гноя и предотвращает его точечные скопления, которые могут впоследствии привести к рецидиву. После этого в полость нагнетается дезинфицирующий раствор. После ушивания полости обычно не требуется дополнительных мер по остановке кровотечения .
Обязательным элементом хирургического лечения паратонзиллярного абсцесса является антибиотикотерапия. При плановой операции противомикробные препараты начинают давать за несколько дней до вмешательства. Это ослабляет гноеродные микробы и не дает им распространиться на соседние области в ходе операции. После вскрытия паратонзиллярного абсцесса антибиотики принимают еще несколько дней. Это необходимо, чтобы предотвратить рецидив заболевания.
Если проводится вскрытие абсцесса, но обнаруживается, что гной не локализован, а начал распространяться между фасциями шеи, врач действует по ситуации. Такие случаи представляют опасность для жизни пациента, поэтому нет единых правил для подобных операций. Если абсцесс образовался под действием анаэробных микробов, масштабы операции могут быть расширены. Эти микроорганизмы лучше всего развиваются в условиях без доступа воздуха. Чтобы создать неблагоприятные для них условия может быть оставлен дренаж (специальная трубка или трубки ). Они выводятся наружу через дополнительные разрезы на коже шеи. Это создает дополнительный приток воздуха и отток формирующегося гноя и крови. Через несколько дней при отсутствии признаков рецидива дренаж убирают, а разрезы зашивают.
После вскрытия паратонзиллярного абсцесса пациенту нужно соблюдать следующие правила:
- запрещено прогревать шею, так как это усилит отек и замедлит заживление;
- запрещено пить чрезмерно горячие или холодные напитки, чтобы не вызвать сильное локальное сужение или расширение сосудов;
- желательно употреблять полужидкую или жидкую пищу;
- в период реабилитации запрещено употреблять алкоголь и желательно воздержаться от курения ;
- во избежание рецидива необходимо принимать противовоспалительные препараты , антибиотики и витаминно-минеральные комплексы, назначенные лечащим врачом;
- через несколько дней после хирургического вмешательства нужно обязательно показаться лечащему врачу, чтобы он оценил процесс заживления.
У подавляющего большинства пациентов вскрытие паратонзиллярного абсцесса проходит без каких-либо осложнений. Период реабилитации обычно длится не более недели, после чего пациент может возвращаться к привычной жизни.
источник