Абсцесс поджелудочной железы — это тяжело протекающее патологическое состояние, как правило, имеющее вторичную природу. Суть данного заболевания заключается в том, что в тканях поджелудочной железы формируется отграниченная полость, заполненная гнойными и некротическими массами. Такая патология является чрезвычайно опасной. В том случае, если вовремя не провести хирургическое вмешательство, она практически в ста процентах случаев приводит к летальному исходу. Этот патологический процесс может осложняться распространением гнойной воспалительной реакции на рядом расположенные органы, а также массивными кровотечениями.
Иногда абсцесс поджелудочной железы также называют гнойным панкреатитом. Однако эти термины являются принципиально разными. При гнойном панкреатите возникшее нагноение имеет диффузный характер, а при заболевании, рассматриваемом в данной статье, отмечается отграниченное скопление гноя. Точных сведений о распространенности этой патологии среди населения нет. Однако известно, что мужчины сталкиваются с данной болезнью в несколько раз чаще женщин.
Ранее мы уже говорили о том, что абсцесс поджелудочной железы в подавляющем большинстве случаев имеет вторичную природу. Это говорит о том, что его развитию предшествует острый или обострившийся панкреатит. Стоит заметить, что гнойная полость в поджелудочной железе может формироваться абсолютно при любых вариантах панкреатита, кроме отечного. Согласно статистике, острый панкреатит примерно в четырех процентах случаев осложняется образованием гнойника. Еще один интересный момент заключается в том, что очень часто на фоне антибактериальной терапии отмечается стертое течение этой болезни, что значительно ухудшает прогноз для жизни больного человека.
Замечено, что наиболее часто с абсцессом поджелудочной железы сталкиваются люди, хронически употребляющие алкоголь. При этом первично ему предшествует развитие алкогольного панкреатита. В настоящее время точный механизм развития данного патологического процесса все еще остается под вопросом. Предполагается, что большую роль играет вторично занесенная инфекционная флора. Наиболее часто в качестве возбудителей выделяются энтеробактерии, а также кишечная палочка.
В результате возникшего панкреатита происходит повреждение тканей самой поджелудочной железы. Под воздействием вырабатываемых ферментов данный процесс становится еще более активным. Все это может привести к развитию панкреонекроза. Суть панкреонекроза заключается в том, что в тканях железы формируются псевдокисты. При проникновении в такую псевдокисту инфекционной флоры образуется отграниченная полость, заполненная гнойными массами. При этом иногда в поджелудочной железе обнаруживаются не единичные, а множественные абсцессы, за счет чего состояние больного человека еще больше страдает.
К предрасполагающим факторам для развития данного патологического процесса относятся проведенные оперативные вмешательства на поджелудочной железе, нерационально подобранные антибактериальные препараты, сопутствующие заболевания со стороны пищеварительной системы, а также сниженный уровень иммунной защиты.
Гнойная полость при этой патологии, как правило, формируется постепенно. В среднем она появляется через две или три недели после начала острого панкреатита. Больной человек обращает внимание на значительное усиление всех ранее присутствующих симптомов. Отмечается еще большее нарастание температуры тела, что сопровождается слабостью, ознобами, обильным потоотделением, снижением аппетита и головными болями. Болевой синдром, определяющийся в верхнем этаже брюшной полости, также становится гораздо интенсивнее. Боль является постоянной или имеет приступообразный характер. Она опоясывает туловище и вынуждает пациента отказаться от привычного для него образа жизни.
В обязательном порядке присутствуют такие симптомы, как практически постоянная тошнота, переходящая в рвоту. После рвоты во рту на протяжении еще долгого времени ощущается горький привкус. Клиническая картина нередко дополняется нарушениями со стороны стула. Они могут проявляться как запорами, так и поносами. Общее состояние больного человека все больше ухудшается. У него ускоряется частота сердечных сокращений, а артериальное давление снижается. При пальпации обнаруживается выраженное напряжение передней брюшной стенки.
Как мы уже говорили, при данном патологическом процессе гнойная воспалительная реакция достаточно быстро распространяется на окружающие ткани. За счет этого могут присоединяться симптомы, указывающие на поражение кишечника или плевры. Нередко гной прорывается в поддиафрагмальное пространство или в перикардиальную полость. Именно такие осложнения, как правило, и становятся причиной летального исхода.
Первоначально для диагностики этой болезни необходимо провести ряд лабораторных анализов. Они включают в себя общий и биохимический анализы крови. В ОАК будут присутствовать признаки, указывающие на воспаление, а в БАК — повышенные панкреатические ферменты и уровень глюкозы. Из инструментальных диагностических методов используются рентгенография, ультразвуковое исследование или компьютерная томография. При необходимости может быть проведена чрескожная пункция.
Абсцесс поджелудочной железы является прямым показанием к хирургическому вмешательству. Операция проводится с помощью эндоскопического метода или посредством срединной лапаротомии. Гнойная полость вскрывается и дренируется. Параллельно назначаются антибактериальные препараты, обезболивающие средства и дезинтоксикационные мероприятия.
Принципы профилактики данного патологического процесса сводятся к предупреждению развития панкреатита. Для этого необходимо отказаться от чрезмерного употребления алкоголя, правильно питаться, избегать травмирующих воздействий на поджелудочную железу и так далее.
источник
Воспаление тканей поджелудочной железы с их последующим нагноением, сопровождающееся образованием полости, заполненной некротизированными массами с гноем.
Механизм развития заболевания: при воспалении железы, её ткань повреждается, ферменты взаимодействуют с поджелудочной железой, начинается процесс разрушения тканей и образовываются полости, заполненные жидкой составляющей и отмершими клетками. Если по какой-то причине в полости попадает инфекция, начинается нагноение и, как следствие, абсцесс.
Современная медицина не берётся утверждать со 100%-ной точностью причины образования очага заболевания в тканях поджелудочной железы. Предполагается, что факторами, провоцирующими этот процесс, является инфицирование некротизированных тканей при алкогольном или послеоперационном панкреатите. Пути проникновения инфекции выявляются.
Абсцесс поджелудочной железы коварное заболевание, поскольку в начальный период формирования, абсцесс, как правило, ничем себя не выдаёт, кроме как общим недомоганием. Происходит это потому, что клинические проявления стираются за счёт приёма антибиотиков при воспалении железы (в последнее время антибиотики назначаются при 100%-ной уверенности лечащего врача в вероятности бактериальных осложнений).
Симптомы проявляются в конечной стадии образования гнойной полости – спустя 2-3 недели после обострения панкреатита:
- мышечная дрожь на фоне повышения температуры;
- учащённое или нестабильное сердцебиение;
- усиливающиеся болевые ощущения в области живота ноющего и опоясывающего характера;
- чрезмерная потливость;слабость и головокружение;
- горький вкус во рту, чувство отвращения к пище.
При пальпации наблюдаются плотное образование в верхней части брюшной полости и общее напряжение мышц.
В запущенных случаях, когда обращение к врачу произошло на поздних стадиях развития заболевания, велика вероятность осложнений в виде кровотечения, образования гнойничков в близлежащих к очагу областях, сепсису.
Хирургическое вмешательство (незапущенные случаи обходятся щадящей хирургией – лапароскопией) с последующей терапией антибиотиками. Отказ от оперативного вмешательства гарантирует наступление летального исхода. Перед операцией проводится приём препаратов, корректирующих (подавляющих) выработку ферментов.
Последующее соблюдение диеты обязательно. Из рациона исключаются:
- любые копчёности;
- продукты, содержащие животный жир, растительное масло строго дозируется;
- жареные блюда строго запрещены, то же самое касается наваристых бульонов;
- хлебобулочные изделия (кроме сухих хлебцов);
- про алкоголь и кофе придётся забыть на долгий период.
При заболеваниях поджелудочной железы пациентам назначают диету «Стол № 5». Многолетний опыт применения этой диеты, в том числе и советскими диетологами, позволил доказать ее эффективность и необходимость во время реабилитационной и восстановительной терапии при перенесенном абсцессе поджелудочной железы.
Абсцесс поджелудочной железы хоть и не смертельное заболевание (при своевременном обращении к медикам), но очень опасное и тяжёлое. Зачем подвергать себя опасности его возникновения, если можно болезнь предупредить? Тем более, что профилактические меры не носят какой-то особый характер. Достаточно вести правильный образ жизни, а именно, не злоупотреблять алкогольсодержащими напитками, ограничить себя в потреблении жареной и жирной пищи, есть больше овощей и фруктов, следуя Диете № 15, гулять на свежем воздухе и заниматься простейшими физическими упражнениями.
источник
Абсцесс поджелудочной железы является опаснейшим заболеванием, развивающимся на фоне острого воспаления данного органа и скопления гнойного содержимого в образующихся полостях в тканевых структурах железы. В большинстве случаев, начинает развиваться после приступа острой формы панкреатита, образовавшегося на фоне алкогольной интоксикации организма. Несвоевременное лечение данной патологии, в большинстве случаев, вызывает летальный исход у пациента. В данной статье рассмотрим подробнее причины развития патологии, его симптоматические признаки проявления, методы диагностики и способы ее устранения.
Гнойный панкреатит поджелудочной железы, или по-другому абсцесс может сформироваться под воздействием целого списка провоцирующих факторов. Основными являются аномальные процессы в поджелудочной железе, развивающиеся с самого рождения и прогрессирование воспаления в области органов из системы ЖКТ. Более того, нагноение в области железы может спровоцировать следующие явления:
- чрезмерное употребление алкоголесодержащей продукции, прогрессирующая стадия алкоголизма, встречаемая чаще у мужчин, нежели у женщин;
- процессы общей интоксикации всего организма человека;
- прогрессирование вирусных инфекционных заболеваний;
- нарушение функциональности желчевыводящих протоков и желчного пузыря;
- патологические нарушения в системе органов ЖКТ, а также в печени;
- проведение различных операционных манипуляций на паренхиматозный орган;
- продолжительное употребление некоторых разновидностей медикаментозных средств.
Также к развитию абсцесса может привести развитие воспалительного процесса в области аппендикса.
Некоторые медицинские исследования показали, что абсцесс поджелудочной железы может развиться на фоне интенсивной активности панкреатических ферментов, вырабатываемых самой железой.
Это объясняется тем, что основная функция рассматриваемого органа заключается в секреции гормонального вещества — инсулина и панкреатических ферментов, принимающих активное участие в процессах пищеварительного тракта. Эти ферменты, попав в полость кишечника, начинают активироваться и расщеплять белки, жиры и углеводы, помогая организму полноценно усваивать данные компоненты. До того, как ферменты окажутся в кишечнике, они являются неактивными и безвредными.
Но, острый панкреатит, или же обострение хронического воспаления, ведет к сбою всех процессов в поджелудочной, что и вызывает преждевременную активацию панкреатических ферментов, когда они находятся еще в самой железе.
Все это становится провокатором развития процессов по самоперевариванию паренхиматозного органа. В результате воспаляются тканевые структуры органа, появляется серьезная отечность, нарушается их целостность и формируется абсцесс, ведущий к смертельному исходу.
Развитие гнойно-некротических процессов в полости паренхиматозного органа на фоне инфекционных либо вирусных заболеваний, происходит из-за проникновения возбудителей вовнутрь данного органа, посредством желчевыводящих протоков, что и способствует воспалению его тканевых структур.
Инфицирование железы может способствовать развитию гнойных очагов, которые с течением времени становятся все больше и, в конце концов, могут лопнуть. Такое явление обеспечит мгновенное распространение гнойных масс на близлежащие органы и ткани, обеспечивая развитие общего интоксикационного процесса.
В таких ситуациях, вероятность смертельного исхода приравнивается 100 процентам.
Диффузные гнойно-некротические процессы в паренхиматозном органе, носят название флегмоны поджелудочной железы. Развивается флегмона также под воздействием инфекционных возбудителей, на фоне некротических процессов, развивающихся после активации активности панкреатических ферментов. Все это может привести к необратимому нарушению функциональности и других внутренних органов, что без соответствующего лечения непременно приведет пациента к смертельному исходу. Поэтому очень важно обращать внимание на все проявляющиеся признаки нарушения функциональности паренхиматозного органа.
Развитие абсцесса может способствовать проявлению множества симптоматических признаков, таких как:
- постоянное чувство тошноты;
- регулярная интенсивная рвота, не приносящая облегчения общего состояния;
- снижение аппетита, вплоть до полной его потери;
- вздутие полости живота.
Важно отметить, что развитие данного патологического нарушения работоспособности железы, способствует интенсивному снижению веса на фоне нарушения функциональности и других органов пищеварительного тракта.
Более того, симптомы абсцесса поджелудочной железы могут проявляться следующими явлениями:
- появление болезненных приступов в области эпигастрия;
- учащение ритмичности пульса;
- ощущения озноба на фоне повышенной температуры тела пациента;
- тяжелое дыхание;
- уменьшение уровня АД;
- нарушения стула с развитием диареи либо запором;
- усугубление общего самочувствия больного.
При панкреатите гнойной формы течения, пациент постоянно ощущает дискомфорт, даже в моменты полного отсутствия болезненности в области эпигастрия. Данная патология вытягивает всю энергию и силы больного. При любом резком движении тела, или при кашле может появиться нестерпимая острая болезненность.
Медицинские ученые, на основании проведенных исследований, утверждают, что формирование абсцесса, в большинстве случаев, начинается на 2-3 неделе, после обостренного приступа панкреатического заболевания железы.
А первым симптоматическим проявлением гнойной формы панкреатической болезни, является возникновение острой боли в эпигастральной области с отдачей в лопаточную зону спины. Болезненность может иметь настолько интенсивный характер проявления, что пациенты часто не выдерживаю его и теряют сознание на фоне образования болевого шока.
Прогрессирующая стадия абсцесса характеризуется появлением на кожных покровах в пупочной области и зоне живота темных либо бордовых пятен. В более редких случаях, такие проявления могут возникать на боковых сторонах живота.
Выявление развития абсцесса возможно после проведения целого ряда диагностических процедур. Первым делом назначается сдача анализов крови на общее клиническое и развернутое исследование, а также сдача анализом мочи и процедура рентгенографии всех органов, находящихся в полости брюшины.
В некоторых случаях, для подтверждения диагноза, могут понадобиться и дополнительные методы исследований. В таких случаях, пациента отправляют на УЗИ, после проведения которого, врач может с точностью определить место гнойного поражения либо локализацию кистозных образований.
Кроме всего прочего, может применяться и лапараскопический метод обследования, позволяющий выявить стадию развития, разновидность и степень тяжести патологии, не используя хирургического вмешательства.
Бывают случаи, когда диагностика абсцесса становится очень трудной, по причине позднего обращения больного за медицинской помощью. На начальных этапах развития патологии, полную ее диагностику можно провести в обычных стационарных условиях.
В тяжелом случае, диагностирование гнойного панкреатита проводится в гастроэнтерологическом либо реанимационном отделении, что позволит спасти пациента от смертельного исхода.
Терапевтические методы лечения панкреатита с абсцессом проводятся только после госпитализации пациента в стационар, под четким контролем квалифицированных и компетентных специалистов. Принцип лечения заключается в применении голода, холода и покоя. Эти составляющих способны снять воспаление и нормализовать работоспособность поджелудочной железы.
Лечение абсцесса заключается в проведении процедур по очищению полости желудка с применением холодной воды, а также в полном покое.
Для снятия некоторых симптоматических признаков патологии и снятия воспалительного процесса, пациентам рекомендуется наложение холода на область расположения поджелудочной. Более того, рекомендуется раздельное щелочное питье, в качестве которого можно использовать минеральную воду без газов, а также соблюдение строгого диетического рациона питания.
Легкая форма гнойного заболевания лечится посредством постановки капельниц с обезболивающими и мочегонными препаратами, необходимыми для снятия отечности. Наиболее эффективными обезболивающими средствами считаются Гепарин и Новокаин, а среди препаратов, обеспечивающих снижение секреторной функциональности железы, наилучшей эффективностью обладает Алмагель, Трасилол и Ринисан.
Тяжелые формы абсцесса, сопровождающиеся кровоизлияниями и формированием многоочагового поражения поджелудочной, требуют неотложного проведения операции. Противопоказанием к подобному методу лечения может быть только крайне тяжелое состояние человека и высокая вероятность смертельного исхода до окончания оперативного вмешательства.
Одним из самых современных способов проведения операции на поджелудочную железу, является лапаратомическое вмешательство, которое посредством проделывания маленького отверстия в брюшной полости, позволяет достичь очага поражения и ликвидировать его, не разрезая брюшную полость. Ход данного оперативного вмешательства контролируется при помощи специального аппарата, который одновременно ведет полное сканирование оперируемого органа.
Развитие гнойного панкреатита является весьма серьезной патологией, так как его осложнения являются не совместимыми с жизнью человека. Поэтому только своевременная диагностика и квалифицированное лечение помогут избежать осложнений и сохранить жизнь пациенту.
источник
Абсцесс считается чрезвычайно тяжелым заболеванием, которое может развиться у людей, перенесших или страдающих патологией поджелудочной железы. По сути, это опасный для жизни человека гнойник, редко поддающийся первоначальному лечению антибиотиками.
Специалисты утверждают, что наиболее часто абсцесс появляется у людей, страдающих алкогольным заболеванием железы в любой форме. Единственный выход спасти больного в данном случае – срочная операция.
Без нее летальный исход болезни практически гарантирован, особенно если полость с гноем находится в хвосте поджелудочной железы и плохо прощупывается. Поэтому следует знать первые признаки появления болезни и сразу обращаться за помощью к врачу.
К симптомам абсцесса поджелудочной железы относятся:
- Повышение температуры;
- Резкие боли над пупком;
- Возникновение опухолевидной выпуклости на животе;
- Общая слабость, изменение цвета кожных покровов;
- Тахикардия;
- Повышенная потливость;
- Тошнота;
- Снижение аппетита.
Абсцесс не возникает сразу после приступа болезни, а формируется на протяжении одной-двух недель. Он нередко осложняется инфицированием близких к железе органов и при несвоевременной хирургии прорывается в желудок, кишечный тракт. Гной попадает в пространство под диафрагмой, в плевральную область, разрушает структуру тканей, вызывает гнойный плеврит, абсцесс кишечника, выходящий наружу свищ. Нередко развивается сильное внутреннее кровотечение, являющееся серьезной угрозой жизни человека.
Для того, чтобы точно установить диагноз, понадобиться сделать общий и биохимический анализ крови, УЗИ и томографию брюшной полости. Они позволят ясно увидеть клиническую картину заболевания и найти самые эффективные способы его лечения.
Как правило, это операция с назначением курса антибактериальной терапии после нее.
Причины, по которым в поджелудочной железе образуются заполненные гноем полости, пока до конца не выяснены. Специалисты считают, что основной для развития абсцесса могут стать:
- Инфекция, занесенная извне;
- Непрофессиональный прокол головки псевдокисты;
- Возникновение свища, расположенного между кистой и кишечником;
- Неправильное лечение поджелудочной железы или его слишком раннее прекращение.
Что касается механизма формирования такой полости, то он довольно ясен. После острого приступа ткани поджелудочной железы подвергаются частичному распаду.
Нерасщепленные ферменты поражают поверхность железы и окружающих органов, разрушая ее. Это приводит к росту псевдокист или развитию панкреонекроза, являющихся основой для развития гнойных полостей. Если в них проникает инфекция, она либо способствует развитию масштабного гнойного расплавления, либо провоцирует возникновение абсцесса. Флегмона по системе классификации МКБ относится к более тяжелым заболеваниям с неблагоприятным прогнозом, однако клинически почти не отличается от абсцесса, выражающегося в единичной полости. Поэтому пациентов с подозрением на абсцесс врачи должны обследовать максимально тщательно, чтобы исключить присутствие у них флегмоны.
Если при воспалении и отеках поджелудочной железы пациента лечат гастроэнтеролог, терапевт, то пациентами с ее нагноениями занимаются уже хирурги и эндоскописты. Они проводят санацию полостей и их дренирование.
В некоторых случаях делается частичное дренирование через кожу, однако оно бывает эффективными и приводит к полному излечению только в половине случаев.
Поэтому лучшим вариантом лечения считается хирургическое иссечение с последующим дренированием. Оно позволяет врачам внимательно исследовать железу и окружающие органы на предмет выявления флегмоны и вторичных абсцессов.
После операции пациентам назначаются антибиотики, обезболивающие средства, препараты, помогающие железе расщеплять ферменты и снижающие их активность.
Для дезинтоксикации организма больной проходит курс инфузионной терапии.
Так как пока еще полностью не выяснены точные причины возникновения абсцессов поджелудочной железы после острого приступа панкреатита или вследствие панкреонекроза, нет точного списка и их профилактики. Врачи рекомендуют проводить меры, предупреждающие развитие этих заболеваний, потому что гнойные полости формируются исключительно на их фоне. Для этого следует:
- Отказаться от вредных привычек;
- Не переедать, так как лишний вес увеличивает риск развития болезни;
- Регулярно обследоваться, если в роду есть люди, страдающие заболеваниями поджелудочной железы или желчнокаменной болезнью.

Что касается прогнозов такого заболевания, как абсцесс, они однозначны – без оперативного вмешательства его исход будет фатальным. Если же оно проведено своевременно и профессионально, последующая терапия осуществлялась правильно и старательно, шансы на выздоровления значительно возрастают. Оно может быть полным, если не пренебрегать рекомендациями врачей, следить за собственным здоровьем и не подвергать организм чрезмерным нагрузкам. Главное для полного излечения – обратиться за помощью как можно раньше, не дожидаясь катастрофического ухудшения состояния.
Информация о поджелудочной железе предоставлена в видео в этой статье.
источник
Абсцесс поджелудочной железы – это полость, заполненная гноем и некротическими массами в ткани железы. В подавляющем большинстве случаев развивается после острого алкогольного панкреатита. Характеризуется появлением лихорадки, опоясывающих болей, лейкоцитоза, опухолевидного образования в брюшной полости примерно через две недели после приступа панкреатита. Диагноз устанавливается после проведения УЗИ, МРТ или КТ брюшной полости, анализа биохимических и общеклинических параметров крови. Единственный эффективный метод лечения – хирургическая санация абсцесса с последующей антибактериальной терапией.
Абсцесс поджелудочной железы – тяжелейшее заболевание, которое развивается у пациентов, перенесших панкреатит (остро или повторное обострение) или панкреонекроз с формированием в железе отграниченной гнойной полости. Заболевание опасно для жизни пациента, а коварство его кроется в стёртости клиники на фоне антибиотикотерапии. Именно поэтому в современной гастроэнтерологии принято назначать антибиотики при панкреатите только при сопутствующем поражении желчных путей или доказанных бактериальных осложнениях. Все случаи повышения температуры и появления болей в животе в течение двух недель после панкреатита должны рассматриваться как вероятный панкреатический абсцесс. Единственный метод лечения, приводящий к выздоровлению – хирургическая операция по дренированию гнойника. Без операции летальность при данной патологии достигает 100%.
Абсцесс поджелудочной железы развивается на фоне острого панкреатита, может образовываться при любой форме патологии, кроме отёчной; 3-4% случаев этого заболевания заканчиваются образованием абсцесса. Наиболее часто выявляется на фоне алкогольного панкреатита. Причины формирования гнойной полости в поджелудочной железе до конца не ясны. Предполагается, что инфекция может быть занесена током крови, при проколе псевдокист (если не соблюдается асептика), при формировании свища кисты с кишечником.
В подавляющем большинстве случаев при аспирации и посеве содержимого гнойника выделяется кишечная палочка либо энтеробактерии. Согласно исследованиям в области гастроэнтерологии, присоединение вторичной инфекции наблюдается практически в 60% случаев панкреонекроза, поэтому при лечении этого заболевания следует учитывать вероятность образования полости с гнойным содержимым. Развитию абсцесса способствуют тяжёлый панкреатит с более чем тремя факторами риска, послеоперационный панкреатит, ранняя лапаротомия, раннее начало энтерального питания, нерациональная антибиотикотерапия.
При возникновении острого панкреатита ткань железы повреждается, из-за чего ферменты попадают и на саму железу, и на окружающие ткани, разрушая их. Из-за этого может начаться панкреонекроз, образуются псевдокисты – полости, заполненные жидким содержимым и некротизированными тканями. При попадании в область патологического процесса инфекции развивается либо флегмона поджелудочной железы – тотальное гнойное расплавление, либо формируется абсцесс. Следует отметить, что флегмона является более тяжёлым и прогностически неблагоприятным состоянием, по клинике практически не отличающимся от единичного абсцесса. Кроме того, при флегмоне в тканях могут формироваться множественные абсцессы.
Абсцесс поджелудочной железы формируется длительно – обычно не менее 10-15 дней. Таким образом, в течение двух-четырёх недель от начала панкреатита повышается температура до фебрильных цифр, появляются озноб, тахикардия, усиливаются боли в верхней половине живота. Боли носят опоясывающий характер, достаточно сильные. Больной обращает внимание на слабость, утомляемость, отсутствие аппетита, повышенное потоотделение. Беспокоит тошнота, рвота, после которой во рту долго ощущается горечь. Налицо все признаки интоксикации. При пальпации живота обращает на себя внимание наличие опухолевидного образования, напряжение мышц передней брюшной стенки.
Абсцесс поджелудочной железы часто осложняется дальнейшим распространением инфекции, образованием множественных гнойников в самой железе и окружающих органах. Гной может затекать забрюшинно, прорываться в полые органы (кишечник, желудок), поддиафрагмально и в околокишечную клетчатку, плевральную и перикардиальную полости, в связи с чем могут сформироваться абсцесс кишечника, поддиафрагмальный абсцесс, гнойный плеврит и перикардит. Также гнойник изредка может прорываться наружу через кожу с образованием свища. При разрушении ферментами стенки сосуда может возникнуть сильное кровотечение, иногда с летальным исходом.
Диагноз абсцесс поджелудочной железы устанавливается специалистом в сфере общей хирургии после тщательного обследования больного. В общем анализе крови отмечается высокий лейкоцитоз, сдвиг формулы лейкоцитов влево, повышение СОЭ, анемия. В биохимическом анализе крови обращает на себя внимание повышение уровня панкреатических ферментов, гипергликемия. Повышен уровень амилазы мочи, хотя при формировании абсцесса её количество может постепенно снижаться.
Рентгенологическое исследование панкреатического абсцесса имеет некоторые особенности. Так как железа расположена за желудком, то тень полости гнойника может накладываться на газовый пузырь желудка. Поэтому экспозиция должна быть дольше, а при подозрении на абсцесс в полость желудка вводят контрастное вещество и делают вертикальный снимок в боковой проекции – при этом округлая тень с границей жидкости (абсцесс) будет находиться за желудком. При попадании контраста в полость абсцесса можно говорить о наличии свища. Также на снимках можно увидеть признаки сдавления кишечника, смещения органов. Левый диафрагмальный купол высокий, подвижность его ограничена, может быть выпот в плевральную полость.
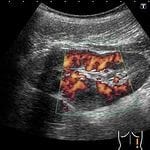
УЗИ поджелудочной железы, КТ органов брюшной полости позволит определиться с локализацией и размерами очага, количеством абсцессов. При необходимости возможно одновременное проведение чрескожной пункции с аспирацией, исследованием и посевом содержимого. Дифференциальный диагноз проводят с псевдокистой поджелудочной железы, панкреонекрозом.
Лечение осуществляет абдоминальный хирург. Абсцесс является абсолютным показанием к санации и дренированию. Практика показывает, что чрескожное дренирование гнойников приводит к излечению только в 40% случаев, к тому же при такой тактике можно пропустить флегмону, множественные абсцессы, распространение инфекции на окружающие панкреас ткани. Именно поэтому эндоскопическое или классическое лапаротомное иссечение и дренирование абсцесса будет наилучшим выходом.
Во время операции производится внимательный осмотр окружающих органов, забрюшинной клетчатки на предмет вторичных абсцессов. Параллельно пациенту назначается антибиотикотерапия согласно полученным посевам, обезболивающие препараты, спазмолитики, ингибиторы ферментов. Проводится инфузионная терапия с целью дезинтоксикации.
Поскольку причины образования абсцессов поджелудочной железы до конца не выяснены, на сегодняшний день не существует и мер профилактики развития этой патологии после панкреатита и панкреонекроза. Таким образом, профилактикой абсцедирования является предупреждение панкреатита – ведь абсцесс может сформироваться только на его фоне.
Прогноз при формировании абсцессов серьёзный: без хирургического лечения смертность составляет 100%, после проведения операции выживаемость достигает 40-60%. Исход заболевания зависит от своевременности обращения, быстрой диагностики и оперативного лечения. Чем раньше поставлен диагноз и проведена операция, тем лучше отдалённые результаты.
источник
Абсцесс поджелудочной железы это образование гноя и некротических масс в полости железы. Очень часто абсцесс развивается после острого алкогольного панкреатита. Болезнь характеризуется проявлением лихорадки, появлением опоясывающих болей, лейкоцитоза.
Примерно после двух недель, после приступа панкреатита, в брюшной полости образуется опухолевидное образование. Диагноз абсцесс поджелудочной железы помогут установить УЗИ, МРТ , КТ брюшной полости, анализ крови.
Единственный эффективный метод лечения абсцесса поджелудочной железы это хирургическая санация абсцесса с последующей антибактериальной терапией.
Абсцесс поджелудочной железы – очень тяжёлое заболевание, развивается у пациентов, перенесших панкреатит, панкреонекроз с формированием в железе гнойной полости.
Абсцесс может сформироваться при любой форме панкреатита, но только кроме отёчной; 2-5% случаев этого заболевания заканчиваются формированием абсцесса. Очень часто абсцесс поджелудочной железы развивается на фоне алкогольного панкреатита.
Болезнь очень опасна для жизни пациента. В современной гастроэнтерологии назначают антибиотики при панкреатите только при поражении желчных путей или доказанных бактериальных осложнениях. Случаи повышения температуры, появления болей в брюшной полости в течение четырнадцати дней после панкреатита должны рассматриваться как вероятный панкреатический абсцесс.
Метод лечения, приводящий к выздоровлению пациента это хирургическая операция по дренированию гнойника. Без операции очень высокая летальность при данной патологии, и она достигает почти сто процентов.
Причины формирования гнойной полости в поджелудочной железе пока до конца не выяснены. Есть предположения, что инфекция может быть занесена с током крови, при проколе псевдокист, при формировании свища кисты с кишечником.
В подавляющем большинстве случаев при аспирации и посеве содержимого гнойника выделяется кишечная палочка либо энтеробактерии. Согласно исследованиям в области гастроэнтерологии, присоединение вторичной инфекции наблюдается практически в шестидесяти процентов случаев панкреонекроза, поэтому при лечении этой болезни следует учитывать вероятность образования полости с гнойным содержимым.
Сам механизм формирования гнойной полости изучен намного лучше. При начале острого панкреатита ткань железы повреждается, из-за чего ферменты попадают и на саму железу, и на окружающие ткани, разрушая их. Из-за этого может начаться панкреонекроз, образуются псевдокисты – полости, заполненные жидким содержимым и некротизированными тканями.
При попадании в область патологического процесса инфекции развивается либо флегмона поджелудочной железы – тотальное гнойное расплавление, либо формируется абсцесс. Следует отметить, что флегмона является более тяжёлым и прогностически неблагоприятным состоянием, по клинике практически не отличающимся от единичного абсцесса.
Образованию абсцесса поджелудочной железы способствуют тяжёлый панкреатит с несколькими факторами риска: послеоперационный панкреатит, ранняя лапаротомия, раннее начало энтерального питания, нерациональная антибиотикотерапия.
В течении некоторого времени, до 30 дней, от начала панкреатита, повышается температура до фебрильных цифр, появляются озноб, тахикардия, усиливаются боли в верхней половине брюшной полости. Боли носят опоясывающий характер и они довольно таки сильные.
Пациент обращает внимание на слабость, утомляемость, у него отсутствует аппетит, появляется повышенное потоотделение, тошнота, рвота с ощущением горечи во рту.
При пальпации брюшной полости, ощущается наличие опухолевидного образования, напряжение мышц передней брюшной стенки.
Панкреатический абсцесс часто осложняется дальнейшим распространением инфекции, образованием множественных гнойников в самой железе и окружающих её органах. Гной может затекать забрюшинно, прорываться в полые органы, поддиафрагмально и в околокишечную клетчатку, плевральную и перикардиальную полости, в связи с чем могут сформироваться абсцесс кишечника, поддиафрагмальный абсцесс, гнойный плеврит и перикардит.
Диагноз ставится только после очень тщательного обследования пациента. В общем анализе крови отмечается высокий лейкоцитоз, сдвиг формулы лейкоцитов влево, повышение СОЭ, анемия. В биохимическом анализе крови обращает на себя внимание повышение уровня панкреатических ферментов, гипергликемия.
Повышен уровень амилазы мочи, хотя при формировании абсцесса её количество может постепенно снижаться.
Рентгенологическое исследование панкреатического абсцесса имеет некоторые особенности. Так как железа расположена за желудком, то тень полости гнойника может накладываться на газовый пузырь желудка.
Поэтому экспозиция должна быть дольше, а при подозрении на абсцесс в полость желудка вводят контрастное вещество и делают вертикальный снимок в боковой проекции – при этом округлая тень с границей жидкости (абсцесс) будет находиться за желудком.
УЗИ поджелудочной железы, КТ органов брюшной полости позволит определиться с локализацией и размерами очага, количеством абсцессов. При необходимости возможно одновременное проведение чрескожной пункции с аспирацией, исследованием и посевом содержимого. Дифференциальный диагноз проводят с псевдокистой поджелудочной железы, панкреонекрозом.
Лечить абсцесс поджелудочной железы должен хирург и эндоскопист. Абсцесс поджелудочной железы является абсолютным показанием к его санации и дренированию.
Опыт показывает, что чрескожное дренирование гнойников приводит к излечению только в сорока процентов случаев, к тому же при такой тактике можно пропустить флегмону, множественные абсцессы, распространение инфекции на окружающие панкреас ткани. Именно поэтому эндоскопическое или классическое лапаротомное иссечение и дренирование абсцесса будет наилучшим выходом.
Параллельно больному назначается антибактериальная терапия согласно полученным посевам, обезболивающие препараты, спазмолитики, ингибиторы ферментов. Проводится инфузионная терапия для дезинтоксикации.
Так как причины образования абсцессов в поджелудочной железе до конца не выяснены, на сегодняшний день не существует и мер профилактики развития этой патологии после панкреатита и панкреонекроза.
Таким образом, профилактикой абсцедирования является предупреждение панкреатита – ведь абсцесс может сформироваться только на его фоне.
Прогноз при формировании абсцессов серьёзный: без хирургического лечения смертность составляет сто процентов, а после проведения операции выживаемость 39-59%. Прогноз заболевания зависит от своевременности обращения, быстрой диагностики и оперативного лечения.
источник
Абсцесс представляет собой некротическую полость, заполненную гноем и мертвыми клетками того органа, в котором он образовался. Абсцесс в тканях поджелудочной железы наиболее часто возникает как осложнение острой формы панкреатита и несет угрозу жизни больного, поэтому для его устранения необходимо незамедлительное оперативное вмешательство.
Все причины болезни до сих пор до конца не изучены, но достоверно доказанной остается роль алкоголя в начале патологического процесса.
Основным механизмом, запускающим образование гнойных полостей в органе, является начавшийся острый панкреатит или обострение его хронической формы.
Этому способствуют ферменты железы, которые способны разрушать собственные клетки, когда происходит их длительная задержка в протоках (на фоне приема алкоголя происходит патологический спазм всех выводных протоков).
Запускается процесс панкреонекроза, то есть гибели панкреатических тканей. Образуются полостные элементы, в которые током крови заносятся условно-патогенные или другие инфекционные агенты, дающие начало воспалительному процессу. Чаще всего высеивается кишечная палочка и энтеробактерии.
Если заболевание начинает прогрессировать, то гнойник увеличивается в размерах или перестает ограничиваться капсулой. Возникает тяжелый флегмонозный процесс, который способен к прогрессированию и формированию абсцессов со множественной локализацией внутри железы.
К факторам, которые могут провоцировать развитие такого состояния, принято относить неадекватную терапию антибиотиками при лечении острой формы панкреатита, раннее проведение лапаротомного вмешательства и неправильное ведение больного в послеоперационный период.
Процесс формирования абсцесса в поджелудочной железе занимает не менее одной недели. На протяжении этого времени больной жалуется на сильную слабость, снижение аппетита, а иногда полный отказ от еды. После приема пищи, как правило, возникает тошнота, появляется ощущение горечи во рту.
Температурная реакция дает основание заподозрить инфекционный процесс в организме, так как почти весь этот период сохраняется субфебрилитет (температура до 38гр.С). Пациенты сильно потеют, особенно в ночное время или при незначительной нагрузке, возникают приступы беспричинного озноба.
Боли в животе (в области эпигастрия) носит постоянный ноющий характер, усиление болевых ощущений возникает через небольшой период после приема пищи. Нарушается стул, имеется склонность к диарейному синдрому (у таких больных кал жидкий и многократный).
При разрушении стенки абсцесса происходит выход гнойного компонента в свободную брюшную полость или через стенку других органов в их просвет (например, в желудок через образовавшийся свищевой ход). Также гнойное содержимое может, после его выхода, скапливаться в поддиафрагмальном или перикардиальном пространстве.
Если процесс переходит в флегмону, то быстро растет число абсцессов или возникает септическое состояние, когда большое количество возбудителя попадает в кровяное русло.
Когда некроз затрагивает стенки крупных сосудов, всегда существует угроза кровотечения с неблагоприятным исходом.
Очень редко абсцесс вскрывается через кожный свищевой ход, и его содержимое изливается наружу.
При сборе жалоб у пациента, как правило, имеются данные о предшествующем употреблении крепкого алкоголя. Необходимо уточнить момент возникновения всех симптомов, их нарастание с течением времени и т.д.
Во время объективного осмотра больного отмечается напряжение мышц брюшной стенки, при глубоком обследовании больной ощущает выраженную боль. Бывают случаи, когда врачу удается пальпировать абсцесс, если он достигает больших размеров.
В анализах крови всегда имеются изменения показателей воспаления (повышается СОЭ и лейкоциты), а в биохимии происходит явный рост ферментов железы. В мочевом осадке содержится избыток амилаз.
Инструментальная диагностика является заключительным этапом для постановки точного диагноза и включает в себя:
- Обзорная рентгенография с контрастом позволяет визуализировать абсцесс в тканях поджелудочной железы, а также наличие свищевого хода между очагом и просветом желудка. Метод позволяет заподозрить поддиафрагмальный абсцесс или косвенно судить о возможном сдавлении петель кишечника.
- УЗИ является обязательным компонентом исследования и помогает увидеть очаг поражения, изменение нормальной структуры, плотности железы и ее эхогенности.
- КТ и МРТ железы наиболее точно помогают установить точную природу патологического процесса, его протяженность, количество очагов и т.д. Для исследований не существует явных помех, и диагностическая ценность методов очень высока.
- Если расположение абсцесса позволяет провести пункцию через брюшную стенку, то проводят данную манипуляцию и аспирируют содержимое с обязательным его посевом.
- Лапароскопия проводится при неясном диагностическом решении, когда у врачей существует ряд сомнений. Она позволяет точно визуализировать все очаги некроза. Во время проведения процедуры дренируют абсцессы, а также промывают полость.
Лечением больных с абсцессом в тканях поджелудочной железы занимаются только врачи хирургического профиля. Данная патология требует незамедлительного хирургического вмешательства с дренированием очага. В тяжелых случаях проводят иссечение абсцесса с частью пораженного органа.
Если абсцесс достигает больших размеров или процесс имеет осложнение, то прибегают к обширному лапаротомному доступу, который позволяет максимально увидеть все масштабы поражения, провести полную ревизию и дренаж полости малого сальника. По окончанию процедуры проводят промывание, введение антибиотиков и антисептиков через дренажные трубки.
Когда размеры абсцесса небольшие, то возможно достигнуть необходимого лечебного эффекта эндоскопическим доступом. Данный метод является менее травматичным и позволяет пациенту гораздо быстрее пройти необходимую послеоперационную реабилитацию.
Параллельно с хирургическими мероприятиями всем больным проводят антибактериальную и дезинтоксикационную терапию (вводят растворы кристаллоидов, глюкозу и другие). Симптоматическое лечение включает в себя обезболивающие, спазмолитические средства. Обязательным является назначение больным ингибиторов ферментативной активности.
Все профилактические мероприятия сводятся к своевременно диагностике и лечению патологических процессов в поджелудочной железе. В первую очередь необходимо бороться с развитием всех форм панкреатита.
Необходимо проводить просветительные беседы с населением о вреде чрезмерного приема алкоголя и его суррогатов, особенно среди людей с низким социальным статусом.
Укрепление иммунитета, особенно у ослабленных людей, ведение ЗОЖ, закаливание и полноценное витаминизированное питание помогают в общей борьбе с данной проблемой.
Если процесс не диагностировать своевременно, то возможность летального исхода очень высока, а в ряде случаев достигает 90-100%.
Шайхнурова Любовь Анатольевна
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
источник
Абсцесс поджелудочной железы – образование в ткани железы полости, заполненной гноем и некротическими массами. В подавляющем большинстве случаев абсцесс развивается после острого алкогольного панкреатита. Характеризуется появлением лихорадки, опоясывающих болей, лейкоцитоза, опухолевидного образования в брюшной полости примерно через две недели после приступа панкреатита. Диагноз устанавливается после проведения УЗИ, МРТ или КТ брюшной полости, анализа биохимических и общеклинических параметров крови. Единственный эффективный метод лечения – хирургическая санация абсцесса с последующей антибактериальной терапией.
Абсцесс поджелудочной железы – тяжелейшее заболевание, которое развивается у пациентов, перенесших панкреатит (остро или повторное обострение) или панкреонекроз с формированием в железе отграниченной гнойной полости. Абсцесс может сформироваться при любой форме панкреатита, кроме отёчной; 3-4% случаев этого заболевания заканчиваются формированием абсцесса. Наиболее часто развивается на фоне алкогольного панкреатита. Заболевание опасно для жизни пациента, а коварство его кроется в стёртости клиники на фоне антибиотикотерапии. Именно поэтому в современной гастроэнтерологии принято назначать антибиотики при панкреатите только при сопутствующем поражении желчных путей или доказанных бактериальных осложнениях. Все случаи повышения температуры и появления болей в животе в течение двух недель после панкреатита должны рассматриваться как вероятный панкреатический абсцесс. Единственный метод лечения, приводящий к выздоровлению – хирургическая операция по дренированию гнойника. Без операции летальность при данной патологии достигает 100%.
Причины формирования гнойной полости в поджелудочной железе до конца не ясны. Предполагается, что инфекция может быть занесена током крови, при проколе псевдокист (если не соблюдается асептика), при формировании свища кисты с кишечником. В подавляющем большинстве случаев при аспирации и посеве содержимого гнойника выделяется кишечная палочка либо энтеробактерии. Согласно исследованиям в области гастроэнтерологии, присоединение вторичной инфекции наблюдается практически в 60% случаев панкреонекроза, поэтому при лечении этого заболевания следует учитывать вероятность образования полости с гнойным содержимым.
Механизм формирования гнойной полости изучен лучше. При начале острого панкреатита ткань железы повреждается, из-за чего ферменты попадают и на саму железу, и на окружающие ткани, разрушая их. Из-за этого может начаться панкреонекроз, образуются псевдокисты – полости, заполненные жидким содержимым и некротизированными тканями. При попадании в область патологического процесса инфекции развивается либо флегмона поджелудочной железы – тотальное гнойное расплавление, либо формируется абсцесс. Следует отметить, что флегмона является более тяжёлым и прогностически неблагоприятным состоянием, по клинике практически не отличающимся от единичного абсцесса. Кроме того, при флегмоне в тканях могут формироваться множественные абсцессы. Поэтому при обследовании пациента с клиникой абсцесса нужно сохранять настороженность и исключить возможность наличия у него флегмоны.
Образованию абсцесса способствуют тяжёлый панкреатит с более чем тремя факторами риска, послеоперационный панкреатит, ранняя лапаротомия, раннее начало энтерального питания, нерациональная антибиотикотерапия.
Абсцесс в тканях формируется длительно – обычно не менее 10-15 дней. Таким образом, в течение двух-четырёх недель от начала панкреатита повышается температура до фебрильных цифр, появляются озноб, тахикардия, усиливаются боли в верхней половине живота. Боли носят опоясывающий характер, достаточно сильные. Больной обращает внимание на слабость, утомляемость, отсутствие аппетита, повышенное потоотделение. Беспокоит тошнота, рвота, после которой во рту долго ощущается горечь. Налицо все признаки интоксикации. При пальпации живота обращает на себя внимание наличие опухолевидного образования, напряжение мышц передней брюшной стенки.
Панкреатический абсцесс часто осложняется дальнейшим распространением инфекции, образованием множественных гнойников в самой железе и окружающих органах. Гной может затекать забрюшинно, прорываться в полые органы (кишечник, желудок), поддиафрагмально и в околокишечную клетчатку, плевральную и перикардиальную полости, в связи с чем могут сформироваться абсцесс кишечника, поддиафрагмальный абсцесс, гнойный плеврит и перикардит. Также гнойник изредка может прорываться наружу через кожу с образованием свища. Поэтому при подтверждении диагноза следует провести ургентное дренирование гнойника.
При разрушении ферментами стенки сосуда может возникнуть сильное кровотечение, иногда с летальным исходом.
Диагноз ставится после тщательного обследования больного. В общем анализе крови отмечается высокий лейкоцитоз, сдвиг формулы лейкоцитов влево, повышение СОЭ, анемия. В биохимическом анализе крови обращает на себя внимание повышение уровня панкреатических ферментов, гипергликемия. Повышен уровень амилазы мочи, хотя при формировании абсцесса её количество может постепенно снижаться.
Рентгенологическое исследование панкреатического абсцесса имеет некоторые особенности. Так как железа расположена за желудком, то тень полости гнойника может накладываться на газовый пузырь желудка. Поэтому экспозиция должна быть дольше, а при подозрении на абсцесс в полость желудка вводят контрастное вещество и делают вертикальный снимок в боковой проекции – при этом округлая тень с границей жидкости (абсцесс) будет находиться за желудком. При попадании контраста в полость абсцесса можно говорить о наличии свища.
Также на снимках можно увидеть признаки сдавления кишечника, смещения органов. Левый диафрагмальный купол высокий, подвижность его ограничена, может быть выпот в плевральную полость.
УЗИ поджелудочной железы, КТ органов брюшной полости позволит определиться с локализацией и размерами очага, количеством абсцессов. При необходимости возможно одновременное проведение чрескожной пункции с аспирацией, исследованием и посевом содержимого. Дифференциальный диагноз проводят с псевдокистой поджелудочной железы, панкреонекрозом.
Лечением нагноения поджелудочной железы занимаются уже не терапевт и гастроэнтеролог, а хирург и эндоскопист. Абсцесс является абсолютным показанием к его санации и дренированию. Практика показывает, что чрескожное дренирование гнойников приводит к излечению только в 40% случаев, к тому же при такой тактике можно пропустить флегмону, множественные абсцессы, распространение инфекции на окружающие панкреас ткани. Именно поэтому эндоскопическое или классическое лапаротомное иссечение и дренирование абсцесса будет наилучшим выходом. Во время операции производится внимательный осмотр окружающих органов, забрюшинной клетчатки на предмет вторичных абсцессов.
Параллельно пациенту назначается антибиотикотерапия согласно полученным посевам, обезболивающие препараты, спазмолитики, ингибиторы ферментов. Проводится инфузионная терапия с целью дезинтоксикации.
Так как причины образования абсцессов в поджелудочной железе до конца не выяснены, на сегодняшний день не существует и мер профилактики развития этой патологии после панкреатита и панкреонекроза. Таким образом, профилактикой абсцедирования является предупреждение панкреатита – ведь абсцесс может сформироваться только на его фоне.
Прогноз при формировании абсцессов серьёзный: без хирургического лечения смертность составляет 100%, а после проведения операции выживаемость 40-60%. Прогноз заболевания зависит от своевременности обращения, быстрой диагностики и оперативного лечения. Чем раньше поставлен диагноз и проведена операция, тем лучше отдалённые результаты.
источник

Очагом возникновения нередко оказывается сальниковая сумка, где накапливаются выделения поджелудочной железы и отмирающие клетки. Но нередки случаи множественности очагов воспаления.
Возбудителем процесса чаще всего становятся: стафилококки, стрептококки, кишечная палочка и некоторые разновидности анаэробных микроорганизмов.

После того как симптомы панкреатита перестают беспокоить, у больного может возникнуть лихорадочное состояние и возобновляется боль в животе, сопровождаемая повышением тонуса мышц в этой области. Ухудшается аппетит, возможно возобновление тошноты и даже рвоты.
Как и большинство других видов воспалений, абсцесс поджелудочной железы проявляет себя такими симптомами, как повышение температуры тела (порой достигающей 39°С, а иногда даже свыше 40°С) и сопутствующий озноб.
Характерными являются общее недомогание, одышка, потливость, начинаются проблемы с артериальным давлением, сердечным ритмом (тахикардия).
Боль в животе может быть и не очень сильной, особенно в начале.

- пальпация брюшной полости, где определяется напряженность мышц, а иногда и характерная опухоль;
- анализ мочи и биохимический анализ крови для уточнения уровня лейкоцитов, содержания амилазы;
- для уточнения диагноза и оптимизации подбора лекарственных препаратов делается посев крови.
Могут назначаться также рентгенограмма или ультразвуковое обследование брюшной полости: абсцесс поджелудочной железы на рентгенограмме напоминает скопление пузырей, находящихся позади желудка и даже вызывающих некоторое смещение желудка вперед. Иногда наблюдается смещение и сдавливание некоторых других прилежащих внутренних органов, а также подъем левого купола диафрагмы.
Единственным действенным методом лечения этого заболевания на сегодняшний день остается хирургическое вмешательство – дренаж в сопровождении терапии антибиотиками. Также необходимо вычищение всех некротизировавшихся участков и тщательный осмотр всей прилежащей области на предмет возможных новых центров воспаления и наличия гнойников.

Гнойное расплавление тканей органов может привести к образованию свищей, а в результате – новых абсцессов. Это становится причиной непрерывного сепсиса, значительно ухудшающего общее состояние больного и снижающего его шансы на выздоровление. Повреждение стенки забрюшинной артерии может привести к опаснейшему внутреннему кровотечению.
Абсцесс является одной из опаснейших среди заболеваний поджелудочной железы. Шансы на выздоровление напрямую зависят от скорости обращения за врачебной помощью и хирургического вмешательства, но даже в этом случае смертность составляет не менее трети случаев.
источник
Гнойный тип панкреатита опасное заболевание поджелудочной железы, сопровождающееся ее воспалением и образованием очагов скопления гноя. Согласно статистике это заболевание является третьим по частоте среди населения, после острого аппендицита и холецистита.
Данное заболевание обнаруживают в среднем у 500 человек из миллиона. Чаще всего гнойный панкреатит встречается у мужчин, и к сожалению, часто встречается летальный исход.

Гнойный тип панкреатита может возникать по целому ряду причин. Среди основных врачи выделяют врожденные патологии поджелудочной железы и воспалительные процессы в органах пищеварения.
Также к причиной развития гнойного панкреатита могут стать следующие факторы:
Согласно медицинским исследованиям гнойный тип панкреатита развивается на фоне воздействия на поджелудочную железу ферментов.

Однако из-за нарушений в работе поджелудочной железы ферменты активизируются прямо в органе, вырабатывающем их. Это значит, что клетки начинают переваривать сами себя. В результате этого возникает отек тканей органа, воспаление и нарушение их целостности, а также возникновение гнойных абцессов, и смертельный исход не редкость при таком развитии.
При возникновении гнойного панкреатита на фоне инфекционных или вирусных заболеваний их возбудители по желчным путям попадают в поджелудочную железу, тем самым вызывая ее воспаление.
Под воздействием инфекций на поверхности органа могут возникать гнойные очаги, которые со временем увеличиваются и лопаются. Таким образом, гной и инфекция попадает на другие органы, вызывая общую интоксикацию организма, в таком случае смертельный исход также может быть с большой долей вероятности.
Это может стать началом необратимого процесса в нормальной работе жизненно важных органов, нарушению их кровоснабжения. Если вовремя не распознать заболевание и не назначить эффективное лечение, то результатом станет летальный исход для пациента.
Данное заболевание может проявляться множеством симптомов, например, постоянной тошнотой, потерей аппетита, вздутием живота.
При заболевании гнойным панкреатитом человек начинает резко терять в весе.
Причиной этого является нарушение в работе не только поджелудочной железы, но и некоторых органов пищеварения. Также заболевание сопровождается постоянной рвотой.
Также к симптомам гнойного панкреатита можно отнести:
- приступы боли в области поджелудочной железы;
- увеличение частоты пульса;
- озноб;
- интоксикация организма вызывает повышение температуры тела;
- затруднение дыхания;
- снижение давления;
- диарея или запор;
- общее ухудшение состояния больного.

Согласно наблюдениям специалистов от начала заболевания до проявления явных симптомов заболевания может пройти времени от нескольких дней до нескольких недель. Первым симптомов гнойного панкреатита является сильная боль в области живота, которая может отдавать в лопатку. Она может быть настолько сильная, что человек иногда теряет сознание, такой исход болевого шока часто можно встретить.
Также заболевание сопровождает постоянная рвота. Она не облегчает состояние больного и может возникать даже после глотка воды. Такое явление связано с тем, что в процессе рвоты возрастает давление в желудке, вызывая тем самым поступление панкреатических соков в поджелудочную железу. Это провоцирует дальнейшую рвоту.
В следствие заболевания на кожных покровах пациента появляются темные или бордовые пятна. В основном они возникают на животе, в области пупка. Реже их можно заметить на боковых частях живота.
При несвоевременной лечении гнойного панкреатита гной может поступить в брюшную полость и стать причиной развития перитонита, а это в свою очередь повысит риск летального исхода.
Диагностируют гнойный тип панкреатита после ряда клинических исследований. В основе диагностики заболевания находятся анализ крови, как общий, так и развернутый, анализ мочи и рентген брюшной полости.
Увеличение лейкоцитов или ферментов поджелудочной железы, а также отклонение от нормального показателей уровня сахара свидетельствует о наличии гнойного панкреатита. Рентген брюшной полости помогает подтвердить этот диагноз. На снимке больного гнойным панкреатитом будет ряд особенностей, а именно: признаки непроходимости кишечника, метеоризмы толстой кишки, высокое положение диафрагмы.

Также для диагностики гнойного панкреатита используется лапароскопия поджелудочной железы. Такой тип диагностики позволяет определить тяжесть заболевания и его тип не прибегая к хирургическому вмешательству.
В некоторых случаях диагностировать гнойный тип панкреатита достаточно трудно. Причиной этого часто является позднее обращение больного за медицинской помощью. При начальной стадии заболевания есть возможность провести диагностику в условиях стационара.
В более тяжелых случаях заболевание выявляют у пациента уже в отделении гастроэнтерологии или в реанимации, это позволяет исключить смертельный исход.
Лечение гнойного панкреатита необходимо проводить только в стационарных условиях, под строгим наблюдением медицинского персонала. При лечении этой болезни врачи руководствуются принципом «голод, холод и покой поможет справиться с воспалением».
Лечение больного гнойным панкреатитом заключается в обеспечении его полного покоя, промывании желудка, через специальный зонд, холодной водой.
Также иногда больному рекомендует прикладывать лед в область поджелудочной железы, это помогает уменьшить воспаления и снять некоторые симптомы заболевания. Пациенту рекомендуют принимать как можно больше щелочного питья и соблюдать строгую диету.
При легкой стадии заболевания пациенту прописывают капельницы инъекции с обезболивающими препаратами и мочегонными средствами для уменьшения отека. Эффективно применение новокаина, гепарина, для снятия болезненных ощущений, для уменьшения секреции поджелудочной железы — альмагеля, трасилола и ринисана.

Противопоказанием для операции может стать только крайне тяжелое состояние больного и высокий риск летального исхода во время операции.
На сегодняшний день оптимальным методом оперативного вмешательства считается лапаротомия. Такой метод позволяет без вскрытия брюшной полости, а лишь через небольшие отверстия в ней добраться до очагов воспаления и аккуратно их удалить. В процессе операции осуществляется постоянный контроль за ее ходом через специальное устройство и идет сканирование поджелудочной железы.
Гнойный панкреатит очень серьезное заболевание. Осложнения возникшие в период заболевания иногда могут привести к смерти человека. Поэтому очень важно выявить его на ранней стадии и исключить развитие осложнений.
Главным осложнением являет интоксикация организма. Интоксикация и сильная боль может привести к сильнейшему шоку у больного, а следом и к летальному исходу. Чем выше количество токсичных веществ выброшенных поджелудочной железой, тем вероятнее риск возникновения сопутствующих заболеваний, опасных для жизни человека.
Эффект от лечения гнойного панкреатита поджелудочной железы не будет полным без соблюдения строгой диеты. Первое, о чем должен помнить пациент, так это о полном исключении алкоголя. Также важно, чтобы питание было низкокалорийным и сбалансированным. Использоваться может такая диета при панкреонекрозе, еще одном серьезнейшем осложнении воспаления поджелудочной.
В период обострения заболевания лучшим способом снять воспаления и помочь поджелудочной железе прийти в норму, это полный отказ от пищи. Если нет обострения, то следует употреблять белковую пищу, приготовленную без жира или отварную. Порции должны быть небольшими. Пищу следует разделить на 5-6 приемов.
Не следует забывать о водном балансе. Больной должен выпивать минимум 1,5 литра воды за день. Это может быть минеральная вода без газов. Для снятия отека можно употреблять отвар шиповника или зеленый чай.
Особое место в рационе должны занять овощи. Они содержат множество полезных веществ, которые необходимы больному для восстановления. Овощи можно употреблять, как сырыми, так и приготовленными на пару или запеченными.
Полностью нужно отказаться от жирной, копченной и жаренной пищи. Для того чтобы предупредить развитие сахарного диабета специалисты рекомендуют свести к минимуму употребление сахара и сладостей, а также всего мучного.
Абсцесс кишечника – ограниченный очаг гнойного воспаления в стенке кишечника. Гастроэнтерология рассматривает данную патологию как форму гнойно-воспалительных процессов в брюшной полости, переход гнойного процесса с соседних органов или как осложнение хирургических вмешательств в брюшную полость. Анатомо-физиологические особенности брюшной полости, в том числе свойства брюшины, топография органов обуславливают формирование ограниченного воспалительного очага в кишечнике. В некоторых случаях абсцесс в кишечнике может сформироваться в результате гематогенного (с током крови) или лимфогенного (с током лимфы) заноса инфекции даже из отдаленных гнойных очагов, например, при ангине, остеомиелите, фурункулезе. В 8% случаев конкретную причину развития абсцесса кишечника установить не удается.
Основным этиологическим фактором развития заболевания является кишечная палочка – в более чем половине случаев, также возбудителем могут быть стафилококк – 9-11%, стрептококк – 7-10%, синегнойная палочка – 7-8%, протей – 5-8%, до 25% – анаэробная флора.
Абсцесс может развиваться в результате прямого (контактного) перехода инфекции из прилежащих областей, в результате перфорации, пенетрации язвы двенадцатиперстной кишки либо другого отдела кишечника, деструктивного аппендицита, перитонита. Не менее частая причина – послеоперационные осложнения: абсцесс может быть следствием недостаточно эффективного дренирования, неполного удаления выпота или поврежденных тканей, нагноения послеоперационной гематомы; формироваться по ходу раневого канала, вокруг инородных тел (в том числе дренажей).
Ограниченное гнойное воспаление может организовываться несколькими путями: формированием очага в месте попадания инфекционного агента, нагноением инфицированного экссудата, скоплением крови или желчи в области хирургического вмешательства, а также ограничением переходящего с соседних органов патологического процесса, в том числе при перитоните.
Клиническая картина данной патологии на начальных этапах определяется ее причиной, то есть основным заболеванием: холециститом, язвенной болезнью, аппендицитом, травмой брюшной полости или другим. При осложнении основного заболевания абсцессом кишечника развивается характерная симптоматика: резкое интенсивное повышение температуры тела, значительное ухудшение общего состояния пациента, ознобы, выраженная боль в брюшной полости (ее локализация зависит от места формирования абсцесса).
Выделяют три варианта течения заболевания. В большинстве случаев процесс начинается бурно, с гипертермией, выраженным болевым синдромом, общее состояние пациента тяжелое. Данное течение определяется быстрым нарастанием инфильтрата в брюшной полости. При вяло формирующемся инфильтрате течение заболевания характеризуется быстрым развитием лихорадки при плавном нарастании интенсивности болевого синдрома.
Возможно рецидивирующее течение, при котором на фоне уменьшения инфильтрата клинические признаки стихают, болевой синдром становится менее выраженным, но при формировании внутри уменьшившегося инфильтрата ограниченного гнойного очага симптомы резко усиливаются
Если абсцесс формируется в послеоперационном периоде (как осложнение хирургического вмешательства), развитие заболевания может идти двумя путями. В первом случае после операции самочувствие пациента улучшается, температура нормализуется, а после образования гнойного очага нарастает характерная симптоматика. Во втором случае температура после оперативного лечения не нормализуется и сохраняется вплоть до вскрытия гнойника.
Абсцесс может самостоятельно прорваться в просвет кишечника, при этом состояние пациента резко улучшается. В случае вскрытия абсцесса в брюшную полость могут сформироваться очаги осумкованного гнойного воспаления, разлитой перитонит.
Абсцесс, локализованный в кишечнике, имеет клиническую картину, схожую с другими гнойно-воспалительными заболеваниями брюшной полости, что затрудняет его диагностику. Основанием для предположения развития абсцесса кишечника является характерная симптоматика в сочетании с данными анамнеза, указывающими на возможный источник инфекции или перенесенное хирургическое вмешательство. Дифференцировать данное заболевание необходимо от абсцессов брюшной полости других локализаций: межкишечного абсцесса, поддиафрагмального абсцесса, абсцесса дугласова пространства, других внутриорганных абсцессов.
При объективном обследовании пациента гастроэнтеролог определяет напряжение мышц брюшной стенки, вздутие живота, резкую болезненность при пальпации в зоне, соответствующей локализации абсцесса. Лабораторными признаками данной патологии являются резкий лейкоцитоз со сдвигом формулы влево, ускоренная СОЭ.
Определяющее значение в диагностике имеют рентгенологические методы. Рентгенография брюшной полости дает возможность визуализировать образование с уровнем жидкости (характерный признак абсцессов). При проведении рентгенографии с контрастированием кишечника определяется изменение его внутреннего контура в зоне абсцесса.
При УЗИ органов брюшной полости в зоне локализации абсцесса определяется эхонегативное образование, имеющее капсулу и неоднородное жидкостное содержимое.
Если при применении описанных диагностических методов постановка диагноза затруднительна, проводится компьютерная томография, магнитно-резонансная томография, МСКТ брюшной полости. Данные методы обладают высокой информативностью.
Основой лечения кишечных абсцессов является хирургическое удаление гнойника в сочетании с массивной антибиотикотерапией. Назначаются антибиотики из групп цефалоспоринов, аминогликозидов, фторхинолонов, эффективные в отношении аэробной, анаэробной флоры.
Хирургическое лечение заключается во вскрытии очага гнойного воспаления, его санации, дренировании. Применяется лапаротомный доступ, локализация которого определяется местом абсцесса. Если локализация гнойного очага четко не определена или возникли диагностические сложности, проводится срединная лапаротомия, позволяющая хирургу получить доступ ко всем отделам кишечника. При поражении конечных отделов кишечника возможна операция через трансректальный доступ. Обязательно очаг гнойного воспаления дренируется для последующей аспирации отделяемого и промываний.
Флегмона желудка — острое гнойное поражение всего желудка или его части с распространением на все слои стенки желудка. Заболевание встречается очень редко, чаще у мужчин 40-60 лет.
Выделяют первичные и вторичные флегмоны желудка. Вторичные флегмоны бывают контактными или метастатическими, т.е. развиваются как осложнение основного заболевания. Этиология и патогенез первичных флегмон желудка остаются неясными.
Возбудителем флегмоны желудка бывают белый и золотистый стафилококки, стрептококки, Е. coli и др. Чаще всего флегмона желудка развивается на фоне воспалительного заболевания (гастрит, язвенная болезнь) или повреждения слизистой оболочки (инородные тела, ожоги и др.). Возбудитель заболевания может проникать в стенку желудка как со стороны слизистой оболочки, так и со стороны серозной оболочки (вторичные флегмоны). Чаще заболевание начинается с пилорического отдела желудка, хотя может начинаться и с кардиального.
В гнойный процесс довольно быстро вовлекается вся стенка желудка, которая имеет вид инфильтрата с фибринозными наложениями со стороны как слизистого, так и серозного покрова. Процесс имеет склонность к распространению, реже встречается ограниченное гнойное поражение желудка. В глубине инфильтрата находится густой гной, который можно получить при пункции толстой иглой. Желудок при гнойном поражении становится резко гиперемированным и напряженным.
Гистологическое исследование в ранних стадиях выявляет отек и полнокровие всех слоев стенки желудка в области инфильтрата. По мере развития заболевания усиливаются отек и гиперемия тканей, увеличивается их лейкоцитарная инфильтрация.
Флегмона желудка относится к тяжелым заболеваниям. Клиническое течение зависит от стадии заболевания, общего состояния организма, вида (первичная или вторичная) и типа флегмоны (ограниченная или распространенная), возраста больного, осложнений.
Болезнь начинается остро. Температураы резко повышается до 39-40 °С. Больные жалуются на сильные боли в верхнем отделе живота, которые в дальнейшем уменьшаются, но не стихают окончательно, резкую слабость, тошноту, рвоту, отрыжку воздухом, вздутие кишечника. Перистальтика на ранних стадиях ослаблена, затем прекращается. Язык сухой, обложен белым или серым налетом. Пульс учащается до 140 в минуту, его наполнение ухудшается. Артериальное давление снижается.
В стадии выраженной гнойной интоксикации может появиться желтушность слизистых оболочек и кожи. Живот умеренно вздут, в дыхании участвует недостаточно или совсем не участвует. Брюшная стенка напряжена и резко болезненна во всех отделах, особенно в верхней части, где иногда удается прощупать округлое, мягкое, резко болезненное образование, занимающее всю эпигастральную область.
Симптомы раздражения брюшины при начальных стадиях заболевания выражены слабо, но по мере развития и распространения флегмоны становятся выраженными. Все эти проявления более свойственны генерализованной флегмоне желудка.
Анализ крови свидетельствует о воспалительном процессе — количество лейкоцитов нарастает до 15—18 х 109/л, увеличивается СОЭ, наблюдается сдвиг лейкоцитарной формулы влево. Большую помощь в диагностике флегмоны желудка оказывает рентгенологическое исследование, при котором выявляют сглаженность и неравномерность складок слизистой оболочки и отсутствие перистальтики в этом отделе желудка. При прогрессировании заболевания можно обнаружить дефект наполнения с ровными, гладкими контурами.
Возможности УЗИ при флегмоне желудка ограничены, но КТ дает важную информацию — ограниченное утолщение стенки желудка, его расширение, порой выявляют газ в стенке желудка.
Эндоскопическое исследование облегчает диагностику заболевания. Эзофагогастроскопия и лапароскопия — решающие методы в дооперационной диагностике и определении лечения флегмоны желудка.
При гастроскопическом исследовании слизистая оболочка желудка, чаще его пилорического отдела, покрыта фибринозными наложениями, отечна. При переходе гнойного процесса с соседних органов на желудок (вторичная флегмона) можно наблюдать выбухание стенки желудка в пораженном отделе. Гастроскопию надо выполнять с особой осторожностью, так как при флегмоне желудка легко может произойти перфорация стенки инструментом при растяжении желудка воздухом.
Лапароскопически при флегмоне желудка в начальной стадии определяют выбухание большого сальника в области желудка, могут быть фибринозные наложения в области сальника. Желудок гиперемирован в зоне поражения, отечен, покрыт фибрином. При прогрессировании заболевания сначала появляется серозный экссудат в брюшной полости, а затем гнойный.
Диагностика затруднена, так как заболевание встречается редко, а симптоматика сходна с другими острыми заболеваниями органов брюшной полости: прободной язвой желудка или двенадцатиперстной кишки, острым холециститом, острым панкреатитом, острым гастритом, гастроэнтеритом. При явлениях перитонита диагноз флегмоны желудка установить еще труднее. В диагностике может помочь эндоскопическое исследование или лапароскопия.
На самых ранних стадиях заболевания, диагностика которых возможна только при эндоскопическом исследовании, можно ограничиться консервативным лечением: массивной антибиотикотерапией, противовоспалительным и дезинтоксикационным лечением, диетой, динамическим наблюдением.
Оперативное лечение показано при прогрессирующей форме заболевания, а также при неэффективном консервативном лечении локальных форм флегмоны желудка. При вторичных флегмонах желудка необходимо активно лечить и основное заболевание. Чем раньше будет произведена операция, тем лучше исход болезни.
Наиболее типичные операции при флегмоне желудка: его резекция в пределах здоровых тканей, гастростомия, дренирование брюшной полости. Объем операции зависит от состояния больного, развития и типа процесса (ограниченный, распространенный), осложнений. Оптимальным вмешательством считается резекция желудка, которую можно выполнить при отсутствии осложнений и относительно удовлетворительном состоянии больного.
Даже при этой радикальной операции отечность тканей, гнойное поражение стенки желудка требуют не только высокой хирургической техники, но и соответствующего обеспечения и оснащения. В условиях перитонита, распространенного процесса целесообразнее ограничиться гастроэнтероанастомозом или гастростомией в совокупности с надсечками по стенке желудка до мышечного слоя, обработкой стенки антисептиками, обкалыванием растворами антибиотиков и закончить операцию дренированием брюшной полости.
Верхнесрединным разрезом вскрывают брюшную полость. При флегмоне, поражающей часть желудка, производят резекцию. При тотальном поражении органа, если гастрэктомию нельзя выполнить из-за тяжести состояния больного, операция заключается в дренировании брюшной полости путем введения дренажных трубок и отграничивающих марлевых тампонов. Через отдельный разрез в левом подреберье проводят дренаж с несколькими боковыми отверстиями в левое поддиафрагмальное пространство к дну желудка.
Второй дренаж и тампон проводят через разрез в правом подреберье и подводят через подпеченочное пространство к малому сальнику. Третью дренажную трубку проводят в сальниковую сумку через отверстие, проделанное в желудочно-ободочной связке: дренаж подводят к задней стенке желудка и выводят наружу через срединный разрез. Операцию заканчивают введением в желудок постоянного зонда.
При флегмоне желудка, осложнившейся распространенным гнойным перитонитом, при неустраненном источнике инфекции формируют лапаростому с последующими этапными санациями брюшной полости.
В послеоперационном периоде показаны массивная антибиотикотерапия, дезинтоксикационная терапия, перитонеальный диализ, сердечно-сосудистые и симптоматические средства. Необходимо с первых дней активно бороться с парезом желудка, кишечника. Дезинтоксикационная терапия включает форсированный диурез, экстракорпоральные методы детоксикации, коррекцию волемических, белковых, электролитных нарушений. Важное место занимает иммунотерапия — применение специфических иммуноглобулинов, пентаглобина, сандобулина, габриглобина.
Для лечения перитонита применяют плановые санации брюшной полости через лапаростому, используя этапные некрэктомии, промывание брюшной полости растворами антисептиков. Желудок промывают через постоянный зонд 1—2 раза в день 1—2 % раствором бикарбоната натрия до чистой воды.
С первых же дней проводят стимуляцию перистальтики кишечника.
Из осложнений флегмоны желудка необходимо отметить гнойный перитонит, сепсис, полиорганную недостаточность, вторичные кровотечения, которые могут привести к смерти больного.
Прогноз зависит от общего состояния, возраста больного, распространенности и быстроты развития заболевания, гнойной интоксикации, осложнений и, наконец, от своевременности установления диагноза и начала лечения больного. Прогноз при флегмонах желудка неблагоприятный, летальность высокая.
Флегмона кишечника — острое гнойное воспаление стенки кишки. Заболевание редкое, наблюдается преимущественно в возрасте 35-55 лет одинаково часто у мужчин и у женщин, но встречается и у детей от 2 мес и старше. Флегмона кишечника может быть первичной или вторичной (метастатической или контактной).
Этиология и патогенез первичных флегмон остаются неясными. Возбудителями заболевания являются Е. coli, стафилококки, реже стрептококк. К флегмоне кишечника могут привести воспалительные заболевания кишечника, инородные тела, глистная инвазия, расстройства кровообращения в сосудах брыжейки в результате спаечной болезни, цирроза печени. В некоторых случаях флегмона является осложнением энтерита и колита.
Чаще всего флегмона кишечника локализуется в терминальном отделе подвздошной кишки с последующим распространением на всю подвздошную и тощую кишку. Иногда воспалительный процесс может захватывать и толстую кишку: слепую, восходящую, поперечную ободочную, нисходящую и сигмовидную. Протяженность воспаления бывает различной: от нескольких сантиметров до метра и более, возможно и сегментарное поражение кишки.
Диффузное воспаление начинается в подслизистом слое и распространяется как вдоль кишки, так и на всю толщину ее стенки. Распространение воспаления на брюшину может привести к перфорации кишки. Воспалительный инфильтрат значительно сужает просвет кишки из-за потери способности мышечного слоя к сокращению вплоть до непроходимости. В поздних стадиях, когда к воспалительному процессу присоединяется парез кишечника, просвет кишки значительно увеличивается.
При флегмоне кишечника происходит не тотальное поражение кишки, а чередование пораженных участков с неизмененными. На фоне спазма и инфильтрации кишки определяется резкая гиперемия серозного покрова. Под слизистой оболочкой заметны множественные петехии. В дальнейшем серозная оболочка кишки покрывается фибринозным налетом.
Кровоснабжение кишки от сосудов брыжейки сохраняется, даже отмечается расширение сосудов на фоне отека брыжейки. Могут увеличиваться лимфатические узлы в корне брыжейки. В дальнейшем из-за воспалительного процесса по ходу кишки развивается спаечный процесс, в который вовлекаются несколько петель кишок с образованием межкишечных абсцессов и свищей.
Заболевание начинается внезапно с боли в животе, повышения температуры до субфебрильных цифр. При развившейся флегмоне кишечника общее состояние больного значительно нарушается. Беспокоят боли в животе (локализация болей может меняться), слабость, повышение температуры до 39—40 °С, повышенная утомляемость, тошнота, рвота. Клиническая картина острого живота постепенно нарастает. Язык обложен белым или серым налетом. Живот в дыхании участвует недостаточно, умеренно вздут.
Определяется болезненность соответственно локализации флегмоны кишки. Иногда можно прощупать через брюшную стенку продолговатое, мягкое, гладкое болезненное утолщение по ходу кишечника. При прогрессировании заболевания появляются перитонеальные симптомы: язык сухой, обложен налетом, живот вздут, в дыхании не участвует, равномерно напряжен, без четкой локализации болезненности; появляются симптомы раздражения брюшины. Может быть задержка стула и газов, иногда поносы. Общее состояние значительно ухудшается по мере нарастания гнойной интоксикации.
При остром течении заболевания отмечают лейкоцитоз, повышение СОЭ, сдвиг лейкоцитарной формулы влево.
При выраженной картине гнойного перитонита с неустановленной причиной и абсолютными показаниями к операции, флегмона кишки может стать операционной находкой. В брюшной полости мутный экссудат или кровянистый выпот, пораженная кишка отечна, увеличена в объеме, ее стенка резко утолщена, плотной или тестообразной консистенции. На серозной оболочке кишки фибринозные наложения.
При хронической форме флегмоны кишечника воспалительные явления выражены нечетко, общее состояние нарушено незначительно, температура не повышается, но преобладают явления стенозирования кишки и развития спаечной болезни.
Острую флегмону кишки необходимо дифференцировать с острыми воспалительными заболеваниями органов брюшной полости: острым аппендицитом, острым холециститом, острым панкреатитом, обострением язвенной болезни желудка и двенадцатиперстной кишки, острым воспалением придатков матки, острой непроходимостью кишечника.
Хроническую флегмону кишечника надо дифференцировать с опухолью кишечника, хроническим аппендицитом, колитом, гастритом, воспалением придатков матки, туберкулезом кишечника, актиномикозом, лимфогранулематозом, аппендикулярным инфильтратом. Такое обилие заболеваний (при редкости флегмоны кишечника), отсутствие симптомов, типичных для данного заболевания значительно затрудняют диагностику. Точный диагноз устанавливается зачастую только во время операции.
Специальные методы исследования, УЗИ, КТ, возможности которых ограничены парезом кишечника, скоплением газов, позволяют в ряде случаев выявить утолщение стенки кишки, достигающее порой 2 см, гипоэхогенность, снижение перистальтики на определенном участке. Разрешающие способности КТ при этом выше, чем УЗИ.
При хроническом течении болезни возможно рентгенологическое исследование кишечника. При этом определяют дефект наполнения с ровными, четкими контурами, значительно суживающий просвет кишки. Дефекты наполнения могут располагаться в нескольких участках кишки. Диагностике помогает лапароскопическое исследование, при котором выявляют выпот в брюшной полости, утолщенный плотный участок кишки с гиперемией, точечными кровоизлияниями и фибринозными наложениями.
Среди осложнений флегмоны кишечника выделяют гнойный перитонит, формирование межкишечных абсцессов и свищей, кишечную непроходимость, спаечную болезнь.
- Виды образований и причины их возникновения
- Симптоматика и диагностика болезни
- Лечение недуга
Гнойные образования, расположенные в брюшной полости, гастроэнтерологи разделяют на интраперитонеальные (внутрибрюшинные), ретроперитонеальные (забрюшинные), висцеральные (внутриорганные, интраорганные).
Образования первых 2 групп находятся в анатомических сумках и карманах в брюшной полости и в клеточном пространстве ретроперитонеальной клетчатки.
Интраорганные абсцессы брюшной полости располагаются в стенках внутренних органов. Например, в паренхиме поджелудочной железы, печеночных долей.
Ограничению воспаления способствует пластическая способность брюшной стенки. Постепенно формируется пиогенная капсула, которая препятствует разлитию гноя.
Образования по местоположению делятся на 3 группы:
- интраперитонеальные – к ним относят межкишечные, тазовые, параколические, поддиафрагменные и те, которые расположены в правом или нижнем левом квадранте;
- ретроперитонеальные – перинефральные, панкреатические;
- висцеральные – селезеночные, печеночные.
По происхождению абсцесс бывает:
- посттравматический;
- послеоперационный;
- метастатический;
- перфоративный.
В развитии воспаления участвуют следующие микроорганизмы:
- микрофлора кишечника;
- аэробные грамотрицательные бациллы;
- ассоциации микробов;
- амебная инвазия;
- грибки;
- стрептококки;
- стафилококки.
Абсцесс брюшной полости может образоваться после операции, травмы, нанесенной по животу, инфекции, а также после перфорации стенок органов и воспалительных процессов, протекающих радом.
Инфекция может попасть в брюшную жидкость после разрыва кишечника или воспаленного аппендицита.
Перемещаясь в разных направлениях, бактерии формируют очаги воспаления в разных областях живота. Например, поддиафрагменный тип абсцесса.
После деструктивного аппендицита, прорыва язвы двенадцатиперстной кишки или желудка формируется межкишечный тип абсцесса.
К этому также ведет гнойный перитонит, который пациент мог перенести ранее. Обычно образование проявляется спустя месяц после этого заболевания.
Симптомы заболевания разные, в зависимости от размера абсцесса и того, где он расположен. Боль ощущается внизу спины, сгибание ног ее усиливает.
Абсцесс может сформироваться после лечения воспаления женских половых органов (аднексит, параметрит, острый сальпингит и другие).
Ферменты, действующие на окружающую клетчатку вокруг поджелудочной железы, формируют воспалительный процесс на фоне панкреатита.
Острый холецистит в некоторых ситуациях является провоцирующим фактором для образования абсцесса брюшной полости.
Эти образования часто имеют полимикробную пиогенную флору, в которой сочетаются как аэробные, так и анаэробные ассоциации микробов.
Все виды абсцесса вначале болезни имеют похожие симптомы:
- интоксикация;
- озноб;
- повышение температуры;
- лихорадочное состояние;
- учащенный пульс и сердцебиение;
- напряженные брюшные мышцы;
- потеря аппетита;
- тошнота;
- запор;
- если образование расположено рядом с мочевым пузырем, то возникают учащенные позывы помочиться.
Пальпация может определить абсцесс по возникшей болезненности. Поддиафрагмальные абсцессы имеют невыраженные симптомы, а перенапряжение брюшной мышцы говорит об образовании в мезогастрии.
Болевые ощущения под ребрами, отдающие в плечо и лопаточную область, возникают при поддиафрагмальном абсцессе.
Симптомы капсулы с гноем в тазовой области включают частые позывы помочиться, абдоминальные болевые ощущения и раздражение кишечника. Забрюшинный абсцесс характеризуется болевыми ощущениями в пояснице.
При заболевании, возникшем в дугласовом пространстве, пациенты чувствуют давление и тяжесть. После этого возникают колики внизу живота, жар увеличивается.
Межкишечные формы абсцесса характеризуются умеренной ноющей болью, не имеющей определенной локализации, метеоризмом.
Во время первичного осмотра терапевт должен обратить внимание на принимаемую вынужденную позу больного с целью уменьшения боли: согнувшись, лежа на спине, на боку и другие.
Доктор осмотрит язык и проведет пальпацию живота. Это позволит ему выявить болезненные места, которые будут соответствовать местоположению абсцесса (в малом тазу, под ребрами и так далее).
Также необходим внешний осмотр туловища, потому что поддиафрагменный абсцесс искривляет грудную клетку, сдвигая ребра.
Для определения точного диагноза пациент должен сдать несколько анализов:
- биохимия крови;
- общий анализ крови;
- общий анализ мочи;
- биоматериал на бакпосев.
Если собранных данных недостаточно, то доктор направит больного на дообследование.
Остальные гнойники поможет выявить обзорная рентгенография брюшной полости.
Использование фистулографии, ирригоскопии, рентгенографии ЖКТ с контрастным веществом определяет степень смещения желудка и кишечника инфильтратом. Наиболее информативно ультразвуковое исследование.
Обследование пациентов с абсцессом основывается на использовании:
- рентгенологического изучения;
- УЗИ;
- КТ;
- радиоизотопного сканирования.
При нахождении гнойника рядом с диафрагмой возможно возникновение плеврального выпота, снижение подвижности и высокое положение купола диафрагменной мышцы и другие симптомы.
Беря во внимание все случаи тяжелого состояния больных, на развитие гнойного осложнения отводят 10−15%. Это значит, что каждый 10 больной страдает гнойным панкреатитом. Инфекции, проникающей в поджелудочную железу, для ухудшения состояния с тяжелыми последствиями недостаточно, необходимо сочетание множества факторов. Нарушения в структуре протоков, сосудов, слизистой ткани поджелудочной приводят к гнойному воспалению. Развитию такого состояния сопутствует ряд первопричин:
- чрезмерное употребление алкогольных напитков (алкоголизм);
- длительное воздействие на организм токсических веществ;
- бактериальные инфекции;
- камни в желчных протоках и пузыре;
- заболевания органов пищеварения (язва желудка, воспаление оболочки двенадцатиперстной кишки);
- побочное действие от приема лекарственных препаратов, негативно влияющих на работу поджелудочной;
- последствия хирургических операций;
- результат травм поджелудочной железы;
- аппендицит;
- наследственность.
Здоровый орган вырабатывает неактивные ферменты, перемещаясь по пищеварительному тракту они активируются. При панкреатите ферменты становятся активными прямо в поджелудочной железе, разъедая ее стенки. Процесс усугубляется множеством дополнительных факторов и острый процесс воспаления осложняется поражением протоков, сосудов, возникновением гнойничковых очагов.
Правильная работа органа нарушена, воспаление может перейти на органы брюшной полости. Гнойные выделения, попадая в о кровь, брюшную полость отравляют организм, нарушают работу жизненно важных органов.

Определить точный промежуток развития симптомов от начала болезни трудно. Это может быть как несколько дней, так и недель. Снижение аппетита, появление отрыжки, появление сухости в ротовой полости, вздутие и тошнота — первые признаки проблемы с железой. Нарушенная работа пищеварительного тракта приводит к потере веса у больного и присоединению сложных симптомов:

- Приступы панкреатической колики. Острая опоясывающая боль появляется в верхней части живота, распространяется в область лопатки. Сила болевых ощущений при гнойном осложнении может привести к обморочному состоянию.
- Рвота. Даже выпитый глоток воды провоцирует рвотный рефлекс. Облегчения после нее не происходит, так как повышенное внутрибрюшное давление после рвоты приводит к новым приступам боли.
- Ускоренный пульс, озноб, одышка.
- Повышение температуры. В первое время держится субфебрильная температура, затем под воздействием интоксикации температура тела увеличивается.
- Поражение сердечно-сосудистой системы. Отравление организма токсинами приводит к поражению сердца. Увеличивается артериальное давление, появляется тахикардия, развивается недостаточность кровообращения. Тяжелое состояние на протяжении длительного времени влечет за собой летальный исход.
Основная задача в диагностике гнойного панкреатита — своевременно распознать заболевание. Часто она осложняется несвоевременным обращением пациента. Осмотр, исследования проводятся в стенах стационара. Пациента, вовремя обратившегося к врачу, помещают в отделение гастроэнтерологии, при тяжелых случаях — реанимация. Окончательный диагноз утверждается после проведения:
- Развернутого общего анализа крови. Повышенный уровень лейкоцитов, амилазы, ускорение СОЕ, повышенный уровень сахара в крови — результаты, характеризующие острое нагноение.
- Анализа мочи на наличие ферментов.
- Расширенной рентгенографии брюшной полости. Делается для выявления непроходимости кишечника, повышенного метеоризма.
- УЗИ поджелудочной железы. Позволяет определиться с размерами поврежденного органа, с наличием гниения, кист.
- При необходимости МРТ железы.
При обследовании необходимо исключить подозрение на аппендицит, непроходимость кишечника, язву желудка. Изучив клиническую картину, проведя дополнительные компьютерные томографии, ставится окончательный диагноз.

Больного с диагнозом гнойный панкреатит стоит немедленно поместить в стационар под постоянное наблюдение врачей. Отечная фаза болезни проводится под лозунгом — холодный, голодный, спокойный.
Приписанные пациенту постельный режим, зондированное промывание желудка холодной водой, прикладывание льда к животу приводят к снижению воспаления. Полным голоданием достигается прекращение выработки ферментов, как следствие — снижение боли. Для укрепления результата назначают уколы обезболивающего (папаверин, но-шпа) и препараты, снижающие выработку ферментов (алмагель, трасилол), мочегонными препаратами снижают отек.
В остром периоде заболевания, который сопровождают кровоизлияние, нагноение на тканях поджелудочной, требует оперативного вмешательства. Правильно выбранная тактика позволяет устранить интоксикацию, предупредить обезвоживание, не допустить полного разрушения железы. Оперативное вмешательство невозможно провести при шоковом состоянии больного и невозможного выхода из него.
Операция, позволяющая устранить гниение стенок слизистой, называют лапаратомией. Проникая в брюшную полость, под постоянным контролем аппаратуры, врач определяет местонахождения абсцессов и удаляет их. Параллельно проводится осмотр желчного пузыря, и по его состоянию принимается решение (удаление или дренирование).
Гнойный панкреатит относится к заболеванию, которое легче предотвратить, нежели вылечить. Соблюдая нетрудные профилактические мероприятия, можно избежать проблем с поджелудочной:
- Контролирование здоровья, своевременно поставленный диагноз болезней желудочно-кишечного тракта. Возникновение первых симптомов требует консультации специалиста.
- Правильное, эффективное лечение болезней с соблюдением указаний специалистов.
- Переедание, спиртные напитки, курение — враги здорового образа жизни, друзья болезней ЖКТ. Соблюдение диеты, правильное питание помогут предотвратить заболевание или не допустить осложнений в хроническом процессе болезней желудочно-кишечного тракта.
Своевременно поставленный диагноз — спасенная жизнь человека.
Последствия заболевания серьезны. Гниение стенок поджелудочной приводит к выбросу в кровь продукта распада органа и вырабатывающихся ферментов, что приводит к отравлению организма. Интоксикация и сильные болевые ощущения приводят больного в шоковое состояние. Отравление организма не проходит бесследно. Оно провоцирует почечную недостаточность, желтуху, отек легких.
Избыток выработанных ферментов негативно влияет на брюшную полость. Следствие — осложнение перитонитом. Важно при поставленном диагнозе полностью отказаться от алкогольных напитков. Употребление алкоголя при тяжелой форме гнойного панкреатита в два раза увеличивает смертность. Сильное отравление организма токсинами в сочетании с гнойными осложнениями увеличивает риски смертности. Позднее развитие осложнений (сепсис, абсцесс, флегмона) ухудшают положительные прогнозы на выздоровление.
К симптомам абсцесса поджелудочной железы относятся:
- Повышение температуры;
- Резкие боли над пупком;
- Возникновение опухолевидной выпуклости на животе;
- Общая слабость, изменение цвета кожных покровов;
- Тахикардия;
- Повышенная потливость;
- Тошнота;
- Снижение аппетита.
Абсцесс не возникает сразу после приступа болезни, а формируется на протяжении одной-двух недель. Он нередко осложняется инфицированием близких к железе органов и при несвоевременной хирургии прорывается в желудок, кишечный тракт. Гной попадает в пространство под диафрагмой, в плевральную область, разрушает структуру тканей, вызывает гнойный плеврит, абсцесс кишечника, выходящий наружу свищ. Нередко развивается сильное внутреннее кровотечение, являющееся серьезной угрозой жизни человека.
Для того, чтобы точно установить диагноз, понадобиться сделать общий и биохимический анализ крови, УЗИ и томографию брюшной полости. Они позволят ясно увидеть клиническую картину заболевания и найти самые эффективные способы его лечения.
Как правило, это операция с назначением курса антибактериальной терапии после нее.
Причины, по которым в поджелудочной железе образуются заполненные гноем полости, пока до конца не выяснены. Специалисты считают, что основной для развития абсцесса могут стать:
- Инфекция, занесенная извне;
- Непрофессиональный прокол головки псевдокисты;
- Возникновение свища, расположенного между кистой и кишечником;
- Неправильное лечение поджелудочной железы или его слишком раннее прекращение.
По статистике, в основной части случаев при посеве гноя при абсцессе выявляются бактерии и палочки, вызывающие кишечную инфекцию. Если у пациентов присутствует панкреонекроз, велика вероятность возникновения вторичной инфекции, провоцирующей развитие полости с гноем. Они относятся к группе риска и обследуются особенно тщательно.
Что касается механизма формирования такой полости, то он довольно ясен. После острого приступа ткани поджелудочной железы подвергаются частичному распаду.
Нерасщепленные ферменты поражают поверхность железы и окружающих органов, разрушая ее. Это приводит к росту псевдокист или развитию панкреонекроза, являющихся основой для развития гнойных полостей. Если в них проникает инфекция, она либо способствует развитию масштабного гнойного расплавления, либо провоцирует возникновение абсцесса. Флегмона по системе классификации МКБ относится к более тяжелым заболеваниям с неблагоприятным прогнозом, однако клинически почти не отличается от абсцесса, выражающегося в единичной полости. Поэтому пациентов с подозрением на абсцесс врачи должны обследовать максимально тщательно, чтобы исключить присутствие у них флегмоны.
Если при воспалении и отеках поджелудочной железы пациента лечат гастроэнтеролог, терапевт, то пациентами с ее нагноениями занимаются уже хирурги и эндоскописты. Они проводят санацию полостей и их дренирование.
В некоторых случаях делается частичное дренирование через кожу, однако оно бывает эффективными и приводит к полному излечению только в половине случаев.

Поэтому лучшим вариантом лечения считается хирургическое иссечение с последующим дренированием. Оно позволяет врачам внимательно исследовать железу и окружающие органы на предмет выявления флегмоны и вторичных абсцессов.
После операции пациентам назначаются антибиотики, обезболивающие средства, препараты, помогающие железе расщеплять ферменты и снижающие их активность.
Для дезинтоксикации организма больной проходит курс инфузионной терапии.
Так как пока еще полностью не выяснены точные причины возникновения абсцессов поджелудочной железы после острого приступа панкреатита или вследствие панкреонекроза, нет точного списка и их профилактики. Врачи рекомендуют проводить меры, предупреждающие развитие этих заболеваний, потому что гнойные полости формируются исключительно на их фоне. Для этого следует:
- Отказаться от вредных привычек;
- Не переедать, так как лишний вес увеличивает риск развития болезни;
- Регулярно обследоваться, если в роду есть люди, страдающие заболеваниями поджелудочной железы или желчнокаменной болезнью.
Если человек уже перенес такие болезни, ему следует придерживаться строгой диеты, полностью исключить алкоголь, сладкие газированные напитки, жирные и острые блюда. Ее срок зависит от тяжести и продолжительности заболевания. При этом в рацион питания должны входить блюда с повышенным содержанием белка, овощи и фрукты с большим процентом каротина, витамина С. Нельзя есть жареные, копченые продукты, мучные изделия из муки грубого помола. Нужно избегать блюд с большим количеством растительной клетчатки, потому что она стимулирует выработку гормонов, негативно влияющих на поджелудочную железу.
Что касается прогнозов такого заболевания, как абсцесс, они однозначны — без оперативного вмешательства его исход будет фатальным. Если же оно проведено своевременно и профессионально, последующая терапия осуществлялась правильно и старательно, шансы на выздоровления значительно возрастают. Оно может быть полным, если не пренебрегать рекомендациями врачей, следить за собственным здоровьем и не подвергать организм чрезмерным нагрузкам. Главное для полного излечения — обратиться за помощью как можно раньше, не дожидаясь катастрофического ухудшения состояния.
Информация о поджелудочной железе предоставлена в видео в этой статье.
Абсцесс поджелудочной железы – тяжелейшее заболевание, которое развивается у пациентов, перенесших панкреатит (остро или повторное обострение) или панкреонекроз с формированием в железе отграниченной гнойной полости. Абсцесс может сформироваться при любой форме панкреатита, кроме отёчной; 3-4% случаев этого заболевания заканчиваются формированием абсцесса. Наиболее часто развивается на фоне алкогольного панкреатита. Заболевание опасно для жизни пациента, а коварство его кроется в стёртости клиники на фоне антибиотикотерапии. Именно поэтому в современной гастроэнтерологии принято назначать антибиотики при панкреатите только при сопутствующем поражении желчных путей или доказанных бактериальных осложнениях. Все случаи повышения температуры и появления болей в животе в течение двух недель после панкреатита должны рассматриваться как вероятный панкреатический абсцесс. Единственный метод лечения, приводящий к выздоровлению – хирургическая операция по дренированию гнойника. Без операции летальность при данной патологии достигает 100%.
Причины формирования гнойной полости в поджелудочной железе до конца не ясны. Предполагается, что инфекция может быть занесена током крови, при проколе псевдокист (если не соблюдается асептика), при формировании свища кисты с кишечником. В подавляющем большинстве случаев при аспирации и посеве содержимого гнойника выделяется кишечная палочка либо энтеробактерии. Согласно исследованиям в области гастроэнтерологии, присоединение вторичной инфекции наблюдается практически в 60% случаев панкреонекроза, поэтому при лечении этого заболевания следует учитывать вероятность образования полости с гнойным содержимым.
Механизм формирования гнойной полости изучен лучше. При начале острого панкреатита ткань железы повреждается, из-за чего ферменты попадают и на саму железу, и на окружающие ткани, разрушая их. Из-за этого может начаться панкреонекроз, образуются псевдокисты – полости, заполненные жидким содержимым и некротизированными тканями. При попадании в область патологического процесса инфекции развивается либо флегмона поджелудочной железы – тотальное гнойное расплавление, либо формируется абсцесс. Следует отметить, что флегмона является более тяжёлым и прогностически неблагоприятным состоянием, по клинике практически не отличающимся от единичного абсцесса. Кроме того, при флегмоне в тканях могут формироваться множественные абсцессы. Поэтому при обследовании пациента с клиникой абсцесса нужно сохранять настороженность и исключить возможность наличия у него флегмоны.
Образованию абсцесса способствуют тяжёлый панкреатит с более чем тремя факторами риска, послеоперационный панкреатит, ранняя лапаротомия, раннее начало энтерального питания, нерациональная антибиотикотерапия.
Абсцесс в тканях формируется длительно – обычно не менее 10-15 дней. Таким образом, в течение двух-четырёх недель от начала панкреатита повышается температура до фебрильных цифр, появляются озноб, тахикардия, усиливаются боли в верхней половине живота. Боли носят опоясывающий характер, достаточно сильные. Больной обращает внимание на слабость, утомляемость, отсутствие аппетита, повышенное потоотделение. Беспокоит тошнота, рвота, после которой во рту долго ощущается горечь. Налицо все признаки интоксикации. При пальпации живота обращает на себя внимание наличие опухолевидного образования, напряжение мышц передней брюшной стенки.
Панкреатический абсцесс часто осложняется дальнейшим распространением инфекции, образованием множественных гнойников в самой железе и окружающих органах. Гной может затекать забрюшинно, прорываться в полые органы (кишечник, желудок), поддиафрагмально и в околокишечную клетчатку, плевральную и перикардиальную полости, в связи с чем могут сформироваться абсцесс кишечника, поддиафрагмальный абсцесс, гнойный плеврит и перикардит. Также гнойник изредка может прорываться наружу через кожу с образованием свища. Поэтому при подтверждении диагноза следует провести ургентное дренирование гнойника.
При разрушении ферментами стенки сосуда может возникнуть сильное кровотечение, иногда с летальным исходом.
Диагноз ставится после тщательного обследования больного. В общем анализе крови отмечается высокий лейкоцитоз, сдвиг формулы лейкоцитов влево, повышение СОЭ, анемия. В биохимическом анализе крови обращает на себя внимание повышение уровня панкреатических ферментов, гипергликемия. Повышен уровень амилазы мочи, хотя при формировании абсцесса её количество может постепенно снижаться.
Рентгенологическое исследование панкреатического абсцесса имеет некоторые особенности. Так как железа расположена за желудком, то тень полости гнойника может накладываться на газовый пузырь желудка. Поэтому экспозиция должна быть дольше, а при подозрении на абсцесс в полость желудка вводят контрастное вещество и делают вертикальный снимок в боковой проекции – при этом округлая тень с границей жидкости (абсцесс) будет находиться за желудком. При попадании контраста в полость абсцесса можно говорить о наличии свища.
Также на снимках можно увидеть признаки сдавления кишечника, смещения органов. Левый диафрагмальный купол высокий, подвижность его ограничена, может быть выпот в плевральную полость.
УЗИ поджелудочной железы, КТ органов брюшной полости позволит определиться с локализацией и размерами очага, количеством абсцессов. При необходимости возможно одновременное проведение чрескожной пункции с аспирацией, исследованием и посевом содержимого. Дифференциальный диагноз проводят с псевдокистой поджелудочной железы, панкреонекрозом.
Лечением нагноения поджелудочной железы занимаются уже не терапевт и гастроэнтеролог, а хирург и эндоскопист. Абсцесс является абсолютным показанием к его санации и дренированию. Практика показывает, что чрескожное дренирование гнойников приводит к излечению только в 40% случаев, к тому же при такой тактике можно пропустить флегмону, множественные абсцессы, распространение инфекции на окружающие панкреас ткани. Именно поэтому эндоскопическое или классическое лапаротомное иссечение и дренирование абсцесса будет наилучшим выходом. Во время операции производится внимательный осмотр окружающих органов, забрюшинной клетчатки на предмет вторичных абсцессов.
Параллельно пациенту назначается антибиотикотерапия согласно полученным посевам, обезболивающие препараты, спазмолитики, ингибиторы ферментов. Проводится инфузионная терапия с целью дезинтоксикации.
Так как причины образования абсцессов в поджелудочной железе до конца не выяснены, на сегодняшний день не существует и мер профилактики развития этой патологии после панкреатита и панкреонекроза. Таким образом, профилактикой абсцедирования является предупреждение панкреатита – ведь абсцесс может сформироваться только на его фоне.
Прогноз при формировании абсцессов серьёзный: без хирургического лечения смертность составляет 100%, а после проведения операции выживаемость 40-60%. Прогноз заболевания зависит от своевременности обращения, быстрой диагностики и оперативного лечения. Чем раньше поставлен диагноз и проведена операция, тем лучше отдалённые результаты.
источник



